Урок 11. Осложнения на ноги
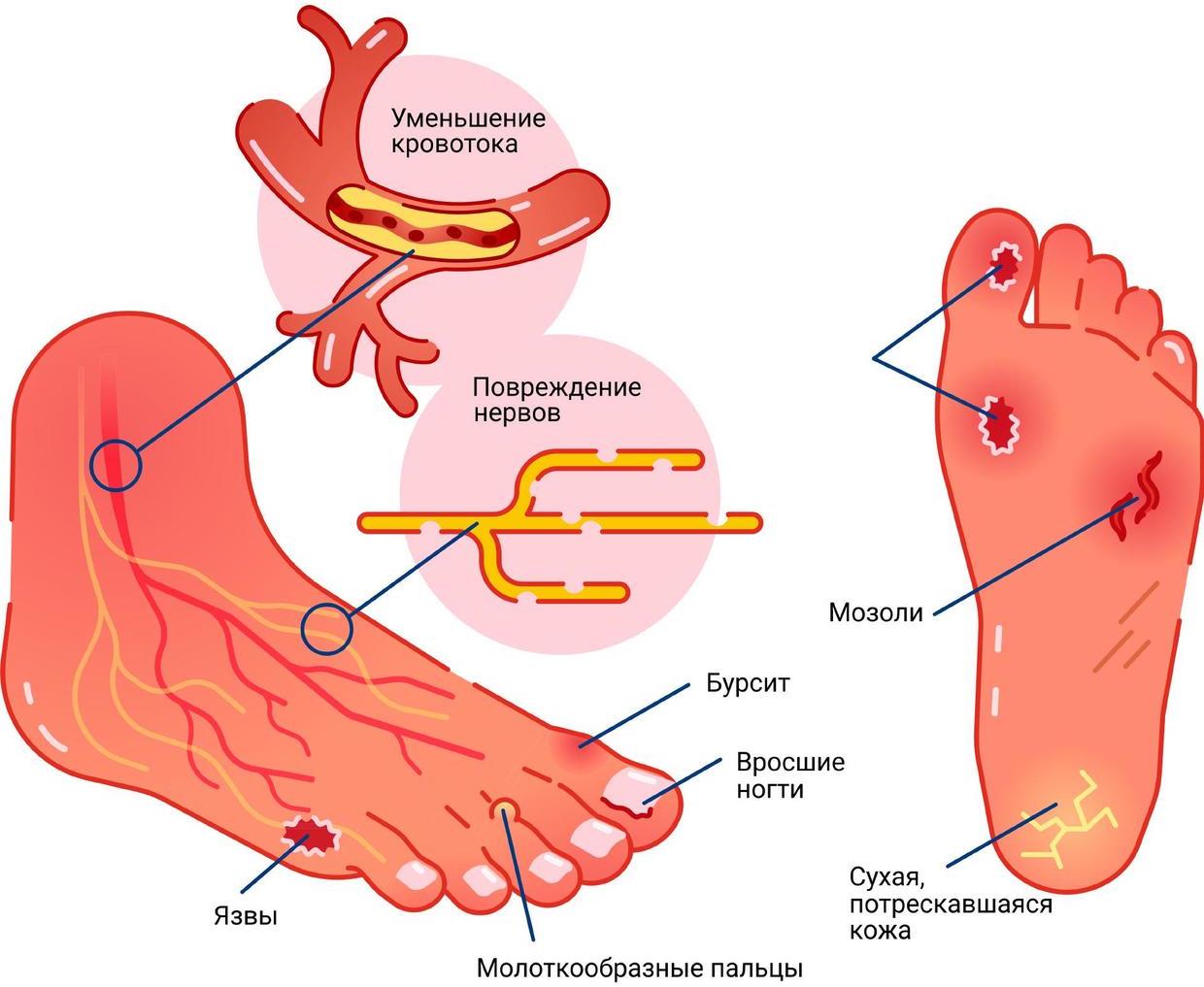
У пациентов с сахарным диабетом достаточно часто возникают различные патологические изменения стоп, причем даже обычные проблемы (например, мозоли или трещины) могут привести к серьезному осложнению — синдрому диабетической стопы (язва на стопе, гангрена стопы).
Основными причинами развития поражений стоп при сахарном диабете являются:
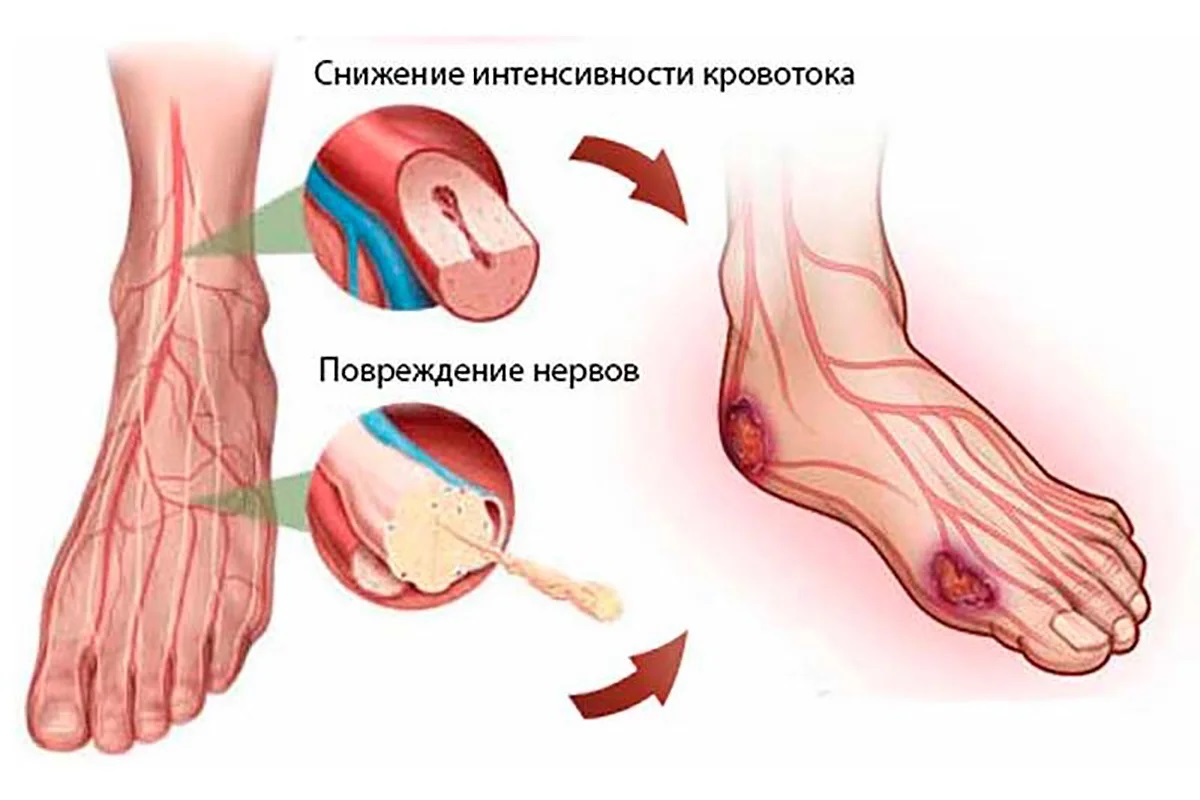
- повреждение периферических нервных волокон — нейропатия («нейро» — нерв, «патия» — болезнь), которое приводит к снижению периферической чувствительности;
- нарушение кровотока в артериях ног вследствие атеросклероза (чаще встречается при сахарном диабете 2-го типа);
- деформация свода стопы.
Периферическая нейропатия
С одной стороны, симптомами периферической нейропатии могут быть боль, ощущение ползания мурашек, судороги, с другой — пораженные нервные волокна теряют чувствительность к боли, теплу и холоду, давлению. Это значит, что вы можете не почувствовать травму: например, вы можете не заметить инородный предмет в ботинке или ожог при согревании ног около камина или батареи до тех пор, пока уже не образуется рана.
Деформация пальцев и свода стопы
Поражение нервных волокон может привести к деформации пальцев и свода стопы, что, в свою очередь, также может закончиться язвенными дефектами стоп. Если у вас есть какие-либо изменения: «косточки», плоскостопие, деформация пальцев — спросите своего врача, где можно заказать или приобрести ортопедическую обувь. Ношение индивидуальной ортопедической обуви — обязательная профилактика возникновения язв стопы.
Снижение кровотока в артериях нижних конечностей (атеросклероз артерий нижних конечностей)
Основными причинами развития атеросклероза при сахарном диабете являются:
- плохой гликемический контроль;
- высокое артериальное давление;
- атерогенные нарушения липидного спектра (дислипидемии);
- курение.
Таким образом, для профилактики развития атеросклероза надо контролировать все эти факторы. Основным клиническим симптомом атеросклероза артерий нижних конечностей является возникновение боли при ходьбе — так называемая перемежающаяся хромота, которая проходит через некоторое время после остановки. Если у вас есть этот симптом, вы незамедлительно должны бросить курить. Также необходимо регулярно принимать препараты, контролирующие артериальное давление и снижающие уровень атерогенных липидов в крови. В некоторых случаях могут быть эффективны препараты, улучшающие периферический кровоток.
При плохом кровообращении ваши ноги могут постоянно мерзнуть. Помните, что нельзя согревать ноги на батарее, у открытого огня, парить в горячей воде — это может привести к образованию ожогов и язвенных дефектов, поскольку у вас также может быть нейропатия, т.е. вы не будете чувствовать высокую температуру. Лучший способ согреть ноги — носить теплые носки.
Как возникают проблемы с ногами?
Повреждения кожи
Кожа при сахарном диабете становится очень сухой, что может привести к ее шелушению и появлению трещин. Все дело в том, что поражаются нервные волокна, отвечающие за водный и липидный баланс кожи. Повреждения заживают длительно, а кроме того, могут инфицироваться. Вероятность этого особенно велика при высоком уровне глюкозы в крови. Для профилактики трещин и шелушения после ванны ноги тщательно вытирают, уделяя особое внимание межпальцевым промежуткам. Для предотвращения появления трещин необходимо мазать подошвы и пятки увлажняющим кремом, при этом нельзя втирать крем в межпальцевые промежутки.
Мозоли и натоптыши
При сахарном диабете мозоли встречаются гораздо чаще и нарастают гораздо быстрее, чем у остальных людей. Это обусловлено деформацией пальцев и свода стопы, а также перераспределением зон высокого давления. Таким образом, мозоли могут являться свидетельством того, что вам необходимы ортопедические корректоры или обувь.
Если своевременно не удалять мозоли, то они будут трескаться и инфицироваться, приводя к развитию язвенных дефектов. Однако самим удалять большие и старые мозоли опасно. Лучше обратиться в кабинет «Диабетической стопы», где опытный персонал при помощи специального аппарата обработает вам ноги.
Ежедневная обработка натоптышей и мозолей с помощью пемзы поможет предотвратить их нарастание, причем лучше всего использовать пемзу после душа или ванны, пока кожа еще влажная. Ни в коем случае нельзя пользоваться бритвенными лезвиями или терками, а также какими-либо химическими растворами — это может привести к повреждению или ожогам и дальнейшему инфицированию. После обработки мозолей пемзой необходимо смазывать их кремом.
Синдром диабетической стопы
Иногда пациенты говорят: «У меня диабетическая стопа», подразумевая, что так называется нога при сахарном диабете. На самом деле синдром диабетической стопы — это очень серьезное осложнение сахарного диабета, проявляющееся наличием язвы на стопе.
Язвенные дефекты чаще всего образуются в местах наибольшего давления: головки плюсневых костей, межфаланговые сочленения при деформации пальцев. Язвенные дефекты на боковых поверхностях стоп чаще всего свидетельствуют о тесной обуви.
Даже если язва никак вас не беспокоит, вы немедленно должны проконсультироваться с вашим лечащим врачом или врачом кабинета «Диабетическая стопа».
В зависимости от состояния вашей язвы, врач:
- может провести рентгенографию стопы, чтобы убедиться, что не инфицированы кости стопы;
- проведет необходимую обработку язвенного дефекта, удалив некротизированные (мертвые) и инфицированные ткани, а также наложит специальные повязки, которые будут способствовать заживлению. Возможно, вы будете должны регулярно приходить на перевязки в кабинет «Диабетической стопы» или даже лечь в стационар для лечения;
- может взять посев из раны для определения микроорганизма, вызвавшего воспаление и подбора антибиотика;
- порекомендует вам наиболее эффективный способ разгрузки поврежденной конечности — это может быть специальная обувь или каст (что-то наподобие гипса). Разгрузка имеет принципиальное значение для заживления: продолжение ходьбы с опорой на поврежденную ногу только увеличит зону поражения;
- в случае плохого кровотока в ноге направит вас к сосудистому хирургу для проведения операции с целью восстановления кровотока;
- произведет необходимые изменения в инсулинотерапии, поскольку для оптимального заживления язвенного дефекта необходим хороший гликемический контроль.
После заживления язвенного дефекта вы должны соблюдать правила ухода за ногами и при необходимости носить ортопедическую обувь.
Болезни кожи при сахарном диабете

Тяжелые метаболические нарушения, лежащие в основе патогенеза сахарного диабета (СД), приводят к изменениям почти во всех органах и тканях организма, в том числе и в коже. Этиология кожных поражений при СД, безусловно, связана с нарушением углеводного обмена и накоплением соответствующих продуктов нарушенного метаболизма, что приводит к структурным изменениям в дерме, эпидермисе, фолликулах и потовых железах. В сочетании с диабетической полинейропатией, микро- и макроангиопатиями, нарушением местного и общего иммунитета это приводит к появлению различных видов сыпи, пигментных пятен, изъязвлений, а также к гнойно-септическим осложнениям.
Кожа больных СД подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают омозолелости, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются за счет подногтевого гиперкератоза. Диффузное выпадение волос может быть симптомом плохо контролируемого диабета.
Часто дерматологические проявления могут выступать в качестве «сигнальных признаков» СД: зуд кожи, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии).
В настоящее время описано более 30 видов дерматозов, которые либо предшествуют СД, либо развиваются на фоне манифестного заболевания. Условно их можно разделить на 3 группы:
- Первичные — обусловленные диабетическими ангиопатиями и нарушением метаболических процессов (диабетические дерматопатии, липоидный некробиоз, диабетический ксантоматоз, диабетические пузыри и др.).
- Вторичные — грибковые и бактериальные инфекции.
- Дерматозы, вызываемые препаратами, применяющимися при лечении СД (экзематозные реакции, крапивница, токсидермия, постинъекционные липодистрофии).
Как правило, диабетические поражения кожи имеют длительное и упорное течение с частыми обострениями и трудно поддаются лечению.
Диабетическая дерматопатия. Наиболее частое поражение при диабете выражается в появлении на передней поверхности голеней симметричных красновато-коричневых папул диаметром 5–12 мм, которые затем превращаются в пигментированные атрофические пятна (чаще выявляется у мужчин с большой длительностью СД). Субъективные симптомы отсутствуют, течение длительное, могут исчезать самостоятельно в течение 1–2 лет. Патогенез связан с диабетической микроангиопатией. Специфическое лечение дерматопатии не проводится.
Диабетический пузырь. Относится к редким поражениям кожи при СД. Пузыри возникают внезапно, без покраснения, на пальцах рук и ног, а также на стопе. Размеры варьируют от нескольких миллиметров до нескольких сантиметров. Пузырная жидкость прозрачна, иногда геморрагична и всегда стерильна. В большинстве случаев пузыри заживают без рубцевания через 2–4 нед симптоматического лечения.
Рубеоз. В детском и юношеском возрасте у больных инсулинозависимым СД на коже лба, щек (реже — подбородка) наблюдается гиперемия в виде небольшого румянца, что иногда сочетается с поредением бровей.
Диабетическая эритема. Протекает по типу эфемерных эритематозных пятен, которые наблюдаются в основном у мужчин старше 40 лет, страдающих диабетом в течение непродолжительного времени. Эти пятна характеризуются крупными размерами, резкими границами, округлыми очертаниями и насыщенной розово-красной окраской. Локализуются в основном на открытых кожных покровах — лице, шее, тыле кисти. Субъективные ощущения либо отсутствуют, либо больные жалуются на легкое покалывание. Пятна отличаются весьма непродолжительным сроком существования (2–3 дня), исчезают самопроизвольно.
Acanthosis nigricans. Характеризуется ворсинчатыми гиперпигментированными разрастаниями, преимущественно в складках шеи и подмышечной впадине. Больные жалуются на «грязную кожу», которую невозможно отмыть. На самых выступающих точках суставов пальцев иногда также имеются мелкие папулы. В основе патогенеза лежит выработка печенью инсулиноподобных факторов роста, которые вступают в связь с эпидермальными рецепторами и вызывают утолщение эпидермиса и гиперкератоз.
Диабетическая ксантома. Развивается на фоне гиперлипидемии, причем основную роль играет увеличение содержания в крови триглицеридов. Желтоватые бляшки локализуются преимущественно на сгибательных поверхностях конечностей, на груди, лице, шее и состоят из скопления триглицеридов и гистиоцитов.
Липоидный некробиоз. Относительно редкий хронический дерматоз, характеризующийся очаговой дезорганизацией и липидной дистрофией коллагена.
Инсулинозависимый СД является наиболее частой причиной липоидного некробиоза и встречается у 1–4% таких больных. Кожные проявления могут быть первыми — и долгое время единственными — проявлениями диабета. Полагают, что у 18–20% больных липоидный некробиоз может возникнуть за 1–10 лет до развития типичных симптомов диабета, у 25–32% больных развивается одновременно с этим заболеванием, однако у большинства (55–60%) СД предшествует поражению кожи. Прямой зависимости выраженности клинических проявлений липоидного некробиоза от тяжести течения диабета не существует.
Заболевание может возникнуть в любом возрасте, однако чаще ему подвержены лица от 15 до 40 лет (преимущественно женщины). Протекает на фоне инсулинзависимого диабета и характеризуется крупными единичными очагами поражения на коже голеней. Заболевание обычно начинается с появления небольших синюшно-розовых пятен или гладких плоских узелков округлых или неправильных очертаний, склонных к периферическому росту с последующим формированием четко отграниченных, вытянутых по длине овальных или полициклических индуративно-атрофических бляшек. Их центральная часть (желтовато-коричневого цвета) слегка западает, а краевая часть (синюшно-красная) несколько возвышается. Бляшки имеют гладкую поверхность, иногда шелушащуюся по периферии. Постепенно центральная часть бляшек атрофируется, на ней появляются телеангиоэктазии, легкая гиперпигментация, иногда изъязвления. Субъективных ощущений, как правило, нет. Боль возникает при изъязвлении.
Внешний вид очагов настолько характерен, что обычно дополнительных исследований не требуется. При атипичных формах проводят дифференциальный диагноз с кольцевидной гранулемой, саркоидозом, ксантоматозом.
Эффективного лечения в настоящее время нет. Применяются средства, нормализующие липидный обмен (Липостабил, Клофибрат, Бензафлавин); улучшающие микроциркуляцию (Курантил, Трентал, Теоникол). Показаны такие препараты, как Аевит, Дипромоний, Никотинамид, Ангиотрофин. Эффективно внутриочаговое введение кортикостероидов, инсулина, Гепарина. Наружно: аппликации 25–30% раствора Димексида, нанесение Троксевазиновой, Гепариновой мазей, наложение окклюзивных повязок с фторсодержащими кортикостероидными мазями. Физиотерапия: фонофорез гидрокортизона, электрофорез Аевита, Трентала. Лазеротерапия: при изъязвлении иногда прибегают к оперативному вмешательству (удалению очагов с последующей кожной пластикой).
Зудящие дерматозы (зуд кожи, нейродермит). Часто являются первыми признаками диабета. Не наблюдается прямой зависимости между тяжестью СД и интенсивностью зуда. Наоборот: замечено, что наиболее сильный и упорный зуд наблюдается при скрытой и легкой формах диабета. У большинства пациентов кожный зуд предшествует развитию не только поражения кожи при СД, но и самому установлению диагноза (от 2 мес до 7 лет). Реже зуд развивается уже на фоне установленного и леченого СД.
Преимущественной локализацией являются складки живота, паховые, межъягодичная, локтевые. Поражения часто односторонние.
Грибковые поражения кожи. Наиболее часто развивается кандидоз, обычно вызываемый Candida albicans. Чаще встречается в пожилом возрасте и у тучных пациентов с преимущественной локализацией очагов в области гениталий и крупных складок кожи, межпальцевых складок, слизистых оболочек (вульвовагинит, баланопастит, ангулярный хейлит). Кандидомикоз может играет роль «сигнального симптома» СД.
Кандидоз любой локализации начинается с сильного и упорного зуда, в дальнейшем к нему присоединяются объективные признаки заболевания. Сначала в глубине складки появляется белесоватая полоска мацерированного рогового слоя, формируются поверхностные трещины и эрозии. Поверхность эрозий — влажная, блестящая, синюшно-красного цвета, окаймленная белым ободком. Вокруг основного очага появляются «отсевы», представленные мелкими поверхностными пузырьками и пустулами. Вскрываясь, эти элементы превращаются в эрозии, также склонные к росту и слиянию. Диагноз подтверждается при микроскопическом или культуральном исследовании.
Для местного лечения применяются проверенные временем, простые и доступные средства — спиртовые или водные (последние лучше для крупных складок) растворы анилиновых красителей: метиленовой синьки (2–3%), бриллиантовой зелени (1%), а также жидкость Кастеллани, мази и пасты, содержащие 10% борной кислоты. Из местных антимикотиков можно использовать практически любые в виде 1–2% кремов, мазей, растворов. Наружные средства применяют до полного разрешения кожных очагов, а затем еще в течение одной недели. Из системных антимикотиков применяются флуконазол, итраконазол или кетоконазол. Флуконазол назначают по 150 мг/сут однократно, при торпидном течении, по 150 мг/сут 1 раз в неделю в течение 2–3 нед. Итраконазол назначают по 100 мг/сут в течение 2 нед или по 400 мг/сут в течение 7 дней. Кетоконазол назначают по 200 мг/сут в течение 1–2 нед. Целесообразность назначения системных антимикотиков определяется эффективностью, предшествующей терапии, мотивацией пациента, желающего как можно скорее избавиться от проявлений болезни, а также доступностью препаратов.
Инфекционные заболевания. Бактериальные поражения кожи встречаются у больных СД значительно чаще, чем в популяции и трудно поддаются лечению. Диабетические язвы стопы являются наиболее грозным осложнением и могут приводить к ампутации конечности и даже летальному исходу.
Пиодермии, фурункулы, карбункулы, флегмоны, рожа, паронихии и панариции чаще всего вызываются стафилококковой и стрептококковой флорой. Присоединение инфекционно-воспалительных заболеваний кожи, как правило, приводит к тяжелым и длительным декомпенсациям диабета и увеличивает потребность организма в инсулине. Диагноз должен быть подтвержден получением культуры с определением чувствительности к антибиотикам. Больному назначают перорально диклоксациллин или эритромицин (при наличии аллергии к пенициллину). Прием диклоксациллина — основной метод лечения амбулаторных больных, поскольку к нему чувствительны 97% микроорганизмов. Не нагноившиеся поражения можно также лечить с помощью применения тепла местно. При флюктуации фурункул необходимо вскрыть и дренировать. Крупные абсцессы иногда требуют рассечения и дренирования.
В заключение следует отметить, что поражения кожи при диабете являются на сегодняшний день распространенными состояниями, достаточно часто встречающимися в клинической практике. Лечение их имеет определенные трудности и должно начинаться с эффективного контроля за уровнем сахара в крови и отработкой адекватной схемы приема антидиабетических препаратов. Без коррекции углеводного обмена у этой группы пациентов все лечебные мероприятия малоэффективны.
Литература
- С. Г. Лыкова, О. Б. Немчанинова. Поражения кожи при сахарном диабете (патогенез, патоморфология, клиника, терапия). Новосибирск: Новосибирский медицинский институт. 1997. 44 с.
- А. С. Машкиллейсон, Ю. Н. Перламутров. Кожные изменения при сахарном диабете // Вестник дерматологии и венерологии. 1989. № 5. С. 29–31.
- А. Ю. Сергеев, Ю. В. Сергеев. Грибковые инфекции. Руководство для врачей. М., 2003.
- И. И. Дедов, В. В. Фадеев. Введение в диабетологию: Руководство для врачей. М., 1998. 404 с.
- М. И. Мартынова, Е. Е. Петряйкина, В. Ф. Пилютик. Особенности нарушения кожных покровов при инсулинзависимом сахарном диабете. «Лечащий Врач».
И. Б. Мерцалова, кандидат медицинских наук
РМАПО, Москва
Поражения нижних конечностей у больных сахарным диабетом
Для цитирования: Волковой А.К., Комелягина Е.Ю., Анциферов М.Б. Поражения нижних конечностей у больных сахарным диабетом. РМЖ. 2006;13:972.
Сахарный диабет (СД) является одним из наиболее распространенных хронических заболеваний и носит характер неинфекционной эпидемии. В настоящее время около 200 млн. человек в мире страдают СД, при этом количество больных ежегодно увеличивается на 5–7% и каждые 15 лет удваивается. По прогнозам экспертов ВОЗ, их число к 2025 году достигнет 325 млн. человек, а у 410 млн. человек будет определяться нарушенная толерантность к глюкозе (НТГ). СД характеризуется ранней инвалидизацией и высокой смертностью больных вследствие развития поздних сосудистых осложнений. Это обстоятельство ставит СД в ряд социально значимых заболеваний.
Поражения нижних конечностей у больных сахарным диабетом являются одной из основных причин инвалидизации, так как риск выполнения нетравматических ампутаций нижних конечностей у больного СД в 22 раза выше по сравнению с аналогичной вероятностью при отсутствии диабета [1]. Вышеуказанный факт явился одной из основных причин, по которой в Сент–Винсентской декларации (1989 г.) провозглашено снижение в мире к 2000 году на 50% количества высоких ампутаций среди больных сахарным диабетом [2].
К поражениям нижних конечностей у больных сахарным диабетом относятся: диабетическая нейропатия (ДН), поражения магистрального кровотока нижних конечностей (макроангиопатия), синдром диабетической стопы (СДС).
Диабетическая нейропатия
Диабетическая нейропатия – наличие симптомов и/или объективных признаков нейрональной дисфункции у больного сахарным диабетом, при условии исключения других причин [3]. Распространенность осложнения достаточно высока, в зависимости от различных методов обследования варьирует в пределах 30–50% [4]. А если к числу пациентов, имеющих явные клинические признаки диабетической нейропатии, прибавить пациентов с субклиническими формами, то частота нейропатии может достичь 90% [5].
Существуют различные классификации диабетической полинейропатии, одна из которых приводится ниже.
Классификация диабетической полинейропатии [6]:
• Гипергликемическая нейропатия
• Генерализованные нейропатии:
– сенсо–моторная
– острая болевая
– автономная
– острая моторная
• Фокальные и мультифокальные нейропатии
• Гипогликемичекая нейропатия.
В аспекте поражения нижних конечностей в клинической практике чаще всего встречается сенсо–моторная нейропатия, о которой и пойдет речь далее.
Ключевая роль в патогенезе диабетической нейропатии принадлежит хронической гипергликемии [7]. Длительно существующий повышенный уровень сахара в крови приводит к активации полиолового пути обмена глюкозы, вызывает оксидативный стресс, снижает образование оксида азота, уменьшает кровоток в нервном волокне, нарушает образование факторов роста. Все вышеуказанные механизмы являются причиной гибели нервной клетки и приводят к замедлению проведения импульса по нервному волокну.
Клинические проявления ДН значительно снижают качество жизни больных и являются важнейшим патогенетическим и прогностически значимым фактором риска развития ряда осложнений сахарного диабета, в частности, синдрома диабетической стопы.
Клиническая симптоматика ДН может быть положительной (продуктивной), когда пациент предъявляет определенные жалобы, и отрицательной, когда активные жалобы отсутствуют, но уже имеются нарушения чувствительности. В основном выделяют болевые и безболевые варианты поражений [8]. При отсутствии активных жалоб больного диагноз нейропатии можно поставить только на основании результатов осмотра и диагностического исследования. Среди болевых форм нейропатий выделяют острую и хроническую [9].
Продолжительность острой болевой формы составляет 6 месяцев. Появляются колющие, стреляющие, ноющие боли в стопах и голенях; чувство жжения, онемения, стягивания стоп. Интенсивность болевого синдрома может усиливаться в вечернее и ночное время.
Для хронической нейропатии характерно наличие болевой симптоматики более полугода. Клиническая картина болевого синдрома разнообразна по интенсивности и частоте. Компенсация СД может приводить к регрессу субъективных симптомов, в то время как ненадлежащий контроль уровня глюкозы в крови, напротив, ухудшает чувствительность и усиливает чувство онемения, жжение, покалывание, парестезии.
В таблице 1 приведены основные клинические проявления нейропатии в зависимости от стадии развития патологического процесса [10].
Диагноз ДН устанавливается на основании характерных жалоб, анамнеза (давность симптоматики, наличие сопутствующей патологии), данных объективного осмотра. В клинической практике при помощи специальных инструментов определяются нарушения различных видов чувствительности. Для оценки наличия изменений тактильной чувствительности применяется монофиламент весом 10 г (5,07 Semmens–Weinstein), болевой – укол тыльной поверхности большого пальца специальной иглой с притупленным концом, температурной – при помощи определения разницы в ощущениях тепла и холода инструментом «tip therm», вибрационной – с использованием камертона либо биотезиометра. Ахилловы и коленные рефлексы применяются для оценки нарушений моторной функции. С целью раннего выявления и углубленного исследования ДН выполняется электромиография с определением скорости проведения импульса по нервному волокну. К наиболее точным методам диагностики можно отнести биопсию нерва с последующим морфологическим исследованием.
Для дифференциального диагноза с нарушением магистрального кровотока нижних конечностей проводится ультразвуковая допплерография (УЗДГ) артерий голеней и стоп.
Лечение диабетической полинейропатии
Лечение ДН отличает комплексный подход и во многом зависит от стадии развития патологического процесса. В таблице 2 приведены принципы ведения больных сахарным диабетом с наличием диабетической полинейропатии.
Как видно, на начальной стадии лечения обязательным условием является достижение компенсации углеводного обмена. Кроме того, нормализация гликемии часто приводит к устранению нейропатических болей, в то время как лекарственная терапия на фоне декомпенсации углеводного обмена может быть малоэффективной.
Назначение средств симптоматической терапии направлено прежде всего на устранение симптомов периферической нейропатии (боли, судороги, жжение, парестезии). Могут назначаться:
• трициклические антидепрессанты (имипрамин, амитриптиллин)
• противосудорожные препараты (габапентин, карбамазепин)
• анальгетики
• местно раздражающие средства
К препаратам патогенетической направленности относятся:
• ингибиторы альдозоредуктазы
• g–линоленовая кислота
• ингибиторы конечных продуктов гликирования структурных белков
• препараты a–липоевой кислоты
• факторы роста нерва
• миоинозитол
В настоящее время из всех вышеуказанных методов патогенетического воздействия, на основании ряда международных плацебо–контролируемых исследований, свою эффективность доказали препараты a–липоевой кислоты.
Необходимо отметить, что одной из основных задач ведения больных с диабетической периферической полинейропатией является предупреждение развития язвенных дефектов стоп. В данном аспекте основная роль принадлежит обучению больных правилам ухода за ногами, подбору ортопедической обуви.
Диабетическая ангиопатия
нижних конечностей
Под диабетической ангиопатией нижних конечностей понимают «наличие таких клинических признаков, как отсутствие пульса на артериях стоп, перемежающаяся хромота в анамнезе, наличие болей покоя и/или изменений, выявляемых при неинвазивном сосудистом обследовании, указывающих на нарушение кровообращения» [3].
Снижение кровотока является ведущим фактором, нарушающим процессы репарации тканей и в сочетании с инфекцией – основным фактором ампутаций нижних конечностей [11].
Развитию диабетической макроангиопатии способствуют: курение, артериальная гипертензия, хроническая гипергликемия, гиперлипидемия, возраст, генетическая предрасположенность, длительность СД [12].
К проявлениям макроангиопатии при сахарном диабете относятся: медиакальциноз (склероз Менкеберга) и атеросклероз. Склероз Менкеберга – кальцификация средней оболочки артериальной стенки. Как правило, медиакальциноз в изолированном виде не является причиной ишемии конечности, так как не сопровождается уменьшением просвета сосуда. Есть мнение, что склероз Менкеберга ассоциируется с автономной полинейропатией [13].
Течение атеросклероза при сахарном диабете имеет некоторые отличия по сравнению с атеросклерозом при его отсутствии [14]. Морфологически атеросклеротическое поражение сосудов характеризуется циркулярным расположением бляшек, системностью, склонностью к осложненным поражениям с казеозным распадом, образованием аневризм, а клинически – поражением больных более молодого возраста, одинаковой частотой встречаемости у мужчин и женщин, более быстрым прогрессированием, частым поражением подколенных и берцовых артерий.
Клинически ангиопатия нижних конечностей проявляется болями в области голеней при ходьбе – «синдромом перемежающейся хромоты», зябкостью стоп. При осмотре – ослабление или отсутствие пульсации магистральных сосудов нижних конечностей; мраморная окраска кожи, алопеция в области голеней, гипотермия стоп. В запущенных случаях развивается критическая ишемия конечности. Она характеризуется наличием ишемической боли в покое более чем в течение 2–х недель, и/или наличием язв или гангрены в области стопы или пальцев при систолическом давлении в области тибиальных артерий 1,15).
К углубленным методам диагностики поражений магистрального кровотока нижних конечностей относится дуплексное сканирование артерий. «Золотым стандартом» исследования сосудистого русла считается ангиография. Показанием к выполнению ангиографии или аорто–артериографии является выявление стеноза или окклюзии по УЗДГ для определения возможности выполнения реконструктивной операции.
Для оценки степени выраженности ишемии тканей все более широкое распространение приобретает метод определения транскутанного напряжения кислорода на нижних конечностях. Посредством чрескожного газоанализа удается измерить локальную оксигенацию (ТсрО2) кожи и, таким образом, оценить прогноз заживления раневого дефекта. Критическим показателем считается уровень ТсрО2 1,2 ммоль/л, триглицериды
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Опухоли и отечности нижних конечностей при сахарном диабете
На сервисе СпросиВрача доступна консультация эндокринолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Галимат, отёк появился только сегодня, с венами проблем раньше не было. Но кровь густая(из за сердечной недостаточности), пьёт разжижающие уже много лет

Галимат, я прикрепила фото второй ноги, обе сфоткать сейчас не получится, мама спать легла. На голени отёка нет, заканчивается на ступне!

Очень похоже на лимфостаз ног, лучше сделайте Узи сосудов вен и консультация флеболога-хирурга. Это точно не рожистое воспаление!
Галимат, спасибо большое! Мы к врачу сможем попасть теперь только в понедельник, как то нужно лечить эти дни или какие то меры, чтобы не ухудшилось состояние?

До понедельника ничего не будет , но в понедельник сходите сразу . Тут никакие меры пока не получится предпринять, нужен осмотр и Узи сосудов


Здравствуйте. Нога горячая? температура есть? Если только одна нога, то возможно рожистое воспаление, либо тромбофлебит.


Похоже на тромбоз. Нужно показаться в приемный покой хирургу. Ноге возвышенное положение. Смазывать мазью троксевазин или гепариновой.
Наталия, а тромбоз может образоваться при постоянном приеме антикоагулянтов? У мамы ещё сердечная недостаточность, для разжижения крови каждый день пьёт таблетки




Да, на нем не должно быть тромбоза. Но может быть бляшкой холестериновой стенозирование. В любом случае нужно УЗИ или хотя бы осмотр хирурга.



Здравствуйте Алена. Рекомендую комплексное средство ЛИМФОМИОЗОТ, способствует улучшению лимфооттока.
С уважением доктор мед.наук, профессор. Здоровья и удачи.

Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
Симптомы, стадии и лечение диабетической ангиопатии

Диабетическая ангиопатия нижних конечностей – одно из самых сложных и неприятных осложнений диабета. Но гораздо важнее, что на протяжении долгого периода времени оно остается наиболее распространенным последствием болезни.
Практически каждый диабетик на планете встречается с ангиопатией уже через 10-15 лет после постановки первичного диагноза. При этом патологический процесс развивается настолько быстро и агрессивно, что влечет за собой смертельные последствия в виде инфаркта миокарда, острой ишемии и других сердечно-сосудистых проблем.
Что такое диабетическая ангиопатия: особенности заболевания
Если говорить простым языком, ангиопатия при сахарном диабете возникает из-за невозможности кровеносных сосудов пропускать кровь в том же объеме, как это было до появления диабета. Проблемы с сахаром ухудшают их эластичность, после чего развивается закупорка. В результате кровообращение ног настолько ухудшается, что страдает двигательная функция:
- Каждое движение приводит к появлению болезненных ощущений.
- Стопы немеют, из-за чего человеку трудно ходить.
- Образуются язвенные поражения.
В конечном итоге ткани нижних конечностей отмирают, развивается некроз, а значит, возникает необходимость ампутации. Но даже на этом ухудшение состояния из-за ангиопатии не заканчивается. Кровообращение в организме – процесс целостный и единый. Так что постепенно нарушения затрагивают глаза, почки, сердце.
Как появляется ангиопатия
Механизм зарождения и развития диабетической ангиопатии изучен не до конца. Всеми виной сложность сахарного диабета как первичного заболевания. Слишком много факторов и рисков к нему могут привести и слишком по-разному он протекает. Достоверно известно только, что толчком к появлению симптомов нарушения становится атеросклероз сосудов. Развитие болезни происходит постепенно и на первых стадиях остается незамеченным для диабетика.
Сначала от длительного хождения появляется боль в нижних конечностях и легкое онемение. Затем пациент начинает замечать, что температура ног заметно снижена, по сравнению с остальными частями тела. И наконец, появляется бледность и синюшность тканей, часто дают знать о себе судороги. Вина в происходящем лежит на холестериновых бляшках, которые буквально заполняют мелкие и крупные сосуды, снижая кровообращение.
Почему развивается ангиопатия
Как уже говорилось ранее, первоначальная проблема всех диабетиков – атеросклероз, то есть истончение сосудов. Постоянное воздействие на организм сахара и инсулина в больших количествах делает их хрупкими, а неправильное питание – способствует нарастанию бляшек.
Но это не единственная причина, дающая толчок развитию диабетической ангиопатии нижних конечностей. Среди факторов, которые способствуют появлению заболевания, можно выделить:
- Ожирение, приводящее к увеличению количества холестерина в крови.
- Гипертония.
- Чередование гипергликемии и гиперинсулинемии.
- Поражение периферических нервов ног.
- Индивидуальные аномалии костей и мышц.
- Синдром Рейно, приводящий к ишемии.
- Курение.
Вместе с атеросклерозом эти нарушения ускоряют процесс разрушения сосудов, проявления ангиопатии становятся очевидными быстрее.
Главные симптомы заболевания
Проявления болезни разнятся и зависят в первую очередь от ее стадии. В первую очередь большинство пациентов отмечают у себя боль. Сначала она дает о себе знать только после длительных прогулок, но позднее – достаточно встать на ноги совершить несколько шагов, чтобы ощутить болезненность. Затем список симптомов пополняется неделя за неделей:
- На коже появляются небольшие красные или фиолетовые пятна.
- Стопы часто испытывают зуд и жжение.
- Появляется чувство холода и онемения в ногах, даже в теплом помещении.
- Царапины и раны на коже заживают медленно.
- Появляются первые язвочки, отеки, синюшность кожи.
- Кожный покров сильно иссушается, а ногти расслаиваются, но при этом они же могут утолщаться.
На тяжелой стадии болезни развиваются появляются опасные для жизни симптомы, такие как омертвение тканей нижних конечностей, гангрена, сердечная недостаточность и слепота.
Как развивается болезнь
Специалисты выделяют две главные степени, следующие друг за другом. Первая – микроангиопатия. При ней страдают только мелкие симптомы, не влияющие на появление явных признаков болезни. Обнаружить ангиопатию на этой стадии можно только во время медицинского обследования, так что своевременное лечение пациенты практически никогда не получают.
Вторая степень – макроангиопатия. С ней болезнь затрагивает важные крупные сосуды и постепенно появляются все те симптомы, о которых сказано выше. Опасность для общего самочувствия возрастает, страдают не только нижние конечности, но и другие важные органы тела: почки, сердце и так далее. дополнительно стоит отметить, что микроангиопатия без последующего развития макроангиопатии практически не встречается.
Лечение и профилактика диабетической ангиопатии аппаратами «Солнышко»
Лечение ангиопатии нижних конечностей при сахарном диабете зависит не только от степени развития вторичного осложнения, но и от того, как протекает первичное заболевание (диабет). Обычно оно состоит из трех составляющих:
- Медикаментозного лечения, которое определяется врачом, ведущим пациента с сахарным диабетом. В него включаются все лекарственные препараты, которые могут замедлить ход развития ангиопатии и снять симптомы.
- Хирургического вмешательства, требующегося, когда степень поражения нижних конечностей слишком большая.
- Физиотерапевтического лечения и профилактики – и именно с этой частью блестяще справляются приборы «Солнышко».
Магнитотерапевтический аппарат АМНП-02 «Солнышко» решает ряд задач, с которыми сталкивается пациент с ангиопатией: оказывает противовоспалительное действие, обезболивает, снимает отечность, ускоряет регенерацию поврежденных тканей. Достижение такого эффекта возможно благодаря воздействию низкочастотного переменного магнитного поля на пострадавшие участки ног.
Метод отличается простотой использования и безопасностью, что позволяет применять прибор даже для лечения детей. Но полностью заменить собой медикаментозное лечение он не в силах. Соблюдайте рекомендации врача и одновременно с этим восстанавливайте состояние сосудов с помощью «Солнышка», чтобы достичь максимального лечебного и профилактического эффекта.
Методы лечения диабетической стопы
Синдром диабетической стопы характеризуется комплексом симптомов (боли, отеки стоп, снижение чувствительности, гнойно-некротические поражения) и представляет собой осложнение сахарного диабета, которое развивается из-за патологических изменений в артериях, нервах, костях и мышцах стопы, обусловленных основным заболеванием. В результате развиваются гнойно-некротические процессы и гангрена стопы, что является показанием для ампутации. Такой алгоритм событий отчасти является следствием несвоевременного и неправильного лечения, несоблюдения правил ухода за стопами, но чаще всего определяется тяжестью, агрессивностью и стажем основного заболевания — сахарного диабета.
Консервативное лечение
Схемы лечения на разных стадиях (их всего 5) значительно отличаются, причем выбор лекарственных препаратов и других методов делается индивидуально, с учетом выраженности ишемии (артериальной недостаточности, то есть притока крови к конечности и уровня патологических изменений в тканях стопы).
Так, на I-II стадиях, на которых наблюдается поверхностный язвенный дефект кожи / глубокая язва с поражением всех слоев кожи, достигающая капсулы сустава, еще возможно лечение в амбулаторных условиях, то на III-IV-V стадиях, которые характеризуются инфицированной язвой, проникающей в полость сустава / ограниченной гангреной / распространенной гангреной, необходимо лечение в условиях хирургического стационара.
На начальных стадиях лечение направлено на устранение основных симптомов — болей в ногах, спазма, на улучшение кровообращения, в целом — на общее улучшение состояния и стабилизацию процесса.
Лекарственные препараты, применяемые в лечении

Спазмолитики и миорелаксанты применяются для уменьшения болевых ощущений (лекарства с действующими веществами папаверин, дротаверин, бенциклан, толперизон).
Основными препаратами, широко использующимися в различных схемах лечения, являются сосудистые средства или ангиопротекторы (пентоксифиллин, алпростадил), а также антиоксиданты (препараты липоевой кислоты, токоферола и др.). Они позволяют не только взять под контроль симптомы, но и увеличить дистанцию безболевой ходьбы, улучшить общее физическое состояние пациента, стабилизировать патологический процесс.
Пентоксифиллин по-прежнему является ведущим препаратом для улучшения микроциркуляции при ишемических поражениях конечностей (несмотря на то, что в настоящее время в распоряжении врачей есть более современные средства), что определяется огромным практическим опытом использования и доказательной базой.
Липоевая (тиоктовая) кислота представляет собой мощный антиоксидант, способствующий уменьшению свободнорадикального повреждения клеток, оказывает антитоксическое действие, повышает утилизацию клетками глюкозы (то есть «помогает» инсулину усваивать глюкозу, улучшает углеводный обмен). Назначаются и другие метаболические средства, нормализующие тканевой метаболизм (солкосерил, актовегин).
Препараты, улучшающие венозный и лимфатический (обратный) отток (кальция добезилат, препараты флавоноидов — троксерутин, детралекс), используются в целях восстановления функций сосудистой стенки, уменьшения ее хрупкости, для улучшения работы лимфатических сосудов. Их применение способствует снятию такой симптоматики, как отечность и боли.
Антибиотики применяются в случае инфекционных осложнений, причем если нет возможности выяснения состава бактериальной болезнетворной микрофлоры, назначаются антибактериальные средства широкого спектра действия, нередко комбинация нескольких препаратов (пенициллины и защищенные пенициллины, цефалоспорины, амногликозиды, макролиды — по сути, все современные группы антибиотиков широчайшего спектра).
Противомикробная терапия может назначаться в виде препаратов для приема внутрь, но врачи предпочитают парентеральное (внутримышечное, внутривенное) введение, поскольку оно обеспечивает более быстрые результаты лечения.
В настоящее время ведутся исследования по применению препаратов группы простагландинов — простаноидов, применение которых позволяет значительно снизить частоту ампутаций у пациентов с синдромом диабетической стопы. Однако в широкую практику препараты пока не вошли.
Огромное значение в лечении диабетической стопы имеют радикальное дренирование (в случае гнойно-некротических поражений тканей), разгрузка стопы и местное лечение. Применяется специальная обувь, приспособления для хождения, позволяющие снять нагрузку со стопы, что способствует заживлению язв на подошвенной области. Местное лечение заключается в нанесении различных антисептиков и специальных перевязочных средств (гидрогелевых повязок и пр.). Набирает популярность постоянное вакуумное дренирование язв, обработка раневой поверхности плазмой, озонотерапия.
Средствами базовой терапии, позволяющими скорректировать ведущую патологию — сахарный диабет, являются средства коррекции углеводного (сахароснижающие препараты и инсулин) и липидного обмена (статины), препараты для снижения артериального давления (различные группы), антиагреганты (ацетилсалициловая кислота, клопидогрель) и иммуностимуляторы.
При неэффективности консервативной терапии проводится хирургическое лечение: это может быть восстановление сосудов (шунтирование, реконструкция артерии), либо удаление участков некроза или ампутация (пальцев, стопы, высокая ампутация).

Немедикаментозные методы лечения

Среди методов нелекарственной терапии особенное место занимает физиотерапия. При помощи разных методов физического воздействия можно добиться улучшения состояния стопы на разных стадиях патологического процесса. Общее положительное влияние физиотерапии при синдроме диабетической стопы заключается в улучшении кровотока, тонуса и эластичности сосудистой стенки, устранении спазма.
Широко применяется магнитотерапия, позволяющая не только быстро уменьшить боли в ногах при локальном использовании, но и оказывающая общее воздействие, особенно благоприятное у пациентов с сочетанными диагнозами — сахарный диабет вкупе с артериальной гипертензией, ишемической болезнью сердца и пр.
Магнитотерапия оказывает и мягкий седативный эффект, что крайне важно для всех больных диабетом, и в частности с синдромом диабетической стопы. Согласно исследованиям, у этой группы пациентов часто развиваются депрессивные состояния и тревожные расстройства. В то время как стабильное психоэмоциональное состояние способствует приверженности лечению и соблюдению правил ухода за стопами.
Лазеротерапия (инфракрасный лазер) показана при диабетических поражениях стопы в формате местной терапии и внутривенного лазерного облучения крови (ВЛОК).
Применяются также различные методы электролечения: дарсонвализация, ультратонтерапия, амплипульстерапия, динамические токи. Методики способствуют уменьшению болевого синдрома и улучшают усвоение глюкозы клетками организма. Воздействие проводится по схемам, которые подбираются индивидуально, с учетом состояния пациента.
Среди комбинированных методов доступен и поэтому очень широко применим метод электрофореза, при котором под воздействием постоянного тока в организм (местно) вводятся лекарственные вещества. При синдроме диабетической стопы с этими целями применяются: препараты никотиновой кислоты, гепарина, эуфиллина, магния, йода, лития и др. Нередко используется также фонофорез — введение лекарственных препаратов при помощи ультразвука (ксантинола никотинат).
Ограниченно доступны методы баротерапии (интервальная вакуумная терапия) и гипербарической оксигенации, которые характеризуются как мощные методики управления кровотоком нижних конечностей. Первостепенными эффектами при прохождении процедур считаются уменьшение отечности тканей, увеличение локального кровообращения, улучшение питания нервных волокон, вследствие чего восстанавливается тактильная и болевая чувствительность тканей стопы.
Стоит отметить, что комплексная терапия позволяет добиться хороших результатов лечения у пациентов с синдромом диабетической стопы. В целом можно сказать, что пациенты с сахарным диабетом, у которых удалось добиться строгого контроля над болезнью, могут вести обычный образ жизни. Для профилактики развития диабетических поражений стоп рекомендуется особенно тщательный уход за кожей ног и при малейших изменениях (мозоли, натоптыши, царапины, порезы) — обращение к врачу.


