Причины корешкового синдрома шейного отдела, симптомы, лечение данного нарушения, прогнозы
В медицине корешковый синдром по-другому называется радикулопатией. Эта опасная патология характеризуется клинической картиной, проявляющейся в результате сдавливания нервного корешка спинного мозга. Заболевание всегда сопровождается воспалением. По интенсивности симптоматики можно установить степень поражения нервов. Синдром поражает грудной, поясничный, крестцовый отдел, но чаще всего затрагивает именно область шеи. Для развития патологии должно пройти несколько лет прогрессирования остеохондроза.
 Синдром в шее
Синдром в шее
Причины возникновения
Главная причина развития синдрома – это остеохондроз зоны шеи. Сначала заболевание провоцирует деградацию межпозвонковых дисков, при этом происходят патологические изменения в работе этой части позвоночника.
У корешкового синдрома шейного отдела симптомы, лечение зависят от этиологических факторов. К основным и самым частым причинам возникновения патологии относятся:
- травмы;
- переохлаждение;
- неправильной распределение нагрузки на позвоночник – единовременной или постоянной;
- длительное пребывание в неудобной позе;
- врожденные нарушения опорно-двигательного аппарата;
- недостаток двигательной активности;
- излишний вес, неправильное питание.
Помимо факторов, которые не являются заболеваниями, синдром развивается под влиянием следующих патологий:
- проблем с уровнем гормонов в крови;
- генетическим нарушением обменных процессов;
- доброкачественных и злокачественных новообразований, метастаз;
- послеоперационных осложнений;
- остеохондроза;
- спондилоартроза, спондилеза;
- инфекций и воспалительных явлений в позвоночнике;
- дегенераций тканей мышц, связок.
Шейный корешковый синдром может возникать по разным причинам и поэтому существует много методов его лечения. Тактика терапии зависит от клинической картины, причин нарушения и особенностей организма пациента.
Клиническая картина
Поражение первых трех корешков нервов в шейном отделе сопровождается острой болью и онемением теменной части головы, затылка и самой шеи. Часто состояние приводит к дисфункции языка, вызывающей проблемы с речью.
При синдроме, затрагивающем 4 – 8 сегмент шеи, боль и другие патологические симптомы локализуются в зоне ключицы, это отражается на верхних конечностях. Патология зачастую сопровождается ослаблением мышц рук.
 Острая боль в шее – первый и основной симптом
Острая боль в шее – первый и основной симптом
Поставить окончательный диагноз может только невролог или хирург. Данный синдром способен напоминать другие заболевания, которые не имеют отношения к состоянию позвоночника:
- При проблеме с двумя самыми верхними позвонками болезнь путают с мигренью. Человек жалуется на постоянные головные боли, от которых почти не помогают лекарственные препараты. Но в отличие от мигрени, боль все же отступает на определенное время после лекарств.
- Синдром, затрагивающий нервы позвонка С4 – С5, напоминает атрофию мышц подбородка. Нарушение провоцирует постоянную напряженность зоны подбородка, затем мышцы ослабевают под влиянием усталости, возникает второй подбородок, онемение кожи.
Еще один важный симптом заболевания – это онемение. Он указывает на то, какие сегменты повреждены болезнью:
- позвонок С3 – онемение языка;
- С1 – С2 – онемение кожи верхней части головы, висков, ушей;
- С3 – С4 – онемение щек, носа, губ и затылка;
- С5 – С7 – онемение шеи, локтей и плечевой зоны.
Если проблема затронула не только нервы, но и крупные сосуды вблизи позвоночного столба, развивается отек. Он поражает шею и голову. При запущенной форме заболевания возможно нарушение глотательного рефлекса.
К симптомам патологии относятся и проблемы с психикой:
- депрессии;
- неврозы;
- нарушения сна;
- панические атаки.
 Депрессии и паника – симптомы поражения
Депрессии и паника – симптомы поражения
Причиной неврологических проблем становится негативное влияние на нервы. Последние начинают передавать в головной мозг неправильные импульсы.
Боль – один из первых и главных признаков нарушения. Она развивается самостоятельно или после резких телодвижений. Бывает ноющей и слабо выраженной либо резкой и интенсивной. Начинаются неприятные ощущения в шее, затем они иррадиируют в другие зоны.
Диагностика
Чтобы выявить место поражения, обязательно проводится рентгенография. Нужен прямой и боковой снимок. По результатам обследования врач получает информацию о состоянии позвонков, расстоянии между ними, затем дает заключение о локализации патологического процесса.
Еще более достоверную информацию можно получить с помощью МРТ, но подобный метод используется в крайних случаях из-за высокой стоимости обследования.
Эффективные методы лечения
Решение по поводу того, как лечить болезнь в зоне шеи, какие витамины требуется пить, врач принимает на основании данных диагностики. Сначала организуется консервативная терапия. Помимо перорального приема лекарств, можно растирать больное место мазями. Назначаются процедуры физиотерапии, упражнения лечебной гимнастики, массаж и т. п. Операция требуется только при длительном отсутствии положительной динамики от традиционных методов лечения.
Лекарственные препараты
Лекарства при радикулопатии в зоне шеи используются следующие:
- НПВС: Ибупрофен, Мовалис, Кетанов. Данные медикаменты быстро облегчают боль, купируют развития воспаления. Их противопоказано использовать слишком долгими курсами по причине больших рисков возникновения побочных реакций.
- Спазмолитики: Папаверин, Но-шпа. Позволяют устранить дискомфорт. Использовать препараты можно только по указанию врача, поскольку прием таблеток может привести к опасным осложнениям.
- Миорелаксанты. Купируют спазмы в мышцах, помогают устранить дискомфорт.
- Витамины группы В. Положительно влияют на функционирование нервной системы, способствуют ускорению восстановления нервных корешков.
Кроме того, эффективно назначаются хондропротекторы. Эти лекарства активизируют обмен веществ в поврежденных зонах, восстанавливают хрящевые ткани и не дают им разрушаться дальше.
Физиотерапевтические процедуры
К самым эффективным и активно применяемым методам физиотерапии относятся следующие:
- иглорефлексотерапия. Суть процедуры в воздействии на нервы тонкими иглами, это купирует их напряженность и заставляет функционировать правильно. Главное – подобрать квалифицированного профессионала, чтобы не навредить здоровью еще сильнее;
- мануальная терапия. Позволяет уменьшить интенсивность болевых ощущений, снять напряженность в мышцах, нормализовать кровоток в месте поражения и купировать психологическую напряженность;
 Мануальная терапия при проблемах с шеей
Мануальная терапия при проблемах с шеей
- гирудотерапия. Данная процедура применяет для лечения пиявки. Ферменты этих существ значительно уменьшают отеки и воспаление;
- прогревания. При этом проводится воздействие светом, теплом или током на очаг поражения. Это эффективный метод, потому что позвоночник любит тепло, но во время обострений такое лечения запрещается;
- магнитотерапия. Врач специальным прибором воздействует на позвоночник с целью ускорения обменных процессов.
Хорошо зарекомендовала себя и лечебная физкультура. Ее должен организовывать врач, на первых занятиях он обязательно присутствует вместе с пациентом, следит за техникой выполнения гимнастических упражнений. Только так гимнастика принесет ожидаемый эффект.
Хирургическое вмешательство
Радикулопатия шеи требует хирургического вмешательства только если обнаружено выпадение диска или опухоль. Операцию проводит нейрохирург. Самыми частыми вмешательствами становятся дискэктомия и микродискэктомия. При наличии новообразования его удаляют полностью. Если причиной болезни стала нестабильность позвоночника, реализуется его дополнительная фиксация.
Народные средства и рецепты
К проверенным рецептам народной медицины при радикулопатии в области шеи относятся:
- Отвар с ромашкой и календулой. Для приготовления залить 200 г смеси календулы и ромашки в пропорции 1:1 литром кипятка. Средство процедить и пить весь день. Оно позволит остановить прогрессирование воспаления, снимет боль.
- Настойка с каштанами. Залить 200 г измельченных каштанов 1 л спирта или водки, настоять в течение 2 недель. Средство соединить с маслом облепихи в соотношении 1:2, втирать перед сном в поврежденное место.
- Средство с медом и мумие. Перемешать мед и мумие в пропорции 2:1 соответственно. Нанести небольшую часть на шею, втирать легкими движениями 10 минут. Потом смыть лекарство водой и намазать это место увлажняющим кремом. Повторять процедуры в течение 3 недель.
Любой рецепт перед использованием нужно обсудить с врачом, чтобы уточнить его пользу и вред для организма. При обнаружении опухолей любые народные методы лечения запрещены.
Прогноз выздоровления
Прогноз заболевания напрямую зависит от силы поражения межпозвонкового диска области шеи, причины патологии, силы сдавливания нервных окончаний и длительности болезни. Продолжительное течение в итоге приводит к хроническим процессам. Впоследствии при халатном отношении к здоровью спины, развивается дегенерация структур позвоночника, воздействующая на спинальные корешки и приводящая к их дисфункции.
Профилактика патологии
Поражение шеи всегда намного легче предупредить. К основным методам профилактики относятся:
- ведение активного и здорового образа жизни;
- выполнение зарядки по утрам;
- ограничение соли в рационе;
- своевременная терапия инфекций и других заболеваний;
- активная разминка через 2 часа при сидячей работе;
- курсы массажа для профилактики поражений и обострений.
 Разминка при сидячей работе – эффективная профилактика
Разминка при сидячей работе – эффективная профилактика
Радикулопатия шейного отдела – последствие остеохондроза, когда деформации в позвоночнике пережимают нервные корешки костного мозга. Заболевание сложно лечить, но при проявлении упрямства и грамотной организации коррекции удается значительно снизить интенсивность симптоматики и даже остановить болезнь.
Итак, синдром приносит в жизнь человека много дискомфорта, поскольку болезнь всегда сопровождается сильными болями. При выполнении рекомендаций и назначений специалиста проблему можно устранить полностью. Рациональное питание, ЛФК, отказ от курения и спиртного позволят поддерживать хорошее здоровье и предупреждать рецидивы.
Корешковый синдром шейного отдела
Корешковый синдром шейного отдела позвоночника (цервикальная радикулопатия) – это клиническое описание боли и / или неврологических симптомов, вызванных различными патологиями, при которых происходит компрессия корешков в шейном отделе позвоночника.
Цервикальная радикулопатия встречается гораздо реже, чем радикулопатия поясничного отдела позвоночника. Ежегодная заболеваемость составляет примерно 85 случаев на 100 000 населения. У более молодого населения корешковый синдром (радикулопатия) шейного отдела позвоночника является следствием грыжи диска или острой травмы, вызывающей местное воздействие на нервный корешок. Грыжа диска составляет 20-25% случаев цервикальной радикулопатии. У пациентов старшего возраста шейная радикулопатия часто является результатом сужения межпозвоночных суставов из-за образования остеофитов, снижения высоты диска, дегенеративных изменений в унковертебральных суставах. Лечение корешкового синдрома шейного отдела позвоночника может быть как консервативным, так и оперативным, в зависимости от клинической картины и генеза компрессии.
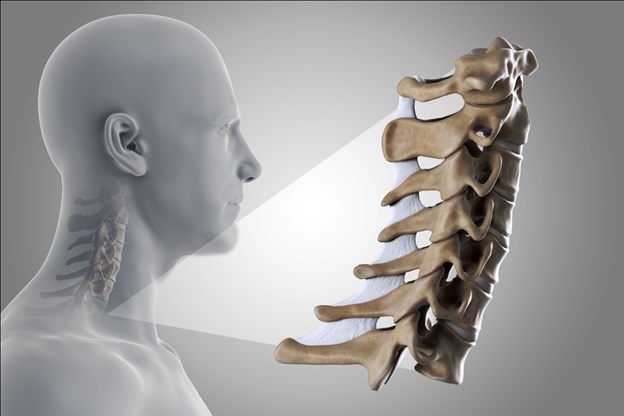
Спинномозговые корешки (С1 – С8) выходят из шейного отдела позвоночника и затем разветвляются, осуществляя иннервацию мышц верхних конечностей (плеч, рук, кистей), что позволяет им функционировать. Они также несут чувствительные волокна к коже, что обеспечивает чувствительность кожи в зоне иннервации .
При раздражении корешков шейного отдела позвоночника, при воспалении или компрессии, появляются боли в шее с иррадиацией в руки, нарушения чувствительности, мышечная слабость в зоне иннервации поврежденного корешка.
Симптомы корешкового синдрома в шейном отделе позвоночника могут развиваться внезапно или постепенно, и периоды обострения сменяются ремиссией.
Причины цервикальной радикулопатии
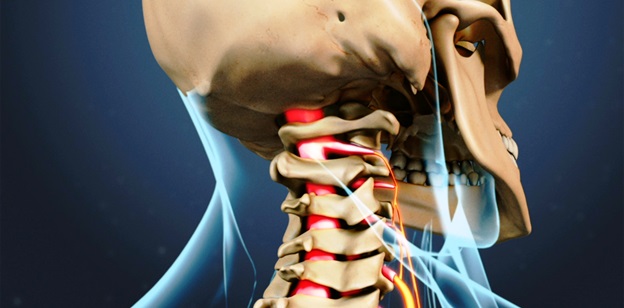
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
- Грыжа диска. Если внутренний материал межпозвонкового выпячивается и раздражает близлежащий корешок в шейном отделе, то возможно развитие корешкового синдрома (цервикальной радикулопатии). Если у молодого человека (20 или 30 лет) имеется цервикальная радикулопатия, наиболее вероятной причиной является грыжа межпозвоночного диска.
- Цервикальный стеноз позвоночника. Как часть дегенеративного процесса шейного отдела позвоночника, изменения в спинномозговых суставах могут привести к уменьшению пространства в позвоночном канале. Спинальный стеноз является распространенной причиной симптомов корешкового синдрома в шейном отделе позвоночника шейки у людей старше 60 лет.
- Остеохондроз (дегенеративное заболевание дисков). По мере дегенерации дисков в шейном отделе позвоночника, диски становятся более плоскими и жесткими и не поддерживают позвоночник. У некоторых людей этот дегенеративный процесс может привести к воспалению или поражению близлежащего нервного корешка. Цервикальная дегенеративная болезнь дисков является общей причиной радикулопатии у людей старше 50 лет.
- Цервикальная радикулопатия может быть вызвана другими состояниями, при которых возникают условия для компрессионного воздействия на нервные корешки или вызывать повреждение шейных нервных корешков, такими как: опухоли, переломы, инфекции или саркоидоз, синовиальная киста, синовиальный хондроматоз фасеточных суставов, гигантоклеточный артериит корешковых сосудов.
- К факторам, связанным с повышенным риском развития корешкового синдрома шейного отдела позвоночника, относятся: тяжелый ручной труд, требующий подъема более чем 10 кг, курение и длительное вождение или работа с вибрационным оборудованием.
Симптомы
Симптомы корешкового синдрома шейного отдела позвоночника шейки обычно включают боль, слабость или онемение в областях, находящихся в зоне иннервации пораженного корешка. Боль может ощущаться только в одной области, например в плече, или распространяться по всей руке и в пальцы кисти .
Тип боли также может варьироваться. Некоторые пациенты описывают тупую, постоянную боль. Однако другие пациенты описывают боль как острую (ножевую) или сильное жжение.
Пациенты могут ощущать покалывание пальцев, что также может сопровождаться онемением. Ощущение онемения или слабости в руке также может повлиять на способность захватывать или поднимать объекты, а также выполнять другие повседневные задачи, такие как написание, одевание одежды.
Определенные движения шеи, такие как разгибание шеи назад, наклон шеи или ротация, могут увеличить боль. Некоторые пациенты отмечают, что боль уменьшается, когда они кладут руку за голову; движение может снимать давление на нервный корешок, что, в свою очередь, уменьшает выраженность симптомов.
Виды цервикальной радикулопатии
Симптомы при корешковом синдроме в шейном отделе позвоночника зависят от того, какой корешок подвержен компрессии шейки. Например, C6-радикулопатия возникает, когда повреждается нервный корешок , который выходит над C6-позвонком.
В то время как специфические симптомы у любого пациента могут широко варьироваться, существуют характерные симптомы для каждого уровня поражения корешка:
- Радикулопатия C5 -может вызывать боль и / или слабость в плечах и руках. Характерный симптом- это дискомфорт около лопаток, онемение или покалывание бывает редко .
- Радикулопатия C6 (одна из наиболее распространенных) вызывает боль и / или слабость по всей длине руки, включая бицепсы, запястье, большой и указательный палец.
- Радикулопатия C7 (наиболее распространенная) вызывает боль и / или слабость от шеи до кисти и может включать трицепсы и средний палец.
- Радикулопатия C8 вызывает боль от шеи к руке. Пациенты могут испытывать слабость в руке, а боль и онемение могут распространяться вдоль внутренней стороны кисти, безымянного пальца и мизинца.
- При одновременном поражении нескольких корешков возможна комбинация симптомов
- Симптомы могут усиливаться при выполнении определенных действий, таких как длительное нахождение в положении с наклоном шеи (работа на компьютере) и уменьшаться в состоянии покоя.
- Но в некоторых случаях, симптомы могут стать постоянными и не уменьшаться, когда шея находится в поддерживаемом положении покоя.
Для подбора адекватной тактики лечения корешкового синдрома в шейном отделе позвоночника необходимо правильно идентифицировать причину симптомов. Например, цервикальная радикулопатия и синдром запястного канала могут иметь похожие симптомы, такие как боли в руке и онемение, поэтому необходимо точно определить генез симптоматики, что позволит прицельно воздействовать на фактический источник проблемы.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
- История пациента. Врач собирает подробную информацию о наличии любых предшествующих или текущих заболеваниях или состояниях, несчастных случаях или травмах, семейной истории и образе жизни. Это позволяет получить более полное представление о том, что может потребоваться для дальнейшего обследования.
- Физический осмотр. Врач на основании осмотра и пальпации определяет наличие аномалий, болезненных участков, а также диапазон движений и силу мышц шеи.

- Сперлинг(Spurling) тест позволяет врачу определить, может ли компрессия шейного отдела позвоночника спровоцировать или (временно) ухудшить корешковые симптомы у пациента. Этот тест обычно проводится так: пациент наклоняет голову в сторону, где появились симптомы, а затем врач рукой оказывает мягкое давление на верхнюю часть головы. Этот процесс приводит к сужению фораминальных отверстий, откуда выходят нервные корешки и это приводит к воспроизведению корешковых симптомов, которые испытывал пациент. Если тест Сперлинга воспроизводит корешковые симптомы, то, вероятно, имеет место цервикальная радикулопатия.
- Пациентам, у которых уже есть признаки цервикальной миелопатии (компрессия спинного мозга) или корешковые симптомы появились после эпизода травмы (и, следовательно, могут быть переломы), тест Спурлинга проводить не рекомендуется.
Инструментальные методы диагностики
- Рентгенографияшейного отдела позвоночника обычно является первым методом диагностики корешкового синдрома и позволяет обнаружить наличие травм, остеофитов, сужение пространства между позвонками. Рентгенография считается наиболее оптимальным начальным исследованием у всех пациентов с хронической болью в шее.
- КТ (МСКТ)
КТ-сканирование обеспечивает хорошую визуализацию морфологии костей и может быть полезным диагностическим инструментом для оценки острых переломов. Точность диагностики грыж дисков в шейном отделе позвоночника при КТ –визуализации колеблется от 72-91% .
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
МРТ стала методом выбора для визуализации шейного отдела позвоночника и позволяет обнаружить значительную часть патологий мягких тканей, например грыжу диска. МРТ может обнаруживать разрывы связок или секвестрацию грыжи диска, что не может быть обнаружено с помощью других методов визуализации. МРТ может хорошо визуализировать весь спинной мозг, нервные корешки и позвоночный столб . Было обнаружено, что МРТ достаточно информативный метод оценки количества спинномозговой жидкости (CSF), окружающей тяж спинного мозга , при обследовании пациентов с стенозом спинального канала:
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Лечение
Консервативное лечение корешкового синдрома шейного отдела позвоночника может включать в себя следующие методы лечения:
Отдых или изменение активности. Ношение шейного воротника во время острого болевого синдрома. Часто цервикальная радикулопатия разрешается сама по себе, особенно если симптомы незначительны. Ограничение напряженных действий, таких как занятия, спортом или подъем тяжелых предметов или улучшение осанки во время сидения или вождения, иногда может быть достаточно в качестве лечения.
ЛФК. Физические упражнений и растяжки могут помочь облегчить симптомы. Врач ЛФК может разработать индивидуальный план для конкретного пациента. ЛФК – наиболее эффективный метод лечения корешкового синдрома как в краткосрочной, так и в долгосрочной перспективе. Упражнения, направленные на открытие межпозвонкового отверстия, являются лучшим выбором для снижения воздействия компрессии на корешок Упражнения, такие как контралатеральная ротация и латеральное сгибание, относятся к простейшим формам упражнений, которые эффективны для уменьшения симптомов корешкового синдрома и увеличивают объем движений в шее. Также могут выполняться упражнения для усиления мышц, что позволит улучшить стабильности шеи и снизить риск развития раздражения нервного корешка в будущем, если компрессия корешка не обусловлена причинами, при которых ЛФК не оказывает лечебного эффекта. На начальных этапах лечения усиление мышц должно быть ограничено изометрическими упражнениями в вовлеченной верхней конечности. Как только острые симптомы будут устранены, можно начинать прогрессивное изотоническое укрепление. Первоначально, упражнения с отягощением должны проводиться с небольшим весом и частыми повторениями (15-20 повторений). Заниматься ЛФК необходимо в течение продолжительного времени, периодически корректирую объем и интенсивность нагрузок с врачом ЛФК.
Медикаменты. Для уменьшения симптомов боли возможно использование различных противовоспалительных препаратов ( диклофенак, мовалис, ибупрофен) миорелаксантов.
Если лекарственные препараты этой группы не оказывают эффекта, то возможно подключение опиоидов на короткий промежуток времени.
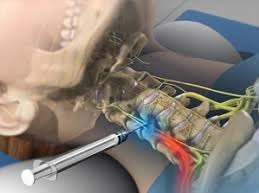
Шейные эпидуральные инъекции стероидов используются у пациентов с рефрактерностью к другим методам лечения. При правильном выполнении опытными врачами под рентгеновским контролем в большинстве случаев корешкового синдрома в шейном отделе удается добиться достаточно хорошего эффекта .
Мануальная терапия. Манипуляции при мануальной терапии позволяют снять блоки и улучшить мобильность двигательных сегментов и таким образом уменьшить симптоматику .
Тракционная терапия. Скелетное вытяжение достаточно часто применяется при лечении корешкового синдрома в шейном отделе позвоночника. Тракции выполняются на специализированных тракционных столах с контролируемой нагрузкой. Тракция позволяет немного уменьшить компрессию корешка за счет увеличения расстояния между позвонками. •
Иглорефлексотерапия, наравне с другими методами, используется в лечении корешкового синдрома в шейном отделе позвоночника. Этот метод лечения позволяет улучшить проводимость в нервных волокнах, уменьшить боль и восстановить чувствительность .
Физиотерапия. Современные методики физиотерапии, такие как криотерапия или Хивамат, также как и традиционные методы ( электрофорез, фонофорез ) широко используются как в острой стадии корешкового синдрома, так и в комплексе реабилитационных методик.
Хирургическое лечение
Если консервативные методы лечения не обеспечивают снижение боли или если такие неврологические симптомы, как онемение и слабость рук, продолжают прогрессировать, то тогда можно рассмотреть вопрос о хирургическом вмешательстве.
Наиболее часто в лечении цервикальной радикулопатии применяются следующие оперативные методики:
Передняя цервикальная дискэтомия и фиксация. Эта операция проводится через небольшой разрез в передней части шеи для удаления грыжи диска , а затем проводится фиксация этого двигательного сегмента шейного отдела позвоночника, что позволяет обеспечить стабильность позвоночника . Это наиболее распространенная операция для декомпрессии корешка .
Замена межпозвонкового диска на искусственный диск. Эта методика позволяет заменить фиксацию позвонков. Потенциальным преимуществом этой методики является то, что она направлена ??на поддержание мобильности на этом уровне шейного отдела позвоночника, а не на сращивание двух позвонков.
Хирургическое лечение корешкового синдрома в шейном отделе позвоночника позволяет эффективно снизить симптоматику и восстановить проводимость по нервным волокнам. По данным статистики коэффициент эффективности составляет от 80% до 90% . Как и при любой операции, есть некоторые риски, но чаще всего польза оперативного лечения перевешивает риски.
Корешковый синдром шейного отдела: симптомы и лечение
 Болезненные ощущения в позвоночнике знакомы каждому человеку.
Болезненные ощущения в позвоночнике знакомы каждому человеку.
В 90% случаев причиной их возникновения являются дегенеративные процессы, протекающие в телах позвонков позвоночного столба.
Протекать они могут в любом отделе позвоночника.
Такие патологические изменения называют остеохондрозом позвоночного столба.
Указанное заболевание может затрагивать не только тела позвонков, но и спинномозговые нервные корешки.
Шейный отдел позвоночника не является исключением для проявления остеохондроза и сопровождающего его «корешкового синдрома».
Что такое «корешковый синдром» и чем он характеризуется
«Корешковый синдром» или, как его еще именуют, радикулопатия шейного отдела позвоночника представляет собой сдавливание спинномозговых нервов в области шейного отдела. Происходит это потому, что в процессе развития остеохондроза разрушается костная и хрящевая ткани позвонков.
Это может спровоцировать возникновение остеофитов и межпозвоночных грыж, что приводит к значительному уменьшению в размерах отверстий, располагающихся в теле позвонков, и предназначенных для прохода через них спинных нервов и кровеносных сосудов.
Однако возможность возникновения грыж между позвонками шейного отдела позвоночного столба все же сведена к минимуму. Это объясняется более крепкими позвоночными связками в данном отделе позвоночного столба, а также минимальным межпозвоночным расстоянием.
Обратите внимание! Остеохондроз, сопровождающийся «корешковым синдромом», нередко протекает с воспалительным процессом.

В зависимости от того какой конкретно спинномозговой нервный корешок подвергся сдавливанию, клиническая картина является индивидуальной для каждого отдельного случая:
| Номер корешка | Характер боли | Симптомы и последствия |
| Сдавлен корешок С1 | У человека наблюдаются непрекращающиеся головные боли. | Возможно возникновение онемений в области темени и в затылочной зоне. |
| Сдавлен корешок С2 | Помимо симптомов, наблюдающихся у человека при передавливании верхнего спинномозгового корешка, при сдавливании второго наблюдаются те же симптомы. | Может добавиться атрофия мускулатуры, располагающейся под подбородком. Вследствие атрофии мышцы могут обвиснуть, что создаст эффект второго подбородка. |
| Сдавлен корешок С3 | Наблюдается односторонняя боль в области шее (в зависимости от того, в какой части шеи произошло поражение). | На этом же участке тела появляется чувство онемения. Может возникать обвисание мускулатуры и кожных покровов под подбородком. Допускаются нарушения речи. Возможно появление ощущения отечности языка, хотя в действительности оно отсутствует. |
| Сдавлен корешок С4 | Может возникать боль в ключице, лопатке или в предплечье. Возможно появление болей в области сердца или печени. | Наблюдается онемение и ослабление мышечного корсета шейной области. |
| Сдавлен корешок С5 | В зависимости от того, в какой части произошло поражение, может наблюдаться боль в правой или левой руке, точнее во внутренней стороне руки, начиная от кисти и заканчивая предплечьем. Также могут возникать боли в правой или левой части шеи. | При попытках осуществить двигательные движения рукой ощущается слабость и чувство онемения. |
| Сдавлен корешок С6 | Болезненные ощущения могут возникать во всей пораженной стороне тела, начиная от лопатки к пальцам верхней конечности, расположенной с пораженной стороны. | При попытках подвигать рукой наблюдается слабость – это связано с ослаблением бицепса. |
| Сдавлен корешок С7 | Присутствует болезненность в лопатке, а также наружной стороне плеча. Возможно распространение боли и онемения по всей руке, заканчиваясь на 2 и 3 пальцах. | Ослаблен тонус трицепса, что проявляется слабость в руке при двигательной активности ею. |
| Сдавлен корешок С8 | Болезненные ощущения и онемение спускаются к локтю, а далее от него по остальной части руки к мизинцу. | Мускулатура, отвечающая за движения мизинца и трицепса, ослаблена. |
Радикулопатия развивается и проявляется не сразу, а лишь тогда когда основное заболевание, являющееся причиной появления «корешкового синдрома» активно развивается.
Что может спровоцировать развитие «корешкового синдрома»

Помимо активно прогрессирующего остеохондроза причинами развития «корешкового синдрома» могут послужить:
- чрезмерные нагрузки на позвоночный столб (могут быть связаны с профессиональной деятельностью);
- спондилез;
- нарушение осанки и искривления позвоночного столба;
- избыточный вес;
- индивидуальные особенности строения шеи (например, чрезмерно удлиненная или укороченная шея);
- опухоли спинного мозга;
- профессиональные занятия спортивной деятельностью;
- межпозвоночные грыжи;
- переохлаждения;
- последствия ранее полученной травмы позвоночника;
- инфекционное заражение мозга (остиомелит или туберкулез).
Обратите внимание! Резкое повышение температуры тела свидетельствует о том, что радикулопатия вызвана инфекционными заболеваниями. А стремительное снижение массы тела за относительно короткий период времени является свидетельством наличия в организме опухолей.
Корешковый синдром шейного отдела: симптомы и способы лечения

Корешковый синдром – это патология, которая возникает при сдавлении спинномозговых нервов. Человек испытывает ряд неприятных симптомов, которые приводят к значительному ухудшению самочувствия. Большинство людей называют эту болезнь радикулитом. Для патологии свойственна острая боль, которая возникает на фоне воспалительного процесса.
Если у человека был диагностирован корешковый синдром шейного отдела, симптомы, лечение обязательно стоит узнать. Важно своевременно принять меры, чтобы можно было быстро улучшить самочувствие.
Причины
Радикулопатия шейного отдела позвоночника может возникнуть по разным причинам, поэтому от появления данного заболевания никто не застрахован. Многие люди считают, что болезнь преимущественно появляется в старческом возрасте. При этом она достаточно часто диагностируется у молодых людей, потому как патология возникает под воздействием негативных факторов.

Можно выделить ряд характерных причин, которые провоцируют корешковый синдром шейного отдела:
- Врождённые аномалии в строении позвоночника. Важно внимательно следить за состоянием организма и за развитием болезней, чтобы они не привели к возникновению негативных последствий.
- Гормональные нарушения. Если возникает сбой, тогда человек может столкнуться с защемлением нерва. По этой причине крайне важно своевременно лечить все возникающие болезни.
- Гиподинамия. Если пациент ведёт малоподвижный образ жизни, тогда у него могут появиться многие проблемы с позвоночником. Именно поэтому даже при сидячей работе следует совершать длительные прогулки или записаться в спортзал.
- Переохлаждение. Людям нередко приходится сталкиваться с болезненными ощущениями в шее, если её продует. По этой причине следует тепло одеваться в холодное время года, а также избегать сквозняков.
- Ожирение. Если у человека имеется лишний вес, тогда в этом случае достаточно часто возникают серьёзные проблемы со здоровьем. Связано это с тем, что значительно повышается нагрузка на организм. Как итог, у человека ухудшается самочувствие, и он может столкнуться с тем, что у него появится защемление нерва.
- Остеохондроз. Он достаточно часто приводит к тому, что у человека возникает шейная радикулопатия. Именно поэтому важно своевременно заниматься лечением и профилактикой заболевания, чтобы потом не пришлось столкнуться с осложнениями.
- Возрастные изменения. В преклонном возрасте у человека значительно меняется хрящевая и костная ткань. В связи с этим может возникнуть радикулит, если человек не выполняет профилактику данного заболевания.
- Позвоночная грыжа. Она значительно ухудшает самочувствие человека и приводит к появлению скованности движений. Также она может вызвать корешковый синдром шейного отдела, поэтому следует позаботиться о консервативном или операционном лечении.
- Травмы. При них человек достаточно часто может столкнуться с различными осложнениями, потому как ушибы позвоночника считаются опасными для здоровья. Если возникнет подобная травма, тогда пациент обязательно должен провериться у врача на предмет осложнений.

Болезнь формируется не сразу после появления провоцирующих факторов. Как правило, перед возникновением радикулита у человека образуется межпозвоночная грыжа. Она приводит к тому, что сдавливается спинномозговой корешок, а это в свою очередь приводит к ухудшению венозного оттока. У пациента наблюдаются характерные симптомы заболевания, по которым можно заподозрить появление патологии.
Признаки
Поражение межпозвоночного диска шейного отдела с радикулопатией может проявляться по-разному, потому как зависит от конкретной локализации патологического процесса. Следует отметить распространённые признаки, чтобы у человека была возможность своевременно распознать заболевание.

Характерные симптомы в зависимости от области поражения:
- С1. В этой ситуации происходит компрессия верхнего спинномозгового корешка, что приводит к появлению регулярных головных болей. От них не удаётся избавиться даже при использовании сильных препаратов. Нередко неприятные ощущения распространяются на затылочную область.
- С2. При патологии возникает гипертрофия мышц подбородка. Подобное проявляется тем, что у человека будто появляется второй подбородок.
- С3. Неприятные ощущения затрагивают одну сторону шеи, на которой возникло поражение. Там можно заметит, что кожа стала неметь, при этом сам подбородок обвисает. Многие люди жалуются на то, что у них присутствуют странные ощущения с одной стороны языка, но он не немеет. Нередко может усложняться речь.
- С4. Человек отмечает, что у него неприятные ощущения возникают в области ключицы, А также плеч. В некоторых случаях боль может распространяться даже на печень и сердце, при этом сам орган не затрагивается. Мышцы значительно слабеют, из-за этого человек страдает от регулярных болевых ощущений.
- Радикулопатия с5. Все неприятные симптомы проявляются только с поражённой стороны. Можно наблюдать онемение верхних конечностей. При этом при движении рукой человек может заметить, что она значительно слабла.
- Радикулопатия с6. Болевой синдром затрагивает обширные участки. Человек может отметить, что у него неприятные ощущения распространяются от самой шеи и до руки, вплоть до пальцев. Мышечный тонус значительно ухудшается, из-за этого становится тяжело двигать рукой.
- Радикулопатия с7. Боль в основном проявляется в шее, а также в лопатках, при этом плечи поражаются со всех сторон. Ухудшается тонус бицепса, а также трицепса.
- С8. Происходит онемение конечности с одной стороны, оно распространяется на всю руку и даже на пальцы. Наблюдается значительная мышечная слабость, из-за чего человеку тяжело поднять конечность.

Стоит отметить, что у человека может значительно ухудшиться психическое состояние из-за имеющейся болезни. Шейная радикулопатия часто приводит к появлению депрессивных состояний, неврозов, психозов и к бессоннице. Могут появиться панические атаки, из-за которых человек пребывает в страхе.

Возникает мнительность, пациент регулярно выискивает у себя новые заболевания. Связано это с тем, что нервы передают в головной мозг искаженные сигналы. В такой ситуации важно незамедлительно начинать лечение, пока самочувствие ещё не ухудшилось.
Некоторые пациенты могут ошибочно думать, что у них болит сердце, если неприятные ощущения распространяются на грудной отдел. Бывает и такое, что дыхание становится поверхностным, а сам пациент страдает от тахикардии и брадикардии. Может нарушиться глотательный рефлекс, что крайне негативно скажется на состоянии пациента. В такой ситуации обязательно следует показаться к врачу, чтобы не возникло серьёзных проблем со здоровьем.

Как можно понять, симптомы патологии достаточно разные, и все они указывают на поражение межпозвоночного диска шейного отдела с радикулопатией. Не стоит ждать, что заболевание пройдёт самостоятельно. Крайне важно срочно принять меры для нормализации самочувствия. Предварительно пациенту придётся отправиться на диагностику, чтобы можно было точно понять, с чем именно приходится иметь дело.
Способы диагностики
Радикулопатия шейного отдела должна быть подтверждена с помощью специальных исследований. Поначалу человеку нужно будет рассказать врачу, что именно его тревожит. При этом специалист проведёт зрительный осмотр и пальпацию, чтобы определить локализацию боли, её характер и наличие сопутствующих симптомов.

Конечно, этого будет недостаточно для того, чтобы поставить точный диагноз. По этой причине обязательно нужно будет пройти обследования, чтобы можно было тщательно проанализировать состояние организма.
Человека направляют на рентгенографию, при этом снимки обязательно делают с двух сторон. На них можно будет увидеть, насколько поражены межпозвонковые диски, а также какое расстояние между ними. Нередко подобных результатов хватает для того, чтобы уточнить диагноз, а также точно определить поражённый участок.
В некоторых ситуациях приходится проходить дополнительные исследования, такие как МРТ или КТ. На снимках можно будет чётко проанализировать состояние сосудов и тканей, рассмотреть нервные корешки, а также все особенности строения позвонков, расположенных в шейном отделе. При этом врач не всегда направляет человека на подобное исследование, но нужно только в редких ситуациях.

При этом достаточно часто проводится МРТ и КТ, когда нужно исключить наличие таких опасных недугов, как новообразования и грыжа позвоночника.
Достаточно часто врач направляет людей на лабораторные анализы мочи и крови. Они тоже позволяют исключить наличие других болезней в организме. С помощью всех проведённых обследований удастся подтвердить корешковый синдром шейного отдела позвоночника. Также удастся уточнить его разновидность, от чего будет зависеть дальнейшее лечение.
Способы лечения
Врач обязательно назначит лечение корешкового синдрома шейного отдела. При этом для каждого пациента индивидуально назначается терапия. В первую очередь человеку при обострении придётся соблюдать постельный режим. От этого будет зависеть скорость выздоровления, потому как крайне важно ограничить подвижность проблемной области.
Больному назначают специальные лекарственные препараты, которые позволят устранить воспаление и болевой синдром. Также необходимо будет восстановить кровоток и нормальный метаболизм в поражённой области. Именно для этого врач назначит конкретные средства, которые потребуется обязательно применять.
Распространённые средства:
Обезболивающие препараты. Может потребоваться использовать такое средство, как Катерол, либо сделать новокаиновую блокаду. Последняя процедура проводится исключительно под контролем медицинского специалиста, при этом у человека не должно быть к ней противопоказаний.
- Миорелаксанты. Они используются для того, чтобы снять спазм и расслабить мышцы. Например, можно использовать для этого Сирдалуд.
- Нестероидные противовоспалительные медикаменты. Их нередко назначают в виде уколов, гелей, а также таблеток. Хорошо себя зарекомендовали Диклофенак, а также Мовалис. Их потребуется регулярно использовать для того, чтобы быстро улучшить самочувствие.
- Минеральные комплексы. В особенности полезно применять витамины группы B. Они повышают иммунитет, укрепляют нервную систему, а также нормализуют метаболизм. Например, можно использовать такое средств, как Нейромультивит.
- Хондропротекторы. Они нужны для того, чтобы восстановить и укрепить хрящевую ткань межпозвоночных дисков. Врачи рекомендуют использовать такой препарат, как Алфлутоп.

Если у человека имеется цервикальная радикулопатия, тогда потребуется отправиться на физиотерапию. Врач назначает специальные процедуры, которые помогут быстрее восстановиться. Например, полезен электрофорез с применением специальных препаратов, а также ультразвук. Может понадобиться мануальная терапия, которая способствует улучшению обмена веществ.

Для профилактики патологии потребуется снизить нагрузку на позвоночник, а также укрепить мышцы спины при помощи занятий спортом. Например, полезно будет заниматься плаванием, пилатесом и йогой. При этом важно будет отказаться от физических нагрузок и при необходимости сбросить лишний вес.
Полезно будет сменить свои постельные принадлежности, потому как необходимо спать на ортопедическом матрасе и подушке. Это позволит поддерживать позвоночник в правильном положении, поэтому можно будет избежать различных патологий.
Симптомы, профилактика и лечение корешкового синдрома шейного отдела позвоночника

Чаще всего на приеме у невролога оказываются пациенты, которые предъявляют жалобы на болезненные ощущения в области шеи. В подавляющем большинстве случаев причина кроется в дегенеративно-дистрофических изменениях структур позвоночного столба. Примерно 90-95% таких больных имеют в анамнезе диагностированный и не пролеченный остеохондроз.
Свое название синдром получил по месту расположения патологического процесса, а именно в корешках спинномозговых нервов. Эти нервные волокна обеспечивают двигательную активность, иннервируют внутренние органы, отвечают за болевую и тактильную чувствительность.
Компрессия корешка нерва приводит к возникновению болевого синдрома в той зоне позвоночного хребта, где располагаются данные миелиновые волокна. Данное явление обусловлено смещением расположенных по соседству позвонков или избыточным разрастанием костной ткани с формированием остеофитов.
 Корешковый синдром шейного отдела: симптомы, лечение, лечебная, общая гимнастика
Корешковый синдром шейного отдела: симптомы, лечение, лечебная, общая гимнастика
Причины возникновения
Внимание! Каждый корешок представлен парой нервов: двигательным и чувствительным. Они осуществляют соединение мозга спинного с головным мозгом и со скелетной мускулатурой. Их путь проходить по узкой дороге, которая отграничена с разных сторон телами позвонков, мышечно-связочным аппаратом, суставами и магистральными артериями.
При данных анатомических условиях появление любого образования, выроста или выпячивания будет создавать определенные трудности. Итак, явления, способствующие развитию данной патологии:
- остеофиты;
- грыжа межпозвонковая;
- протрузия диска;
- стеноз корешковой артерии;
- аномалии развития позвоночного хребта;
- различные новообразования;
- травматическое воздействие;
- дисфункция в работе эндокринной системы;
- чрезмерные физические нагрузки;
- инфекционный процесс бактериальной или вирусной этиологии;
- гиподинамия;
- хроническая никотиновая интоксикация;
- неправильное питание (злоупотребление жареной, жирной, острой пищей);
- развитие спондилеза;
- длительное пребывание в условиях низких температур.
Но главной причиной являются дегенеративно-воспалительные изменения позвонков, которые известны, как диагноз остеохондроз.
 Как лечить шейный корешковый синдром? Какие витамины можно принимать?
Как лечить шейный корешковый синдром? Какие витамины можно принимать?
Клиническая картина
Симптомы болезни определяет тот нерв, который подвергся компрессии. Можно выделить следующие признаки:
- головные боли, ощущается онемение в области затылочной и теменной кости;
- гипотрофия мышечной ткани, расположенной в области подбородка;
- боли и возникновение чувства онемения по правой или левой поверхности шеи;
- язык ощущается, как вялый, отечный (но это ложное чувство), на этом фоне могут возникнуть речевые дефекты;
- боли, онемение, мышечная гипотония в плече-лопаточной зоне, боль может возникать в проекции печени или сердца;
- боль, мышечная слабость, онемение в верхней конечности, ощущение слабости при воспроизводстве движений в плечевом суставе.
Внимание! При попытке совершения движения (поворот, наклон головой) происходит резкое усиление интенсивности болезненных ощущений. Кратковременной облегчение больной может получить только в случае полного обездвиживания.
Диагностика
В качестве диагностики используют следующие методики:
- тщательный сбор анамнестических данных;
- выполнение физикального осмотра, который будет включать в себя определение неврологической симптоматики, сухожильных рефлексов и степени сохранения чувствительности;
- рентгенографию (при этом снимки должны быть выполнены в двух проекциях);
- магнитно-резонансную томографию;
- компьютерную томографию.
 Причины и симптоматика заболевания спины, шеи
Причины и симптоматика заболевания спины, шеи
Эффективные методы лечения
Терапия подбирается согласно той причине, что привела к формированию патологии. В большинстве ситуаций ограничиваются консервативной тактикой. К хирургической тактике прибегают только в исключительных случаях.
 Методы лечения: лекарственные препараты, упражнения лечебной физкультуры, народные средства, витамины
Методы лечения: лекарственные препараты, упражнения лечебной физкультуры, народные средства, витамины
Лекарственные препараты
Фармакологические средства назначаются с целью обезболивания и уменьшения выраженности воспалительных проявлений, также в их задачу входит восстановление нормального кровообращения в зоне поражения и обменных процессов. Последние два параметра отвечают за доставку молекул кислорода и питательных веществ к костным и хрящевым структурам.
Препараты могут быть назначены в различных формах. Это могут быть уколы для инъекций, таблетированные формы, гели или мази, чтобы растирать пораженную поверхность.
К ним относятся следующие группы лекарств:
- НПВС (диклофенак, индометацин, артрозан, нимесулид, мовалис);
- анальгетики (блокады с новокаином, анальгин, кеторол, баралгин);
- миорелаксанты (мидокалм, сирдалуд);
- хондропротекторы (структум, афлутоп, дона);
- витамины группы В (мильгамма, нейромультивит);
- препараты местного действия (финалгель, найз, финалгон, капсикам);
- антидепрессанты.
Физиотерапевтические процедуры
Если заболевание носит острый характер, то пациенту врач рекомендует соблюдение строго постельного режима, при этом надо стараться не выполнять движения слишком резко. Подобное требование должно соблюдаться, пока не произойдет купирование болей.
Внимание! После того, как боли, и воспаление значительно снизили свою активность, можно присоединять дополнительные лечебные мероприятия: гимнастические упражнения в рамках ЛФК и физиотерапевтические процедуры.
Гимнастика будет выступать отличным дополнением к основному терапевтическому курсу. Она направлена на укрепление мышечного корсета спины, шейной зоны. Чередуя умеренную физическую активность и упражнения на растяжку и расслабление, можно добиться более быстрого укрепления мышц.
Наибольшей популярностью среди врачей пользуются физиотерапевтические методики, которые способны оказывать воздействие теплом. А именно:
- ультрафиолетовое облучение;
- диадинамические токи;
- ультразвук;
- лазеротерапия;
- ванны сероводородные или радоновые;
- электрофорез с добавлением лекарственных средств;
- гидротерапия;
- грязелечение.
Хирургическое вмешательство
В редких клинических ситуациях речь может пойти о вмешательстве хирурга. Обычно оперативное лечение требуется, если диагностировано новообразование хребта или межпозвоночная грыжа.
Операция будет заключаться в удалении опухоли, восстановлении анатомической целостности позвоночника или ликвидации сдавления корешков.
Народные средства и рецепты
В качестве дополнения к основному лечебному курсу можно прибегнуть к советам народной медицины. При этом не стоит забывать, что данная практика допустима только в составе комплексного лечения. В качестве монотерапии подобные рецепты можно использовать только в качестве профилактики рецидива заболевания.
Внимание! Задача лекарственных растений состоит в снижении выраженности процесса воспаления и болей. Они не влияют на микроциркуляторное русло и не способны стимулировать репаративные процессы.
Что предлагают народные целители:
- В равных пропорциях берется осиновая, березовая и дубовая кора, заливается кипящей водой и настаивается в течение 3-4 часов. Данный отвар необходимо пить 2-3 раза в сутки. Важно помнить, что при таком лечении в первые дни может наблюдаться небольшое ухудшение общего самочувствия.
- Можно принимать настои следующих даров природы: сочетание лекарственных трав и ягод, шпинатного и морковного сока, сок редьки черной.
Прогноз выздоровления
Подобная патология требует длительной реабилитации и сочетания в лечении различных методик и подходов. Это необходимо, что пациенты могли полностью восстановить нормальный уровень жизни.
Нюанс заболевания таков, что есть большая вероятность возникновения рецидива. Поэтому данная категория больных должна находиться на диспансерном учете у невролога.
Профилактика патологии
Чтобы избежать развития самого синдрома или его рецидива, потребуется выполнение простых правил:
- ведение здорового образа жизни;
- укрепление мышечного каркаса;
- избегания переохлаждения;
- отказ от курения;
- использование для сна жесткого матраса.
Терапия заболевания требует длительного времени. Чтобы полностью восстановиться, пациенту может потребоваться до полугода. Только если нет запущенной формы остеохондроза, можно рассчитывать на быстрое восстановление.
Лечение корешкового синдрома шейного отдела
Корешковый синдром шейного отдела – это вопль организма по поводу преступного обращения с позвоночником. Кости не болят, потому что костная ткань не имеет болевых рецепторов. Разрушение любых отделов позвоночного столба – процесс бесшумный. Только резкая боль, характерная для корешкового синдрома (радикулита), выводит человека из беспечности.

Насильно уложенный болью в постель, больной ищет ответы на вопросы: откуда берется эта боль, как от неё избавиться, можно ли восстановиться и жить, как раньше. И вот что открывается на пути прозрения.
Причины
Радикулит – происходит от латинского «pathia», что значит «поражение» и «radiculus» – корешок. Нервные корешки отходят от спинного мозга, спрятанного в дуральный мешок внутри позвоночного столба. Пара таких корешков – чувствительный и двигательный – образует нервный отросток, который проходит сквозь позвонковые отверстия и связывает спинной мозг с головным и с мышцами конечностей. Путь нервных отростков в шейном отделе довольно тесен: позвонки, суставы, связки, мышцы, артерии, – всё сжато в узком горлышке этой части позвоночника.
В такой тесноте каждое новообразование создает проблему:
- Остеофиты, протрузии, грыжи сдавливают и травмируют все соседние ткани, вызывают их воспаление.
- Нарушается кровообращение, появляются отёки – боль при движении шейных мышц – это сигнал мозгу о патологии.
- Артерии, сжатые отечными и спазмированными мышцами, не могут обеспечить сам мозг достаточным питанием. От этого болит и кружится голова.
- Но громче всего кричат от боли воспаленные чувствительные нервные отростки. Когда они ущемляются при неосторожном движении головы, боль проходит по всему пути нерва и отдается в мышцы лица, головы, в плечи и верхние конечности. 60% всех защемлений нерва происходит из-за воспалений и спазмов соседних с ним тканей и сосудов.
- Самой частой причиной корешкового синдрома шейного отдела является стеноз (сужение) корешковой артерии, питающей нерв. Его кислородное голодание вызывает нестерпимую боль. А боль — это сигнал о воспалении всех тканей, окружающих позвоночник, когда в нём развиваются процессы дегенерации. Причина же дегенерации (разрушения) – в недостатке питания, которое вызывает дистрофию (ослабление).

Дегенеративно-дистрофические изменения – остеохондроз – главная причина корешкового синдрома.
Маленькие по размерам шейные позвонки находятся в постоянном движении и удерживают на весу довольно тяжелую голову. Эластичные и упругие межпозвоночные диски обеспечивают гибкость и мобильность головы и шеи при разнообразных движениях. При активной работе необходимо хорошее питание: позвонкам, в первую очередь – кальций, дискам – белки и вода.
Имея кровеносную систему, позвонки получают нужные вещества с притоком крови, а вот дискам для питания нужны особые условия – ритмичные движения позвоночника. Такие, как при ходьбе, плавании. А если движения нет – диски голодают, ссыхаются, сплющиваются, образуются протрузии и грыжи, на позвонках растут остеофиты. От них происходит 30% защемлений нервных отростков.
Сидячий образ жизни, курение, неправильное питание формируют остеохондроз с корешковым синдромом и другими осложнениями.
Причинами радикулита могут быть также:
- Врожденные дефекты позвоночника;
- Травмы;
- Опухоли;
- Нарушения гормонального фона;
- Инфекции и простудные заболевания;
- Неоправданно большие нагрузки на позвоночник.
Симптомы
Боль – не единственный симптом радикулита, её сопровождают:
- Скованность и ограниченность в движениях руками, головой; снижение тонуса мышц;
- Онемение определенных участков тела, «мурашки по коже»;
Локализация и распространение этих признаков зависит от того, в каком позвонке произошло защемление нерва.
С1 –С2 – поражение нервных отростков в этих позвонках влечет за собой постоянную боль и онемение в затылке и теменной части головы. Характерно провисание подбородка из-за слабости мышц этого участка.
С3 – нервы, выходящие в районе этого позвонка, связаны с правой и левой сторонами шеи. Болит и немеет шея с той стороны, где есть защемление. Могут быть проблемы с подвижностью языка.
С4 – нервные отростки из этого отдела проходят к лопаткам и ключицам. Болезненность и онемение в этих областях часто отдает в сердце. Для уточнения диагноза надо сделать ЭКГ.
С5 – нервы от этого позвонка связаны с мышцами рук. Боль и онемение наблюдаются от шеи до локтя с внутренней стороны руки.
С6 – защемление нерва в этой области распространяет боль от лопатки по всей внутренней стороне руки до большого пальца ладони, который часто немеет. Слабеют бицепсы, рука ограничена в движении.
С7 – корешковая боль от этого позвонка продолжается по внешней стороне руки до мизинца и безымянного пальца. Трудно поднять и согнуть руку в локте.
Советуем прочитать: невринома позвоночника.
Самые распространенные признаки корешкового синдрома: сильная боль по движению нерва, онемение кожи, ослабление мышц при движении.
Лечение
Лечение корешкового синдрома во всех случаях индивидуально: разными могут быть причины, возраст, сопутствующие заболевания. Но ряд моментов лечения типичен для всех.
В период обострения и сильной боли – постельный режим с ограниченной подвижностью.
Препараты
Медикаментозная терапия проводится, чтобы снять боль и воспаление; восстановить кровообращение и нормальный обмен веществ в пораженной области. Для этого применятся препараты различного спектра действия и способа ведения: в виде таблеток, уколов, гелей, мазей:
- Обезболивающие: «Кеторол», новокаиновые блокады.
- Нестероидные противовоспалительные в виде уколов, таблеток, гелей: «Мовалис», «Артрозан», «Диклофенак» и др.
- Миорелаксанты – противоспазматические препараты: «Сирдалуд» и др.
- Витамины (особенно группы В): «Нейромультивит» и др. – для повышения иммунитета, укрепления нервной системы, стимулирования метаболизма.
- Хондропротекторы: «Алфлутоп» и т. п – для укрепления хрящевой ткани дисков.
Физиотерапия
Лазеротерапия восстанавливает нормальное кровообращение в зоне боли, снимает воспаление и отеки прилегающих мышц.
Различные виды физиотерапии (ультразвук, электрофорез) и мануальной терапии, конечно, полезны т.к. способствуют нормальному обмену веществ в пораженной области, но являются в лечении позвоночника далеко не основными.
ЛФК, тренировка ослабленных мышц, окружающих позвоночник – основное лечение. Особенно в случае его поражения остеохондрозом со всеми осложнениями, в том числе и корешковым синдромом. С.М. Бубновский, разработал метод кинезитерапии – лечения движением с динамическими нагрузками. Он утверждает, чтотолько восстановление нормального кровообращения в мышцах путем отягощающих нагрузок способно дать стойкий эффект выздоровления при болезнях позвоночника. Но эти упражнения должны быть строго дозированы, техника выполнения осваивается с тренерами лечебной физкультуры.
Оперативное вмешательство при радикулите проводится редко – для удаления опухоли или грыжи.

Есть такая поговорка: «Ломать – не строить». Годами человек легко и незаметно разрушает свой позвоночник, лишая его движения и питания. Медикаменты и пассивная терапия не восстановят разрушенное. Это сделают лишь собственные усилия (и немалые!) самого пациента.
Автор: Петр Владимирович Николаев
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.


Экстравазальная компрессия позвоночной артерии

Как делать уколы при воспалении седалищного нерва?
Симптомы и лечение корешкового синдрома шейного отдела
Остеохондроз протекает с формированием различных синдромов и специфической клинической картины. Они могут быть выражены в разной степени и доставлять больший или меньший дискомфорт. Одним из наиболее неприятных синдромов является корешковый. В данном материале рассказано, как протекает шейный остеохондроз с корешковым синдромом, в чем особенности этой патологии и как снизить ее негативное воздействие.
Что это такое?
Шейный остеохондроз с корешковым синдромом – это состояние, при котором, в результате разрушения и деградации межпозвоночного диска происходит компрессия нервной ткани позвонками или частью самого диска. Иное название данного состояния радикулопатия. Оно почти всегда сопровождает остеохондроз и может возникать на самых разных участках позвоночника, и на разных стадиях развития патологии, так как зависит не от степени ее выраженности, а от характера протекания.
При такой патологии позвонки подвергаются избыточной нагрузке и сдавливают межпозвоночный диск. Диск под этим давлением деформируется (так как его структура нарушена) и начинает выступать за пределы позвоночного столба, в том числе и в спинномозговой канал. Там он может зажать нервный корешок. Отсюда синдром и получил свое название. Также зажатие может происходить и самими позвонками при их сильном смещении в результате значительной деградации межпозвоночного диска.
Наиболее часто возникает такой синдром в поясничном отделе из-за особенностей его строения. Но и в шейном он также не является редкостью, хотя может протекать и не столь выраженно, как в пояснице.

Симптомы
Симптомы корешкового синдрома шейного отдела позвоночника выраженные и тяжелые. Преимущественно это болевой синдром. Он имеет следующие признаки:
- Сильная резкая боль в области шеи, обычно, достаточно локальная;
- Дискомфорт сопровождается или не сопровождается чувством скованности в шее и может усиливаться при движении;
- В редких случаях симптоматика также может проявляться в результате сильного психоэмоционального потрясения и/или стресса;
- Боль способна иррадиировать в верхние конечности, области сердца и других внутренних органов, где также усиливается при движении;
- Возникает неприятное ощущение резко, чаще всего, после неосторожного движения, быстрого поворота головы и т. п.;
- Купируется такой дискомфорт плохо – иногда помогают только анальгетики или новокаиновая блокада;
- В зоне иннервации защемленного нерва полностью утрачивается чувствительность;
- При компрессии определенного нервы возможны временные онемения, парезы и параличи рук.
Отличительными чертами от «стандартных» болей при данном заболевании — резкое возникновение дискомфорта, его сильная выраженность, острый характер боли. Она достаточно локальна – то есть, сосредоточена по ходу определенного (ущемленного) нерва.

Причины
Основной причиной развития такой патологии является наличие собственно остеохондроза. Закономерные процессы, происходящие при этой патологии, ведут к развитию этого синдрома. А потому единственным способом предотвращения развития такой симптоматики является лечение и профилактика остеохондроза. Корешковый синдром при шейном остеохондрозе развивается по следующим причинам:
- В результате нагрузки диск деформируется, и фиброзное кольцо выпячивается в спинномозговой канал, где и защемляет нерв;
- В результате нагрузки диск сплющивается, происходит разрыв фиброзного кольца, пульпозное ядро выходит наружу, в спинномозговой канал, где происходит компрессия;
- Хрящ разрушается так сильно, что позвонки сближаются, защемляя нервный корешок.
Ослабление возникшей боли, в свою очередь, происходит тогда, когда зажатый корешок смещается и компрессия становится менее выраженной. Но совсем она не устраняется, потому, любое неловкое или резкое движение может усилить ее и боль возобновится.
Ухудшает течение этого синдрома тот факт, что при компрессии часто развивается локальный отек и воспалительный процесс, который только усиливает сжатие, а следовательно, и боль.
Лечение
Как лечить корешковый синдром шейного отдела позвоночника? Существует несколько методов, которые могут применяться совместно или по-отдельности:
- Медикаментозное лечение нестероидными противовоспалительными препаратами в таблетках или инъекциях. Таблетки (Ибупрофен, Нурофен) принимаются по 1 штуке два раза в день. Они могут заменяться инъекциями Диклофенака 1-2 раза в стуки в дозировке, рассчитанной в зависимости от веса. Эти препараты снимут боль и воспаление, уменьшат отек. Местное нанесение 3-4 раза в день мазей соответствующего состава (Найз, Вольтарен) также помогает;
- Лечебные массажи должны выполняться специалистами. В ходе них можно высвободить сдавленные нервные корешки, благодаря чему уйдет боль и онемение. Обычно, для этого бывает достаточно 5-7 процедур;
- Иногда с целью борьбы с отеком и воспалением, улучшения кровообращения назначается магнитотерапия. Проводится 10-14 процедур, благодаря которым снимается боль. Они могут проводиться даже в домашних условиях с помощью специальных аппаратов.
При таком синдроме запрещена физкультура, в том числе лечебная. В результате нее корешки шейного отдела могут защемиться только сильнее. Показан полный покой, иногда для обеспечения этого врачи даже прописывают ношение ортопедического корсетного воротника, который позволяет снять нагрузку с мышц шеи и вернуть позвонки в нормальное положение, уменьшив давление на диски. Но носить его длительное время нельзя, так как это ведет к снижению собственного тонуса мышц и утрате ими способности поддерживать диски и позвонки в нормальном положении.

Опасность
Наиболее неприятной особенностью такой локализации корешкового синдрома является близость головного мозга. Компрессия нерва может оказать негативное влияние и на него – часто корешковый синдром в этом отделе сопровождается усилением головных болей и головокружений, ухудшением зрения, повышением артериального давления и иной неприятной симптоматикой. Наиболее серьезные опасности, которые представляет компрессия, в следующем:
- Нарушения зрения;
- Нарушение глотания и работы гортани;
- Нарушения в дыхательной системе;
- Парезы и параличи рук (чаще всего временные и обратимые);
- Устойчивый болевой синдром, значительно понижающий качество жизни.
Наиболее опасным, но наиболее редким последствием является полный постоянный паралич верхней конечности (чаще всего только одной). Он происходит при сильной необратимой компрессии. В большинстве же случаев наличие корешкового синдрома просто негативно сказывается на качестве жизни.
Вывод
Корешковый синдром при остеохондрозе шейного отдела позвоночника достаточно закономерен и характерен, а потому его сложно избежать. Людям, страдающим остеохондрозом важно исключить факторы, которые могут привести к компрессии нервного корешка (и обострению патологии). Но если такое все же произошло, важно обратиться к врачу, а не заниматься самолечением.


