Хирургическое лечение инфекционного эндокардита
Впервые описал инфекционное поражение «внутренней оболочки сердца» – эндокарда Lazare Reviere в 1646 году. Bouilland, предложил сам термин «эндокардит»; А.А. Остроумов выделил инфекционный эндокардит в качестве самостоятельной инфекционной болезни. Важны работы других зарубежных и отечественных ученых-врачей: Schottmüller´а, обнаружившего в крови больных инфекционным эндокардитом зеленящий стрептококк; Libman´а, Osler´а, описавших «классическую» картину течения септического эндокардита; Н.Д. Стражеско, Г.Ф. Ланга, разработавших первые рабочие классификации эндокардитов. Последние десятилетия характеризуются повышенным ростом заболеваемости инфекционным эндокардитом. Ежегодно в мире появляется более 200 000 больных инфекционным эндокардитом. Заболеваемость инфекционным эндокардитом увеличивается при ухудшении социально-бытовых условий жизни. По данным эпидемиологических исследований частота развития инфекционного эндокардита в США и Европе составляет 17-25 случаев на 1 миллион жителей в год. Протезирование клапанов сердца открыло новую эру в лечении больных врожденными и приобретенными пороками сердца. Однако, в связи с этим возникли различные осложнения, наиболее опасным из которых является инфекционный эндокардит протезов клапанов. Даже в лучших клиниках мира это осложнение возникает в 1-4% случаев. Несмотря на успехи в консервативном лечении инфекционного эндокардита в последние годы при ряде форм инфекционного эндокардита летальность достигает 80-100%. Это обусловлено изменением в структуре инфекционного эндокардита: Современное лечение этого заболевания немыслимо без хирургического вмешательства. Успех гарантирован там, где есть четкая взаимосвязь и взаимодействие между кардиологами и кардиохирургами. Инфекционный эндокардит является самостоятельным заболеванием, обусловленным внедрением инфекции в эндокард. Для развития инфекционного эндокардита необходимы следующие условия:
- Исходное повреждение эндокарда.
- Бактериемия.
- Снижение иммунологической резистентности организма.
Повреждение эндокарда может быть вызвано следующими факторами:
- Длительно стоящий катетер в центральной вене.
- Струя регургитации при врожденных пороках сердца.
- Ревматически измененный эндокард.
- Применение наркотиков (взвесь инородных частиц).
- Циркуляция микробных токсинов, вирусов.
- Цитокины и др.
При врожденных пороках сердца, таких как дефект межжелудочковой перегородки, открытый артериальный проток, тетрада Фалло и др., струя регургитации способна повреждать эндокард. И чем менее гемодинамически значим порок, тем более опасен он в отношении развития инфекционного эндокардита. Если на подготовленный эндокард попадает микроорганизм, то инфекционный эндокардит развивается с большой вероятностью. Причины бактериемии:
- Эндогенная инфекция (очаги хронической инфекции, дисбактериоз кишечника и др.).
- Госпитальная инфекция (нагноение раны, катетерный сепсис, нестерильные растворы, нарушение асептики).
- Острые респираторные инфекции.
Очагами инфекции, способными вызвать бактериемию у наших больных чаще всего являются: хронический периодонтит, тонзиллит, гайморит, аcne vulgaris, фурункулез. Причиной бактериемии может стать дисбактериоз кишечника, развившийся в результате массивной антибиотикотерапии. Особенно опасен дисбактериоз в плане бактериемии у пациентов с перенесенным гепатитом С в анамнезе, так как вирус гепатита С поражает купферовские клетки печени, являющиеся фагоцитами и пожирающие микроорганизмы, которые транслоцировались в кровеносное русло из кишечника. Бактериемия может обнаруживаться и у совершенно здоровых людей, но различные операции и инвазивные исследования в значительной степени увеличивают ее частоту и напряженность. Катетеры в центральных венах инфицируются приблизительно в 10 % случаев, а причиной сепсиса они становятся в
2,5 % случаев. Важное значение в развитии инфекционного эндокардита имеет и состояние иммунной системы организма. Ее ослабление в результате переохлаждения, ухудшения состояния питания, стрессов может способствовать развитию инфекционного эндокардита. Диагностика инфекционного эндокардита, особенно на ранних этапах развития заболевания, крайне сложна. Именно поэтому стадии заболевания, когда возможен хороший эффект консервативной терапии или выполнение клапансохраняющей операции, чаще всего бывают упущенными. За последние десятилетия клиническая картина инфекционного эндокардита существенно изменилась. Редко встречается клиника, описанная У. Ослером. У большинства пациентов классические периферические симптомы отсутствуют. Поэтому, в 1994 году Durack с соавторами из Дюкского университета предложили другую систему критериев (критерии Дюка). Они модифицировали ранее существовавшие критерии и расширили группы риска заболеваний и состояний, могущих приводить к возникновению эндокардита. Основные клинические проявления инфекционного эндокардита включают три группы симптомов:
- Проявления инфекционно-септической интоксикации
- лихорадка
- озноб
- слабость
- потливость
- артромиалгии
- Нарушение гемодинамики вследствие поражения клапанного аппарата и мышцы.
- Специфические осложнения
- тромбоэмболии
- гломерулонефрит
- васкулит
- периферические симптомы
Клиника инфекционного эндокардита отличается значительным многообразием и трудна для диагностики. Поэтому почти у 40 % больных поражение сердца инфекционным процессом остается длительное время нераспознанным или не диагностируется вообще. В последние десятилетия все большее значение приобретают «новые» формы инфекционного эндокардита. Это:
- Инфекционный эндокардит правых камер сердца
- у наркоманов
- нозокомиальные ( катетерные, после имплантации электрокардиостимуляторов, при системном гемодиализе, после наложения вентрикулоатриальлных шунтов для лечения гидроцефалии)
- Инфекционный эндокардит клапанного протеза
- Абсцессы сердца
Диагностика инфекционного эндокардита основывается на подтверждении инфекционной природы заболевания и верификации внутрисердечных поражений. Диагноз определяется на выявлении:
- Лихорадки.
- Клапанных поражений сердца.
- Тромбоэмболических феноменов
- Бактериологическом исследовании.
Необходимо использовать следующие правила бактериологического исследования у больных инфекционным эндокардитом:
- Обязательный посев артериальной и венозной крови.
- Забор крови до операции по возможности до начала активной антибактериальной терапии.
- Количество посевов от 3 до 7 раз и отдельно на высоте лихорадки и озноба.
- Использование умеренной физической нагрузки при отсутствии противопоказаний (переход из положения «лежа» в положение «сидя») перед забором крови 3-5 раз.
- Забор достаточного количества крови (не менее 10 мл) и посев на 100 мл соответствующей среды с соблюдением правил асептики, правил посева на анаэробные среды и т.д.
- Обязательное бактериологическое исследование операционного материала.
Такой подход позволяет получить положительные гемокультуры у 85% больных до операции. Из инструментальных методов диагностики наибольшее значение на современном этапе получила эхокардиография. Возможность получения пространственно-временной картины состояния морфологических структур сердца позволила значительно улучшить выявление основных признаков ИЭ, т.е. вегетаций и внутрисердечных абсцессов. В настоящее время эхокардиографию можно проводить тремя различными способами:
- трансторакальная эхокардиография;
- чреспищеводная эхокардиография;
- интралюминарная (внутрисосудистая) внутрисердечная эхокардиография.
Стандартное эхокардиографическое исследование обычно включает в себя использование нескольких режимов:
- М-модальный;
- В-модальный;
- импульсное и постоянно-волновое допплеровское исследование;
- цветная допплерография.
Наиболее распространенной и чаще всего применяемой в диагностике инфекционного эндокардита сегодня является трансторакальная эхокардиография. Однако в ряде случаев ее выполнению мешают акустические препятствия на пути ультразвукового луча: ребра, легкие, хорошо развитые мышцы и подкожно-жировой слой, выраженный кальциноз и фиброз параклапанных структур, послеоперационные сращения, акустическая тень от опорного кольца и диска механического протеза. Все это приводит к сужению ультразвукового окна и ухудшению визуализации структур сердца. Наименее эффективна трансторакальная эхокардиография в диагностике инфекционного эндокардита искусственных клапанов, абсцессов сердца и мелких плоскостных вегетаций. В этих случаях большее значение имеет чреспищеводная эхокардиография. Она обладает следующими преимуществами: ультразвуковой датчик прилежит практически прямо к задней поверхности левого предсердия – их разделяет лишь тонкая стенка пищевода и перикард, практически не ослабляющие ультразвуковой сигнал, отсутствие каких-либо акустических препятствий позволяет оптимально визуализировать практически все структуры сердца, в особенности предсердия, луковицу аорты, атриовентрикулярные и аортальный клапаны, межпредсердную и межжелудочковую перегородки; при чреспищеводной эхокардиографии используются датчики с частотой 5,0-7,0 Мгц, что позволяет различать и оценивать морфологические структуры размером около 1 мм. Хирургическое лечение. При лечении больного инфекционным эндокардитом всегда важен вопрос о показаниях к оперативному лечению. В современных условиях основной тенденцией в хирургическом лечении инфекционного эндокардита является раннее оперативное вмешательство на сердце при минимальных внутрисердечных разрушениях до развития других тяжелых осложнений. Показания к хирургическому лечению при инфекционном эндокардите.
- Острое разрушение клапанов сердца.
- Артериальные тромбоэмболии (их опасность или рецидивирование).
- Признаки формирования абсцесса сердца.
- Грибковый эндокардит.
- Инфекционный эндокардит клапанного протеза (в том числе возникновение гемодинамической параклапанной недостаточности, тромбоэндокардит протеза клапана).
- Внутрисердечные и внутрисосудистые очаги инфекции вследствие ранений сердца и крупных сосудов.
- Неэффективность этиотропной терапии в течение 3 недель.
Основными задачами операции являются:
- Санация камер сердца.
- Коррекция нарушений внутрисердечной гемодинамики.
Различают следующие виды санации камер сердца:
- Механическая.
- Химическая.
- Физическая.
Механическая санация – по возможности максимальное удаление вегетаций, иссечение пораженных и разрушенных инфекционным процессом внутрисердечных структур и образований (клапанов, вегетаций пристеночного эндокардита, инфицированных тромбов и кальциевых конгломератов, абсцессов и т.д.). Химическая санация – обработка камер сердца антисептиками. В результате наших экспериментальных исследований и клинической апробации установлено, что наиболее оптимальным и универсальным антисептиком является первомур. Однако следует помнить, что первомур вызывает тотальный гемолиз крови. В связи с этим пользоваться им для санации камер сердца необходимо очень осторожно. Физическая санация – обработка недоступных иссечению тканей низкочастотным ультразвуком. Под действием ультразвука в жидкости возникают явления кавитации, диффузии, акустические потоки и давления, уничтожающие микроорганизмы, или же в их структуре происходят необратимые изменения. В каждом отдельном случае техника и объем санации камер сердца индивидуальны. Однако общим при ее выполнении должно быть стремление к максимальной радикальности. Наиболее частыми вариантами коррекции нарушений внутрисердечной гемодинамики остаются операции протезирования клапанов. Особенностями их являются необходимость тщательного иссечения инфицированных и разрушенных тканей и оставление тканей, из которых будет формироваться опора для оплетки протеза. Более выгодным для больного вариантом является клапаносохраняющая операция. Чаще чем при других локализациях возможны пластические вмешательства при инфекционном поражении трикуспидального клапана. Показаниями к клапаносохраняющим операциям при этой локализации процесса являются следующие изменения:
- единичные крупные вегетации на тонкой ножке;
- краевое поражение створок без перехода инфекционного процесса на основание створок;
- изолированное поражение задней створки трикуспидального клапана;
- деструктивные изменения (перфорации, изъязвления) створок и дилятация фиброзного кольца без обширного поражения створок.
В среднем клапаносохраняющие операции возможны у 7-15% больных. Профилактика инфекционного эндокардита после операции. Её можно разделить на раннюю и отдаленную. К ранней профилактике относится интраоперационная, заключающаяся в щадящем отношении к тканям, низкой травматичности операции, тщательной санации камер сердца, использовании серебра и антибиотиков в оплетке протеза. Важное значение в профилактике послеоперационного инфекционного эндокардита имеет своевременная и адекватная коррекция сердечной, дыхательной недостаточности, анемии и др. Профилактика и своевременное лечение нагноения операционной раны и других гнойных осложнений, применение антибиотиков в адекватных дозах и необходимой продолжительности их использования также имеют большое значение в предупреждении инфекционного эндокардита после операции. Пациенты, перенесшие инфекционный эндокардит и , тем более оперативное лечение по поводу этого заболевания, относятся к группе риска по развитию рецидива. В связи с этим в отдаленные сроки необходимо проводить профилактику инфекционного эндокардита при различных инвазивных процедурах, вызывающих бактериемию ( стоматологических процедурах, эндоскопии и др).
10. Лечение инфекционного эндокардита. Принципы и режимы антибактериальной терапии. Критерии излеченности. Показания к оперативному лечению. Профилактика инфекционного эндокардита.
Антибактериальная (этиотропная) терапия
1. Раннее начало лечения
2. Использование максимальных суточных доз 2-х или 3-х бактерицидных антибиотиков (АБ) с парентеральным методом введения.
3. Проведение АБТ не менее 4-6 недель при своевременно начатом лечении и 8-10 недель при поздно начатом лечении.
4. Использование АБ с учетом чувствительности к ним микроорганизмов.
6. Коррекция дозы и интервалов введения АБ в зависимости от состония выделительной функции почек.
7. Замена АБ при возникновении резистентности микроорганизмов в течение 3-4 дней.
8. Средняя продолжительность лечения при стрептококковом ИЭ должна составлять 4 недели, при стафилококковом и грамотрицательном ИЭ – 6-8 недель.
Стрептококковый эндокардит естественного клапана, чувствительный к бензилпенициллину Бензилпенициллин 3—6 млн ЕД в/в каждые 6 ч. в течение 4 недель + гентамицин 1 мг/кг в/в каждые 8 ч. в течение 2 недель.
Стафилококковый эндокардит естественного клапана
Оксациллин 2—3 г в/в каждые 6 ч. в течение 4 недель + гентамицин 1 мг/кг в/в каждые 8 ч. в течение 3—5 дней. Или ванкомицин 15 мг/кг в/в каждые 12 ч. в течение 6 недель.
Стафилококковый протезный эндокардит
Оксациллин 2—3 г в/в каждые 6 ч. в течение 6 недель + гентамицин 1 мг/кг в/в каждые 8 ч. в течение 2 недель + рифампицин 300 мг каждые 8 ч. в течение 6 недель.
Патогенетическая и симптоматическая терапия инфекционного эндокардита
Это медикаментозное лечение ведущих патологических синдромов при ИЭ с использованием неспецифических противовоспалительных средств, препаратов с положительным инотропным действием, диуретиков, ингибиторов ангиотензинпревращающего фермента, дезагрегантов, антикоагулянтов. Их комплексное воздействие направлено на купирование интоксикации, иммуннокомплексных реакций, компенсацию сердечной недостаточности, лечение осложнений, коррекцию нарушений в системе гемостаза. Для лечения инфекционно-токсического синдрома проводят инфузионную терапию с учетом тяжести состояния больного, выделительной функции почек. Растворы (физиологический раствор, 5%, 10% раствор глюкозы, полиглюкин, электролиты), мочегонные средства вводят в таком количестве, чтобы суточный диурез превышал объем введенной жидкости на 300-400 мл. Больным стафилококковым ИЭ для уменьшения интоксикации назначают антистафилококковую донорскую плазму по общепринятой схеме. В настоящее время не существует единого мнения и общепринятых рекомендаций по антикоагулянтной терапии при ИЭ. Считается, что назначение антикоагулянтов не улучшает прогноз заболевания, но увеличивает риск развития геморрагических осложнений, а лучшим методом профилактики тромбоэмболических осложнений является своевременное начало адекватной антибактериальной терапии.
Использование глюкокортикостероидов (ГКС) целесообразно при инфекционно-токсическом шоке, развитии тяжелых иммуннокомплексных осложнений (миокардит, диффузный гломерулонефрит с выраженным мочевым, нефротическим синдромом, полисерозит, васкулит, гепатит), увеличении концентрации ЦИК, уровней иммуноглобулинов М, А в крови, развитии вторичной резистентности бактерий к АБ. Можно применять медикаментозную иммунокоррекцию (тималин, т-активин, препараты интерферона и т.д.) и экстракорпоральных методов лечения (гемосорбция, плазмаферез) у больных ИЭ.
Для раннего хирургического лечения ИЭ существует три основных показания: 1) сердечная недостаточность, 2) неконтролируемая инфекция и 3) профилактика эмболий. Оперативное вмешательство показано пациентам с СН, развившейся на фоне острой митральной или аортальной недостаточности, внутрисердечной фистулы или обструкции клапана, а также лицам с острой аортальной и митральной регургитацией без клинической СН, однако с ЭхоКГ признаками повышенного конечно-диастолического давления в ЛЖ (преждевременное закрытие митрального клапана), высокого давления в левом предсердии, средней или высокой легочной гипертензией. Критерии излеченного инфекционного эндокардита
Инфекционный эндокардит считается излеченным, если в течение 2 месяцев без антибиотикотерапии можно констатировать следующие признаки·
• отсутствие клиники инфекционного эндокардита;
• нормальная температура тела, измеренная через каждые 2-3
• нормальные показатели лейкоцитарной формулы и СОЭ периферической крови;
• стерильные посевы крови
Основными направлениями первичной профилактики инфекционного эндокардита являются:
1. профилактика ревматизма и других заболеваний, приводящих к развитию порока сердца и сосудов; 2. своевременная хирургическая коррекция в детском возрасте врожденных аномалий, приобретенных пороков сердца; 3. тщательное лечение инфекционных очагов у больных, Основные направления вторичной профилактики (проводится выздоровевшим от ИЭ и успешно оперированным по поводу ИЭ больным): 1. тщательное лечение очагов инфекции; 2. профилактика нозокомиальной (больничной) инфекции: рациональная планировка палат, строгий противоэпидемиче-ский режим; рациональное применение антибиотиков,
Медикаментозное лечение инфекционного эндокардита
Цели лечения
- Подавление инфекции эндокарда антибактериальной терапией или хирургическим удалением инфицированных тканей.
- При необходимости – хирургическая коррекция сформировавшегося порока сердца и внеклапанных деструктивных поражений сердца.
- Лечение внесердечных осложнений.
Показания к госпитализации
- Больных со стабильной гемодинамикой и низким риском осложнений госпитализируют в кардиологическое или терапевтическое отделение.
- Больных с гипотензией, выраженной сердечной недостаточностью и другими угрожающими жизни осложнениями необходимо госпитализировать в отделение интенсивной терапии.
Медикаментозное лечение
- Антибиотики не следует назначать до первичного взятия крови для бактериологических посевов.
- Выбор антимикробной терапии определяется чувствительностью выделенного возбудителя. Схемы лечения, рекомендуемые в соответствии с возбудителями, представлены в табл. 1-4.
- Подсчет дней рекомендуемой продолжительности курса лечения антибиотиками следует вести с первого дня, когда бактериологическое исследование крови даст отрицательный результат.
- Когда возбудитель неизвестен, применяют режимы эмпирической терапии.
- Лечение антибиотиками больных инфекционным эндокардитом естественных клапанов после операции протезирования клапана следует проводить в соответствии с режимом лечения инфекционного эндокардита искусственных клапанов. Если при бактериологическом исследовании удалённых тканей сердца был получен рост микроорганизмов, после операции рекомендуется полный курс антимикробной терапии; при отсутствии роста продолжительность лечения может быть уменьшена на число дней лечения антибиотиками до операции.
| Показания | Схема лечения |
| Инфекционный эндокардит естественных клапанов, высокая чувствительность к пенициллину |
Больные не старше 65 лет с нормальным уровнем креатинина, без нарушения функции слухового нерва
То же + быстрый клинический ответ на терапию и неосложнённое течение
Больные старше 65 лет и/или повышенный уровень креатинина
Аллергия на пенициллин и цефалоспорины
Средняя чувствительность к пенициллину или протезированный клапан
Нет аллергии на пенициллин и цефалоспорины
Аллергия на пенициллин и цефалоспорины
Устойчивость к пенициллину
бензилпенициллин 12-20 млн ЕД/сут в/в 4 нед
+
гентамицин 3 мг/(кг х сут) (не более 240 мг/сут) в/в или в/м 2 нед
бензилпенициллин 12-20 млн ЕД/сут в/в 2 нед (7 дней стационарного лечения, далее возможно амбулаторное)
бензилпенициллин (дозу подбирают в зависимости от почечной функции)
или
цефтриаксон 2 г/сут в/в или в/м 4 нед
ванкомицин 30 мг/кг/сут (не более 2 г/сут) в/а 4 нед
бензилпенициллин 12-20 млн ЕД/сут в/в 2 нед
или
цефтриаксон 2 г/сут в/в или в/м 4 нед + гентамицин
3 мг/кг/сут (не более 240 мг/сут) в/в или в/м 2 нед
затем
цефтриаксон 2 г/сут в/в или в/м 2 нед
ванкомицин 30 мг/кг/сут в/в 4 нед
| Возбудители | Схема лечения |
| Энтерококки чувствительные к пенициллину или к гентамицину, нет аллергии на пенициллин |
Устойчивые к пенициллину штаммы,
аллергия на пенициллин
Устойчивые к ванкомицину штаммы, включая малоустойчивые или или
высокоустойчивые к гентамицину
+
гентамицин 3 мг/кг/сут (не более 240 мг) в/в или в/м 4 нед
или
бензилпенициллин 16-20 млн ЕД/сут в/в
+
гентамицин 3 мг/кг/сут в/в 4 нед
ванкомицин 30 мг/кг/сут в/в
+
гентамицин 3 мг/кг/сут в/в или в/м 6 нед
линезолид 1,2 г/сут в/в или внутрь в течение не менее 8 нед
или
имипенем/циластатин (тиенам*) 2 г/сут в/в
+
ампициллин 12 г/сут в/в не менее 8 нед
или
цефтриаксон 2 г/сут в/в или в/м
+
ампициллин 12 г/сут в/в не менее 8 нед
решение о раннем хирургическом лечении
| Показания | Схема лечения |
| Инфекционный эндокардит естественного клапана |
Потенциальные чувствительные штаммы
Левосторонний и осложненный правосторонний инфекционный эндокардит
Неосложненный правосторонний инфекционный эндокардит
Аллергия на пенициллин
Инфекционный эндокардит протезированного клапана
Метициллин-резистентные штаммы и коагулазонегативные стафилококки
оксациллин 8-12 г/сут в/в не менее 4 нед
оксациллин 8-12 г/сут в/в не менее 2 нед
+
гентамицина сульфат 3 мг/(кг х сут) в/в или в/м первые 3-5 дней
ванкомицин 30 мг/(кг х сут) 4-6 нед
+
гентамицина сульфат 3 мг/(кг х сут) в/в или в/м первые 3-5 дней
ванкомицин 30 мг/(кгхсут) в/в
+
рифампицин 300 мг/сут в/в
+
гентамицина сульфат 3 мг/(кг х сут) в/в или в/м 6-8 нед
Инфекционный эндокардит
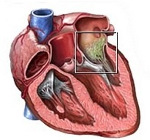
Эндокардит – воспаление соединительнотканной (внутренней) оболочки сердца, выстилающей его полости и клапаны, чаще инфекционного характера. Проявляется высокой температурой тела, слабостью, ознобом, одышкой, кашлем, болью в грудной клетке, утолщением ногтевых фаланг по типу «барабанных палочек». Нередко приводит к поражению клапанов сердца (чаще аортального или митрального), развитию пороков сердца и сердечной недостаточности. Возможны рецидивы, летальность при эндокардитах достигает 30%.
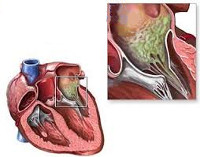
Общие сведения
Эндокардит – воспаление соединительнотканной (внутренней) оболочки сердца, выстилающей его полости и клапаны, чаще инфекционного характера. Проявляется высокой температурой тела, слабостью, ознобом, одышкой, кашлем, болью в грудной клетке, утолщением ногтевых фаланг по типу «барабанных палочек». Нередко приводит к поражению клапанов сердца (чаще аортального или митрального), развитию пороков сердца и сердечной недостаточности. Возможны рецидивы, летальность при эндокардитах достигает 30%.
Инфекционный эндокардит возникает при наличии следующих условий: транзиторной бактериемии, повреждения эндокарда и эндотелия сосудов, изменения гемостаза и гемодинамики, нарушения иммунитета. Бактериемия может развиваться при имеющихся очагах хронической инфекции или проведении инвазивных медицинских манипуляций.
Ведущая роль в развитии подострого инфекционного эндокардита принадлежит зеленящему стрептококку, в острых случаях (например, после операций на открытом сердце) – золотистому стафилококку, реже энтерококку, пневмококку, кишечной палочке. За последние годы изменился состав инфекционных возбудителей эндокардита: возросло число первичных эндокардитов острого течения, имеющих стафилококковую природу. При бактериемии золотистым стафилококком инфекционный эндокардит развивается почти в 100% случаев.
Эндокардиты, вызванные грамотрицательными и анаэробными микроорганизмами и грибковой инфекцией, имеют тяжелое течение и плохо поддаются антибактериальной терапии. Грибковые эндокардиты возникают чаще при длительном лечении антибиотиками в послеоперационном периоде, при долго стоящих венозных катетерах.
Адгезии (прилипанию) микроорганизмов к эндокарду способствуют определенные общие и местные факторы. В число общих факторов входят выраженные нарушения иммунитета, наблюдающиеся у пациентов при иммунносупрессивном лечении, у алкоголиков, наркоманов, людей пожилого возраста. К местным относятся врожденные и приобретенные анатомические повреждения клапанов сердца, внутрисердечные гемодинамические нарушения, возникающие при пороках сердца.
Большинство подострых инфекционных эндокардитов развивается при врожденных пороках сердца или при ревматических поражениях сердечных клапанов. Гемодинамические нарушения, вызванные пороками сердца, способствуют микротравме клапанов (преимущественно митрального и аортального), изменению эндокарда. На клапанах сердца развиваются характерные язвенно-бородавчатые изменения, имеющие вид цветной капусты (полипозные наложения тромботических масс на поверхности язв). Микробные колонии способствуют быстрому разрушению клапанов, может происходить их склерозирование, деформация и разрыв. Поврежденный клапан не может функционировать нормально – развивается сердечная недостаточность, которая очень быстро прогрессирует. Отмечается иммунное поражение эндотелия мелких сосудов кожи и слизистых, приводящее к развитию васкулитов (тромбоваскулитов, геморрагического капилляротоксикоза). Характерно нарушение проницаемости стенок кровеносных сосудов и появление мелких кровоизлияний. Нередко отмечаются поражения более крупных артерий: коронарных и почечных. Часто инфекция развивается на протезированном клапане, в этом случае возбудителем чаще всего бывает стрептококк.
Развитию инфекционного эндокардита способствуют факторы, ослабляющие иммунологическую реактивность организма. Заболеваемость инфекционным эндокардитом постоянно растет во всем мире. К группе риска относятся люди, имеющие атеросклеротические, травматические и ревматические повреждения сердечных клапанов. Высокий риск заболевания инфекционным эндокардитом имеют пациенты с дефектом межжелудочковой перегородки, коарктацией аорты. В настоящее время увеличилось число больных с протезами клапанов (механическими или биологическими), искусственными водителями ритма (электрокардиостимуляторами). Количество случаев инфекционного эндокардита увеличивается по причине применения длительных и частых внутривенных вливаний. Часто инфекционным эндокардитом болеют наркоманы.

Классификация инфекционных эндокардитов
По происхождению различают первичный и вторичный инфекционный эндокардит. Первичный обычно возникает при септических состояниях различной этиологии на фоне неизмененных клапанов сердца. Вторичный – развивается на фоне уже имеющейся патологии сосудов или клапанов при врожденных пороках, заболевании ревматизмом, сифилисом, после операции по протезированию клапанов или комиссуротомии.
По клиническому течению выделяют следующие формы инфекционного эндокардита:
- острая – длительность до 2 месяцев, развивается как осложнение острого септического состояния, тяжелых травм или медицинских манипуляций на сосудах, полостях сердца: нозокомиальный (внутрибольничный) ангиогенный (катетерный) сепсис. Характеризуется высокопатогенным возбудителем, выраженными септическими симптомами.
- подострая – длительность более 2 месяцев, развивается при недостаточном лечении острого инфекционного эндокардита или основного заболевания.
- затяжная.
У наркоманов клиническими особенностями инфекционного эндокардита являются молодой возраст, стремительное прогрессирование правожелудочковой недостаточности и общей интоксикации, инфильтративное и деструктивное поражение легких.
У пожилых пациентов инфекционный эндокардит обусловлен хроническими заболеваниями органов пищеварения, наличием хронических инфекционных очагов, поражением сердечных клапанов. Различают активный и неактивный (заживленный) инфекционный эндокардит. По степени поражения эндокардит протекает с ограниченным поражением створок сердечных клапанов или с поражением, выходящим за пределы клапана.
Выделяют следующие формы течения инфекционного эндокардита:
- инфекционно-токсическая – характерна транзиторная бактериемия, адгезия возбудителя на измененный эндокард, образование микробных вегетаций;
- инфекционно-аллергическая или иммунно-воспалительная – характерны клинические признаки поражения внутренних органов: миокардита, гепатита, нефрита, спленомегалии;
- дистрофическая – развивается при прогрессировании септического процесса и сердечной недостаточности. Характерно развитие тяжелых и необратимых поражений внутренних органов, в частности – токсическая дегенерация миокарда с многочисленными некрозами. Поражение миокарда возникает в 92 % случаев затяжного инфекционного эндокардита.
Симптомы инфекционного эндокардита
Течение инфекционного эндокардита может зависеть от срока давности заболевания, возраста пациента, типа возбудителя, а также от ранее проводимой антибактериальной терапии. В случаях высокопатогенного возбудителя (золотистый стафилококк, грамотрицательная микрофлора) обычно наблюдается острая форма инфекционного эндокардита и раннее развитие полиорганной недостаточности, в связи с чем клиническая картина характеризуется полиморфизмом.
Клинические проявления инфекционного эндокардита в основном обусловлены бактериемией и токсинемией. У больных появляются жалобы на общую слабость, одышку, утомляемость, отсутствие аппетита, потерю массы тела. Характерным для инфекционного эндокардита симптомом является лихорадка – подъем температуры от субфебрильной до гектической (изнуряющей), с ознобами и обильным потоотделением (иногда, проливными потами). Развивается анемия, проявляющаяся бледностью кожи и слизистых оболочек, иногда приобретающих «землистый», желтовато – серый цвет. Наблюдаются небольшие кровоизлияния (петехии) на коже, слизистой оболочке полости рта, неба, на конъюнктиве глаз и складках век, в основании ногтевого ложа, в области ключиц, возникающие из-за хрупкости кровеносных сосудов. Поражение капилляров обнаруживается при мягкой травме кожи (симптом щипка). Пальцы приобретают форму барабанных палочек, а ногти — часовых стекол.
У большинства пациентов с инфекционным эндокардитом выявляется поражение сердечной мышцы (миокардит), функциональные шумы, связанные с анемией и повреждением клапанов. При поражении створок митрального и аортального клапанов развиваются признаки их недостаточности. Иногда наблюдается стенокардия, изредка отмечается шум трения перикарда. Приобретенные пороки клапанов и поражение миокарда приводят к сердечной недостаточности.
При подострой форме инфекционного эндокардита возникают эмболии сосудов мозга, почек, селезенки оторвавшимися со створок сердечных клапанов тромботическими наложениями, сопровождающиеся образованием инфарктов в пораженных органах. Обнаруживаются гепато- и спленомегалия, со стороны почек – развитие диффузного и экстракапиллярного гломерулонефрита, реже – очагового нефрита, возможны артралгии и полиартрит.
Осложнения инфекционного эндокардита
Осложнениями инфекционного эндокардита с летальным исходом являются септический шок, эмболии в головной мозг, сердце, респираторный дистресс-синдром, острая сердечная недостаточность, полиорганная недостаточность.
При инфекционном эндокардите часто наблюдаются осложнения со стороны внутренних органов: почек (нефротический синдром, инфаркт, почечная недостаточность, диффузный гломерулонефрит), сердца (пороки клапанов сердца, миокардит, перикардит), легких (инфаркт, пневмония, легочная гипертензия, абсцесс), печени (абсцесс, гепатит, цирроз); селезенки (инфаркт, абсцесс, спленомегалия, разрыв), нервной системы (инсульт, гемиплегия, менингоэнцефалит, абсцесс головного мозга), сосудов (аневризмы, геморрагический васкулит, тромбозы, тромбоэмболии, тромбофлебит).
Диагностика инфекционного эндокардита
При сборе анамнеза у пациента выясняют наличие хронических инфекций и перенесенных медицинских вмешательств. Окончательный диагноз инфекционного эндокардита подтверждается данными инструментальных и лабораторных исследований. В клиническом анализе крови выявляется большой лейкоцитоз и резкое повышение СОЭ. Важной диагностической ценностью обладает многократный бакпосев крови для выявления возбудителя инфекции. Забор крови для бактериологического посева рекомендуется производить на высоте лихорадки.
Данные биохимического анализа крови могут варьировать в широких пределах при той или иной органной патологии. При инфекционном эндокардите отмечаются изменения в белковом спектре крови: (нарастают α-1 и α-2-глобулины, позднее – γ-глобулины), в иммунном статусе (увеличивается ЦИК, иммуноглобулин М, снижается общая гемолитическая активность комплемента, нарастает уровень противотканевых антител).
Ценным инструментальным исследованием при инфекционном эндокардите является ЭхоКГ, позволяющее обнаружить вегетации (размером более 5 мм) на клапанах сердца, что является прямым признаком инфекционного эндокардита. Более точную диагностику проводят при помощи МРТ и МСКТ сердца.
Лечение инфекционного эндокардита
При инфекционном эндокардите лечение обязательно стационарное, до улучшения общего состояния пациента назначается постельный режим, диета. Главная роль в лечении инфекционных эндокардитов отводится медикаментозной терапии, главным образом, антибактериальной, которую начинают сразу после бакпосева крови. Выбор антибиотика определяется чувствительностью к нему возбудителя, предпочтительнее назначение антибиотиков широкого спектра действия.
В терапии инфекционного эндокардита хороший эффект оказывают антибиотики пенициллинового ряда в комбинации с аминогликозидами. Трудно поддается лечению грибковый эндокардит, поэтому назначается препарат амфотерицин В в течение длительного времени (несколько недель или месяцев). Также используют другие средства с антимикробными свойствами (диоксидин, антистафилококковый глобулин и др.) и немедикаментозные методы лечения – плазмаферез, аутотрансфузию ультрафиолетом облученной крови.
При сопутствующих заболеваниях (миокардите, полиартрите, нефрите) к лечению добавляются негормональные противовоспалительные средства: диклофенак, индометацин. При отсутствии эффекта от медикаментозного лечения показано хирургическое вмешательство. Проводится протезирование клапанов сердца с иссечением поврежденных участков (после стихания остроты процесса). Оперативные вмешательства должны проводиться кардиохирургом исключительно по показаниям и сопровождаться приемом антибиотиков.
Прогноз при инфекционном эндокардите
Инфекционный эндокардит — одно из наиболее тяжелых сердечно-сосудистых заболеваний. Прогноз при инфекционном эндокардите зависит от множества факторов: имеющихся поражений клапанов, своевременности и адекватности терапии и др. Острая форма инфекционного эндокардита без лечения заканчивается смертельным исходом через 1 – 1,5 месяца, подострая форма – через 4–6 месяцев. При адекватной антибактериальной терапии летальность составляет 30%, при инфицировании протезированных клапанов — 50%. У пожилых пациентов инфекционный эндокардит протекает более вяло, часто сразу не диагностируется и имеет худший прогноз. У 10-15% больных отмечается переход болезни в хроническую форму с рецидивами обострения.
Профилактика инфекционного эндокардита
За лицами с повышенным риском развития инфекционного эндокардита устанавливается необходимое наблюдение и контроль. Это касается, прежде всего, пациентов с протезированными клапанами сердца, врожденными или приобретенными пороками сердца, патологией сосудов, с инфекционным эндокардитом в анамнезе, имеющих очаги хронической инфекции (кариес, хронический тонзиллит, хронический пиелонефрит).
Развитие бактериемии может сопровождать различные медицинские манипуляции: оперативные вмешательства, урологические и гинекологические инструментальные обследования, эндоскопические процедуры, удаление зубов и др. С профилактической целью при этих вмешательствах назначают курс антибиотикотерапии. Необходимо также избегать переохлаждения, вирусных и бактериальных инфекций (гриппа, ангины). Необходимо проведение санации очагов хронической инфекции не реже 1 раза в 3 – 6 месяцев.


