Классификация АГ
АГ, по определению Комитета экспертов ВОЗ, — это постоянно повышенное САД и/или ДАД.
Эссенциальная гипертензия (первичная гипертензия, или гипертоническая болезнь) — это повышенное АД при отсутствии очевидной причины его повышения.
Вторичная гипертензия (симптоматическая) — это гипертензия, причина которой может быть выявлена.
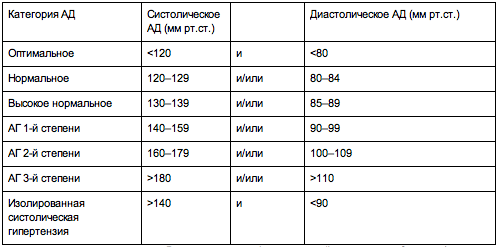
Согласно последним рекомендациям Европейского общества гипертензии и Европейского общества кардиологии (2007), выделяют несколько уровней АД (табл. 1.4). Согласно этой классификации, АГ — повышение САД до 140 мм рт. ст. и выше или ДАД до 90 мм рт. ст. и выше, если такое повышение является стабильным, то есть подтверждается при повторных измерениях АД (не менее 2–3 раз в разные дни на протяжении 4 нед).
Таблица 1.4
Классификация АГ по уровню АД
| Категории | CM, мм рт. ст. | ДАД, мм рт. ст. |
| Оптимальное | ||
| Нормальное | ||
| Высокое нормальное | 130–139 | 85–89 |
| АГ | ||
| I степень (мягкая АГ) | 140–159 | 90–99 |
| II степень (умеренная АГ) | 160–179 | 100–109 |
| III степень (тяжелая АГ) | ≥180 | ≥110 |
| Изолированная систолическая гипертензия | ≥140 | |
Для установления стадии АГ применяют классификацию по поражению органов-мишеней. Ее приняли в Украине в 1992 г. согласно приказу МЗ Украины № 206 от 30.12.1992 г. и рекомендуют к дальнейшему применению согласно приказу № 247 от 1.08.1998 г. (табл. 1.5).
Таблица 1.5
Классификация АГ по поражению органов-мишеней
- Сердце
Транзиторная ишемическая атака
Острая гипертензивная энцефалопатия Хроническая гипертензивная энцефалопатия III стадии
Эту классификацию рекомендуется применять для установления стадии как гипертонической болезни (эссенциальной гипертензии), так и вторичной гипертензии. Диагноз формулируют с определением ее стадии и характера поражения органов-мишеней.
При формулировке диагноза гипертонической болезни II стадии необходимо конкретно указать, на основании чего она устанавливается (наличие ГЛЖ, сужение артерий сетчатки и т.п.). У больных с протеинурией в диагнозе следует указать на наличие гипертензивного поражения почек (если отсутствует другая причина протеинурии). Диагноз гипертонической болезни III стадии также необходимо обосновать наличием СН, перенесенного мозгового инсульта и т.п. (см. классификацию).
Диагноз гипертонической болезни III стадии при наличии ИМ, инсульта или других признаков III стадии нужно устанавливать лишь в тех случаях, когда эти сердечно-сосудистые осложнения возникают на фоне длительно существующей гипертонической болезни, которая подтверждается наличием объективных признаков гипертензивного поражения органов-мишеней (ГЛЖ, генерализованное сужение артерий сетчатки и т.п.).
Стратификация риска. Максимально полезной для больного признана стратегия, которая базируется на определении общего риска. Под последним понимают риск осложнений, которому подвержен больной вследствие повышения АД, а также наличия сопутствующих сердечно-сосудистых заболеваний, поражения органов-мишеней и основных факторов риска, приведенных в табл. 1.6.
Таблица 1.6
Наиболее важные факторы, которые используют для оценки суммарного риска осложнений
- Возраст (у мужчин >55 лет, у женщин >65 лет)
- Курение
- Высокое пульсовое АД
- Дислипидемия
- Сердечно-сосудистые заболевания в молодом возрасте у членов семьи
- Абдоминальное ожирение (окружность талии >102 см у мужчин и >88 см у женщин)
- ГЛЖ
- ЭКГ-критерии: Соколова — Лайона >38 мм, Корнелльський индекс >2440 мм/мс;
- эхоКГ-критерии: индекс массы миокарда ЛЖ для мужчин ≥125 г/м 2 , для женщин ≥110 г/м 2
- сахарный диабет ( глюкоза плазмы крови натощак >7,0 ммоль/л, через 2 ч после приема пищи >11,0 ммоль/л)
- сердечно-сосудистые заболевания:
- цереброваскулярные заболевания ( ишемический инсульт, кровоизлияние в мозг, транзиторная ишемическая атака)
- болезни сердца ( ИМ, стенокардия, перенесенная операция реваскуляризации, СН)
Таблица 1.7
Стратификация риска для оценки прогноза при АГ
Другие факторы риска и течения заболевания АД (мм рт. ст.) Нормальное
120–129/80–84Нормальное вы сокое
130–139/85–89Степень 1
140–159/90–99Степень 2
160–179/100–109Степень 3
≥180 и ≥110Нет других факторов риска Средний в популяции (0) Средний в популяции (0) Низкий (I) Умеренный (II) Высокий (III) 1–2 фактора риска Низкий (I) Низкий (I) Умеренный (II) Умеренный (II) Очень высокий (IV) 3 или больше факторов риска, поражение органов-мишеней, сахарный диабет или метаболический синдром Умеренный (II) Высокий (III) Высокий (III) Высокий (III) Очень высокий (IV) Сопутствующие клинические осложнения Высокий (III) Очень высокий (IV) Очень высокий (IV) Очень высокий (IV) Очень высокий (IV) Согласно Фремингемским критериям термины «низкий», «умеренный», «высокий» и «очень высокий» риск означают 10-летнюю вероятность развития сердечно-сосудистых осложнений (фатальных и нефатальных) 30% соответственно.
С 2003 г. в практику Европейской кардиологии внедряется еще одна модель оценки риска — шкала SCORE (Systematic COronary Risk Evaluation), которая позволяет предусматривать вероятность появления фатальных сердечно-сосудистых событий на протяжении 10 лет.
Шкала SCORE соответствует такой вероятности фатальных сердечно-сосудистых осложнений: 8% — очень высокий риск.
Прогноз больного с АГ должен быть отображен в его диагнозе. Для этого следует указать уровень АД, то есть степень гипертензии, и категорию риска — 1 (низкий риск), 2 (умеренный риск), 3 (высокий риск) или 4 (очень высокий риск).
Примеры формулирования диагнозов
С 1999 г. в Украине для статистического кодирования болезней вступила в силу МКБ 10-го пересмотра. Ниже приведены примеры кодирования диагнозов, в которых гипертоническая болезнь или эссенциальная гипертензия являются основным или сопутствующим заболеванием. Принципы кодирования таковы: если гипертоническая болезнь или вторичная гипертензия являются сопутствующим или конкурирующим заболеванием с ИБС (I20–I25), цереброваскулярным заболеванием (I60–I69), заболеванием артерий или артериол (I70–I77), транзиторной церебральной ишемической атакой (G45–G46), то кодируется ИБС, цереброваскулярное заболевание, транзиторная церебральная ишемическая атака или заболевания артерий или артериол с добавлением дополнительного кода гипертонической болезни (I10) или вторичной гипертензии (I15). В других случаях кодируется гипертоническая болезнь: рубрики I10, I11, I11.0, I11.9, I12, I12.9, I13, I13.0, I13.1, I13.2, I13.9.
Основанием для указания в диагнозе гипертензивного сердца является наличие электрокардиографических, рентгенологических или ультразвуковых признаков ГЛЖ. Если установлено, что АГ имеет вторичный характер, сначала формулируют основной диагноз, а потом отмечают: «вторичная АГ» и указывают ее стадию (в зависимости от поражения органов-мишеней) и степень (в зависимости от уровня АД). Если вторичная АГ является превалирующим синдромом и предопределяет ограничение трудоспособности, то диагноз АГ можно указывать на первом месте.
Примеры формулирования и кодирования диагнозов
- Гипертоническая болезнь, I стадия, I степень, риск 1 (низкий). Рубрика по МКБ-10: I10
- Гипертоническая болезнь, II стадия, III степень. Гипертензивное сердце (ГЛЖ), СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I11.9
- Гипертоническая болезнь, II стадия, II степень. ИБС: стабильная стенокардия напряжения, II ФК, СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I20.8, I10
- Гипертоническая болезнь, II стадия, III степень. Гипертензивная дисфункция почек, риск 4 (очень высокий). Рубрика по МКБ-10: I12.9
- Гипертоническая болезнь, III стадия, I степень. Гипертензивное сердце, СН IIA стадии (или IIБ, III стадии) с систолической дисфункцией, III ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I11.0
- Гипертоническая болезнь, III стадия, II степень. Остаточные явления острого нарушения мозгового кровообращения (указать сосудистый бассейн, вид инсульта), риск 4 (очень высокий). Рубрика по МКБ-10: I69.4, I10
- Гипертоническая болезнь, III стадия, III степень. Транзиторная ишемическая атака (указать сосудистый бассейн), риск 4 (очень вы сокий). Рубрика по МКБ-10: G45.8, I10
- Гипертоническая болезнь, III стадия, III степень, злокачественное течение. Гипертензивная ретинопатия (отек диска зрительного нерва, кровоизлияния в сетчатку), риск 4 (очень высокий). Рубрика по МКБ-10: I10
- Гипертоническая болезнь, III стадия, III степень. Первичный нефросклероз, ХПН I степени, риск 4 (очень высокий). Рубрика по МКБ-10: I12.0
- Мочекаменная болезнь. Вторичный хронический пиелонефрит. Вторичная (симптоматическая) АГ, III стадия, III степень. Гипертензивное сердце. Постоянная форма фибрилляции предсердий. СН IIA стадии с сохраненной систолической функцией, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
- Стеноз правой почечной артерии. Состояние после баллонной ангиопластики (январь 2006 г.). Вторичная (симптоматическая) АГ, II стадия, I степень. Гипертензивное сердце, ГЛЖ. Монотопная левожелудочковая экстрасистолия. СН I стадии, II ФК, риск 3 (высокий). Рубрика по МКБ-10: I15
- Аденома правого надпочечника, первичный гиперальдостеронизм (синдром Конна). Вторичная (симптоматическая) АГ, III стадия, II степень. Остаточные явления ишемического нарушения мозгового кровообращения в бассейне левой сонной артерии (январь,1999 г.). Правосторонний гемипарез. СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
- Феохромоцитома правого надпочечника. Вторичная АГ, II стадия, III степень. Гипертензивное сердце. Пароксизмы фибрилляции предсердий. Неосложненный гипертензивный криз (2 сентября 2007 г.). СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
- Закрытая травма головы. Сотрясение головного мозга (15 августа 2007 г.). Вторичная (симптоматическая) АГ, I стадия, II степень. Неосложненный гипертензивный криз (20 августа 2007 г.). Дислипидемия, риск 2 (умеренный). Рубрика по МКБ-10: I15
ЗЛОКАЧЕСТВЕННАЯ АГ
Злокачественная АГ, или злокачественная фаза АГ, — это синдром, который характеризуется высоким уровнем АД (как правило, >220/120 мм рт. ст.) с кровоизлияниями и экссудатами в сетчатке, часто с отеком зрительного нерва. Характерным (но не обязательным) является поражение почек с развитием уремии.
Злокачественное течение чаще всего отмечают при вторичной гипертензии (в 25% случаев), при гипертонической болезни это осложнение выявляют в 13% случаев. При отсутствии адекватного лечения до 1 года доживает лишь 10% больных. Чаще всего пациенты умирают вследствие прогрессирующей почечной недостаточности, хотя причиной смерти могут быть сердечные осложнения или мозговые кровоизлияния.
Нет четко очерченного уровня АД, которое характеризовало бы синдром злокачественной АГ. Чаще всего — это ДАД выше 130 мм рт. ст. Но в некоторых случаях злокачественное течение могут отмечать и при более низком давлении. Большое значение имеет скорость повышения АД. Например, при гипертензии беременных злокачественная АГ может развиться при относительно невысоком уровне АД.
ГИПЕРТЕНЗИВНЫЕ КРИЗЫ
Гипертензивный криз — это внезапное значительное повышение АД от нормального или повышенного уровня, которое почти всегда сопровождается появлением или усилением расстройств со стороны органов-мишеней или вегетативной нервной системы.
Классификация кризов
В зависимости от наличия или отсутствия поражения органов-мишеней и необходимости срочного снижения АД выделяют осложненные и неосложненные кризы.
Осложненные гипертензивные кризы. Течение характеризуется клиническими признаками острого или прогрессирующего поражения органов-мишеней: ИМ, инсульт, расслаивающая аневризма аорты, нестабильная стенокардия, острая недостаточность ЛЖ и др. (табл. 1.8).
Таблица 1.8
Осложненные гипертензивные кризы
- ИМ
- Инсульт
- Острая расслаивающая аневризма аорты
- Острая недостаточность ЛЖ
- Нестабильная стенокардия
- Аритмии (пароксизмы тахикардии, мерцательной тахиаритмии, желудочковая экстрасистолия высоких градаций)
- Транзиторная ишемическая атака
- Эклампсия
- Острая гипертензивная энцефалопатия
- Кровотечение
Такие кризы всегда сопровождаются появлением или увеличением выраженности симптомов со стороны органов-мишеней. Они представляют угрозу для жизни больного и требуют снижения АД в период от нескольких минут до 1 ч. Лечение осуществляется в условиях палаты интенсивной терапии с применением парентерального введения антигипертензивных препаратов. К этой категории относят также случаи значительного повышения АД, когда угроза для жизни возникает не из-за поражения органов-мишеней, а из-за кровотечения, чаще всего — в послеоперационный период.
Неосложненные гипертензивные кризы характеризуются отсутствием клинических признаков острого или прогрессирующего поражения органов-мишеней, тем не менее они представляют потенциальную угрозу для жизни больного, поскольку несвоевременное предоставление помощи может привести к появлению осложнений и смерти. Такие кризы сопровождаются, как правило, появлением или увеличением выраженности симптомов со стороны органов-мишеней (интенсивной головной болью, болью в области сердца, экстрасистолией) или со стороны вегетативной нервной системы (вегетативно-сосудистые нарушения, дрожание, частое мочеиспускание).
В зависимости от того, какие органы являются источником симптомов, выделяют церебральные и кардиальные неосложненные кризы (табл. 1.9). Гипоталамические пароксизмы (по старой терминологии — диэнцефально-вегетативные кризы) являются проявлением церебрального криза. Повышение САД до 240 мм рт. ст. или ДАД до 140 мм рт. ст. следует также расценивать как гипертензивный криз независимо от того, появились симптомы со стороны органов-мишеней или еще нет, поскольку для каждого больного оно опасно. Угрожающим является также значительное повышение давления в ранний послеоперационный период из-за риска кровотечения.
Таблица 1.9
Heосложненные гипертензивные кризы
- Церебральный неосложненный криз
- Кардиальный неосложненный криз
- Повышение САД до 240 мм рт. ст. или ДАД до 140 мм рт. ст.
- Значительное повышение АД в ранний послеоперационный период
Все эти клинические проявления требуют снижения АД на протяжении нескольких часов. Госпитализация не обязательна. Лечение осуществляется путем приема антигипертензивных препаратов перорально или в/м инъекций.
Классификация АГ
АГ, по определению Комитета экспертов ВОЗ, — это постоянно повышенное САД и/или ДАД.
Эссенциальная гипертензия (первичная гипертензия, или гипертоническая болезнь) — это повышенное АД при отсутствии очевидной причины его повышения.
Вторичная гипертензия (симптоматическая) — это гипертензия, причина которой может быть выявлена.
Согласно последним рекомендациям Европейского общества гипертензии и Европейского общества кардиологии (2007), выделяют несколько уровней АД (табл. 1.4). Согласно этой классификации, АГ — повышение САД до 140 мм рт. ст. и выше или ДАД до 90 мм рт. ст. и выше, если такое повышение является стабильным, то есть подтверждается при повторных измерениях АД (не менее 2–3 раз в разные дни на протяжении 4 нед).
Таблица 1.4
Классификация АГ по уровню АД
Категории CM, мм рт. ст. ДАД, мм рт. ст. Оптимальное Нормальное Высокое нормальное 130–139 85–89 АГ I степень (мягкая АГ) 140–159 90–99 II степень (умеренная АГ) 160–179 100–109 III степень (тяжелая АГ) ≥180 ≥110 Изолированная систолическая гипертензия ≥140 Для установления стадии АГ применяют классификацию по поражению органов-мишеней. Ее приняли в Украине в 1992 г. согласно приказу МЗ Украины № 206 от 30.12.1992 г. и рекомендуют к дальнейшему применению согласно приказу № 247 от 1.08.1998 г. (табл. 1.5).
Таблица 1.5
Классификация АГ по поражению органов-мишеней
- Сердце
Транзиторная ишемическая атака
Острая гипертензивная энцефалопатия Хроническая гипертензивная энцефалопатия III стадии
Эту классификацию рекомендуется применять для установления стадии как гипертонической болезни (эссенциальной гипертензии), так и вторичной гипертензии. Диагноз формулируют с определением ее стадии и характера поражения органов-мишеней.
При формулировке диагноза гипертонической болезни II стадии необходимо конкретно указать, на основании чего она устанавливается (наличие ГЛЖ, сужение артерий сетчатки и т.п.). У больных с протеинурией в диагнозе следует указать на наличие гипертензивного поражения почек (если отсутствует другая причина протеинурии). Диагноз гипертонической болезни III стадии также необходимо обосновать наличием СН, перенесенного мозгового инсульта и т.п. (см. классификацию).
Диагноз гипертонической болезни III стадии при наличии ИМ, инсульта или других признаков III стадии нужно устанавливать лишь в тех случаях, когда эти сердечно-сосудистые осложнения возникают на фоне длительно существующей гипертонической болезни, которая подтверждается наличием объективных признаков гипертензивного поражения органов-мишеней (ГЛЖ, генерализованное сужение артерий сетчатки и т.п.).
Стратификация риска. Максимально полезной для больного признана стратегия, которая базируется на определении общего риска. Под последним понимают риск осложнений, которому подвержен больной вследствие повышения АД, а также наличия сопутствующих сердечно-сосудистых заболеваний, поражения органов-мишеней и основных факторов риска, приведенных в табл. 1.6.
Таблица 1.6
Наиболее важные факторы, которые используют для оценки суммарного риска осложнений
- Возраст (у мужчин >55 лет, у женщин >65 лет)
- Курение
- Высокое пульсовое АД
- Дислипидемия
- Сердечно-сосудистые заболевания в молодом возрасте у членов семьи
- Абдоминальное ожирение (окружность талии >102 см у мужчин и >88 см у женщин)
- ГЛЖ
- ЭКГ-критерии: Соколова — Лайона >38 мм, Корнелльський индекс >2440 мм/мс;
- эхоКГ-критерии: индекс массы миокарда ЛЖ для мужчин ≥125 г/м 2 , для женщин ≥110 г/м 2
- сахарный диабет ( глюкоза плазмы крови натощак >7,0 ммоль/л, через 2 ч после приема пищи >11,0 ммоль/л)
- сердечно-сосудистые заболевания:
- цереброваскулярные заболевания ( ишемический инсульт, кровоизлияние в мозг, транзиторная ишемическая атака)
- болезни сердца ( ИМ, стенокардия, перенесенная операция реваскуляризации, СН)
Таблица 1.7
Стратификация риска для оценки прогноза при АГ
Другие факторы риска и течения заболевания АД (мм рт. ст.) Нормальное
120–129/80–84Нормальное вы сокое
130–139/85–89Степень 1
140–159/90–99Степень 2
160–179/100–109Степень 3
≥180 и ≥110Нет других факторов риска Средний в популяции (0) Средний в популяции (0) Низкий (I) Умеренный (II) Высокий (III) 1–2 фактора риска Низкий (I) Низкий (I) Умеренный (II) Умеренный (II) Очень высокий (IV) 3 или больше факторов риска, поражение органов-мишеней, сахарный диабет или метаболический синдром Умеренный (II) Высокий (III) Высокий (III) Высокий (III) Очень высокий (IV) Сопутствующие клинические осложнения Высокий (III) Очень высокий (IV) Очень высокий (IV) Очень высокий (IV) Очень высокий (IV) Согласно Фремингемским критериям термины «низкий», «умеренный», «высокий» и «очень высокий» риск означают 10-летнюю вероятность развития сердечно-сосудистых осложнений (фатальных и нефатальных) 30% соответственно.
С 2003 г. в практику Европейской кардиологии внедряется еще одна модель оценки риска — шкала SCORE (Systematic COronary Risk Evaluation), которая позволяет предусматривать вероятность появления фатальных сердечно-сосудистых событий на протяжении 10 лет.
Шкала SCORE соответствует такой вероятности фатальных сердечно-сосудистых осложнений: 8% — очень высокий риск.
Прогноз больного с АГ должен быть отображен в его диагнозе. Для этого следует указать уровень АД, то есть степень гипертензии, и категорию риска — 1 (низкий риск), 2 (умеренный риск), 3 (высокий риск) или 4 (очень высокий риск).
Примеры формулирования диагнозов
С 1999 г. в Украине для статистического кодирования болезней вступила в силу МКБ 10-го пересмотра. Ниже приведены примеры кодирования диагнозов, в которых гипертоническая болезнь или эссенциальная гипертензия являются основным или сопутствующим заболеванием. Принципы кодирования таковы: если гипертоническая болезнь или вторичная гипертензия являются сопутствующим или конкурирующим заболеванием с ИБС (I20–I25), цереброваскулярным заболеванием (I60–I69), заболеванием артерий или артериол (I70–I77), транзиторной церебральной ишемической атакой (G45–G46), то кодируется ИБС, цереброваскулярное заболевание, транзиторная церебральная ишемическая атака или заболевания артерий или артериол с добавлением дополнительного кода гипертонической болезни (I10) или вторичной гипертензии (I15). В других случаях кодируется гипертоническая болезнь: рубрики I10, I11, I11.0, I11.9, I12, I12.9, I13, I13.0, I13.1, I13.2, I13.9.
Основанием для указания в диагнозе гипертензивного сердца является наличие электрокардиографических, рентгенологических или ультразвуковых признаков ГЛЖ. Если установлено, что АГ имеет вторичный характер, сначала формулируют основной диагноз, а потом отмечают: «вторичная АГ» и указывают ее стадию (в зависимости от поражения органов-мишеней) и степень (в зависимости от уровня АД). Если вторичная АГ является превалирующим синдромом и предопределяет ограничение трудоспособности, то диагноз АГ можно указывать на первом месте.
Примеры формулирования и кодирования диагнозов
- Гипертоническая болезнь, I стадия, I степень, риск 1 (низкий). Рубрика по МКБ-10: I10
- Гипертоническая болезнь, II стадия, III степень. Гипертензивное сердце (ГЛЖ), СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I11.9
- Гипертоническая болезнь, II стадия, II степень. ИБС: стабильная стенокардия напряжения, II ФК, СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I20.8, I10
- Гипертоническая болезнь, II стадия, III степень. Гипертензивная дисфункция почек, риск 4 (очень высокий). Рубрика по МКБ-10: I12.9
- Гипертоническая болезнь, III стадия, I степень. Гипертензивное сердце, СН IIA стадии (или IIБ, III стадии) с систолической дисфункцией, III ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I11.0
- Гипертоническая болезнь, III стадия, II степень. Остаточные явления острого нарушения мозгового кровообращения (указать сосудистый бассейн, вид инсульта), риск 4 (очень высокий). Рубрика по МКБ-10: I69.4, I10
- Гипертоническая болезнь, III стадия, III степень. Транзиторная ишемическая атака (указать сосудистый бассейн), риск 4 (очень вы сокий). Рубрика по МКБ-10: G45.8, I10
- Гипертоническая болезнь, III стадия, III степень, злокачественное течение. Гипертензивная ретинопатия (отек диска зрительного нерва, кровоизлияния в сетчатку), риск 4 (очень высокий). Рубрика по МКБ-10: I10
- Гипертоническая болезнь, III стадия, III степень. Первичный нефросклероз, ХПН I степени, риск 4 (очень высокий). Рубрика по МКБ-10: I12.0
- Мочекаменная болезнь. Вторичный хронический пиелонефрит. Вторичная (симптоматическая) АГ, III стадия, III степень. Гипертензивное сердце. Постоянная форма фибрилляции предсердий. СН IIA стадии с сохраненной систолической функцией, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
- Стеноз правой почечной артерии. Состояние после баллонной ангиопластики (январь 2006 г.). Вторичная (симптоматическая) АГ, II стадия, I степень. Гипертензивное сердце, ГЛЖ. Монотопная левожелудочковая экстрасистолия. СН I стадии, II ФК, риск 3 (высокий). Рубрика по МКБ-10: I15
- Аденома правого надпочечника, первичный гиперальдостеронизм (синдром Конна). Вторичная (симптоматическая) АГ, III стадия, II степень. Остаточные явления ишемического нарушения мозгового кровообращения в бассейне левой сонной артерии (январь,1999 г.). Правосторонний гемипарез. СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
- Феохромоцитома правого надпочечника. Вторичная АГ, II стадия, III степень. Гипертензивное сердце. Пароксизмы фибрилляции предсердий. Неосложненный гипертензивный криз (2 сентября 2007 г.). СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
- Закрытая травма головы. Сотрясение головного мозга (15 августа 2007 г.). Вторичная (симптоматическая) АГ, I стадия, II степень. Неосложненный гипертензивный криз (20 августа 2007 г.). Дислипидемия, риск 2 (умеренный). Рубрика по МКБ-10: I15
ЗЛОКАЧЕСТВЕННАЯ АГ
Злокачественная АГ, или злокачественная фаза АГ, — это синдром, который характеризуется высоким уровнем АД (как правило, >220/120 мм рт. ст.) с кровоизлияниями и экссудатами в сетчатке, часто с отеком зрительного нерва. Характерным (но не обязательным) является поражение почек с развитием уремии.
Злокачественное течение чаще всего отмечают при вторичной гипертензии (в 25% случаев), при гипертонической болезни это осложнение выявляют в 13% случаев. При отсутствии адекватного лечения до 1 года доживает лишь 10% больных. Чаще всего пациенты умирают вследствие прогрессирующей почечной недостаточности, хотя причиной смерти могут быть сердечные осложнения или мозговые кровоизлияния.
Нет четко очерченного уровня АД, которое характеризовало бы синдром злокачественной АГ. Чаще всего — это ДАД выше 130 мм рт. ст. Но в некоторых случаях злокачественное течение могут отмечать и при более низком давлении. Большое значение имеет скорость повышения АД. Например, при гипертензии беременных злокачественная АГ может развиться при относительно невысоком уровне АД.
ГИПЕРТЕНЗИВНЫЕ КРИЗЫ
Гипертензивный криз — это внезапное значительное повышение АД от нормального или повышенного уровня, которое почти всегда сопровождается появлением или усилением расстройств со стороны органов-мишеней или вегетативной нервной системы.
Классификация кризов
В зависимости от наличия или отсутствия поражения органов-мишеней и необходимости срочного снижения АД выделяют осложненные и неосложненные кризы.
Осложненные гипертензивные кризы. Течение характеризуется клиническими признаками острого или прогрессирующего поражения органов-мишеней: ИМ, инсульт, расслаивающая аневризма аорты, нестабильная стенокардия, острая недостаточность ЛЖ и др. (табл. 1.8).
Таблица 1.8
Осложненные гипертензивные кризы
- ИМ
- Инсульт
- Острая расслаивающая аневризма аорты
- Острая недостаточность ЛЖ
- Нестабильная стенокардия
- Аритмии (пароксизмы тахикардии, мерцательной тахиаритмии, желудочковая экстрасистолия высоких градаций)
- Транзиторная ишемическая атака
- Эклампсия
- Острая гипертензивная энцефалопатия
- Кровотечение
Такие кризы всегда сопровождаются появлением или увеличением выраженности симптомов со стороны органов-мишеней. Они представляют угрозу для жизни больного и требуют снижения АД в период от нескольких минут до 1 ч. Лечение осуществляется в условиях палаты интенсивной терапии с применением парентерального введения антигипертензивных препаратов. К этой категории относят также случаи значительного повышения АД, когда угроза для жизни возникает не из-за поражения органов-мишеней, а из-за кровотечения, чаще всего — в послеоперационный период.
Неосложненные гипертензивные кризы характеризуются отсутствием клинических признаков острого или прогрессирующего поражения органов-мишеней, тем не менее они представляют потенциальную угрозу для жизни больного, поскольку несвоевременное предоставление помощи может привести к появлению осложнений и смерти. Такие кризы сопровождаются, как правило, появлением или увеличением выраженности симптомов со стороны органов-мишеней (интенсивной головной болью, болью в области сердца, экстрасистолией) или со стороны вегетативной нервной системы (вегетативно-сосудистые нарушения, дрожание, частое мочеиспускание).
В зависимости от того, какие органы являются источником симптомов, выделяют церебральные и кардиальные неосложненные кризы (табл. 1.9). Гипоталамические пароксизмы (по старой терминологии — диэнцефально-вегетативные кризы) являются проявлением церебрального криза. Повышение САД до 240 мм рт. ст. или ДАД до 140 мм рт. ст. следует также расценивать как гипертензивный криз независимо от того, появились симптомы со стороны органов-мишеней или еще нет, поскольку для каждого больного оно опасно. Угрожающим является также значительное повышение давления в ранний послеоперационный период из-за риска кровотечения.
Таблица 1.9
Heосложненные гипертензивные кризы
- Церебральный неосложненный криз
- Кардиальный неосложненный криз
- Повышение САД до 240 мм рт. ст. или ДАД до 140 мм рт. ст.
- Значительное повышение АД в ранний послеоперационный период
Все эти клинические проявления требуют снижения АД на протяжении нескольких часов. Госпитализация не обязательна. Лечение осуществляется путем приема антигипертензивных препаратов перорально или в/м инъекций.
Стадии артериальной гипертензии, их определение и описание
Артериальная гипертензия (АГ) проявляется стойким повышением цифр артериального давления выше возрастной нормы. Более 30% населения страдают от данной патологии. К 50 -65 годам распространённость ее увеличивается до 48%. Возникает при гипертонической болезни или симптоматической гипертензии, вторично по причине поражения почек, эндокринных или неврологических нарушений, беременности, приема стимулирующих лекарственных или наркотических средств. Для оценки степени и стадии прогрессирования используется единая классификация. Последние изменения были приняты ведущими кардиологами в 2017 году.
Какие стадии гипертонии существуют?
По определениям специалистов ВОЗ, гипертония — это хроническое повышение артериального давления (АД), верхнего систолического САД, и/или диастолического, ДАД, которое измеряется в миллиметрах ртутного столба (мм.рт.ст.) посредством аппарата тонометра. Между уровнем повышения цифр АД и риском осложнений кардиальной патологии существует тесная взаимосвязь.
Согласно уровню давления кардиологи выделяют:
Степень АГ Характерные цифры АД в мм.рт.ст. 1. 140/90 — 149/99 2. 160/100 — 179/109 3. Свыше 180/110 Пациент с высоким давлением находится в группе риска фатальных осложнений. Для оценки возможного исхода на фоне сопутствующей патологии и поражения систем или отдельных органов выделяют стадии гипертонии.
О чем говорит каждая из стадий гипертонии: краткое описание
Классификация гипертонической болезни по стадиям предполагает оценку возможных суммарных рисков поражения других органов и развития ассоциированных с АГ осложнений. Данные представлены в таблице ниже:
- гипертрофии левых отделов сердца по данным электрокардиограммы или эхокардиографии;
- изменения глазных артерий;
- пограничное повышение креатинина в крови;
- утолщение сосудистой стенки сонных артерий более 0,9 миллиметров;
- атеросклероз по данным УЗИ.
- инфаркт, коронарная недостаточность 2 и более степени;
- острое нарушение мозгового кровообращения;
- кровоизлияние в сетчатку;
- поражение почек, потеря белка с мочой по данным клинического анализа;
- значительное повышение креатинина крови;
- сосудистая патология аорты, закупорка периферических артерий.
Зависимость тактики лечения от стадии гипертензии
Независимо от стадии артериальной гипертензии все пациенты с выявленной и подтвержденной инструментально и лабораторно АГ нуждаются в лечении. Согласно данным ведущих кардиологов и терапевтов, уменьшение цифр давления на 5 – 10 мм.рт.ст. позволяет снизить риск смертности от коронарного синдрома на 19%, от острого нарушения мозгового кровообращения на 45%, от летального инфаркта сердца на 15%.
Согласно последним медицинским рекомендациям, терапия при высоком АД включает:

- Немедикаментозную терапию сроком до 3 месяцев при первой стадии гипертонии, отсутствии диабета, избыточной массы тела, сочетанной кардиальной патологии.
- Коррекция образа жизни включает рекомендации по нормализации массы тела, питании согласно диете со сниженной калорийностью, употребление поваренной соли менее чайной ложки в день.
- Курение и алкоголь строго ограничиваются.
- Показан режим ежедневной, но щадящей двигательной активности, пешие прогулки 30 – 60 минут, умеренная работа по дому.
- Начало медикаментозного лечения, если за период 3 месяцев давление не снизилось, появились признаки органного поражения, развития второй стадии гипертонии.
Классификация артериальной гипертензии по стадиям позволяет оценить риски осложнений. Медикаментозное лечение назначается при поражении органов–мишеней соответствует второй и третьей стадии АГ, когда определяется:
- сахарный диабет и/или метаболический синдром с избыточным весом, нарушением обмена веществ;
- подтвержденный на УЗИ сонных артерий атеросклероз;
- нарушение почечных функций по данным анализов мочи, протеинурия (потеря большого количества белка);
- перенесенный инсульт;
- сопутствующая сердечная патология, коронарная недостаточность, приступы стенокардии, нарушения ритма.
Спектр препаратов, назначаемый при высоком давлении:
№ Группы медикаментов Особенности применения 1. Антигипертензивные средства для снижения АД. Для эффективного падения давления большинство пациентов нуждаются при приеме двух препаратов и более. Хорошо сочетаются Антагонисты Кальция с Бета – блокаторами (ББ), Сартаны с Антагонистами Кальция (АК). Возможно применение единого препарата при хорошем ответе на начальную терапию. Другие комбинации устанавливает врач на основании данных обследования гипертоника. 2. Диуретики, для устранения периферических и кардиальных отеков. Для достижения оптимального эффекта мочегонные препараты могут назначаться в комплексной терапии с лекарствами от давления. Группа тиазидных диуретиков хорошо сочетаются с Ингибиторами АПФ. 3. Метаболические препараты для устранения гипоксии, улучшении кровообращения, сосудистого тонуса. Действенны только при длительном применении на фоне основного лечения. Показаны исключительно в комплексе с антигипертензивными средствами. 4. Гиполипидемические средства при атеросклерозе Статины для коррекции нарушений обмена жиров. 5. Лекарства для нормализации свойств крови и снижении риска тромбоза Аспирин, Клопидогрель, или аналоги, с учетом всех противопоказаний в каждом клиническом случае. Выбор конкретного лекарственного средства производится после общего обследования в условиях амбулатории, поликлиники или стационара семейным врачом, терапевтом или кардиологом. Основанием для выбора препарата служит множество факторов: возраст пациента, пол, стадия и степень гипертонии, максимальные цифры давления, характеристика сопутствующих заболеваний, наличие побочных эффектов от приема медикамента. В протоколах лечения АГ указано более 10 классов лекарственных средств, грамотное сочетание 2 – 4 таблеток позволяет комплексно воздействовать на причины гипертензии, контролировать АД и минимизировать риски опасных осложнений.
Прогноз пациента с определенной стадией гипертонии
Помимо оценки эффекта от назначаемого лечения, отдельное внимание уделяется расчету дальнейшего прогноза. Полное выздоровление при гипертонии невозможно, однако начало своевременной терапии позволяет улучшить качество жизни больного.
Согласно последним медицинским данным:

- Пациенты с первой стадией АГ находятся в группе наименьшего риска, целевой критерий — давление не более 140/90 мм.рт.ст.
- При второй стадии повышается риск развития осложнений. На фоне стойкого высокого АД изменение артерий сетчатки, гипертрофия левого желудочка. Усугубляет ситуация прогрессирующий атеросклероз, нарушение почечной фильтрации, частые приступы загрудинной боли.
- При третьей стадии высок риск летального исхода на фоне гипертензивного криза, инвалидизации и стойкой потери работоспособности. Резкое повышение давления более 180/90 мм.рт.ст. может спровоцировать инсульт или инфаркт мозга, сосудистую деменцию.
- Длительно прогрессирующая хроническая гипертензия приводит к таким осложнениям: нефросклерозу и почечной недостаточности, тромбозу (закупорке) периферических сосудов и развитии гангрены нижних конечностей, потери зрения в результате кровоизлияния в сетчатку.
- Летальный исход при артериальной гипертензии часто связан с острым коронарным синдромом, инфарктом сердца, мозговым инсультом, расслоением аорты.
Выводы
Риск развития серьезных сердечно–сосудистых осложнений и преждевременной летальности значительно повышает высокое артериальное давление. Основной причиной этого является эссенциальная гипертензия, реже вторичная, связанная с поражением органов, регулирующих АД. При проведении обследования и постановки диагноза обязательно учитывается стадия. Классификация дает возможность установить характер поражения органов – мишеней, сформировать тактику терапии и оценить прогноз. Своевременное лечение позволяет снизить риск инвалидности и улучшить качество жизни каждого пациента.
Для подготовки материала использовались следующие источники информации.
Стадии артериальной гипертензии: классификация и таблица
Артериальная гипертензия и гипертоническая болезнь: классификация, стадии, стратификация риска
Под термином “артериальная гипертензия“, “артериальная гипертония” понимается синдром повышения артериального давления (АД) при гипертонической болезни и симптоматических артериальных гипертензиях.
Следует подчеркнуть, что смысловой разницы в терминах “гипертония” и “гипертензия” практически нет. Как следует из этимологии, hyper – от греч. над, сверх – приставка, указывающая на превышение нормы; tensio – от лат. – напряжение; tonos – от греч. – напряжение. Таким образом, термины “гипертензия” и “гипертония” по сути дела обозначают одно и то же – “сверхнапряжение”.
Исторически (со времён Г.Ф. Ланга) сложилось так, что в России используется термин “гипертоническая болезнь” и соответственно “артериальная гипертония”, в зарубежной литературе применяется термин “артериальная гипертензия“.
Под гипертонической болезнью (ГБ) принято понимать хронически протекающее заболевание, основным проявлением которого является синдром артериальной гипертензии, не связанный с наличием патологических процессов, при которых повышение Артериального давления ( АД ) обусловлено известными, во многих случаях устраняемыми причинами (“симптоматические артериальные гипертензии”) (Рекомендации ВНОК, 2004).
Классификация артериальной гипертензии
I. Стадии гипертонической болезни:
- Гипертоническая болезнь (ГБ) I стадии предполагает отсутствие изменений в “органах-мишенях”.
- Гипертоническая болезнь (ГБ) II стадии устанавливается при наличии изменений со стороны одного или нескольких “органов-мишеней”.
- Гипертоническая болезнь (ГБ) III стадии устанавливается при наличии ассоциированных клинических состояний.
II. Степени артериальной гипертензии:
Степени артериальной гипертензии (уровни Артериального давления ( АД )) представлены в таблице № 1. Если значения систолического Артериального давления ( АД ) и диастолического Артериального давления ( АД ) попадают в разные категории, то устанавливается более высокая степень артериальной гипертензии (АГ). Наиболее точно степень Артериальной гипертензии ( АГ ) может быть установлена в случае впервые диагностированной Артериальной гипертензии ( АГ ) и у пациентов, не принимающих антигипертензивных препаратов.
Таблица №1. Определение и классификация уровней Артериального давления (АД) (мм рт.ст.)
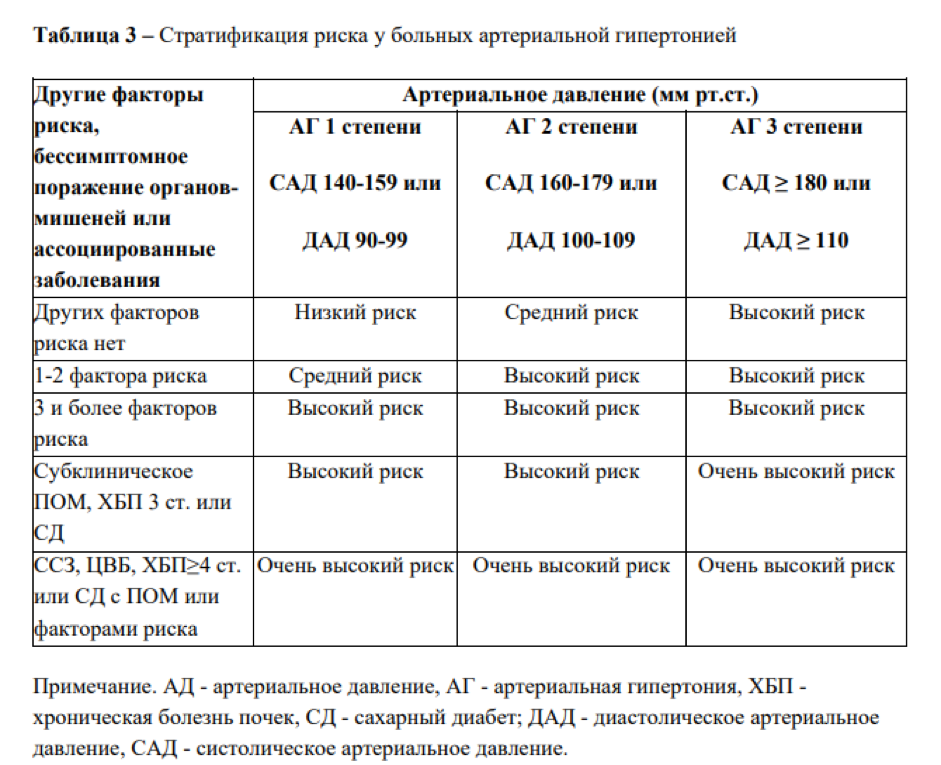
III. Критерии стратификации риска больных АГ:
I. Факторы риска:
а) Основные:
– мужчины > 55 лет 65 лет
– курение.б) Дислипидемия
ОХС > 6,5 ммоль/л (250 мг/дл)
ХСЛПНП > 4,0 ммоль/л (> 155 мг/дл)
ХСЛПВП 102 см для мужчин или > 88 см для женщинд) С-реактивный белок:
> 1 мг/дл)е) Дополнительные факторы риска, негативно влияющие на прогноз больного с Артериальной гипертензией ( АГ ):
– Нарушение толерантности к глюкозе
– Малоподвижный образ жизни
– Повышение фибриногенаж) Сахарный диабет:
– Глюкоза крови натощак > 7 ммоль/л (126 мг/дл)
– Глюкоза крови после еды или через 2 часа после приема 75 г глюкозы > 11 ммоль/л (198 мг/дл)II. Поражение органов-мишеней (гипертоническая болезнь 2 стадии):
а) Гипертрофия левого желудочка:
ЭКГ: признак Соколова-Лайона > 38 мм;
Корнелльское произведение > 2440 мм х мс;
ЭхоКГ: ИММЛЖ > 125 г/м 2 для мужчин и > 110 г/м 2 для женщин
Rg-графия грудной клетки – кардио-торакальный индекс>50%б) УЗ признаки утолщения стенки артерии (толщина слоя интима-медия сонной артерии >0,9 мм) или атеросклеротические бляшки
в) Небольшое повышение сывороточного креатинина 115-133 мкмоль/л (1,3-1,5 мг/дл) для мужчин или 107-124 мкмоль/л (1,2-1,4 мг/дл) для женщин
г) Микроальбуминурия: 30-300 мг/сут; отношение альбумин/креатинин в моче > 22 мг/г (2,5 мг/ммоль) для мужчин и > 31 мг/г (3,5 мг/ммоль) для женщин
III. Ассоциированные (сопутствующие) клинические состояния (гипертоническая болезнь 3 стадии)
а) Основные:
– мужчины > 55 лет 65 лет
– курениеб) Дислипидемия:
ОХС > 6,5 ммоль/л (> 250 мг/дл)
или ХСЛПНП > 4,0 ммоль/л (> 155 мг/дл)
или ХСЛПВП 102 см для мужчин или > 88 см для женщинд) С-реактивный белок:
> 1 мг/дл)е) Дополнительные факторы риска, негативно влияющие на прогноз больного с Артериальной гипертензией ( АГ ):
– Нарушение толерантности к глюкозе
– Малоподвижный образ жизни
– Повышение фибриногенаж) Гипертрофия левого желудочка
ЭКГ: признак Соколова-Лайона > 38 мм;
Корнелльское произведение > 2440 мм х мс;
ЭхоКГ: ИММЛЖ > 125 г/м 2 для мужчин и > 110 г/м 2 для женщин
Rg-графия грудной клетки – кардио-торакальный индекс>50%з) УЗ признаки утолщения стенки артерии (толщина слоя интима-медия сонной артерии >0,9 мм) или атеросклеротические бляшки
и) Небольшое повышение сывороточного креатинина 115-133 мкмоль/л (1,3-1,5 мг/дл) для мужчин или 107-124 мкмоль/л (1,2-1,4 мг/дл) для женщин
к) Микроальбуминурия: 30-300 мг/сут; отношение альбумин/креатинин в моче > 22 мг/г (2,5 мг/ммоль) для мужчин и > 31 мг/г (3,5 мг/ммоль) для женщин
л) Церебро-васкулярное заболевание:
Ишемический инсульт
Геморрагический инсульт
Преходящее нарушение мозгового кровообращениям) Заболевание сердца:
Инфаркт миокарда
Стенокардия
Коронарная реваскуляризация
Застойная сердечная недостаточностьн) Заболевание почек:
Диабетическая нефропатия
Почечная недостаточность (сывороточный креатинин > 133 мкмоль/л (> 5 мг/дл) для мужчин или > 124 мкмоль/л (> 1,4 мг/дл) для женщин
Протеинурия (>300 мг/сут)о) Заболевание периферических артерий:
Расслаивающая аневризма аорты
Симптомное поражение периферических артерийп) Гипертоническая ретинопатия:
Кровоизлияния или экссудаты
Отек соска зрительного нерваТаблица №3. Стратификация риска больных с Артериальной гипертензией (АГ)
Сокращения в таблице ниже:
НР – низкий риск,
УР – умеренный риск,
ВС – высокий риск.Другие факторы риска (ФР) Высокое норма-
льное
130-139 / 85 – 89АГ 1 степени
140-159 / 90 – 99АГ 2 степени
160-179 / 100-109АГ 3 степени
> 180/110Нет НР УР ВР 1-2 ФР НР УР УР Очень ВР > 3 ФР или поражение органов мишеней или СД ВР ВР ВР Очень ВР Ассоции-
рованные клинические состоянияОчень ВР Очень ВР Очень ВР Очень ВР Сокращения в таблице выше:
НР – низкий риск артериальной гипертензии,
УР – умеренный риск артериальной гипертензии,
ВС – высокий риск артериальной гипертензии.Артериальная гипертензия: стадии и риски
Слово «гипертензия» в буквальном смысле переводится с латинского как «сверхнапряжение». Какие стадии и степени есть у гипертензии и сколько факторов риска влияет на ее развитие — подробно в нашей статье.
Классификации гипертензии и разница между ними
Врачи различают три степени и три стадии заболевания. Эти понятия часто путают, однако между ними есть существенная разница.
Степени артериальной гипертензии
Это классификация по уровням артериального давления (АД): верхнего (систолического) и нижнего (диастолического).

Расширенная классификация уровней артериального давления (в соответствии с Национальными клиническими рекомендациями по лечению гипертонии). Считать кровяное давление «чисто техническим показателем» ошибочно: чем выше его постоянный уровень, тем серьезнее ситуация
Стадии артериальной гипертензии
Здесь деление на категории идет уже по серьезности изменений в организме: насколько выражены эти изменения и как сильно страдают органы-мишени — кровеносные сосуды, сердце и почки. Их поражение — отдельный критерий для оценки риска.
Термин «гипертоническая болезнь» предложен Г.Ф.Лангом в 1948 г. и соответствует термину «эссенциальная гипертензия» (гипертония), который используется в зарубежных странах.
На любой из стадий заболевания давление также может соответствовать любой степени — от первой до третьей. Это очень индивидуально, поэтому, помимо показателей на тонометре, следует ориентироваться на данные обследования. Конкретные показатели всегда принимаются во внимание при назначении терапии, рекомендациях и прогнозах.
Артериальная гипертензия Ⅰ стадии
При регулярном посещении врача и соблюдении правил жизни гипертоника не требует серьезного медицинского вмешательства, если нет ухудшения здоровья.
Прогноз зависит от уровня АД и количества факторов риска: курение, ожирение, уровень холестерина и т.д.
Артериальная гипертензия Ⅱ стадии
Если вовремя не скорректировать процесс лекарственными препаратами, болезнь может прогрессировать и перейти в третью стадию. Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Артериальная гипертензия Ⅲ стадии
В этом состоянии требуются препараты не только для снижения давления, но и для лечения сопутствующих заболеваний. Рекомендация актуальна и для первых двух стадий гипертонической болезни, если у пациента диагностирован диабет, болезни почек или другие патологии.
Артериальная гипертензия — 4 группы риска
Чтобы уберечь сердце и сосуды от поражения и не пропустить состояние, когда будет уже поздно, нужно знать, от каких факторов зависит течение болезни.
4 группы факторов риска:
Между факторами риска и классификацией по тяжести заболевания есть прямая связь. Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Для определения своей группы риска нужно знать уровень АД и стадию заболевания.

Группы высокого и очень высокого риска
Эти состояния считаются самыми серьезными и требуют особого внимания.
При сочетании более трех факторов риска и артериальной гипертензии 2 степени пациент попадает в группу высокого риска. Также к ней относятся все, у кого существенно выражен хотя бы один показатель из следующих:
повышение уровня общего холестерина от 8 ммоль/л (310 мг/дл),
гипертония третьей степени (систолическое артериальное давление выше или равно 180 мм рт. ст., диастолическое — выше 110 мм рт.ст.),
хроническая болезнь почек третьей стадии,
гипертрофия левого желудочка,
сахарный диабет без поражения органов-мишеней.
К группе очень высокого риска относят пациентов с любым из следующих факторов:
Атеросклеротические заболевания сердца и сосудов, подтвержденные клинически или в ходе визуализирующих исследований (АССЗ). Это может быть стабильная стенокардия, коронарная реваскуляризация (аортокоронарное шунтирование и другие процедуры реваскуляризации артерий), инсульт и транзиторные ишемические атаки, ранее перенесенный острый коронарный синдром (инфаркт или нестабильная стенокардия), а также заболевание периферических артерий. Обязательно учитываются результаты визуализирующих исследований, значимые для прогноза клинических событий: значительный объем бляшек на коронарных ангиограммах или сканах компьютерной томографии (многососудистое поражение коронарных артерий со стенозом двух основных эпикардиальных артерий более чем на 50 %) или по результатам УЗИ сонных артерий.
Сахарный диабет с поражением органов-мишеней, или наличием как минимум трех значимых факторов риска из указанных в следующей части статьи, сюда же приравнивается сахарный диабет первого типа ранней манифестации и длительного течения (более 20 лет).
Тяжелая хроническая болезнь почек (рСКФ < 30 мл/мин/1,73 м2).
Семейная гиперхолестеринемия с АССЗ или с другим значимым фактором риска.
Степень артериальной гипертонии при этом может быть первой, второй или третьей.
При любых провоцирующих факторах (например, при курении или злоупотреблении алкоголем) угроза для здоровья и жизни в таком состоянии возрастает.

Если вы обнаружили себя в группе высокого или умеренно высокого риска — стоит как можно быстрее обратиться к врачу-кардиологу
Общие факторы сердечно-сосудистого риска при гипертензии
Возраст более 55 лет у мужчин и более 65 лет у женщин.
Курение и чрезмерное употребление алкоголя.
Дислипидемии — повышенный уровень жиров в крови (принимается во внимание каждый показатель липидного обмена).
Уровень общего холестерина более 4,9 ммоль/л (190 мг/дл).
Альтернативные показатели: уровень холестерина липопротеинов низкой плотности свыше 3,0 ммоль/л (115 мг/дл) и/или уровень холестерина липопротеинов высокой плотности у мужчин менее 1,0 ммоль/л (40 мг/дл), у женщин менее 1,2 ммоль/л (46 мг/дл).
Триглицериды более 1,7 ммоль/л (150 мг/дл).
Повышенный уровень глюкозы в крови натощак: 5,6–6,9 ммоль/л при исследовании натощак (101–125 мг/дл) или н.
Нарушение толерантности к глюкозе: при проведении теста насторожить должны показатели глюкозы от 7,8 ммоль/л до 11,0 ммоль/л.
Ожирение: индекс массы тела, равный 30 кг/м2 или выше, окружность талии более 102 см у мужчин, более 88 см у женщин.
Наличие родственников, у которых сердечно-сосудистые заболевания проявились раньше 55 лет, если говорить о мужчинах, или раньше 65 лет, если говорить о женщинах.
По данным Европейского общества кардиологов, вероятность развития гипертонии у мужчин выше, чем у женщин — особенно после достижения 55 лет
Самые опасные состояния при артериальной гипертензии
Диагностированные заболевания сердца: инфаркт миокарда, фибрилляция предсердий, сердечная недостаточность, стенокардия.
Заболевания сосудов: острый коронарный синдром, коронарная реваскуляризация или артериальная реваскуляризация любой другой локализации, инсульт, транзиторные ишемические атаки, аневризма аорты, патологии периферических артерий.
Наличие атеросклеротических бляшек в сосудах при визуализации.
Сахарный диабет с поражением органов-мишеней или сочетание его с основными провоцирующими факторами.
Тяжелая хроническая болезнь почек.
В любом из этих случаев пациенту нужна терапия под контролем врача
Если вы нашли себя в одной из категорий риска, необходимо:
каждый день измерять артериальное давление и записывать результаты;
даже при первой степени заболевания — обратиться к врачу, чтобы установить причины артериальной гипертензии;
контролировать состояние здоровья — например, не нарушать принципы питания при диабете;
проанализировать, какой образ жизни рекомендуется в вашем состоянии, и следовать этим правилам.
При выполнении всех рекомендаций врача и контроле своего самочувствия можно избежать критических последствий даже в группе высокого риска. Если исключить вредные привычки и пересмотреть образ жизни, давление может начать снижаться уже через 1-2 недели. При гипертонии первой степени такие меры, принятые вовремя, позволяют затормозить развитие болезни и в ряде случаев — уменьшить необходимость медикаментозной терапии.
Стадии артериальной гипертензии: классификация и таблица
Материал подготовлен Виллевальде С.В., Котовская Ю.В., Орлова Я.А.
Центральным событием 28-го Европейского конгресса по артериальной гипертонии и сердечно-сосудистой профилактике стало первое представление новой версии совместных рекомендаций по ведению артериальной гипертонии (АГ) Европейского общества кардиологов и Европейского общества по АГ. Текст документа будет опубликован 25 августа 2018 года одновременно с официальным представлением на конгрессе Европейского общества кардиологов, который состоится 25-29 августа 2018 года в Мюнхене. Публикация полного текста документа несомненно даст повод для анализа и детального сопоставления с рекомендациями американских обществ, представленных в ноябре 2017 года и радикально изменивших диагностические критерии АГ и целевые уровни артериального давления (АД). Цель данного материала – предоставить информацию о ключевых положениях обновленных европейских рекомендаций.
Полностью посмотреть запись пленарного заседания, где были представлены рекомендации, можно на сайте Европейского общества по АГ www.eshonline.org/esh-annual-meeting.
Классификация уровней АД и определение АГ
Эксперты Европейского общества по АГ сохранили классификацию уровней АД и определение АГ и рекомендуют классифицировать АД как оптимальное, нормальное, высокое нормальное и выделять 1, 2 и 3 степень АГ (класс рекомендаций I, уровень доказательности C) (табл.1).
Таблица 1. Классификация клинического АД
Изолированная систолическая АГ
Критерием АГ по данным клинического измерения АД остался уровень 140 мм рт.ст. и выше для систолического (САД) и 90 мм рт.ст. и выше – для диастолического (ДАД). Для домашнего измерения АД в качестве критерия АГ сохранено САД 135 мм рт.ст. и выше и/или ДАД 85 мм рт.ст. и выше. По данным суточного мониторирования АД диагностические отрезные точки составили для среднесуточного АД, соответственно, 130 и 80 мм рт.ст., дневного – 135 и 85 мм рт.ст., ночного – 120 и 70 мм рт.ст.(табл.2).
Таблица 2. Диагностические критерии АГ по данным клинического и амбулаторного измерения
Измерение АД
Диагноз АГ по-прежнему основывается на данных клинического измерения АД, при этом использование амбулаторных методов измерения АД поощряется и подчеркивается взаимодополняющее значение суточного мониторирования (СМАД) и домашнего измерения АД. В отношении офисного измерения АД без присутствия медицинского персонала признано, что в настоящее время недостаточно данных для того, чтобы рекомендовать его для широкого клинического использования.
К преимуществам СМАД относятся: выявление гипертонии белого халата, более сильное прогностическое значение, оценка уровня АД в ночное время, измерение АД в условиях реальной жизни пациента, дополнительная возможность выявления прогностически значимых фенотипов АД, широкая информация при однократном выполнении исследования, включая краткосрочную вариабельность АД. К ограничениям СМАД относят дороговизну и ограниченную доступность исследования, а также его возможное неудобство для пациента.
К преимуществам домашнего измерения АД относят выявление гипертонии белого халата, экономичность и широкую доступность, измерение АД в привычных условиях, когда пациент более расслаблен, чем на приеме у врача, участие пациента в измерении АД, возможность повторного использования в течение длительных периодов времени и оценку вариабельности «день ото дня». Недостатком метода считают возможность получения измерений только в покое, вероятность ошибочных измерений и отсутствие измерений в период сна.
В качестве показаний для выполнения амбулаторного измерения АД (СМАД или домашнего АД) рекомендованы следующие: состояния, когда высока вероятность гипертонии белого халата (АГ 1 степени при клиническом измерении, значительное повышение клинического АД без поражения органов-мишеней, связанных с АГ), состояния, когда высоко вероятна скрытая АГ (высокое нормальное АД по данным клинического измерения, нормальное клиническое АД у пациента с поражением органов-мишеней или высоким общим сердечно-сосудистым риском), постуральная и постпрандиальная гипотония у пациентов, не получающих и получающих антигипертензивную терапию, оценка резистентной гипертонии, оценка контроля АД, особенно у пациентов высокого риска, чрезмерно выраженная реакция АД на физическую нагрузку, значительная вариабельность клинического АД, оценка симптомов, указывающих на гипотонию при проведении антигипертензивной терапии. Специфическим показанием для выполнения СМАД считается оценка ночного АД и ночного снижения АД (например, при подозрении на ночную АГ у пациентов с апноэ во сне, хронической болезнью почек (ХБП), сахарным диабетом (СД), эндокринной АГ, автономной дисфункцией).
Скрининг и диагностика АГ
Рекомендуется использовать следующий алгоритм скрининга и диагностики АГ (рис. 1).
Для диагностики АГ в качестве первого шага рекомендуется клиническое измерение АД. При выявлении АГ рекомендуется либо измерять АД на повторных визитах (за исключением случаев повышения АД 3 степени, особенно у пациентов высокого риска), либо выполнять амбулаторное измерение АД (СМАД или самоконтроль АД (СКАД)). На каждом визите должно выполняться 3 измерения с интервалом 1-2 мин, дополнительное измерение должно быть выполнено, если разница между первыми двумя измерениями составляет более 10 мм рт.ст. За уровень АД пациента принимают среднее двух последних измерений (IC). Амбулаторное измерение АД рекомендуется в ряде клинических ситуаций, таких как выявление гипертонии белого халата или скрытой АГ, количественной оценки эффективности лечения, выявления нежелательных явлений (симтомной гипотонии) (IA).
При выявлении гипертонии белого халата или скрытой АГ рекомендуются меры по изменению образа жизни для снижения сердечно-сосудистого риска, а также регулярное наблюдение с использованием амбулаторного измерения АД (IC). У пациентов с гипертонией белого халата может быть рассмотрено медикаментозное лечение АГ при наличии поражения органов-мишеней, связанного с АГ, или при высоком/очень высоком сердечно-сосудистом риске (IIbC), но рутинное назначение лекарств, снижающих АД, не показано (IIIC).
У пациентов со скрытой АГ следует рассмотреть назначение медикаментозной антигипертензивной терапии для нормализации амбулаторного АД (IIaC), а у пациентов, получающих лечение, с неконтролируемым амбулаторным АД – интенсификацию антигипертензивной терапии в виду высокого риска сердечно-сосудистых осложнений (IIaC).
Касательно измерения АД нерешенным остается вопрос об оптимальном методе измерения АД у пациентов с фибрилляцией предсердий.
Рисунок 1. Алгоритм скрининга и диагностики АГ.

Классификация АГ и стратификация по риску развития сердечно-сосудистых осложнений
В Рекомендациях сохраняется подход к определению общего сердечно-сосудистого риска по SCORE с учетом того, что у пациентов с АГ этот риск значительно возрастает при наличии поражения органов-мишеней, свяазанного с АГ (особенно, гипертрофии левого желудочка, ХБП). К числу факторов, влияющих на сердечно-сосудистый прогноз у пациентов с АГ, добавлен (точнее, возвращен) уровень мочевой кислоты, добавлены ранняя менопауза, психосоциальные и экономические факторы, частота сердечных сокращений в покое 80 уд/мин и более. К бессимптомному поражению органов-мишеней, связанных с АГ, отнесена умеренная ХБП со скоростью клубочковой фильтрации (СКФ) <60 мл/мин/1,73м 2 , и тяжелая ХБП с СКФ <30 мл/мин/1,73 м 2 (расчет по формуле CKD-EPI), а также выраженная ретинопатия с геморрагиями или экссудатами, отеком соска зрительного нерва. Бессимптомное поражение почек также определяется по наличию микроальбуминурии или повышенному отношению альбумин/креатинин в моче.
Перечень установленных заболеваний сердечно-сосудистой системы дополнен наличием атеросклеротических бляшек при визуализирующих методах исследования и фибрилляцией предсердий.
Введен подход к классификации АГ по стадиям заболевания (гипертонической болезни) с учетом уровня АД, наличия факторов риска, влияющих на прогноз, поражения органов-мишеней, ассоциированного с АГ, и коморбидных состояний (табл. 3).
Классификация охватывает диапазон АД от высокого нормального до АГ 3 степени.
Выделено 3 стадии АГ (гипертонической болезни). Стадия АГ не зависит от уровня АД, определяется наличием и тяжестью поражения органов-мишеней.
Стадия 1 (неосложненная) – могут быть другие факторы риска, но поражение органов-мишеней отсутствует. На этой стадии к категории высокого риска отнесены пациенты с АГ 3 степени, независимо от количества факторов риска, а также пациенты с АГ 2 степени с 3-мя и более факторами риска. К категории умеренного-высокого риска относятся пациенты с АГ 2 степени и 1-2 факторами риска, а также с АГ 1 степени с 3-мя и более факторами риска. К категории умеренного риска – пациенты с АГ 1 степени и 1-2 факторами риска, АГ 2 степени без факторов риска. Низкому-умеренному риску соответствуют пациенты с высоким нормальным АД и 3 и более факторами риска. Остальные пациенты отнесены к категории низкого риска.
Стадия 2 (бессимптомная) подразумевает наличие бессимптомного поражения органов-мишеней, связанного с АГ; ХБП 3 стадии; СД без поражения органов-мишеней и предполагает отсутствие симптомных сердечно-сосудистых заболеваний. Состояние органов-мишеней, соответствующее 2 стадии, при высоком нормальном АД относит пациента к группе умеренного-высокого риска, при повышении АД 1-2 степени – к категории высокого риска, 3 степени – к категории высокого-очень высокого риска.
Стадия 3 (осложненная) определяется наличием симптомных сердечно-сосудистых заболеваний, ХБП 4 стадии и выше, СД с поражением органов-мишеней. Эта стадия, независимо от уровня АД, относит пациента к категории очень высокого риска.
Оценка органных поражений рекомендуется не только для определения риска, но и для мониторирования на фоне лечения. Высоким прогностическим значением обладает изменение на фоне лечения электро- и эхокардиографических признаков гипертрофии левого желудочка, СКФ; умеренным – динамика альбуминурии и лодыжечно-плечевого индекса. Не имеет прогностического значения изменение толщины интимо-медиального слоя сонных артерий. Недостаточно данных для заключения о прогностическом значении динамики скорости пульсовой волны. Отсутствуют данные о значении динамики признаков гипертрофии левого желудочка по данным магнитно-резонансного исследования.
Для снижения сердечно-сосудистого риска подчеркивается роль статинов, в том числе для большего снижения риска при достижении контроля АД. Назначение антитромбоцитарной терапии показано для вторичной профилактики и не рекомендуется с целью первичной профилактики пациентам без сердечно-сосудистых заболеваний.
Таблица 3. Классификация АГ по стадиям заболевания с учетом уровня АД, наличия факторов риска, влияющих на прогноз, поражения органов-мишеней, ассоциированного с АГ и коморбидных состояний