Неврит зрительного нерва
Воспалительное заболевание зрительного нерва, сопровождающееся понижением зрительных функций. Различают собственно неврит зрительного нерва и ретробульбарный неврит. В первом случае в воспалительный процесс вовлекается и диск зрительного нерва. При ретробульбарном неврите воспалительный процесс локализуется преимущественно за глазным яблоком. В этом случае поражается аксиальный пучок нервных волокон.
Что провоцирует / Причины Неврита зрительного нерва:
Вызывают:
- воспалительные заболевания головного мозга и его оболочек (менингиты, энцефалиты),
- общие острые и хронические инфекции (грипп, ангина, рожа, сыпной тиф, оспа, малярия, сифилис, туберкулез, бруцеллез и др.),
- общие неинфекционные заболевания (болезни крови, диабет, подагра, нефрит и др.),
- фокальные инфекции (тонзиллит, синусит, отит и др.),
- патологическая беременность,
- алкогольная интоксикация,
- воспалительные процессы во внутренних оболочках глаза и глазнице,
- травма,
- рассеянный склероз.
Патогенез (что происходит?) во время Неврита зрительного нерва:
Воспалительные изменения проявляются в мелкоточечной инфильтрации и пролиферации клеток. Из мягкой мозговой оболочки процесс переходит в слой нервных волокон. При локализации воспаления в стволе зрительного нерва он носит интерстициальный характер. Возникают отек и инфильтрация ткани с участием лейкоцитов, лимфоцитов и плазматических клеток с дальнейшим развитием неоваскуляризации и соединительной ткани. Нервные волокна поражаются вторично и могут впоследствии атрофироваться. Ухудшение зрительных функций вызывается дегенерацией нервных волокон в зоне воспаления. После стихания процесса функции некоторых нервных волокон могут восстанавливаться, чем объясняется улучшение остроты зрения.
Симптомы Неврита зрительного нерва:
Клиническая картина зависит от выраженности воспалительного процесса. При слабо выраженном воспалении диск зрительного нерва умеренно гиперемирован, границы его нечеткие, артерии и вены несколько расширены. Более выраженный воспалительный процесс сопровождается резкой гиперемией диска, границы его сливаются с окружающей сетчаткой. Появляются белые пятна в перипапиллярной зоне сетчатки и множественные кровоизлияния. Обычно диск при неврите не проминирует. Исключение составляют случаи неврита с отеком. Для неврита характерно раннее нарушение зрительных функций, выражающееся в понижении остроты зрения и в изменении поля зрения. Степень понижения остроты зрения зависит от воспалительных изменений папилломакулярного пучка. Обычно отмечается сужение поля зрения, которое может быть концентрическим или более значительным в одном из участков. Появляются центральные и парацентральные скотомы. Сужение периферических границ поля зрения может сочетаться со скотомами. Характерно также резкое сужение поля зрения на красный цвет, а иногда и полное отсутствие цветоощущения. При переходе неврита в атрофию диск бледнеет, артерии сужаются’, экссудат и кровоизлияния рассасываются.
Невриты различной этиологии могут протекать с характерными клиническими симптомами. Отечная форма воспаления зрительного нерва характерна для рецидивов нейросифилиса. В раннем периоде вторичного сифилиса невриты протекают или при слабо выраженных изменениях диска в виде гиперемии и нечеткости границ, или же в виде выраженного папиллита с резким снижением зрительных функций. Очень редкой формой является папуллезный неврит, при котором диск прикрыт массивным проминирующим в стекловидное тело серовато-белым экссудатом.
Туберкулезные невриты проявляются в виде солитарного туберкула диска зрительного нерва или обычного неврита. Солитарный туберкул представляет опухолевидное образование серовато-белого цвета, расположенное на поверхности диска и распространяющееся на окружающую сетчатку.
Неврит зрительного нерва при острых инфекционных заболеваниях имеет примерно одинаковую клиническую картину.
При ретробульбарном неврите в начале заболевания глазное дно иногда может быть нормальным. Чаще отмечается небольшая гиперемия диска зрительного нерва, границы его нечеткие. Эти изменения могут быть и более выраженными, как при неврите. В редких случаях картина напоминает застойный диск зрительного нерва. При этом диск увеличен в диаметре, границы его не определяются, вены расширены и извиты. Ретробульбарный неврит чаще всего развивается на одном глазу. Второй глаз может заболеть через некоторое время после первого. Одновременное заболевание обоих глаз встречается редко.
По клиническому течению различают острый и хронический ретробулъбарный неврит. В первом случае быстро (в течение 2-3 дней) наступает резкое понижение остроты зрения, при хроническом течении процесса острота зрения снижается постепенно. Для острого ретробульбаркого неврита характерны боли за глазным яблоком и при вдавливании глаза в орбиту. Острота зрения после ее первоначального снижения начинает восстанавливаться через несколько дней. Лишь в редких случаях этого не происходит и глаз остается практически слепым.
Обычно при ретробульбарном неврите в поле зрения определяется центральная абсолютная скотома на белый цвет и другие цвета. В начале заболевания скотома имеет большие размеры, в дальнейшем, если происходит повышение остроты зрения, она уменьшается, переходит в относительную и при благоприятном течении заболевания может исчезнуть. В некоторых случаях центральная скотома переходит в парацентральную кольцевидную. Заболевание приводит к нисходящей атрофии диска зрительного нерва, чаще в виде височного побледнения половины диска в связи с поражением папилломакулярного пучка. При имевшихся изменениях в диске атрофия может быть вторичной.
Некоторые особенности в течении имеют ретробульбарные невриты токсического происхождения. Одной из наиболее частых причин этих невритов является отравление метиловым спиртом или жидкостями, содержащими метиловый спирт. На фоне общих явлений отравления (бессознательное или коматозное состояние при тяжелой форме отравления, тошнота, в более легких случаях рвота) через 1-2 дня развивается резкое понижение остроты зрения обоих глаз, иногда до полной слепоты; Одновременно наблюдается расширение зрачков, реакция их на свет ослаблена или отсутствует. Глазное дно нормальное или отмечается легкая гиперемия диска зрительных нервов.
В редких случаях наблюдается картина ишемического неврита – диск бледноват, границы его стушеваны, артерии резко сужены. Дальнейшее течение процесса может быть различным. В течение первого месяца после отравления может наступить улучшение зрения. Вслед за этим вновь наступает значительное ухудшение зрения вплоть до слепоты. Понижение остроты зрения вызвано развитием атрофии зрительных нервов.
Алкогольно-табачная интоксикация вызывает поражение папилломакулярного пучка. Возникает при хроническом алкоголизме или при курении крепких сортов табака, содержащих большое количество никотина. Наблюдается чаще у мужчин старше 30 лет. Заболевание протекает по типу хронического ретробульбарного неврита, глазное дно чаще нормальное. Значительно реже наблюдается легкая гиперемия диска зрительных нервов. В поле зрения появляется относительная центральная скотома при нормальных периферических границах. Она часто имеет форму горизонтального овала, идущего от точки фиксации к слепому пятну. Характерно, что при полном отказе от употребления спиртных напитков или курения наступает повышение остроты зрения и уменьшение скотомы. Однако побледнение височной половины диска зрительного нерва сохраняется.
Ретробульбарный неврит при сахарном диабете имеет хроническое течение и встречается обычно у мужчин. Поражение почти всегда двустороннее. Острота зрения снижается медленно. Появляются центральные абсолютные или относительные скотомы при нормальных периферических границах поля зрения. Диски зрительных нервов вначале нормальные, в последующем развивается их височное побледнение.
Диагностика Неврита зрительного нерва:
В типичных случаях диагностика не представляет затруднений. Труднее диагностировать легко протекающие невриты без понижения зрительных функций и невриты с отеком. В этих случаях необходимо дифференцировать от псевдоневрита и застойного диска. Для псевдоневрита характерны нормальные зрительные функции и отсутствие изменений при последующих наблюдениях. В начальной стадии застойный диск от неврита отличается сохранностью зрительных функций и наличием частичного или полного краевого отека диска зрительного нерва.
Появление даже единичных мелких кровоизлияний или экссудативных очагов в ткани диска или окружающей сетчатке подтверждает диагноз неврита. Наиболее точно дифференцировать эти состояния можно с помощью флюоресцентной ангиографии глазного дна. Она же дает опорные данные для отграничения неврита от застойного диска. Имеет значение также наблюдение за течением заболевания. При симптомах, указывающих на повышение внутричерепного давления, подтвержденных спинномозговой пункцией, диагноз склоняется в пользу застойного диска. Наиболее трудна дифференциальная диагностика неврита от отека и осложненного застойного диска, так как и в том и в другом случае быстро изменяются зрительные функции. Здесь также повышение внутричерепного давления может подтвердить диагноз застойного диска.
Ретробульбарный неврит, протекающий с воспалительными изменениями зрительного нерва, дифференцируют от собственно неврита на основании несоответствия между интенсивностью изменений диска и остротой зрения. Резкое понижение остроты зрения, центральная скотома при небольших изменениях диска зрительного нерва указывают на ретробульбарный неврит.
Лечение Неврита зрительного нерва:
Необходима срочная госпитализация. До выяснения этиологии неврита зрительного нерва лечение направлено на подавление инфекции и воспалительной реакции, дегидратацию, десенсибилизацию, улучшение метаболизма в тканях ЦНС, иммунокоррекцию.
Назначают на 5-7 дней антибиотики широкого спектра действия парентерально (не назначать препараты, оказывающие ототоксическое действие – стрептомицин, неомицин, канамицин, гентамицин – ввиду их аналогичного действия на зрительный нерв). Применяют кортикостероиды в виде ретробульбарных инъекций раствора дексаметазона 0,4% по 1 мл ежедневно, на курс 10-15 инъекций, а также преднизолон внутрь, начиная по 0,005 г от 4 до 6 раз в день в течение 5 дней с постепенным снижением дозы. Внутрь диакарб (ацетазоламид) по 0,25 г 2- 3 раза в день (3 дня прием, 2 дня перерыв, одновременно принимать панангин по 2 драже 3 раза в день), глицерин по 1-1,5 г/кг массы тела, внутримышечно раствор магния сульфата 25% по 10 мл, внутривенно раствор глюкозы 40%, раствор гексаметилентетрамина 40%, интраназально в средний носовой ход – тампоны с раствором адреналина 0,1% ежедневно на 20 мин (под контролем уровня АД).
Внутрь витамины группы В, пирацетам (ноотропил) до 12 г/сут, солкосерил (актовегин) внутримышечно, в течение 2-3 мес назначают внутрь по 10 мг (>/2 табл.) дибазола 2 раза в день. После уточнения этиологии неврита зрительного нерва проводят лечение, направленное на устранение причины заболевания (специфическое лечение туберкулеза, противовирусная и иммунокорригирующая терапия герпеса, хирургическое лечение синусита и т. д.). Такое же лечение, за исключением назначения антибиотиков, проводят при двустороннем токсическом ретробульбарном НЗН, возникшем вследствие отравления метиловым спиртом или его производными.
Неотложная терапия в таких случаях включает меры по дезинтоксикации – прием внутрь раствора этилового спирта 30% в разовой дозе 90-100 мл с последующим повторением приема половинной дозы каждые 2 ч (можно вводить через зонд или 5% раствор внутривенно); использование для промывания желудка раствора натрия гидрокарбоната (питьевой соды) 4% и другие рутинные меры помощи при остром отравлении. Длительность заболевания около 4 нед, отсутствует прямая зависимость между степенью выраженности офтальмоскопических изменений диска зрительного нерва и нарушением зрительных функций.
Папиллит обычно протекает остро, процесс чаше односторонний. Ретробульбарный неврит зрительного нерва может быть острым, односторонним, или хроническим двусторонним, причем сначала заболевает один глаз, а через несколько недель или месяцев второй (типичное течение на фоне оптохиазмального лептоменингита). Побледнение височной половины диска становится заметным на 3-й неделе заболевания. Исходом неврита зрительного нерва может быть полное выздоровление и восстановление зрительных функций, однако чаще наблюдается частичная (возможна и полная) атрофия зрительного нерва.
К каким докторам следует обращаться если у Вас Неврит зрительного нерва:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Неврита зрительного нерва, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Атрофия зрительного нерва
Атрофия зрительного нерва (оптическая нейропатия) – частичная или полная деструкция нервных волокон, передающих зрительные раздражения от сетчатки в головной мозг. Атрофия зрительного нерва приводит к снижению или полной утрате зрения, сужению полей зрения, нарушению цветового зрения, побледнению ДЗН. Диагноз атрофии зрительного нерва ставится при выявлении характерных признаков заболевания с помощью офтальмоскопии, периметрии, цветового тестирования, определения остроты зрения, краниографии, КТ и МРТ головного мозга, В-сканирующего УЗИ глаза, ангиографии сосудов сетчатки, исследования зрительных ВП и др. При атрофии зрительного нерва лечение направлено на устранение патологии, повлекшей за собой данное осложнение.
МКБ-10
Общие сведения
Различные заболевания зрительного нерва в офтальмологии встречаются в 1-1,5% случаев; из них от 19 до 26% приводят к полной атрофии зрительного нерва и неизлечимой слепоте. Патоморфологические изменения при атрофии зрительного нерва характеризуются деструкцией аксонов ганглиозных клеток сетчатки с их глиально-соединительнотканной трансформацией, облитерацией капиллярной сети зрительного нерва и его истончением. Атрофия зрительного нерва может являться следствием большого количества заболеваний, протекающих с воспалением, сдавлением, отеком, повреждением нервных волокон или повреждением сосудов глаза.

Причины атрофии зрительного нерва
Факторами, приводящими к атрофии зрительного нерва, могут выступать заболевания глаза, поражения ЦНС, механические повреждения, интоксикации, общие, инфекционные, аутоиммунные заболевания и др.
Причинами поражения и последующей атрофии зрительного нерва нередко выступает различная офтальмопатология: глаукома, пигментная дистрофия сетчатки, окклюзия центральной артерии сетчатки, миопия, увеит, ретинит, неврит зрительного нерва и пр. Опасность повреждения зрительного нерва может быть связана с опухолями и заболеваниями орбиты: менингиомой и глиомой зрительного нерва, невриномой, нейрофибромой, первичным раком орбиты, остеосаркомой, локальными орбитальными васкулитами, саркоидозом и др.
Среди заболеваний ЦНС ведущую роль играют опухоли гипофиза и задней черепной ямки, сдавление области перекреста зрительных нервов (хиазмы), гнойно-воспалительные заболевания (абсцесс головного мозга, энцефалит, менингит), рассеянный склероз, черепно-мозговые травмы и повреждения лицевого скелета, сопровождающиеся ранением зрительного нерва.
Нередко атрофии зрительного нерва предшествует течение гипертонической болезни, атеросклероза, голодание, авитаминоз, интоксикации (отравления суррогатами алкоголя, никотином, хлорофосом, лекарственными веществами), большая одномоментная кровопотеря (чаще при маточных и желудочно-кишечных кровотечениях), сахарный диабет, анемии. Дегенеративные процессы в зрительном нерве могут развиваться при антифосфолипидном синдроме, системной красной волчанке, гранулематозе Вегенера, болезни Бехчета, болезни Хортона.
В ряде случаев атрофия зрительного нерва развивается как осложнение тяжелых бактериальных (сифилиса, туберкулеза), вирусных (кори, коревой краснухи, ОРВИ, опоясывающего герпеса) или паразитарных (токсоплазмоза, токсокароза) инфекций.
Врожденные атрофии зрительного нерва встречаются при акроцефалии (башнеобразном черепе), микро- и макроцефалии, черепно-лицевом дизостозе (болезни Крузона), наследственных синдромах. В 20% наблюдений этиология атрофии зрительного нерва остается невыясненной.
Классификация
Атрофия зрительного нерва может носить наследственный и ненаследственный (приобретенный) характер. К наследственным формам атрофии зрительного нерва относят аутосомно-диминантную, аутосомно-рецессивную и митохондриальную. Аутосомно-доминантная форма может иметь тяжелое и легкое течение, иногда сочетается с врожденной глухотой. Аутосомно-рецессивная форма атрофии зрительного нерва встречается у больных с синдромами Вера, Вольфрама, Бурневилли, Йенсена, Розенберга-Чатториана, Кенни-Коффи. Митохондриальная форма наблюдается при мутации митохондриальной ДНК и сопровождает болезнь Лебера.
Приобретенные атрофии зрительного нерва, в зависимости от этиологических факторов, могут носить первичный, вторичный и глаукоматозный характер. Механизм развития первичной атрофии связан со сдавлением периферических нейронов зрительного пути; ДЗН при этом не изменен, его границы остаются четкими. В патогенезе вторичной атрофии имеет место отек ДЗН, обусловленный патологическим процессом в сетчатке или самом зрительном нерве. Замещение нервных волокон нейроглией носит более выраженный характер; ДЗН увеличивается в диаметре и теряет четкость границ. Развитие глаукоматозной атрофии зрительного нерва вызвано коллапсом решетчатой пластинки склеры на фоне повышенного внутриглазного давления.
По степени изменения окраски диска зрительного нерва различают начальную, частичную (неполную) и полную атрофию. Начальная степень атрофии характеризуется легким побледнением ДЗН при сохранении нормальной окраски зрительного нерва. При частичной атрофии отмечается побледнение диска в одном из сегментов. Полная атрофия проявляется равномерным побледнением и истончением всего диска зрительного нерва, сужением сосудов глазного дна.
По локализации выделяют восходящую (при повреждении клеток сетчатки) и нисходящую (при повреждении волокон зрительного нерва) атрофию; по локализации – одностороннюю и двустороннюю; по степени прогрессирования – стационарную и прогрессирующую (определяется в ходе динамического наблюдения офтальмолога).
Симптомы атрофии зрительного нерва
Основным признаком атрофии зрительного нерва служит не поддающееся коррекции с помощью очков и линз снижение остроты зрения. При прогрессирующей атрофии снижение зрительной функции развивается в сроки от нескольких дней до нескольких месяцев и может закончиться полной слепотой. В случае неполной атрофии зрительного нерва патологические изменения достигают определенной точки и далее не развиваются, в связи с чем зрение утрачивается частично.
При атрофии зрительного нерва нарушения зрительной функции могут проявляться концентрическим сужением полей зрения (исчезновением бокового зрения), развитием «туннельного» зрения, расстройством цветового зрения (преимущественно зелено-красной, реже – сине-желтой части спектра), появлением темных пятен (скотом) на участках поля зрения. Типично выявление на стороне поражения афферентного зрачкового дефекта – снижения реакции зрачка на свет при сохранении содружественной зрачковой реакции. Такие изменения могут отмечаться как в одном, так и в обоих глазах.
Объективные признаки атрофии зрительного нерва выявляются в процессе офтальмологического обследования.
Диагностика
При обследовании пациентов с атрофией зрительного нерва необходимо выяснить наличие сопутствующих заболеваний, факт приема медикаментов и контакта с химическими веществами, наличие вредных привычек, а также жалоб, свидетельствующих о возможных интракраниальных поражениях.
При физикальном обследовании офтальмолог определяет отсутствие или наличие экзофтальма, исследует подвижность глазных яблок, проверяет реакцию зрачков на свет, роговичный рефлекс. Обязательно проводится проверка остроты зрения, периметрия, исследование цветоощущения.
Основную информацию о наличии и степени атрофии зрительного нерва получают с помощью офтальмоскопии. В зависимости от причин и формы оптической нейропатии офтальмоскопическая картина будет отличаться, однако есть типичные характеристики, встречающиеся при различных видах атрофии зрительного нерва. К ним относятся: побледнение ДЗН различной степени и распространенности, изменение его контуров и цвета (от сероватого до воскового оттенка), экскавация поверхности диска, уменьшение на диске числа мелких сосудов (симптом Кестенбаума), сужение калибра артерий сетчатки, изменения вен и др. Состояние ДЗН уточняется с помощью томографии (оптической когерентной, лазерной сканирующей).
Электрофизиологическое исследование (ЗВП) выявляет снижение лабильности и повышение пороговой чувствительности зрительного нерва. При глаукоматозной форме атрофии зрительного нерва с помощью тонометрии определяется повышение внутриглазного давления. Патология глазницы выявляется с помощью обзорной рентгенографии орбиты. Обследование сосудов сетчатки проводится с помощью флуоресцентной ангиографии. Исследование кровотока в глазничной и надблоковой артериях, интракраниальном участке внутренней сонной артерии производится с помощью ультразвуковой допплерографии.
При необходимости офтальмологическое обследование дополняется исследованием неврологического статуса, включающим консультацию невролога, проведение рентгенографии черепа и турецкого седла, КТ или МРТ головного мозга. При выявлении у пациента объемного образования мозга или внутричерепной гипертензии необходима консультация нейрохирурга. В случае патогенетической связи атрофии зрительного нерва с системными васкулитами, показана консультация ревматолога. Наличие опухолей орбиты диктует необходимость осмотра больного офтальмоонкологом. Лечебная тактика при окклюзирующих поражениях артерий (глазничной, внутренней сонной) определяется хирургом-офтальмологом или сосудистым хирургом.
При атрофии зрительного нерва, обусловленной инфекционной патологией, информативны лабораторные тесты: ИФА и ПЦР-диагностика, при атрофии наследственного генеза – генодиагностика.
Дифференциальный диагноз атрофии зрительного нерва следует проводить с периферической катарактой и амблиопией.
Лечение атрофии зрительного нерва
Поскольку атрофия зрительного нерва в большинстве случаев не является самостоятельным заболеванием, а служит следствием других патологических процессов, ее лечение необходимо начинать с устранения причины. Пациентам с интракраниальными опухолями, внутричерепной гипертензией, аневризмой сосудов головного мозга и др. показана нейрохирургическая операция.
Неспецифическое консервативное лечение атрофии зрительного нерва направлено на максимально возможное сохранение зрительной функции. С целью уменьшения воспалительной инфильтрации и отека зрительного нерва проводятся пара-, ретробульбарные инъекции р-ра дексаметазона, внутривенные вливания р-ра глюкозы и кальция хлорида, внутримышечное введение мочегонных препаратов (фуросемида).
Для улучшения кровообращения и трофики зрительного нерва показаны инъекции пентоксифиллина, ксантинола никотината, атропина (парабульбарно и ретробульбарно); внутривенное введение никотиновой кислоты, эуфиллина; витаминотерапия (В2, В6,В12), инъекции экстракта алоэ или стекловидного тела; прием циннаризина, пирацетама, рибоксина, АТФ и др. В целях поддержания низкого уровня внутриглазного давления проводятся инстилляции пилокарпина, назначаются мочегонные средства.
В случае отсутствия противопоказаний при атрофии зрительного нерва назначается иглорефлексотерапия, физиотерапия (электрофорез, ультразвук, лазеро- или электростимуляция зрительного нерва, магнитотерапия, эндоназальный электрофорез и др.). При снижении остроты зрения ниже 0,01 любое проводимое лечение не эффективно.
Прогноз и профилактика
В случае, если атрофию зрительного нерва удалось диагностировать и начать лечить на ранней стадии, возможно сохранение и даже некоторое повышение зрения, однако полного восстановления зрительной функции не происходит. При прогрессирующей атрофии зрительного нерва и отсутствии лечения может развиться полная слепота.
Для предотвращения атрофии зрительного нерва необходимо своевременное лечение глазных, неврологических, ревматологических, эндокринных, инфекционных заболеваний; предупреждение интоксикаций, своевременное переливание крови при профузных кровотечениях. При первых признаках нарушения зрения необходима консультация окулиста.
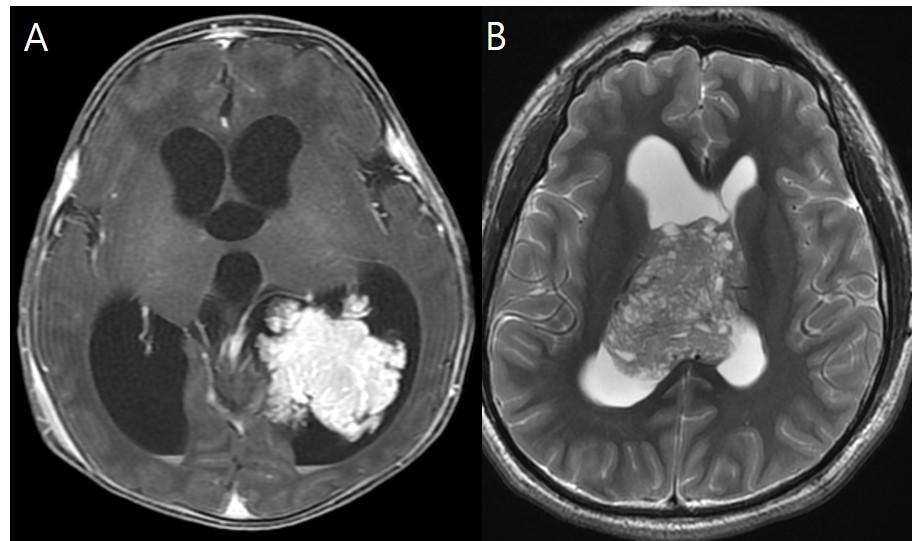
Отек диска зрительного нерва: “Что должен знать радиолог”
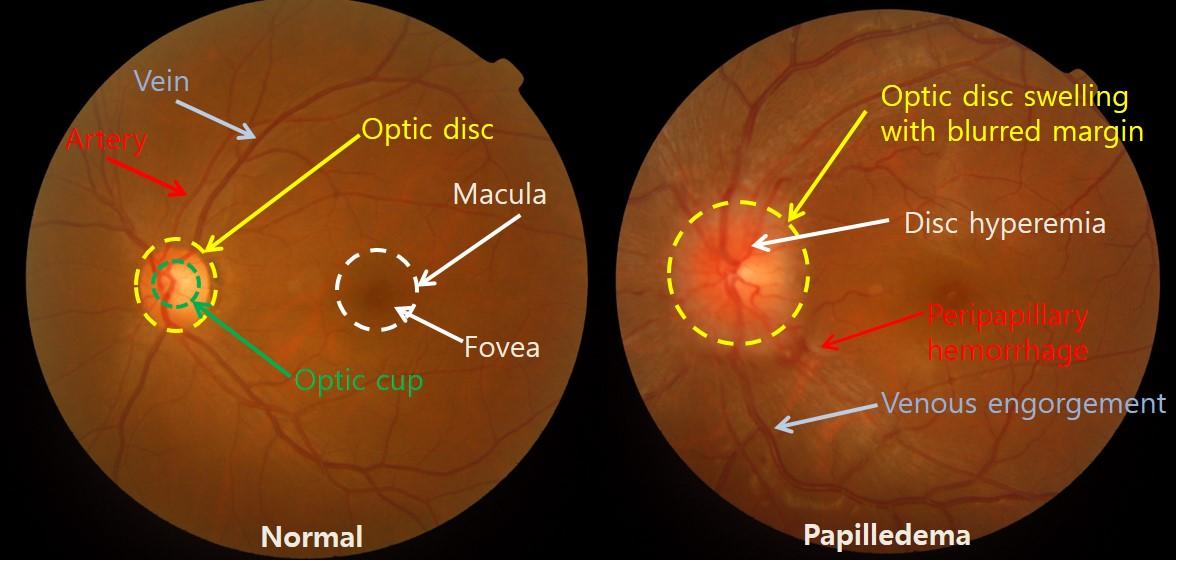
Рис.1 Исследование глазного дна в норме и при отеке диска зрительного нерва.
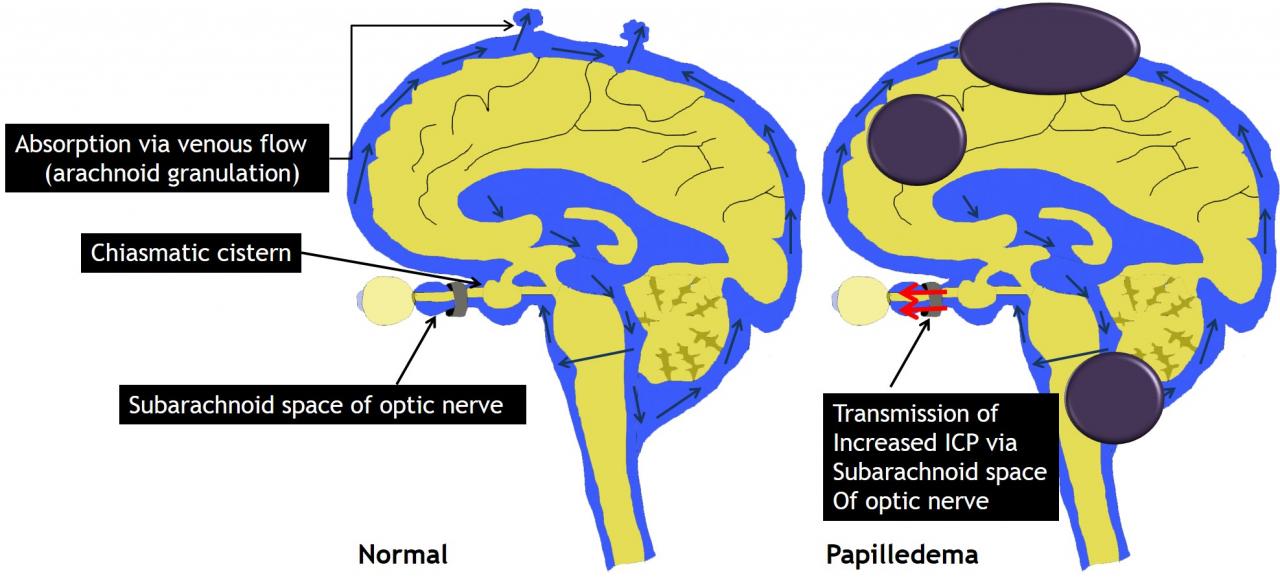
Рис.2 Схематическое изображение нормальной циркуляции ликвора и патологического механизма отека диска зрительного нерва.
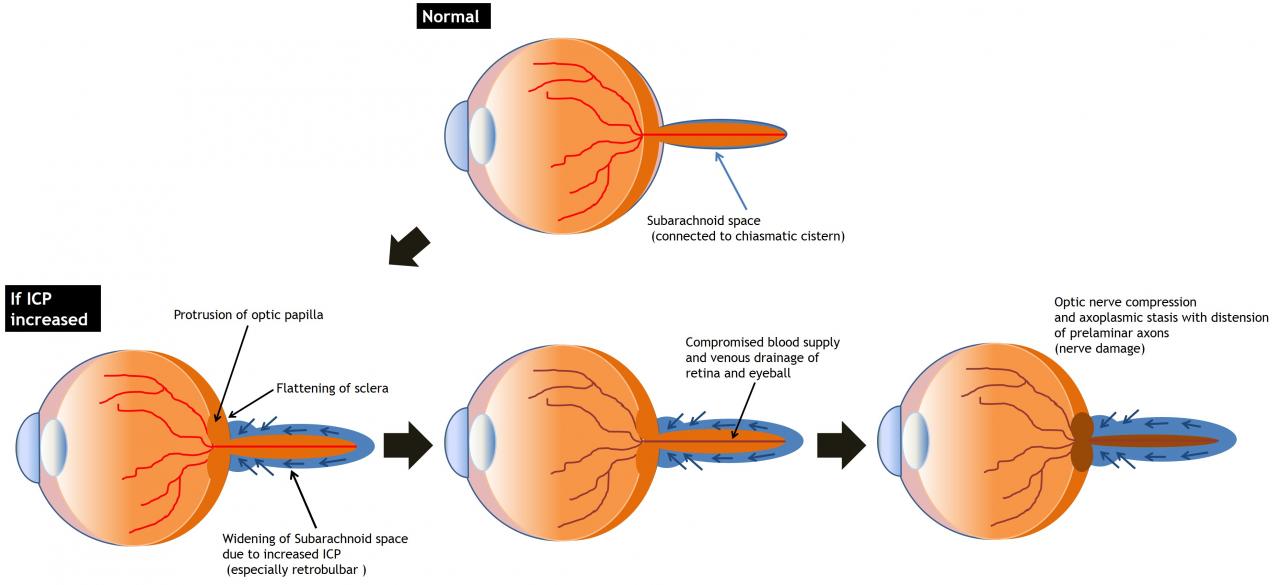
Рис.3 Схематическое изображение изменений глазного яблока и зрительного нерва у пациента с отеком диска зрительного нерва.
Ключевые результаты визуализации на МРТ при отеке диска зрительного нерва
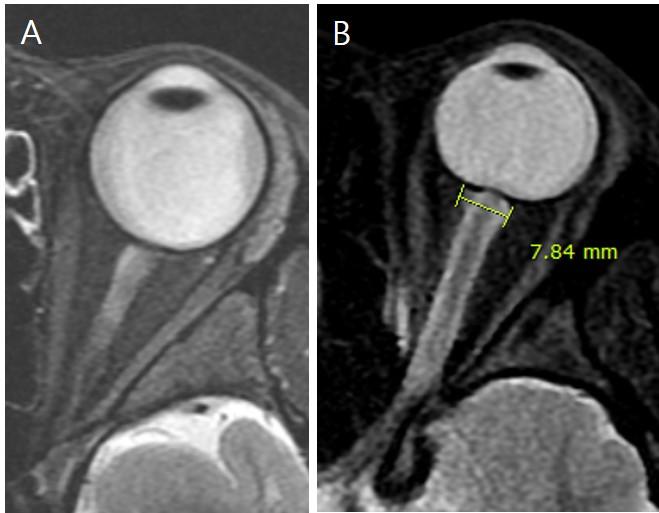
1. Расширение оболочки зрительного нерва
- Нормальная оболочка зрительного нерва
- Диаметр сразу за глазным яблоком: 5,52 ± 1,11 мм
- 4 мм кзади от глазного яблока: 5,2 ± 0,9 мм
- наиболее растяжимая часть оболочки зрительного нерва
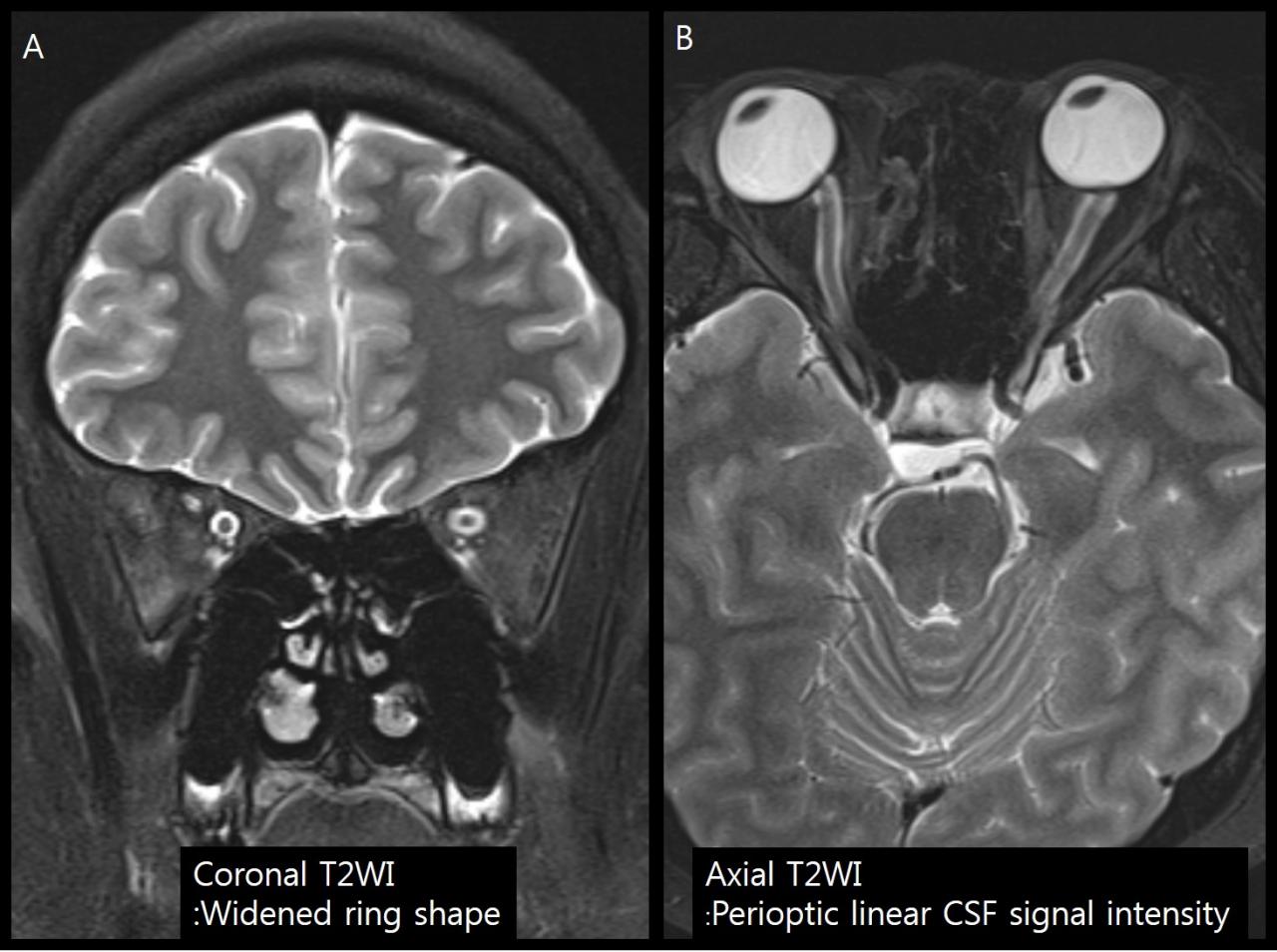
- Визуализируется в виде расширенного кольца ЦСЖ вокруг зрительного нерва на корональных изображениях
- Расширение субарахноидальных пространств по обе стороны от зрительного нерва на аксиальных изображениях
- Увеличение диаметра оболочки зрительного нерва – сразу за глазным яблоком: 7,54 ± 1,05 мм
- Длина видимой ЦСЖ, окружающей зрительный нерв 12,4 мм (у больных) против 6,3 мм (у здоровых лиц)
- обычно наблюдаются в случаях выраженного отека диска зрительного нерва
- предполагает постепенную атрофию зрительного нерва из -за повышенного давления в субарахноидальном пространстве
2. Уплощение задней склеры (рис.6)
- Очень субтильные выводы при интерпретации
- Может считаться самыми легким в спектре изменений, приводящих к протрузии головки зрительного нерва в глазное яблоко
- Объясняется прямой передачей повышенного давления ликвора через субарахноидальное пространство оболочки зрительного нерва
- Может быть обнаружено в случаях глазной гипотонии
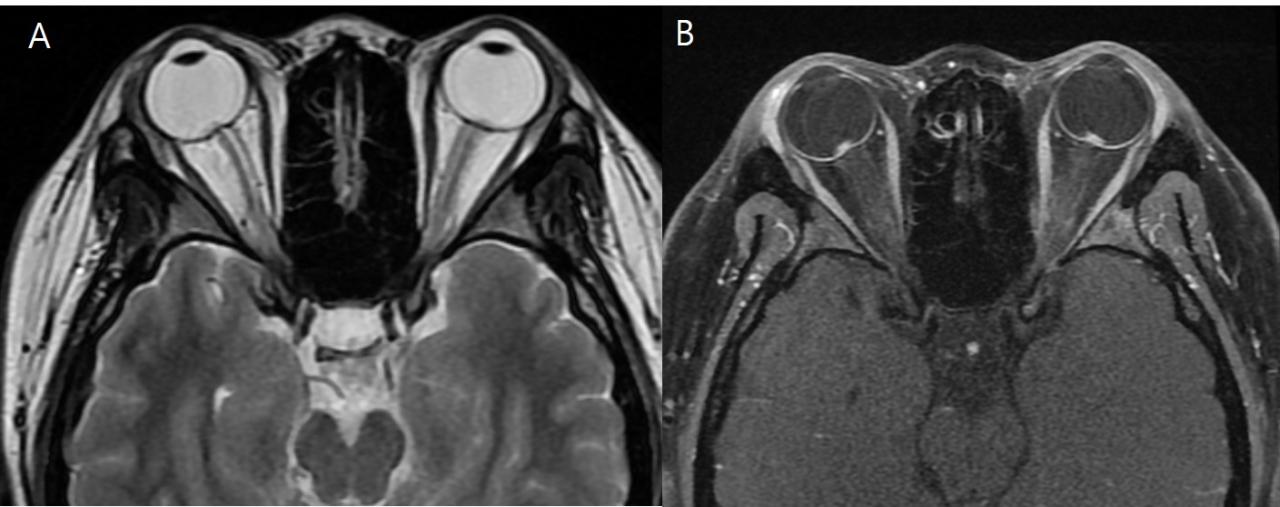
3. Протрузия диска зрительного нерва в глазное яблоко
- Оптический диск
- считается наиболее уязвимым местом для повышенного давления ЦСЖ в оболочке зрительного нерва
- Плоский, гиперинтенсивный участок в задней части склеры
- Гипоинтенсивный по отношению к стекловидному телу
- толщина 1 мм
- Соответствует наличию зрительных симптомов
- Преламинарное усиление в 50% pseudotumor cerebri
- Не всегда хорошо визуализируется при рутинном исследовании
- Исследование с контрастом может продемонстрировать фокусную гиперинтенсивность в область сосочка из – за нарушения кровотока в оптических преламинарных капиллярах
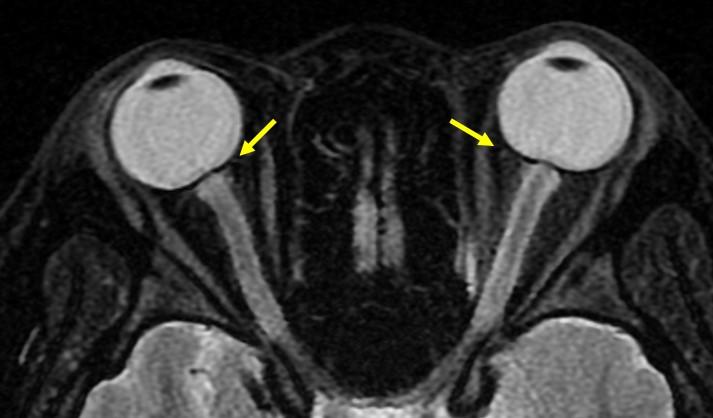
4. Извитость зрительного нерва
- Кинкинг или извитость зрительного нерва
- Относящаяся к фиксации дистальной и проксимальной частей зрительного нерва
- Горизонтальная извитость в аксиальной плоскости: аксиальные МР-изображения показывают относительно небольшие значения горизонтального отклонения → менее специфична
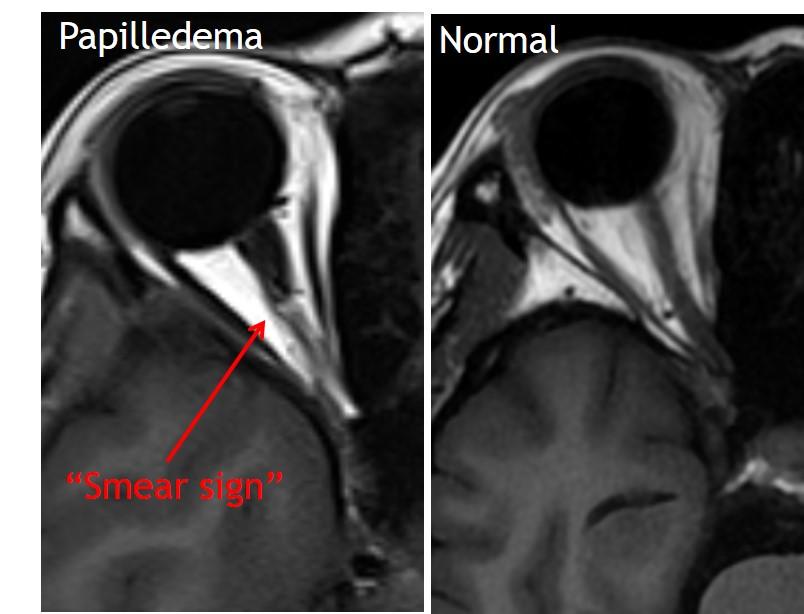
- Вертикальная извитость (рис.8): требуется большее отклонение зрительного нерва, чтобы быть видимым на аксиальных изображениях → более специфична ( “Smear” sign на T1)

Рис.4 МР-изображения нормальной оболочки зрительного нерва (А) и расширенной оболочки зрительного нерва (В) у пациента с отеком диска зрительного нерва

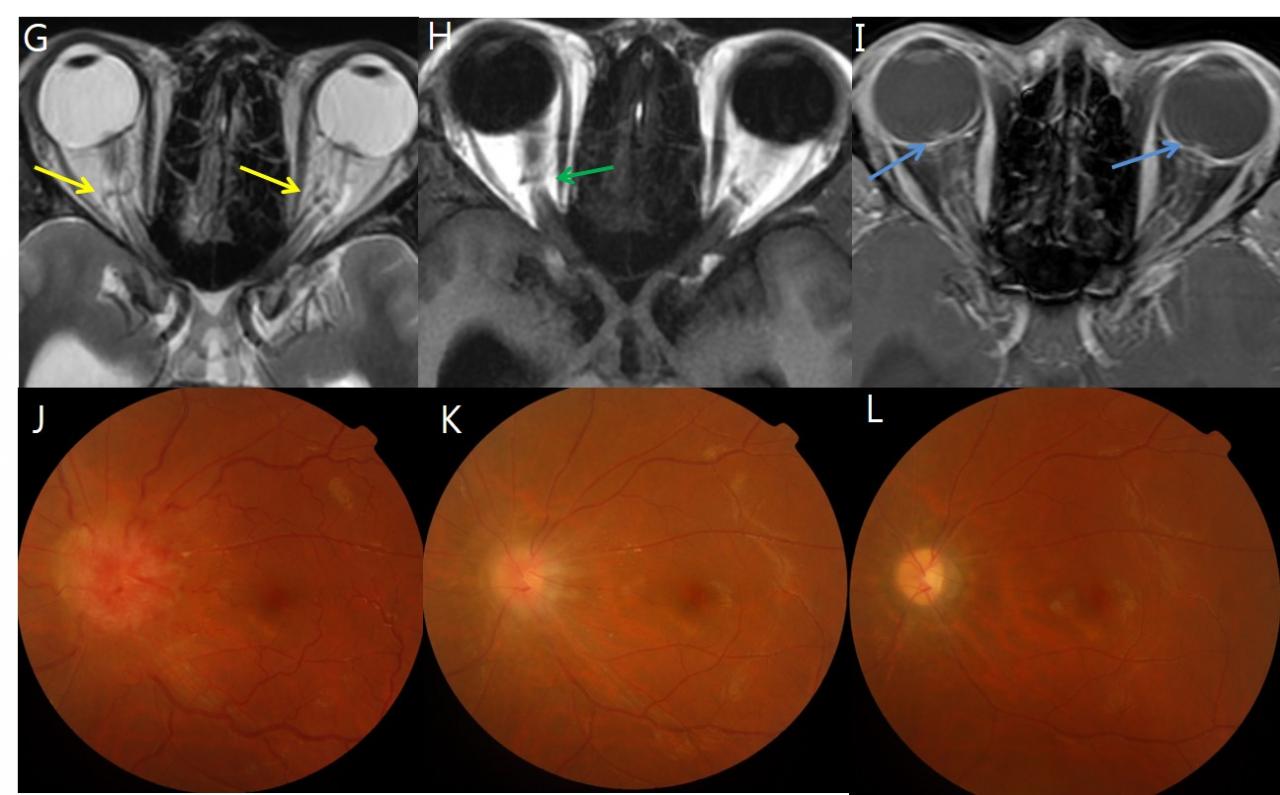
Рис.5 T2ВИ у пациента с отеком диска зрительного нерва. На корональном изображении (A) расширение оболочки зрительного нерва визуализируется как расширенное кольцо ЦСЖ вокруг зрительного нерва. На аксиальном изображении (B) расширение оболочки зрительного нерва визуализируется как периоптические линейные прослойки ЦСЖ.

Рис.6 Уплощение задней склеры.

Рис.7 14-летняя девушка с отеком диска зрительного нерва, на обычных T2 (A) выбухающие диски плохо визуализируются, имеют слабо гиперинтенсивный сигнал, по сравнению со зрительным нервом. Этот же пациент, T1 с контрастом (В), более четко визуализируются выступающие диски зрительных нервов с выраженной высокой интенсивностью сигнала по сравнению со зрительными нервами.

Рис.8 Кинкинг зрительного нерва с “smear” sign. (Smear sign: частичное объемное усреднение нерва с жиром на аксиальном изображении, из-за изгиба нерва вверх или вниз в вертикальной плоскости).
Этиология повышенного внутричерепного давления
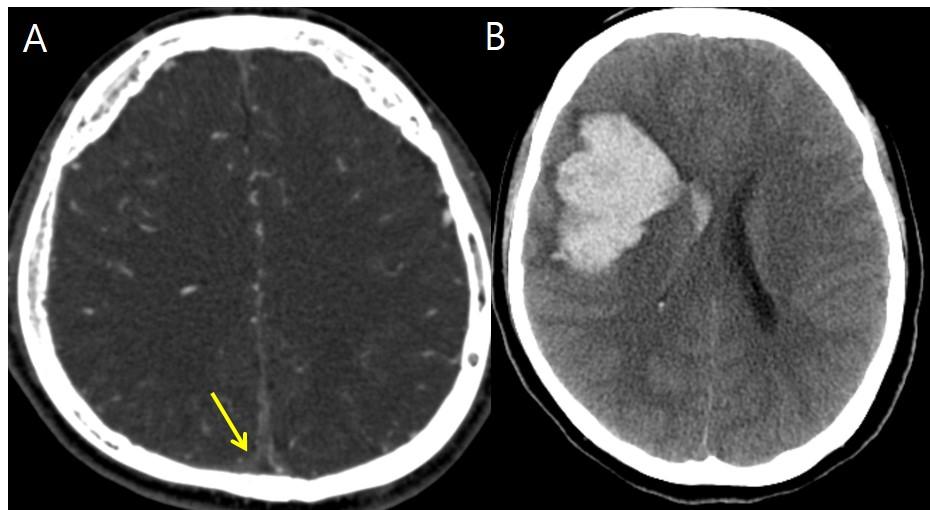
1. Увеличение объема крови
- Обструкция венозного оттока (например, тромбоз синуса)
- Геморрагический инсульт
- Рис.9
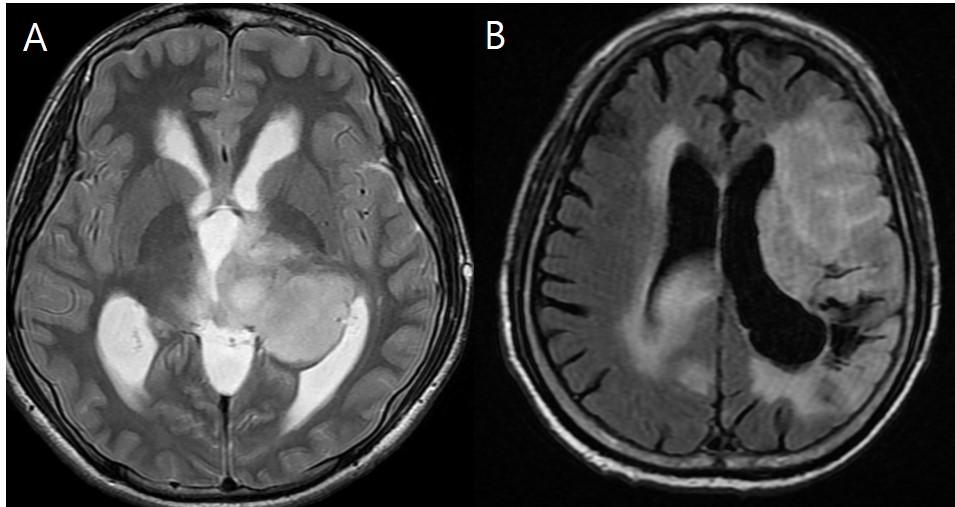
2. Увеличение объема мозга
- Новообразование
- Отек мозга (например, острое гипоксическое-ишемическое поражение, большой инфаркт, травма)
- Рис.10
- Рис. 11
3. Увеличение объема ЦСЖ
- Увеличение продукции (например, хориоидпапиллома)
- Снижение абсорбции (например, адгезии паутинной грануляции)
- Обструкция тока ЦСЖ
- Рис. 12
- Случай 3-1 (Рис.13, 14)
- Случай 3-2 (Рис.15, 16)
3. Идиопатическая внутричерепная гипертензия (ИВЧГ= Pseudotumor cerebri)
- Определение
- Повышенное ВЧД без идентифицируемой причины из числа многих состояний, таких как гидроцефалия, объёмные образования, патология ЦСЖ, тромбоз синуса.
- Определение остается неадекватным и ограниченным, потому что в некоторых случаях ИВЧГ имеет идентифицированную этиологию, такую как стеноз венозного синуса.
- встречается редко
- Классически представлена у женщин, 20-45 лет, с избыточным весом
- Головная боль → пульсирующая, неустанная, ретроокулярная боль
- звон в ушах, нарушения зрения (возможно, из – за преходящей ишемии зрительного нерва)
- отек диска зрительного нерва является наиболее распространенным признаком при неврологической оценке
- потеря зрения напрямую коррелирует со степенью отека диска зрительного нерва
- параличи черепных нервов (VI, VII)
- Большинство пациентов с ИВЧГ реагируют на максимальную медикаментозную терапию (диуретики и диета, но высока частота рецидивов)
- ИВЧГ может вызвать прогрессирующее ухудшение зрения и даже слепоту, поэтому в некоторых случаях необходимо хирургическое лечение
- Показания к хирургическому лечению: отсутствие эффекта от медикаментозного лечения, нарастание дефицита полей зрения, некупируемая головная боль, молниеносная ИВЧГ
- осложнения хирургического лечения
- при шунтировании: инфекция, дислокация, дисфункция шунта, и т.д.
- фенестрация оболочки зрительного нерва: потеря зрения, инфекция, глазодвигательные дисфункции (до 40%)
- 14%-90% пациентов с ИВЧГ
- Существует спор относительно того, обусловлены ли венозный стеноз и повышение венозного давления повышением ВЧД или представляют собой первичную причину ИВЧГ
- исследование на трупах показало, что стеноз при ИВЧГ может быть связан с наличием большой перегородки в венозном синусе
- Относительно безопасная и эффективная альтернатива шунтирующей операции у больных со стенозом поперечного синуса
- уменьшение симптоматики, немедленная нормализация венозного давления и устранение отека диска зрительного нерва

Рис.9 Дуральный венозный тромбоз (А) и геморрагический инсульт (B).

Рис.10 Опухоль мозга (А) и большой церебральный инфаркт (В).

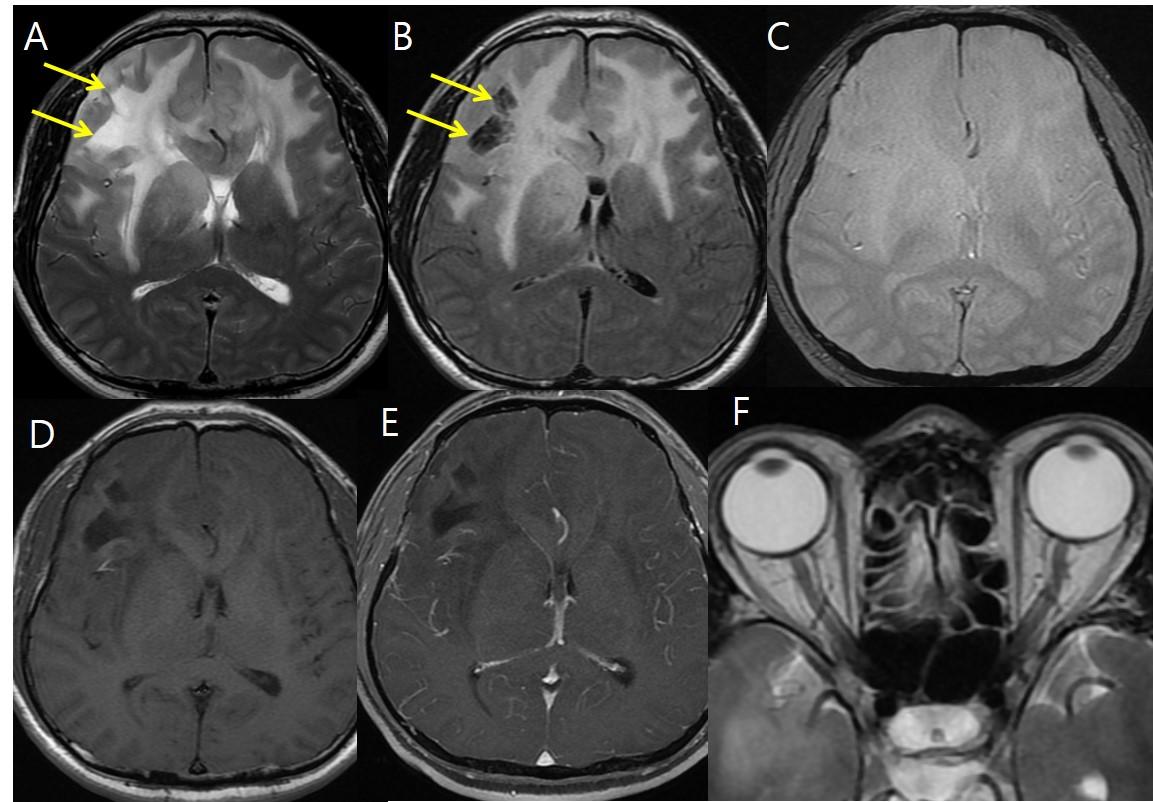
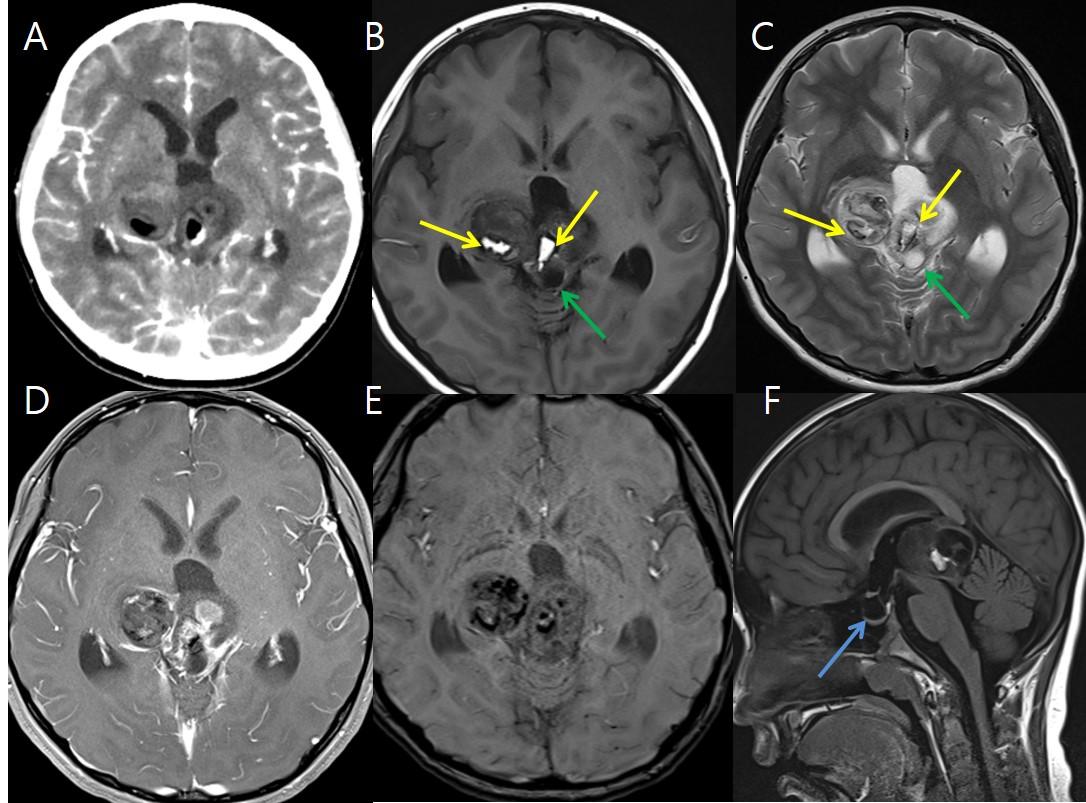
Рис.11 59-летний мужчина с головной болью; на аксиальных Т2 и FLAIR изображениях (A, B) инфильтративное поражение с высокой интенсивностью сигнала в сером и белом веществе обеих лобных долей, мозолистом теле, базальных ганглиях и правом таламусе с внутренними кистозными изменениями (желтые стрелки); на Т2* (C) кровоизлияний или кальцификации не обнаружено; на аксиальных T1 и T1FS с контрастом (D, E) значимого усиления не выявлено; на аксиальных T2 изображениях (F) двустороннее расширение оболочки зрительного нерва, легкая извитость обоих зрительных нервов и частично пустое турецкое седло; эти находки предполагают глиоматоз головного мозга с повышенным ВЧД и отеком диска зрительного нерва.

Рис.12 Увеличение продукции ЦСЖ в связи с хориоидпапилломой (А) и обструкция тока ЦСЖ из-за опухоли, расположенной в желудочке (B).

Рис.13 11-летний мальчик с головной болью и случайно обнаруженным образованием; на акисальных КТ-изображениях с контрастом (A), неоднородно усиливающаяся масса в пинеальной области, с внутренним жировым и кистозным компонента ми, кальцификацией, ~ 5,6 см, вызывающая окклюзионную гидроцефалию; на аксиальных T1 и T2-взвешенных изображениях (B, C) также показана масса с неоднородной интенсивностью сигнала, с внутренним жировым (желтая стрелка) и кистозным компонентами (зеленая стрелка); эта масса показывает гетерогенное усиление на T1 с контрастом (D) и внутреннюю кальцификацию на T2* изображениях (E); на сагиттальных T1(F) частично пустое турецкое седло (синяя стрелка).

Рис.14 (То же случай, что и на Рис.13) аксиальные T2 изображения (G, H) показывают двустороннее расширение оболочек зрительного нерва и двустороннее уплощение задней склеры; на T1FS с контрастом (I) легкая протрузия и усиление диска правого зрительного нерва (желтая стрелка); на аксиальной T1WI (J) «smear» sign в правом зрительном нерве (зеленая стрелка); эти находки, свидетельствуют об отеке диска зрительного нерва с повышенным ВЧД из-за окклюзионной гидроцефалии, вызванной пинеальной тератомой.

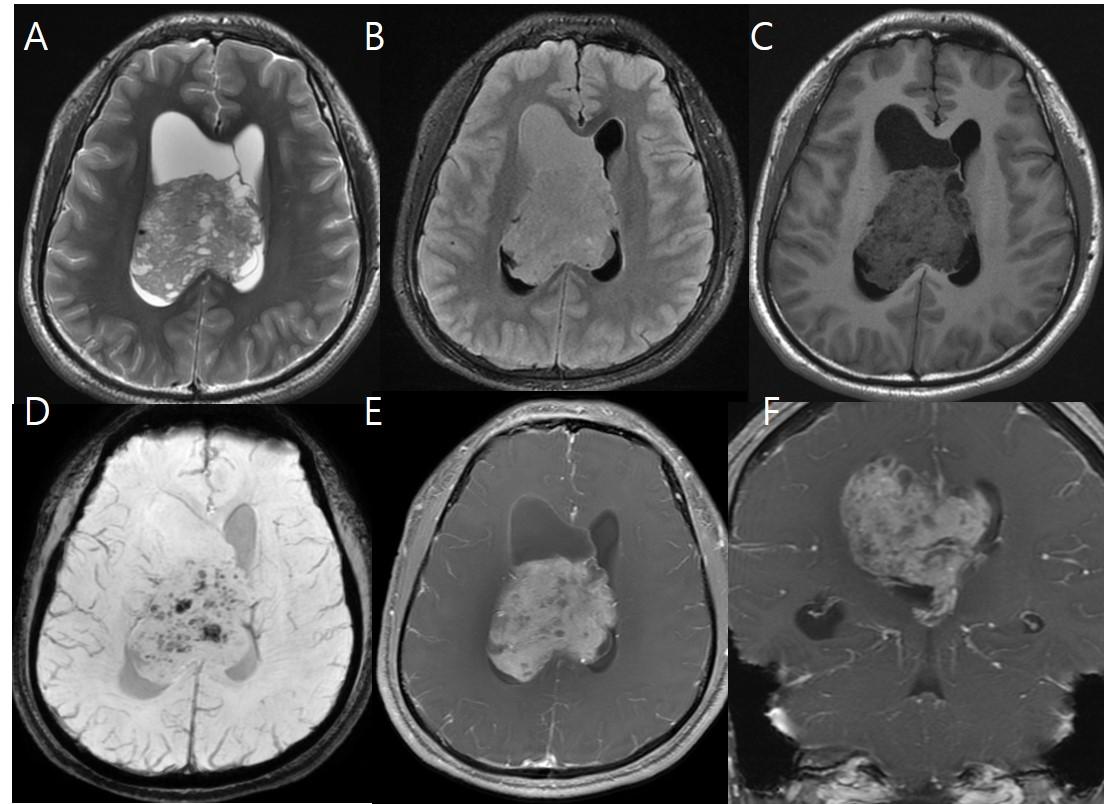
Рис.15 21-летний мужчина с зрительным дискомфортом; аксиальные T2WI / FLAIR изображения (A, B), T1WI (С), Т2* (D), корональные и аксиальные T1ВИ с контрастом (E, F) показывают четко отграниченную смешанную кистозно-солидную массу в правом боковом желудочке, с внутренней кальцификацией и геморрагическим компонентом, с сопутствующей окклюзионной гидроцефалией, предполагающие центральную нейроцитому.

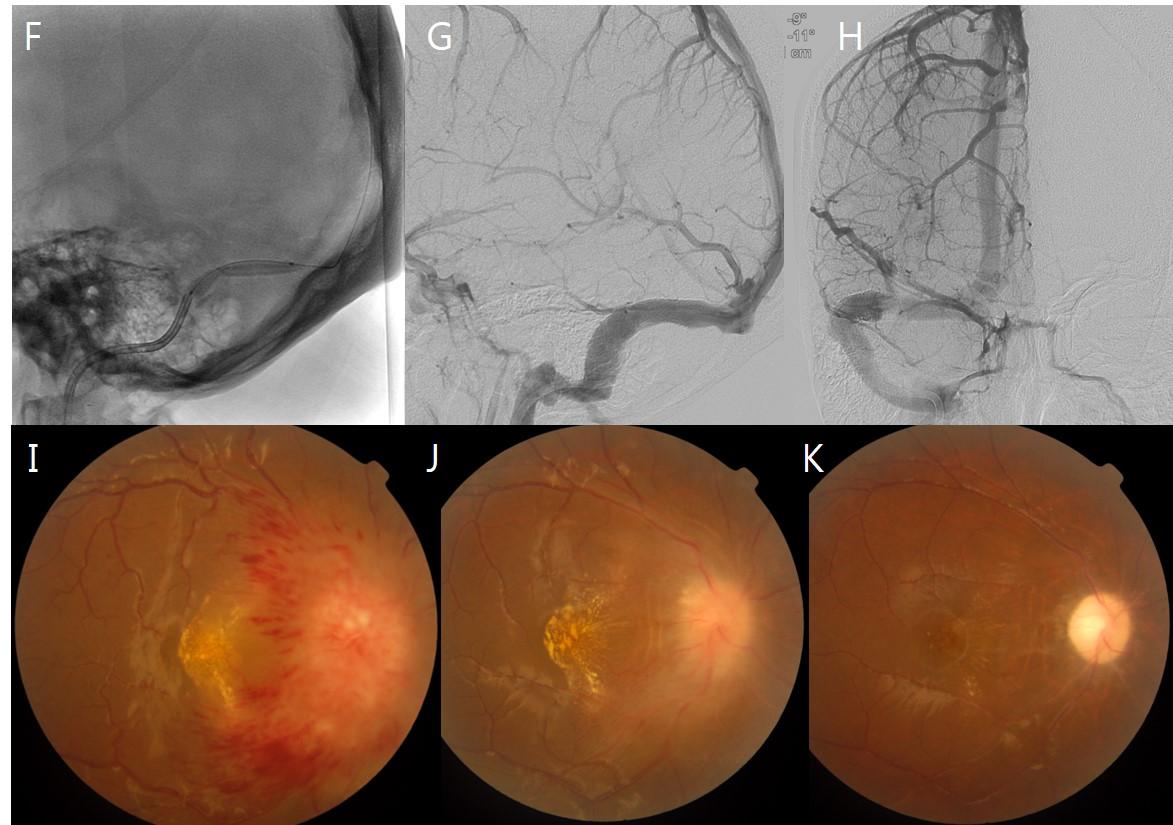
Рис.16 (То же случай, что и на Рис.15) аксиальные T2 взвешенные изображения (G) показывают расширение оболочек обоих зрительных нервов (желтые стрелки) и уплощение задней склеры; на Т1 взвешенных изображениях (H) извитость обоих зрительных нервов с “smear” sign в правом зрительном нерве (зеленая стрелка ); на T1 с контрастом (I) выпячивание дисков зрительных нервов (синие стрелки); при исследовании глазного дна в момент постановки диагноза (J) определяется отек диска зрительного нерва; через 1 месяц (K) и 5 месяцев (L) после резекции опухоли, постепенное уменьшение отека диска зрительного нерва.

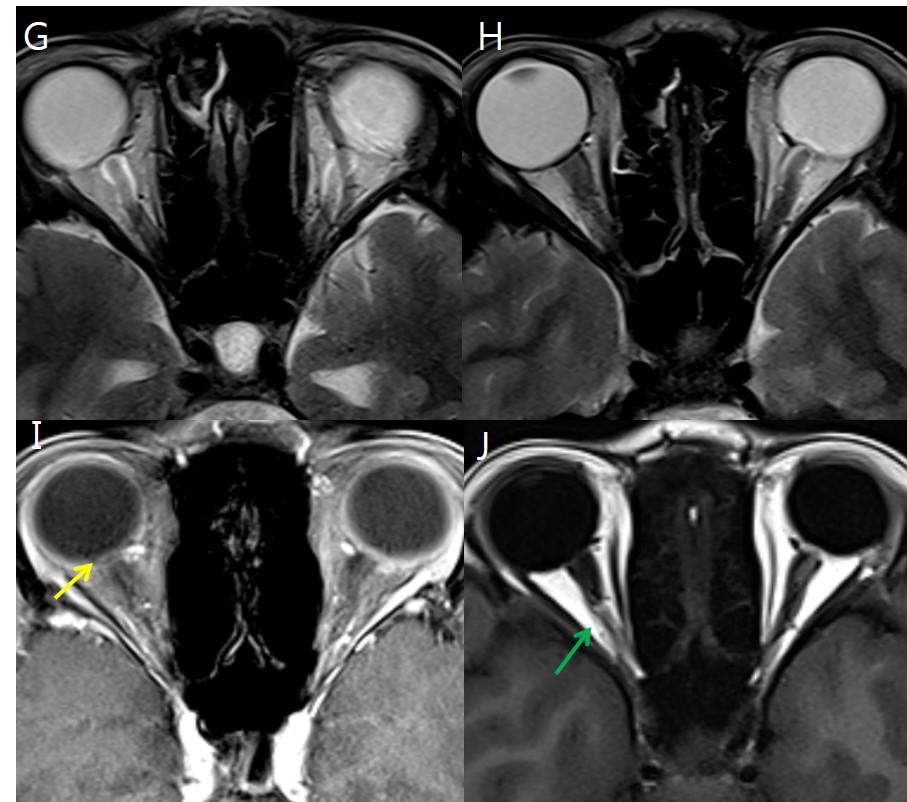
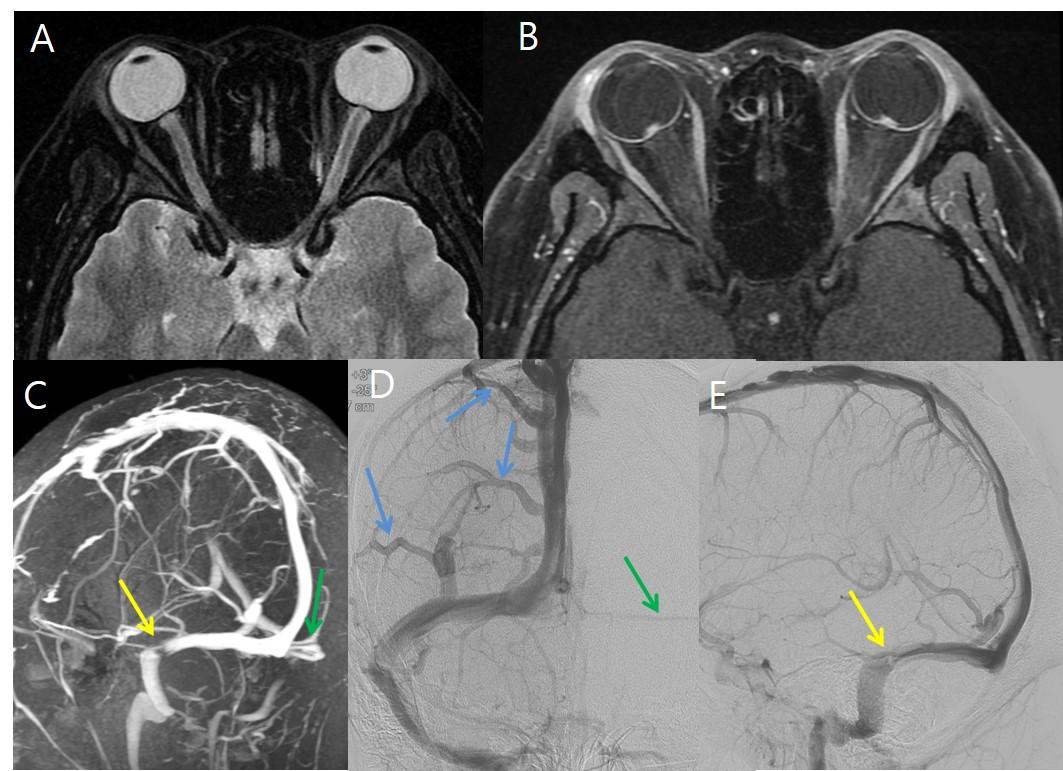
Рис.17 14-летняя девушка с тошнотой, рвотой и снижением остроты зрения слева; на аксиальных T2FS (А) были обнаружены расширение оболочки зрительных нервов (около 7 мм сразу за глазным яблоком) и уплощение задней склеры; на T1FS с контрастом (В) протрузии дисков зрительных нервов в глазные яблоки с преламинарным усилением головок зрительных нервов; на MR-венографии (C) и обычных ангиографических изображениях (D, E) фокальный выраженный стеноз правого поперечного синуса (желтые стрелки) и гипоплазия левого поперечного синуса (зеленые стрелки) с расширением кортикальных вен (синие стрелки); других патологических находок, которые могли бы вызвать увеличение ВЧД, не выявлено.

Рис.18 (То же случай, что и на Рис.17) была проведена баллонная ангиопластика и стентирование(F) выраженного стеноза правого поперечного синуса; контрольная ангиография, сразу же после процедуры (G, H), показала уменьшение стеноза правого поперечного синуса и кортикального венозного застоя; при первичном исследовании глазного дна (I) отмечалтся отек диска зрительного нерва, нечеткость края диска, околососочковые кровоизлияния и венозный застой; при контрольном исследовании глазного дна через 10 дней (J) и 4 месяца (K) после лечения, заметное уменьшение отека диска зрительного нерва.
Неврит зрительного нерва – симптомы и лечение
Что такое неврит зрительного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубкова Е. А., офтальмолога со стажем в 12 лет.
Над статьей доктора Зубкова Е. А. работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Неврит зрительного нерва (Optic neuritis) — это воспаление зрительного нерва. При заболевании резко снижается зрение, сужается его поле и нарушается восприятие цветов. Перед глазами появляются пятна и мерцания, в глазничной области возникает боль, которая усиливается при движениях глаза [2] .
Среди всех глазных болезней поражения зрительного нерва встречаются в 3,2 % случаев [6] .
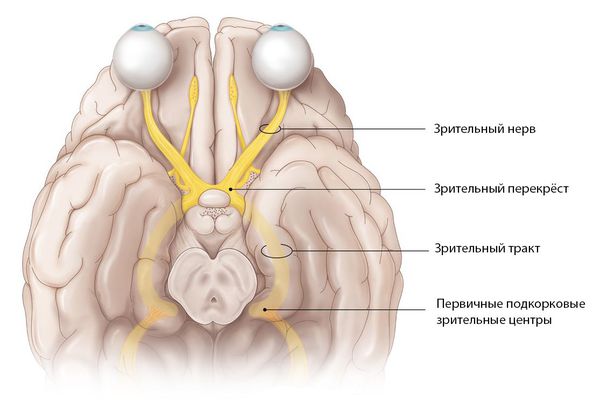
Зрительный нерв — это нетипичный черепно-мозговой нерв, который содержит около 1 млн нервных волокон. Он представляет собой белое вещество головного мозга, вынесенное на периферию. Его длина составляет 35–55 мм [1] . По нему зрительная информация, воспринятая клетками сетчатки, передаётся в головной мозг.
Отростки нервных клеток собираются со всей сетчатки и образуют диск зрительного нерва. Затем они направляются к головному мозгу, перекрещиваются с нервными волокнами второго глаза и формируют зрительный перекрёст. От него начинается зрительный тракт, который заканчивается в первичных подкорковых зрительных центрах.

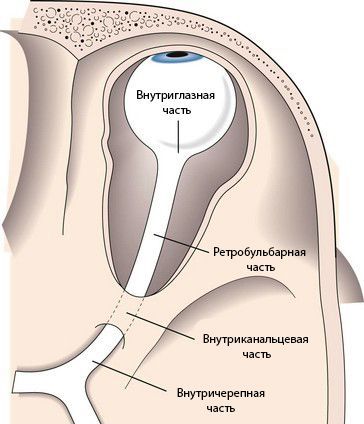
Зрительный нерв подразделяется на несколько частей:
- внутриглазная часть и головка зрительного нерва;
- ретробульбарная часть (за глазом), или орбитальная;
- внутриканальцевая;
- внутричерепная.

Длина внутриглазной части зрительного нерва составляет 25–35 мм. В горизонтальной плоскости нерв S-образно изгибается, благодаря чему при движениях глазного яблока он не натягивается.
К внутриглазной части относится диск зрительного нерва. В нём соединяются оптические волокна сетчатки, а из центра выходят сосуды: узкие светло-красные артерии и более тёмные толстые вены.
Ретробульбарная или орбитальная часть — это участок зрительного нерва длиной 25–35 мм. Начинается от области, где нерв выходит из глазного яблока, и продолжается до входа в зрительный канал.
Внутриканальцевая часть зрительного нерва заключена в зрительный канал. Её длина составляет около 6 мм, нерв здесь фиксирован к стенке канала.
Внутричерепная часть зрительного нерва переходит в перекрёст зрительных нервов. Длина этого участка в среднем составляет 10 мм. Внутричерепной отдел особо уязвим при патологиях прилежащих структур, например аденоме гипофиза или аневризме. При таких нарушениях зрительный перекрёст может сдавливаться, из-за чего сужаются поля зрения и атрофируется зрительный нерв. Если повреждается сосуд зрительного нерва, то пациент перестаёт видеть одним глазом [2] . Также встречается гемианопсия — слепота обоих глаз в половине поля зрения.
При неврите воспаляются ствол и оболочки зрительного нерва в различных его отделах. Если процесс распространяется на диск зрительного нерва, то такое воспаление называют внутриглазным невритом или папиллитом. Когда процесс протекает за глазом, то это ретробульбарный неврит зрительного нерва [3] .
Причины неврита зрительного нерва
Точную причину заболевания выяснить удаётся не всегда, но чаще всего к воспалению зрительного нерва приводят:
-
— это самая распространённая причина неврита зрительного нерва;
- другие аутоиммунные заболевания, такие как синдром Шегрена, системная красная волчанка;
- нейромиелит зрительного нерва — демиелинизирующее заболевание, которое поражает преимущественно глаза и спинной мозг;
- демиелинизирующие заболевания, связанные с сывороточными иммуноглобулинами G к миелин-олигодендроцитарному гликопротеину (MOG-IgG) — например, острый рассеянный энцефаломиелит ;
- гранулематозные болезни — саркоидоз, гранулематоз с полиангиитом[13] ;
- воспалительные заболевания головного мозга — энцефалит, арахноидит, менингит , абсцесс мозга и др.;
- острые и хронические общие инфекции — туберкулёз, болезнь Лайма, сифилис, бруцеллёз, тиф, рожа, грипп, оспа и др.;
- воспалительные заболевания глаз и орбиты;
- интоксикации свинцом или метиловым спиртом, у детей возможна глистная интоксикация;
- проникающие ранения глаза и орбиты;
- черепно-мозговые травмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы неврита зрительного нерва
Основные жалобы пациентов при неврите:
- резко снижается зрение и сужаются его поля;
- нарушается способность воспринимать цвета и различать тона;
- перед глазами постоянно или периодически появляются пятна или мерцания;
- в глазничной области возникает боль, которая усиливается при движениях глаза [2] ;
- нарушается зрачковая реакция на поражённом глазу.
Внутриглазной неврит (папиллит) — это воспаление внутриглазной части зрительного нерва. Заболевание, как правило, начинается остро: зрение ухудшается за пару часов (чаще всего одного глаза), реже за нескольких суток. Потеря зрения сопровождается умеренной головной болью и болью при движении глаз, но этих симптомов может и не быть. Обычно зрение перестаёт ухудшаться через 7–10 дней, а через 2–3 недели восстанавливается. Но если пациент не выздоравливает, то длительный отёк приводит к атрофии нервных волокон и потере зрения [4] .
Папиллит — это самый распространённый вид неврита у детей, но может встречаться и у взрослых [7] .
Ретробульбарный неврит — это воспаление участка зрительного нерва, расположенного между глазным яблоком и зрительным перекрёстом.
Чаще всего ретробульбарный неврит развивается при демиелинизирующих заболеваниях, в 80 % случаев он является первым признаком рассеянного склероза. Но может возникать при инфекционных заболеваниях и отравлениях, например метиловым спиртом.
Ретробульбарный неврит может протекать в острой форме (чаще при инфекциях) и в хронической (при отравлениях токсинами). Одностороннее поражение обычно протекает в острой форме, двустороннее — в хронической. При надавливании на глаз и его движениях 90 % пациентов чувствуют боль за глазным яблоком. Часто нарушается цветовое зрение и быстро возникает цветовое утомление, т. е. чувствительность глаза к цветам снижается, оттенки быстро тускнеют. Сильно падает острота зрения: пациент перестаёт различать предметы и видит только свет. В поле зрения появляются скотомы различных размеров — участки полного или частичного выпадения зрения, которые не связаны с периферическими границами.

При аксиальном неврите возникает центральная скотома размером 2–10 ° и более. Она может объединяться с частичными выпадениями полей зрения, которые примыкают к точке фиксации взора. Также в поле зрения могут возникать периферические дефекты.
При периферической форме неврита поле зрения имеет концентрический характер, т. е. сужается по всему периметру.
При трансверсальной форме неврита зрение снижается очень сильно, вплоть до слепоты. Скотомы сливаются с периферическими выпадениями поля зрения. Характерная особенность такого неврита — отсутствие изменений при смотре глазного дна в начале заболевания [4] .
Патогенез неврита зрительного нерва
Зрительный нерв состоит из миллиона нервных волокон. Снаружи они покрыты специальным веществом — миелином, который облегчает проведение нервного импульса к мозгу. Наиболее частой причиной неврита являются демиелинизирующие заболевания, при которых зрительный нерв разрушается клетками иммунной системы.
Иммунитет уничтожает вирусы и бактерии, которые вызывают инфекционные болезни. При аутоиммунных заболеваниях наша иммунная система принимает собственные ткани организма за чужеродные и разрушает их. При неврите иммунная система атакует миелиновую оболочку, которая покрывает зрительный нерв.

Острый неврит зрительного нерва может развиться из-за вирусной инфекции, которой пациент болел несколько лет назад или больше. До конца неизвестно, что именно в таких случаях приводит к поражению зрительного нерва. Вероятно, заболевание развивается у людей с определённым типом иммунной системы.
Воспаление при неврите протекает на стволе и оболочках зрительного нерва и ощущается пациентом как дискомфорт, особенно при движениях глаз. Из-за воспаления возникает отёк и инфильтрация — накопление в тканях клеточных элементов и жидкости. В результате этого зрительные волокна сдавливаются, их клетки разрушаются и зрение ухудшается.
Когда воспаление проходит, часть нервных волокон восстанавливается, поэтому зрение улучшается. Если болезнь протекает тяжело, то нервные волокна распадаются, зрительный нерв атрофируется и зрение утрачивается необратимо [4] . В редких случаях в патологический процесс может вовлекаться зрительный нерв другого глаза, место перекрёста зрительных нервов или другие ткани мозга [5] .
Классификация и стадии развития неврита зрительного нерва
Код неврита зрительного нерва по МКБ-10 (Международной классификации болезней): H46.
Выделяют следующие виды неврита:
- внутриглазной неврит (папиллит) — это воспаление диска зрительного нерва;
- ретробульбарный неврит — это воспаление зрительного нерва на участке между глазным яблоком и перекрёстом .
В зависимости от того, где расположено воспаление, выделяют три формы ретробульбарного неврита:
- трансверсальный неврит — поражены все группы волокон зрительного нерва;
- периферический — страдают волокна нервного ствола, воспаление обычно начинается в мягкой мозговой оболочке и переходит на периферические волокна;
- аксиальный — воспаление осевого пучка зрительного нерва [4] .
Осложнения неврита зрительного нерва
Заболевания, связанные с воспалением нервной системы, могут вызвать необратимые изменения в организме. Чем дольше продолжается воспалительный процесс, тем они тяжелее.
Возможные осложнения при неврите зрительного нерва: атрофия тканей, ухудшение зрения или его полная потеря. У многих пациентов через некоторое время зрение полностью восстанавливается. Но при тяжёлом течении миелиновая оболочка разрушается, что приводит к необратимой потере зрения [2] [3] .
Диагностика неврита зрительного нерва
Сбор анамнеза
Диагностика начинается с опроса пациентов. К типичным жалобам относятся:
- перед глазом появился « туман » , « пятно » или « сетка » , которые со временем темнеют;
- зрение ухудшалось постепенно, чаще за 1–3 дня, реже в течение недели;
- выпадают отдельные участки поля зрения, или ограничено периферическое зрение;
- ухудшилось восприятие цветов;
- появилась боль при движениях глаз, что характерно для периферической формы ретробульбарного неврита.
Врач уточняет у пациента:
- поражены оба глаза или только один;
- когда появились симптомы и сколько длятся;
- признаки болезни возникли впервые или появляются периодически;
- имеются ли общие или локальные заболевания.
Внешний осмотр и пальпация
При наружном осмотре зачастую изменения не выявляются. При ретробульбарном неврите глазное яблоко может быть смещено вперёд, движения глаза ограничены и вызывают боль.
Инструментальные методы исследования
- Определение остроты зрения: центральное зрение не нарушается при периферической форме ретробульбарного неврита, но резко ухудшается при аксиальной. При трансверсальной форме зрение снижается до сотых долей, т. е. от 0,09 и меньше, вплоть до слепоты.
- Исследование цветоощущения проводится по полихроматическимтаблицам Рабкина , на которых изображены фигуры, цифры или буквы. Они составлены из кружков одного тона, но разной насыщенности и располагаются на фоне, состоящем из кругов других близких цветов.

- Биомикроскопия — осмотр переднего отрезка глаза. Проводится, чтобы исключить патологию этого участка.
- Измерение внутриглазного давления — оно повышается при заболеваниях, которые могут послужить причиной неврита, или при сопутствующей глаукоме .
- Офтальмоскопия под мидриазом — осмотр глазного дна, перед которым в глаза закапывают специальные капли, расширяющие зрачки. Обследование проводится в зелёном свете, чтобы точнее выявить отёк диска зрительного нерва и кровоизлияния на нём. В начале болезни изменений может не быть, первые признаки появятся только через несколько недель. Время их появления зависит от удалённости инфекционного очага и воспаления глазного яблока. В этот период врачу следует быть особенно внимательным, чтобы избежать ошибочного диагноза, так изменений на диске зрительного нерва нет. Как и в норме, диск имеет форму правильного круга диаметром 1,5–2 мм, цвет бледно-розовый, границы в норме чётко очерчены. Только спустя время, когда воспаление достигнет глазного яблока и распространится по нервному волокну, можно заметить покраснение диска, его границы становятся размытыми, диаметр сосудов изменяется, появляются кровоизлияния [8] .
- Исследование зрачковой реакции на свет.
- Компьютерное исследование полей зрения по 120 точкам.
- Исследование полей зрения методом кинетической периметрии.
Дополнительные методы диагностики для уточнения диагноза
- электрофизиологические методы — исследование зрительных вызванных потенциалов (позволяет понять , как головной мозг реагирует на различные зрительные стимулы ) и порога электрической чувствительности сетчатки ( чем больше площадь дефектов поля зрения, тем ниже электрическая возбудимость сетчатки);

- УЗИ глаз;
- когерентная томография зрительного нерва;
- МРТ орбиты и головного мозга;
- флюоресцентная ангиография сетчатки.
Лабораторные исследования
Гистологические, иммунологические и биохимические методы позволяют уточнить диагноз при туберкулёзе, ревматоидном артрите , сифилисе и других заболеваниях. К таким анализам также относятся тест на ВИЧ, анализ на ревматоидный фактор и др. [4] [8]
Лечение неврита зрительного нерва
Если диагноз подтверждён, то пациента срочно госпитализируют. Лечение консервативное, его цель — подавить инфекции, уменьшить воспалительный отёк и аллергические реакции, улучшить обмен веществ в тканях центральной нервной системы.
Для лечения неврита применяются:
- Антибиотики широкого спектра действия. Их назначают, если причиной неврита являются бактериальные инфекции.
- Глюкокортикоиды уменьшают аллергические реакции, воспаление, отёк и усиливают иммунный ответ клеток. Может применяться Дексаметазон, но важно знать, что местное применение глюкокортикоидов без внутривенного и перорального введения не работает [11] . При неврите, который вызван аутоиммунными заболеваниями, применяют метод пульс-терапии: внутривенно каждые 6 часов в течение 3–5 дней вводят большие дозы Метилпреднизолона. Затем глюкокортикоиды применяют внутрь в дозе 1 мг/кг. В РФ доза глюкокортикоидов, применяемых перорально, часто занижена, в результате побочных эффектов больше, чем пользы. Вместе с глюкокортикоидами назначаются ингибиторы протонной помпы.
Хорошие результаты показывает лечение внутривенным иммуноглобулином (IVIg) и плазмаферез (PLEX), но широко эти методы пока не применяются [14] .
В РФ иногда назначают противоаллергические препараты, мочегонные средства, физиотерапию и нестероидные противовоспалительные препараты (НПВС), но в зарубежных руководствах таких рекомендаций нет. Более того, описаны случаи, когда приём НПВС становился причиной неврита зрительного нерва [12] .
Одновременно с лечением неврита выясняют его причины. После уточнения диагноза проводится специфическое лечение основного заболевания, например операция при синусите, специфическая терапия туберкулёза или противовирусная терапия герпеса [9] .
Прогноз. Профилактика
При инфекционно-токсическом неврите зрительного нерва прогноз благоприятный: в 75–90 % случаев зрение полностью восстанавливается [4] .
При воспалении диска зрительного нерва (папиллите) пациент нетрудоспособен примерно 15–28 дней. При правильном лечении зрение значительно или полностью восстанавливается.
Прогноз хуже при неврите, вызванном аутоиммунными болезнями, а также коллагенозами, саркоидозом, специфическими инфекциями и демиелинизирующими заболеваниями. Зрительные нарушения прогрессируют в течение 7–10 дней. Зрение редко восстанавливается полностью, часто случаются рецидивы, может частично атрофироваться зрительный нерв.
Профилактика неврита зрительного нерва
Чтобы избежать воспаления зрительного нерва, нужно предупреждать и вовремя лечить инфекционные заболевания. При хронических болезнях необходимо регулярно посещать офтальмолога, невролога, отоларинголога, терапевта и других профильных врачей [2] [4] .
Что такое отек зрительного нерва и каковы его причины?

Зрительный нерв при некоторых патологиях подвержен такому нарушению, как отечности.
Это обычно происходит на месте соединения нерва с глазным яблоком.
Основная причина развития такого болезненного состояния – повышение внутричерепного давления, при котором происходит такого рода защемление.
Что представляет собой отек?

Внимание! Заболевание «отек зрительного нерва» не связано с возрастными изменениями и может развиваться как у детей, так и у взрослых пациентов, страдающих повышением внутричерепного давления.
Однако у новорожденных детей такой патологии быть не может, так как из-за подвижности костей черепа в этом возрасте еще не бывает внутричерепного давления.
Сам нервная ткань представляет собой элемент, который передает информацию от зрительных центров глаза в мозг.
Если в области его залегания начинает скапливаться внутримозговая жидкость (ликвор) – начинает повышаться давление.
Происходит сдавливание участка, который теряет способность выполнять свои функции, в результате чего ухудшается качество зрения.
Виды патологии

Такая патология может быть как односторонней, так и двусторонней.
В первом случае патология поражает ткань только одного глаза, при этом симптоматика выражена настолько слабо, что самой отечности даже в ходе выполнения диагностики специалисты могут не заметить.
Двусторонний отек поражает нервные волокна левого и правого глаза.
Заболевание протекает в острой форме, с ярко выраженными симптомами и может прогрессировать всего за несколько часов, хотя в среднем на развитие отека диска уходит 1-3 дня.
Симптомы

Имейте в виду! Косвенно судить о наличии такого поражения нервных волокон можно по следующим симптомам:
- двоение изображения в глазах;
- размытость рассматриваемых предметов;
- появление перед взглядом затуманивания и мерцания;
- головные боли, которые проявляются при любых физических нагрузках;
- тошнота и рвота.
Такие признаки можно определить как специфические по отношению ко многим офтальмологическим заболеваниям, поэтому для подтверждения диагноза необходимо пройти диагностику.
Причины
Причинами развития такой патологии может служить ряд заболеваний, оказывающих на него непосредственное воздействие:

- краниосиностоз (фродленная деформация черепных костей);
- любые онкологические заболевания в области мозга;
- гидроцефалия;
- внутренние кровотечения и отечности мозга;
- абсцессы внутри черепа, сопровождающиеся отделением гноя;
- инфекционные болезни мозга, которые могут распространяться на зрительный нерв (энцефалит, менингит);
- глаукома.
Иногда подобное нарушение развивается на фоне почечной недостаточности, гипертонии, лимфомы, лейкоза или инсульта.
Диагностика
Первичное диагностирование данного симптома выполняется визуально при осмотре глазного дна через офтальмоскоп.

К сведению! Для того чтобы была возможность более детально обследовать область нервных тканей, применяются капли для расширения зрачков.
Если визуально установить наличие заболевания затруднительно, косвенным признаком может стать состав цереброспинальной жидкости.
Для этого выполняется пункция спинного мозга. Подтвердить диагноз можно дополнительным проведением КТ или МРТ.
Лечение

Отечность зрительного нерва как таковая не лечится.
Все терапевтические (а иногда – хирургические) меры направлены на понижение уровня внутриглазного давления.
В первую очередь для этого пациенту назначаются кортикостероидные препараты (метилпреднизолон или преднизолон).
Для восстановления баланса спинномозговой жидкости и баланса жикости в организме в целом назначают мочегонные средства – фуросемид или ацетазоламид.

Следует помнить! Хирургическое вмешательство может потребоваться для устранения отечности в запущенной стадии.
В этом случае выполняют фенестрацию оболочки зрительного диска или шунтирование.
В первом случае в окружающих диск тканях делают несколько отверстий, через которые будет осуществляться отток внутримозговой жидкости.
Шунтирование выполняется люмбоперионеальным методом.

С помощью системы шунтов осуществляется соединение спинного мозга с брюшной полостью для оттока излишков жидкости.
В основном такой метод оправдан, если отек диска зрительного нерва связан с развитием доброкачественных образований.
Профилактика
Профилактика, которая позволит уменьшить риск развития отека зрительного нерва, предполагает своевременное лечение глазных болезней, избежание любых травм головы или органов зрения, а также соблюдение правил личной гигиены.

Знайте! Нередко подобные осложнения являются результатом преждевременного завершения курса лечения других болезней глаз.
Поэтому важно пройти курс лечения до конца, даже если пациенту кажется, что он полностью избавился от проблемы.
Полезное видео
В данном видео рассмотрены строение и функции зрительного нерва и диска зрительного нерва:
Отечность зрительного нерва в первую очередь грозит людям с катарактой, так как при этом заболевании повышается внутричерепное и внутриглазное давление.
Сама отечность легко устраняется, если знать причину ее развития, и для этого требуется избавиться от заболевания-первопричины.
Неврит зрительного нерва причины, симптомы, методы лечения и профилактики
Неврит зрительного нерва – патология, характеризующаяся быстрой и часто обратимой потерей зрения на один или оба глаза. В большинстве случаев она диагностируется у женщин в возрасте от 18 до 50 лет. Неврит требует экстренного лечения в условиях стационара.

Причины
Неврит зрительного нерва развивается на фоне следующих причин:
- воспаление головного мозга и оболочек;
- острые и общие хронические инфекции;
- сахарный диабет;
- инфекции ЛОР-органов;
- алкогольная интоксикация;
- механическое повреждение глазного яблока;
- рассеянный склероз;
- офтальмологические воспалительные заболевания;
- генетические мутации.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Симптомы
Патология сопровождается такими симптомами:
- боль, возникающая при движении глазом;
- нарушение восприятия цвета;
- снижение остроты зрения;
- болевые ощущения в глазу без движения;
- головная боль;
- тошнота;
- нарушение периферического зрения;
- ухудшение зрения после тренировок, горячего душа или бани;
- слепое пятно в центре фокуса зрения.
В течение нескольких дней у больного отмечается ухудшение остроты зрения. Он ощущает болевой синдром в области глазницы надбровной дуги, усиливающийся при моргании и других движениях глазом. Прямая реакция зрачка на свет ослабляется, а содружественная фотореакция расширяется.
При хроническом алкоголизме или при злоупотреблении сигаретами у пациента возникает поражение папилломакулярного пучка. Оно встречается у мужчин после 30 лет. Клиническая картина схожа с симптомами хронического ретробульбарного неврита, при этом глазное дно остается нормальным. Реже диагностируется относительная центральная скотома с неизмененными периферическими границами. При отказе от алкоголя и курения у больного уменьшается скотома и повышается острота зрения. Побледнение височной части диска зрительного нерва при этом сохраняется.
Разновидности
Врачи выделяют 2 основных вида неврита:
- Оптический папиллит. Воспаление внутриглазного отдела нерва.
- Ретробульбарный неврит. Характеризуется повреждением отдела нерва, лежащего за глазным яблоком.
Заболевание может протекать в 2 формах:
- Мононеврит – поражение только одного периферического нерва.
- Полиневрит – воспаление одновременно нескольких нервов.
Диагностика
В первую очередь, врачу следует дифференцировать неврит зрительного нерва от застойного диска и псевдоневрита. Наиболее информативными диагностическими методами считаются офтальмоскопическое исследование, периметрия, оценка остроты зрения, УЗИ, измерение внутриглазного давления и электроретинография.
Чаще всего проводится офтальмоскопия. Если у пациента неврит зрительного нерва, то врач ориентируется на ряд показателей в ходе исследования:
- покраснение глаза;
- отечность диска зрительного нерва и нечеткость его контуров;
- наличие очагов кровоизлияний в сетчатке, снижающие зрительные функции;
- расширение сосудов диска зрительного нерва;
- бледность диска и размытые границы при выраженном воспалении.
В некоторых случаях рекомендуется провести МРТ с использованием гадолиния. С его помощью врач увидит уплотненный и увеличенный зрительный нерв. Также на МРТ можно обнаружить клинические признаки рассеянного склероза. Такой метод диагностики показан молодым пациентам с болевыми ощущениями в глазах при движении и потерей зрения.