Резус-конфликт: проблема и решение
Резус-конфликт при беременности. Отрицательный резус-фактор

Резус-фактор – это особое вещество, содержащиеся в крови человека. Оно обязано своим именем животному – макаке-резус, у которого оно было впервые обнаружено. Доказано, что отсутствие этого вещества в крови женщины может негативно сказаться на судьбе ее беременности.

Резус-фактор (D-антиген) представляет собой белок, расположенный на поверхности эритроцитов (“красных кровяных телец” – клеток крови, приносящих кислород к тканям). Соответственно, резус-положительным является человек, на эритроцитах которого содержится резус-фактор (около 85% населения), и противном случае, если данное вещество отсутствует, такой человек является резус-отрицательным (10-15% населения). Резус-принадлежность плода формируется в самые ранние сроки беременности.
Когда возможен резус-конфликт?
Вероятность резус-конфликта во время беременности (несовместимости матери и плода по D-антигену) возникает в том случае, если будущая мама резус-отрицательна, а будущий папа резус-положителен и ребенок наследует резус-положительный ген от отца.
В случае если женщина резус-положительна или оба родителя резус-отрицательны, резус-конфликт не развивается.
Причиной резус-конфликта, или резус-сенсибилизации, во время беременности является проникновение резус-положительных эритроцитов плода в кровоток резус-отрицательной матери. При этом организм матери воспринимает эритроциты плода как чужеродные и реагирует на них выработкой антител – соединений белковой структуры (данный процесс называется сенсибилизацией).

Чтобы было понятно, почему в организме образуются антитела, сделаем небольшое отступление. Антитела – это иммуноглобулины плазмы крови человека и теплокровных животных, синтезируемые клетками лимфоидной ткани под воздействием различных антигенов (чужеродных агентов). Взаимодействуя с микроорганизмами, антитела препятствуют их размножению или нейтрализуют выделяемые ими токсические вещества; они способствуют выработку иммунитета, то есть антитела работают против антигена. Процесс иммунизации (сенсибилизации) в случае с резус-несовместимостью может происходить, начиная с 6-8 недель беременности (именно на этом сроке обнаруживаются эритроциты плода в кровотоке матери); действие антител матери направлено на устранение эритроцитов плода.
При первой встрече иммунной системы будущей матери с резус-положительными эритроцитами плода вырабатываются антитела (иммуноглобулины) класса М, структура которых не позволяет им проникать через плаценту; таким образом, данные антитела не оказывают никакого влияния на развивающийся плод. После этой встречи в иммунной системе матери формируются “клетки памяти”, которые при повторном контакте (происходящем при следующих беременностях) вырабатывают антитела (иммуноглобулины) класса G, которые проникают через плаценту и могут привести к развитию гемолитической болезни плода и новорожденного (подробнее см. ниже). Однажды появившись, антитела класса G остаются в организме женщины на всю жизнь. Таким образом, резус-антитела в организме резус-отрицательной женщины могут появляться при искусственном или самопроизвольном прерывании маточной или внематочной беременности, после первых родов при рождении резус-положительного ребенка. Резус-сенсибилизация возможна также, если женщине когда-либо проводилось переливания крови без учета резус-фактора. Риск развития резус-сенсибилизации возрастает при последующих беременностях, особенно в случае прерывания первой беременности, кровотечения во время беременности и родов, ручном отделении плаценты, а также при родоразрешении путем операции кесарева сечения. Это объясняется тем, что при перечисленных ситуациях в кровоток матери попадает большое количество резус-положительных эритроцитов плода и, следовательно, иммунная система матери реагирует ответным образованием большого количества антител.
По данным медицинской литературы, после первой беременности иммунизация возникает у 10% женщин. Если при первой беременности резус-иммунизации не произошла, то при последующей беременности резус- положительным плодом вероятность иммунизации вновь составляет 10%. Резус-антитела, циркулирующие в кровотоке будущей мамы, не вредят ее здоровью, но, проникая через плаценту, могут представлять серьезную опасность для плода.
Гемолитическая болезнь плода
Попадая в кровоток плода, иммунные резус-антитела вступают в реакцию с его резус-положительными эритроцитами (реакция “антиген – антитело”), вследствие чего происходит разрушение (гемолиз) эритроцитов и развивается гемолитическая болезнь плода (ГБН). Разрушение эритроцитов приводит к развитию анемии (снижению количества гемоглобина) у плода, а также к повреждению его почек и головного мозга. Поскольку эритроциты непрерывно уничтожаются, печень и селезенка плода стараются ускорить выработку новых эритроцитов, при этом увеличиваясь в размерах. Основными проявлениями гемолитической болезни плода являются увеличение печени и селезенки, увеличение количества околоплодных вод, утолщение плаценты. Все эти признаки выявляются с помощью ультразвукового исследования во время беременности. В самых тяжелых случаях, когда печень и селезенки не справляются с нагрузкой, наступает сильное кислородное голодание, гемолитическая болезнь приводит к внутриутробной гибели плода в различные сроки беременности. Чаще всего резус-конфликт проявляется после рождения ребенка, чему способствует поступление большого количества антител в кровь младенца при нарушении целостности сосудов плаценты. Гемолитическая болезнь проявляется анемией и желтухой новорожденных.
В зависимости от степени тяжести гемолитической болезни различают несколько ее форм.
Анемическая форма. Наиболее доброкачественный вариант течения ГБН. Проявляется сразу после рождения или в течение 1-й недели жизни анемией, с которой связана бледность кожных покровов. Увеличиваются размеры печени и селезенки, есть небольшие изменения в результатах анализов. Общее состояние малютки нарушается мало, исход подобного течения заболевания благоприятный.
Желтушная форма. Это наиболее частая средне тяжелая форма ГБН. Основными ее проявлениями являются ранняя желтуха, анемия и увеличение размеров печени и селезенки. Состояние малыша ухудшается по мере накопления продукта распада гемоглобина – билирубина: кроха становится вялым, сонливым, у него угнетаются физиологические рефлексы, снижается мышечный тонус. На 3 – 4-е сутки без лечения уровень билирубина может достигнуть критических цифр, и тогда возможно появление симптомов ядерной желтухи: ригидность затылочных мышц, когда малыш не может наклонить голову вперед (попытки привести подбородок к груди безуспешны, они сопровождаются плачем), судороги, широко открытые глаза, пронзительный крик. К концу 1-й недели может развиться синдром застоя желчи: кожа приобретает зеленоватый оттенок, кал обесцвечивается, моча темнеет, в крови повышается содержание связанного билирубина. Желтушная форма ГБН сопровождается анемией.
Отечная форма – самый тяжелый вариант течения заболевания. При раннем развитии иммунологического конфликта может произойти выкидыш. При прогрессировании болезни массивный внутриутробный гемолиз – распад эритроцитов – приводит к тяжелой анемии, гипоксии (дефициту кислорода), нарушениям обмена веществ, снижению уровня белков в кровяном русле и отеку тканей. Плод рождается в крайне тяжелом состоянии. Ткани отечны, в полостях тела (грудной, брюшной) скапливается жидкость. Кожа резко бледная, лоснящаяся, желтуха выражена слабо. Такие новорожденные вялы, мышечный тонус у них резко снижен, рефлексы угнетены.
Печень и селезенка значительно увеличены, живот большой. Выражена сердечно-легочная недостаточность.
Лечение ГБН направлено в первую очередь на борьбу с высоким уровнем билирубина, выведение материнских антител и ликвидацию анемии. Среднетяжелые и тяжелые случаи подлежат оперативному лечению. К оперативным методам относятся заменное переливание крови (ЗПК) и гемосорбция.
ЗПК до сих пор остается незаменимым вмешательством при наиболее тяжелых формах ГБН, так как предупреждает развитие ядерной желтухи, при которой билирубином повреждаются ядра головного мозга плода, и восстанавливает количество форменных элементов крови. Операция ЗПК состоит в заборе крови новорожденного и переливании ему в пупочную вену донорской резус-отрицательной крови той же группы, что и кровь новорожденного). За одну операцию может заменяться до 70% крови малыша. Обычно переливают кровь в количестве 150 мл/кг массы тела ребенка. При выраженной анемии переливают препарат крови – эритроцитную массу. Операция ЗПК нередко проводится повторно, до 4-6 раз, если уровень билирубина вновь начинает достигать критических цифр.

Гемосорбция представляет собою метод извлечения из крови антител, билирубина и некоторых других токсических веществ. При этом кровь младенца забирают и пропускают через специальный аппарат, в котором кровь проходит через специальные фильтры, “Очищенная” кровь вливается малышу снова. Преимущества метода следующие: исключается риск передачи инфекций с донорской кровью, малышу не вводится чужеродный белок.
После оперативного лечения или в случае более легкого течения ГБН проводятся переливания растворов альбумина, глюкозы, гемодеза. При тяжелых формах болезни хороший эффект дает внутривенное введение преднизолона в течение 4-7 дней. Кроме того, применяются те же методы, что и при транзиторной конъюгционной желтухе.
Весьма широкое применение нашел метод гипербарической оксигенации (ГБО). В барокамеру, куда помещают младенца, подается чистый увлажненный кислород. Этот метод позволяет заметно снижать уровень билирубина в крови, после него улучшается общее состояние, уменьшается воздействие билирубиновой интоксикации на мозг. Обычно проводится 2-6 сеансов, а в некоторых тяжелых случаях требуется проведение 11 -12 процедур.
И в настоящее время нельзя считать до конца решенным вопрос о возможности и целесообразности грудного вскармливания малышей при развитии ГБН. Одни специалисты считают его вполне безопасным, другие склоняются в пользу отмены грудного вскармливания в первую неделю жизни малютки, когда его желудочно-кишечный тракт наиболее проницаем для иммуноглобулинов и есть опасность дополнительного попадания материнских антител в кровяное русло младенца.

Если в вашей крови обнаружили резус-антитела.
Знать свою группу крови и резус-фактор желательно еще до беременности. Во время беременности при первом посещении женской консультации определяются группа и peзyc-принадлежность крови беременной женщины. Все беременные с резус-отрицательной кровью и при наличии резус-положительной крови мужа должны регулярно обследоваться на наличие антител в сыворотке крови. При обнаружении резус-антител необходимо обратиться и специализированные медицинские центры для дальнейшего наблюдения.
Специализированные современные перинатальные центры оснащены необходимым оборудованием, позволяющим следить за состоянием плода, своевременно диагностировать развитие гемолитической болезни плода. Перечень необходимых исследований у женщин с резус-сенсибилизацией включает в себя:
- периодическое определение уровня антител (титра антител) – проводится один раз в месяц,
- периодическое ультразвуковое исследование,
- при необходимости – проведение внутриматочных вмешательств: амниоцентеза, кордоцентеза (процедуры, проводимые под контролем УЗИ, в ходе которых иглой прокалывают переднюю брюшную стенку и проникают в полость плодного пузыря при амнноцентезе или в сосуды пуповины – при кордоцентезе); эти процедуры позволяют взять околоплодные воды или кровь плода на анализ.

При выявлении тяжелой формы гемолитической болезни плода проводится внутриутробное лечение (под контролем ультразвукового исследования через переднюю брюшную стенку матери в сосуд пуповины вводится необходимое количество эритроцитарной массы), что позволяет улучшить состояние плода и продлить беременность. Регулярное наблюдение беременных с резус-сенсибилизацией в специализированных центрах позволяет выбрать оптимальные сроки и методы родоразрешения.
Как избежать появления резус-антител
Важная роль в профилактике резус-сенсибилизации отводится планированию семьи. Гарантией рождения здорового ребенка у резус-отрицательной женщины (при отсутствии предшествующей сенсибилизации во время переливания крови) является сохранение первой беременности. Для специфической профилактики используют препарат – антирезус-иммуноглобулин. Вводится этот препарат внутримышечно однократно после родов, если родился резус-положительный ребенок; после искусственного или самопроизвольного прерывания беременности, после операции, произведенной в связи с внематочной беременностью. Следует помнить, что препарат должен быть введен не позже чем через 48 часов после родов (желательно в течение первых двух часов), а в случае искусственного прерывания беременности или при внематочной беременности – непосредственно после окончания операции. При несоблюдении сроков введения действие препарата будет неэффективно.
Если у вас отрицательный резус, а у будущего малыша – положительный или если резус папы неизвестен, нет возможности его установить, то в случае отсутствия антител до конца беременности стоит побеспокоиться о том, чтобы в случае необходимости, если у ребенка определят положительный резус, в наличии имелся антирезус-иммуноглобулин. Для этого желательно заранее узнать, обеспечен ли данным препаратом выбранный вами роддом. В случае отсутствия иммуноглобулина нужно приобрести его заранее.
В настоящее время разрабатывается программа профилактики резус-сенсибилизации во время беременности. Для этого предполагается вводить антирезус-иммуноглобулин резус-отрицательным мамам, у которых не обнаружено антител, в середине беременности.
ИММУНОГЛОБУЛИНЫ ПРИ РЕЗУС-КОНФЛИКТЕ
студент, кафедра медицинской химии НГМУ,
РФ, г. Новосибирск
канд. мед. наук, преподаватель кафедры медицинской химии НГМУ,
РФ, г. Новосибирск

Некоторые белковые соединения в организме имеют способность узнавать и связывать антигены – чужеродные вирусы, бактерии и молекулы химических соединений и их нейтрализовать. Комплексы соединений этих белков с антигенами распознаются и утилизируются клетками иммунной системы. Таким образом в организме человека осуществляются иммунные реакции, которые обеспечивают защиту организма и поддержание его гомеостаза. Эти соединения называются «иммуноглобулины» (Ig) или «антитела». Они являются составной частью белков плазмы крови – гамма-глобулинами [1, с. 50].
Строение и свойства иммуноглобулинов
Молекулы Ig могут быть построены из одинаковых мономеров, способных соединяться в ди- и полимеры j-цепью (англ. joining – соединительный). К мономерам относятся Ig G и Ig E; Ig A по строению могут быть мономерами, димерами и тетрамерами, а Ig M, в основном, – пентамеры, но встречаются и мономеры.
Молекула мономера представляет собой «вилку» Y-образной формы из двух тяжелых (H) и двух легких (L) цепей. Два конца мономера, связывающие антиген – вариабельные, то есть могут менять конформацию для обеспечения специфичных связей с различными антигенами, они состоят из N-концевого участка тяжелой цепи и легкой цепи. Также у них существует третий конец, состоит из С-концов двух тяжелых цепей; этим концом молекулы антител способны соединяться друг с другом, клеточной поверхностью лимфоцитов и активировать систему комплемента по классическому механизму [5, с. 288]. Физиологическая роль системы комплемента заключается в уничтожении патогенных микроорганизмов или трансформированных клеток путем индукции осмотического лизиса. Способность иммуноглобулинов связывать и активировать систему комплемента определяют отдельные домены Fc-фрагмента мономеров.
За счет своей формы иммуноглобулины могут связывать 2 антигена, и, так как антигены поливалентны, они способны присоединять к себе несколько антител, что способствует образованию своеобразных комплексов. Существуют также иммуноглобулины, у которых только один из двух вариабельных участков активен и способен соединяться с антигеном, без последующего образования сетевой структуры иммунных комплексов. Они называются неполными. Выявить их наличие в сыворотке можно реакцией Кумбса [5, с. 288].
Иммуноглобулины характеризуют такие два свойства как аффинность (или аффинитет) и авидность (или авидитет). Аффинность — это степень специфического сродства активного центра к антигенной детерминанте, авидность — это степень прочности связывания молекулы антитела с молекулой антигена. Чем выше аффинность (степень сpодства), тем выраженнее и авидитет (пpочность связывания). Кроме того, авидитет тем сильнее, чем больше связывающихся центров. У разных классов Ig авидность различна, наибольшей обладает Ig M из-за своего пентамерного строения [7, с. 1]. Важным свойством является и способность/неспособность прохождения через плаценту, более всего этим свойством обладает Ig G.
Функции иммуноглобулинов
- Являются одним из компонентов защиты организма от инфекций;
- Элиминация из организма отживших клеток и продуктов катаболизма;
- Презентация антигенов для Т-лимфоцитов;
- Поддержание гомеостаза аутоиммунной реактивности;
- Противовоспалительная функция (индукция синтеза противовоспалительных цитокинов) [1, с. 52].
Иммуноглобулины в организме выполняют не только защитную функцию, но и активно применяются в медицине в качестве индикатора разнообразных патологий. Для профилактики и лечения инфекционных заболеваний иммуноглобулины добавляют в состав различных препаратов.
Классы иммуноглобулинов
Ig A – иммуноглобулины, которые выполняют первичную защиту организма, способны секретироваться на слизистых ротовой полости, глаза, дыхательных путей, половых органов. Составляют до 20% от фракции гамма-глобулинов.
Ig D – иммуноглобулины, участвующие в «специализации» лимфоцитов к различным антигенам, так как предположительно основной функцией Ig D является антиген-распознающая рецепция. Пока учеными точно не изучено его участие в реакциях иммунного ответа, но доказано, что этот вид антител не проходит через плаценту. Составляют менее 1% от фракции гамма-глобулинов.
Ig M – иммуноглобулины, образующиеся при самой первой встрече организма с антигеном. Так, если при анализе крови в ней обнаруживают иммуноглобулины этого класса, то можно сделать вывод о том, что человек впервые столкнулся с антигеном, к которому у данного соединения обнаружена специфичность. Составляют около 10% от фракции гамма-глобулинов.
Ig G – иммуноглобулины, составляющие основную часть всех содержащихся в сыворотке крови антител. Представлен четырьмя классами – Ig G1, Ig G2, Ig G3, Ig G4, каждый из которых осуществляет выполнение своеобразных функций; секретируется через несколько дней после Ig M, отвечает за вторичный иммунный ответ и не дает заболеть перенесенной инфекцией повторно. Особенностью Ig G являются его размеры – они настолько малы, что он имеет возможность проникать через плаценту к плоду во время беременности почти беспрепятственно. Составляют 70-75 % от фракции гамма-глобулинов.
Ig E – иммуноглобулины, в норме почти не встречающиеся в крови, возникают в ответ на проникновение в организм паразита или при аллергических реакциях, в таких случаях возникает отек, зуд или жжение в ответ на присоединение антигена к Ig E, так как при таких реакциях происходит выброс гистамина и серотонина в кровь. Если в крови человека содержание Ig E повышено, то говорят о склонности организма к так называемой «атопии» (аллергической наследственной предрасположенности, например, атопический дерматит). Составляют 0,002% от фракции гамма-глобулинов [1, с. 53-55].
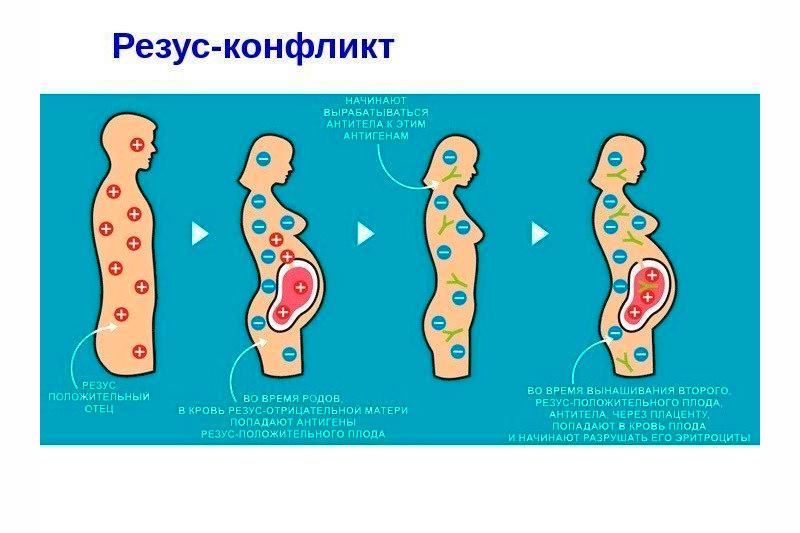
Резус-конфликт
Замечено, при смешивании крови одного человека с кровью другого, к примеру, при переливании, происходит реакция агглютинации, то есть склеивание эритроцитов в небольшие сгустки, или их лизис (разрушение, расстворение). Однако не у всех людей кровь даёт такую реакцию. Учеными выявлено, что одна из причин такого явления – резус-фактор, носителями которого являются эритроциты. Кровь человека, эритроциты которого носят резус-фактор, называют Rh-положительной, а кровь человека, в которой нет эритроцитов, переносящих резус-фактор, называют Rh-отрицательной. Таких людей не много, всего 15 % от всего населения Земли.
Резус-фактор крови кодируется шестью аллелями трех генов (c, C, d, D, e, E – они находятся в различных сочетаниях) и наследуется по аутосомно-доминантному признаку. Если в генотипе человека встречается хотя бы один ген C, D или E, то кровь Rh-положительна. У отрицательной крови генотип только cde/cde – гомозигота по рецессивному признаку [2, с. 51]. Следовательно, если женщина, будущая мать, имеет Rh-отрицательную кровь, а у отца она положительная, то ребенок наследует отцовский резус-фактор – в такой ситуации существует риск развития «резус-конфликта». В этом случае в крови ребенка есть вещества, которых нет в материнской крови. Иммунная система воспримет их как чужеродные, в случае попадания в ее кровь, и начнет борьбу, образуя антитела против эритроцитов ребенка. Также возможна и такая ситуация, когда у матери с резус-положительной кровью, ребенок наследует отрицательный резус-фактор от отца. В этом случае иммунная реакция возникает в крови плода. Угроза резус-конфликта увеличивается при возникновении различных патологий, нарушающих целостность плаценты, так как именно этот орган препятствует перемешиванию крови матери и плода в норме, но при таких патологических процессах как воспаление, повышенный тонус матки, кровь плода способна проникнуть в материнскую. Также в случае прерывания беременности возникает повреждение целостности ткани плаценты, и кровотечение с контактом крови матери и плода при этом неизбежно.
Основным действующим иммуноглобулином при резус-конфликте является Ig G, как ранее упоминалось, на его долю приходится почти 80% всех изотипов образованных сывороточных гамма-глобулинов, которые направлены обеспечить вторичный иммунный ответ. Данный вид антигенов способен с легкостью проникать через плаценту при достаточных концентрациях, следовательно, при проникновении будет наблюдаться образование иммунных комплексов антиген-антитело в крови эмбриона с его Rh-положительными эритроцитами. В этом случае неизбежен лизис эритроцитов плода и развитие гемолитической анемии. Также лизис эритроцитов способствует образованию в крови матери непрямого билирубина; скапливаясь в тканях, он оказывает токсическое действие, как на организм женщины, вызывая нарушения функций центральной нервной системы и других органов, так и на плод. Токсичность обусловлена нарушением окислительно-восстановительных процессов в клетках и тканях, она особенно велика по отношению к мозговой ткани, но так же страдают почки, миокард, эндокринные органы [3, с. 14]. Нарушения функций последних могут спровоцировать генерализованные патологии.
Резус-Конфликт вызывает серьезные осложнения вследствие возникающего гемолиза:
- Гипоксия плода (кислородное голодание) – нехватка эритроцитов, связывающих и транспортирующих кислород к тканям ребенка;
- Задержка или нарушение внутриутробного развития – угроза детского церебрального паралича или эпилепсии;
- Возникновение отеков и водянки плода;
- Гибель плода вследствие выкидыша или преждевременных родов на поздних сроках;
- Анемия у беременной женщины, вследствие иммунизации ее крови;
- Тяжелая интоксикация матери или ребенка вследствие накопления в их крови непрямого билирубина [4, с. 22].
В некоторых исследованиях зафиксирована очень интересная закономерность: если резус-антигенная несовместимость плода одновременно сочетается с групповой иммунизацией крови (разные групповые антигены), то беременность может протекать в крайне тяжелой форме гемолитической желтухе плода и анемии. В такой ситуации очень велика вероятность выкидыша, но если ребенок рождается, то у него наблюдается психопатический невроз тяжелой степени [3, с. 11].
Учеными разработаны несколько методов лечения резус-иммунизации, в основе одного из них использованы знания об антителах и их свойствах – использование антирезусного иммуноглобулина.
Антирезусный иммуноглобулин (RhD)
Антирезусный иммуноглобулин – это иммуноглобулин, получаемый из плазмы крови доноров, состоящий, в основном, из пассивных (неактивных) резусных антител. Принцип его действия основан на связывании такими неактивными антителами резусных антигенов в крови, что препятствует запуску механизма выработки собственных активных иммуноглобулинов [8].
Антирезусный иммуноглобулин применяют для предотвращения осложнений резус-конфликта у беременных с отрицательным резус-фактором и для предупреждения образования у матери иммуноглобулинов при проведении абортов и других манипуляций, приводящих к нарушению целостности плаценты и проникновению эритроцитов плода в кровь матери.
Стоит заметить, что резус-конфликт далеко не всегда наблюдается при первой беременности, так как накапливаемые иммуноглобулины не проникают через плаценту в кровь плода из-за их низкого содержания. Увеличить их концентрацию в крови может, например, аборт, оперативное родоразрешение, кровотечение во время родов или ручное отделение плаценты. В таких ситуациях в кровь женщины попадает значительное количество резус-положительной крови её ребенка. Иммуноглобулины, образовавшиеся при этом, не утилизируются и так и будут продолжать циркулировать в крови женщины и при повторной беременности будут способствовать резус-иммунизации.
В процессе изучения иммунопатологических взаимодействий матери и плода при резус-конфликте, были накоплены многочисленные данные для разработки мер по снижению риска возникновения вреда здоровью матери и плода и уменьшению вероятности неблагоприятного его исхода. Так, например, по статистике в мире под угрозой резус-несовместимости находятся около 13 % новорожденных детей, причем половина из них в зоне риска развития осложнений, но при проведении профилактических мероприятий с применением антирезусного иммуноглобулина это число не превышает 1 %.
Резус-конфликт
Резус-конфликт — несовместимость матери с плодом, которая основывается на защитной реакции женского организма: положительный резус крови ребенка не может существовать с отрицательным резусом матери. Это очень серьезное явление, поскольку резус-конфликт ведет к замиранию плода, искусственному прерыванию беременности и рождению мертвого ребенка.
- Что такое резус-конфликт при беременности?
- Причины резус-конфликта
- Симптомы резус-конфликта при беременности
- Симптомы осложненного резус конфликта при беременности
- Диагностика резус–конфликта
- Лечение резус-конфликта при беременности
- Профилактика резус конфликта при беременности
Резус фактор крови человека определяется наличием в резус-системе D-агглютиногена. Этот особый вид липопротеида располагается в верхней части эритроцитов. Данный элемент присутствует в крови у 85% жителей планеты, но 15% не имеют такого липопротеида, поэтому и являются резус-отрицательной группой. Специалисты разработали систему классификации резус-фактора в зависимости от группы крови и её резуса, положительный резус-фактор обозначается Rh (+), а отрицательный — Rh (-).
Резус-конфликт при беременности возникает исключительно у женщин с отрицательным резус-фактором. Ребенок может унаследовать положительный резус отцовской крови, отсюда и вытекают все последующие проблемы. Организм матери воспринимает ребенка как вирус и направляет все свои силы на борьбу с ним. Резус конфликт матери и плода не наблюдается, когда у пациентки Rh (+), а у вынашиваемого ребенка и его отца — Rh (-). Решающую роль играют показатели материнского резус-фактора крови.
Резус конфликт при первой беременности не несет большой угрозы для жизни малыша, ведь материнский иммунитет еще недостаточно вырабатывает атирезусные тела, но проблемы могут возникнуть на поздних сроках беременности. При каждом следующем зачатии ребенка иммунная система будет повышать количество антител по отношению к резус-фактору плода. Именно эти антитела проникают в кровь ребенка и провоцируют такое явление как резус-конфликт.
Сегодняшние достижения в области иммунологии значительно уменьшают риски, связанные с несовместимостью женщины и её малыша.
Что такое резус-конфликт при беременности?
Процесс слипания резус-положительных и резус-отрицательных эритроцитов называется агглютинация. Именно с этим явлением и борются соединенные с Rh-белком антитела — иммуноглобулины. Данные антитела имеют всего два типа: IgM и IgG.
Контакт материнских антител с эритроцитами ребенка наблюдается в полости между плацентой и маточной стенкой. Изначально при гематологическом столкновении происходит выработка антител типа IgM, которые имеют достаточно крупные размеры, не позволяющие им проникать к плоду через плаценту. Поэтому резус-конфликт при первой беременности является достаточно редким явлением. А вот при повторном попадании положительных молекул малыша в кровь женщины, начинается активная выработка антител второго типа — IgG . Их размеры намного меньше, следовательно они могут без проблем просачиваться сквозь плаценту и разрушать эритроциты ребенка. Наличие подобных процессов в организме вызывает развитие гемолитической болезни новорожденного. Поэтому резус конфликт при второй беременности несет серьезную угрозу для жизни ребенка.
Если первая беременность протекала без осложнений, а в организм вовремя был введен иммуноглобулин, то проблем при второй беременности тоже быть не должно. Не стоит опасаться раньше времени и переживать из-за отрицательного резус-фактора, так как он не является противопоказанием для зачатия ребенка. Просто резус-конфликтная беременность должна протекать под присмотром специалистов, а будущая мать должна быть предельно осторожной во всем.
Причины резус-конфликта
Спровоцировать это явление могут следующие факторы:
- Кровь с положительным резус-фактором ребенка попадает в материнскую кровь отрицательного резуса в момент рождения ребенка, что и активирует дальнейшую выработку антител в женском организме. Образованные единожды антитела, остаются в организме на всю жизнь.
- Несовместимая по резус-факторам кровь пациентки и плода может соединиться при патологическом протекании беременности: развитие оплодотворенного яйца вне матки, хирургическое вмешательство, самопроизвольное прерывание беременности, кровотечение, переливание крови с положительным резусом. Все вышеперечисленные факторы являются возможной причиной возникновения серьезных соложений при последующем вынашивании ребенка.
- На выработку антител в женском организме влияют проводимые раннее предродовые анализы: амниоцентнез, биопсия хориона. Для получения исследуемого материала необходимо внутриутробное вмешательство, что создает вероятность попадания резус-положительной крови плода в кровь матери.
Специалистами также выделяют не связанную с беременностью и родами, группу факторов риска, которая значительно увеличивает шанс проявления резус-конфликта матери и ребенка:
- выработка антител при переливании крови положительного резус-фактора;
- иммунизация при внутривенном введении наркотических веществ одной иглой на всех.
Симптомы резус-конфликта при беременности
Резус-конфликт матери и ребенка не имеет четко выраженной симптоматики. Обнаружить наличие гемолитического заболевания можно при прохождении УЗИ. На обследовании доктор сможет выявить скопление жидкости в брюшной полости, которое провоцирует нехарактерное увеличение животика. Также может наблюдаться аномальное увеличение жизненно важных органов: печени, селезенки, сердца. Проявление тех или иных симптомов свидетельствует о развитии определенной формы гемолитической болезни ребенка. Специалисты различают три типа заболевания: отечная, желтушная, анемическая.
Развитие данного заболевания имеет серьезные последствия и может стать причиной гибели ребенка в утробе матери с 20 недели беременности.
Симптомы осложненного резус конфликта при беременности
Степень сложности гемолитического заболевания зависит от количества выработанных антирезусных тел с Rh (-) в крови матери и от уровня развития плода. Серьезным осложнением является образование водянки плода, развитие отечного синдрома малыша и патологическое увеличение веса плода, что ведет к его гибели.
Диагностика резус–конфликта
Диагностирование заключается в обследовании женского организма и выявлении факторов риска возможного развития гемолитической болезни. Становясь на учет, каждая беременная женщина и отец будущего ребенка в обязательном порядке сдают анализ крови, определяющий её группу и резус-фактор. Если у женщины был обнаружен отрицательный резус-фактор, а у отца — положительный, необходимо один раз в месяц сдавать кровь на исследование антител и контроля их развития.
При первичном обнаружении антител, нужно определить их класс проявления. После 20 недели беременности пациентку обязательно нужно обследовать у специалиста, который и определит метод и срок предстоящих родов.
После 18 недели беременности осмотр состояния плода проводится при помощи ультразвукового исследования. Оценить состояние ребенка и уровень его развития можно при использовании следующих методов:
- Не инвазивные:
- проводится ультразвуковое исследование на наличие патологий у плода, изучаются размеры его органов, диаметр пуповинной вены, толщина плаценты. При нормальном протекании беременности УЗИ проводится 3 раза: на 18-20 неделе, 30-32 неделе и перед самыми родами 34-36 неделя. Если состояние ребенка не соответствует норме или проводилось переливание крови малышу, то ультразвуковое исследование могут проводить каждый день;
- допплерометрия; метод, оценивающий функциональность сердечной мышцы, показатели кровоснабжения крупных сосудов и пуповины;
- кардиотокография; направлена на обследование сердечно-сосудистой системы, что также помогает вовремя определить недостаток кислорода у плода.
- Инвазивные:
- амниоцентез: вмешательство в плодный пузырь с целью получения материала околоплодных вод с дальнейшим его исследование в лаборатории. Чтобы оценить общее состояние ребенка, изучается наличие присутствующего билирубина. Метод является очень точным, но, к огорчению, несет большую опасность: в плодный пузырь может попасть инфекция, вмешательство может привести к преждевременным родам, кровотечению. Амниоцентез назначают женщинам, у которых предыдущие роды сопровождались гемолитическим заболеванием малыша.
- кордоцентез: забор крови, предусматривающий прокол пуповины. Данный способ применяют в тех случаях, когда необходимо сделать переливание крови ребенку и максимально точно выяснить степень тяжести гемолиза. Осложнения после выполнения процедуры такие же, как и при амниоцентезе, однако на пуповине может развиться гематома, а в месте пункции пуповины может возникнуть кровотечение. Кордоцентез назначают женщинам, у которых был резус-конфликт во время предыдущих беременностей. Если при ультразвуковом исследовании были обнаружены симптомы гемолитической болезни, а количество выработанных антител превышает норму, то также необходимо проводить кордоцентез.
Осложнения после использования инвазивных методов диагностирования резус-конфликта матери и плода могут быть очень серьезными, поэтому необходимо сделать все возможное, чтобы избежать внутриутробного вмешательства. Женщину обязательно нужно проконсультировать и разъяснить тот риск, которому поддается плод. Доктор не может нести ответственность за поведение женского организма и успешное проведение процедуры, поэтому зачастую пациентка в письменной форме дает свое соглашение для дальнейшего применения процедур.
Лечение резус-конфликта при беременности
Современные терапевтические методики позволяют эффективно и быстро устранить угрозу жизни для плода, сохраняя ему жизнь и поддерживая нормальные показатели беременности. Самым эффективным методом остается переливание крови плода, которое назначают при развитии у ребенка малокровия. Вмешательство происходит исключительно при стационарном лечении, а после проведения процедуры женщина еще длительное время остается на сохранении, под тщательным присмотром акушеров. Переливание крови улучшает состояние плода и предотвращает преждевременные роды, также значительно снижаются риски развития у новорожденного гемолитического заболевания.
Женщины, у которых антитела были обнаружены на ранних сроках или прошлая беременность сопровождалась резус-конфликтом матери и плода, относятся к группе с повышенным риском осложнения. До 20 недели пациентки должны регулярно посещать женский кабинет, а после этого они направляются на стационарное лечение.
Также лечение может основываться на очищении материнской крови. Для этого применяют такие процедуры, как плазмаферез или гемосорбция. Ослабить иммунитет пациентки можно при помощи десенсибилизирующей терапии и иммуноглобулинного лечения. Однако статистика указывает на неэффективность данных методов, поэтому от них фактически полностью отказались.
Добиться нормализации состояния ребенка можно только прекратив доступ антител материнской иммунной системы, поэтому, как только медицинские показатели позволят ребенку выжить за пределами материнского утроба, проводится родоразрешение. Резус-конфликтная беременность обычно заканчивается преждевременными родами, так как на последних сроках антирезусные тела, поступающие к ребенку, вырабатываются в большем количестве. Способы и сроки, на которых проводится родоразрешение, зависят от индивидуальности женского организма и степени тяжести состояния плода. Самым щадящим методом считают кесарево сечение, поэтому он и является самым распространенным способом появления на свет малыша. Если пациентка достигла 36 недели беременности, то акушеры могут вызвать роды, которые будут проходить естественным путем, но немного раньше, запланированных сроков.
Профилактика резус конфликта при беременности
Чтобы предотвратить развитие гемолитической болезни, будущей матери вводят антирезусный иммуноглобулин D. Это очень эффективный препарат, который прошел ряд исследований и выпускается на предприятиях США, Франции и РФ. Препарат вводится на двадцать восьмой неделе беременности, ведь именно на этом сроке наблюдается увеличение риска развития резус-конфликта матери и плода. Повторное применение препарата необходимо провести на протяжении трех суток после родоразрешения.
Инъекцию могут назначать независимо от исходного результата: роды, искусственное прерывание беременности, аборт, внематочная беременность и т.д. Если во время любой из операций пациентка потеряла большое количество крови, доза иммуноглобулина должна быть увеличена.
При постановке на учет, женщина сдает анализы на определение резус-фактора крови, если результаты покажут, что он является отрицательным, то необходимо установить резус и отца ребенка. Если у мужчины окажется положительный резус-фактор, то плод может унаследовать его резус, что может спровоцировать резус-конфликт с матерью. В таком случае беременную регулярно обследуют и проверяют количество выработанных антирезусных тел. Если антитела не обнаруживаются, то ребенку ничего не угрожает. Сразу же после рождения у младенца берут кровь на анализ и определение группы и резус-фактора крови. Если результат укажет на то, что у малыша кровь с положительным резус-фактором, то матери также вводят иммуноглобулин D, чтобы предотвратить возможность появления резус-конфликта во время будущих беременностей.
Большая часть специалистов склоняются к тому, что вводить иммуноглобулин также стоит после переливания крови положительного резус-фактора или тромбоцитной массы, отслаивания плаценты, получении травм будущей матерью, биопсии хориона.
Назначение иммуноглобулина при резус конфликте, показания и противопоказания

При беременности у девушек с резус-отрицательной кровью и резус-положительным ребёнком система иммунитета даёт сбои. Иммуноглобулин при резус-конфликте используют как средство для исправления такого рода нарушений в иммунной системе.
 Для чего предназначен иммуноглобулин?
Для чего предназначен иммуноглобулин?
Резус-конфликт: почему он происходит
Это ситуация, когда организм резус-отрицательной матери вырабатывает антитела против резус-фактора (белка эритроцитов крови) резус-положительного плода, что грозит прерыванием беременности. Еще такой конфликт наступает при ошибочном переливании крови от донора с несовместимой группой или резус-фактором крови.
При этом эритроциты крови будущего ребёнка непроизвольно разрушаются иммунной системой матери, воспринимающей их как чужеродные объекты. В такой ситуации малыш или малышка часто рождаются желтушными, иногда с анемией, водянкой, тромбоцитопенией. Выработка антител по отношению к белку крови будущего ребёнка требует лечения, поскольку представляет угрозу его здоровью, влечёт недонашивание.
 Одной из причин желтушки у новорожденных может быть резус-конфликт
Одной из причин желтушки у новорожденных может быть резус-конфликт
Если у резус-положительного отца будущего ребёнка и резус-минус матери вдобавок ещё и разные группы крови, то риск конфликта по отношению к плоду снижается примерно на 5%.
При отсутствии травмирующей “истории” при рождении первенца конфликт слабо выражен, срок проявления – через 5-6 месяцев. Риски нарастают с каждой последующей беременностью, срок же проявления конфликта сокращается.
В случае конфликта врачи обычно запрещают грудное вскармливание новорожденного, поскольку содержащиеся в молоке антитела вредят здоровью ребёнка. Но лечебная вакцинация помогает решить проблему – об этом ниже.
Диагностика
Постановка на гинекологический учёт женщины с Rh- означает, что её отцу тоже придётся сдавать кровь на анализы для выявления резус-фактора. Забор крови на антитела производят на 7-8 неделе с начала беременности, при благополучном исходе затем и на 20, с последующим учащением анализов (титров) до одного раза в четыре и две недели, а перед родами – еженедельно.
Попутно плод исследуют, используя допплерографию и допплерометрию его кровотока, кардиотокографию и другие методы.
Диагностируют конфликт беременных обычно на УЗИ, обнаружив скопление жидкости в брюшной полости и утолщение плаценты. Ребёнка исследуют на УЗИ, начиная с 18- недели и не менее 5-6 раз за время с начала беременности.
 Один из способов диагностики женщины в положении
Один из способов диагностики женщины в положении
Резкое или незначительное повышение билирубина в крови (этот красящий белок свидетельствует о мере разрушения эритроцитов) фиксирует меру резус-конфликта.
Резус-сенсибилизация
Обычно результат диагностики на конфликт звучит так: “резус-сенсибилизация”. Это означает, что подозрения в резус-конфликте подтверждены, и в крови резус-отрицательного пациента, в том числе будущей матери, выявлены резус-антитела.
Такие антитела вырабатывает резус-отрицательная иммунная система, столкнувшись с резус (+) красными клеткам крови, воспринимая их как чужеродные тела. В случае беременности эти эритроциты могут проникнуть из кровотока плода. Это происходит в результате каких-либо травм и нарушений, более частых на поздних сроках беременности. После того как прошли роды резус (+) ребёнка (с усилением сенсибилизации с каждыми последующими родами), опасна и любая другая ситуация, приводящая к смешиванию крови.
 Резус-сенсибилизация
Резус-сенсибилизация
Резус-сенсибилизация относительно безопасна для матери, но от неё страдает будущий ребёнок, поскольку через пуповину с кровотоком проникают антитела, атакующие его резус-положительные эритроциты.
Появление диагноза не означает ухудшения самочувствия женщины, но это очень важный вопрос, который нужно обсудить с врачом.
Если будущая мать ранее уже получила такой диагноз (была сенсибилизирована), то при планировании и наступлении беременности ей придется пройти курс лечения, сохраняющего жизнь и здоровье ребёнка в будущем.
Такие процедуры, как биопсия ворсин хориона или амниоцентез, могут привести при беременности к попаданию крови ребёнка в материнский кровоток, провоцируя выработку резус-антител. Этой процедурной сенсибилизации надо по возможности избегать либо сопровождать её лечением.
В описанной ситуации после родов у младенца берут кровь на анализ, выясняя его резус-фактор. Если он положительный, проводят анализы на сенсибилизацию матери, и если она наступила, то уточняют, когда это случилось: при беременности или в родах. В соответствии с этим назначают лечение.
Очень важно не упустить сроки и само лечение для благополучия последующих беременностей, а если нужно, сделать лечебный укол при резус-конфликте во время беременности.
Зачем нужен антирезусный иммуноглобулин D?
От последствий и для профилактики сенсибилизации используют иммуноглобулин, но не любой. Выделяется два вида иммуноглобулина.
- Человеческий нормальный. Используется для борьбы с инфекциями, иногда его назначают беременным, детям.
 Первый вид препарата
Первый вид препарата
- Антирезусный иммуноглобулин D (или “анти-Д иммуноглобулин”, или G анти-резус Rh0, есть и другие названия). Применяется для спасения здоровья и жизни будущего ребёнка путём введения резус-сенсибилизированной женщине.
 Второй вид препарата
Второй вид препарата
Действие антирезусного иммуноглобулина Д: снижение специфической иммунной реакции – прививка от резус-конфликта при беременности или лечебная сыворотка при отрицательном резусе во время беременности и после родов.
Если женщина прошла терапию иммуноглобулином Д непосредственно после родов, тогда допустимо вскармливание резус-положительного ребёнка грудью, если же нет, материнское молоко может повредить новорожденному.
Почему иммуноглобулин D?
Четыре основные группы крови: первая (нулевая), вторая, третья и четвёртая, иначе говоря О, А, В, АВ, отличаются набором антигенов, располагающихся на эритроцитарной мембране (это поверхность красных телец крови). При попадании в организм бактерий или чужой крови иммунная система вырабатывает антитела, находящиеся в плазме и провоцирующие гемолиз, то есть разрушение “чужих” антигенов. Носители разных групп крови вырабатывают против “чужаков” разные антигены:
- в крови О вырабатываются антитела Анти-А, Анти-А2 и Анти-В;
- в крови А вырабатываются антитела Анти-В (и очень редко Анти-А1);
- в крови В вырабатываются антитела Анти-А и Анти-А1;
- при группе крови АВ антитела не вырабатываются или (примерно у 1/4) вырабатываются антитела Анти-А1.
По-видимому, эти группы крови исторически очень древние, и иммунная система научилась не воспринимать кровь младенца другой группы, чем у матери, в качестве “чужой”. Конфликт по группе крови – редкое явление.
А вот с резусом иначе: видимо, резус-фактор – исторически “молодой” признак. Отсюда последствие: у резус-отрицательной матери иммунитет уничтожает резус-положительные эритроциты ребёнка как “чужие”. Хотя на самом деле на мембране “положительного” эритроцита могут располагаться различные антигены резусного типа:
- два антигена С (Rh’ или Н’2);
- два антигена Е (Rh» или НII2);
- антиген Д или D (Rh°).
И, при этом антигены С и Е не вызывают жёсткой иммунной реакции, только антиген Д оказывается, как говорят, “сильным”, вызывая сенсибилизацию. Организм, защищаясь от мнимой угрозы, вырабатывает против “чужой” крови, имеющей антиген Д, антитело Анти-Д (Анти-D).
Так вот, прививка Анти-Д при отрицательном резусе при беременности действует по принципу “клин клином вышибают”. Если искусственно насытить кровь женщины иммуноглобулином D в качестве лекарственного препарата, то постоянная выработка собственного иммуноглобулина D её организмом блокируется, сенсибилизации не происходит.
Таким образом, организм матери не борется с “чужой” кровью сам, ему в помощь приходит укол для беременных при отрицательном резус-факторе. А когда проблема конфликта снимается, лечебная доза выводится из организма, а новые не вырабатываются. Так же и после родов, при травматизирующих и других случаях, сопровождающихся смешением кровей.
Показания и противопоказания
Когда применяется иммуноглобулин при резус-конфликте? Показания имеются не только при беременности. Антирезусным иммуноглобулином Д лечат или производят профилактику по отношению к обширной группе риска:
- повторнородящие женщины;
- перенесшие переливание крови с примесью резус-положительной;
- женщины, делавшие аборт;
- имевшие мёртворождение;
- после внематочной оперированной беременности;
- после акушерских операций и инвазивной процедурной диагностики;
- в случае травм беременной в области живота и околоплодных кровотечений, вызванных другими причинами;
- при угрозе выкидыша;
- при транцплацентарных кровоизлияниях;
- при высокой иммунореактивности женщины.
Назначается срочная терапия иммуноглобулином в течение 2-3 дней после описанных случаев или на 28 неделе беременности. Отводом к назначению является отрицательный резус-фактор первого ребёнка (так бывает, если отец гетерозиготен, то есть имеет и резус-отрицательных предков).
- индивидуальная непереносимость пациенткой препарата, при которой иммунная реакция, вместо ослабления, только усиливается;
- грудное вскармливание.
Лечение
Торговые марки анти-Д иммуноглобулина: RhoGAM, БэйРоу-Ди иммуноглобулин человека антирезус Rh0(D), KamRho, КАМРОУ-Д ИМ, ГиперРОУ СД, HypRho-D, Rhophylac (R), Partobulin SDF, Gamulin Rh, “Резонатив” и другие. Название мало говорит о качестве, а различие в цене существенно. Приём заменителей требует согласования с лечащим врачом. Самолечение недопустимо.
Препарат представляет собой желтоватый раствор в ампулах для внутримышечного введения инъекций.
Краткая инструкция по использованию
Перед инъекциями ампулы выдерживают при комнатной температуре порядка 2 часов, после вскрытия ампулу используют, её хранение недопустимо. Раствор склонен к пенообразованию, и для его уменьшения при набирании используют широкую иглу с косым срезом (широкий просвет).
После родов препарат вводят в течение 48-72 ч, а в случае прерывания беременности – сразу после завершения операции.
Обычный курс лечения – на протяжении и после каждой беременности. Если были бытовые травмы или травмирующие исследования плода, пуповины, сыворотку при резус-конфликте вводят чаще всего дважды на разных сроках беременности.
Срок действия препаратов – несколько месяцев.
Взаимодействие: препарат хорошо сочетается с другими лекарствами, включая антибиотики.
Дозировка. Одна инъекция из одной ампулы достаточна в случае незначительного смешения крови. Если объём смешения с резус-положительной кровью значительный, по назначению врача дозу увеличивают.
Результат пробы крови на антитела (“титры”) тоже влияет на назначаемую дозировку, обычно в сторону увеличения. Если же препарат назначен в случае микроаборта или просто на ранних сроках (менее 13 недель беременности), дозировка может быть уменьшена.
Побочные эффекты (изредка):
- незначительное повышение температуры;
- покраснение кожи;
- нарушения пищеварения;
- головокружение, тошнота;
- аллергические реакции, анафилактический шок (крайне редко).
Учтём, что обычный побочный эффект – повышение температуры после приёма иммуноглобулина до 37,5 ° С – бывает довольно болезненным. Вообще, у резус-отрицательных людей температура здорового тела несколько ниже, чем у положительных, поэтому норма температуры несколько сдвинута вниз.
 За температурой тела нужно следить
За температурой тела нужно следить
Будьте внимательны к здоровью матери и ребёнка. Используя вакцину при резус-конфликте до и во время беременности, после родов, множество женщин сохраняют возможность успешно забеременеть!
Когда возникает резус конфликт между матерью и плодом при беременности, и как помогут инъекции иммуноглобулина
Формирование иммунологического конфликта между организмами будущей мамы и ребенка в ее утробе ведет за собой серьезные заболевания. Более того, он может стать причиной летального исхода для малыша. Поэтому такой патологии уделяется большое внимание со стороны врачей. Беременность резус-негативной мамы с “положительным” ребенком требует тщательного мониторинга от курирующего акушера-гинеколога. Это поможет принять необходимые меры, чтобы спасти жизнь ребенку, оказать посильную помощь для нормального течения гестации.
Резус-конфликт во время беременности: когда и как происходит, и как быть дальше
 Резус-конфликт является патологическим явлением, в основе которого несовместимость матери и плода, происходящая на иммунологическом уровне. Чтобы развился конфликт, у будущей мамочки должен быть отрицательный резус, а у малыша в утробе – положительный. Но не всегда развивается сенсибилизация мамы, поскольку для этого необходимы некоторые дополнительные факторы. Эта патология достаточно опасна, поскольку может стать причиной развития у ребенка серьезных болезней или даже его гибели.
Резус-конфликт является патологическим явлением, в основе которого несовместимость матери и плода, происходящая на иммунологическом уровне. Чтобы развился конфликт, у будущей мамочки должен быть отрицательный резус, а у малыша в утробе – положительный. Но не всегда развивается сенсибилизация мамы, поскольку для этого необходимы некоторые дополнительные факторы. Эта патология достаточно опасна, поскольку может стать причиной развития у ребенка серьезных болезней или даже его гибели.
Что такое резус конфликт плода и матери
Иммунологический конфликт в результате несовместимости резусов будущей мамочки и ребенка развивается или в процессе вынашивания ребенка, или во время его рождения. Сам резус-фактор – это липопротеид, иначе называемый D-агглютиногеном и закрепленный на эритроцитах. У людей с этим агглютиногеном резус читается положительным, а при его отсутствии – отрицательным. Несовместимость развивается в результате того, что плод наследует от отца положительный фактор. Когда во время беременности, по какой-либо причине, начинают взаимодействовать эритроциты малыша и матери, происходит их агглютинация, которую также называют слипанием.
Причины проявления резус конфликта: факторы риска
 Возникновение несовместимости возможно по различным причинам, которые будут зависеть от определенных особенностей беременности.
Возникновение несовместимости возможно по различным причинам, которые будут зависеть от определенных особенностей беременности.
Первая беременность
Во время первого вынашивания малыша конфликт появляется редко, и спровоцировать его могут некоторые ситуации из жизни, будущей мамы:
- Проведение переливания крови, когда не обращают внимания на совместимость по резусу.
- Предшествовавшее искусственное прерывание беременности по показаниям или по желанию женщины.
- Самопроизвольные аборты в прошлом.
Также сенсибилизация может происходить в таких случаях:
- Тяжелый гестоз, с нарушением целостности структур сосудистого русла плаценты.
- Проведение амниоцентеза, кордоцентеза или взятие биопсии тканей хориона для диагностики состояния плода.
- Развитие ранней отслойки плаценты

Повторная гестация
 При второй и последующих беременностях эритроциты малыша проникают через стенку сосудов мамы, что активирует ответ, идущий от иммунной системы и выработку иммуноглобулина типа G. Такие иммуноглобулины небольшие, они просто проникают через плацентарный барьер в ток крови плода. В результате этого явления происходит нарушение структуры эритроцитов плода и формируется гемолиз. Такой процесс приводит к образованию билирубина (токсического вещества) и дальнейшему развитию гемолитической болезни.
При второй и последующих беременностях эритроциты малыша проникают через стенку сосудов мамы, что активирует ответ, идущий от иммунной системы и выработку иммуноглобулина типа G. Такие иммуноглобулины небольшие, они просто проникают через плацентарный барьер в ток крови плода. В результате этого явления происходит нарушение структуры эритроцитов плода и формируется гемолиз. Такой процесс приводит к образованию билирубина (токсического вещества) и дальнейшему развитию гемолитической болезни.
Многоплодная беременность
Конфликт между резусами при многоплодной беременности зачастую происходит только в том случае, если это зачатие не является первым. Если двойня или тройня сопровождает первую беременность, то при течении гестации без осложнений и своевременной профилактике, будущая мамочка может не волноваться.
Когда у матери группа крови первая «-»
Если у будущей мамочки первая группа крови с отрицательным фактором, то конфликт может быть в том случае, если малыш унаследует от отца не только положительный резус, но и определенную группу крови:
- Первую или вторую, когда у отца была вторая.
- Первую или третью, когда у папы – третья.
- Вторая или третья, когда у мужчины – четвертая.
Таблица наследования Rp крови: несовместимые группы и вероятность формирования конфликта
 Генетические исследования позволили понять, что можно оценить, насколько велика угроза возникновения конфликта резусов вовремя гестации. Эти риски анализируются врачами, чтобы они смогли свести к минимуму возможные осложнения такого состояния.
Генетические исследования позволили понять, что можно оценить, насколько велика угроза возникновения конфликта резусов вовремя гестации. Эти риски анализируются врачами, чтобы они смогли свести к минимуму возможные осложнения такого состояния.
Основными таблицами являются две:
- Риск по резусу.
- Риск по группе крови.
Если оценивать наличие или отсутствие агглютиногена:
| Резус отца | Резус матери | Резус малыша | Шансы на конфликт |
| + | + | + | Отсутствуют |
| + | – | С 50% вероятны оба варианта | 50% |
| – | + | С 50% вероятны оба варианта | Отсутствуют |
| – | – | – | Отсутствуют |
Если же акцент внимания идет на группе крови, то таблица приобретает другой вид:
| Отец | Мать | Ребенок | Шансы на конфликт |
| – | |||
| А | 0 или А | – | |
| В | 0 или В | – | |
| АВ | А или В | – | |
| А | 0 или А | 50% | |
| А | А | 0 или А | – |
| А | В | Любой вариант возможен | 25% |
| А | АВ | 0, А или АВ | – |
| В | 0 или В | 50% | |
| В | А | Любой вариант возможен | 50% |
| В | В | 0 или В | – |
| В | АВ | 0, А или АВ | – |
| АВ | А или В | 100% | |
| АВ | А | 0, А или АВ | 66% |
| АВ | В | 0, В или АВ | 66% |
| АВ | АВ | А, В, АВ | – |

Опасность несовместимости для плода и матери: влияние негативного фактора
 Несовместимость будущей мамы и ее ребенка по резусу – опасное состояние. Самой женщине оно угрожает только в психологическом плане, из-за переживаний, сопряженных с такой ситуацией. А вот для плода последствия патологии намного серьезнее.
Несовместимость будущей мамы и ее ребенка по резусу – опасное состояние. Самой женщине оно угрожает только в психологическом плане, из-за переживаний, сопряженных с такой ситуацией. А вот для плода последствия патологии намного серьезнее.
На первом триместре
Самое серьезное нарушение, связанное с первым периодом вынашивания малыша – возможность прерывания беременности. Конфликт иммунной системы матери с еще только начавшим формироваться плодом может привести к нарушениям развития и прикрепления зиготы.
Поскольку этот период связан с активной закладкой и формированием основных систем, то иммунологический конфликт отрицательно сказывается на них. Появляются нарушения в строении центральной нервной системы, после интоксикации подвергаются печень и почки.
Во втором триместре
Середина вынашивания женщиной малыша с конфликтом между резусами сопряжена с такими возможными осложнениями:
- Развитие ядерной желтухи.
- Нарушения в строении мозга, приводящие к умственной отсталости.
- Увеличение селезенки и печени, которые не способны функционировать нормально.
В третьем триместре
 Для завершающего этапа гестации иммунологическая несовместимость будущей мамочки и ее ребенка может стать основанием для ряда ситуаций:
Для завершающего этапа гестации иммунологическая несовместимость будущей мамочки и ее ребенка может стать основанием для ряда ситуаций:
- Ранних родов.
- Анемии у малыша.
- Желтухи.
- Гемолитической болезни.
- Отставания в развитии в дальнейшем.
Как проводится диагностика
Диагностические меры для выявления иммунологической несовместимости достаточно просты. При их своевременном выполнении, врач сможет легко интерпретировать результаты, подобрав подходящую тактику дальнейших действий.
На каком сроке диагностируют
Если у беременной с отрицательным резусом определили, что у ребенка будет положительный резус, ей необходим мониторинг:
- Если она беременна впервые и несенсибилизирована – обследование повторяется каждые 2 месяца.
- Если женщина сенсибилизирована, то анализ проводится раз в 30 дней до 32 недели, потом раз в полмесяца с 32 по 35 неделю гестации и через каждые 7 дней с 35 недели вынашивания.
Какие анализы сдают
Основной способ диагностики – сдача женщиной крови для определения титра антирезусных антител.

 Также используют некоторые способы диагностики, чтобы отследить состояние ребенка:
Также используют некоторые способы диагностики, чтобы отследить состояние ребенка:
- Ультразвуковое, оно проводится 4 раза на протяжение 20-36 недель и перед рождением малыша.
- Электрокардиография.
- Фонокардиография.
- Кардиотокография.

Помимо перечисленных мер, допускается проведение амниоцентеза с 34 по 36 недели. Это помогает выявить не только уровень титра антител в водной оболочке плода, но и степень зрелости его легких, плотность билирубина.
Лечение
 В число терапевтических мер для помощи будущим мамам и их детям с риском развития несовместимости резусов, включены способы неспецифической десенсибилизации: витаминотерапия, метаболиты, кальций и железо, противоаллергические препараты, кислородная терапия. Но главный способ предотвращения несовместимости – вакцинация будущей мамы иммуноглобулином.
В число терапевтических мер для помощи будущим мамам и их детям с риском развития несовместимости резусов, включены способы неспецифической десенсибилизации: витаминотерапия, метаболиты, кальций и железо, противоаллергические препараты, кислородная терапия. Но главный способ предотвращения несовместимости – вакцинация будущей мамы иммуноглобулином.

Что такое антирезусный иммуноглобулин или вакцина для женщин с негативным резусом
Антирезусный иммуноглобулин является медицинским препаратом с высоким уровнем антител, цель которых – укрепить иммунную систему. В его составе присутствует белковая фракция, имеющая иммунологическую активность, которую получают из плазмы человека или сыворотки донора. Перед созданием вакцины исходный материал исследуют, чтобы подтвердить отсутствие антител к вирусу иммунодефицита, гепатитов С и В.
Когда назначают анти-Д иммуноглобулин
Иммуноглобулин группы Анти-Д назначается женщинам в период гестации с высокой угрозой развития резус-конфликта. В некоторых случаях он представляет собой препарат с терапевтическим эффектом, но он также может выполнять профилактическую функцию.
Как часто проводят введение антирезусного иммуноглобулина на протяжении беременности
 Сыворотка вводится внутримышечно впервые на 28 неделе гестации, потом еще одна доза вводится сразу после рождения ребенка.
Сыворотка вводится внутримышечно впервые на 28 неделе гестации, потом еще одна доза вводится сразу после рождения ребенка.
Обязательно ли вводится иммуноглобулин при второй гестации
Если в результатах проведенного обследования титр антител в пределах нормы – врач будет рекомендовать введение иммуноглобулина, но эта процедура может не проводиться по решению женщины.
Как может повлиять резус конфликт на ребенка: патологии и последствия для плода
 Иммунологическая несовместимость крайне опасна для еще не родившегося малыша, она может стать причиной:
Иммунологическая несовместимость крайне опасна для еще не родившегося малыша, она может стать причиной:
- Желтухи новорожденных.
- Водянки мозга.
- Тяжелых пороков мозга и сердца.
- Мертворождения.
- Преждевременно начавшиеся роды.
Какие инъекции иммуноглобулина используют: список популярных средств
Наиболее актуальные препараты иммуноглобулина:
- Иммуноглобулин G анти-резус Rh0 (Д).
- ГиперРОУ С/Д.
- Иммуноро Кедрион.
- Партобулин СДФ.
- БэйРоу-Ди.
- Иммуноглобулин человека антирезус Rh0 (D).
- Резонатив.
Все эти средства являются аналоговыми, но не равнозначны на 100%. Выбор препарата осуществляется специалистом, курирующим женщину на протяжении всего ее вынашивания малыша. Он ориентируется на индивидуальные особенности ее организма, подбирая наиболее выгодное и эффективное средство. Также врач подбирает и максимально подходящую пациентке дозировку.
Можно ли избежать резус конфликта, не прибегая к медикаментозным средствам
 Самостоятельно избежать несовместимости с ребенком по резус-фактору, не используя при этом медикаментозные средства, не представляется возможным.
Самостоятельно избежать несовместимости с ребенком по резус-фактору, не используя при этом медикаментозные средства, не представляется возможным.
Женщина должна понимать, что средства, предлагаемые народной медициной, не эффективны и только своевременная помощь, полученная ею в медицинском учреждении, станет залогом рождения здорового малыша.
Также возможен отказ от введения препарата, если у будущей мамочки имеются противопоказания, например:
- Гиперчувствительность.
- Гипертимия.
- Диспепсия.
- Любой тип сахарного диабета.
- Уже выявленная сенсибилизация.
Иммунологическая несовместимость не опасна для будущей мамочки, но крайне неблагоприятно воздействует на плод и даже может стать причиной его гибели. В соответствии с этим, такое явление требует не только тщательного мониторинга за течением гестации со стороны врача, но и следования всем рекомендациям со стороны матери.
Полезное видео
Инъекции иммуноглобулина при отрицательном резус-факторе во время беременности и после родов, последствия введения укола
Если у женщины, находящейся в положении, отрицательная группа крови, а малыш наследует отцовский положительный резус, присутствует риск резус-конфликта. Иммунитет матери расценивает плод как чужеродное тело и пытается его отторгнуть. Риск появления конфликта между резусами мамы и малыша с каждой беременностью повышается на 10%. При таких исходных данных женщинам часто предлагают инъекционно ввести иммуноглобулин. При каких показаниях нужен препарат и сколько уколов необходимо сделать?

С какой целью применяется и как действует иммуноглобулин?
Иммуноглобулин – это препарат, представляющий собой белковую фракцию и состоящий из антител, извлеченных из плазмы крови доноров. Существует два типа медикамента:
- Человеческий иммуноглобулин. Используется, когда человек сталкивается с инфекционной болезнью (герпесом, цитомегаловирусом и т. д.). Препарат для беременных применяется крайне редко – он необходим, если организм будущей матери не реагирует на антибактериальные средства или у нее есть угроза прерывания беременности. Цель использования медикамента – стимулировать иммунитет. Через несколько суток после проведения иммунизации у женщины появляется устойчивость к инфекциям.
- Антирезусный. Препарат колют беременным, когда между резусами крови матери и ребенка возникает конфликт.

Иммуноглобулин-антирезус (анти-Д) отличается от нормального человеческого тем, что включает антитела к антигенам положительного резус-фактора, а не к вирусам. Люди без медицинского образования часто принимают его за прививку, сравнивая с вакцинами, например, от гриппа или ветрянки. Однако отличия кардинальные: в составе медикамента содержатся антитела, синтезируемые иммунитетом, а не инактивированные возбудители болезни.
При введении матери антирезусного лекарства находящиеся в нем антитела заменяют клетки иммунитета, тем самым «обманывая» защитные силы ее организма. Положительные эритроциты, попадающие в кровь от ребенка, разрушаются, что предотвращает возникновение иммунного ответа и прерывание беременности. Своевременное применение препарата обеспечивает нормальный ход беременности и значительно уменьшает возможность появления гемолитической болезни у второго ребенка и последующих детей.
Показания к применению иммуноглобулина при беременности

Прямыми показаниями для применения сыворотки являются:
- противоположный показатель резуса у плода;
- угроза выкидыша;
- большой риск возникновения резус-конфликта;
- сахарный диабет;
- нарушение плацентарного барьера;
- отслоение плаценты;
- травмы брюшины;
- поздний токсикоз в тяжелой форме;
- внематочная беременность;
- «положительная» кровь у отца;
- аборт;
- инфекционные заболевания.

Противопоказания и побочные действия
Средство не назначается в ряде случаев:
- гиперчувствительность к медикаменту;
- сильная аллергия на любые препараты крови;
- отрицательный резус с сенсибилизацией и присутствием антител;
- положительный резус.

Если во время инъекции или вливания в вену соблюдены дозировка и скорость поступления лекарства, серьезных побочных эффектов не будет. В течение часа наблюдаются:
- недомогание;
- головная боль;
- озноб;
- незначительное увеличение температуры.
Иммуноглобулин нормально переносится пациентками, но иногда женщину могут беспокоить:
- кашель;
- тошнота и рвотные позывы;
- одышка;
- гипертермия в месте введения иглы;
- обильное слюноотделение и потоотделение;
- боль в груди и желудке;
- аллергия;
- слабость;
- ломота в суставах, как при гриппе;
- гиперемия лица.

Способы применения иммуноглобулина
Иммуноглобулин вводится дважды: на 28 неделе беременности и сразу после родов. Это позволяет предотвратить появление конфликта резусов матери и малыша, когда женщина снова забеременеет. Препарат вводят внутримышечно и путем внутривенного вливания. Способ применения определяется дозировкой, состоянием иммунитета, а также тем, как организм будущей матери переносит данное вещество.
При беременности
Введение средства проводится после сдачи будущей матерью анализа на антитела к Д-антигену. Если у нее появляется угроза выкидыша, врач на 7 месяце беременности делает укол иммуноглобулина в стандартной дозировке, а второе вливание понадобится уже после родов. Препарат сохраняет активность в организме на протяжении 3-х месяцев. Иногда сроки проведения процедуры значительно смещаются:
- В 1 триместре укол делают при риске выкидыша или вынужденном аборте.
- При травме брюшины на 13–18 неделе или амниоцентезе возможны роды раньше срока, кровоизлияние или образование гематомы, поэтому показано применение препарата. Повторно его назначают на 26–28 неделе. В случае обширной гематомы лекарство вводится ежемесячно вплоть до родов.
Перед применением препарата его 2 часа согревают при температуре 18–20°C. Для инъекции выбирают крупную мышцу (ягодицу, плечо), куда специальным шприц-тюбиком медленно вводят сыворотку. После процедуры пациентка должна около часа находиться под присмотром медиков, чтобы они могли оценить реакцию ее организма на медикамент.
После родов
Перед родами женщину предупреждают о том, что может понадобиться повторное использование препарата. Показанием для процедуры является положительный резус у родившегося ребенка. В противном случае необходимость в лекарстве отпадает.
Медикамент рекомендуется вводить на протяжении 72 часов после родов, лучше как можно раньше. Если в родзале провели проверку, и у ребенка были обнаружены антигены, укол делают незамедлительно. При первом вынашивании плода риск резус-конфликта ниже, а при втором и всех последующих – выше, поэтому использование медикамента дает возможность избежать осложнений в будущем. Также иммуноглобулин вводится после внематочной беременности, ее искусственного прерывания, выкидыша, смерти ребенка при родах и отслоения плаценты при сложном родоразрешении.
Дозировка корректируется в зависимости от того, сколько «чужих» эритроцитов (клеток крови малыша) попало в кровоток матери. Стандартная доза (200–300 мкг) увеличивается в 1,5–2 раза при кесаревом сечении или ручном отслоении плаценты.

Если лекарство не было введено, то спустя три дня женщине необходимо сдать анализ на антитела. Их наличие может негативно сказаться на ребенке, вследствие чего врачи порекомендуют перевести его с грудного молока на смеси.
Последствия для будущей мамы
Иммуноглобулин используется для поддержки состояния женщин с осложненным течением беременности с 1968 года, и до сих пор не было зафиксировано случаев тяжелых реакций на медикамент. Однако при его применении все же возможны негативные последствия:
- Побочные эффекты в виде покраснения кожи, гиперемии появляются нечасто и проходят в течение суток. Серьезным последствием введения медикамента является анафилактический шок, но такие случаи фиксируются крайне редко. При возникновении острой аллергической реакции медиками незамедлительно оказывается первая помощь.
- Заражение тяжело излечимыми или неизлечимыми инфекциями. Применение вытяжек из крови доноров несет угрозу попадания в организм женщины вирусов гепатита или ВИЧ. Однако производители медикамента утверждают, что перед его созданием доноры тщательно проверяются, а сыворотка проходит многоэтапную очистку, что практически нивелирует все риски. Возможность заражения составляет 1:10000.
- Возможность передозировки. При соблюдении инструкций производителя относительно расчета количества препарата рисков для беременной нет. При попадании в кровь женщины 15 мл «чужих» эритроцитов вводится 300 мкг медикамента. Дозировку специалисты определяют, используя метод подсчета количества красных кровяных телец Кляйхауэра и Бетке.

Профилактика резус-конфликта
Если женщина с отрицательным резусом заранее планирует беременность, ей нужно попросить отца будущего малыша пройти обследование, чтобы предотвратить осложнения при вынашивании плода. Если она забеременела, необходимо:
- встать на учет к гинекологу до наступления срока 12 недель;
- вводить иммуноглобулин по назначенным специалистом срокам при «положительной» крови у отца;
- при отсутствии сенсибилизации использовать препарат во время всех беременностей.
Женщинам с отрицательной группой крови стоит соблюдать осторожность: по возможности избегать инвазивных процедур и не делать аборты. Вводить иммуноглобулин придется как при естественном прерывании беременности, так и при аборте. Даже если беременной введут иммуноглобулин, врач ежемесячно будет давать ей направление для выявление антител в крови.
Резус-конфликт: причины и лечение
Многие будущие мамы наверняка слышали про резус-конфликт. Однако далеко не все понимают, что это за состояние, чем оно чревато для мамы и плода и кому его стоит опасаться.
Анна Каленова
Врач-гинеколог, г. Санкт-Петербург
В течение многих лет резус-конфликт при беременности был загадкой для акушеров и причиной многих, как тогда казалось, необъяснимых проблем с беременностью и гемолитической болезни новорожденных (состояние, когда у плода разрушаются красные клетки крови – эритроциты, переносящие кислород). И лишь примерно 60 лет назад с помощью макаки-резуса ученые открыли в эритроцитах (красных клетках крови) человека систему белков, которые и являлись основной причиной несовместимости мамы и плода. Эти белки-антигены и получили название системы – резус. Позже было доказано, что именно несовместимость крови мамы и плода по этим антигенам приводит к гемолитической болезни новорожденных.
Для начала стоит понять, что такое резус-фактор, у кого он есть и при каких условиях становится проблемой для развивающегося малыша.
Что такое резус-фактор?
Это особый белок, который располагается на поверхности эритроцитов. Он обнаруживается практически у всех людей – они считаются резус-положительными, и только у 15% белого населения его нет, эта немногочисленная группа является резус-отрицательной. Резус-фактор обозначается двумя латинскими буквами – Rh – и знаками плюс и минус.
Наличие резус-фактора не является болезнью, так же как и его отсутствие, это просто одна из характеристик крови. Так же как и все мы отличаемся по группам крови.

Почему возникает резус-конфликт?
Резус-конфликт возникает, если резус-отрицательная женщина беременна резус-положительным плодом. В таком случае в поздние сроки беременности фрагменты резус-положительных эритроцитов плода проникают в кровоток мамы, воспринимаются как чужеродные и вызывают защитную реакцию ее организма, суть которой заключатся в образовании антирезусных антител. Вот они-то, проникая обратно к малышу через плаценту, и могут вызывать разрушение эритроцитов его крови. Этот процесс носит название гемолиз. При разрушении эритроцитов в крови плода в больших количествах начинает образовываться билирубин. Он обладает токсическим действием. Количество билирубина в крови малыша помогает определить тяжесть резус-конфликта.
Разрушающее действие резус-положительных эритроцитов плода возникает не сразу. Сначала в крови резус-отрицательной женщины образуются антирезусные иммуноглобулины М, это означает, что она беременна резус-положительным ребенком и произошло так называемое знакомство двух организмов, в результате которого чувствительность клеток и тканей организма мамы повышается (этот процесс называется сенсибилизацией). Пока это еще не резус-конфликт, так как иммуноглобулины М не способны проникать через плаценту из-за своих больших размеров и, соответственно, не могут навредить растущему плоду. Затем примерно через 8–9 недель, а у некоторых женщин и через 6 месяцев, появляются иммуноглобулины G. Это значит, что сенсибилизация произошла и теперь возможен резус-конфликт, так как эти иммуноглобулины не такие большие и уже могут проникнуть обратно от мамы к малышу через плаценту. После 28 недель беременности кровоток между женщиной и плодом усиливается, что приводит к увеличению количества антирезусных антител в организме малыша и усилению их повреждающего действия. Они вызывают склеивание эритроцитов плода, что без должного лечения может привести к такому тяжелому осложнению, как гемолитическая болезнь новорожденных.
В дальнейшем при повторной беременности резус-положительным плодом организм мамы сразу начинает вырабатывать иммуноглобулин G, и это является причиной более раннего начала резус-конфликта и более сильного его проявления.

Факторы риска развития резус-конфликта
Если у будущей мамы резус-фактор отрицательный, а у папы ребенка – положительный, то факторами риска развития резус-конфликта будут:
- вторая и последующие беременности от данного партнера – как маточные, так и внематочные;
- выкидыши и аборты от данного партнера;
- артериальная гипертония у будущей мамы;
- кесарево сечение, проведенное в предыдущую беременность, и связанные с беременностью инвазивные гинекологические манипуляции: прерывание беременности, внематочные беременности, выкидыши, проведенные без введения антирезусного иммуноглобулина.
Диагностика
Диагностика при резус-конфликте направлена не только на выявление этого состояния, но и на оценку состояния малыша. Какие же исследования нужно будет проходить будущей маме?
Определение резус-фактора и группы крови. Всем беременным женщинам при постановке на учет, независимо от того, какая это по счету беременность, проводят обследование на группу крови и резус-фактор.
Определение антирезусных антител. Этот анализ проводят при постановке на учет всем будущим мамам, резус-отрицательным женщинам дают повторное направление на данный анализ на сроке 18–20 недель, независимо от резус-фактора партнера. Если партнер имеет резус-положительную кровь, определение антирезусных антител повторяют ежемесячно до 32 недель беременности (начиная с 18–20 недель), с 32 до 35 недель беременности анализ проводят дважды в месяц, с 35-й недели беременности – еженедельно, чтобы определиться с тактикой родоразрешения. Наличие данных антител в большом количестве (или, как говорят врачи, титре) и/или их быстрое и массивное нарастание указывают на наличие резус-конфликта. В таких случаях беременную женщину наблюдают совместно с врачами перинатального центра, куда ей дают направление в женской консультации.
Ультразвуковое исследование плода на сроке 18–20 недель беременности. Резус-конфликт можно заподозрить по следующим УЗИ-признакам:
- отечность и скопление жидкости в полостях плода;
- неестественная поза плода – так называемая поза Будды, когда в связи с большим количеством жидкости в животике малыш вынужден развести ножки в стороны;
- двойной контур головки;
- утолщение плаценты.
Последующие ультразвуковые исследования плода проводятся обычно в динамике для оценки состояния малыша в 24–26, 30–32 и 34–36 недель.

Доплерометрия и кардиотокография также позволяют понять, как чувствует себя малыш и нуждается ли он в активных лечебных мероприятитях.
По показаниям проводятся инвазивные методы диагностики:
Амниоцентез – это исследование, когда через прокол в плодных оболочках берется небольшое количество околоплодных вод на анализ, чтобы определить уровень билирубина.
Кордоцентез – это исследование, когда через прокол пуповины берется небольшое количество крови плода для определения количества билирубина.
Осложнения резус-конфликта
Почему врачи уделяют так много внимания резус-фактору будущей мамы? Дело в том, что резус-конфликт может неблагоприятно отразиться на течении беременности и состоянии плода. Он опасен следующими осложнениями:
- невынашивание беременности;
- развитие гемолитической болезни новорожденных (ГБН) – наиболее частое осложнение резус-конфликта. Болезнь может протекать в трех разных формах: отечной, желтушной и анемической. Самая опасная форма ГБН – отечная, так как отек мешает нормально работать органам малыша. Таким деткам часто требуются реанимационные мероприятия сразу после рождения и длительное лечение. На втором месте по опасности – желтушная форма, так как большое количество билирубина повреждает органы малыша – мозг, почки. И на третьем месте – анемическая форма, которая не так опасна, но требует контроля и восстановления уровня гемоглобина;
- внутриутробная гипоксия (кислородное голодание) плода.
Однако будущим мамам не надо расстраиваться и паниковать, ведь в настоящее время благодаря действиям медиков в 90–97% случаев осложнений резус-конфликта удается избежать.
При первой беременности риск развития резус-конфликта составляет примерно 10%, при повторных беременностях этот риск остается прежним, если антител не было выявлено, или возрастает с каждой последующей беременностью, если антитела вырабатывались. Рост риска зависит от того, как протекала беременность, каков был титр (количество) антител и была ли проведена вакцинация. После прерывания беременности или выкидышей у резус-отрицательной женщины, беременной резус-положительным плодом, риск развития резус-конфликта составляет примерно 3–5%.
Ведение беременности при резус-конфликте
Главная цель врача-гинеколога – предотвратить развитие осложнений, так как вылечить сам резус-конфликт невозможно.
Поскольку основная причина страдания малыша при резус-конфликте – гипоксия, то именно на ее устранение и направлено большинство манипуляций и препаратов. Основная задача женщины – максимально точно выполнять все рекомендации своего доктора. Ведь только так можно избежать тяжелых последствий для этой и, что немаловажно, для последующих беременностей.

Если в крови будущей мамы обнаружены антирезусные антитела, то необходимо провести лечение, которое предупредит увеличение их количества. Для этого используют неспецифические и специфические методы.
К неспецифицеским относят средства, направленные на укрепление сосудов плаценты, что помогает уменьшить количество антител, проникающих через нее к плоду. Это витаминотерапия, кислородотерапия, сеансы УФ-облучения, плазмаферез.
Специфическое лечение заключается во введении антирезусного иммуноглобулина. Этот препарат предотвращает сенсибилизацию (повышение чувствительности) резус-отрицательной женщины резус-положительными эритроцитами плода. Вводят его дважды – на 28-й неделе беременности и после родов при условии, что ребенок родился с положительным резус-фактором. Чтобы добиться защитного эффекта, сделать это необходимо в течение 48, максимум 72 часов после родов. Стоит помнить, что низкий уровень антирезусных антител в крови мамы не является причиной для отказа от вакцинации. Ведь введение антирезусного иммуноглобулина помогает значительно снизить осложнения резус-конфликта при последующих беременностях, но не исключает резус-конфликт в принципе. И в некоторых случаях может потребоваться повторная вакцинация. Также резус-отрицательной женщине требуется вакцина при абортах, переливании крови, акушерских инвазивных манипуляциях.
Как помочь малышу при резус-конфликте?
На данный момент существует только один метод с доказанной лечебной эффективностью – внутриутробное переливание крови. Оно применяется с 1963 года при тяжелых формах резус-конфликта – водянке плода, выраженной гипоксии и неэффективности вышеперечисленных методов. На данный момент техника процедуры полностью отработана, а риск осложнений очень сильно снизился. Внутриутробное переливание крови проводится под контролем УЗИ через небольшой прокол в мамином животе. В пуповину вводят эритроцитарную массу, которая позволяет снять внутриутробное кислородное голодание плода. Исследования показали, что большинство деток, перенесших внутриутробное переливание крови, растут и развиваются нормально.
Последующие беременности после резус-конфликта
Многих женщин, планирующих во второй раз стать мамой, волнует вопрос: если первая беременность протекала с резус-конфликтом, значит ли это, что в следующий раз стоит ожидать такого же развития событий? Нет, это не так. Но для того, чтобы все было хорошо, необходимы следующие условия:
- Конечно, было бы идеально, если бы женщина с отрицательным резус-фактором забеременела резус-отрицательным ребенком. Но на этот фактор мы, к сожалению, повлиять не можем.
- Своевременное введение антирезусного иммуноглобулина при первой и нынешней беременности – либо на 28-й неделе беременности, либо в течение 48–72 часов после.
- Отказ от абортов и переливаний крови без использования антирезусного иммуноглобулина.
- Соблюдение всех назначений своего лечащего врача.
Роды при резус-конфликте
Роды являются основным «лечением» резус-конфликта. После разрыва цепочки мать – плод организм женщины перестает передавать малышу антирезусные антитела, что дает возможность организму крохи восстановиться. Однако это происходит не сразу, так как антитела присутствуют в крови новорожденного еще несколько дней. Большинство родов при резус-конфликте проходят естественным путем. Но в некоторых случаях проводится кесарево сечение, поскольку такой вариант родоразрешения считается более щадящим для плода, когда малыш страдает от недостатка кислорода и ослаблен.
Показанием для преждевременного родоразрешения при резус-конфликте является ухудшение состояния плода и степень зрелости его легких.
Грудное вскармливание при резус-конфликте
Безусловно, вопрос, можно ли кормить малыша грудью при резус-конфликте, волнует очень многих мам. Однако до сих пор у специалистов нет единого мнения на этот счет. По последним рекомендациям, грудное вскармливание возможно через несколько дней после родов (обычно через 3–5 дней), пока большинство антител не будут выведены из организма мамы, а до начала кормлений рекомендуется сцеживать молоко для становления лактации.
Некоторые специалисты считают, что не нужны вообще никакие ограничения для грудного вскармливания. На самом деле все индивидуально и зависит от состояния как мамы, так и малыша после родов.
В заключение хочется отметить, что на данный момент благодаря развитию медицины и контролю врачей за течением беременности сопровождающейся резус-конфликтом, вполне возможно выносить и родить здорового малыша.
Можно ли определить резус-фактор плода?
Конечно, было бы удобно знать, какой резус-фактор у будущего малыша – ведь сразу станет понятно, надо ли будущей маме регулярно сдавать кровь на наличие антител и есть ли необходимость вводить антирезусный иммуноглобулин. Если у резус-отрицательной мамы, малыш тоже окажется с резус-отрицательным фактором крови, то все эти меры предосторожности будут не нужны. Однако еще совсем недавно определить это безопасным для развивающегося ребенка и общедоступным способом было нельзя. Но в настоящий момент такая возможность у будущих мам появилась – можно определить резус-фактор ребенка по крови мамы методом ПЦР. Метод основан на том, что во время беременности ДНК ребенка попадает в кровоток мамы, что и позволяет определить ДНК-резус будущего малыша. Данное обследование можно проводить начиная с 12-й недели беременности.


