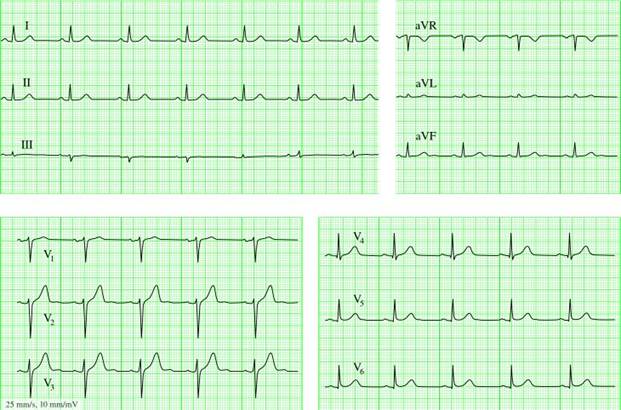
ЭКГ для определения ЭОС, расшифровка показателей, нормы и отклонения

Электрическая ось сердца (ЭОС) – это первые слова, которые видит каждый человек, имеющий на руках расшифровку кардиограммы. Когда рядом с ними специалист дописывает, что ЭОС в нормальном положении, исследуемому нечего переживать о своем здоровье. Но что делать, если ось принимает другое положение или имеет отклонения?
Что такое ЭОС?
Не секрет, что сердце постоянно работает и вырабатывает электрические импульсы. Место их образования – синусовый узел, из которого они при нормальном раскладе проходят такой путь:
В итоге движение является электрическим вектором со строго обозначенным движением. Электрическая ось сердца и представляет проекцию импульса на переднюю плоскость, находящуюся в вертикальном положении.
Размещение оси рассчитывается разделением на градусы круга, очерченного вокруг треугольника. Направление вектора дает специалисту примерное понятие расположения сердца в груди.
 ЭОС
ЭОС
Понятие нормы ЭОС
Положение ЭОС зависит от:
- Скорости и правильности движения импульса по сердечным системам.
- Качества сокращений миокарда.
- Состояния и патологий органов, влияющих на функциональность сердца.
- Состояние сердца.
Для человека, не страдающего от серьезных заболеваний, характерна ось:
- Вертикальная.
- Горизонтальная.
- Промежуточная
- Нормальная.
Нормальное положение ЭОС – располагается по Дьеду по координатам 0 – +90º. У большинства людей вектор проходит предел +30 – +70º и направляется влево и вниз.
При промежуточном положении вектор проходит в пределах +15 – +60 градусов.
По ЭКГ специалист видит, что положительные зубцы длиннее на втором, aVF и aVL отведениях.
Правильное размещение ЭОС у детей
Малютки имеют сильное отклонение оси в правую сторону, которая на протяжении первого года жизни переходит в вертикальную плоскость. Данная ситуация имеет физиологическое объяснение: правая часть сердца «перегоняет» левую в весе и выработке электрических импульсов. Переход оси в норму связано с развитием ЛЖ.
Детские нормы ЭОС:
- До года – прохождение оси между +90 – +170 градусами.
- От года до трех лет – вертикальная ЭОС.
- 6-16 – стабилизация показателей к нормам взрослых.
Измерение показателей электрокардиографией
Признаки ЭКГ при анализе ЭОС определяются правограммой и левограммой.
Правограмма – это нахождение вектора между показателями 70-900. На электрокардиографии оно продемонстрировано длинными зубцами R в группе QRS. Вектор третьего отведения больше, чем зубец второго. Для первого отведения считается нормой группа RS, где глубина S превышает высоту R.
 Правограмма
Правограмма
Левограммой на ЭКГ называется угол альфа, проходящий между показателями 0-500. Электрокардиография помогает определить, что для обычного отведения первой группы QRS характерно выражение R-типа, но уже в третьем отведении она имеет форму S-типа.
 Левограмма
Левограмма
Почему возникает отклонение
Когда ось отклонена влево, это значит, что у исследуемого присутствует гипертрофия левого желудочка.
К причинам, вызывающим недуг, относят:
- Гипертонию. Особенно в случаях частого повышения АД.
- Болезни ишемического характера.
- Сердечную недостаточность хронического характера.
- Кардиомиопатию. Этот недуг представляет собой рост сердечной мышцы в массе и расширения ее полостей.
- Патологию аортального клапана. Они бывают врожденными или приобретенными. Провоцируют нарушения кровотока и перезагрузку ЛЖ.
Важно! Очень часто гипертрофия обостряется у людей, которые много времени тратят на разноплановые спортивные нагрузки.
При сильном отклонении оси вправо у человека может быть гипертрофия ПР, которая вызвана:
- Высоким давлением в артерии легких, из-за которого возникает бронхит, астма и эмфизема.
- Патологические недуги трикуспидального клапана.
- Ишемия.
- Недостаточность сердца.
- Блокировка задней ветки узла Гиса.
 ЭКГ при «легочном сердце»
ЭКГ при «легочном сердце»
Вертикальное положение ЭОС
Для вертикального расположения характерен диапазон +70 – +90º. Характерна для высоких, худощавых людей с узкой грудиной. По анатомическим показателям при таком телосложении сердце будто «висит».
На электрокардиограмме высочайшие позитивные вектора наблюдаются в aVF, негативные – в aVL.
Горизонтальное положение ЭОС
При горизонтальном положении вектор проходит между +15 – -30º. Чаще всего наблюдается у людей с гиперстеническим телосложением: небольшой рост, широкая грудь, лишний вес. С анатомической точки зрения в таком случае сердце расположено на диафрагме.
На кардиограмме в aVL проявляются высочайшие позитивные зубцы, а в aVF – негативные.
 Горизонтальное положение ЭОС
Горизонтальное положение ЭОС
Отклонение ЭОС влево
Отклонением электрической оси в левую сторону называется расположение вектора в пределе 0 – -90º. Расстояние до -30º в некоторых случаях идет как норма, но малейшее превышение показателя может расцениваться как симптом серьезного заболевания. У некоторых людей такие показатели провоцирует глубокий выдох.
Важно! У женщин смена координат нахождения сердца в груди может быть спровоцирована беременностью.
Причины, из-за которых происходит отклонение оси влево:
- Гипертрофия ЛЖ.
- Нарушение или блокирование пучка Гиса.
- Инфаркт миокарда.
- Миокардиодистрофия.
- Сердечные пороки.
- Нарушение сокращений СМ.
- Миокардит.
- Кардиосклероз.
- Кальциевые накопления в органе, блокирующие нормальное сокращение.
Эти недуги и патологии могут спровоцировать увеличение массы и размеров ЛЖ. Из-за этого зубец с этой стороны длиннее, в результате чего происходит отклонение электрической оси влево.
Причины отклонения ЭОС вправо
Отклонение оси вправо фиксируется при ее прохождении между +90 – +180º. Провоцировать данное смещение могут:
- Поражение ПЖ инфарктом.
- Одновременное протекание ИБС и гипертонии – они с удвоенной силой истощают сердце и провоцируют недостаточность.
- Легочные заболевания хронического характера.
- Неправильный проход электрических импульсов по правому ответвлению пучка Гиса.
- Легочная эмфизема.
- Сильная нагрузка на ПЖ, вызванная непроходимостью легочной артерии.
- Декстрокардия.
- Митральный сердечный порок, который провоцирует легочную гипертензию и стимулирует работу ПЖ.
- Тромботический блок кровотока в легких, что вызывает дефицит органа в крови и перегружает всю правую сторону сердца.
Из-за этих патологий на электрокардиографии специалист устанавливает, что ЭОС отклонена вправо.
 Отклонение ЭОС вправо
Отклонение ЭОС вправо
Что делать при отклонении оси?
Если у вас обнаружили патологическое отклонение оси, специалист обязан прибегнуть к новым исследованиям. Каждый недуг, провоцирующий смещение ЭОС, сопровождается несколькими симптомами, которые требуют тщательного анализа. Чаще всего прибегают к ультразвуковой диагностике сердца.
В заключение
Определение электрической оси сердца – всего лишь методика, позволяющая понять расположение сердца и продиагностировать его на наличие патологий и недугов. Заключение по ней может проводить только квалифицированный специалист, поскольку не всегда отклонение означает наличие проблем с сердцем.
Кардиограмма сердца (ЭКГ)
В последнее время медицинские исследования показали, что заболевания сердца стали более распространены во всем мире, и их число с каждым годом только возрастает. Исследования показали, что большой процент сердечных заболеваний связан с неправильным образом жизни, например употребление алкоголя, курение, частые стрессовые ситуации так же отрицательно влияют на здоровье, нельзя исключать и инфекционные патологии. Для постановки правильного диагноза и выявления причин возникновения заболевания необходима своевременная диагностика.

На сегодняшний день самым надежным и проверенным методом диагностики считается электрокардиограмма (ЭКГ). Благодаря этому методу диагностики и его расшифровке можно обнаружить даже незначительные патологические изменения в работе сердца. Как делают ЭКГ, что показывает ЭКГ, как расшифровать кардиограмму, какие показания к ее проведению в этом и многом другом необходимо разобраться.
Особенности электрокардиограммы у пациентов
Сердце исполняет роль электрического генератора в нашем организме. Ткани тела также имеют отличную электропроводимость, это дает возможность использовать электроды и отслеживать работу сердца. Данная диагностика носит название электрокардиограмма. Кардиограмма сердца – это диагностический метод исследования, который отражает функционирование сердечной мышцы в обычной обстановке. Представляет собой графическое изображение, в форме кривой, которое фиксируется на бумаге и дисплее. Эта работа выполняется при помощи аппарата – электрокардиографа. ЭКГ — самая доступная и безопасная диагностика сердца, подходит как для взрослых, так и детей. Более того, ЭКГ разрешено проводить во время беременности, поскольку эта процедура совершенно безопасна для беременной женщины и будущего ребенка. Обследовать сердце врачи рекомендуют после 40 лет раз в год, а в более пожилом возрасте и людям с сердечными заболеваниями через каждые 3-4 месяца. Снять ЭКГ можно практически в любой клинике, где имеется необходимая аппаратура.
Благодаря электрокардиограмме и ее расшифровке можно определить такие показатели у пациентов:
- состояние структуры, вызывающей сокращение мышцы сердца;
- частоту сердечных сокращений и сердечный ритм;
- обследовать действие проводящих путей сердца;
- оценить коронарное кровоснабжение сердечной мышцы, увидеть рубцовые изменения;
- диагностировать сердечные заболевания.
Помимо электрокардиограммы, существует несколько дополнительных методик это: суточное мониторирирование, ЭКГ с нагрузкой, чрезпищеводное ЭКГ. Эти дополнительные методы позволят вовремя диагностировать патологические нарушения в сердце человека.
Основные показания к проведению электрокардиограммы

Назначают электрокардиограмму при следующих показаниях:
- заболевания сердца, в том числе изменения ритма и проводимости;
- патологические нарушения сосудистой системы;
- контроль при лечении кардиологических заболеваний, а также после хирургического вмешательства;
- обследование пациентов с высоким уровнем сахара в крови, заболеваниями щитовидки и пр;
- плановый осмотр у подростков, детей и людей старшего возраста.
Противопоказаний к проведению ЭКГ не имеется, затрудненной будет процедура только лишь у пациентов с травмированной грудной клеткой. Больным с острым инфарктом, ишемической болезнью сердца и другими тяжелыми патологическими изменениями запрещена ЭКГ с нагрузкой.
Подготовка к исследованию и его проведение
Сколько бы ни говорили, что электрокардиограмма не требует особой подготовки, однако это вовсе не так. Техника проведения ЭКГ, должна соответствовать всем правилам и предписаниям. Для того чтобы получить достоверные результаты, перед тем как будет проводиться плановая регистрация, пациентам необходимо соблюдать несколько простых правил:
- Избегать стрессовых ситуаций и сильных переживаний.
- Отказаться от непосильных физических упражнений и тяжелого труда.
- При проведении процедуры в утренние часы, лучше всего не завтракать или же ограничиться совсем незначительным перекусом.
- Взрослым также следует отказаться от употребления алкоголя и желательно не курить перед обследованием.
- Еще необходимо помнить, что нужно ограничить употребление жидкости, крепкого чая и кофе.
- В день процедуры нежелательно пользоваться кремами, гелями и другими косметическими средствами, поскольку это может отрицательно сказаться на соприкосновении кожи с электродами.
Перед процедурой необходимо снять верхнюю одежду, чтобы была открыта грудная клетка, также полагается оголить голени. Места крепления электродов протирают спиртом и наносят гель, затем закрепляют манжетки и присоски на область груди, щиколоток и рук. Проводят запись электрокардиограммы в горизонтальном положении. Процедура длится около 10 минут, через 10-15 минут можно получить расшифровку с результатами обследования.
Расшифровка электрокардиограммы

Для того чтобы понять заключение ЭКГ и разобраться в ее расшифровке следует понять из каких элементов она состоит. Электрокардиограмма складывается из зубцов, интервалов и сегментов.
Зубцы – это выпуклые и вогнутые линии на отображении ЭКГ. Выделяется несколько видов зубцов, которые отвечают за определенный отдел сердца.
- Зубцы Р – это сокращения предсердий.
- Зубцы Q R S – отражают состояние сокращения желудочков.
- Зубец Т – показывает их расслабление.
- Зубец U – отображается редко и носит не постоянный характер.
Чтобы в заключении понять, где зубцы отрицательные, а где положительные, следует посмотреть на их направление. Если они обращены вниз, значит отрицательные, когда вверх – положительные.
Сегменты представляют собой отрезок прямой лини, которые соединяют между собой зубцы.
Интервал – это определенный участок из зубцов и сегмента.
В заключении электрокардиограммы определяют нормативы и фиксируют все изменения в работе органа. Расшифровка кардиограммы оценивает такие показатели:
- Сердечный ритм. Нормальным результатом у здорового человека частота сердечных сокращений считается 60-80 ударов в минуту, ритм должен быть синусовый. Если же имеются отклонения, как высокий, так и низкий норматив, то такое состояние чаще всего говорит о наличии нарушений.
- Расчет интервалов отображает продолжительность сокращения систол. Значение интервалов рассчитывают по специальной формуле. Когда наблюдается удлинение интервала, возможны подозрения на миокардит, ИБС, развитие ревматизма. При укороченном интервале диагностируют гиперкальцемию.
- Положение электрической оси (ЭОС). Электрическая ось (ЭОС) дает характеристику положению сердца, норма оси 30-70 градусов. Расчет ЭОС производят от изолинии и по высоте зубцов. Если отведение осей вправо, то возможны изменения функции правого желудочка, когда отведения ЭОС влево, то чаще всего это говорит о гипертрофии правого желудочка. При нормальной кардиограмме зубец R выше зубца S.
- Сегмент ST. Данный сегмент отображает время восстановления деполяризации сердечной мышцы. Когда сегмент ST у человека расположен на средней линии, то это норма. Если же подъем ST выше изолинии, то чаще всего диагностируют ишемию. При незначительном подъеме ST возможно развитие тахикардии. При стенокардии подъем сегмента ST может наблюдаться только в период приступа. Специалисты утверждают, что при оценке данного сегмента важен не только его подъем, а и продолжительность.
- Изучение комплекса QRS. Если в расшифровке его ширина не превышает больше 120 мс, то такое состояние является нормальным.
- Немаловажное значение в расшифровке ЭКГ уделяют действию интервала QT. Показатель интервал QT во многом обусловлен возрастом и полом пациента, например у малышей, он значительно меньше. Интервал QT – это время от начала комплекса QRT до конца зубца. В норме его значение равняется 0, 35- 0, 44 с. Частыми нарушениями считаются его удлинения. Если нарушены удлинения интервала QT, то это одна из причин серьезных желудочковых нарушений.
- Таким образом, норма ЭКГ у человека при заключении специалистов должна соответствовать таким показателям: зубцы Q и S – отрицательные, P, T, R – положительные, ритм синусовый от 60 до 80 ударов в минуту. Подъем зубца R больше чем S, комплекс QRS не превышает 120 мс. Когда значение ЭКГ имеет хоть какие-либо изменения, то зачастую это свидетельствует о начале развития патологического процесса. Если же изменения значительные и плохая кардиограмма, то необходимо незамедлительное обращение к врачам.
Особенности электрокардиограммы у детей

ЭКГ очень часто проводится не только у взрослых, но и у детей, поскольку изменения в работе сердца могут наблюдаться уже с самого юного возраста. Техника проведения процедуры ничем не отличается, а вот расшифровка ЭКГ имеет свои особенности и намного сложнее, так как это связанно с возрастными особенностями детского организма. В связи с этим существует специальная таблица, по которой проводят расшифровку ЭКГ у малышей. Нормальная электрокардиограмма у детей должна отражать следующие показатели:
- ЧСС до 3 лет в норме 110 ударов минуту, от 3 до 5 – 100, в подростковом возрасте – 60-90;
- Показатель QRS – от 0,6 до 0, 1с;
- Норматив для зубца Р не выше 0, 1 с;
- Интервал Q-T не должен превышать 0,4 с;
- P-Q – в норме должно соответствовать 0, 2 с;
- Электрические оси (ЭОС) должны быть неизмененные;
- Ритм – синусовый.
ЭКГ при беременности
В период беременности женский организм работает иначе, в том числе увеличивается и нагрузка на сердце, поэтому возможны различные изменения в работе сердца, особенно на раннем сроке. В связи с этим ЭКГ при беременности является обязательной процедурой, которую женщины могут пройти на любом сроке без опасения за здоровье будущего ребенка. При электрокардиограмме у беременных женщин допускаются единичные экстрасистолы и незначительная тахикардия сердца, также возможно изменение в положении сердца, то есть ось (ЭОС) равняется 70- 90 градусам. Если же в заключении ЭКГ при беременности обнаружены какие-либо другие изменения и имеется плохое ЭКГ, то в обязательном порядке назначается дополнительное обследование и при необходимости госпитализация.
На сегодняшний день сделать ЭКГ стало значительно проще, это можно провести даже в домашних условиях, вызвав бригаду скорой помощи. Однако необходимо помнить, что электрокардиограмма и ее расшифровка должна осуществляться только специалистами в данной области.
Анализ ЭКГ
Общая схема расшифровки ЭКГ
- Проверка правильности регистрации ЭКГ.
- Анализ сердечного ритма и проводимости:
- оценка регулярности сердечных сокращений,
- подсчет частоты сердечных сокращений (ЧСС),
- определение источника возбуждения,
- оценка проводимости.
- Определение электрической оси сердца.
- Анализ предсердного зубца P и интервала P – Q.
- Анализ желудочкового комплекса QRST:
- анализ комплекса QRS,
- анализ сегмента RS – T,
- анализ зубца T,
- анализ интервала Q – T.
- Электрокардиографическое заключение.
1) Проверка правильности регистрации ЭКГ
В начале каждой ЭКГ-ленты должен иметься калибровочный сигнал — так называемый контрольный милливольт. Для этого в начале записи подается стандартное напряжение в 1 милливольт, которое должно отобразить на ленте отклонение в 10 мм. Без калибровочного сигнала запись ЭКГ считается неправильной. В норме, по крайней мере в одном из стандартных или усиленных отведений от конечностей, амплитуда должна превышать 5 мм, а в грудных отведениях — 8 мм. Если амплитуда ниже, это называется сниженный вольтаж ЭКГ, который бывает при некоторых патологических состояниях.
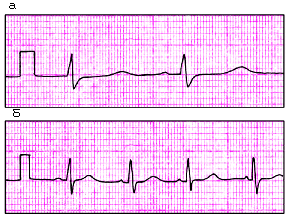
Контрольный милливольт на ЭКГ (в начале записи).
2) Анализ сердечного ритма и проводимости:
- оценка регулярности сердечных сокращений
Регулярность ритма оценивается по интервалам R-R. Если зубцы находятся на равном расстоянии друг от друга, ритм называется регулярным, или правильным. Допускается разброс длительности отдельных интервалов R-R не более ± 10% от средней их длительности. Если ритм синусовый, он обычно является правильным.
- подсчет частоты сердечных сокращений (ЧСС)
На ЭКГ-пленке напечатаны большие квадраты, каждый из которых включает в себя 25 маленьких квадратиков (5 по вертикали x 5 по горизонтали). Для быстрого подсчета ЧСС при правильном ритме считают число больших квадратов между двумя соседними зубцами R – R.
При скорости ленты 50 мм/с: ЧСС = 600 / (число больших квадратов).
При скорости ленты 25 мм/с: ЧСС = 300 / (число больших квадратов).
На вышележащей ЭКГ интервал R-R равен примерно 4.8 больших клеточек, что при скорости 25 мм/с дает 300 / 4.8 = 62.5 уд./мин.
На скорости 25 мм/с каждая маленькая клеточка равна 0.04 c, а на скорости 50 мм/с — 0.02 с. Это используется для определения длительности зубцов и интервалов.
При неправильном ритме обычно считают максимальную и минимальную ЧСС согласно длительности самого маленького и самого большого интервала R-R соответственно.
- определение источника возбуждения
Другими словами, ищут, где находится водитель ритма, который вызывает сокращения предсердий и желудочков. Иногда это один из самых сложных этапов, потому что различные нарушения возбудимости и проводимости могут очень запутанно сочетаться, что способно привести к неправильному диагнозу и неправильному лечению. Чтобы правильно определять источник возбуждения на ЭКГ, нужно хорошо знать проводящую систему сердца.
СИНУСОВЫЙ ритм (это нормальный ритм, а все остальные ритмы являются патологическими).
Источник возбуждения находится в синусно-предсердном узле. Признаки на ЭКГ:
- во II стандартном отведении зубцы P всегда положительные и находятся перед каждым комплексом QRS,
- зубцы P в одном и том же отведении имеют постоянную одинаковую форму.
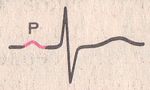
Зубец P при синусовом ритме.
ПРЕДСЕРДНЫЙ ритм. Если источник возбуждения находится в нижних отделах предсердий, то волна возбуждения распространяется на предсердия снизу вверх (ретроградно), поэтому:
- во II и III отведениях зубцы P отрицательные,
- зубцы P есть перед каждым комплексом QRS.
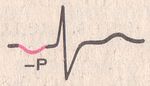
Зубец P при предсердном ритме.
Ритмы из АВ-соединения. Если водитель ритма находится в атрио-вентрикулярном (предсердно-желудочковом узле) узле, то желудочки возбуждаются как обычно (сверху вниз), а предсердия – ретроградно (т.е. снизу вверх). При этом на ЭКГ:
- зубцы P могут отсутствовать, потому что наслаиваются на нормальные комплексы QRS,
- зубцы P могут быть отрицательными, располагаясь после комплекса QRS.

Ритм из AV-соединения, наложение зубца P на комплекс QRS.
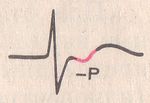
Ритм из AV-соединения, зубец P находится после комплекса QRS.
ЧСС при ритме из АВ-соединения меньше синусового ритма и равна примерно 40-60 ударов в минуту.
Желудочковый, или ИДИОВЕНТРИКУЛЯРНЫЙ, ритм (от лат. ventriculus [вентрИкулюс] – желудочек). В этом случае источником ритма является проводящая система желудочков. Возбуждение распространяется по желудочкам неправильными путями и потому медленее. Особенности идиовентрикулярного ритма:
- комплексы QRS расширены и деформированы (выглядят “страшновато”). В норме длительность комплекса QRS равна 0.06-0.10 с, поэтому при таком ритме QRS превышает 0.12 c.
- нет никакой закономерности между комплексами QRS и зубцами P, потому что АВ-соединение не выпускает импульсы из желудочков, а предсердия могут возбуждаться из синусового узла, как и в норме.
- ЧСС менее 40 ударов в минуту.

Идиовентрикулярный ритм. Зубец P не связан с комплексом QRS.
- оценка проводимости.
Для правильного учета проводимости учитывают скорость записи.
Для оценки проводимости измеряют:
- длительность зубца P (отражает скорость проведения импульса по предсердиям), в норме до 0.1 c.
- длительность интервала P – Q (отражает скорость проведения импульса от предсердий до миокарда желудочков); интервал P – Q = (зубец P) + (сегмент P – Q). В норме 0.12-0.2 с.
- длительность комплекса QRS (отражает распространение возбуждения по желудочкам). В норме 0.06-0.1 с.
- интервал внутреннего отклонения в отведениях V1 и V6. Это время между началом комплекса QRS и зубцом R. В норме в V1 до 0.03 с и в V6 до 0.05 с. Используется в основном для распознавания блокад ножек пучка Гиса и для определения источника возбуждения в желудочках в случае желудочковой экстрасистолы (внеочередного сокращения сердца).

Измерение интервала внутреннего отклонения.
3) Определение электрической оси сердца.
В первой части цикла про ЭКГ объяснялось, что такое электрическая ось сердца и как ее определяют во фронтальной плоскости.
4) Анализ предсердного зубца P.
В норме в отведениях I, II, aVF, V2 – V6 зубец P всегда положительный. В отведениях III, aVL, V1 зубец P может быть положительным или двухфазным (часть зубца положительная, часть – отрицательная). В отведении aVR зубец P всегда отрицательный.
В норме длительность зубца P не превышает0.1 c, а его амплитуда – 1.5 – 2.5 мм.
Патологические отклонения зубца P:
- Заостренные высокие зубцы P нормальной продолжительности в отведениях II, III, aVF характерны для гипертрофии правого предсердия, например, при “легочном сердце”.
- Расщепленный с 2 вершинами, расширенный зубец P в отведениях I, aVL, V5, V6 характерен длягипертрофии левого предсердия, например, при пороках митрального клапана.
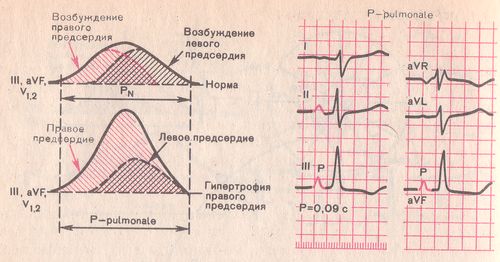
Формирование зубца P (P-pulmonale) при гипертрофии правого предсердия.
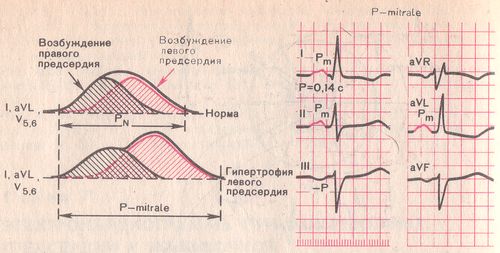
Формирование зубца P (P-mitrale) при гипертрофии левого предсердия.
Интервал P-Q: в норме 0.12-0.20 с.
Увеличение данного интервала бывает при нарушенном проведении импульсов через предсердно-желудочковый узел (атриовентрикулярная блокада, AV-блокада).
AV-блокада бывает 3 степеней:
- I степень – интервал P-Q увеличен, но каждому зубцу P соответствует свой комплекс QRS (выпадения комплексов нет).
- II степень – комплексы QRS частично выпадают, т.е. не всем зубцам P соответствует свой комплекс QRS.
- III степень – полная блокада проведения в AV-узле. Предсердия и желудочки сокращаются в собственном ритме, независимо друг от друга. Т.е. возникает идиовентрикулярный ритм.
5) Анализ желудочкового комплекса QRST:
- анализ комплекса QRS.
Максимальная длительность желудочкового комплекса равна 0.07-0.09 с (до 0.10 с). Длительность увеличивается при любых блокадах ножек пучка Гиса.
В норме зубец Q может регистрироваться во всех стандартных и усиленных отведениях от конечностей, а также в V4-V6. Амплитуда зубца Q в норме не превышает 1/4 высоты зубца R, а длительность – 0.03 с. В отведении aVR в норме бывает глубокий и широкий зубец Q и даже комплекс QS.
Зубец R, как и Q, может регистрироваться во всех стандартных и усиленных отведениях от конечностей. От V1 до V4 амплитуда нарастает (при этом зубец rV1 может отсутствовать), а затем снижается в V5 и V6.
Зубец S может быть самой разной амплитуды, но обычно не больше 20 мм. Зубец S снижается от V1 до V4, а в V5-V6 даже может отсутствовать. В отведении V3 (или между V2 – V4) обычно регистрируется “переходная зона” (равенство зубцов R и S).
- анализ сегмента RS – T
Cегмент S-T (RS-T) является отрезком от конца комплекса QRS до начала зубца T. Сегмент S-T особенно внимательно анализируют при ИБС, так как он отражает недостаток кислорода (ишемию) в миокарде.
В норме сегмент S-T находится в отведениях от конечностей на изолинии (± 0.5 мм). В отведениях V1-V3 возможно смещение сегмента S-T вверх (не более 2 мм), а в V4-V6 – вниз (не более 0.5 мм).
Точка перехода комплекса QRS в сегмент S-T называется точкой j (от слова junction – соединение). Степень отклонения точки j от изолинии используется, например, для диагностики ишемии миокарда.
- анализ зубца T.
Зубец T отражает процесс реполяризации миокарда желудочков. В большинстве отведений, где регистрируется высокий R, зубец T также положительный. В норме зубец T всегда положительный в I, II, aVF, V2-V6, причем TI > TIII, а TV6 > TV1. В aVR зубец T всегда отрицательный.
- анализ интервала Q – T.
Интервал Q-T называют электрической систолой желудочков, потому что в это время возбуждаются все отделы желудочков сердца. Иногда после зубца T регистрируется небольшойзубец U, который образуется из-за кратковременной повышеной возбудимости миокарда желудочков после их реполяризации.
6) Электрокардиографическое заключение.
Должно включать:
- Источник ритма (синусовый или нет).
- Регулярность ритма (правильный или нет). Обычно синусовый ритм является правильным, хотя возможна дыхательная аритмия.
- ЧСС.
- Положение электрической оси сердца.
- Наличие 4 синдромов:
- нарушение ритма
- нарушение проводимости
- гипертрофия и/или перегрузка желудочков и предсердий
- повреждение миокарда (ишемия, дистрофия, некрозы, рубцы)
Примеры заключений (не совсем полных, зато реальных):
Синусовый ритм с ЧСС 65. Нормальное положение электрическое оси сердца. Патологии не выявлено.
Синусовая тахикардия с ЧСС 100. Единичная наджелудочная экстрасистолия.
Ритм синусовый с ЧСС 70 уд/мин. Неполная блокада правой ножки пучка Гиса. Умеренные метаболические изменения в миокарде.
Примеры ЭКГ при конкретных заболеваниях сердечно-сосудистой системы – в следующий раз.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студента самое главное не сдать экзамен, а вовремя вспомнить про него. 10157 –  | 7564 –
| 7564 –  или читать все.
или читать все.
188.163.64.82 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Последовательность расшифровки экг
Запомните последовательность расшифровки ЭКГ
Определение вольтажа ЭКГ.
Анализ сердечного ритма и проводимости:
оценка регулярности сердечных сокращений;
подсчет числа сердечных сокращений;
определение источника возбуждения;
Оценка функции проводимости.
Определение электрической оси сердца.
Оценка предсердного зубца Р.
Оценка желудочкового комплекса QRST:
оценка комплекса QRS;
оценка сегмента ST;
оценка интервала QT.
Определите вольтаж ЭКГ
Для определения вольтажа суммируют амплитуду зубцов R в стандартных отведениях (R+ R+ R). В норме эта сумма равна 15 мм и более. Если сумма амплитуд менее 15 мм, а также если амплитуда самого высокого зубца R не превышает 5 мм в,,отведениях, то вольтаж ЭКГ считается сниженным.
Анализ сердечного ритма и проводимости
Оцените регулярность сердечных сокращений
Регулярность сердечных сокращений оценивается при сравнении продолжительности интервалов RR. Для этого измеряют расстояние между вершинами зубцов R или S, последовательно записанных на ЭКГ сердечных циклов.
Ритм правильный (регулярный), если показатели продолжительности интервалов RR одинаковы или отличаются друг от друга не более чем на 0,1 сек. Если эта разница составляет более 0,1 сек., ритм неправильный (нерегулярный).
Неправильный сердечный ритм (аритмия) наблюдается при экстрасистолии, мерцательной аритмии, синусовой аритмии, блокадах.
Произведите подсчет числа сердечных сокращений (ЧСС)
При правильном ритме ЧСС определяют по формуле:

где 60 – число секунд в минуте,
(RR) – расстояние между двумя зубцами R в мм.
Пример: RR = 30 мм. 300,02 = 0,6 сек. (продолжительность одного сердечного цикла). 60 сек.:0,6 сек. = 100 в минуту.
При неправильном ритме во отведении ЭКГ записывают 3–4 сек. При скорости движения бумаги 50 мм/сек. это время соответствует отрезку ЭКГ длиной 15–20 см. Затем подсчитывают число желудочковых комплексов QRS, зарегистрированных за 3 секунды (15 см бумажной ленты). Полученный результат умножают на 20.
При неправильном ритме можно ограничиться определением минимального и максимального ЧСС по формуле, приведенной выше. Минимальное ЧСС определяется по продолжительности наибольшего интервала RR, а максимальное ЧСС – по наименьшему интервалу RR.
У здорового человека в покое ЧСС составляет 60–90 в минуту. При ЧСС более 90 в минуту говорят о тахикардии, а при ЧСС менее 60 – о брадикардии.
Определите источник сердечного ритма
В норме источником возбуждения (или водителем ритма) является синусовый узел. Признаком синусового ритма является наличие во стандартном отведении положительных зубцов Р, предшествующих каждому желудочковому комплексу QRS. Положительный зубец Р также регистрируется в отведениях, aVF, V4–V6.
При отсутствии этих признаков ритм несинусовый. Варианты несинусового ритма:
предсердный (источник возбуждения располагается в нижних отделах предсердий);
ритм из атриовентрикулярного соединения;
желудочковые (идиовентрикулярные) ритмы;
Предсердные ритмы(из нижних отделов предсердий) характеризуются наличием отрицательных зубцов Р в,отведениях и следующих за ними неизмененных комплексов QRS.
Ритмы из атриовентрикулярного соединения характеризуются:
отсутствием на ЭКГ зубца Р либо
наличием отрицательного зубца Р после неизмененного комплекса QRS.
Желудочковый ритм характеризуется:
медленным желудочковым ритмом (менее 40 в минуту);
наличием расширенных и деформированных комплексов QRS;
наличием положительных зубцов Р с частотой функционирования синусового узла (60–90 в минуту);
отсутствием закономерной связи комплексов QRS и зубцов Р.
Оцените функцию проводимости.
Длительность зубца Р характеризует скорость проведения импульса по предсердиям.
Продолжительность интервала РQ свидетельствует о скорости проведения импульса по атриовентрикулярному соединению.
Длительность желудочкового комплекса QRS указывает на время проведения возбуждения по желудочкам.
Время активации желудочков в грудных отведениях V1 и V6 характеризует длительность прохождения импульса от эндокарда к эпикарду в правом (V1) и левом (V6) желудочках.
Увеличение длительности указанных зубцов и интервалов свидетельствует о нарушении проводимости по предсердиям (зубец Р), атриовентрикулярному соединению (интервал РQ) или желудочкам (комплекс QRS, время активации желудочков).
Определите электрическую ось сердца
Электрическая ось сердца (ЭОС) определяется по соотношению зубцов R и S в стандартных отведениях.
Нормальное положение ЭОС (Рис. 4.35.): R> R> R.
Вертикальное положение ЭОС (Рис. 4.36.): R= R; R= R> R.
Горизонтальное положение ЭОС (Рис. 4.37.): R> R> R; RaVF > SaVF.
Отклонение ЭОС влево (Рис. 4. 38.): R> R> R; SaVF > RaVF.
Отклонение ЭОС вправо (Рис. 4.39.): R> R> R; S> R; SaVL > RaVL.
Признаки гипертрофии предсердий, желудочков
Гипертрофия – увеличение массы сердечной мышцы как компенсаторная приспособительная реакция миокарда в ответ на повышенную нагрузку, которую испытывает тот или иной отдел сердца при наличии клапанных поражений (стеноза или недостаточности) или при повышении давления в малом или большом круге кровообращения.
При гипертрофии любого отдела сердца увеличивается его электрическая активность, замедляется проводимость по нему электрического импульса, появляются ишемические, дистрофические, метаболические, склеротические изменения в гипертрофированной мышце. Все перечисленные нарушения отражаются на ЭКГ.
Признаки гипертрофии правого предсердия (Рис. 4.40.)
В отведениях II,III, aVF зубцы Р высокоамплитудные (более 2,5 мм), с заостренной вершиной. Длительность их не превышает 0,1 сек. В отведениях V1, V2 увеличивается положительная фаза зубца Р.
Признаки гипертрофии правого предсердия регистрируются при:
хронических заболеваниях легких, когда повышается давление в малом круге кровообращения, в связи с чем предсердный комплекс при гипертрофии правого предсердия называют «Р‑pulmonale», а гипертрофированные правые отделы сердца — «хроническим легочным сердцем»;
стенозе правого атриовентикулярного отверстия;
врожденных пороках сердца (незаращение межжелудочковой перегородки);
тромбоэмболии в системе легочной артерии.
Признаки гипертрофии левого предсердия
В отведениях I,II, aVL, V5, V6 зубец Р широкий (более 0,1 сек.), раздвоенный (двугорбый). Высота его не увеличена или увеличена незначительно (Рис.4.18 А).
В отведении V1 (реже V2) увеличиваются амплитуда и продолжительность второй отрицательной (левопредсердной) фазы зубца Р (Рис. 4.18 Б).
Признаки гипертрофии левого предсердия регистрируются при:
митральных пороках сердца (при недостаточности митрального клапана, чаще при митральном стенозе), в связи с чем предсердный комплекс ЭКГ при гипертрофии левого предсердия называют «Р‑mitrale»;
повышении давления в большом круге кровообращения и возрастании нагрузки на левые отделы сердца у больных с аортальными пороками, гипертонической болезнью, при относительной недостаточности митрального клапана.
Признаки гипертрофии левого желудочка (Рис. 4.16.)
Увеличение амплитуды зубца R в левых грудных отведениях: R в V5, V6 > R в V4 или R в V5, V6 = R в V4;
R в V5, V6 > 25 мм или R в V5, V6 + S в V1, V2 > 35 мм (на ЭКГ лиц старше 40 лет) и > 45 мм (на ЭКГ молодых людей);
Глубокий зубец S в V1, V2;
Возможно некоторое увеличение ширины комплекса QRS в V5, V6 (до 0,1–0,11 сек.);
Увеличение времени активации желудочка в V6 (более 0,05 сек.);
Отклонение ЭОС влево: R> R> R, SaVF > RaVF, при этом R в V> 15 мм, RaVL > 11 мм или R+ S> 25 мм;
Смещение переходной зоны (R = S) вправо, в отведение V2;
При выраженной гипертрофии и формировании дистрофии миокарда смещение сегмента ST в V5, V6 ниже изолинии с дугой, обращенной выпуклостью кверху, зубец Т отрицательный, асимметричный.
Заболевания, приводящие к гипертрофии левого желудочка:
аортальные пороки сердца;
недостаточность митрального клапана.
Гипертрофия левого желудочка является компенсаторной у спортсменов, а также у лиц, занимающихся физическим трудом.
Признаки гипертрофии правого желудочка (Рис. 4.19.)
Увеличение амплитуды зубца R в V1, V2 и амплитуды зубца S в V5, V6; R в V1, V2 > S в V1, V2;
Амплитуда зубца R в V1 > 7 мм или R в V1 + S в V5, V6 > 10,5 мм;
Появление в отведении V1 комплекса QRS типа rSR или QR;
Увеличение времени активации желудочка в V1 (более 0,03 сек.);
Отклонение ЭОС вправо: R> R> R; S> R; SaVL > RaVL;
Смещение переходной зоны (R = S) вправо, в отведение V4;
При выраженной гипертрофии и формировании дистрофии миокарда смещение сегмента ST в V1, V2 ниже изолинии с дугой, обращенной выпуклостью кверху, зубец Т отрицательный, асимметричный.
Заболевания, приводящие к гипертрофии правого желудочка:
хронические заболевания легких (хроническое легочное сердце);
недостаточность трехстворчатого клапана.
В заключении следует отметить:
источник сердечного ритма (ритм синусовый или несинусовый);
регулярность сердечного ритма (ритм правильный или неправильный);
число сердечных сокращений (ЧСС);
положение электрической оси сердца;
наличие четырех ЭКГ‑синдромов:
нарушений сердечного ритма;
гипертрофии миокарда предсердий, желудочков;
повреждения миокарда (ишемия, дистрофия, некроз, рубец).
Электрокардиографические признаки гипертрофии предсердий и желудочков
Гипертрофия левого предсердия
1. Раздвоение, иногда небольшое увеличение амплитуды зубцов Р в отведениях I, II, aVL, V5, V6.
2. Увеличение общей продолжительности зубца Р (более 0,10 сек.).
3. Увеличение амплитуды и продолжительности второй отрицательной (левопредсердной) фазы зубца Р в отведении V1.
Гипертрофия правого предсердия
1. Наличие высокоамплитудных, заостренных зубцов Р в отведениях II, III, aVF.
2. Нормальная продолжительность зубцов Р (менее 0,1 сек.).
3. Низкоамплитудный зубец Р в отведениях I, aVL, V5, V6.
Гипертрофия левого желудочка
1. Смещение электрической оси сердца влево (максимальный зубец R регистрируется в отведениях I и/или aVL, при этом амплитуда зубца R в I отведении больше 15 мм, а в отведении aVL больше 11 мм).
2. Увеличение амплитуды зубцов R в левых грудных отведениях V5, V6 и увеличение времени активации желудочков (более 0,05 сек.) в этих же отведениях.
3. Увеличение амплитуды зубцов S в правых грудных отведениях V1 и V2.
4. R в V5 или в V6 + S в V1 или в V2 (измеряются зубцы в том отведении, где они имеют наибольшую амплитуду) больше 35 мм для лиц старше 35 лет.
5. Признаки поворота сердца вокруг продольной оси против часовой стрелки (если смотреть на сердце снизу вверх). В пользу этого свидетельствуют:
а) смещение переходной зоны (грудное отведение, где зубец R равен зубцу S) к правым грудным отведениям (к V2);
б) углубление зубца Q в V5 и в V6;
в) исчезновение или резкое уменьшение амплитуды зубцов S в левых грудных отведениях.
6. Смещение сегмента RS–T в отведениях V5, V6, I, aVL ниже изоэлектрической линии и формирование отрицательного или двухфазного зубца Т в этих отведениях.
Гипертрофия правого желудочка
1. Смещение электрической оси сердца вправо (наибольший зубец R регистрируется в III стандартном отведении).
2. Увеличение амплитуды зубца R в правых грудных отведениях V1, V2 и образование в этих отведениях желудочковых комплексов типа rSR или QR. Увеличение времени активации желудочков в отведении V1 (более 0,03 сек.).
3. Увеличение амплитуды зубцов S в левых грудных отведениях V5, V6.
4. R в отведении V1 + S в V5 или в V6 (измеряются зубцы в том отведении, где они имеют наибольшую амплитуду) больше 10,5 мм.
5. Смещение сегмента RS–T вниз и появление отрицательных зубцов Т в отведениях III, aVF, V1, V2.
6. Признаки поворота сердца вокруг продольной оси по часовой стрелке (если смотреть на сердце снизу вверх). Поворот проявляется смещением переходной зоны к левым грудным отведениям (к V5, V6) и появлением в этих отведениях желудочкового комплекса типа RS.
При S‑типе гипертрофии правого желудочка:
– во всех грудных отведениях (V1–V6) желудочковый комплекс имеет форму rS или RS;
– в стандартных отведениях I–II–III желудочковые комплексы имеют вид SI–SII–SIII (признак поворота сердца верхушкой кзади).
ЭКГ ЭОС — когда проводиться процедура, расшифровка результатов
Аббревиатура «ЭКГ» хорошо известна обывателю и часто применяется больными при описании свалившихся на них проблем. Многие даже знают, что ЭКГ – это сокращение от «электрокардиография» и что сам термин означает регистрацию электрической активности сердца. Однако на этом, как правило, знания из области ЭКГ у среднестатистического человека заканчиваются и начинается непонимание, что же все-таки означают результаты этого исследования, о чем говорят обнаруженные отклонения, что делать, чтобы все вернулось к норме. Об этом – в нашей статье.
Что такое ЭКГ?
С момента появления метода и до наших времен ЭКГ – это самое доступное, простое в исполнении и информативное кардиологическое исследование, которое можно провести в стационаре, поликлинике, машине скорой помощи, на улице и дома у больного. Если по-простому, то ЭКГ – это динамическая запись электрического заряда, благодаря которому работает (то есть сокращается) наше сердце. Чтобы оценить характеристики этого заряда, запись ведется с нескольких участков сердечной мышцы. Для этого используются электроды, которые накладываются на разные участки груди, запястья и щиколотки пациента. Информация от электродов поступает в ЭКГ-аппарат и преобразуется в двенадцать графиков (мы видим их на бумажной ленте или на мониторе аппарата), каждый из которых отражает работу определенного отдела сердца. Обозначения этих графиков (их еще называют отведениями) – I, II, III, aVR, aVL, aVF, V1-V6 – можно увидеть на электрокардиограмме. Само исследование занимает 5-7 минут, столько же понадобится врачу для расшифровки результата ЭКГ (если расшифровка не проводится компьютером). ЭКГ – это совершенно безболезненное и безопасное исследование, оно проводится взрослым, детям и даже беременным женщинам.
В каких случаях врач назначает ЭКГ?
Направление на ЭКГ может дать врач любой специальности, однако чаще всего на это исследование направляет кардиолог. Самыми частыми показаниями к ЭКГ являются дискомфорт или боли в области сердца, груди, спине, животе и шее (что диктуется разнообразием проявлений ишемической болезни сердца); одышка; перебои в работе сердца; повышенное артериальное давление; обморок; отеки на ногах; слабость; шум в сердце; наличие сахарного диабета, ревматизма; перенесенный инсульт. ЭКГ также проводится в рамках профилактических осмотров, при подготовке к операции, во время беременности, перед выдачей разрешения на занятие активными видами спорта, при оформлении документов на санаторно-курортное лечение и т.д. Всем людям старше 40 лет рекомендуется проходить ЭКГ ежегодно, даже при отсутствии каких-либо жалоб, чтобы исключить бессимптомное течение ишемической болезни сердца, нарушения сердечного ритма, перенесенный «на ногах» инфаркт миокарда.
ЭКГ дает возможность диагностировать разнообразные нарушения сердечного ритма и внутрисердечной проводимости, выявлять изменение размеров полостей сердца, утолщение миокарда, признаки нарушения электролитного обмена, определять локализацию, размер, глубину ишемии или инфаркта миокарда, давность перенесенного инфаркта, диагностировать токсическое поражение сердечной мышцы. Все изменения, обнаруженные на электрокардиограмме, оцениваются врачом-функциональным диагностом и кратко записываются в виде заключения на отдельном бланке или тут же, на пленке. Большинство ЭКГ-находок описываются специальными терминами, понятными врачам, в которых после прочтения этой статьи сможет разобраться и сам пациент.
ЧСС – это не болезнь и не диагноз, а всего лишь аббревиатура от «частота сердечных сокращений», которая обозначает число сокращений сердечной мышцы в минуту. В норме у взрослого человека ЧСС составляет 60-90 ударов в минуту. При увеличении ЧСС выше 91 уд/мин говорят о тахикардии; если ЧСС составляет 59 уд/мин и меньше – это признак брадикардии. И тахикардия, и брадикардия могут быть как проявлением нормы (например, тахикардия на фоне нервных переживаний или брадикардия у тренированных спортсменов), так и явным признаком патологии.
ЭОС – сокращение от «электрическая ось сердца» – этот показатель позволяет примерно определить расположение сердца в грудной клетке, составить представление о форме и функции различных отделов сердца. В заключении ЭКГ указывается положение ЭОС, которое может быть нормальным, вертикальным или горизонтальным, отклоненным вправо или влево. Положение ЭОС зависит от влияния многих факторов: телосложения, возраста, пола, изменений в сердечной мышце, нарушений внутрисердечной проводимости, наличия болезней легких, пороков сердца, атеросклероза и т. д. Так при гипертонической болезни часто встречается отклонение ЭОС влево или горизонтальное расположение ЭОС. При хронических заболеваниях легких (хронический обструктивный бронхит, бронхиальная астма) часто обнаруживается отклонение ЭОС вправо. У худощавых людей обычно вертикальное положение ЭОС, а у плотных людей и лиц с ожирением – горизонтальное положение. Большое значение имеет внезапное изменение положения ЭОС: например было нормальное положение, и вдруг – резко отклонилось вправо или влево. Такие изменения всегда настораживаю врача и делают обязательным более глубокое обследование пациента.
ГБУ РО “КБ им. Н.А. Семашко”
Отделение функциональной диагностики
Врач функциональной диагностики Бушмелева Е.Ю.
Что такое кардиограмма сердца (ЭКГ)

Современный человек ежедневно подвергается стрессам и физическим нагрузкам, которые негативно сказываются на работе сердечной мышцы. На сегодняшний день патологические процессы в сосудистой и сердечной системах – это наиболее острая медико-социальная проблема здравоохранения Российской Федерации, для решения которой государством выделяются значительные средства.
Любой человек, почувствовав недомогание и боли в сердце, может обратиться в медицинское учреждение и пройти безболезненную диагностическую процедуру – электрокардиографию. Квалифицированный специалист проведет анализ ЭКГ и назначит соответствующий курс медикаментозной терапии.
Ранняя диагностика опасных сердечно-сосудистых патологий обеспечат выбор оптимальной тактики лечебно-профилактических мероприятий, которые позволят человеку и дальше вести привычный образ жизни. В этой статье мы хотим рассказать нашим читателям о том, что такое ЭКГ сердца, показаниях и противопоказаниях к ее назначению, подготовке к диагностике, методиках проведения электрокардиограммы и особенностях расшифровки ее результатов.
Основные задачи обследования
Процедура ЭКГ является способом определения электрической активности сердечной мышцы. Ее биологические потенциалы регистрируют специальные электроды. Итоговые данные отображаются в графическом виде на мониторе аппарата либо распечатываются на бумаге. Электрокардиография позволяет определить:
- Проводимость сердечной мышцы и частоту ее сокращений.
- Размеры предсердий (отделов, в которые из вен поступает кровь) и желудочков (отелов, получающих кровь из предсердий и перекачивающих ее в артерии).
- Наличие нарушений проведения электрического импульса – блокады.
- Уровень кровоснабжения миокарда.
Для проведения исследования ЭКГ специальная подготовка не требуется. С его помощью можно выявить не только нарушение функциональной деятельности сердца, но и патологические процессы в сосудах, легочной ткани и эндокринных железах.
Методики проведения электрокардиографического исследования
Для того, чтобы поставить точный диагноз, практикующие кардиологи используют комплексное обследование сердца, включающее несколько способов.
Классическая ЭКГ
Наиболее распространенный метод изучения направления электрических импульсов и их силы. Длится эта простая процедура не больше 5 минут, за это время ЭКГ может показать:
- нарушение сердечной проводимости;
- наличие воспалительного процесса в серозной оболочке – перикардита;
- состояние камер сердца и гипертрофию их стенок.
Недостатком этой методики является то, что выполняют ее в состоянии покоя пациента. Зафиксировать те патологические изменения, которые проявляются при физической и психоэмоциональной нагрузках, невозможно. В этом случае при диагностировании заболевания врач принимает во внимание основные клинические признаки и результаты других исследований.
Суточный мониторинг ЭКГ
Длительная регистрация показателей позволяет обнаружить нарушение функциональной деятельности сердца пациента во время сна, стресса, ходьбы, физической нагрузки, бега. Холтер-ЭКГ помогает опытному специалисту в изучении причин нерегулярного сердечного ритма и выявлении ранних стадий ишемии – недостаточного поступления крови к миокарду.
Стрессовый тест
Мониторирование работы сердечной мышцы при физическом напряжении (занятиях на беговой дорожке или велотренажере). Этот способ используют при наличии у пациента периодических нарушений сердечной деятельности, которые в состоянии покоя не показывает ЭКГ. Тест с нагрузкой предоставляет врачу возможность:
- найти причины ухудшения состояния пациента при физическом напряжении;
- обнаружить источник резких перепадов артериального давления и нарушений синусового ритма – важнейшего показателя нормального функционирования сердца;
- контролировать состояние пациента после сердечных приступов или хирургического вмешательства.
Показания к ЭКГ
Практикующие специалисты назначают проведение этой диагностической процедуры при наличии у пациента жалоб на:
- повышение параметров АД (артериального давления);
- затруднение дыхания;
- одышку даже в состоянии покоя;
- дискомфорт в грудной клетке в проекции сердца;
- частые потери сознания;
- беспричинное нарушение сердечного ритма.
Также процедура проводится при хронических заболеваниях опорно-двигательного аппарата, протекающих с поражением сердечно-сосудистой системы, восстановлении организма после очагового поражения головного мозга в результате нарушения его кровоснабжения – инсульта. Регистрация ЭКГ может быть выполнена в плановом или экстренном порядке.
В целях профилактики функциональную диагностику назначают для оценивания профессиональной пригодности (спортсменам, морякам, водителям, пилотам и пр.), лицам, перешагнувшим 40-летний рубеж, а также пациентам с артериальной гипертензией, ожирением, гиперхолестеринемией, ревматизмом, хроническими инфекционными заболеваниями. Плановую кардиограмму осуществляют для оценивания сердечной деятельности перед любой операцией, при беременности, после сложных медицинских манипуляций.
Срочное выполнение процедуры требуется при:
- болезненных ощущениях в сердце и за грудиной;
- резкой одышке;
- длительной боли в верхнем отделе живота и позвоночника;
- стойком повышении кровяного давления;
- травме грудной клетки;
- обмороке;
- появлении слабости неустановленной этиологии;
- аритмии;
- сильной боли в нижней челюсти и шее.
Противопоказания
Обычная кардиография не причиняет вред человеческому организму – оборудование фиксирует только сердечные импульсы и не оказывает влияние на остальные ткани и органы. Именно поэтому диагностическое исследование можно делать часто и взрослому человеку, и ребенку, и беременной женщине. А вот проведение стресс-ЭКГ не рекомендуется назначать при:
- гипертонической болезни III степени;
- тяжелых нарушениях коронарного кровообращения;
- обострении тромбофлебита;
- острой стадии инфаркта миокарда;
- утолщении сердечных стенок;
- сахарном диабете;
- тяжелых инфекционно-воспалительных заболеваниях.
Как подготовиться к процедуре?
Выполнение пациентом сложных подготовительных мероприятий не требуется. Для получения точных результатов исследования следует хорошо выспаться, ограничить курение, снизить физическую активность, избегать стрессовых ситуаций и пищевых нагрузок, исключить употребление спиртных напитков.
Выполнение ЭКГ
Регистрацию сердечных сокращений проводит квалифицированная медицинская сестра в кабинете функциональной диагностики. Процедура состоит из нескольких этапов:
- Пациент оголяет голени, предплечья, грудную клетку, запястья и ложится на кушетку, вытянув руки вдоль туловища и выпрямив в коленях ноги.
- Кожные покровы зон наложения электродов кардиографа обрабатываются специальным гелем.
- Закрепляются манжеты и присоски с проводками: красный – на правой руке, желтый – на левой руке, зеленый – на левой ноге, черный – на правой ноге, 6 электродов – на грудной клетке.
- Включается аппарат, принцип работы которого основан на считывании ритмичности сокращений сердечной мышцы и фиксации любых нарушений ее работы в виде графического изображения.
В случае необходимости дополнительного снятия ЭКГ медработник может попросить пациента на 10-15 секунд задержать дыхание. На полученной записи кардиограммы указывают данные пациента (Ф.И.О. и возраст), ее описание проводит опытный специалист-кардиолог.
Расшифровка итоговых данных
Результаты ЭКГ считаются основой диагностики сердечно-сосудистых патологий. При их интерпретации во внимание принимаются такие показатели, как систолический (ударный) объем крови, который нагнетается в желудочках и выбрасывается в магистральные сосуды, минутный объем кровообращения, частота сокращений сердечной мышцы за 1 минуту.
Алгоритм последовательности оценивания функциональной деятельности сердца и состоит из:
- Изучения ритма сокращений – оценивание длительности интервалов и выявление нарушения проведения электрических импульсов (блокады).
- Анализ сегментов ST и обнаружение патологических зубцов Q.
- Исследование зубцов Р, отражающих сокращение предсердий.
- Изучение стенок желудочков с целью выявления их уплотнения.
- Определение электрической оси сердца.
- Исследование зубцов Т, отражающих ре-поляризацию (восстановление) мышечной ткани после сокращений.
Проведя анализ характеристик кардиограммы, лечащий врач имеет представление о клинической картине сердечной деятельности, к примеру изменение ширины интервалов и формы всех выпуклых и вогнутых зубцов наблюдается при замедлении проведения сердечного импульса, зеркально-перевернутая кривая зубца Т и уменьшение сегмента ST указывает на повреждение клеток мышечного слоя сердца.
При интерпретации ЭКГ оцениваются сокращения мышцы сердца при изучении амплитуды и направления их электрических полей в 3-х стандартных отведениях, 3-х усиленных (однополюсных), 6-ти отведениях от области грудной клетки – I, II, III, avR, avL и avF. По результатам данных элементов дают оценку электрической оси сердца, судят о расположении сердца и наличии нарушений прохождения электрических импульсов по сердечной мышце (блокад).
Нормальная кардиограмма взрослого человека
Правильно «прочитать» графическое изображение самому пациенту, не имея соответствующих знаний, не удается. Однако можно иметь общие сведения об основных параметрах исследования:
| Показатель | Норма | Описание |
| Желудочковый комплекс QRS | 0,06 – 0,1 секунд | Отражает деполяризацию желудочков |
| Зубец Р | 0,07″ – 0,12″ | Показывает возбуждение предсердий |
| Зубец Q | 0,04″ | Отображает завершение процессов, которые осуществляются в желудочках |
| Зубец Т | 0,12″ – 0,28″ | Характеризует процессы восстановления желудочков после их сокращения |
| Интервал PQ | 0,12″ – 0,2″ | Показывает время прохождения импульсов по предсердиям до среднего слоя стенок желудочков |
| ЧСС (частота сердечных сокращений) | 60 – 90 уд/мин | Отображает ритмичность сокращений сердечной мышцы |
Нормальная ЭКГ ребенка
Расположение и длительность сегментов соответствуют общепринятым нормам. Некоторые показатели исследования зависят от возраста:
- электрическая ось имеет угол от 45° до 70°, у новорожденного младенца она отклонена влево, до 14-ти лет – расположена вертикально;
- сердечный ритм – синусовый, у новорожденного до 135 уд/мин, у подростка – 75-85.
Патологические нарушения деятельности сердца
Если итоговые данные исследования содержат измененные параметры – это повод для более детального обследования пациента. Различают несколько видов отклонений результатов ЭКГ:
- пограничная – некоторые показатели незначительно не соответствуют норме;
- низкоамплитудная (снижение амплитуды зубцов во всех отведениях) – характеризует дистрофию миокарда;
- патологическая – нарушение сердечной деятельности требуют немедленного оказания врачебной помощи.
Однако не все измененные результаты стоит воспринимать как свидетельство серьезных проблем с функционированием сердечной мышцы. К примеру – сокращение горизонтального расстояния зубцов и сегментов, а также нарушение ритма могут фиксироваться после физического и психоэмоционального напряжения. В таких случаях диагностическую процедуру стоит повторить.
«Читать» ЭКГ и делать соответствующие выводы может только квалифицированный специалист! Неопытному пациенту не стоит самостоятельно диагностировать недуг и принимать медикаментозные препараты. В таблице мы укажем примерную расшифровку патологической электрокардиографии:
| Отклонения | Заболевание, патология | Интерпретация |
| Нарушение сердечного ритма | Брадикардия | Пульс менее 60 уд/мин, сегменты PQ> 0,12″, зубец Р в N (норме) |
| Тахикардия | ЧСС до 180 уд/мин, зубец Р направлен вверх, QRS> 0,12″ | |
| Изменение положения ЭОС (электрической оси сердца) | Блокада ножек пучка Гиса | Зубец S сильно завышен относительно R, ось отклонена вправо на >90° |
| Гипертрофия левого желудочка – наблюдается при отеке легкого и инфаркте | Зубцы R и S очень высокие, ось отклонена влево от 40° до 90° | |
| Нарушения сердечной проводимости | АВ I степени (атриовентрикулярная блокада) | Продолжительность интервала РQ >0,2″, зубец Т меняется с желудочковым комплексом |
| АВ II степени | РQ постоянно увеличен и полностью замещает ORS | |
| Полная АВ блокада | Изменение систолы предсердий, одинаковые размеры зубцов Р и R | |
| Другие патологические изменения | Пролапс (выпадение) митрального клапана | Зубец Т имеет направлен книзу, наблюдается удлинение сегмента QT и угнетение ST |
| Недостаточная функция щитовидной железы – гипотиреоз | Брадикардия, зубец Т плоский, сегмент PQ удлинен, QRS – низкий | |
| Ишемия | Угол Т острый и высокий | |
| Инфаркт | Сегмент ST и зубец Т куполовидной формы, высота R увеличена, Q – неглубокий |
Сколько раз в год делают процедуру?
Классическая методика просто фиксирует импульсы, которые передает сердечная мышца. Оборудование не имеет никакого негативного воздействия на человеческий организм. Именно поэтому контролировать деятельность сердца с помощью электрокардиографии можно и детям, и взрослым. Некоторую осторожность соблюдают только при назначении стресс-ЭКГ. Срок годности результатов обследования – 30 дней.
Благодаря этой безопасной методике можно своевременно обнаружить серьезные сердечно-сосудистые патологии и контролировать успешность лечебных мероприятий. В государственных медицинских учреждениях ЭКГ бесплатная, для ее проведения пациенту необходимо получить от лечащего врача направление. В частных клинико-диагностических центрах обследование платное – ее стоимость зависит от метода процедуры и уровня квалификации специалистов.
Источники:
http://cardio-pulse.ru/diagnostika/kardiogramma-serdca-ekg.html
http://studopedia.ru/15_81105_analiz-ekg.html
http://studfile.net/preview/2766357/page:124/
http://old.xn--62-6kct0akqt0e.xn--p1ai/naucno-popularnye/funkcionalnaa-diagnostik/elektrokardiografia-o-cem-rasskazet-rezultat-ekg
http://apkhleb.ru/funkcionalnaya/chto-takoe-kardiogramma-serdca-ekg
http://www.rumex.ru/information/ekg-pri-beremennosti-126


