7. Стенокардия: классификация, клиника, диагностика, лечение.
Стенокардия — это клинический синдром, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область.
Два последних десятилетия в кардиологической практике широко применяется классификация ИБС, предложенная ВОЗ в 1979 году и адаптированная ВКНЦ АМН в 1983-м:
Впервые возникшая стенокардия;
Стабильная стенокардия (обязательно указание функционального класса):
Класс I – латентная. Стенокардия возникает только при интенсивных и продолжительных физических нагрузках;
Класс II – легкая степень. Приступы возникают при подъёме по лестнице, в гору, на холодном ветру, в морозную погоду, при ходьбе на расстояния больше двух километров и подъёме более чем на один этаж;
Класс III – средней тяжести. Приступы возникают при ходьбе на расстояния более 1-го километра и подъёме на один этаж. Изредка наличествуют приступы в состоянии покоя;
Класс IV – тяжелая. Неспособность к выполнению любой физической нагрузки, приступы регулярно возникают в состоянии покоя.
Прогрессирующая стенокардия (нестабильная);
Спонтанная (вариантная, вазоспастическая) стенокардия.
Классификация прогрессирующей стенокардии по остроте возникновения
Класс I. Тяжелая или прогрессирующая стенокардия напряжения началась недавно, анамнез обострения ишемической болезни сердца менее чем 2 месяца;
Класс II. Стенокардия напряжения и покоя подострая. Пациенты имели ангинозные приступы в течение предшествующего месяца, но не позднее, чем за 48 часов;
Класс III. Острая стенокардия покоя. У пациентов наблюдались ангинозные приступы в состоянии покоя в течение последних 48-и часов.
Классификация нестабильной стенокардии в зависимости от условий её возникновения
Класс А. Вторичная нестабильная стенокардия. Развитие нестабильной стенокардии происходит под влиянием факторов, которые усугубляют ишемию (лихорадка, анемия, гипотензия, инфекция, тахиаритмия, неконтролируемая гипертензия, дыхательная недостаточность, тиреотоксикоз);
Класс В. Первичная нестабильная стенокардия, развивается без влияния вышеперечисленных факторов;
Класс С. Ранняя постинфарктная НС. Развивается в течение двух недель после обширного инфаркта миокарда.
Большинство пациентов со стенокардией ощущают дискомфорт или боль в области груди. Дискомфорт обычно давящего, сжимающего, жгучего характера. Нередко такие пациенты, пытаясь описать область дискомфорта, прикладывают сжатый кулак или открытую ладонь к грудной клетке. Часто боль иррадиирует («отдаёт») в левое плечо и внутреннюю поверхность левой руки, шею; реже — в челюсть, зубы с левой стороны, правое плечо или руку, межлопаточную область спины, а также в эпигастральную область, что может сопровождаться диспептическими расстройствами (изжога, тошнота, колики). Исключительно редко боль может быть локализована только в эпигастральной области или даже в области головы, что очень затрудняет диагностику.
Приступы стенокардии обычно возникают при физической нагрузке, сильном эмоциональном возбуждении, после приёма избыточного количества пищи, пребывания в условиях низких температур или при повышении артериального давления. В таких ситуациях сердечной мышце требуется больше кислорода, чем она может получить через суженные коронарные артерии. В отсутствие стеноза коронарных артерий, их спазма или тромбоза, боли в грудной клетке, имеющие отношение к физической нагрузке или иным обстоятельствам, приводящим к повышению потребности сердечной мышцы в кислороде, могут возникать у пациентов с выраженной гипертрофией левого желудочка, вызванной стенозом аортального клапана, гипертрофической кардиомиопатией, а также аортальной регургитацией или дилатационной кардиомиопатией.
Приступ стенокардии обычно продолжается от 1 до 15 минут. Он исчезает при прекращении нагрузки или приёме нитратов короткого действия (например, нитроглицерина под язык).
Лабораторные тесты помогают установить возможную причину ишемии миокарда.
Клинический анализ крови. Изменения результатов клинического анализа крови (снижения уровня гемоглобина, сдвиги лейкоцитарной формулы и др.) позволяют выявить сопутствующие заболевания (анемию, эритремию, лейкоз и др.), провоцирующие ишемию миокарда.
Определение биохимических маркёров повреждения миокарда. При наличии клинических проявлений нестабильности, необходимо определить уровень тропонина или МВ-фракции креатинфосфокиназы в крови. Повышении уровня этих показателей указывает на наличие острого коронарного синдрома, а не стабильной стенокардии.
Биохимический анализ крови. Всем больным стенокардией необходимо исследовать липидный профиль (показатели общего холестерина, ЛПВП, ЛПНП и уровень триглицеридов) для оценки сердечно-сосудистого риска и необходимости коррекции. Также определяют уровень креатинина для оценки функции почек.
Оценка гликемии. Для выявления сахарного диабета как сопутствующей патологии при стенокардии оценивают уровень глюкозы натощак или проводят тест толерантности к глюкозе.
При наличии клинических признаков дисфункции щитовидной железы определяют уровень гормонов щитовидной железы в крови.
ЭКГ в покое. Всем пациентам с подозрением на стенокардию необходимо зарегистрировать ЭКГ в состоянии покоя в 12 стандартных отведениях. Хотя результаты этого метода соответствуют норме примерно в 50 % случаев наблюдения больных стенокардией, могут быть выявлены признаки коронарной болезни сердца (например, перенесённый инфаркт миокарда в анамнезе или нарушения реполяризации), а также другие изменения (гипертрофия левого желудочка, различные аритмии). Это позволяет определить дальнейший план обследования и лечения. ЭКГ может оказаться более информативной, если её регистрируют во время приступа стенокардии (обычно при стационарном наблюдении).
ЭКГ с физической нагрузкой. Применяют тредмил-тест или велоэргометрию с ЭКГ-мониторингом в 12 стандартных отведениях. Основной диагностический критерий изменения ЭКГ во время таких проб: горизонтальная или косонисходящая депрессия ST ≥0,1 мВ, сохраняющиеся по меньшей мере 0,06-0,08 с после точки J, в одном или нескольких отведениях ЭКГ. Применение нагрузочных тестов ограничено у пациентов с исходно изменённой ЭКГ (например, при блокаде левой ножки пучка Гиса, аритмиях или WPW-синдроме), так как сложно правильно толковать изменения сегмента ST.
Суточное амбулаторное мониторирование ЭКГ. Данный метод уступает в информативности стресс-тестам, но позволяет выявить ишемию миокарда во время обычной повседневной деятельности у 10-15 % больных стабильной стенокардией, у которых не возникает депрессия сегмента ST во время стресс-тестов. Особенно ценен этот метод для диагностики вазоспастической стенокардии.
Эхокардиография в покое — позволяет обнаружить или исключить другие расстройства (например, клапанные пороки сердца или гипертрофическая кардиомиопатия) как причины возникновения симптомов, а также оценить функцию желудочков, размеры полостей сердца и т. д.
Сцинтиграфия с физической или фармакологической нагрузкой проводят изотопами таллия-201, технеция-99 сестамиби или тетрофосмин в сочетании с физической нагрузкой. Если пациенты не могут выполнить физическую нагрузку, применяют сцинтиграфию в сочетании с фармакологическими пробами (введение добутамина, дипиридамола или аденозина).
Стресс-эхокардиография. Имеет как преимущества, так и недостатки по сравнению со сцинтиграфией миокарда и является альтернативой последнему. Проводят эхокардиографию в сочетании с фармакологической или физической нагрузкой.
С учётом возможных осложнений данной инвазивной процедуры и высокой стоимости, коронарография показана в следующих случаях:
у пациентов, которые имеют высокую вероятность необходимости проведения реваскуляризации миокарда;
у пациентов, перенесших остановку сердца, или с опасными для жизни желудочковыми аритмиями;
если диагноз не подтверждён с помощью неинвазивных методов.
Лечение стенокардии преследует две основные цели.
Первая — улучшить прогноз и предупредить возникновение ИМ и ВС, и, соответственно, увеличить продолжительность жизни.
Вторая — уменьшить частоту и снизить интенсивность приступов стенокардии и, таким образом, улучшить КЖ пациента. Поэтому, если различные терапевтические стратегии равно эффективны в облегчении симптомов болезни, следует предпочесть лечение с доказанным или очень вероятным преимуществом в улучшении прогноза в плане профилактики осложнений и смерти.
Выбор метода лечения зависит от клинической реакции на первоначальную медикаментозную терапию, хотя некоторые пациенты сразу предпочитают и настаивают на коронарной реваскуляризации.
Изменение образа жизни.
Важнейшую роль в достижении первой цели играет изменение образа жизни пациента. Улучшения прогноза заболевания может быть достигнуто следующими мероприятиями:
Отказ от курения
Умеренная физическая активность
Диета и снижение веса тела: ограничение потребления соли и насыщенных жиров, регулярное употребление фруктов, овощей и рыбы.
Соблюдение диеты важно в качестве начальной терапии у пациентов с повышенным уровнем липидов, но, по данным различных исследований, этого недостаточно для снижения риска сердечно-сосудистых осложнений. Поэтому назначаются гиполипидемические препараты — ингибиторы ГМГ-КоА-редуктазы (статины). При этом цель лечения: снижение уровня общего холестерина до 4,5 ммоль/л (175 мг/дл) или ниже и снижение уровня холестерина ЛПНП до 2,5 ммоль/л (100 мг/дл) или ниже.
Всем больным стенокардией пожизненно назначают ацетилсалициловую кислоту в дозе 75-150 мг/сут при отсутствии противопоказаний. Доза должна быть минимально эффективной, так как с увеличением дозы повышается риск развития желудочно-кишечных побочных эффектов (кровотечения, ульцерогенность).
При наличии противопоказаний к ацетилсалициловой кислоте возможно назначение клопидогрела, который в исследованиях показал бо́льшую эффективность и реже вызывал развитие желудочно-кишечных кровотечений. Однако высокая стоимость клопидогрела создаёт определённые трудности. Также было показано, что добавление к ацетилсалициловой кислоте эзомепразола (80 мг/день) лучше, чем переход к клопидогрелу для профилактики рецидивирующих язвенных кровотечений у больных с язвенной болезнью и сосудистыми заболеваниями.
Стенокардия

Стенокардия – это форма ишемической болезни сердца (ИБС), сопровождающаяся характерными болевыми ощущениями в области сердца, непосредственной причиной которых служит острая транзиторная ишемия миокарда.
Причины стенокардии
За небольшим исключением, заболевание развивается вследствие атеросклероза сосудов сердца. Холестерин, накапливаясь в стенке сосудов и формируя атеросклеротическую бляшку, сужает их просвет, вызывая местное нарушение кровотока миокарда. При повышении нагрузки на сердечную мышцу во время физического либо эмоционального напряжения, происходит нарушение соотношения между доставкой кислорода к сердцу и его потребностью. В условиях кислородного голодания развивается метаболический ацидоз в рабочей ткани и раздражение болевых рецепторов миокарда. Субъективно эти изменения выражаются болевыми ощущениями в области сердца.
Но так происходит не всегда. В 1957 г. при динамическом ЭКГ-исследовании группы пациентов впервые были выявлены кратковременные эпизоды ишемии миокарда без субъективных проявлений. Инструментально выявляемые признаки нарушения метаболизма сердечной мышцы, ее сократимости, электрической активности не влекли за собой развития приступов стенокардии. Такая форма ишемии была названа безболевой. Она является прогностически неблагоприятной в плане высокого риска внезапной смерти или развития инфаркта миокарда без предшествующих болей в анамнезе. Механизм развития безболевой ишемии до конца не выяснен. На основании ряда работ, как вариант, было выдвинуто предположение, что для развития болевых ощущений ишемический фактор должен быть определенной силы и продолжительности воздействия, превышающей определенную пороговую величину. Инструментально подтверждено, что ишемия менее трех минут болевых проявлений не вызывает. На ЭКГ безболевая ишемия проявляется менее глубоким и продолжительным смещением сегмента ST.
Классификация стенокардии
Стабильная стенокардия (напряжения)
В зависимости от порога физической нагрузки, при котором возникает болевой синдром, выделяют четыре функциональных класса (ФК) стабильной стенокардии.
| Функциональный класс | Характеристика |
| ФК-I | приступы возникают редко, при значительной, чрезмерной нагрузке |
| ФК-II | болевые приступы отмечаются при быстрой ходьбе на расстояние более 300 м или при подъеме более чем на один этаж по лестнице. Провоцирующими факторами являются: холодная ветреная погода, стресс, курение. Неблагоприятными являются первые часы бодрствования, когда отмечается физиологическое повышение частоты сердечных сокращений, уровня артериального давления, активация тромбоцитов, снижение антифибринолитической способности (циркадианный ритм стенокардии) |
| ФК-III | боли при ходьбе на расстояние 150-300 м или при подъеме на один этаж лестницы обычным шагом. |
| ФК-IV | боль возникает при минимальных физических нагрузках, а также в покое. |
Нестабильная стенокардия
Факторы риска
Оценка риска при нестабильной стенокардии, учитывающая клиническую симптоматику и изменения на ЭКГ:
Хотя бы один из следующих признаков
Несоответствие критериям высокого риска + хотя бы один из следующих признаков
Несоответствие критериям высокого и среднего риска
Длительный приступ стенокардии (> 20 мин), продолжающийся по настоящее время
Длительный (> 20 мин), но в настоящий момент разрешившийся приступ стенокардии
Учащение или утяжеление стенокардии
Отек легких, вероятнее всего, вызванный ишемией миокарда
Стенокардия покоя (> 20 мин или прекратившаяся в покое или после приема нитроглицерина под язык)
Снижение уровня нагрузки, вызывающей стенокардию
Стенокардия покоя с подъемом или депрессией сегмента ST > 1 мм
Ночные приступы стенокардии
Впервые возникшая стенокардия (от 2 нед до 2 мес)
Стенокардия с появлением или усилением влажных хрипов, III тона или шума митральной регургитации
Стенокардия с преходящими изменениями зубцов Т
Отсутствие новых изменений ЭКГ или нормальная ЭКГ
Стенокардия с артериальной гипотонией
Тяжелая стенокардия, впервые возникшая за последние 2 нед
Повышение уровня маркеров некроза миокарда
Патологические зубцы Q или депрессия сегмента ST нескольких отведений в покое
Возраст старше 65 лет
На высокий риск при нестабильной стенокардии указывают приступы стенокардии без провоцирующей нагрузки (дольше 20 мин), сердечная недостаточность (III тон сердца, застой в малом круге кровообращения, влажные хрипы в легких), систолическая дисфункция левого желудочка, артериальная гипотония, впервые выявленный или усилившийся шум митральной недостаточности, подъем или депрессия сегмента ST на 0,5-1 мм и более в нескольких отведениях + повышение уровня маркеров некроза миокарда. О низком и об умеренном риске говорят короткие ангинозные приступы, отсутствие ишемических изменений сегмента ST, нормальные уровни маркеров некроза миокарда и стабильная гемодинамика.
Нестабильная стенокардия – это преходящее клиническое состояние, при котором болевые приступы отмечаются большей интенсивности, продолжительности, меньшим эффектом от приема нитратов. Возможны два пути развития этого состояния: регресс симптоматики с возможным повышением функционального класса или развитие острого инфаркта миокарда.
Выделяют впервые возникшую, прогрессирующую, постинфарктную и вазоспатическую форму (Принцметала) стенокардии:
- Впервые возникшая – 1-2 месяца после первого болевого приступа.
- Прогрессирующая – утяжеление болевого синдрома у пациентов со стабильной стенокардией напряжения, часто с повышением ФК.
- Ранняя постинфарктная стенокардия – появление ангинозных (болевых) приступов в сроки от 24 часов до двух недель после перенесенного инфаркта миокарда (критерии NYHA). В отечественной кардиологии традиционно используется более продолжительный временной интервал – от 3-х суток (через 72 часа) до 4-х недель (по 28-ой день включительно) от начала инфаркта.
- Вазоспастическая (Принцметала, вариантная) – боли возникают вне связи с нагрузкой, часто во время сна, без каких-либо видимых провоцирующих факторов. В отличие от других форм, стенокардия Принцметала развивается при интактных сосудах сердца, не пораженных атеросклерозом, и связана с внезапным спазмом коронарных (питающих сердечную мышцу) сосудов.
Классификация по Браунвальду
Классификация нестабильной стенокардии по Браунвальду оценивает риск возникновения острого инфаркта миокарда на основании характеристики ангинозного приступа и причин его возникновения.
Впервые возникшая, тяжелая или прогрессирующая стенокардия напряжения в течение последних 2 мес
Учащение приступов стенокардии
Снижение уровня нагрузки, при которой возникает стенокардия
Отсутствие стенокардии покоя в течение последних 2 мес
Стенокардия покоя, подострая
Стенокардия покоя в течение последнего месяца, но не последних 48 ч
Стенокардия покоя, острая
Стенокардия покоя в течение последних 48 ч
Вторичная – спровоцированная некоронарной патологией, например анемией, инфекцией, тиреотоксикозом, гипоксией
Постинфарктная – на протяжении 2-х недель после инфаркта миокарда
Классификация Ризика
Классификация нестабильной стенокардии Ризика оценивает риск на основании характеристики ангинозного приступа и изменений ЭКГ.
Усиление стенокардии без изменений ЭКГ
Усиление стенокардии с изменениями ЭКГ
Впервые возникшая стенокардия напряжения
Впервые возникшая стенокардия покоя
Продолжительная стенокардия покоя с изменениями ЭКГ
В исследовании с участием 1 387 больных, поступивших в приемное отделение с нестабильной стенокардией, риск больничных осложнений (инфаркта миокарда, тяжелой стенокардии, смерти) повышался пропорционально классу стенокардии: IA класс по Ризику он составил 2,7%, а IV класс – 42,8%.
Шкала оценки риска TIMI
Шкала TIMI основана на исследованиях TIMI IIВ и ESSENCE. Она учитывает возраст, клиническую картину, изменения ЭКГ и повышение уровня маркеров некроза миокарда.
Баллы (каждый фактор риска добавляет один балл, максимум 7 баллов)
Возраст > 65 лет
Наличие трех и более факторов риска атеросклероза
Ранее выявленный стеноз коронарной артерии более 50% диаметра
Подъем или депрессия сегмента ST на ЭКГ при поступлении
Два и более приступа стенокардии за последние 24 ч
Прием аспирина в течение последних 7 сут
Повышение маркеров некроза миокарда
Риск смерти или инфаркта миокарда в ближайшие 2 нед, %
Методы диагностики стенокардии и определения ее степени
Клинические признаки стенокардии имеют сходство с симптомами инфаркта миокарда. Для дифференциации этих форм ишемической болезни сердца используют тестовые нагрузки, лабораторное исследование крови, методы визуализации и определения кровоснабжения миокарда. В результате обследования устанавливается функциональная степень стенокардии.
Физикальное обследование
Стенокардия характеризуются приступами острой загрудинной боли.
Обследование начинается со сбора анамнеза. Врач в ходе опроса выявляет возможные факторы риска, к которым относятся:
- Малоподвижный образ жизни.
- Табакокурение.
- Частое повышение артериального давления.
- Избыточный вес и несбалансированный рацион.
- Пожилой возраст.
- Генетическая предрасположенность.
- Гиперлипидемия.
- Сахарный диабет.

Особое внимание уделяется жалобам, доктор должен подробно расспросить про время возникновения, длительность, характер и интенсивность болевого синдрома. Основные жалобы пациентов со стенокардией:
- Боль, возникающая при физической либо эмоциональной нагрузке. Она локализируется за грудиной и может иррадиировать в левую руку. Характер боли сжимающий, длительность не превышает 20 минут.
- Страх смерти.
- Учащенное сердцебиение и одышка.
- Повышение артериального давления.
- Эффективность нитроглицерина.
При стенокардии определяется ряд объективных данных:
- Липоидная дуга на роговице, ксантомы (белесые жировые новообразования на коже).
- Наличие стенотического шума при выслушивании сонной артерии.
- При аускультации (выслушивании) выявляется приглушенность тонов сердца, систолический шум, обусловленный митральной регургитацией (движением крови через клапаны в обратном направлении).
- Определение у пациента перемежающей хромоты при ходьбе.
Лабораторные анализы
Проведение биохимического анализа крови, позволяет выявить такие факторы риска, как сахарный диабет и гиперлипидемию (избыток липидов). Для этого определяется уровень липидов и глюкозы в кровеносном русле.
Функциональные нагрузочные тексты
Противопоказанием к проведению нагрузочных тестов является:
- Наличие острой инфекционной патологии.
- Нарушение работы проводящей системы сердца.
- Наличие острых воспалительных заболеваний сердца.
- Острый инфаркт.
- Нестабильная стенокардия.
- Наличие у пациента сердечной недостаточности.
- Сахарный диабет в стадии декомпенсации.
- Повышенное артериальное давление.
- Острое нарушение мозгового кровообращения за последние полгода.
Одним из нагрузочных тестов является велоэргометрия. Исследования базируется на достижении определенной частоты сердечных сокращений во время выполнения специальной нагрузки. Во время теста используется велоэргометр и электрокардиограф. Метод в сочетании с ЭКГ позволяет выявить признаки ишемии сердца при физических нагрузках.

К основным показаниям для проведения велоэргометрии следует отнести:
- Постановку диагноза.
- Дифференциальную диагностику.
- Возможность определить функциональный класс патологии.
- Возможность определить эффективность проведенной терапии.
Перед проведением велоэргометрии пациент должен придерживаться определенных правил:
- Отказ от спиртных напитков и курения.
- Отказ от продуктов питания, обладающих стимулирующим действием на сердечную мышцу.
- Воздержание от высоких физических нагрузок перед тестом.
- Отмена кардиостимулирующих препаратов.
К основным показателям велоэргометрии относят:
- Исходную и максимальную частоту сердечных сокращений.
- Исходный и максимальный показатель артериального давления.
- Состояние сегмента ST на электрокардиограмме.
- Время проведения теста.
Результат велоэргометрии считается положительным при регистрации изменений сегмента ST, свидетельствующих о наличии ишемизированных участков. Результат также положительный при обострении симптомов стенокардии. Отрицательная оценка теста возможна при отсутствии признаков ишемии во время выполнения нагрузок.
При наличии противопоказаний к нагрузочным пробам существует возможность проведения ишемического теста. Метод представляет собой чрезпищеводную стимуляцию для моделирования коронарной недостаточности за счет увеличения частоты сокращения желудочков. Результат признается положительным:
- При появлении на ЭКГ признаков ишемии.
- При возникновении приступа стенокардии.
Видео: все о стабильной стенокардии напряжения
Описание стенокардии, течение заболевания и диагностические методики:
Электрокардиограмма
В период между приступами данные ЭКГ исследования не информативны. На момент приступа на электрокардиограмме фиксируется депрессия или подъем сегмента ST, что свидетельствует о наличии участков ишемии.
Пациентам со стенокардией показан круглосуточный мониторинг ЭКГ по Холеру для выявления ишемии миокарда. Метод основан на беспрерывном ЭКГ-исследовании в течении суток. Его проводят для:
- Оценки степени тяжести заболевания.
- Установления клинического диагноза.
- Для определения функционального класса заболевания.
- Для того, чтобы определить характер нарушений в работе проводящей системы сердца в условиях ишемии.
Повторное исследование с помощью методики Холтера позволяет:
- Оценить динамику болезни.
- Контролировать эффективность лечения.
Сцинтиграфия сердца
Радионуклеидная сцинтиграфия направлена на оценку циркуляции крови в миокарде. Ишемизированные зоны определяются как участки со сниженной перфузией. Участки с отсутствием перфузии свидетельствуют о наличии зон некроза. Метод применяется для дифференциальной диагностики стенокардии и определения дальнейшей тактики ведения больного.
Эхокардиография
Эхокардиография является очень информативным методом, который заключается в визуализации сердца с помощью ультразвукового излучения. Проведение эхокардиографии позволяет определить:
- Участки гипокинезии.
- Кардиосклероз.
- Зоны акинезии.
- Состояние клапанов.
- Гипертрофию.
Коронарография
Коронарография представляет собой рентгенографический метод исследования, для проведения которого применяется контрастное вещество. В ходе исследования выявляется наличие сужения просвета сосудов, а также степень и локализация сужения. В зависимости от степени стеноза определяется дальнейшая тактика лечения больного со стенокардией.
Коронарография показана для пациентов, у которых диагностирована:
- Стабильная стенокардия напряжения I-II ФК и перенесенный инфаркт.
- Стабильная стенокардия III-IV ФК и неэффективность лечения антиангинальными лекарственными средствами.
- Постинфарктная стенокардия и левожелудочковая недостаточность.
- Стабильная стенокардия и блокады.
- Ишемическая болезнь сердца и пороки.
- Облитерирующий атеросклероз сосудов (закрытие просвета из-за нарастания тромбов) нижних конечностей, требующий оперативного вмешательства.

Существует ряд противопоказаний для проведения коронарографии:
- Стойкая и длительная лихорадка.
- Тяжелые заболевания внутренних органов.
- Выраженная сердечная недостаточность.
- Острое нарушение циркуляции крови в головном мозге.
- Нарушения в работе проводящей системы сердца.
Проведение вентрикулографии позволяет оценить важные показатели гемодинамики:
- Выявить аневризму в левом желудочке.
- Обнаружить тромбы и новообразования в полостях сердца.
- Произвести оценку функционирования левого желудочка.
- Выявить нарушения в работе клапанов сердца.
Метод основан на контрастировании левого желудочка во время проведения коронарографии.
Определение функциональных классов заболевания
Диагностические мероприятия позволяют выставить функциональный класс патологии, их существует четыре:
- Первый функциональный класс можно определить лишь при проведении велоэргометрического теста так, как повседневная нагрузка не вызывает у пациента симптомов заболевания. Приступы стенокардии возникают у них при высоких физических нагрузках.
- При втором функциональном классе у пациента возникают боли за грудиной во время выполнения обычных нагрузок (ходьба на расстоянии, превышающей 200 метров).
- Третий функциональный класс характеризуется возникновением приступов стенокардии при незначительных нагрузках.
- Пациент с четвертым функциональным классом неспособен переносить физические нагрузки малой интенсивности.
При выполнении рекомендаций докторов и приеме медикаментов стенокардия не влияет на качество жизни пациентов. Своевременная и тщательная диагностика значительно увеличивает шансы в борьбе с заболеванием. Важно обращаться за консультацией при появлении первых признаках патологии.
ИБС, стенокардия напряжения: диагностика и лечение

В данной статье расскажем о стенокардии напряжения. В центре внимания будут принципы диагностики и лечения недуга, так как крайне важно отличить стенокардию напряжения от других подобных заболеваний.
Диагностика стенокардии напряжения включает клинико-лабораторные и специальные кардиологические исследования (инвазивные и неинвазивные). Их используют для подтверждения диагноза при предполагаемой стенокардии, оценки факторов риска, определения эффективности лечения и прогноза.
Подготовка к диагностике
Перед проведением дополнительных исследований необходимо тщательно собрать анамнез заболевания (историю развития болезни) и жалобы пациента. Типичная стенокардия проявляется загрудинной болью специфического характера и продолжительности, возникающей при физической или эмоциональной нагрузке, проходящей в покое или после приема нитратов. При наличии двух из перечисленных признаков говорят об атипичной (вероятной) стенокардии. Если имеется лишь один из перечисленных признаков, или ни одного из них, стенокардия мало вероятна.
При осмотре обращают внимание на индекс массы тела, определяют частоту сердечных сокращений, характеристики пульса, измеряют артериальное давление. Внешне можно определить признаки нарушений липидного обмена, симптомы стеноза периферических сосудов.
Лабораторные исследования
Всем больным проводят анализ крови с определением уровня липидов натощак (общий холестерин, липопротеиды высокой и низкой плотности, триглицериды). Определяют уровень глюкозы в крови натощак. Проводят общий анализ крови с лейкоцитарной формулой, а также устанавливают уровень креатинина.
При наличии показаний могут быть определены маркеры повреждения миокарда (тропонины) и показатели активности щитовидной железы.
В некоторых случаях возникает необходимость провести пероральный тест с нагрузкой глюкозой, определить уровень гликированного гемоглобина, С-реактивного белка, липопротеина (а), АпоА и АпоВ (В).
В некоторых случаях необходимо ежегодное определение липидного профиля и уровня глюкозы в крови натощак.
Инструментальная диагностика
Инструментальные методы диагностики стенокардии напряжения:
- электрокардиография (ЭКГ);
- эхокардиография (ЭхоКГ);
- нагрузочные тесты;
- амбулаторное мониторирование ЭКГ;
- стресс-визуализирующие методики;
- коронароангиография (КАГ);
- сцинтиграфия миокарда;
- однофотонная позитронно-эмиссионная компьютерная томография миокарда (ОПЭКТ);
- компьютерная томография.
Неинвазивные методы
ЭКГ покоя в 12 отведениях – обязательный метод исследования при стенокардии напряжения. Изменения на ней часто отсутствуют. Признаки ишемии миокарда можно выявить в момент болевого приступа, после окончания боли ЭКГ быстро возвращается в норму.
Более точным методом диагностики стенокардии является нагрузочное тестирование. Во время теста с физической нагрузкой пациент выполняет ступенчато возрастающую нагрузку на велоэргометре или тредмиле, при этом регистрируется ЭКГ, измеряется артериальное давление. Проба с физической нагрузкой является методом выбора при подозрении на стенокардию напряжения.
При невозможности выполнить нагрузочное ЭКГ-тестирование или его неинформативности можно провести чреспищеводную предсердную электрическую стимуляцию. При этом увеличение частоты сердечных сокращений достигается путем стимулирования сердца серией электрических импульсов.
Если у пациента предполагается стенокардия напряжения, а нагрузочные пробы не дают информации, назначается суточное мониторирование ЭКГ по Холтеру. Длительная запись ЭКГ в условиях обычной активности больного позволяет оценить связь эпизодов изменения ЭКГ с нагрузкой, выявить безболевую ишемию миокарда, определить признаки вазоспастический стенокардии.
ЭхоКГ в покое целесообразна у пациентов с шумом в сердце, признаками гипертрофии левого желудочка, после перенесенного инфаркта миокарда, а также при наличии сердечной недостаточности.
Стресс-ЭхоКГ считается одним из наиболее точных методов неинвазивной диагностики стенокардии. Считается, что изменения локальной сократимости миокарда предшествуют развитию изменений на ЭКГ и появлению болей. Поэтому выполнение ЭхоКГ после нагрузки позволяет определить ранние признаки коронарной недостаточности. При этом нагрузку на сердце осуществляют с помощью физических (велоэргометрия), электрических (чреспищеводная стимуляция) или фармакологических (добутамин, дипиридамол, аденозин, эргоновин) факторов.
Перфузионная сцинтиграфия миокарда с нагрузкой основана на неравномерном распределении радионуклида в миокарде в зависимости от его локальной сократимости.
Показания для стресс-ЭхоКГ и стресс-сцинтиграфии одинаковые. Выбор способа диагностики зависит от наличия оборудования и опыта специалиста. Обычно преимущество отдается первому из указанных методов. Эти методы наиболее востребованы при низкой вероятности ИБС, у женщин с неоднозначными результатами нагрузочных проб.
Мультиспиральная компьютерная томография сердца и электронно-лучевая томография могут проводиться в следующих случаях:
- у мужчин 45 – 65 лет и женщин 55 – 75 лет без диагностированных болезней сердца и сосудов для раннего выявления признаков атеросклероза коронарных сосудов (атеросклеротических бляшек);
- у пациентов младше 65 лет с атипичной болью в груди;
- у пациентов младше 65 лет при сомнительных результатах нагрузочных проб;
- при необходимости дифференцировать сердечную недостаточность ишемического и неишемического генеза.
Инвазивные методы
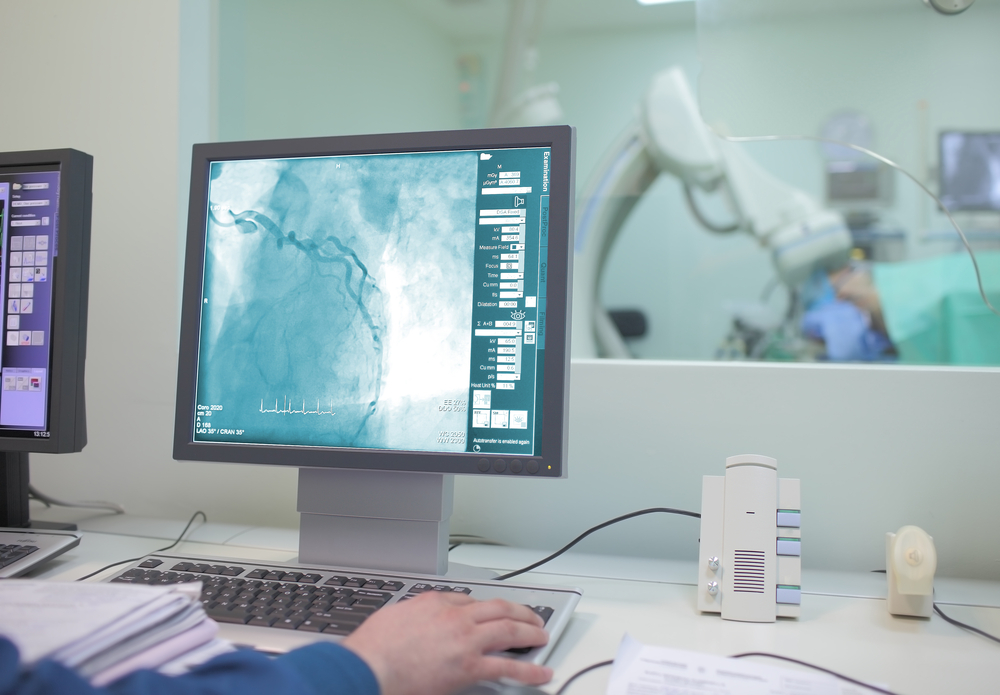
КАГ является основным методом, позволяющим оценить состояние коронарного кровотока. Она позволяет подобрать оптимальный метод лечения (медикаменты или реваскуляризация миокарда). Она должна обязательно назначаться в следующих случаях:
- стабильная стенокардия III – IV ФК, особенно при плохом эффекте медикаментозной терапии;
- остановка сердца в анамнезе;
- тяжелые желудочковые нарушения ритма;
- быстрое развитие стенокардии после реваскуляризации миокарда.
Дополнительно может применяться такой современный метод, как внутрисосудистое ультразвуковое исследование, позволяющее более подробно оценить структуру и состояние атеросклеротической бляшки, вероятность тромбоза. Этот метод требует дорогостоящего оборудования и высококвалифицированного персонала.
Принципы лечения стабильной стенокардии
Лечение направлено на увеличение продолжительности жизни путем предупреждения грозных осложнений ИБС, а также на улучшение качества жизни путем уменьшения частоты приступов стенокардии.
Рекомендуется отказаться от курения, быть физически активным, увеличить в диете содержание овощей, фруктов, рыбы, снижать массу тела. Перед физической нагрузкой во многих случаях рекомендуется прием нитратов. Следует научить больного принимать нитроглицерин при болях стенокардитического характера.
Медикаментозное лечение
Назначаются лекарственные препараты, улучшающие прогноз заболевания: ацетилсалициловая кислота, клопидогрел, тиклопидин (антиагреганты). Применяются гиполипидемические препараты (статины, фибраты, никотиновая кислота).
 Улучшают прогноз при стенокардии бета-адреноблокаторы, ингибиторы ангиотензин-превращающего фермента, антагонисты кальция. Препараты этих групп в различных комбинациях необходимы для длительного приема у больных со стенокардией напряжения.
Улучшают прогноз при стенокардии бета-адреноблокаторы, ингибиторы ангиотензин-превращающего фермента, антагонисты кальция. Препараты этих групп в различных комбинациях необходимы для длительного приема у больных со стенокардией напряжения.
Для предупреждения приступов стенокардии применяют препараты трех основных фармакологических групп: нитраты, бета-адреноблокаторы, антагонисты кальция.
Дополнительно могут быть назначены такие средства, как ивабрадин («Кораксан») и триметазидин («Предуктал»).
При тщательном подборе лекарств эффективность антиангинальной терапии достигает 90%. Эффективной считают такую терапию, которая позволяет перевести стенокардию в I ФК с сохранением хорошего качества жизни пациента.
Реваскуляризация миокарда
Реваскуляризация миокарда подразумевает восстановление проходимости коронарных артерий. Она включает коронарное шунтирование и различные виды чрескожного коронарного вмешательства. Наиболее часто применяется транслюминальная баллонная коронарная ангиопластика (ТБКА). Она может сочетаться с установкой в сосуд металлического каркаса (стента), ротоблацией, атеротомией.
Выбор метода лечения определяется индивидуальным риском сердечно-сосудистых осложнений и выраженностью симптомов стенокардии.
Трансмиокардиальная лазерная терапия заключается в создании мелких каналов, через которые кровь из полости левого желудочка поступает в миокард.
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Стенокардия. Как защитить свое сердце»
Классификация стенокардии: ее причины и факторы, методы диагностика, лечение
При физикальном обследовании отклонений от нормы обычно не выявляют. Нередко у больных удается обнаружить признаки атеросклероза ‘и его факторы риска, например, ксантелазмы, ксантомы или диабетические поражения кожи. Обнаруживают также признаки анемии, поражение щитовидной железы, полосы никотина между пальцами от курения сигарет. При пальпации иногда выявляют утончение или отсутствие периферических артерий, признаки увеличения сердца и нарушения его сократимости (акинезию или дискинезию). При исследовании глазного дна часто обнаруживают усиление светового рефлекса, наличие артериовенозного перекреста как отражение артериальной гипертензии. При аускультации выявляют шумы над проекциями артерий, III или IV сердечные тоны. В тех случаях, когда вследствие острой ишемии или ранее перенесенного инфаркта миокарда нарушается функция сосочковой мышцы, на верхушке вследствие возникающей митральной регургитации выслушивается поздний систолический шум. Все эти изменения легче обнаруживать в положении больного лежа на левом боку. Следует исключить наличие стеноза устья аорты, недостаточности клапана аорты (гл. 187) и гипертрофической кардиомиопатии (гл. 192), так как эти состояния могут вызывать приступы стенокардии в отсутствие коронарной болезни сердца. Полезно провести физикальное обследование во время приступа стенокардии, поскольку ишемия может вызывать преходящую левожелудочковую недостаточность с появлением III или IV сердечных тонов, дискинезию верхушки, недостаточность левого предсердно-желудочкового клапана и даже отек легких.
Стенокардия : Лабораторные исследования.
Хотя диагноз ишемической болезни сердца можно поставить, ориентируясь на типичную клиническую картину болезни, проведение некоторых лабораторных тестов может оказаться полезным. Исследование мочи поможет выявить сахарный диабет и поражение почек, т. е. факторы, ускоряющие развитие атеросклероза. Исследование крови должно включать определение содержания липидов (холестерина и липопротеидов высокой плотности), глюкозы, креатинина, гематокритного числа и при наличии показаний, устанавливаемых при физикальном обследовании, функции щитовидной железы. Большое значение имеет рентгенологическое обследование грудной клетки, поскольку оно помогает выявить такие осложнения ишемической болезни, как увеличение сердца, аневризма левого желудочка, а также признаки сердечной недостаточности и кальцификации венечных артерий. Все эти признаки помогают правильно диагностировать коронарную болезнь сердца и оценить тяжесть заболевания сердца и эффективность терапии.
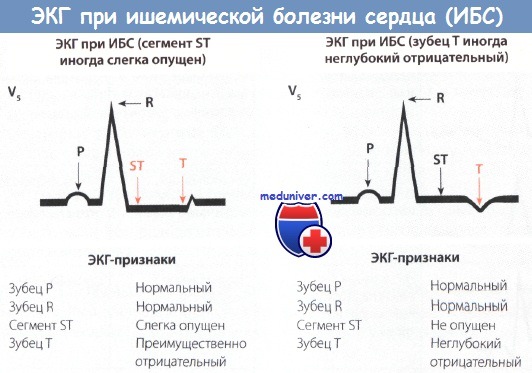
Стенокардия : Электрокардиограмма.
Нормальная ЭКГ еще не исключает диагноза ишемической болезни сердца, однако определенные изменения на ЭКГ в покое помогают подтвердить его. Примерно у 50% больных с типичной стенокардией ЭКГ в 12 отведениях, зарегистрированная в покое, не обнаруживает отклонений от нормы. На ЭКГ могут выявляться признаки ранее перенесенных инфарктов миокарда. Для наблюдения за эволюцией инфаркта миокарда полезно оценить серию ЭКГ. Нарушения реполяризации, т. е. изменения зубца Т и сегмента ST, а также нарушения внутрижелудочковой проводимости в покое позволяют лишь заподозрить ишемическую болезнь сердца, однако эти признаки неспецифические, поскольку могут возникать также и при поражении перикарда и миокарда, пороках сердца, просто при возбуждении. Они могут появляться также в связи с изменением положения тела, приемом лекарств, быть следствием заболевания пищевода. Более специфичны для ишемической болезни сердца типичные изменения сегмента ST и зубца Т, возникающие во время приступа стенокардии и проходящие после его исчезновения. Наиболее характерны смещения сегмента ST, аналогичные тем, которые возникают во время пробы с физической нагрузкой (см. ниже). Как правило, во время приступа стенокардии возникает депрессия сегмента ST, однако может наблюдаться и его подъем, иногда настолько значительный, что он напоминает ранние стадии инфаркта миокарда или приступ стенокардии Принцметалла.
Стенокардия : Нагрузочные тесты.

Для диагностики ишемической болезни сердца чаще используют тест, включающий регистрацию ЭКГ в 12 отведениях до нагрузки и во время нагрузки на тредмиле или велоэргометре. Больной выполняет стандартизованную, ступенчато возрастающую нагрузку, врач наблюдает за ЭКГ, регистрирует артериальное давление на верхней конечности и наблюдает за больным. При появлении признаков дискомфорта в грудной клетке, выраженной одышки, головокружения, усталости, депрессии сегмента ST более чем на 2 мм, при падении систолического артериального давления более чем на 15 мм рт. ст. или появлении желудочковых тахиаритмий тест прекращают. Одна из задач теста заключается в установлении зависимости между появлением дискомфорта в грудной клетке и электрокардиографическими признаками ишемии миокарда. Под ишемическими изменениями сегмента ST обычно понимают его горизонтальную депрессию более чем на 1 мм от изолинии (т. е. от сегмента PR), продолжающуюся более 0,08 с. Такой тип депрессии обозначается как “плато”, депрессия при этом является плоской или косонисходящей. Изменения сегмента ST косовосходящего типа либо смещение точки “j” не считаются характерными для ишемии и не свидетельствуют о положительном результате теста с физической нагрузкой. Во время физической нагрузки следует обращать внимание на изменения зубца Т, появление нарушений проводимости и желудочковых нарушений ритма, однако ни один из этих признаков не является специфическим и не позволяет диагностировать ишемическую болезнь сердца.
При использовании указанных выше критериев (оценки пробы с физической нагрузкой) частота ложноположительных результатов в отношении диагностики ишемической болезни сердца по отношению к коронароангиографии, являющейся “золотым стандартом”, составляет примерно 15 %. Примерно у такого же процента больных с выраженным поражением венечных артерий проба с нагрузкой не выявляет ишемической болезни сердца (ложноотрицательный результат). Чаще ложноотрицательные результаты наблюдают у молодых женщин, не предъявляющих жалоб на стенокардию, и намного реже у мужчин старше 45 лет с типичными приступами стенокардии. Ложноположительные результаты теста с физической нагрузкой часто бывают у женщин; у больных, принимающих активные кардиологические препараты, такие как дигиталис и хинидин; у больных с нарушениями проводимости, изменениями сегмента ST и зубца Т в покое, с гипертрофией миокарда, измененным уровнем калия в сыворотке крови. Следует заметить, что ишемия возникающая в области задней стенки сердца, хуже выявляется на ЭКГ и поэтому часто не диагностируется в клинике. Если результат пробы отрицательный, но при ней не достигнута субмаксимальная для больного частота сердечных сокращении (составляющая 85 % от максимальной частоты сердечных сокращений с учетом возраста и пола), то диагноз ишемической болезни сердца не может быть отвергнут. Согласно теореме Bayes, вероятность ишемической болезни сердца в исследуемой популяции (претестовая вероятность) должна рассматриваться в связи с диагностическими критериями используемого теста для того, чтобы иметь возможность правильной интерпретации положительного или отрицательного результата (см. рис. 2-2). Например, положительный результат пробы с физической нагрузкой указывает на то, что вероятность поражения венечных артерий составляет 98 % среди больных с типичной стенокардией, 88 % – среди больных с атипичными болями в грудной клетке, 44 % – среди больных с болями в грудной клетке, отличающимися от стенокардии, и 33 % – среди больных, не предъявляющих никаких жалоб.
Во время проведения пробы с физической нагрузкой присутствие врача необходимо. Важно оценить общую продолжительность теста, объем выполненной внешней работы, работу, выполненную сердцем, которую можно оценить по величине произведения частоты сердечных сокращений на систолическое артериальное давление (т. е. “двойного произведения”) в момент возникновения ишемических изменений на ЭКГ или появления загрудинной боли. Важно также зарегистрировать глубину депрессии сегмента ST и время исчезновения изменений на ЭКГ в процессе восстановления. Поскольку существует хотя и небольшой, но вполне реальный риск возникновения осложнений при проведении пробы с нагрузкой, оборудование для проведения реанимационных мероприятий должно находиться в полной готовности. Вероятность смертельного исхода при проведении пробы с физической нагрузкой оценивается как 1:10000, а вероятность возникновения несмертельных осложнений-как 2:10000. Модифицированный тест с физической нагрузкой (когда критериями прекращения служат не жалобы больного, а достижение заранее заданной частоты сердечных сокращений) можно провести уже через 10 дней после инфаркта миокарда без значительного риска вызвать осложнения.
При нормальной реакции организма на физическую нагрузку частота сердечных сокращений и артериальное давление увеличиваются постепенно. Если в течение нагрузки артериальное давление не увеличивается или даже понижается, это свидетельствует об общей дисфункции левого желудочка вследствие ишемии и служит плохим прогностическим признаком. Возникновение приступа стенокардии или глубокой депрессии сегмента ST при небольшой нагрузке, сохраняющиеся в течение более чем 5 мин после прекращения процедуры, характерно для тяжелого поражения венечных артерий.
Информативность пробы с физической нагрузкой можно повысить, если во время ее проведения внутривенно вводить радиоизотоп (например, таллий-201) для определения регионарной миокардиальной перфузии с помощью -камеры и регистрировать изображения сразу после нагрузки (для выявления острой ишемии) и через 2 и 4 ч после ее окончания (для дифференциальной диагностики острой ишемии и инфаркта миокарда, см. рис. 179-7). Другой радиоизотоп (обычно технеций-99) можно использовать для изучения кровеносной сети при проведении воротной радиоизотопной ангиографии. Эта методика (см. рис. 179-6) дает возможность регистрировать объемы левого желудочка, фракцию выброса, локальную сократимость в покое и при физической нагрузке и позволяет выявлять транзиторные, как местные, так и общие, нарушения функции левого желудочка. Уменьшение фракции выброса и появление локальных нарушений сократимости во время нагрузки являются важными признаками ишемической болезни сердца и свидетельствуют о наличии выраженной ишемии и/или о многососудистом поражении.
Эхокардиограммы левого желудочка, снятые в секторальном режиме, могут выявить локальные нарушения сократимости вследствие перенесенных ранее инфарктов миокарда. В этом случае эхокардиограмма может оказать помощь в диагностике ишемической болезни сердца.
Стенокардия : Коронароангиография.
Этот инвазивный метод позволяет изучать анатомию венечных артерий и подтверждать или исключать атеросклероз венечных артерий. Он позволяет выявлять обструктивные поражения в венечных артериях, оценивать местную и общую сократительную функцию левого желудочка. Коронароангиография показана больным с хронической ишемической болезнью сердца, как стабильной, так и нестабильной, устойчивой к воздействию лекарственных средств, которым планируется проведение реваскуляризации, т. е. чрескожной транслюминальной коронарной ангиопластики или операции аортокоронарного шунтирования; больным со сложными симптомами, затрудняющими диагностику; больным, у которых необходимо либо подтвердить, либо исключить ишемическую болезнь сердца; больным с подозрением на стеноз основного ствола левой венечной артерии либо с подозрением на трехсосудистое поражение независимо от наличия у них симптомов или их выраженности.
Ниже приведены примеры других конкретных ситуаций, возникающих в клинике, требующих проведения коронароангиографии.
1. Больные с дискомфортом в грудной клетке и подозрением на стенокардию, но с отрицательным результатом нагрузочной пробы. Этим больным необходимо провести дифференциальную диагностику и выполнить коронароангиографию для определения тактики медикаментозного лечения, снятия психоэмоционального напряжения, планирования профессиональной деятельности, ситуации в семье, а также для страхования.
2. Больные, поступающие в стационар повторно с подозрением на острый инфаркт миокарда, у которых диагноз инфаркта миокарда ранее не подтверждался и требуется подтверждение или исключение ишемической болезни сердца.
3. Больные, труд которых связан с ответственностью за судьбу других людей (например, пилоты), у которых имеется неясная симптоматика, а неинвазивные методы диагностики ишемической болезни сердца дают либо положительный, либо сомнительный результат, вследствие чего существуют обоснованные подозрения на наличие у них изменений в венечных артериях.
4. Больные со стенозом устья аорты или гипертрофической кардиомиопатией, у которых приступы стенокардии могут быть вызваны атеросклеротическими изменениями в венечных артериях.
5. Больные, перенесшие инфаркт миокарда, подверженные повышенному риску развития осложнений вследствие нестабильного состояния, характеризующегося стенокардией, сердечной недостаточностью, частой желудочковой экстрасистолией.
6. Больные со стенокардией любой тяжести, у которых неинвазивными методами обследования выявляют признаки выраженной ишемии (например, депрессии сегмента ST более чем на 2 мм), наличие одного большого или множественных дефектов перфузии при сцинтиграфии с таллием-201 во время нагрузки и/или глобальную дисфункцию левого желудочка, имеющуюся в покое или появляющуюся при физической нагрузке.
Диагностика стенокардии
Стенокардия в переводе с латинского означает «грудная жаба». Это заболевание, основным проявлением которого является болевой приступ за грудиной, реже – в области сердца.
Боль при стенокардии имеет давящий характер, отдает в челюсть, спину, руки и даже зубы. Иногда подобные приступы сопровождаются также слабостью, тошнотой, одышкой и повышенной потливостью. Как правило, такая боль за грудиной возникает в результате перенапряжения, на фоне стресса, эмоционального возбуждения или после плотного обеда.
Если у человека наблюдаются подобные приступы, ему требуется качественное обследование. Диагностика стенокардии складывается из визуального осмотра врачом и сочетания клинико-лабораторных и специальных кардиологических методов исследования.
Клинический осмотр
Клинический осмотр включает в себя детальный опрос больного и составление истории заболевания. Это необходимо для установления причины, предварительной оценки степени тяжести заболевания и прогноза. Изучаются жалобы больного, оценивает интенсивность и локализация болевого синдрома, а так же способы устранения боли.
Затем доктор определяет индекс массы тела (так как ожирение является одним из предрасполагающих факторов развития стенокардии). Подсчитывает частоту сердечных сокращений (ЧСС), параметры пульса и артериальное давление на обеих руках, и выслушивает сердце с помощью фонендоскопа.
Лабораторная диагностика нацелена на выявление уровня гемоглобина, холестерина, глюкозы, липидов, креатинина и некоторых других веществ. Эти анализы подтверждают наличие атеросклероза, как предрасполагающего фактора стенокардии.
Что касается диагностики инструментальной, то она включает в себя: ЭКГ, ЭхоКГ, рентгенографию органов грудной клетки, нагрузочные тесты, холтеровское мониторирование, коронарную ангиографию и томографию миокарда.
ЭКГ
Электрокардиография в 12 отведениях является обязательным методом исследования, необходимым для выявления ишемии миокарда (кислородного голодания сердечной мышцы), характерного для стенокардии. Зачастую на ЭКГ не отмечается никаких изменений. Это возможно при проведении исследования в состоянии покоя. Именно поэтому так важно и информативно зарегистрировать ЭКГ во время болевого приступа.
Рентгенография органов грудной клетки
У больных стабильной стенокардией этот метод не имеет большого значения. Его проводят при подозрении на порок сердца, заболевания легких или сердечную недостаточность, повлекших за собой стенокардию. Благодаря этому исследованию можно обнаружить увеличение размеров сердца, застой крови в легких, отложение кальция в сердечной мышце и увеличение предсердий. Все это имеет большое значение для определения прогноза стенокардии.
Нагрузочные пробы
Нагрузочные пробы проводят для того, чтобы изучить, как реагирует сердце пациента на ту или иную нагрузку. Для исследования используется велоэргометр или тредмил (беговая дорожка).
Холтеровское мониторирование
Холтеровское мониторирование – это исследование, с помощью которого наблюдают за работой сердца в течение суток. Носимый портативный регистратор проводит круглосуточную запись ЭКГ и передают информацию о работе сердца в компьютер. Благодаря такому исследованию фиксируются все нарушения сердечного ритма, болевые и безболевые приступы ишемии миокарда.
Коронарная ангиография – это на данный момент основной и наиболее достоверный способ диагностики состояния сосудов сердца. Его проводят тогда, когда необходимо решить вопрос о выборе оптимальной терапии стенокардии: медикаментозное лечение или оперативное вмешательство. Коронарная ангиография позволяет определить наличие, месторасположение, протяженность и характер атеросклеротического поражения сосудов. А так же спазм артерий, тромбоз, изъязвление, кальциноз и аномалии развития сосудов сердца. Определив степень сужения сосуда, можно понять, насколько оно влияет на кровоснабжение сердца. Отсюда делается вывод, достаточно ли медикаментозной терапии или требуется хирургическая замена сосудов.
Мультиспиральная компьютерная томография сердца и коронарных сосудов
Мультиспиральная компьютерная томография сердца и коронарных сосудов (МСКТ) необходима для определения атеросклероза сосудов сердца, выявления врожденных и приобретенных пороков, для исследования кровотока и обнаружения кальциноза.
Как правило, назначают МСКТ в следующих ситуациях:
1. В ходе обследования женщин в возрасте 55-75,а мужчин 45-65 лет, не имеющих установленных сердечно-сосудистых заболеваний. Целью МСКТ является выявление начальных признаков атеросклероза – основы стенокардии.
2. Пациентам старше 65 лет, жалующимся на боль в грудной клетке и не имеющим при этом установленного диагноза ИБС (ишемическая болезнь сердца).
3. Для проведения дифференциальной диагностики между хронической сердечной недостаточностью ишемического характера и болями другого происхождения, например, миокардита.
Эндоваскулярная эхокардиография
Эндоваскулярная эхокардиография (ЭхоКГ) дает наиболее полную оценку характера поражения сосудов сердца. Благодаря этому исследованию у врачей появляется возможность детально оценить и рассмотреть атеросклеротическую бляшку, установить вероятность образования тромба. Но в настоящее время эндоваскулярная ЭхоКГ не входит в перечень обязательных исследований больных стенокардией и выполняется в случае необходимости по назначению лечащего врача.
| Название | Форма выпуска | Владелец рег/уд |
 |
Ангиовит ®  |
У взрослых в комплексной терапии:
- ишемической болезни сердца;
- недостаточности мозгового кровообращения атеросклеротического генеза;
- диабетической ангиопатии.
рег. №: P N003699/01 от 18.05.12


Применяют в комплексной терапии:
- хронической сердечной недостаточности;
- ишемической болезни сердца;
- гипокалиемии;
- нарушений сердечного ритма (в т.ч. при инфаркте миокарда, передозировке сердечных гликозидов).
рег. №: ЛСР-005781/10 от 23.06.10


- первичная профилактика острого инфаркта миокарда при наличии факторов риска (например, сахарный диабет, гиперлипидемия, артериальная гипертензия, ожирение, курение, пожилой возраст) и повторного инфаркта миокарда;
- нестабильная стенокардия (включая подозрение на развитие острого инфаркта миокарда) и стабильная стенокардия;
- профилактика инсульта (в т.ч. у пациентов с преходящим нарушением мозгового кровообращения);
- профилактика преходящего нарушения мозгового кровообращения;
- профилактика тромбоэмболии после операций и инвазивных вмешательств на сосудах (например, аортокоронарное шунтирование, эндартерэктомия сонных артерий, артериовенозное шунтирование, ангиопластика и стентирование коронарных артерий, ангиопластика сонных артерий);
- профилактика тромбоза глубоких вен и тромбоэмболии легочной артерии и ее ветвей (в т.ч. при длительной иммобилизации в результате обширного хирургического вмешательства).
рег. №: П N015400/01 от 24.11.09 Дата перерегистрации: 23.08.17


Афобазол ® применяется у взрослых при тревожных состояниях:
- генерализованные тревожные расстройства;
- неврастения;
- расстройства адаптации;
- у больных с различными соматическими заболеваниями: бронхиальная астма, синдром раздраженного кишечника, системная красная волчанка, ИБС, гипертоническая болезнь, аритмии;
- при дерматологических, онкологических и других заболеваниях.
- нарушений сна, связанных с тревогой;
- нейроциркуляторной дистонии;
- предменструального синдрома;
- алкогольного абстинентного синдрома;
- для облегчения синдрома “отмены” при отказе от курения.
рег. №: ЛС-000861 от 23.07.10 Дата перерегистрации: 28.06.16


- для повышения работоспособности в экстремальных и неблагоприятных условиях, сопровождающихся недостатком кислорода (в т.ч. высокогорье, условия Заполярья, подводные работы);
- умственное и физическое перенапряжение, операторская деятельность и другие интенсивные нагрузки, сопровождающиеся хронической усталостью и утомляемостью;
- в комплексной терапии тяжелых травматических поражений, кровопотерь, обширных оперативных вмешательств, заболеваний органов дыхания (бронхиальная астма, пневмония, обструктивный бронхит);
- в составе комплексной терапии стабильной стенокардии (профилактика приступов стенокардии), артериальной гипертензии, хронической сердечной недостаточности I и II функционального класса по классификации NYHA.
рег. №: Р N001939/02 от 07.10.08


- первичная профилактика острого инфаркта миокарда при наличии факторов риска (в т.ч. сахарный диабет, гиперлипидемия, артериальная гипертензия, ожирение, курение, пожилой возраст) и повторного инфаркта миокарда;
- нестабильная стенокардия (включая подозрение на развитие острого инфаркта миокарда);
- стабильная стенокардия;
- профилактика ишемического инсульта (в т.ч. у пациентов с преходящими нарушениями мозгового кровообращения);
- профилактика тромбоэмболий после операций и инвазивных вмешательств на сосудах (в т.ч. аортокоронарное шунтирование, эндартерэктомия сонных артерий, артериовенозное шунтирование, ангиопластика и стентирование коронарных артерий, ангиопластика сонных артерий);
- профилактика тромбозов глубоких вен и тромбоэмболии легочной артерии и ее ветвей (в т.ч. при длительной иммобилизации в результате обширного хирургического вмешательства).
рег. №: Р N003825/01 от 22.10.09


- купирование приступов стенокардии;
- кардиалгия.
рег. №: ЛС-000725 от 09.09.05


- в комплексной терапии стабильной стенокардии II функционального класса.
рег. №: ЛСР-002237/07 от 17.08.07


- в комплексной терапии больных ишемической болезнью сердца (стабильная стенокардия напряжения I-II функционального класса).
рег. №: П N013904/01 от 31.07.08


- ишемическая болезнь сердца: профилактика приступов стабильной стенокардии.
Указание: При болях в области груди, отдающих в руку, эпигастральную область или в шею, при удушье, а также в том случае, если жалобы сопровождаются состояниями тревоги, рвотой или приступами потоотделения, и улучшение не наступает в течение получаса, необходимо вызвать неотложную помощь.
Методы классификации стенокардии, от чего зависит выбор лечения патологии

Стенокардия – болевой синдром в области сердца, который обусловлен недостаточным кровоснабжением. Иными словами, стенокардия – это не самостоятельная болезнь, а совокупность симптомов. Стенокардический синдром считается проявлением ишемической болезни (ИБС).
 Проявление стенокардического синдрома
Проявление стенокардического синдрома
Характеристики стенокардии
Стенокардическую боль по-другому именуют «грудная жаба». Она является разновидностью ишемии сердца, характеризуется сердечными болевыми приступами, связанными с недостатком поступления крови вместе с кислородом к миокарду.
Когда боль развивается из-за нагрузки, то имеет место стенокардия напряжения. Но если дискомфорт проявляется во сне, в состоянии покоя – это стенокардия покоя.
Стенокардия проявляется сильной болью в грудной клетке, которая развивается по причине изменения кровотока в миокарде. Нехватка крови сердцу провоцирует гипоксию. Этот синдром обычно указывает на прогрессирование серьезного заболевания.
Этиологические факторы стенокардии
Главная причина патологического состояния, что подтверждает всемирная организация здравоохранения, заключается в уменьшении диаметра коронарных сосудов из-за атеросклеротических бляшек. Приступы прогрессируют при его сужении более чем на 50%. Чем сильнее стеноз, тем опаснее патология. Тяжесть зависит еще и от размера, размещения закупорки, от объема поражения.
Также стенокардия может возникать под влиянием формирования тромбов, спазма артерий.
Нарушение может возникать только при ангиоспазме, то есть, когда атеросклеротических бляшек нет. Ангиоспазм происходит под влиянием таких заболеваний:
- грыжа в области диафрагмы;
- желчнокаменная болезнь;
- инфекционно-аллергические патологии;
- сифилис, оказывающий влияние на сосуды;
- ревматоидные изменения сосудов – васкулит, периартрит и т.п.;
- нарушение нервной регуляции в венечных сердечных артериях.
На возникновение стенокардии влияют различные факторы. Их можно классифицировать – устранимые и неустранимые. К неустранимым относятся:
Мужчины в возрасте до 55 лет чаще подвержены патологии. Затем риски поражения одинаковы независимо от пола. Заболевание обычно выявляется у прямых родственников.
К устранимым факторам относятся:
- Гиперлипидемия – повышение холестерина низкой плотности, который формирует атеросклеротические бляшки в сосудах, отвечающих за поступление питания в миокард.
- Ожирение – чаще выявляется у людей, которые употребляют высококалорийные продукты с высокой концентрацией жиров, простых углеводов, холестерина. Людям со стенокардией требуется строгое ограничение в меню: холестерина – менее 300 мг, соли – менее 5 г. В рацион требуется включать 30 г и больше пищевой клетчатки.
- Недостаток двигательной активности. Гиподинамия способствует нарушению обмена жиров в организме, развитию ожирения. В итоге на организм влияют сразу несколько факторов риска, что обычно приводит к стенокардии.
- Курение. Эта вредная привычка значительно повышает карбоксигемоглобин в крови – соединение гемоглобина и угарного газа. Этот процесс вызывает сильнейшее кислородное голодание, способствует спазму артерий, подъему давления, увеличивая вероятность инфаркта.
- Гипертония. Это патология сопровождает ишемию и провоцирует активное развитие стенокардического поражения. При увеличенном АД напряженность миокарда выше, ему требуется больше кислорода.
- Анемия, интоксикация. Они способствуют ухудшению поступления кислорода к сердцу, способствуют развитию стенокардических приступов.
- Сахарный диабет. На фоне диабета в несколько раз увеличивается вероятность стенокардии, ишемии. Диабетики со стажем более 10 лет уже имеют диагноз атеросклероз, который увеличивает риск проблем с поступлением питательных веществ в миокард.
- Увеличение вязкости крови. Этот процесс провоцирует образование тромбов, а значит, повышает риски ишемии.
- Психический, эмоциональный стресс. В стрессовых ситуациях сердце под влиянием увеличенной нагрузки – поднимает давление, развивается ангиоспазм, уменьшается подача кислорода. Стресс – один из самых мощных факторов риска, особенно когда он повторяется слишком часто. Именно стрессы могут стать причиной внезапной коронарной смерти человека.
Классификация
Самая распространенная классификация стенокардии на виды основана на ее этиологии:
- кардиопатическая;
- рефлекторная;
- с поражением нервной системы;
- циркуляторная.
Этиологическая классификация необходима для последующего лечения и нормализации образа жизни пациента. Устранение или уменьшение влияния причин на организм заметно улучшает состояние здоровья больного.
Также выделяют 4 формы тяжести.
Существует классификация стенокардии по функциональным классам. Их выделяют в соответствии с возможностью больного воспринимать физические нагрузки. Они указаны в таблице:
| Функциональные формы при стенокардии | Описание |
| 1 ФК | латентное течение, приступ развивается только в экстремальных ситуациях |
| стенокардия 2 ФК | развивается при средних нагрузках – при слишком быстрой ходьбе, подъеме в гору, после тяжелой пищи, сильного стресса |
| 3 ФК | приступ ограничивает активность, невозможно даже ходить в среднем темпе, редко, но могут развиваться приступы в покое |
| 4 ФК | невозможно выполнять минимальные нагрузки, приступы начинаются в покое, в анамнезе обычно есть ишемия, недостаточность сердца |
Классы стенокардии помогают подобрать лечение.
Симптоматика
Симптомов не так много, но они очень характерные. Их несложно выделить среди клиники других патологий.
Стенокардия проявляется сильной сдавливающей болью, тяжестью грудной клетки. Дискомфорт иррадиирует в руку, лопатку, шею, нижнюю челюсть с левой стороны. Описанные симптомы локализуются вблизи сердца.
Вне приступа болезнь незаметна. Приступ возникает под действием интенсивной нагрузки, негативных эмоций, стресса, слишком резкого воздействия холодом, ветром.
Приступ длиться от 1 – 15 минут, начинается неожиданно. К самой частой нагрузке, вызывающей стенокардию, относится ускоренная ходьба, особенно в сильную жару, холод, после переедания. Боль облегчается самопроизвольно после завершения физического действия, влияния стресса, также ослабить ее можно нитроглицерином. Ощущения отпускают спустя 3 минуты. Нитроглицерин позволяет сильно и быстро расширить коронарные сосуды, нормализуя поступлений необходимой крови к миокарду. Так проходит гипоксия и отступает боль.
Описанная клиническая картина – классическая в медицине. Но на ее фоне у некоторых пациентов могут прогрессировать нетипичные симптомы ИБС.
Диагностика
При диагностике нарушения обязательно учитываются все жалобы, характер жалоб, локализация боли, то, сколько она длится, как развивается, отступает.
Лабораторное исследование включает сдачу анализов крови на холестерин, сахар. Особое значение отводится выявлению особых маркеров, которые свидетельствуют о патологиях в работе миокарда. Если они обнаруживаются, то произошел микроинфаркт или инфаркт. Это помогает предотвратить возникновение постинфарктной стенокардии.
Обязательно делается электрокардиограмма, суточный мониторинг на основе ЭКГ. ЭхоКГ помогает диагностировать локальные нарушения ишемического характера, изменения, связанные с сократимостью мышцы сердца.
Врач назначает нагрузочные тесты – фармакологические и функциональные. Для визуализации перфузии организуется сцинтиграфия.
Коронарография нужна для выявления расположения, тяжести нарушений и обширности поражения артерий сердца.
Проведение лечения
К общим мероприятиям терапии при стенокардии относятся:
- соблюдение диеты со сниженным холестерином;
- ограничение соли, жидкости;
- облегчение нагрузок, особенно на фоне присутствия дополнительных факторов риска;
- умеренные нагрузки, рекомендованные врачом;
- противостояние стрессам, по мере необходимости курс седативных медикаментов.
 Подбор препаратов при диагностике ишемии
Подбор препаратов при диагностике ишемии
При подтверждении стенокардии назначаются такие препараты:
- Нитропрепараты, бета-блокаторы, кальциевые антагонисты – для уменьшения потребности сердца в кислороде.
- Дезагреганты – для оптимизации реологии крови, предупреждения тромбоза. Это «Аспирин», «Плавикс».
- Гиполипидемические лекарства – для замедления активного развития атеросклероза, снижения концентрации «вредного» холестерина в кровотоке.
- Лекарства для терапии сопутствующих болезней.
Также на основании реализации коронарографии может назначаться стентирование сердечных сосудов или ангиопластика.
Ограничение физической нагрузки
Отдельно следует рассмотреть пункт ограничения активности. Каждый человек, входящий в группы риска стенокардии, должен понимать, что любая активность – физическая и эмоциональная приводит к активизации сердца, начинающего требовать больше кислорода, чтобы компенсировать перенапряжение. Если на этом фоне в сосудах есть препятствия для нормального кровообращения, но наступает гипоксия и недостаток питания для миокарда, поэтому развивается приступ боли. Чтобы предупредить подобные ситуации требуется соблюдение покоя. Чем тяжелее степень стенокардии – тем больше покоя необходимо. Но стоит помнить, что движение – это жизнь, поэтому совсем без нагрузки обойтись не получится. Но назначать и рекомендовать ее должен кардиолог после специального обследования больного.
Прогноз, профилактика стенокардии
Стенокардия – хроническая патология миокарда, она постепенно приводит человека к инвалидности. При активном прогрессировании увеличивается вероятность инфаркта, смерти. Систематическое правильное лечение и профилактика негативных последствий помогают контролировать болезнь, улучшать прогноз, сохранять работоспособность, но при условии значительного ограничения нагрузок.
С целью профилактики требуется:
- следить за нормой веса;
- постоянно контролировать уровень АД;
- оптимизировать питание;
- ведение здорового образа жизни;
- избегать стрессов, лишних необоснованных переживаний;
- избегать непосильной физической нагрузки;
- предпринимать меры по профилактике атеросклероза;
- проводить лечение сопутствующих болезней.
 Прогнозы заболевания
Прогнозы заболевания
Выполнение рекомендаций лечащего врача, прием специальных пролонгированных медикаментов, регулярная профилактическая диагностика функций сердца помогут добиться долговременной ремиссии.
Заключение
Стенокардия проявляется при недостаточном поступлении кислорода в миокард. Патология может отличаться по своей клинической картине. Даже при небольшом подозрении на патологическое изменение работы миокарда, лучше не затягивая, посетить кардиолога и провести диагностику. Своевременное лечение и предупреждение осложнений помогут предотвратить самые сложные нарушения здоровья.


