Лечение плоскостопия
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
“Вокруг света”, журнал (июль 2020г.)
Плоскостопие – это изменение формы стопы, при котором происходит уплощение ее поперечного и продольного сводов. У женщин данное заболевание стоп встречается в 10 раз чаще, чем у мужчин. Этому способствует целый ряд факторов, один из которых, например, ношение туфель на высоком каблуке.

Плоскостопие. Лечение деформаций и заболеваний стоп

Плоскостопие. Лечение деформаций и заболеваний стоп

Плоскостопие. Лечение деформаций и заболеваний стоп
Чем опасно плоскостопие?
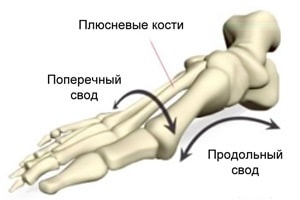
Если внимательно посмотреть на здоровую стопу, то можно увидеть на ней два свода: поперечный и продольный. Благодаря сводам мы удерживаем равновесие при ходьбе и передвигаемся на дальние расстояния, не уставая.
Когда своды деформируются, человеку ставится диагноз «плоскостопие». Одни пациенты, услышав о своем заболевании, начинают интенсивно лечиться всем подряд, а другие не предпринимают вообще ничего. Оба эти подхода неверные, ведь прежде чем лечить заболевание стоп, необходимо прийти на консультацию к врачу-ортопеду и определить степень и форму патологии. С другой стороны, если плоскостопие оставить без внимания, оно будет быстро прогрессировать, и лечение окажется более сложным.
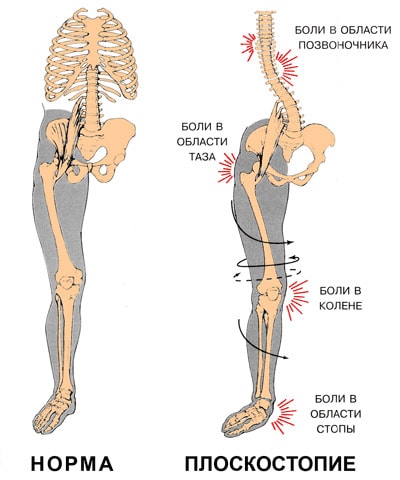
Сейчас в мире насчитывает от 40 до 60% людей, страдающих плоскостопием. Заболевание может привести к таким осложнениям, как искривления позвоночника, радикулит, остеохондроз, межпозвонковая грыжа, а также заболевания тазовых костей, коленных суставов, искривление пальцев стопы.
Причины плоскостопия
Часто от плоскостопия и других заболеваний стоп страдают люди, чья профессия связана с постоянными нагрузками на ноги: курьеры, парикмахеры, продавцы и т.д. Ношение узкой обуви или туфель на высоких каблуках также ухудшает состояние стопы, увеличивает нагрузку на ее передний отдел и ведет к подворачиванию стопы внутрь. Поэтому самый оптимальный каблук для взрослых – 3-4 см, а для детей – 1-1,5 см.
Выделим несколько факторов, которые могут привести к данному заболеванию стоп:
-
;
- избыточный вес;
- заболевания, ведущие к хрупкости костей (осложнение после гриппа, рахит и т.д.);
- генетическая предрасположенность;
- неразвитость мышечно-связочного аппарата; (перелом пяточной кости, лодыжек, повреждения связок и мышц, укрепляющих свод стопы).
Виды плоскостопия
По времени возникновения плоскостопие делится на две большие группы: врожденное и приобретенное.
Врожденное плоскостопие появляется в результате врожденных пороков стопы, данный вид встречается достаточно редко, всего в 3% случаев.
Приобретенное плоскостопие может возникнуть в любом возрасте, оно включает в себя следующие формы:
Плоскостопие. Лечение деформаций и заболеваний стоп
МРТ в МедикСити

Плоскостопие. Лечение деформаций и заболеваний стоп
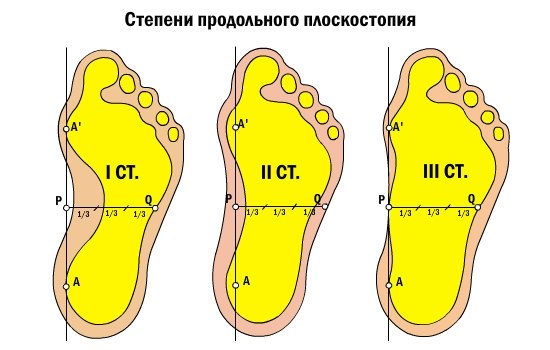
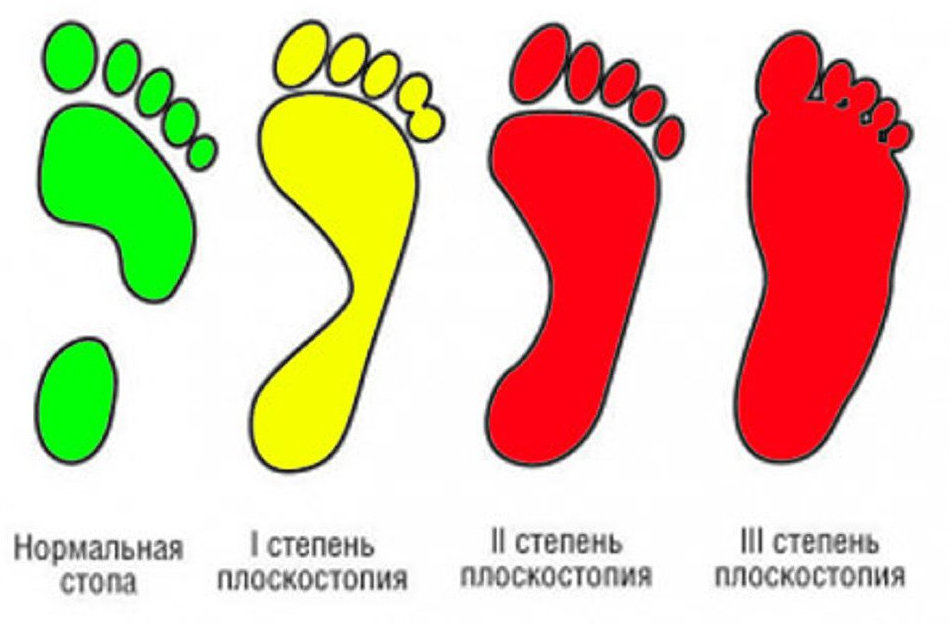
Степени плоскостопия
Плоскостопие – такое заболевание, которое достаточно быстро прогрессирует. Выделяются 3 степени заболевания.
1 степень (слабовыраженное плоскостопие) проявляется вследствие слабости связочного аппарата. Форма стопы не изменена, но к концу дня после длительной ходьбы появляются боли в ногах. После отдыха боли, как правило, проходят. Походка при данном заболевании становится менее пружинистой, к вечеру стопа отекает.
2 степень (комбинированное плоскостопие). На этой стадии уплощение стопы уже заметно. Стопа расширяется, походка становится тяжелой, ходьба затруднительной. Боль усиливается и охватывает не только стопы и голеностопные суставы, но и доходит до колена.
3 степень (резко выраженное плоскостопие). Сильная деформация стопы приводит к изменению пальцев, большой палец отклоняется наружу. Ощущается постоянная боль в стопах, голеностопных и коленных суставах. Возможны различные нарушения – остеохондрозы, артрозы, сколиозы, межпозвонковые грыжи. Тяжело ходить даже в медленном темпе и на непродолжительные расстояния. Пациент уже не может передвигаться в обычной обуви.
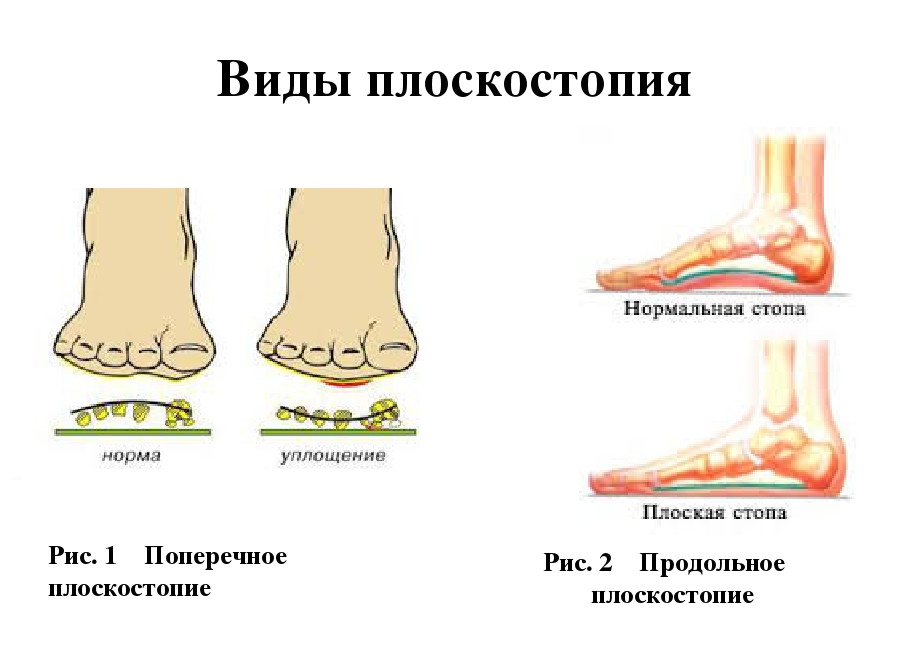
Разновидности плоскостопия
Встречаются следующие виды плоскостопия: поперечное (распластанность переднего отдела стопы), продольное (уплощение продольного свода стопы) и комбинированное (сочетающее в себе продольную и поперечную деформации стопы). Это означает, что заболевание может спровоцировать изменение стопы как в ширину, так и в длину. При комбинированном плоскостопии появляется двухсторонняя деформация.
Продольное плоскостопие чаще всего появляется в 16-25 лет и встречается в каждом пятом случае. Основная причина – неразвитые мышцы. Под действием веса тела продольные своды уплощаются, стопа становится удлиненной. Походка становится неуклюжей, с разведенными в сторону носками.
Поперечное плоскостопие может быть как врожденным из-за слабости соединительной ткани, так и появиться у женщин после длительного хождения в обуви на высоком каблуке. В этом случае уплощаются поперечный и передний своды стопы. Упор приходится на головки всех 5 костей, большой палец отклоняется в сторону, происходит его вальгусная деформация, появляются «шишки на стопах».
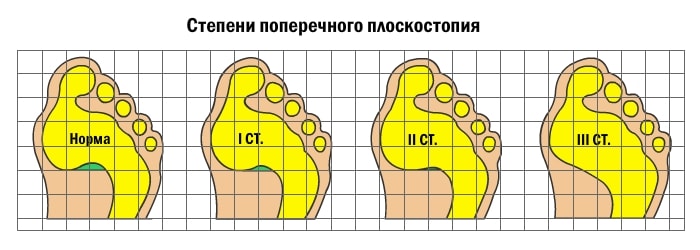
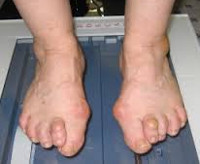
Поперечное плоскостопие
Поперечное плоскостопие – это патология, при которой наблюдается поперечное распластывание стопы и отклонение I пальца кнаружи. Основной причиной является недостаточность связочного аппарата стопы. Наряду с внешней деформацией поперечное плоскостопие проявляется болями в стопах, болью и жжением в мышцах стоп и голеней после физической нагрузки. Диагноз выставляется на основании осмотра и данных рентгенографии. Проводится симптоматическая консервативная терапия, при выраженной деформации выполняются корригирующие операции.
МКБ-10

Общие сведения
Поперечное плоскостопие – патологическое состояние, при котором передние отделы стопы распластываются, а I палец отклоняется кнаружи. Патология широко распространена, женщины страдают примерно в 20 раз чаще мужчин. Обычно выявляется у женщин среднего и пожилого возраста, реже встречается у мужчин (как правило – пожилых), в отдельных случаях обнаруживается у детей и подростков. В травматологии и ортопедии нередко наблюдается сочетание поперечного и продольного плоскостопия – комбинированное плоскостопие.
Обычно сопровождается более или менее выраженным болевым синдромом, тяжестью в стопах и быстрой утомляемостью при ходьбе. Со временем возникает тугоподвижность плюснефаланговых суставов, прогрессирующие деформации в области I и II пальцев. Причиной обращения к врачу, наряду с болями, нередко становится выраженный косметический дефект и проблемы при подборе удобной обуви. Лечение поперечного плоскостопия осуществляют травматологи-ортопеды.

Причины
Поперечное плоскостопие – полиэтиологическое заболевание, возникающее под влиянием различных факторов, к числу которых относят неудобную узкую обувь, высокие каблуки, длительное пребывание на ногах, лишний вес, предшествующие травмы стопы и т. д. Однако основной причиной формирования поперечного плоскостопия является врожденная слабость связочного аппарата стоп. В настоящее время данную патологию рассматривают, как необратимую деформацию, которую невозможно скорректировать консервативными методами, поскольку не существует лекарственных препаратов или ортопедических приспособлений, способных повлиять на восстановление тонуса и прочности соединительнотканных образований стопы.
Патогенез
В норме плюсневые кости удерживаются в анатомически правильном положении, благодаря межкостной фасции и подошвенному апоневрозу. При слабости перечисленных соединительнотканных структур в 30% случаев все кости плюсны веерообразно расходятся. В 27% случаев наблюдается отклонение I плюсневой кости в медиальную сторону, а остальные плюсневые кости сохраняют нормальное положение. В 5-6% случаев поперечник стопы увеличивается за счет отклонения V и IV плюсневых костей. В остальных случаях наблюдаются комбинации перечисленных вариантов.
Отклонение плюсневых костей – не единственное патологическое изменение, возникающее при поперечном плоскостопии. I плюсневая кость нередко поворачивается вокруг своей оси и приподнимается. Происходит перераспределение нагрузки: I плюснефаланговый сустав становится малоопорным, а наружные отделы стопы постоянно страдают от перегрузки. Из-за изменения нормальных соотношений между элементами стопы и тяги мышц I палец стопы «уходит» кнаружи. I плюснефаланговый сустав деформируется.
На внутренней поверхности стопы образуется «косточка», которая может представлять собой как экзостоз (костно-хрящевой нарост), так и сочетание экзостоза с выпирающим искривленным I плюснефаланговым суставом. Из-за избыточного давления обуви на I плюсневую кость в области сустава возникает бурсит, сопровождающийся локальным отеком и покраснением кожи. Развивается артроз I плюснефалангового сустава, что обуславливает усиление болевого синдрома. Объем движений в суставе снижается.
Искривленный I палец «заходит» на II палец. Со временем нередко формируется молоткообразная деформация II, реже – II-III пальцев, на подошвенной поверхности образуются натоптыши. Плюснефаланговые суставы «уходят» в состояние подвывиха. Все перечисленное становится причиной интенсивных болей, создает выраженные неудобства при ношении обычной, а иногда – и ортопедической обуви, приводит к вынужденному ограничению подвижности и трудоспособности.
Симптомы поперечного плоскостопия
Больные предъявляют жалобы на ноющие, тянущие, колющие или жгучие боли в стопах, преимущественно – в области I-II плюснефаланговых суставов. Боли усиливаются после продолжительного пребывания на ногах, могут сопровождаться чувством тяжести в стопах и жжением в мышцах. К вечеру может возникать отечность стоп и области лодыжек. Пациентки отмечают выраженные трудности при ходьбе на высоких каблуках, а также проблемы при выборе обуви – стопа становится слишком широкой и не входит в стандартную обувь.
Визуально определяется вальгусная деформация I пальца (Hallux valgus). Передние отделы стопы расширены. В запущенных случаях выявляется молоткообразное искривление II-III пальцев. Кожа в области I плюснефалангового сустава утолщена, гиперемирована. На внутренней и подошвенной поверхности в передних отделах стопы видны натоптыши и омозолелости. Объем движений в плюснефаланговых суставах ограничен. При пальпации возможна болезненность.
Диагностика
Диагноз поперечное плоскостопие выставляется на основании данных внешнего осмотра и результатов рентгенографии стопы. Для получения полной картины заболевания обычно назначают рентгенографию I, II и III плюснефаланговых суставов. В процессе описания снимков рентгенолог оценивает выраженность вальгусной деформации I пальца с учетом угла между I пальцем и II плюсневой костью и угла между I и II плюсневыми костями. Выделяют три степени деформации:
- 1 степень – угол между I пальцем и II плюсневой костью не превышает 25 градусов, угол между I и II плюсневыми костями не превышает 12 градусов.
- 2 степень – угол между I пальцем и II плюсневой костью не превышает 35 градусов, угол между I и II плюсневыми костями не превышает 18 градусов.
- 3 степень – угол между I пальцем и II плюсневой костью превышает 35 градусов, угол между I и II плюсневыми костями превышает 18 градусов.
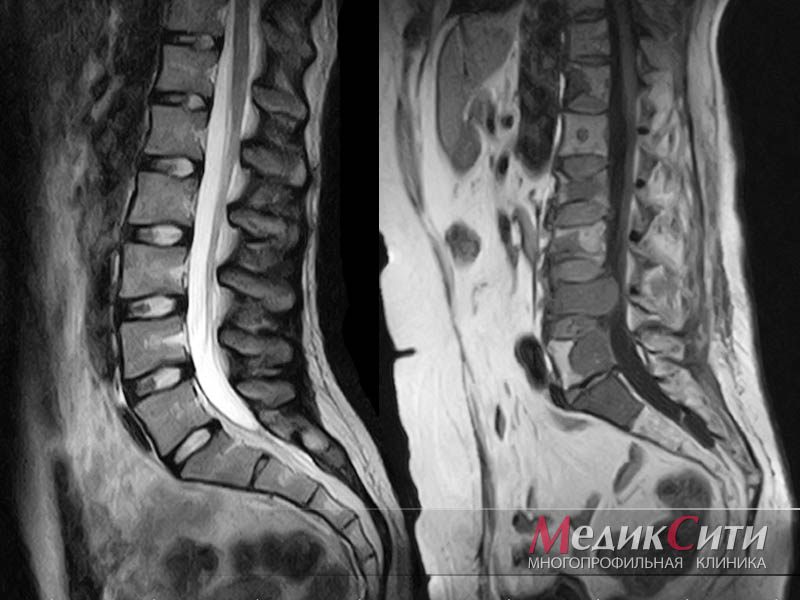
Кроме того, при изучении рентгенограмм обращают внимание на наличие артроза, о котором свидетельствует деформация суставной площадки, сужение суставной щели, остеосклероз субхондральной зоны и краевые разрастания. При необходимости для детального изучения плотных структур стопы пациента направляют на КТ кости, для оценки состояния мягких тканей – на МРТ.

Рентгенография стопы. Поперечное плоскостопие. Угол между 1-й и 2-й плюсневой костью 11,1 град. (1-й ст.).
Лечение поперечного плоскостопия
Консервативное лечение
Тактика лечения определяется в зависимости от выраженности патологии, интенсивности болевого синдрома и косметических запросов больного. Стоит заметить, что современной медицине неизвестны безоперационные способы устранения деформации I плюснефалангового сустава, и все предложения «убрать косточку без операции» являются всего лишь рекламными трюками. Консервативная терапия поперечного плоскостопия направлена на уменьшение болей и замедление прогрессирования болезни.
На ранних стадиях пациентам рекомендуют носить межпальцевые валики и индивидуальные ортопедические стельки. При тяжелых деформациях изготавливают ортопедическую обувь по индивидуальным меркам в соответствии с рекомендациями врача-ортопеда. Кроме того, назначают массаж, ножные ванночки, специальный комплекс упражнений для укрепления мышц и связок стопы, а также физиотерапевтические процедуры: магнитотерапию, УВЧ, электрофорез с тримекаином или новокаином, фонофорез с гидрокортизоном, индуктотермию, парафин и озокерит. При болях и признаках воспаления рекомендуют НПВС местного и общего действия.
Хирургическое лечение
Операции осуществляются при грубых деформациях стопы и интенсивном болевом синдроме. Поводом для хирургического вмешательства у молодых женщин нередко становится косметический дефект при умеренно выраженной вальгусной деформации I пальца. В зависимости от особенностей патологии применяются оперативные вмешательства на мягких тканях, на костях, а также комбинированные вмешательства на мягких тканях и костях. Лечение проводится после необходимого обследования, в плановом порядке, в условиях ортопедического или травматологического отделения.
При операциях на мягких тканях выполняют отсечение или перемещение сухожилий для восстановления равномерности тяги мышц, отводящих и приводящих I палец. К числу паллиативных вмешательств, устраняющих внешнюю деформацию, но не влияющих на порочное положение I плюсневой кости относят иссечение подкожной сумки и экзостоза в области I плюснефалангового сустава. Такие операции позволяют уменьшить косметический дефект и облегчить пользование стандартной обувью, однако со временем их эффект часто исчезает из-за дальнейшего прогрессирования деформации.
Для того, чтобы устранить отклонение I плюсневой кости кнутри, в настоящее время обычно применяют Scarf остеотомию или шевронную остеотомию – операции, в ходе которых ортопед удаляет фрагмент кости и восстанавливает ее анатомически правильное положение. После хирургического вмешательства в течение 6 недель используют специальные ортезы. В последующем пациенту рекомендуют не перегружать стопу, носить удобную широкую обувь, делать самомассаж и выполнять специальные упражнения для укрепления мышц стопы.
2. Клинико-рентгенологические аспекты диагностики Hallux valgus и поперечного плоскостопия / Кондрашова И.А. Давлетова Н.А. Кондрашов А.Н. // Оригинальные исследования – 2013 – Т.14, №4
3. Наш опыт хирургического лечения больных с поперечным плоскостопием, Hallux valgus / Кузьмин В.И. Черкашов А.М. Шарамко Т.Г. Горохов М.А. // Российский медико-биологический вестник имени академика И.П. Павлова – 2016 – Т.24, №3
Плоскостопие: виды, лечение, профилактика

Первые ассоциации с диагнозом «плоскостопие» — это пустяковая патология, способ отказа от службы в армии. Но так ли это на самом деле?
Амортизирующие функции при ходьбе выполняют два свода костей стопы: продольный и поперечный. Благодаря образованию своеобразной арки из костей нагрузка равномерно распределяется при движениях. Когда размер «арки» становится меньше или она вовсе отсутствует, стопы при ходьбе соприкасаются с поверхностью. Результат процесса — серьезные повреждения, патологии костей, суставов.
Плоскостопие представляет собой нарушение опорно-двигательной системы, при котором страдает биомеханика, возникают болезненные ощущения при нагрузках. Виды плоскостопия:
- поперечное
- продольное
- продольно-поперечное
- вальгусное
- по степени развития — 1 степень, 2 и 3
Поперечное плоскостопие — это процесс уплощения поперечного свода стопы, которое в дальнейшем приводит к деформированию пальцев. Симптоматика — наличие мозолистых образований, болевой синдром в передней области стопы.
Продольное плоскостопие — это нарушение анатомии продольного свода стопы. При патологии наблюдается картина, когда фактически вся подошва прикасается к поверхности во время ходьбы. Поперечно-продольное — совокупность симптомов обоих вышеперечисленных видов.
Понять, что такое плоскостопие 1, 2 и 3 степени, можно, представив стадии развития заболевания. При первой степени симптомы почти не заметны, присутствует дискомфорт при длительных пеших прогулках. Усталость наступает быстрее при физических нагрузках, возможны отеки.
При второй степени боль в стопах возникает чаще, она становится очень выражена. Дискомфорт ощущается в области стопы и в коленях. Часто отмечается развитие «косолапости», изменения в походке.
При третьей степени стопа деформируется очень сильно, ходьба вызывает сложности. Болевой синдром отмечается даже при малых физических нагрузках. Нарушается функциональность опорно-двигательной системы, нередко ощущается боль в голове. Терапия более успешна, если начинать ее как можно раньше, не доводя патологию до третьей стадии развития.
Как определить плоскостопие
Лучший вариант того, как определить плоскостопие — посетить врача. Ребенок или взрослый заметят следующие симптомы:
- Быстрое наступление усталости, ощущения тяжести в ногах при стоянии или пеших прогулках.
- Судорога, отеки в области лодыжек, голеней.
- Для женщин — трудности в ходьбе на каблуке.
- Трансформация размера стопы.
- Сложности с выбором удобной обуви.
- Косолапость, дискомфорт при ходьбе.
Чтобы определить плоскостопие в домашних условиях, необходимо окунуть ступни ног в краску или масло. Далее следует наступить на чистый лист бумаги сначала пальцами, затем пяткой, чтобы остались четкие отпечатки ступней. Краска или масло не должны растечься по листу. Опираться об кресло или стол нельзя, тест проводится стоя.
- Серповидная форма отпечатка, отсутствует внутренняя область подошвы — отсутствие плоскостопия.
- Полный отпечаток стопы полых областей— наличие плоскостопия, скорее всего плоско-валгусного.
- Большой полый промежуток между передней и задней областью стопы также свидетельствует о плоскостопии.
Интересный, но не очень эффективный вариант того, как определить плоскостопие у ребенка — попросить его наступить на влажный песок на пляже.
Как лечить плоскостопие
При лечении плоскостопия у детей нужно понимать, что до определенного возраста (3-4 года) стопа формируется и растет. Поэтому некоторые отклонения в отпечатке подошвы считаются нормой.
Терапия детей включает в себя выполнение физических упражнений на ортопедических ковриках, массажи, ношение ортопедической обуви. Конкретный перечень упражнений и то, какую обувь при плоскостопии покупать ребенку, назначает врач. Многие задаются вопросом о том, какой врач плоскостопие диагностирует и лечит. Это врач-ортопед или остеопат.
Перед началом лечения плоскостопия у взрослых, нужно провести тщательную диагностику у специалиста для выявления конкретного вида и степени заболевания. После нее врач расскажет, как лечить плоскостопие в домашних условиях, занимаясь специальной гимнастикой.
В комплексе могут помочь упражнения для укрепления мышц голени и стопы, формирования правильной осанки. От пациента требуются усилия для достижения эффекта — соблюдать режим, регулярно выполнять назначенные врачом упражнения. Оперативное вмешательство при данной проблеме практикуется очень редко.
Плоскостопие

Человеческая стопа в состоянии нормы имеет своды — поперечный (под основаниями пальцев) и продольный (по внутреннему краю стопы), наличие которых обеспечивает амортизационную функцию и помогает удерживать тело в ровном положении. Плоскостопие является распространенным заболеванием, при котором опущены один или сразу оба свода, в связи с чем могут развиться серьезные патологии опорно-двигательного аппарата.
- Что такое плоскостопие
- Чем опасно плоскостопие
- Причины плоскостопия
- Как определить плоскостопие
- Виды плоскостопия
- Поперечное плоскостопие
- Продольное плоскостопие
- Продольно-поперечное плоскостопие
- 1 стадия
- 2 стадия
- 3 стадия
- 4 стадия
- Какой врач лечит плоскостопие
- Как лечить плоскостопие у детей
- Как лечить плоскостопие у взрослых
Что такое плоскостопие
Плоскостопие — это врожденная или приобретенная деформация, в результате которой природные своды стоп уменьшаются или полностью исчезают. Состояние можно определить по полному касанию одной или сразу двух ног земли. В положении стоя между кожей и полом практически не остается свода или щели.
Наличие сводов выполняет амортизационную функцию во время ходьбы. Правильное положение стоп поддерживается связками и мышцами, за счет которых ноги пружинят во время прогулок, бега, прыжков и физических нагрузок, смягчая удары костных тканей. При ослаблении мышечно-связочного аппарата своды опускаются, амортизирующая функция нарушается, а в ногах в результате изменений конфигурации суставов и осанки возникает дискомфорт и болевые ощущения.
На начальных стадиях болезнь не вызывает дискомфорта, однако по мере развития может привести к боли во время ходьбы, деформации стоп, нарушениям походки и развитию других сопутствующих заболеваний. Врожденные патологии представлены преимущественно продольным опущением сводов и встречаются редко, а вот причин для развития приобретенной формы болезни достаточно много. Чаще всего она развивается в детском возрасте.
Для записи на прием оставьте Ваш номер телефона
Чем опасно плоскостопие
Частичное или полное опущение сводов приводит к снижению амортизационной функции и, как следствие, к ряду серьезных изменений в работе опорно-двигательного аппарата. В их числе:
- Повышенная нагрузка на позвоночник, голеностопные, коленные и тазобедренные суставы и существенное ускорение их износа;
- Сложность коррекции деформации на поздних стадиях;
- Патологические изменения осанки, включая сколиоз и артроз;
- Постоянные боли в ногах, нарушающие привычный образ жизни.
Причины плоскостопия
В детском возрасте своды на стопах отсутствуют ввиду их недоразвитости и наличия большого количества подкожно-жировой клетчатки. При нормальном развитии ребенка они образуются к 6 годам, когда полностью формируется правильная постановка стопы.
К причинам развития деформации относятся:
- врожденные (внутриутробные) нарушения развития;
- ношение узкой, маленькой и жесткой обуви, высокие каблуки;
- заболевания скелета, в частности артрит;
- избыточный вес;
- генетическая предрасположенность;
- мышечная дистрофия, церебральный паралич и другие состояния, приводящие к проблемам с иннервацией;
- нарушения кальциево-фосфорного обмена и рахит;
- парез или паралич мышц конечностей;
- травмы и разрывы сухожилий большеберцовой мышцы;
- перегрузка нижних конечностей;
- неправильно сросшиеся переломы;
- мышечный дисбаланс.
Как определить плоскостопие
Для диагностики плоскостопия необходимо обратиться в клинику и записаться на прием к врачу при появлении первых симптомов патологии. Основные признаки плоскостопия:
- боли в ногах, постоянная усталость, усугубляющаяся при ношении неудобной обуви;
- постоянная, усиливающаяся боль в зоне пяток и сводов;
- отечность;
- дискомфорт и неприятные ощущения в стоячем положении;
- боли в бедрах, коленях и нижней части спины;
- изменения стоп с появлением косточек на их внутренней поверхности;
- затруднения при попытках поднять пятки от пола;
- неравномерный износ подошвы обуви.
Диагностикой и лечением плоскостопия занимается ортопед. Для постановки диагноза применяются:
- сбор анамнеза, опрос пациента и определение жалоб;
- визуальный осмотр с целью определения наличия и угла сводов;
- рентген — визуализация костей и суставов, позволяющая выявить внутренние деформации;
- УЗИ-диагностика — требуется для определения аномалий в сухожилиях и их точной визуализации;
- компьютерная томография (КТ) — для определения травм и переломов в области стоп и лодыжек (данный метод обеспечивает максимальную детализацию изображения);
- магнитно-резонансная томография (МРТ) — позволяет получить подробные изображения внутренних структур и с высокой точностью выявить даже самые мелкие патологические изменения.
Виды плоскостопия
Согласно общепринятой медицинской классификации виды плоскостопий определяются особенностями деформации. В зависимости от свода, на который распространяется патология, различают поперечное, продольное и комбинированное плоскостопие.
Поперечное плоскостопие
Проявляется в виде уплощения поперечных сводов (вдоль оснований пальцев) одной или сразу обеих ног и развития деформации пальцев. Характерными симптомами являются появление мозолей в зоне опускания свода и болезненные ощущения в переднем отделе стопы. Причинами для развития данного вида патологии являются длительная стоячая работа, ношение неудобной обуви и высоких каблуков. До 10 лет такое состояние относится к разряду нормы.
Продольное плоскостопие
Выражается уменьшением свода вдоль стопы, в результате которого ноги начинают соприкасаться с полом практически всей своей поверхностью. При таком недуге размер ноги может увеличиваться. Диагностируется такая деформация преимущественно в детском и подростковом возрасте.
Продольно-поперечное плоскостопие
Комбинированное плоскостопие представляет собой сочетание одновременно и продольного, и поперечного уплощения, из-за которого меняется походка, появляются мозоли и болевые ощущения.
Продольное и поперечное плоскостопие причины, симптомы, методы лечения и профилактики
Продольное и поперечное плоскостопие — заболевание, характеризующееся утолщением обоих сводов стопы. Утрачивается функция амортизации. Болезнь провоцирует искривление позвоночника и нарушение работы внутренних органов. Для составления курса лечения требуется записаться на консультацию к травматологу.

Симптомы продольного и поперечного плоскостопия
Продольно-поперечное плоскостопие не имеет особенной симптоматики. Признаки аналогичны другим болезнями опорно-двигательного аппарата. У детей симптомы продольного и поперечного плоскостопия могут не проявляться. Выделяют следующие признаки заболевания:
- болезненные ощущения ноющего характера при длительной нагрузке;
- быстрая утомляемость нижних конечностей, чувство тяжести, больной часто разминает ноги, жалуется на боли в процессе ходьбы, дети отказываются долго ходить;
- отечность нижних конечностей, которая развивается в вечернее время суток;
- чувство тяжести в поясничной области;
- дискомфорт при использовании обычной обуви, при эксплуатации ортопедических моделей трудности отсутствуют;
- обувь стаптывается быстрее;
- развиваются мозоли на нижних конечностях;
- стопа увеличивается по длине и ширине, синдром особенно заметен в возрасте от 45 лет;
- изменение походки, больной широко расставляет ноги;
- деформация большого пальца ноги;
- болезненные ощущения в области поясницы, коленных суставных тканей;
- кожные покровы принимают синий оттенок, объясняется образованием тромбов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Поперечное и продольное плоскостопие развивается при воздействии следующих факторов:
- в 3 случаях из 100 прогрессирует из-за наследственного фактора;
- избыточная масса тела;
- физические повреждения стопы;
- паралич ног;
- интенсивные физические нагрузки;
- использование неудобной или некачественной обуви;
- профессиональная деятельность, которая требует длительное время стоять;
- недостаточная концентрация витаминов в организме;
- ослабленные мышечные ткани стопы;
- перелом костей;
- болезни нервной системы;
- нарушения обмена веществ;
- процесс вынашивания ребенка, объясняется увеличенной нагрузкой на стопы.
Заболевание чаще диагностируется у представительниц женского пола.
Стадии развития продольного и поперечного плоскостопия
У заболевания выделяют несколько стадий:
- первая стадия характеризуется минимальными изменениями стопы, методы лечения на данном этапе приносят большую эффективность, болезненные ощущения возникают при надавливании на стопу. В вечернее время отмечается небольшая опухоль, которая исчезает с утра;
- вторая стадия отличается развитием интенсивных болезненных ощущений в области нижних конечностей. Заболевание характеризуется изменением походки. Многие списывают симптомы на использование некачественной обуви. Своды стопы исчезают. Заболевание поражает связки;
- третья стадия характеризуется усилением симптоматики, страдает осанка, походка нарушается ещё больше, усиливаются боли в ногах.Процесс затрагивает кости. Больной не в состоянии передвигаться в обычной обуви.
Разновидности
Выделяют следующие виды продольно-поперечного плоскостопия:
Врожденное продольное и поперечное плоскостопие
Заболевание прогрессирует из-за изменений в структуре стопы в утробе матери.
Приобретенное продольное и поперечное плоскостопие
Развивается при жизни под воздействием провоцирующих факторов.
Диагностика
Изначально врач осматривает пораженную стопу. Доктор учитывает измененное расположение пальцев, отечность нижних конечностей, наличие болевого синдрома. Врач проводит опрос пациента, устанавливает возможность наследственного развития заболевания. Специалисты используют инструментальные методы диагностики, проводят геометрические изучение подошвы, назначают рентгенографию, компьютерную томографию, МРТ. При необходимости пациента направляют на консультацию к врачам другого профиля, например, к невропатологу. В сети клиник ЦМРТ для диагностики продольно-поперечного плоскостопия используют следующие методы:
Плоскостопие
Плоскостопием называется заболевание, проявляющееся как деформация формы стопы.

Стопа – это природный амортизатор, предохраняющий организм от тряски при ходьбе и позволяющий удерживать равновесие при движении. Стопа пружинит, поскольку касается земли; не всей поверхностью сразу, а лишь ее частью (опорными точками). В результате под стопой возникает некоторый объем пустого пространства. При повышении нагрузки (например, при совершении шага) стопа немного проседает, пользуясь этим объемом; это позволяет избежать жесткого соприкосновения с опорной поверхностью, то есть самого настоящего удара.

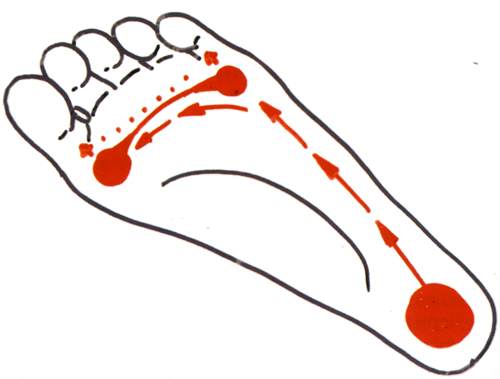
При рассмотрении формы стопы выделяют два свода – продольный и поперечный. Продольный свод – это изогнутость стопы по внутренней стороне от пятки до сустава большого пальца. Обычно он хорошо виден. Поперечный свод менее заметен. Он представляет собой арку у основания пальцев ног (там, где кончаются плюсневые кости). Положение костей, при котором оба свода имеют выраженный характер, фиксируется связочно-мышечным аппаратом. При ослаблении мышечно-связочного аппарата нормальная форма стопы нарушается. Выраженность сводов утрачивается, стопа оседает, распластывается. Подобная патология и определяется как плоскостопие.
Каким бывает плоскостопие
Деформация стопы может привести к уплощению продольного свода, в этом случае говорят о продольном плоскостопии. Распластанность переднего отдела стопы называется поперечным плоскостопием. Если деформация затронула оба свода стопы, диагностируется комбинированное плоскостопие.
Плоскостопие может быть врожденным. В этом случае неправильное развитие стопы происходит из-за внутриутробных пороков. Это – достаточно редкое явление. Гораздо чаще имеет место приобретённое плоскостопие, которое может развиться в любом возрасте.
Причины плоскостопия
Приобретенное плоскостопие классифицируется в зависимости от причины, вызвавшей деформацию стопы. Различают:
- травматическое плоскостопие. Развивается как следствие травмы – перелома костей стопы, голеностопного сустава, повреждения соединительных тканей свода стопы;
- паралитическое плоскостопие. Возникает в результате паралича мышц стопы (например, как осложнение перенесенного полиомиелита);
- рахитическое плоскостопие. При рахите у детей в период интенсивного роста нарушается минерализация костей: они становятся податливыми и мягкими. Это касается и костей стопы, которые деформируются под тяжестью тела ребенка;
- статическое плоскостопие. Возникает в тех случаях, когда мышечно-связочный аппарат стопы не справляется с выпавшей на него нагрузкой. Это наиболее распространённый вид плоскостопия (более 82% всех случаев).

Статическое плоскостопие не обусловлено каким-либо заболеванием. Оно может развиться как у ребенка, так и у взрослого. Основные факторы, способствующие его возникновению, следующие:
- врожденная слабость связок;
- избыточный вес;
- слабость мышц и связок стопы, развившаяся в результате низкой физической активности (малоподвижного, прежде всего сидячего образа жизни);
- неправильно выбранная обувь. Женская обувь на высокой платформе или высоком каблуке практически гарантированно приводит к плоскостопию;
- повышенные нагрузки на стопу, вызванные обстоятельствами жизни (беременность, профессиональная деятельность, связанная с постоянным пребыванием на ногах и т.п.).
Последствия плоскостопия
Плоскостопие приводит к потере амортизационной способности стопы. В результате весь костный аппарат начинает испытывать жесткие толчки при ходьбе. Сотрясение передается вверх по скелету и достигает головного мозга. При сильном плоскостопии эти сверхнормативные нагрузки сказываются в различных местах, вызывая:
- изменение походки и осанки. Походка становится тяжелой, «косолапой»;
- заболевания стопы и боли в стопе;
- заболевания коленных суставах (деформирующий артроз, воспаление менисков, разболтанность коленного сустава) и боли в коленях;
- заболевания тазобедренного сустава (коксартроз);
- заболевания позвоночника (остеохондроз, сколиоз, грыжи межпозвоночных дисков, радикулит) и боли в спине; .
Симптомы плоскостопия

Симптомы плоскостопия зависят от его вида и стадии развития заболевания.
В развитии продольного плоскостопия выделяют следующие стадии: предболезнь, перемежающееся плоскостопие, плоскостопие I-й, II-й и III-й степени тяжести.
Первые признаки плоскостопия
О том, что у вас плоскостопие могут свидетельствовать следующие признаки:
- ваша обувь обычно стаптывается и изнашивается с внутренней стороны;
- при ходьбе ноги быстро устают;
- при работе «на ногах» ноги устают и к концу дня отекают. Обычно отечность наблюдается в районе лодыжек. Могут быть судороги;
- вы обнаруживаете, что вам нужна обувь на размер больше, словно нога выросла. Или прежняя обувь становится слишком узкой.
Стадия предболезни характеризуется возникновением усталости ног и болью в стопе после длительных статических нагрузок, то есть если приходится долго стоять или много ходить. Возникающий дискомфорт или боли в стопах свидетельствуют о несостоятельности связочного аппарата. При этом форма стопы еще не нарушена.
На стадии перемежающегося плоскостопия стопа теряет свою форму при нагрузках, но после отдыха форма стопы восстанавливается.
Плоскостопие I-й степени – это слабовыраженное плоскостопие. Деформация стопы незначительная. Продольный свод сохраняется и имеет высоту не менее 25 мм. При надавливании на стопу могут возникать болезненные ощущения. Немного меняется походка. При ходьбе быстро возникает усталость. К вечеру стопа может отекать.
При плоскостопии II-й степени продольный свод стопы – не выше 17 мм. Отмечаются постоянные и довольно сильные боли в стопах, боль может подниматься до коленного сустава. Больной испытывает затруднения при ходьбе.
Плоскостопие III-й степени характеризуется значительной деформацией стопы. Продольный свод практически отсутствует. Сильные боли затрудняют даже непродолжительную ходьбу. Отечность стоп и голеней сохраняется практически постоянно. Может болеть поясница, появляются сильные головные боли.

Развитие поперечного плоскостопия приводит к тому, что пальцы приобретают молоткообразную форму. В результате проседания поперечного свода плюсневые кости смещаются; большой палец отклоняется к наружной стороне стопы, при этом начинает выпирать головка первой плюсневой кости. Визуально это выглядит так, что в основании большого пальца растет косточка. Чем выше степень поперечного плоскостопия, тем больше отклонение большого пальца. В районе выпирающей косточки может наблюдаться боль, отечность и покраснение. Это свидетельствует о воспалении сустава.
Методы диагностики плоскостопия
Диагностика плоскостопия проводится врачом травматологом-ортопедом. Степень плоскостопия определяется с помощью инструментальных методов исследования.
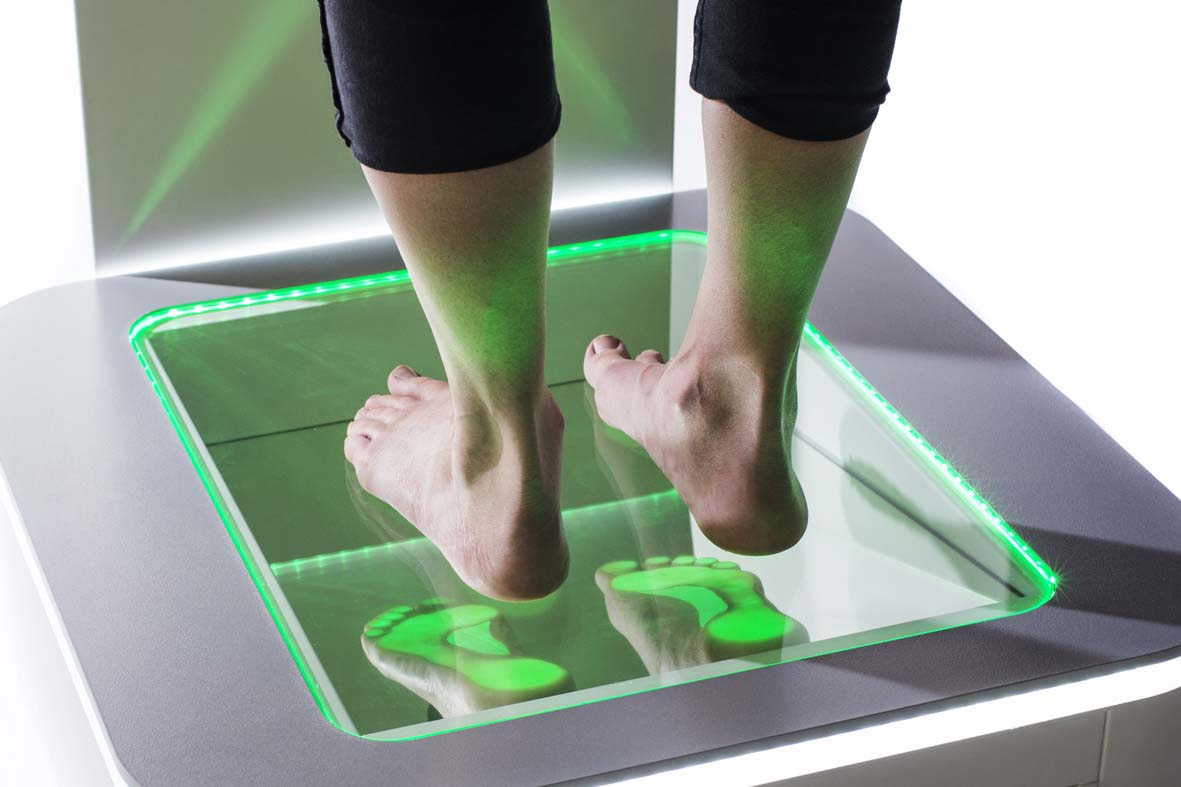
Плантография – это определение плоскостопия по отпечатку подошвенном поверхности стопы, полученном на специальном оборудовании (плантографе).
Для диагностики плоскостопия используется рентгенография стопы. Данный метод исследования позволяет установить диагноз и определить степень плоскостопия.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения плоскостопия
Полное излечение плоскостопия возможно только в детстве, поскольку у детей костный и мышечно-связочный аппараты находятся ещё в процессе формирования, и, устранив патологию, можно добиться последующего закрепления правильной формы стопы. Во взрослом возрасте речь идет лишь о некотором улучшении ситуации и остановке процесса дальнейшей деформации стопы.
Лечение плоскостопия у взрослых направлено, прежде всего, на снятие болевого синдрома и укрепление мышц и связок стопы.
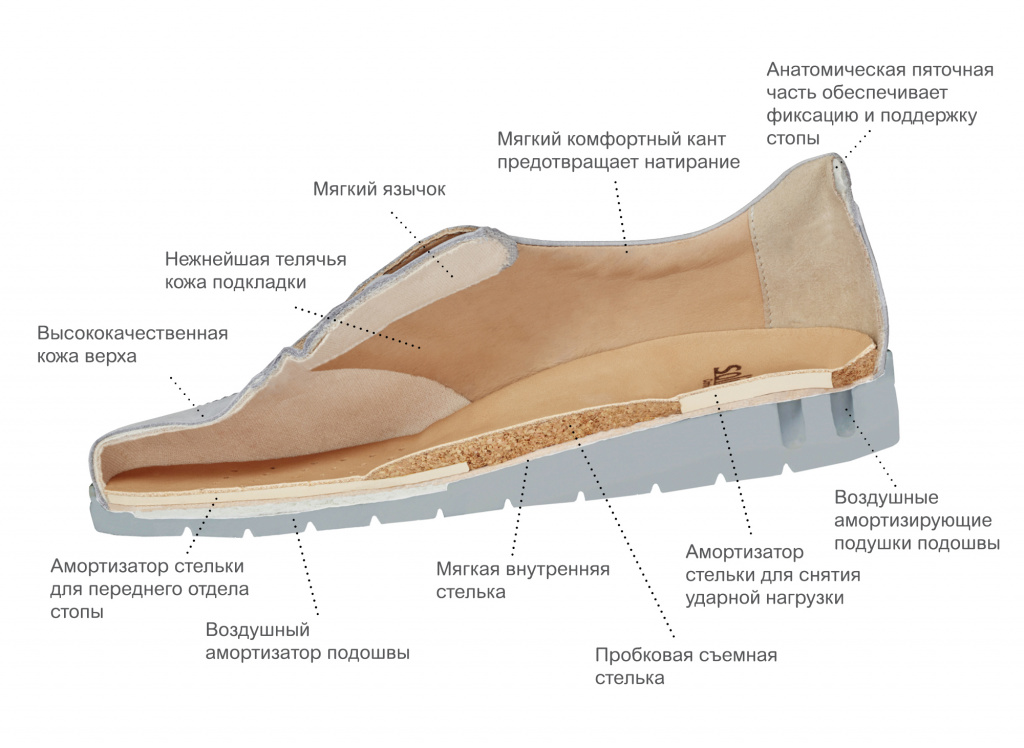
Большое значение имеет ношение ортопедических стелек, позволяющих правильно распределять нагрузку по поверхности стопы. Ортопедические стельки-супинаторы возвращают стопе нормальное положение, выполняя при этом функцию амортизатора.
Обувь должна быть удобной, обязательно не тесной, с широким носком и на невысоком каблуке.
Травматологи-ортопеды «Семейного доктора» произведут диагностику заболевания (выявят степень плоскостопия) и назначат индивидуальный курс лечения. Чем раньше Вы обратитесь к врачу, тем меньшей деформации подвергнется Ваша стопа. При плоскостопии I-й степени еще возможна коррекция, дальше – только торможение деформации.
Плоскостопие: 4 стадии и рекомендации по лечению

Плоскостопие – деформация стопы вследствие уплощения ее сводов : продольного и поперечного. Это распространенное заболевание, от которого страдают от 25 до 40% населения. Многие пациенты недооценивают опасность патологии, поэтому не обращаются к врачу. В рамках статьи рассмотрим, чем может осложниться несвоевременное лечение плоскостопия и как не допустить проблем с опорно-двигательным аппаратом.
Виды плоскостопия
Плоскостопие классифицируют на 3 группы, в зависимости от того, какой свод стопы деформировался:
- Поперечное – уплощение свода с внутренней стороны. Подошва полностью соприкасается с полом, увеличивается размер ноги.
- Продольное – уплощение стопы в зоне первой фаланги пальцев.
- Комбинированное, сочетающее в себе признаки поперечного и продольного плоскостопия.

Причины плоскостопия
Причины плоскостопия делят на врожденные и приобретенные. Врожденное плоскостопие диагностируют только после 5 лет, так как в раннем детстве уплощение свода является физиологическим. Единственная причина, вызывающая врожденную форму болезни – слабость связочно-мышечного аппарата.
Причин приобретенного плоскостопия несколько:
- травмы: переломы лодыжек, пяточной кости;
- чрезмерная масса тела;
- сидячая профессия и длительное стояние на ногах.;
- ношение плоской обуви длительное время.
В медицинских справочниках и научных трудах говорится о том, что на состояние стоп влияет поверхность, по которой ходит человек. Физиологически стопа приспособлена для того, чтобы ходить по неровностям и камням. В связи с тем, что в современных городах дороги асфальтированы, мышцы начинают атрофироваться и хуже поддерживать свод.
Первые признаки и симптомы
На начальных этапах трудно заметить у себя плоскостопие, поскольку организм обладает огромными приспособительными возможностями. На 1 стадиях болезнь не проявляет себя никак, особенно если у человека хорошо развита мышечная система.
Первый признак заболевания (на 2 стадии) – усталость и боль в суставах стопы при незначительных нагрузках. Если после 5-10 минут ной ходьбы вы ощущаете тяжесть, жжение и дискомфорт в стопах, то необходимо обратиться к врачу ортопеду, чтобы провериться на наличие плоскостопия.
На 3-4 стадии происходит молотообразная деформация второго пальца стопы или изменение положение первого пальца с искривлением внутрь (вальгусная деформация) с последующим формированием шишки.

Родителям тяжело отличить ненормальную стопу от нормы у ребенка. Понять, что имеется проблема можно не по внешнему виду стопы, а по состоянию обуви. Поводом для обращения к врачу должна послужить стаптывание подошвы или каблучка с одной стороны.
Методы диагностики – золотые стандарты
Диагностика начинается с визуального осмотра стопы пациента. Доктор уже может заметить снижение высоты внешнего свода. Также врач обращается внимание на наличие натоптышей в тех местах, где их быть не должно (подушечки пальцев). Далее могут быть назначены инструментальные методики обследования, позволяющими уточнить или опровергнуть диагноз.
Одним из основных методов являет рентген стопы под нагрузкой для оценки ахилопяточного угла. Есть е более современный метод обследования – плантография иди плантоскопия. Во время обследования выполняются оттиски со стопы пациента с дальнейшей обработкой информации и ее сохранением на электронных носителях.

Плантографию назначают в профилактических целях следующим группам лиц:
- призывникам;
- спортсменам;
- лицам, имеющим заболевания костно-мышечной системы;
- тем, кто восстанавливается после переломов нижних конечностей;
- пациентам с признаками плоскостопия.
В последнем случае исследование выполняют для оценки вида и степени плоскостопия, а также оценки эффективности лечения.
С результатами рентгена или плантографии необходимо обратиться к ортопеду. В клинике и в ходе онлайн консультации врач выпишет рецепт. С ним можно будет пойти в ортопедический салон, чтобы подобрать подходящую стельку или заказать обувь.
Лечение: консервативное и хирургическое
Лечение плоскостопия должно быть комплексным. Отдельные процедуры и мероприятия не принесут желаемого результата
Легче все коррекция плоскостопие поддается коррекции на 1-2 стадии. На 3-4 стадии речь о полном выздоровлении не идет. На протяжении всей жизни больным придется носить стельки и ортопедическую обувь, чтобы приспособиться к состоянию.
Полностью вылечиться от плоскостопия можно только в детском возрасте, поскольку в этом период мышечно-связочный аппарат продолжает формироваться. У взрослых речь идет только об остановке дальнейшего патологического процесса и уменьшения выраженности болевых симптомов.
Операция
Операция необходима при поперечном плоскостопии и вальгусной деформации стоны стопы – отклонении первого пальца к наружной части. Больше всего вальгусной деформации подвержены женщины, носящие неправильную обувь: на высоком каблуке и с узким носом.
Операция назначается также при 3-4 степени плоскостопия, 1-2 стадию стараются лечить консервативно.
Ношение ортопедических стелек
Основная методика коррекции положения стопы – ношение ортопедических стелек. Их лучше всего подбирать по рекомендации специалиста.
Существует множество брендов и разновидностей стелек. Но по виду решаемых проблем их можно поделить на 3 категории:
- Профилактические. Фактически все готовые стельки можно назвать профилактическими. Производитель у готовой стельки закладывает усредненные параметры.
- Детские. Необходимы, чтобы зафиксировать стопу ребенка в правильном положении. Отличительные особенности детских ортопедических стелек – углубленная пятка и высокие боковые бортики для поддержки бокового свода стопы.
- Индивидуальные. Их изготавливают по параметрам стопы, которые были получены по результатам плантографии.
Не менее важным фактором является ношение ортопедической обуви. Пронять, что обувь подходит для лечения плоскостопия можно по ряду критериев:
- наличие сертификатов;
- высокий жесткий задник;
- мягкий кант;
- жесткий носок (если обувь закрытая);
- ортопедическая стелька внутри.
Компенсировать плоскостопие ношением стелек возможно, но эффективнее и быстрее это получится сделать с помощью ортопедической обуви.

Массаж
Обязательное условие лечение плоскостопия – проведение массажа. Он укрепляет и тонизирует мышцы нижних конечностей, улучшает кровообращение. Массаж необходим для мышц голени и подошвенной поверхности стопы.
Как правильно делать массаж стоп при плоскостопии, расскажут специалисты нашей онлайн клиники. Они дадут индивидуальные рекомендации в зависимости от тяжести заболевания и возраста пациента.
Корректирующая гимнастика
Гимнастическая лечебная физкультура создает оптимальный двигательный режим: тренирует ослабленные мышцы и укрепляет связочный аппарат. У пациентов моделируется правильная форма стоп: улучшается их балансировочная, ресорсная функция, а также укрепляется мышечный корсет в целом.
Ортопеды и мануальные терапевты предлагают выполнять следующие упражнения при плоскостопии 1 раз в день по 20 минут.
Физиотерапия
Используется как дополнительный метод лечения в комплексе с ношением ортопедической обуви, гимнастикой и массажем. Она улучшает и закрепляет эффект от проводимой терапии.

В лечении плоскостопия и вальгусной деформации стопы используют:
- электрофорез;
- парафиновые аппликации;
- электростимуляцию мышц голени и стоп.
Пациентам с избыточной массой тела рекомендуется скорректировать свой вес, так как это приводит к быстрому развитию плоскостопия. Используется диета богатая кальцием магнием и фосфором, приме препаратов с витамином D3.
Последствия плоскостопия
Свод стопы является амортизатором. Он гасит ударные нагрузки, переносимые человеком при ходьбе или во время бега. На 4 стадии ударные волны не гасятся и распределяются на коленные суставы, тазобедренные и позвоночник. На фоне это возникает:
- сколиоз;
- остеохондроз;
- позвоночные грыжи;
- боли в спине;
- варикоз;
- артроз.
Если вы не желаете столкнуться с этими проблемами в будущем, то обязательно проконсультируйтесь с врачом-ортопедом. Он подберет для вас стельку или порекомендует обувь, которая зафиксирует стопу в анатомически правильном положении и снимет нагрузку с позвоночника.
Профилактика
Профилактика плоскостопия также включает в себя:
- Использование ортопедических стелек (даже здоровым людям), потому что они компенсируют ровную поверхность и тренируют мышцы стопы.
- Ограничение длительных статических нагрузок
- Ношение обувь на высоком каблуке (более 5 см) не чаще 2 раз в неделю. Для ежедневной носки допускается каблук 3-4 см.
Не нужно ждать пока стопы деформируются и появятся сильные регулярные боли, связанные с плоскостопием. Лучше вовремя обратиться к врачу ортопеду. Доктор проведет осмотр, предложит оптимальные лечебные и профилактические мероприятия.
Вопросы пациентов
Можно ли заниматься спортом при плоскостопии?
Да возможно, но программа тренировок должна составляться индивидуально.
Берут ли в армию с плоскостопием?
Легкие стадии не являются противопоказанием для призыва на военную службу. Но таким людям будет показана служба в войсках, где категории статистической нагрузки ниже «А – Б3». Если говорить о том, с каким плоскостопием не берут в армию, то это 3-4 стадия, когда нога полностью касается поверхности пола.