Моракселла, moraxella cataralis: что это, диагностика и лечение
Патологическим материалом, в котором могут быть обнаружены моракселлы, обычно является отделяемое воспаленных слизистых оболочек дыхательных путей, их придаточных полостей, легких, среднего уха, изредка — глаза. Это может быть мокрота, трахеальный аспират, промывные воды бронхов, и синусов, слизь из зева и носоглотки, отделяемое среднего уха, конъюнктивы глаза, перитонеальный экссудат и т. п.. В редчайших случаях М. catarrhalis высевается из крови при подозрении на бактериемию и из спинномозговой жидкости (СМЖ) при гнойном менингите.
В случаях, когда материалом является СМЖ, гнойная мокрота, гнойное отделяемое среднего уха, имеет смысл провести микроскопическое исследование. Для этого готовят препараты-мазки, окрашенные метиленовым синим и по Граму в модификации Калины. В мазках могут быть видны грамотрицательные диплококки, иногда находящиеся внутри полинуклеарных фагоцитов. Но основным методом является бактериологическое исследование.
Первый день. Вышеперечисленные варианты проб материала, за исключением крови и СМЖ, независимо от вида подозреваемого возбудителя, засевают в чашки Петри с 5%-ным кровяным агаром. Кровь засевают на среду для гемокультур, а СМЖ на среды для возбудителей гнойных менингитов — «шоколадно»-кровяной и сывороточный агары.
При повторных исследованиях материала, ранее содержавшего М. catarrhalis, для слежения за элиминацией микроорганизма можно делать посев на питательный агар, содержащий нормальную сыворотку и 5 мкг/мл линкомицина (раздел 5.6), ингибирующего рост грамположительной флоры.
Второй день. После инкубации в течение 24 часов изучают выросшие колонии. Колонии М. catarrhalis на кровяном агаре отличаются от других возможных патогенов респираторного тракта. Они хорошо развиты (не менее 1 мм в диаметре), не пигментированы, влажны, имеют ровные края и гладкую поверхность, слегка выпуклые, серовато-белого цвета, не изменяют цвет кровяного агара. На сывороточном агаре колонии матовые, бесцветные, влажные. Наличие антибиотика в среде не влияет на вид колоний, но слегка замедляет их развитие.
Из части подозрительной на моракселлу колонии делают мазок, окрашенный по Граму (лучше в модификации Г. П. Калины). В случае обнаружения грамотрицательных кокков, склонных к образованию пар, колонию отсевают для получения чистой культуры на питательный агар (без биодобавок) и инкубируют в термостате 1 сутки.
Третий день. Изучают морфологию выделенной чистой культуры. Снова проверяют на наличие желтого или желто-зеленого пигмента. Ставят пробы на оксидазу и каталазу. Грамотрицательные кокки, не образующие пигмента, оксидазо- и каталазоположительные, могут относиться к родам как Neisseria (вплоть до гонококка и менингококка), так и к Moraxella (Branhamella). Подозрение на гонококк и менингококк должно отпасть, т. к. последние неспособны развиваться на средах без биодобавок — сыворотки или крови. Однако необходимость дифференциации с непигментированными нейссериями (N. sicca, некоторые штаммы N. mucosa) остается.
Кроме того, теоретически существует необходимость дифференциации М. catarrhalis и сходных представителей других видов моракселл. Из числа последних могут встретиться М. lacunata — нормальный обитатель конъюнктивы глаза и М. nonliquefaciens, входящая в нормальную флору носа. Обе моракселлы отпадают уже на 2-й день исследования на основании морфологии колоний. У М. lacunata колонии как бы «въедаются» в агар, образуя в нем лакуны. В мазках из таких колоний видны грамотрицательные коккобактерии, располагающиеся парами и небольшими цепочками. М. nonliquefacaens образует «въевшиеся» в агар колонии или крупные (2-3 мм), слизистые, хотя клетки ее морфологически похожи на М. catarrhalis.
На простых питательных средах обе моракселлы не растут, что облегчает их дифференциацию с неприхотливой М. catarrhalis. Для дифференциации от прочих грамотрицательных кокков рекомендуют тесты, которые можно условно разделить на основные и вспомогательные.
Основные тесты:
• разложение ДНК, характерное только для М. catarrhalis (не считая Staphylococcus aureus, Corynebacterium diphtheriae, и др., отличающиеся по другим признакам);
• неспособность М. catarrhalis разлагать углеводы — глюкозу, мальтозу, сахарозу, фруктозу, лактозу (в отличие от многих, в т.ч. беспигментных нейссерий, разлагающих от 1 до 4 из этих субстратов).
Вспомогательные тесты:
• неспособность к пигментообразованию;
• способность к росту при 22°С (в отличие от патогенных и некоторых пигментных видов нейссерии);
• редукция нитратов с образованием газообразных продуктов, присущая только М. catarrhalis и N. mucosa);
• неспособность к росту на кровяном агаре в анаэробных условиях (в отличие от большинства нейссерий);
• способность к разложению трибутирина до кислых продуктов, отсутствующая у нейссерий, но встречающаяся у других видов моракселл;
• неспособность к формированию полисахарида на среде с 5% сахарозы, в отличие от многих нейссерий.
Из этих проб на 3-й день имеет смысл поставить самые простые: — отсев на среды с углеводами Хью-Лейфсона и на питательный агар для культивирования при 22°С. Кроме того, выделенная культура пересевается на скошенный агар для культивирования при 35-36°С в качестве контроля роста при 22°С, а также для дальнейшего изучения.
Четвертый день. Учитывают наличие или отсутствие изменения сред с углеводами, результаты инкубации при 22°С (в сравнении с инкубацией в термостате). Еще раз убеждаются в отсутствии пигмента у выросшей культуры. В случае отсутствия пигмента, разложения углеводов и хорошо выраженного роста при 22°С можно отнести выделенную культуру к М. catarrhalis.
Однако в случае сомнения (например, при отсутствии разложения углеводов и роста при 22°С или нечеткого пигментообразования) можно поставить и другие пробы. Как уже указывалось, нейссерии являются слабыми кислотообразователями; продуцируемые ими кислоты могут быть нейтрализованы щелочными продуктами, параллельно образующимися при разложении аминокислот питательной основы. В таких случаях нейссерия может имитировать М. catairhalis. Поэтому при сомнении имеет смысл поставить тест на ДНК-азу, специфичный только для М. catarrhalis, и на редукцию нитрата, не встречающуюся у нейссерий, кроме N. mucosa.
При сомнениях по поводу пигментообразования культуру отсевают на желточно-сывороточный агар или делают 2-3 пассажа на сывороточном агаре. В зависимости от обстоятельств (оснащенность лаборатории, наличие необходимых дифференциально-диагностических сред и т. д.) можно поставить и другие вспомогательные тесты, в т.ч. пробу с трибутирином.
Перспективным является обнаружение М. catarrhalis методами генодиагностики (ПЦР) прямо в исходном материале, не дожидаясь выделения чистой культуры.
Однако выделение чистой культуры моракселлы необходимо прежде всего для выявления спектра чувствительности микроорганизма к антибактериальным препаратам.
а) Определение чувствительности к антибиотикам. Чувствительность моракселл определяют на среде АГВ или агаре Мюллера-Хинтона диско-диффузионным методом.
б) Заключение об этиологической значимости выделенного штамма моракселлы. Выявление М. catarrhalis в патологическом материале еще не указывает на ее этиологическую роль в воспалительном процессе, если учесть, что этот микроорганизм встречается в составе нормальной флоры, причем у детей — достаточно часто. К сожалению, четкие количественные параметры для дифференциации М. catarrhalis, как возбудителя воспалительного процесса или как случайного контаминанта, не разработаны. Однако для решения этого вопроса применимы подходы, используемые при выделении из патологического материала других микроорганизмов, являющихся представителями нормальной флоры человека — коагулазоотрицательных стафилококков, недифтерийных коринебактерий, оральных стрептококков, нейссерий-комменсалов и др..
В случае выделения М. catarrhalis следует помнить, что нельзя исключить ее патогенетическую роль в бактериальных ассоциациях, когда в посевах преобладают 2-3 вида, включая моракселлу.
В пользу этиологической роли моракселлы говорит ее исчезновение при многократных исследованиях в динамике процессе лечения соответствующим антибактериальным препаратом.
Микробиологические показатели этиологической значимости моракселлы учитывают в сочетании с клиническими данными и преморбидным фоном больного.
Моракселла: свойства, патогенность, симптоматика, диагностика, как лечить
Моракселла представляет собой бактерию, способную вызывать у детей развитие самых распространенных патологий ЛОР-органов — воспаления среднего уха и околоносовых пазух, а у взрослых – обструктивного бронхита. Это условно-патогенный микроорганизм, обитающий на коже, конъюнктиве глаз, слизистой носа и мочевыводящих путей здоровых людей. Под воздействием негативных эндогенных или экзогенных факторов ослабляется иммунная защита, моракселла приобретает патогенные свойства, что приводит к появлению проблем со здоровьем. Патогенными для человека являются штаммы, вызывающие заболевания у животных — коров и овец.
Moraxella catarrhalis – основной представитель рода, который был открыт в начале XX века и долгое время считался непатогенным. Современные ученые доказали, что микроб способен вызывать развитие воспалительных процессов в организме человека. Кроме него в данный род включены следующие бактерии: M. atlantae, M. lacunata, M. nonliquefaciens, M. jsloensis, M. phenylpyruvica. Они гораздо реже встречаются в практике клиницистов.
Моракселла относится к классу неферментирующих грамотрицательных бактерий и обладает соответствующими морфологическими, тинкториальными, биохимическими, физиологическими и культуральными свойствами.
Моракселла вызывает различные патологические процессы преимущественно у детей – синуситы, отиты, кератоконъюнктивиты, менингит, острую респираторную инфекцию. Опасна бактерия тем, что с большим трудом поддается диагностике, а из-за этого лечится долго и безрезультативно. Она устойчива к большинству антибиотиком, которые чаще всего назначают при заболеваниях ЛОР-органов. Эта устойчивость обусловлена способностью продуцировать фермент β-лактамазу.
Moraxella spp являются стабильными индикаторными микробами, характеризующими антропогенное загрязнение водоемов, воздуха и почвы. Загрязнение объектов окружающей среды влечет за собой развитие нагноительных процессов на коже и массовых инфекционных заболеваний, что очень важно в санитарно-эпидемиологическом отношении.
Этиология

Род Moraxella включает бактерии, которые имеют округлую форму и в мазке располагаются парами — диплококки. Они являются неподвижными и аспорогенными. Некоторые представители рода имеют капсулу и фимбрии, благодаря которым совершают «дергающие» движения. Моракселлы полиморфны. Под воздействием высокой температуры и при дефиците кислорода изменяется их размер и форма, клетки выстраиваются длинными цепочками, напоминающими нити. По Грамму микробы окрашиваются в красный цвет.
Моракселлы – хемоорганотрофы и облигатные аэробы. Они очень прихотливы к условиям роста. В качестве источника энергии используют кислоты и стерины. Для выращивания бактерий в лабораторных условиях используют среды, в которых содержатся различные стимуляторы — кровь, минеральные вещества, витамины или лактат. Моракселлы продуцируют ферменты оксидазу и каталазу, не образуют индол, пигмент, мочевину и сероводород, не расщепляет углеводы и не восстанавливает нитраты. Благоприятный температурный режим для роста и развития бактерий – 35-37 °С.
Moraxella catarrhalis хорошо растет на средах, содержащих кровь или ее компоненты, образуя мелкие гладкие или шероховатые колонии серого цвета с гемолизом или без него. Для выделения чистой культуры используют среды с антибиотиком, подавляющие рост сопутствующей микрофлоры, например, Мюллера—Хинтона.
Факторы патогенности: эндотоксин — липополисахарид клеточной стенки, непосредственно вызывающий заболевание; бахрома, обеспечивающая фиксацию микробов на реснитчатом эпителии.
Эпидемиология
Moraxella catarrhalis — нормальный обитатель организма человека, заселяющий слизистую оболочку респираторного тракта. Микроб обнаруживают в носоглотке здоровых людей. Его количество заметно возрастает в зимнее и осеннее время года. Бактерии встречаются в незначительном количестве на слизистой оболочке шейки матки и уретры у женщин.
Инфекция обычно распространяется аэрозольным или воздушно-капельным путем. В более редких случаях происходит контактное инфицирование. Бактерии выделяются во внешнюю среду вместе с секретом дыхательных путей — мокротой, отделяемым зева, слизью из бронхов. Рото- и носоглотка являются входными воротами инфекции. Возбудитель спускается в трахею и бронхи, проявляет свои патогенные свойства, вызывает местное воспаление, протекающее по типу бронхита или пневмонии.

Факторы, провоцирующие развитие инфекционного процесса:
- Курение,
- Респираторно-синцитиальная и цитомегаловирусная инфекция,
- Легочная дисплазия,
- Дефект межжелудочковой перегородки,
- Лечение глюкокортикостероидами,
- Недоношенность детей,
- Гипогаммаглобулинемия,
- Лейкоз,
- СПИД,
- ХОЗЛ,
- Злокачественные новообразования,
- Интубация трахеи,
- ИВЛ,
- Аспирация содержимого дыхательных путей,
- Хронические заболевания – бронхиальная астма.
Моракселла самостоятельно вызывает развитие патологии или в ассоциации с другими микроорганизмами — стафилококками, стрептококками, гемофилами, энтеробактериями, грибами.
- Менингита,
- Конъюнктивита,
- Септицемии,
- Отита,
- Синусита,
- Бронхита,
- Пневмонии,
- Воспаления мочеиспускательного канала или мочевого пузыря,
- Вентрикулита,
- Перитонита,
- Флегмоны глазницы,
- Эндокардита.
Около 50% больных имеют летальный исход от перечисленных заболеваний. M. catarrchalis является возбудителем госпитальной инфекции.
Носителями Моракселла катаралис является 5% населения. Бактерии содержатся в организме детей и взрослых. Существуют регионы большого скопления зараженных. В зоне риска находятся младенцы.
Факторы, влияющие на показатели носительства Моракселла катаралис:
- Соблюдение личных гигиенических норм,
- Плохая экология,
- Наследственная предрасположенность к определенным заболеваниям,
- Бытовые условия.
Симптоматика
Моракселла попадает в организм человека и начинает колонизировать эпителий верхних дыхательных путей. На эпителиоцитах бактерии активно размножаются и осуществляют свою жизнедеятельность. При снижении местного иммунитета и общей сопротивляемости организма развивается воспаление, которое клинически проявляется соответствующими симптомами.

- При бронхите и пневмонии у больных появляются общие симптомы: лихорадка, озноб, миалгия, артралгия, боль в груди, цефалгия, одышка, разбитость и слабость. К местным признакам воспаления относятся: гиперемия зева, отечность миндалин, боль в горле, увеличение лимфоузлов. Симптомы интоксикации достигают крайней степени выраженности: больных мучает жар и сотрясающий озноб, возникает гипергидроз, головная боль, ломота во всем теле. Кашель является основным симптомом заболевания. Сначала он сухой, мучительный, а затем становится продуктивным с выделением гнойной мокроты.
- При попадании моракселлы в среднее ухо, возникает отит с резкой, стреляющей болью в ухе, нередко иррадиирующуй в зубы, висок, нижнюю челюсть, слизисто-гнойным отделяемым, снижением слуха, общим недомоганием, тошнотой, головокружением, лихорадкой и прочими признаками интоксикации.
- Микробы, проникая в синусы черепа, вызывают синусит. Его симптомами являются: распирающая и давящая боль в области поражения, обильное гнойное отделяемое с прожилками крови, стойкая заложенность носа, кашель с выделением гнойной мокроты в утренние часы, частое чихание, отек кожи над очагомпоражения, отсутствие обоняния, интоксикация.
- Если моракселла катаралис поселяется в носу у ребенка, возникает сухость слизистой, заложенность носа, ринорея, головная боль, ощущение давления в носу, появление гнойных выделений, сухой или влажный кашель, снижение обоняния, заложенность ушей, нарушение сна.
- Данные микроорганизмы способны вызвать воспаление конъюнктивы и роговицы – конъюнктивит, кератит и кератоконъюнктивит. У больных глаза краснеют, склеры инъецируются, появляется слезотечение, светобоязнь и ощущение инородного тела. При несвоевременном оказании медицинской помощи возможна потеря зрения.
- Гематогенным или лимфогенным путем микробы могут проникать в урогенитальный тракт и поражать эпителиоциты с развитием вторичного бактериального уретрита или цистита. Патологический процесс обычно развивается в организме взрослого человека. Больные жалуются на режущие боли во время мочеиспускания, частые позывы, появление гноя или крови в моче, выделения из уретры слизисто-гнойного характера. При осмотре выявляется гиперемия и склеивание губок наружного отверстия уретры.
- В редких случаях моракселлы вызывают эндокардит, менингит, сепсис.
Диагностика
Основными методами диагностики заболеваний, вызванных бактериями из рода Моракселла, являются микробиологический и микроскопический. Бактериологическое исследование клинического материала проводят в несколько этапов: забор материала от больного и доставка его в баклабораторию, изучение готовых препаратов под световым микроскопом, бакпосев на питательные среды с последующей идентификацией микроорганизма до рода и вида.

Из носа и зева больных берут мазок ватным тампоном, который помещают в 2 мл физраствора. Исследование проводят не позднее двух часов от момента взятия материала, поскольку возбудитель неустойчив к факторам внешней среды. Исследуют также кровь и мокроту больных.
Микроскопируют окрашенный по Грамму препарат. В мазке обнаруживают красные кокки, располагающиеся парами или цепочками.

Биоматериал засевают на специальные питательные среды. Для данных микробов характерны сложные пищевые потребности. Моракселлы растут на средах, содержащих кровь или сыворотку при температуре 35-37° С в аэробных условиях. Обычно используют кровяной или «шоколадный» агар. Посевы инкубируют в термостате в течение 2-3 суток. На плотных средах моракселла растет в виде колоний двух типов: шероховатых с неровными краями, вызывающих коррозию питательной среды, и мелких, прозрачных, гладких, с ровным краем. На КА образуются круглые, выпуклые или плоские серо-белые колонии с бета-гемолизом или без него. На «шоколадном» агаре зона гемолиза гораздо темнее. Колонии обычно врастают в агар и имеют крошковидную консистенцию. Общее биохимическое свойство всех моракселл – отсутствие способности расщеплять углеводы с образованием кислоты.
Выбор дополнительных диагностических методик определяется местом локализации патологического процесса. Всем без исключения больным необходимо сдать кровь и мочу на общеклинический анализ. При поражении органов дыхания проводят рентгенологическое или томографическое исследование грудной полости, бронхоскопию, ларингоскопию, риноскопию, изучают функцию внешнего дыхания, измеряют жизненную функцию легких. При синуситах также показан рентген пазух, при отитах — отоскопия, исследование звукопроведения и функционирования звукового анализатора. Лицам с воспалением урогенитального тракта проводят цистоскопию, рентгенографию с контрастным веществом, бакпосев мочи.
Лечение
Моракселла — бактерия. Чтобы от нее избавиться, необходимо пройти курс противомикробной терапии. Без антибиотиков справиться с инфекционным процессом невозможно.
Если в мазке из зева на микрофлору обнаружена моракселла, но при этом отсутствуют типичные жалобы заболевания, лечение не требуется.

Этиотропная терапия заболеваний, вызванных моракселлой:
- Пенициллины, защищенные клавулановой кислотой – «Амоксиклав», «Аугментин».
- Цефалоспорины – «Цефтриаксон», «Цефотаксим».
- Макролиды – «Азитромицин», «Эритромицин», «Клацид».
Препарат, дозировку и продолжительность приема должен подбирать врач с учетом чувствительности данного микроорганизма, течения и тяжести заболевания, индивидуальных особенностей макроорганизма.
Симптоматическое лечение:
-
Противовоспалительные и жаропонижающие препараты – «Нурофен», «Парацетамол».
- Отхаркивающие и муколитические средства – «Амброксол», «Бромгексин», «АЦЦ».
- Десенсибилизирующие препараты – «Супрастин», «Тавегил», «Кетотифен».
- Обезболивание — анальгетики «Анальгин», «Темпалгин».
- При рините — сосудосуживающие капли в нос «Тизин», «Ринонорм»; местные антисептики – «Сиалор», «Протаргол»; средства для промывания носа «АкваМарис», «Квикс», «Аквалор».
- При отите – глюкокортикостероидные капли в ухо «Софрадекс», «Анауран»; капли с НПВС «Отинум», «Отипакс»; противомикробные капли «Отофа», «Нормакс».
При сильном воспалении и резком ухудшении общего самочувствия больного показано внутривенное введение коллоидных и кристаллоидных растворов, нормализующих водно-электролитный баланс и устраняющих интоксикацию.
После снятия острых признаков воспаления назначают общеукрепляющую терапию, витаминно-минеральные комплексы, иммуномодуляторы, физиотерапевтические процедуры. Эти методы помогают быстрее восстановиться после тяжелого недуга и вернуться к полноценной жизни.
Моракселла — микроорганизм, который не часто встречается в практике клиницистов и редко приводит к тяжелым осложнениям. Несмотря на это, не стоит заниматься самолечением. Только квалифицированный специалист сможет правильно подобрать действенный препарат и вылечить недуг.
Moraxella catarrhalis
Сегодня мы поговорим о крайне интересном, с нашей точки зрения, микробе – моракселле. Этот разговор актуален особенно сейчас, когда может оказаться, что в постковидную эпоху именно этот зверек потенциально сможет понаделать много бед.
Автор: Трубачева Е.С., врач – клинический фармаколог
Сегодня мы поговорим о крайне интересном, с нашей точки зрения, микробе – моракселле, тем более этот разговор был обещан в предыдущей статье, посвященной эмпирической терапии заболеваний верхних дыхательных путей, а обещания принято выполнять. Этот разговор актуален особенно сейчас, когда может оказаться, что в постковидную эпоху именно этот зверек потенциально сможет понаделать много бед.
Микробиологические аспекты
Итак, Moraxella catarrhalis относится к грамотрицательным бактериям и входит в состав нормальной микрофлоры человека. Точнее будет сказать, что нормой она будет у маленьких обитателей планеты, то есть у детей. В холодное время года частота нормального носительства в этой возрастной группе достигает 75%. У взрослых же, напротив, моракселл мало, и определяются они у 1-5%.
Норма и норма, скажете вы, не первый раз уже обсуждаем, как нормальная микрофлора начинает бросаться на своих хозяев. Поэтому теперь обещанное интересное – дело в том, что носительство у взрослых сопряжено с наличием у них хронических заболеваний верхних и нижних дыхательных путей, вызванных другими патогенами. Ключевое слово – «другими». И тут начинается самое интересное. Помните, как в самом начале мы договорились не считать микробов статичными и аморфными существами? Например, в этой статье мы выяснили, что образование биопленок является результатом бурной социальной жизни микробов. Так вот, микробы бурно общаются не только в рамках своего штамма или вида, существует и межвидовое общение, чему моракселла наглядный пример. Поэтому поговорим об этом подробнее.
Одним из факторов патогенности Moraxella catarrhalis является пресловутая биопленка, которая помогает выживать колонии в достаточно агрессивных условиях нашего организма, одна иммунная система которого, с которой уже год активно воюют практически во всех ковидных госпиталях мира, чего стоит. Как вы помните, одним из компонентов нашей иммунки является система комплемента, и именно моракселла умеет ему противостоять. Причем у здоровых носителей комплемент уничтожить M. catarrhalis может, а у больных нет. Причина этого давно известна – это белок Usp2, связывающийся с человеческим вибронектином, но это даже не то что не тема данной статьи, это вообще только для тех, кого крепко укусила микробиологическая муха и кому хочется покопать тему поглубже. Мы просто примем как факт, что у больного человека система комплемента против моракселлы бессильна. И отсюда вытекает задумчивый первый вопрос – интересно, а сколько моракселл сейчас по ковидариям скачет?
Ну и что, что биопленка, опять спросите вы? Где вся глубина социальной коммуникации? Сейчас расскажем. Дело в том, что сама по себе Moraxella catarrhalis крайне редко вызывает хоть какое-то заболевание. Для этого надо иметь хорошо прибитый иммунитет (второй задумчивый вопрос – а сколько мораксельных пневмоний мы будем видеть у повторно заболевших, перенесших ранее ковид?) или тяжелое основное заболевание, либо травму, к которым в условиях стационарного лечения в качестве ВБИ присоединилась пневмония, вызванная Moraxella catarrhalis. В обычной стандартной ситуации моракселла если что и вызывает, то только оказывая содействие другим возбудителям заболеваний верхних и нижних дыхательный путей:
Как моракселла это делает? Дело в том, что она умеет формировать специальные агреганты, тем самым увеличивая прилипание на поверхности эпителия, например, пиогенного стептококка, в 10-20 раз. Сама M.catarrhalis, прилипая к эпителию дыхательных путей одной своей стороной, создает как бы посадочную площадку для стрептококков на другой, свободной своей стороне. Но в этом есть и хорошая новость – стрептококку перестает быть доступным эпителий, и процесс начинает носить более поверхностный характер, чем мог бы быть.
Но это еще не все, M.catarrhalis умеет передавать свои факторы устойчивости, например, пенициллиназы, не только в рамках своего вида, но еще и штаммам пневмококков и гемофилл. Притом, что пневмококк – грам-плюс возбудитель, а моракселла – грам-минус. Интересная зверюшка, правда? Поэтому, если обнаружили микст-инфекцию с M.catarrhalis, про пенициллины и незащищенные аминопенициллины нужно сразу забыть.
Клинические аспекты
Когда нужно думать о моракселле? Тогда, когда мы имеем дело с детьми, престарелыми и пациентами с предрасполагающими факторами, такими как:
- вирусная инфекция
- хроническая обструктивная болезнь легких и бронхиальная астма
- иммунодефициты, включая вторичные
- онкологические заболевания
- нейтропения любой этиологии
- лечение кортикостероидами (*задумчиво в третий раз* и, видимо, добавится предшествующая терапия ковида)
Что еще? Если помните, то в уже упомянутой статье мы говорили о том, что в абсолютном большинстве случаев инфекции верхних дыхательных путей вызваны вирусами. Так вот, пришло время сказать, что именно M.catarrhalis умеет их бактериально осложнять чуть ли не лучше всех, особенно у маленьких детей. У взрослых такое встречается редко, но опять же, если микроб и выделяют, то при лечении ларингитов и трахеобронхитов, которые тоже в большинстве своем начинаются как вирусные. Но при этом надо помнить, что у моракселлы почетное третье место после пневмококка и гемофилы как возбудителя инфекций дыхательных путей, особенно верхних, притом что клиническая картина вообще никак на зверя не намекнет, так как абсолютно неспецифическая. Но на всякий случай проговорим, что
- на бактериальный синусит, вызванный M.catarrhalis будет приходиться 10-20% случаев
- она же умеет вызывать острый средний отит
- 10-20% случаев обострения ХОБЛ приходятся так же на M.catarrhalis, и это чаще, чем умеет гемофила
- пневмонии, вызванные M.catarrhalis, встречаются в менее чем 1% случаев
- бактериемий было зафиксировано вообще менее 100 случаев за все время наблюдений (статистика США, естественно, так как в родных пенатах такую не добудешь)
- у детей были описаны случаи мораксельных кератитов
Диагностические аспекты
M.catarrhalis – это еще один пример, когда мы ни в коем случае не будем лечить анализ, он же посев. При отсутствии какой-либо клиники, как и в случае со всеми остальными представителями нормальной микрофлоры, «руки прочь от антибиотиков!». А если какая-либо клиника присутствует, сначала исключаем вирусную этиологию, и только тогда, еще раз подумав, хватаемся за антибиотик.
Терапевтические аспекты или чем будем геноцидить
Что необходимо запомнить раз и навсегда – в случае заболевания, вызванного M.catarrhalis, об антибиотиках пенициллинового ряда надо забыть сразу и навсегда, так как еще в 80-х годах прошлого века эта зверюшка перестала быть к ним чувствительна на 100% и, как упомянуто выше, начала довольно щедро делиться своими пенициллиназами с пневмококками и гемофиллами. Это не микроб, а какой-то гений микробного общения.
Моракселлы устойчивы в окружающей среде, находясь в капельках слюны и мокроты, но чувствительны ко всем дезинфектантам. Ничего не напоминает? SARS-CoV-2, например. Автор очень надеется, что ошибается, и эта сладкая парочка не «поженится» ни в ближайшем, ни в отдаленном будущем.
M.catarrhalis изначально природно устойчива к триметоприму (он же ко-тримоксазол), ванкомицину и линкомицину, которые являются бактериостатиками, так что можно ответственно заявить, что «контрацепция» не подействует, необходим тотальный геноцид, то есть антибиотики с бактерицидным эффектом. Пенициллины, как мы помним, уже потеряны, поэтому остаются:
- амоксициллин/клавуланат
- цефалоспорины 2-4 поколения
- фторхинолоны (кроме ципрофлоксацина)
- аминогликозиды, но автор очень надеется, что инфекции верхних и нижних ими никто лечить не надумает (иначе что мы вообще все тут делаем?)
- и, уже только в теории, остаются макролиды, ибо снова большой и пламенный привет ковиду и тому нехорошему человеку (поверьте, автор несколько раз стер определения, которое ему дал, ввиду их непечатности), который надумал его лечить макролидами и самым токсичным их представителем – азитромицином
В заключение, повторимся еще раз, M.catarrhalis – зверек крайне интересный, и дай нам всем бог или кто там вместо него есть, чтобы после многомесячного, если не сказать уже годичного, антибиотикового безумия в лечении COVID-19, этот интерес оставался сугубо академическим.
Моракселла, moraxella cataralis: что это, диагностика и лечение
Риносинуситы у детей отличаются по своим анатомическим, иммунологическим и клиническим особенностям от риносинусита у взрослых.
а) Патогены, вызывающие острую инфекцию. Риновирусы, коронавирусы, аденовирусы, миксовирусы и респираторно-синцитиальный вирус. Наиболее важными патогенами острого бактериального ринита у детей являются Pneumococcus, Haemophilus influenzae, Moraxella catarrhalis и Staphylococcus aureus.
Анатомия. Череп ребенка во многих отношениях отличается от черепа взрослого человека. У детей до 2 лет дно верхнечелюстной пазухи расположено выше, чем у взрослых, и никогда не опускается ниже уровня дна полости носа; альвеолярный отросток еще не развит.
Поэтому решетчатая кость длиннее, чем верхнечелюстная пазуха. Воронка короткая и узкая. Расстояние между медиальной стенкой воронки и глазничной пластинкой составляет лишь несколько миллиметров. Глазничная пластинка особенно тонкая, поэтому риногенная инфекция легче распространяется на глазницу.
Заболевания верхнечелюстной пазухи наблюдаются в любом возрасте. Пневматизация лобной пазухи происходит лишь после 4-го года жизни, а фронтит до 6-лет него возраста наблюдается редко. Примерно те же возрастные особенности характерны для клиновидной пазухи.
Иммунология. У грудных детей иммунная защита против респираторной инфекции обеспечивается за счет IgG, проникающих в кровь плода через плацентарный барьер. Эти антитела постепенно замещаются IgG, вырабатывающимися в организме ребенка. Образование IgA обеспечивает дополнительную защиту против инфекции. Лимфоидная ткань носоглотки, способная быстро продуцировать IgM, еще больше укрепляет иммунную защиту против респираторной инфекции.
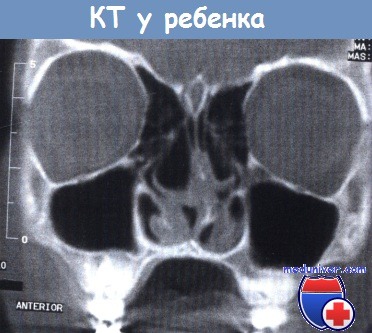
КТ в корональной проекции у ребенка с двусторонней буллезной деформацией носовых раковин;
отсутствуют альвеолярные карманы верхнечелюстных пазух, сужена решетчатая воронка.
б) Клиника риносинусита у детей. У детей в возрасте до 2 лет в клинической картине превалируют общие симптомы, такие как лихорадка, лимфаденит. У детей более старшего возраста отмечается склонность к вовлечению в воспалительный процесс всей слизистой оболочки дыхательных путей, и лишь по мере роста ребенка появляется тенденция к ограничению симптомов тем или иным отделом дыхательных путей.
Основными симптомами синусита у детей являются сухой кашель, заложенность носа и выделения из него. Признаком синусита может быть ночной кашель. Хронический синусит имеет смазанную клиническую картину и может маскироваться такими симптомами, как потеря аппетита, недомогание, субфебрильная температура, периодический кашель, фарингит.
Симптомы острого и хронического риносинусита у детей:
1. Острый риносинусит. Острый ринит, гнойная ринорея, обструкция носовых ходов, лихорадка, лимфаденит.
2. Хронический риносинусит. Кашель, дыхание ртом, фарингит, серозный средний отит.
в) Диагностика. Сбор анамнеза зависит от информации, получаемой от родителей, которые часто уже имеют свою интерпретацию симптомов.
Диагноз основывается на данных анамнеза, результатах осмотра и назальной эндоскопии. Выполняют также аллергологические пробы, цитологическое исследование соскоба со слизистой оболочки носа, иммунологическое исследование (IgG, IgA, IgM), УЗИ в A-режиме, микробиологическое (бактериологическое, микологическое) и цитологическое исследование выделений из носа. При подозрении на хронический риносинусит необходима КТ.
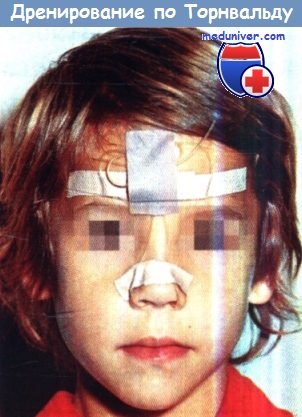
Ребенок с дренажными трубками (микроирригаторы), установленными в верхнечелюстные пазухи по Торнвальду.
Этот метод лечения в настоящее время, в эру селективной антибиотикотерапии и эндоскопической микрохирургии, применяется реже.
г) Лечение риносинуста у детей:
– Острый риносинусит. Поддерживающая терапия включает закапывание в нос противоотечных средств, прогревание, аспирацию секрета резиновым баллоном, закапывание в нос или ингаляцию физиологического раствора, секретолитические средства.
Антибиотики. Препаратом выбора является амоксициллин, назначаемый в дозе 50 мг/кг/сут., разделенной на 3 приема. Детям, которых лечили амоксициллином (например, при инфекции, вызванной Moraxella catarrhalis или Haemophilus influenzae), следует назначить амоксициллин в сочетании с клавулановой кислотой в дозе 50/12,5 мг/кг/сут., разделенной на 2 приема; альтернативным препаратом является кларитромицин в дозе 15 мг/кг/сут. в два приема. Антибиотикотерапию продолжают в течение 10-14 дней.
– Хронический риносинусит. Поддерживающая терапия включает закапывание в нос противоотечных средств (не следует применять длительно), секретолитические средства, удаление аденоидов с промыванием верхнечелюстной пазухи или без него. При необходимости также выполняют функциональное эндоскопическое хирургическое вмешательство.
Антибиотики. Амоксициллин в сочетании с клавулановой кислотой в дозе 50 мг/кг/сут. в 3 приема или клиндамицин в дозе 40 мг/кг/сут. в 3 приема. Детям старше 14 лет можно назначить доксициклин в дозе 5 мг/кг 1 раз в сутки.
Грибковая инфекция. Амфотерицин В, кетоконазол или 5-фторцитозин.
д) Осложнения. Распространение воспалительного процесса на глазницу у детей наблюдается чаще, чем у взрослых, что связано с более тонкой глазничной пластинкой. Интракраниальные осложнения встречаются реже и включают субдуральный или эпидуральный абсцесс, менингит, абсцесс головного мозга, тромбоз пещеристого синуса, остеомиелит.
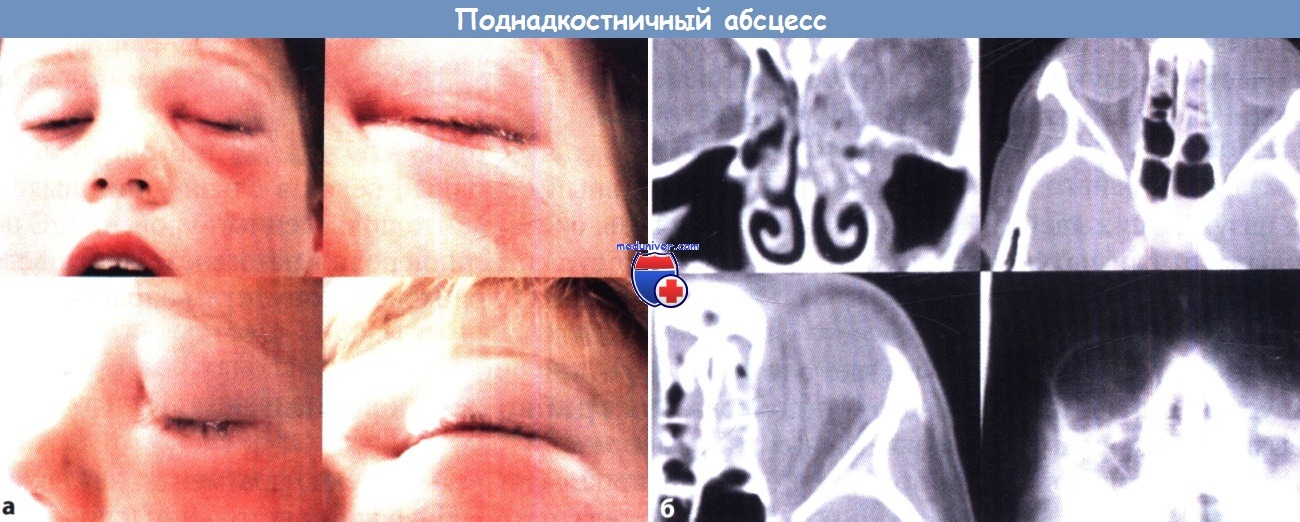
а Мальчик 10 лет с выраженным мягким отеком верхнего и нижнего века, связанным с поднадкостничным абсцессом.
б Диагноз (поднадкостничный абсцесс) подтвержден КТ в корональной и аксиальной проекциях.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфекции, вызванные Haemophilus, палочкой коклюша, Moraxella и группой бактерий НАСЕК
Эта грамотрицательная коккобацилла может выглядеть как грамположительная при глубоком прокрашивании полярных телец. Из 6 капсульных серотипов, от а до f, чаще выделяется тип b. Неинкапсулированные штаммы носят название нетипируемых.
Патогенез
Н. influenzae — часть нормальной микрофлоры ротоглотки. Жгутики способствуют ее сцеплению с поверхностью слизистой оболочки дыхательных путей. Микроб проникает между клетками эпителия и вызывает болезнь. Полисахарид капсулы служит антифагоцитарным барьером, тогда как эндотоксин (липополисахарид) повреждает клетки слизистой оболочки и вызывает воспаление ЦНС и сепсис. Нетипируемые штаммы вызывают заболевание, повреждая поверхность клеток респираторного эпителия.
Эпидемиология
После 1991 г. вакцинирование капсульным полисахаридом, связанным с белком-переносчиком, существенно снизило частоту менингита типа b у детей до 2 лет. У невакцинированных детей в возрасте от 6 мес до 2 лет менингит составляет 2050 случаев на 100 000. У взрослых 50% инвазивных инфекций связана с нетипируемыми штаммами; к факторам риска относят женский пол, беременность, ВИЧ-инфекцию и злокачественные заболевания.
Клинические проявления
Н. influenzae вызывает пневмонию, передающуюся от человека к человеку, особенно у пожилых больных ХНЗЛ, длительно курящих и, в особенности, у больных с ВИЧ-инфекцией. Более 80% изолятов не типируемые. Н. influenzae все реже вызывает менингит у детей и у взрослых. Нетипируемые штаммы — причина 20–40% бактериологически подтвержденных случаев среднего отита у детей. Акушерская инфекция, вызванная этими штаммами, протекает тяжело, передается плоду, ведет к преждевременным родам и высокой детской смертности. Эпиглоттит у взрослых сопровождается лихорадкой, болями в горле, дыхательными расстройствами, охриплостью голоса, слюнотечением; летальность при обструкции дыхательных путей составляет 7%.
Диагностика
Н. influenzae выделяется в 80–90% случаев из культуры крови при пневмонии и эпиглоттите. С помощью встречного иммуноэлектрофореза можно обнаружить антиген в ликворе, крови и моче.
Лечение
Все штаммы данного возбудителя устойчивы к рлактамным антибиотикам. Назначают ампициллин 200–400 мг/кг в сутки (до 6 г/сут) при чувствительности к нему. При менингите эффективны цефалоспорины 3-го поколения, способные создать терапевтический уровень в ликворе. Раннее назначение глюкокортикоидов у детей предупреждает снижение остроты слуха. Вне стационара назначают амоксициллин 50 мг/кг в сутки (до 2 г), а при устойчивых штаммах, котримоксазол или цефаклор (ципрофлоксацин у взрослых). Контактным детям в дошкольном учреждении проводят профилактику рифампицином 20 мг/кг в сутки (до 600 мг) в течение 4 дней. При эпиглоттите может потребоваться интубация трахеи, чтобы защитить дыхательные пути.
B. Pertussis
Этиология
Человек — единственный носитель этой грамотрицательной коккобактерии, медленно растущей на селективной среде.
Патогенез
В. pertussis колонизирует дыхательные пути, контактируя с ресничками мерцательного эпителия и выделяет специфический токсин.
Эпидемиология
Коклюш диагностируется недостаточно. Индекс контагиозности при контакте неиммунного человека с больным равен 90–100%. В США 2/3 детей, заболевших коклюшем, не были адекватно вакцинированы. 13% больных составляют подростки 15 лет и старше. Летальность равна 0,4%, но у детей до 2 мес 1,3%.
Клинические проявления
Инкубационный период равен 7–10 сут. Болезнь проходит три стадии: катаральную (1–2 нед), пароксизмальную (2–4 нед) и выздоровления (2–3 нед). Кашель протекает приступообразно: 10–30 кашлевых толчков во время приступа, 10–25 приступов в сутки с послекашлевым спазмом у 40–60% больных. У подростков и взрослых кашель со спазмом и без него длится 12 нед. Лимфоцитоз более характерен для детей, чем для взрослых. Осложнения: цианоз, апноэ, пневмония.
Диагностика
Выделение В. pertussis с помощью мазка тампоном из носоглотки и немедленного посева на селективную среду. Чувствительность метода 70–80% в первые 2 нед болезни.
Лечение
Эрадикация В. pertussis достигается эритромицином в дозе 50 мг/кг в сутки (максимум 2 г/сут) в 24 приема в течение 14 дней. В том же режиме проводится лечение контактных и заболевшего, независимо от возраста и иммунного статуса. Цельноклеточная вакцина имеет эффективность 80–90%. Последний вариант бесклеточной вакцины дает меньше побочных эффектов.
Moraxella Catarrhalis
Этиология
Moraxella (Branhamella) — диплококк, продуцирующий р-лактамазу.
Эпидемиология
М. catarrhalis колонизирует верхние дыхательные пути у 50% здоровых школьников и у 7% взрослых. Максимальное число случаев инфекции отмечается поздней зимой и ранней весной.
Клинические проявления
М. catarrhalis вызывает средний отит, трахеобронхит, пневмонию и, реже, эмпиему плевры, бактериемию, септический артрит, менингит и эндокардит. Респираторные инфекции характерны для больных ХНЗЛ старше 50 лет.
Диагностика
Окраска мокроты по Граму выявляет грамотрицательные диплококки.
Лечение
Амоксициллин с клавулоновой кислотой 250–500 мг внутрь 3 раза в сутки, цефалоспорины 2–3-го поколения или эритромицин.
НАСЕК
Этиология
Haemophilus aphrophilns, H. paraphrophilus, H. parainfluenzae, Actinobacillus actinomycetemcomitans, Cardiobacterium hominis, Eikenella corrodens и Kindella kingae являются возбудителями, нуждающимися для своего роста в СО2.
Патогенез
Вся НАСЕК-группа бактерий вызывает эндокардит измененных клапанов.
Клинические проявления
Эндокардит, вызванный НАСЕК-группой бактерий, начинается незаметно, протекает с осложнениями, например, при высеве Haemophilus в 60% случаев отмечены эмболии, в 10–15% — летальный исход. Источниками инфекции являются периодонтит, менингит, септический артрит, остеомиелит.
Диагностика
Необходимо выделить культуру из крови в течение первых 7 дней.
Лечение
При эндокардите назначают ампициллин 9–12 г/сут и аминогликозиды 3 мг/кг в сутки в течение 6 нед.
Моракселла, moraxella cataralis: что это, диагностика и лечение
Уважаемые посетители сайта СпросиВрача! Вы можете задать вопрос врачу онлайн по волнующей проблеме просто и без регистрации. Специалисты оказывают консультации круглосуточно. Попробуйте!

Здравствуйте.Кашель и насморк сейчас беспокоят? Анализ крови есть? Если есть симптомы до сих пор, то можно пропить цефалоспорины, напр зиннат или супракс.Они более сильные, чем пенициллины.
Майя, результаты анализов прикреплены, и ОАК от 10.04.21 (первый) и от 24.04.21(контрольный). Там же и бакпосев с чувствительностью к антибиотикам. К сожалению не совсем понимаю, какое наименование антибиотика надо применить и в какой дозировке, сколько раз в день и сколько дней.
Майя, кашля пока еще нет, но ночью уже подкашливал, так обычно начинается, медленно но верно. Насмотрка нет, сппрели не течет, но нос не дышит, особенно ночью. Иногда днем слышны похрюкивания внутри.

Добрый вечер, Марина! Моракселла катаралис относится к патогенной флоре и конечно ее надо лечить. Так как Амоксиклав Вы у же принимали, то эффекта от этого антибиотика может не быть. Я бы рекомендовала (опять-таки с учётом чувствительности) цефалоспорины 3 поколения, например, панцеф. В мазке есть чувствительность к Цефтриаксону, но он в уколах, а в суспензии его нет. Поэтому, думаю, что панцеф подойдёт. Какой вес у ребенка?

Марина, дозировка панцеф 100мг/5 мл 7 мл 1 раз в день в течение 7 дней. Так же порекомендую в нос спрей изофра 2 раза в день 7 дней.

Добрый вечер.
Моракселла могла не поддаваться лечению, если дома есть носитель (т.е. амоксиклав мог сработать, но ребёнок снова получил бактерию при близком контакте с родственниками, например). Поэтому хорошо бы сделать посев родителям и/или другим детям ч семье, если есть.
Второй момент, что микроорганизмы могут образовать биопленки, поэтому антибиотик подавил рост бактерии, но не убрал полностью.
Я вам советую не пить системный антибиотик, а воспользоваться ингаляционным Флуимуцил-ИТ антибиотик:.
1 флакон (500мг) развести в 4 мл растворителя(прилагается) или Физ. Раствора, для одной ингаляции взять 125 мг (это 1 мл готового раствора) , к нему добавить 1-2 мл физ. Раствора и выполнить ингаляцию через носоротовую маску.
Ингаляции выполняются 2 р/день 6 дней.
Препарат разрушает биопленки, и не воздействует на ЖКТ
Елена, я вместе с ним сдала бакпосев, у меня все чисто. Остальные члены семьи не сдавали, но думаю у них тоже все в порядке. А вообще получается, что если мы пролечим, а в саду будут дети, с моракселлой в носу, они могут повторно заражать? Иммунитета не вырабатывается?
Елена, почитала инструкцию к флуимуцилу. Это комплексное соединение объединяющее антибиотик тиамфеникол и муколитик ацетилцистеин. В связи с тем, что сейчас нет как такового страшного кашля, насморка, внешне ребенок выглядит здоровым, если бы не храп, даже пересдавать не побежала бы анализы(а только через 3 недели как и рекомендовал наш лор). Так вот в свящи с этим, не вижу необходимости делать ингаляцию с муколитиком, который точно выховет кашель и насморк. Это его работа разжижать слизь. Зачем ее вызываеть, если ее нет? Поэтому, конечно более щадаще, не воздействует на кишечник, но в легкие без надобности предпочитаю не лесть. Все-равно спасибо за ответ.

1) в детском саду высок риск повторного заражения. Иммунитета к этой бактерии нет, но возможно дополнительно использовать иммуномодуляторы, усиливаются местный иммунитет (восприимчивость) патогенным бактериям, например , ИРС 19 в нос по 1 дозе в каждую половину носа 2 р/день 14 дней, или 3х месячный курс приёма препаратов Исмиген или Бронхомунал.
2) Флуимуцил ИТ содержит муколитик, в этом заключается действие на биопленки в том числе. Он не провоцирует кашель, он помогает вывести патологическое содержимое, в том числе мокроту, секрет пазух, в барабанной полости , отделяемое в аденоидах за счёт РАЗЖИЖЕНИЯ, не увеличивая слизь в объёме. Больше мокроты не вырабатывается, на химическом уровне разрушается связи, которые делают патологический секрет густым.
Если выбирать из антибиотиков, это наиболее щадящий метод.

Вы маленькую дозу пропили Амоксиклава, поэтому не помог. 3 раза в сутки надо было.
Скйчас лучше пролечить цефалоспорином, близким к Цефотаксиму(к нему есть чувствительность).
Супракс(Панцеф) 100мг/5мл х 6, 5 мл 1 раз в сутки 7 дней.
Татьяна, я так и поняла. При назначении педиатор назначила 2 раза в течении 5 дней, лор так же 2 раза но 7 дней. Но прочитав инструкуию металась. По весу получается в сутки надо было пить 640мг разделенные на 3 приема, но по 250мг 2 раза получается 500мг- мало, а 3 мне показалось -750 перебор. Я выбрала как назначил врач. Надо было читать инструкцию. И теперь сомневаюсь что 7 дней, наверное надо было 10. Вот теперь хочу узнать какой можно сейчас пропить антибиотик, дозировка , сколько раз, и сколько дней

Сейчас лучше пролечить цефалоспорином, близким к Цефотаксиму(к нему есть чувствительность).
Супракс(Панцеф) 100мг/5мл х 6, 5 мл 1 раз в сутки 10 дней
Обязательно с пропребиотиком. Во время приема и 14 дней после.
+в нос назонекс по 1 дозе 2 раза в сутки 7 дней, далее 1 раз в день 1 месяц + диоксидин 0,5% в нос по 2 капли в нос 7 дней
Татьяна, спасибо, прочла инструкцию. Супракс и панцеф одно действующее вещество- цефиксим. Прописано можно принимать один раз по 6,5 мл или разделить на 2. Подскажите лучше все-таки однократно или дважды? С применением аципола согласна, а вот назонекс пока наверное повременю. Думаю что на 2-й день после начала приема антибиотиков воспаление спадет и нос задышет. У него пока не долго аденоиды воспалены. Главное, чтобы ушла бактерия.

Марина, лучше однократно.
Можно повременить с Назонексом, но не долго)
Если носовое дыхание восстановится можно потом курс эдас – 801(масло туи) прокапать
Татьяна, хорошо, сегодня ночью вроде не сопел, пока ничего не делаю, решила немного подождать. Если ничего не разыграется в течении 2-3 дней, то попробую пересдать бакпоснв, понаблюдаю ща ростом флоры. Вдруг иммунитет сам ее подавит. Если нет, то применю тяжелую артилерию- то что посоветовали, супракс. Держу руку на пульсе. Пока вопрос не закрываю, есть еще пара деньков. Держу в курсе, если что.


Здравствуйте, Марина.
По последнему анализу крови есть признаки вирусной инфекции, не исключено, что на данный момент в носу вирусно-бактериальная коинфекция.
Какого цвета отделяемое из носа у ребенка на данный момент?
Марина, насморка нет, из носа ничего не течет. Носом ночью сопит, перехрдит в храп. Явный отек и все. Начинается сузрй кашель. Уверена вируса не подцеплял, т к в сад не ходил, в общественные места тоже. Только на улице(без пощадок и магазинов). 100% это опять бактерия, которая уже высеялась в бакпосеве. Не могу конечно отрицать такие вирусы как герпес 6типа, или эпштейн-бар которые по жизни могут быть в организме, но на них мы не обследовались.

Как раз герпетические вирусы я и имею в виду с учетом снижение лейкоцитов, повышения моноцитов в крови.
На мой взгляд, с учетом симптомов в первую очередь ребенку стоит добавить в нос Назонекс или Дезринит по 1 дозе 1 раз в день на 14 дней с противовоспалительной целью.
По поводу лечения маракселлы вопрос неоднозначный. Из представленных антибиотиков, к которым чувствителен ваш микроб системно можно употреблять в детском возрасте Амоксиклав. Но его курс вы уже прошли, неэффективность вероятно связана с низкой дозировкой (с учетом вашего веса). Цефиксим, который вам советуют выше может не сработать, так как чувствительность к нему не проводилась и возможно микроб будет устойчив к данному препарату.
В качестве лечение маракселы в данном случае стоит использовать местно Хлорамфеникол (Левомицетиновые глазные капли) по 2 капли 3 раза в день на 7 дней(так как к этому препарату микроб чувствителен), либо препарат Изофра по 1 дозе 3 раза в день (который хорошо работает против большей части возбудителей лор-инфекции, но здесь опять же назначение вслепую).
Марина, честно, начитавшись инструкций к чувствительным антибиотикам, я уже даже достала левомицетиновые капли для носа, еще до Вашего сообщения, но не решилась их капать. Но мысль была перелить во флакончик что бы спрей получался. Мне идея с цефиксимом нравится, но сегодня ночью вроде не храпит, то ли удобно лежит, то ли ртом дышит и я не вижу. Пока понаблюдаю, будет ли разыгрываться или нет. Если нет, то через 2-3 дня пересдам бакпосев, посмотрю на изменения в росте бактерий. Какой еще тогда посоветуете сдать мазок из носа (или не надо) на вирусы?. Кровь из вены точно сейчас сдавать ребенку не буду. Жалко его. Не вижу пока такой суровой необходимости.
Вообще есть мнение некоторых врачей, что глазные капли в нос не надо капать, что они не помогают от инфекций именно в носу, так как не попадают во все пазухи, так же как и изофра и др. Что это заблужление, что они помогут и что если инфекция в носу, то только через ЖКХ можно ее убрать (либо собств иммунитет). Это пожалуй и послужило что не закапала. 10 раз подумаешь, что ребенку дать или закапать(((. Вот и мечусь. Жаль что амоксиклав не помог, жалею что не 3 раза давала, как в инструкции написано, что не переспросила врача, когда сомневалась.
И еще вопрос, подскажите пожалуйста, эта моракселла может уйти сама, без антибиотиков, и если на нее вырабатается иммунитет- это будет без последствий? Я имею ввиду как от пиогенного стрептокока, который может вызвать аутоимунное заболевание(ревматизм к примеру)?
Марина, и еще небольшой вопрос, если все-таки обнаружится носительство именно герпетических вирусов, как их можно подавить и загнать в клетку обратно(немного знаю о них), без применения имуномодуляторов и разных там феронов. Я категорически против их применения. Замкнутый круг. В саду все- время чем то заражают. Я вылечиваю до полного выщдоровления 2-3 дня, в сад приходит абсолютно здоровым, но 5 дней максимум, и мы опять болеем. В анализах низких цветовой показатель, уже год, о чем это может говорить(или не париться). Модет нам витамины попить? Если да, то какие?
Марина, поясню: до полного выздоровления(пропадают все симптомы насморка и кашоя, плюс 2-3 дня после последнего симптома покашливания держу еще дома)
Марина, но этот случай с бактерией уже переплюнул все рамки. Обычно 2 недели (14 дней) и мы спокойно идем в сад. Я вижу, что после болезни еще 5 дней он абсолютно здоров. Потом конечно либо сразу темп, либо кашель, по разному. Но в этот раз с этой бактерий в носу, после отмены антибиотика не прошло и 3-х дней, как учидела что ночью сопит и почти храпит. Естественно в понед в сад не повела. А в выходные пересдала бакпосев и мои сомнения развеялись. Не выздоровел. Но и очень вяло все протекает. Вот и сомневаюсь, то ли добивать бактерию антибиотиком, то ли передержать дома и подождать когда иммунитет сам справится, то ли вести в сад и до следующего прецендента с температурой сразу начинать антибиотик внутрь. На работе так долго меня на больничном терпеть не будут (у меня просто сейчас шанс это майские праздники).
Что посоветуете?

Добрый день. Давайте по порядку. К сожалению, избежать частых респираторных инфекций в раннем детском возрасте, когда ребенок посещает сад нельзя. Это в определенном смысле нормально и таким образом иммунитет ребенка тренируется.
По поводу герпетических вирусов: прицельно сдавать никакие мазки и кровь не нужно сейчас. Вывести эти вирусы полностью из организма нельзя, после контакта с ними они остаются в организме на всю жизнь, как правило, особенно не мешая, при условии хорошего иммунитета.
Относительно маракселлы: она не даёт иммунологические осложнения, как пиогенный стрептококк. Ее патогенность заключается с том, что она – наиболее частый возбудитель отитов и синуситов.
Поэтому из носа ее всё-таки желательно убрать.
Если обращаться к позициям полностью доказательной медицины, то в вашей клинической ситуации (насколько это можно судить дистанционно) показано увлажнение воздуха дома, противовоспалительный препарат в нос (Назонекс, Дезринит) и аккуратный туалет полости носа с солевым раствором. Хочу обратить внимание, что написанные выше препараты гормональные, но практически не всасываются в системный кровоток и не оказывают влияния на организм, разрешены детям с 2 лет и используются в том числе при гипертрофии аденоидов.
Относительно лечения местными противомикробными средствами: действительно в мировой практике отношение к ним скептическое, доказательная эффективность у них не самая высокая, но в случае аденоидита их применение вполне может сработать, при этом лучше использовать капли, чтобы они стекали в носоглотку.


