Перелом ребер
Если перелом ребра ничем не осложнен (40% случаев), он не представляет угрозы для здоровья пациента. Опасность травмы заключается в повреждении внутренних органов и нарушении функции дыхания (60% случаев). Множественные переломы могут привести к развитию плевропульмонального шока и нередко вызывают опасные для жизни состояния.
Причины перелома ребер
В клинической практике переломы ребер условно делят на две группы:
- возникшие в здоровых костях под действием сильного механического стимула;
- возникшие в функционально и структурно измененных костях под действием минимальной силы.
К перелому ребер могут привести:
- Удары тупым предметом в грудную клетку. Если удар несильный, повреждаются только верхние слои кожи и мышцы, если сильный — ломаются ребра.
- Дорожно-транспортные происшествия. Обычно к перелому приводит соударение грудной клетки водителя с рулем, возникшее в результате столкновения/резкого торможения. При этом кость чаще ломается в области подключичной артерии. Если же травма возникает у пешехода из-за столкновения с машиной, диагностируются несимметричные множественные переломы.
- Травмы, полученные во время занятий спортом.
- Падение с высоты. Сила повреждения костей грудной клетки зависит от скорости падения, свойств поверхности, на которую упал человек.
- Сдавливание тела между двумя предметами. Возникающее симметричное давление на ребра провоцирует двусторонний перелом ребер, костей черепа или таза. При этом кожные покровы и слизистые оболочки повреждаются редко.
Что касается паталогических переломов ребер, возникающих в функционально и структурно измененных костях, то их появлению способствуют следующие заболевания:
- метастазы злокачественных опухолей в костях;
- ревматоидный артрит;
- первичные опухоли костного мозга, костной ткани;
- приобретенное/врожденное отсутствие грудины;
- генетические аномалии развития скелета грудной клетки; .
У детей переломы ребер встречаются реже, чем у взрослых. Это объясняется большей эластичностью грудной клетки в детском возрасте.
Симптомы перелома ребер
Симптомы при переломе ребер зависят от количества поврежденных костей, наличия сопутствующих патологий, а также степени поражения внутренних органов. Если сломано одно-два ребра, возникают нижеперечисленные признаки:
- Боль в месте полученной травмы. Болевой синдром является следствием раздражения костными отломками нервных окончаний, пристеночной плевры, а также разрыва мышечных тканей. Во время разговора, кашля дискомфорт усиливается.
- Поверхностное и частое дыхание. Сильная боль при переломе ребер делает невозможным глубокий вдох, поэтому больной дышит часто и поверхностно. Если произошел ушиб сердца или легкого, развивается дыхательная недостаточность.
- Принятие больным специфической позы. Чтобы уменьшить боль, пациент наклоняется в сторону поломанного ребра либо сдавливает грудную клетку с обеих сторон руками. Это позволяет снизить амплитуду дыхательных движений и уменьшить болевые ощущения во время вдоха.
- Симптом «оборванного вдоха». Пытаясь сделать глубокий вдох (даже медленно), больной начинает ощущать резкую боль, из-за которой его вдох как бы обрывается.
Если необходимо отличить перелом ребра от ушиба, внимание уделяется субъективным симптомам:
- Грудная клетка деформируется. Если сломано несколько ребер, в области груди наблюдается небольшой прогиб. Пораженная сторона будто бы уменьшается в объеме. Такой эффект возникает из-за укорочения ребер при смещении образовавшихся костных отростков.
- В области перелома появляется припухлость, отек (гематома). Развивается выраженный воспалительный процесс.
- Наличие специфического звука и тактильного ощущения, возникающего при смещении отломков костей друг относительно друга (крепитация).
- Наличие открытых ран в области грудной клетки.
- Образование подкожной эмфиземы. Из-за повреждения главных бронхов и трахеи воздух попадает в средостение и оттуда поступает под кожу шеи.
При подозрении на перелом ребер больной должен незамедлительно обратиться за квалифицированной медицинской помощью, чтобы избежать развития опасных для жизни осложнений.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика перелома ребер
Для того чтобы понять, перелом ребер у пациента или ушиб, травматологи используют следующие методы:
- Осмотр, выслушивание и выстукивание грудной клетки (позволяет определить, есть ли скопления воздуха и крови в плевральной полости). . Обычно поставить верный диагноз помогает обзорная рентгенограмма в переднезадней проекции. На снимке хорошо видна локализация переломов и их количество. грудной клетки. Используется для диагностики перелома ребер у маленьких детей, а также для выявления наличия крови в плевре. . Дает возможность детально обследовать каждое поврежденное ребро, выявить изменения в структуре сердца, легких, кровеносных сосудов.
Как лечить перелом ребер
Первая медицинская помощь при переломе ребер заключается во введении больному обезболивающего средства, например, одного миллилитра раствора Промедола (2%). Если предстоит транспортировка, грудную клетку туго бинтуют.
По приезду в стационар лечение перелома ребер осуществляется по следующей схеме:
- Введение новокаина либо другого местного анестетика в область перелома. Это позволяет на время снизить чувствительность нервных волокон и уменьшить боль. Если необходимо, новокаиновую блокаду повторяют несколько раз. Если имеются противопоказания к использованию новокаина, врачи прибегают к помощи наркотических обезболивающих средств.
- Наложение круговой недавящей на ребра повязки. Молодым пациентам, которые могут долго носить гипсовую повязку, накладывается гипсовый корсет. Он уменьшает амплитуду движений, стабилизирует костные отломки, минимизирует болевой синдром и обеспечивает стимуляцию брюшного типа дыхания.
- Иммобилизация образовавшихся костных отломков специальными приспособлениями. В ситуации двустороннего перелома ребер или при образовании массивных реберных панелей производится установка пластин. Они отвечают за удержание костей в правильном положении до тех пор, пока те полностью не срастутся. Данный лечебный метод требует длительного постельного режима, поэтому используется только в крайних случаях.
В целом лечение перелома ребер в домашних условиях не предполагает постоянного постельного режима. Больному необходимо меньше двигаться, больше сидеть, выполнять легкую дыхательную гимнастику. Важно исключить физические нагрузки, резкие движения.
Лекарства, используемые при лечении перелома ребер
При переломе ребер больной должен точно выполнять врачебные рекомендации. Обычно лечение проводится с помощью нестероидных противовоспалительных препаратов, наркотических и ненаркотических обезболивающих средств:
- Диклофенака;
- Нимесила;
- Напроксена;
- Ибупрофена;
- Морфина;
- Промедола и некоторых других.
Если наблюдается развитие застойной пневмонии либо какого-либо инфекционного осложнения, в ход идут антибактериальные препараты:
- Цефтриаксон;
- Амоксиклав и др.
Для повышения эффективности антибактериального лечения выбору средства предшествует микробиологическое исследование гнойных выделений, мокроты и других имеющихся патологических материалов.
Хирургическое лечение перелома ребер
Хирургическое лечение перелома ребер осуществляется крайне редко — при наличии серьезных осложнений, делающих самостоятельное восстановление невозможным. Так, показаниями к операции являются:
- Пневмоторакс. Из плевральной полости удаляется избыток воздуха. Для этого туда вводится трубка, подключенная к вакуумному насосу.
- Открытая рана грудной клетки. Проводится первичная обработка краев раны, хирургом удаляются нежизнеспособные фрагменты тканей. Выполняется перевязка кровоточащих сосудов, вводятся антибиотики.
- Сильное смещение костных отломков. Производится сопоставление и фиксация отломков сломанных ребер.
- Гемоторакс. Выполняется удаление крови из плевральной полости. Для этого туда вводится трубка, соединенная со специальным откачивающим оборудованием. Если кровотечение в полости плевры самостоятельно не прекращается, проводится открытая операция, направленная на перевязку кровоточащего сосуда.
- Внутреннее кровотечение, повреждение крупных кровеносных сосудов и сердца. Хирургическое лечение нацелено на восстановление целостности жизненно важных органов.
Также операция при переломе ребер может проводиться, если диагностирован тяжелый ушиб легкого, в полости плевры или в раневом канале находится инородный предмет, а также возникли сильные повреждения органов брюшной полости.
Сроки лечения перелома ребер
То, как быстро срастется перелом ребер, зависит от ряда факторов:
- возраста пациента (у пожилых людей выздоровление занимает больше времени);
- общее состояние здоровья;
- наличие смещений, отломков;
- количество сломанных ребер;
- правильность назначенного лечения.
Обычно сращение неосложненных переломов занимает у взрослых людей от 3 до 5 недель, у детей — от 2 до 3 недель. После этого периода трудоспособность пациентов полностью восстанавливается. При наличии серьезных осложнений, а также в случае хирургического лечения заболевания реабилитация может занять около двух месяцев.
Диета при переломе ребер
Во время лечения перелома ребер важно отдавать предпочтение продуктам питания, содержащим большое количество кальция. Подойдут:
- молоко, йогурты, творог, сметана, сыр;
- миндаль;
- льняное семя;
- зеленые овощи (спаржевая фасоль, брокколи);
- патока;
- лосось, сардины;
- овсяные хлопья;
- апельсиновый сок;
- тофу.
Опасность перелома ребер
Перелом ребер может приводить к повреждению межреберных суставов, органов дыхательной и сердечно-сосудистой систем. Из-за поверхностного и слишком частого дыхания у больных нередко наблюдаются застойные явления, посттравматическая пневмония.
Опасность для жизни человека представляет повреждение осколками костей сердца, легких, трахеи, плевральных мешков, крупных кровеносных сосудов.
Профилактика перелома ребер
Возникновение перелома ребра не всегда можно предотвратить. Профилактические меры направлены на снижение риска перелома. К ним относятся:
- исключение чрезмерных физических нагрузок;
- отказ от занятия экстремальными видами спорта;
- грамотное выполнение физических упражнений;
- употребление в пищу продуктов, богатых кальцием;
- отказ от курения, употребления спиртных напитков.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Закрытая травма грудной клетки
Травмы грудной клетки составляют около 10% всех травм мирного времени. В зависимости от механизма травмы, характера и интенсивности силы действующего фактора могут возникать различные повреждения.
Различают закрытые (когда не нарушена целостность кожи) и открытые повреждения (ранения) грудной клетки, причем открытые бывают, что не проникают в грудную полость (когда сохранена целостность париестальной плевры), и такими, которые проникают в плевральную полость.
Закрытые и открытые повреждения могут быть как с переломом, так и без перелома ребер или грудины, без повреждения и с повреждением органов грудной клетки.
При всех видах травмы грудной клетки нарушается глубина и ритм дыхания, нормальное откашливание, что ведет к гипоксии и возможных осложнений.
Закрытые повреждения возникают вследствие удара, сотрясения или сжатия грудной клетки. Характер и тяжесть повреждений зависят от механизма и интенсивности травмы.
Ушиб грудной клетки
Чаще встречаются обычные ушибы грудной клетки, которые иногда сопровождаются переломом ребер. При ударах мягких тканей грудной клетки появляется локальное припухание и болезненность, иногда — подкожная флюктующая гематома (при тангенциальном ударе). Вследствие кровоизлияний в мышцы больной дышит поверхностно, а глубокий вдох усиливает боль. Чтобы уточнить диагноз, обязательно перкуторно и аускультативно обследуют состояние легких и делают рентгенографию травмированной половины грудной клетки.
Лечение больных заключается в назначении обезболивающих лекарственных средств (анальгетических, новокаиновой блокады), пункции гематомы, а после 3-4 дней — тепловых процедур, дыхательной гимнастики. Иногда кровь из гематомы, не рассосалась, удаляют через разрез кожи. Для профилактики осложнений антибиотики не назначают. Работоспособность восстанавливается через 2-3 недели.
Сотрясение грудной клетки
Легкое сотрясение клинически может не проявляться. Больной только чувствует изменение глубины и ритма дыхания, нехватку воздуха. Тяжелые сотрясения грудной клетки сопровождаются кровоизлиянием в легкие и напоминают состояние тяжелого шока. Общее состояние больного тяжелое; цианоз, холодные и влажные конечности, пульс частый, аритмичный, дыхание частое, поверхностное и неравномерное. Тяжелые сотрясения иногда заканчиваются смертью больного. Такие больные нуждаются в интенсивной терапии, иногда реанимационных мероприятий, а затем — симптоматической терапии.
Переломы ребер
Одиночные переломы ребер, как правило, возникают в результате прямой травмы — в месте приложения силы (удар, прижатия к определенному предмету). Случаются двойные переломы ребер. При сжатии грудной клетки в переднезаднем направлении ломаются несколько ребер по подмышечной линии, а в боковом — по паравертебральной и среднеключичной линии. Множественные двусторонние переломы ребер встречаются при тяжелых дорожно-транспортных травмах, завалах т.д. Иногда острый осколок ребра может повредить межреберные сосуды, перфорировать париетальную плевру и даже поранить легкое.
Симптомы. Больной жалуется на резкую боль в месте перелома, увеличивается на высоте вдоха. Общее состояние больного зависит от тяжести травмы (количества поврежденных ребер, степени недостаточности легких, гипоксии, кровопотери, плевропульмонального шока и т.п.).
При переломах единичных ребер общее состояние больного остается удовлетворительным. Больной щадит грудную клетку, дышит поверхностно. Через боль он не может откашлять слизи, которая накапливается в верхних дыхательных путях, и поэтому появляется клокотание, а со временем может развиться пневмония. Кровохарканье указывает на повреждение легких.
При пальпации определяют точки максимальной болезненности. Если легко сжимать грудную клетку, локальная боль увеличивается, и больной указывает на место перелома. При двойных переломах ребер (окончатый перелом) при вдохе этот участок западает, а при выдохе — выравнивается. Такая флотация грудной стенки при каждом вдохе очень болезненна, что влияет на характер дыхания, функции органов средостения, которое также баллотирует, и общее состояние больного.
Множественные и особенно двусторонние переломы ребер вызывают тяжелые расстройства дыхания, гипоксию и травматический плевропульмональный шок. Обследование больного включает рентгенографию грудной клетки, перкуссию и аускультацию с целью выявления переломов ребер и возможных осложнений – гемоторакса, пневмоторакса и т.д.
Лечение по поводу неосложненных переломов ребер
Если повреждены отдельные ребра, лечение сводится к обезболиванию, улучшению условий дыхания и профилактике пневмонии.
Больного устраивают в постели полусидя. Проводят местную или паравертебральную блокаду 1% раствором новокаина, назначают анальгетические средства. После обезболивания улучшается экскурсия грудной клетки, и дыхание становится ровным и глубоким, больной даже может откашливать мокроты, предупреждает возникновение пневмонии. Блокаду повторяют 2-3 раза. Кроме этого, больным назначают дыхательную гимнастику и симптоматическую терапию. Переломанные ребра срастаются за 3-4 недели, работоспособность восстанавливается через 5-6 недель.
При множественных переломах ребер (четырех и более) проводят комплексное лечение, которое определяется тяжестью состояния больного. Чтобы не беспокоить тяжелобольного повторными блокадами и поддерживать постоянное обезболивание, в паравертебральный участок подводят через иглу тонкую трубочку (сосудистый катетер), которую оставляют, приклеивают липким пластырем к грудной стенки, а ее второй конец (канюлю катетера) выводят в область надплечья. При появлении боли, не сдвигая больного, в катетер вводят (4-5 раз в сутки) 15-20 мл 0,5% раствора новокаина.
Больным с тяжелыми расстройствами дыхания применяют также шейную вагосимпатическую блокаду по А. В. Вишневскому и проводят интенсивную терапию, а иногда – реанимационные мероприятия (интубацию, аппаратное дыхание и т.д.).
При двойных окончатых переломах ребер, чтобы устранить флотацию, под местной анестезией фиксируют ребра спицами Киршнера, проведенными чрескожно, или накладывают на западающий участок извлечения (прошивкой за мягкие ткани и надкостницы среднего ребра грубой лавсановой нитью или с помощью пулевых щипцов). Фиксированные следующими способами ребра срастаются в нормальные сроки. Открытый остеосинтез ребер применяют крайне редко.
Комплексное лечение включает также оксигенотерапию, отсасывание слизи из трахеи, антибиотикотерапию т.д.
Осложнения переломов ребер
Переломы ребер, особенно множественные, часто осложняются гемотораксом, закрытым и клапанным пневмотораксом, подкожной эмфиземой.
Гемоторакс
Гемотораксом называют скопление крови в плевральной полости, которая вытекла из поврежденных мышц или межреберных сосудов, при ранении отломков ребра париетальной плевры. Меньше кровотечение при повреждении паренхимы легкого, но тогда, как правило, гемоторакс сочетается с пневмотораксом, т.е. возникает гемопневмоторакс. В зависимости от степени кровотечения гемоторакс бывает небольшим — занимает лишь плевральный синус (100-200 мл крови), средним, не достигает уровня нижнего угла лопатки (300-500 мл). Тотальный гемоторакс (1-1,5 л) встречается чрезвычайно редко.
Уровень гемоторакса определяют перкуторно и рентгенологически в вертикальном положении больного сидя. При перкуссии верхняя граница притупления перкуторного звука особенно четко отмежевывается на фоне коробочного звука пневмоторакса. На рентгенограмме участок гемоторакса затемнен с выраженной горизонтальной верхней границей. Под местной анестезией пункцией плевральной полости уточняют диагноз. Если гемоторакс небольшой, иногда не удается отсосать кровь из синуса.
Симптомы. Небольшой гемоторакс не имеет особых примет, и в клинической симптоматологии доминируют лишь признаки, характерные для переломов ребер. Но по динамике гемоторакса нужно следить, поскольку он может увеличиваться. Средний, особенно тотальный, гемоторакс сжимает легкое, появляются гипоксия, одышка, иногда нарушения гемодинамики и т.д. При гемотораксе преимущественно повышается температура тела (38-39 ° С).
Лечение. Учитывая то, что гемоторакс является одним из осложнений переломов ребер, проводят комплексное лечение больного. Что касается гемоторакса, то при незначительном кровоизлиянии в плевральную полость кровь постепенно рассасывается, хотя пункцию делают, чтобы свести к минимуму количество крови. Вследствие реактивного воспаления плевры и остатков крови плевральная полость со временем облитерируется.
При значительном гемотораксе кровь из плевральной полости немедленно отсасывают пункционной иглой, поскольку через некоторое время она может осесть в сгусток, и тогда уже нужно обязательно делать операцию.
Если после пункции кровь снова появляется, что следует расценивать как неостановленное кровотечение из поврежденных сосудов, больному делают торакотомию — оперативное вмешательство для остановки кровотечения. Но перед тем проводят пункцию и пробу Рувилуа-Грегуара, чтобы определить, свежая кровь. Добытая свежая кровь в пробирке на воздухе быстро оседает в сгусток, а несвежая — не оседает. Тогда можно ограничиться повторной пункцией.
Бывают случаи, когда после гемоторакса развивается экссудативный плеврит. Тогда пункцией уточняют диагноз и проводят консервативное лечение (повторные пункции, медикаментозная терапия и т.д.).
Закрытый и клапанный пневмоторакс
При повреждении висцеральной плевры и паренхимы на вдохе из легкого воздух попадает в плевральную полость, где в норме является отрицательное давление (0,039-0,078 кПа,
4 8 мм вод. в.).
Эластичная легочная ткань сокращается, и легкое спадается — образуется закрытый пневмоторакс. Если кроме воздуха в плевральную полость попадает кровь из поврежденных межреберных сосудов или паренхимы легкого, то образуется гемопневмоторакс.
Бывают случаи, когда легкое ранена так, что над местом разрыва нависает ткань плевры или легкого. Тогда на вдохе в плевральную полость попадает воздух, а на выдохе эта ткань как клапан перекрывает отверстие в легкие и не дает воздуху выйти — образуется клапанный пневмоторакс.
С каждым вдохом количество воздуха в плевральной полости увеличивается, резко повышается его давление (напряженный пневмоторакс), что приводит к сжатию легкого и смещение средостения. Довольно быстро появляется расстройство газообмена и гемодинамики. Общее состояние больного становится тяжелым, возникает резкая одышка, цианоз кожи и слизистых оболочек, тахикардия. Вследствие резкого удушья у больного появляется страх и резкое психомоторное возбуждение.
Наличие пневмоторакса определяют перкуторно по характерному коробочному звуку, сравнивая его со здоровой половиной грудной клетки. При аускультации — дыхание ослаблено, а при колабованом легком — не прослушивается. На рентгенограмме виден четкий контур спали легкого на фоне просветления участка пневмоторакса. Пункцией плевральной полости уточняют диагноз, к тому же при клапанном напряженном пневмотораксе воздух через иглу выходит под давлением.
Лечение. При закрытом пневмотораксе независимо от его степени сразу же отсасывают воздух из плевральной полости. Это, во-первых, улучшает общее состояние больного, а, во-вторых, при длительном пневмотораксе легкое становится ригидной, и тогда расправить ее труднее.
Если при гемотораксе грудную клетку пунктируют в нижнем отделе, то при пневмотораксе — в верхнем, преимущественно во II межреберье промежутке по средне-ключичной линии. Отсасывают воздух с помощью шприца Жане или триампульной системы. Если в плевральной полости давление становится отрицательным, то триампульную систему исключают. Расправления легкого контролируют перкуторно и рентгенологически.
Общее состояние больного с закрытым клапанным пневмотораксом бывает настолько тяжелым, что ему следует немедленно, непосредственно на месте несчастного случая перфорировать (толстой инъекционной иглой) грудную стенку — перевести закрытый пневмоторакс в открытый. После прокола воздух из плевральной полости сразу выделяется под давлением. А затем давление в полости уравнивается с атмосферным, общее состояние больного улучшается. Удушье значительно уменьшается. Через несколько часов при колабованных легких «клапан» может приклеиться фибрином, и образуется обычный закрытый пневмоторакс. В этих случаях воздух из плевральной полости отсасывают триампульной системой. Если легкое расправилась, то триампульную систему не исключают, а удерживают отрицательное давление в полости и наблюдают за ним день-два. Систему отключают только тогда, когда уверены, что клапан закрылся, и воздуха в плевральной полости нет. Это подтверждают перкуссией, аускультацией и рентгенологически.
Если количество отсасываемого воздуха превышает условный объем плевральной полости, то это указывает на то, что воздух продолжает поступать из поврежденного легкого. В таком случае плевральную полость дренируют по методу Бюлау.
Техника выполнения. На один конец стерильной резиновой трубки (диаметр 5 мм и длиной 60 70 см) герметично закрепляют палец хирургической перчатки, верхушку которого рассекают по длине на 1,5-2 см. Проводят торакоцентез и второй конец трубки вставляют в плевральную полость, фиксируют ее, герметизирующие рану кожи швом. Палец опускают в стерильную банку, наполненную водным раствором антисептического вещества (фурацилина (1: 500), етакридину лактата (1: 1000) и т.д.).
Во время вдоха кончик пальца в растворе спадается и закрывает в нем отверстие, мешает раствора засасываться в трубку. При выдохе грудная клетка спадается, и через трубку воздух выходит в банку. Так функционирует отсасывающих дренаж. Через день-два, когда клапан в легких закрывается, в плевральной полости создается отрицательное давление, и легкое расправляется, дренаж перестает работать, и его через сутки вынимают.
Если клапан не закрывается через несколько дней, то это указывает на значительное повреждение легкого, больного оперируют. После ликвидации пневмоторакса больных с переломами ребер лечат по общим принципам.
Подкожная эмфизема
Если пневмоторакс и повреждения париетальной плевры или средостения, то воздух из плевральной полости через рану попадает в мягкие ткани грудной клетки или средостения, перемещается межфасциальными пространствами в подкожную клетчатку надплечья, шеи и лица. Подкожная эмфизема особенно выражена при клапанном пневмотораксе.
Характерные признаки подкожной эмфиземы: припухлость в области скопления воздуха, а при пальпации — специфический хруст в подкожной клетчатке («походка по снегу») вследствие разрыва пузырьков и перемещения воздуха. Перкуторно можно почувствовать над эмфиземой разницу в перкуторном звуке. Воздух в мягких тканях видны также на рентгенограмме грудной клетки.
Подкожная эмфизема постепенно уменьшается, воздух рассасывается и специального лечения не требуется. Только при чрезмерной эмфиземе, когда накопленный под кожей шеи воздух сжимает вены или трахею, над ключицей делают небольшие кожно-фасциальные вскрытия с дренированием, через которые выходит воздух.
Переломы грудины
Переломы грудины возникают, как правило, вследствие прямой травмы. Чаще всего возникает перелом в месте перехода рукоятки в тело грудины, реже — мечевидного отростка и тела грудины. Смещение отломков незначительное.
Симптомы. Больной жалуется на локальную боль, которая усиливается во время глубокого вдоха и кашля. Пальпаторно определяют локальную фолючисть и степень смещения отломков.
Диагноз уточняют рентгенографически в боковой проекции грудины.
Лечение. В область перелома вводят 10 мл 1% раствора новокаина. При переломах без смещения отломков особого лечения не требуется. Грудина срастается через 3-4 недели. Если есть смещение тела грудины назад, больного кладут на кровать со щитом, подкладывают под грудно-поясничный отдел валик, чтобы достичь достаточной реклинации. После сопоставления отломков реклинацию можно уменьшить.
Через 3-4 недели больного выписывают. Средний срок нетрудоспособности 6 недель.
Оперативное лечение при переломах грудины показано только тогда, когда после репозиции остается боль или расстройства функций органов средостения.
Перелом грудины
Перелом грудины – это нарушение целостности грудины. Сопровождается локальным отеком, кровоподтеками, интенсивной болью, усиливающейся при дыхании. Смещенные отломки грудины могут повредить плевру и легкие, что приводит к развитию пневмо- и гемоторакса. Диагностика переломов грудины основывается на жалобах, результатах осмотра и рентгенологических данных. Лечение состоит в фиксации места перелома сроком на 14 дней. При переломах грудины со смещением и многооскольчатых переломах производится репозиция отломков и их фиксация винтами.
МКБ-10

Общие сведения
Перелом грудины встречается редко, составляет около 5% от общего количества закрытых травматических поражений грудной клетки. Может быть изолированным или встречаться в составе сочетанных травм груди. В последнем случае сопряжен с достаточно высокой летальностью (от 25 до 45%) из-за сопутствующих травм внутренних органов и тяжелых нарушений дыхания. Для пациентов детского возраста подобные переломы нехарактерны, поскольку их грудная клетка очень эластична.
Причины
Как правило, повреждение грудной клетки с переломом грудины возникает в результате дорожно-транспортного происшествия (при ударе грудью о рулевую колонку), сильного прямого удара в грудь или сдавления грудной клетки между деформированными частями автомобиля и сочетается с множественными переломами ребер. Реже травма становится следствием резкого перерастяжения при форсированном разгибании или разгибании корпуса.
Патогенез
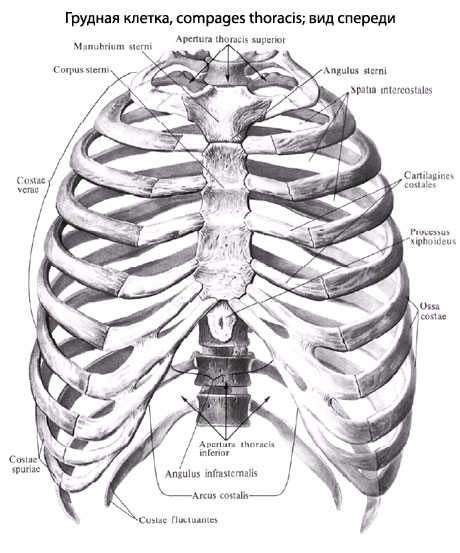
Грудина – плоская вытянутая кость, расположенная по передней поверхности грудной клетки. Своими верхнебоковыми отделами она соединяется с ключицами. По бокам к грудине прикрепляются хрящевые части ребер. Соединение с хрящами, играющими роль амортизаторов, обеспечивает достаточную подвижность грудины, поэтому для возникновения перелома требуется приложение значительной травмирующей силы.
Наиболее распространенными локализациями переломов являются зона соединения тела и рукоятки грудины, а также область прикрепления четвертого ребра. При сдавлении перекатывающимся колесом автомобиля или движущимся прессом на производстве могут развиваться Z-образные переломы. Повреждения могут сопровождаться или не сопровождаться смещением отломков. При переломе со смещением центральная часть грудины вдавливается внутрь.
Симптомы перелома грудины
Пациент жалуется на боль в месте повреждения. При дыхании боль усиливается, поэтому больной старается делать поверхностные вдохи. В области перелома выявляются отек и кровоизлияния различной степени выраженности. Пальпация болезненна, иногда во время ощупывания удается прощупать отломки грудины. При смещении костных фрагментов может обнаруживаться видимая деформация по передней поверхности грудной клетки. Западение отломков грудины на вдохе выявляется очень редко, обычно – при многооскольчатых переломах.
При переломе грудины без смещения отломков боли могут быть выражены относительно слабо, особенно если травма сопровождается множественными переломами ребер, определяющими основную клиническую симптоматику. При изолированных повреждениях грудины состояние чаще удовлетворительное, значимые нарушения дыхания отсутствуют. При сочетанной травме состояние нередко тяжелое, возможен шок, выявляются выраженные дыхательные расстройства.
Осложнения
При переломе грудины с большим смещением отломков возможно повреждение органов грудной клетки. В результате повреждения плевры и легких может развиться гемоторакс (скопление крови) или пневмоторакс (скопление воздуха в грудной клетке). Достаточно распространенным осложнением такого перелома считается ушиб сердца. В отсутствие срочной медицинской помощи перечисленные осложнения представляют опасность для жизни больного.
Диагностика
Диагноз перелома грудины выставляется врачом-травматологом. Из-за незначительной распространенности повреждения и неинтенсивных болях при изолированных переломах без смещения иногда наблюдается позднее обращение за медицинской помощью, ошибки при диагностике. План обследования включает следующие мероприятия:
- Опрос. Повысить настороженность врача относительно возможного перелома грудины позволяет тщательно собранный анамнез с уточнением характерного механизма травматического воздействия.
- Внешний осмотр. При объективном обследовании обращают внимание на наличие и расположение кровоподтеков. Пальпируют грудину для выявления отломков и крепитации (костного хруста).
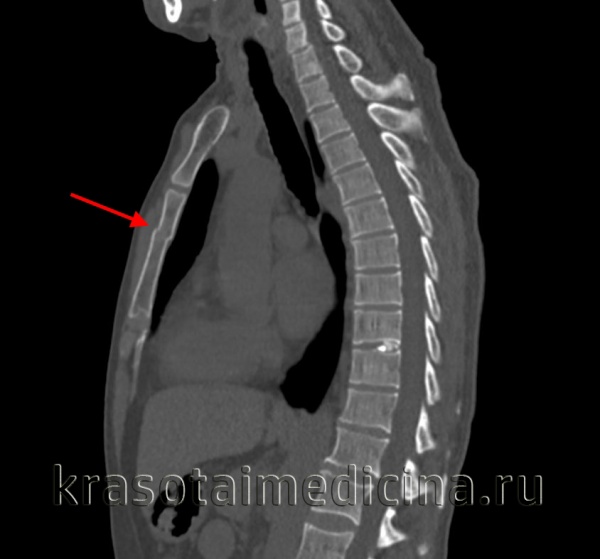
- Лучевые методики. Выполняют рентгенограммы грудины в прямой и боковой проекциях. В большинстве случаев наиболее информативен боковой снимок. При сомнительных результатах рентгенологического исследования дополнительно назначают КТ.

При сопутствующих тяжелых повреждениях ОГК показана консультация грудного хирурга. При выраженных дыхательных нарушениях, нестабильности гемодинамики, признаках шока требуется осмотр реаниматолога.

Лечение перелома грудины
Консервативная терапия
Лечение осуществляется в отделении травматологии и ортопедии. Производится местное обезболивание области перелома. Всем пациентам назначают болеутоляющие средства. Производят иммобилизацию:
- При переломе без смещения отломков место повреждения фиксируют широкой полосой липкого пластыря сроком на 2 недели.
- При переломе со смещением проводят репозицию отломков. Пациента укладывают на кровать со щитом. Между лопатками помещают специальный валик, благодаря которому тело больного находится в состоянии переразгибания. Мышцы тянут отломки грудины, и смещение постепенно устраняется.
Физиотерапевтические методы лечения включают кварц, УВЧ, дыхательную гимнастику для предупреждения застойных явлений в легких.
Хирургическое лечение
Оперативное лечение при переломах грудины требуется редко. В отдельных случаях (переломы с большим смещением отломков и многооскольчатые повреждения) осуществляется открытая фиксация фрагментов. Остеосинтез грудины проводят с использованием спиц, проволоки или специальных винтов.
Прогноз и профилактика
При изолированных повреждениях прогноз обычно благоприятный. Перелом грудины полностью срастается примерно за полтора месяца. При сочетанных травмах, многоскольчатых переломах и значительном смещении костных фрагментов исход определяется тяжестью сопутствующих повреждений органов грудной клетки. Профилактика включает мероприятия по предупреждению автодорожного и производственного травматизма.
Перелом грудины: виды патологии, симптомы, лечение

КОСТИ
Перелом грудины – крайне опасная травма. При ней повреждается плоская вытянутая кость, к которой крепятся рёбра и ключица. Если учесть, что основная задача этой кости – защита сердца, лёгких и крупных сосудов от травм, то становится понятно, что её повреждение может стоить жизни. К счастью, встречается такой вид перелома довольно-таки редко. Обычно человек возвращается к трудовой деятельности через 1,5–2 месяца.
Причины перелома грудины
Грудная кость достаточно крепка, чтобы с успехом выполнять возложенные на неё природой функции. Она может сломаться лишь под влиянием большого силового воздействия.
В большинстве случаев её причиной становится автомобильная авария, при которой грудная клетка резко сдавливается ремнём безопасности или сильно ударяется о руль. Можно получить перелом грудной клетки при прямом ударе кулаком или ногой в грудь во время занятий различными боевыми искусствами. Также подобные травмы возникают при природных катастрофах, падениях с высоты вниз на твёрдую поверхность, сильном избиении, защемлении грудной клетки между двумя твёрдыми поверхностями.
В пожилом возрасте переломы грудины случаются чаще. Связано это с изменением гормонального фона, нарушением обменных процессов в костной ткани и повышением её хрупкости. Срастаются такие возрастные переломы дольше из-за сниженной минеральной плотности костной ткани.
Классификации переломов грудины
Переломы грудной клетки весьма разнообразны, как и их классификации. Последние составляются в помощь травматологам и позволяют точно поставить диагноз, назначить правильное лечение, предупредить возможные осложнения, определиться с реабилитационными мероприятиями.
По количеству повреждений различают переломы грудины множественные, при которых травмируются одновременно несколько костей, и единичные – сломана одна кость.
По характеру линии излома выделяют переломы поперечные, продольные, косые, Т-образные, крестообразные, смешанные.
По расположению костных отломков травма может быть со смещением и без смещения. В первом случае костные отломки находятся в привычном анатомическом положении, во втором – расходятся в стороны из-за мышечного напряжения. Последний вид перелома грудины наиболее опасен, поскольку смещённые кости могут травмировать окружающие ткани и внутренние органы.
В зависимости от повреждения тех или иных органов и тканей переломы грудной клетки могут быть неосложнённые и осложнённые. При неосложнённых травмах страдают только костные фрагменты, мягкие ткани не затрагиваются. Осложнённый перелом характеризуется тем, что помимо костей повреждаются ещё и органы дыхания.
Также при переломах грудины применяют классификацию, основывающуюся на наличии или отсутствии повреждений кожи: закрытые переломы – кожный покров не нарушен, открытый перелом – произошёл разрыв кожи.
Симптомы перелома грудины
Выявить опасный перелом позволяют следующие признаки.
- Давящая боль. При глубоком вдохе, движении или кашле она усиливается, а потому пострадавший старается дышать поверхностно. В согнутом сидячем положении мышцы расслабляются, давление на сломанную кость уменьшается, боль стихает, в лежачем, напротив, усиливается.
- Затруднённое дыхание
- Отёк в месте повреждения, нарастающий с высокой скоростью.
- Гематома в области переднего средостения. Она имеет синюшно-багровый цвет и отличается чёткими контурами.
- Хруст. Он проявляется в момент дыхания и вызван смещением костных отломков.
- Кровохарканье. Возникает в том случае, если повреждена оболочка, покрывающая лёгкие.
- Подкожная эмфизема – скопление в подкожной клетчатке воздуха из повреждённых бронхов, лёгких и его распространение под давлением на другие области тела.
- Рвота, головокружение и потеря сознания – возникают при повреждении внутренних органов и нервных волокон.
- Грудная клетка выглядит вдавленной. Такое наблюдается при переломах грудины со смещением.
- Движение отломков. Оно особенно заметно во время дыхания.
- Учащённое сердцебиение и одышка.
Появление таких симптомов должно стать поводом для незамедлительного вызова скорой помощи. Обратиться к доктору стоит и в том случае, если после сильного удара по грудной клетке самочувствие практически не ухудшилось. Трещина в грудине (частичный перелом) может никак не проявлять себя, но при этом представлять угрозу для здоровья!
Оказание первой помощи при переломе грудины
Оказание первой помощи при переломе грудной клетки преследует цель поддержать самочувствие пострадавшего до приезда медиков и предупредить возможные осложнения.
Прежде всего, необходимо снять боль, чтобы предотвратить шоковое состояние и вернуть человеку возможность полноценно дышать. Для этого пострадавшего рекомендуется усадить и проследить, чтобы он меньше двигался и не разговаривал. Обезболивающий эффект окажет и лёд, который нужно завернуть в ткань и ненадолго прислонить к месту травмы. Холод поможет также предотвратить распространение отёка и гематомы. Если болевые ощущения не стихают, потерпевшему дают две таблетки обезболивающего средства.
Следующий шаг – освобождение грудной клетки от стесняющей одежды, галстука, ремня и наложение на неё давящей повязки. Последняя уменьшит амплитуду движений этой части тела и отломков костей при дыхании, поможет снизить болевые ощущения. Но не следует туго перетягивать грудную клетку. Это чревато ещё большим смещением костей. Вместо повязки для предотвращения расхождения костей можно от бока до бока наклеить полосы широкого лейкопластыря.
В том случае, если перелом грудины открытый, важно максимально быстро обработать рану антисептиком, чтобы снизить риск её инфицирования. При выделении из раны пузырьков газа и набухании кожи, её следует прикрыть клеёнкой или целлофановым пакетом. В противном случае в плевральную полость может попасть воздух.
При потере сознания пострадавшего укладывают на спину и поворачивают его голову набок, чтобы рвотные массы не попали в дыхательные пути.
Если вызов бригады скорой помощи невозможен по тем или иным причинам, необходимо самостоятельно транспортировать пострадавшего в ближайшее отделение травматологии, обязательно в сидячем состоянии.
При оказании первой помощи категорически запрещается самостоятельно устранять осколки кости или остатки одежды из раны, перекладывать пострадавшего на травмированную сторону, давать человеку, находящемуся без сознания, какие-либо лекарственные препараты, продукты или жидкости.

Лечение перелома грудной клетки
Выбор способов лечения зависит от тяжести перелома, наличия или отсутствия осложнений.
Если диагностирован закрытый перелом грудины без смещения, и внутренние органы не пострадали, предпочтение отдаётся консервативной терапии. Пациенту назначают анальгетики, нестероидные противовоспалительные препараты, мази для снятия отёка, а также отхаркивающие средства. Грудная клетка фиксируется широким лейкопластырем на 2–4 недели.
Когда обнаружено небольшое смещение отломков кости без повреждения внутренних органов, сначала аккуратно сопоставляют их руками, положив пациента на ровную твёрдую поверхность с валиком между лопаток, и лишь после этого фиксируют.
Переломы открытого типа, а также травмы со значительным смещением отломков костей или большим количеством осколков лечатся оперативно. Осколки убирают, части костей соединяют между собой посредством специальных металлических винтов. Гипсовые и любые другие тугие повязки при переломе грудины не накладываются, поскольку они способствуют развитию застойных явлений – пневмонии и воспалению плевральных листков. Используются лишь широкие лейкопластыри. Полное восстановление после травмы при самых благоприятных прогнозах занимает около двух месяцев.
Как быстрее восстановиться после перелома грудины
Чем больше времени занимает восстановительный период при переломе грудины, тем большее количество осложнений может развиться. Особенно долго срастаются кости в пожилом возрасте. Этому способствует замедление обменных процессов в костной ткани, снижение количества костных клеток, обеспечивающих восстановление костных структур после перелома.
Однако учёные придумали, как можно повлиять на скорость сращивания костей. Основатель Поволжского центра остеопороза В. И. Струков разработал средство, позволяющее повысить плотность костной ткани без применения бисфосфонатов и заместительной гормональной терапии. Это препарат Остеомед Форте.
От других подобных средств он отличается тем, что содержит не только стройматериал для костей (кальций), витамины D3 и В6, но и компонент, обеспечивающий направление минерала в костную ткань – HDBA органик комплекс. Последний представляет собой натуральное вещество с анаболическим действием – трутневый гомогенат. Он способствует увеличению численности костных клеток, которые принимают в себя кальций из кровеносного русла и встраивают его в коллагеновый каркас кости.
Испытания российской разработки проводились в Пензенском институте усовершенствования врачей. Они показали, что Остеомед Форте ускоряет сращивание костей при переломе в среднем на 2 недели. Причём делает это безопасно.
Перелом грудины: причины, симптомы, диагностика, лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
S22 Перелом ребра (рёбер), грудины и грудного отдела позвоночника.
Эпидемиология перелома грудины
Перелом грудины встречают редко.

[1], [2], [3], [4], [5]
Что вызывает перелом грудины?
Перелом грудины возникает преимущественно при прямом механизме травмы. Смещения отломков чаще незначительны, но могут быть и на толщину кости.
Анатомия грудины
Грудину относят к длинным губчатым костям. Она состоит из рукоятки, тела и мечевидного отростка, соединённых хрящевыми прослойками. Рукоятка сочленяется с ключицами и сращена с I рёбрами. При соединении с телом образуется угол, открытый кзади – угол грудины. Последний сочленяется со II ребром. К телу присоединяются хрящи II-VII рёбер. Грудина выполняет опорную и защитную функции.

[6], [7], [8], [9]
Симптомы перелома грудины
Пострадавшие жалуются на боль в месте перелома и затруднение дыхания, возникающее из-за боли и кровоизлияния в переднее средостение. Кровь изливается из сломанной губчатой кости.
Осложнения перелома грудины
Этой травме нередко сопутствует ушиб сердца.

[10]
Диагностика перелома грудины
В анамнезе – соответствующая травма грудной клетки.
Осмотр и физикальное обследование
При осмотре в области грудины определяют припухлость и деформацию. Пальпаторно выявляют резкую болезненность, деформацию за счёт отёка, а иногда и вследствие смещения отломков.
Лабораторные и инструментальные исследования
Диагноз подтверждают рентгенограммой грудной клетки в боковой проекции. Следует отметить, что выполнение и чтение рентгенограмм грудной клетки представляет известные трудности, диагноз перелома грудины можно достоверно поставить лишь в том случае, если на снимке видно смещение отломков.

[11], [12], [13], [14], [15]
Что нужно обследовать?
Лечение перелома грудины
Показания к госпитализации
Лечение перелома грудины консервативное. Проводят в условиях стационара.
Первая медицинская помощь
В место перелома вводят 10 мл 2% раствора прокаина и 0,5 мл 70% спирта. Большого количества анестетика вводить не следует, дабы не увеличивать объем загрудинной гематомы.
Немедикаментозное лечение перелома грудины
Больного укладывают на щит. Если выявлено смещение отломков, осуществляют их постепенное сопоставление путём переразгибания грудного отдела позвоночника. В межлопаточную область подкладывагот валик-реклинатор, на котором больной должен лежать в течение 2-3 нед. Показаны УВЧ, кварц, горчичники, дыхательная гимнастика.
Медикаментозное лечение перелома грудины
В процессе лечения перелома грудины назначают обезболивающие средства.
Хирургическое лечение перелома грудины
Оперативное лечение переломов грудины выполняют редко. Проводят вертикальный разрез над местом перелома длиной 6-8 см. Мягкие ткани отсепаровывают вправо и влево. В обоих отломках, ближе к линии излома выполняют по два отверстия так, чтобы конец шила выходил из губчатого вещества в месте перелома. Вертикально к грудине устанавливать шило не следует во избежание повреждения органов средостения. Через полученные отверстия проводят прочные нити или проволоку, которыми после репозиции скрепляют отломки П-образным швом.
При остеосинтезе спицами обнажают края грудины на одно-два межреберья выше и ниже перелома. Сопоставляют отломки и скрепляют перекрёстно проведенными (косо вверх) спицами. Спица должна войти в верхний отломок на 3-4 см, но не выходить из него по задней поверхности! Концы спиц скусывают и загибают.
Ушиб ребра причины, симптомы, методы лечения и профилактики
Ушиб ребра — закрытое повреждение кости, возникающее вследствие удара или падения. Подразумевает сохранение целостности кожного покрова. Нередко сопровождается трещинами или переломами костных тканей, для которых нужно стационарное лечение. При получении травмы требуется обращение к врачу.
Симптомы
Ушибу ребра сопутствует ряд признаков:
- болевой синдром, усиливающийся при смене положения тела, движениях, наклонах, глубоком дыхании;
- отёчность ушибленного участка;
- снижение подвижности корпуса;
- разрыв сосудов под кожей и образование гематом;
- температура кожного покрова в области ушиба повышается спустя несколько часов после повреждения ребер.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины
Причиной возникновения ушиба служат:
- падение с небольшой высоты, например получить ушиб ребра можно поскользнувшись во время гололёда;
- сильный удар в область грудной клетки, например при попадании в дорожно-транспортное происшествие;
- травма, полученная при занятиях спортом;
- сдавливание ребер, что также возможно в аварии;
- повреждение костных тканей на производстве, например по причине несоблюдения техники безопасности;
- ушиб ребер часто может быть одним из последствий драки.
Разновидности
Встречается ушиб ребер четырех стадий:
- первая характеризуется отсутствием болевого синдрома, синяков, воспалительного процесса; не требует медицинское вмешательства, повреждение заживает самостоятельно;
- вторая сопровождается образованием гематом, сильной болью;
- при ушибе третьей стадии происходит разрыв мягких тканей;
- для четвертой характерны перелом костных тканей, повреждение внутренних органов.
Диагностика
Для определения состояния пациента требуется проведение диагностических мероприятий ортопедом-травматологом. Сначала врач соберет анамнез, проведет первичный осмотр, включающий пальпацию поврежденного участка. Далее проводятся аппаратные исследования. При помощи рентгена в двух проекциях устанавливается целостность костной ткани. Магнитно-резонансную томографию используют для определения наличия или отсутствия очагов кровоизлияний, состояния внутренних органов после ушиба.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение
При получении травматического повреждения пациенту требуется оказать первую помощь.
- в первую очередь нужно поместить больного в положение полулежа.
- к области повреждения для снятия боли и воспаления рекомендуется прикладывать что-то холодное, например мокрое полотенце;
- дать пострадавшему обезболивающий препарат;
- вызвать скорую помощь для проведения полного осмотра больного и назначения лечебных мероприятий.
Если ушиб ребра не сопровождается трещиной в кости, её переломом или осложнениями консервативная терапия займет около 20 дней. Лечение включает:
- использование противовоспалительных мазей для устранения отека мягких тканей;
- прием обезболивающих медикаментов, воздействующих также на воспаление;
- нанесение на гематомы средств наружного применения для рассасывания кровяных сгустков и быстрого заживления синяков;
- применение спазмолитических препаратов;
- врачом назначаются физиотерапевтические процедуры, например электрофорез и лечебная физическая культура, массаж;
- приём отхаркивающих медикаментов для очистки легких.
Назначать лекарственные препараты и физиопроцедуры может только лечащий врач. Народные методы лечения не могут заменить медикаменты. Дополнить консервативную терапию при помощи народных средств можно только после консультации с врачом. Используются такие народные средства как:
- компрессы из подорожника, листьев алоэ;
- отвары из ромашки, календулы.
При возможности проведения лечения в домашних условиях нужно соблюдать следующие рекомендации:
- постельный режим в течение нескольких суток;
- использование нестероидных противовоспалительных средств;
- фиксация ушибленного участка при помощи повязки.
Диета
После того как болевой синдром прекращается, начинается реабилитационный период. Один из пунктов — строгое следование диете. Для полноценного восстановления после травмы потребуются витамины A, D, E, K, которые воздействуют на крепкость костных тканей. В рацион должны входить свежие овощи, фрукты, молочные и кисломолочные продукты, морепродукты. Препараты, содержащие витаминный комплекс, их дозировку назначит лечащий врач.
Вторая составляющая реабилитации — лечебная физическая культура. После длительного постельного режима требуется восстановить подвижность грудной клетки. Упражнения направлены на улучшение кровообращения ушибленного участка. Обязательно выполнять все движения медленно, чтобы избежать возникновения болевых ощущений. Между упражнениями требуется делать перерыв. Повышение нагрузки проводится постепенно. Комплекс упражнений назначает врач. ЛФК включает:
- дыхательные упражнения в положении стоя или сидя;
- плавание;
- наклоны и повороты корпуса;
- поднятие и опускание верхних и нижних конечностей.
Профилактика
Для избегания ушиба ребра следует:
- внимательно относиться к разминке перед занятиям спортом, соблюдать технические рекомендации к выполнению упражнений;
- быть осторожнее во время вождения, следовать правилам дорожного движения;
- строго соблюдать правила безопасности на производстве;
- при возможности не ходить по льду;
- не вступать в драки.
Последствия и осложнения
Из-за получения ушиба ребер могут возникнуть следующие осложнения:
- причина воспаления лёгких — застойные процессы в дыхательных путях, осложняющие их вентиляцию;
- ушиб легкого характеризуют одышка, синие пятна в области повреждения;
- хронические боли ушибленного участка;
- гипоксия на постоянной основе;
- гидроторакс.
Источники
Методика экстраторакальной фиксации переднего реберного клапана при множественном переломе ребер Котов И.И. Агишев Р.Г. Слабенко Т.А. Герк А.И. Козарь О.К. Федоркин Д.В.
Реконструкция грудной клетки при переломах ребер и грудины Бенян Армен Сисакович Камеев Ильдар Рашидович.


