Что такое кератоз
Кератоз или гиперкератоз – это невоспалительная форма дерматоза, которая сопровождается избыточным ороговением кожи.
Для здоровой кожи любого человека процесс ороговения – это обычное физиологическое состояние. Процесс ороговения обеспечивает одну из самых основных функций кожи – защитную.
МЕХАНИЗМ ОРОГОВЕНИЯ В НОРМЕ И ПРИ ГИПЕРКЕРАТОЗЕ
В норме в результате своей жизнедеятельности клетки кожи постепенно перемещаются из нижнего слоя в верхний, при этом постепенно накапливая кератин – белок, который делает их более прочными и устойчивыми к внешним воздействиям. Верхний слой кожи представляет собой не что иное, как полностью ороговевшие клетки или роговые чешуйки, которые в процессе жизнедеятельности человека слущиваются и заменяются на новые. Такие клетки лишены жизнеспособности, но при этом, благодаря кератину, обеспечивают защиту живым клеткам, расположенным под ними, от негативных факторов окружающей среды.
При развитии гиперкератоза , как патологического состояния кожи
- с одной стороны, происходит активное ускоренное деление клеток эпидермиса, вырабатывающих кератин;
- с другой – задержка процесса нормального физиологического слущивания роговых чешуек с поверхностного слоя кожи.
КАК ВЫГЛЯДИТ
В местах гиперкератоза кожа утолщается и покрывается сухими чешуйками, бугорками или корочками от бежевого до коричневого оттенка до 4-5 см в диаметре. Как правило, гиперкератоз сопровождается снижением функции сальных желёз, нарушением работы водно-липидного барьера кожи и потерей чувствительности в зонах его локализации.
ВИДЫ КЕРАТОЗА
Чаще всего явления гиперкератоза локализуются на ногах (пятки, стопы, колени) и руках (ладони, локти), реже – на волосистой части головы, лице в области носа, щек, лба. В основном эта патология формируется в областях раздражения любыми внешними механическими факторами или факторами окружающей среды. Однако, гормональные сбои, наследственность и неправильный уход за кожей тоже могут провоцировать гиперкератоз.
Наиболее часто встречаются следующие типы проявлений гиперкератоза:
- Актинический (солнечный) кератоз на лице и теле (кератомы). Развивается из-за чрезмерного воздействия на кожу ультрафиолетовых лучей и её фотоповреждения. Выглядит как плоские, шероховатые пятна желтого или коричневого оттенка;
- Ладонная и подошвенная кератодермия – мозоли, натоптыши на подошвах ног и ладонях, пяточные трещины. Образуются в областях, подвергающихся длительному трению или давлению, при инфекционных и грибковых заболеваниях;
- Фолликулярный или волосяной кератоз («гусиная кожа»). Дерматоз возникает в результате как ускоренного ороговения, так и нарушения физиологического слущивания роговых чешуек. На этом фоне нарушается нормальное отделение кожного сала и присоединяется локальное воспаление волосяных фолликулов на теле. Выглядит это как сыпь из мелких множественных узелков ярко-розового и серого цвета на лице, плечах, ногах, ягодицах;
- Себорейный кератоз – наиболее распространенная форма гиперкератоза. Представляет собой гиперпигментированую “бляшку” с четкими границами от светлого до тёмно-коричевого оттенка, покрытую ороговевшей кожей. Может быть как единичной, так и множественной.
- Старческий кератоз – развивается в пожилом возрасте в виде пятен бежево-коричневого цвета и локализуется на лице, плечах, спине, тыльной поверхности кистей рук.
ПРИЧИНЫ РАЗВИТИЯ КЕРАТОЗА
Факторы, обуславливающие развитие гиперкератоза, делятся на внешние и внутренние .
К внешним факторам , провоцирующим гиперкератоз, относятся хронические воспалительные процессы на коже, инфекции, ультрафиолетовое излучение, воздействие агрессивных химических веществ, а также сильное давление, например, тесная обувь, тугая шапка, заколки, ободки, неправильный уход за кожей и неправильно подобранная косметика, которая вызывает сухость кожи, а также недостаток витаминов А, С, D и др.
Если патология сформировалась без предварительного раздражения или травмирования, то вероятно, гиперкератоз кожи вызван внутренними факторами . В этом случае это могут быть наследственные заболевания, сухость кожи из-за нарушения обмена веществ, болезни печени, желчного пузыря, щитовидной железы, сахарный диабет, врожденные патологии. Кроме того, проявления гиперкератоза возникают и сопровождают некоторые хронические заболевания кожи – экзему, псориаз, красный плоский лишай, себорею, эритродермию, кератодермию.
К КАКОМУ ВРАЧУ ОБРАТИТЬСЯ
Диагностикой и лечением гиперкератоза кожи в основном занимается дерматолог или подолог, если утолщения кожи присутствуют на стопе. Врач проводит осмотр, собирает тщательнй анамнез, узнает особенности образа жизни. Эта информация помогает ему узнать причину появления огрубевших участков. Иногда для определения вида гиперкератоза делают цитологию, микроскопическое исследование кусочка гиперкератоза.
КАК ЛЕЧИТЬ ГИПЕРКЕРАТОЗ
Симптомы гиперкератоза, как правило, не вызывают боли, и рассматриваются как косметический дефект. Исключением являются мозоли, натоптыши на стопах, которые доставляют неудобства при ходьбе. В этом случае нужно незамедлительно обратиться за квалифицированной помощью, тем более если проявления гиперкератоза вызывают боль, дискомфорт, присутствуют симптомы инфицирования (покраснение, отек, скопление гноя) или если у вас сахарный диабет.
Сам по себе гиперкератоз не пройдет, в любом случае необходимо начать лечение.
Метод лечения гиперкератоза выбирает врач с учетом причины, локализации, распространенности и формы утолщений, а также компенсации основного хронического заболевания в результате которого сформировался патологический процесс.
Для лечения гиперкератоза чаще всего применяют:
- мази, кремы со смягчающим действием; кремы, богатые жиром;
- приём ацитретина;
- мазь дайвонекс (кальципотриол);
- медицинский аппаратный маникюр (при локализации процесса на ладонях, стопах, руках и ногах);
- кремы с мочевиной;
- пилинг, в том числе химический и лазерный пилинг (лицо и тело); (кератомы);
- срезание хирургическим путем (мозоли, натоптыши).
Самостоятельно удалять мозоли, натоптыши или бородавки нельзя, так как есть риск занесения инфекции и других осложнений.
В ДОМАШНИХ УСЛОВИЯХ
В домашних условиях важно соблюдать гигиену, обеспечить правильный уход за кожей. Как вспомогательное средство помогают сбалансированному отшелушиванию и размягчению содовые ванночки.
Очень важно правильно питаться, следует употреблять в пищу морковь, шпинат, сливы, персики, цветную капусту, ягоды и все продукты, богатые витамином А, В, С и D. Избегать воздействия прямых солнечных лучей, а также резкого переохлаждения или перегрева.
Не нашли ответ на свой вопрос? Позвоните и задайте его специалистам по телефону +7 (495) 500 00 97 или напишите +7 (910) 455 34 97
Поделитесь со знакомыми и друзьями:

+7 (495) 500 00 97 | +7 (910) 455 34 97
Черные точки на пятках и ступнях ног: причины появления и методы избавления
Подошвенные бородавки. Причины и диагностика
а) Пример из истории болезни. У 15-летнего мальчика наблюдаются болезненные разрастания на правой пятке, беспокоящие его уже в течение 6 месяцев. Пациент испытывает боль при наступании на пятку, в связи с чем он хотел бы избавиться от этих образований. В данном случае был установлен диагноз множественных подошвенных бородавок, которые называются мозаичными. Лечение включало осторожное удаление очагов скальпелем с лезвием №15 и воздействие жидким азотом в течение нескольких сеансов. Мальчику и его матери объяснили, как применять салициловый пластырь для устранения оставшихся очагов.
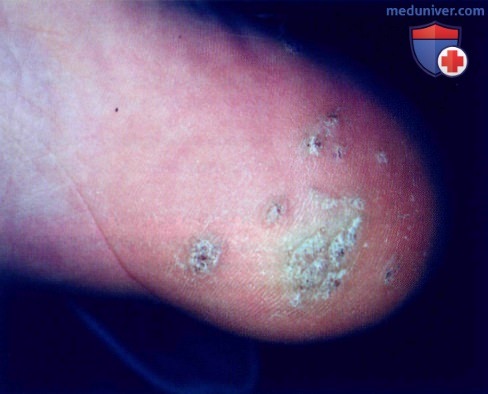
Подошвенные бородавки: отмечаются маленькие черные точки в толще бородавки, которые представляют собой тромбированные сосуды. Такие крупные подошвенные бородавки, подобные представленным на иллюстрации, называются мозаичными.
б) Распространенность (эпидемиология):
• Подошвенные бородавки (verruca plantaris) представляют собой очаги, вызванные вирусом папилломы человека (ВПЧ), развивающиеся на подошвах стоп и ладонных поверхностях кистей.
• Подошвенные бородавки встречаются в основном у подростков и молодых взрослых, распространенность плантарных бородавок в этой возрастной категории достигает 10%.
в) Этиология (причины), патогенез (патология):
• Подошвенные бородавки вызываются вирусом папилломы человека.
• Они обычно развиваются в местах максимального давления, например, на пятках или над головками метатарзальных костей, но могут появляться на любом участке подошвенной поверхности.
• В ответ на давление, возникающее по мере роста очага, формируется толстая болезненная омозолелость, при этом даже небольшая бородавка может причинять значительную боль.
• Скопление нескольких бородавок, которые постепенно сливаются, называется мозаичной бородавкой.
Подошвенная бородавка на пятке. Вид с близкого расстояния. Обратите внимание на разрыв кожных линий и черные точки. Вид с близкого расстояния еще одной подошвенной бородавки с разрывом кожных линий. В случае уплотнений и мозолей кожные линии не прерываются. Черные точки – это тромбированные сосуды, которые часто наблюдаются при подошвенных бородавках. Мозаичная бородавка, образовавшаяся при слиянии нескольких подошвенных бородавок.
г) Клиника. Подошвенные бородавки представляют собой толстые, болезненные, эндофитные бляшки, расположенные на подошвах и/или ладонях. Они имеют следующие признаки:
• По поверхности бородавок не проходят кожные линии.
• При осмотре под ручной лупой на поверхности бородавок заметен четко организованный мозаичный рисунок.
• При надавливании сбоку бородавки болезненны.
• В центре бородавок наблюдаются черные точки (тромбированные сосуды), которые могут кровоточить при снятии роговых наслоений.
д) Типичная локализация на теле. Подошвенные бородавки встречаются на подошвах и ладонях.
е) Анализы при заболевании. Если диагноз вызывает сомнение, показана биопсия методом тангенциального иссечения.
Подошвенные бородавки Подошвенные бородавки Множественные подошвенные бородавки на подъеме свода стопы и на пальцах. Тромбированные сосуды в бородавках кажутся черными точками. Вид с близкого расстояния подошвенной бородавки на пальце кисти. Здесь также заметны разрыв кожных линий и черные точки.
ж) Дифференциальная диагностика подошвенных бородавок:
• Омозолелости и мозоли представляют собой вызванные давлением утолщения кожи, которые образуются на стопах и иногда ошибочно принимаются за бородавки. Мозоли обычно образуются на подошвах, а омозолелости – на пальцах стоп. По поверхности мозолей и омозолелостей проходят кожные линии, эти образования безболезненны при давлении сбоку.
• «Черная пятка» представляет собой скопление сине-черных точек, образовавшихся в результате разрыва капилляров. Такие точки появляются на подошвенной поверхности пятки после травм в тех видах спорта, где необходимы внезапные повороты или смены позиций. При осмотре видны нормальные кожные линии, а отделение рогового слоя не вызывает дополнительного кровотечения. Это состояние разрешается самостоятельно через несколько педель.
• Черные бородавки – подошвенные бородавки, находящиеся в стадии спонтанного разрешения, при спя тип рогового слоя скальпелем они могут стать черными и мягкими на ощупь.
• Плоскоклеточную карциному следует подозревать в случае неравномерного роста или пигментации очагов, наличия изъязвлений или устойчивости к терапии, особенно при иммуподефицитных состояниях.
• Амелонотическая меланома, хотя и встречается очень редко, может внешне напоминать очаг ВПЧ. Очаги, которые устойчивы к терапии или имеют атипичный внешний вид, особенно на ладонях и подошвах, требуют пристального контроля. Для установления диагноза необходима биопсия.
Комедоны (чёрные точки) – симптомы и лечение
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
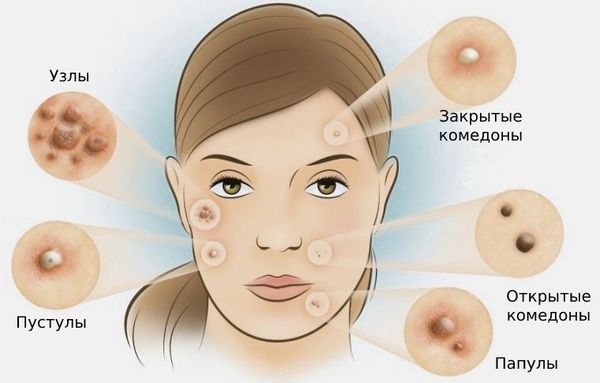
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой “пробки”, которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
-
; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .

Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
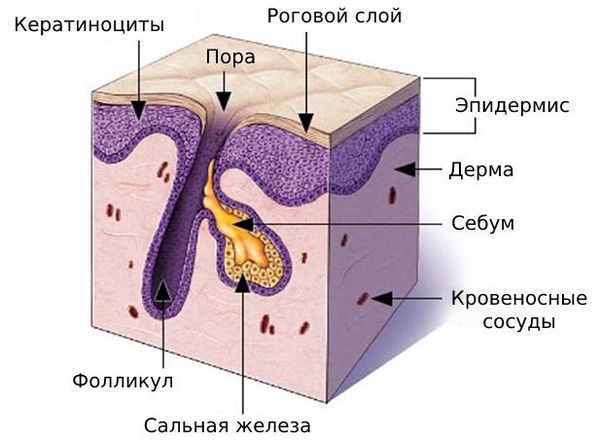
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .

Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу “ключ-замок”, где “ключ” — это гормон, а “замок” — это андрогенный рецептор. Но “открыть замок” можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
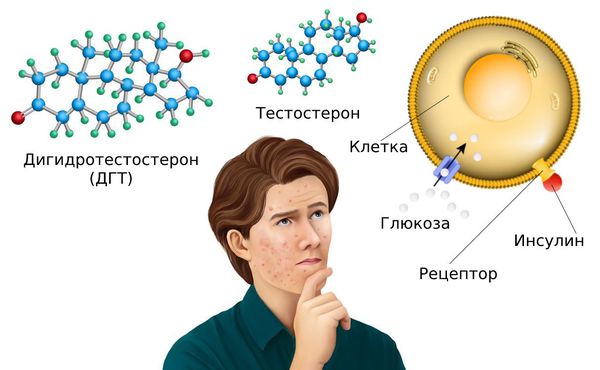
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
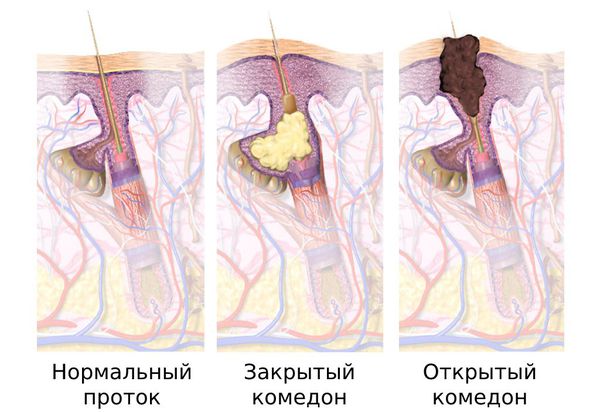
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут “прорваться” на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно “выдавить” комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.

Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Признаком чего являются черные точки на пятках и как их лечить
Черные точки на пятке свидетельствуют о большой нагрузке на ноги. После усиленных спортивных тренировок, долгого нахождения в стоячем положении, от напряжения на пятках лопаются капилляры, на коже появляются темные пятнышки. Точки могут свидетельствовать и о кожном заболевании.

Особенности возникновения черных точек
Появляются темные пятна по двум причинам:
- высокая нагрузка на нижние конечности;
- кожное заболевание.
Люди, которые долгое время находятся на ногах, носят неудобную обувь, имеют плоскостопие, активно занимаются спортом, сталкиваются с проблемой возникновения темно-красных, коричневых, черных точек. Потемнения не болят и исчезают через короткий отрезок времени, если начать пользоваться удобной обувью и отказаться от лишних физических нагрузок.
Бородавки – явление нередкое и характеризуются наличием маленьких черных точечек. Сами они редко пропадают, быстро растут и размножаются, вызывают пяточный зуд и болевые ощущения. Вирус может находиться в любом месте: черная точка на пальце ноги или подошве свидетельствуют о том, что ткани поражены инфекцией.
Темные точки появляются и на ногтях ног. Факторы их возникновения на мизинцах, больших пальцах такие же, как при образовании темных пятен на ступнях.

О чем могут свидетельствовать
Черные точки на стопе могут свидетельствовать о ряде факторов:
- ослабленный иммунитет;
- усталость, перенапряжение нижних конечностей;
- обувь, искривляющая и сдавливающая стопу;
- нарушение кровотока;
- вирус папилломы.
Папилломы появляются в случае, когда в микротрещину на коже попадает вирус. Среда обитания – места общего пользования, бани, сауны, душевые спортивных залов, чужая обувь и прочее. Если иммунная система человека ослаблена, не в состоянии побороть недуг, бородавки начинают быстро расти. Черная точка на пятке ноги, подошве, пальцах, сбоку пятки – признаки того, что иммунная система не справляется с вирусом, попавшим в организм человека.
Самостоятельно болезнь человеку побороть тяжело. Лечиться лучше начинать после диагностики, которую проведет врач. Затягивать с началом лечения опасно: спустя некоторое время пятки начнут чесаться и болеть.
У женщин на коже ног после эпиляции возникают черные точки. Это вросшие волосы. Волосяные фолликулы покрываются омертвевшими клетками, загрязнениями, вследствие чего поры забиваются. Визуально кожный покров выглядит не эстетично. Девушки по-разному ведут борьбу с таким дефектом. Многие пробуют выдавливать темные образования, усугубляя повреждения кожи.
Что делать, если точки болят
Тип вируса, поражающий твердую кожу ступней – ВПЧ. Бородавка растет вглубь, поражая внутренние ткани. Чем глубже она проникает в тело, тем шире становится по размерам. Над верхним слоем пятки она выступает на несколько сантиметров.
Зуд появляется по причине того, что вирус, попавший в организм, заставляет мутировать здоровые клетки. Под микроскопом они выглядят как клетки опухоли. Пораженная материя давит на соседние нервные окончания – больному хочется почесать ногу.
При нагрузке бородавка нажимает на болевые рецепторы. Чем больше становится окружность образования, тем сильнее проявляется боль. Наступать на ногу проблематично, ходьба приносит дискомфорт.

Диагностика и лечение
Диагностировать наличие бородавки можно у врача или самостоятельно дома. При начальной стадии заболевания инфицированную кожу лечат с помощью медикаментозных препаратов, которые действуют как местнонекротизирующие, размягчающие, прижигающие средства.
Список препаратов:
- Колломак;
- Дуофилм;
- Веррукацид;
- Суперчистотел;
- Солкодерм;
- Кондилин;
- Ляпис (ляписный карандаш);
- Вартек;
- Ферезол;
- мозольный пластырь Салипод.
Грибковые инфекции, появление темных пятен – частые явления при сахарном диабете. Лечение проводится только врачом комплексно. Самолечение не даст результатов.

Бывает, что медикаментозные средства не всегда справляются. После начала лечения бородавки уходят, но через месяц могут появиться снова и начать быстро разрастаться. Если аптечные средства не подходят, удаляют наросты следующими методами:
Известны случаи возвращения болезни: появления одной или нескольких бородавок с черными точками на ступнях. Необходимы повторное обследование и второй курс лечения. Главное – иммунопрофилактика. Болезненные микробы активно размножаются потому, что у организма не хватает защитных сил, чтобы ликвидировать нежелательные воздействия извне.
Народные рецепты помогают избавиться от черных точек. Эти способы действуют, но побороть недуг за 1-2 процедуры невозможно. Потребуется продолжительное лечение, минимум – месяц, чтобы пятна и боли в ступнях прошли:
- Распарить ногу в горячей воде, срезать верх бородавки. Дольку чеснока разрезать пополам и приложить к пораженному месту. Лейкопластырем закрепить чеснок, такой компресс оставить на ночь. Утром повязку снять, сделать новый компресс. Бородавка исчезнет через 3-4 недели.
- Сок чистотела применяется 5-7 раз в день. Бородавку смачивают несколькими каплями оранжевого сока растения; недуг проходит за 1-2 месяца.
Если черные точки появились на пятках, не принимать никаких действий неправильно. Разумнее найти причины и привести стопы в порядок. Профилактические меры и правильный уход позволят забыть о дискомфорте навсегда:
- Носить обувь, в которой ноги быстро не устают. Она должна быть свободной, удобной.
- Соблюдать гигиену: ежедневно снимать пемзой омертвевшую кожу, использовать ванночки, делать массаж, увлажнять кожу, не пользоваться чужой обувью.
- Если появился порез, царапина, обрабатывать ранки антисептическими препаратами, пока кожа не заживет.
Укреплять иммунную систему организма. Разнообразить рацион, пропить витамины, заняться спортом. Исключить из жизни алкоголь и табак. Эти «попутчики» разрушают иммунитет.
Признаком чего являются черные точки на пятках и как их лечить
Черные точки на пятке свидетельствуют о большой нагрузке на ноги. После усиленных спортивных тренировок, долгого нахождения в стоячем положении, от напряжения на пятках лопаются капилляры, на коже появляются темные пятнышки. Точки могут свидетельствовать и о кожном заболевании.

Особенности возникновения черных точек
Появляются темные пятна по двум причинам:
- высокая нагрузка на нижние конечности,
- кожное заболевание.
Люди, которые долгое время находятся на ногах, носят неудобную обувь, имеют плоскостопие, активно занимаются спортом, сталкиваются с проблемой возникновения темно-красных, коричневых, черных точек. Потемнения не болят и исчезают через короткий отрезок времени, если начать пользоваться удобной обувью и отказаться от лишних физических нагрузок.
Бородавки – явление нередкое и характеризуются наличием маленьких черных точечек. Сами они редко пропадают, быстро растут и размножаются, вызывают пяточный зуд и болевые ощущения. Вирус может находиться в любом месте: черная точка на пальце ноги или подошве свидетельствуют о том, что ткани поражены инфекцией.

Темные точки появляются и на ногтях ног. Факторы их возникновения на мизинцах, больших пальцах такие же, как при образовании темных пятен на ступнях.
О чем могут свидетельствовать
Черные точки на стопе могут свидетельствовать о ряде факторов:
- ослабленный иммунитет,
- усталость, перенапряжение нижних конечностей,
- обувь, искривляющая и сдавливающая стопу,
- нарушение кровотока,
- вирус папилломы.
Папилломы появляются в случае, когда в микротрещину на коже попадает вирус. Среда обитания – места общего пользования, бани, сауны, душевые спортивных залов, чужая обувь и прочее. Если иммунная система человека ослаблена, не в состоянии побороть недуг, бородавки начинают быстро расти. Черная точка на пятке ноги, подошве, пальцах, сбоку пятки – признаки того, что иммунная система не справляется с вирусом, попавшим в организм человека.
Самостоятельно болезнь человеку побороть тяжело. Лечиться лучше начинать после диагностики, которую проведет врач. Затягивать с началом лечения опасно: спустя некоторое время пятки начнут чесаться и болеть.
У женщин на коже ног после эпиляции возникают черные точки. Это вросшие волосы. Волосяные фолликулы покрываются омертвевшими клетками, загрязнениями, вследствие чего поры забиваются. Визуально кожный покров выглядит не эстетично. Девушки по-разному ведут борьбу с таким дефектом. Многие пробуют выдавливать темные образования, усугубляя повреждения кожи.
К прочтению: Особенности использования Витафона при лечении пяточной шпоры: инструкция и эффективность аппарата
Что делать, если точки болят
Тип вируса, поражающий твердую кожу ступней – ВПЧ. Бородавка растет вглубь, поражая внутренние ткани. Чем глубже она проникает в тело, тем шире становится по размерам. Над верхним слоем пятки она выступает на несколько сантиметров.
Зуд появляется по причине того, что вирус, попавший в организм, заставляет мутировать здоровые клетки. Под микроскопом они выглядят как клетки опухоли. Пораженная материя давит на соседние нервные окончания – больному хочется почесать ногу.
При нагрузке бородавка нажимает на болевые рецепторы. Чем больше становится окружность образования, тем сильнее проявляется боль. Наступать на ногу проблематично, ходьба приносит дискомфорт.
Диагностика и лечение
Диагностировать наличие бородавки можно у врача или самостоятельно дома. При начальной стадии заболевания инфицированную кожу лечат с помощью медикаментозных препаратов, которые действуют как местнонекротизирующие, размягчающие, прижигающие средства.
Список препаратов:
- Колломак,
- Дуофилм,
- Веррукацид,
- Суперчистотел,
- Солкодерм,
- Кондилин,
- Ляпис (ляписный карандаш),
- Вартек,
- Ферезол,
- мозольный пластырь Салипод.
Грибковые инфекции, появление темных пятен , частые явления при сахарном диабете. Лечение проводится только врачом комплексно. Самолечение не даст результатов.

Бывает, что медикаментозные средства не всегда справляются. После начала лечения бородавки уходят, но через месяц могут появиться снова и начать быстро разрастаться. Если аптечные средства не подходят, удаляют наросты следующими методами:
Частые случаи – повтор процедуры через 3-4 недели.
Известны случаи возвращения болезни: появления одной или нескольких бородавок с черными точками на ступнях. Необходимы повторное обследование и второй курс лечения. Главное – иммунопрофилактика. Болезненные микробы активно размножаются потому, что у организма не хватает защитных сил, чтобы ликвидировать нежелательные воздействия извне.
Народные рецепты помогают избавиться от черных точек. Эти способы действуют, но побороть недуг за 1-2 процедуры невозможно. Потребуется продолжительное лечение, минимум – месяц, чтобы пятна и боли в ступнях прошли:
- Распарить ногу в горячей воде, срезать верх бородавки. Дольку чеснока разрезать пополам и приложить к пораженному месту. Лейкопластырем закрепить чеснок, такой компресс оставить на ночь. Утром повязку снять, сделать новый компресс. Бородавка исчезнет через 3-4 недели.
- Сок чистотела применяется 5-7 раз в день. Бородавку смачивают несколькими каплями оранжевого сока растения, недуг проходит за 1-2 месяца.
Если черные точки появились на пятках, не принимать никаких действий неправильно. Разумнее найти причины и привести стопы в порядок. Профилактические меры и правильный уход позволят забыть о дискомфорте навсегда:
- Носить обувь, в которой ноги быстро не устают. Она должна быть свободной, удобной.
- Соблюдать гигиену: ежедневно снимать пемзой омертвевшую кожу, использовать ванночки, делать массаж, увлажнять кожу, не пользоваться чужой обувью.
- Если появился порез, царапина, обрабатывать ранки антисептическими препаратами, пока кожа не заживет.
Укреплять иммунную систему организма. Разнообразить рацион, пропить витамины, заняться спортом. Исключить из жизни алкоголь и табак. Эти «попутчики» разрушают иммунитет.
Признаком чего являются черные точки на пятках и как их лечить
Основные патологии, провоцирующие появление черных пятен на пятках:
- Кровоизлияния. Постоянное сдавливание стопы тесной обувью при физических нагрузках вызывает разрывы сосудов и кровоподтеки. Тот же эффект иногда наблюдается у людей с плоскостопием: они при ходьбе неправильно ставят подошвы, и неестественное распределение массы оказывает большое давление на пятку.
- Пролежни. Образовываются вследствие длительного нахождения человека в лежачем положении. Существует несколько стадий пролежней:
- уплотнение ткани на пятке в области, где она подвергается давлению – это место сильно краснеет;
- начало повреждения верхнего слоя кожи – эрозии на пораженных областях стоп;
- поражаются глубокие ткани;
- разрушение мягких тканей, которое сопровождается нарушением кровообращения, и некротические процессы охватывают сухожилия, мышцы, кости.

- Бородавки. «Виноват» в их возникновении вирус папилломы человека, который проникает через небольшие повреждения под кожу, после чего ее клетки становятся ороговевшими. Общественные места – главный носитель возбудителей.
Дополнительные провоцирующие факторы:
- плохо подобранная, неудобная обувь;
- приобретенные и врожденные дефекты ноги (плоскостопие, остеоартроз, артрит и т.д.);
- заболевания, следствием которых является нарушение питания клеток и тканей (сахарный диабет, варикоз и т.п.);
- иммунодефицит;
- микротравмы кожного покрова.
Распространенные причины
Самыми основными нарушениями, вследствие которых начинают появляться темные пятна в области пятки, становятся пролежни, кровоизлияния, бородавки. В первом случае такое явление связано с тем, что человек длительный период пребывает в только лежачем положении.
При этом различают несколько видов пролежней. Участок пятки, который подвергаются давлению, начинает уплотняться, краснеть, а потом темнеть. Могут поражаться глубокие слои эпидермиса, что приводит к нарушению кровообращения и к образованию некроза тканей. Иногда в области пятки образуются эрозии, которые также вызывают потемнение некоторых участков. При пролежнях часто наблюдается покалывание и онемение в пораженной области. Также кожный покров может частично либо полностью утрачивать свою чувствительность.
Кровоизлияния связаны с систематическим сдавливанием стопы. В основном это происходит из-за ношения узкой, неудобной обуви, особенно если в ней человек занимается спортом, либо просто ведет активный образ жизни. В этом случае происходит разрыв сосудов, что приводит к кровоподтекам. После чего появляются черные пятна на пятках. С таким явлением часто сталкиваются люди, имеющий большой избыток веса. На стопы оказывается повышенная нагрузка, а пятка постоянно находится под давлением.
Кровоподтеки можно распознать по следующим признакам:
- пятнышки имеют черный или темно-коричневый окрас;
- место поражения гладкое;
- кожная структура не меняется;
- при пальпации такие участки не болят.
Бородавки также могут спровоцировать точечное потемнение пяточной области. Распознать этот нарост можно по его выступающей форме и размеру около одного сантиметра. Форма бородавки округлая, ее поверхность сначала гладкая, а затем со временем она покрывается шероховатостями. Кожа на таком участке пятки сначала имеет розоватый оттенок, а потом приобретает коричневый цвет.
Симптоматика
Кровоподтеки можно отличить по:
- Внешнему виду: выглядят как темно-коричневые, красноватые или черные точки-пятнышки.
- Гладкие, нет опухоли.
- При надавливании болят.
Проявления пролежней на пятках:
- Онемение и легкое покалывание в месте возникновения.
- Полная или частичная утеря чувствительности кожи.
- Появление маленького светлого пятна.
Образующаяся бородавка выглядит как небольшой (1-2 мм) выступающий элемент. Его форма округлая, а поверхность гладкая, но по прошествии определенного времени она изменяется на шероховатую. Уплотнение может как оставаться прежних размеров, так и разрастаться, достигая 2 см в диаметре. Кожа в пораженной области меняет цвет от розоватого или светло-коричневого на ранних стадиях до желто-серого на более поздних.
Если рассмотреть, вскрыть или удалить поверхностный слой образования, можно увидеть темные точки – это следствие травмирования капилляров.
Особенности возникновения черных точек
Появляются темные пятна по двум причинам:
- высокая нагрузка на нижние конечности;
- кожное заболевание.
Люди, которые долгое время находятся на ногах, носят неудобную обувь, имеют плоскостопие, активно занимаются спортом, сталкиваются с проблемой возникновения темно-красных, коричневых, черных точек. Потемнения не болят и исчезают через короткий отрезок времени, если начать пользоваться удобной обувью и отказаться от лишних физических нагрузок.
Бородавки – явление нередкое и характеризуются наличием маленьких черных точечек. Сами они редко пропадают, быстро растут и размножаются, вызывают пяточный зуд и болевые ощущения. Вирус может находиться в любом месте: черная точка на пальце ноги или подошве свидетельствуют о том, что ткани поражены инфекцией.
Темные точки появляются и на ногтях ног. Факторы их возникновения на мизинцах, больших пальцах такие же, как при образовании темных пятен на ступнях.

Чем опасны черные точки на ногах
По поводу болезненных мини-гематом есть причина волноваться, если они подолгу не проходят и постоянно образуются новые. Это может означать проблемы со способностью крови к свертыванию и требует срочного визита к врачу.
Пролежни являются опасным явлением, так как:
- их последствия могут быть необратимыми;
- последние стадии нарушения не поддаются лечению и требуют хирургического вмешательства.
Диагностические мероприятия
Только врач-дерматолог сможет определить причины возникновения проблемы. Чтобы уточнить подозрение на ВПЧ, доктор сделает соскоб с дермы.
Для диагностики проводится визуальный осмотр специалистом. В подтверждение ВПЧ назначается проведение анализа определенных фрагментов ДНК в биологическом материале. Также потребуется пройти ультразвуковое исследование для определения глубины корня.
Для диагностики кровоизлияния или развивающегося пролежня достаточно осмотра и устной беседы с пациентом.
Лечение
У большинства больных черные точки на пятках проходят без медикаментозного лечения. Самоизлечение может произойти быстро – от 2 дней до 1 года, если этого не произошло, нужна терапия.

- Кровоизлияния вследствие сдавливания не требуют лечения, однако, чтобы постоянно не травмировались капилляры, нужно уменьшить давление на стопу с помощью супинатора или стельки. Врач-ортопед поможет подобрать подходящий вариант.
- Лечение пролежней должно проходить под присмотром специалиста на всех стадиях:
- Начальная вылечивается с помощью антибактериальных препаратов и ранозаживляющих мазей, которые врач назначает индивидуально.
- Когда повреждается верхний слой кожи, только специалист может правильно подобрать терапию, чтобы улучшить состояние пациента и полностью вылечить его.
- Проводится хирургическое вмешательство, чтобы была возможность несколько восстановить поврежденные ткани.
- Главное, что нужно сделать – это не дать заражению распространиться дальше. В запущенных случаях это подразумевает ампутацию части конечности.
- Лучший способ лечения бородавки – удаление различными методами. Успешен в 98% случаев. Также при лечении используются средства, в состав которых входят кислоты. С их помощью делают химический ожог кожного покрова.
Терапевтические меры
Для удаления бородавок применяются:
- Электрокоагуляция – электрическое воздействие на клетку. Под влиянием высокой температуры нарост отпадает, а углубление не кровоточит. Во время процедуры используют местную анестезию. Минус этого метода в том, что если воздействие окажется слишком глубоким, могут остаться шрамы.
- Криодеструкция – воздействие жидким азотом, который замораживает клетки вируса. Лучший метод, когда нарост не запущен. Если проблема застарелая, то эффективность низкая. Кожа становится очень чувствительной, остаются красные пятна и отеки. Использование этого способа не оставляет рубцов после операции, нет необходимости в применении анестезии.
- Самый надежный метод избавления от черных точек – лазерное облучение. Лазер удаляет затвердевшие клетки поэтапно и контролирует глубину воздействия. Такая терапия не приводит к кровопотерям. Это эффективный и результативный способ.
Возможные причины
Если после удаления волос на ногах через определенное время появляются черные точки, то вполне вероятно, что это вросший волос. Во время удаления волосок может поменять свою траекторию, и вместо того, чтобы расти прямо, пробивает кожу в новом месте.
Случается, что волосок растет и под зажившей после эпиляции кожей и врастает в нее. На поверхности ноги появляются болезненные бугорки с черной точкой посередине. Такая проблема встречается довольно часто, но от вросших волосков под кожей можно избавиться и даже предотвратить появление их в дальнейшем.
Черные точки на ногах появляются после эпиляции
Черные точечки на ногах могут быть и оставшимися корнями волос, если они темные и жесткие. В этом случае можно подобрать другой, более эффективный способ удаления.
Например, таковой может оказаться химическая депиляция или лазерная эпиляция. При таких процедурах волоски удаляются вместе с корнями.
Иногда можно увидеть черные точки на пятках или на ступнях, это могут быть или бородавки, или небольшие кровоизлияния.
Точный диагноз может поставить только врач. Кровоизлияния на подошве или боковых поверхностях пятки часто появляются из-за сдавливания обувью во время выполнения физических упражнений. Но стоит прекратить занятия или сменить обувь на более удобную, и со временем кровоизлияния сами исчезают.
А такие доброкачественные новообразования, как бородавки, вызывает папилломавирус человека.
Бородавки похожи на мозоли с черными точечками в центре. Каждая такая точка — это остаток закупоренного капилляра. При ходьбе они вызывают дискомфорт и болезненные ощущения. Этот вирус заразный и передается от человека к человеку через вещи или в душевых, бассейнах, если ходить там босиком. Чаще всего бородавки появляются у людей с ослабленным иммунитетом.
Профилактика
В качестве профилактики кровоподтеков выписываются медицинские стельки или супинаторы, выправляющие походку.
Для предотвращения появления пролежней и усугубления их стадии существует ряд действий, которые необходимо выполнять:
- Использовать водные или пневматические матрасы, которые массируют все области лежачего больного.
- Постоянно протирать участки кожи, имеющие контакт с кроватью, чаще менять постельное белье.
- Переворачивать больного каждые два часа.
- Следить за тем, чтобы рацион пациента включал много белковой пищи и жидкости (не менее 1,5 л в день).
Для предотвращения появления черных точек на пятках нужно избегать вируса папилломы человека:
- В общественных местах никогда не пользоваться чужой обувью.
- Вовремя делать педикюр и пилинг.
- Всегда использовать ортопедические стельки.
- Выбирать обувь из натурального материала и следить за гигиеной.
- Принимать увлажняющие ванночки.
Во избежание проблем со здоровьем рекомендуется уделять ногам значительное внимание. При появлении первых признаков аномалий, особенно если они активно прогрессируют, следует обратиться в медицинское учреждение за помощью.
О чем могут свидетельствовать
Черные точки на стопе могут свидетельствовать о ряде факторов:
- ослабленный иммунитет;
- усталость, перенапряжение нижних конечностей;
- обувь, искривляющая и сдавливающая стопу;
- нарушение кровотока;
- вирус папилломы.
Папилломы появляются в случае, когда в микротрещину на коже попадает вирус. Среда обитания – места общего пользования, бани, сауны, душевые спортивных залов, чужая обувь и прочее. Если иммунная система человека ослаблена, не в состоянии побороть недуг, бородавки начинают быстро расти. Черная точка на пятке ноги, подошве, пальцах, сбоку пятки – признаки того, что иммунная система не справляется с вирусом, попавшим в организм человека.
Самостоятельно болезнь человеку побороть тяжело. Лечиться лучше начинать после диагностики, которую проведет врач. Затягивать с началом лечения опасно: спустя некоторое время пятки начнут чесаться и болеть.
У женщин на коже ног после эпиляции возникают черные точки. Это вросшие волосы. Волосяные фолликулы покрываются омертвевшими клетками, загрязнениями, вследствие чего поры забиваются. Визуально кожный покров выглядит не эстетично. Девушки по-разному ведут борьбу с таким дефектом. Многие пробуют выдавливать темные образования, усугубляя повреждения кожи.


