Публикации в СМИ
Фурункулёз — множественные поражения фурункулами, которые появляются одновременно или последовательно один за другим на различных участках тела. Наиболее часто фурункулы локализуются на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бёдра).
Этиология. Золотистый, реже белый стафилококк.
Факторы риска • Загрязнение кожи и микротравмы • Общее истощение • Хронические заболевания • Авитаминозы • СД.
Патоморфология • Стадия серозного инфильтрата — конусовидной формы инфильтрат с региональной гиперемией до 1–1,5 см в диаметре • Гнойно-некротическая стадия — появлении на верхушке гнойной пустулы • Стадия оттторжения некротического стержня и заживления.
Клиническая картина
• Во время образования пустулы в виде узелка — лёгкий зуд и покалывание • На 1–2 сутки возникает воспалительный инфильтрат, конусообразно выступающий над уровнем кожи, которая краснеет и становится болезненной при прикосновении • На вершине инфильтрата появляется небольшое скопление гноя с чёрной точкой (некроз) в центре • Пустула обычно прорывается и подсыхает, а на 3–7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем • Образовавшаяся рана очищается, заполняется грануляционной тканью и заживает. Отёк вокруг неё постепенно уменьшается, боли исчезают. На месте воспаления остаётся небольшой, белесоватый, несколько втянутый рубец.
• При локализации фурункула в наружном слуховом проходе, в носу возникают сильные боли • В области лица (губы, лоб), а также на мошонке фурункулы сопровождаются значительным отёком окружающих тканей
• Тяжёлое клиническое течение характерно для фурункулов верхней губы, носогубной складки, носа, окологлазничной области. Тромбофлебит вен при фурункуле лица может распространиться по анастомозам на венозные синусы твёрдой мозговой оболочки, что приводит к их тромбозу, создавая угрозу развития гнойного базального менингита. Быстро нарастает отёк лица, пальпируются плотные болезненные вены, резко ухудшается общее состояние больного, температура тела достигает высоких значений (40–41 °С), может быть выражена ригидность затылочных мышц, нарушение зрения.
Лабораторные исследования. Лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ.
ЛЕЧЕНИЕ
Тактика ведения • Госпитализации подлежат пациенты с выраженным синдромом системного воспалительного ответа, при локализации фурункулов в носогубном треугольнике, при наличии тяжёлых сопутствующих заболеваний (СД, опухоли).
Консервативное лечение • Тщательный туалет кожи вокруг очага воспаления •• 70% этиловый спирт •• 2% салициловый спирт •• 0,5–1% спиртовый р-р бриллиантового зелёного •• В стадии формирования — 5% спиртовой р-р йода • Антибактериальная терапия, вначале эмпирическая, а затем с учётом данных бактериологического исследования •• оксациллин •• цефазолин • НПВС • Физиотерапевтическое лечение: УВЧ, УФО • Дезинтоксикационная терапия, иммуномодуляторы (при необходимости).
Хирургическое лечение. Вскрытие фурункула с удалением некротического стержня.
Осложнения • Лимфангиит • Регионарный лимфаденит • Карбункул • Острый тромбофлебит • Сепсис, часто развивается при фурункулах лица, вследствие попыток выдавить содержимое, срезывания его во время бритья.
Профилактика • Соблюдение требований личной гигиены • Предупреждение трения одеждой участков кожи, где возможно формирование фурункула.
Течение и прогноз • При своевременном и правильном лечении прогноз благоприятный • У истощённых, ослабленных больных, при возникновении осложнений прогноз серьёзный.
МКБ-10 • L02 Абсцесс кожи, фурункул и карбункул
Код вставки на сайт
Фурункул и фурункулёз
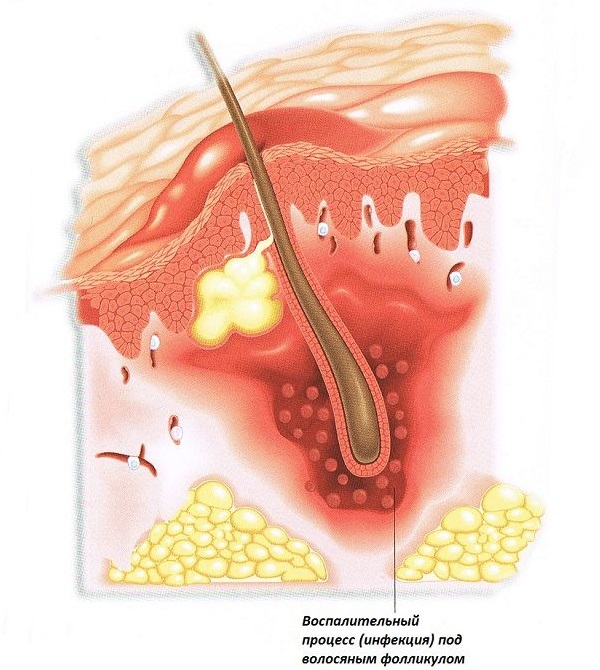
Фурункул — острое гнойно-некротическое воспаление волосяного фолликула и окружающих мягких тканей •
Фурункулёз — множественные поражения фурункулами, которые появляются одновременно или последовательно один за другим на различных участках тела. Наиболее часто фурункулы локализуются на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бёдра).
Этиология. Золотистый, реже белый стафилококк.
Факторы риска • Загрязнение кожи и микротравмы • Общее истощение • Хронические заболевания • Авитаминозы • СД.
Патоморфология • Стадия серозного инфильтрата — конусовидной формы инфильтрат с региональной гиперемией до 1–1,5 см в диаметре • Гнойно-некротическая стадия — появлении на верхушке гнойной пустулы • Стадия оттторжения некротического стержня и заживления.
Клиническая картина
• Во время образования пустулы в виде узелка — лёгкий зуд и покалывание • На 1–2 сутки возникает воспалительный инфильтрат, конусообразно выступающий над уровнем кожи, которая краснеет и становится болезненной при прикосновении • На вершине инфильтрата появляется небольшое скопление гноя с чёрной точкой (некроз) в центре • Пустула обычно прорывается и подсыхает, а на 3–7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем • Образовавшаяся рана очищается, заполняется грануляционной тканью и заживает. Отёк вокруг неё постепенно уменьшается, боли исчезают. На месте воспаления остаётся небольшой, белесоватый, несколько втянутый рубец.
• При локализации фурункула в наружном слуховом проходе, в носу возникают сильные боли • В области лица (губы, лоб), а также на мошонке фурункулы сопровождаются значительным отёком окружающих тканей
• Тяжёлое клиническое течение характерно для фурункулов верхней губы, носогубной складки, носа, окологлазничной области. Тромбофлебит вен при фурункуле лица может распространиться по анастомозам на венозные синусы твёрдой мозговой оболочки, что приводит к их тромбозу, создавая угрозу развития гнойного базального менингита. Быстро нарастает отёк лица, пальпируются плотные болезненные вены, резко ухудшается общее состояние больного, температура тела достигает высоких значений (40–41 °С), может быть выражена ригидность затылочных мышц, нарушение зрения.
Лабораторные исследования. Лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ.
ЛЕЧЕНИЕ
Тактика ведения • Госпитализации подлежат пациенты с выраженным синдромом системного воспалительного ответа, при локализации фурункулов в носогубном треугольнике, при наличии тяжёлых сопутствующих заболеваний (СД, опухоли).
Консервативное лечение • Тщательный туалет кожи вокруг очага воспаления •• 70% этиловый спирт •• 2% салициловый спирт •• 0,5–1% спиртовый р-р бриллиантового зелёного •• В стадии формирования — 5% спиртовой р-р йода • Антибактериальная терапия, вначале эмпирическая, а затем с учётом данных бактериологического исследования •• оксациллин •• цефазолин • НПВС • Физиотерапевтическое лечение: УВЧ, УФО • Дезинтоксикационная терапия, иммуномодуляторы (при необходимости).
Хирургическое лечение. Вскрытие фурункула с удалением некротического стержня.
Осложнения • Лимфангиит • Регионарный лимфаденит • Карбункул • Острый тромбофлебит • Сепсис, часто развивается при фурункулах лица, вследствие попыток выдавить содержимое, срезывания его во время бритья.
Профилактика • Соблюдение требований личной гигиены • Предупреждение трения одеждой участков кожи, где возможно формирование фурункула.
Течение и прогноз • При своевременном и правильном лечении прогноз благоприятный • У истощённых, ослабленных больных, при возникновении осложнений прогноз серьёзный.
МКБ-10 • L02 Абсцесс кожи, фурункул и карбункул
Абсцесс кожи, фурункул и карбункул других локализаций
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L 02 | Абсцесс кожи, фурункул и карбункул |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиография |
| СОЭ | – | скорость оседания эритроцитов |
| ПМСП | – | первичная медико-санитарная помощь |
| АО | – | акционерное общество |
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Жалобы:
Жалобы на болезненную припухлость и покраснение кожи, чувство жара, распирания в очаге поражения.
Наиболее частая локализация – места, подвергающиеся загрязнению (лицо) и трению (задняя поверхность шеи, поясница, ягодицы, задняя поверхность бедер)
- повышение общей температуры тела;
- тошнота и рвота;
- потеря аппетита;
- сильная головная боль;
- бессонница;
- локальная боль и температура.
Инкубационный период от 3 до 5 дней.
Абсцесс:
─ в начальной стадии определяется разлитой болезненный инфильтрат горячей на ощупь гиперемированной кожи и подкожной клетчатки;
─ через 3 – 4 дня в центре его появляется флюктуация, кожа в центре инфильтрата становится более тонкая и темная, а границы его – более четкие;
─ на 4 – 7 сутки происходит вскрытие абсцесса, как правило, в центре участка флюктуации и отторжение жидкого гноя. При этом болезненность уменьшается, гиперемия приобретает синюшные или буроватые оттенки, а инфильтрат – четкие границы (формируется пиогенная мембрана);
─ после заживления остается втянутый рубец.
Фурункул:
─ стадия серозного инфильтрата – на 1 – 2 сутки заболевания формируется болезненный конусовидный инфильтрат на фоне интенсивной гиперемии 1 – 2 см в диаметре с нечеткими границами;
─ гнойно-некротическая стадия – на 3 – 4 сутки на вершине инфильтрата появляется пустула с некротической вершиной («некротический стержень») в центре;
─ стадия отторжения некротического стержня – на 4-6 сутки происходит гнойное расплавление инфильтрата и некротизированные ткани в виде стержня отторгаются, оставляя после себя кратерообразную рану. Боли, отек и гиперемия уменьшаются. Кожа вокруг раны приобретает синюшные или буроватые оттенки.
─ после заживления на месте фурункула остается втянутый рубец.
Карбункул – в целом стадийность кожного процесса аналогична таковой при фурункуле, однако при карбункуле инфильтрат крупнее за счет формирования нескольких сгруппированных гнойно-некротических стержней. После их отторжения остается обширная медленно заживающая язва неправильной формы с неровным дном. Рубец на месте язвы крупный грубый втянутый, имеет «мозаичный» вид.
· Волосы и ногти не поражены.
· Общие симптомы – лихорадка, лимфаденопатия.
· Осложнения: лимфаденит, тромбоз венозных синусов твердой мозговой оболочки, менингит, сепсис
Физикальное обследование:
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок,напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий (“сито”), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Лабораторные исследования:
- общий анализ крови;
- биохимический анализ крови (глюкоза);
- посев гнойного отделяемого для определения вида возбудителя и чувствительности возбудителя к антибиотикам.
- анализ крови на ВИЧ методом ИФА;
- определение маркеров вируса гепатита В методом ИФА;
- определение маркеров вируса гепатита C методом ИФА;
- кровь на стерильность (при подозрении на сепсис).
- микрореакция (для исключения специфической инфекции как возбудителя);
- определение группы крови;
- определение резус фактора крови;
Инструментальные исследования:
- УЗИ (в зависимости от локализации и глубины расположения абсцесса);
- рентгенография (в зависимости от локализации и глубины расположения абсцесса);
- микрореакция (для исключения специфической инфекции как возбудителя);
- ЭКГ (при выраженном интоксикационном синдроме).
- консультация эндокринолога при наличии сахарного диабета;
- консультация других специалистов при наличии сопутствующей патологии.
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Водорода пероксид (Hydrogen peroxide) |
| Декстроза (Dextrose) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Клавулановая кислота (Clavulanic acid) |
| Морфин (Morphine) |
| Натрия хлорид (Sodium chloride) |
| Оксациллин (Oxacillin) |
| Повидон – йод (Povidone – iodine) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефалексин (Cefalexin) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Эритромицин (Erythromycin) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
- очищение гнойной раны;
- заживление без образования грубого рубца;
- предупреждение развития осложнений.
- амоксициллин + клавулановая кислота, таблетки, покрытые пленочной оболочкой -500 мг+125 мг,внутрь 3 раза/сут (А);
- цефалексин капсулы -500 мг, внутрь 4 раза/сут (В);
- цефуроксим –750мг; 500 мг, 2 раза/сут внутрь во время еды (В);
- эритромицин, таблетки, покрытые кишечнорастворимой оболочкой 500 мг, внутрь, 4 раза/сут (В);
- оксациллин, порошок для приготовления раствора для внутримышечных инъекций 500 мг, 4-6 раз/сут в/в, в/м;
- цефазолин, порошок для приготовления раствора для инъекций 1000 мг, 3-4 раза/сут в/в, в/м; (А)
- цефтриаксон, порошок для приготовления раствора для инъекций 1000 мг 1 раз/сут в/м.
- трамадол, раствор для инъекций, 5 % -2 мл;
- морфина гидрохлорид 2% 1 мл, раствор для внутривенной и внутримышечной инъекции; (В)
- тримеперидин 2% -1 мл в растворе для внутривенной и внутримышечной инъекции;
- Рингера лактата, раствор для инъекций, флакон, 400 мл;
- декстроза, раствордля инъекций, флакон, 5 % -400 мл; (А)
- натрия хлорид 10% раствор (для наружного применения).
- повидон-йод 1% раствор для наружного и местного применения;
- водородапероксид раствор для наружного применения 3% -25, 40 мл
Дальнейшее ведение: перевязки раны с применением бактерицидные, антисептические препаратов и мазей, 10% раствора натрия хлора.
- очищение раны от гнойного отделяемого;
- появление грануляционной ткани;
- восстановление целостности кожных покровов;
- отсутствие осложнений.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Цели лечения:
• очищение гнойной раны;
• заживление без образования грубого рубца;
• предупреждение развития осложнений.Карта наблюдения пациента, маршрутизация пациента: нет.
- Режим II, необходима иммобилизация области воспаления.
- Стол №15(общий)
- амоксициллин + клавулановая кислота, таблетки, покрытые пленочной оболочкой -500 мг+125 мг,внутрь 3 раза/сут (А);
- цефалексин капсулы -500 мг, внутрь 4 раза/сут (В);
- цефуроксим –750мг; 500 мг, 2 раза/сут внутрь во время еды (В);
- эритромицин, таблетки, покрытые кишечнорастворимой оболочкой 500 мг, внутрь, 4 раза/сут (В);
- оксациллин, порошок для приготовления раствора для внутримышечных инъекций 500 мг, 4-6 раз/сут в/в, в/м;
- цефазолин, порошок для приготовления раствора для инъекций 1000 мг, 3-4 раза/сут в/в, в/м; (А)
- цефтриаксон, порошок для приготовления раствора для инъекций 1000 мг 1 раз/сут в/м.
- трамадол, раствор для инъекций, 5 % -2 мл;
- морфина гидрохлорид 2% 1 мл, раствор для внутривенной и внутримышечной инъекции; (В)
- тримеперидин 2% -1 мл в растворе для внутривенной и внутримышечной инъекции;
- Рингера лактата, раствор для инъекций, флакон, 400 мл;
- декстроза, раствордля инъекций, флакон, 5 % -400 мл; (А)
- натрия хлорид 10% раствор (для наружного применения).
- повидон-йод 1% раствор для наружного и местного применения;
- водородапероксид раствор для наружного применения 3% -25, 40 мл
Фурункул
Операция: вскрытие гнойного очага.
Показание для операции: плохое/неполное отторжение гнойно-некротического стержня.
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани.
Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.Карбункул
Операция: вскрытие гнойного очага.
Показание для операции: нарастание интоксикации.
Если консервативное лечение при карбункуле не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.Абсцесс
Операция: вскрытие гнойного очага. Показание для операции: абсцесс.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.Дальнейшее ведение:
Больной находится на стационарном лечении до очищения раны от гнойного отделяемого и появления грануляционной ткани. В последующем больной после выписки из стационара продолжает амбулаторное лечение. Необходимо продолжить перевязки раны с применением бактерицидные, антисептические препаратов и мазей, 10% раствора натрия хлора.- очищение раны от гнойного отделяемого;
- появление грануляционной ткани;
- восстановление целостности кожных покровов;
- отсутствие осложнений.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для экстренной госпитализации:
• распространенность гнойного процесса на 2 и более анатомические области;
• локализация фурункула или карбункула на лице выше носогубного треугольника;
• тяжелое течение абсцессов различной локализации с выраженным интоксикационным синдромом;
• развитие осложнений, в частности сепсиса;
• развитие гнойно-воспалительного процесса на фоне декомпенсированного сахарного диабета.Показания для плановой госпитализации: не проводится
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1) Петров С.В. Общая хирургия – 3-ие издание, переработанное и дополненное. – 2010. – 768 с. 2) Гостищев В.К. Оперативная гнойная хирургия. – М., Медицина. –416с. 3) Гриценко В.В., Игнатова Ю.Д. Амбулаторная хирургия. Справочник практического врача. – СПб.: Нева, М.: Олма-Пресс Звездный мир. – 2002. – 448 с. 4) Хирургия поликлинического врача – Низамов Ф.Х. – Тюмень. – 2002. – 140 с. 5) Anti-Infective Review Panel. (2013). Anti-infective guidelines for community-acquired infections. Toronto: MUMS Guideline Clearinghouse. 6) Liu, C., Bayer, A., Cosgrove, S. E., Daum, R. S., Fridkin, S. K., Gorwitz, R. J., … Chambers, H. F. (2011). Clinical practice guidelines by the infectious diseases society of America for the treatment of methicillin-resistant staphylococcus aureus: Infections in adults and children. Clinical Infectious Diseases, 52(3), e18–e55. http://doi.org/10.1093/cid/ciq146 7) Dunphy, L. M., Winland-Brown, J. E., Porter, B. O., & Thomas, D. J. (2015). Primary care: The art and science of advanced practice nursing. (4th ed.). Philadelphia: F.A. Davis Company.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
- Медеубеков Улугбек Шалхарович – доктор медицинских наук, профессор, заместитель председателя правления АО «Национальный научный центр хирургии им. А.Н. Сызганова».
- Мурадов Мисмил Исламович – кандидат медицинских наук, заведующий отделением реконструктивно-пластической микрохирургии АО «Национальный научный центр хирургии им. А.Н. Сызганова».
- Мухамедкерим Канат Базарбекович – старший сотрудник отделения реконструктивно-пластической микрохирургии АО «Национальный научный центр хирургии им. А.Н. Сызганова».
- Калиева Мира Маратовна – кандидат медицинских наук, клинический фармаколог АО «Национальный научный центр хирургии им. А.Н. Сызганова».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
- Ибадильдин Амангельды Сейтказинович – доктор медицинских наук, профессор кафедры хирургических болезней НАО «Национальный медицинский университет».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Абсцесс кожи, фурункул и карбункул лица
Фурункулы и карбункулы – инфекционные болезни подкожной клетчатки. Они часто локализуются на лице.
Этиология и патогенез [ править ]
При фурункуле и карбункуле источником инфекции бывают стрептококки или стафилококки, среди них золотистый и белый стафилококки. Входные ворота для проникновения инфекции в подкожную основу – протоки сальной железы или волосяная луковица. В развитии воспалительного процесса определенное значение имеют состояние кожного покрова, его резистентность и обсемененность микробами, наличие в нем воспалительных изменений, а главное – защитные противоинфекционные реакции организма в целом и местные иммунные клеточные и гуморальные реакции в коже.
Клинические проявления [ править ]
При фурункуле на лице общее состояние больных удовлетворительное, редко – средней тяжести, но всегда отмечают выраженную интоксикацию, повышение температуры тела до 37,5-38 °С, ухудшение общего самочувствия. Заболевание начинается с возникновения папулы или появления на коже лица участка покраснения, покалывания, болезненности. В течение 1-2 сут образуется плотный, болезненный, округлой формы инфильтрат. В центре его видна папула, приподнятая над кожей. Она заполнена серозной или гнойной жидкостью, кожа над ней красного или багрово-синего цвета, спаяна с подлежащими тканями. В дальнейшем пустула прорывается и участок некроза и гнойные массы выделяются наружу. После опорожнения очага воспалительный инфильтрат регрессирует и рассасывается.
Фурункулы на лице чаще локализуются в области верхней или нижней губы, реже – носа, в щечной, подбородочной, височной или лобной областях.
Карбункул отличается более тяжелым течением. Общее состояние у больных с карбункулом на лице чаще средней тяжести или тяжелое, температура тела повышается до 39-39,5 °С, отмечают ознобы и другие признаки интоксикации (головные боли, потерю аппетита, тошноту и рвоту, бессонницу, иногда бред). Для карбункула характерны резкие, рвущие боли на месте поражения, иррадиирующие по ходу ветвей тройничного нерва, нарастающий отек и инфильтрация тканей лица.
Клиническая картина характеризуется образованием в коже и подкожной основе разлитого болезненного инфильтрата, который распространяется на соседние ткани. Над инфильтратом кожа спаяна, резко гиперемирована, вокруг выражен коллатеральный отек окружающих тканей. Локализация карбункулов на лице бывает чаще в области верхней или нижней губы, захватывая щечную или подглазничную область, спинку носа, на подбородке – с распространением на переднюю поверхность шеи. При локализации карбункула на верхней губе вокруг инфильтрата также выражен отек, распространяющийся на щечную, подглазничную области, крыло и основание носа. При карбункуле в области подбородка отек переходит на область щеки, поднижнечелюстной и подподбородочный треугольники. Отмечают увеличение регионарных лимфатических узлов на стороне поражения. Они болезненны, часто спаяны в пакеты. В центре инфильтрата эпидермис прорывается в нескольких местах и постепенно происходит отторжение некротизированных тканей, выделение густого гноя. После опорожнения очагов некроза и гнойных масс воспалительные явления стихают, инфильтрация тканей ограничивается, отечность окружающих тканей уменьшается, рана очищается и заполняется грануляциями. Остаточные воспалительные явления медленно и постепенно ликвидируются. Улучшается общее состояние, нормализуются функции органов и систем организма.
Абсцесс кожи, фурункул и карбункул лица: Диагностика [ править ]
Диагноз основан на характерной клинической картине, результатах микробиологических и иногда морфологических исследований.
Дифференциальный диагноз [ править ]
Фурункул и карбункул следует дифференцировать от сибирской язвы, от злокачественного карбункула, для чего используют бактериологические исследования содержимого очага. Диагноз сибирской язвы устанавливают при нахождении сибиреязвенной бациллы.
Абсцесс кожи, фурункул и карбункул лица: Лечение [ править ]
Лечение фурункула и карбункула проводят в условиях стационара. Показано общее и местное лечение. Общее лечение больных с фурункулом заключается в проведении курса антимикробной, десенсибилизирующей, дезинтоксикационной и общеукрепляющей терапии, коррекции гомеостаза и обменных процессов. Больным с карбункулом показана интенсивная терапия с коррекцией деятельности органов и систем организма, внутривенным капельным введением лекарственных препаратов, а также комплексное противовоспалительное лечение. При развитии осложнений – флебита интенсифицируют лечебные мероприятия в сочетании с противовоспалительной десенсибилизирующей терапией.
Местное лечение при фурункуле заключается в проведении 2-3 блокад в окружности очага (инфильтрация тканей 10-25 мл 0,25% растворов лидокаина или тримекаина с антибиотиками и ферментами), ультрафиолетового облучения области фурункула, а также наложении повязок с гипертоническим раствором натрия хлорида, мазью Вишневского. При хорошем оттоке экссудата можно проводить фонофорез антибиотиков, диметилсульфоксида, кальция хлорида.
При карбункуле проводят разрез через всю толщу пораженных тканей, осуществляют некротомию, вскрывают гнойные затеки, делают местный диализ. Ежедневно делают перевязки: промывают рану антисептическими растворами, ферментами, хлоргексидином и другими лекарственными средствами и закладывают в рану турунды с гипертоническим раствором натрия хлорида, мазью Вишневского, синтомициновой (хлорамфеникол), стрептомициновой эмульсиями.
Профилактика [ править ]
Профилактика фурункула и карбункула заключается в соблюдении гигиены кожи лица, лечении угревой сыпи и гнойных фолликулитов.
Прочее [ править ]
Прогноз при фурункуле и карбункуле благоприятный, при осложнениях – серьезный.
100% про абсцедирующий фурункул (абсцесс): что это такое, код по МКБ 10, причины, фото, лечение

Кожа — благоприятная среда для размножения патогенов, некоторые из которых не причиняют вреда до определенного момента. Стафилококки — одни из таких микроорганизмов. При специфических условиях они провоцируют появление фурункула, осложнением которого выступает абсцедирующий фурункул.
Состояние сопровождается острым воспалением устья фолликула, подкожной клетчатки, а также скоплением гноя. В некоторых случаях некротические массы проникают в кровь, угрожая жизни больного, поэтому патология требует своевременной комплексной терапии. Заниматься самолечением в данном случае противопоказано.
Описание и код по МКБ 10
Фурункул начинает абсцедировать (когда к воспалительному процессу присоединяется вторичная инфекция), если на его поверхности отсутствует пузырек, необходимый для эвакуации некротических элементов. Гной начинает размягчать тканевые структуры, расплавляя их и провоцируя обширное воспаление глубоких слоев кожи. Абсцедировавший фурункул способен привести к заражению гнойными массами мышц, жировых структур и кровеносных сосудов.

Наиболее часто такие гнойники образуются на кожных участках, подвергающихся повышенному загрязнению и трению: бедрах, носу, подмышкой, предплечьях, грудной клетке, правой либо левой голени, шее, пояснице. Самое неприятное место локализации гнойника — перианальная область (участок заднего прохода). Такие образования сопровождаются особенно неприятной симптоматикой.
В международной классификации болезней фурункулу присвоен код L02. Но поскольку гнойники могут появляться на различных частях тела, то коды по МКБ-10 определяются исходя из локализации образования:
-
– L02.0; и руках – L02.4;
- на шее – L02.1; – L02.3;
- на туловище – L02.2;
- на иных частях тела – L02.8;
- с неуточненным расположением – L02.9.
Следует понимать, что фурункул и абсцесс — разные явления. Отличие фурункула от абсцесса заключается в том, что последний представляет собой скопление гноя, вызванное очаговой инфекцией, которое разрушает пораженные ткани.
Абсцессы образуются не только в подкожной клетчатке, но и в костных и мышечных структурах, внутренних органах. А фурункул появляется на фолликуле волоса, и есть высокая вероятность того, что он «созреет» и самоустранится (чего нельзя сказать об абсцессе).
Почему и от чего появляется: 5 причин
Абсцедирующая форма нагноений развивается на фоне:
-
;
- некорректного самолечения — нагревания, выдавливания, прокалывания образований;
- повышенной потливости наряду с несоблюдением гигиенических правил;
- сбоя в работе сальных желез;
- пониженного иммунного статуса, когда организм не способен справиться с инфекцией, что значительно осложняет течение болезни.
В этих случаях стафилококковая флора начинает проявлять агрессивные свойства, поражая внутренние ткани все глубже.
Как выглядит абсцедирующий фурункул: фото и симптомы
Абсцедирующие гнойные образования сопровождаются яркой симптоматикой:
- сильной болезненностью в месте поражения;
- отечностью и покраснением прилегающих тканей;
- появлением шарообразного бугра, который постепенно твердеет и увеличивается в размерах;
- повышением температурных показателей;
- слабостью;
- чрезмерным потоотделением;
- головной болью.
Но фото ниже можно увидеть, как выглядит абсцедирующее нагноение на начальной стадии.

Лучшие способы лечения
Лечение абсцедирующего фурункула может проходить как амбулаторно, так и в условиях стационара. Выбор терапевтической модели зависит от выраженности патологических признаков и локализации гнойника.
Медикаментозный
Антибактериальная терапия имеет ключевое значение в терапии фурункулов. Грамотный прием антибиотиков позволяет устранить воспаление и предотвратить распространение инфекции по всему организму. Врачи (хирург или дерматолог) назначают препараты индивидуально в каждом случае, это может быть как мазь, так и капсулы с таблетками или растворы для введения внутривенно.
С полным списком чаще всего назначаемых антибиотиков вы можете ознакомиться здесь.
Помимо перорального приема антибиотиков, требуется и местное лечение. Раневые поверхности обрабатывают антисептиками, мазями с антибиотиками (как Левосин), регенеративными медикаментами (как Левомеколь), а также делают повязки, используя мазь Вишневского. При необходимости доктор назначает прием иммуномодулирующих препаратов и витаминно-минеральных комплексов, обезболивающих.
Хирургический
Оперативное лечение предусматривает вскрытие фурункула для удаления скопившегося гнойного содержимого. Хирург разрезает гнойник (под местной анестезией), вскрывает его, удаляет некротические массы и проводит санацию. В ряде случаев требуется установка дренажа и регулярное проведение перевязок (как правило, каждый день, иногда чаще, иногда реже, зависит от ситуации).
После вскрытия образования врач производит забор гнойных масс для выявления возбудителя патологии и определения его чувствительности к антибактериальным средствам. На этапе заживления раны пациента направляют на физиотерапевтическое лечение: УВЧ-терапию, ультрафиолетовое воздействие. Эти манипуляции ускоряют восстановление клеточных структур, позволяя избежать образования сильных шрамов.
Нетрадиционный
Многие люди, желая поскорее избавиться от абсцедирующего фурункула, прибегают к народным способам лечения, применяют:
- мякоть алоэ;
- медово-яичные компрессы;
- мази, изготовленные из растительных компонентов.
Компрессы из мякоти алоэ наиболее просты в применении. Достаточно срезать лист растения, выдавить из него сок и смочить в нем марлевую ткань. Такую повязку следует приложить к больному месту, зафиксировать пластырем, и оставить на 3-4 часа, после чего сменить, и так 2-3 раза в день.
Не менее популярны и компрессы из яиц и меда. Для их приготовления нужно взять столовую ложку натурального меда, щепотку муки, 2 сырых желтка и пол чайной ложки соды. Все ингредиенты следует перемешать, и приложить приготовленную массу к очагу поражения, на 1-2 часа, и так 3-5 раз в день.
Врачи запрещают заниматься самолечением и использовать непроверенные способы терапии абсцесса, все это может усугубить процесс и спровоцировать серьезные осложнения.
Обязательно ли обращаться к врачу?
Вылечить абсцедирующую форму заболевания самостоятельно непросто, есть риск. Если запустить процесс, можно ухудшить ситуацию: гной начнет всасываться в кровяное русло, распространяя инфекцию по организму. При расположении образования на лице пациенту требуется срочная госпитализация, поскольку повышается риск опасных для жизни состояний.

В связи с попытками избавления от гнойников самостоятельно, больные поступают в медицинские учреждения уже с осложнениями. Поэтому единственный вариант успешного выздоровления — своевременное обращение к доктору, как только появится возможность, не нужно откладывать очный визит к врачу на потом, не рискуйте.
Последствия в виде осложнений
Опасность абсцедирующих фурункулов прямо пропорциональна их локализации. В плане осложнений наиболее опасно абсцедирующее образование на лице: гнойники на носу, верхней губе и носогубном треугольнике способны распространить инфекцию по головным венам. Это вызывает менингит — воспаление мозговых оболочек.
К другим не менее угрожающим осложнениям болезни относят:
- заражение крови — сепсис;
- воспаление лимфоузлов, вен и сосудов;
- паралич лица;
- тромбоз кавернозного синуса — закупорку тромботическими массами пазух головного мозга.
При локализации образования в области носовых пазух и отсутствии адекватной терапии развивается слепота.
Профилактика состояния
Для предотвращения абсцедирующих состояний рекомендуется:
- поддерживать иммунитет;
- тщательно соблюдать личную гигиену;
- обрабатывать антисептическими средствами любые кожные повреждения;
- отказаться от вредных привычек;
- наладить рацион питания и сон.
Запрещено удалять и прокалывать любые образования на коже. Только при своевременном обращении к специалисту можно предотвратить прогрессирование патологий.
Абсцедирующий фурункул у ребенка: наставление родителям
Если у ребенка появляется гнойный очаг — это повод для срочного обращения за медицинской помощью. Патологическое образование способно нанести непоправимый вред здоровью малыша, поэтому детям требуется помощь квалифицированного врача (хирурга или дерматолога).
В качестве первой помощи можно:
- обработать антисептиком здоровую кожу вокруг очага;
- наложить на гнойник компресс с Ихтиоловой мазью;
- при повышении температуры тела дать детское жаропонижающее средство (Ибуфен).
Другие терапевтические мероприятия должны применяться только по назначению доктора. Следует понимать, что в лечении детей не должно быть места безрассудному самолечению.
особенности проявления абсцедирующего фурункула код по МКБ-10
Абсцедирующий фурункул возникает вследствие распространения инфекции в глубжележащие ткани. Заболевание требует хирургического вмешательства, чтобы исключить риск осложнений.

Что такое и код по МКБ 10 абсцедирующего фурункула
При осложненном течении фурункула вероятно развитие абсцесса – скопление гноя в тканях организма, ограниченное пиогенной оболочкой.
Гнойник формируется, когда гнойно-некротические массы не могут самостоятельно прорваться через кожу. Инфекция распространяется в глубокие слои, приводит к секвестрации и формированию полости, заполненной гноем.
В отличие от обычного фурункула, абсцедирующий вызывает интоксикацию организма, имеет высокие риски осложнений: гнойно-резорбтивная лихорадка, сепсис. Гной может скапливаться в больших объемах. Главной чертой данного заболевания является ограниченность процесса.
Причины возникновения абсцесса, особенности локализации и симптомы
Причины разнообразны и обусловлены экзогенными и эндогенными факторами. Привести к переходу фурункула в абсцедирующую форму:
- слабая иммунная система;
- сопутствующая острая патология со стороны других органов и систем либо обострение хронического заболевания;
- гиповитаминоз;
- нарушения углеводного обмена – сахарный диабет;
- нарушение правил личной гигиены в совокупности с повышенной потливостью или влиянием производственных факторов;
- попытки самостоятельного удаления стержня абсцедирующего вида фурункула до конца его формирования;
- неполное удаление гнойно-некротического стержня;
- занесение вторичной инфекции после самостоятельного удаления либо после хирургического удаления;
- применение местного тепла на первых двух стадиях формирования фурункула;
- случайное повреждение несозревшего абсцедирующего гнойника, что создает ворота для присоединения новой инфекции;
- общее истощение организма, стресс вследствие недосыпа, перенесения заболевания на ногах.
Чаще причиной абсцедирующего чирея выступает нерациональное лечение.
Симптоматика начальных проявлений характерна для обычного фурункула. При абсцедирующем чирее состояние больного ухудшается. Нарастает боль, гиперемия, зуд, ощущение распирания, появляются симптомы интоксикации. Отмечается повышение температуры до субфебрильных значений, озноб, слабость.
Опасность фурункула зависит от локализации. В плане осложнений абсцедирующий чирей на лице представляет наибольшую опасность. Чирей на верхней губе, в преддверии носа, носогубном треугольнике может привести к распространению инфекции по венам головы. Чревато развитием тромбоза кавернозного синуса или воспалением оболочек головного мозга – менингитом.
Фурункулы в данной области возникают в результате частой травматизации кожи во время бритья либо привычки трогать лицо немытыми руками, выдавливания прыщей.
В области уха абсцедирующие большие фурункулы имеют особенности:
- боль резкая, иррадиирующая в зубы, шею;
- при локализации в слуховом проходе боль усиливается при любых движениях челюстью, оттягивании ушной раковины назад;
- ввиду анатомических особенностей наружного слухового прохода, воспалительный процесс может распространиться на околоушную слюнную железу;
- околоушные лимфоузлы уплотняются, увеличиваются в размерах, их пальпация вызывает боль.
Методы лечения абсцесса при фурункуле
Абсцесс при фурункуле – прямое показание для операции. Не лечить нарыв в домашних условиях. Лечение болезни можно проводить амбулаторно и в стационаре. Зависит от выраженности симптомов, локализации процесса. Стационарное лечение является обязательным при локализации фурункула на лице, в случае развития сепсиса и менингита. Проводиться комплексное лечение с обязательным применением антибактериальных препаратов.
Медикаментозный
Антибактериальная терапия играет ключевую роль в лечении фурункула. Своевременное применение антибиотиков позволяет предупредить формирование абсцесса. При его появлении – предотвратить распространение инфекции по организму. Заболевание вызвано золотистым стафилококком..
После вскрытия хирургическим путем полости абсцесса проводят забор гнойного содержимого для определения возбудителя, чувствительности к антибактериальным препаратам. Пока результата посева нет, врач назначает препарат с широким спектром действия. После получения результатов проводят смену препарата с учетом чувствительности.
После вскрытия абсцедирующего большого фурункула применяются мази с антибиотиками, распространенным примером является Левомеколь. Данная мазь содержит левомицетин – антибиотик широкого спектра, метилурацил, ускоряющий процессы регенерации клеток. Благодаря водорастворимой основе, ее можно наносить на мокнущую поверхность раны. С ней делают перевязки. Она ускоряет отхождение экссудата, предотвращает присоединение вторичной инфекции.
Применяют бальзамический линимент по Вишневскому. С ним делают повязки, обеспечивающие антибактериальное, противовоспалительное действие, ускоряют отхождение некротических масс, гноя. Сейчас линимент ушел в историю, его реже применяют, появились более современные препараты.
Хирургический
Хирургическое лечение абсцедирующего фурункула предполагает вскрытие гнойника.
Этапы проведения операции:
- обработка антисептическим средством операционного поля;
- выполнение разреза по месту наибольшего размягчения;
- вскрытие абсцедирующего большого фурункула, удаление гнойно-некротических масс – санация;
- обработка полости антисептиком – перекисью водорода или Хлоргексидином;
- установка дренажа – узкая полоска из перчаточного латекса;
- обработка антисептиком операционного поля, раны;
- наложение асептической повязки.
В дальнейшем проводятся ежедневные перевязки с осмотром раны, обработкой антисептическими средствами. Могут использоваться ферментные препараты (Трипсин, Хемотрипсин), разжижающие гной, способствующие очищению раны.
Народные способы
Народные методы для лечения абсцедирующего большого фурункула применять не рекомендуется, вероятно усугубление процесса.
Популярные рецепты лечения абсцедирующего гнойника:
- мазь, изготовленная из листьев лопуха, ромашки, сенны, иван-чая и копытня;
- алоэ;
- медово-яичная масса.
Для изготовления мази от абсцедирующего фурункула необходимо смешать в равных количествах (по 20 грамм) листья лопуха, соцветия ромашки, измельченный корень копытня, залить крутым кипятком. Поставить смесь на плиту, довести до закипания. Добавить 1 столовую ложку трухи сены, упаривать жидкость, пока консистенция смеси не станет густой. Затем дать остыть, добавить глицерин. После чего мазь использовать для повязок каждые 6 часов.
Алоэ известно своими противовоспалительными свойствами. Для лечения абсцедирующего гнойника можно использовать сок или свежие листья растения.
Необходимо разрезать листья, измельчить, из этой кашицы выдавить через марлю сок. В нем смочить кусок бинта, закрепить на воспаленном участке.
Компресс менять каждые 4 часа. Если алоэ мало, то можно применять разрезанный вдоль лист. Его фиксируют над абсцедирующем фурункулом. Компресс меняют через 5 часов.
Медово-яичная масса готовится из пары желтков, столовой ложки меда, соды, пшеничной муки. Муку добавляют в смесь до получения густой массы. Наносят на бинт, прикладывают к гнойнику на 3-4 часа.
Что такое фурункулез: причины, диагностика, осложнения и профилактика
Кожа — благоприятная среда для размножения патогенов, некоторые из которых не причиняют вреда до определенного момента. Стафилококки — одни из таких микроорганизмов. При специфических условиях они провоцируют появление фурункула, осложнением которого выступает абсцедирующий фурункул.
Состояние сопровождается острым воспалением устья фолликула, подкожной клетчатки, а также скоплением гноя. В некоторых случаях некротические массы проникают в кровь, угрожая жизни больного, поэтому патология требует своевременной комплексной терапии. Заниматься самолечением в данном случае противопоказано.
Описание и код по МКБ 10
Фурункул начинает абсцедировать (когда к воспалительному процессу присоединяется вторичная инфекция), если на его поверхности отсутствует пузырек, необходимый для эвакуации некротических элементов. Гной начинает размягчать тканевые структуры, расплавляя их и провоцируя обширное воспаление глубоких слоев кожи. Абсцедировавший фурункул способен привести к заражению гнойными массами мышц, жировых структур и кровеносных сосудов.

Наиболее часто такие гнойники образуются на кожных участках, подвергающихся повышенному загрязнению и трению: бедрах, носу, подмышкой, предплечьях, грудной клетке, правой либо левой голени, шее, пояснице. Самое неприятное место локализации гнойника — перианальная область (участок заднего прохода). Такие образования сопровождаются особенно неприятной симптоматикой.
У Вас когда-нибудь появлялся абсцедирующий фурункул:
В международной классификации болезней фурункулу присвоен код L02. Но поскольку гнойники могут появляться на различных частях тела, то коды по МКБ-10 определяются исходя из локализации образования:
- на лице – L02.0;
- на ногах и руках – L02.4;
- на шее – L02.1;
- на ягодицах – L02.3;
- на туловище – L02.2;
- на иных частях тела – L02.8;
- с неуточненным расположением – L02.9.
Следует понимать, что фурункул и абсцесс — разные явления. Отличие фурункула от абсцесса заключается в том, что последний представляет собой скопление гноя, вызванное очаговой инфекцией, которое разрушает пораженные ткани.
Абсцессы образуются не только в подкожной клетчатке, но и в костных и мышечных структурах, внутренних органах. А фурункул появляется на фолликуле волоса, и есть высокая вероятность того, что он «созреет» и самоустранится (чего нельзя сказать об абсцессе).
Диета при фурункулезе
Диета — неотъемлемая часть лечения больного фурункулезом. Нежелательные продукты — острые специи, жирные блюда. Пациент должен кушать паровую, отварную пищу. Запрещается употреблять сладкие изделия, газированные напитки. Нужно кушать фрукты и овощи. Включите в рацион больного блюда на дрожжах, морепродукты, супы, каши, молочнокислую продукцию.
Главная причина заболевания — слабый иммунитет. Направьте все силы на повышение защитных свойств организма. Морковь, шпинат огурцы содержат много витамина А, который является природным антиоксидантом — способствует быстрому заживлению раны. Бобовые содержат много витамина В — повышает иммунитет, улучшает работу внутренних органов. Шиповник, лимоны, капуста богаты витамином С, который улучшает обменные процессы в организме, способствует повышению иммунитета.
Почему и от чего появляется: 5 причин
Абсцедирующая форма нагноений развивается на фоне:
- невылеченных фурункулов;
- некорректного самолечения — нагревания, выдавливания, прокалывания образований;
- повышенной потливости наряду с несоблюдением гигиенических правил;
- сбоя в работе сальных желез;
- пониженного иммунного статуса, когда организм не способен справиться с инфекцией, что значительно осложняет течение болезни.
В этих случаях стафилококковая флора начинает проявлять агрессивные свойства, поражая внутренние ткани все глубже.
Диагностика
Чаще всего обнаружить фурункул удается во время наружного осмотра пациента. Врач пальпирует ухо и осматривает слуховой проход с помощью отоскопа. Это позволяет отличить фурункулез от отита.

УЗИ и рентген применяются редко, обычно для постановки диагноза достаточно визуального осмотра органа слуха. В некоторых случаях берут на анализ мазок из слухового прохода. Это необходимо, если требуется определить чувствительность возбудителя болезни к антибиотикам.
Как выглядит абсцедирующий фурункул: фото и симптомы
Абсцедирующие гнойные образования сопровождаются яркой симптоматикой:
- сильной болезненностью в месте поражения;
- отечностью и покраснением прилегающих тканей;
- появлением шарообразного бугра, который постепенно твердеет и увеличивается в размерах;
- повышением температурных показателей;
- слабостью;
- чрезмерным потоотделением;
- головной болью.
Но фото ниже можно увидеть, как выглядит абсцедирующее нагноение на начальной стадии.

Профилактика
Для предотвращения заболевания нужно избегать травмирования уха. Все гигиенические процедуры по очищению ушных раковин следует проводить аккуратно, используя ватные палочки. Нужно помнить, что даже небольшие ранки могут стать воротами для проникновения инфекции. Если случайно произошла травматизация уха, повреждение следует немедленно обработать дезинфицирующими средствами.
Необходимо соблюдать гигиену органа слуха. Нужно регулярно очищать уши от загрязнений и отложений серы. Следует избегать попадания воды, шампуня и моющих средств в слуховой проход.
Нарыв на мочке часто образуется после прокалывания ушей. После такой процедуры важно особенно тщательно соблюдать гигиену. Нужно протирать мочки перекисью водорода или борным спиртом, и носить серьги, не вызывающие воспалительной или аллергической реакции.
Заболевания, вызванные стафилококками, следует своевременно лечить. Они могут стать причиной образования нарывов в ухе. Также очень важно укреплять иммунный статус организма, это поможет избежать активизации условно-патогенных бактерий.
Лучшие способы лечения
Лечение абсцедирующего фурункула может проходить как амбулаторно, так и в условиях стационара. Выбор терапевтической модели зависит от выраженности патологических признаков и локализации гнойника.
Медикаментозный
Антибактериальная терапия имеет ключевое значение в терапии фурункулов. Грамотный прием антибиотиков позволяет устранить воспаление и предотвратить распространение инфекции по всему организму. Врачи (хирург или дерматолог) назначают препараты индивидуально в каждом случае, это может быть как мазь, так и капсулы с таблетками или растворы для введения внутривенно.
С полным списком чаще всего назначаемых антибиотиков вы можете ознакомиться здесь.
Помимо перорального приема антибиотиков, требуется и местное лечение. Раневые поверхности обрабатывают антисептиками, мазями с антибиотиками (как Левосин), регенеративными медикаментами (как Левомеколь), а также делают повязки, используя мазь Вишневского. При необходимости доктор назначает прием иммуномодулирующих препаратов и витаминно-минеральных комплексов, обезболивающих.
Хирургический
Оперативное лечение предусматривает вскрытие фурункула для удаления скопившегося гнойного содержимого. Хирург разрезает гнойник (под местной анестезией), вскрывает его, удаляет некротические массы и проводит санацию. В ряде случаев требуется установка дренажа и регулярное проведение перевязок (как правило, каждый день, иногда чаще, иногда реже, зависит от ситуации).
После вскрытия образования врач производит забор гнойных масс для выявления возбудителя патологии и определения его чувствительности к антибактериальным средствам. На этапе заживления раны пациента направляют на физиотерапевтическое лечение: УВЧ-терапию, ультрафиолетовое воздействие. Эти манипуляции ускоряют восстановление клеточных структур, позволяя избежать образования сильных шрамов.
Нетрадиционный
Многие люди, желая поскорее избавиться от абсцедирующего фурункула, прибегают к народным способам лечения, применяют:
- мякоть алоэ;
- медово-яичные компрессы;
- мази, изготовленные из растительных компонентов.
Компрессы из мякоти алоэ наиболее просты в применении. Достаточно срезать лист растения, выдавить из него сок и смочить в нем марлевую ткань. Такую повязку следует приложить к больному месту, зафиксировать пластырем, и оставить на 3-4 часа, после чего сменить, и так 2-3 раза в день.
Не менее популярны и компрессы из яиц и меда. Для их приготовления нужно взять столовую ложку натурального меда, щепотку муки, 2 сырых желтка и пол чайной ложки соды. Все ингредиенты следует перемешать, и приложить приготовленную массу к очагу поражения, на 1-2 часа, и так 3-5 раз в день.
Врачи запрещают заниматься самолечением и использовать непроверенные способы терапии абсцесса, все это может усугубить процесс и спровоцировать серьезные осложнения.
Симптомы
Как и любой воспалительный процесс, развитие фурункула проходит в несколько последовательных этапов.

Длительность развития фолликула в среднем составляет 7—14 дней. Выделяют несколько стадий:
- Инфильтративная стадия. Начальный этап развития фолликула, который начинается с воспалительного процесса. Очаг приобретает ярко-красное окрашивание, возвышается над поверхностью кожи, развивается покраснение по центру. Он может занимать площадь в несколько сантиметров (2-3). При пальпации отмечается выраженная болезненность образования, особенно в области лица.
- Нагноительная стадия. В среднем, спустя 3-4 дня от того момента, как появится фурункул, образуется более выраженное уплотнение. В центральной области появляется гнойно-некротический стержень, постепенно приближающийся к поверхности.
- Стадия вскрытия. Возникает в тот момент, когда некротический стержень полностью созреет и будет готов выйти. Характеризуется отделением гнойного содержимого и образованием глубокой раны. Если очаг локализуется в области носа или других участков лица, часто развивается интоксикация и выраженная боль. Кроме того, образование представляет угрозу для жизни пациента.
- Стадия заживления. В области раневого дефекта постепенно начинаются регенеративные процессы. На месте вскрывшегося фурункула снижается выраженность отека и появляется корочка.
Обязательно ли обращаться к врачу?
Вылечить абсцедирующую форму заболевания самостоятельно непросто, есть риск. Если запустить процесс, можно ухудшить ситуацию: гной начнет всасываться в кровяное русло, распространяя инфекцию по организму. При расположении образования на лице пациенту требуется срочная госпитализация, поскольку повышается риск опасных для жизни состояний.

В связи с попытками избавления от гнойников самостоятельно, больные поступают в медицинские учреждения уже с осложнениями. Поэтому единственный вариант успешного выздоровления — своевременное обращение к доктору, как только появится возможность, не нужно откладывать очный визит к врачу на потом, не рискуйте.
Осложнения заболевания
Чирей — болезненное образование. Оно мешает вести обычный способ жизни. Выраженный интоксикационный синдром ухудшает самочувствие больного. Пациентам выдается больничный лист на 5-10 дней. Призывников с симптомами фурункулеза берут в армию после полного выздоровления. Если процесс имеет хронический характер, больному присваивается специальная категория годности. Призывник направляется на службу в определенные рода войск.
Чирей назревает 4-5 дней. После вскрытия гнойное содержимое продолжает выходить на протяжении 3-4 суток. При неправильном уходе, отсутствии лечения, тяжелом течении развиваются серьезные осложнения: абсцесс, флегмона, лимфангит, септический шок. В таких случаях больной обязательно направляется на стационарное лечение. Перечисленные заболевания могут привести к летальному исходу.
Последствия в виде осложнений
Опасность абсцедирующих фурункулов прямо пропорциональна их локализации. В плане осложнений наиболее опасно абсцедирующее образование на лице: гнойники на носу, верхней губе и носогубном треугольнике способны распространить инфекцию по головным венам. Это вызывает менингит — воспаление мозговых оболочек.
К другим не менее угрожающим осложнениям болезни относят:
- заражение крови — сепсис;
- воспаление лимфоузлов, вен и сосудов;
- паралич лица;
- тромбоз кавернозного синуса — закупорку тромботическими массами пазух головного мозга.
При локализации образования в области носовых пазух и отсутствии адекватной терапии развивается слепота.
Симптомы появления и с чем можно спутать
Гнойно-воспалительные заболевания разной природы имеют похожую клиническую картину, локализацию, пути распространения инфекции, лечение. Определить диагноз можно исходя из симптомов патологических состояний при флегмоне и нагноении в области ягодицы:
| Признак | Абсцесс | Флегмона |
| Отечность, припухлость на месте введения укола | + | + |
| Покраснение кожных покровов на ягодице | + | + |
| Болезненные ощущения при пальпаторном воздействии на место абсцесса | + | + |
| Интоксикация | Сопровождается высокой температурой | |
| Образование на ягодице может вызывать астеновегетативный синдром (слабость, вялость, снижение работоспособности) | + | + |
| Симптом флюктуации – отличительная черта абсцесса | + | – |
| Определение четких границ | + | Наблюдается распространение воспалительной реакции из ягодицы на окружающие ткани. |
| Общий анализ крови | Выраженный лейкоцитоз со сдвигом формулы влево |
По цвету, форме, размерам патологии на ягодице совпадают, абсцесс может осложниться флегмоной, требующей хирургического лечения. Врач проведет дифференциальную диагностику с помощью дополнительных исследований.
Своевременное выявление недуга предупреждает прогрессирование заболевания, упрощает методы терапии.
Абсцедирующий фурункул у ребенка: наставление родителям
Если у ребенка появляется гнойный очаг — это повод для срочного обращения за медицинской помощью. Патологическое образование способно нанести непоправимый вред здоровью малыша, поэтому детям требуется помощь квалифицированного врача (хирурга или дерматолога).
В качестве первой помощи можно:
- обработать антисептиком здоровую кожу вокруг очага;
- наложить на гнойник компресс с Ихтиоловой мазью;
- при повышении температуры тела дать детское жаропонижающее средство (Ибуфен).
Другие терапевтические мероприятия должны применяться только по назначению доктора. Следует понимать, что в лечении детей не должно быть места безрассудному самолечению.
Причина возникновения воспаления
Основной причиной развития фурункула является присоединение бактериальной инфекции. В качестве источника может выступать стафилококковая и стрептококковая флора, которая проявляет свои патогенные свойства. Данные микробы могут в норме присутствовать на поверхности кожных покровов и не вызывать патологических состояний, но при наличии провоцирующих факторов развивается воспалительный процесс.

Среди них следует выделить:
- Снижение иммунных сил организма. Приводить к нему могут тяжелые нарушения обмена веществ (сахарный диабет, аутоиммунные заболевания), тяжелые соматические состояния, инфекции (туберкулезное поражение, гепатит, синусит и т.д.), длительное лечение глюкокортикоидами, цитостатиками, иммунодепрессантами, а также химиотерапевтическими средствами.
- Снижение местного иммунитета. К ним следует отнести неблагоприятные факторы, которые воздействуют на участки появления фурункулов. К подобным состояниям относят постоянную травматизацию кожных покровов при использовании одежды, не соответствующей погодным условиям, размеру, заболевания, сопровождающиеся сильным зудом (клиника атопического дерматита, чесотки, экземы и т.д.).
Описание
Это гнойно — некротическое заболевание волосяного фолликула и околофолликулярной соединительной ткани. Первичным воспалительным элементом является воспалительный узел, который формируется вокруг волосяного фолликула. Основной причиной фурункулеза являются стафилококковые инфекции. Типичная дерматологическая картина, признаки воспаления в клиническом анализе крови и результаты бактериологического посева отделяемого кожных элементов позволяют без особых затруднений диагностировать фурункулез. Пациенты с фурункулезом проходят лечение у дерматолога.