Аппендицит: симптомы, диагностика, операция, восстановление
Аппендицит – острое воспаление слепой кишки, поражающее ее червеобразный отросток (аппендикс). Этот анатомический орган не является рудиментом, как считалось раньше. Он несет иммунную функцию и участвует в формировании кишечной микробиоты, поэтому недавняя «мода» на профилактическую аппендэктомию не имела под собой реальной клинической почвы. Тем не менее при воспалении аппендикса с ним необходимо расставаться хирургическим путем.
Заболевание имеет инфекционное происхождение, развивается быстро и требует неотложной хирургической помощи. Острый аппендицит находится в группе 7 нозологических форм, объединенных в симптомокомплекс «Острый живот», занимая в его структуре долю в 27,7% [1]. Частота встречаемости острого аппендицита в Европе составляет 12 случаев на 100 человек, ежегодно в России проводится более 220000 операций, а летальность составляет 0,13% [2].
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Причины аппендицита
Воспалительный процесс обычно связан с наличием инфекции, преимущественно бактериального происхождения.
- каловые камни;
- снижение пассажа по кишечнику с застоем кала;
- глисты;
- новообразования;
- тромбоз аппендикулярной артерии.
Симптомы аппендицита
- рвота и тошнота, в основном, в первые часы болезни;
- боли в животе;
- сухость во рту, обложенный язык;
- отсутствие аппетита;
- принятие позы эмбриона (свернувшись «калачиком» на больном боку);
- отставание правой стороны живота при дыхании;
- боль в правой нижней части живота при поднимании прямой ноги вверх из положения на левом боку;
- боль при нажатии между пупком и подвздошной костью;
- боль при отпускании ладони после надавливания на живот.
- справа вниз от пупка;
- правое подреберье;
- ближе к срединной линии справа от пупка;
- в правой нижней части живота, ближе к мочевому пузырю;
- иногда боль отдает в правый тазобедренный сустав и правое бедро;
- изредка при аппендиците болит слева от пупка или в области желудка.
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
- разрыв червеобразного отростка;
- аппендикулярный инфильтрат или абсцесс (нагноение червеобразного отростка);
- забрюшинная флегмона (нагноение в забрюшинном пространстве);
- перитонит (воспаление брюшины);
- пилефлебит (воспаление вен слепой кишки);
- сепсис (заражение крови).
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
- длительная локализация боли в эпигастрии, затем – по всем отделам живота;
- запор или многократный понос;
- многократная рвота;
- беспокойство, плач, отсутствие аппетита;
- лихорадка до 39 °С;
- небольшое вздутие живота, постоянное напряжение мышц брюшной стенки.
Диагностика аппендицита
- В первую очередь требуется консультация хирурга в первый час госпитализации. Используют специальные диагностические шкалы (AAS, Альварадо, RIPASA).
- При аппендиците у женщин нужна консультация гинеколога.
- При дизурии – консультация уролога.
- УЗИ брюшной полости.
- КТ брюшной полости (беременным при аппендиците вместо КТ делают УЗИ или МРТ).
- Диагностическая лапароскопия – малоинвазивное вмешательство, при котором через небольшой надрез лапароскопом осматривается брюшная полость. Обнаружив признаки аппендицита, переходят к лапароскопической аппендэктомии.
Анализы при аппендиците
-
(показывает признаки воспаления в виде увеличения СОЭ, С-реактивного белка, лейкоцитоза, нейтрофилеза). (для дифференциального диагноза). (в том числе панкреатической) – этот фермент позволяет выявить воспаление органов брюшной полости. . .
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
- большом весе;
- возрасте старше 50 лет;
- онкологических заболеваниях;
- инфаркте и инсульте в анамнезе;
- варикозной болезни;
- СКВ и эритремии;
- послеродовом периоде;
- травмах;
- приеме гормональных контрацептивов.
При осложненном течении антибиотики назначают и в послеоперационном периоде, при катаральном аппендиците этого не требуется. В первые сутки дают лишь жидкую протертую пищу. Пациент выписывается из стационара на 3-4-е сутки, на 5-8-е сутки снимаются швы.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
Симптомы и признаки аппендицита, лечение
Аппендицит — это неспецифическая патология червеобразного отростка воспалительного характера, вызываемая рядом неблагоприятных внутренних факторов. В наши дни среди заболеваний желудочно-кишечного тракта, требующих оперативного вмешательства, наибольшее число случаев приходится на аппендицит.
Какие виды заболевания можно встретить?
Классифицируют острое и хроническое воспаление аппендикса. Острый аппендицит — это острый воспалительно-некротический процесс придатка слепой кишки, который создает угрозу здоровью и жизни пациента. Может быть простым (поверхностным, катаральным) и деструктивным (с острогнойным процессом, с некротическим процессом, с прободением стенки отростка, с абсцессом или с инфильтратом).
В хроническую стадию патология переходит после перенесенного острого аппендицита. Для него характерны атрофия в результате замены нормальной ткани соединительной. Это приводит к развитию разного рода воспалительных и деструктивных патологий. Хронический аппендицит может быть простым, рецидивирующим или резидуальным.
Причины возникновения и механизм развития
Основная причина развития аппендицита — воздействие инфекционного агента. Активизация его патогенной составляющей происходит под воздействием некоторых внутренних факторов.
Причины аппендицита:
- обструкция просвета аппендикса, которая вызывает застой содержимого червеобразного отростка, формирование замкнутой полости;
- сосудистые патологии, которые ведут к развитию сосудистого застоя, тромбозу сосудов, некротизированию отдельных участков;
- нейрогенные патологии с усилением перистальтики, перерастяжением отростка, повышенным слизеобразованием и нарушениями микроциркуляции.
Обструкцию аппендикса могут вызвать: лимфоидная гипертрофия, копролиты, гельминты, слизистые пробки, каловые камни, инородные тела, деформация и перегиб отростка.
Что способствует развитию аппендицита?
- нарушение питания, патологии всасывания питательных веществ и т.д.;
- наличие в организме инфекционного очага;
- состояния иммунодефицита;
- повышенная аллергизация организма.
В основе механизма возникновения заболевания лежат закупорка и воспаление придатка слепой кишки. В развитии процесса принимают участие условно патогенные микроорганизмы, в норме присутствующие у каждого человека. На развитие воспаления влияют кишечная палочка, стрептококки, стафилококки, энтерококки, анаэробные микроорганизмы. Патогены проникают в стенку червеобразного отростка из его просвета.
Застойные явления и вторичное инфицирование развиваются вследствие узости просвета отростка, а копролит его сужает еще больше. Давление внутри просвета повышается, в результате чего в сосудах стенки отростка возникает стаз. Это ведет к усиленному росту и размножению микроорганизмов и снижению иммунного ответа организма к действию инфекционных агентов.
Клинические проявления
Симптомы и признаки аппендицита имеют самые разнообразные проявления, поэтому аппендицит часто сравнивают с хамелеоном.
Все симптомы аппендицита сводятся к ряду характерных состояний:
- воспалительного;
- болевого;
- диспептического;
- перитонеального.
Если вышеперечисленные состояния сопровождают типичные для аппендицита симптомы, это является признаком характерной картины патологии.
Боль является обязательным и важнейшим проявлением острого аппендицита. Болезненные ощущения появляются на фоне абсолютно нормального состояния и постепенно нарастают. Боли характеризуются как умеренно интенсивные, ноющие, постоянные, усиливающиеся при кашле, любом изменении положения тела, ходьбе.
Чаще всего боль локализуется в правой подвздошной области, однако может быть выражена в эпигастральной или околопупочной области с перемещением (через несколько часов) в правую подвздошную область. Очень часто боль сопровождается сильным мышечным напряжением и повышенной кожной чувствительностью.
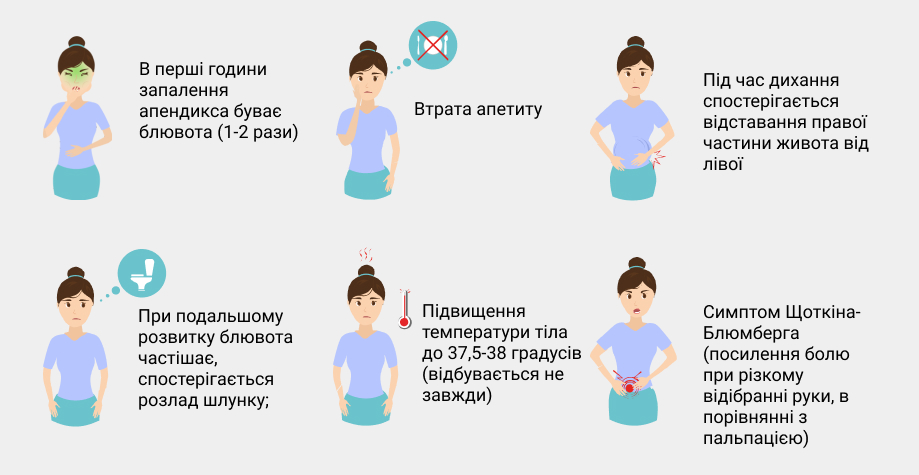
Признаки аппендицита:
- в первые часы воспаления аппендикса бывает рвота (1-2 раза);
- во время дыхания наблюдается отставание правой части живота от левой;
- при дальнейшем развитии воспалительного процесса рвота учащается, наблюдается расстройство стула;
- синдром Щеткина-Блюмберга (если нажать на живот и отпустить, в ответ возникает более интенсивная боль, нежели при нажатии);
- потеря аппетита;
- слабость, озноб;
- выраженная тахикардия;
- сухость во рту;
- повышение температуры тела до 37,5-38 градусов (происходит не всегда);
- вздутие живота в правой подвздошной области;
- напряжение мышц живота.
Последствия аппендицита
Острый аппендицит является наиболее частой причиной развития острого живота. Неблагоприятные последствия аппендицита связаны с разрушением тканей отростка и последующим распространением гноя на близлежащие органы. Переход гнойного процесса на окружающие ткани вызывает периаппендицит, а на брыжейку — мезентериолит. Перфорация стенки отростка ведет к развитию разлитого или ограниченного перитонита.
Осложнения острого аппендицита
В первые двое суток осложнения, как правило, не развиваются. На 3-5 день появляются:
- Прободения отростка
- Местное воспаление брюшины
- Воспаление стенок вен брыжейки аппендикса с образованием тромбов
- Скопление инфильтрата в аппендиксе
В позднем периоде (на 6-е сутки с момента появления признаков заболевания) наблюдаются:
- тотальное воспаление брюшины и забрюшинного пространства;
- абсцессы в стенках аппендикса;
- пилефлебит (воспаление и образование тромбов в воротной вене);
- абсцессы печени;
- попадание в кровь гноеродных бактерий и токсинов с последующим сепсисом.
Иногда после воспалительно-деструктивного аппендицита на месте червеобразного отростка образуется киста.
Диагностика
При подозрении на острый аппендицит необходима срочная госпитализация в хирургический стационар. До установления точного диагноза нельзя назначать обезболивающие, седативные или антибактериальные препараты.
Для диагностики аппендицита хирург опирается на присутствующие симптомы, данные лабораторной диагностики (общий анализ крови и мочи, биохимический анализ крови и др.), инструментальные исследования.
Инструментальная диагностика включает:
-
;
- видеолапароскопию; .
Диагностика аппендицита предполагает обследование для исключения целого ряда состояний, требующих хирургического вмешательства, которые могут проявляться аналогично: перфоративная язва желудка и 12-перстной кишки, холецистит и панкреатит в острой форме, острый аднексит, мочекаменная болезнь, мезаденит. При диагностике аппендицита необходимо также исключить подозрение на дивертикул Меккеля, инфаркт миокарда, правостороннюю пневмонию, дизентерию, гастроэнтериты.
Лечение
В наши дни единственным способом лечения аппендицита остается оперативное вмешательство. Подготовка к операции, выбор хирургического метода лечения и анестезии, особенности реабилитационного периода зависят от локализации, распространенности и стадии аппендикулярного перитонита.
Подготовка к оперативному вмешательству включает: снижение гиперемии, зондирование желудка, обеззараживание зоны предстоящего вмешательства, опорожнение кишечника и другие мероприятия.
Экстренная аппендэктомия (удаление аппендицита) запрещена при скоплении жидкости в аппендиксе без признаков гнойного воспаления и прободения. В таком случае сначала проводится медикаментозная терапия. Оперативное вмешательство откладывается на 2-3 месяца и проводится в плановом порядке. При нагноении жидкостного содержимого хирург проводит его вскрытие и дренирование.
Хирургическое лечение аппендицита проводится лапароскопическим методом или посредством прямой операции.

Профилактика
Развитие острого аппендицита можно предотвратить, соблюдая простые и доступные рекомендации.
Профилактика аппендицита включает:
- регулярные профилактические осмотры;
- своевременное лечение инфекционных процессов в организме;
- прием антибактериальных средств только под врачебным контролем;
- правильное питание (достаточное количество продуктов с достаточным количеством клетчатки);
- предотвращение запоров.
Вопрос-Ответ
Сколько длится реабилитационный период после операции на аппендиксе?
Восстановление организма после удаления аппендицита продолжается в среднем до 3-х месяцев. Все зависит от того, как прошло оперативное вмешательство, и насколько пациент соблюдает рекомендации лечащего врача. На протяжении реабилитационного периода необходима специальная диета. Также есть запрет на физические нагрузки и подъем тяжестей.
Может ли аппендицит развиться у ребенка?
Воспаление аппендикса может развиться в любом возрасте. Но особенно предрасположены к нему дети и подростки. Наиболее уязвимый возраст — 7-12 лет. При появлении симптомов аппендицита необходима срочная госпитализация и наблюдение у врачей. Для профилактики заболевания требуются регулярные осмотры у педиатра.
Чем опасен аппендицит для беременных?
Аппендицит представляет опасность для беременных, так как дает осложнения в виде преждевременных родов или может стать причиной выкидыша. Само по себе воспаление аппендикса не является показанием для прерывания беременности, вне зависимости от срока. Однако при подозрении на аппендицит женщинам требуется, в том числе, и осмотр гинеколога.
Нужно ли соблюдать диету при аппендиците?
Соблюдение диеты после удаления аппендицита — обязательное условие для скорейшего восстановления организма. Питание не должно содержать вредных и опасных продуктов. Лучше, если рацион будет максимально щадящим и сбалансированным, построенным на рекомендациях лечащего врача. Дополнительно может понадобиться консультация диетолога.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Заведующий хирургическим отделением, врач-хирург высшей категории, пластический хирург, врач-проктолог

Врач-хирург высшей категории, проктолог
Врачи
Пройти качественное и быстрое лечение аппендицита в Киеве можно в филиалах клиники МЕДИКОМ на Оболони и Печерске. По телефонам, указанным на сайте клиники, вы можете узнать стоимость операции и необходимых обследований, вызвать неотложную медицинскую помощь, которая быстро доставит пациента в хирургический стационар.

Заместитель Главного врача стационара по хирургии, врач-хирург высшей категории, пластический хирург, к.м.н., доцент
Первые симптомы и признаки аппендицита
Аппендицит может начаться в самый неподходящий момент: во время похода или круиза в открытом море. Главное при этом – вовремя узнать болезнь и обратиться за помощью к врачу.
Что это такое?
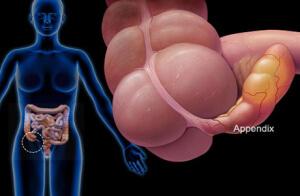
Аппендицит – это острое воспаление придатка слепой кишки, также известного как аппендикс (рис. 1).
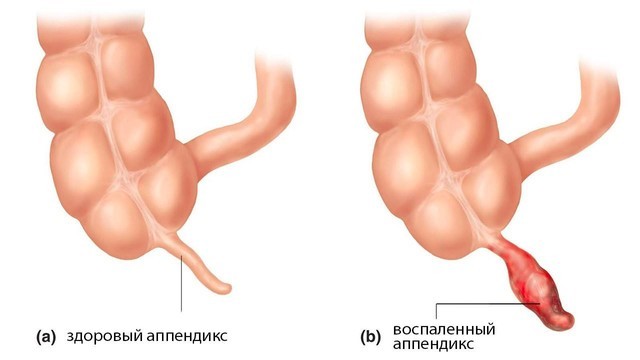
Рисунок 1. Аппендикс (а), мешкообразный отросток слепой кишки длиной около 7-9 см, расположен в нижнем правом квадранте живота. При воспалении аппендикса (b) развивается аппендицит. Источник: СС0 Public Domain
Аппендицит всегда заявляет о себе неожиданно. Это не тот случай, когда острым проявлениям болезни предшествует так называемый продромальный период. Если болит аппендикс, пациенту может понадобиться экстренная помощь.
Среди острых хирургических заболеваний брюшной полости аппендицит занимает почетное первое место – 89% от общего числа. Чаще всего он встречается у молодых людей в возрасте 15-30 лет, причем женщины больше подвержены этой патологии. Однако это не означает, что взрослые и пожилые люди не страдают от этого заболевания – он может возникнуть и в 50, и даже в 70 лет. Пусть подобные случаи редки, все же они встречаются, а опасность для здоровья при этом намного выше, ведь чем человек старше, тем больше у него сопутствующих заболеваний, тормозящих процесс выздоровления.
Причины
На сегодняшний день специалисты не могут с полной уверенностью утверждать, что именно является пусковым механизмом воспаления аппендикса.
Принято считать, что главной причиной воспаления аппендикса является закупорка его просвета, в результате чего происходит скопление слизи и ее последующее инфицирование.
Роль наследственной предрасположенности к аппендициту пока изучена недостаточно хорошо. Однако уже сейчас некоторые отечественные и зарубежные специалисты, основываясь на своих клинических наблюдениях, выдвигают предположение, что генетические факторы все же могут способствовать развитию аппендицита. Кроме того, существуют такие врожденные особенности, как изгибы или сужение червеобразного отростка — они могут вызывать застойные явления и воспалительные процессы.
Существуют и менее популярные, но все же принятые к рассмотрению в широких научных кругах теории, затрагивающие возможные причины аппендицита:
- Сосудистая. Есть предположение, что системные васкулиты и другие заболевания сосудов, приводящие к нарушению кровоснабжения слепой кишки, могут стать причиной воспаления червеобразного отростка.
- Эндокринная. Слизистая оболочка толстого кишечника содержит т.н. энтерохромаффинные клетки, которые выделяют вещества, способствующие воспалительным процессам. Именно в аппендиксе таких клеток очень много, поэтому теория считается жизнеспособной.
- Инфекционная. Многие ученые полагают, что инфекционные заболевания (например, амёбиаз или брюшной тиф) способны вызывать воспаление аппендикса. Правда, пока никто не может внятно объяснить, какие именно бактерии можно отнести к специфическим возбудителям аппендицита.
Виды болезни
Чаще всего аппендицит имеет острое течение. Некоторые ученые настаивают на возможности развития хронического аппендицита у пациентов, ранее не переносивших острую форму болезни, однако это утверждение до сих пор остается предметом споров в научных кругах.
Таким образом, клиническая классификация включает следующие виды аппендицита:
- Острый неосложненный.
- Острый осложненный (об осложнениях читайте в следующем разделе статьи).
- Хронический.
Острый аппендицит, в свою очередь, принято классифицировать по характеру патологических изменений в тканях, определяемых при гистологическом исследовании.
Такая классификация называется клинико-морфологической и разделяет острую форму аппендицита на следующие виды:
- Катаральный. Наиболее распространенный и при этом наименее опасный вид аппендицита, при котором воспаляется только слизистая оболочка червеобразного отростка. Приступ начинается с разлитой боли в верхней части живота, которая через несколько часов смещается в правую подвздошную область. Живот не напряжен и принимает участие в дыхательных движениях. Температура может быть нормальной, но чаще отмечается повышение примерно до 37,5 С о .
- Гнойный (флегмонозный). Очаги гнойного воспаления охватывают весь аппендикс, при этом он существенно увеличивается в размерах, отмечается отек стенок кишечника. Может возникнуть воспаление брюшины (перитонит). Основной признак — боли в правой подвздошной области с постоянно усиливающейся интенсивностью. Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены.
- Гангренозный. Отмечается обширный некроз стенок аппендикса, а его цвет становится черно-зеленым. Клиническая картина напоминает флегмонозный аппендицит, но интенсивность боли обычно меньше, поскольку многие нервные окончания в аппендиксе к этому времени отмирает. Пульс слабого наполнения, часто наблюдается озноб.
- Перфоративный. В стенке червеобразного отростка образуется прободное отверстие, что чревато попаданием гнойного содержимого в брюшную полость. Интенсивные боли спустя несколько часов ослабевают, но вскоре возобновляются, причем уже по всему животу. Отмечается жар, тошнота, но сам больной почти не предъявляет жалоб. Это объясняется эйфорией на фоне выраженной общей интоксикации. Мышцы живота напряжены и не принимают участия в дыхательных движениях.
Чем опасен аппендицит: осложнения
Отсутствие своевременной медицинской помощи может привести к перфорации (разрыву стенки) аппендикса и развитию опасных для жизни осложнений:
- перитонит (воспаление брюшины),
- гнойное воспаление тканей — абсцессы (поддиафрагмальные, межкишечные, забрюшинные, периапендикулярные, печеночные),
- пилефлебит (воспаление и тромбоз воротной вены),
- сепсис (распространение инфекции по всему организму).
Все перечисленные состояния сопровождаются тяжелой клинической картиной: невыносимая боль в животе, высокая температура, рвота, спутанное сознание. При отсутствии неотложной медицинской помощи наступает смерть.
Симптомы аппендицита
Для острого аппендицита характерно острое начало. Обычно симптомы появляются ночью или ранним утром, при этом клиническая картина разворачивается стремительно. Первый признак — появление разлитой тянущей боли в верхней части живота (эпигастральная область). По мере усиления болевые ощущения становятся резкими и пульсирующими, перемещаясь при этом в нижнюю правую часть живота. К общим симптомам «острого живота» относят (рис. 2):
- повышение температуры (обычно до 37,5 С о , но при осложненных формах отмечается повышение до 40 С о ),
- тошнота и рвота,
- сухость во рту,
- отсутствие аппетита,
- нарушения стула (возможны как запоры, так и диарея),
- учащенное сердцебиение,
- сероватый налет на языке,
- вздутие живота и метеоризм.
У аппендицита существует несколько специфических симптомов, которые позволяют отличить его от других заболеваний:
- симптом Бартомье-Михельсона – боль при пальпации слепой кишки усиливается, если пациент лежит на левом боку,
- симптом Воскресенского – врач кончиками пальцев делает быстрое и легкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения,
- симптом Долинова – усиление болевых ощущений в правой нижней части живота при его втягивании,
- симптом Волковича-Кохера – сначала боль возникает в верхней части живота, а спустя несколько часов перемещается в правую подвздошную область,
- симптом Крымова-Думбадзе – усиление болевых ощущений при пальпации пупочного кольца,
- симптом Раздольского (Менделя-Раздольского) – перкуссия брюшной стенки сопровождается усилением боли в правой подвздошной области,
- симптом Ситковского – возникновение или усиление болей в правой нижней части живота, если пациент лежит на левом боку,
- симптом Ровзинга – возникновение или усиление интенсивности болевых ощущений в правой нижней части живота при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки.
Рак аппендикса обычно не вызывает никаких симптомов, пока болезнь не перейдет в запущенную стадию. Большая опухоль может провоцировать вздутие живота. Боль может появиться, если рак перейдет на ткани брюшной полости.
Злокачественная опухоль может развиться и одновременно с острым аппендицитом. Обычно ее обнаруживают после удаления аппендикса. Рак также могут найти случайно при плановом осмотре или диагностических процедурах, нацеленных на выявление других патологий. Диагностика рака включает биопсию, УЗИ и МРТ.
Среди факторов риска для развития рака аппендикса:
- курение,
- наличие гастрита и некоторых других заболеваний ЖКТ,
- случаи рака аппендикса у родственников,
- возраст (риск развития рака увеличивается с годами).
С какой стороны болит?
Как правило, боли при аппендиците локализуются в нижней правой части живота, поскольку именно там находится аппендикс — между пупком и правой подвздошной костью (рис. 3).
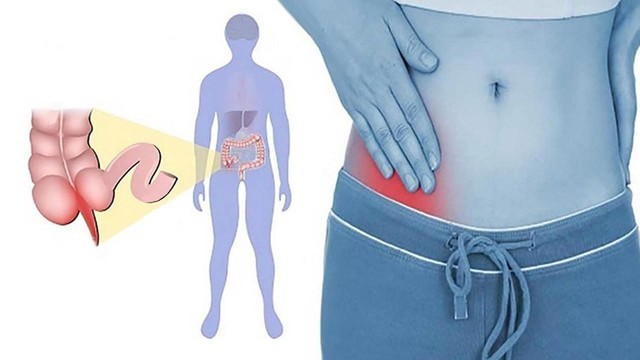
Рисунок 3. Боль при аппендиците обычно сильнее всего в месте воспаления — внизу живота с правой стороны. Источник: СС0 Public Domain
Однако в редких случаях боль отмечается с левой стороны. Причин у этого феномена сразу несколько:
- Излишняя подвижность ободочной кишки.
- Иррадиация. Аппендицит известен тем, что при надавливании на живот боль может отдавать в любую часть живота (в том числе – влево).
- Зеркальное расположение внутренних органов (то есть органы, которые в норме должны находиться справа, располагаются с левой стороны, и наоборот).
Характер боли
В начале боль при аппендиците может быть разлитая, тянущая. Позднее, по мере развития болезни, она становится резкой и пульсирующей. В редких случаях боль появляется внезапно, одновременно с приступами не приносящей облегчения рвоты и скачками температуры.
Как отличить от других заболеваний?
Боль, возникшая из-за воспаления аппендикса, обычно становится сильнее во время кашля и чихания, при движении и дыхании. Существует также характерное для аппендицита явление, которое получило название «симптом Образцова» — усиление болевых ощущений, когда больной в положении стоя поднимает правую ногу.
Характерная особенность аппендицита, позволяющая отличить его от других заболеваний брюшной полости – боль стихает, если принять позу лежа на боку с подтянутыми к животу коленями.
Диагностика
Диагностические мероприятия начинаются с пальпации. При надавливании на живот справа и резком убирании руки боль усиливается – это называют симптомом Щеткина-Блюмберга.
- Анализ крови (о наличии аппендицита говорит повышенное содержание лейкоцитов и незрелых нейтрофилов).
- Анализ мочи (проводят, чтобы убедиться, что причина боли — не заболевание мочевыделительной системы).
- Ультразвуковое исследование брюшной полости.
- Компьютерная томография.
- Рентгенография.
В сомнительных случаях врач может назначить диагностическую лапароскопию: через надрез в брюшной стенке вводится эндоскоп, при помощи которого производится прямой осмотр аппендикса. Эту процедуру относят к диагностическим операциям, но точность исследования стремится к 100%.
Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112.
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса.
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
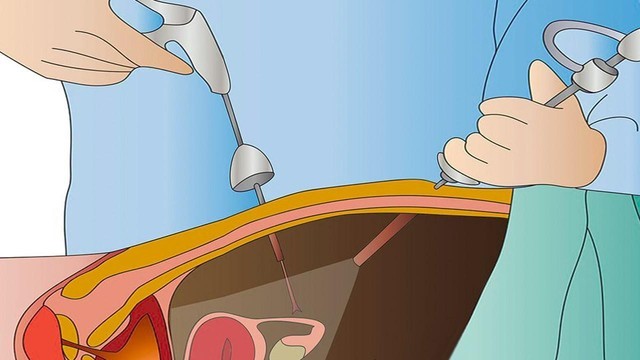
Рисунок 4. Лапароскопическое удаление аппендикса травмирует ткани в наименьшей степени. Источник: СС0 Public Domain
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным. В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию. Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
Профилактика
Чтобы снизить вероятность острого аппендицита, следует придерживаться следующих правил:
- включать в рацион достаточное количество клетчатки для профилактики запоров и гнилостных процессов в кишечнике,
- избегать бесконтрольного употребления антибиотиков, чтобы не допустить развития дисбактериоза,
- повышать иммунитет: вести активный образ жизни, избегать вредных привычек, регулярно принимать витаминные комплексы,
Раньше за рубежом практиковалась профилактическая аппендэктомия – американские врачи удаляли детям аппендиксы с таким же рвением, как советские врачи вырезали детям гланды при малейших признаках простуды. Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Заключение
Таким образом, для профилактики аппендицита важно употреблять достаточное количество клетчатки, повышать защитные силы организма и избегать вредных привычек. Как правило, воспаление червеобразного отростка развивается стремительно, поэтому при подозрении на аппендицит следует без промедления вызвать бригаду скорой помощи. При своевременном обращении к врачу прогноз благоприятный.
Аппендицит
Аппендицит – это воспаление червеобразного отростка слепой кишки. Слепая кишка расположена на границе тонкого и толстого отделов кишечника и находится в правой подвздошной области. От слепой кишки отходит отросток, который представляет собой полую трубку и имеет размеры 6−12 см и диаметр 6−8 мм и называется «аппендикс».
Аппендикс до недавнего времени считали бесполезным органом и даже предпринимались попытки массового удаления его грудным детям, чтобы в будущем он не мог доставить никаких проблем. Однако было замечено, что дети с удаленными аппендиксами отставали от своих сверстников в умственном и физическом развитии, а также были более подвержены инфекционным заболеваниям.
В аппендиксе созревают клетки, участвующие в иммунных реакциях, он выделяет антитела и служит хранилищем для полезных бактерий кишечника.
Но воспаленный аппендикс необходимо удалять.
Острый аппендицит − самое распространенное хирургическое заболевание. Из каждых 200 человек населения земли один заболевает острым аппендицитом. Женщины заболевают острым аппендицитом в 2−3 раза чаще мужчин. Исход острого аппендицита во многом зависит от своевременности обращения за медицинской помощью.

Причины заболевания
Наиболее частой причиной острого аппендицита является закупорка его просвета. Закупорка аппендикса может произойти каловыми камнями – фекалитами, инородными телами, глистами и др. Обычно закупоривается та часть отростка, которая прилежит к слепой кишке. А так как продуцирование слизи в аппендиксе продолжается, происходит повышение внутрипросветного давления и нарушение кровообращения в стенке червеобразного отростка. Из-за нарушения кровообращения слизистая оболочка аппендикса набухает и теряет устойчивость по отношению к микробам, которые всегда есть в просвете. Бактерии внедряются в стенку червеобразного отростка, и возникает воспаление. Когда воспаление охватывает всю толщу стенки отростка, в воспалительный процесс вовлекаются окружающие ткани. Распространяясь по брюшине, воспалительный процесс приобретает характер разлитого перитонита (воспаление брюшины). Вот почему так важна ранняя диагностика аппендицита исвоевременное удаление воспаленного червеобразного отростка.
Симптомы

Симптомы аппендицита зависят от формы и стадии заболевания, а также от его расположения в брюшной полости и наличия каких-либо осложнений.
Наиболее постоянным и обязательным симптомом острого аппендицита является боль. Именно с боли, как правило, и начинается заболевание. Классической картиной развития аппендицита служит появление боли в эпигастральной (верхние отделы живота) области и области пупка, которая по мере развития заболевания перемещается в правую подвздошную область (нижние отделы живота справа). Локализация болей соответствует месту расположения отростка, поэтому-то они могут ощущаться не только в правой подвздошной области, но и в области пупка, внизу живота, правом подреберье и правой поясничной области. При прогрессировании аппендицита боли утрачивают четкую локализацию, что говорит о распространении воспаления по брюшине и развитии перитонита.
Для острого аппендицита характерно внезапное появление болей и усиление их интенсивности по мере развития заболевания.
Тошнота, сопровождающаяся однократной рвотой, − один из симптомов острого аппендицита.
Задержка стула при остром аппендиците связана с парезом (нарушение перистальтики) кишечника.
Температура тела повышена незначительно в начальной стадии заболевания 37,2–37,6 градусов Цельсия. По мере прогрессирования аппендицита температура тела возрастает.
При поверхностной пальпации живота отмечается напряжение мышц передней брюшной стенки в месте расположения аппендикса, чаще всего в правой подвздошной области.
При глубокой пальпации можно определить симптом раздражения брюшины – симптом Щеткина – Блюмберга – резкое усиление болей при быстром убирании руки после медленного предварительного надавливания. Этот симптом связан с сотрясением воспаленной брюшины.
Перемена положения тела – переворот со спины на левый бок − приводит к усилению болей в правой нижней половине живота.
Есть еще несколько симптомов, характерных для острого аппендицита, наличие которых проверяет врач.
В зависимости от изменений, наблюдающихся в отростке, различают несколько форм аппендицита: катаральный, флегмонозный, гангренозный и перфоративный.
Катаральный (простой) аппендицит можно расценивать как первую стадию воспаления. Внешних изменений, заметных глазу, как правило, в отростке нет. Клиническая картина сопровождается умеренной болью, тошнотой и однократной рвотой. В анализе крови − умеренный лейкоцитоз (повышение количества лейкоцитов).
Флегмонозный аппендицит развивается, когда воспаление охватывает всю толщу отростка с образованием гноя, как в стенке аппендикса, так и в его просвете. Сопровождается интенсивными болями в правой подвздошной области, тошнотой, иногда рвотой. Появляются недомогание и слабость. Лейкоцитоз и СОЭ (скорость оседания эритроцитов) возрастают, появляются симптомы, свидетельствующие о местном перитоните.
Гангренозный аппендицит может развиваться как следующая стадия флегмонозного аппендицита, а может быть самостоятельной формой аппендицита при резком нарушении кровообращения в червеобразном отростке. При гангренозном аппендиците происходит омертвение участков стенки или всего отростка. Клиническая картина гангренозного аппендицита зачастую проявляется стиханием болей в правой подвздошной области, что связано с поражением нервного аппарата червеобразного отростка. Общее состояние больного тяжелое в результате выраженной интоксикации.
Перфоративный аппендицит является следствием гнойного расплавления стенки отростка при флегмонозном аппендиците или ее (стенки) омертвением при гангренозном.
Клинически это проявляется усилением болей в правой подвздошной области и быстрым распространением их по всему животу. Температура тела высокая, общее состояние крайне тяжелое, живот не принимает участия в акте дыхания – свидетельство разлитого перитонита.
Сравнительно редко встречаются хронические формы аппендицита. Различают резидуальный хронический аппендицит, первично-хронический и хронический рецидивирующий.
Диагноз резидуального хронического аппендицита можно поставить, если в прошлом у больного был приступ острого аппендицита, ликвидировавшийся самостоятельно.
Первично-хронический аппендицит развивается постепенно, без приступа острого аппендицита. Характеризуется незначительными болями в правой подвздошной области. Диагностика такой формы аппендицита затруднительна.
Для хронического рецидивирующего аппендицита свойственно периодическое появление симптомов, подобных первично-хроническому аппендициту.
Осложнения
К осложнениям острого аппендицита относят: инфильтраты и гнойники брюшной полости, разлитой перитонит, пилефлебит.
Аппендикулярный инфильтрат – конгломерат, состоящий из воспаленных петель кишечника и большого сальника и формирующегося вокруг червеобразного отростка. Аппендикулярный инфильтрат можно рассматривать как защитную реакцию организма, при которой он формирует стенки из собственных тканей вокруг аппендикса. Эти стенки и препятствуют дальнейшему распространению воспалительного процесса в брюшной полости.
Если силы организма недостаточно сильны, происходит не рассасывание аппендикулярного инфильтрата, а его нагноение, в результате чего образуется периаппендикулярный абсцесс. При этом гнойник может образоваться не только возле аппендикса, а в любом месте брюшной полости – между петлями кишечника, под печенью, в полости малого таза и других местах. При образовании гнойника в брюшной полости состояние больного резко ухудшается, повышается температура, а в крови выявляется высокий лейкоцитоз.
Грозным осложнением острого аппендицита является разлитой перитонит. Это происходит, когда гной не ограничен стенками из собственных тканей, как при абсцессе, а распространен по всей брюшине.
Пилефлебит –гнойное воспаление воротной вены. По воротной вене кровь от кишечника поступает в печень для очищения и обеззараживания. В результате гнойного воспаления воротной вены в печени развиваются абсцессы, а в крови начинают размножаться бактерии (сепсис). Летальность при таком осложнении крайне высока.
Диагностика
Диагноз острого аппендицита ставится на основании вышеописанных симптомов: боль в правой подвздошной области (может быть в верхних отделах живота и околопупочной области), тошнота, однократная рвота, повышение температуры тела (здесь важна разность температур больше одного градуса в прямой кишке и подмышечной области), болезненность при пальпации в правой подвздошной области, лейкоцитоз крови (увеличение количества лейкоцитов), увеличение СОЭ, наличие симптомов раздражения брюшины вместе расположения аппендикса.
При затруднениях в постановке диагноза прибегают к помощи лапароскопии. Это исследование органов брюшной полости специальным оптическим прибором, введенным в живот через прокол.
Нередко постановка диагноза острого аппендицита представляет определенные трудности, что связано с нетипичным расположением червеобразного отростка и степенью воспаления в нем. Острый аппендицит приходится отличать от других заболеваний живота, органов грудной полости и забрюшинного пространства. При подозрении на аппендицит у больного нужно помнить о таких заболеваниях, как перфоративная язва желудка и двенадцатиперстной кишки, острый холецистит, острый панкреатит, воспаление придатков матки и нарушенная внематочная беременность, почечная колика, дизентерия и гастроэнтерит, плеврит и инфаркт миокарда. Равно, как и при подозрении на эти заболевания, в уме нужно всегда держать острый аппендицит, ибо он может давать клиническую картину любого перечисленного выше заболевания.
Острый аппендицит у детей характеризуется бурным течением и напоминает гастроэнтерит и дизентерию, что затрудняет диагностику и увеличивает число перфоративных форм аппендицита.
У пожилых же людей наоборот, острый аппендицит протекает в стертой форме со слабой клинической картиной, поэтому такие больные поступают в хирургические стационары в поздние сроки.
Лечение

Лечение острого аппендицита хирургическое. При отсутствии осложнений оно заключается в аппендэктомии (удаление аппендикса), выполненной в экстренном порядке. Для аппендэктомии используют местное обезболивание. Общее обезболивание выполняется у детей, у людей с неуравновешенной психикой, а также при неуверенности в диагнозе, когда может потребоваться расширение доступа. При обычной полостной технике выполняется разрез в правой подвздошной области длиной 4–8 см.
При лапароскопической аппендэктомии удаление червеобразного отростка выполняется через проколы на передней брюшной стенке. Данная техника малотравматична и высококосметична. Однако при наличии осложнений и деструктивных формах аппендицита не применяется.
Тактика при лечении осложненных форм острого аппендицита зависит от характера осложнения.
При аппендикулярном инфильтрате, склонном к рассасыванию, операция в экстренном порядке не делается. Больной лечится консервативно с помощью антибиотиков и физиотерапии. После рассасывания инфильтрата через 2−3 месяца выполняется аппендэктомия (удаление червеобразного отростка) в плановом порядке, так как возможен рецидив заболевания.
При развитии гнойников в брюшной полости необходимо их вскрытие и дренирование с назначением антибактериальной терапии.
Тактика лечения гнойного перитонита, причиной которого явился аппендицит, проводится по общим правилам лечения перитонита: устранение источника перитонита, тщательный туалет брюшной полости, дренирование брюшной полости с последующим ее промыванием, воздействие на общее состояние больного.
Рекомендации
При возникновении болей в животе незамедлительно обращайтесь за медицинской помощью. Если боли возникли в ночное время или выходные дни, вызывайте скорую помощь. Не принимайте никаких обезболивающих кроме но-шпы, так как это может стереть клиническую картину острого заболевания, что приводит к поздней диагностике и возникновению осложнений.
Помните, чем раньше вы обратитесь к специалисту, тем меньше риск возникновения осложнений. При своевременном обращении оперативное пособие ограничивается только аппендэктомией (удаление аппендикса).
Если у Вас есть выбор, то обращайтесь в то лечебное учреждение, в котором есть возможность выполнить лапароскопическую аппендэктомию. Но даже если в клинике нет оборудования для проведения лапароскопических операций, опытный хирург может выполнить аппендэктомию из небольшого разреза (3–4 см) с последующим наложением косметического внутрикожного шва.
Бывает, что при наличии клинической картины острого аппендицита, заходя в живот, хирург видит неизмененный аппендикс. В таких случаях он должен проверить всю брюшную полость, выявить причину заболевания и ликвидировать ее. Именно поэтому и нужен опытный высококвалифицированный хирург.
Аппендицит, его формы, признаки, лечение
Аппендицитом называют воспалительный процесс отростка кишечника (аппендикса). Заболевание приводит к серьезным осложнениям в случае неоказания медпомощи. Лечение — исключительно оперативное вмешательство, так как медикаменты абсолютно не эффективны в силу особенностей анатомического расположения аппендикса.
Аппендицит может появиться у любого человека, независимо от пола и возраста. Предрасполагающие факторы — наличие инфекций в организме, травмы живота, застой каловых масс, попадание плохо переваренных остатков пищи в просвет отростка.
Главный признак аппендицита — боль в животе, но есть и другие, указывающие на данное заболевание. У детей и беременных симптоматика атипична, требует уточнения.
Различают острую и хроническую формы аппендицита, для каждой характерны свои особенности.
Острый процесс, виды, симптоматика
Для данного процесса характерно внезапное острое начало, без предшествующих симптомов.
Этапы развития:
- катаральный (воспаляется только слизистая оболочка отростка);
- поверхностный (затрагивает внутреннюю оболочку);
- флегмонозный (касается всех слоев с образованием язв);
- гангренозный (все стенки аппендикса подвергаются некрозу и разрыву тканей, проникновению гнилостного содержимого в брюшную полость).
Симптомы
- Резкая боль в подвздошной области
- Тошнота, рвота без облегчения
- Лихорадка
- Напряжение мышц живота
- Диспепсия
- Вздутие и задержка газов
- Боли при мочеиспускании
Боль неожиданная сильная, вначале может быть в верхней части живота, со временем перемещается в нижнюю часть (подвздошную), интенсивность может быть слабая, затем нарастает до нестерпимой, усиливается при чихании, кашле, физнагрузке. Из-за различных анатомических особенностей людей не у всех червеобразный отросток находится справа, поэтому и боль соответственно может быть слева, в околопупочной области. Утихание боли после усиления может быть плохим симптомом и говорить о разрыве аппендикса.
Высокая температура тела может свидетельствовать о прогрессировании воспаления.
Напряжение мышц брюшины в начале болезни может быть незначительным, затем нарастает и живот становиться «доскообразным».
Тошнота и рвота зачастую сопровождают заболевание, но отличительной чертой является то, что освобождение желудка не приносит облегчения и сосуществует вместе с болевым синдромом.
Диспепсические расстройства обычно предшествуют началу заболевания и могут способствовать постановке неправильного диагноза. Затем начинается задержка выделения газов и каловых масс. Язык больных обложен белым налетом, сначала он влажный, после разрыва аппендикса – становиться сухим, из-за интоксикации пациенты отказываются от приема пищи или употребляют ее в малых количествах.
Чтобы дифференцировать аппендицит от других болезней существуют некоторые признаки, которые помогут безошибочно определить данный патологический процесс:
- если пальцами надавить на живот, а затем резко отпустить, то такое сотрясение принесет резкую боль – это характерно только для аппендицита;
- поворот на левую сторону способствует усилению боли из-за растяжения мышц в области отростка;
- лежа на спине поднять правую ногу и надавить на подвздошную область — это вызовет резкую боль;
- можно повращать правое бедро в разные стороны, при аппендиците боль усилится.
Хронический аппендицит
Это неостро и длительно протекающий процесс, происходит в случае отсутствия оперативного лечения или частичного удаления аппендикса, вследствие зарастания просвета отростка или сращения его с близлежащими тканями. Для него характерны периоды обострения и ремиссии. При обострении беспокоят те же симптомы, что при остром аппендиците.
Боль может быть не интенсивна, отдавать в пах, поясницу, прямую кишку, продолжительна. Диарея время от времени. Лихорадка чаще в вечернее время. Обращаемость больных и выявляемость болезни в период обострения. Лечение оперативное, если нет угрозы жизни, возможна антибиотикотерапия. Состояние пациента в данном случае требует наблюдения и регулярного медобследования.
Причины возникновения аппендицита, а также формы и симптомы этого заболевания
Аппендицит — это заболевание, проявляющееся в виде воспалительного процесса, который локализуется в придатке слепой кишки — в аппендиксе. Эта болезнь имеет широкое распространение в России. Аппендицит — одно из самых часто встречаемых заболеваний брюшной полости. Единственным решением этой проблемы является хирургическое вмешательство. Запущенная форма болезни опасна угрозой разрыва аппендикса, который может послужить причиной смерти больного. Какие причины возникновения аппендицита?
Что такое аппендицит
Аппендицит лечится только хирургическим путем
Аппендицит — одно из тех заболеваний, наиболее распространенным способом борьбы с которым является хирургическая операция. Удаление воспаленного отростка слепой кишки — единственный способ избавиться от аппендицита, а также избежать возможных осложнений этого заболевания. Именно по причине необходимости хирургического вмешательства, несмотря на простоту операции, болезнь считается одной из самых неприятных.
От аппендицита никто не защищен. Он может случиться как у взрослых, так и у детей — и женщины, и мужчины в одинаковой степени подвержены опасности этого заболевания. Аппендицит в острой форме может появиться внезапно: возможных причин для его образования немало, а среди них можно выделить те, которые встречаются наиболее часто.
Чтобы разобраться с тем, какие именно факторы служат причиной развития аппендицита, следует иметь представление о том, что такое аппендикс и какими функциями он обладает. Этот отросток имеет небольшие размеры — может достигать до десяти сантиметров в длину. Он представляет собой что-то вроде границы, которая отделяет толстый отдел кишечника от тонкого. Аппендикс играет большую, но не жизненно важную роль в формировании иммунитета кишечника: сам отросток состоит из лимфоидной ткани и является надежным хранилищем для полезных бактерий.
По причине того, что аппендикс в нормальном состоянии защищен от попаданий пищи с кишечника, в нем сохраняется оригинальная микрофлора толстого кишечника. Поэтому люди, перенесшие заболевания брюшной полости, терапия которых заключалась в приеме антибиотиков, благодаря аппендиксу быстрее восстанавливают полезную микрофлору кишечника.
Несмотря на то, что придаток слепой кишки имеет достаточно значимую роль, развитие медицины позволяет людям с удаленным аппендиксом, при необходимости компенсировать функции отростка при помощи специальных лекарственных средств. Поэтому аппендикс не имеет большой жизненной важности для человеческого организма, что позволяет лечить его единственным доступным путем — хирургическим.
Воспаление аппендикса, выполняющего защитные функции иммунитета, называется аппендицитом. Единственным способом лечения этого заболевания является хирургическая операция, в процессе которой отросток удаляется.
Причины развития патологии
Причин возникновения аппендицита существует несколько
Хотя аппендицит — заболевание, достаточно легко поддающееся лечению, точной причины его возникновения в настоящее время неизвестно. Можно выделить несколько основных факторов, которые могут являться причиной развития аппендицита:
- механический
- сосудистый
- инфекционный
- иммунологический
- эндокринный
Каждый из этих факторов необходимо рассмотреть в отдельности.
Механический фактор
Проявляется в виде закупорки отростка, по причине которой и начинается развитие аппендицита. Обтурация аппендикса приводит к тому, что микрофлора, которая в нем содержится, не может покинуть отросток, в результате чего развивается воспалительный процесс. Закупорка просвета аппендикса может быть спровоцирована:
- гельминтозами и другими паразитарными болезнями
- копролитами — каловыми камнями
- увеличением фолликул в кишечнике и непосредственно в аппендиксе
- инородные тела
Вследствие обтурации в отростке начинает скапливаться слизь. Когда он переполняется, его стенки, кровеносные и лимфатические узлы сдавливаются. Со временем происходит омертвение стенок — возникает аппендицит. Помимо омертвения стенок, процесс усугубляется тем, что в аппендиксе растет микробная флора, вызывающая гнойное воспаление.
В некоторых случаях процесс может усугубиться разрывом придатка, когда его содержимое попадает в брюшной полость и вызывает развитие перитонита — смертельно опасного состояния, которое требует немедленного оперативного вмешательства.
Верхняя часть отростка может сдавливаться в результате спайки в брюшной полости — состояния, которое возникает вследствие некоторых воспалительных патологий органов таза, протекающих в хронической форме:
Следует отметить, что несмотря на распространенное мнение, проглоченные инородные тела — косточки винограда, шелуха семян и глисты являются очень редкой причиной развития аппендицита. Еще реже причиной развития аппендицита является опухоль аппендикса.
Интересно, что на развитие заболевание влияет рацион человека. Следуя некоторым данным, люди, употребляющие много растительной клетчатки, в меньшей степени подвержены аппендициту. Связано это с тем, что растительная пища способствует улучшению перистальтики кишечника: это предупреждает развитие запоров и, следовательно, не дает образовываться каловым камням.
Механический фактор (обтурация) является причиной развития болезни, которая встречается чаще всего, но также не стоит забывать о других факторах, играющих достаточно весомую роль в возникновении аппендицита. Особенную опасность они представляют при одновременном возникновении нескольких из них.
Инфекционный фактор

У аппендицита — характерные симптомы
Есть мнение, что некоторые типы инфекции могут провоцировать развитие воспалительного процесса в аппендиксе. К этим патогенным микроорганизмам можно отнести амебиаз, тиф, туберкулез и т.д. В настоящее время специфического возбудителя аппендицита выявлено не было.
Сосудистый фактор
Тромбоз аппендикулярной артерии способен спровоцировать развитие болезни. В некоторых случаях специфический воспалительный процесс, который затрагивает стенки кровеносных сосудов, может послужить причиной образования васкулитов, которые также негативно влияют на аппендикс.
Эндокринные и иммунные факторы
Эти два фактора связаны друг с другом. Одной из основных функций аппендикса, является защитная функция, которая связана с иммунной системой организма в целом. Выполнением этой функции занимается специальная лимфоидная ткань, из которой состоит аппендикс. Поэтому фолликулы, размер которых растет при повышенной активности защитной системы организма с одной стороны, а также избыточное производство серотонина со стороны эндокринной системы, могут спровоцировать развитие аппендицита.
Среди причин, провоцирующих развитие аппендицита, следует выделить механическую, которая проявляется в обтурации аппендикса и возникновении последующего воспалительного процесса в нем. Другие причины случаются несколько реже, но при совместном их воздействии заболевание протекает с большей скоростью и возможными осложнениями.
Симптомы аппендицита
Без аппендикса можно жить!
Симптомы заболевания чаще всего зависят от различных факторов. Основную роль среди них играет возраст пациента. Также немаловажным является расположение аппендикса и различные осложнения аппендицита. Среди всех признаков, следует определить несколько характерных. Так, одним из таких признаков является боль в животе.
Болевой симптом в области живота — основной симптом аппендицита, протекающего в острой форме. В зависимости от того, где расположен аппендикс, меняется локализация болевого синдрома. На начальных стадиях болезни боль имеет тупой характер и отличается низкой интенсивностью. Место ее расположения — верхняя область живота. Боль не имеет какой-то конкретной локализации и пациенту трудно определить, в каком именно месте она расположена.
Спустя четыре-шесть часов, болевые ощущения из верхней области живота могут переместиться в правый бок. Такое перемещение является характерным симптомом заболевания, которое протекает в острой форме. Болевые ощущения в этом случае становятся более сильными и нередко заставляют пациента сгибать ноги и принимать определенное положение тела.
Через еще несколько часов к болям в области живота присоединяются головные боли, которые наблюдаются на фоне общей слабости организма. В некоторых случаях больные жалуются на боли в ногах, чаще всего — в правой. Это также может послужить признаком, который характерен для острого аппендицита.
Важно помнить, что больному, который страдает от симптомов, которые свойственны острому аппендициту, запрещено принимать обезболивающие. Это может негативно отразиться на диагностике патологии, а также поспособствовать развитию ее осложнений.
Дети, а также пожилые люди, не испытывают характерных для заболевания симптомов, а жалуются только на тупую боль в животе, которая не проходит в течение многих часов или нескольких дней. По этой причине, диагностика заболевания у этих групп населения являются более сложной. У женщин, при развитии аппендицита во время беременности, болевой симптом может напоминать боли при схватках, поэтому крайне важно при их возникновении немедленно вызвать врача.
Еще одним характерным признаком аппендицита является повышенная температура. В случае заболевания в острой форме, повышение температуры незначительно, но тем не менее значимо на фоне других симптомов, что позволяет отличить аппендицит от иных болезней органов брюшной полости. Возрастание температуры тела — обычный признак в случае аппендицита, который отсутствует лишь в особенно редких случаях.
Помимо болевого синдрома, а также повышения температуры, больной аппендицитом может испытывать тошноту. Чаще всего ощущения тошноты возникает на начальной стадии развития болезни — в первые часы после того, как появятся боли. Через некоторое время тошнота может замениться рвотой. При обычном течении болезни, рвота является однократной и, как правило, возникает при особенно высоком ощущении боли. Если рвота возникает чаще, то это может свидетельствовать об осложнениях заболевания.


