Пальпация и перкуссия
Пальпацию почек проводят бимануально, чаще всего, в положении больного на спине, реже — в положении на боку или стоя. Больной должен расслабить мышцы живота, дышать глубоко и ровно.
При пальпации в положении больного на спине его ноги следует несколько согнуть в коленных и тазобедренных суставах, что позволяет в большей степени расслабить мышцы брюшной стенки и облегчить исследование. При пальпации правой почки левую руку врач подкладывает под поясничную область ладонью кверху, а правую — ладонью вниз под рёберную дугу. Во время выдоха больного пальцы обеих рук сближаются за счёт давления, оказываемого правой рукой на область правого подреберья, и оттеснения мышц поясничной области левой рукой кпереди. При пальпации левой почки положение рук врача должно быть обратным вышеописанному.
При избыточном развитии у больного подкожно-жировой клетчатки пальпацию почек целесообразно проводить в положении больного на боку. При этом ногу больного на исследуемой стороне следует несколько согнуть в коленном и тазобедренном суставах. Положение рук врача аналогично таковому при пальпации почки в положении больного на спине.
При пальпации почек в положении больного стоя для расслабления брюшных мышц его следует немного наклонить вперёд.
Необходимо отметить, что у здорового человека почки обычно не пальпируются. У худых людей, особенно у женщин и детей, иногда удаётся пропальпировать нижний сегмент правой почки, в норме расположенной несколько ниже левой. Прощупать почку можно при её увеличении в результате пионефроза, гидронефроза или опухоли. При этом обычно удаётся определить характер поверхности (гладкая, неровная), консистенцию, подвижность и размеры почки.
Пальпация почек в норме безболезненна для пациента. Болезненность появляется при остром пиелонефрите [инфекция верхних мочевыводящих путей (ВМП)] или при выраженном нарушении оттока мочи из почки (обструкция мочевыводящих путей). Также, при этих состояниях на стороне поражения возникают болевые ощущения при поколачивании или глубокой пальпации поясничной области в рёберно-позвоночном углу, образованном нижним краем XII ребра и наружным краем длинных мышц спины — положительный симптом поколачивания.
Для выявления напряжения мышц на стороне поражения при остром пиелонефрите используют бимануальную пальпацию. В ходе бимануальной пальпации врач располагает руки особым образом:
∨ обращённая кверху левая ладонь должна находиться под правой поясничной областью, а большой палец левой руки — на правой боковой области живота;
∨ обращённая кверху правая ладонь, соответственно, — под левой поясничной областью, а большой палец правой руки — на левой боковой области живота.
Одновременно сближая пальцы рук, можно сравнить степень ригидности мышц — при выявлении повышенного напряжения мышц бимануальный симптом острого пиелонефрита считают положительным, что позволяет заподозрить наличие карбункула почки или паранефрального абсцесса.
Пропальпировать мочеточники обычно невозможно. Через влагалище у женщин и через прямую кишку у мужчин иногда удаётся прощупать конкременты, расположенные в нижней трети мочеточника, или утолщение последнего, возникающее при туберкулёзе.
Нормальный мочевой пузырь у взрослого не пальпируется и не перкутируется, если в нём нет, хотя бы, 150 мл мочи. В определении переполнения мочевого пузыря перкуссия — более точный метод, чем пальпация. Перкутировать начинают от уровня верхнего края лобкового симфиза и продолжают в краниальном направлении до изменения перкуторного звука от тупого к звонкому. Для определения степени инфильтративных изменений стенки детрузора, оценки распространённости опухоли мочевого пузыря и степени подвижности последнего можно применять бимануальную пальпацию, которая наиболее информативна при проведении её после общего обезболивания пациента. При этом указательный палец правой руки вводят во влагалище (у мужчин — в прямую кишку), левой рукой пальпируют мочевой пузырь через брюшную стенку над лобковым симфизом.
Пальцевое ректальное исследование простаты и семенных пузырьков обычно проводят указательным пальцем правой руки через прямую кишку. Исследование проводят в положении больного:
При введении пальца в прямую кишку оценивают тонус анального сфинктера, определяют наличие геморроидальных узлов, состояние стенки прямой кишки. При ощупывании простаты определяют размеры железы, её консистенцию, болезненность, характер поверхности, состояние окружающей клетчатки и срединной бороздки. В норме простата при пальпации безболезненная, имеет эластическую консистенцию, гладкую поверхность, чёткие контуры и срединную бороздку. Семенные пузырьки в норме, как правило, не определяются. При раке простаты в ней можно выявить плотные участки, при конкрементах простаты — крепитацию. При гиперплазии простаты обычно удаётся определить равномерное увеличение её размеров и сглаженность срединной бороздки. Для острого воспаления, помимо увеличения простаты в размерах, характерна резкая её болезненность, а при формировании абсцесса можно определить флюктуацию.
При пальпации полового члена могут быть обнаружены локальные уплотнения кавернозных тел, связанные с воспалением (кавернит) или пластической индурацией белочной оболочки (фасции Бека) при болезни Пейрони. Пальпацию мочеиспускательного канала у мужчин проводят по нижней поверхности полового члена, у женщин — через наружную стенку влагалища. В норме мочеиспускательный канал равномерно гладкий, без каких-либо уплотнений (наличие последних свидетельствует о воспалительном процессе в железах мочеиспускательного канала или рубцовых изменениях её стенки).
Пальпацию органов мошонки проводят обеими руками в положении больного лёжа или стоя (исследование следует выполнять в тёплом помещении).
Справа и слева последовательно устанавливают наличие яичек, размеры и консистенцию каждого, определяют состояние придатков яичек и элементов семенного канатика. Возможно отсутствие одного или обоих яичек в мошонке (крипторхизм, кастрация), недоразвитие или атрофия одного (чаще) или обоих (реже) яичек после перенесённого в детстве эпидемического паротита, увеличение яичка, образующего с придатком единый бугристый плотный конгломерат (опухоль). При бимануальной пальпации можно установить уплотнение головки придатка яичка (хронический эпидидимит), бугристое уплотнение придатка, спаянного с яичком, сопровождающееся чёткообразным утолщением семявыносящего протока (туберкулёзный эпидидимит).
При пальпации семенного канатика обращают внимание на состояние одного из его компонентов — венозных стволов, так как расширение их указывает на нарушение оттока по гроздевидному сплетению (идиопатическое или симптоматическое варикоцеле). Симптоматическое варикоцеле, не исчезающее в положении пациента лёжа, возникает при опухоли почки или при метастазах в забрюшинных лимфатических узлах, сдавливающих яичковую или нижнюю полую вену. Для обнаружения пахово-мошоночной грыжи через кожу мошонки проводят кончик указательного пальца правой руки к наружному кольцу пахового канала (справа или слева), при этом пациента просят покашлять.
При резко возникшей острой боли в яичке и (или) в придатке, сопровождающейся отёком последнего, необходимо проведение дифференциальной диагностики между острым орхиэпидидимитом и перекрутом яичка. Для перекрута яичка характерно высокое и поперечное расположение его, придаток иногда пальпируется кпереди от яичка, поднятие мошонки кверху не уменьшает степени выраженности болевых ощущений (отрицательный симптом Прена). При орхиэпидидимите приподнимание органов мошонки, как правило, уменьшает степень выраженности болевых ощущений (положительный симптом Прена).
Как правильно проводить аускультацию сердца
Детальное изучение функций человеческого организма невозможно без применения дополнительных устройств. Аускультация – базовый метод объективного обследования пациента, который подразумевает активное выслушивание дыхания, перистальтики желудочно-кишечного тракта. Однако наиболее ценной считается аускультация сердца: оценка ритмичности, силы тонов, наличия патологических шумов. Для усиления звука применяют специальные мембранные инструменты – фонендо- и стетофонендоскоп.
Для чего прослушивают сердце
Исследование звуков кровообращения (гемодинамики) – быстрая и технически несложная процедура, которая помогает получить огромное количество информации о работе сердечных структур.
Выслушивание тонов – главная, но не единственная цель аускультации. В ходе контакта с пациентом врач оценивает частоту сердечных сокращений, ритмичность, тембр, патологические шумы.
Методику прослушивания используют для исследования таких изменений:
- гипертрофия желудочков;
- миокардит;
- ишемическая болезнь (ИБС);
- пороки сердца;
- миокардит;
- аритмия;
- перикардит.
Методику аускультации применяют и для взрослых, и в педиатрической практике. Доступный и абсолютно безопасный метод помогает при первичном осмотре заподозрить отклонения и своевременно направить ребенка на детальное обследование.
Кроме того, с помощью аускультации оценивают состояние плода, что актуально на ранних сроках беременности без риска для ребенка и матери. В дальнейшем кардиоваскулярная система новорожденного – новый объект «прослушивания» сердца и легких.
Как правильно аускультировать
Аускультацию проводят по строгому алгоритму, в ходе которого доктор работает с определенными участками грудной клетки, изучая звуки в каждой точке. Последовательность оценки кардиальных тонов обусловлена патофизиологическими механизмами основных заболеваний и частотой распространения патологий. Существуют установленные точки выслушивания клапанов сердца – места на передней стенке груди, куда доктор прикладывает стетоскоп (см. фото 1).
Выделяют четыре основных и две дополнительные точки аускультации сердца, которые определяют порядок процедуры:
- Первая точка – верхушка (зона сердечного толчка, который определяют пальпаторно), в области крепления пятого ребра, несколько левее от грудины. Участок соответствует проекции митрального (двухстворчатого) клапана на переднюю стенку.
- Вторая – область между вторым и третьим ребром справа от грудины, в которой исследуют деятельность клапана устья аорты.
- Третья – участок второго межреберья слева, где проводится звук функционирования клапана легочного ствола (сосуд, отвечающий за доставку крови от правого желудочка к легким).
- Четвертая – точка крепления мечевидного отростка к грудине, что соответствует проекции трикуспидального клапана.
Прикрепление четвертого ребра слева от грудины лежит под пятой точкой (выслушивание работы двустворчатого клапана). Шестая (дополнительная) – Боткина-Эрба, где оценивают функциональное состояние аортального клапана (третье межреберье слева от грудины).
Фото 1:

Фото 1 – Варианты выслушивания работы клапанов:
- в положении пациента сидя (или стоя);
- лежа на левом или правом боку;
- глубоко вдыхая;
- после незначительных физических упражнений.
Расшифровка результатов
Результаты аускультации сердца у здорового и больного человека существенно отличаются. При не нарушенной деятельности клапанов врач слышит «мелодию», которая состоит из чередующихся отрывистых звуков. Строгая последовательность напряжения и расслабления миокарда называется сердечным циклом.
Физиология понятия состоит из трех стадий:
- Систола предсердий. Первый этап длится не более 0,1 секунды, во время которого происходит напряжение мышечной ткани камеры сердца.
- Систола желудочков. Длительность – 0,33 секунды. На пике сокращения миокарда камера приобретает форму шара и ударяется о стенку груди. В этот момент фиксируется верхушечный толчок. Кровь выгоняется из полостей в сосуды, после чего начинается диастола и волокна миокарда желудочка расслабляются.
- Последняя фаза – релаксация мышечной ткани для последующего приема крови.
Вышеописанные звуки называются тонами. Их два: первый и второй. Каждый имеет акустические параметры, которые обусловлены особенностями гемодинамики (кровообращения). Возникновение звука сердечного тона определяется скоростью работы миокарда, степенью наполнения желудочков кровью и функциональным состоянием клапанов. Первый тон – характеризует систолическую фазу (изгнание жидкости из полостей), второй – диастолу (расслабление миокарда и поступление крови). Сердечный ритм отличается высокой степенью синхронизации: правая и левая половины слаженно взаимодействуют друг с другом. Поэтому врач слышит только первые два тона – это норма. Кроме первых двух, существуют дополнительные звуковые элементы – третий и четвертый тоны, слышимость которых свидетельствует о патологии у взрослого человека в зависимости от точек выслушивания сердца, где определяется нарушение. Третий формируется к концу наполнения желудочков, почти сразу же после окончания второго. Выделяют несколько причин его образования:
- ухудшение сократительной способности мышцы;
- острый инфаркт миокарда;
- стенокардия;
- гипертрофия предсердий;
- неврозы сердца;
- рубцовые органические изменения тканей.
Четвертый патологический тон формируется непосредственно перед первым, и у здоровых людей его крайне трудно услышать. Он описан как тихий и низкочастотный (20 Гц). Наблюдают при:
- снижении сократительной функции миокарда;
- инфаркте;
- гипертрофии;
- гипертонической болезни.
Звуки, образующиеся при передвижении крови сквозь суженный просвет сосудов, называются сердечными шумами. В норме шум не возникает и слышат его только при патологии клапанов или различных дефектах перегородок. Существуют органические и функциональные шумы. Первые сопряжены со структурными пороками клапанов и сужением сосудов, а вторые – с возрастными изменениями анатомии, что необходимо учитывать при аускультации сердца у детей. Ребенка с такими шумами считают клинически здоровым.
Характерные результаты аускультации сердца в норме (у взрослого человека): тоны ясные, звучные, ритмичные, нет патологических шумов.
Картина аускультации при разных болезнях сердца
Кардиоваскулярные патологии в большинстве случаев сопровождаются нарушением внутрисердечной гемодинамики, что определяется при аускультативном обследовании. Возникновение изменений обусловлены реорганизацией (перестройкой) миокарда, заменой структуры стенок сосудов.
Наиболее характерный признак при аускультации гипертоника – акцент (усиление) второго тона над аортой, что обусловлено значительным повышением напряжения в левом желудочке. При перкуссии у подобного пациента обнаруживают расширение границ сердечной тупости. На начальных стадиях болезни врач слышит усиление первого тона в локации верхушки.
Пороки сердца – совокупность патологий, которые обусловлены поражением структурного аппарата клапана. При органических нарушениях наблюдают отклонения акустических параметров звука. Сила тона меняется на фоне бурного эмоционального потрясения, где выброс большого количества адреналина. Нередко при пороках врачи выслушивают специфические признаки:
- слабость двустворчатого клапана – исчезновение первого тона, сильный систолический шум в зоне верхушки сердца – стандартный аускультативный набор для подобной патологии;
- стеноз двустворчатого клапана – первый тон с хлопающим характером, второй раздваивается. Частично проявляется третий тон в этом;
- слабость аортального – шум в шестом месте выслушивания клапанов сердца, ослабление всех тонов;
- стеноз клапана аорты – ослабление тона, на фоне которого появляется сильный систолический шум в области второго межреберья справа.
При физикальном осмотре пациента с аритмией доктор выслушивает беспорядочные и хаотичные тоны разной громкости, которые не всегда соответствуют сердцебиению. Чаще врач наблюдает систолический и диастолический шум, возможен ритм перепела. Точки прослушивания клапанов сердца при фибрилляции дополняют аускультацией сосудов шеи для определения обратного заброса крови (регургитации).
Более эффективный клинический инструмент в такой ситуации – ЭКГ с заключением функционального диагноста.
Дополнительные методы объективного обследования: пальпация и перкуссия
Первичный прием пациента не ограничивается выслушиванием сердечных тонов. Для более детальной диагностики используют методы пальпации и перкуссии, которые не требуют дополнительных приспособлений.
Пальпация (прощупывание) – способ определения болезненности наружных и глубоких структур, локализации и изменения размеров органов. Методика выполнения подразумевает поверхностное выявление подкожных образований или «погружение» пальцев врача в мягкие ткани. Способ наиболее информативный в исследовании органов брюшной полости.
В кардиологии пальпацию применяют для оценки грудной клетки и сердечного (верхушечного) толчка.
При деформациях в области сердца пальпируются:
- «Кардиальный горб» – выпячивание грудной клетки, вызванное длительным прогрессирующим заболеванием. Развитие деформации связано с податливостью костной ткани в детском возрасте под воздействием увеличенной полости сердца.
- У взрослых возникновение патологических изменений обусловлено развитием экссудативного перикардита (накопление жидкости в околосердечной сумке) – проявляется сглаженностью или выпячиванием межреберных промежутков.
- При аневризме восходящего отдела аорты у больных определяют видимое патологическое пульсирование в области рукоятки (верхней части) грудины. При пальпации фиксируют мягкое, эластическое образование, движения которого совпадают с пульсацией сонных или лучевых артерий.
Сердечный (верхушечный) толчок – проекция сокращения миокарда на переднюю грудную стенку в области наибольшего соприкосновения. Диагностирует врач, прикладывая ладони в область сердца (слева от грудины в четвертое-пятое межреберье), после приблизительного определения – локализирует с помощью конечных фаланг указательного и среднего пальцев.
У пациентов со средним весом без сопутствующей патологии фиксируется в форме ограниченной (площадью до 2 см 2 ) пульсации в области 5 межреберья слева на 1,5-2 см внутри от среднеключичной линии.
Ориентация: у мужчин четвертое межреберье находится на уровне соска, у женщин – под ним.
Смещения границ возникают при расширении полостей правого или левого желудочка. Изменения площади:
- разлитой (более 2 см 2 ) – при высоком стоянии диафрагмы (у беременных, больных с патологией печени, асцитом), кардиомегалией, сморщиванием легких;
- ограниченный – при неплотном прилегании органа к грудной клетке: гидро- или гемоперикард, эмфизема легких, пневмоторакс.
В некоторых случаях диагностируют «отрицательный сердечный толчок», что проявляется втягиванием грудной клетки на высоте пульсации периферических артерий. Феномен объясняется ограниченным верхушечным толчком, который локализируется в области ребра: при небольшом выпячивании кости происходит относительное втягивание соседнего участка.
Перкуссия – метод объективного обследования пациента для определения размещения органа (топографическая) и изменения структуры (сравнительная): чем плотнее ткань, тем более «тупой» звук. Врач легко поколачивает пальцем по грудной клетке: непосредственно или с использованием пальца-плессиметра (проводника для усиления звука). В кардиологии метод применяют для косвенной оценки размеров органа через участки «тупости»:
- абсолютной – область плотного прилегания органа к грудной клетке, для определения используют тихую перкуссию (без плессиметра);
- относительной (чаще применяют в практике) – проекция на грудную стенку передней поверхности органа.
Топография границ у пациента без патологий кардиоваскулярной системы: верхняя – на уровне 3 ребра слева от грудины, правая – по правому краю кости, левая – на 0,5 см кнаружи от среднеключичной линии (в 5 межреберье).
Варианты и причины смещения границ представлены в таблице:
- расширение (дилатация) левого предсердия, правого желудочка;
- экссудативный перикардит;
- смещение диафрагмы кверху (беременность, патологии органов брюшной полости)
- гипертрофия левых отделов;
- правосторонний пневмоторакс, плеврит
- дилатация правого предсердия или желудочка;
- левосторонний пневмоторакс, плеврит;
- сморщивание правого легкого
Общее уменьшение площади органа наблюдают при эмфиземе – раздутые воздухом легкие не «пропускают» перкуторный звук к сердцу, от чего границы смещаются кнутри.
Кроме того, определяют ширину сосудистого пучка на уровне второго межреберья (справа и слева) с помощью тихой перкуссии. Небольшое приглушение звука на 0,5 см кнаружи от краев грудины обозначают как поперечник сердца (нормальные значения 4,5-5 см). Смещение левой границы говорит о патологии легочной артерии, правой – аорты.
Выводы
Аускультация – способ исследования деятельности сердца, который выявляет патологию сердечно-сосудистой системы еще на ранних этапах развития и помогает получить информацию для выбора дальнейшей тактики терапии. Среди преимуществ выделяют быстрый осмотр (врачу требуется несколько минут) и отсутствие дорогого инвентаря. К минусам причисляют только фактор человеческой субъективности.
Для подготовки материала использовались следующие источники информации.
Осмотр и пальпация области сердца
Осмотробласти сердца проводится с цельюопределения формы грудной клетки в прекардиальной области, выявления расширенных венозных сосудов, физиологических и патологических пульсаций сердца и крупных сосудов. Пальпацияуточняет информацию, полученную при осмотре области сердца, а также позволяет получить дополнительные данные: определить свойства верхушечного толчка, уточнить генез патологических пульсаций в прекардиальной области выявить симптом кошачьего мурлыканья, шум трения перикарда.
Исследование проводится в прямом и проходящем свете, в теплом помещении, обычно в вертикальном положении больного, при необходимости – в горизонтальном, в положении на левом или правом боку, наклоне туловища вперед или назад.
Форма грудной клеткив области сердца может быть изменена при дисплазии соединительной ткани (килевидная, воронкообразная и ладьевидная, кифосколиотическая деформация грудной клетки).
При патологии сердца в прекардиальной области у больных с дилатацией полостей сердца, развившейся в раннем детском возрасте (чаще при врожденных пороках сердца и крупных сосудов) может сформироваться выпячивание (сердечный горб).Диффузное выпячивание передней грудной стенки в области сердца может иметь место при выпотном перикардите, (преимущественно у детей, подростков и молодых людей с эластичной грудной клеткой), при этом отмечается расширение и, иногда, выпячивание межреберных промежутков. .
Ограниченное пульсирующее выпячивания грудной стенки может наблюдаться при аневризме аорты и легочной артерии. Выпячивания, обусловленные аневризмой корня и восходящего отдела аорты выявляется в области рукоятки грудины, на уровне 2–3 ребра и 2 межреберья справа, реже, слева от грудины, основного ствола легочной артерии – на уровне 2–3 межреберья слева от грудины.
Выпячивание в правом подреберье и эпигастральной области может иметь место при значительном увеличении размеров печени, в том числе и при застойной гепатомегалии, в эпигастральной области – при большом выпотном перикардите.
Уплощение груднойклетки в области сердца характерно для первичной деформации грудины (воронкообразная и ладьевидная деформация грудной клетки), может наблюдаться также при грубом левостороннем плеврофиброзе и, реже, сдавливающем перикардите.
В норме кожные веныпередней поверхности грудной клетки не видны или видны слабо. Иногда у здоровых людей выявляется относительно четкий рисунок расширенных вен, что не имеет диагностического значения. Значительное расширение и извилистость кожных вен (особенно в области рукоятки грудины) наблюдается при нарушении венозного оттока в системе верхней и нижней полых вен при их обтурации и сдавлении (тромбоз полых вен, аневризма аорты, опухоль средостения), а также при выраженной дилатации правых камер сердца (недостаточность трехстворчатого клапана) и констриктивном перикардите.
Большое диагностическое значение имеет выявление физиологической и патологической пульсации артерий и веншеи, надключичной и подключичной области, магистральных сосудов(аорты и легочной артерии), верхушки сердца, правого желудочка и печени. Это видимая пульсация сосудов шеи, передней грудной и брюшной стенок, обусловленные пульсовой волной и ударами сокращающегося сердца, синхронизированные с фазами сердечного цикла.
К физиологическойотносится пульсация неизмененных сонных артерий, верхушечного и сердечного толчка, а также эпигастральная пульсация, обусловленная сокращениями нормального правого желудочка, аорты и печени. К патологической –пульсация, которая возникает при расширении крупных сосудов и камер сердца (аневризма аорты и легочной артерии, дилатация желудочков, постинфарктная аневризма передней стенки левого желудочка) и венозном застое в печени.
Верхушечный толчок –это колебания ограниченного участка передней грудной стенки в области верхушки сердца, обусловленные Ударами верхушки левого желудочка о грудную стенку. Во время систолы сердце поворачивается вправо, верхушка левого желудочка приподнимается, продвигается вперед, наталкивается на грудную стенку, которая при этом выпячивается вперед (систолическое выпячивание передней грудной стенки).Во время диастолы желудочков сердце возвращается в исходную позицию (пульсовая волна исчезает).
При осмотре и пальпации верхушечного толчкавыясняются следующие его свойства:
связь с фазами сердечною цикла,
соотношение с левой границей сердца.
Локализация верхушечного толчказависит от типа телосложения, высоты стояния диафрагмы, массы тела, возраста, пола, положения сердца в грудной клетке, характера экстракардиальной и кардиальной патологии.
У здорового человека нормостенической конституции правильного телосложения с нормальной массой тела верхушечный толчок обычно располагается на уровне пятого межреберья на 1–1,5 см кнутри от левой срединно-ключичной линии.
Смещениеверхушечного толчка может выявляться у здоровых людей, при экстракардиальной и кардиальной патологии. Связано с изменением положения сердца в грудной клетке и, или с дилатацией сердечных камер.
Верхушечный толчок смещается влево и вверхпри высоком стоянии диафрагмы (горизонтальное положениесердца в грудной клетке у лиц гиперстенической конституции, с избыточной массой тела и большим количеством жира в брюшной полости, при беременности, асците, выраженной гепатоспленомегалии, парезе кишечника).
Смещение верхушечного толчка влевоимеет место при:
смещении сердца (средостения) влево в результате уменьшения объема левого легкого (цирроз и обтурационный ателектаз нижней доли, левосторонняя лобэктомия, пульмонэктомия, кистозная ги–поплазия нижней доли левого легкого, грубый левосторонний плеврофиброз), а также при правостороннем экссудативном плеврите, правостороннем пневмотораксе,
дилатации левого и правого желудочков сердца различного генеза,
Смещение верхушечного толчка вправо(медиальнее от левой срединно-ключичной линии более, чем на 1,5 см) при:
низком стоянии диафрагмы (у лиц астенической конституций с длинной и узкой грудной клеткой, пониженной массой тела, при истощении и кахексии, эмфиземе легких), что связано с вертикальным положениемсердца в грудной клетке,
смещении средостения (сердца) вправо (правосторонний плеврофиброз, цирроз и обтурационный ателектаз правого легкого, правосторонняя лобэктомия, пульмонэктомия, левосторонний экссудативный плеврит, левосторонний пневмоторакс),
выпотном перикардите (смещение верхушечного толчка медиально и вверх в 4 межреберье).
При декстрокардии (врожденная патология, при которой сердце располагается в правой половине грудной клетки) верхушечный толчок определяется на уровне 5 межреберья кнутри от правой срединно-ключичной линии.
Площадь верхушечного толчкаопределяется зоной пульсовых колебаний грудной стенки. Зависит от физиологических особенностей человека, характера патологии сердца, легких, плевры и средостения.
У здорового человека нормостенической конституции правильного телосложения с нормальной массой тела верхушечный толчок обычно выявляется на ограниченном участке, площадью примерно в 1,5 см 2 .
Уменьшение площадиверхушечного толчка наблюдается у лиц гиперстенической конституции с узкими межреберными промежутками, у спортсменов с хорошо развитой мускулатурой, при ожирении, что связано с увеличением толщины грудной стенки и снижением ее эластичности.При этом определяется как уменьшение площади толчка, так и снижение амплитуды его пульсаций (высоты).
У некоторых людей верхушечный толчок ни визуально, ни пальпаторно не определяется,что наблюдается при значительном увеличении толщины грудной стенкеи может быть в случае, если при сокращении желудочков удары верхушки сердца попадают на ребро.
В патологииверхушечный толчок исчезаетили существенноуменьшаетсяпри выпотном перикардите, пневмоперикарде, левостороннем экссудативном плеврите, эмфиземе легких, а также при острой сосудистой недостаточности (обморок, коллапс, шок) различного генеза.
Увеличение площади верхушечного толчканаблюдается у лиц астенической конституции с пониженной массой тела, у детей, подростков, молодых людей, что связано с уменьшением толщины грудной клетки, достаточно высокой ее эластичностью и наличием широких межреберных промежутков.
Площадь и высотаверхушечного толчка значительно увеличиваются при гиперкинетическом типе гемодинамики(конституциональная гиперсимпатикотония, физическое и психоэмоциональное напряжение).
Верхушечный толчок у здорового человека с тонкой грудной стенкой при гиперкинетическом типе гемодинамики может распространяться на два межреберья и более, быть частью пульсации, захватывающей большую площадь прекардиальной области (сердечный толчок),что обычно сопровождается увеличением его высоты без увеличения силы и резистентности
Увеличение площади верхушечного толчка при экстракардиальной патологии может быть связано с более плотным прижатием сердца к передней грудной стенке (опухоль средостения) и сморщиванием легочной ткани, непосредственно прилегающей к сердцу.
При заболеваниях сердца основной причиной увеличения площадиверхушечного толчка является гипертрофия и дилатация левого желудочка,возникающая при аортальных пороках сердца, выраженной митральной недостаточности, синдроме артериальной гипертензии, субаортальном мышечном стенозе, а также при изолированной дилатациилевого желудочка без выраженной его гипертрофии (острый инфаркт миокарда, постинфарктный кардиосклероз, диффузный миокардит, дилатационная кардиомиопатия).
Если расширение верхушечного толчка обусловлено гипертрофией левого желудочка, то оно сопровождается увеличением его высоты, силы и резистентности. При изолированной дилатации левого желудочка отмечается только увеличение площади верхушечного толчка без увеличения его силы и резистентности.
Высота верхушечного толчкаопределяется амплитудой колебанийпередней грудной стенки в области верхушки сердца, которая зависит от:
толщины и эластичности (податливость) грудной клетки,
типа гемодинамики (высокий толчок при гиперкинетическом типе. низкий – при гипокинетическом),
характера и тяжести нарушения гемодинамики при патологии сердца (компенсаторная гиперфункция сердца или выраженная мио–кардиальная недо.счаточность),
выраженное ги гипертрофии и дилачации левого желудочка.
Силаверхушечного толчка определяются силой, которую надо приложить, чтобы преодолеть систолическое выпячивание передней грудной стенки в области верхушки сердца, резистентность –сопротивлением, которое верхушечный толчок оказывает давлению пальпирующих пальцев.
Силаверхушечного толчка зависит от силы систолического сокращения левого желудочка,увеличивается при:
компенсаторной гиперфункциилевого желудочка во время выполнения тяжелой физической работы.
компенсаторной гиперфункции и гипертрофиилевого желудочка при его систолической и диастолической перегрузке.
Резистентностьверхушечного толчка увеличивается при гипертрофии миокарда левого желудочка, выявляется также при сочетании гипертрофии и дилатации левого желудочка. Повышенная резистентность в сочетании с высокой амплитудой пульсаций верхушечного толчка сохраняется и при декомпенсации гипертрофированного левого желудочка, которая обычно ведет к снижению силы верхушечного толчка.
Сердечный толчокхарактеризуется диффузной систолической пульсацией прекардиальной области, распространяющейся на тело грудины, в парастернальную область справа и слева от грудины, иногда сливающейся с верхушечным толчком или с эпигастральной пульсацией.
Диффузная пульсация передней грудной стенки часто выявляется у детей и подростков с тонкой и эластичной грудной клеткой, а также у молодых людей при гиперкинетическом типе гемодинамики (физическое и психоэмоциональное напряжение, нейроциркуляторная дистония, тиреотоксикоз, повышение температуры тела до фебрильных цифр) и пароксизмальной тахикардии у взрослых.
Сердечный толчок выявляется также при гипертрофии и выраженной дилатации камер сердца.
При выраженной гипертрофии и дилатации левого желудочкапрекардиальная пульсация распространяется влевоза срединно-ключичную линию, внизна уровень 6 и 7 межреберья и вправо на область грудиныи даже в правую парастернальнуюобласть, но максимальная амплитуда пульсаций при этом определяется в области верхушки сердца. В некоторых случаях сердечный толчок настолько частый и распространенный, например как при недостаточности аортального клапана, что происходит сотрясение всей передней поверхности грудной клетки.
Выраженная гипертрофия и дилатация правого желудочкаведёт к появлению мощной и обширной систолической пульсации передней грудной стенки с максимальной амплитудой пульсаций по левому, реже, правому краю грудины в месте прикрепления 4–5 ребер.Нередко эта пульсация распространяйся на эпигастральную область(то есть имеет место сочетание сердечного толчка с эпигастральной пульсацией).
Сердечный толчок необходимо отличать от локальной пульсации в 4–5 межреберье слева от грудины,которая появляется припостинфарктной аневризме левого желудочка.Это ограниченная пульсация, которая сочетается с четко выраженным верхушечным толчком.
При митральном стенозе и тяжелой митральной недостаточности значительное увеличение размеров левого и правого предсердияопределяет появление систолической пульсации в правой парастернальной области.Пульсация в 3–4 межреберье слева или справа от грудины связана с регургитацией крови в левое(во время систолы левого желудочка при недостаточности митрального клапана) или правое(во время систолы правого желудочка при относительной недостаточности трикуспидального клапана при митральном стенозе)предсердие.
Пульсация, обусловленная регургитацией крови в предсердия, сливается с мощным и распространенным верхушечным толчком или с мощной систолической пульсацией, обусловленной гипертрофией и дилатацией правого желудочка, определяет увеличение зоны сердечного толчка, который может занимать всю переднюю поверхность грудной клетки.
Эпигастральная пульсациявыявляйся в виде синхронизированных с фазами сердечного цикла колебаний передней брюшной стенки в эпигастральной области. Может быть ограниченной (непосредственно под мечевидным отростком) и распространенной, (когда волна пульсовых колебаний распространяется до пупка и ниже), положительной и отрицательной.
В зависимости от причин,выбывающих появление эпигастральной пульсации, она может быть физиологической и патологической, истинной, ложной и передаточной.
Пульсация, обусловленная сокращениями правого желудочка называется истиной, печени – ложной, аорты – передаточной.
Физиологическая эпигастральная пульсацияобусловлена:
Сокращениями правого желудочка:
истинная (отрицательная) эпигастральная пульсация возникает в результате изменения положения сердца в грудной клетке (во время систолы желудочков сердце поворачивается вокруг сагитальной оси по часовой стрелке, правый желудочек перемещается кзади) и уменьшения объема правого желудочка в момент сокращения. При этом в эпигастральной области выявляетсясистолическое втяжение передней брюшной стенки на ограниченном участке (зона систолического втяжения),
истинная (положительная) эпигастральная пульсация возникает у больных с вертикальным положением сердца в грудной клетке (низкое стояние диафрагмы у астеников, лиц с пониженной массой тела). При этом выявляется систолическое выбухание брюшной стенки в эпигастральной области, обусловленное сокращениями правого желудочка, более выраженное при физическом и психоэмоциональном напряжении.
Ложная (отрицательная) эпигастральная пульсацияу здоровых людей возникает в результате изменений размеров печени (легкое систолическое втяжение передней брюшной стенки в результате уменьшения размеров печени при оттоке венозной крови вначале систолы желудочков).
Передаточная (положительная) эпигастральная пульсациявозникает вследствие распространения колебаний брюшного отдела аортына брюшную стенку. Эта пульсация прощупывается в виде мощных толчков, имеющих сагиттальное направление (от позвоночника к передней поверхности брюшной стенки). Особенно хорошо определяется у лиц с пониженной массой тела и при гиперкинетическом типе кровообращения.
Патологическая эпигастральная пульсация:
истинная (положительная) –обусловлена сокращениями гипертрофированного и дилатированного правого желудочка,
ложная (положительная) –изменением размеров увеличениной вследствие венозного застоя(особенно выражена при трикуспидальной недостаточности) печени,
передаточная –расширением (аневризмой)брюшного отделааорты.
В отличие от истинной и передаточной пульсации, пульсация печени сочетается с синхронизированными с сердечными сокращениями изменениями ее объема.
Симптом “кошачьего мурлыканья”описан Корвизаром представляет собой своеобразное дрожание грудной стенкив прекардиальной области, возникающее вследствие передачина поверхность грудной клетки колебаний,возникающих при прохождения потока крови через суженноеклапанное отверстие.
Выявляется при аортальном стенозе, стенозелегочной артериистеноземитрального и трикуспидального клапана. Четко связав с фазами сердечного цикла:при аортальном и пульмональномстенозе возникает во время систолы (систолическое дрожаниепередней грудной стенки), при стенозе атриовентрикулярных отверстий– во время диастолы (диастолическое дрожание переднейгрудной стенки). Пальпаторно определяется в точках выслушивания клапанов: систолическое дрожание при аортальном стенозе – во 2-ом, иногда 3-ем межреберье справа от грудины, с распространением в правую подключичную область, иногда на тело грудины, при стенозе клапана легочной артерии – во 2-ом межреберье слева от грудины, при митральном стенозе – в области верхушки сердца, при трикуспидальном стенозе – у основания мечевидного отростка.
Осмотр и пальпация сердца

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Общий осмотр может иметь определяющее значение для диагноза. Положение больного сидя или с приподнятым изголовьем (ортопноэ) – характерный симптом сердечной недостаточности с застоем крови в легких. При этом уменьшаются приток крови из большого круга кровообращения и явления застоя. Иногда следует специально спросить больного, не легче ли ему дышать с приподнятым изголовьем. При выпотном перикардите больные иногда сидят, наклонившись вперед.
Общий осмотр
Конституция (телосложение) имеет относительно небольшое значение для диагноза, однако коренастые мужчины (гиперстеники) считаются более вероятными кандидатами на развитие коронарной болезни. Очень высокие худые мужчины с длинными пальцами рук могут иметь заболевание сердца (аортальный порок) в раннем возрасте, что расценивается как один из признаков синдрома Марфана.
Кожа и слизистые оболочки часто изменяются при болезнях сердца. Наиболее характерный симптом – цианоз – синюшная окраска кожи, особенно пальцев, кончика носа, губ, ушных раковин – акроцианоз. Цианоз может носить более распространенный характер и заметно усиливается при физическом напряжении, что сопровождается похолоданием кожи (в отличие от теплого цианоза у больных с легочной недостаточностью). Как и при болезнях легких, сердечный цианоз связан с уменьшением оксигенации гемоглобина, увеличением циркуляции восстановленного гемоглобина. При болезнях сердца происходит более активное извлечение кислорода из оксигемоглобина в периферических тканях.
При длительно текущей сердечной недостаточности с застоем в печени может возникнуть желтуха, которая сочетается с цианозом. Петехиальные геморрагические высыпания на конечностях, своеобразный цвет кожи, напоминающий цвет кофе с молоком, дают основание предполагать инфекционный эндокардит, особенно у больных с ранее существующим клапанным поражением сердца. Ксантелазмы – слегка возвышающиеся, беловатые пятна на коже век – связаны с отложением холестерина и нарушением липидного обмена, что характерно для коронарного атеросклероза. Некоторое значение придают преждевременному поседению и облысению, что часто встречается среди молодых больных, страдающих ишемической болезнью сердца.
Подкожная жировая клетчатка, ее выраженность имеют определенное значение. Избыточное ее развитие, общая полнота – важный фактор риска атеросклероза. Истощение наблюдают при тяжелой дистрофической стадии сердечной недостаточности. Отеки ног, прежде всего голеней и стоп, – характерный признак застоя в большом круге кровообращения. Отек одной из голеней характерен для флебита глубоких вен голеней. Для его выявления полезно измерение окружности голеней на одном и том же уровне, ври этом на стороне флебита окружность будет больше.
Осмотр конечностей дает иногда существенные данные. Пальцы рук и ног в форме барабанных палочек встречаются при врожденных пороках сердца цианотического типа, а также при инфекционном эндокардите. Характерные внешние изменения кожи, различных суставов могут быть выявлены при многих заболеваниях (например, системная волчанка, склеродермия, тиреотоксикоз и др.), часто сопровождающихся поражением сердца.
Изменения в легких при сердечной недостаточности выражаются в учащении дыхания и появлении влажных незвонких хрипов в нижнебоковых и задних отделах.
Осмотр области сердца
Лучше проводить одновременно с пальпацией, что, в частности, облегчает выявление пульсаций. Некоторые пульсации лучше воспринимаются визуально, другие преимущественно пальпаторно. При осмотре может быть обнаружен сердечный горб, связанный с деформацией грудной клетки в результате раннего увеличения камер сердца в связи с его пороком. Наиболее важные пульсации в области сердца – это верхушечный толчок и сердечный толчок, по которым можно судить о гипертрофии и увеличении соответственно левого и правого желудочков сердца.
Верхушечный толчок виден у большей части здоровых людей в пятом межреберье внутрь на 1 см от средне-ключичной линии. Для его определения ладонь правой руки накладывается на указанную область, и далее особенности верхушечного толчка уточняются при помощи кончиков пальцев правой руки, с помощью которых устанавливаются его ширина, высота, а также резистентность. Обычно он определяется на площади 1-2 см 2 . Верхушечный толчок связан не только с сокращением левого желудочка, но в большей степени с поворотом сердца вокруг своей оси, что приводит к толчкообразному движению сердца в сторону грудной клетки. Верхушечный толчок не виден и не пальпируется, если его локализация соответствует ребру (а не межреберному промежутку), а также при выраженной эмфиземе легких. Увеличение размера верхушечного толчка более 3 см в диаметре соответствует дилатации левого желудочка. Усиление (увеличение амплитуды) и повышение резистентности верхушечного толчка соответствуют гипертрофии левого желудочка. И в том, и в другом случае одновременно отмечается смещение верхушечного толчка кнаружи от средне-ключичной линии, а при выраженной гипертрофии и дилатации даже в шестом межреберье.
Сердечный толчок определяется кнаружи от левого края грудины на уровне IV ребра и четвертого межреберья. В норме он обычно не виден и пальпаторно не определяется или определяется с большим трудом у худощавых лиц с широкими межреберьями. Он начинает отчетливо выявляться при гипертрофии правого желудочка, с систолой которого он связан. При выраженной эмфиземе легких сердечный толчок может отсутствовать даже при значительной гипертрофии правого желудочка. При этом может определяться пульсация в эпигастральной области, которая может быть связана с пульсацией аорты или печени.
Распространенная сердечная пульсация может определяться немного кнутри от верхушечного толчка у больных с трансмуральным инфарктом, при аневризме левого желудочка.
Дрожание стенки грудной клетки на ограниченном участке, соответствующем точке выслушивания того или другого клапана, может определяться при пороках сердца. Это дрожание называют «кошачьим мурлыканьем», так как оно напоминает ощущение, возникающее при поглаживании мурлыкающей кошки. Этот симптом практически соответствует колебаниям, которые обусловливают появление шума в сердце вследствие затруднения движения крови через атриовентрикулярные и аортальное отверстия во время систолы или диастолы. В соответствии с этим дрожание может быть систолическим или диастолическим. Одновременно с ним выслушивается соответствующий шум, характерный для порока. Например, диастолическое дрожание на верхушке сердца определяется при митральном стенозе одновременно с диастолическим шумом.
При повышении давления в крупных сосудах (аорта или легочная артерия) соответствующие полулунные клапаны закрываются в начале диастолы более быстро. Это вызывает небольшой пальпируемый толчок у края грудины в первом – втором межреберьях, соответственно слева в связи с закрытием клапанов легочной артерии и справа в результате захлопывания клапанов аорты.
Пульсация во втором межреберье справа от грудины или за рукояткой грудины может определяться при развитии аневризмы дуги аорты. Пульсация брюшной аорты может обнаруживаться у худощавых больных в эпигастральной области и ниже.
В настоящее время прекардиальная пульсация в различных точках может быть зарегистрирована с помощью специальной техники в виде кривой (кинето-кардиограмма), анализ которой позволяет установить нарушения движения стенки сердца в разные фазы сердечного цикла.
Научная электронная библиотека

Определяются ли выпячивания (сердечный горб) или ограниченные пульсации в области сердца и других местах грудной клетки (яремная ямка, подключичные области, по краям грудины); особенности кожных покровов верхней части грудной клетки и шеи (имеется ли цианоз, расширение подкожных вен, телеангиоэктазии, сосудистые «звездочки», отечность подкожной клетчатки), отмечается ли патологическая пульсация артерий («пляска каротид») и набухание вен на шее, пульсации в эпигастральной области.
Пальпация прекордиальной области (palpatio)
Описываются локализация и особенности верхушечного толчка: сила (слабый, умеренный, резистентный), распространенность (разлитой, ограниченный), высота (высокий, низкий), смещаемость при перемене положения тела (в см), другие характеристики (положительный, отрицательный, двойной); феномен «кошачьего мурлыканья» (систолическое, диастолическое дрожание). Пульсация в надчревной области: печени, правого желудочка, брюшного отдела аорты, симптом Плеша. Пульсации в области II межреберья по краям грудины.
Перкуссия сердца и определение ширины сосудистого пучка (percussio)
Последовательно описываются результаты определения границ относительной и абсолютной тупости сердца: правая, левая, верхняя (для большей наглядности их можно представить в виде таблицы). Затем фиксируются данные определения ширины сосудистого пучка (в см).
Аускультация сердца (auscultacio)
Описываются результаты выслушивания сердца в области верхушки, на основании мечевидного отростка, на основании сердца (II межреберье справа и слева у края грудины) и в V точке Боткина; при этом последовательно отмечаются ритм сердечной деятельности (правильный, неправильный, ритм перепела, ритм галопа), количество тонов, соотношение их по звучности, характеристика I тона на верхушке (обычной звучности, усилен, ослаблен, хлопающий, глухой, «бархатный»), расщепление, раздвоение; характеристика II тона на основании сердца (звучность, акцент, расщепление, раздвоение); шумы сердца – (локализация, отношение к фазам деятельности сердца – систолический, диастолический, протодиастолический, мезодиастолический, пресистолический); характер (мягкий, дующий, грубый, скребущий); сила (интенсивный, слабый, умеренный); продолжительность (длинный, короткий, нарастающий, убывающий); места проведения шума. Определяется ли шум трения перикарда и его характер (мягкий, нежный, отчетливый, грубый). Отметить изменение характера аускультативных феноменов в зависимости от различных положений больного (вертикальное, горизонтальное). Наличие внесердечных шумов: плевроперикардиальный, кардиопульмональный.
Описываются свойства пульса на лучевой артерии: одинаков ли на обеих руках (по наполнению, напряжению и величине), частота (количество ударов в 1 минуту), ритм (правильный, неправильный), наполнение (хорошее, удовлетворительное, сниженное), напряжение (удовлетворительное, сниженное, напряжен – твердый пульс); при наличии указать другие характеристики пульса (дефицит, высота, скорость, дикротия, альтернация). Свойства стенки лучевой артерии (эластичность, состояние поверхности, извитость). Особенности пульса на артериях стопы (удовлетворительный, ослабленный), бедренной артерии (двойной тон Траубе, шум Виноградова-Дюрозье); венного пульса на шее (положительный, отрицательный), капиллярного пульса (симптом Квинке, Мюллера), шум «волчка» при выслушивании яремной вены. Артериальное давление на плечевых артериях в мм рт. столба.
При осмотре области сердца патологических выпячиваний, деформаций, втяжений на грудной клетке не обнаружено. Визуально определяется незначительно выраженная пульсация в области расположения верхушки сердца. В других участках прекордиальной области пульсации не определяется. Кожные покровы верхней части грудной клетки и шеи цианотичны, в отдельных местах определяются флебэктазии. При осмотре шеи отмечается набухание яремных вен, определяется положительный венный пульс. Пульсация артерий в области шеи не обнаружена. Пальпаторно верхушечный толчок определяется в V межреберье, кнаружи от срединноключичной линии, разлитой, при положении на левом боку смещается на 0,5 см кнаружи, положительный, средней силы, умеренно резистентный. Определяется пульсация в надчревной области, преимущественно в правой ее части. Положительный симптом Плеша. При пальпации в области яремной ямки обнаружена пульсация аорты.
При перкуссии сердца определено следующее расположение границ относительной и абсолютной сердечной тупости:
Длинник сердца – 13 см, поперечник – 10 см.
Ширина сосудистого пучка составляет 7 см.
При выслушивании сердца в горизонтальном положении на верхушке: ритм сердца неправильный, выслушиваются два тона, первый тон по звучности незначительно превалирует над вторым, покрыт коротким, мягкого тембра систолическим шумом, не проводящимся в левую подмышечную область. При выслушивании у основания мечевидного отростка мелодия не отличается от данных аускультации на верхушке. При аускультации у основания сердца на фоне неправильного ритма определяется два тона, второй тон громче первого, определяется акцент второго тона на аорте, здесь же определяется нарастающий, грубого тембра систолический шум, отчетливо проводящийся в правую подключичную область. На легочной артерии II тон ослаблен (по сравнению с над аортой) и расщеплен. Шумы не прослушиваются. В V точке Боткина мелодия сердца не отличается от таковой на верхушке сердца.
При аускультации сердца в вертикальном положении определяется усиление систолического шума над аортой, положительный симптом Сиротинина-Куковерова. Экстракардиальные шумы не выслушиваются. Пульс одинаковый на обеих руках, аритмичный, 96 в 1 минуту, неравномерного наполнения и напряжения. Дефицит пульса – 12 ударов в 1 минуту. Сосудистая стенка резистентна, местами извита, эластична. При аускультации сосудов шеи и бедра патологических звуковых феноменов не обнаружено. Пульсация артерий тыла стопы несколько ослаблена. Артериальное давление на плечевой артерии – 175/105 мм рт. столба.
Пальпация области сердца. Верхушечный толчок
Пальпация области сердца дает возможность лучше охарактеризовать верхушечный толчок сердца, выявить сердечный толчок, оценить видимую пульсацию или обнаружить ее, выявить дрожание грудной клетки (симптом «кошачьего мурлыканья»).
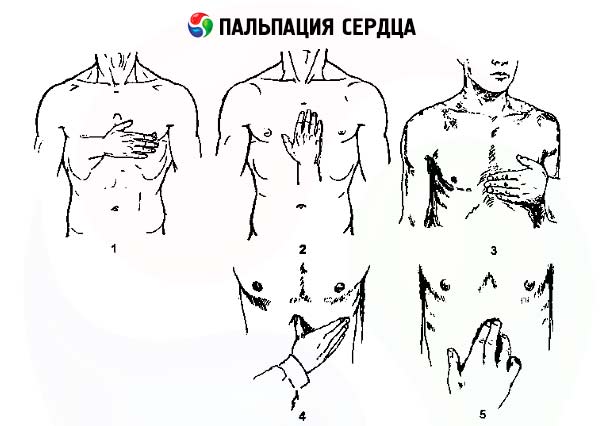
Для определения верхушечного толчка сердца правую руку ладонной поверхностью кладут на левую половину грудной клетки больного в области от пригрудинной линии до передней подмышечной между III и IV ребрами (у женщин предварительно отводят левую грудную железу вверх и вправо). При этом основание кисти должно быть обращено к грудине. Сначала определяют толчок всей ладонью, затем, не отрывая руки, — мякотью концевой фаланги пальца, поставленного перпендикулярно к поверхности грудной клетки (рис. 38).
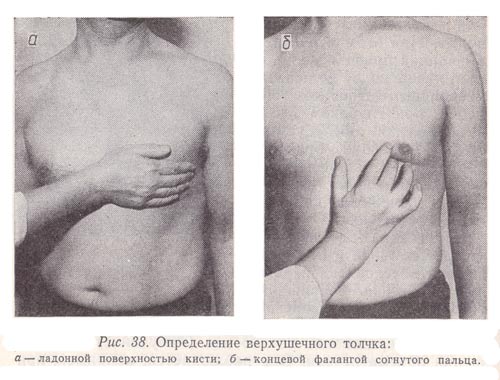
Рис. 38. Определение верхушечного толчка:
а — ладонной поверхностью кисти;
б — концевой фалангой согнутого пальца.
Пальпацию верхушечного толчка можно облегчить наклоном туловища больного вперед или же пальпацией во время глубокого выдоха. При этом сердце более тесно прилегает к грудной стенке, что наблюдается и в положении больного на левом боку (в случае поворота на левый бок сердце смещается влево примерно на 2 см, что нужно учитывать при определении местоположения толчка).
При пальпации обращают внимание на локализацию, распространенность, высоту и резистентность верхушечного толчка.
В норме верхушечный толчок располагается в V межреберье на расстоянии 1—1,5 см кнутри от левой срединно-ключичной линии. Смещение его может вызывать повышение давления в брюшной полости, приводящее к повышению стояния диафрагмы (при беременности, асците, метеоризме, опухоли и т. д.). В таких случаях толчок смещается вверх и влево, так как сердце совершает поворот вверх и влево, занимая горизонтальное положение. При низком стоянии диафрагмы вследствие понижения давления в брюшной полости (при похудании, висцероптозе, эмфиземе легких и т. д.) верхушечный толчок смещается вниз и кнутри (вправо), поскольку сердце поворачивается вниз и вправо и занимает более вертикальное положение.
Повышение давления в одной из плевральных полостей (при экссудативном плеврите, одностороннем гидро-, гемо- или пневмотораксе) вызывает смещение сердца и, следовательно, верхушечного толчка в противоположную от процесса сторону. Сморщивание легких в результате разрастания соединительной ткани (при обтурационном ателектазе легких, бронхогенном раке) вызывает смещение верхушечного толчка в больную сторону. Причина этого в понижении внутригрудного давления в той половине грудной клетки, где произошло сморщивание.
При увеличении левого желудочка сердца верхушечный толчок смещается влево. Это наблюдается при недостаточности двухстворчатого клапана, артериальной гипертонии, кардиосклерозе. При недостаточности аортального клапана или сужении аортального отверстия толчок может смещаться одновременно влево (вплоть до подмышечной линии) и вниз (до VI — VII межреберья). В случае расширения правого желудочка толчок может смещаться тоже влево, поскольку левый желудочек оттесняется расширенным правым в левую сторону. При врожденном аномальном расположении сердца справа (декстракардия) верхушечный толчок наблюдается в V межреберье на расстоянии 1 —1,5 см кнутри от правой срединно-ключичной линии.
При резко выраженном выпотном перикардите и левостороннем экссудативном плеврите верхушечный толчок не определяется.
Распространенность (площадь) верхушечного толчка в норме составляет 2 см 2 . Если площадь его меньше, он называется ограниченным, если больше — разлитым.
Ограниченный верхушечный толчок отмечается в тех случаях, когда сердце прилегает к грудной клетке меньшей поверхностью, чем в норме (бывает при эмфиземе легких, при низком стоянии диафрагмы).
Разлитой верхушечный толчок обычно обусловлен увеличением размеров сердца (особенно левого желудочка, что бывает при недостаточности митрального и аортального клапанов, артериальной гипертонии и др.) и встречается тогда, когда оно большей своей частью прилегает к грудной клетке. Разлитой верхушечный толчок возможен также при сморщивании легких, высоком стоянии диафрагмы, при опухоли заднего средостения и др.
Высота верхушечного толчка характеризуется амплитудой колебания грудной стенки в области верхушки сердца. Различают высокий и низкий верхушечные толчки, что находится в обратно пропорциональной зависимости от толщины грудной стенки и расстояния от нее до сердца. Высота верхушечного толчка находится в прямой зависимости от силы и быстроты сокращения сердца (возрастает при физической нагрузке, волнении, лихорадке, тиреотоксикозе).
Резистентность верхушечного толчка определяется плотностью и толщиной сердечной мышцы, а также силой, с которой она выпячивает грудную стенку. Высокая резистентность является признаком гипертрофии мышцы левого желудочка, чем бы она ни была обусловлена. Резистентность верхушечного толчка измеряется давлением, которое он оказывает на пальпирующий палец, и силой, которую надо приложить для его преодоления. Сильный, разлитой и резистентный верхушечный толчок при пальпации дает ощущение плотного, упругого купола. Поэтому он называется куполообразным (приподнимающим) верхушечным толчком. Такой толчок является характерным признаком аортального порока сердца, т. е. недостаточности аортального клапана или сужения аортального отверстия.
Сердечный толчок пальпируется всей ладонной поверхностью кисти и ощущается как сотрясение участка грудной клетки в области абсолютной тупости сердца (IV—V межреберье слева от грудины). Резко выраженный сердечный толчок указывает на значительную гипертрофию правого желудочка.
Большое диагностическое значение имеет симптом «кошачьего мурлыканья»: дрожание грудной клетки напоминает мурлыкание кошки при ее поглаживании. Оно образуется при быстром прохождении крови через суженное отверстие, в результате чего возникают ее вихревые движения, передающиеся через мышцу сердца на поверхность грудной клетки. Для выявления его необходимо положить ладонь на те места грудной клетки, где принято выслушивать сердце. Ощущение «кошачьего мурлыканья», определяемое во время диастолы на верхушке сердца, является характерным признаком митрального стеноза, во время систолы на аорте — аортального стеноза, на легочной артерии — стеноза легочной артерии или незаращения боталлова (артериального) протока.


