Протоковый рак молочной железы
Протоковый рак молочной железы — самая частая клеточная форма, на его долю приходится семь из десяти злокачественных новообразований в груди. Ежегодно протоковую карциному обнаруживают примерно у 40 тысяч россиянок разного возраста.
Одинаковая по клеточной структуре карцинома не обещает однотипного развития заболевания, потому что может относится к любому из четырёх молекулярно-биологических вариаций, различаться злокачественным потенциалом и чувствительностью к лечебному воздействию.
Общая информация о заболевании
Протоковый рак молочной начинается в клетках молочного протока, как правило, одного, но в редких случаях рак может возникнуть сразу в разных долях железы — мультицентрично. Внутриклеточная и инвазивная протоковая карциномы разные процессы: первая всегда только in situ или 0 стадия, а вторая — от 1 до 4 стадии. Внутриклеточная не всегда становится инвазивной, но оба вида могут метастазировать, правда с разной частотой, при раке in situ не более 1-2%, тогда как инвазивная способна дать метастазы «на все 100%». Тем не менее, лечебные подходы похожи и всегда очень серьезны.
Протоковой карциноме не присущ какой-то один молекулярный тип, она может быть и люминальной — гормонозависимой, и трижды негативной и базальноподобной — любой. В сравнении с другими более редкими морфологическими вариантами, это довольно агрессивный рак молочной железы, но при высокой степени дифференцировки небольшая на момент обнаружения опухоль течет вполне благоприятно и может никогда не откликнуться метастазами.
В каждом клиническом случае протоковый рак молочной железы абсолютно оригинален, но подходы к его лечению стандартизованы и унифицированы до оптимума.

Классификация
Протоковый рак in situ или DCIS начинается с одной или группы злокачественно мутировавших клеток, которые растут в верхних слоях эпителия, не пробивая его базальную мембрану и не внедряясь в глубокие слои. Тем не менее, опухоль может достигать нескольких сантиметров, склонна к развитию локальных рецидивов в зоне операции, в редких случаях даёт метастазы в подмышечные узлы и может привести к смерти от генерализации рака, но в 98% полностью излечивается.
Протоковую неинвазивную карциному разделяют на три типа: чуть более благоприятный по течению некомедо DCIS, несколько более агрессивный комедо DCIS и пограничный. Классификация протокового рака in situ по степени агрессивности — от низкой, через промежуточную до высокой степени злокачественности позволяет рассчитать прогноз и подобрать адекватное лечение.
Излечение протокового рака молочной железы in situ возможно только при использовании хирургии, причём не всегда целесообразна частичная резекция, даже при мизерном протоковом раке клинической необходимостью может стать мастэктомия с последующей профилактической гормонотерапией.
Главная проблема DCIS — высокая частота рецидива после операции, что обусловлено несоответствием размера пальпируемой в железе опухоли реальному раковому поражению тканей, которое максимально точно определяется при рентгенологическом исследовании, а ещё лучше — при МРТ.

Инвазивный протоковый рак имеет все характеристики злокачественного процесса: агрессивность в отношении окружающих тканей, склонность к распространению метастазов и неуклонное стремление к безудержному росту. Инвазивный процесс может быть любой степени злокачественности, с различным набором и концентрацией гормональных рецепторов, индекса пролиферации Ki-67 и гена множественной лекарственной устойчивости HER2.
Стадирование протокового рака стандартно и зависит от размера опухоли в молочной железе, вовлеченности лимфатических лимфоузлов и отдаленного метастазирования.
Факторы риска и причины развития
Причины развития протокового рака молочной железы неизвестны, факторы риска типичны для всех морфологических видов:
- несогласованность гормональной продукции при хронических заболеваниях и аномалиях половой сферы;
- слишком раннее половое созревание, равно как и задержка с завершением менструаций;
- аборты и поздние роды без достаточного по времени грудного вскармливания;
- сахарный диабет, ожирение;
- нездоровый образ жизни с гиподинамией, пристрастием к табаку и алкоголю.
При сочетании нескольких факторов на протяжении десятилетий ко второй половине жизни пятикратно увеличивается риск рака молочной железы.
Болеют ли мужчины протоковым раком груди?
Болеют, но редко, рак молочной железы не совсем «мужское» заболевание, тем не менее, анатомически грудные железы мужчины имеют протоки и дольки, где может развиться злокачественная опухоль.
Конечно не все факторы риска рака присутствуют у мужчин, но поведенческие тоже работают во вред. Избыточный вес отражается на продукции тестостерона, что ведет к гиперплазии желез — гинекомастии. Так что неумеренные в еде представители молодых поколений, особенно курящие и выпивающие, со временем могут увеличить популяцию заболевших раком, где точно будет превалировать доля протоковой карциномы.
Симптомы и диагностика
Симптомы протокового рака неотличимы от злокачественного процесса другой морфологической структуры:
- опухолевый узел или инфильтрация молочной железы,
- локальное и специфическое изменение кожи железы,
- увеличение подмышечных лимфоузлов.
- УЗИ при плотной структуре железы, маммография, МРТ для уточнения размеров и в сомнительных случаях.
- Обязательна тонкоигольная биопсия опухоли с ИГХ-исследованием на гормональные рецепторы, ген HER2 и Ki-67.
- При подозрении на отдаленные метастазы проводится дополнительное обследование.

Лечение протокового рака груди
Все протоковые карциномы можно разделить на три группы:
- Операбельные, которым соответствует всё от DCIS до 3 А стадии;
- Сомнительно операбельные — 3 стадия с выходом за границы груди и вколоченными лимфоузлами,
- Неоперабельные — 4 стадия и метастатическая генерализация.
Излечение без хирургии исключается. Хирургическое вмешательство предпочтительно на первом этапе, но может откладываться до завершения курса неоадъювантной химиотерапии. Возможна частичная резекция, во всех случаях дополняемая лучевой терапией, и мастэктомия. Выбор операции зависит от размеров и характера поражения молочной железы и предпочтений пациентки. По результатам выживаемости два оперативных подхода идентичны, но после резекции выше процент рецидивов в рубце. Мастэктомия может быть классической, то есть без реконструкции, современные варианты предполагают одномоментное или отсроченное восстановление молочной железы.
Радиотерапия дополняет операцию или заменяет ее при сомнительной операбельности. Необходима при множественном поражении подмышечных лимфоузлов и неблагоприятных признаках по гистологии: низкая дифференцировка, раковые клетки в сосудистых щелях или около нервных окончаний, высокий индекс пролиферации и обладание геном HER2. После операции облучение возможно только по завершении курса профилактической химиотерапии.
Лекарственная терапия назначается в соответствии с молекулярно-биологическим типом карциномы. Так при люминальном А варианте предпочтительна гормональная терапия, а химиотерапия используется только при наличии факторов неблагоприятного прогноза. Ни одна из схем профилактической химиотерапии не имеет преимуществ по эффективности, поэтому при подборе комбинации цитостатиков ориентировка на ожидаемую токсичность и состояние здоровья женщины. Число циклов химиотерапии зависит от биологического типа и выбранной схемы, лечение начинается при нормализации состояния после операции.
Наличие в клетках рака гена множественной лекарственной резистентности требует регулярных введений таргетного трастузумаба на протяжении года.
Гормональная терапия, а точнее антигормональная, применяется при наличии в опухоли рецепторов эстрогенов. Длительность профилактики от 7 до 10 лет, у менструирующих применяются таблетки тамоксифена или ингибитора ароматазы при подавлении функции яичников. После менопаузы предпочтение отдано ингибитору ароматазы.
Лечение 4 стадии только лекарственное — химиотерапия с антигормонами с учетом молекулярного типа, аналогично проводится лечение генерализации после радикальной операции. Для повышения результативности химиотерапии каждые 3 недели используется таргетная терапия.

Профилактика
Пятилетний прием тамоксифена после удаления протокового рака in situ допускается только при позитивном статусе по рецепторам эстрогена. Антигормон не повышает выживаемости, но снижает частоту рецидивирования при резекции молочной железы и вероятность развития инвазивной карциномы в других участках железы.
Прогноз
Прогноз определяется индивидуальными характеристиками рака на момент его обнаружения: размер опухоли в молочной железы, вовлечение лимфатической системы, клеточные факторы — рецепторный статус и ген устойчивости, а также степень злокачественности.
Естественно, что на дальнейшем течении заболевания отражается выбор лекарственного лечения, который сегодня базируется не только на молекулярно-биологическом типе, но и на персональных генетических характеристиках опухоли.
| Подробнее о лечении рака молочной железы в «Евроонко»: |
|
| Хирурги-онкологи-маммологи | от 5 100 руб |
| Удаление опухоли молочной железы | от 101 200 руб |
| Скорая онкологическая помощь | от 12 100 руб |
| Приём химиотерапевта | 6 900 руб |
| Консультация радиолога | 11 500 руб |
Список литературы:
1. Состояние онкологической помощи населению России в 2018 году под ред. Каприна А.Д., Старинского В.В., Петровой Г.В./- М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России; 2019.
2. Стенина М.Б., Жукова Л.Г., Королева И.А., и соавт./ Практические рекомендации по лекарственному лечению инвазивного рака молочной железы // Злокач. опухоли: Практические рекомендации RUSSCO #3s2; 2017 (том 7).
3. Goodwin A., Parker S., Ghersi D., Wilcken N. /Post-operative radiotherapy for ductal carcinoma in situ of the breast—a systematic review of the randomised trials// Breast.; 2009 Jun; 18(3).
4. Romondi E.H., Perez E.Z., Bryant J., et al. /Trastuzumab plus adjuvant chemotherapy for operable HER2 positive breast cancer// N Engl J Med; 2005; 353.
5. Sobin L.H., Gospodarowicz M.K., Wittekind Ch., et al./ International Union Against Cancer (UICC). TNM Classification of Malignant Tumours, 7th ed.// New York: Wiley-Blackwell; 2009.
6. Virnig B.A., Tuttle T.M., Shamliyan T., Kane R.L. /Ductal carcinoma in situ of the breast: a systematic review of incidence, treatment, and outcomes// J Natl Cancer Inst.; 2010 Feb 3; 102 (3).
Протоковый рак молочной железы (in situ)
Этот вид злокачественных опухолей груди растет из клеток тканей, выстилающих ее протоки. Если очаг патологической пролиферации не распространяется на другие ткани и разрастается в просвет протока, говорят о неинвазивном протоковом раке молочной железы (in situ).
Если пролиферативный рост начинается в протоке, но новообразование прорастает в окружающие ткани, его называют инвазивной (инфильтративной) протоковой карциномой. Такие опухоли ведут себя агрессивно, быстро растут, метастазируют в лимфоузлы и отдаленные органы.
Степень злокачественности неинвазивных карцином этого типа бывает низкой, средней или высокой. Чем она выше, тем быстрее растет опухолевый узел и тем больше вероятность того, что он переродится в инвазивный рак или рецидивирует после лечения.
Симптомы протокового рака молочной железы
Растущие в просвет протока неинфильтративные карциномы in situ в большинстве случаев не вызывают никаких симптомов и обнаруживаются только при выполнении маммографии в рамках онкоскрининга. Только у некоторых женщин на этой стадии:
- в тканях груди можно прощупать уплотнение;
- имеются выделения из соска, в которых может быть примесь крови.
Инвазивный протоковый рак молочной железы можно легко прощупать, по мере роста очага заболевание также проявляет себя следующими симптомами:
- изменением цвета и формы соска;
- изменением размера пораженного органа;
- появление на коже изъязвлений и корки;
- уплотнением и увеличением подмышечных узлов.
Диагностика
С учетом практического отсутствия симптомов на ранних стадиях, то есть тогда когда наиболее высоки шансы не только на длительную ремиссию, но практически на полное излечение, огромное значение играет профилактическое обследование – онкоскрининг. В современных диагностических центрах в такие программы обязательно включается:
- цифровая маммография (проводится женщинам старше 40 лет) или УЗИ или МРТ молочных желез (проводится женщинам из групп риска 20-30 лет);
- исследование мазка из цервикального канала на наличие злокачественных клеток;
- определение уровня специфических онкомаркеров – CA15-3, РЭА;
- осмотр маммолога и гинеколога.
При обращении на прием вследствие появления характерных для протоковой формы РМЖ симптомов также выполняется биопсия тканей злокачественного узла с помощью пункции, аспирации жидкого содержимого, диагностической операции и др. Для повышения точности забор биопсийного материала может осуществляться под контролем МРТ или УЗИ.
Появление новых диагностических технологий способствуют улучшению скрининга и раннего выявления рака молочной железы. Национальный институт онкологии (США) финансирует крупномасштабное рандомизированное исследование (TMIST) в котором изучаются преимущества маммографической томографии для своевременной диагностики рака молочной железы. При этой методике, также называемой томосинтезом молочной железы, воссоздается трехмерное (объемное) изображение с послойной оценкой с интервалом в 1 мм, что улучшает информативность по сравнению с 2-D маммографией, особенно на ранних стадиях заболевания.
Генерация новых знаний и концепция персонализированной медицины меняет подходы и к самому скринингу. Рандомизированное многоцентровое клиническое исследование WISDOM, проводится с целью разработки эффективного и безопасного индивидуального скрининга, исходя из специфического риска каждой женщины. Использование моделей риска рака молочной железы в зависимости от генетики, семейной истории, эндокринных особенностей, плотности груди позволяет индивидуально определять возраст начала и окончания скрининга, его частоту и способ.
Лечение протокового рака молочной железы
Любую протоковую карциному необходимо удалить. Если изменения минимальны и очаг маленький, возможен вариант органосохраняющей операции. Однако в этом случае риск рецидива, роста опухоли в другой железе и метастазирования выше. Поэтому некоторые женщины сами настаивают на полной мастэктомии, тем более, что современная реконструктивная пластическая хирургия позволяет им в полной мере вернуть свою физическую привлекательность.
Если размер новообразования большой или если очагов злокачественного роста несколько, а также тогда, когда диагностирована прединвазивная форма рака in situ или инвазивный протоковый рак молочной железы, вариантов выбора нет – орган удаляется полностью.
После операции больным с I и более продвинутыми стадиями протоковых карцином может быть показано проведение курса лучевой терапии и/или адьювантной химиотерапии. Использование этих методов в комплексном лечении позволяет закрепить результат хирургического вмешательства, избежать рецидива заболевания и миграции опухолевых клеток в другие органы (метастазирования).
Если при исследовании биопсийного материала было определено, что в протоке растет эстроген-позитивная (ER+) опухоль, в схему лечения добавляют гормональную терапию Тамоксифеном.
Альтернативной классической операции может стать разрушение опухоли на радиохирургических установках, таких как Кибер-нож или TrueBeam. Один из основных плюсов таких систем – поддержка технологии облучения опухолевых очагов, смещающихся в процессе дыхания. Это обеспечивает максимальный комфорт пациента во время процедуры и позволяет повышать дозы радиации до терапевтически необходимых, одновременно сводя к минимуму риск побочных эффектов.
Также в современных схемах лечения может использоваться инновационная технология, объединяющая классическую операцию и местное радиотерапевтическое воздействие с помощью специального зонда, который вводится в операционное поле (интраоперационная радиотерапия).
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Карцинома молочной железы

Примерно пятую часть всех онкозаболеваний у женщин составляют карциномы молочной железы. Так называют злокачественные опухоли, образующиеся в тканях груди из измененных клеток, неспособных к нормальному функционированию. Для них характерна высокая агрессивность и быстрое образование метастазов вначале в соседние, а затем и в отдаленные органы. Основная доля заболевших приходится на женщин зрелого и пожилого возраста.
Виды заболевания
Чтобы классифицировать клинические случаи заболевания, используются разные подходы. Так, по гистологическим признакам, выделяют следующие разновидности:
- железистую карциному молочной железы, или аденокарциному;
- лобулярную, или дольковую инфильтративную, которая составляет примерно 15% случаев;
- протоковую, или дуктальную, характерную для 40-50-летней возрастной группы;
- медуллярную, или аденогенную, наиболее часто поражающую молодых женщин и составляющую около 5% случаев;
- муцинозную карциному молочной железы, развивающуюся из клеток, продуцирующих слизь (около 5% случаев);
- болезнь Педжета, локализованную, как правило, в области соска и ареолы (около 4% случаев);
- папиллярную, характерную для пожилых женщин и принимающую вид кисты с рыхлым кровянистым содержимым (около 4% случаев);
- тубулярную, которая обычно не разрастается свыше 2 см и хорошо поддается лечению (до 2% случаев);
- метапластическую, которая встречается довольно редко и поражает преимущественно представительниц негроидной расы;
- плоскоклеточную, развивающуюся из кератоцитов кожи молочных желез;
- цистаденокарциному, в основе которой лежат клетки эпидермиса.
Кроме того, формы опухолей различают по степени инвазивности и злокачественности, т.е. по способности давать метастазы в другие ткани и органы, а также по скорости деления клеток и разрастания раковой ткани.
Еще один критерий – степень дифференцировки, т.е. уровень сходства клеток новообразования с нормальными клетками. Чем он выше, тем менее агрессивна опухоль.
- g1 – высокий уровень дифференцировки;
- g2 – карцинома молочной железы умеренно дифференцирована;
- g3 – низкодифференцированная опухоль;
- g4 – не дифференцированная.
Симптомы
Чем раньше будет обнаружена карцинома молочной железы, симптомы которой перечислены ниже, тем выше шансы на полный успех лечения. Новообразование можно обнаружить по следующим признакам:
- малоподвижное уплотнение в тканях груди, кожа над которым при ощупывании не сдвигается в сторону, а втягивается;
- набухшие лимфоузлы в подмышечной впадине;
- регулярные болезненные ощущения, возникающие в груди или в подмышечной впадине и не зависящие от месячного цикла;
- сыпь в зоне ареолы или возле нее;
- появление любых выделений из соска при нажатии;
- изменение формы соска (обычно втягивание);
- изменение размера и формы груди;
- образование язв в местах прорастания опухоли;
- покраснение кожи, появление «лимонной корки» либо шелушения.
Кроме того, специфические симптомы сопровождаются клиническими проявлениями, характерными для всех злокачественных опухолей: слабостью и быстрой утомляемостью, снижением аппетита и беспричинной потерей массы тела, бледностью кожи, анемией.
Причины и факторы риска
До сих пор не удалось точно определить, почему происходит перерождение клеток в злокачественные, однако онкологи уверенно называют факторы, способствующие развитию карциномы груди. В их числе:
- начало месячных до 12 лет и их завершение после 55 лет;
- наличие аналогичных заболеваний у близких родственниц;
- поздняя первая беременность (после 30 лет);
- бесплодие;
- отказ от вскармливания ребенка грудью;
- длительный прием гормональных препаратов, в том числе контрацептивов;
- неумеренное увлечение фаст-фудом, слабостями и другой нездоровой пищей;
- курение, алкоголизм, гиподинамия;
- проживание в экологически неблагополучной местности;
- радиоактивное облучение, в том числе во время курса лечения другого онкозаболевания;
- травмы груди.
Стадии
- 0 стадия. Новообразование диаметром до 1 см пребывает в преинвазивной форме, т.е. не дает метастазов даже в соседние ткани. Симптомы отсутствуют, выявить опухоль можно только при профилактическом УЗИ груди.
- 1 стадия. Опухоль вырастает до 2 см, но еще не прорастает в другие ткани и не дает метастазов. Присутствуют четкие границы измененной ткани, характерных симптомов нет.
- 2 стадия. Карцинома молочной железы разрастается до 5 см в диаметре и поражает подмышечные лимфоузлы, но метастазы в другие органы еще отсутствуют. Появляются выраженные клинические признаки заболевания.
- 3 стадия. Размеры злокачественного новообразования превышают 5 см, начинается активное метастазирование в лимфоузлы, вначале в регионарные. Развивается воспаление лимфоузлов, резко падает иммунитет. Лечение не всегда дает позитивный эффект, высока вероятность рецидивов.
- 4 стадия. Опухоль заполняет весь объем молочной железы, метастазы активно распространяются в отдаленные органы, самочувствие стремительно ухудшается. Лечение направлено на поддержание жизненных функций и уменьшение наиболее тяжелых симптомов.
Диагностика
Чтобы поставить точный диагноз, определить тип и стадию карциномы груди, онколог назначает ряд исследований.
- Маммография. Используется как скрининговое исследование для раннего выявления опухолей, а также для их локализации, определения размеров, формы и границ.
- МРТ груди. Определяет стадию заболевания, наличие прорастаний и метастазов в лимфоузлах и соседних органах.
- УЗИ. Наиболее эффективно для женщин до 40 лет, в более зрелом возрасте возможны ошибки при диагностике.
- Биопсия. Изъятый из опухоли фрагмент ткани исследуют для определения типа пораженных клеток.
- Анализ крови на онкомаркеры. Позволяет отличить злокачественное образование от доброкачественного и определить стадию его развития.
- Цитологическое исследование. Выделения из соска исследуют, чтобы выявить опухолевые клетки.
В дальнейшем могут быть назначены другие анализы и диагностические процедуры, в зависимости от характера и течения болезни.
Лечение
Выбор методов лечения зависит от формы заболевания и его стадии на момент начала лечения. Так, для карциномы g3 молочной железы характерно быстрое прогрессирование, однако эта опухоль чрезвычайно чувствительна к лекарственным препаратам. Поэтому опухоли g3 и g4 обычно лечат при помощи химиотерапии.
Напротив, при протоковой карциноме in situ молочной железы, как и при других формах опухоли in situ (без разрастания), наиболее эффективным методом является хирургическое удаление злокачественной ткани. В зависимости от вида и размеров новообразования выбирается вид операции:
- лампэктомия – удаление опухоли вместе с участком здоровой ткани, применяется при небольших размерах патологического очага;
- мастэктомия – удаление всей молочной железы, при необходимости с подмышечными лимфоузлами и частью мышечной ткани;
- биопсия – хирургическое иссечение лимфоузла, нередко выполняется с последующим его удалением;
- реконструктивная хирургия – восстановление формы груди, нередко проводится одновременно с мастэктомией и с применением имплантов.
Лучевая терапия обычно применяется при диффузных формах заболевания, так как эти случаи являются неоперабельными. Кроме того, ее назначают после хирургического лечения, чтобы уничтожить оставшиеся в молочной железе раковые клетки.
При высоком риске рецидива пациенткам назначают цитостатики. Химиотерапевтические препараты назначают:
- для уничтожения небольших новообразований;
- чтобы сдержать разрастание;
- для уменьшения границ крупной опухоли перед операцией;
- при наличии метастазов – для прекращения их распространения.
В ряде случаев пациенткам назначают гормональную терапию. Прежде всего, это относится к послеоперационным состояниям, но нередко гормональные препараты назначают, чтобы уменьшить размеры патологического очага. Иногда гормонотерапия становится единственно возможным методом.
Биологическая терапия – сравнительно новая методика, основанная на включении естественных иммунных механизмов для борьбы со злокачественными клетками. Противораковые препараты представляют собой:
- вещества, препятствующие прорастанию сосудов в опухоли;
- моноклональные антитела, нацеленные на уничтожение раковых клеток;
- интерфероны;
- радиоиммунные препараты.
Биологические лекарства часто комбинируют с химиотерапией.
Прогнозы
Успех лечения зависит от многих факторов, но основное влияние оказывают инвазивность и стадия развития опухоли. Прогноз для карциномы молочной железы 0-1 стадии практически всегда благоприятен, но при условии, что лечение начато сразу после обнаружения болезни. На второй стадии пятилетняя выживаемость, согласно статистике, составляет до 75%. При третьей стадии статистические показатели хуже, но шансы на выздоровление достаточно высоки и составляют 41%. И даже для пациенток с четвертой стадией рака груди остается вероятность избавления от опухоли при условии грамотного лечения и воли к жизни: пятилетняя выживаемость у них составляет 11%.
Профилактика
Чтобы снизить риск развития онкопатологии груди, необходимо придерживаться здорового образа жизни и режима питания. Но самое главное – каждая женщина, особенно после 40 лет, должна ежегодно проходить профилактическую маммографию и медосмотр.
Реабилитация
Мероприятия по восстановлению после операции по удалению опухоли начинаются буквально на следующий день и включают:
- массаж;
- лечебную физкультуру;
- психотерапию;
- подбор и ношение протеза и специального белья.
При строгом выполнении рекомендаций лечащего онколога реабилитация проходит успешно, и пациентка вскоре возвращается к нормальной жизни.
Диагностика и лечение карциномы молочной железы в Москве
Клиника Института ядерной медицины осуществляет диагностику карциномы молочной железы с последующим высокопрофессиональным лечением обнаруженной опухоли. Лечебный процесс организуют онкологи высшей категории, в течение многих лет ведущие медицинскую практику в соответствии с самыми современными методами лечения. Великолепное оснащение и доступ к современным препаратам позволяет добиваться успеха в самых безнадежных случаях.
Вопросы и ответы
Лечится ли карцинома молочной железы?
Да, полное излечение возможно, однако шансы наиболее высоки у пациенток на начальных стадиях болезни. Неинвазивные формы рака намного лучше поддаются терапии, чем инвазивные. В целом, прогноз для карциномы молочной железы достаточно благоприятен: онкологи хорошо изучили эту разновидность рака и умеют с ней справляться. Шансы на выздоровление остаются даже на последней, четвертой стадии болезни.
Как определить карциному молочной железы?
На начальных стадиях патология протекает бессимптомно и обнаруживается лишь при специальном маммографическом исследовании. Симптомы появляются лишь на второй стадии, когда опухоль уже начинает давать метастазы в другие органы. Поэтому следует регулярно, не реже раза в год, проходить медосмотры с маммографией. Это особенно важно для женщин, входящих в группу риска по одному или нескольким признакам.
От чего бывает карцинома молочной железы?
Медики считают, что в 90% случаев опухоль развивается из-за случайного стечения неблагоприятных факторов. Лишь у 10% пациентов ее появление обусловлено наследственной мутацией генов.
Воспалительный рак молочной железы: характеристика, симптомы, стадии. Часть 1

Врач онколог, маммолог, хирург Алексей Галкин. Стаж 18+ лет. Принимает в Университетской клинике. Стоимость приема от 2000 руб.
- Запись опубликована: 07.12.2020
- Время чтения: 1 mins read
Воспалительный рак относится к редкой патологии молочной железы и характеризуется самым агрессивным поведением.
Он является разновидностью инвазивной протоковой карциномы, однако отличается от других типов рака груди своими симптомами, гистопатологическим видом и лечением. При данном типе злокачественной опухоли возникают отек, покраснение, то есть проявления воспалительной реакции, но ни инфекция ни травма не являются причиной патологии. Проявления вызваны блокировкой лимфатических сосудов раковыми клетками, из-за этого железа становится «воспаленная».
Воспалительная опухоль может не выявиться на маммографии или УЗИ, поэтому часто ошибочно диагностируется как инфекция. К моменту постановки окончательного диагноза он обычно инфильтрирует в кожу и часто успел метастазировать в другие органы.
Ранняя и точная диагностика воспалительного рака и индивидуальный план лечения специалистами, специализирующимися именно на этом типе, имеют важное значение, поскольку он имеет один из худших прогнозов из-за жесткого течения. Но в настоящее время достигнуты значительные успехи: сочетание неоадъювантной химиотерапии, хирургического вмешательства и лучевой терапии привело к улучшению прогноза.
Характеристика воспалительного рака молочной железы
Воспалительная опухоль – это редкое агрессивное клинико-патологическое образование, при котором клетки рака блокируют кожные лимфатические сосуды молочной железы. Он называется «воспалительным», потому что молочная железа выглядит отечной и гиперермированной, т.е. воспаленной.

Воспалительная опухоль
Преимущественное большинство форм данной патологии представляют собой инвазивные протоковые карциномы. Это означает, что они вначале развиваются из клеток, которые выстилают молочные протоки, а затем распространяются (инфильтрируют) за их пределы.
Воспалительный рак очень быстро прогрессирует, часто за несколько недель или месяцев. На момент окончательной диагностики он относится как минимум к стадии III или IV (все зависит от того, насколько злокачественные клетки метастазировали по лимфатической системе или на другие органы).
Воспалительная карцинома может возникать у мужчин, но обычно в более старшем возрасте, по сравнению с женщинами.
Воспалительный рак также может называться:
- местно-распространенный рак груди;
- карцинома молочной железы с инвазией лимфатических сосудов кожи;
- воспалительная карцинома.


Распространенность: воспалительные опухоли занимают от 1% до 6% всех случаев рака молочной железы. Первое описание ВРМЖ в научной литературе было опубликовано в 1814 году сэром Чарльзом Беллом, затем в 1938 году были введены термины “истинный ВРМЖ” или “первичный”, чтобы различать то, что сейчас считается “воспалительным раком” и “вторичный ВРМЖ”. Вторичный воспалительный рак определялся вторичными изменениями в молочной железе или рецидивом рака молочной железы.
Заболеваемость данной патологией значительно варьируется в разных регионах мира. Исследования показали, что она чаще встречается в Северной Африке, чем в других частях мира. Самые последние оценки показывают, что она составляет 5 до 7% всех раков молочной железы в Тунисе, 4% до 5 % в Марокко, в то время как в Египте он занимает целых 11%.
Например, в США он составляет от 2% до 4% всех случаев рака молочных желез. Это на самом деле не мало, поскольку из-за своего агрессивного характера в тех же США на него приходится 10% случаев смерти от рака молочной железы.
Таким образом, воспалительная карцинома, несмотря на то, что редко встречается, характеризуется также непропорционально большим количеством смертей от рака молочной железы ежегодно.
Воспалительный рак называют «тихим убийцей», и «главным метастазатором», потому что его часто неправильно диагностируют, протекает быстро и успевает распространиться по организму.
Отличительные особенности воспалительной карциномы
Воспалительная карцинома отличается от других типов рака грудной железы по нескольким показателям:
- Не похож на типичные варианты рака груди. Часто это не возникает уплотнения и его невозможно ощутить при клиническом осмотре. К тому же, опухоль часто не обнаруживается на маммографии. Это затрудняет диагностику.
- Чаще встречается в молодом возрасте (моложе 40 лет).
- Лимфатическая система настолько вовлечена в микроэмболии образования, что дренаж кожи блокируется, вызывая лимфедему и уплотнение кожи на большой площади железы.
- У женщин негроидной расы возникает несколько чаще, чем у европеоидной.
- Чаще развивается при наличии избыточного веса или ожирения.
- Также имеет тенденцию быть крайне агрессивным – он растет и распространяется намного быстрее, чем более распространенные типы рака груди.
- Всегда находится в локально распространенной стадии, когда впервые диагностируется, потому что клетки рака уже вросли в кожу (это означает, что опухоль будет как минимум III стадии).
- Примерно в 1 из каждых 3 случаев воспалительного рака уже распространился (метастазировал) в отдаленные части тела на момент постановки диагноза. Это затрудняет успешное лечение.
- У пациентов с воспалительным раком, как правило, худший прогноз, чем у женщин с другими распространенными типами рака груди.
Факторы риска воспалительного рака
В настоящее время не существует установленных факторов риска развития ВРМЖ. Однако многие эпидемиологические исследования проясняют изученные характеристики патологии. Наиболее важными предполагаемыми факторами риска, связанными с этим заболеванием, являются:
- негроидная раса. На самом деле частота воспалительных злокачественных опухолей у афроамериканских женщин по меньшей мере на 50% выше, чем у остальных;
- индекс массы тела (ИМТ) ;
- возраст. Также в качестве факторов риска были определены высокий ИМТ и молодой возраст при возникновении этого заболевания;
- регион проживания. Страны Северной Африки сообщили о более высоком проценте случаев ВРМЖ, чем другие регионы. Исторические отчеты из Туниса зафиксировали самую высокую заболеваемость в мире с 50% вновь диагностированных случаев рака молочной железы.
Использование более единообразного подхода в критериях классификации привело к более четкому разграничению между “истинным воспалительным раком” и запущенным местнораспространенным раком молочной железы. Предполагаемая заболеваемость в этом регионе в настоящее время составляет от 5% до 10%.
Признаки и симптомы воспалительного рака молочной железы
Воспалительный рак груди вызывает ряд признаков и симптомов, большинство из которых развиваются быстро (в течение 3-6 месяцев). К ним относятся:
- припухлость (отек) кожи молочной железы;
- покраснение, охватывающее более одной трети молочной железы;
- язвы или утолщение кожи;
- кожа выглядит и ощущается как апельсиновая корка;
- одна молочная железа выглядит больше другой из-за отека;
- одна грудь кажется теплее и тяжелее другой.
Эти симптомы вызваны скоплением жидкости (лимфы) в тканях молочных желез. Это накопление жидкости происходит из-за того, что злокачественные клетки блокируют лимфатические сосуды в коже, препятствуя нормальному току лимфы через ткани. Лимфа накапливается и вызывает вышеперечисленные симптомы.
Иногда в груди может быть солидная опухоль, которую можно почувствовать во время медицинского осмотра, но чаще опухоль не прощупывается.
Другие симптомы воспалительного рака груди включают:
- быстрое увеличение размера железы;
- ощущение тяжести, жжения в железе;
- втянутый, сплющенный сосок;
- припухшие, увеличенные, ощутимые, подмышечные лимфоузлы и/или рядом с ключицей.
Важно отметить, что эти симптомы также являются признаками других заболеваний или состояний, таких как инфекция (мастит), травма или другой тип злокачественной опухоли. По этой причине у женщин с воспалительным раком молочной железы часто задерживается диагностика заболевания.
Стадии воспалительной опухоли молочной железы
Все воспалительные раковые образования начинаются со стадии III (T4dNXM0).
Протоковый рак молочной железы и его лечение
Протоковый рак молочной железы – самая часто встречающаяся злокачественная опухоль груди. Он может быть инвазивным или in situ (не выходит за пределы эпителия). При этом заболевании прогноз относительно благоприятный, если сравнивать с другими вариантами рака молочной железы. В клинике СОЮЗ патология успешно лечится с помощью хирургической операции или комбинированного лечения.
Бесплатная первичная консультация онколога для пациентов с установленным диагнозом.
Записывайтесь прямо сейчас по телефону +7 499 99-512-99 !
Причины протокового рака молочной железы
К настоящему времени установлено множество причин протокового рака молочной железы. Все факторы риска делят на модифицируемые и немодифицируемые. На первую группу можно повлиять, снизив таким образом риск развития заболевания.
Немодифицируемые факторы риска:
- возраст после 55 лет;
- наследственные генные мутации (являются причиной 5-10% случаев заболевания);
- случаи рака молочной железы среди ближайших родственников;
- высокий рост;
- высокая плотность ткани груди;
- менархе до 12 лет;
- менопауза после 55 лет;
- облучение молочной железы в анамнезе.
Модифицируемые факторы риска:
- употребление 2-3 порций алкоголя в день;
- ожирение;
- низкая физическая активность;
- отсутствие доношенной беременности или первые роды после 30 лет;
- отсутствие лактации;
- оральные контрацептивы;
- гормональная заместительная терапия в менопаузе.
Симптомы протокового рака молочной железы
Симптомы протокового рака молочной железы
При протоковом раке молочной железы симптомы в целом такие же, как при других злокачественных опухолях, но появляются они позже. Это отек молочной железы, её деформация, ямка на коже, увеличение лимфоузлов.
Протоковый рак имеет характерный симптом на начальной стадии: кровянистые выделения из соска. Этот признак не является специфичным: он чаще появляется при внутрипротоковых папилломах. Но приблизительно у 25% женщин с кровянистыми выделениями из соска обнаруживается протоковый рак.
Это самый ранний симптом злокачественной опухоли. Он появляется ещё до пальпируемого образования, и часто до того момента, когда новообразование может быть обнаружено по результатам маммографии. По мере прогрессирования болезни опухоль полностью закрывает проток, и кровянистые выделения прекращаются. Следующие симптомы появятся только в более поздней стадии развития заболевания.
Классификация протокового рака молочной железы
Классификация протокового рака молочной железы
Молочная железа состоит из долек, которые пронизаны протоками. Они направляются к соску. Карцинома, начинающаяся в эпителии протоков, считается протоковой. Её типы, которые являются этапами развития заболевания:
- Протоковый рак in situ (на месте) – считается интраэпителиальной фазой развития истинного рака молочной железы. Опухолевый рост начинается в эпителии протоков, но не выходит за пределы базальной мембраны. У этого типа новообразования минимальный риск метастазирования, но есть способность к инвазии – дальнейшему росту с распространением на ткани молочной железы. На протоковый рак in situ приходится 20% всех случаев заболевания. Он считается раком груди 0 стадии и в большинстве случаев успешно излечивается.
- Инвазивный протоковый рак (инфильтрирующая карцинома, инфильтрирующий протоковый рак) – прорастание новообразования в ткани молочной железы.
По классификации протокового рака молочной железы выделяют низкую, промежуточную или высокую степень злокачественности. Она определяется по морфологии клеточного ядра.
Диагностика проктокового рака молочной железы
Диагностика проктокового рака молочной железы
Многие случаи протокового рака молочной железы не могут быть выявлены на начальных стадиях с помощью клинического обследования, так как опухоли обычно не пальпируются. Раннее обнаружение новообразования возможно с помощью маммографии. Женщинам после 40 лет стоит проходить её ежегодно в рамках скрининга. До 30 лет и при высокой плотности молочной железы вместо маммографии используют МРТ.
Для подтверждения диагноза требуется биопсия. Обычно выполняется трепанобиопсия – врач вводит толстую иглу в область расположения протоковой карциномы, чтобы получить столбик ткани. Получают не менее трех образцов, которые отправляются в лабораторию на гистологическое исследование.
Варианты инструментальной диагностики для установления стадии заболевания:
- УЗИ молочной железы и регионарных зон;
- при подозрении на наличие отдаленных метастазов – УЗИ органов брюшной полости и забрюшинного пространства, КТ грудной клетки, остеосцинтиграфия, ПЭТ-КТ.
Если планируется начинать лечение с препаратов, а не хирургической операции, то для диагностики протокового рака молочной железы также требуется пункционная биопсия лимфатических узлов для уточнения наличия в них метастазов.
Лечение протокового рака молочной железы
Лечение протокового рака молочной железы
Пациенты с протоковым раком in situ обязательно получают хирургическое лечение. Два его основных варианта:
- органосохраняющая операция;
- мастэктомия.
Около 25% женщин имеют абсолютные показания к мастэктомии:
- размер опухоли больше 5 см;
- множественные очаги протокового рака при относительно небольшом размере молочной железы;
- противопоказания к лучевой терапии.
Основные показания к органосохраняющей операции:
- размер протокового рака молочной железы не больше 3 см;
- низкая или промежуточная степень злокачественности;
- возможность отступить от края опухоли на 10 мм.
У остальных пациентов вопрос решается индивидуально. Учитываются пожелания женщины, её возраст, желание сохранить молочную железу, возможность сохранения эстетичности груди и другие факторы.
Особенности лечения при протоковом раке молочной железы in situ:
- не выполняется удаление подмышечных лимфоузлов (риск метастазирования не превышает 1-2%);
- даже после органосохраняющего лечения некоторым пациентам не проводится лучевая терапия;
- не назначается химиотерапия после операции, но гормональная терапия обычно применяется при чувствительности опухоли к гормонам.
Инвазивный протоковый рак лечат по-разному, в зависимости от стадии заболевания. Она может быть любой: с первой по четвертую. Женщины с первыми тремя стадиями являются кандидатами на хирургическое лечение. Оно может быть проведено сразу, а при крупных опухолях иногда выполняется после химиотерапии.
Лечение после операции:
- химиотерапия – практически всегда;
- гормонотерапия – если опухоль чувствительна к гормонам;
- лучевая терапия – всегда используется после органосохраняющей операции, а у некоторых женщин также применяется после удаления молочной железы.
Прогноз при протоковом раке молочной железы
Прогноз при протоковом раке молочной железы
Протоковый рак молочной железы является самой часто встречающейся формой этого заболевания. На неё приходится более 60% всех случаев. Эта форма, к тому же, является прогностически наиболее благоприятной.
Опухолевый процесс редко захватывает разные квадранты молочной железы. Хотя у некоторых женщин выявляются сразу несколько очагов рака, в большинстве случаев опухоли локализуются по ходу одного протока или в одной протоковой системе. Они не выходят за пределы одного квадранта молочной железы.
Лучшим прогнозом характеризуется протоковый рак молочной железы in situ. Обычно он успешно излечивается в ходе хирургической операции. Большинству пациенток может быть выполнена органосохраняющая операция, но после неё обычно требуется лучевая терапия для снижения риска местного рецидива.
Профилактика протокового рака молочной железы
Для профилактики протокового рака молочной железы следует:
- не злоупотреблять алкоголем;
- контролировать массу тела и не допускать его чрезмерного увеличения;
- заниматься спортом – минимум 150 минут в неделю умеренных тренировок (бег, плавание) или 75 минут интенсивных тренировок (фитнес).
Дополнительно риск рака молочной железы снижается у женщин, которые родили ребенка до 30 лет, родили больше 1 ребенка, кормили грудью, не использовали оральные контрацептивы и не получали заместительную гормональную терапию в менопаузе.
Профилактические рекомендации лишь снижают риск протокового рака груди, но не исключают развитие этого заболевания. Поэтому после 40 лет стоит ежегодно делать маммографию для раннего выявления злокачественных опухолей.
Инвазивная протоковая карцинома молочной железы
Инвазивная протоковая карцинома молочной железы – злокачественное новообразование, происходящее из клеток железистого эпителия внутренней выстилки молочных протоков. На начальных стадиях течет бессимптомно. В последующем проявляется наличием опухолевидного образования, выделениями из соска, изменением состояния кожи, размера и формы груди. При распространении процесса появляются слабость, гипертермия и потеря веса. Присоединяются симптомы, обусловленные поражением различных органов отдаленными метастазами. Диагноз устанавливается с учетом жалоб, данных осмотра и результатов дополнительных исследований. Лечение – операция, радиотерапия, химиотерапия.
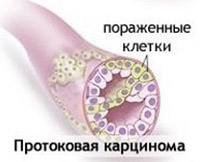
Общие сведения
Инвазивная протоковая карцинома – самая распространенная разновидность рака молочной железы. Составляет примерно 80% от общего количества случаев злокачественных опухолей груди. Возникает при распространении протокового рака in citu (ПКИС) за пределы протока. Риск развития инвазивной протоковой карциномы увеличивается с возрастом, 2/3 больных – женщины старше 55 лет. На поздних стадиях наблюдается поражение регионарных лимфоузлов и отдаленное метастазирование. Прогноз на I-II стадиях достаточно благоприятный, при своевременном лечении стойкая ремиссия наблюдается у 85% пациентов. При метастазировании в лимфатические узлы и отдаленные органы выживаемость снижается. Лечение проводят специалисты в сфере онкологии и маммологии.

Причины инвазивной протоковой карциномы
Причины возникновения данной патологии точно не выяснены. В числе факторов риска специалисты указывают неблагоприятную наследственность. Женщины, имеющие близких родственниц с инвазивной протоковой карциномой, страдают этим заболеванием в 2-3 раза чаще по сравнению со средними показателями по популяции. Вероятность возникновения карциномы также увеличивается при наличии неинвазивного протокового рака в анамнезе, при этом временной отрезок между двумя заболеваниями может сильно варьировать. Иногда инвазивная протоковая карцинома диагностируется через 20-25 лет после лечения неинвазивного рака.
В число факторов риска включают особенности гинекологического анамнеза и хронические заболевания молочных желез. Инвазивная протоковая карцинома чаще выявляется у женщин с ранним менархе, поздним началом климакса, поздней первой беременностью, отсутствием гестаций, родов и кормления грудью в анамнезе. Кроме того, раком груди чаще болеют пациентки, страдающие фиброзно-кистозной мастопатией и фиброаденомой молочной железы.
Развитие инвазивной протоковой карциномы может провоцироваться продолжительным (в течение нескольких лет) приемом гормональных препаратов. В репродуктивном возрасте негативную роль могут сыграть оральные контрацептивы, в периоде менопаузы – лекарственные средства для устранения проявлений климакса. Наряду с перечисленными факторами имеет значение высокий уровень радиации, радиотерапия по поводу других онкологических заболеваний, сахарный диабет, гипотиреоз, ожирение и артериальная гипертония.
Симптомы инвазивной протоковой карциномы
На ранних стадиях заболевание протекает бессимптомно. Обычно на начальном этапе новообразование удается обнаружить только благодаря проведению регулярных осмотров и самоосмотров. При пальпации определяется безболезненный плотный узел без четко выраженных границ. Первым явным признаком часто становятся прозрачные, желтовато-зеленые или кровянистые выделения из соска, появляющиеся независимо от фазы менструального цикла. По мере прогрессирования инвазивной протоковой карциномы количество выделений увеличивается, возможна мацерация кожи, появление эрозий и язвочек в зоне ареолы.
Меняется внешний вид груди. Кожа над инвазивной протоковой карциномой вначале становится розовой, багровой или красноватой, а затем начинает шелушиться. Может выявляться умбиликация (втяжение кожи в области новообразования), «симптом площадки» (наличие неэластичного участка, не расправляющегося после кратковременного взятия в складку) и «симптом лимонной корки» (чрезмерная пористость кожи на взятом в складку участке). Постепенно все более заметной становится внешняя деформация. Больная грудь по размеру, форме и внешним контурам отличается от здоровой. Возможна втянутость соска.
При инвазивной протоковой карциноме выявляются как локальные, так и общие признаки онкологического поражения: слабость, повышенная утомляемость, потеря аппетита, отвращение к мясным продуктам, анемия, снижение веса и гипертермия. При метастазировании инвазивной протоковой карциномы в регионарные лимфоузлы пальпируются опухолевидные образования в подмышечной области. Возможен отек верхней конечности на стороне поражения, боли и неприятные ощущения при попытке поднять руку.
Отдаленные метастазы возникают в результате распространения раковых клеток с током крови. Инвазивная протоковая карцинома обычно метастазирует в кости, легкие, кожу, печень, яичники и головной мозг. При метастазах в кости пациентов беспокоят боли в спине и конечностях. При метастазировании в печень может развиваться асцит. Метастазы в головной мозг проявляются головными болями, эпиприпадками и различными неврологическими расстройствами. Метастазы в легкие нередко долгое время протекают бессимптомно. Возможны боли в груди, одышка, длительный кашель и кровохарканье. Поражения кожи напоминают картину рожистого воспаления.
Симптомы инвазивной протоковой карциномы с учетом стадий:
- I стадия – диаметр опухоли не превышает 2 см. Прорастание кожи и подкожной жировой клетчатки отсутствует.
- IIа стадия – диаметр инвазивной протоковой карциномы 2-5 см. Выявляется положительный «симптом площадки» и морщинистость кожи при взятии в складку.
- IIб стадия – диаметр опухоли 2-5 см. Может определяться нерезко выраженная умбиликация. Выявляется не более 2 метастазов.
- III стадия – диаметр инвазивной протоковой карциномы более 5 см. Обнаруживается умбиликация, отечность груди и «симптом лимонной корки». Возможна втянутость соска. Выявляется не более 2 метастазов.
- IV стадия – опухоль большого размера, поражающая значительную часть молочной железы. Выявляются многочисленные метастазы.
Диагностика и лечение инвазивной протоковой карциномы
Диагноз устанавливают с учетом жалоб, анамнеза, результатов внешнего осмотра и данных дополнительных исследований. При наличии хотя бы одного настораживающего симптома показано расширенное обследование. Пациенток с подозрением на инвазивную протоковую карциному направляют на обзорную маммографию в трех проекциях, прицельную маммографию, дуктографию, МРТ и УЗИ молочной железы с регионарными лимфоузлами. Осуществляют исследование мазка из соска молочной железы. Проводят определение онкомаркера СА 15-3 в крови. Выполняют биопсию инвазивной протоковой карциномы, гистологическое, иммуногистохимическое и цитологическое исследование биоптата. Для исключения метастазов назначают рентгенографию легких, рентгенографию костей конечностей, УЗИ внутренних органов и другие исследования.
Лечебную тактику определяют с учетом стадии процесса, гормонального статуса инвазивной протоковой карциномы (гормонзависимая либо гормоннезависимая) и HER2 статуса опухоли. На начальных стадиях выполняют радикальную резекцию молочной железы или подкожную мастэктомию. При распространенной инвазивной протоковой карциноме проводят радикальную мастэктомию или мастэктомию с одновременным облучением. По возможности осуществляют реконструкцию или одномоментное протезирование молочной железы. При наличии противопоказаний к масштабному оперативному вмешательству (пожилой возраст, наличие тяжелой соматической патологии) применяют абляцию с лимфаденэктомией.
В послеоперационном периоде назначают лучевую терапию и химиотерапию. При инвазивной протоковой карциноме III и IV стадии лечение начинают с химиотерапии. При выявлении гена HER-2 применяют лапатиниб и его аналоги. При гормонзависимых новообразованиях используют гормональные препараты. После хирургического вмешательства больных направляют на психологическую реабилитацию, в отдаленном периоде при необходимости проводят реконструктивные операции для устранения косметического дефекта.
Прогноз и профилактика инвазивной протоковой карциномы
Прогноз при инвазивной протоковой карциноме определяется стадией, распространенностью процесса, степенью злокачественности новообразования, количеством метастазов и некоторыми другими факторами. При I стадии пятилетняя выживаемость по различным данным колеблется в пределах 85-95%, при II – 66-80%, при III – 41-60%. Средняя продолжительность жизни пациентов с опухолью IV стадии составляет 2-3,5 года, 25-35% больным удается прожить более 5 лет, 10% – более 10 лет.
Основным средством профилактики инвазивной протоковой карциномы являются регулярные осмотры и самоосмотры. Все женщины детородного возраста должны ежегодно посещать маммолога и проходить УЗИ молочных желез. Пациенткам в возрасте старше 35 лет обзорную маммографию назначают раз в 2 года, в возрасте старше 50 лет – ежегодно. При выявлении в молочной железе очагов кальцификации пациенток направляют на биопсию. По желанию или по показаниям осуществляют исследование на наличие генетических мутаций, увеличивающих риск развития инвазивной протоковой карциномы молочной железы.
Самоосмотры рекомендуют проводить на 8-12 день менструального цикла. Необходимо тщательно осмотреть обе молочные железы в зеркале, обращая внимание на симметричность размера и формы, изменения структуры или цвета кожи. Затем следует последовательно прощупать обе молочные железы и подмышечные лимфоузлы и надавить на сосок, чтобы убедиться в отсутствии выделений. Наличие хотя бы одного симптома, характерного для инвазивной протоковой карциномы, является поводом для немедленного обращения к маммологу или онкологу.


