Шилоподъязычный синдром
Шилоподъязычный синдром (синдром Eagle, синдром Игла-Стерлинга) — ряд клинических симптомов, вызванных аномалиями размеров и положения шиловидного отростка височной кости и шилоподъязычной связки. Чаще шилоподъязычный синдром односторонний. Клинически делится на два подвида: шиловидно-глоточный и шиловидно-каротидный («синдром сонной артерии»).
Содержание
Патогенез
Шиловидные отростки височной кости у здоровых людей характеризуются значительными индивидуальными, половыми, возрастными различиями длины, диаметров, величин углов отклонения от вертикали. Их длина изменяется от 7 до 70 мм, углы медиального отклонения – от 8° до 32°, 41,7% отростков искривлены. По обобщенным данным у женщин отростки короче, тоньше, а углы их отклонения больше, чем у мужчин. Анатомическое исследование показало наличие двух типов шиловидных отростков височной кости, различающихся особенностями строения: костные и костно-хрящевые. Отростки, имеющие костно-хрящевое строение, отличаются от костных гибкостью и подвижностью своих дистальных отделов. Из 40 исследованных отростков 36 (90%) имели костную структуру, 4 (10%) – костно-хрящевую. Их длина у разных трупов изменялась от 1,5 до 5,3 см, диаметры на середине – от 2 до 3 мм. Отростки имеют направление сверху вниз и отклоняются от вертикали в медиальном направлении под углами от 15 до 32 градусов. [1]
Особенностью топографии шиловидного отростка является его близкое расположение к языкоглоточному нерву, наружной и внутренней сонным артериям, боковой стенке глотки. Давление на эти структуры отросток оказывет при чрезмернм отклонении в медиально-заднем направлении в сочетании с его удлинением и искривлением. Шиловидный отросток, прикрепляющиеся к нему мышцы и связки образуют динамичную анатомо-функциональную систему. Вектор тяги мышц направлен в медиально-заднем направлении от продольной оси отростка, а его устойчивость к действию мышечной тяги и стабилизацию пространственного положения обеспечивают механические свойства костной ткани и фиксирующее действие связок.
Чрезмерное отклонение отростка, приводящее к развитию синдрома, возникает под действием тяги прикрепленных к нему мышц при нарушении механизмов стабилизации его пространственного положения. Эти нарушения вызываются структурными изменениями в отростке (наличие включений хрящевой ткани, остеопороз, перелом), снижением упругости его связок (возрастные изменения, растяжение), повышением тонуса прикрепляющихся к нему мышц (мышечная дисфункция).
Формирование удлиненных отростков обусловлено длительным сохранением в них и прилежащих участках шилоподъязычных связок остатков эмбрионального хряща, в котором продолжаются процессы его пролиферации и новообразования костной ткани. Рост отростка в длину происходит как за счет увеличения в нем массы хрящевой и костной ткани, так и за счет срастания с его верхушкой оссифицированных участков шилоподъязычных связок. [1]
Клиника
При наличии удлиненного и/или искривленного шиловидного отростка, или обызвествленной шилоподъязычной связки, или обызвествленной шилоподъязычной складки, или удлиненных рогов подъязычной кости происходит чрезмерное давление этих структур на внутреннюю и наружную сонные артерии. За счет этого в зонах, питаемых сонными артериями, появляется множество на первый взгляд не связанных между собой клинических симптомов, таких как:
- ощущение инородного тела в глотке;
- хроническое воспаление слизистой оболочки глотки;
- боль в области верхнечелюстного сустава;
- боль и шум в ушах;
- односторонняя и двусторонняя орбитальная или головная боль;
- «стреляющая» боль при повороте головы.
По данным литературы, больные шилоподъязычным синдромом чаще всего жалуются на наличие нечетко локализованной боли с односторонней локализацией в верхне-переднем отделе шеи и иррадиацией в глотку, корень языка, ухо. При этом боль может распространяться на височно-нижнечелюстной сустав, нижнюю челюсть, височную, щечную области, поднижнечелюстной треугольник. У некоторых пациентов болевые ощущения возникают в зубах верхней и нижней челюстей. M. Kiely и соавт. (1995) описали распространение боли в грудино-ключично-сосцевидную мышцу, а D. Savic (1987) – в надключичную ямку, надплечье и переднюю грудную стенку. Пациенты обычно характеризуют боль как тупую, постоянную с периодами усиления и ослабления. Интенсивность ее нарастает к концу дня, усиливаясь при повороте или запрокидывании головы, после продолжительного разговора или пения, изменения погодных условий.
Заболевшие обращаются обычно с жалобой на боль только в одном органе, чаще в глотке, ухе, височно-нижнечелюстном суставе, и только детальный опрос позволяет уточнить ее локализацию и зоны распространения. У некоторых больных развивается языкоглоточная невралгия с характерными для нее болевыми пароксизмами. Частыми симптомами заболевания является дисфагия, при этом расстройство глотания обычно связано со значительным усилением боли в горле и ухе. Одних больных беспокоит ощущение инородного тела в глотке, других – «постоянно воспаленное горло», у них может возникать глоточный спазм, упорный сухой кашель без объективных признаков воспаления в верхних дыхательных путях.
Шиловидно-глоточный синдром
Как правило, правосторонний, так как правый шиловидный отросток в норме длиннее левого в среднем на 0,5 см. Боли возникают в результате давления, например удлиненным и искривленным внутрь шиловидным отростком, на ткани в области тонзиллярной ямки и раздражения нервных окончаний языкоглоточного нерва. Интенсивность болей очень варьирует – от незначительных болей или ощущения инородного тела в горле, особенно при глотании, до резких сильных постоянных болей в горле, миндалине, иррадиирующих в ухо. Некоторые больные отмечают боли также на передней поверхности шеи, в области подъязычной кости. Изредка эти боли в горле ошибочно связывают с патологическими изменениями миндалины и удаляют ее, а продолжающиеся боли объясняют раздражением нервных окончаний послеоперационным рубцом. Однако шиловидно-глоточный синдром следует дифференцировать не только от поражения миндалин, например хроническим воспалительным процессом, но и от невралгии языкоглоточного нерва. Для невралгии последнего характерны приступообразные жгучие или стреляющие боли в области глотки, миндалины, корня языка, иррадиирующие в ухо, которые возникают во время разговора, смеха, кашля, зевоты и приема пищи.
Шиловидно-каротидный синдром («синдром сонной артерии»).
Патогенез заключается в давлении кончика удлиненного и отклоненного кнаружи шиловидного отростка на внутреннюю или наружную сонную артерию рядом с бифуркацией общей сонной артерии, раздражении периартериального симпатического сплетения и болевых рецепторов. При раздражении внутренней сонной артерии боли постоянные, ощущаются в лобной области, глазнице, глазах, то есть в зоне разветвления и кровоснабжения внутренней сонной артерии или ее ветви, в частности, глазничной артерии. Вследствие давления отростка на наружную сонную артерию боли иррадиируют по ее ветвям в область виска, темени, лица (ниже глаза).
Шилоподъязычный синдром (синдром Игла-Стерлинга)
Доказало свою эффективность использование физиотерапевтических процедур для лечения шилоподъязычного синдрома. По отзывам, такой метод помогает хорошо и включает в себя:
- Комплекс выполнения процедур с добавлением ультразвукового воздействия (фонофореза) в совокупности с медикаментозным лечением (гидрокортизон, анальгин).
- Выполнение лечения с применением ультразвуковой методики.
Выполнение диагностики синдромов
Для качественной проверки на наличие заболевания требуется выполнить полный комплекс различных процедур. В частности, диагностика при шилоподъязычном синдроме включает ряд действий и манипуляций.
В первую очередь, выполняется профессиональный осмотр пациента, вследствие чего доктор обследует и выявляет уплотнение костного нароста в области передней зоны шейного отдела наблюдаемого. Если выполнять нажатие на эту часть, человек должен испытывать болезненные ощущения, а его самочувствие сильно ухудшаться.
Во-вторых, производится рентген лицевого скелета, костей черепа, а также шеи.
В момент диагностики следует тщательно подойти к процедурам, ведь это заболевание легко можно спутать с другими подобными патологиями, симптомы которых очень схожи. В качестве образца можно привести нагноение миндалин.
Клиника
При наличии удлиненного и/или искривленного шиловидного отростка, или обызвествленной шилоподъязычной связки, или обызвествленной шилоподъязычной складки, или удлиненных рогов подъязычной кости происходит чрезмерное давление этих структур на внутреннюю и наружную сонные артерии. За счет этого в зонах, питаемых сонными артериями, появляется множество на первый взгляд не связанных между собой клинических симптомов, таких как:
- ощущение инородного тела в глотке;
- хроническое воспаление слизистой оболочки глотки;
- боль в области верхнечелюстного сустава;
- боль и шум в ушах;
- односторонняя и двусторонняя орбитальная или головная боль;
- «стреляющая» боль при повороте головы.
По данным литературы, больные шилоподъязычным синдромом чаще всего жалуются на наличие нечетко локализованной боли с односторонней локализацией в верхне-переднем отделе шеи и иррадиацией в глотку, корень языка, ухо. При этом боль может распространяться на височно-нижнечелюстной сустав, нижнюю челюсть, височную, щечную области, поднижнечелюстной треугольник. У некоторых пациентов болевые ощущения возникают в зубах верхней и нижней челюстей. M. Kiely и соавт. (1995) описали распространение боли в грудино-ключично-сосцевидную мышцу, а D. Savic (1987) — в надключичную ямку, надплечье и переднюю грудную стенку. Пациенты обычно характеризуют боль как тупую, постоянную с периодами усиления и ослабления. Интенсивность ее нарастает к концу дня, усиливаясь при повороте или запрокидывании головы, после продолжительного разговора или пения, изменения погодных условий.
Заболевшие обращаются обычно с жалобой на боль только в одном органе, чаще в глотке, ухе, височно-нижнечелюстном суставе, и только детальный опрос позволяет уточнить ее локализацию и зоны распространения. У некоторых больных развивается языкоглоточная невралгия с характерными для нее болевыми пароксизмами. Частыми симптомами заболевания является дисфагия, при этом расстройство глотания обычно связано со значительным усилением боли в горле и ухе. Одних больных беспокоит ощущение инородного тела в глотке, других — «постоянно воспаленное горло», у них может возникать глоточный спазм, упорный сухой кашель без объективных признаков воспаления в верхних дыхательных путях.
Шиловидно-глоточный синдром
Как правило, правосторонний, так как правый шиловидный отросток в норме длиннее левого в среднем на 0,5 см. Боли возникают в результате давления, например удлиненным и искривленным внутрь шиловидным отростком, на ткани в области тонзиллярной ямки и раздражения нервных окончаний языкоглоточного нерва. Интенсивность болей очень варьирует — от незначительных болей или ощущения инородного тела в горле, особенно при глотании, до резких сильных постоянных болей в горле, миндалине, иррадиирующих в ухо. Некоторые больные отмечают боли также на передней поверхности шеи, в области подъязычной кости. Изредка эти боли в горле ошибочно связывают с патологическими изменениями миндалины и удаляют ее, а продолжающиеся боли объясняют раздражением нервных окончаний послеоперационным рубцом. Однако шиловидно-глоточный синдром следует дифференцировать не только от поражения миндалин, например хроническим воспалительным процессом, но и от невралгии языкоглоточного нерва. Для невралгии последнего характерны приступообразные жгучие или стреляющие боли в области глотки, миндалины, корня языка, иррадиирующие в ухо, которые возникают во время разговора, смеха, кашля, зевоты и приема пищи.
Шиловидно-каротидный синдром («синдром сонной артерии»).
Патогенез заключается в давлении кончика удлиненного и отклоненного кнаружи шиловидного отростка на внутреннюю или наружную сонную артерию рядом с бифуркацией общей сонной артерии, раздражении периартериального симпатического сплетения и болевых рецепторов. При раздражении внутренней сонной артерии боли постоянные, ощущаются в лобной области, глазнице, глазах, то есть в зоне разветвления и кровоснабжения внутренней сонной артерии или ее ветви, в частности, глазничной артерии. Вследствие давления отростка на наружную сонную артерию боли иррадиируют по ее ветвям в область виска, темени, лица (ниже глаза).
Диагностика
Для постановки диагноза очень важно тщательно собрать жалобы и анамнез заболевания. Так, нужно установить, когда появились болезненные ощущения, какой характер они носят, что провоцирует усиление болей, а что – ослабление. Необходимо точно определить области, где возникает болезненность и куда она иррадиирует. Это важно для проведения дифференциальной диагностики с невралгиями других нервов (затылочного, языкоглоточного, верхнегортанного, тройничного, ушно-височного).
Обязательным является осмотр горла для исключения фарингита и тонзиллита.
Дополнительным методом обследования является рентгенография черепа (или прицельная рентгенография шилоподъязычного отростка).
Диагностика шилоподъязычного синдрома в Пирогова
В Национальном медико-хирургическом центре имени Н. И. Пирогова установление диагноза происходит путем изучения анамнеза в совокупности с исследованиями, осуществляемыми в клинике.

Наиболее часто выявляют заболевание следующим методом: происходит пальпация шейного отдела либо ямки тонзиллярной части ротовой полости, вследствие чего появляются болевые ощущения.
Затем пациент получает направление на рентгеноскопию, с помощью которой происходит подтверждение диагноза. Бывали случаи, когда увеличение размеров шилоподъязычного отростка не оказывало болевого воздействия на пациентов. До обнаружения патологии они ощущали себя достаточно комфортно.
Шилоподъязычный синдром: симптомы, причины и лечение патологического процесса
Кафедра терапевтической стоматологии Оренбургской государственной медицинской академии Минздрава России, Оренбург, Россия, 460000
Кафедра терапевтической стоматологии Оренбургской государственной медицинской академии Минздрава России, Оренбург, Россия, 460000
Кафедра терапевтической стоматологии Оренбургской государственной медицинской академии Минздрава России, Оренбург, Россия, 460000
Диагностика шилоподъязычного синдрома
Журнал: Вестник оториноларингологии. 2014;(5): 20-22
Лебедянцев В. В., Кочкина Н. Н., Лебедянцева Т. В. Диагностика шилоподъязычного синдрома. Вестник оториноларингологии. 2014;(5):20-22.
Lebediantsev V V, Kochkina N N, Lebediantseva T V. Diagnostics of stylohyoid syndrome. Vestnik Oto-Rino-Laringologii. 2014;(5):20-22. (In Russ.).
Кафедра терапевтической стоматологии Оренбургской государственной медицинской академии Минздрава России, Оренбург, Россия, 460000





С целью совершенствования диагностики шилоподъязычного синдрома обследованы 75 больных с применением разработанных приемов клинического обследования, рентгенологических, ультразвуковых, электрофизиологических методов. Выделен комплекс наиболее устойчивых жалоб и объективных симптомов, объединенных общими механизмами патогенеза. Обнаружение совокупности выделенных признаков может служить основой для диагностики заболевания.
Кафедра терапевтической стоматологии Оренбургской государственной медицинской академии Минздрава России, Оренбург, Россия, 460000
Кафедра терапевтической стоматологии Оренбургской государственной медицинской академии Минздрава России, Оренбург, Россия, 460000
Кафедра терапевтической стоматологии Оренбургской государственной медицинской академии Минздрава России, Оренбург, Россия, 460000
Шилоподъязычный синдром, именуемый также синдромом Игла, остается малоизвестным и недостаточно изученным заболеванием. Синдром из-за малой осведомленности о нем практическими врачами часто не диагностируется. Больные с различными диагнозами лечатся у разных специалистов: оториноларингологов, стоматологов, неврологов, и длительное симптоматическое лечение оказывается неэффективным [1].
Цель исследования – совершенствование диагностики шилоподъязычного синдрома.
1) разработка приемов клинического обследования больных для диагностики шилоподъязычного синдрома;
2) выяснение характерных, наиболее часто встречающихся симптомов и признаков шилоподъязычного синдрома, совокупность которых создает возможность распознавания болезни.
Пациенты и методы
Обследованы 75 больных с шилоподъязычным синдромом, которые были выделены из 232 пациентов, направленных в клинику для консультаций. Всем больным проведено оториноларингологическое, стоматологическое, неврологическое обследование, выполнены ортопантомография лицевого скелета, по показаниям – рентгенография височной кости, шейного отдела позвоночника, компьютерная томография черепа. При необходимости проводились ультразвуковое исследование сонных и позвоночных артерий, реоэнцефалография черепа, электромиография шилоподъязычных мышц. По показаниям больных консультировали оториноларинголог, невролог, терапевт, онколог и другие специалисты. Интерпретация результатов обследования проводилась с учетом данных, полученных при топографоанатомическом исследовании шилоподъязычного комплекса у 20 трупов взрослых людей. Предварительный диагноз шилоподъязычного синдрома устанавливали при наличии у больных характерных жалоб, объективных признаков заболевания, обнаружении на их рентгенограммах удлинения отростка более
35 мм и увеличения угла медиального отклонения от вертикали более 22°. Кроме того, применяли подслизистое введение 1% раствора лидокаина в количестве 5 мл в нижние отделы миндаликовой ямки и небно-язычной дужки согласно имеющимся в литературе рекомендациям [2]. Наличие синдрома подтверждалось, если у больного исчезала или значительно уменьшалась боль в течение нескольких минут после инъекции. Окончательно диагностировали синдром после исключения других заболеваний органов головы и шеи.
Результаты и обсуждение
Среди 75 больных с шилоподъязычным синдромом преобладали женщины – 55 (73%), мужчин было 20 (27%). Абсолютное большинство заболевших (96%) были в возрасте от 37 до 69 лет и только 3 человека имели возраст от 29 до 32 лет. В общей группе мужчин и женщин частота локализации симптомов справа и слева примерно одинакова: слева у 50,7% (38 человек) и справа у 49,3% (37). Однако у большинства женщин (34 человека) отмечено левостороннее поражение, а у мужчин, наоборот, проявления синдрома чаще наблюдали справа (16 человек).
Клиническая диагностика синдрома, помимо учета характерных жалоб, основывалась на обнаружении его объективных признаков. К ним мы отнесли пальпаторное обнаружение верхушки удлиненного шиловидного отростка и усиление существующей боли с характерной иррадиацией при надавливании на него, болезненность при пальпации других элементов шилоподъязычного комплекса. Приемы пальпации разработаны нами на больных после определения на трупах проекций отростка, шилоподъязычной, шилоязычной мышц на кожу, слизистую оболочку полости рта и глотки. Наиболее короткое расстояние (30-35 мм) от кожи до отростка через мягкие ткани обнаружено в позадинижнечелюстной ямке. Болезненность в этой области при синдроме возникает при продвижении в переднемедиальном направлении одного или двух пальцев руки, помещенных между задним краем ветви нижней челюсти и сосцевидным отростком. Обследование проводили в положении больного сидя с умеренным наклоном головы кзади.
По нашим наблюдениям, расстояние от верхушки отростка нормальной длины до боковой стенки глотки является минимальным в проекции небной миндалины и составляет 8-12 мм. Однако если миндалина не удалена, то пальпация отростка через нее, особенно при ее гипертрофии, затруднена. Исследования на трупах показали, что расстояние от поверхности передней небной дужки до отростка длиной 30 мм равно 10-15 мм. Поэтому мы применили у больных пальпацию верхушки удлиненного отростка через переднюю небную дужку. Этот прием обследования позволил обнаружить при синдроме локальную болезненность в проекции отростка, а при значительном удлинении прощупать его верхушечную часть. Надавливание на верхушку пальцем вызывает усиление беспокоящей пациентов боли с характерной иррадиацией в корень языка, ухо, позадинижнечелюстную ямку. Пальпацию начинали указательным пальцем от дна полости рта, затем перемещали его по передней небной дужке максимально вверх на боковую стенку глотки, далее по зевной поверхности небной миндалины от верхнего полюса вниз и по задней небной дужке снова максимально вверх. При выраженном рвотном рефлексе анестезировали слизистую оболочку боковой стенки глотки аэрозолем лидокаина.
Пальпацию дистального отдела шилоязычной мышцы выполняли через задний отдел дна полости рта. Эта мышца, как показало топографоанатомическое исследование, направляясь к боковой поверхности корня языка, располагается латеральнее других его мышц и отделена от слизистой оболочки полости рта только подслизистым слоем. Для выявления ее болезненности указательный палец помещали в челюстно-язычный желобок за задним краем челюстно-подъязычной мышцы и ощупывали боковую поверхность корня языка, перемещая палец снизу вверх, а также кзади в направлении нижнего края небно-язычной дужки по ходу шилоязычной мышцы.
Болезненность шилоподъязычной мышцы при синдроме определяли у подъязычной кости, к большому рогу которой она прикрепляется сухожильным растяжением шириной около 1,5 см. Для пальпации мышцы вначале нащупывали подъязычную кость указательными пальцами обеих рук. На стороне исследования палец перемещали по верхнему краю большого рога, определяя болезненность в зоне сухожильного прикрепления, затем вверх по мышце, располагающейся в поднижнечелюстном треугольнике выше заднего брюшка двубрюшной мышцы.
С целью контроля за достоверностью результатов пальпаторного исследования мышц и отростка на стороне поражения аналогичную пальпацию для сравнения производили на здоровой стороне.

Жалобы больных шилоподъязычным синдромом представлены в табл. 1.
По нашим наблюдениям, при шилоподъязычном синдроме ведущей является жалоба на боль, которую ощущали практически все больные. В начале заболевания боль чаще возникала в глубине зачелюстной ямки, в боковом отделе глотки, реже в ухе, приобретая впоследствии более разлитой характер. Иррадиация болевых ощущений отмечалась чаще в ухо, боковую стенку глотки, корень языка. Начало боли у 80% больных было постепенным, у 20% – острым. Острое начало связывалось больными с физическими усилиями, переохлаждением, резким поворотом головы. У всех обследованных боль была длительной: от 6 мес до 13 лет. Больные характеризовали боль как тупую, постоянную с периодами повышения и уменьшения интенсивности. Усиление болевых ощущений провоцировали различные факторы. У многих заболевших боль усиливалась при повороте головы, при длительном разговоре – 35 (46,7%), при кашле – 19 (25,3%), при эмоциональном напряжении – 6 (8%), беспричинное усиление болевых ощущений отметили 18 (24%) больных.
В течение суток интенсивность боли изменяется: ночью в покое боль уменьшалась, причем лежа больные вынуждены принимать наиболее удобное положение головы, обычно укладывая ее на сторону локализации синдрома. Многие больные для уменьшения боли применяли сухое тепло. В течение дня боль постепенно усиливалась. Длительная постоянная боль вызывала у больных эмоционально-психологическое напряжение, тревогу, 58 (77,3%) больных сообщили, что они подозревают наличие у себя злокачественного новообразования.
Дисфагия – второй по частоте проявления симптом шилоподъязычного синдрома. Затруднение глотания, связанное с усилением боли, испытывали 19 (25,3%) больных. Чувство инородного тела и связанное с ним ощущение ложного затруднения прохождения пищи во второй фазе акта глотания отметили 15 (20%) обследованных. У 6 (8%) больных боль при глотании была настолько выраженной, что они вынуждены были ограничивать прием твердой пищи. Эти больные для уменьшения боли при глотании поворачивали голову в сторону локализации синдрома, т.е. придавали ей положение, при котором верхушка шиловидного отростка отдалялась от боковой стенки глотки и расслаблялись прикрепляющиеся к нему мышцы и шилоподъязычная связка.

Объективные симптомы заболевания представлены в табл. 2.
В диагностике заболеваний особую значимость приобретает обнаружение относительно устойчивых сочетаний специфических симптомов, имеющих патогенетическую связь [3]. Такую связь имеют обнаруженные признаки шилоподъязычного синдрома. Генез его симптомов связан с раздражением шиловидным отростком височной кости окологлоточного нервного сплетения, языкоглоточного нерва, периартериальных симпатических сплетений сонных артерий и их ветвей, окружающих мышц при его чрезмерном удлинении и отклонении от вертикального положения [4]. Поэтому обнаруженные сочетания признаков могут считаться специфичными для шилоподъязычного синдрома.
Выводы
1. Для диагностики щилоподъязычного синдрома необходимо применение специальных приемом клинического обследования больных.
2. Шилоподъязычный синдром проявляется достаточно устойчивым сочетанием субъективных и объективных симптомов, что является основой для его диагностики.
Шилоподъязычный синдром ( Синдром Игла , Синдром удлиненного шиловидного отростка )
Шилоподъязычный синдром – это симптомокомплекс, развивающийся при аномалиях размеров/расположения шиловидного отростка либо кальцификации шилоподъязычной связки. Клинически проявляется болью в шее с иррадиацией в горло, ухо, ВНЧС, подбородок, дисфагией. Возможны пароксизмальные цефалгии, головокружение, обмороки. Критериями диагностики являются данные пальпации, КТ шиловидного отростка, УЗИ и КТ-ангиографии сосудов шеи. Консервативная тактика включает инъекционные блокады, прием НПВС, проведение фонофореза. При неэффективности осуществляется хирургическое иссечение измененного отростка или связки.
МКБ-10
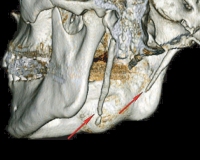
Общие сведения
Шилоподъязычный синдром (синдром удлиненного шиловидного отростка) был подробно изучен и описан в 1937 г. американским отоларингологом У. Иглом, поэтому также носит его имя – синдром Игла. Анатомические изменения шиловидного отростка встречаются у 18–30% взрослых людей, однако клинические проявления развиваются только у 1–5%. Чаще с этим заболеванием сталкиваются женщины, средний возраст обращения составляет 50-60 лет. Шилоподъязычный синдром относится к мультидисциплинарным проблемам, объединяющим неврологию, стоматологию, отоларингологию.

Причины
Синдром Игла развивается вследствие изменения структур шилоподъязычного комплекса (ШПК), а именно − шиловидного отростка височной кости (ШОВК), шилоподъязычной связки (ШС) или подъязычной кости. Аномалии ШОВК связаны с его удлинением или неправильным расположением – отклонением, искривлением. Патологические изменения связки обусловлены ее обызвествлением (неполным/полным, одно- или двусторонним). Анатомические дефекты подъязычной кости представлены увеличением боковых отростков – рогов.
Провоцировать развитие шилоподъязычного синдрома могут:
- перелом шиловидного отростка;
- травмы глотки;
- дисфункция прикрепленных к отростку мышц;
- тонзиллэктомия;
- болезнь Форестье.
Патогенез
Шиловидный отросток отходит от нижнего полюса височной кости, направлен вниз и кпереди. Он расположен в тесной анатомической близости к стенке глотки, внутренней и наружной сонным артериям, яремной вене, черепным нервам (подъязычному, языкоглоточному, добавочному).
У детей ШОВК представляет собой хрящевое образование, которое с возрастом подвергается оссификации. В случае задержки процесса окостенения, под действием тяги прикрепленных к шиловидному отростку мышц он вытягивается в длину или отклоняется в какую-либо сторону. Окостенение связки может быть обусловлено наличием в ней элементов эмбрионального хряща, который со временем подвергается кальцификации. Если оссификация одновременно охватывает ШОВК и ШС, то образуется гипертрофированный костный конгломерат – мегастилоид.
Гипертрофия или деформация ШОВК приводит к контакту костного образования с сосудисто-нервным пучком. Его раздражение или компрессия способствует возникновению упорного болевого синдрома в области шеи и ротоглотки, нарушений глотания, расстройств кровообращения в каротидном бассейне. Возникает шилоподъязычный синдром.
Классификация
Клиническая симптоматика синдрома Игла зависят от того, какие анатомические образования подвергаются раздражению гипертрофированным шилоподъязычным комплексом. Выделяют 2 варианта синдрома:
- шиловидно-глоточный (классический) – связан с раздражением ветвей языкоглоточного нерва, характеризуется упорными болевыми ощущениями;
- шиловидно-каротидный (синдром сонной артерии) – развивается при вовлечении в патологический процесс сонных артерий, сопровождается цереброваскулярными проявлениями.
Симптомы
Шиловидно-глоточный синдром
Ведущей жалобой пациентов с данной разновидностью шилоподъязычного синдрома служат постоянные болевые ощущения, которые имеют разнообразный характер и локализацию. Чаще боль тупая, односторонняя, первично возникает в подчелюстной области, иррадиирует в корень языка, ВНЧС, ухо. Обычно боль нарастает постепенно, со временем принимая разлитой характер. Возможно острое возникновение болевого синдрома, которое пациенты связывают со значительным физическим усилием, переохлаждением. При кашле, поворотах головы боль становится резкой, колющей.
Значительная часть пациентов с шилоподъязычным синдромом отмечают затруднения глотания, ощущение инородного тела (чувство застрявшей косточки, комка в горле), боль при глотании. В редких случаях возникают парестезии языка, гиперсаливация, изменения голоса.
Шиловидно-каротидный синдром
При заинтересованности сонной артерии беспокоит боль в шее, цефалгия (в темени, висках, затылке, окологлазничной области). Боли усугубляются при поворотах шеи, наклонах головы, в неудобной позе во время сна. На фоне шейно-лицевых болей периодически возникают приступы головокружения, потемнения в глазах, синкопальные состояния. Возможны эпизоды сердцебиения, тошнота. Иногда пациенты сами нащупывают болезненный вырост в области небной миндалины.
Осложнения
Практически все больные отмечают снижение работоспособности, упадок сил и настроения, нарушение сна. Наиболее грозными осложнениями шило-каротидного синдрома являются транзиторные ишемические атаки и ОНМК по ишемическому типу. Их причиной зачастую становится диссекция внутренней сонной артерии с образованием интрамуральной гематомы, окклюзирующей просвет сосуда. Компрессия внутренней яремной вены провоцирует внутричерепную гипертензию. В отдельных случаях может наступить внезапная смерть вследствие вагусной аритмии или миокардиальной депрессии.
Диагностика
К моменту постановки диагноза большинство больных с шилоподъязычным синдромом уже успевают обследоваться у ряда специалистов: отоларинголога, невролога, стоматолога и даже получить лечение по поводу других предполагаемых заболеваний, приносящее незначительное и кратковременное облегчение. Грамотному распознаванию болезни способствует:
- Клинический осмотр. На синдром Игла указывают характерные жалобы на боль, чувство инородного тела, приступы головокружения. Пальпаторно внутри- и внеротовым доступом обнаруживается удлинение верхушки ШОВК, наиболее болезненные точки, усиление и типичная иррадиация боли при надавливании на отросток. Симптомы быстро купируются введением раствора анестетика в шилоподъязычную связку.
- Рентгенодиагностика. Объективное подтверждение аномального строения шиловидного отростка получают с помощью рентгенологического обследования. Выполняется ортопантомография, рентгенография мягких тканей шеи, КЛКТ или МСКТ височной кости с 3D-реконструкций, по данным которых обнаруживается удлиненный либо искривленный шиловидный отросток, кальцифицированная шиломандибулярная связка.
- Исследование сосудов шеи. При шило-каротидном типе синдрома обязательно проведение УЗИ брахиоцефальных сосудов, КТ/МР-ангиографии с контрастированием артерий шеи. Эти исследования позволяют выявить компрессию и диссекцию магистральных сосудов.
Дифференциальная диагностика
В клинической практике шилоподъязычный синдром часто принимается за другую патологию, из-за чего больным назначается неправильное и неэффективное лечение. В ходе дифдиагностики должны быть исключены следующие диагнозы:
- невралгия тройничного и языкоглоточного нерва;
- мигрень;
- миофасциальная прозопалгия;
- дисфункция ВНЧС;
- ЛОР-патологии (тонзиллит, хронический фарингит, отит);
- стоматологические заболевания.
Лечение шилоподъязычного синдрома
Консервативная терапия
Обычно используется у пациентов с шиловидно-глоточным синдромом. Рекомендуется прием НПВС, седативных препаратов. Проводятся курсы ультрафонофореза с гидрокортизоном. Эффективны блокады с анестетиком и кортикостероидами в область окологлоточного пространства. При неэффективности консервативных мероприятий рассматриваются показания к резекции шиловидного отростка.
Хирургическое лечение
При развитии шило-каротидного синдрома выбирается хирургическая тактика, которая заключается в резекции верхушки шиловидного отростка – проведении частичной стилоидэктомии. Существуют 2 принципиальных подхода к выполнению оперативного вмешательства:
- Внутренний. Доступ осуществляется через переднюю небную дужку либо тонзиллярную нишу после удаления миндалин. Сопровождается лучшим косметическим результатом, однако связан с повышенным риском интраоперационного повреждения сосудисто-нервного пучка.
- Наружный. Разрез производится в заушной или зачелюстной зоне по линии первой шейной складки. Операция более травматична, вместе с тем, дает лучший обзор операционного поля и визуальный контроль. Возможно пересечение ветвей лицевого нерва и околоушной слюнной железы.
Иссечение ШОВК является наиболее радикальным способом избавления от шилоподъязычного синдрома. Болевые ощущения, как правило, исчезают через несколько дней (иногда – в течение месяца) после операции по мере рассасывания рубцов и восстановления тканей. Пациентов перестают беспокоить цереброваскулярные проявления, купируется риск возникновения инсульта.
Прогноз и профилактика
Шилоподъязычный синдром принадлежит к заболеваниям, которые существенно снижают качество жизни и трудоспособность пациентов, а в ряде случаев могут приводить к инвалидизирующим последствиям. Быстрая и точная диагностика, основанная на клинических и объективных признаках, позволяет выбрать правильную (консервативную, хирургическую) тактику и избавить пациента от страданий.
В плане профилактики шилоподъязычного синдрома рекомендуется избегать травм глотки и ШОВК, при выраженном болевом синдроме в шейно-лицевой зоне незамедлительно обращаться к специалистам. Необходима большая информированность и настороженность врачей в отношении синдрома Игла, что позволит избежать его гиподиагностики и неправильного лечения.
1. Топографо-анатомические предпосылки формирования шилоподъязычного синдрома и методы его коррекции/ Рыжкова А.В.// Сборник материалов 69-й научно-практическая конференция студентов и молодых ученых с международным участием «Актуальные проблемы современной медицины и фармации-2015».
2. Шилоподъязычный синдром, варианты диагностики и лечения/ Пухлик С.М., Щелкунов А.П.// Журнал вушних, носових і горлових хвороб. – 2017 – №2.
3. Хирургические методы лечения шилоподъязычного синдрома/ Назарян Д.Н., Караян А.С., Федосов А.В.// Клиническая практика. 2019. – 10(2).
4. Диагностика шилоподъязычного синдрома/ Лебедянцев В.В., Кочкина Н.Н., Лебедянцева Т.В.// Вестник оториноларингологии. – 2014- (5).
Шилоподъязычный синдром: симптомы, причины и лечение патологического процесса
Шилоподъязычный синдром (ШПС), или синдром Eagle, – это общепринятое название клинического симптомокомплекса, связанного с аномалиями размеров и положения шиловидного отростка височной кости (ШОВК). Изменения, как правило, касаются структур шилоподъязычного комплекса (ШПК), который образован ШОВК, шилоподъязычной связкой и подъязычной костью [9].
Больные могут предъявлять целый набор неспецифических жалоб, с которыми они обращаются к специалистам различного профиля, длительное время не получая адекватного лечения. Среди них:
– боль, чаще, в глотке, ухе и височно-нижнечелюстном суставе, с иррадиацией в нижнюю челюсть, височную и щечную области, поднижнечелюстной треугольник, зубы, корень языка [9];
– дисфагия с усилением боли в горле и ухе во время глотания (возможны ощущения инородного тела в глотке или «постоянно воспаленного горла» [3, 4];
– упорный сухой кашель без объективных признаков воспаления в верхних дыхательных путях [1, 2, 5, 7];
– ограничение движений головы и чувство «скованности» мышц шеи [6, 8].
Изменения шилоподъязычного комплекса встречаются у 20–30% взрослых людей. Однако в силу недостаточной осведомленности практических врачей о ШПС, своевременное распознавание его значительно запаздывает.
Клинические наблюдения
Больной К., 30 лет
Считает себя больным в течение двух лет, когда впервые случайно обнаружил на переднебоковой поверхности шеи слева небольшое округлое безболезненное образование. Был консультирован хирургом. Для уточнения природы образования была выполнена пункция, результат которой оказался неубедительным. В течение последующего времени образование медленно увеличивалось в размерах, присоединилось затруднение глотания и ограничение боковых движений шеи. Для дальнейшего обследования и лечения госпитализирован в МОНИКИ.
Объективно: Лицо симметрично. Кожные покровы обычной окраски и влажности. Открывание рта свободное, в полном объеме, безболезненное. Со стороны полости рта – без особенностей. Фонация не нарушена. Во время глотания наблюдается смещение гортани вправо. Чувствительность не нарушена. На переднебоковой поверхности шеи слева при пальпации определяется неподвижное, безболезненное, твердое продолговатое образование длиной около 5 см, неспаянное с окружающими тканями. Регионарные лимфатические узлы не пальпируются. Щитовидная железа при УЗИ без патологии.
При рентгенографии шейного отдела позвоночника в прямой и косой проекциях: слева определялось дополнительное S-образной формы образование между шиловидным отростком и телом подъязычной кости, состоящее из вставочных костей, соединяющихся между собой суставоподобными сочленениями (рис.1).
Более полная информация была получена при компьютерной томографии (рис.2): левый шиловидный отросток височной кости утолщен, соединяется с телом подъязычной кости посредством вставочных двух костей, которые образуют между собой ложные суставы. Левый большой рог подъязычной кости соединяется за счет обызвествленной щитоподъязычной связки с рогом обызвествленного щитовидного хряща. Правый ШОВК удлинен и утолщен. Заключение: КТ картина аномалии развития ШПК с формированием синостозов и ложных суставов между подъязычной костью, шиловидным отростком левой височной кости и верхними рогами щитовидного хряща.
На основании проведенных клинико-рентгенологических исследований подтвержден диагноз шилоподъязычного синдрома. При операции удален левый шиловидный отросток височной кости, шилоподъязычная связка и левый рог подъязычной кости. В удаленном материале оказались костные фрагменты компактного строения с участками гиалинового хряща и мелкодисперстные отложения кальция.
При контрольной рентгенографии в зоне проведенного хирургического вмешательства определяется не удаленный фрагмент дистального отдела обызвествленной шило-подъязычной связки, соединяющийся с телом подъязычной кости (рис. 3).
Послеоперационный период протекал без осложнений. Больной выписан в удовлетворительном состоянии на динамическое наблюдение.
Обсуждение
Аномалии ШОВК связаны с нарушениями развития жаберных дуг. В мезенхиме между жаберными карманами формируется хрящевые жаберные дуги. Особое значение имеют первые две из них – висцеральные дуги, на основе которых развивается висцеральный череп [12, 13]. В спектре изменений ШПК могут встретиться следующие варианты аномалий: удлинение ШОВК, окостенение или кальцификация шилоподъязычной связки (полное или частичное, одно- или двустороннее), возможно тотальное поражение или образование диартрозоподобных сочленений.
В патогенезе ШПС значение имеет патологическое отклонение отростка в задне-медиальном направлении, нередко в сочетании с его удлинением и искривлением. Это приводит к давлению на окружающие мышцы, языкоглоточный нерв, симпатическое сплетение внутренней сонной артерии, боковую стенку глотки. При этом значение угла отклонения, при котором верхушечная часть отростка соприкасается с этими анатомическими образованиями, находится в обратной зависимости от его длины и выраженности искривления [11].
Клиническая диагностика весьма проблематична в первую очередь из-за отсутствия характерной объективной симптоматики. При обследовании можно пальпировать верхушку отростка, а также выявить болезненность в проекции шиловидного отростка, передней небной дужки, шилоподъязычной, жевательных (крыловидных, височной) и грудино-ключично-сосцевидной мышц. Кроме того, нет единого мнения по вопросу о нормальной длине шиловидного отростка подъязычной кости. Так, ранее ШОВК более 30-33 мм считался удлиненным. Однако более поздние данные (на основе массовых ортопантомографий) показали, что средней длиной ШОВК следует считать 45 мм, причем показатель этот различен в разных возрастно-половых группах (42 мм у женщин моложе 35 лет; 49 мм у мужчин старше 45 лет), а колебания длины отростка могут варьировать от полного его отсутствия (с одной или обеих сторон) до сращения его верхушки с малым рожком подъязычной кости [7].
В то же время современные возможности хирургического лечения ШПС повышают актуальность точной диагностики заболевания, основную роль в которой играют лучевые методы исследования – традиционная рентгенография и компьютерная томография.
Заключение
Интерес данного клинического наблюдения, на наш взгляд, обусловлен достаточно типичной историей болезни пациента с шилоподъязычным синдромом, диагностические проблемы при котором связаны в основном с недостаточной осведомленностью врачей различных специальностей, в том числе и практических рентгенологов, о существовании такого заболевания. Упоминания о нем встречаются, как правило, в специализированной литературе по оториноларингологии, челюстно-лицевой хирургии и неврологии. В действительности, использование выделенного комплекса жалоб, объективных признаков и корректного диагностического алгоритма, включающего рентгенографию и КТ, облегчают распознавание ШПС, планирование и выполнение корригирующей операции.
Литература
Акберов Р. Ф., Хабибуллин И. Р. // Вертеброневрология. – 1992. – №2. – С. 46–47.
Гринберг Л. М. Неврология лица / ред. В. А. Карлова. Москва, 1991. – С. 57–59.
Данилов А. Б. Болевые синдромы в неврологической практике / ред. А. М. Вейна. Москва, 1999. – С. 13–51.
Лебедянцев В. В., Шульга И. А., Овчинникова Н. К. XI Научно-практическая конференция оториноларингологов Оренбургской области. – 1998. – С. 23–24.
Лебедянцев В. В., Шульга И. А. К патогенезу шилоподъязычного синдрома // Новости оториноларингологии и логопатологии. – 2001. – №2. – С. 32–36.
Carter L. Soft tissue calcification and ossification. In: White SC, Pharoah MJ, editors. Oral radiology, principles and interpretation. Missouri: Mosby, 2004. – Р. 597–614.
Gokce C., Sisman Y., Tarim Ertas E., Akgunlu F., Ozturk A. Prevalence of styloid process elongation on panoramic radiography in the Turkey population from Cappodocia region // Eur J Dent. – 2008. – №2. – Р. 18–22.
Gözil R., Yener N., Calgüner E., Araç M., Tunç E., Bahcelio lu M. Morphological characteristics of styloid process evaluated by computerized axial tomography // Ann Anat. – 2001. – №183. – Р. 527–535.
Krennmair G., Piehslinger E. Variants of ossification in the stylohyoid chain // Cranio. – 2003. – №21. – Р. 31–37.
Baekim C. C., Mutlu H., Güngör A., et al. Evaluation of styloid process by three dimensional computed tomography // Eur Radiol. – 2005. – №15. – Р. 134–139.
Prasad K. C., Kamath M. P., Reddy K. J., Raju K., Agarwal S. Elongated styloid process
(Eagle’s syndrome): a clinical study // J Oral Maxillofac Surg. – 2002. – №60. – Р. 171–175.
Ryan D. Murtagh, Jamie T. Caracciolo, and Gaspar Fernandez CT Findings Associated with Eagle Syndrome AJNR Am // J Neuroradiol. – 2001. – № 22 (аugust). – Р. 1401–1402.
Ramadan S. U., Gokharman D., Tuncbilek I., Kacar M., Kosar P., Kosar U. Assessment of the Eagle’s syndrome stylohoid chain by 3D-CT // Surg Radiol Anat. – 2007. – №29. – Р. 583–588.
Шилоподъязычный синдром: симптомы, причины и лечение патологического процесса
Шилоподъязычный синдром называется еще синдромом Игла-Стерлинга (синдромом Игла, синдромом Eagle). Данная патология характеризуется рядом симптомов, возникающих из-за увеличения размеров шиловидного отростка и изменения состояния шилоподъязычной связки.

Шиловидный отросток отходит от височной кости, к нему прикрепляются мышцы (шилоязычная, шилоподъязычная, шилоглоточная) и связки (шилоподъязычная, шилонижнечелюстная). В норме его длина составляет 2-3 см.
Данный отросток близко располагается к наружной и внутренней сонной артерии, а также к языкоглоточному нерву. Давление на вышеперечисленные анатомические структуры, возникшее в результате увеличения размеров шиловидного отростка, и приводит к развитию характерных для данного заболевания симптомов.

Почему воспаляются лимфоузлы под челюстью?
У подавляющего большинства пациентов причиной воспаления лимфатических узлов является бактериальная инфекция. Чаще всего она приходит из воспаленных верхних дыхательных путей или ушной раковины.
По мнению врачей, примерно у 5-й части всех пациентов лимфатические узлы на шее болят из-за запущенного кариеса или зубного абсцесса.
Такое воспаление носит название лимфаденит. На начальных стадиях это заболевание развивается постепенно. Симптомов практически нет. Пациент даже не может прощупать лимфатические узлы под кожей. Слизистые оболочки рта не гиперемированны. Рот открывается без всяких проблем.
Симптомы шилоподъязычного синдрома
Главным признаком данного заболевания является наличие постоянных болей в верхнем переднем отделе шеи, которые усиливаются при глотании, движениях языка, поворотах головы, длительном разговоре.
Нередко болевые ощущения иррадиируют в ухо, глотку, висок, височно-нижнечелюстной сустав, грудино-ключично-сосцевидную мышцу, надключичную ямку.
Также характерны симптомы, связанные с сдавливанием сонных артерий:
- шум в ушах;
- головная боль;
- тошнота;
- головокружение;
- ощущение инородного тела в глотке.
Виды болей в шее и челюсти
Болеть шея и нижняя челюсть могут по-разному, в зависимости от причин и заболевания, вызвавших недуг. Рассмотрим варианты, как может проявляться болезненность.
Интенсивные боли по бокам в шее под челюстью
Болеть шея под челюстью слева и справа может по разным причинам:
- воспаления челюстной кости;
- травма;
- лимфатические патологии и онкологические заболевания;
- проблемы с зубами.
Не имеет значения, какими симптомами сопровождаются болезненные ощущения, надо проконсультироваться со специалистом. Когда боли не доставляют дискомфорта, это не повод игнорировать необходимость обращения к врачу. Существует много заболеваний, которые в начале своего развития не выражаются заметными признаками. Со временем легкий дискомфорт перерастает в сильную резкую боль, которую невозможно терпеть. В связи с этим бороться с недугом надо не обезболиванием или примочками, а при помощи комплексного медицинского лечения.
Боли в шее, отдающие в челюсть и имеющие ноющий характер, могут быть обусловлены такими причинами, как:
- Мигрени. Локализоваться болезненность может с одной стороны, усиливаясь при ярком свете или изменении освещения, а также при громких посторонних звуках. К дополнительным симптомам мигрени относят рвоту, тошноту, сильную жажду, ухудшение зрения и пр.
- Инфекционные зубные заболевания.
- Коротидиния.
Боль под челюстью слева
- Боли в области пупка: причины и лечение
- Как рассчитать идеальный вес
Боль в шее и нижней части челюсти слева может быть вызвана инфарктом или стенокардией в результате нарушения кровотока. Диагностировать проблемы можно по жгучей острой боли в грудной клетке. В этом случае важно поскорее обратиться к врачу, который пропишет правильное лечение и не допустит летального исхода.
Боль при надавливании
Боли в шее и челюсти при надавливании могут свидетельствовать о:
Читайте также: После установки металлокерамических коронок можно есть любую пищу? Меняют ли коронки цвет от еды и как за ними ухаживать? Опишите пожалуйста подробнее.
- остеогенной саркоме;
- невралгии ушного узла;
- сиалолитах;
- воспалениях лимфоузлов.
Боль в шее и челюсти при глотании
Причиной боли в шее и нижней челюсти при глотании является ангина. Диагностируют заболевание по таким симптомам, как повышение температуры, боли в голове, слабость и недомогание. Болезненность может отдавать в ухо.

Мы перечислили только основные виды болей. Точно определить первопричину развития недуга можно, посетив следующих врачей:
- терапевт;
- стоматолог;
- отоларинголог;
- невролог;
- хирург.
Диагностика
Для постановки диагноза очень важно тщательно собрать жалобы и анамнез заболевания. Так, нужно установить, когда появились болезненные ощущения, какой характер они носят, что провоцирует усиление болей, а что – ослабление. Необходимо точно определить области, где возникает болезненность и куда она иррадиирует. Это важно для проведения дифференциальной диагностики с невралгиями других нервов (затылочного, языкоглоточного, верхнегортанного, тройничного, ушно-височного).
Обязательным является осмотр горла для исключения фарингита и тонзиллита.
Дополнительным методом обследования является рентгенография черепа (или прицельная рентгенография шилоподъязычного отростка).
Диагностирование заболевания
Диагностика шилоподъязычного синдрома требует комплексного подхода:
- осмотр пациента, в процессе которого врач выявляет костное уплотнение в передней части шей пациента, при нажатии на которое боли усиливаются и самочувствие больного ухудшается;
- рентген шеи, костей черепа и лицевого скелета в целом.
В некоторых случаях при рентгенографическом обследовании черепа выявляются удлиненные шиловидные отростки, при этом больные не жалуются на головные боли. Если другие признаки синдрома Игла также отсутствуют, то речь идет о варианте нормы (человек здоров).
В процессе диагностирования важно не спутать заболевание с другими схожими по симптоматике недугами (к примеру, воспалением миндалин).

Рентгенография черепа поможет установить правильный диагноз
Тактика лечения синдрома Игла
Выбор метода лечения (консервативный или хирургический) зависит от выраженности клинических симптомов, давности заболевания, степени увеличения размеров шиловидного отростка.
Как правило, сначала назначается медикаментозное и физиотерапевтическое лечение. Из лекарственных препаратов пациентам стоит принимать болеутоляющие и успокоительные. Из методов физиотерапии врач обычно назначает фонофорез с кортикостероидами, УВЧ.

Хирургическое лечение шилоподъязычного синдрома более эффективно, но прибегают к нему только при неэффективности консервативной терапии, так как операция проводится на шее, в непосредственной близости от жизненно важных артерий и нервов.
Главная цель хирурга – провести частичную резекцию шиловидного отростка, то есть уменьшить его размеры и нормализовать форму. Как правило, используется доступ с наружной поверхности шеи.
Хирургическое вмешательство
Если терапия шилоподъязычного синдрома консервативным методом не принесла желаемого результата, значит, наступает пора провести операционное воздействие. Важно, чтобы операция выполнялась хирургом высокой квалификации.
В данном случае происходит частичное укорачивание шилоподъязычного отростка, искривленного либо удлиненного за период болезни. Также выполняется операционное удаление макушки, относящейся к подъязычной кости.
Способ радикального лечения подразделяется на два метода:
- Внешнеротовой. В данном случае врачом-хирургом выполняется разрез с наружной стороны шеи, чтобы была возможность получить доступ к выросшему наросту. Такой способ самый популярный и применяется чаще, чем другие.
- Внутриротовой. Данный способ проводится значительно реже, поскольку мешают близко расположенные скопления кровеносных сосудов, а также нервные окончания (возможны нарушения работоспособности либо разрывы). Применяется тогда, когда шиловидный отросток достиг больших размеров. В этом случае проведение внешнеротовой операции невозможно.
Лечение синдрома Игла методом хирургического вмешательства относится к успешным, результативным и качественным мероприятиям. После выполнения операции у пациентов пропадает дискомфорт, который проявлялся из-за удлиненного отростка шиловидной кости.
Патогенез
Шиловидные отростки височной кости у здоровых людей характеризуются значительными индивидуальными, половыми, возрастными различиями длины, диаметров, величин углов отклонения от вертикали. Их длина изменяется от 7 до 70 мм, углы медиального отклонения – от 8° до 32°, 41,7% отростков искривлены. По обобщенным данным у женщин отростки короче, тоньше, а углы их отклонения больше, чем у мужчин. Анатомическое исследование показало наличие двух типов шиловидных отростков височной кости, различающихся особенностями строения: костные
и
костно-хрящевые
. Отростки, имеющие костно-хрящевое строение, отличаются от костных гибкостью и подвижностью своих дистальных отделов. Из 40 исследованных отростков 36 (90%) имели костную структуру, 4 (10%) – костно-хрящевую. Их длина у разных трупов изменялась от 1,5 до 5,3 см, диаметры на середине – от 2 до 3 мм. Отростки имеют направление сверху вниз и отклоняются от вертикали в медиальном направлении под углами от 15 до 32 градусов. [1]
Что делать, если у меня похожий, но другой вопрос?
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Медпортал 03online.com
осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 50 направлениям: аллерголога , анестезиолога-реаниматолога , венеролога , гастроэнтеролога , гематолога , генетика , гинеколога , гомеопата , дерматолога , детского гинеколога , детского невролога , детского уролога , детского хирурга , детского эндокринолога , диетолога , иммунолога , инфекциониста , кардиолога , косметолога , логопеда , лора , маммолога , медицинского юриста , нарколога , невропатолога , нейрохирурга , нефролога , нутрициолога , онколога , онкоуролога , ортопеда-травматолога , офтальмолога , педиатра , пластического хирурга , проктолога , психиатра , психолога , пульмонолога , ревматолога , рентгенолога , сексолога-андролога , стоматолога , трихолога , уролога , фармацевта , фитотерапевта , флеболога , хирурга , эндокринолога .
Мы отвечаем на 96.61% вопросов.
Клиника
При наличии удлиненного и/или искривленного шиловидного отростка, или обызвествленной шилоподъязычной связки, или обызвествленной шилоподъязычной складки, или удлиненных рогов подъязычной кости происходит чрезмерное давление этих структур на внутреннюю и наружную сонные артерии. За счет этого в зонах, питаемых сонными артериями, появляется множество на первый взгляд не связанных между собой клинических симптомов, таких как:
- ощущение инородного тела в глотке;
- хроническое воспаление слизистой оболочки глотки;
- боль в области верхнечелюстного сустава;
- боль и шум в ушах;
- односторонняя и двусторонняя орбитальная или головная боль;
- «стреляющая» боль при повороте головы.
По данным литературы, больные шилоподъязычным синдромом чаще всего жалуются на наличие нечетко локализованной боли с односторонней локализацией в верхне-переднем отделе шеи и иррадиацией в глотку, корень языка, ухо. При этом боль может распространяться на височно-нижнечелюстной сустав, нижнюю челюсть, височную, щечную области, поднижнечелюстной треугольник. У некоторых пациентов болевые ощущения возникают в зубах верхней и нижней челюстей. M. Kiely и соавт. (1995) описали распространение боли в грудино-ключично-сосцевидную мышцу, а D. Savic (1987) – в надключичную ямку, надплечье и переднюю грудную стенку. Пациенты обычно характеризуют боль как тупую, постоянную с периодами усиления и ослабления. Интенсивность ее нарастает к концу дня, усиливаясь при повороте или запрокидывании головы, после продолжительного разговора или пения, изменения погодных условий.
Причины возникновения
Наряду с изменением размеров и формы шиловидного отростка в качестве причины синдрома Игла может выступать:
- окостенение шилоподъязычной связки;
- спазм шилоглоточной, шилоязычной или шилоподъязычной мышц;
- срастание шилоподъязычной связки с подъязычной костью или с шиловидным отростком.
Привести к возникновению шилоподъязычного синдрома (Игла) могут различные показатели:
- Искривление либо удлинение шиловидного отростка.
- Затвердевание, приводящее к окостенению связки, отвечающей за работоспособность челюсти.
- Связка и шиловидный отросток сращиваются между собой, что приводит к нарушению их работоспособности.
- Сращивание кости, расположенной под языком, с шиловидной связкой.
- Судороги шилоподъязычных мышц (возможно возникновение в связи с длительным зеванием, но и долговременное открытие рта способно привести к спазмам или судорогам).
Выявить проявление болезни возможно по следующим симптомам шилоподъязычного синдрома:
- наблюдаются спазмы во время выполнения глотательных действий;
- имеется тупая боль в шейном отделе, которая отдает в уши (может быть как с одной, так и с двух сторон) ;
- появляются частые рези в момент проглатывания;
- возникает чувство нахождения постороннего предмета в ротовой полости, которое происходит из-за отростка шиловидной связки;
- появляются неприятные болезненные воздействия в подъязычной зоне, а также за ней;
- во время прощупывания области под языком станет заметно повышение численности бугорков на кости, расположенной под языком, либо увеличение объема малого рожка;
- при наличии боли в шее возможно ее перемещение в область висков, нижнюю челюсть, а также щеки (неприятные ощущения будут только усиливаться при вращении головой, во время долгих разговоров либо в период поедания твердой пищи) ;
- возможно появление болей в голове;
- частое головокружение;
- проявление синдромов тошноты.
Изучая заболевание по клиническим наблюдениям, стоит обратить внимание на то, что болезнь чаще всего проявляется с правой стороны. Это обусловлено тем, что отросток, расположенный справа, имеет на 3-4 мм более длинный размер в отличие от левого.
Также есть разновидность синдрома Игла, получившая свое название каротидно-шиловидный синдром. Это проявление болезни называется также синдромом сонной артерии, потому что шиловидный отросток имеет увеличенный размер и немного искривлен. Таким образом, происходит воздействие на края, касающиеся сонной артерии, что приводит к дополнительному раздражению сплетения симпатического ствола.
К симптомам этого варианта заболевания относятся:
- наличие болезненной пульсации в лобной части головы;
- болевой синдром в области переносицы, постоянные боли в глазницах;
- щеки, теменная часть, височные доли начинают проявлять болевые ощущения.
09.03.2011 KT. Шиловидные отростки.
Бревис, может не стоит на
Бревис, может не стоит на этом заморачиваться если нет какойто клиники.. Они часто бывают длинные. Иногда, наши ЛОРы говорят, могут давать клинику. Даже был случай когда скусывали часть отростка выдающегося в глотку.


