Операция на колене: показания к проведению, подготовка, варианты вмешательств, восстановление
Из этой статьи вы узнаете: при каких заболеваниях может потребоваться операция на коленном суставе. Как проводят разные типы операций, подготовка и реабилитация.
Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Операции на суставе колена показаны при заболеваниях, которые сопровождаются его деформацией. Хирургическое вмешательство назначают, когда консервативные методы неэффективны.
Оперативное лечение успешно применяется в таких ситуациях, как:
- артроз 3–4 стадии;
- артрит на этапе деформации сустава;
- гнойный артрит;
- травмы: разрыв связок: собственной связки надколенника, крестообразных связок, повреждение мениска, раздробление сустава, перелом надколенника и др.;
- привычный вывих сустава;
- киста Бейкера (новообразование, заполненное жидкостью, на задней поверхности коленного сустава);
- синовит (воспаление синовиальной оболочки сустава);
- липоартрит (патология жировой прослойки, окружающей коленный сустав).
Пять вариантов оперативного вмешательства:
- Восстановление целостности тканей при травмах, удаление поврежденных элементов.
- Дебридмент: очищение полости сустава от «мусора», который образовался при разрушении тканей.
- Удаление кист и иных новообразований.
- Артропластика: моделирование новых суставных поверхностей.
- Эндопротезирование (замена на искусственный) коленного сустава.
Реабилитация после операции длится от нескольких недель до нескольких месяцев в зависимости от типа вмешательства и общего состояния пациента. Например, после восстановления целостности связок коленного сустава реабилитация длится 3–4 недели. После артропластики и эндопротезирования сустава восстановление занимает 3–6 месяцев. Обычно функционирование колена полностью возобновляется.
В реабилитационном периоде рекомендуется снизить нагрузку на сустав. Для восстановления его функций показана физиотерапия, лечебная гимнастика.
- назначает лечащий врач – травматолог-ортопед, ревматолог, спортивный врач;
- проводит хирург-артролог – врач, который специализируется на лечении суставов.
В восстановительном периоде подключаются реабилитолог, физиотерапевт.
Все операции на суставах проводятся в основном под эпидуральной анестезией (лекарство вводят в эпидуральное пространство (между стенкой позвоночного канала и твердой мозговой оболочкой позвоночника), иногда под общим наркозом. Если используется общий наркоз, пациент во время операции находится без сознания и ничего не чувствует. При эпидуральной анестезии пациент остается в сознании, но не чувствует нижнюю половину тела.
Вмешательства на околосуставных тканях возможны и под местной анестезией.

Проведение эпидуральной анестезии в промежутке между 3 и 4 поясничными позвонками (L3–L4)
Показания к проведению операции на колене
Хирургическое вмешательство требуется при ряде заболеваний:
- Артроз на 3 стадии. При данной патологии хрящевая ткань полностью разрушена, что приводит к образованию массивных остеофитов (костных наростов), а также к деформациям костных концов сустава. Это сильно сказывается на функционировании колена. Консервативное лечение уже не поможет.
- Артрит на тяжелой стадии – воспалительный процесс приводит к деформациям и контрактурам (ограничениям подвижности) в суставе. Также вследствие воспаления возможны фиброзно-анкилозные изменения – сращения концов сустава, приводящие к неподвижности.
- Септические формы артрита – при таком заболевании в суставе вследствие воспалительного процесса накапливается гной. Его можно вычистить с помощью операции.
- Разрыв крестообразных связок. Для нормального функционирования колена нужно их сшивание или пластика (пластика – это восстановление целостности связки с помощью собственных тканей (сухожилие связки надколенника и др.) или искусственных материалов).
- Разрыв собственной связки надколенника – возникает на последней стадии тендинита (воспаления связки, развивающегося на фоне повышенных нагрузок на сустав).
- Суставная мышь – патология, при которой внутри сустава свободно перемещается фрагмент костной ткани, который откололся при травме. От него можно избавиться только хирургическим путем.
- Повреждение мениска. В зависимости от тяжести травмы, мениск можно зашить либо же удалить частично или полностью.
- Привычный вывих надколенника – нужна операция для фиксации колена в нормальном положении.
- Перелом надколенника, особенно открытый или со смещением.
- Закрытое раздробление сустава.
- Синовит – при воспалении синовиальной сумки (которое иногда возникает как самостоятельное заболевание, а иногда – на фоне артрита) может потребоваться ее удаление.
- Киста Бейкера – слизистая межсухожильная сумка, заполненная жидкостью, которая расположена на внутренней поверхности коленного сустава. От нее можно избавиться, только удалив методами хирургии.
- Липоартрит (болезнь Гоффа) – заболевание, при котором жировая ткань в области крыловидных складок тел Гоффа коленного сустава хронически воспалена.
Подготовка к операции
Специальной подготовки в большинстве случаев не требуется. Как и перед любыми другими операциями, нужно:
- сделать кардиограмму;
- сдать анализы крови: общий, на группу крови и на инфекции;
- предупредить врача о принимаемых медикаментах;
- пройти аллергологические пробы на лекарства, которые будут применяться в ходе и после операции.
За 12 часов до хирургического лечения нельзя есть и пить.
Типы операций
Оперативное вмешательство может быть:

- Малоинвазивным (щадящим) – такие операции проводятся артроскопическим способом. Через прокол в сустав вводят артроскоп – прибор с камерой, которая выводит изображение операционного поля на экран. Все хирургические инструменты также вводят через проколы. Подобные вмешательства реже вызывают осложнения и не требуют длительной реабилитации. Артроскопическая операция на коленном суставе
- С открытым доступом – проводятся через большой разрез. Такие операции называются артротомическими. К ним прибегают в тех случаях, когда поражение сустава настолько обширно, что применение малоинвазивных техник невозможно. Их также применяют, когда в клинике нет необходимого оборудования для проведения артроскопических операций.
Что такое артроскопия коленного сустава: отзывы, осложнения, видео
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
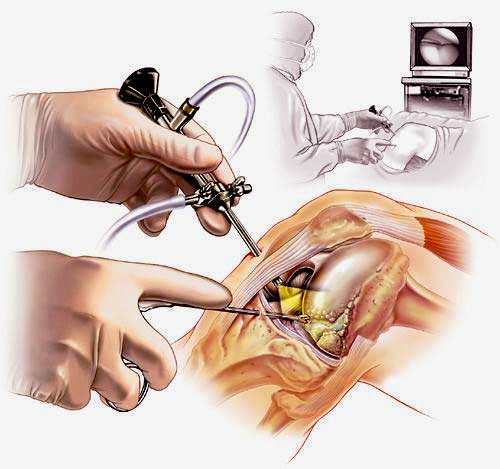
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
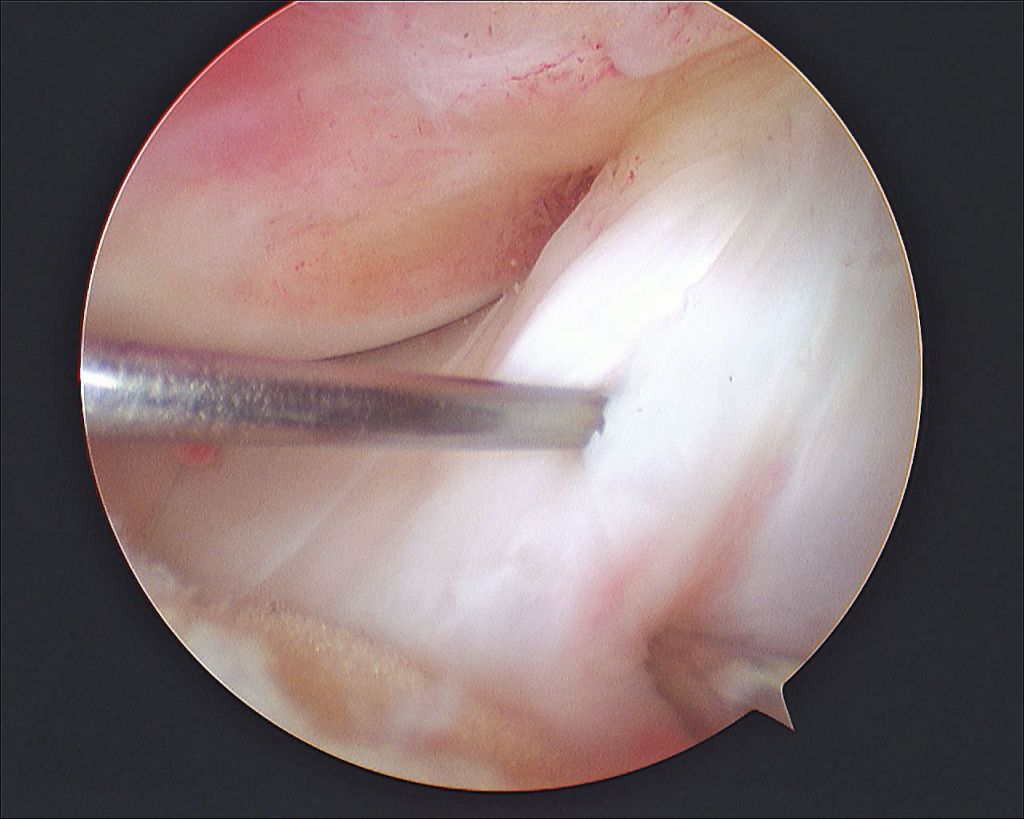
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
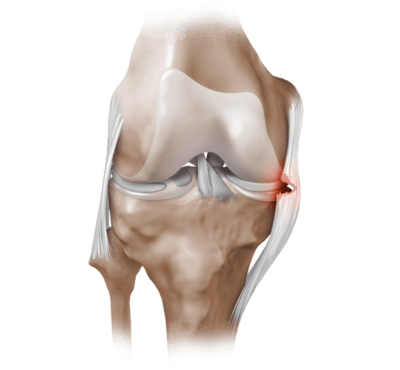
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза; головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска; болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
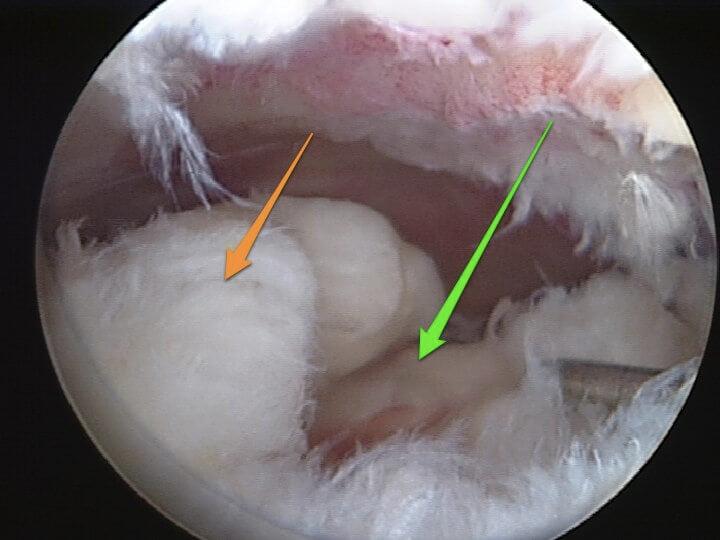
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
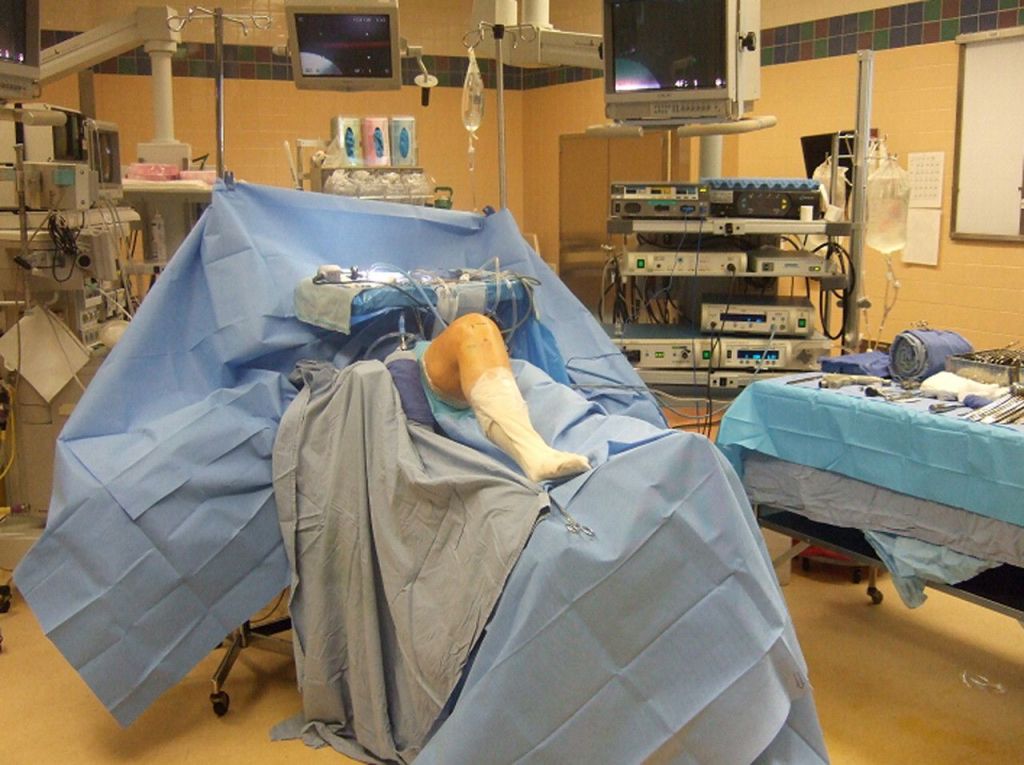
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
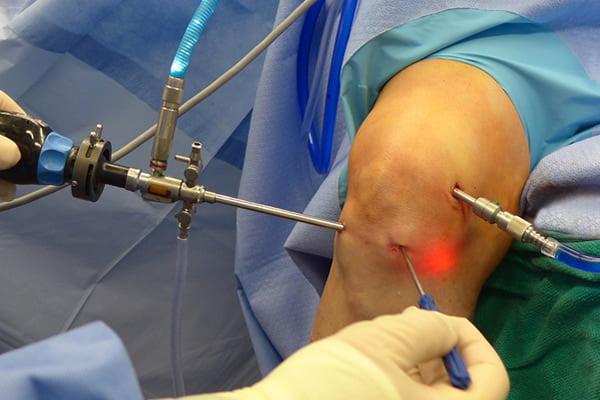
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.

Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Все, что вы хотели знать об артроскопии коленного сустава
При болях в колене иногда ортопеды рекомендуют пройти артроскопию – диагностическую процедуру. С помощью артроскопа удается детально рассмотреть внутреннюю часть сустава на экране и определить проблему, а при необходимости сразу исправить ее. Манипуляция также показана при патологиях других суставов – тазобедренного, локтевого, плечевого, голеностопного.

Артроскопия – это современная хирургическая техника диагностики и лечения болезней колена
Какие заболевания колена можно диагностировать с помощью артроскопии
- Воспалительные процессы в колене в острой и хронической форме, в том числе гонартроз.
- Деформирующий артроз.
- Разрыв задней или передней крестообразной связки.
- Травмы и повреждения мениска.
- Обнаружение фрагментов порванного хряща («суставной мыши»).
- Киста Бейкера.
- Перелом костей, образующих коленный сустав.
- Смещение коленной чашечки.
- Отек синовиальной оболочки.
- Дефекты суставного хряща.
- Артрит.
- Наличие внутри подвижного костного соединения выпота (в том числе, при гемартрозе).
Также артроскопию рекомендует, если возникли трудности с постановкой диагноза другими методами. Еще одно показание – дискомфорт и болезненность после эндопротезирования колена или другой операции на коленном суставе.

Артроскопию часто назначают, чтобы определить причину боли в колене
Нужна ли специальная подготовка к артроскопии
На первом приеме у ортопеда вам расскажут, как подготовиться к процедуре. Врач поинтересуется, какие лекарства вы принимаете, и, возможно, внесет в них корректировки.
- В течение нескольких дней или недель до манипуляции рекомендуют отказаться от приема аспирина и ибупрофена.
- В течение 6-12 часов накануне нельзя есть и пить.
- При необходимости вам назначат дополнительные обезболивающие.
Как с помощью артроскопии определяют причину боли в колене? Рассказывает и показывает практикующий хирург-ортопед-травматолог:
Как проходит артроскопия
Процедура проводится с анестезией. Практикуют несколько вариантов в зависимости от возраста, состояния пациента: местная анестезия (обезболивание охватывает только колено), региональная (до пояса) и общая (медикаментозный сон). В первых двух случаях пациент может наблюдать за процедурой на мониторе, однако не все готовы к такому испытанию.
Хирург делает несколько небольших разрезов на колене. В них закачивают стерильную соленую воду или физиологический раствор для расширения. В сустав вводят артроскоп с встроенной камерой. Изображение с нее транслируется на монитор в операционной. Специалист осматривает сустав, завороты и складки, обнаруживает проблему, затем, если клиническая картина позволяет, вставляет в разрезы небольшие инструменты и исправляет проблему (например, иссекает поврежденные участки мениска).
По окончании операции физиологический раствор выводится из сустава, разрезы зашивают. Раны обрабатывают антисептиками и накладывают стерильный бинтовой бандаж. Процедура отнимает от 30 до 60 минут.

Так выглядит артроскоп
Насколько рискована артроскопия коленного сустава
Операция относится к малорискованным, однако осложнения после такой диагностики артроза все-таки бывают. В их числе – такие:
- повышенное кровотечение, в том числе внутри коленного сустава;
- инфицирование раны после манипуляции;
- трудности с дыханием, спровоцированные анестезией;
- аллергия на анестезию или вводимые в сустав лекарства;
- образование в ноге сгустка крови.
После артроскопии пациенты, которым предстоит лечение остеоартроза, иногда жалуются на жесткость в колене. К сожалению, бывают случаи, когда вследствие неумелого проведения манипуляции повреждаются хрящи, связки, мениски, кровеносные сосуды или нервные окончания в колене. Чтобы избежать этого, проходить процедуру стоит в надежных клиниках.

Артроскопия – ювелирная работа
Есть ли противопоказания
Артроскопия – это малоинвазивное, но, тем не менее, хирургическое вмешательство, которое не проводят при таких условиях:
- при наличии в суставе воспаления с гнойным содержимым;
- при наличии обширной инфицированной открытой раны;
- если суставная щель заросла соединительной тканью высокой плотности, и движения в коленном суставе по этой причине невозможны;
- при тяжелом состоянии пациента.
К артроскопии есть и относительные противопоказания, которые остаются на усмотрение врача. Иногда от процедуры отказываются в случае нарушений герметичности костного соединения, при разрывах связок и суставной капсулы, а также при обильном кровотечении в полости сустава.

Артроскопия имеет абсолютные и относительные противопоказания – решение остается за врачом
Как проходит восстановление
Восстановление после этой малоинвазивной процедуры отнимает всего несколько часов. Возвратиться домой можно уже в тот же день, а в некоторых случаях – чуть позже, в течение трех суток. Для снятия боли на колено рекомендуют прикладывать пакет со льдом, который уменьшит опухоль и сократит болезненность. В первый день ногу важно поберечь от нагрузок, обеспечить ей полный покой. Также для снятия отека и болезненности назначают анальгетики, ручной или лимфодренажный массаж, для профилактики тромбоза глубоких вен – антикоагулянты.
Самостоятельно передвигаться без костылей человек может уже на второй день. Швы снимают примерно через две недели. На плановой консультации хирург порекомендует комплекс упражнений. Он поможет укрепить мышцы и восстановить диапазон движений.
Операция на коленном суставе. Травмы и болезни колена. Показания и подготовка к операции. Артроскопия. Послеоперационная реабилитация.
Коленный сустав является одним из наиболее травмоопасных (наряду с плечевым). Повреждения менисков, связок, переломы – это лишь часть проблем, с которыми может столкнуться человек. Наиболее подвержены травмам колена спортсмены контактных видов спорта – футболисты, регбисты, хоккеисты.

Чаще всего травмам коленного сустава подвержены хоккеисты, футболисты и другие игроки контактных видов спорта.
Самое главное при получении травмы или диагностировании патологии – это вовремя провести операцию и грамотно восстановиться после неё.
Заболевания колена делятся, прежде всего, на воспалительные, травматические и инфекционные. Самая частая причина патологий – это именно травмы, к самым трудным из которых относятся переломы. Как правило, они требуют долгого восстановления, и даже после этого не всегда человек может восстановить свои спортивные показатели на все сто.
Что касается инфекционных болезней, то они могут быть ревматическими (приводят к воспалению и потере функций) и септическими (иногда приводят к расплавлению костных тканей).

Строение коленного сустава.
Основные виды операций на коленном суставе.
Всего существует множество различных типов операций на коленном суставе, ниже представлены наиболее распространённые из них:
- Артроскопия – посредством небольших разрезов внутрь вводятся трубка с камерой и инструменты;
- Артротомия – рассекается капсула и удаляются все патологические тела;
- Пластика связок и менисков колена;
- Иссечение кисты Бейкера;
- Эндопротезирование – установка протеза;
- Артродез – процедура обездвиживания сочленения;
- Остеосинтез – процесс, в ходе которого закрепляются части суставов, если имеет место перелом, проходящий через суставную линию.
Показания к операции.
Основными причинами, по которым доктор может назначить операцию, являются:
-
Артроз (представляет собой дегенеративное хроническое отклонение в работе сустава, нарушение целостности, потерю функциональных свойств);

На 3 стадии артроза коленного сустава, если болезнь прогрессирует, назначается артроскопическая операция.

Вывих надколенника при разрыве связок также является показанием к проведению операции.
Инновационный метод – артроскопия!

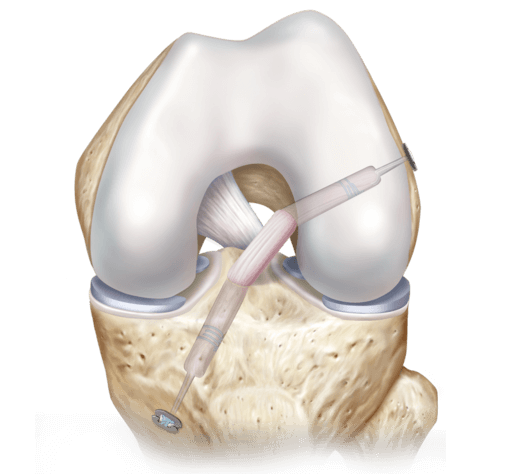
Схема артроскопии на коленном суставе.
Артроскопическое обследование по праву является очень востребованных в мире – во всех ведущих клиниках мира именно ему отдают предпочтение доктора высочайшего уровня.
Показаний к его проведению может быть несколько:
- Разрывы и повреждения связок, сухожилий;
- Артриты и артрозы;
- Деформирующий остеоартроз;
- Проблемы с мениском;
- Внутрисуставные переломы;
- Бурситы;
- Наличие инородных тел в тканях;
- Уточнение имеющегося диагноза.
Основные плюсы данного типа манипуляций.
Артроскопия является отличной альтернативой классическим операциям. Связано это со следующими факторами:
- Она не предполагает полного рассекания суставной полости – к внутрисуставному пространству врач получает доступ посредством проделывания всего пары маленьких отверстий и специальной трубы с камерой на конце, данные с которой выводятся на монитор. Благодаря этому значительным образом снижается травматичность околосуставных тканей.
- Камера, которой оснащён аппарат, обладает очень высоким разрешением и способна увеличивать картинку, выводящуюся на врачебный экран, в несколько раз – благодаря этому специалист может поставить абсолютно точный диагноз и с максимальной тщательностью оценить уровень повреждения.
- На теле больного впоследствии почти не останется шрамов – благодаря низкому уровню травматичности косметический дефект будет представлен лишь небольшими рубцами, еле заметными человеку.
- Нахождение в стационаре займёт значительно меньше времени – уже в первый день после артроскопии клиент может поехать домой (за исключением сложных случаев).
- Осложнения после операции практически отсутствуют.
Процесс оперативного вмешательства.
Артроскопическая операция проходит по следующему алгоритму:
- Первый этап – это подготовка: консультация с врачом, рентгенографическое обследование или МРТ.
- Предоперационное обследование. Как и при любой другой операции, назначение артроскопии возможно только после тщательного сбора анамнеза и проведения анализов мочи и крови и др.

Артроз коленного сустава на МРТ-снимках
Послеоперационная реабилитация.
После артроскопической операции на коленном суставе реабилитация занимает не так много времени, как при классических вмешательствах. Как правило, назначается специальный восстановительный курс, который нацелен на скорейшее выздоровление и включает носку бандажей, кинезиотейпирование, магнитотерапию, миостимуляцию, массажи и, конечно, ЛФК – лечебную физкультуру.

У нас вы можете пройти послеоперационную реабилитацию по инновационной системе Neurac на оборудовании Redcord.
Чтобы как можно быстрее вернуться в спортивную форму, следует придерживаться следующих правил:
- В первые несколько суток держать конечность поднятой наверх, прикладывать лёд для снижения воспалений, отёчности, болевого синдрома;
- Следить за гигиеной и держать повязку сухой и чистой (не принимать душ без разрешения врача и вовремя приходить на перевязки);
- Соблюдать все рекомендации – через несколько дней после выписки назначается реабилитационный курс;
- Использовать костыли или иные приспособления для ходьбы – ни в коем случае не опираться в первое время на повреждённую ногу – это может привести к серьёзным проблемам вплоть до повторного проведения вмешательства;
- Водить машину только через две-три недели, если это позволил специалист (иногда водить разрешают и раньше – всё зависит от типа коробки передач, степени тяжести повреждений конечности, наличия болей и так далее);
- Выполнять предписания в отношении лечебной гимнастики – только при условии точного выполнения предусмотренных упражнений придут в тонус мышцы, появится возможность двигаться как прежде и хорошо себя чувствовать;
- Если специалист назначил приём лекарств – принимать их согласно поставленному графику (чаще всего, назначаются препараты, которые снижают вероятность возникновения послеоперационных тромбов);
- После операций рекомендуется ношение ортезов коленного сустава.

Хорошо себя зарекомендовали ортезы для коленного сустава компании Medi.
И не забывайте – залог успеха – это грамотно выбранный специалист. В нашей клинике артроскопию проводит врач-травматолог доктор медицинских наук Кузнецов Игорь Александрович, на счету которого более тридцати лет стажа и более 10000 артроскопических операций.
Возможно вас заинтересует:
Области проведения артроскопии. Хирургические инструменты, используемые при артроскопическом вмешательстве. История. Преимущества.
Операция на колене: показания к проведению, подготовка, варианты вмешательств, восстановление
а) Показания для операции при переломе надколенника:
– Абсолютные показания: любой поперечный перелом надколенника со смещением.
– Противопоказания: загрязненная или инфицированная рана. Переломы без смещения (обычно вертикальные). Сильно раздробленные переломы.
– Альтернативная операция: фиксация винтами.
б) Предоперационная подготовка. Подготовка пациента: возможна аспирация суставного выпота при консервативном лечении.
в) Специфические риски, информированное согласие пациента:
– Инфекция
– Несращение
– Послеоперационное кровотечение
– Остеоартроз
– Удаление фиксаторов
г) Обезболивание. Общее обезболивание (интубация), эпидуральная или спинальная анестезия.
д) Положение пациента. Лежа на спине.
е) Доступ. Поперечный разрез, латеральный парапателлярный разрез.
ж) Этапы операции:
– Разрез кожи
– Очистка места перелома
– Репозиция и удержание отломков
– Фиксация спицами Киршнера
– Проволочная стяжка
– Модификации
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Обязательно восстановите конгруэнтность суставной поверхности надколенника.
– Удалите все нежизнеспособные фрагменты.
– Предпочтительно выполнить дополнительную резекцию поверхности сустава, чем оставить какое-либо несовпадение костных поверхностей.
– Перед репозицией эвакуируйте гематомы путем промывания и осмотрите суставные поверхности на предмет каких-либо вдавлений или трещин.
– Введите спицы Киршнера кпереди от средней линии.
и) Меры при специфических осложнениях:
– При оскольчатых переломах возможно использование нескольких стяжек и фиксация винтами.
– Гнойный артрит: введение проточно-промывного дренажа.
к) Послеоперационный уход после операции при переломе надколенника:
– Медицинский уход: удалите дренаж из сустава на 1-2-й день. Удалите фиксаторы через 1 год.
– Активизация: первоначально без перенесения веса на конечность.
– Физиотерапия: после удаления дренажей, немедленная физиотерапия, возможно использование тренажера для пассивных движений в течение первых 5-7 дней.
– Период нетрудоспособности: около 6 недель.
л) Этапы и техника операции при переломе надколенника:
1. Разрез кожи
2. Очистка места перелома
3. Репозиция и удержание отломков
4. Фиксация спицами Киршнера
5. Проволочная стяжка
6. Модификации
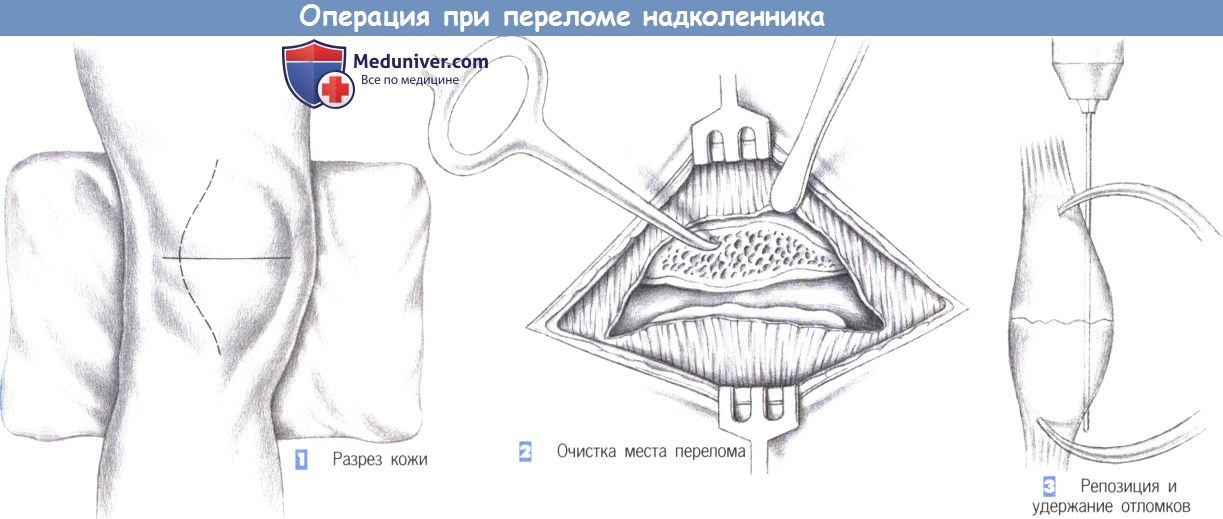
1. Разрез кожи. Классический доступ ведется через латеральный парапателлярный разрез, хотя результаты столь же хороши и при поперечном разрезе. Откидывание медиального кожно-подкожного лоскута с передней поверхности надколенника предоставляет доступ к месту перелома. Открытый коленный сустав тщательно промывается.
Части сухожильного растяжения разгибателя, кровяные сгустки и мелкие свободные фрагменты кости и хряща удаляются щипцами или вымываются из сустава. Периостальное покрытие сдвигается с краев излома на 2 мм для точной адаптации переднего кортикального слоя.
2. Очистка места перелома. После обнажения места перелома проксимальный конец приподнимается маленьким костным крючком, и суставная поверхность дополнительно очищается, а сустав осматривается. Остаточный налет и кровяные сгустки удаляются путем промывания. Весь сустав тщательно очищается.
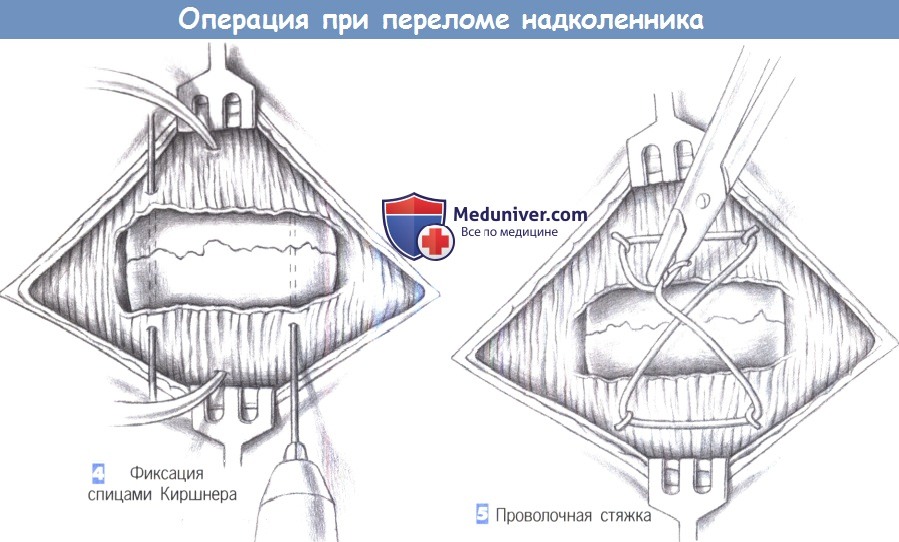
3. Репозиция и удержание отломков. После репозиции костных фрагментов надколенник захватывается репозиционными щипцами, и его фрагменты плотно сжимаются вместе. Чтобы плотно охватить надколенник, щипцы должны быть наложены как можно дорзальнее.
4. Фиксация спицами Киршнера. Затем через надколенник на расстоянии 2-3 см друг от друга просверливаются проволочные спицы Киршнера толщиной 1,8-2,0 мм. Проволока должна находиться более в передней, чем в задней части надколенника, на 5 мм ниже кортикального слоя. После проведения и выравнивания проволочных спиц репозиция оценивается проведением пальца по суставной поверхности надколенника. В то же время проверяется правильность положения спиц в кости.
5. Проволочная стяжка. Краниальные и каудальные концы спиц сгибаются, чтобы создать безопасный захват для проволочной стяжки. Стяжка формируется из 1,2-1,4-мм проволоки, которая изгибается в виде восьмерки вокруг спиц Киршнера и затягивается путем скручивания концов. Следует соблюдаться осторожность, гарантирующую, что надколенник не был открыт с дорсальной стороны, что достигается правильным размещением проволоки Киршнера.
Проксимальные и дистальные концы проволоки Киршнера погружаются в ткани при помощи молотка и импактора. Дистальные концы необходимо сгибать как можно меньше, чтобы в дальнейшем облегчить их удаление в краниальном направлении. После достижения анатомической репозиции и фиксации перелома вводится внутрисуставной активный дренаж, суставная сумка ушивается, и сухожильные растяжения сопоставляются рассасывающимися швами.
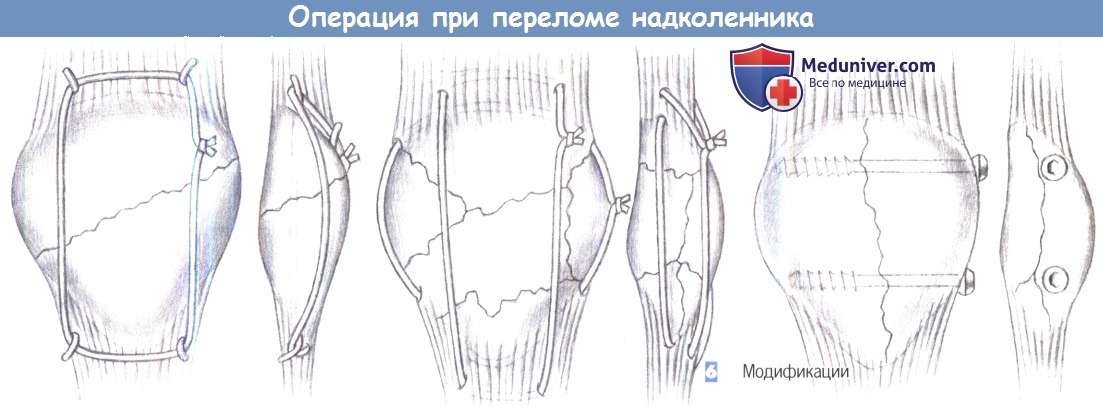
6. Модификации. При оскольчатых и косых переломах требуется модифицированная техника, которая может включать использование циркулярных проволочных серкляжей, поперечных винтов и множественных проволочных серкляжей или спиц Киршнера, введенных на расстоянии друг от друга.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое артроскопия коленного сустава

Глазков Юрий Константинович Главный врач
- травматолог-ортопед
- травматолог-хирург
- спортивный травматолог
- ортопед
Артроскопия коленного сустава
Сейчас, в век победившего технического прогресса, существует такое медицинское вмешательство, как артроскопия коленного сустава, делающая обследование гораздо более простым и нетравматичным.
У артроскопии есть свои плюсы:
- Она сохраняет здоровые ткани целыми и не мешает их нормальному развитию.
- Она не требует последующей долгой реабилитации со строгими ограничениями.
- Она позволяет не только исследовать сустав изнутри, но и проводить на нем операции.
- Она позволяет поставить стопроцентно правильный диагноз и осмотреть сустав досконально.
- Она позволяет выписать пациента в течение нескольких дней.
- Если прикладывать усилия, быстро пройдет восстановление, артроскопия коленного сустава забудется, и нога будет функционировать в полном объеме.
Артроскопия коленного сустава – лучшее решение, известное современной медицине.
Диагностика
При повреждениях коленного сустава клиническая картина может быть очень нечеткой – часто это просто боль, возникающая при попытке согнуть ногу. Если рентген и пальпация не способны дать стопроцентно точный результат, применяется артроскопия коленного сустава. С её помощью обычно диагностируют:
- Повреждения менисков.
- Факт разрыва сухожилий и связок.
- Артрит и артроз.
- Вывих надколенника.
- Перелом сустава.
Все эти заболевания крайне серьезны. Во многих случаях лечение может быть начато прямо после постановки диагноза – при артроскопии нужные инструменты под рукой.Все эти заболевания крайне серьезны. Во многих случаях лечение может быть начато прямо после постановки диагноза – при артроскопии нужные инструменты под рукой.
Лечение
Артроскопия позволяет избавиться от причины болезни: сшить разрыв, извлечь инородное тело, вправить перелом. Кроме того, с её помощью в суставную полость можно ввести лекарственные препараты, которые поспособствуют выздоровлению.
Артроскопия коленного сустава, отзывы на которую большей частью положительны, как операция применяется в следующих случаях:
- Если повреждены мениски или хрящи.
- Если разорваны связки.
- Если внутри сустава протекает хронический воспалительный процесс.
- Если колено было раздроблено и требуется удалить костяные или хрящевые фрагменты.
Лечение проводится в двух вариантах: введением лекарств или операцией.
Операция
Если вбить в поисковую систему «операция артроскопия коленного сустава», можно убедиться, что операция протекает в несколько этапов и, не смотря на низкую травматичность, требует тщательной подготовки.
- Сбор информации. Перед операцией пациент должен:
- Сдать кровь.
- Пройти ЭКГ.
- Сделать рентген.
- Также ему следует посетить ортопеда и анестезиолога. Последний определит, насколько пациент готов к анестезии и какой способ будет для него оптимальным. Как правило, при артроскопии применяется местная анестезия.
- Непосредственная подготовка. Когда все анализы сданы и врачи установили, что пациенту операция не повредит, он должен подготовиться: обзавестись костылями, которые потребуются на время восстановления ноги; купить обезболивающие, которые будут использованы в ходе лечения; воздержаться от питья и принятия пищи за двенадцать часов до операции.
- Операция. Артроскопия коленного сустава делается в тот же день, в который пациент прибывает в больницу. Его помещают в стерильный кабинет, перетягивают ногу на уровне бедра жгутом – так, чтобы кровь поступала в суставную полость не в полном объеме. После этого проводится анестезия и делаются три надреза, по семь миллиметров каждый. Через них в сустав вводятся:
- Источник света и камера, которые позволяют врачу, проводящему операцию, видеть собственные действия.
- Полая трубка для введения жидкости – стерильный раствор позволяет промыть сустав и наполнить его, обеспечивая лучшую видимость и больший простор для инструментов.
- Артроскоп, с помощью которого и производятся все необходимые процедуры.
Когда разрывы зашиты, перелом вправлен, суставу больше ничего не угрожает и операция, артроскопия коленного сустава, закончена, инструменты вынимают, стерильную жидкость откачивают. Полость, при необходимости, заполняют лекарствами: антибиотиками, которые сражаются с возможным заражением, и противовоспалительными, которые помешают лихорадке. Разрезы накрываются стерильной тканью и колено перебинтовывают так, чтобы получилась давящая повязка. После этого пациента сопровождают в палату, где:
- Бинт по истечении промежутка времени заменяют на эластичный, который снижает боль и предотвращает возникновение отека.
- К колену прикладывают пакет со льдом, который также снижает боль и мешает отеку.
Выписывают пациента, как только он может самостоятельно передвигаться на костылях – обычно это происходит в день операции, но иногда требуется задержаться на пару дней для того, чтобы врачи могли пронаблюдать динамику.
Реабилитация
Несмотря на то, что артроскопия коленного сустава, отзывы на которую это подтвердят, является простой операцией без серьезной нагрузки на организм, после неё все равно необходимо приложить усилия для восстановления подвижности колена в полном объеме.
Не рекомендуется:
- Чрезмерно нагружать ногу – бегать, далеко ходить, подниматься по лестнице на несколько этажей.
- Сгибать ногу – садиться на корточки, подбирать ноги под себя по-турецки, садиться на колени.
Рекомендуется, чтобы ускорить восстановление, артроскопия коленного сустава не привела к осложнениям, и выздоровление заняло как можно меньше времени:
- Правильно питаться: кальций и витамины пойдут на пользу.
- Передвигаться, не опираясь на выздоравливающую ногу.
- Садясь, поднимать ногу так, чтобы от неё отлила кровь.
- Выполнять простейшие упражнения утром и вечером:
- Подъем ноги лежа. Лечь на спину, здоровую ногу согнуть, больную вытянуть и начать её поднимать под углом не меньшим, чем сорок пять градусов.
- Подъем ноги стоя. Опереться на спину, выпрямиться, поднимать больную ногу под углом не меньшим, чем сорок пять градусов.
- Сокращение мышц. Лечь на живот, подложить под ступню больной ноги валик (можно скатать его из полотенца). Начать напрягать мышцы больной ноги так, чтобы она выпрямлялась с опорой на валик.
- Массаж позволит разогнать кровь и вернуть мышцам тонус.
Если пренебрегать советами врача и не тратить время на восстановление, артроскопия коленного сустава может привести к неприятным последствиям, а подвижность оперированной ноги так и не восстановится до конца.
Повреждения менисков, повреждение крестообразных связок, повреждение коллатеральных связок, патология синовиальных складок, удаление инородных тел коленного сустава, лечение патологии надколенника, лечение дефектов хряща, лечение артроза коленного сустава (гонартроза)


