«Таблетка от давления»: как это работает
Наверное, нет ни одной другой группы лекарств, в которой было бы так много препаратов. К тому же большинство средств имеет добрый десяток аналогов, что сеет среди антигипертензивных хаос, здравому уму малоподвластный. Но ум хорошего кардиолога и профессионального фармацевта может постигнуть и не такой лекарственный ералаш.
«Много» — не значит «хорошо»
Разнообразие антигипертензивных препаратов во многом связано с тем, что сегодня наряду с современными продолжают использоваться средства, которыми лечились наши бабушки. К счастью, применяются они достаточно редко, но, тем не менее, смуту в лечение гипертонии вносят. К тому же следует учитывать, что в российских аптеках до сих пор можно запросто купить любой антигипертензивный препарат без рецепта врача. А это значит, что самолечение гипертонической болезни, которое нельзя назвать иначе, чем «самомучение», продолжает процветать и приносить горькие плоды.
Но неужели есть большая разница, как и чем снижать давление: главное же, чтобы тонометр показывал норму или приближенные к ней цифры? Конечно, есть, и вот почему.
Дело в том, что многие антигипертензивные препараты приводят к резкому снижению давления. Это не лучшим образом сказывается на самочувствии больного, однако есть последствия гораздо более серьезные. Если постоянно принимать эти лекарства, эластичность сосудистой стенки, регулярно напрягающейся и расслабляющейся, снижается. В результате развиваются (или быстро прогрессируют) заболевания сердца и сосудов — наиболее опасные осложнения гипертонии.

К препаратам, обладающим резким сосудорасширяющим эффектом, относятся любимые многими поколениями гипертоников адельфан и клонидин. Менее мощное действие на сосуды оказывают дешевые бендазол и его комбинация с папаверином, метамизолом и фенобарбиталом (андипал). Эти средства уменьшают сердечный выброс и при длительном применении ухудшают показатели ЭКГ.
А растительные гипотензивные препараты, например раунатин, и вовсе рассматривать всерьез не приходится: лекарствам, возраст которых уже перевалил за шестой десяток, уже давно найдена более эффективная и безопасная альтернатива.
Шесть групп
Я перечислила далеко не все гипотензивные препараты, которые продолжают выпускаться и применяться, несмотря на серьезные недостатки и побочные эффекты. Их так много, что я боюсь запутать читателя окончательно. Гораздо проще назвать те средства, которые во всем мире признаны препаратами выбора для лечения гипертонии. Они относятся к шести фармакологическим группам:
- Мочегонные, или диуретики (гидрохлортиазид, индапамид).
- Бета-блокаторы (атенолол, бетаксолол, метопролол, бисопролол, небиволол и др.).
- Блокаторы кальциевых каналов (верапамил, амлодипин, нифедипин, фелодипин и др.).
- Ингибиторы АПФ (каптоприл, эналаприл, лизиноприл, рамиприл, фозиноприл и др.).
- Блокаторы рецепторов ангиотензина II (лозартан, валсартан, кандесартан, ирбесартан, телмисартан и др.).
- Альфа-адреноблокаторы (доксазозин, урапидил и др.).
Механизм действия каждой из этих групп различен и достаточно сложен:

- Мочегонные препараты (диуретики) увеличивают выведение из организма солей и воды. В результате содержание натрия в стенке сосудов снижается, что препятствует сужению сосудов и повышению артериального давления.
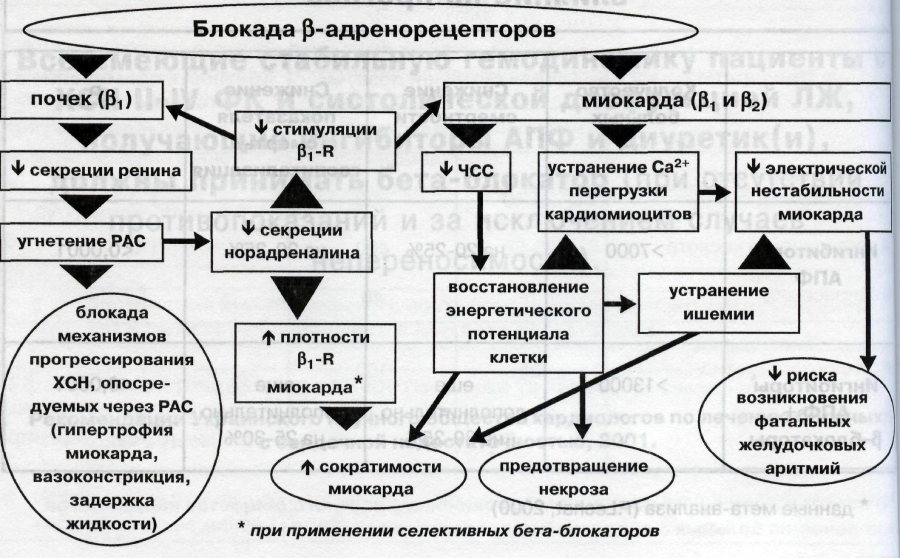
- Бета-блокаторы работают за счет блокирования так называемых β1-адренорецепторов, расположенных в сердце. Это приводит к снижению частоты и силы сердечных сокращений и снижению давления.
- Действие блокаторов кальциевых каналов основано на способности блокировать прохождение ионов кальция внутрь клетки, что позволяет снизить тонус сосудов, расширить их просвет и улучшить кровообращение в них.
- Ингибиторы АПФ блокируют ангиотензинпревращающий фермент, который превращает ангионтензин I в ангиотензин II, оказывающий мощное сосудосуживающее действие.
- Блокаторы рецепторов ангиотензина II действуют на тот же механизм, что и ингибиторы АПФ, но на более поздний его этап.
- Альфа-адреноблокаторы снижают давление, уменьшая спазм сосудов.
Кстати, разницы в эффективности между ними практически нет. Из ряда препаратов выбиваются нифедипин и каптоприл, которые можно принимать как средства скорой помощи для быстрого снижения давления. Кроме того, диуретики, блокаторы кальциевых каналов и ингибиторы АПФ определенно снижают риск развития сердечно-сосудистых катастроф, вероятность которых значительно возрастает при гипертонии.
Читайте также:
Люди с гипертонией
Как правило, гипотензивный эффект длится 12, а иногда и 24 часов, что позволяет принимать лекарства два или один раз в сутки. Однако далеко не всегда удается справиться с гипертонией с помощью одного препарата.
Когда один в поле не воин
Назначая гипотензивное средство, врач должен стремиться обойтись минимальной дозой. Если приходится повышать дозировку из-за недостаточного антигипертензивного эффекта, следует задуматься о введении второго лекарства — априори безопасней считается принимать два препарата в минимальных дозах, чем один в максимальной. По статистике, больше половины больных не достигают целевых показателей давления с помощью одного средства.
Комбинированная терапия гипертонии может осуществляться как с помощью уже готовых, комплексных препаратов (например, периндоприл + индапамид, лизиноприл + гидрохлортиазид и т. д.), так и за счет сочетания двух разных средств. Однако сочетать тоже нужно с умом — существуют стандартные схемы, доказавшие свою рациональность. Всемирная организация здравоохранения предлагает использовать пять комбинаций:
- диуретик + бета-блокатор;
- диуретик + ингибитор АПФ (или блокатор рецепторов ангиотензина II);
- блокатор кальциевых каналов + бета-блокатор;
- блокатор кальциевых каналов + ингибитор АПФ;
- альфа-блокатор + бета-блокатор.
Правильная терапия
Следует отметить, что даже самый квалифицированный врач вряд ли с первого визита пациента сможет подобрать оптимальную схему лечения гипертонии. Процесс этот подчас длительный и скрупулезный. Больной должен регулярно вести дневник артериального давления и отмечать, как прием препаратов влияет на его показатели. Доктор, анализируя первичные результаты, корректирует дозу или при необходимости вводит еще одно средство. Так продолжается до тех пор, пока эффект не будет достигнут.
Конечная цель гипотензивной терапии — это не быстрое снижение повышенного давления, а недопущение его подъема. У больного гипертонией, получающего адекватное лечение, артериальное давление должно всегда оставаться в норме.
К тому же у тех, кто лечится правильно, снижается риск инфаркта на 20–25 %, инсульта на 35–40 %, а сердечной недостаточности — более чем наполовину. А значит, с современными «таблетками от давления» можно продолжать радоваться жизни, несмотря на гипертонию.
Товары по теме: [product strict=”гидрохлортиазид”](гидрохлортиазид), [product strict=”индапамид”](индапамид), [product strict=”атенолол”](атенолол), [product strict=”бетаксолол”](бетаксолол), [product strict=”метопролол”](метопролол), [product strict=”бисопролол”](бисопролол), [product strict=”небиволол”](небиволол), [product strict=”верапамил”](верапамил), [product strict=”амлодипин”](амлодипин), [product strict=”нифедипин”](нифедипин), [product strict=”фелодипин”](фелодипин), [product strict=”каптоприл”](каптоприл), [product strict=”эналаприл”](эналаприл), [product strict=”лизиноприл”](лизиноприл), [product strict=”рамиприл”](рамиприл), [product strict=”фозиноприл”](фозиноприл), [product strict=”лозартан”](лозартан), [product strict=”валсартан”](валсартан), [product strict=”кандесартан”](кандесартан), [product strict=”ирбесартан”](ирбесартан), [product strict=”телмисартан”](телмисартан), [product strict=”эбрантил”](эбрантил), [product strict=”доксазозин”](доксазозин).
Бета блокаторы для лечения гипертонии и болезней сердца

Блокаторы бета-адренорецепторов являются одной из важных групп в лечении сердечно-сосудистых патологий, поскольку они оказывают прямое влияние на симпатическую иннервацию. Данный класс начали применять в кардиологии с конца XX века до сегодняшних дней с целью устранения грозных заболеваний кровеносной системы. Бета блокаторы от гипертонии и болезней сердца позволяют нормализовать кровообращение, стабилизировать сократительную деятельность миокарда и купировать гипертонический криз. Каким механизмом действия обладают представители данной группы и в каких ситуациях их назначают?
Описание группы
Бета-адреноблокаторы – это класс фармакологических препаратов, предназначенных для блокирования адренорецепторов в различных органах и тканях для ограничения продукции катехоламинов, которые негативно воздействуют на работу сердечной и сосудистой системы. Однако системное воздействие на организм приводит к ряду побочных явлений, поэтому для снижения риска негативных проявлений была разработана группа с дополнительными вазодилатирующими свойствами.

Большинство торговых названий представителей группы заканчивается на «лол»
В качестве активных компонентов используют следующие активные вещества:
- бисопролол,
- пропанолол,
- атенолол,
- тимолол.
Бета-адреноблокаторы обладают антигипертензивными и антиангинальными свойствами, поэтому они получили широкое применение в терапии пациентов с ишемической болезнью сердца, гипертонической болезнью, хронической сердечной недостаточностью, после инфарктного состояния.
Полезные свойства
Блокаторы при гипертонии служат протекцией при атеросклеротических процессах, предотвращая дальнейшие прогрессирование патологии. За счет кардиопротекторного свойства уменьшается регрессия левого желудочка, оказывая антиаритмическое действие. Они устраняют болезненность в области сердца, предотвращают приступы стенокардии.

Прием средств позволяет снизить частоту возникновения гипертонических приступов, инсультов, инфарктов
Фармакологическое действие направленно на стабилизацию следующих процессов:
- Снижение частоты сокращения миокарда, повышение времени диастолического наполнения, благодаря улучшению коронарного кровообращения.
- Уменьшение потребности миокарда в кислороде.
- Препятствие повышению давления в аорте, предупреждение ее расслоения.
- Уменьшение гидравлического давления в сосудах, что снижает риск разрыва атеросклеротических образований.
- Предупреждение развития миокарда посредством устранения утренней агрегации тромбоцитов.
- Предупреждение формирования смертельных аритмий.
- Предупреждение случаев возникновения внезапной смертности.
В большинстве случаев лекарства назначают при артериальной гипертензии, которая сопровождается приступами стенокардии, периодическими болями в сердце, нарушением ритма.
Как действуют бета-блокаторы?
Мозговым слоем надпочечников выделяются гормоны адреналин и норадреналин, вызывающие спазм кровеносных сосудов, вследствие чего повышается уровень артериального давления. При развитии заболеваний возникает необходимость в блокировании адренергических импульсов, чтобы устранить действие гормонов. Для этого применяют средства, обладающие адреноблокирующим действием, в результате чего происходит блокада белковых соединений в периферических нервных окончаниях, при этом процесс образования и продукции гормонов не нарушается.

Механизм действия медикаментов основан на регуляции следующих процессов:
- Антиаритмическое действие обусловлено угнетением деятельности клеток проводящей системы сердца. Происходит снижение потока импульсов через атриовентрикулярный узел, за счет чего уменьшается скорость проведения импульсов.
- Угнетение активности ренин-ангиотензивной системы в результате уменьшенной продукции ренина.
- Снижение симпатической активности сосудосуживающих нервов, что приводит к повышению сопротивляемости периферических артерий, уменьшению сердечного выброса. Данные эффекты стабилизируются после продолжительного применения.
- Снижают скорость гибели кардиомиоцитов, вызванной негативным влиянием катехоламинов.
- Активация аргинин-нитроксидной системы в тканях эндотелия является основной причиной сосудорасширяющего эффекта.
- Блокирование кальциевых каналов и уменьшение концентрации кальция в структурных элементах миокарда приводит к отрицательному ионотропному эффекту, что проявляется снижением силы сокращений сердца.
Механизм действия направлен на блокировку β1, β2-адренорецепторов, расположенных в тканях всех органов и тканей, однако их количество ограничено в коронарных артериях и сердце.
Современная классификация
БАБ отличаются по механизму воздействия и длительности фармакологических эффектов, поэтому их классифицируют на группы:
- Кардиоселективные и неселективные.
- Липофильные (растворение происходит в жире) и гидрофильные (растворяются в воде).
- Без внутренней симпатической активности и с ней.
Класс состоит из трёх поколений препаратов, поэтому чтобы достичь максимального лечебного действия, следует использовать средства нового поколения, так как они оказывают меньше побочных явлений.

Классификация бета-адреноблокаторов по поколениям
Медикаменты третьего поколения оказывают дополнительное вазодилатирующие свойство, то есть способствуют расслаблению артериальных и венозных стенок.
Некоторые β-адреноблокаторы не только блокируют рецепторы, но и могут их стимулировать. Данное свойство называется внутренней симпатомимической активностью, вызывающей хроническую стимуляцию β-адренорецепторов, что в дальнейшем проявляется их количественным уменьшением.
Неселективные БАБ
Средства способствуют сокращению сердечной активности, уменьшают сопротивление периферического кровотока, выявляют гипотензивное действие. Они одновременно блокируют β1, β2- адренорецепторы с равной силой воздействия, то есть влияют на регуляцию сердечной и сосудистой системы.

При регулярном приеме у гипертоников снижается риск возникновения острого коронарного кровообращения в головном мозге, а также уменьшается область ишемии в сердечной мышце
Механизм действия неселективных препаратов заключается в снижении количества сердечных сокращений, за счет чего сокращается потребность миокарда в кислороде, необходимом для его функционирования. Так, повышается устойчивость кардиомиоцитов к гипоксии, которая может развиться при ишемической болезни сердца.
Перечень наиболее популярных препаратов подгруппы:
- Тимолол,
- Пропранолол,
- Надолол,
- Метипранолол,
- Бопиндолол.
Способность усиливать мышечные сокращения миометрия позволяет использовать неселективные БАБ в акушерской сфере с целью предупреждения и ликвидации атонических кровотечений в ходе родоразрешения.
Кардиоселективные
Селективные бета-блокаторы выявляют активность преимущественно в отношении β1-адренорецепторов, осуществляющих энергетическую стимуляцию сердца. Они оказывают меньше негативных явлений на организм, поэтому их назначают при наличии сопутствующих патологий. По сравнению с неселективными средствами они не вызывают бронхоспазм, поскольку их фармакологическая активность не затрагивает β2-рецепторы, локализованные в легких.
Список препаратов, блокирующих β1-рецепторы:
- Атенолол,
- Бисопролол,
- Метопролол,
- Небиволол.

Специалисты отдают предпочтение кардиоселективным медикаментам при лечении гипертонической болезни у больных с сопутствующей ИБС
Селективные лекарства воздействуют на миокард, влияя на процессы:
- угнетение активности синусового узла и проводящей системы;
- снижение частоты сердечных сокращений;
- уменьшение количества необходимого кислорода;
- стабилизация системного уровня давления;
- ограничение распространения некротических очагов при инфаркте.
Кардиоселективные средства по оказываемым эффектам более слабые, чем неселективные, вызывают увеличение сопротивляемости периферического кровотока, поэтому их назначают для терапии заболеваний, связанных с нарушением периферического кровообращения.
Гидрофильные и липофильные БАБ
Липофильные лекарственные средства подвергаются значительной трансформации при прохождении через печень, а гидрофильные не подаются метаболизму. Их экскреция осуществляется с уриной в неизменном виде. Действие гидрофильных лекарств более продолжительное, так как они выводятся дольше. Липофильные бета-блокаторы лучше проникают в кровеносную и нервную систему.

Активность жирорастворимых препаратов не зависит от приема пищи, в то время как гидрофильные следует принимать перед пищей, запивая их большим количеством воды
Липофильная группа считается эффективней среди пациентов, у которых диагностирована ишемическая болезнь сердца, поскольку они снижают риск летальных исходов. Однако они оказывают больше побочных явлений, поражая центральную нервную систему. Поэтому у больных наблюдаются депрессивные состояния, головные боли и нарушение сна.
Лекарства нового поколения
Современные бета-блокаторы от гипертонии и болезней сердца уменьшают риск осложнений связанный со смертностью после инсульта и сердечного приступа. Также они легче переносятся организмом, поэтому меньше вызывают негативных явлений.
Для терапии сердечных заболеваний рекомендуются следующие представители:
- Бисопролол (Бипрол, Бисогамма, Конкор).
- Небиволол (Бинелол, Небилет).
- Карведилол (Ккориол).
Для лечения артериальной гипертензии можно использовать препараты второго и третьего поколения.
Особенности назначения при гипертонии
Согласно исследованиям, бета-адреноблокаторы значительно снижают риск возникновения инсульта и инфаркта миокарда. Для пациентов пожилого возраста, у которых отсутствуют проявления ишемической болезни сердца, рекомендуют использовать диуретические препараты. Однако при наличии специальных показаний гипертонику могут назначить средство из данного класса, а именно:
- ишемическая болезнь сердца;
- инфаркт миокарда в анамнезе;
- сердечная недостаточность.

При отсутствии положительной медикаментозной динамики в ходе лечения следует заменить назначенный препарат
Бета-адреноблокаторы обладают гипотензивным свойством, их использование назначают для устранения гипертонической болезни при состояниях:
- наличие сопутствующей ишемической болезни;
- сердечной недостаточности;
- гипертония как осложнение после операции;
- повышенное внутриглазное давление;
- увеличение сократительной активности сердца;
- приступы мигрени.
Лекарственные средства могут отличаться по длительности фармакологического эффекта, так различают БАБ пролонгированного и короткого действия. Учитывая данные особенности, следует подбирать схему лечения таким образом, чтобы воздействие медикамента сохранялось в течение суток. Для лечения гипертонии используют таблетки пролонгированного действия.

Подбор дозировки осуществляется в индивидуальном порядке с учетом стадии и тяжести течения болезни. В начале лечения принимают минимальные дозы, затем их постепенно увеличивают до необходимого терапевтического воздействия. Терапевтический курс составляет от 7 до 14 дней. В случае резкой отмены препарата может развиться гипертонический приступ и повысится риск сердечных нарушений. Поэтому отказ от лекарств должен быть постепенным, сопровождаясь постоянным контролем лечащего врача.
Во время терапевтического курса активные компоненты накапливаются в организме, поэтому необходимо контролировать показатели давления и пульса.
Недостатки приема
В последние годы существует мнение, что β-блокаторы не должны быть медикаментами первого выбора в лечении сосудистых заболеваний. Так, специалисты выделяют следующие недостатки при их применении:
- Способствуют недостаточному снижению рисков в развитии сердечных и сосудистых патологий.
- Не оказывают влияние на функциональное состояние артерий, тем самым не останавливают прогрессирование атеросклеротических процессов.
- Обладают сниженной протекцией, так как недостаточно защищают органы-мишени от деструкции.
Также существует вероятность, что под их воздействием происходит нарушение жирового и углеводного обмена. Вследствие чего у гипертоника формируется сахарный диабет второго типа или ухудшается его течение.
Представители старого поколения (неселективные) вызывают множество осложнений, одним из которых является половая дисфункция у мужчин. Они ухудшают приток крови к половому члену, что нарушает процесс выработки гормонов. Однако современный класс не влияет на потенцию, поэтому мужчины могут принимать их без опасений.
Бета-блокаторы являются эффективной группой медикаментозных средств, однако их прием должен быть согласован со специалистом. Перед началом терапии необходимо провести тщательную диагностику состояния, чтобы предупредить появление осложнений и побочных явлений. В период беременности рекомендовано отменить прием данной группы, их использование может разрешаться, в случаях, если польза от них будет превышать риски. Большинство специалистов сходятся во мнении, что β-блокторы действенны после перенесенного сердечного приступа и для предупреждения повторного инфаркта. При артериальной гипертензии лекарства подбирают индивидуально на основе показаний и предпочтений лечащего врача.
b-Блокаторы для лечения артериальной гипертензии и ишемической болезни сердца в российских рекомендациях
Артериальная гипертензия (АГ) в Российской Федерации остается одной из наиболее значимых медико-социальных проблем. Это обусловлено как широким распространением данного заболевания (около 40% взрослого населения РФ имеют повышенный уровень артериального давления – АД), так и тем, что АГ является важнейшим фактором риска основных сердечно-сосудистых заболеваний – инфаркта миокарда (ИМ) и мозгового инсульта, главным образом, определяющих высокую смертность в нашей стране. По материалам обследования, проведенного в рамках целевой Федеральной программы «Профилактика и лечение АГ в Российской Федерации», распространенность АГ среди населения в 2009 г. составила 40,8% (у мужчин 36,6%, у женщин 42,9%). Осведомленность больных АГ о наличии заболевания составляет 83,9–87,1%. Принимают антигипертензивные препараты (АГП) 69,5% больных АГ, из них эффективно лечатся 27,3%, а контролируют АД на целевом уровне 23,2% пациентов. В 2010 г. по инициативе Российского медицинского общества по АГ и Всероссийского научного общества кардиологов разработана новая 4-я редакция рекомендаций по диагностике и лечению АГ.
В рекомендациях подчеркивается, что для длительной антигипертензивной терапии необходимо использовать препараты пролонгированного действия, обеспечивающие 24-часовой контроль АД при однократном приеме. Преимущества таких препаратов – в большей приверженности больных лечению, меньшей вариабельности АД и как следствие – более стабильном контроле АД.
Выбор конкретного антигипертензивного препарата
В настоящее время для лечения АГ рекомендованы пять основных классов АГП: ингибиторы ангиотензинпревращающего фермента (ИАПФ), блокаторы рецепторов ангиотензина I (БРА), антагонисты кальция, β-адреноблокаторы, диуретики. На выбор препарата оказывают влияние многие факторы, наиболее важными из которых являются:
- наличие у больного факторов риска;
- поражение органов-мишеней (гипертрофия миокарда левого желудочка (ГМЛЖ), микроальбуминурия и др.);
- ассоциированные клинические состояния (например, ишемическая болезнь сердца – ИБС, хроническая сердечная недостаточность – ХСН), поражения почек, метаболический синдром, сахарный диабет;
- сопутствующие заболевания, при которых необходимо назначение или ограничение применения АГП различных классов;
- предыдущие индивидуальные реакции больного на препараты различных классов;
- вероятность взаимодействия с лекарствами, которые пациенту назначены по другим поводам;
- социально-экономические факторы, включая стоимость лечения.
При назначении любого из основных классов АГП есть свои за и против. В каждой конкретной клинической ситуации необходимо учитывать особенности действия различных классов АГП, обнаруженные при проведении рандомизированных исследований. Но очень часто даже представители одного класса имеют особые свойства, которые делают их назначение более обоснованным. Выбор того или иного АГП, особенно на старте лечения, должен основываться на результатах больших клинических исследований, в которых доказаны высокая эффективность и безопасность применения именно этого препарата у пациентов в подобной клинической ситуации. Рассмотрим это подробнее на примере β-блокаторов.
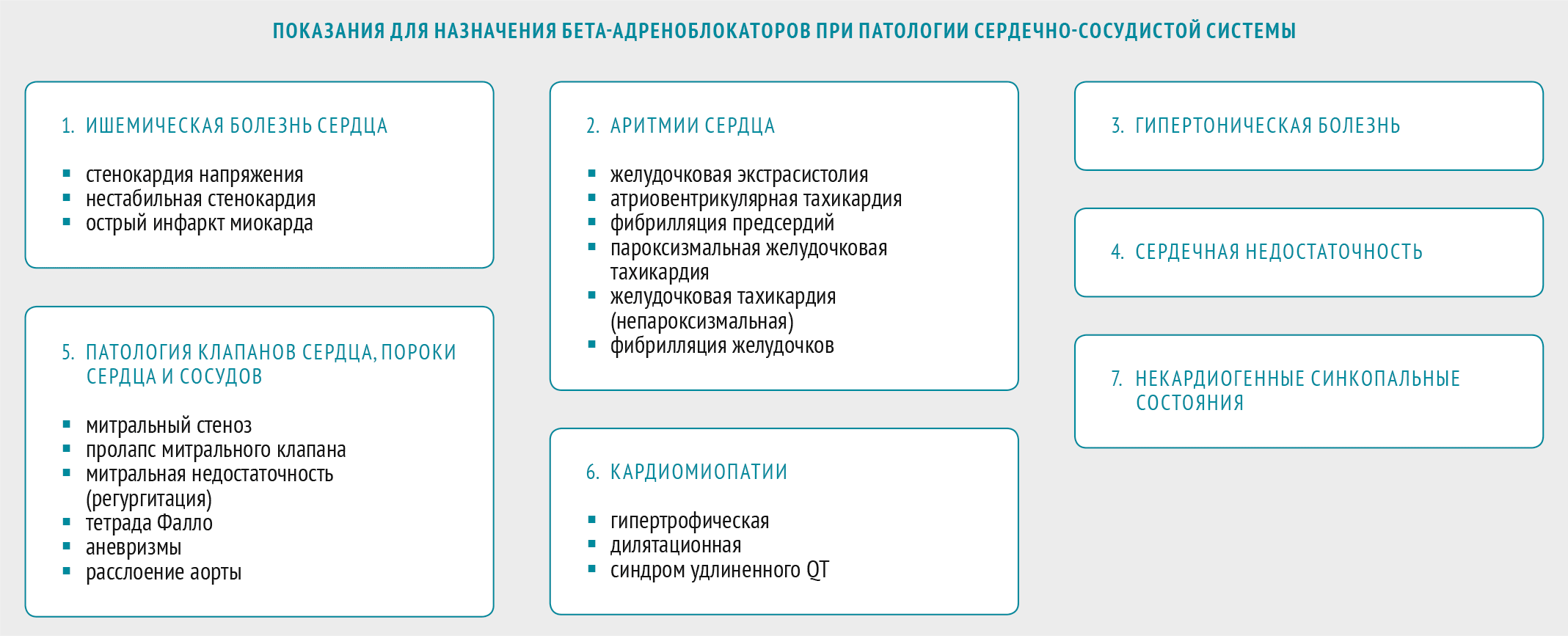
Показания для назначения β-блокаторов.
Для β-блокаторов доказана высокая эффективность в снижении риска сердечно-сосудистых осложнений при лечении больных АГ. В настоящее время показаниями для их назначения у больных АГ служат стабильная стенокардия, перенесенный инфаркт миокарда, ХСН, тахиаритмия, глаукома и беременность. Но существенной проблемой при лечении некоторыми β-блокаторами является их неблагоприятное метаболическое действие (повышение уровня глюкозы, холестерина и др.). Кроме того, в многоцентровых исследованиях была показана достоверно меньшая эффективность атенолола по предупреждению мозгового инсульта в сравнении с другими АГП. Однако, поскольку все эти данные были получены при анализе исследований, в которых главным образом применяли атенолол, указанные ограничения не распространяются на β-блокаторы, имеющие дополнительные свойства (небиволол и карведилол), а также высокоселективные β-блокаторы (бисопролол и метопролола сукцинат замедленного высвобождения).
Противопоказания
Абсолютными противопоказаниями (т.е. ко всем β-блокаторам без исключения) к β-блокаторам являются атриовентрикулярная блокада 2–3-й степени, брадикардия, бронхиальная астма. Такие β-блокаторы, как атенолол, пропранолол, метопролола тартрат также противопоказаны при заболеваниях периферических артерий, метаболическом синдроме, сахарном диабете, нарушенной толерантности к глюкозе, хронической обструктивной болезни легких (ХОБЛ), их также не следует назначать спортсменам и физически активным пациентам.
Следовательно, «идеальный» β-блокатор для лечения больных АГ должен быть длительнодействующим, высокоселективным и липофильным. Именно липофильные bблокаторы, как сегодня считают, обладают органопротективным действием. Так, липофильный бисопролол обладает кардиопротективным эффектом, вызывает регресс ГМЛЖ и по это своей способности равен эналаприлу (!), а гидрофильный атенолол не влияет на массу миокарда левого желудочка. Обладая и длительностью действия, и высокой селективностью (мало побочных эффектов и противопоказаний), и липофильностью (защита органов-мишеней), бисопролол является одним из лучших β-блокаторов для лечения АГ на сегодняшний день. Доза бисопролола для лечения АГ обычно составляет 5–10 мг 1 раз в сутки в зависимости от достижения целевого АД (менее 140/90 мм рт. ст.), также надо следить за частотой сердечных сокращений (ЧСС) – она не должна быть менее 50 уд/мин. У пожилых больных АГ 1-й степени, а также у пациентов, перенесших инсульт или транзиторную ишемическую атаку, стартовая доза бисопролола может быть 2,5 мг.
ИБС
В течение многих лет ИБС является главной причиной смертности населения во многих экономически развитых странах. В настоящее время сердечно-сосудистые заболевания играют решающую роль в эволюции общей смертности в России. В 2006 г. смертность от болезней системы кровообращения в РФ составила 56,5% в общей структуре смертности. Из них около 1/2 приходится на смертность от ИБС. В странах Западной Европы, США, Канаде, Австралии в течение последних десятилетий происходит устойчивое снижение смертности от ИБС. В России показатели сердечно-сосудистой смертности значительно выше, однако последние 2 года наметилась тенденция к их стабилизации.
ИБС может дебютировать остро: ИМ или даже внезапной смертью, но нередко она развивается постепенно, переходя в хроническую форму. В таких случаях одним из ее основных проявлений является стенокардия напряжения. По данным Фремингемского исследования, стенокардия напряжения служит первым симптомом ИБС у мужчин в 40,7% случаев, у женщин – в 56,5%. Частота стенокардии резко увеличивается с возрастом: у женщин с 0,1–1% в возрасте 45–54 лет до 10–15% в возрасте 65–74 лет; у мужчин с 2–5% в возрасте 45–54 лет до 10–20% в возрасте 65–74 лет. В большинстве европейских стран распространенность стенокардии составляет 20–40 тыс. на 1 млн населения. По данным ГНИЦ профилактической медицины, в РФ 10 млн трудоспособного населения страдают ИБС, более трети из них имеют стабильную стенокардию. Как показало международное исследование ATP-Survey, проведенное в 2001 г. в 9 странах Европы, в том числе в 18 центрах России, среди российских пациентов преобладали больные стенокардией II и III функционального класса (ФК) согласно классификации Канадской ассоциации кардиологов, причем последних почти в 2 раза больше, чем в других странах, участвующих в исследовании. Следует иметь ввиду, что стенокардия как первая манифестация ИБС встречалась приблизительно у 50% больных.
Важно помнить, что в популяции только около 40–50% всех больных стенокардией знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50–60% случаев заболевание остается нераспознанным. Смертность больных стабильной стенокардией составляет около 2% в год, у 2–3% больных ежегодно возникает нефатальный ИМ. Больные с диагнозом стабильной стенокардии умирают от ИБС в 2 раза чаще, чем лица без этого заболевания. Данные ГНИЦ ПМ свидетельствуют, что мужчины, страдающие стенокардией, в среднем живут на 8 лет меньше по сравнению с теми, у кого эта болезнь отсутствует. Согласно результатам Фремингемского исследования у больных стабильной стенокардией риск развития нефатального ИМ и смерти от ИБС в течение 2 лет составляет: 14,3 и 5,5% у мужчин и 6,2 и 3,8% у женщин соответственно.
Стенокардия – синдром, с которым встречаются врачи всех специальностей, а не только кардиологи и терапевты. Клинический диагноз стенокардии ставится на основании данных детального квалифицированного опроса больного и внимательного изучения анамнеза. Все другие методы исследования используют для подтверждения или исключения диагноза, уточнения тяжести заболевания, прогноза, оценки эффективности лечения.
До получения результатов объективного обследования необходимо тщательно оценить жалобы больного (табл. 1). Болевые ощущения в груди можно классифицировать в зависимости от локализации, провоцирующих и купирующих факторов: типичная стенокардия, вероятная (атипичная) стенокардия, кардиалгия (некоронарогенная боль в груди). При атипичной стенокардии из трех основных признаков (всех показателей боли, связи с физической нагрузкой, облегчающих боль факторов) присутствует два из них. При некоронарогенной боли в груди имеет место только один из трех признаков или они вообще отсутствуют.
Стабильную стенокардию напряжения в зависимости от тяжести ФК функциональный класс» применительно к стабильной стенокардии довольно динамично, может наблюдаться переход из одного ФК в другой. Этот переход осуществляется как под влиянием антиангинальной терапии, так и спонтанно. Обычное течение стабильной стенокардии медленное и линейное, но возможны волнообразные обострения, которые могут чередоваться с ремиссиями до 10–15 лет.
Таблица 1. Клиническая классификация болей в груди (A.Diamond, 1983)
Таблица 2. ФК тяжести стабильной стенокардии напряжения согласно классификации Канадской ассоциации кардиологов (L.Campeau, 1976)
| ФК | Признаки |
|---|---|
| I | «Обычная повседневная физическая активность» (ходьба или подъем по лестнице) не вызывает стенокардии. Боли возникают только при выполнении очень интенсивной, или очень быстрой, или продолжительной физической нагрузки |
| II | «Небольшое ограничение обычной физической активности», что означает возникновение стенокардии при быстрой ходьбе или подъеме по лестнице, после еды или на холоде, или в ветреную погоду, или при эмоциональном напряжении, или в первые несколько часов после пробуждения; во время ходьбы на расстояние более 200 м (2 кварталов) по ровной местности или во время подъема по лестнице более чем на 1 пролет в обычном темпе при нормальных условиях |
| III | «Значительное ограничение обычной физической активности» – стенокардия возникает в результате спокойной ходьбы на расстояние от 1 до 2 кварталов (100–200 м) по ровной местности или при подъеме по лестнице на 1 пролет в обычном темпе при нормальных условиях |
| IV | «Невозможность выполнения какой-либо физической нагрузки без появления неприятных ощущений» или стенокардия может возникнуть в покое |
Терапия ИБС
Главными медикаментами для лечения ИБС (стенокардии и/или постинфарктного) кардиосклероза являются лекарственные препараты, улучшающие прогноз, т.е. снижающие вероятность развития ИМ (первого или повторного) и увеличивающие продолжительность жизни этих больных. К ним относят антитромбоцитарные препараты (ацетилсалициловая кислота, клопидогрель), гиполипидемические средства (прежде всего статины), β-блокаторы, ИАПФ. Остановимся на возможностях β-блокаторов в лечении стабильной стенокардии и/или постинфарктного кардиосклероза.
В многочисленных исследованиях было показано, что β-блокаторы существенно уменьшают вероятность внезапной смерти, повторного ИМ и увеличивают общую продолжительность жизни больных, перенесших ИМ. β-Блокаторы значительно улучшают прогноз жизни больных в том случае, если ИБС осложнена ХСН. В Российских рекомендациях по диагностике и лечению стабильной стенокардии (2-й пересмотр, 2008) специально подчеркивается, что «предпочтение следует отдавать селективным β-блокаторам. Они реже, чем неселективные β-блокаторы обладают побочными действиями. Их эффективность была доказана в крупных клинических исследованиях. Такие данные были получены при использовании метопролола замедленного высвобождения, бисопролола, небиволола, карведилола. Поэтому эти β-блокаторы рекомендуют назначать больным, перенесшим ИМ». Обращает на себя внимание тот факт, что предпочтительные β-блокаторы и для лечения ИБС, и для лечения АГ одинаковые – бисопролол, метопролола сукцинат замедленного высвобождения и др. При назначении других β-блокаторов, например, атенолола, окспренолола положительных результатов на прогноз больных с ИБС получить не удалось.
Хорошо известны и основные принципы действия β-адреноблокаторов. На эффект этих препаратов при стабильной стенокардии можно рассчитывать лишь в том случае, если при их назначении достигают отчетливой блокады bадренорецепторов. Для этого необходимо поддерживать ЧСС покоя в пределах 55–60 уд/мин. Дозу β-блокатора необходимо титровать! У больных с более выраженной стенокардией можно уменьшать ЧСС до 50 уд/мин при условии, что такая брадикардия не вызывает неприятных ощущений и не развивается атриовентрикулярная блокада (обязательна электрокардиограмма – ЭКГ в динамике). Для бисопролола, например, стартовая доза 2,5 мг (если нет сопутствующей АГ) и 5 мг (если у больного помимо ИБС имеется и АГ), в дальнейшем при недостижении целевой ЧСС 55–60 уд/мин доза бисопролола увеличивается до 7,5 мг 1 раз в сутки. Если же ЧСС по-прежнему остается больше 60 уд/мин, дозу бисопролола следует увеличить до 10 мг 1 раз в сутки.
Взаимосвязь АГ и ИБС
АГ часто сопутствует стенокардии, особенно у пожилых. Доказано, что АГ является существенным и независимым фактором риска развития атеросклероза, а также сердечно-сосудистых осложнений, в том числе ИМ, ХСН. По современным данным, более чем у 60% больных с ИБС определяется АД>140/90 мм рт. ст. Исследование АТР, проведенное в 2001 г. в России, зарегистрировало АГ у 82% больных стабильной стенокардией.
Имеются некоторые особенности диагностики стенокардии на на фоне АГ. При высоком АД не рекомендуется проводить нагрузочные пробы. Наиболее информативным исследованием при сочетании стабильной стенокардии напряжения и АГ является одновременный бифункциональный мониторный контроль АД, ЧСС и ЭКГ. При интерпретации результатов нагрузочных проб необходимо учитывать наличие ГМЛЖ. При сочетании АГ и стабильной стенокардии целесообразно поддержание АД
В свою очередь в Российских рекомендациях по диагностике и лечению АГ (4-й пересмотр, 2010) в разделе 7.5. АГ и ИБС сказано, что контроль АД у больных с ИБС имеет важное значение, поскольку риск развития коронарных событий в значительной мере зависит от величины АД. β-Блокаторы, ИАПФ или БРА у больных с перенесенным ИМ снижают риск развития повторного ИМ и смерти. Благоприятный эффект может быть связан как со специфическими свойствами этих препаратов, так и вследствие контроля за АД. У больных с хронической ИБС антигипертензивное лечение с помощью разных классов препаратов оказывает благоприятное влияние на течение заболевания.
Следовательно, β-блокаторы являются обязательным классом препаратов для лечения АГ, ИБС и сочетания АГ с ИБС. В настоящее время оптимальное соотношение эффективность/безопасность при лечении этих заболеваний имеет β-блокатор бисопролол.
В Российских рекомендациях по диагностике и лечению АГ (4-й пересмотр, 2010) говорится, что одним из факторов выбора препарата для лечения больных, хотя и не единственным, является его стоимость. Поэтому появление генериков бисопролола делает его применение в клинической практике еще более доступным.
Примером высококачественного и при этом доступного генерика является препарат Кордином (АО «Актавис групп»). Препарат Кординорм изготавливается в Германии на заводе «Каталент Шорндоф ГмбХ» в соответствии с западноевропейскими параметрами качества лекарственных препаратов.
Кординорм имеет широкую доказательную базу (исследование биоэквивалентности; исследование на терапевтическую эквивалентность оригинальному бисопрололу, ГНИЦ профилактической медицины Минздравсоцразвития РФ (г. Москва, 2011), С.Ю.Марцевич, С.Н.Толпыгина и др.; исследование эффективности и безопасности у больных АГ и ХОБЛ, ГОУ ВПО МГМСУ Минздравсоцразвития РФ (г. Москва, 2011), Т.В.Адашева, В.С.Задионченко), что также доказывает его высокую безопасность и эффективность.
Кроме того, таблетки Кординорм имеют глубокую риску, которая позволяет легко, равномерно и без потерь делить таблетку, что может еще больше снизить стоимость терапии пациентов и повысить их приверженность лечению. Таким образом, Кординорм является качественным генериком бисопролола, доступным абсолютно всем пациентам с ИБС и АГ.
Бета-адреноблокаторы – показания, виды и возможные побочные эффекты

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 27.01.2021
- Время чтения: 1 mins read
Β-адреноблокаторы, также известные как бета-блокаторы или бета-симпатолитики, – одни из наиболее часто используемых препаратов в кардиологии.
Их назначают не только при лечении аритмий сердца, но и при лечении гипертонии, ишемической болезни сердца, глаукомы и многих других заболеваний.
Бета-адреноблокаторы были изобретены более 50 лет назад, но их популярность не снижается. Но безопасны ли такие лекарства? Как их использовать? Что о них нужно знать?
Механизм действия бета-адреноблокаторов
Действие бета-адреноблокаторов основано на подавлении симпатической системы. Именно эта система благодаря своей активности, такой как, например, ускорение дыхания, сокращение и расширение кровеносных сосудов, ускорение сердечного ритма, замедление перистальтики и т. д., мобилизует тело и помогает пережить стрессовые ситуации.
- Рецепторы β1 находятся в основном в сердце, и их активация связана с увеличением силы и скорости сокращений сердечной мышцы и увеличением секреции ренина.
- Рецепторы β2 расположены в основном в гладких мышцах (бронхи, желудочно-кишечный тракт, кровеносные сосуды), и их стимуляция вызывает расслабление этих мышц.
- Рецепторы β3 присутствуют в клетках жировой ткани, желчном пузыре и кишечнике, и их стимуляция усиливает липолиз и вызывает расслабление кишечника и желчного пузыря.
Бета-адреноблокаторы связываются с бета-рецепторами, предотвращая таким образом комбинацию стимулирующих веществ. Процесс подавляет эффект, вызываемый активацией рецепторов.
Механизм действия бета-адреноблокаторов
Таким образом препарат:
- снижает сердечный выброс и частоту сердечных сокращений;
- подавляет секрецию ренина, что снижает артериальное давление;
- может вызвать снижение периферического сопротивления кровеносных сосудов и расширение сосудов, что еще больше снижает кровяное давление;
- снижает внутриглазное давление;
- вызывает сокращение гладкой мускулатуры внутренних органов.
Поколения бета-адреноблокаторов – препараты, применяемые в Европе
В зависимости от свойств бета-адреноблокаторы были разделены на три поколения:
- Поколение I (неселективное) – блокирует рецепторы β1 и β2. В эту группу входят, среди прочего, пропранолол, соталол (SotaHEXAL, Biosotal), тимолол.
- Поколение II (кардиоселективное) – они блокируют рецептор β1, расположенный в сердце, и, таким образом, их использование лишено многих побочных эффектов вне сердца. Препараты этой группы различаются по степени кардиоселективности, включают в себя, например. Бисопролол (Конкор, Sobycor), бетаксолол (Локрен), атенолол (Атенолол Санофи), ацебутолол (Sectral), метопролол (Metocard, Betaloc Zok, Beto ZK).
- Поколение III (многофункциональные) – препараты из этой группы, помимо блокирования бета-рецепторов, также обладают сосудорасширяющим действием за счет других механизмов, таких как, например, блокирование адренорецептора α1, стимуляция рецептора β2 или стимуляция высвобождения оксида азота. Препараты третьего поколения включают в себя: небиволол (небилет, Ebivol), карведилол (Vivacor, карведилол-Ратиофарм).
Показания к применению бета-адреноблокаторов
Бета-адреноблокаторы в первую очередь связаны с кардиологическими заболеваниями, но также используются при других патологиях. Показания к применению бета-адреноблокаторов:
- ишемическая болезнь сердца;
- сердечная недостаточность;
- гипертония;
- сердечная аритмия;
- симптомы стресса;
- сверхактивная щитовидная железа;
- мигрени;
- глаукома;
- рефлекторные обмороки;
- гипертрофическая кардиомиопатия;
- тревожные расстройства;
- воздержание от алкоголя.
Противопоказания к применению бета-адреноблокаторов
Бета-адреноблокаторы в первую очередь противопоказаны пациентам с астмой и атриовентрикулярной блокадой второй и третьей степени. Также они не должны применяться у пациентов с синусовой брадикардией, симптоматической гипотонией, тяжелой декомпенсированной сердечной недостаточностью и нарушением синоатриальной системы сердца.
Следует также соблюдать осторожность пациентам с риском развития диабета, поскольку неселективные бета-адреноблокаторы могут повышать риск его развития, особенно при комбинированной терапии с диуретиками.
Побочные эффекты бета-адреноблокаторов
Бета-адреноблокаторы считаются безопасными при использовании по назначению врача. К сожалению, как и все фармакологические средства, даже бета-адреноблокаторы могут вызывать побочные эффекты. Самые популярные из них:
Список препаратов бета-адреноблокаторов от давления при гипертонии
Для лечения гипертонии и быстрого снижения показателей давления врачи назначают бета-адреноблокаторы. Это обширная фармакологическая группа, которая включает несколько поколений препаратов. Бета-адреноблокаторы положительно показали себя при лечении артериальной гипертонии, болезней сердечно-сосудистой системы, гипертиреоза, приступов головной боли. Бета-блокаторы при гипертонии назначает специалист после обследования по показаниям.
Историческая справка
Первые бета-адреноблокаторы (БАБ) создали ученые в начале 60-х годов прошлого столетия. Это был экспериментальный препарат Протеналол, который проверяли на мышах. Исследования показали, что прием медикамента провоцирует развитие злокачественных опухолей. Препарат остался экспериментальным и не был допущен для лечения гипертонии. Первым препаратом, который поступил в продажу для лечения гипертонии из группы бета-блокаторов, стал Пропранолол. Он был создан в конце 60-х годов, а его разработчик получил за его создание Нобелевскую премию.
Сегодня ученые создали более 100 бета-адреноблокаторов разного типа. Регулярное применение нашли около 30 представителей фармакологической группы. Поколения бета-блокаторов развивались, совершенствовались, пока не был создан препарат Небиволол. Он хорошо переносился пациентами, вызывал минимум противопоказаний, расслаблял сосуды крови. Для гипотензивного эффекта достаточно 1 таблетки.

Фармакологические эффекты
Бета-адреноблокаторы могут быть разных видов (см. классификацию ниже): кардиоселективные (специфические), неселективные (неспецифические).
Терапевтические действия бета-адреноблокаторов неселективного и селективного типа совпадают:
- снижают частоту сокращений сердца, кроме БАБ Ацебутолол и Целипролол, которые увеличивают частоту биения сердца;
- насыщают миокард кислородом, снижая вероятность развития гипоксии;
- уменьшают показатели артериального давления;
- повышают содержание безвредного холестерина.
Дополнительные свойства неселективных БАБ:
- сужают бронхи;
- снижают агрегацию тромбоцитов;
- увеличивают маточный тонус;
- блокируют расщепление жиров;
- снижают глазное давление.
Пациенты по-разному реагируют на бета-адреноблокаторы. На восприимчивость пациента к БАБ влияют следующие факторы:
- возраст пациента: у младенцев и пожилых людей восприимчивость к компонентам БАБ снижена;
- гипертиреоз: повышение тиреоидных гормонов увеличивает в два раза количество бета-рецепторов в сердце;
- снижение концентрации адреналина и норадреналина;
- понижение активности симпатической нервной системы;
- снижение чувствительности рецепторов.

Поколения бета-блокаторов
Так как препаратов, относящихся к фармакологической группе бета-адреноблокаторов, много, их подразделяют на отдельные классы. При классификации учитывают взаимодействие с бета-адренорецепторами.
Что вы на самом деле знаете о гипертонии?
Настоящий тест позволяет оценить уровень ваших знаний об артериальном давлении и гипертонии. Ответьте на 10 вопросов и предотвратите возможные ошибки при диагностике и лечении артериальной гипертензии.

Time is Up!
Бета-блокаторы могут быть трех поколений:
- 1 поколение – неселективные бета-адреноблокаторы: препараты, которые блокируют сразу два вида рецепторов, применение может вызвать нежелательные серьезные реакции организма. К этому поколению относится Пропранолол и аналоги;
- 2 поколение – селективные бета-адреноблокаторы: практически не влияют на рецепторы 2 типа, оказывают узконаправленное действие, это Атенолол, Бисопролол, Метопролол;
- 3 поколение – препараты нового поколения: расширяют сосуды, механизм действия может быть как селективным (Небиволол), так и неселективным (таблетки Карведилол).
Другие классификации препаратов
При других подходах берут во внимание следующие свойства и особенности химических соединений:
- растворимость: жирорастворимые или водорастворимые;
- время воздействия: ультракороткого, короткого, длительного действия;
- симпатомиметическая или агонистическая активность: способность возбуждать или подавлять рецепторы.
Препараты бета-блокаторы при гипертонии назначает лечащий врач. Нельзя принимать таблетки БАБ без обследования и выявления точного анамнеза. Универсальных таблеток бета-блокаторов от давления нет. Они специфичны и подбираются специалистом для терапии гипертонической болезни по показаниям с учетом возраста, особенностей хода болезни, анамнеза, других нарушений в организме.

Показания к применению
Лекарства бета-блокаторы назначают не только при гипертензии. БАБ – препараты широкого спектра применения:
- сердечная недостаточность в хронике: БАБ длительного воздействия – Бисопролол, Карведилол, Метопролол;
- нестабильная стенокардия;
- сердечный приступ;
- аритмии;
- гипертиреоз;
- приступы головной боли.
При назначении БАБ врач учитывает особенности каждого пациента, его возраст и тип заболевания. При определении продолжительности курса и дозировки БАБ учитываются правила применения:
- в первые дни курса необходимо пить таблетки БАБ в минимальных дозировках;
- повышать дозировку необходимо постепенно, с периодичностью 1-2 раз в неделю;
- при длительной медикаментозной терапии БАБ следует выбирать небольшую суточную дозировку, чтобы исключить накопления активных веществ в организме в переизбытке;
- в период курсового приема бета-блокаторов необходимо следить за показателями работы сердца, измерять артериальное давление дважды в день, контролировать массу тела;
- через 7-14 дней после начала терапии необходимо проверить терапевтический эффект от приема препарата, сдать биохимический анализ, чтобы скорректировать дозировку или заменить БАБ.
Артериальная гипертензия
Прием бета-блокаторов при артериальной гипертензии контролирует и регулирует лечащий врач. Они популярны, так как эти препараты быстро нормализуют показатели давления, частоту биения сердца, улучшают общие показатели сердечно-сосудистой системы. Другие антигипертензивные препараты такого комплексного положительного действия на работу сердца и сосудов не оказывают.

Сахарный диабет
Лечение бета-блокаторами активно используется в европейских странах для диабетиков. БАБ назначают диабетикам в комплексе с противодиабетическими средствами. Бета-блокаторы назначают в минимальной суточной дозировки без дальнейшего повышения. Дозировка может быть изменена при назначении Небиволола и Карведилола.
Применение в педиатрии
Бета-адреноблокаторы разрешено использовать в педиатрии. Врачи назначают детям бета-блокаторы при повышенном давлении с учащенным биением сердца. В педиатрии разрешено использовать БАБ для лечения ХСН, но с рядом ограничений и рекомендаций:
- до курсового назначения бета-блокаторов ребенку нужно пропить курс ингибиторов ангиотензинпревращающего фермента;
- БАБ разрешено назначать детям в стабильном состоянии;
- Начальная суточная доза не может быть выше ¼ от максимально разрешенных суточных значений.
Список лучших препаратов при гипертонии
Бета-блокаторы от давления могут быть селективного или неселективного типа. Самые эффективные и популярные препараты БАБ приведены в таблице.
| Основной компонент | Наименование БАБ |
|---|---|
| Атенолол | Азотен, Атенобене, Атенова, Тенолол |
| Ацебутолол | Ацекор, Сектрал |
| Бетаксолол | Бетак, Бетакор, Локрен |
| Бисопролол | Бидоп, Бикард, Бипролол, Дорез, Конкор, Корбис, Кординорм, Коронекс |
| Метопролол | Анепро, Бета-лок, Вазокардин, Метоблок, Метокор, Эгилок, Эгилок Ретард, Эмзок |
| Небиволол | Небивал, Небикард, Небикор, Небилет, Небилонг, Небитенз, Небитренд, Небитрикс, Нодон |
| Пропранолол | Анаприлин, Индерал, Обзидан |
| Эсмолол | Библок, Бревиблок |
Чтобы повысить антигипертензивное действие, врач назначает БАБ в комплексе с другими гипотензивными средствами. Чаще всего бета-блокаторы сочетают с тиазидами.
Список лекарств комплексного действия
| Основные компоненты | Наименование БАБ |
|---|---|
| Атенолол+хлорталидон | Атенолол Композитум Сандоз, Теноторм, Теноретик, Тенорик, Тенорокс |
| Бисопролол+гидрохлоротиазид | Арител Плюс, Бисангил, Комбисо Дуо, Лодоз |
| Бисопролол+амлодипин | Бисопролол АМЛ, Кокор АМ, Нипертен Комби |
| Пиндолол+клопамид | Вискалдикс |
| Метопролол+фелодипин | Логимакс |
Один из лучших бета-блокаторов от гипертонии и болезней сердца – Небиволол. Это препарат новейшего поколения с длительным терапевтическим действием. У него много преимуществ:
- быстро снижает показатели давления, не вызывая гипотонии;
- минимум нежелательных реакций организма на компоненты БАБ;
- не влияет на потенцию;
- не влияет на показатели вредного холестерина;
- не меняет концентрацию глюкозы;
- предохраняет клетки от внешних вредных факторов, которые могут повредить их целостность;
- разрешен для применения диабетикам, пациентам с синдромом резистентности к инсулину;
- нормализует кровоток;
- не сужает просвет мелких бронхов и бронхиол;
- для достижения терапевтического эффекта принимать таблетки нужно 1 раз в день.

Противопоказания
Противопоказания к приему бета-блокаторов могут быть абсолютными или относительными.
Абсолютные противопоказания к приему БАБ:
- нарушение синусового ритма;
- предсердно-желудочковая блокада 2-3 степени;
- гипотония;
- острая сосудистая недостаточность;
- шоковое состояние;
- синдром Шорта;
- бронхиальная астма в тяжелой форме.
- молодой возраст у мужчин с насыщенной сексуальной жизнью и гипертонической болезнью;
- спортивные нагрузки;
- инструктивные заболевания легких в хронике;
- депрессионное состояние;
- липопротеины высокой плотности;
- диабет;
- облитерирующий эндартериит.
Врачи не рекомендуют пить бета-блокаторы от гипертонии в период вынашивания ребенка. Применение бета-адреноблокаторов при гипертонии может снизить приток крови к плаценте, матке, вызвать нарушения в развитии ребенка. Лечение гипертонии бета-адреноблокаторами в период гестации разрешено, только если риск для здоровья матери превышает возможный риск для развития ребенка.
Врачи не рекомендуют принимать БАБ в период грудного вскармливания младенца, поскольку компоненты могут проникать в грудное молоко. Влияние на младенца и степень проникновения компонентов БАБ в молоко не изучены.
Возможные побочные реакции
Бета-адреноблокаторы снижают давление, но их прием может спровоцировать появление нежелательных реакций организма со стороны работы систем жизнедеятельности и внутренних органов.
понижение показателей давления до критических значений;
увеличение уровня сахара;
нарушение липидного обмена;
При одновременном приеме БАБ и препаратов, влияющих на работу сердца, риск развития нежелательных реакций организма повышается. врачи не рекомендуют принимать бета-адреноблокаторы при артериальной гипертензии вместе с гипотензивным препаратом Клофелин, антиаритмическим средством Верапамил, Амиодарон, сердечными гликозидами.

Отмена бета-адреноблокаторов
Синдром отмены – это физическая реакция организма на внезапное прекращение применения определенного лекарства. Не все препараты вызывают синдром отмены, но он встречается достаточно часто. Синдром отмены выражается в ярком проявлении побочных реакций и других сопровождающих симптоматических признаков заболевания. Пациенту резко становится плохо, у него возникает маниакальное желание принять таблетку.
Побочные эффекты бета-блокаторов при отмене могут проявляться по-разному:
- учащение приступов удушья, чувства сдавливания грудной клетки;
- учащенное биение сердца;
- аритмии;
- повышение показателей давления;
- сердечный приступ;
- летальный исход.
Чтобы снизить вероятность развития синдрома отмены, врачи назначают схему лечения, при которой пациент прекращает прием БАБ плавно, постепенно понижая суточную дозировку. Для прекращения приема препарата может потребоваться от 5 до 10 дней.
Фармакотерапия бета-адреноблокаторами
Почему современная кардиология немыслима без данной группы препаратов?

Савелий Баргер (МОСКВА),
кардиолог, кандидат медицинских наук. В 1980‑е годы одним из первых ученых в СССР разрабатывал методику диагностической чреспищеводной электрокардиостимуляции. Автор руководств по кардиологии и электрокардиографии. Его перу принадлежит несколько популярных книг, посвященных разным проблемам современной медицины.
Можно с уверенностью сказать, что бета-адреноблокаторы — препараты первой линии для лечения многих заболеваний сердечно-сосудистой системы.
Вот несколько клинических примеров.
Пациент Б., 60 лет, 4 года назад перенес острый инфаркт миокарда. В настоящее время беспокоят характерные сжимающие боли за грудиной при небольших физических нагрузках (при медленном темпе ходьбы способен пройти без боли не более 1000 метров). Наряду с прочими лекарственными средствами получает бисопролол по 5 мг утром и вечером.
Пациент Р., 35 лет. На приеме жалуется на постоянные головные боли в затылочной области. Артериальное давление 180/105 мм рт. ст. Проводится терапия бисопрололом в суточной дозировке 5 мг.
Больная Л., 42 года, обратилась с жалобами на перебои в работе сердца, ощущения «замирания» сердца. При суточной регистрации ЭКГ диагностированы частые желудочковые экстрасистолы, эпизоды «пробежек» желудочковой тахикардии. Лечение: соталол в дозировке по 40 мг дважды в день.
Пациент С., 57 лет, беспокоят одышка в покое, приступы сердечной астмы, снижение работоспособности, отмечаются отеки на нижних конечностях, усиливающиеся к вечеру. При ультразвуковом исследовании сердца выявлена диастолическая дисфункция левого желудочка. Терапия: метопролол по 100 мг дважды в день.
У столь разноплановых больных: ишемическая болезнь сердца, гипертоническая болезнь, пароксизмальная желудочковая тахикардия, сердечная недостаточность — медикаментозное лечение проводится препаратами одного класса — бета-адреноблокаторами.
Бета-адренорецепторы и механизмы действия бета-блокаторов
Различают бета1‑адренорецепторы, находящиеся в основном в сердце, кишечнике, ткани почек, в жировой ткани, ограниченно — в бронхах. Бета2‑адренорецепторы находятся в гладкой мускулатуре сосудов и бронхов, в желудочно-кишечном тракте, в поджелудочной железе, ограниченно — в сердце и коронарных сосудах. Ни одна ткань не содержит исключительно бета1– или беты2‑адренорецепторы. В сердце соотношение бета1– и бета2‑адренорецепторов ориентировочно 7:3.
Таблица 1. Основные показания к применению бета-адреноблокаторов
Механизм действия бета-блокаторов основан на их строении, сходном с катехоламинами. Бета-блокаторы выступают конкурентными антагонистами катехоламинов (адреналина и норадреналина). Терапевтический эффект зависит от соотношения концентрации препарата и катехоламинов в крови.
Блокада бета1‑адренорецепторов приводит к уменьшению ЧСС, сократимости и скорости сокращения сердечной мышцы, при этом снижается потребность миокарда в кислороде.
- Бета-блокаторы вызывают депрессию 4‑й фазы диастолической деполяризации клеток проводящей системы сердца, что обусловливает их антиаритмический эффект. Бета-блокаторы снижают поток импульсов через атриовентрикулярный узел и уменьшают скорость проведения импульсов.
- Бета-блокаторы уменьшают активность ренин-ангиотензиновой системы благодаря уменьшению высвобождения ренина из юкстагломерулярных клеток.
- Бета-блокаторы влияют на симпатическую активность вазоконстрикторных нервов. Назначение бета-блокаторов без внутренней симпатомиметической активности приводит к снижению сердечного выброса, периферическое сопротивление повышается, но приходит к норме при длительном применении.
- Бета-блокаторы ингибируют апоптоз кардиомиоцитов, обусловленный катехоламинами.
- Бета-блокаторы стимулируют эндотелиальную аргинин/нитроксидную систему в клетках эндотелия, т. е. включают основной биохимический механизм расширения сосудистых капилляров.
- Бета-блокаторы блокируют часть кальциевых каналов клеток и снижают содержание кальция в клетках сердечной мышцы. Вероятно, с этим связано снижение силы сердечных сокращений, отрицательный инотропный эффект.
Некардиологические показания к применению бета-блокаторов
- тревожные состояния
- алкогольный делирий
- юкстагломерулярная гиперплазия
- инсулинома
- глаукома
- мигрень (предупреждение приступа)
- нарколепсия
- тиреотоксикоз (лечение нарушений ритма)
- портальная гипертензия
Таблица 2. Свойства бета-адреноблокаторов: полезные и побочные эффекты, противопоказания

Клиническая фармакология
Лечение бета-блокаторами необходимо проводить в эффективных терапевтических дозировках, титрование дозы препарата осуществляется по достижении целевого значения ЧСС в диапазоне 50–60 мин -1.
Только при достижении целевой ЧСС можно судить об эффективности или неэффективности препарата в отношении состояния, для коррекции которого препарат назначен: стенокардия, гипертензия, аритмия.
Например, при лечении гипертонической болезни бета-блокатором сохраняется систолическое АД 150–160 мм рт. ст. Если при этом ЧСС не снижается менее 70 мин -1. , следует думать не о неэффективности бета-блокатора и его замене, а об увеличении суточной дозы до достижения ЧСС 60 мин -1. .
Увеличение длительности интервала PQ на электрокардиограмме, развитие АВ блокады I степени при приеме бета-блокатора не может служить поводом для его отмены. Однако развитие АВ блокады II и III степени, особенно в сочетании с развитием синкопальных состояний (синдром Морганьи-Адамса-Стокса), служит безусловным основанием для отмены бета-блокаторов.
Кардиопротективное действие бета-блокаторов в большей степени характерно для липофильных препаратов, чем для гидрофильных. Важна способность липофильных бета-блокаторов накапливаться в тканях и повышать активность вагуса. Липофильные бета-блокаторы лучше проникают через гемато-энцефалический барьер и могут иметь большие побочные эффекты со стороны ЦНС.
В рандомизированных клинических исследованиях установлены кардиопротективные дозы бета-блокаторов, т. е. дозы, применение которых статистически достоверно снижает риск смерти от кардиальных причин, уменьшает частоту развития сердечных осложнений (инфаркта миокарда, тяжелых аритмий), увеличивает длительность жизни. Кардиопротективные дозы могут отличаться от дозировок, при которых достигается контроль над гипертонией и стенокардией. По возможности следует назначать бета-блокаторы в кардиопротективной дозе, которые выше среднетерапевтических доз.
Следует учитывать также, что не все бета-блокаторы показали кардиопротективные эффекты в рандомизированных исследованиях, только липофильные метопролол, пропранолол, тимолол и амфифильные бисопролол и карведиол способны увеличивать продолжительность жизни.
Увеличение дозы бета-блокаторов выше кардиопротективной неоправданно, т. к. не приводит к позитивному результату, увеличивая риск побочных эффектов.
Хроническая обструктивная болезнь легких и бронхиальная астма
Если бета-блокаторы вызывают бронхоспазм, то бета-адреномиметики (такие как бета2‑адреномиметик сальбутамол) способны вызвать приступ стенокардии. Выручает применение селективных бета-блокаторов: кардиоселективных бета1‑блокаторов бисопролола и метопролола у пациентов с ИБС или гипертонической болезнью в сочетании с хронической обструктивной болезнью легких (ХОБЛ) и бронхиальной астмой. При этом необходимо учитывать функцию внешнего дыхания (ФВД). У больных с легким нарушением ФВД (объем форсированного выдоха более 1,5 л) допустимо применение кардиоселективных бета-блокаторов.
При средней тяжести и тяжелом течении хронического бронхита и бронхиальной астмы следует воздержаться от назначения бета-блокаторов, в т. ч. кардиоселективных.
При выборе лечебной тактики у больных гипертонической болезнью, стенокардией или сердечной недостаточностью в сочетании с ХОБЛ в приоритете находится лечение сердечно-сосудистой патологии. В таком случае нужно индивидуально оценивать, можно ли пренебречь функциональным состоянием бронхолегочной системы и vice versa — купировать бронхоспазм бета-адреномиметиками.
Сахарный диабет
При лечении больных сахарным диабетом, принимающих бета-блокаторы, следует быть готовым к более частому развитию гипогликемических состояний, при этом клиническая симптоматика гипогликемии меняется. Бета-блокаторы в значительной степени нивелируют симптомы гипогликемии: тахикардию, тремор, чувство голода. Инсулинозависимый диабет со склонностью к гипогликемии — относительное противопоказание к назначению бета-блокаторов.
Заболевания периферических сосудов
Если использовать бета-блокаторы при патологии периферических сосудов, то безопаснее кардиоселективные атенолол и метопролол.
Атенолол не ухудшает течения заболеваний периферических сосудов, тогда как каптоприл увеличивает частоту ампутаций.
Тем не менее заболевания периферических сосудов, в т. ч. болезнь Рейно, включены в относительные противопоказания для назначения бета-блокаторов.
Сердечная недостаточность
При том что бета-блокаторы широко применяются в лечении сердечной недостаточности, назначать их при недостаточности IV класса с декомпенсацией не следует. Тяжелая кардиомегалия — противопоказание к назначению бета-блокаторов. Не рекомендуются бета-блокаторы при фракции выброса менее 20 %.
Блокады и аритмии сердца
Брадикардия с ЧСС менее 60 мин -1 (исходная ЧСС до назначения препаратов), атриовентрикулярная блокада, особенно второй и более степени, — противопоказание к применению бета-блокаторов.
Личный опыт
Вероятно, у каждого врача есть собственный фармакотерапевтический справочник, отражающий его личный клинический опыт применения препаратов, пристрастия и негативное отношение. Успех применения лекарства у одного-трех-десяти первых пациентов обеспечивает пристрастие к нему врача на многие годы, а литературные данные укрепляют мнение о его эффективности. Привожу список некоторых современных бета-блокаторов, на которые у меня есть свой опыт клинического применения.
Пропранолол
Первый из бета-блокаторов, который я стал применять в своей практике. Кажется, в середине 70‑х годов прошлого века пропранолол был чуть ли не единственным бета-блокатором в мире и уж точно — единственным в СССР. Препарат до сих пор относится к наиболее часто назначаемым среди бета-блокаторов, имеет больше показаний к применению по сравнению с другими бета-блокаторами. Однако, применение его в настоящее время я не могу считать оправданным, т. к. другие бета-блокаторы имеют гораздо менее выраженные побочные эффекты.
Пропранолол можно рекомендовать в комплексной терапии ишемической болезни сердца, он также эффективен для снижения артериального давления при гипертонической болезни. При назначении пропранолола существует риск развития ортостатического коллапса. Пропранолол с осторожностью назначают при сердечной недостаточности, при фракции выброса менее 35 % препарат противопоказан.
По моим наблюдениям, пропранолол эффективен при лечении пролапса митрального клапана: дозировки 20–40 мг в сутки достаточно, чтобы пролабирование створок (обычно передней) исчезло или существенно уменьшилось с третьей-четвертой степени до первой или нулевой.
Бисопролол
Кардиопротективный эффект бета-блокаторов достигается при дозировке, которая обеспечивает ЧСС 50-60 в минуту.
Высокоселективный бета1‑блокатор, в отношении которого было доказано снижение смертности от инфаркта миокарда на 32 %. Доза 10 мг бисопролола эквивалентна 100 мг атенолола, препарат назначается в суточной дозировке от 5 до 20 мг. Бисопролол уверенно можно назначать при сочетании гипертонической болезни (снижает артериальную гипертензию), ишемической болезни сердца (уменьшает потребность миокарда в кислороде, уменьшает частоту приступов стенокардии) и сердечной недостаточности (уменьшает постнагрузку).
Метопролол
Препарат относится к бета1‑кардиоселективным бета-блокаторам. У пациентов с ХОБЛ метопролол в дозе до 150 мг/сутки вызывает менее выраженный бронхоспазм по сравнению с эквивалентными дозами неселективных бета-блокаторов. Бронхоспазм при приеме метопролола эффективно купируется бета2‑адреномиметиками.
Метопролол эффективно снижает частоту желудочковых тахикардий при остром инфаркте миокарда и обладает выраженным кардиопротекторным действием, снижая уровень смертности кардиологических больных в рандомизированных исследованиях на 36 %.
В настоящее время бета-адреноблокаторы следует рассматривать как препараты первой линии при лечении ишемической болезни сердца, гипертонической болезни, сердечной недостаточности. Прекрасная сочетаемость бета-блокаторов с мочегонными, блокаторами кальциевых канальцев, ингибиторами АПФ, несомненно, является дополнительным аргументом при их назначении.


