Стероидный сахарный диабет – причины, симптомы и лечение
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стероидный сахарный диабет – это эндокринная патология, развивающаяся в результате высокого содержания в плазме крови гормонов коры надпочечников и нарушения углеводного обмена. Проявляется симптомами гипергликемии: быстрой утомляемостью, усилением жажды, учащенным обильным мочеиспусканием, обезвоживанием, увеличением аппетита. Специфическая диагностика основана на лабораторном выявлении гипергликемии, оценке уровня стероидов и их метаболитов (моча, кровь). Лечение стероидного диабета включает отмену или снижение дозировки глюкокортикоидов, хирургические операции, сокращающие выработку кортикостероидных гормонов, и антидиабетическую терапию.
МКБ-10
- Причины
- Патогенез
- Симптомы стероидного сахарного диабета
- Осложнения
- Диагностика
- Лечение стероидного сахарного диабета
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Стероидный сахарный диабет (ССД) может быть спровоцирован продолжительным увеличением секреции кортикостероидов или их приемом в форме препаратов. Во втором случае заболевание имеет синонимичное название – лекарственный диабет. Изначально он не связан с функциональным состоянием поджелудочной железы, развивается на фоне гормонального лечения и может проходить самостоятельно после отмены медикаментов. ССД, спровоцированный увеличением естественных гормонов, чаще всего наблюдается при болезни Иценко-Кушинга. У данной группы пациентов эпидемиологические показатели достигают 10-12%. Точной информации о распространенности ССД среди общей популяции нет.

Стероидный сахарный диабет
Причины
По этиологическому признаку стероидный СД подразделяется на эндогенный и экзогенный. При эндогенной форме нарушения работы поджелудочной обусловлены первичным или вторичным гиперкортицизмом. К причинам этой группы относятся:
- Вторичный гиперкортицизм. Синдром Кушинга возникает при повышении уровня АКТГ – гормона, вырабатываемого гипофизом и регулирующего активность надпочечников. Секреция кортикоидов возрастает, возникает высокий риск нарушения функций панкреас.
- Новообразования надпочечников. При первичном гиперкортицизме производство кортикостеридов стимулируется растущей опухолью надпочечника. ССД часто диагностируется при кортикостероме, альдостероме, кортикоэстроме, андростероме.
Второй вариант происхождения стероидного диабета – экзогенный. К группе повышенного риска относятся пациенты с аутоиммунными патологиями, хронической почечной недостаточностью, артериальной гипертензией. Диабет развивается при длительной терапии препаратами, тормозящими секрецию инсулина бета-клетками в поджелудочной железе. Такими лекарственными средствами являются глюкокортикоиды, тиазидные диуретики, гормональные контрацептивы.
Патогенез
Основой развития ССД является продолжительное влияние повышенной концентрации глюкокортикоидов на внутренние органы и процессы метаболизма. Стероидные гормоны угнетают синтез и усиливают распад белков. Увеличивается выделение аминокислот из тканей, в печени ускоряются реакции их переаминирования и дезаминирования, что становится причиной повышения скорости глюконеогенеза – синтеза глюкозы из неуглеводных соединений. В клетках печени активнее откладывается гликоген. Влияние кортикоидов на метаболизм углеводов проявляется через увеличение активности глюкозо-6-фосфатазы, отвечающей за реакции образования глюкозы и фосфатной группы, и через торможение активности глюкокиназы, то есть замедление процесса переработки глюкозы в гликоген.
На периферии сокращается утилизация сахара тканями. Изменение жирового обмена представлено стимуляцией липогенеза, поэтому не наблюдается характерной для СД 1 и 2 типа потери массы тела. Антикетогенный эффект стероидов – препятствие окислению пировиноградной кислоты, повышение в кровотоке молочной кислоты. По характеру течения ССД на первых этапах схож с диабетом первого типа: поражаются β-клетки, сокращается выработка инсулина. Со временем нарастает инсулинорезистентность тканей, что характерно для диабета II типа.
Симптомы стероидного сахарного диабета
Клиническая картина представлена диабетической триадой – полидипсия, полиурия и быстрая утомляемость. В целом симптомы менее выраженные, чем при сахарном диабете 1 типа. Пациенты замечают усиление чувства жажды, постоянную сухость во рту. Объем потребляемой жидкости увеличивается в несколько раз, до 4-8 литров в сутки. Жажда не ослабевает даже в ночное время. Аппетит бывает повышенным, вес остается прежним либо увеличивается. Учащаются позывы к мочеиспусканию. За сутки выделяется 3-4 литра мочи, у детей и пожилых людей развивается ночной энурез. Многие больные страдают бессонницей, днем чувствуют себя уставшими, не справляются с привычными делами, испытывают сонливость.
В начале заболевания симптомы нарастают быстро, как при диабете 1 типа: ухудшается общее самочувствие, появляются головные боли, раздражительность, приливы жара. Длительное течение болезни сопровождается появлением зуда кожи и слизистых оболочек. Чаще возникают гнойничковые поражения, сыпь, раны долго не заживают. Волосы становятся сухими, ногти расслаиваются и обламываются. Ухудшение кровотока и нервной передачи проявляется нарушением терморегуляции в конечностях, чувством покалывания, онемения и жжения в ступнях, реже – в пальцах рук.
Осложнения
Продолжительная гипергликемия приводит к диабетической ангиопатии – поражению крупных и мелких сосудов. Нарушение кровообращения в капиллярах сетчатки проявляется снижением зрения – диабетической ретинопатией. Если страдает сосудистая сеть почек, то ухудшается их фильтрующая функция, возникают отеки, повышается артериальное давление – развивается диабетическая нефропатия. Изменения в крупных сосудах представлены атеросклерозом. Наиболее опасны атеросклеротические повреждения артерий сердца и нижних конечностей. Дисбаланс электролитов и недостаточное кровоснабжение нервной ткани провоцируют развитие диабетической нейропатии. Она может проявляться судорогами, онемением ступней и пальцев на руках, сбоями в работе внутренних органов, болями различной локализации.
Диагностика
В группе риска по развитию стероидной формы диабета – лица с эндогенным и экзогенным гиперкортицизмом. Периодические исследования уровня глюкозы с целью выявления гипергликемии показаны пациентам с болезнью Кушинга, опухолями надпочечников, лицам, принимающим препараты глюкокортикоидов, диуретики группы тиазидов, гормональные противозачаточные средства. Полное обследование проводится врачом-эндокринологом. К специфическим методам исследования относятся:
- Анализ на глюкозу натощак. У большинства пациентов определяется нормальный или незначительно повышенный уровень глюкозы в крови. Итоговые значения чаще находятся в диапазоне от 5-5,5 до 6 ммоль/л, иногда составляют 6,1-6,5 ммоль/л и выше. . Измерение глюкозы спустя два часа после углеводной нагрузки дает более точную информацию о наличии диабета и предрасположенности к нему. О нарушении толерантности к глюкозе свидетельствуют показатели от 7,8 до 11,0 ммоль/л, о диабете – более 11,1 ммоль/л.
- Тест на 17-КС, 17-ОКС. Результат позволяет оценить гормоносекретирующую активность коркового вещества надпочечников. Биоматериалом для исследования является моча. Характерно повышение показателей экскреции 17-кетостероидов и 17-оксикортикостероидов.
- Исследование гормонов. Для дополнительных данных о функциях гипофиза и коркового слоя надпочечников могут быть проведены гормональные тесты. В зависимости от основного заболевания определяется уровень кортизола, альдостерона, АКТГ.
Лечение стероидного сахарного диабета
Этиотропная терапия заключается в устранении причин гиперкортицизма. Одновременно проводятся мероприятия, нацеленные на восстановление и поддержание нормогликемии, повышение чувствительности тканей к действию инсулина, стимуляцию активности сохранных β-клеток. При комплексном подходе медицинская помощь пациентам ведется в следующих направлениях:
- Снижение уровня кортикостероидов. При эндогенном гиперкортицизме в первую очередь пересматриваются методы лечения основной болезни. Если коррекция дозировки лекарств не оказывается эффективной, решается вопрос о хирургическом вмешательстве – удалении надпочечников, корковой части надпочечников, опухолей. Концентрация стероидных гормонов снижается, уровень сахара крови нормализуется. При экзогенном гиперкортицизме производится отмена или замена препаратов, провоцирующих стероидный диабет. Если отменить глюкокортикоиды невозможно, например, при тяжелом течении бронхиальной астмы, для нейтрализации их эффектов назначаются анаболические гормоны.
- Медикаментозная коррекция гипергликемии. Препараты подбираются индивидуально с учетом этиологии СД, его стадии, тяжести течения. Если поджелудочная железа поражена, бета-клетки частично или полностью атрофированы, то назначается инсулинотерапия. При легких формах заболевания, сохранности железистой ткани и обратимой резистентности клеток к инсулину назначаются пероральные гипогликемические средства, например, препараты группы сульфанилмочевины. Иногда пациентам показано сочетанное использование инсулина и гипогликемических лекарств.
- Антидиабетическая диета. Большинству пациентов показана лечебная диета №9. Рацион составляется таким образом, чтобы химический состав блюд был сбалансирован, не провоцировал гипергликемию и содержал все необходимые питательные вещества. Используются принципы низкоуглеводного питания: исключаются источники легких углеводов – сладости, выпечка, сладкие напитки. В рационе преобладают белковые продукты и продукты с высоким содержанием клетчатки. Учитывается гликемический индекс. Прием пищи осуществляется небольшими порциями, 5-6 раз в день.
Прогноз и профилактика
Стероидный СД, как правило, протекает в более мягкой форме и легче поддается лечению, чем СД первого и второго типа. Прогноз зависит от причины развития гиперкортицизма, в большинстве случаев он благоприятный. Профилактика предполагает своевременную и адекватную терапию болезни Кушинга и опухолевых заболеваний надпочечников, правильное использование препаратов глюкокортикоидов, тиазидных диуретиков и оральных контрацептивов. Лицам из групп риска необходимо регулярно выполнять скрининговые исследования глюкозы крови. Это позволяет выявить нарушения обмена углеводов на стадии преддиабета, скорректировать основное лечение, начать соблюдать принципы диетического питания.
Стероид-индуцированный сахарный диабет
Для цитирования: Триголосова И.В. Стероид-индуцированный сахарный диабет. РМЖ. Медицинское обозрение. 2016;24(1):54-56.
Статья посвящена вопросам диагностики и лечения стероид-индуцированного сахарного диабета
Для цитирования. Триголосова И.В. Стероид-индуцированный сахарный диабет // РМЖ. 2016. No 1. С. 54–56.
Глюкокортикостероиды (ГКС) широко применяются практически во всех областях медицины. В большинстве случаев ГКС используются для кратковременного лечения (в среднем менее 5 дней): при хронических обструктивных заболеваниях легких, обострении подагры, в химиотерапии, при бактериальном менингите и во многих других случаях. В качестве постоянного или длительного лечения (в 22% случаев – более 6 мес., а в 4,3% случаев – более 5 лет) ГКС применяются при таких заболеваниях, как идиопатическая интерстициальная пневмония, гиперчувствительный пневмонит и саркоидоз, аутоиммунные и неврологические заболевания, воспалительные заболевания кишечника, заболевания кожи [1]. Терапия ГКС широко представлена в трансплантологии. Однако, кроме основного противовоспалительного и иммуносупрессивного действия, лечение ГКС ассоциировано с различными побочными эффектами, среди которых наиболее часто встречаются артериальная гипертензия, остеопороз и сахарный диабет (СД).
Стероид-индуцированный СД (ССД) – это состояние, характеризующееся увеличением уровня глюкозы в крови, связанное с экзогенным введением ГКС у пациентов, в анамнезе которых отсутствует СД 2-го типа. Критерии диагностики ССД и СД 2-го типа не отличаются.
Факторами риска развития ССД являются ожирение, генетическая предрасположенность к СД 2-го типа, гестационный СД в анамнезе, синдром поликистозных яичников, наличие ранних нарушений углеводного обмена (НУО) [2]. Также риск развития НУО на фоне терапии ГКС зависит от дозы и длительности терапии. Например, было показано, что среди 11 855 пациентов, получающих терапию ГКС, риск развития СД возрастал в 3,02, 5,82 и 10,35 раза в условиях приема гидрокортизона 50, 100, 120 мг соответственно [3, 4].
Распространенность ССД на фоне терапии ГКС превышает популяционную и составляет 12,7% у больных системной красной волчанкой, 14,7% у пациентов с респираторными заболеваниями, 23,5% – с заболеваниями кожи [5, 6]. В исследовании Donihi et al. было показано, что у 54% госпитализированных пациентов, у которых по разным причинам применялось лечение преднизолоном в дозе 40 мг не менее 2-х дней, более чем однократно наблюдались эпизоды гипергликемии [7].
Механизм развития ССД – многокомпонентный процесс. Рецепторы к ГКС обнаружены практически во всех клетках организма. Действие ГКС на клетки гипоталамуса, в частности активация нейропептида Y, ведет к увеличению аппетита [8]. Воздействие ГКС на рецепторы преадипоцитов повышает дифференцировку последних в адипоциты, что и определяет увеличение количества жировой ткани. Однако ГКС по-разному влияют на периферическую и висцеральную жировую ткань, определяя типичную картину висцерального ожирения при эссенциальной артериальной гипертонии (ЭГ) [9]. Увеличение уровня свободных жирных кислот, в избытке продуцируемых висцеральным жиром, обеспечивает потенцирование инсулинорезистентности (ИР), липотоксичности, замедление метаболизма инсулина в печени, с одной стороны. С другой стороны, усиление катаболических процессов (протеолиза и липолиза) в периферических тканях ведет к высвобождению большого количества субстратов для глюконеогенеза в печени. А активизация ферментов глюконеогенеза и повышение секреции глюкагона ведут к усилению глюконеогенеза и расщеплению гликогена. Это в совокупности обеспечивает повышение продукции глюкозы печенью. Снижение утилизации глюкозы в периферических тканях и подавление синтеза инсулина на фоне применения ГКС также являются причинами повышения уровня глюкозы в крови. Снижение секреции инсулина может быть связано как с прямым повреждающим эффектом ГКС на β-клетки поджелудочной железы, так и со снижением активности глюкагоноподобного пептида-1 (ГПП-1) (рис. 1) [10–13].

Эффекты ГКС в отношении вышеописанных механизмов развития СД могут различаться в зависимости от дозы и длительности их применения. Например, в одном из исследований было показано, что высокие дозы преднизолона (75 мг), введенные однократно, подавляли секрецию инсулина, в то время как длительное использование преднизолона 30 мг в течение 15 дней приводило к увеличению ИР без повреждения секреторной способности b-клеток [14]. В другом исследовании, проведенном в 2011 г. Hansen et al., показано, что на фоне введения ГКС увеличивается уровень глюкагона, при этом изменения элиминации глюкозы и секреции инсулина не происходит [15].
НУО на фоне терапии ГКС проявляются, прежде всего, повышением постпрандиального уровня гликемии, в то время как уровень глюкозы натощак, как правило, остается без изменений. Например, в исследовании влияния терапии ГКС на суточный ритм гликемии у больных с хроническими обструктивными заболеваниями легких было обнаружено, что через 8 ч после утреннего введения 20 мг преднизолона происходит увеличение уровня глюкозы как у лиц с нормогликемией, так и у больных СД 2-го типа (рис. 2) [14, 16].

Ввиду того что ГКС могут вводиться в различных режимах, дозах и формах, время проявления гипергликемии может варьировать. Например, введение преднизолона однократно утром будет приводить к увеличению уровня гликемии в полдень и вечером, в то время как в течение ночи и утром уровень глюкозы крови будет нормальным. В связи с этим для данного способа лечения рекомендуется исследование уровня глюкозы перед обедом и перед ужином, а терапия не должна вызывать сахароснижающего эффекта в ночные и утренние часы в целях предотвращения гипогликемии.
Несмотря на высокую распространенность СД при ЭГ и в условиях лечения ГКС, единые подходы к диагностике и терапии до сих пор не разработаны.
Например, Burt et al. рекомендуют ранний контроль гликемии – через 8 ч – после начала терапии преднизолоном [17]. По рекомендациям Канадской диабетологической ассоциации мониторинг уровня гликемии необходимо проводить через 48 ч после начала терапии ГКС [18].
Диабетологическая ассоциация Великобритании рекомендует проводить контроль уровня глюкозы в крови не менее 1 р./сут, желательно перед обедом или ужином или, в качестве альтернативы, спустя 1–2 ч после обеда или ужина. В том случае, если уровень глюкозы не превышает 12 ммоль/л, более частый контроль гликемии и инициация терапии не рекомендуются. Если же уровень глюкозы превышает 12 ммоль/л, то проводится мониторинг гликемии 4 р./сут: перед каждым основным приемом пищи и на ночь. В ситуации, когда уровень глюкозы за сутки дважды превышает 12 ммоль/л, пациенту выставляется диагноз ССД [19].
Профилактика и своевременное лечение ССД являются важными компонентами алгоритма лечения пациентов, получающих терапию ГКС, особенно в тех случаях, когда идет речь о необходимости постоянной терапии. Как и при СД 2-го типа, первым шагом в улучшении гликемического контроля является изменение образа жизни – выполнение необходимых диетических рекомендаций и увеличение физических нагрузок. Повышение аппетита на фоне применения ГКС делает малоосуществимым соблюдение диеты, а физические ограничения вследствие тяжести основного заболевания (например, при заболеваниях легких или поражениях костно-суставной системы) не позволяют увеличить физические нагрузки. В связи с этим медикаментозная терапия ССД становится основным компонентом лечения. Учитывая увеличение гликемии в постпрандиальном периоде и нормализацию показателей глюкозы крови в ночные и утренние часы, сахароснижающая терапия должна быть направлена на достижение нормогликемии в постпрандиальном периоде и не приводить к гипогликемии в ночное и утреннее время.
В 2001 г. было установлено, что терапия метформином и тиазолидиндионом (пиоглитазоном) не приводит к улучшению гликемического контроля у больных с СД, развившимся на фоне лечения ГКС. В то же время троглитазон (другой препарат из группы тиазолидиндионов) улучшал показатели гликемии за счет увеличения клиренса глюкагона [20].
Препараты сульфонилмочевины, особенно постпрандиальные регуляторы уровня глюкозы, также могут использоваться для лечения ССД, однако необходимо помнить о том, что препараты пролонгированного (суточного) действия также могут инициировать развитие гипогликемии, особенно в случае нерегулярного приема пищи [20].
Традиционные и интенсифицированные (базал-болюсные) схемы инсулинотерапии позволяют обеспечивать гибкий режим контроля гликемии, однако могут приводить к развитию гипогликемии в ночные часы [17]. Именно поэтому в случае необходимости применения инсулинотерапии целесообразно введение инсулина средней продолжительности действия утром и короткого (или ультракороткого) действия перед приемом пищи.
В 2007 г. впервые было обнаружено, что коррекция гипергликемии при вторичном СД препаратами ГПП-1 более эффективна, чем при СД 2-го типа [21]. Известно, что агонисты ГПП-1 снижают продукцию глюкозы печенью и увеличивают постпрандиальную секрецию инсулина [22, 23]. В исследовании, проведенном в 2011 г., обнаружено, что введение агонистов ГПП-1 пациентам, получающим терапию ГКС, ведет к восстановлению чувствительности к инсулину, подавляет постпрандиальную секрецию глюкагона, что в итоге предотвращает развитие НУО [24].
Ингибиторы дипептидилпептидазы-4 (ДПП-4), широко использующиеся в терапии СД 2-го типа, также чрезвычайно интересны для лечения ГКС-индуцированной гипергликемии, т.к. обладают постпрандиальным сахароснижающим действием и предотвращают кардиометаболические нарушения. В 2014 г были опубликованы результаты плацебо-контролируемого исследования эффективности применения ДПП4 ингибитора cитаглиптина для предотвращения развития НУО на фоне терапии ГКС. Участники в течение 14 дней получали терапию преднизолоном 30 мг в сочетании с ситаглиптином/плацебо. По результатам этого исследования было обнаружено увеличение секреции инсулина на фоне терапии ситаглиптином, однако значимого положительного эффекта, а именно предотвращения НУО, получено не было, что, вероятно, связано с крайне ограниченным сроком исследования [25]. У пациентов с подтвержденным СД, получающих терапию ГКС, ситаглиптин показал высокую эффективность в снижении уровня гликированного гемоглобина и веса, что позволяет рекомендовать его для лечения ССД [18, 26].
Широкое применение ГКС и высокая распространенность СД на фоне терапии ГКС, различия в патогенезе ССД и СД 2-го типа диктуют необходимость создания четких алгоритмов диагностики и лечения данных заболеваний.
Своевременная патогенетически оправданная профилактика и адекватное лечение позволяют предотвратить развитие микро- и макрососудистых осложнений, ведущих к ранней инвалидизации и смерти.
1. Fardet L., Peterson I., Nazareth I. Prevalence of long-term oral glucocorticoid prescriptions in the UK over the past 20 years // Rheumatology. 2011. Vol. 50 (11). P. 1982–1990.
2. Kim S.Y., Yoo C.G., Lee C.T. et al. Incidence and risk factors of steroid-induced diabetes in patients with respiratory disease // J Korean Med Sci. 2011. Vol. 26. P. 264–267.
3. Gulliford M.C., Charlton J., Latinovic R. Risk of diabetes associated with prescribed glucocorticoids in a large population // Diabetes Care. 2006. Vol. 29. P. 2728–2729.
4. Gurwitz J.H., Bohn R.L., Glynn R.J., Monane M., Mogun H., Avorn J. Glucocorticoids and the risk for initiation of hypoglycemic therapy // Arch Intern Med. 1994. Vol. 154. P. 97–101.
5. Papang R., John A.S., Abraham S., Rao P.S. A study of steroid-induced diabetes mellitus in leprosy // Indian J Lepr. 2009. Vol. 81. P. 125–129.
6. Ha Y., Lee K.H., Jung S. et al. Glucocorticoid-induced diabetes mellitus in patients with systemic lupus erythematosus treated with high-dose glucocorticoid therapy // Lupus. 2011. Vol. 20. P.1027–1034.
7. Donihi A.C., Raval D., Saul M. еt al. Prevalence and predictors of corticosteroid-related hyperglycemia in hospitalized patients // Endocr Pract. 2006. Vol. 12. P. 358–362.
8. White B.D., Dean R.G., Edwards G.L. et al. Type II corticosteroid receptor stimulation increases NPY gene expression in basomedial hypothalamus of rats // Am. J. Physiol. 1994. Vol. 266 (5 Pt 2). P. 1523–9.
9. Seckl J.R., Morton N.M., Chapman K.E., Walker B.R. Glucocorticoids and 11beta-hydroxysteroid dehydrogenase in adipose tissue // Recent Prog. Horm. Res. 2004. Vol. 59. P. 359–393.
10. Linssen M.M., van Raalte D.H., Toonen E.J. et al. Prednisolone-induced beta cell dysfunction is associated with impaired endoplasmic reticulum homeostasis in INS-1E cells // Cell Signal. 2011. Vol. 23. P. 1708–1715.
11. Cadoudal T., Leroyer S., Reis A.F. et al. Proposed involvement of adipocyte glyceroneogenesis and phosphoenolpyruvate carboxykinase in the metabolic syndrome // Biochimie. 2005. Vol. 87. P.27–32.
12. Raalte D.H. van, Ouwens D.M., Diamant M. Novel insights into glucocorticoid-mediated diabetogenic effects: towards expansion of therapeutic options? // Eur J Clin Invest 2009. Vol. 39. P.81–93.
13. Weinstein S.P., Wilson C.M., Pritsker A., Cushman S.W. Dexamethasone inhibits insulin-stimulated recruitment of GLUT4 to the cell surface in rat skeletal muscle // Metabolism. 1998. Vol. 47. P.3–6.
14. Raalte D.H. van, Nofrate V., Bunck M.C. et al. Acute and 2-week exposure to prednisolone impair different aspects of beta-cell function in healthy men // Eur J Endocrinol. 2010. Vol. 162. P.729–735.
15. Hansen K.B., Vilsbøll T., Bagger J.I. et al. Reduced glucose tolerance and insulin resistance induced by steroid treatment, relative physical inactivity, and high-calorie diet impairs the incretin effect in healthy subjects // Journal of Clinical Endocrinology and Metabolism. 2010. Vol. 95 (7). P.3309–3317, 53.
16. Clore J.N., Thurby-Hay L. Glucocorticoidinduced hyperglycemia // Endocr. Pract. 2009. Vol. 15. P. 469–474.
17. Burt M.G., Roberts G.W., Aguilar-Loza N.R. et al. Continuous monitoring of circadian glycemic patterns in patients receiving prednisolone for COPD // J Clin. Endocrinol. Metab. 2011. V. 96. P.1789–1796.
18. Canadian Diabetes Association 2013 clinical practice guidelines for the prevention and management of diabetes in Canada // Can J Diabetes. 2013. V. 37(1). P. 1–212.
19. Management of Hyperglycaemia and Steroid (Glucocorticoid) Therapy // JBDS. October 2014. www.diabetologists-abcd.org.uk/JBDS/JBDS.htm.
20. Morita H., Oki Y., Ito T., Ohishi H. et al. Administration of troglitazone, but not pioglitazone, reduces insulin resistance caused by short-term dexamethasone (DXM) treatment by accelerating the metabolism of DXM // Diabetes Care. 2001. Vol. 24. P. 788–789.
21. Ritzel R.A., Kleine N., Holst J.J. et al. Preserved GLP-1 effects in a diabetic patient with Cushing’s disease // Exp. Clin. Endocrinol Diabetes. 2007. Vol. 115. P. 146–15.
22. Cervera A., Wajcberg E., Sriwijitkamol A. et al. Mechanism of action of exenatide to reduce postprandial hyperglycemia in type 2 diabetes // Am. J. Physiol. Endocrinol. Metab. 2008. Vol. 294. P.846–852.
23. Zheng D., Ionut V., Mooradian V. et. al. Exenatide sensitizes insulin-mediated whole-body glucose disposal and promotes uptake of exogenous glucose by the liver // Diabetes. 2009. Vol. 58. P.352–359.
24. Van Raalte D.H., Van Genugten R.E., Linssen M.M. et al. Glucagon-like peptide-1 receptor agonist treatment prevents glucocorticoid-induced glucose intolerance and islet-cell dysfunction in humans // Diabetes Care. 2011. Vol. 34. P. 412–417.
25. Van Genugten R.E., van Raalte D.H., Muskiet M.H. et al. Does dipeptidyl peptidase-4 inhibition prevent the diabetogenic effects of glucocorticoids in men with the metabolic syndrome? A randomized controlled trial // European Journal of Endocrinology. 2014. Vol. 170. P. 429–439.
26. Katsuyama H., Sako A., Adachi H. et al. Effects of 6-Month sitagliptin treatment on metabolic parameters in diabetic patients taking oral glucocorticoids: a retrospective cohort study // 2015. Vol. 7. (6). P. 479–484.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Стероидный сахарный диабет ( Стероид-индуцированный сахарный диабет )
Стероидный сахарный диабет – это эндокринная патология, развивающаяся в результате высокого содержания в плазме крови гормонов коры надпочечников и нарушения углеводного обмена. Проявляется симптомами гипергликемии: быстрой утомляемостью, усилением жажды, учащенным обильным мочеиспусканием, обезвоживанием, увеличением аппетита. Специфическая диагностика основана на лабораторном выявлении гипергликемии, оценке уровня стероидов и их метаболитов (моча, кровь). Лечение стероидного диабета включает отмену или снижение дозировки глюкокортикоидов, хирургические операции, сокращающие выработку кортикостероидных гормонов, и антидиабетическую терапию.
МКБ-10
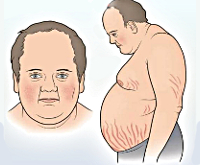
Общие сведения
Стероидный сахарный диабет (ССД) может быть спровоцирован продолжительным увеличением секреции кортикостероидов или их приемом в форме препаратов. Во втором случае заболевание имеет синонимичное название – лекарственный диабет. Изначально он не связан с функциональным состоянием поджелудочной железы, развивается на фоне гормонального лечения и может проходить самостоятельно после отмены медикаментов. ССД, спровоцированный увеличением естественных гормонов, чаще всего наблюдается при болезни Иценко-Кушинга. У данной группы пациентов эпидемиологические показатели достигают 10-12%. Точной информации о распространенности ССД среди общей популяции нет.

Причины
По этиологическому признаку стероидный СД подразделяется на эндогенный и экзогенный. При эндогенной форме нарушения работы поджелудочной обусловлены первичным или вторичным гиперкортицизмом. К причинам этой группы относятся:
- Вторичный гиперкортицизм. Синдром Кушинга возникает при повышении уровня АКТГ – гормона, вырабатываемого гипофизом и регулирующего активность надпочечников. Секреция кортикоидов возрастает, возникает высокий риск нарушения функций панкреас.
- Новообразования надпочечников. При первичном гиперкортицизме производство кортикостеридов стимулируется растущей опухолью надпочечника. ССД часто диагностируется при кортикостероме, альдостероме, кортикоэстроме, андростероме.
Второй вариант происхождения стероидного диабета – экзогенный. К группе повышенного риска относятся пациенты с аутоиммунными патологиями, хронической почечной недостаточностью, артериальной гипертензией. Диабет развивается при длительной терапии препаратами, тормозящими секрецию инсулина бета-клетками в поджелудочной железе. Такими лекарственными средствами являются глюкокортикоиды, тиазидные диуретики, гормональные контрацептивы.
Патогенез
Основой развития ССД является продолжительное влияние повышенной концентрации глюкокортикоидов на внутренние органы и процессы метаболизма. Стероидные гормоны угнетают синтез и усиливают распад белков. Увеличивается выделение аминокислот из тканей, в печени ускоряются реакции их переаминирования и дезаминирования, что становится причиной повышения скорости глюконеогенеза – синтеза глюкозы из неуглеводных соединений. В клетках печени активнее откладывается гликоген. Влияние кортикоидов на метаболизм углеводов проявляется через увеличение активности глюкозо-6-фосфатазы, отвечающей за реакции образования глюкозы и фосфатной группы, и через торможение активности глюкокиназы, то есть замедление процесса переработки глюкозы в гликоген.
На периферии сокращается утилизация сахара тканями. Изменение жирового обмена представлено стимуляцией липогенеза, поэтому не наблюдается характерной для СД 1 и 2 типа потери массы тела. Антикетогенный эффект стероидов – препятствие окислению пировиноградной кислоты, повышение в кровотоке молочной кислоты. По характеру течения ССД на первых этапах схож с диабетом первого типа: поражаются β-клетки, сокращается выработка инсулина. Со временем нарастает инсулинорезистентность тканей, что характерно для диабета II типа.
Симптомы стероидного сахарного диабета
Клиническая картина представлена диабетической триадой – полидипсия, полиурия и быстрая утомляемость. В целом симптомы менее выраженные, чем при сахарном диабете 1 типа. Пациенты замечают усиление чувства жажды, постоянную сухость во рту. Объем потребляемой жидкости увеличивается в несколько раз, до 4-8 литров в сутки. Жажда не ослабевает даже в ночное время. Аппетит бывает повышенным, вес остается прежним либо увеличивается. Учащаются позывы к мочеиспусканию. За сутки выделяется 3-4 литра мочи, у детей и пожилых людей развивается ночной энурез. Многие больные страдают бессонницей, днем чувствуют себя уставшими, не справляются с привычными делами, испытывают сонливость.
В начале заболевания симптомы нарастают быстро, как при диабете 1 типа: ухудшается общее самочувствие, появляются головные боли, раздражительность, приливы жара. Длительное течение болезни сопровождается появлением зуда кожи и слизистых оболочек. Чаще возникают гнойничковые поражения, сыпь, раны долго не заживают. Волосы становятся сухими, ногти расслаиваются и обламываются. Ухудшение кровотока и нервной передачи проявляется нарушением терморегуляции в конечностях, чувством покалывания, онемения и жжения в ступнях, реже – в пальцах рук.
Осложнения
Продолжительная гипергликемия приводит к диабетической ангиопатии – поражению крупных и мелких сосудов. Нарушение кровообращения в капиллярах сетчатки проявляется снижением зрения – диабетической ретинопатией. Если страдает сосудистая сеть почек, то ухудшается их фильтрующая функция, возникают отеки, повышается артериальное давление – развивается диабетическая нефропатия. Изменения в крупных сосудах представлены атеросклерозом. Наиболее опасны атеросклеротические повреждения артерий сердца и нижних конечностей. Дисбаланс электролитов и недостаточное кровоснабжение нервной ткани провоцируют развитие диабетической нейропатии. Она может проявляться судорогами, онемением ступней и пальцев на руках, сбоями в работе внутренних органов, болями различной локализации.
Диагностика
В группе риска по развитию стероидной формы диабета – лица с эндогенным и экзогенным гиперкортицизмом. Периодические исследования уровня глюкозы с целью выявления гипергликемии показаны пациентам с болезнью Кушинга, опухолями надпочечников, лицам, принимающим препараты глюкокортикоидов, диуретики группы тиазидов, гормональные противозачаточные средства. Полное обследование проводится врачом-эндокринологом. К специфическим методам исследования относятся:
- Анализ на глюкозу натощак. У большинства пациентов определяется нормальный или незначительно повышенный уровень глюкозы в крови. Итоговые значения чаще находятся в диапазоне от 5-5,5 до 6 ммоль/л, иногда составляют 6,1-6,5 ммоль/л и выше.
- Глюкозотолерантный тест. Измерение глюкозы спустя два часа после углеводной нагрузки дает более точную информацию о наличии диабета и предрасположенности к нему. О нарушении толерантности к глюкозе свидетельствуют показатели от 7,8 до 11,0 ммоль/л, о диабете – более 11,1 ммоль/л.
- Тест на 17-КС, 17-ОКС. Результат позволяет оценить гормоносекретирующую активность коркового вещества надпочечников. Биоматериалом для исследования является моча. Характерно повышение показателей экскреции 17-кетостероидов и 17-оксикортикостероидов.
- Исследование гормонов. Для дополнительных данных о функциях гипофиза и коркового слоя надпочечников могут быть проведены гормональные тесты. В зависимости от основного заболевания определяется уровень кортизола, альдостерона, АКТГ.
Лечение стероидного сахарного диабета
Этиотропная терапия заключается в устранении причин гиперкортицизма. Одновременно проводятся мероприятия, нацеленные на восстановление и поддержание нормогликемии, повышение чувствительности тканей к действию инсулина, стимуляцию активности сохранных β-клеток. При комплексном подходе медицинская помощь пациентам ведется в следующих направлениях:
- Снижение уровня кортикостероидов. При эндогенном гиперкортицизме в первую очередь пересматриваются методы лечения основной болезни. Если коррекция дозировки лекарств не оказывается эффективной, решается вопрос о хирургическом вмешательстве – удалении надпочечников, корковой части надпочечников, опухолей. Концентрация стероидных гормонов снижается, уровень сахара крови нормализуется. При экзогенном гиперкортицизме производится отмена или замена препаратов, провоцирующих стероидный диабет. Если отменить глюкокортикоиды невозможно, например, при тяжелом течении бронхиальной астмы, для нейтрализации их эффектов назначаются анаболические гормоны.
- Медикаментозная коррекция гипергликемии. Препараты подбираются индивидуально с учетом этиологии СД, его стадии, тяжести течения. Если поджелудочная железа поражена, бета-клетки частично или полностью атрофированы, то назначается инсулинотерапия. При легких формах заболевания, сохранности железистой ткани и обратимой резистентности клеток к инсулину назначаются пероральные гипогликемические средства, например, препараты группы сульфанилмочевины. Иногда пациентам показано сочетанное использование инсулина и гипогликемических лекарств.
- Антидиабетическая диета. Большинству пациентов показана лечебная диета №9. Рацион составляется таким образом, чтобы химический состав блюд был сбалансирован, не провоцировал гипергликемию и содержал все необходимые питательные вещества. Используются принципы низкоуглеводного питания: исключаются источники легких углеводов – сладости, выпечка, сладкие напитки. В рационе преобладают белковые продукты и продукты с высоким содержанием клетчатки. Учитывается гликемический индекс. Прием пищи осуществляется небольшими порциями, 5-6 раз в день.
Прогноз и профилактика
Стероидный СД, как правило, протекает в более мягкой форме и легче поддается лечению, чем СД первого и второго типа. Прогноз зависит от причины развития гиперкортицизма, в большинстве случаев он благоприятный. Профилактика предполагает своевременную и адекватную терапию болезни Кушинга и опухолевых заболеваний надпочечников, правильное использование препаратов глюкокортикоидов, тиазидных диуретиков и оральных контрацептивов. Лицам из групп риска необходимо регулярно выполнять скрининговые исследования глюкозы крови. Это позволяет выявить нарушения обмена углеводов на стадии преддиабета, скорректировать основное лечение, начать соблюдать принципы диетического питания.
2. Сахарный диабет, индуцированный экзогенным введением глюкокортикостероидов/ Никитюк Л.А.// Международный эндокринологический журнал. – 2016.
3. Клинический случай применения пиоглитазона при стероидном диабете у пациента с болезнью Иценко-Кушинга/ Пигарова Е.А., Дзеранова Л.К., Галстян Г.Р. // Ожирение и метаболизм. – 2005.
Стероидный сахарный диабет

Стероидный сахарный диабет это эндокринное заболевание, которое характеризуется повышенным уровнем гормона коры надпочечников в крови.
Стероидный сахарный диабет имеет схожее проявление с декомпенсированным сахарным диабетом, а именно – сильная утомляемость, головная боль, повышение аппетита, сильная жажда, частое мочеиспускание. То есть стероидный диабет проявляется так же как гипергликемия при обычном сахарном диабете первого и второго типа.
В основе развития стероидного сахарного диабета лежит влияние стероидных гормонов на синтез белков – гормоны сокращают синтез белков и ускоряют их распад. В результате этих процессов ускоряется выделение аминокислот и в печени с большей скоростью происходит дезаминирование аминокислот. А это влияет на скорость синтеза глюкозы из соединений, не содержащих углеводы, ускоряя данный процесс, что ведет к ускоренному отложению гликогена.
Стероидный сахарный диабет имеет черты, как сахарного диабета первого типа, так и сахарного диабета второго типа. С первым типом стероидный диабет сближает поражение бета-клеток поджелудочной железы, что приводит к снижению синтеза инсулина. Со вторым типом стероидный диабет схож тем, что со стажем диабета развивается инсулинорезистентность.
Для лечения стериодного сахарного диабета применяется терапия, направленная на снижение уровня глюкозы крови, снижение или полную отмену приема глюкокортикоидов. В некоторых случаях может понадобиться оперативное вмешательство.
Причины возникновения
Причин возникновения стероидного сахарного диабета несколько. Основными из них являются:
- Длительный прием кортикостероидов;
- Увеличение секреции кортикостероидов в организме.
В первом случае заболевание имеет медикаментозный характер. При отмене или снижении доз препаратов диабет может полностью пройти.
Во втором случае развитие диабета связано с гипер-синтезом гормонов, которое может быть спровоцировано разными причинами, в том числе наличием некоторых гормональных заболеваний. Например, болезнь Иценко-Кушинга. Среди людей с таким диагнозом высок процент тех, у кого проявляется стероидный сахарный диабет.
Виды стероидного сахарного диабета
По причине возникновения стероидного диабета выделяют два типа заболевания:
- Экзогенный стероидный сахарный диабет;
- Эндогенный стероидный сахарный диабет.
Экзогенный диабет связан с наличием внешних причин, например, с наличием других аутоиммунных заболеваний, требующих лечения кортикостероидами. К препаратом, которые могут вызвать возникновение стероидного диабета, можно отнести гормональные противозачаточные средства, глюкокортикоиды, тиазидные диуретики.
Эндогенный стероидный диабет возникает вследствие сбоев в работе поджелудочной железы. Такие сбои могут вызываться заболеваниями, которые приводят к увеличению синтеза кортикоидов, например, болезнь Кушинга. Второй причиной эндогенного стероидного сахарного диабета может быть наличие новообразований надпочечников.
Симптомы стероидного сахарного диабета
Симптомы стероидного сахарного диабета очень похожи на симптомы сахарного диабета первого и второго типа.
В первое время заболевание развивается очень быстро. Проявления напоминают дебют диабета первого типа.
Чуть позже проявляются другие симптомы, более характерные для диабета второго типа.
Основными симптомами стероидного диабета являются:
- Сильная слабость, повышенная утомляемость;
- Головная боль;
- Постоянная жажда;
- Повышенное чувство голода;
- Сухость и зуд кожи;
- Частое мочеиспускание;
- Плохая заживляемость ранок и царапин;
- Онемение рук и ног.
Человек постоянно чувствует себя усталым, у него нет сил, и он постоянно хочет спать.
Испытывая постоянную жажду, человек начинает много пить – до 5-8л в день. Это провоцирует частые позывы к мочеиспусканию, в том числе и ночному.
Чувство голода заставляет есть больше, чем обычно. Но, в отличие от сахарного диабета первого типа, когда человек сильно худеет, несмотря на повышенный аппетит, в данном случае вес не снижается, а зачастую и увеличивается.
Появляются неприятные ощущения в пальцах ног и рук – жжение, онемение, покалывание. Это связано с нарушением иннервации и кровенаполнения мелких сосудов дистальных отделов нижних и верхних конечностей.
Обследования для постановки диагноза
При возникновении плохого самочувствия или обнаружения у себя каких-либо признаков сахарного диабета, необходимо обратиться к эндокринологу. Особенно следует быть внимательными людям, у которых есть повышенный риск развития стероидного диабета – например, прием определенных лекарственных препаратов или наличие синдрома Кушинга повышает вероятность развития стероидного диабета.
Врач должен назначить анализы, результаты которых покажут наличие или отсутствие диагноза.
Во-первых, необходимо сдать анализ крови на определение уровня глюкозы в крови. Анализ сдается натощак. В норме уровень глюкозы не должен быть выше 6ммоль/л (у каждой лаборатории определены собственные референсные значения, которые зависят от методики проведения анализа). Более высокий результат должен насторожить и стать сигналом к дальнейшему обследованию.
Может быть назначен глюкозотолерантный тест, который заключается в сдаче крови натощак и через 1,5 часа после приема глюкозы. Результаты данного анализа не должны превышать 8ммоль/л. Подъем сахара до 11моль/л показывает наличие нарушений толерантности к глюкозе. Результаты выше 11моль/л говорит о сахарном диабете.
Анализ на гликированный гемоглобин показывает средний уровень сахара за последние 3-4 месяца. При результате выше 6-7ммоль/л подозревают сахарный диабет.
Анализ мочи на определение работы надпочечников – 17-КС и 17-ОКС. Он показывает уровень гормонов, которые вырабатываются надпочечниками.
Осложнения стероидного диабета
Осложнения стероидного диабета схожи с теми, которые возникают при плохо компенсированном сахарном диабете первого или второго типа.
Постоянно повышенный уровень глюкозы отрицательно влияет на состояние сосудов, что приводит к нарушениям в кровообращении. Сначала начинают страдать мелкие сосуды, затем начинают поражаться более крупные.
Нарушение кровообращения вызывает развитие диабетической ангиопатии. Ангиопатия в худших случаях может приводить к развитию гангрены и ампутации конечностей.
От гипергликемии страдают и почки – нарушается их работа, что приводит к развитию нефропатии. Сильное поражение почек приводит к необходимости проведения гемодиализа.
Повышенный сахар влияет на состояние глаз – повышает глазное давление, ухудшается состояние сосудов глаз. Диабетическая ретинопатия является частым осложнением сахарного диабета.
Некомпенсированный сахарный диабет приводит также к развитию диабетической нейропатии. Снижение чувствительности может приводить к появлению ран, которые из-за плохой заживляемости могут приводить к серьезным последствиям.
Лечение стероидного сахарного диабета
Лечение стероидного сахарного диабета включает в себя несколько направлений:
- Первоначально необходимо устранить причину, которая привела к избытку кортикостероидов в организме. Пересматривают получаемую пациентом терапию, снижая дозировку гормонов или полностью отменяя их прием.
- В том случае, когда снижение кортикостероидов не приносит нужных результатов или первоначально проблемы с переизбытком гормонов связаны с работой надпочечников, а не с приемом лекарственных препаратов, прибегают к оперативному вмешательству. В зависимости от состояния здоровья пациента могут быть удалены надпочечники или опухоли надпочечников, которые вызывают избыточный синтез гормонов.
- Важное направление в терапии стероидного диабета заключается в мерах по снижению уровня глюкозы. В случаях, когда у пациента наблюдается инсулинорезистентность клеток к инсулину, могут быть назначены пероральные сахаропонижающие препараты, применяемые для лечения сахарного диабета второго типа. В том случае, когда поражаются бета-клетки и перестают вырабатывать инсулин, назначается инсулинотерапия, как при сахарном диабете первого типа.
- При инсулинорезистентности и лечении пероральными сахаропонижающими средствами показана диета. Это та же диета, которая показана людям с сахарным диабетом второго типа – уменьшение потребления углеводов и жиров, увеличение потребление белков, отказ от быстрых углеводов.
Если следовать этим правилам, то возможно будет контролировать течение стероидного сахарного диабета так, чтобы жить нормальной полноценной жизнью.
Стероидный сахарный диабет легче поддается лечению, если сравнивать с сахарным диабетом первого или второго типа.
В определенных случаях возможно полное излечение – когда во время проведены операции по удалению опухолей надпочечников или когда правильно подбирается терапия сопутствующих заболеваний.
Диагноз: сахарный диабет. Симптомы, осложнения и лечение

Врач гинеколог-эндокринолог. Стаж 16+ лет. Принимает в Университетской клинике в Санкт-Петербурге. Стоимость приема 1700 руб.
- Запись опубликована: 07.04.2020
- Время чтения: 1 mins read
Диабет 2 типа поражает людей, независимо от возраста. При этом ранние симптомы при диагнозе сахарный диабет 2 типа могут быть довольно легкими, поэтому больные часто даже не предполагают о его наличии. По оценкам эндокринологов, каждый третий человек на ранних стадиях диабета 2 типа не знает о том, что болен.
Первые признаки сахарного диабета
Один из признаков, характерных для этого состояния – увеличение потребности в воде. На первых стадиях диабета симптом может не ощущаться, поэтому пациенты списывают состояние на жару или физические нагрузки.
При ухудшении состояния повышенная жажда часто сопровождается другими симптомами диабета: учащенным мочеиспусканием, чувством необычного голода, сухостью во рту и увеличением или снижением веса, усталостью, помутнением зрения, ночными кошмарами и головными болями.
Часто диабет выявляется только после того, как его негативные последствия для здоровья становятся очевидными. Например, диабетиков беспокоят постоянные воспалительные поражения кожи и язвы, которые долго заживают, рецидивирующие грибковые инфекции влагалища и мочевыводящих путей, полости рта (кандидозы), кожный зуд и высыпания (микозы). Все это признаки развития гипергликемии.
У диабетиков обоих полов развивается сексуальная дисфункция. Гипергликемия приводит к повреждению мелких и крупных кровеносных сосудов и нервов половых органов, чувствительность снижается, что приводит к отсутствию естественного удовлетворения от полового акта (оргазма).
Также частые осложнения диабета – сухость влагалища у женщин и импотенция у мужчин. Статистика показывает, что от 35-70% мужчин с диабетом в конечном итоге будут страдать от импотенции, а у 30% женщин развивается сексуальная дисфункция. Для женщин, страдающих диабетом, характерны отсутствие сексуального влечения, возбуждения и диспареуния – болевые ощущения во время полового акта.
Кто в зоне риска?
Увеличивают риск развития диабета 2 типа определенные факторы риска, связанные как с выбором образа жизни, так и с заболеваниями.
Общие факторы риска для обоих полов:
- Уровень триглицеридов более 250 мг/дл.
- Низкий уровень «полезного» холестерина ЛПВП (ниже 35 мг/дл).
- Радиация (проживание в радиоактивно загрязненных местах).
- Гипотиреоз. При сочетании гипотиреоза (низкая функция щитовидной железы, приводящая к недостаточному уровню циркулирующего гормона щитовидной железы) и состояния преддиабета, риск развития СД2 более чем удваивается по сравнению с людьми с нормальной функцией щитовидной железы.
- Безглютеновая диета при отсутствии медицинских показаний (она назначается людям, страдающим целиакией). Согласно данным Американской Ассоциации Сердца, ежедневное употребление повышенного количества глютена, растительного белка, содержащегося в злаковых (рожь, ячмень, овес, пшеница) снижает риск развития диабета у обычных людей, по сравнению со сторонниками безглютеновой диеты.
- Употребление никотина.
- Избыточный вес или ожирение, особенно вокруг талии.
- Недостаток физических упражнений.
- Нарушение питания (избыточное потребление блюд с высоким содержанием обработанного мяса, жиров, сладостей и любого алкоголя).
- Наследственность.
- Возраст (люди старше 45 лет более подвержены развитию диабета 2 типа, чем молодые).
Факторы риска, характерные только для женщин:
- Гестационный (в период беременности) диабет.
- Рождение крупного плода.
- Синдром СПКЯ (поликистоз яичников), поскольку при этом заболевании развивается резистентность к инсулину.
Диагностика при диагнозе сахарный диабет
При подозрении на диабет, эндокринолог, прежде всего, проверяет уровень глюкозы в крови. Поводом для этого становится избыточный вес (индекс массы тела/ИМТ – более 25) и факторы риска, перечисленные выше.
Тестирование уровня глюкозы в крови должно проводиться каждые три года, начиная с 45 лет, всем пациентам, даже с нормальным весом и при отсутствии факторов риска. Это разумно, поскольку риск развития диабета увеличивается с возрастом.
Тесты для определения гипергликемии:
- Тест на глюкозу в плазме натощак (FPG). До тестирования нельзя ничего есть в течение восьми часов, поэтому анализ проводится утром. Для образца используется кровь из пальца. Диагноз диабет ставится, если уровень глюкозы в крови превышает 126 мг/дл.
- Пероральный тест на толерантность к глюкозе (OGTT). Следующий тест, используемый для диагностики диабета проводится в два этапа. В день обследования, которое также проводится строго на голодный желудок утром, вначале определяется глюкоза натощак. Затем пациент выпивает 75 г очень сладкой смеси, после чего, через два часа у него измеряется уровень сахара в крови. Диабет ставится, если при проведении орального теста на толерантность к глюкозе показатель превышает 200 мг/дл.
Самостоятельное тестирование уровня сахара в крови
Помимо сдачи анализов, люди с диабетом должны самостоятельно проверять у себя уровень глюкозы в крови. Самостоятельное тестирование дает хорошее представление о том, в какой степени диабет находится под контролем и как необходимо изменить план лечения заболевания.
Когда нужно проверить уровень сахара в крови:
- в первую очередь утром, по возможности сразу, как только проснулись;
- до и после еды;
- до и после тренировки;
- перед сном.
Осложнения диабета: чем опасен диагноз диабет
Сахарный диабет – это стойкое нарушение обмена веществ в результате хронической гипергликемии, приводящий к поражению всех кровеносных сосудов, почек, глаз, суставов, периферических и центральных нервов.
Пациентам, не занимающимся лечением диабета, грозят следующие осложнения:
- Сердечные приступы. Приблизительно два из трех диабетиков умирают от болезней сердца. Это связано с тем, что при постоянно высоком уровне сахара в крови повреждаются стенки кровеносных сосудов, что приводит к образованию тромбов, увеличивает риск сердечного приступа и инсульта.
- Диабетическое поражение почек . При прогрессировании диабета увеличивается риск развития хронического заболевания почек – нефропатии. Это комплексное поражение всех артерий и артериол, канальцев и клубочкового аппарата почек. Диабетическая нефропатия приводит к склерозу тканей почек и развитию почечной недостаточности (44% всех случаев почечной недостаточности вызваны диабетом). Снижает риск почечной недостаточности контроль диабета при помощи препаратов и диеты.
- Повреждение глаз. Диабетическая ретинопатия развивается при длительной неконтролируемой гипергликемии в результате повреждения крошечных кровеносных сосудов в сетчатке глаза. Со временем диабетическая ретинопатия приводит к прогрессирующей и постоянной потере зрения. Диабетическая ретинопатия – наиболее частая причина возникновения приобретенной слепоты у людей в возрасте от 20 до 74 лет.
- Диабет 2 типа и нервная боль. Покалывание, онемение и ощущение «игл и булавок» – все это симптомы диабетической невропатии или повреждения нервов, связанные с гипергликемией. Это неприятное чувство наиболее часто диагностируется в руках, ногах, пальцах рук или ног. Предотвратить это осложнение может только жесткий контроль диабета.
- Повреждение стоп . Снижение чувствительности в результате травмы нервных волокон, затрудняет самодиагностику состояния ног. Но это не значит, что патологическое состояние не ухудшается. Поражение кровеносных сосудов, которое развивается при диабете, снижает кровообращение не только в мелких, но и в крупных сосудах ног. Сочетание нейропатии и ангиопатии приводит к тяжелому синдрому – диабетическая стопа. Вначале возникают труднозаживающие язвы, потом глубокие поражения, в конечном этапе развивается гангрена (гнойный некроз тканей) – одно из очень тяжелых осложнений диабета. Спасти жизнь диабетика в тяжелых запущенных случаях гангрены может только ампутация ноги.
Лечение при диагнозе сахарный диабет
- Диетотерапия. Наиболее простой и эффективный метод поддержания нормального уровня сахара в крови. Больным рекомендуется: употребление в пищу цельных (минимально или необработанных) продуктов и натуральных, правильно приготовленных овощей. Такая диета поможет решить проблему избыточного веса, что обязательно для диабетиков. Всем людям с диабетом 2 типа необходимо следить за потреблением углеводов и снижать калории, а также контролировать общее потребление жира и белка.
- Физкультура для терапии диабета. Помогают диабетикам снизить уровень глюкозы в крови регулярные физические упражнения, включающие ходьбу, плавание, езду на велосипеде. Физическая активность уменьшает жировые отложения, снижает артериальное давление и помогает предотвратить заболевания сердца и сосудов. Диабетикам 2 типа рекомендуется 30 минут умеренных физических упражнений минимум 5 дней в неделю.
- Снижение стрессовой нагрузки на организм и борьба со стрессом. Стрессовое состояние особенно опасно для людей с диабетом, так как стресс повышает кровяное давление и уровень глюкозы в крови. Многим людям, страдающим диабетом, помогают справиться с тяжелым состоянием методы релаксации, медитация, дыхательные упражнения.
Снизить риск осложнений от диабета можно, только контролируя уровень сахара в крови.
Лечение диабета фармакологическими препаратами
- Таблетки . Пероральные препараты рекомендуются людям с диабетом 2 типа, которые не могут адекватно контролировать уровень сахара в крови с помощью диеты и физических упражнений. В распоряжении эндокринологов широкий выбор гипогликемических препаратов с разным механизмом действия, которые могут использоваться отдельно или в комбинации. Некоторые лекарства увеличивают выработку инсулина, другие улучшают использование инсулина в организме, а третьи частично блокируют переваривание углеводов.
- Инсулин. Некоторым диабетикам 2 типа также, как и первого, назначается инсулин, иногда в сочетании с пероральными препаратами. Он необходим для лечения «бета-клеточной недостаточности», когда в поджелудочной железе не вырабатывается собственный эндогенный гормон, несмотря на высокое содержание сахара в крови.
- Неинсулиновые инъекционные препараты. Существуют препараты, вводимые в форме инъекций, стимулирующие выработку инсулина. Их используют для лечения диабета 2 типа, когда секреция поджелудочных клеток сохранена. К ним относятся: прамлинтид (Симлин, Symlin), эксенатид (Баета, Byetta) и лираглутид (Виктоза, Victoza).
Профилактика диабета 2 типа
Диабет 2 типа и его осложнения можно предотвратить у многих пациентов. Реально снизить частоту осложнений диабета, соблюдая здоровую диету, занимаясь умеренными физическими упражнениями и поддерживая здоровый вес. Всем, кто находится в группе риска, необходимо регулярно обследоваться на наличие диабета и преддиабета, чтобы начать лечение на ранних стадиях заболевания и предупредить развитие долговременных серьезных осложнений .
Стероидный диабет
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Диабет стероидный является тяжелой формой сахарного диабета. Он не связан с работой поджелудочной железы, а возникает в результате повышенного содержания в крови гормонов коры надпочечников. В результате этого, получил второе название — лекарственный. У некоторых больных при отмене препаратов заболевание исчезает. Но часто с развитием болезни развивается зависимость от инсулина.

Причины заболевания
Стероидный сахарный диабет может возникнуть в любом возрасте. Протекает умеренно, без ярко выраженных симптомов. Проявляется через слабую жажду и полиуремию. Присутствует слабость, недомогание, усталость, что больше всего напоминает нарушение работы коры надпочечников, чем диабет. Выделяют несколько причин, вызывающих заболевание:
- заболевание надпочечников;
- длительный прием глюкокортикоидных препаратов;
- нарушение белкового и углеводного обмена.
В последнем случае подобные нарушения могут вызвать препараты для лечения некоторых заболеваний:
- при терапии бронхиальной астмы;
- при лечении болезни Иценко-Кушинга;
- мочегонные средства;
- пероральные контрацептивы;
- средства лечения артрита, коллагеноза.
При длительном лечении такие препараты постепенно вызывают нарушения углеводного и белкового обмена, в результате чего повышается сахар в крови. Это особенно опасно, если у больного есть угнетение функции печени в сфере накопления гликогена. Также стероидный диабет может быть последствием лечения первого типа сахарного диабета. К группе риска относятся и люди с избыточным весом.

К какому врачу идти?
Поскольку симптомы стероидного диабета стерты, то больной скорее всего с жалобами обратится к терапевту, который обязательно назначит анализы на содержание сахара в крови и моче. Если по их результатам врач заподозрит диабет, то он выпишет направление к специалисту для проведения грамотной терапии. Таким специалистом является:
При первом посещении кабинета эндокринолога больной пройдет обязательный осмотр и опрос, в ходе которого врач может задать следующие вопросы:

- Что беспокоит и как давно?
- Какие заболевания перенесли?
- Что за препараты принимали или принимаете?
- Есть ли среди них гормональные?
- Используете ли противозачаточные средства и какие?
Также доктор посмотрит результаты сделанных анализов, при необходимости проведет дополнительные исследования эндокринной системы, решит, у каких специалистов нужно пройти консультацию. Такими специалистами могут быть:
- сосудистый хирург;
- невропатолог;
- кардиолог;
- диетолог;
- психолог.
Только после составления полной картины заболевания врач может поставить окончательный диагноз и назначить соответствующее лечение, которое при необходимости пройдет в стационаре. У этого же врача больной будет наблюдаться на протяжении всего периода лечения.
Эффективное лечение стероидного сахарного диабета
Лечение этой формы диабета аналогично лечению сахарного диабета 2 типа. Особенности борьбы с заболеванием зависят от функциональных нарушений организма и подбираются индивидуально. В основном, сюда входят нормализация сахара в крови и устранение основной причины заболевания, а также:
- диета;
- медикаментозное лечение;
- физическая активность;
- устранение причины увеличения уровня гормонов;
- операция.
Больным назначают диету с низким содержанием углеводов и препараты, понижающие уровень сахара в организме, при необходимости — инсулинотерапию. Особая диета должна быть у больных в избыточным весом. Таким людям назначают:
- диетическое меню;
- таблетки с сахаропонижающими свойствами;
- небольшие дозы инсулина при необходимости.
К тому же, очень важно вовремя отменить препараты, которые явились причиной заболевания, и заменить их более «безобидными» аналогами. В некоторых случаях применяют хирургическое вмешательство для удаления лишней ткани надпочечников для снижения выработки гормонов.


