Признаки аритмии на ЭКГ: расшифровка пленок
Аритмия – состояние, при котором изменяется сила и частота сердечных сокращений, их ритмичность или последовательность. Возникает в результате нарушений в проводящей кардиальной системе, ухудшения возбудимости или функций автоматизма. Представляет собой не синусовый ритм. Некоторые эпизоды протекают без симптомов, другие же проявляются выраженной клиникой и приводят к опасным последствиям. В связи с этим, при аритмии требуется различный подход в лечении каждого конкретного случая.
Признаки нарушения сердечного ритма на ЭКГ
При аритмии ритм и частота биения сердца изменяются, становятся больше или меньше нормы. Регистрируют нерегулярные сокращения и нарушения проведения электрических импульсов по проводящей системе миокарда. Возможно сочетание более двух признаков. Может мигрировать локализация водителя ритма, в результате чего он становится не синусовым.
Один из критериев аритмии − частота сокращений и ее форма, постоянная или приходящая пароксизмальная. Также учитывают отдел, в котором возникает нарушение. Патологический сердечный ритм разделяют на предсердный и желудочковый.
Синусовая аритмия при нарушении внутрисердечного импульса в очаге синусового узла проявляется тахикардией или брадикардией:
- Для тахикардии характерно увеличение частоты сокращений до 90-100 в минуту, при этом ритм сохраняется правильный. Возникает при повышенном автоматизме в синусовом узле (СУ), на фоне эндокринной, кардиальной и сочетанной психосоматической патологии. Бывает дыхательной, исчезающей на вдохе. Тахикардия на кардиограмме − зубцы Р предшествуют каждому желудочковому комплексу, сохраняются равные интервалы R – R, частота сокращений повышается от числа возрастной нормы взрослого или ребенка (более 80-100 в минуту). Выглядит аритмия на ЭКГ так:

- Брадикардия характеризуется урежением частоты ударов менее 60 в минуту с сохранением ритма. Возникает при уменьшении автоматизма в СУ, провоцирующим факторов выступают нейроэндокринные заболевания, инфекционные агенты:
- на ЭКГ ритм синусовый с сохраненным Р, равными интервалами R – R, при этом частота сердечных сокращений снижается до менее 60 ударов за минуту или от числа возрастной нормы.

- Синусовый тип аритмии возникает при нарушении передачи импульсов, что проявляется неправильным ритмом, более частым или редким. Бывает спонтанным в виде пароксизма. При ослаблении в очаге СУ предсердий развивается синдром слабости синусового узла:
- нарушение ритма на ЭКГ проявляется в виде неправильного синусового ритма с разницей между интервалами R – R не более 10-15%. ЧСС снижается или повышается на кардиограмме.

- Экстрасистолия говорит о дополнительных очагах возбуждения, при которых регистрируются сокращения сердца вне очереди. В зависимости от области расположения возбуждения, выделяют предсердный тип аритмических экстрасистол, атриовентрикулярный или желудочковый. Каждый вид дисфункции − с характерными особенностями на электрокардиограмме.
- Предсердные наджелудочковые экстрасистолы проявляются при деформированных или отрицательных Р, при сохранных PQ, с нарушенным интервалом R – R и зоны отрезка сцепления.
- Антриовентрикулярные экстрасистолы на ЭКГ выявляются в виде отсутствия зубцов Р за счет их наложения на желудочковый QRS при каждом внеочередном сокращении. Компенсаторная пауза возникает в виде интервала между зубцом R комплекса предшествующего экстрасистолы и последующего R, что выглядит на ЭКГ как:

- Желудочковые определяются при отсутствии Р и последующего интервала PQ, наличии измененных комплексов QRST.

- Блокады возникают при замедлении прохождения импульсов по проводящей кардиальной системе. АВ-блокада регистрируется при сбое на уровне атриовентрикулярного узла или части ствола пуска Гиса. В зависимости от степени нарушения проводимости выделяют четыре типа аритмии:
- первый характеризуется замедлением проводимости, однако комплексы не выпадают и сохраняется PQ > 0,2 сек.;
- второй − Мобитц 1 проявляется замедленной проводимостью с постепенным удлинением и укорочением интервала PQ, выпадением 1-2 желудочковых сокращений;
- второй вид Мобитц 2 характеризуется проведением импульса и выпадением каждого второго или третьего желудочкового комплекса QRS;
- третий − полной блокады − развивается, когда импульсы не проходят от верхних отделов к желудочкам, что проявляется синусовым ритмом с нормальной частотой ЧСС 60-80 и пониженным числом сокращения предсердий около 40 ударов в минуту. Видны отдельные зубцы Р и проявление диссоциации водителей ритма.
Выглядит аритмия на кардиограмме так:

- Наиболее опасны смешанные аритмии, которые возникают при активности нескольких патологических очагов возбуждения и развитии хаотичных сокращений, с потерей согласованного функционирования верхних и нижних отделов сердца. Расстройство требует неотложной помощи. Выделяют трепетание, мерцание предсердий или желудочков. Данные ЭКГ при аритмиях представлены на фото с расшифровкой ниже:
- при фибрилляции предсердий аритмия проявляется на ЭКГ частыми волнами f различной формы или величины при отсутствии зубца Р. На фоне крупноволновой ЧСС достигает 300-450 в минуту, при мелковолновой − более 450 ударов;

- при фибрилляции желудочков частые сокращения на кардиограмме регистрируются в виде отсутствия привычно дифференцированных и связанных комплексов. Вместо них выявляются волны хаотичной формы более 300 ударов в минуту. Представлено на ЭКГ ниже:

- при фибрилляции предсердий аритмия проявляется на ЭКГ частыми волнами f различной формы или величины при отсутствии зубца Р. На фоне крупноволновой ЧСС достигает 300-450 в минуту, при мелковолновой − более 450 ударов;
- Аритмия в виде трепетания проявляется как характерные изменения на кардиограмме:
- при трепетании предсердий на ЭКГ ритм не синусовый с пилообразными зубцами вместо Р, частотой более 300 в минуту и волнами F между желудочковым комплексами. В отличие от мерцательной формы, признаком аритмии на ЭКГ служат ритмичные предсердные сокращения с сохраненными QRS;

- при трепетании желудочков частые и регулярные сокращения (более 150-200 в минуту) определяются на кардиограмме. Высокие и широкие волны без привычных зубцов Р и комплекса QRS, но практически равны по амплитуде и форме. Непрерывность волнообразной линии возникает при переходе одной в другую волны трепетания, что проявляется на ЭКГ в виде:

- при трепетании предсердий на ЭКГ ритм не синусовый с пилообразными зубцами вместо Р, частотой более 300 в минуту и волнами F между желудочковым комплексами. В отличие от мерцательной формы, признаком аритмии на ЭКГ служат ритмичные предсердные сокращения с сохраненными QRS;
Выводы
Нарушения сердечного ритма отличаются в зависимости от причины их возникновения, типа кардиальной патологии и клинической симптоматики. Чтобы выявить аритмию, используют электрокардиограмму, которую исследуют и расшифровывают для определения вида нарушения и заключения. После этого врач назначает анализы и курс терапии для предупреждения осложнений и сохранения качества жизни.
Для подготовки материала использовались следующие источники информации.
Нарушение ритма и проводимости сердца

Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Работа сердца определяет состояние всего организма. Бесперебойное и полноценное снабжение каждой его клеточки кислородом и питательными веществами зависит от того, насколько ритмично работает наш внутренний «насос». В силу разных причин в работе органа наступает сбой. Нарушение ритма и проводимости отрицательно сказывается на гемодинамике. Страдают все органы и системы, и в первую очередь — головной мозг.
Проводящая система сердца
За ритмичное сердцебиение отвечает проводящая система сердца. Оно обладает автоматизмом, которое обеспечивает главный водитель ритма — синусовый узел. Его клетки (пейсмейкеры) продуцируют электрические импульсы, расходящиеся по сильно иннервированным клеткам миокарда — миоцитам — по направлению к атриовентрикулярному узлу, находящемуся между правым предсердием и желудочком. Далее импульс распространяется на все отделы сердца. Это свойство миокарда обеспечивает синхронную работу органа и ритмичность сокращений.
Проводящая система сердца состоит из двух отделов. Синоатриальный (синусо-предсердный) состоит из синусового узла, генерирующего возбуждение, трех проводящих пучков и тракта, связывающего узел с левым предсердием. Атриовентрикулярный (предсердно-желудочковый) включает одноименный узел, являющийся водителем ритма второго порядка, пучок Гиса, распространяющий импульс к желудочкам и волокон Пуркинье, передающих возбуждение и информацию о необходимости сокращаться мышечным клеткам желудочков.

Нормальная проводимость зависит от состояния миокарда, баланса в крови веществ-медиаторов симпатического и парасимпатического отдела ВНС, уровня гормонов, вырабатываемых надпочечниками и концентрации в крови калия.
Синусовый узел посылает от 60 до 90 импульсов в минуту — это и есть нормальный ритм сердца. Его замедление или ускорение называется аритмией. Слаженная работа всех систем заставляет сердце реагировать на сиюминутные потребности организма. При физической или эмоциональной нагрузке его потребность в кислороде возрастает, и сердце начинает биться чаще (тахикардия), перегоняя больший объем крови в единицу времени. Снижение этой потребности, например, во время сна вызывает замедление сердцебиения (брадикардию). Такие изменения ритма называются физиологическими и считаются вариантом нормы.
Нарушения ритма
Любые отклонения от нормального сердцебиения называют аритмией. Она развивается в результате органических патологий сердца или как следствие или симптом других заболеваний. Виды аритмий:
- синусовые аритмии (брадикардия и тахикардия);
- экстрасистолия — появление лишнего удара между двумя очередными;
- пароксизмальная тахикардия, объединяющая трепетание и фибрилляцию желудочков и предсердий и мерцательную аритмию.
Причины нарушения ритма
В основе органических аритмий лежит ишемическое или воспалительное поражение, а также морфологическое изменение мышечной ткани сердца, наступившее в результате:
- пороков сердца;
- кардиомиопатий;
- ишемической болезни сердца;
- тромбоэмболии легочной артерии;
- перикардита;
- гипертонии;
- сердечной недостаточности.

Функциональные аритмии, в свою очередь, делятся на несколько групп:
| Группа аритмии | Причины |
|---|---|
| Нейрогенные, развиваются в результате повышения тонуса симпатического отдела вегетативной нервной системы (ВНС) | – стресс; |
| – умственное и физическое перенапряжение; | |
| – злоупотребление кофе, алкоголем или курением; | |
| – невроз; | |
| – тиреотоксикоз; | |
| – инфекции, сопровождающиеся лихорадочным состоянием; | |
| – интоксикации; | |
| – предменструальный синдром | |
| Вагозависимые, когда активизируется парасимпатический отдел ВНС | Заболевания, повышающие активность вагуса (блуждающего нерва) |
| Дисэлектролитные | Нарушение электролитного баланса — избыто или нехватка калия, магния, натрия, кальция в миокарде и в крови |
| Механические | Травмы грудной клетки, удар электрическим током |
| Идиопатические | Неустановленные причины, наследственная предрасположенность |
Аритмии связывают с нарушением автоматизма, возбудимости и проводимости сердечной мышцы.
Нарушение проводимости
Препятствие на проводящих путях вызывает нарушение проводимости или блокаду сердца. Это происходит при изменении ткани миокарда на пути следования возбуждения, замедлении скорости проведения по патологически измененному участку, попадании импульса в пораженную зону с его последующей блокадой. В результате нарушается частота и сила сердечных сокращений, изменяется последовательность сокращения предсердий и желудочков.
В медицине различают два понятия — замедление проводимости и ее нарушение. Что это означает? Замедление — это возникающие эпизоды блокады 1 степени. Заключение «нарушение проводимости» дают при ЭКГ-признаках блокады 2 и 3 степени. По месту возникновения блокады бывают синоатриальные, внутрипредсердные и атриовентрикулярные.
При синоатриальной блокаде нарушается проведение импульса к предсердиям, и они возбуждаются с опозданием. Так случается и у здоровых людей, и у больных с органическим поражением миокарда. Замедление внутрипредсердного проведения импульса угрожает развитием мерцательной аритмии.
Атриовентрикулярная блокада 1 и 2 степени — это торможение передачи возбуждения от предсердий к желудочкам. Тяжелая степень АВ-блокады полностью перекрывает передачу импульса желудочкам, и они начинают сокращаться независимо от предсердий. При внутрижелудочковой блокаде частично нарушается или прекращается проводящая функция ножек пучка Гиса, передающих сигнал к правому или левому желудочку.

Причины нарушения проводимости
Причины нарушения проводимости делят на несколько групп: кардиальные, внесердечные, лекарственные, идиопатические и электролитные. Кардиальные связаны с органическими изменениями в миокарде:
- ишемия участков миокарда с дальнейшим рубцеванием ткани;
- воспаления сердечной мышцы;
- аутоиммунные повреждения тканей сердца;
- хирургические вмешательства;
- кардиомиопатии;
- гипертония.
Внесердечные причины — это вегетососудистая дистония, заболевания органов дыхания (бронхиты, бронхиальная астма), анемии, эндокринные нарушения (сахарный диабет, болезни щитовидной железы и надпочечников). К лекарственным причинам относят бесконтрольный прием диуретиков, сердечных гликозидов и антиаритмических препаратов. Причины идиопатического нарушения проводимости устанавливаются в процессе обследования.
Симптомы и признаки
Начальная степень аритмии или блокады редко проявляется симптомами, приводящими человека к врачу. Единичные сильные удары сердца или быстро проходящие перебои обычно воспринимаются как случайное явление. Симптомы, свидетельствующие о существенном нарушении проводимости и сердечного ритма:
- частое ощущение перебоев, вызывающее дискомфорт в груди;
- головокружение, свидетельствующее о снижении кровоснабжения мозга;
- снижение ЧСС до 50 и менее ударов в минуту;
- отеки ног, одышка, боль в груди — симптомы внутрипредсердной блокады, вызываемые причинным заболеванием;
- АВ-блокада 3 степени может сопровождаться обмороками (синдром МАС), холодным потом, резкой слабостью, значительной брадикардией (менее 40 ударов).
- нехватка воздуха, боль в сердце и учащение сердцебиения от 100 до 200 ударов сопровождают патологическую тахикардию;
- хаотичное сердцебиение, дрожь, потливость, страх, учащенное мочеиспускание наблюдаются во время приступа мерцательной аритмии.

Признаки подступающего приступа — изменения цвета лица (покраснение или появление синюшного оттенка), расширение зрачков, невозможность прощупать пульс на сонных артериях и на руках, редкое и глубокое дыхание. Идущий человек может внезапно упасть. В случае тяжелого течения появляются судороги, возможно непроизвольное мочеиспускание.
Диагностика
Диагностика проводимости сердца и нарушения ритма начинается со сбора анамнеза и проведения физикального осмотра. Жалобы пациента на симптомы, возникающие не в комплексе, а по отдельности, систематизируются врачом при целевом опросе пациента. Физикальный осмотр обязательно включает измерение артериального давления, аускультацию, измерение пульса. Результаты осмотра могут только предположительно указывать на патологию. Установить взаимосвязь между симптомами и ритмом помогает инструментальная диагностика:
| Вид обследования | Что показывает |
|---|---|
| ЭКГ обычная и в специальных отведениях | – соотношение между частотой предсердных и желудочковых сокращений |
| – вид и локализацию аритмии | |
| Суточное (холтеровское) мониторирование ЭКГ | динамику изменения аритмии в зависимости от повседневной выполняемой работы, приема лекарств, психической нагрузки |
| УЗИ сердца | состояние и функциональность органа |
| ЧПЭКГ | – скрытые нарушения ритма |
| – патологические очаги возбуждения | |
| – дополнительные пути проведения импульса в сердечной мышце | |
| Пробы с нагрузкой (велоэргометрия и другие) | уточняет характер и возможную связь с коронарной патологией |
Для уточнения характера аритмии используют фармакологические тесты. Генез проводимости сердца и нарушения ритма уточняют с помощью лабораторных анализов на содержание в крови электролитов, уровень гормонов щитовидной железы и катехоламинов.
Лечение
Лечение аритмий и блокад в начальных стадиях проводится в том случае, если присутствует тяжелая реакция пациента на их симптомы. При этом дифференцируются органические причины от влияния блуждающего нерва на проводимость и ритм сердца. Для этого проводят атропиновую пробу. Если под действием препарата, снижающего активность парасимпатической НС, проводимость восстанавливается (смотрят по ЭКГ), то больному назначают прием препаратов на основе красавки (Белласпон, капли Зеленина).
В случае выявления органических изменений миокарда разного происхождения (воспалительных, ишемических и других), гормональных и метаболических сбоев подбор лекарств проводят по патогенетическому признаку, включая:
- антибактериальные и противовоспалительные средства;
- бета-адреноблокаторы;
- блокаторы кальциевых каналов;
- средства для рассасывания тромбов и снижения свертываемости крови;
- гипотензивные препараты.
В дополнение к медикаментозному лечению прописывается щадящая диета и прием витаминов. В сложных случаях, когда восстановить проводимость консервативными методами лечения не удается, назначается хирургическое лечение. Оно также показано при злокачественном течении болезни. Для восстановления ритма и проводимости устанавливается кардиостимулятор.
Как расшифровать на ЭКГ признаки нарушения ритма сердцебиения
Нарушение ритма сердечных сокращений – признак патологических процессов в миокарде или блокады нервных импульсов, исходящих из водителей ритма. Чтобы выявить причину и установить правильную форму патологии врачи проводят электрокардиографию. О том, как правильно распознать ту или иную форму аритмии или блокады, читайте в этой статье.

Нарушение ритма сердца: причины

Аритмией называют нарушения сердечного ритма, которые можно охарактеризовать неравномерным распределением или неправильной последовательностью сокращений в миокарде. Возникает аритмия по причине дисфункции проводящих нервные импульсы путей.
Внимание! Импульсы, зарождающиеся в предсердии, передаются по АВ-узлу к желудочку, который сокращается под воздействием сигналов и выбрасывает кровь в сосуды.
У сердечной мышцы есть несколько функций:
- Автоматизм сердца.
- Возбудимость.
- Проводимость.
- Сократимость.
- Рефрактерность.
Если какая-либо функция нарушается, возникает аритмия.
Если рассматривать тип нарушенной функции, отметим, что могут развиться патологии синусового узла (сбои автоматизма, выработки импульсов на сокращение), проводимости импульсов (возникает так называемая блокада в разных участках миокарда, которая преграждает путь сигналам на сокращение), комбинированные нарушения и фибрилляции.
Стоит отдельно рассмотреть возможные, проявляющиеся на ЭКГ нарушения сердечного ритма.
Как выявить нарушенный автоматизм сердца на ЭКГ?
Синусовая аритмия
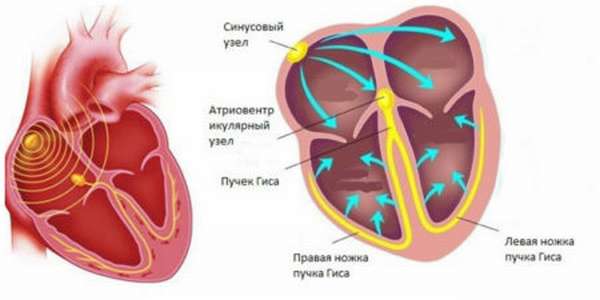
Из-за отклонений автоматизма сердца возникает так называемая синусовая аритмия. Выработка импульсов синусовым узлом наиболее важна для функционирования сердца, потому его называют водителем ритма 1 порядка. Синусовой узел вырабатывает сигналы с частотой 60-80 раз в минуту.
Выделяются следующие виды синусовой аритмии сердца:
- Тахикардия. Возникает при преобладании симпатической нервной системы. По ЭКГ можно пронаблюдать при аритмиях учащенное сокращение, более 80 ударов в минуту. Отмечается после приема пищи, физических нагрузок или в стрессовых ситуациях. Это физиологические причины. Тахикардия может развиться при воздействии медикаментов, алкоголя или из-за сердечной недостаточности (СН).
- Брадикардия. Уменьшение возбуждаемости синусового узла обусловлено преобладанием парасимпатических процессов. Физиологическая брадикардия может появиться даже на фоне отсутствия физических нагрузок или стрессовых ситуаций. Если она вызвана склеротическими изменениями в миокарде, то говорят о патологической брадикардии. Независимо от причины, на ЭКГ отмечается ЧСС меньше 59, которое можно проследить в изменении интервала зубцов R-R.
При этом синусовая аритмия может проявляться с неравными промежутками времени. Неритмичные сокращения вызываются из-за неравномерных перебоев автоматизма. Если ЭКГ-диагностика синусовой аритмии показала между самым большим и маленьким интервалом R-R разницу более 10%, то ставится диагноз синусовой аритмии.
Различается дыхательная и недыхательная аритмия.
Эктопические ритмы
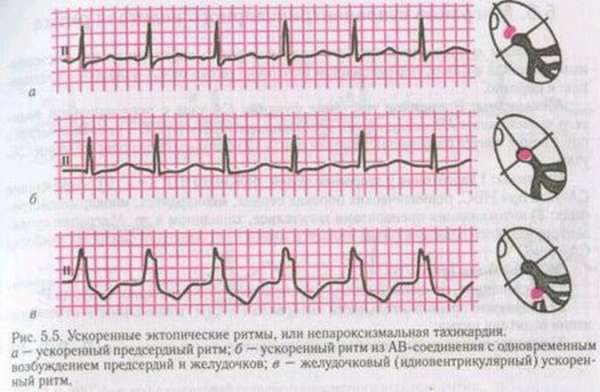
Нарушение автоматизма может быть связано с возникновением электрического импульса в группах клеток вне синусового узла Тогда возникает эктопический ритм. Различают:
- Право-предсердные. Возникают при преобладании в автоматизме клеток правого предсердия.
- Лево-предсердные. Преобладают в формировании импульсов клетки левого предсердия.
- Ритм коронарного синуса. Возникает при активном участие клеток в формировании импульсов, которые находятся коронарной синусной вене. Аритмия на ЭКГ распознается по сглаженному в aVL и I отведении зубцу P и отрицательному в aVF, II, III отведении.
Узловые ритмы AV-соединения
Тут имеется всего 3 варианта по отношению к возбуждению предсердия:
- Предшествует ему. На ЭКГ наблюдается отрицательный зубец P до комплекса QRS в отведениях I, II, aVF и в V1-V. Сегмент PQ не превышает 0,12 сек, а частота сердечных сокращений составляет 50-60.
- Одновременно. Зубец P не наблюдается, потому как комплекс QRS перекрывает его. ЧСС – 40-50.
- Предшествует возбуждению желудочков. Вызывается замедленным прохождением сигналов на сокращение, из-за чего возбуждение осуществляется после желудочков. Зубец P отрицательный, идущий за QRS. Расстояние между зубцами Q и P не превышает 0,2 сек. ЧСС находится в пределе 30-40.
Миграция водителя ритма
Это означает, что источник импульсов от СА соединения переходит по предсердиям. На электрокардиограмме это видно по сменяющемуся зубцу P, длительным интервалам PQ и RR. Возможны деформации комплекса QRS.
Экстрасистолия
Внеочередные импульсы на сокращение могут быть вызваны нарушением автоматизма. В таких ситуациях импульс на сокращение сравнивают с наводящим ударом. Экстрасистолы проявляют и при наличии эктопического источника. Картина исследования может быть различной в зависимости от местонахождения эктопического источника.
Различаются следующие виды экстрасистол по локализации:
- Синусовая. На электрокардиограмме до экстрасистолы будет уменьшенный R-R интервал, а после нормальный.
- АВ соединения.
- Желудочковая. Комплекс QRST является сильно деформированным, а комплекс QRS – расширенным, превышая 0,11 секунд. Причем форма может варьироваться в зависимости от эктопического очага. Зубца P однозначно не должно быть, а сегмент ST должен быть укорочен или вовсе отсутствовать.
- Коронарного синуса.
- Предсердная. Как правило, интервал PQ является укороченным, и проявляются изменения зубца P.
По времени различают следующие экстрасистолы:
- Сверхранние.
- Ранние.
- Поздние.
Внимание! Если экстрасистоля появляется после каждого сокращения, это называется бигеминией, после двух – тригеминией.
Фибрилляция сердца на электрокардиограмме
Выделяют четыре вида нарушений:
- Мерцание предсердий.
- Трепетание предсердий.
- Фибрилляция желудочков.
- Трепетание желудочков.
Мерцание предсердий
Самый частый вариант фибрилляции – мерцание предсердий. Причины связывают с тем, что в предсердиях образуются маленькие круговые волны, которые становятся множественными очагами сигналов и вызывают хаотичное сокращение мышечных волокон. В некоторых случаях фибрилляция создается эктопическими источниками разной величины.
При фибрилляции предсердий количество сокращений в минуту может достигнуть до 650-750, но достигают желудочка не все. Только сильнейшие импульсы проходят через АВ-узел и вынуждают желудочки сокращаться. Существенно то, что предсердия находятся в фазе диастолы, которая становится причиной ухудшения гемодинамики.
Если импульсы достигают желудочков, и их сокращение сохраняется, ставится диагноз правильное трепетание, если нет – неправильное, при этом желудочки сокращаются хаотично.
Отметим. что мерцание предсердий может протекать в трех формах:
- Брадисистолия. Частота сердечных сокращений не превышает 60.
- Нормосистолия. Находится в пределах нормы 60-90 ударов.
- Тахисистолия. Частота сердечных сокращений превышает норму.
Мерцание предсердий имеет следующие признаки на данных, снятых с электрокардиограммы:
- Зубец P отсутствует.
- Возникают маленькие нерегулярные волны F. Они отображают активность предсердия, причем отличаются волны по высоте и длине. Легче рассмотреть волны в V1-V2 и III отведении, так как они редко являются крупными.
- Нерегулярная длина R-R. Как правило, сопутствующие патологии вызывают изменения комплекса QRS.
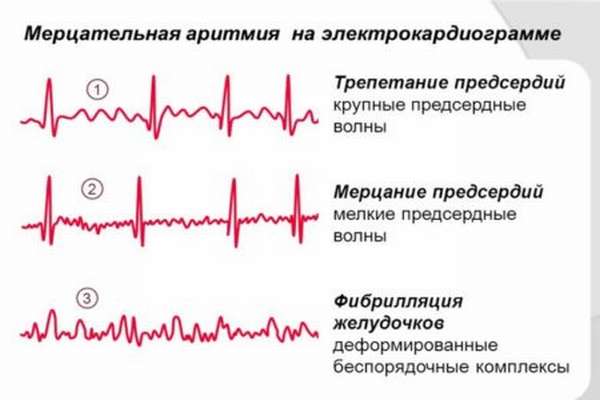
Трепетание предсердий
Не настолько хаотична как мерцающая аритмия. На электрокардиограмме при ней нельзя заметить интервалы PQ, потому как зубец P исчезает. Зато проявляются f-волны с частотой 200-350 в минуту.
Трепетание желудочков
Для него характерно исчезновение диастолы, которое происходит из-за слияния концов комплекса QRST. Проявляется нарушение сегмента ST.
Фибрилляция желудочков
При фибрилляции желудочков отмечается несинхронная импульсная активность отдельных групп мышечных волокон, которые происходят с прекращением систолы желудочков. На снятых с электрокардиограммы данных можно пронаблюдать переходящие в прямые линии различные по частоте и по высоте монофазные волны.
Блокада сердца на ЭКГ
Блокада синусового узла
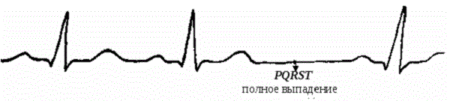
Встречается данный случай совсем редко, но если появляется, то его можно заметить по выпадению полного сокращения. При этом блокада СА-соединения не бывает полной, так как при этом произойдет остановка сердечной деятельности.
Внутрипредсердная блокада
Тоже проявляется редко. Ее характеризует замедленное проведение импульсов предсердия. На электрокардиограмме это видно по широкому (более 0,1 сек.) зубцу P, который расщепляется и деформируется.
Внимание! Подобный признак возникает на электрокардиограмме при гипертрофии ЛП.
Атриовентрикулярная блокада
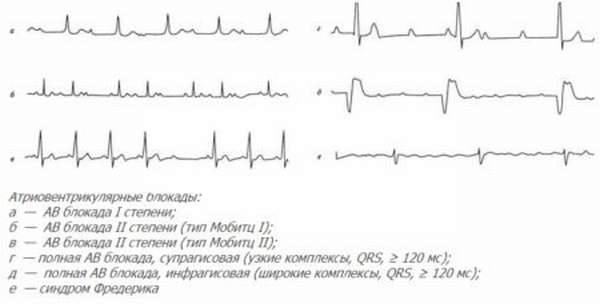
Прегражденный ритм из АВ-соединения – наиболее распространенный вариант происходящего, который может иметь 3 степени тяжести.
Первую степень кардиограмма фиксирует по удлиненному интервалу PQ и превышению 0,2 секунд.
Вторая степень АВ-блокады имеет два подтипа:
- Мобитц 1. Характерен прогрессирующий интервал PQ, который сопровождается выпадением QRS. Во время паузы фиксируется только зубец P.
- Мобитц 2. Регулярно выпадает комплекс QRS за каждым вторым или четвертым зубцом P.
Третью степень АВ блокады называют полной, так как прохождение импульсов прекращается полностью. На ЭКГ при этом отображаются независимые друг от друга ритмы. Предсердия сокращаются чаще, потому как синусовый узел не прекращает возбуждать их, а на сокращение желудочков отвечают водители ритма 3 порядка, которые вырабатывают импульсы с частотой не более 30-40 в минуту.
Тут тоже различают 2 типа патологии:
- С широким комплексом QRS – идиовентрикулярная блокада, при которой сокрашение желудочков возбуждается эктопическими очагами в самих желудочках.
- С нормальным комплексом QRS – идиоузловая блокада, при которой очаги возбуждения располагаются на нижней части АВ-узла.
Блокада ножек пучка Гиса
При данном виде блокады импульс достигает только одного желудочка полностью. А второй желудочек вовлекается общую работу необычным путем. Можно различить следующие электрокардиографические признаки данной блокады:
- Желудочковый ритм QRST на ЭКГ расширяется.
- Он расщепляется.
- Возникает противоположность направлений концов желудочкового комплекса.
Если блокируется правая ножка, то:
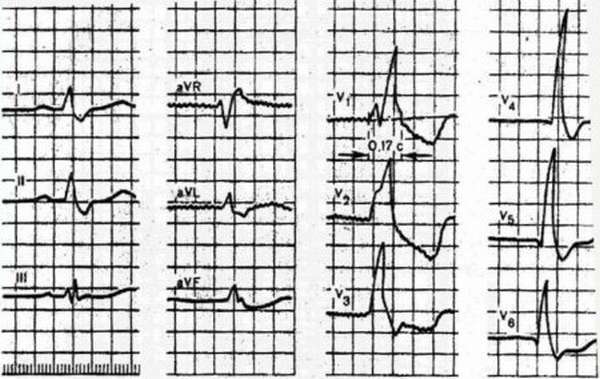
- Продолжительно комплекса QRS достигает 0,11 и более 0,12 при неполной и полной блокаде, соответственно.
- Комплекс QRS зазубрен в V1-V2 и имеет сглаженные зубцы S в V5-V.
- Сегмент ST снижается, и появляется инвертированный зубец T в V1-V2, III с доминирующим зубцом R.
- В V1-V2 наблюдается увеличение времени возбуждения желудочков.
- ЭОС отклоняется вправо (возникает не всегда).
Блокада левой ножки имеет характерные признаки:
- Та же продолжительность комплекса QRS, что и при блокаде правой ножки.
- Зубец R зазубренный или сглаженный, широкий, или проявляется комплекс QRS М-образной формы в V5-V.
- Сегмент ST снижается в I, aVL, V5-V6 и приподнимается в III, V1-V.
- Время возбуждения желудочков превышает 0,05 секунд.
Все приведенные выше признаки нарушения ритма на ЭКГ должны выявляться и расшифровываться лишь квалифицированным специалистом.
На видео можно посмотреть урок по тому, как распознать симптомы и признаки аритмии на ЭКГ:
Читайте также: Предсердный ритм – каким он бывает и что его вызывает, методы диагностики патологии
Как расшифровать на ЭКГ признаки нарушения ритма сердцебиения

Нарушение ритма сердечных сокращений – признак патологических процессов в миокарде или блокады нервных импульсов, исходящих из водителей ритма. Чтобы выявить причину и установить правильную форму патологии врачи проводят электрокардиографию. О том, как правильно распознать ту или иную форму аритмии или блокады, читайте в этой статье.
 На электрокардиограмме можно распознать первопричины нарушенного сердечного ритма
На электрокардиограмме можно распознать первопричины нарушенного сердечного ритма
Нарушение ритма сердца: причины
Аритмией называют нарушения сердечного ритма, которые можно охарактеризовать неравномерным распределением или неправильной последовательностью сокращений в миокарде. Возникает аритмия по причине дисфункции проводящих нервные импульсы путей.
Внимание! Импульсы, зарождающиеся в предсердии, передаются по АВ-узлу к желудочку, который сокращается под воздействием сигналов и выбрасывает кровь в сосуды.
У сердечной мышцы есть несколько функций:
Если какая-либо функция нарушается, возникает аритмия.
Если рассматривать тип нарушенной функции, отметим, что могут развиться патологии синусового узла (сбои автоматизма, выработки импульсов на сокращение), проводимости импульсов (возникает так называемая блокада в разных участках миокарда, которая преграждает путь сигналам на сокращение), комбинированные нарушения и фибрилляции.
Стоит отдельно рассмотреть возможные, проявляющиеся на ЭКГ нарушения сердечного ритма.
Как выявить нарушенный автоматизм сердца на ЭКГ?
Синусовая аритмия
Из-за отклонений автоматизма сердца возникает так называемая синусовая аритмия. Выработка импульсов синусовым узлом наиболее важна для функционирования сердца, потому его называют водителем ритма 1 порядка. Синусовой узел вырабатывает сигналы с частотой 60-80 раз в минуту.
Выделяются следующие виды синусовой аритмии сердца:
- Тахикардия. Возникает при преобладании симпатической нервной системы. По ЭКГ можно пронаблюдать при аритмиях учащенное сокращение, более 80 ударов в минуту. Отмечается после приема пищи, физических нагрузок или в стрессовых ситуациях. Это физиологические причины. Тахикардия может развиться при воздействии медикаментов, алкоголя или из-за сердечной недостаточности (СН).
- Брадикардия. Уменьшение возбуждаемости синусового узла обусловлено преобладанием парасимпатических процессов. Физиологическая брадикардия может появиться даже на фоне отсутствия физических нагрузок или стрессовых ситуаций. Если она вызвана склеротическими изменениями в миокарде, то говорят о патологической брадикардии. Независимо от причины, на ЭКГ отмечается ЧСС меньше 59, которое можно проследить в изменении интервала зубцов R-R.
При этом синусовая аритмия может проявляться с неравными промежутками времени. Неритмичные сокращения вызываются из-за неравномерных перебоев автоматизма. Если ЭКГ-диагностика синусовой аритмии показала между самым большим и маленьким интервалом R-R разницу более 10%, то ставится диагноз синусовой аритмии.
Различается дыхательная и недыхательная аритмия.
Эктопические ритмы
Нарушение автоматизма может быть связано с возникновением электрического импульса в группах клеток вне синусового узла Тогда возникает эктопический ритм. Различают:
- Право-предсердные. Возникают при преобладании в автоматизме клеток правого предсердия.
- Лево-предсердные. Преобладают в формировании импульсов клетки левого предсердия.
- Ритм коронарного синуса. Возникает при активном участие клеток в формировании импульсов, которые находятся коронарной синусной вене. Аритмия на ЭКГ распознается по сглаженному в aVL и I отведении зубцу P и отрицательному в aVF, II, III отведении.
Узловые ритмы AV-соединения
Тут имеется всего 3 варианта по отношению к возбуждению предсердия:
- Предшествует ему. На ЭКГ наблюдается отрицательный зубец P до комплекса QRS в отведениях I, II, aVF и в V1-V. Сегмент PQ не превышает 0,12 сек, а частота сердечных сокращений составляет 50-60.
- Одновременно. Зубец P не наблюдается, потому как комплекс QRS перекрывает его. ЧСС – 40-50.
- Предшествует возбуждению желудочков. Вызывается замедленным прохождением сигналов на сокращение, из-за чего возбуждение осуществляется после желудочков. Зубец P отрицательный, идущий за QRS. Расстояние между зубцами Q и P не превышает 0,2 сек. ЧСС находится в пределе 30-40.
Миграция водителя ритма
Это означает, что источник импульсов от СА соединения переходит по предсердиям. На электрокардиограмме это видно по сменяющемуся зубцу P, длительным интервалам PQ и RR. Возможны деформации комплекса QRS.
Экстрасистолия
Внеочередные импульсы на сокращение могут быть вызваны нарушением автоматизма. В таких ситуациях импульс на сокращение сравнивают с наводящим ударом. Экстрасистолы проявляют и при наличии эктопического источника. Картина исследования может быть различной в зависимости от местонахождения эктопического источника.
Различаются следующие виды экстрасистол по локализации:
- Синусовая. На электрокардиограмме до экстрасистолы будет уменьшенный R-R интервал, а после нормальный.
- АВ соединения.
- Желудочковая. Комплекс QRST является сильно деформированным, а комплекс QRS – расширенным, превышая 0,11 секунд. Причем форма может варьироваться в зависимости от эктопического очага. Зубца P однозначно не должно быть, а сегмент ST должен быть укорочен или вовсе отсутствовать.
- Коронарного синуса.
- Предсердная. Как правило, интервал PQ является укороченным, и проявляются изменения зубца P.
По времени различают следующие экстрасистолы:
Внимание! Если экстрасистоля появляется после каждого сокращения, это называется бигеминией, после двух – тригеминией.
Фибрилляция сердца на электрокардиограмме
Выделяют четыре вида нарушений:
- Мерцание предсердий.
- Трепетание предсердий.
- Фибрилляция желудочков.
- Трепетание желудочков.
Мерцание предсердий
Самый частый вариант фибрилляции – мерцание предсердий. Причины связывают с тем, что в предсердиях образуются маленькие круговые волны, которые становятся множественными очагами сигналов и вызывают хаотичное сокращение мышечных волокон. В некоторых случаях фибрилляция создается эктопическими источниками разной величины.
При фибрилляции предсердий количество сокращений в минуту может достигнуть до 650-750, но достигают желудочка не все. Только сильнейшие импульсы проходят через АВ-узел и вынуждают желудочки сокращаться. Существенно то, что предсердия находятся в фазе диастолы, которая становится причиной ухудшения гемодинамики.
Если импульсы достигают желудочков, и их сокращение сохраняется, ставится диагноз правильное трепетание, если нет – неправильное, при этом желудочки сокращаются хаотично.
Отметим. что мерцание предсердий может протекать в трех формах:
- Брадисистолия. Частота сердечных сокращений не превышает 60.
- Нормосистолия. Находится в пределах нормы 60-90 ударов.
- Тахисистолия. Частота сердечных сокращений превышает норму.
Мерцание предсердий имеет следующие признаки на данных, снятых с электрокардиограммы:
- Зубец P отсутствует.
- Возникают маленькие нерегулярные волны F. Они отображают активность предсердия, причем отличаются волны по высоте и длине. Легче рассмотреть волны в V1-V2 и III отведении, так как они редко являются крупными.
- Нерегулярная длина R-R. Как правило, сопутствующие патологии вызывают изменения комплекса QRS.
Трепетание предсердий
Не настолько хаотична как мерцающая аритмия. На электрокардиограмме при ней нельзя заметить интервалы PQ, потому как зубец P исчезает. Зато проявляются f-волны с частотой 200-350 в минуту.
Трепетание желудочков
Для него характерно исчезновение диастолы, которое происходит из-за слияния концов комплекса QRST. Проявляется нарушение сегмента ST.
Фибрилляция желудочков
При фибрилляции желудочков отмечается несинхронная импульсная активность отдельных групп мышечных волокон, которые происходят с прекращением систолы желудочков. На снятых с электрокардиограммы данных можно пронаблюдать переходящие в прямые линии различные по частоте и по высоте монофазные волны.
Блокада сердца на ЭКГ
Блокада синусового узла
Встречается данный случай совсем редко, но если появляется, то его можно заметить по выпадению полного сокращения. При этом блокада СА-соединения не бывает полной, так как при этом произойдет остановка сердечной деятельности.
Внутрипредсердная блокада
Тоже проявляется редко. Ее характеризует замедленное проведение импульсов предсердия. На электрокардиограмме это видно по широкому (более 0,1 сек.) зубцу P, который расщепляется и деформируется.
Внимание! Подобный признак возникает на электрокардиограмме при гипертрофии ЛП.
Атриовентрикулярная блокада
Прегражденный ритм из АВ-соединения – наиболее распространенный вариант происходящего, который может иметь 3 степени тяжести.
Первую степень кардиограмма фиксирует по удлиненному интервалу PQ и превышению 0,2 секунд.
Вторая степень АВ-блокады имеет два подтипа:
- Мобитц 1. Характерен прогрессирующий интервал PQ, который сопровождается выпадением QRS. Во время паузы фиксируется только зубец P.
- Мобитц 2. Регулярно выпадает комплекс QRS за каждым вторым или четвертым зубцом P.
Третью степень АВ блокады называют полной, так как прохождение импульсов прекращается полностью. На ЭКГ при этом отображаются независимые друг от друга ритмы. Предсердия сокращаются чаще, потому как синусовый узел не прекращает возбуждать их, а на сокращение желудочков отвечают водители ритма 3 порядка, которые вырабатывают импульсы с частотой не более 30-40 в минуту.
Тут тоже различают 2 типа патологии:
- С широким комплексом QRS – идиовентрикулярная блокада, при которой сокрашение желудочков возбуждается эктопическими очагами в самих желудочках.
- С нормальным комплексом QRS – идиоузловая блокада, при которой очаги возбуждения располагаются на нижней части АВ-узла.
Блокада ножек пучка Гиса
При данном виде блокады импульс достигает только одного желудочка полностью. А второй желудочек вовлекается общую работу необычным путем. Можно различить следующие электрокардиографические признаки данной блокады:
- Желудочковый ритм QRST на ЭКГ расширяется.
- Он расщепляется.
- Возникает противоположность направлений концов желудочкового комплекса.
Если блокируется правая ножка, то:
 ЭКГ признаки блокады правой ножки
ЭКГ признаки блокады правой ножки
- Продолжительно комплекса QRS достигает 0,11 и более 0,12 при неполной и полной блокаде, соответственно.
- Комплекс QRS зазубрен в V1-V2 и имеет сглаженные зубцы S в V5-V.
- Сегмент ST снижается, и появляется инвертированный зубец T в V1-V2, III с доминирующим зубцом R.
- В V1-V2 наблюдается увеличение времени возбуждения желудочков.
- ЭОС отклоняется вправо (возникает не всегда).
Блокада левой ножки имеет характерные признаки:
- Та же продолжительность комплекса QRS, что и при блокаде правой ножки.
- Зубец R зазубренный или сглаженный, широкий, или проявляется комплекс QRS М-образной формы в V5-V.
- Сегмент ST снижается в I, aVL, V5-V6 и приподнимается в III, V1-V.
- Время возбуждения желудочков превышает 0,05 секунд.
Все приведенные выше признаки нарушения ритма на ЭКГ должны выявляться и расшифровываться лишь квалифицированным специалистом.
На видео можно посмотреть урок по тому, как распознать симптомы и признаки аритмии на ЭКГ:
Читайте также: Предсердный ритм – каким он бывает и что его вызывает, методы диагностики патологии
ЭКГ в патологии. Нарушение функции автоматизма и возбудимости.
Учебное время: 2 часа.
Цель занятия: студент должен знать: причины и ЭКГ-признаки нарушения функции автоматизма и возбудимости: быть ознакомленным: с клиническими проявлениями нарушения функции автоматизма и возбудимости уметь: самостоятельно выявлять признаки нарушения автоматизма и возбудимости на ЭКГ;
Основные вопросы подлежащие рассмотрению:
- Функции сердечной мышцы.
- Понятие о номотопном и гетеротопном ритме.
- Нарушение функции автоматизма: синусовая тахикардия, синусовая брадикардия, синусовая (дыхательная) аритмия.
- Нарушение функции возбудимости: экстрасистолическая аритмия, трепетание предсердий, мерцательная аритмия, пароксизмальная тахикардия.
- Характеристика экстрасистолических аритмий: синусовая, предсердная, атриовентрикулярная, желудочковая.
- Понятие о аллоритмии, политопных, интерполированных и групповых экстрасистолах.
- Формы пароксизмальной тахикардии: наджелудочковая и желудочковая.
- Мерцательная аритмия: пароксизмальная и постоянная ее формы. Отличие мерцания от трепетания предсердий.
- Фибрилляция желудочков. Понятие о дефибрилляции сердца.
Содержание основных понятий и определений по данной теме.
Сердце обладает следующими функциями:
- Автоматизмом
- Возбудимостью
- Проводимостью
- Сократимостью
- Рефрактерностью
- Тоничностью
Автоматизм
– это способность сердца вырабатывать электрические импульсы при отсутствии всяких внешних раздражений. Функцией автоматизма обладают клетки синусового узла (центр автоматизма I порядка, 60-80 имп/мин), некоторые участки проводящей системы предсердий, зона перехода АВ-узла в пучок Гисса (центр автоматизма II порядка. 40-60 имп/мин), ветви пучка Гисса и волокна Пуркинье (центр автоматизма III порядка, 25-45 имп/мин).
В норме основным источником электрических импульсов является синусовый узел. Номотопный ритм — это ритм из синусового узла. Вариантами номотопного ритма являются синусовая тахикардия, синусовая брадикардия, синусовая аритмия. Гетеротопный ритм это ритм, обусловленный импульсами из эктопических очагов, расположенных в различных отделах проводящей системы вне синусового узла.
Синусовая тахикардия
– это увеличение ЧСС от 90 до уд/мин, обусловленное повышением автоматизма синусового узла, (встречается как в норме при волнении физ. нагрузке, так и в патологии (при лихорадке, сердечной недостаточности)
На ЭКГ правильный синусовый ритм с ЧСС 90-140 в мин., форма QRST не изменена.
Синусовая брадикардия – это уменьшение ЧСС до 59-40 уд. /мин. обусловленная, понижением автоматизма синусового узла. Встречается как в норме (у спортсменов, ваготоников), так и в патологии (грипп, брюшной тиф, ОИМ в обл. синусового узла. при повышении внутричерепного давления, микседеме и др. )
На ЭКГ правильный синусовый ритм с ЧСС 40-59 в мин., форма QRST не изменена.
Синусовая (дыхательная) аритмия
– это увеличение ЧСС на вдохе и уменьшение на выдохе, обусловленное колебаниями тонуса блуждающего нерва и изменением кровенаполнения сердца во время дыхания (встречается у молодых при НЦД в период реконвалисценции при некоторых инфекционных заболеваниях).
На ЭКГ: колебания RR, превышающие 0.15 с и связанные с фазами дыхания при сохранение всех признаков синусового ритма. При задержке дыхания аритмия проходит.
Возбудимость – это способность сердца возбуждаться под влиянием импульсов. К нарушению функции возбудимости относят экстрасистолию, мерцание и трепетание предсердий, пароксизмальную тахикардию, фибрилляцию желудочков.
Экстрасистолия
– это преждевременное внеочередное сокращение сердца под воздействием патологических импульсов, возникающих в различных отделах проводящей системы сердца на фоне нормального или патологического основного ритма.
Возникновение экстрасистол обусловлено повторным входом волны возбуждения (re-entry), вызванным электрической негомогенностью миокарда. Вследствие воспалительных и дегенеративных изменений в миокарде появляются участки, которые возбуждаются с большой временной задержкой, когда остальные участки миокарда успели не только возбудиться, но и выйти из состояния рефрактерности. Возбуждение этого участка может повторно распространиться на близлежащие отделы и вызвать внеочередное сокращение сердца.
Экстрасистола характеризуется различной степени деформацией желудочкового комплекса и наличием компенсаторной паузы (расстояние от экстрасистолы до следующего за ней цикла Р-QRST основного ритма). Различают полную и неполную компенсаторную паузу. Если расстояние между предшествующим экстрасистоле и последующим комплексом QRST основного ритма равно двум расстояниям RR, то говорят о полной компенсаторной паузе, если это расстояние меньше – пауза неполная. Чем дальше от синусового узла расположен эктопический очаг, тем больше продолжительность компенсаторной паузы и тем выраженнее деформация экстрасистолического комплекса QRST.
Различают наджелудочковые (синусовые, предсердные, из АВ-узла) и желудочковые экстрасистолы. Для всех наджелудочковых экстрасистол общим является наличие зубца Р, незначительная деформация экстрасистолического комплекса QRST (по форме напоминает нормальный синусовый комплекс) и неполная компенсаторная пауза.
Синусовые экстрасистолы возникают в следствии преждевременного возбуждения синусового узла, характеризуется преждевременным появлением нормального синусового комплекса без компенсаторной паузы.
Предсердные экстрасистолы
возникают при локализации эктопического очага в различных отделах проводящей системы предсердий и характеризуются: незначительной деформацией экстрасистолического комплекса QRS, минимальной компенсаторной паузой и изменением полярности зубца Р (в зависимости от локализации эктопического очага). Если эктопический очаг расположен в верхней части предсердий – зубец Р положительный, если в средней части – Р двухфазный, если в нижней – Р отрицательный, но всегда расположен перед комплексом QRS.
Экстрасистолы из атриовентрикулярного узла
характеризуются незначительной деформацией комплекса QRS, неполной компенсаторной паузой и наличием отрицательного зубца Р (различно расположенного в зависимости по отношению к комплексу QRS от локализации эктопического очага). Если эктопический очаг расположен в верхней части АВ-узла – зубец Р расположен перед комплексом QRS, если в средней – зубец Р сливается с QRS, если в нижней – зубец Р расположен после комплекса QRS на сегменте SТ.
Желудочковые экстрасистолы
характеризуются отсутствием зубца Р наличием полной компенсаторной паузы и абберантностью комплекса QRS (QRS уширен, деформирован, дискордантен).
Чтобы определить, из какого желудочка исходит экстрасистола нужно найти направление электрической оси экстрасистолы в стандартных (или грудных) отведениях. Если в I стандартном отведении (или в V5, V6) начальная часть экстрасистолического комплекса положительна (похожа на зубец R), а в III стандартном (или в V1, V2) отрицательна (похожа на зубец S), то электрическая ось экстрасистолы отклонена влево (RI, SIII) то это экстрасистола из правого желудочка. Если электрическая ось отклонена вправо (SI RIII) — экстрасистола из левого желудочка.
Аллоритмия – это правильное чередование экстрасистол с нормальными синусовыми комплексами. Различают бигеминию (каждый второй комплекс – экстрасистола), тригеминию (каждый третий комплекс – экстрасистола ) и т.д.
Политопные экстрасистолы — это экстрасистолы из разных отделов сердца.
Интерполированные (вставочные) экстрасистолы — это экстрасистолы без компенсаторной паузы (встречаются при брадикардии).
Пароксизмальная тахикардия
— это внезапно начинающийся и внезапно заканчивающийся приступ учащенного сердцебиения с частотой выше 160 уд./мин. при сохранении правильного ритма. Встречается при ИБС, миокардитах, врожденных аномалиях проводящей системы сердца – синдромWPW, CLC и др. Механизмы возникновения пароксизмальной тахикардии сходны с таковыми при экстрасистолии (механизм повторного входа волны возбуждения re-entry, повышение автоматизма эктопических центров II и III порядков), поэтому приступ пароксизмальной тахикардии можно рассматривать как длинный ряд следующих одна за одной с большой частотой экстрасистол. В зависимости от локализации эктопического очага различают наджелудочковую (предсердную, атриовентрикулярную и желудочковую формы пароксизмальной тахикардии. Для наджелудочковых форм характерно наличие зубца Р (но при высокой частоте зубец Р может накладываться на зубец Т и не дифференцироваться), наличие неизмененных комплексов QRS, конечная часть желудочкового комплекса положительна. Для желудочковой пароксизмальной тахикардии характерна абберантность комплекса QRST (уширен, деформирован, дискордантен) и полная разобщенность частого ритма желудочков (комплексы QRS) и нормального ритма предсердий (зубец Р), но из-за высокой частоты зубцы Р не всегда удается выявить. Поэтому основным признаком желудочковой пароксизмальной тахикардии остается абберантность желудочковых комплексов.
Мерцательная аритмия
относится к сложным нарушениям ритма, где наряду с нарушениями автоматизма присутствует и нарушение проводимости. При мерцательной аритмии наблюдается частое (от 350 до 700 в мин) хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. При этом возбуждение и сокращение предсердия как единого целого отсутствует. Не все импульсы от предсердий могут пройти через AВ-узел, т.к. многие из них застают его в состоянии рефрактерности, поэтому желудочки сокращаются также беспорядочно, но с гораздо меньшей частотой (не более 200 в мин.) Мерцательная аритмия встречается только при органических заболеваниях сердца: митральном стенозе, кардиосклерозе, тиреотоксикозе и др.) Мерцательная аритмия бывает пароксизмальной (в виде периодически возникающих приступов мерцания от нескольких мин. до нескольких часов) и постоянной. В зависимости от ЧСС различают тахисистолическую, нормосистолическцю и брадисистолическую формы мерцательной аритмии.
На ЭКГ: отсутствие зубца Р, наличие волны f (чаще в V1, V2): разные расстояния RR, желудочковые комплексы подобные между собой.
От мерцания предсердий нужно отличать их трепетание. При трепетании предсердия сокращаются с меньшей частотой (200-400 в мин.) при сохранении правильного предсердного ритма. На ЭКГ отсутствует зубец Р, регистрируются регулярные предсердные волны Р пилообразной формы. Расстояния между вершинами волн FF одинаковы, расстояния RR часто тоже одинаковы, но могут быть и различными (так называемая неправильная форма трепетания).
Трепетание желудочков
– это частое (200-300 в мин. и ритмичное сокращение желудочков.
Мерцание (фибрилляция) желудочков
– это частое (200-500 в мин., но беспорядочное сокращение отдельных мышечных волокон желудочков.
При трепетании желудочков на ЭКГ регистрируется синусоидальная кривая с частыми крупными волнами. Элементы желудочкового комплекса различить невозможно. При мерцании желудочков на ЭКГ регистрируются различные по форме и амплитуде нерегулярные волны.
Мерцание и трепетание желудочков сопровождаются падением гемодинамики и являются одной из наиболее частых причин внезапной смерти больных с острым инфарктом миокарда, эссенциальной гипертензией, миокардитами, аортальными пороками и т.д. Для купирования фибрилляции желудочков прибегают к наружной электрической дефибрилляции — однократной деполяризации всего сердца при помощи электрического разряда мощностью от 3000 до 5000 вольт продолжительностью 1-2 миллисекунды. В результате восстанавливается правильный ритм, способный вызвать эффективное сокращение желудочков.
— электрокардиограммы с нарушением функции автоматизма и возбудимости;
План самостоятельной работы:
Собрать жалобы у больного с нарушением сердечного ритма. Провести аускультацию сердца, исследовать пульс. На основании полученных клинических данных предположить характер аритмии и ее возможную причину. Затем по ЭКГ уточнить характер аритмии.
Рассмотреть электрокардиограммы, свойственные экстрасистолии (предсердной, атриовентрикулярной, желудочковой, аллоритмии, групповой, политопной), пароксизмальной тахикардии (желудочковой и супра-вентрикулярной), мерцательной аритмии, трепетанию предсердий, фибрилляции желудочков.
Анализ полученных ЭКГ проводить согласно последовательности, указанной в занятии № 17. Кроме того, указать выявленные нарушения автоматизма и возбудимости.
- Нарисуйте ЭКГ при известных вам видах атриовентрикулярной экстрасистолии.
- Нарисуйте ЭКГ при пароксизмальной предсердной тахикардии.
- Нарисуйте политопную желудочковую экстрасистолию.
- Назовите заболевания, для которых наиболее характерна мерцательная аритмия.
Нарушения сердечного ритма и проводимости
Деятельность сердца обусловлена его основными функциями: автоматизмом, возбудимостью, проводимостью и сократимостью. Автоматизм сердца характеризуется его способностью ритмически сокращаться под влиянием импульсов, возникающих в нем самом, без всякой стимуляции извне. Эти импульсы к возбуждению и сокращению сердца продуцируются в специализированной мышечной ткани сердца, к которой относится синусовый узел, группы волокон в предсердиях, нижняя часть АВ узла, система Гиса-Пуркинье, принципиально отличается от сократительной мышечной ткани способностью к медленной спонтанной диастолической деполяризации.
Сущность ее заключается в постепенном уменьшении потенциала покоя до критического (порогового) уровня, после достижения которого происходит быстрая деполяризация. Специализированные клетки, обладающие такой способностью, являются клетками «автоматическими», т. е. они способны спонтанно ритмично приходить в состояние возбуждения и, в свою очередь, вызывать деполяризацию остальных мышечных клеток сердца, не обладающих свойством автоматизма.
Самой большой скоростью спонтанной диастолической деполяризации обладает синоатриальный узел (СА узел), поэтому именно он в нормальных условиях оказывается водителем ритма всего сердца. Его называют еще центром автоматизма первого порядка. По направлению вниз, от СА узла к системе Гиса-Пуркинье, скорость спонтанной диастолической деполяризации убывает. Возникающие в СА узле импульсы, продвигаясь вниз, опережают и препятствуют образованию спонтанных импульсов в других участках специализированной автоматической ткани, поэтому другие центры автоматизма играют роль латентных, скрытых водителей ритма. (водители ритма 2 и 3 порядка).
Аритмии
К сердечным аритмиям относятся изменения нормальной частоты, регулярности и источника возбуждения сердца, а также нарушения связи или последовательности между возбуждением предсердий и желудочков (Н. Б. Журавлева, 1990). Иными словами, термин «аритмия» включает не только нарушения ритмической деятельности сердца, а также все нарушения автоматизма, возбудимости, проводимости, и их сочетания.
Клинико-патогенетическая классификация нарушений сердечного ритма и проводимости (И. И. Исаков, М. С. Кушаковский, Н. Б. Журавлева, 1984; Н. Б. Журавлева, 1990) включает:
I. Аритмии, обусловленные нарушениями образования импульса
А. Нарушения автоматизма СА- узла (номотопные аритмии):
1) Синусовая тахикардия
2) Синусовая брадикардия
3) Синусовая аритмия
4) Синдром слабости синусового узла.
Б. Эктопические (гетеротопные) ритмы, обусловленные преобладанием автоматизма эктопических центров:
1) Медленные (замещающие) выскальзывающие комплексы и ритмы:
б) из АВ-соединения
2) Миграция суправентрикулярного водителя ритма
3) Ускоренные эктопические ритмы (непараксизмальные тахикардии):
б) из АВ-соединения
В. Эктопические (гетеротопные) ритмы, преимущественно не связанные с нарушением автоматизма (механизм повторного входа волны возбуждения и другие).
б) из АВ-соединения
2) Пароксизмальная тахикардия
б) из АВ-соединения
3) Мерцание (фибриляция) предсердий – мерцательная аритмия
4) Трепетание предсердий
5) Трепетание и мерцание (фибриляция) желудочков
II. Нарушения проводимости
1. Синоатриальная блокада
2. Внутрипредсердная блокада
3. Антриовентрикулярная блокада (3 степени)
в). III степень (полная)
4. Внутрижелудочковые блокады (блокады ветвей пучка ГИСа):
а) одной ветви (однопучковые, или монофасцикулярные)
б) двух ветвей (двухпучковые, или бифасцикулярные)
в) трех ветвей (трехпучковые, или трифасцикулярные)
5) Асистолия желудочков
6) Синдромы преждевременного возбуждения желудочков:
а) синдром Вольфа-Паркинсона-Уайта (WРW)
б) синдром укороченного интервала P – Q (CLC)
III. Комбинированные нарушения ритма
2) Эктопические ритмы с блокадой выхода
3) Атриовентрикулярные диссоциации
Синусовая тахикардия: характеризуется учащением синусовых импульсов до 90 в минуту и выше вследствие повышения автоматизма синусового узла. Физиологическая тахикардия возникает при мышечной работе, перегревании, при эмоциональном напряжении. Она отмечается при повышении температуры. При подъеме температуры на 1°, число сердечных сокращений увеличивается на 8-10 в минуту. Тахикардия имеет место при воздействии некоторых лекарственных препаратов, таких как кофеин, адреналин, атропин, а также при усилении функции щитовидной железы, при различных инфекционных заболеваниях и др. Она является важным признаком сердечной недостаточности.
Так как водителем ритма является синусовый узел, на электрокардиограмме последовательность зубцов сердечного комплекса не изменена, но они расположены близко друг к другу, продолжительность интервалов R-R меньше 0,67 сек. (рис. 2.12). При синусовой тахикардии уменьшаются (в пределах нормы) все интервалы ЭКГ, может увеличиваться амплитуда зубцов Т, и U, (избыточное воздействие норадреналина), что вместе с укорочением интервала Т-Р создает трудности для определения уровня изолинии (в этих случаях за уровень изолинии принимают положение точки перехода сегмента PQ (R) в комплекс (QRS). В некоторых случаях может быть снижение зубцов Т (преобладание воздействия адреналина). При синусовой тахикардии частота синусового ритма обычно не превышает 150 в мин., но при физических нагрузках он может превышать 200 в мин. и более. При выраженной синусовой тахикардии зубец Р может сливаться с предшествующими зубцами U, Т и даже наслаиваться на сегмент S-T.
Рис.2.12. А – синусовая брадикардия, Б – синусовая тахикардия,

В – синусовая аритмия.
Синусовая брадикардия. Характеризуется урежением числа синусовых импульсов и соответственно числа сердечных сокращений до 60 и менее в минуту. В основном механизм большинства синусовых брадикардий сводится к влиянию на автоматизм синусового узла блуждающего нерва. В физиологических условиях она наблюдается в состоянии сна, при надавливании на глазные яблоки, у тренированных спортсменов. В патологии синусовая брадикардия наблюдается при миокардитах, токсемиях, различных видах желтух, брюшном тифе, микседеме, процессах ведущих к повышению внутричерепного давления (опухоли мозга, кровоизлияния в мозг), при воздействии ряда лекарственных веществ (резерпин, препараты наперстянки, хинин).
На электрокардиограмме последовательность зубцов в каждом сердечном комплексе не изменена, они расположены на равных расстояниях друг от друга, но редко (Рис. 12). Продолжительность интервалов R-R составляет 1 сек. и более. Интервал P-Q, как правило, также удлиняется и может достигать 0,20-0,21 с. Зубцы Р уменьшаются по амплитуде, сегмент S-Т может быть слегка приподнят над изолинией, вогнут. Зубец Т может увеличиваться (расширение основания и увеличение амплитуды). Отмечается увеличение амплитуды зубца U при сохранении нормального соотношения T/U (зубец U составляет менее 1/3 зубца Т).
Синусовая аритмия. Характеризуется разными интервалами между сокращениями сердца, при этом импульсы возникают в синусовом узле, но не через одинаковые промежутки времени (рис. 12). чаще всего синусовая аритмия связана с фазами дыхания – дыхательная или циклическая: на вдохе ритм чаще, чем на выдохе и периоде дыхательной паузы. Дыхательная аритмия выражена у детей. Кроме того, она имеет место и при органических поражениях сердца. Дыхательная (циклическая) синусовая аритмия часто сочетается с синусовой брадикардией. Нециклическая синусовая аритмия не обнаруживает связи с фазами дыхания и не исчезает при его задержке. Не связанную с дыханием синусовую аритмию необходимо дифференцировать с предсердной экстрасистолией и синоаурикулярной блокадой (см. далее).
На ЭКГ регистрируются различные по продолжительности интервалы R-R, разница больше 0,15 сек. Последовательность зубцов в каждом цикле не изменена.
Синдром слабости синусового узла (СССУ) характеризуется снижением функции автоматизма синусового узла и его способности к выработке импульса. На ЭКГ отмечаются периоды синусовой брадикардии синусовой брадиаритмии, синоаурикулярной блокады, мерцательной аритмии. Может быть блокада импульсов в синусовом узле – арест синусового узла.
Ригидный синусовый ритм характеризуется отсутствием различий продолжительности интервалов R-R (различие менее 0,05 с, в норме нормальный синусовый ритм характеризуется небольшой нерегулярностью интервалов R-R, различия между которыми лежат в промежутке 0,05-0,15 с). Ригидный ритм может возникать в результате поражения специализированных клеток СА узла, либо нарушения его нервно-вегетативной регуляции.
Не нашли то, что искали? Воспользуйтесь поиском:
Нарушение ритма сердца на ЭКГ
Нарушение сердечного ритма является изменением паталогического характера, которое сопровождается нарушением частоты и ритмичности сердечных сокращений. Для выявления заболевания используется кардиография, так как нарушение ритма сердца на ЭКГ проявляется достаточно выраженно. Поскольку болезнь эта достаточно опасная, очень важно, чтобы пациент прошел полную диагностику, а именно, кардиографию при помощи 12 отведений, иногда даже может потребоваться холтеровское мониторирование.
Электрокардиограмма помогает вовремя обнаружить недуг и предупредить его развитие
Эффективность кардиографии при нарушении ритма сердца обусловлена тем, что с помощью такого метода диагностики можно не просто обнаружить болезнь, но также определить ее вид и степень. Но важно понимать, что проведение такого обследования должен осуществлять опытный специалист, так же, как и сама процедура, так и расшифровка кардиографии требует особых познаний и опыта. Диагностирование нарушений в работе сердца при помощи кардиографа проходит по стандартной схеме, то есть, пациент ложится на кушетку, к нему подсоединяются электроды и провода, после чего происходит запись кардиограммы. Что касается холтеровского мониторирования то этот процесс немного сложнее и продолжительнее.
Порядок проведения электрокардиографии
Запись кардиограммы происходит при помощи специальных отведений, их количество может быть разным. Конечно, самым точным будет результат ЭКГ, выполненный при помощи 12 отведений, которые имеют разное назначение:
- грудные отведения, в количестве шести штук;
- усиленные однополюсные отведения в количестве трех штук;
- три отведения стандартного характера.
Все отведения подключаются при помощи проводов к специальному устройству, которое и производит считку информации.
Снятие электрокардиограммы может проводится в специальном кабинете, где созданы все условия для такой процедуры, так как при ее проведении в кабинете больше не должно присутствовать электрических приборов. Но несмотря на это, бывают ситуации, когда есть необходимость проведения ЭКГ в карете скорой помощи, палате пациента и даже на дому. Для того чтобы ритмы сердца на ЭКГ отображались корректно и достоверно, важно, чтобы непосредственно перед самой диагностикой пациент не курил, не употреблял кофе, крепкий чай, алкогольные напитки и энергетики.
Снятие ЭКГ проводится в положении лежа, так как важно, чтобы пациенту было удобно, и он мог расслабится. Накладывание электродов можно назвать одним из самых ответственных процессов снятия электрокардиограммы, так как важно правильно присоединить все 12 отведений. На запястья и голеностопные области крепятся специальные зажимы, все остальные электроды при помощи специальных присосок крепятся на груди пациента. Для того чтобы обеспечить максимальную проводимость, места соединения с электродом нужно обезжирить спиртовым раствором.
После того, как подсоединены все электроды, можно переходить к процессу подсоединения проводов и считывания информации. Но правильное проведение процедуры – это только половина успеха, так как помимо этого необходимо правильно расшифровать кардиограмму.
Показатели ЭКГ при нарушении ритма
Для того чтобы правильно расшифровать электрокардиограмму, и определить все особенности отклонения, важно обращать внимание на все аспекты диагностики, а именно, на сегменты, интервалы и зубцы, которые присутствуют на ЭКГ. Важно понимать, что все сокращения предсердий на кардиограмме обозначаются латинской буквой Р, буквы Q, S и R показывают сокращения желудочков, расслабления желудочков считывается буквой Т, также может встречаться непостоянный зубец U.
У здорового человека на кардиограмме показывается синусовый ритм, он означает, что никаких патологических процесс в работе сердца не выявлено. Если же в заключении указан другой диагноз, тогда он свидетельствует о нарушении сердечного ритма, различают несколько часто встречаемых патологий такого типа:
- Брадикардия.
- Тахикардия.
- АВ-узловой ритм.
- Мерцательная аритмия.
- Синоатриальная тахикардия реципрокного типа.
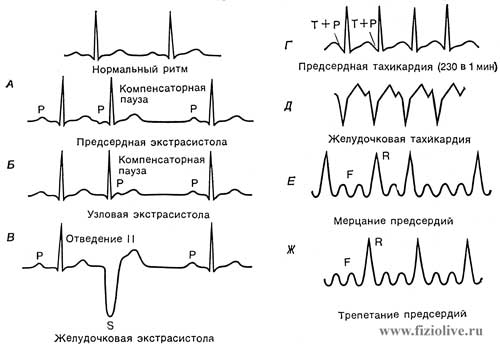
Пример кардиограмм при нарушении работы сердца
Все вышеперечисленные заболевания являются следствием нарушения ритма и сердца, но на кардиограмме каждое из них имеет свое проявление. Брадикардия характеризуется увеличением интервала R-R, что в свою очередь становится причиной снижения частоты сердечных сокращения. При такой патологии частота сердечных ударов может снижаться ниже 60 ударов в минуту. При тахикардии интервал R-R, наоборот, снижается, а интервал T-P ускоряется. Такие изменения являются следствием увеличения сердечных сокращения свыше 90 ударов в минуту. Интервал PQ при тахикардии может немного укорачиваться.
АВ-узловой ритм – это явление, которое очень часто наблюдается при инфаркте миокарда, оно сопровождается замедлением синусового ритма и уменьшением QRS комплекса ниже 20, при этом ЧСС может быть в пределах 30-60 ударов в минуту. Относительно мерцательной аритмии стоит отметить, что она отображается полным отсутствием зубца Р, а также крупными или средневолновыми колебаниями средней линии. При такой патологии желудочковые сокращения могут достигать 180 в минуту. Синоартериальная реципрокная тахикардия сопровождается частотой сокращения в 100-160 ударов в минуту и длинными интервалами RР.
Особенности холтеровского мониторирования
Поскольку нарушения ритма на ЭКГ могут являться признаком заболевания сердца, появляется необходимость проведения холтеровсокго мониторирования. Холтеровское мониторирование или суточный мониторинг, позволяет отслеживать состояние работы сердца на протяжении длительного времени. Естественно, это дает возможность получить полную картину патологии, определить форму и стадию заболевания.
В период прохождения мониторинга по Холтеру ведется не только регистрация кардиограммы, помимо этого пациент ведет специальный журнал диагностики, в котором записывает всю информацию, которая может быть полезной в процессе установления точного диагноза.
Источники:
http://cardioplanet.ru/zabolevaniya/aritmiya/narushenie-ritma-i-provodimosti
http://dlja-pohudenija.ru/serdcze/aritmiya/kak-rasshifrovat-na-ekg-priznaki-narusheniya-ritma-serdczebieniya
http://lechiserdce.ru/aritmiya/909-ekg-narusheniya-ritma.html
http://alexmed.info/2018/04/18/%D1%8D%D0%BA%D0%B3-%D0%B2-%D0%BF%D0%B0%D1%82%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D0%B8-%D0%BD%D0%B0%D1%80%D1%83%D1%88%D0%B5%D0%BD%D0%B8%D0%B5-%D1%84%D1%83%D0%BD%D0%BA%D1%86%D0%B8%D0%B8-%D0%B0%D0%B2%D1%82/
http://studopedia.ru/18_36345_narusheniya-serdechnogo-ritma-i-provodimosti.html
http://sosudiveny.ru/ekg/narushenie-ritma-serdtsa-na-ekg.html
http://etodavlenie.ru/dav/medikamenty/uspokoitelnye-sredstva-pri-davlenii.html












