Васкулит
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Васкулит (ангиит, артериит) – общее название для группы заболеваний, связанных с воспалением и разрушением стенок кровеносных сосудов. Воспаление сосудов может произойти в любом органе.
Заболевание васкулитом приводит к тому, что сосуды перестают правильно выполнять свою функцию (снабжение кровью тканей и выведение продуктов обмена), поэтому поражаются примыкающие к ним органы.
Васкулиты имеют разные классификации, могут различаться локализацией, этиологией и тяжестью клинической картины. При одних васкулитах поражается только кожа, при других – жизненно важные органы.
Оставленный без лечения васкулит может обернуться серьезными осложнениями. Кишечные и легочные кровотечения, тромбозы, почечная недостаточность, печеночная недостаточность, инфаркт – далеко не полный список опасных последствий заболевания. Васкулит способен привести больного к инвалидности и даже летальному исходу.
Виды и классификация васкулитов
Васкулит сосудов является одним из серьезнейших заболеваний. Воспалительным процессом могут быть охвачены как мелкие сосуды кровеносной системы (капилляры, артериолы и венулы), так и крупные (аорта и ее крупные ветви). Пораженные кровеносные сосуды могут располагаться неглубоко под кожей, в самих внутренних органах и любых полостях.
В зависимости от причины болезни, выделяют 2 вида системного васкулита:
- первичный васкулит (выделяется как самостоятельное заболевание, при котором воспаляются сами сосуды);
- вторичный васкулит (появляется вследствие других заболеваний или является реакцией организма на появление инфекции).
Согласно общепринятой классификации, первичный васкулит может подразделяться на три группы, в зависимости от размеров воспаленных сосудов:
- воспаление мелких сосудов (геморрагический васкулит (пурпура Шенлейна-Геноха), гранулематоз (васкулит) Вегенера, микроскопический полиангиит, криоглобулинемический васкулит, синдром-Чардж-Стросса);
- воспаление средних сосудов (узелковый периартериит, болезнь Кавасаки);
- воспаление крупных сосудов (гигантоклеточный артериит (или височный артериит, болезнь Хортона), болезнь Такаясу);
Выделяют также изолированный «васкулит кожи», который может быть проявлением следующих заболеваний:
- (гиперчувствительный аллергический васкулит, геморрагический васкулит Шенлейна-Геноха;
- узловатая эритема, узловатый васкулит, узелковый периартериит).
Также васкулит может поражать различные органы человека:
васкулит мозга, васкулит легких, васкулит нижних конечностей, васкулит глаз. Глаза при васкулите могут очень сильно пострадать (воспаление артерий сетчатки способно привести к кровоизлияниям и частичной потере зрения).
Обычно люди, впервые столкнувшиеся с этим заболеванием, интересуются, заразен ли васкулит. Первичный васкулит не заразен и не опасен для окружающих, однако вторичный (инфекционный) васкулит, появившийся на фоне инфекционных заболеваний, например менингита, может представлять эпидемическую опасность.
Васкулит при беременности может не только спровоцировать задержку развития плода, но и привести к выкидышу.
Симптомы и признаки васкулита
Симптомы васкулита различны. Они зависят от характера поражения, вида васкулита, локализации воспалительного процесса, а также от степени выраженности основного заболевания.
Несмотря на разнообразие вариантов, у многих больных имеются некоторые одинаковые проявления: лихорадка, геморрагическая сыпь на коже, слабость, истощение, боли в суставах и мышечная слабость, отсутствие аппетита, потеря веса, онемение отдельных частей тела.
Облитерирующий тромбангиит (или болезнь Бюргера) связан, в первую очередь, с поражением кровеносных сосудов конечностей, проявляется болью в ногах и появлением больших язв на коже (кожный васкулит на ногах).
Болезнь Кавасаки поражает главным образом детей в возрасте до пяти лет и имеет типичные признаки васкулита (покраснение кожи, лихорадка, возможно воспаление глаз).
Узелковый периартериит в основном поражает средние кровеносные сосуды в различных частях тела, включая почки, кишечник, сердце, нервную и мышечную систему, кожу. Кожные покровы отличаются бледностью, сыпь при васкулите данного типа имеет пурпурный цвет.
Микроскопический полиангиит затрагивает в основном мелкие сосуды на коже, легких и почках. Это приводит к патологическим изменениям в органах, к нарушениям их функций. Болезнь характеризуется значительными поражениями кожи, лихорадкой и потерей веса у больных, появлением гломерулонефрита (иммунного поражения клубочков почек) и кровохарканья (легочный васкулит)
Церебральный васкулит (или васкулит мозга) – тяжелое заболевание, выражающееся воспалением стенок сосудов головного мозга. Может привести к кровоизлиянию, некрозу тканей. Причины появления этого вида сосудистого васкулита еще выясняются.
Болезнь Такаясу поражает крупные артерии тела, в том числе аорту. В группе риска – молодые женщины. Признаки данного вида – слабость и боль в руках, слабый пульс, головные боли и проблемы со зрением.
Гигантоклеточный артериит (болезнь Хортона). Процесс охватывает преимущественно артерии головы. Характерны приступы головной боли, гиперчувствительность кожи головы, боли в мышцах челюсти при жевании, нарушения зрения вплоть до слепоты.
Васкулит Шелейна-Геноха (геморрагический васкулит) – это заболевание, поражающее в основном детей, но встречается также и у взрослых. Первые признаки геморрагического васкулита могут появиться через 1-4 недели после перенесенных инфекционных заболеваний, таких как скарлатина, ОРВИ, ангина и т.д. Приводит к воспалению кровеносных сосудов кожи, суставов, кишечника и почек. Характеризуется болью в суставах и животе, появлением крови в моче, покраснением кожи на ягодицах, ногах и ступнях.
Криоглобулинемический васкулит может быть связан с инфицированностью гепатитом С. Больной чувствует общую слабость, у него развивается артрит, на ногах – пятна пурпурного цвета.
Гранулематоз Вегенера вызывает воспаление кровеносных сосудов в носу, носовых пазухах, легких и почках. Типичные симптомы болезни – заложенность носа, а также частые носовые кровотечения, инфекции среднего уха, гломерулонефрит и воспаление легких.
Причины васкулита
Врачи еще не могут до конца определить причины первичного васкулита. Есть мнение, что это заболевание носит наследственный характер и связано с аутоиммунными нарушениями (аутоиммунный васкулит), плюс играют свою роль негативные внешние факторы и инфицирование золотистым стафилококком.
Причиной развития вторичного (инфекционно-аллергическоговаскулита) у взрослых является перенесенная инфекция.
Геморрагический васкулит у детей: особенности клинической картины, лечение и прогноз
Геморрагический васкулит у детей иначе называется капилляротоксикоз, аллергическая пурпура, анафилактоидная пурпура, геморрагическая пурпура Геноха, или болезнь Шенлейна-Геноха. Это системное заболевание сосудов микроциркуляторного русла, характеризующееся их воспалением. Патология поражает почечные клубочки, органы ЖКТ, крупные суставы, кожные покровы. Педиатрия отмечает появление васкулитов среди детей примерно в 22-25 случаев на 10 тысяч человек. Заболеванию подвержены дети от 6 до 12 лет. В раннем возрасте диагностируются единичные случаи пурпуры.

Причины появления геморрагического васкулита у детей
Возникновение геморрагического васкулита обусловлено формированием иммунных клеток наряду с повышением активности белковых соединений. Белковые фракции перемещаются с током крови, откладываются внутри мелких сосудистых сплетений, провоцируют асептическое разрушение сосудистых структур. На фоне поражения капиллярных стенок происходит увеличение их проницаемости. Формируются тромбы и фибрины. Именно это объясняет появление характерной клинической картины – кожно-геморрагический синдром с вовлечением в патологический процесс суставов, почек, органов ЖКТ.
Точные причины системного заболевания не изучены, однако клиницисты выделяют ряд предрасполагающих факторов, которые прямо или косвенно влияют на возникновение геморрагического васкулита:
- перенесенные инфекции бактериального, вирусного, грибкового или паразитарного генеза, включая осложненное их течение;
- различные патологии органов кроветворения, заболевания крови, например, гемофилия;
- длительная медикаментозная терапия, преимущественно, антибактериальными препаратами из группы макролидов, пенициллинов или антиаритмических препаратов;
- лейкозы;
- отягощенный аллергоанамнез – дети с высоким аллергическим ответом состоят в особой группе риска;
- наследственная предрасположенность и генетические причины;
- перенесенные операции.
Способствовать развитию заболевания способны и другие причины:
- инсоляция;
- укусы местных или экзотических насекомых;
- переохлаждение; злокачественные опухоли;
- хронические интоксикации;
- метаболические нарушения;
- сахарный диабет;
- эндокринные патологии и нарушение гормонального фона.
В большинстве случаев истинную причину системного заболевания установить не удается. Некоторые клиницисты предполагают, что негативное воздействие пусковых механизмов происходит только при условии геномных мутаций, повышенных иммунных реакций организма.
Симптомы

Первичные проявления у детей обычно связаны с поражением органов ЖКТ и опорно-двигательнгоо аппарата. Детская форма характеризуется обратимостью патологии при функциональной недостаточности почек. При своевременно оказанной помощи заболевание проходит уже спустя 1-2 месяца без тяжелых последствий. Признаки геморрагического васкулита у детей классифицируют по типу поражения того или иного органа.
Почечная форма
Поражение почек при геморрагическом васкулите напоминает течение хронического гломерулонефрита.
Симптомы почечной формы:
- общее недомогание, слабость;
- проявления интоксикации;
- дизурические расстройства;
- отечность;
- появление в моче белка, эритроцитов;
- повышение артериального давления.
При острой форме имеет место интенсивная протеинурия – потеря белка с мочой. Иногда заболевание протекает латентно, однако при этом возрастает риск развития почечной недостаточности.
Поражение кожи и органов брюшины
Заболевание начинается с острых спастических болей в брюшине, сыпи. Болезненность обусловлена геморрагическими высыпаниями внутри стенок эпигастрия, органов пищеварительной системы. Интенсивность приступов чаще умеренная, не приводит к функциональным расстройствам.
При локализации острой боли в пупочной области или справа внизу живота подозревают воспаление червеобразного отростка. Васкулит может стать причиной необоснованных операций по удалению предполагаемого аппендицита.
В рвотных массах отмечается кровь или ее измененная консистенция. При благоприятном течении симптомы проходят уже на 3 сутки. Осложения обусловлены развитием перитонита.
Кожно-суставная форма
Поражению подвержены, преимущественно, суставы нижних конечностей: тазобедренная кость, колени, голеностопный сустав. Встречаются случаи артрита лучезапястного сустава, локтей. При осмотре наблюдается симметричная отечность пораженных конечностей, покраснение.
Среди распространенных жалоб выделяют:
- повышение температуры тела;
- нарушение суставной подвижности;
- недомогание, апатия;
- боли при любой физической нагрузке.
У детей младшего возраста наблюдается изменение психоэмоционального статуса: плаксивость, капризность, желание больше лежать. Степень поражения сильно варьирует. Боли могут быть кратковременными или хроническими, что характерно для выраженных изменений.
Суставные поражения у детей обратимы. Через несколько дней отечность и болезненность проходят, а двигательная функция суставов восстанавливается. Очаги деформации редкость, свойственны только пациентам с отягощенным ревматологическим анамнезом.
Кожная форма
Симптомы кожной формы геморрагического васкулита связаны с появлением геморрагической сыпи. Характер высыпаний сильно варьирует. Сначала появляется плотный узелок розового или красного оттенка, который бледнеет при надавливании. С течением времени оттенок сыпи становится почти багровым или синюшным, не изменяется при пальпации. Высыпания мелкоточечные или крупные, иногда сливаются в единый конгломерат. Сыпь локализуется на ягодицах, животе, конечностях. Иногда следы мелкоточечных геморрагий встречаются на слизистых полости рта. Другие симптомы обусловлены зудом, жжением, отечностью, сопутствующим покраснением.
Общеклинические аспекты

По типу течения клиницисты различают молниеносную, подострую, острую и хроническую формы геморрагического васкулита. Молниеносная форма отличается стремительным нарастанием симптомов – лихорадочный синдром, болезненность в суставах, животе, неудовлетворительное самочувствие. Гипертермия вскоре купируется. При обширном патологическом процессе имеет место развитие желудочно-кишечных кровотечений, некроза слизистых оболочек внутренних органов.
Состояние ребенка при молниеносной форме всегда крайне тяжелое, в патологический процесс вовлекаются практически все органы и структуры, и в 100% – почки. Отсутствие реанимационной помощи приводит к гибели.
Подострое и острое течение развивается постепенно, сопровождается умеренными болями, недомоганием, высыпаниями. При отсутствии лечения заболевание может перейти в хроническую форму. Геморрагический васкулит в хронической форме отличается опасными последствиями, включая развитие почечной недостаточности.
Методы исследования
Диагностика геморрагического васкулита у детей не составляет трудностей. Лабораторные и инструментальные методы исследования оправданы при отягощенном течении васкулита. Более детального исследования требуют почечная и суставная формы болезни. Проводится анализ крови на содержание белка, лейкоцитов, эритроцитов. Применяется рентгенологическое исследование грудины, ультразвук органов ЖКТ и почек, нефросцинтиграфия, биопсия очагов кожных высыпаний. Заболевание дифференцируют от прочих форм патологического воспаления сосудов с характерной симптоматикой. К таким относится тромбоцитопеническая пурпура.
Схема лечения
Лечение заболевания носит консервативный характер. При осложненном течении ребенку требуется госпитализация, проведение реанимационных мероприятий при необходимости.
По ходу терапии назначают следующие препараты:
- гормоны;
- иммунодепрессанты;
- нестероидные противовоспалительные средства;
- антигистаминные препараты;
- абсорбенты;
- обезболивающие при возникновении болей;
- антикоагулянты;
- витамины группы В.
Лечение зависит от возраста ребенка, клинического анамнеза, общего соматического статуса. Общее нахождение в стационарных условиях – 2-3 недели. В острый период пациенту показан постельный режим. В тяжелых случаях проводят плазмоферез, переливание крови, вливание иммуноглобулинов, гемодиализ.
Диета
Терапия включает лечебное питание. При системном заболевании детям требуется щадящая диета, которая заключается в исключении агрессивных пищевых компонентов: шоколада и какао, цитрусовых, красящих напитков, газированной воды, продуктов с глутаматом натрия и усилителями вкуса, всех красных фруктов и ягод. Подобные ограничения показаны и в острый период заболевания. Диета рекомендована и для профилактики. Иногда изменение режима питания носит пожизненный характер.
Осложнения и прогноз
Геморрагический васкулит у детей приводит к ряду серьезных последствий. Опасным осложнением является хроническая почечная недостаточность, спровоцированная злокачественным течением гломерулонефрита. Тяжелая аллергическая пурпура нередко провоцирует кровотечения органов эпигастрия, мозговые кровоизлияния. Обильные кровотечения могут привести к коме, коллапсу.
Летальные случаи с наибольшей частотой регистрируются при молниеносной форме ГВ. Клинические рекомендации носят индивидуальный характер.
Прогноз зависит от формы течения болезни. При легкой форме прогноз благоприятный. Молниеносная форма может привести к гибели ребенка, что связано с мозговым кровоизлиянием. Летальность обусловлена стремительным развитием почечной недостаточности. Своевременное лечение и соблюдение врачебных рекомендаций снижают риск осложнений и необратимых последствий.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Есть три типа покупателей. Первые выбирают все полезное. Вторые покупают всякую ерунду. А третьи бегают в магазине в поиске своих детей.
Геморрагический васкулит у детей
Геморрагический васкулит у детей – заболевание, известное также под названием болезнь Шенлейна-Геноха, относящееся к группе распространенных геморрагических. Изменения заключаются в том, что воспаляются и ращрушаются стенки мелких сосудов, образуется большое количество микротромбов в них и поражаются сосуды кожи и внутренних органов.
На слизистой оболочке губ, щек, на мягком небе у ребенка заметно большое количество кровоизлияний красного цвета или темно-вишневого оттенка. Они чуть приподняты над слизистой, иногда могут кровоточить.
Геморрагический васкулит считается иммунопатологической болезнью, которой чаще болеют лица мужского пола.
Формы геморрагического васкулита:
- простая
- ревматоидная
- молниеносная
- абдоминальная
Течение заболевания:
- острое
- затяжное
- хронически-рецидивирующее
Осложнения геморрагического васкулита у детей:
- перфорация
- инвагинация
- желудочно-кишечное кровотечение
- острая постгеморрагическая анемия
Что провоцирует / Причины Геморрагического васкулита у детей:
Болезнь вызывают инфекционные поражения организма: грипп, ангина, острая респираторная вирусная инфекция, ветрянка и скарлатина. В процессе этих болезней происходит повреждение стенки капилляров, повышается выработка иммунных комплексов. Среди провоцирующих болезнь факторов выделяют такие:
- переохлаждение
- травмы
- лекарственная непереносимость на что-либо
- неудачная вакцинация
Патогенез (что происходит?) во время Геморрагического васкулита у детей:
При геморрагическом васкулите резко повышается капилярная проницаемость. Происходит обильная транссудация плазмы, а в дальнейшем и эритроцитов в окружающие ткани. Экссудативно-воспалительные высыпания приобретают геморрагический вид.
Не изменяются такие факторы:
- свертываемость крови
- время кровотечения
- количество тромбоцитов в единице объема крови
- ретрактильность сгустка
Причина изменений в сосудах, которые описаны выше, заключаются в токсическом повреждении эндотелия капилляров продуктами белкового распада, которые могут иметь кишечное происхождение. Также причина в гиперергической реакции сосудов на это вредное влияние. Капилляротоксикоз в нередких случаях бывает при туберкулезной инфекции. Клинические проявления схожи при сывороточной болезни и болезни Шенлейна — Геноха: участие суставов, высыпания на кожи, высокая температура тела и пр.
Симптомы Геморрагического васкулита у детей:
Выделяют такие основные синдромы геморрагического васкулита у детей:
- суставной
- кожный
- почечный
- абдоминальный
- злокачественный с молниеносным течением
Они могут быть выражены у ребенка в разной степени и в разной комбинации. В процесс при рассматриваемой болезни могут быть «втянуты» сосуды любой области тела, даже мозга и легких. У детей часто проявляется именно кожный синдром. Он проявляется так: на руках, ногах, попе, иногда и на торсе появляется папулезно-геморрагическая сыпь, имеющая иногда уртикарные элементы. Сыпь не симметричная. В тяжелых случаях также у ребенка сыпь сочетается с центральными некрозами, высыпания покрываются корочками. После того, как сыпь проходит, на этих участках тела остается пигментация.
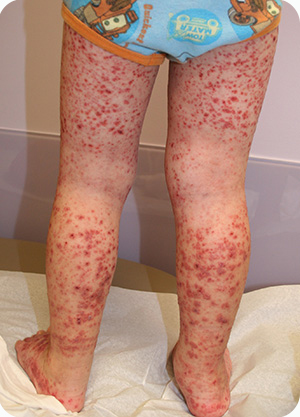
При заболевании геморрагическим васкулитом у ребенка суставной синдром возникает вместе с кожным. Или же сначала появляется кожный, а за ним следует суставной (период задержки – 2-3 часа или 2-3 дня). В крупных суставах появляется более или менее интенсивная боль, которая пропадает через 2-4 дня. При новых высыпаниях суставный синдром появляется снова. Редко он бывает стойким. Чаще артрит при геморрагическом васкулите проходит довольно быстро и не оставляет деформаций.
Абдоминальный синдром также типичен для детей с диагнозом «геморрагический васкулит». Он бывает у 75% детей с этой болезнью. Часто он появляется перед кожным синдромом, из-за чего диагностика усложняется. Основным признаком являются сильные боли в животе, которые имеют схваткообразный или постоянный характер.
Абдоминальный синдром при рассматриваемом диагнозе вызван кровоизлияниями в стенку кишечника, кровоподтеками в субсерозный слой и в брыжейку. Также может быть геморрагическое пропитывание кишечной стенки и слизистой оболочки, кровавая рвота и кровавый кал.
Обильные кровотечения у ребенка могут привести к потере сознания и острой постгеморрагической анемии. У большинства детей абдоминальный синдром длится всего несколько дней. Он симулирует аппендицит, острую кишечную непроходимость, прободение язвы кишечника, перекрут кисты яичника, потому дифференциальная диагностика с этими болезнями крайне важна для эффективного лечения. Геморрагический васкулит может вызвать выше перечисленные болезни органов брюшной полости.
В более редких случаях геморрагический васкулит проявляется сосудистым поражением легких. Есть риск стремительного легочного кровотечения. Васкулит, протекающий в церебральной форме, проявляется менингеальной симптоматикой и головными болями. При различных формах васкулита у детей может появляться кровь в моче.
Диагностика Геморрагического васкулита у детей:
Клиническое обследование при геморрагическом васкулите у детей
Врач оценивает остро возникший кожный синдром. Важным признаком является мелкопятнистая геморрагическая сыпь на ногах. Трудности в диагностике бывают, если болезнь начинается с суставного синдрома, как уже отмечалось выше. Диагноз в таких случаях ставят, только когда появляется характерная для этой болезнь сыпь на коже.
Лабораторная диагностика
В периферической крови обычно наблюдают умеренный лейкоцитоз с нейтрофилёзом, эозинофилией, тромбоцитоз. Если нет кишечного кровотечения, уровень гемоглобина и число эритроцитов находятся в пределах нормы.
Изменения в общем анализе мочи ребенка могут быть, если есть нефрит. Могут быть проходящие изменения мочевого осадка.
В системе свертывания крови наблюдается склонность к гиперкоагуляции, поэтому определение состояния гемостаза должно быть исходным и последующим для контроля достаточности терапии. При тяжелой форме болезни гиперкоагуляция выражена очень сильно. Чтобы определить эффективность терапии и состояние гемостаза, проводят контроль уровня фибриногена, растворимых комплексов фибрин-мономера, комплекса тромбин-антитромбин III, D-димеры, протромбинового фрагмента Fw и фибринолитической активности крови.
Основанием для диагностики иммунного статуса, определения бактериальной или персистирующей вирусной инфекции являются волнообразное течение геморрагического васкулита и появление симптомов нефрита. Чаще всего у детей, страдающих геморрагическим васкулитом, увеличиваются концентрации IgA и С-реактивного белка в сыворотке крови. А иммунологические изменения в виде повышения уровня ЦИК, криоглобулинов и IgA, чаще всего сопровождают нефрит и рецидивирующие формы заболевания.
Прикладное значение имеет биохимический анализ крови, и только при пораженных почках диагностируют изменение уровня калия и азотистых шлаков сыворотки крови.
Инструментальные методы, используемые при диагностике геморрагического васкулита
Исходя из показаний, назначают рентгенографию органов грудной клетки, ультразвуковое исследование (УЗИ) органов брюшной полости, электрокардиограмму сердца (ЭКГ). Основанием для проведения динамической нефросцинтиграфии, УЗИ почек является появление признаков поражения почек. Это необходимо, поскольку у заболевших детей нередко диагностируются аномалии (отклонение от нормы) развития органов мочевыводящей системы, нарушение выделительной и накопительной функций почек, признаки дизэмбриогенеза почек. Полученные результаты позволяют составлять прогнозы относительно протекания нефрита при выявлении болезни Шенлейна-Геноха, а также контролировать процесс лечения. Показанием к биопсии почки может стать упорное проявление симптомов гломерулонефрита, не отступающего перед проводимым лечением.
Дифференциальная диагностика геморрагического васкулита у детей
Дифференциальная диагностика геморрагического васкулита обязательно проводится, прежде всего, сзаболеваниями, которым свойственна геморрагическая пурпура. Это инфекции (менингококцемия, инфекционный эндокардит), другие ревматическе заболевания, хронический активный гепатит, опухоли, лимфопролиферативные заболевания. Течение многих из вышеперечисленных болезней сопровождается поражениями почек и суставов.
Наличие петехиальной (мелкой) сыпи может стать основанием для подозрения на тромбо-цитопеническую пурпуру. Следует учитывать, что для болезни Шенлейна-Геноха характерна типичная локализация сыпи на ногах и ягодицах ребенка. Но в этом случае не возникает тромбоцитопения (уменьшение количества тромбоцитов (менее 200 тыс. в 1 мм ³) в периферической крови).
Абдоминальный синдром, возникающий при геморрагическом васкулите, необходимо отличать от болезней, которые сопровождаются картиной острого живота (в том числе, от непроходимости кишечника, неспецифического язвенного колита, острого аппендицита, иерсиниоза, прободной язвы желудка). О болезни Шенлейна-Геноха говорят схваткообразные боли, на высоте которых появляются мелена (выделение кала в виде липкой массы черного цвета) и кровавая рвота. Болезни сопутствуют суставной синдром, изменения кожи. Если преобладают желудочно-кишечные симптомы, клиническая картина может быть подобной картине острого живота. По этой причине во время обследования каждого больного с острыми болями в животе важно не забывать о возможности геморрагического васкулита и, следовательно, искать артрит, нефрит или сопутствующие высыпания.
В случае тяжелого поражения почек возможно предположение острого гломерулонефрита. При дифференциальной диагностике правильной постановке диагноза способствует выявление иных проявлений геморрагического васкулита.
Если ребенок имеет хронические заболевания почек, нужно обязательно выяснить, не диагностировался ли у него ранее геморрагический васкулит. Почечные формы болезни необходимо, прежде всего, дифференцировать от IgA-нефропатии, которая протекает с микрогематурией (наличием в моче эритроцитов, выявляемых лишь при микроскопическом исследовании) или рецидивами макрогематурии (наличия крови в моче, сопровождающегося заметным на глаз ее покраснением).
Редко вызывает затруднения дифференциальная диагностика с другими заболеваниями ревматического характера. Исключением может стать системная красная волчанка. В начале она может обладать симптомами геморрагического васкулита. Однако в этом случае определяются иммунологические маркеры – антитела к АНФ, ДНК, – которые не свойственны геморрагическому васкулиту.
Лечение Геморрагического васкулита у детей:
Лечение ребенка при геморрагическом васкулите проводят в больничных условиях. Потом его осматривают в поликлинике и наблюдают дома. В стационаре длительность лечения составляет от 3 до 6 недель. Постельный режим ребенок должен соблюдать минимум 3 недели, потом его постепенно расширяют, разрешая ребенку периодически вставать.
Комплексное лечение предусматривает соблюдение строгой диеты. Ребенку запрещены такие продукты:
- кофе
- какао и продукты с его содержанием
- шоколад (как черный, так и молочный)
- цитрусовые фрукты
- свежие ягоды
Ограничивают употребление продуктов с содержанием:
- экстрактивных веществ
- животных белков в большом количестве
Нельзя применять для лечения такие препараты:
- сульфаниламиды
- антибиотики
- аскорбиновая кислота
- препараты кальция
Основа лечения геморрагического васкулита у детей – гепаринотерапия. Гепарин назначается детям в дозе 300-400 ЕД/кг под контролем аутокоагуляционного теста. Также системное лечение включает прием сосудистых средств, антиагрегантов, сорбентов.
Преднизолон назначают при наличии у ребенка:
- фульминоидных элементов
- ангионевротического отека
- длительно сохраняющегося болевого абдоминального синдрома
Если течение болезни бурно прогрессирует, ребенку назначают плазмаферез. При выраженном болевом абдоминальном синдроме назначают обезболивающие средства. У больных детей с вторичным нефритом или с бурным течением заболевания оправдано использование иммунодепрессантов с глюкокортикоидами и гепарином.
Профилактика Геморрагического васкулита у детей:
После отступления симптомов геморрагического васкулита за ребенком наблюдают на протяжении 5 лет, если нет поражения почек. Необходима санация хронических очагов инфекции, в том числе лечения ЛОР-патологий. Обязательно регулярно проводят анализы мочи, потому что может развиться вторичный гломерулонефрит. От прививок ребенок освобождается на 2 года.
Нужно предупреждать обострения очагов хронической инфекции, избегать необоснованного назначения любых лекарств.
К каким докторам следует обращаться если у Вас Геморрагический васкулит у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Геморрагического васкулита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Геморрагический васкулит
Распространенным заболеванием иммунного генеза, проявляющимся как воспаление стенок капилляров кожи и внутренних органов, является геморрагический васкулит. Это асептическая патология, для которой характерно активное образование иммунных комплексов и поражение стенки микрососудов с возрастанием их проницаемости. Болезнь носит системный характер и поражает людей в любом возрасте, однако наибольшее число больных приходится на детей и подростков в возрасте от 4 до 12 лет. Мальчики заболевают в 2-2,5 раза чаще, чем девочки.
Что это за болезнь
Это заболевание носит инфекционно-аллергическую природу: основной причиной геморрагического васкулита служит присутствие в крови больных иммунных комплексов и активных компонентов защитной системы протеолитических ферментов. Иммунные комплексы накапливаются в кровотоке, а при чрезмерном количестве антигенов либо недостатке антител происходит отложение белковых образований на эндотелий стенки микрососудов. Факторами, способствующими развитию болезни, являются:
- бактериальные и вирусные респираторные инфекции, перенесенные за 2-4 недели до начала болезни, на которые приходится до 60-80% всех случаев заболевания;
- очаги хронической инфекции (синусит, тонзиллит, кариес и т. д.);
- некоторые лекарственные препараты, преимущественно антибиотического действия;
- потенциально аллергенные продукты (клубника, цитрусовые, шоколад, яйца и т.д.);
- введение вакцины или сыворотки;
- переохлаждение и сырость либо долгое пребывание на солнце.
Существуют данные о наличии наследственной предрасположенности к заболеванию. В некоторых случаях невозможно выяснить, какой именно фактор послужил «спусковым крючком» для организма больного.
Проявления заболевания
Симптомы геморрагического васкулита достаточно разнообразны. Наиболее характерным внешним признаком служит поражение кожи, проявляющееся в виде так называемой пурпуры – яркой сыпи в виде небольших багрово-синюшных пятен, симметрично проявляющихся на голенях и ступнях, а с развитием болезни поднимающихся выше, до других участков тела. Помимо пурпуры, на теле больного могут появляться и другие виды сыпи – эритемы, петехии, везикулы. В тяжелых случаях возможно появление некротизированных участков кожи.
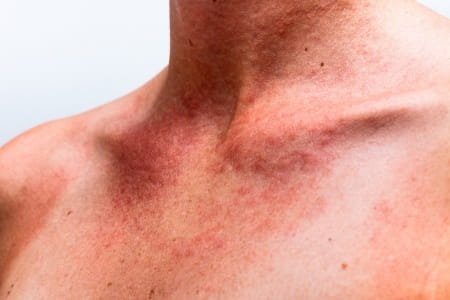
Кроме того, более чем у 2/3 пациентов обнаруживается поражение поверхности суставов. Оно сопровождается болезненными ощущениями и отеками, которые могут продолжаться несколько суток. Наиболее тяжелым признаком геморрагического васкулита становятся боли в животе – следствие геморрагического поражения кишечной стенки. Характер болей сходен с проявлениями аппендицита, язвенной болезни или кишечной непроходимости. В некоторых случаях в каловых массах и рвоте обнаруживается присутствие крови. У отдельных пациентов развиваются гломерулонефрит, кашель, одышка.
Существует определенная разница между проявлениями заболевания у детей и взрослых.
Геморрагический васкулит у детей отличается яркой симптоматикой, в том числе:
- острым началом и течением болезни;
- наличием лихорадки примерно у трети пациентов;
- жидким стулом с кровяными прожилками;
- абдоминальным синдромом;
- проявлениями гломерулонефрита с наличием белка и эритроцитов в моче.
Случаи геморрагического васкулита у взрослых, как правило, характеризуются стертыми, маловыразительными проявлениями в начале болезни. Абдоминальный синдром присутствует не более чем у половины пациентов, в основном без тошноты и рвоты. При поражении почек практически всегда развиваются хронический гломерулонефрит и хроническая почечная недостаточность.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Диагностические методы
Поскольку у детей заболевание с самого начала проявляется яркой, острой симптоматикой, то с постановкой диагноза, как правило, проблем не возникает. Гораздо более сложной является диагностика геморрагического васкулита у взрослых, особенно при отсутствии характерной сыпи в начале болезни. Как правило, она базируется на лабораторных исследованиях, в числе которых назначают:
- анализы крови – общий, биохимический, коагулограмму;
- исследование мочи на гематурию, протеинурию, цилиндрурию, пробы Нечипоренко и Зимницкого, биохимический анализ;
- анализ кала на присутствие крови.
Важным этапом диагностики, позволяющим установить степень поражения внутренних органов, являются инструментальные исследования – УЗИ брюшной полости и почек, УЗДГ почечных сосудов, гастроскопия. При тяжелом течении болезни назначают биопсию кожи и почек для определения величины отложений иммуноглобулина, проницаемости сосудистой стенки.
Как лечить?

В случаях легкой формы болезни лечение геморрагического васкулита может обойтись без обязательной госпитализации больного, однако в любом случае потребует соблюдения постельного режима. В течение острого периода необходимо пребывание в стационаре под постоянным контролем врачей. Острое заболевание обычно излечивается в течение примерно 2 месяцев, при затяжном характере болезни продолжительность лечения может увеличиться до полугода.
Терапия включает медикаментозное лечение в соответствии с показаниями. При тяжелом течении заболевания могут назначаться глюкокортикостероиды, а также проведение плазмафереза или трансфузионную терапию для детей. При наличии аллергических проявлений назначают антигистаминные препараты. Диета при геморрагическом васкулите направлена на исключение потенциально аллергенных продуктов, способных ухудшить состояние больного, – цитрусовых, клубники, шоколада, кофе, яиц и др. При выраженном почечном и абдоминальном синдроме назначают специальные диеты.
Часто задаваемые вопросы
Чем опасен геморрагический васкулит?
Это системное заболевание, поражающее многие органы. При отсутствии медицинской помощи у тяжелых больных возможен летальный исход, который становится следствием перитонита или перфорации кишечника, кровоизлияний в головной мозг либо развития почечной недостаточности. Кроме того, существует ряд осложнений болезни, в числе которых панкреатит, кишечная непроходимость, церебральные расстройства, невриты, тромбозы.
К какому врачу обратиться по поводу лечения?
Лечение геморрагического васкулита ведет ревматолог, который назначает диагностические исследования, определяет схему лечения и наблюдает за состоянием пациента. Во многих случаях требуются дополнительные консультации нефролога, дерматолога, гастроэнтеролога, пульмонолога, кардиолога и других специалистов.
Благоприятен ли прогноз течения болезни?
Прогноз зависит от формы заболевания. При легкой форме пациенты полностью восстанавливаются и в дальнейшем возвращаются к обычному образу жизни. Тяжелое течение болезни чревато рецидивами и риском развития осложнений. В любом случае, после выписки из стационара пациент должен строго соблюдать рекомендации врача.
Патогенетическая терапия геморрагического васкулита у детей
Геморрагический васкулит (ГВ), или болезнь Шенлейн-Геноха, по современной классификации относится к воспалительным заболеваниям соединительной ткани — к группе васкулитов, и рассматривается как генерализованный микротромбоваскулит неясной этиологии, пораж
Лечение должно быть комплексным и строго индивидуальным. Необходимо помнить, что не существует ни одного лекарственного средства, полностью исключающего возможность возникновения побочных эффектов, и поэтому врач должен избегать полипрагмазии
Геморрагический васкулит (ГВ), или болезнь Шенлейн-Геноха, по современной классификации относится к воспалительным заболеваниям соединительной ткани — к группе васкулитов, и рассматривается как генерализованный микротромбоваскулит неясной этиологии, поражающий мелкие сосуды кожи, суставов, почек и желудочно-кишечного тракта. Чаще встречается у детей дошкольного возраста (с частотой 25:10 000).
Провоцирующими факторами ГВ могут быть вирусные (в т. ч. персистенция HBSAg, парвовируса В19 и др.) и бактериальные инфекции, вакцинация, пищевые аллергены, паразитарные инвазии.
Единой общепринятой классификации ГВ нет. С клинической точки зрения в качестве рабочего варианта целесообразно выделение следующих клинических форм ГВ.
- Простая (кожная пурпура).
- Кожно-суставной синдром (пурпура, полиартралгии, ангионевротический отек).
- Пурпура с абдоминальным синдромом.
- Пурпура с поражением почек.
- Редкие варианты (кардит, неврологические расстройства).
- Смешанная (сочетание всех форм).
Диагноз ставится на основании клинических данных — наличия геморрагического синдрома по васкулитно-пурпурному типу. Лабораторные показатели диагностического значения не имеют.
Течение заболевания может быть острым, волнообразным и рецидивирующим.
Прогноз. В 2/3 случаев все симптомы исчезают через 4-6 недель после наступления острой стадии заболевания. Примерно у 25% детей с поражением почек в острой фазе болезни отмечается хронизация почечного процесса вплоть до развития хронической почечной недостаточности. Прогноз неблагоприятен при быстро прогрессирующем варианте гломерулонефрита. В острой фазе болезни наиболее серьезным осложнением является почечная недостаточность, в редких случаях может наступить смерть вследствие осложнений со стороны желудочно-кишечного тракта (кровотечение, инвагинация, инфаркт кишки) или поражения ЦНС.
С учетом основных патогенетических механизмов развития клинических синдромов целесообразен следующий подход к терапии ГВ, которую условно можно разделить на основную и альтернативную.
Двигательный режим. В острый период болезни необходимо резкое ограничение двигательной активности (постельный режим) до стойкого исчезновения геморрагических высыпаний; через 5-7 дней после последних высыпаний режим постепенно становится менее строгим. При нарушении постельного режима возможны повторные высыпания, объясняемые как «ортостатическая пурпура». В среднем длительность такого режима составляет 3-4 недели. При нефрите длительность постельного режима зависит от его течения. Возобновление геморрагических высыпаний требует возврата к постельному режиму.
Диета. Очень важно исключить дополнительную сенсибилизацию больных, в т. ч. и пищевыми аллергенами, поэтому необходима элиминационная (гипоаллергенная) диета: исключаются экстрактивные вещества, яйцо, шоколад, какао, кофе, цитрусовые, клубника, земляника, красные яблоки, сдоба, продукты промышленного консервирования, а также индивидуально непереносимые пищевые продукты. При абдоминальном синдроме показана диета № 1, при тяжелом нефрите — диета № 7 (без соли, по показаниям, без мяса и творога) с постепенным переходом на гипохлоридную диету, добавляя соль в готовые блюда из расчета 0,5 г/сут., через 1,5-2 месяца — 3-4 г/сут. При указании в анамнезе лекарственной аллергии исключаются эти препараты, а также аллергизирующие медикаменты (в т. ч. все витамины), способные поддерживать или провоцировать обострения ГВ.
Энтеросорбция показана при всех клинических формах ГВ, учитывая механизм ее действия: связывание биологически активных веществ и токсинов в просвете кишечника. Используются следующие препараты:
- тиоверол — 1 чайная ложка 2 раза в сутки;
- полифепан — 1 г/кг в сутки в 1-2 приема;
- нутриклинз — 1-2 капсулы 2 раза в сутки.
Длительность терапии при остром течении заболевания — 2-4 недели, при волнообразном — 1-3 месяца.
Антиагрегантная терапия также показана при всех клинических формах ГВ. Основной механизм действия: угнетение циклооксигеназы, тромбоксан- и простациклинсинтетазы тромбоцитов и сосудистой стенки, что способствует улучшению микроциркуляции за счет блокады агрегации тромбоцитов. Суточные дозы используемых препаратов: курантил — 3-5 мг/кг, трентал — 5-10 мг/кг, аспирин — 5-10 мг/кг, тиклопедин — 0,25. Назначаются антиагреганты в течение всего курса лечения (не менее 3-4 недель). При волнообразном течении кожной пурпуры препараты используются до ее полного купирования, при нефрите — длительно, до 6 мес., с повторными курсами в течение 2-3 мес. при сохранении микрогематурии и протеинурии. При выраженной гиперкоагуляции возможно назначение двух препаратов с различными механизмами действия (например, курантил и аспирин).
Антикоагулянтная терапия также показана при всех клинических формах ГВ. Основной препарат — гепарин, учитывая, что он ингибирует:
- факторы свертывания крови, активированные антитромбином III (AT-III);
- тромбин и активацию протромбина Xа;
- активацию 1-го компонента комплемента.
Доза препарата и длительность применения определяются клинической формой болезни (табл. 1):
Эффективной дозой гепарина считается та, которая повышает активированное частичное тромбопластиновое время в 1,5-2 раза. Эффект от применения гепарина проявляется только при взаимодействии с AT-III — главным ингибитором тромбина. Поэтому если у больного выявляется дефицит АТ-III, возможно использование свежезамороженной плазмы (СЗП) как источника АТ-III (см. ниже).
Антигистаминная терапия целесообразна при наличии в анамнезе у больного пищевой и лекарственной аллергии, учитывая гиперергический и парааллергический механизмы патогенеза ГВ. Используемые препараты: тавегил, диазолин, фенкарол, терфен в суточной дозе 2-4 мг/кг в течение 7-10 дней.
Антибактериальная терапия целесообразна при следующих факторах:
- сопутствующей инфекции;
- обострении хронических очагов инфекции;
- упорном волнообразном течении кожной пурпуры (как терапия ex juvantibus);
- формировании нефрита.
Необходимо помнить, что повышение температуры, лейкоцитоз, увеличение СОЭ могут быть обусловлены иммунным асептическим воспалением. Оправданно назначение антибиотиков нового поколения — малоаллергизирующих, с широким спектром действия, одно-двукратным суточным приемом в возрастных дозах. Наиболее эффективны макролиды (сумамед, клацид).
Терапия глюкокортикоидами (ГК). Эффективность ГК при ГВ обусловлена сочетанием их иммуносупрессивного и выраженного противовоспалительного эффектов.
Показания к терапии глюкокортикоидами при ГВ следующие:
- распространенная кожная пурпура с выраженным тромбогеморрагическим компонентом и некрозами или выраженный экссудативный компонент высыпаний;
- тяжелый абдоминальный синдром;
- волнообразное течение кожной пурпуры;
- нефрит с макрогематурией или нефротическим синдромом.
Суточная доза преднизолона — 2 мг/кг. Длительность применения ГК и схема отмены определяются клинической формой ГВ (табл. 2).
Раннее назначение ГК позволяет быстрее купировать вышеуказанные клинические симптомы, сократить общий курс терапии и (что очень важно!), предотвратить дальнейшее развитие поражения почек.
Инфузионная терапия используется при ГВ для улучшения реологических свойств крови и периферической микроциркуляции:
- при выраженном тромбогеморрагическом компоненте пурпуры, ангионевротических отеках и абдоминальном синдроме вводятся среднемолекулярные плазмозаменители — реополиглюкин, реомакродекс из расчета 10-20 мл/кг в/в капельно, медленно;
- при тяжелом абдоминальном синдроме эффективно введение глюкозоновокаиновой смеси (1:2) из расчета 10 мл/год жизни (но не более 100 мл);
- в случае реактивного панкреатита при абдоминальном синдроме необходимо введение ингибиторов протеолитических ферментов и системы кининов — контрикал 20-40 тыс. ЕД в сут., трасилол — 50-100 тыс. ЕД в сут.;
- при неэффективности терапии на фоне дефицита АТ-III может быть эффективным введение плазменно-гепариновой смеси: СЗП из расчета 10-20 мл/кг в сут. + 500 ЕД гепарина на 50 мл СЗП. Введение СЗП противопоказано у больных из группы риска по развитию нефрита.
Вышеуказанная терапия в различных сочетаниях и последовательности при остром течении ГВ позволяет у большинства больных достичь ремиссии, но при волнообразном, рецидивирующем течении нефрита возникает необходимость в использовании альтернативных видов терапии: назначение противовоспалительных препаратов, антиметаболитов, мембраностабилизирующих препаратов, иммуномодулирующих препаратов.
Нестероидные противовоспалительные препараты (НПВП) эффективны при ГВ, поскольку ограничивают развитие экссудативной и пролиферативной фаз воспаления за счет подавления:
- активности циклооксигеназ,
- синтеза провоспалительных простагландинов ПГЕ2 из арахидоновой кислоты,
- подвижности нейтрофилов,
- действия лизосомальных гидролаз,
- свободнорадикальных реакций.
НПВП целесообразно использовать при упорном волнообразном течении кожной пурпуры, преимущественно с геморрагическим компонентом при наличии противопоказаний к терапии ГК. Противовоспалительный эффект наиболее ярко выражен (при хорошей переносимости) у ортофена. Суточная доза препарата — 1-2 мг/кг, длительность терапии — 4-6 недель. Ортофен не следует назначать одновременно с ацетилсалициловой кислотой, т. к. при этом его уровень в плазме крови значительно снижается вследствие его вытеснения из связи с белками крови и быстрого выведения с желчью в кишечник.
Противовоспалительное, а также иммуномодулирующее действие присуще производному хинолина — плаквенилу. Этот препарат стабилизирует клеточные мембраны, снижает высвобождение лизосомальных ферментов и некоторых лимфокинов, что препятствует возникновению клона сенсибилизированных клеток, активации системы комплемента и Т-киллеров. Терапевтический эффект развивается через 6-12 недель от начала лечения. При ГВ плаквенил показан при нефрите — гематурической, нефротической и смешанной формах. Суточная доза — 4-6 мг/кг, однократно на ночь, курс лечения — от 4 до 12 мес. При макрогематурии, нефротической и смешанной формах нефрита плаквенил назначается на фоне терапии ГК при начале снижения их дозы. Из-за опасности развития ретинопатии лечение проводится под контролем окулиста (1 раз в мес.). При нефрите у детей с ГВ применение плаквенила позволяет достичь ремиссии в большинстве случаев.
Цитостатики при ГВ используются при нефрите в следующих ситуациях:
- при наличии противопоказаний к терапии ГК,
- при быстро прогрессирующем течении нефрита,
- при рецидиве нефрита с макрогематурией,
- при неэффективности проводимой терапии.
Использоваться они должны только в качестве средств выбора, учитывая их угнетающие действие на костный мозг и иммунитет и опасность возникновения соответствующих осложнений. У детей целесообразно использовать азатиоприн, учитывая его минимальное миелосупрессивное действие. Азатиоприн — антагонист пуриновых оснований — эффективен при ГВ, поскольку он:
- подавляет реакции клеточного иммунитета и антительного ответа,
- нарушает процессы распознавания антигена за счет торможения развития клеточных рецепторов на лимфоидных клетках.
Суточная доза препарата — 2 мг/кг, длительность терапии — не менее 6 мес., необходимо регулярно проводить контроль анализа крови. Опыт применения азатиоприна при нефрите у детей с ГВ показал хорошие клинические результаты при отсутствии побочных эффектов.
Мембраностабилизаторы целесообразно использовать при:
- выраженной кожной пурпуре,
- волнообразном ее течении,
- нефрите.
Их эффективность обусловлена:
- угнетающим действием на свободнорадикальные реакции,
- активацией синтеза факторов неспецифической защиты,
- потенцированием витамином Е действия противовоспалительных препаратов.
Суточные дозы используемых препаратов: витамин Е — 5-10 мг/кг, ретинол — 1,5-2 мг/кг, рутин — 3-5 мг/кг, димефосфон — 50-75 мг/кг. Длительность терапии — 1 мес., при необходимости возможны повторные курсы.
Иммуномодулирующая терапия. Вопрос о назначении препаратов этой группы решается индивидуально. Их назначение целесообразно у часто болеющих детей при волнообразном течении кожной пурпуры, при нефрите, как правило, на фоне ОРВИ или обострении хронических очагов инфекции. Наиболее эффективны следующие препараты: траумель (1 таблетка три раза в день в течение 1-3 мес.), дибазол (1-2 мг/кг в сутки в два приема в течение 1 мес.). При тяжелом течении васкулита возможно первоначальное введение траумеля внутримышечно в дозе 2 мл один раз в день в течение пяти-десяти дней с последующим переходом на пероральный прием.
Реабилитация детей с ГВ, направленная на профилактику рецидивов заболевания, включает следующее.
Геморрагический васкулит — диагностика, лечение, клинические рекомендации при васкулите у детей
Геморрагический васкулит — распространенная болезнь иммунного генеза, которая проявляется в виде воспаления стенок капилляров. Она носит системный характер, встречается у людей разных возрастных категорий. Рассмотрим подробнее, в чем ее особенности.

Выделяют несколько форм болезни:
- Кожная. Она отличается появлением зудящей сыпи на ногах и ягодицах (у больного есть точечные кровоизлияния, которые возвышаются над кожными покровами и не пропадают при надавливании). С течением времени красная сыпь исчезает, после чего остаются очаги повышенной пигментации.
- Почечная. При такой форме моча меняет свой цвет (становится красноватого оттенка). Это объясняется присутствием эритроцитов. Также, в анализах крови появляется белок, что является характерным признаком развития гломерулонефрита, повышает риск появления хронической почечной недостаточности.
- Суставная. Она характеризуется появлением сильных болезненных ощущений в области крупных суставов (в частности, коленных и тазобедренных), их отечностью.
- Абдоминальная. Ее основные признаки — постоянное чувство тошноты и рвота, сильные болезненные ощущения в области живота. В запущенных клинических случаях у пациента развивается гангрена кишечника (на фоне тромбозов).
В зависимости от характера течения различают острое, подострое и хроническое. В соответствии со степенью тяжести, болезнь классифицируют на три вида:
- легкую. Она характеризуется удовлетворительным состоянием больного. Температура тела невысокая, присутствуют незначительные кожные высыпания;
- среднюю. На этой степени кожная сыпь уже более выражена, отмечается повышение температуры тела до 38-38,5 °C, головная боль, суставные боли, дискомфортные ощущения в области живота;
- тяжелую. Ярко выражены симптомы интоксикации: больные жалуются на высокую температуру, частые головные боли и общую слабость. На теле присутствуют множественные высыпания с участками некроза, в моче обнаруживают капли крови, возможно поражение центральной нервной системы. В особо тяжелых клинических случаях почки способны прекратить выполнять свои функции.
Как проводят диагностику
Важно своевременно обратиться к специалисту при появлении первых негативных симптомов. На первичном приеме врач соберет анамнез, выяснит, есть ли у пациента хронические патологии и наследственные заболевания, имеются ли вредные привычки, были ли контакт с токсическими веществами, когда возникли основные жалобы (с чем сам пациент связывает их появление).
После этого переходят к физикальному осмотру. Врач обращает внимание на цвет кожных покровов, состояние суставов (бывают увеличены, болезненны при прикосновении). Дополнительно измеряют давление. Если оно низкое — велика вероятность развития анемии, а если высокое — повреждения почек. Для постановки достоверного диагноза требуется лабораторное обследование, которое включает:
- общий анализ крови. Количество лейкоцитов будет увеличено, а эритроцитов — снижено. Скорость оседания эритроцитов (СОЭ), как правило, немного повышается;
- анализ мочи. На фоне развития кровотечения из мочевыводящих путей в анализе будут отмечено повышение эритроцитов;
- биохимический анализ крови. С его помощью удается установить уровень холестерина, глюкозы, креатинина, мочевой кислоты, что позволит выявить сопутствующие патологии;
- иммунологическое исследование (позволяет выявить наличие антител к болезнетворным микроорганизмам и вирусам).
Распространена проба щипка. С ее помощью удается оценить появление подкожных кровоизлияний при сдавлении складки кожи под ключицей. Проба положительная, когда есть кровоизлияния (в норме такого не должно быть). Иногда практикуют манжеточную пробу. На плечо накладывают манжету, нагнетая воздух до 100 мм рт. ст. на несколько минут. После — оценивают возникновение кровоизлияний. Как и в прошлом варианте, проба положительная, когда есть кровоизлияния (в норме такого не должно быть).
Дополнительно прибегают к инструментальным методикам. Если пациент жалуется на дискомфортные ощущения в области живота, ему назначают УЗИ органов брюшной полости. Чтобы оценить состояние почек, проводят сцинтиграфию. Биопсия кожи и почек позволяет определить поражение мелких сосудов в виде воспаления и разрушения их стенок. Среди других возможных инструментальных методик отмечают:
- колоноскопию;
- бронхоскопию;
- лапароскопию;
- трепанобиопсию.
Дополнительно может потребоваться консультация смежных специалистов (к примеру, врача-ревматолога и гематолога).
Как правило, справиться с проблемой удается с помощью консервативных методик. Основные задачи — устранить симптоматику, восстановить нормальное функционирование внутренних органов и систем, пораженных геморрагическим васкулитом, избежать развития осложнений.
При легком течении болезни можно обойтись без госпитализации, но потребуется соблюдать постельный режим, ограничить физическую нагрузку. Во время лечения пациенту назначают диетотерапию, антигистаминные препараты, спазмолитики, витамины, кровоостанавливающие средства. Важно исключить контакт с аллергенами. При тяжелом течении болезни требуется госпитализация. Пациенту могут назначить глюкокортикостероиды, проведение плазмафереза.
Прогноз и возможные осложнения
Прогноз в большей степени зависит от формы и характера течения болезни, а также, причин, которые ее спровоцировали. Как показывает практика, кожная форма болезни не представляет серьезной угрозы жизни пациента. Около 60% больных успешно излечиваются. Оставшимся 40% удается добиться устойчивой ремиссии (но со временем она способна переходить в острую форму).
Если речь идет о хронической форме, то у нее прогноз наиболее благоприятный. Но если не оказать своевременную помощь, велика вероятность появления сбоя в функционировании почек. В результате придется регулярно подвергаться процедурам по очищению крови. Если речь идет о тяжелой форме абдоминального геморрагического васкулита, очень непросто спрогнозировать итог болезни.
Среди возможных последствий отмечают:
- сильные поражения органов брюшной полости;
- понижение уровня гемоглобина;
- патологии почек, которые протекают с расстройством их функционирования более, чем на 3 месяца;
- сбои в работе внутренних органов;
- нарушение проходимости кишечника.
Первичная профилактика подразумевает проведение процедур, направленных на укрепление защитных сил организма (к примеру, закаливание, регулярные прогулки на свежем воздухе, сбалансированное питание с преобладанием свежих овощей и фруктов). Кроме того, важно избегать переохлаждений, не употреблять бесконтрольно лекарственные препараты и своевременно лечить хронические инфекции.
Задача вторичной профилактики состоит в раннем обнаружении геморрагического васкулита. Чтобы не допустить осложнений, важно исключить тесный контакт с аллергенами, свести к минимуму прием табачной и спиртосодержащей продукции.


