Как делать ЭКГ по Небу

Для получения точных результатов по состоянию и работе сердца в электрокардиографии частенько практикуется использование дополнительных отведений. Как правило, эта дополнительная мера позволяет своевременно диагностировать развитие инфаркта миокарда и других патологий. Симптомы данной проблемы при обычной диагностике по стандартным параметрам не всегда бывают замечены, что объясняется различной силой проявления изменений. Наиболее популярным является ЭКГ по Небу, менее используемыми являются ортогональное отведение и Арриги.
Человек, который специализируется в данном направлении точно знает, как связаны между собой оси отведений по Небу и вероятные возможности их диагностирования. Эти знания помогают не повторять стандартные методики.
Проведение ЭКГ по Нэбу
Для проведения диагностики по Нэбу необходимо в первую очередь правильно расположить электроды. Всего их три, окрашенных в разные цвета. Для улучшения контактных свойств между электродом и кожей пациента используется специальная паста немного густой консистенции, изготовленная из детского мыла и обычной воды. Во избежание пачканий простыни, которую подкладывают под тело обследуемого, нужно использовать клеенку.

Подключение происходит следующим образом:
- Первым крепят электрод, который является активным и имеет желтый цвет. При помощи специальной плоской пластинки-электрода его устанавливают под левой лопаткой в нижнем ее углу. Разрешается установка в позицию V7 – было замечено, что в таком положении результат получается более точным. К тому же, этот способ значительно облегчает диагностику лежачих больных.
- Следующим располагают электрод красного цвета, который, в отличие от желтого, является пассивным. Он крепится при помощи присоски в форме груши. Местоположение данного электрода – второе межреберье с правой стороны грудной клетки.
- Последний электрод окрашен в зеленый цвет и закрепляется на теле, как и красный, при помощи присоски. К сожалению, зачастую именно зеленый проводник закрепляют не там, где это нужно. Правильное его местоположение – на верхушке сердца. Правильное место можно определить ощупыванием – в нужном месте ощущаются верхушечные толчки. Зачастую местоположение определяют неправильно и устанавливают электрод в пятом межреберном пространстве, с левой стороны ключичной линии.
После подключения всех электродов можно определить треугольник, внутри которого оказывается сердце. Процедура ЭКГ происходит путем переключения тумблера для последовательного соединения различных осей:
- первая ось формируется из красного и желтого электрода. Это отведение располагается параллельно задней стороне сердца. Эта стандартная позиция записывается буквой «D» и считается самым точным показателем для определения наличия сердечных патологий, а точнее – на инфаркт миокарда, связанный с левым желудочком;
- вторая позиция обозначается буквой «А». Ось, которая образуется при втором переключении тумблера, располагается со стороны передней стенки органа. Данные, которые нужно снимать на этом этапе, не очень влияют на первоначально полученные значения;
- третье переключение остается подобным осям V2 и V3, разница состоит только в том, какое расположение сердечного органа в грудной клетке. Результаты третьего переключения записываются буквой «I», но и они не слишком влияют на данные, полученные при первом переключении.
Итак, можно сделать следующий вывод – наиболее точные и важные в диагностике данные получают при первом переключении тумблера и образовании оси с буквой «D».
Другие дополнительные способы проведения ЭКГ
Различают несколько разновидностей дополнительных отведений, повышающих эффективность исследования: ЭКГ по Небу: ортогональные и методом Аррини.
Ортогональные отведения при ЭКГ
Ортогональные отведения измеряются исключительно в трех плоскостях. При этом они подразделяются еще на две разновидности – корригированные и некорригированные.
Измерение ортогональных отведений проводят по трем видам осей. При каждом измерении самыми точными и важными являются показатели, зафиксированные при первом переключении тумблера. Отличие заключается в разном местоположении электродов при формировании:
- при первом способе красный электрод закрепляют с правой стороны аксиллярной линии, ориентируясь на верхушку сердца, а желтый – в соответствии со стандартным положением V5 с левой стороны. Таким образом, специалист получает показатели оси Х;
- при втором методе положительный желтый электрод крепится на левую ногу, а красный – немного выше середины левой ключицы. По такой схеме формируется ось Y;
- третья ось с обозначением Z измеряется при нахождении красного электрода прямо под углом левой лопатки, а желтого – в стандартном положении V3.
При таком расположении осей формируются три плоскости, которые находятся друг к другу перпендикулярно. Если отобразить эти плоскости схематически, они будут пересекаться в области сердца.
Стоит отметить, что специалисты не выделяют в данном методе проведении ЭКГ каких-либо больших преимуществ перед стандартной системой. Но таким образом, можно получить дополнительную информацию о сердце пациента. Метод ортогональных отведений чаще всего используют в спортивной медицине и при компьютерно-мониторном исследовании, когда преследуется цель получить как можно больше информации об органе при наименьших затратах времени на диагностику.
Метод Арриги
При составлении осей тремя электродами по методу Арриги схематически плоскости формируют своеобразный треугольник, а внутри фигуры должно находиться сердце, в самом центре.
Электроды нужно распределить на теле по следующей схеме: желтый, который держится на пластине, должен находиться под углом лопатки с левой стороны, отрицательный красный, имеющий присоску в форме груши – над ключицей в левой области по серединке, а зеленый при помощи такой же груши располагается на левой голени. Чтобы снять данные, тумблер переключается трижды – первые данные записываются как А1, далее – А2 и А3.
Также учитывается форма зубца Q, который лучше всего фиксируется в первом и втором переключении.
Методом Арриги выявить присутствие инфаркта миокарда левого желудочка можно намного точнее, чем стандартным проведением электрокардиограммы.
Применение различных способов ЭКГ повышает точность получаемых данных, а значит и эффективность проводимой диагностики, и шанс правильно поставить диагноз.
ЭКГ по Небу — особенности процедуры, отличия, уровень информативности
Клинические наблюдения показали, что для правильного заключения по ЭКГ приведенных общепринятых отведений не всегда бывает достаточно. В ряде случаев патологии правильный и убедительный диагноз удается поставить лишь после регистрации дополнительных отведений.
Различными авторами предлагались дополнительные отведения (отведения Nehb, Arrighi, ортогональные отведения Gouve, Milovanovich и Donzelot, Г. Я. Дехтяря, Rijlant, корригированные отведения McFee, Frank и др.). Мы здесь приведем наиболее часто применяемые отведения и укажем патологию, при которой следует применять эти отведения.
Крайние левые грудные отведения V7V8V9, активный электрод помещается на уровне электрода V4 соответственно по задней подмышечной, лопаточной и левой паравертебральнои линиям. Эти отведения (или только V7, либо V7V8) следует снимать при подозрении на коронарные нарушения или инфаркт миокарда задне-боковой или задне-базальной области левого желудочка, при блокаде левой ножки с большим отклонением ЭДС назад. Крайние правые грудные отведения V5R, V6R лишь при декстракардии. Отведения V3R, V4R применяются для определения гипертрофии правого желудочка и блокады правой ножки пучка Гиса, поражения МЖП и ПЖ при задних инфарктах миокарда, при декстракардии.
Активный электрод однополюсных грудных отведений можно сместить выше или ниже обычного уровня. При подозрении на высоко расположенный в передней стенке левого желудочка инфаркт миокарда рекомендуется снимать отведения V, 6 на уровне второго или третьего межреберья. В таких случаях сверху справа от буквенного обозначения отведения отмечают межреберье. Например: V3, т. е. отведение V3 во втором межреберье. Оси этих отведений идут снизу (-) вверх (+), влево или вперед к плюс и позволяют глубоким отрицательным зубцом зарегистрировать отклонение ЭДС вниз, вправо или назад от очага поражения в верхней части боковой или передней стенки.
В зависимости от предполагаемой локализации инфаркта можно снимать на высоком уровне любые из отведений V1 — V9.
Для дифференциации причины изменений комплекса QRS, зубцов Т или Р у больных эмфиземой легких, связанных с изменением положения сердца, от коронарных — или др. изменений, рекомендуется снять дополнительно отведения V1 — V6 на два межреберья ниже обычного уровня.
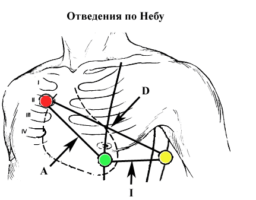
Двухполюсные грудные отведения по Небу даны на рисунке. Провод электрода правой руки подключается к электроду, установленному во втором межреберье у правого края грудины, провод с левой руки подключается к электроду (2), помещенному на уровне верхушки сердца по задней подмышечной линии и провод с левой ноги подключается к электроду (3) наместе верхушечного толчка.
Эти три электрода позволяют снять три грудных отведения: при положении переключателя отведений I включаются электроды 1 и 2 и регистрируется отведение D (dorsalis), при положении переключателя II включаются электроды 1 и 3 и регистрируется отведение A (anterior) и при положении III (электроды 2 и 3) регистрируется отведение I (inferior).
В норме ЭКГ в этих отведениях относительно похожа на следующие общепринятые отведения: D на V7, А на V5 и I на V2. Практический смысл имеет регистрация отведений по Небу при пробах с физической нагрузкой.
ЭКГ по Небу: суть и преимущества метода
Электрокардиографическое исследование состояния сердца пациента имеет историю более чем в целый век. Благодаря высокой информативности, данная методика обследования всегда была актуальна для использования и детального изучения в сфере кардиологии.
Так, в 20-ом веке Вильсон Неба – немецкий ученый в области анатомии, установил, что максимальный эффект от ЭКГ возможно добиться только в том случае, если проводить сканирование в дополнительных отведениях (проекциях, в которых снимается сердце). Гипотеза ученого вскоре подтвердилась на практике, после чего уже по сей день кардиологи по всему миру нередко назначают своим пациентам прохождение ЭКГ по Небу. Более детально о сути данной методики, ее преимуществах и недостатках поговорим в сегодняшнем материале.
ЭКГ по Небу: преимущества и недостатки

При ЭКГ по Небу на грудную клетку накладываются три электрода разных по цвету
Итак, как стало понятно из введения сегодняшней статьи, ЭКГ по Небу – это модификация обычного электрокардиографического исследования сердечной мышцы, которое используется для диагностики недугов сердечно-сосудистой системы человека.
Главное отличие ЭКГ по Небу от стандартного вида данной диагностики – это способ наложения электродов на туловище обследуемого пациента.
При проведении исследования по Небу используется всего три электрода, которые располагаются на грудной клетке человека в таком порядке:
- Первый – красный электрод, имеет расположение по второму межреберью с правой стороны от грудины.
- Второй – желтый электрод, располагается по пятому межреберью сзади от подмышечной линии (левая часть).
- Третий – зеленый электрод, устанавливается по тому же пятому межреберью, но уже слева от срединно-ключичной линии.
Подобное расположение электродов формирует образ неравностороннего треугольника, формирующего в конечном виде проекции отведения электроактивности сердечного аппарата.
Из-за своей специфики ЭКГ по Небу имеет по одному существенному недостатку и преимуществу, а точнее:
- Преимущество – метод диагностики позволяет отследить любое изменение в миокарде сердца, которое не отображается или практически не отображается в стандартном виде ЭКГ. В итоге, это позволяет выявить скрытые риски развития сердечных патологий, а именно – ишемии.
- Недостаток – метод диагностики не может гарантировать того, что на конечных результатах будут указаны нарушения работы сердца, проходящие вне миокарда.
Учитывая подобные особенности ЭКГ по Небу, кардиологии зачастую назначаются и модифицированный тип диагностики и стандартный, что позволяет получить максимально точную картину о здоровье органа у конкретного пациента.
Показания к обследованию

ЭКГ по Небу – эффективный метод оценки состояния сердца
Электрокардиографическое исследование сердца по Небу назначается в небольшом спектре клинических случаев.
Как правило, ЭКГ данного вида имеет три основных показания:
- Наличие у пациента ишемической болезни сердца. В таком случае ЭКГ по Небу позволяет выявить скрытые риски осложнений недуга и организовать более продуктивную терапию.
- Риск развития у пациента заднебазальном инфаркта миокарда. В таком случае ЭКГ по Небу позволяет вовремя определить опасную патологию и предотвратить серьезные осложнения, связанные именно с ней.
- Занятие пациентов кардиолога профессиональным спортом. В таком случае ЭКГ по Небу является одним из способов мониторинга здоровья сердечной мышцы у спортсмена, что позволяет максимально обезопасить занятия спортом с его стороны.
Каких-либо других показаний к проведению данная модификация ЭКГ не имеет, поэтому упор в случае назначения диагностики по Небу нужно делать на представленные выше.
Больше информации об электрокардиографии можно узнать из видео:
Подготовка и процедура
 ЭКГ по Небу – один из немногих методов диагностики, который не требует особой подготовки.
ЭКГ по Небу – один из немногих методов диагностики, который не требует особой подготовки.
Несмотря на это, перед процедурой желательно:
- Вести стандартный для себя образ жизни, каких-либо ограничений в пищи или воде не требуется.
- За 15-60 минут до исследования не нагружаться как физически, так и эмоционально.
Непосредственно проведение ЭКГ по Небу заключается в следующем:
- Диагност настраивает необходимую аппаратуру и параллельно проводить беседу с обследуемым пациентом.
- Далее человека просят оголить торс и принять положение «лежа на спине» на специальной кушетке.
- Затем на участки туловища, к которым будут крепиться электроды, наносится специальный гель или иной физиологический раствор, а после крепятся сами электроды.
- На данном этапе начинается проведение самой процедуры, в ходе которой данные о работе миокарда фиксируются диагностом.
Закончив запись данных, диагност снимает с обследуемого электроды, дает ему полотенце стереть гель и отпускает домой. При необходимости – выдает полученные результаты.
В ходе проведения процедуры пациенту необходимо смирно лежать, расслабиться и спокойно дышать.
Иногда, применимо для профессиональных спортсменов, перед осуществлением записи ЭКГ по Небу диагност может попросить обследуемого поприседать 15-30 раз, дабы ввести сердце в ускоренный темп работы.
Возможные результаты

ЭКГ по Небу применяется для диагностики очаговых изменений миокарда
Расшифровка различных обследований сердца – это крайне важное мероприятие, провести которое может только специально обученный диагност.
Данное правило как никогда актуально для ЭКГ по Небу, так как постановка каких-либо диагнозов при его проведении происходит путем отслеживания разницы в интервалах электроактивности сердечного аппарата.
Наиболее ярко выраженными признаками проблем с сердцем в результатах данного вида обследования является:
- увеличение вольтажа по комплексу QRS
- расширение зубца Q
- изменения в соотношении амплитудных показателей зубцов Q и R
Из-за ранее упомянутой специфики ЭКГ по Небу оно позволяет выявить только ишемические нарушения в работе сердца, поэтому ожидать выявления иных патологий органа при проведении данной диагностики не стоит.
На этом, пожалуй, наиболее важная информация об электрокардиографии по Небу заканчивается. Как видите, методика обследования пусть и специфична, но при некоторых обстоятельствах крайне важна для проведения. Надеемся, представленный выше материал был для вас полезен. Здоровья вам!
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Может ли ЭКГ по методу Неба полностью заменить классическую кардиограмму?

Проблемы сердечно-сосудистой системы у большинства людей вызывают здравое беспокойство. Некоторые переживают перед обращением к врачам, ведь непонимание многих терминов и понятий ставит их в неловкое положение. Электрокардиограмма – главный метод для определения качества работы сердца. Его рекомендуют всем пациентам сразу по поступлению в больницу. Как проводится ЭКГ по Небу? В чем отличие методики? Когда рекомендуют такое исследование?
Суть ЭКГ
Электрокардиограмма – это процедура, позволяющая достоверно оценить работу сердца, частоту сердечных сокращений и особенности передачи электрического импульса. Чтобы получить правдивые данные, важно строго соблюдать правила проведения ЭКГ и правильно накладывать электроды.
 Проведение стандартной электрокардиографии врачом-диагностом
Проведение стандартной электрокардиографии врачом-диагностом
ЭКГ по Небу – особая методика наложения электродов. Отведения по Небу несколько отличаются от стандартных, что позволяет детальнее оценить работу сердца. Когда процедуру проводит опытный врач, он может получить немало дополнительных данных о работе сердечной мышцы. При ЭКГ происходит запись сердечных сокращений.
 Наложение электродов при выполнении кардиограммы пациенту по Небу
Наложение электродов при выполнении кардиограммы пациенту по Небу
Правильное расположение электродов играет ключевую роль для получения достоверных данных при обследовании пациента. Электрокардиограмму записывают только после того, как убедятся, что все поставлено правильно, и пациент не испытывал физических нагрузок перед процедурой.
Как проходит процедура
Электрокардиограмма сердца проводится в условиях амбулатории или стационара. Однако эта методика применяется и как экстренный метод диагностики патологий, поэтому электрокардиограф есть у бригад скорой помощи. Процедуру порой проводят прямо в машине или на дому у пациента.
Важно! При проведении ЭКГ, независимо от места ее выполнения, от пациента до ближайшей электросети должно быть не менее 2-х метров. Это позволит избежать ненужных электрических помех и записать достоверную информацию.
ЭКГ по Небу проводится следующим образом:
- вначале лечащий врач осматривает пациента, проверяет все приборы на работоспособность;
- на тело в места предполагаемой установки электродов наносит специальный электропроводящий гель;
- кожу обрабатывает антисептиком;
- грамотно накладывает электроды;
- выполняет запись ЭКГ.
При проведении электрокардиографии пациент должен находиться в спокойном расслабленном состоянии, желательно, лежа.
Особенности наложения электродов
В зависимости от выбранной методики исследования есть различия в количестве электродов и характере их наложения. При проведении ЭКГ по Слопаку применяется 9 отведений. Для снятия кардиограммы по Небу их всего 3.
Важно! Кожа пациента обязательно обрабатывается антисептиком. Практически все виды электродов считаются многоразовыми, поэтому обеззараживание их после каждого использования предотвратит перенос инфекции от человека к человеку.
ЭКГ по Небу выполняется всего в трех отведениях. Аппарат подразумевает использование электродов трех цветов:
Красный электрод устанавливается с правой стороны грудной клетки на уровне 5-го межреберья. Желтое отведение устанавливаются на заднюю подмышечную линию на том же уровне. Зеленый электрод ставят слева на срединно-ключичной линии.
Зачем этот тип ЭКГ
Многие пациенты не могут понять: зачем проводить дополнительные электрокардиограммы другими методами? Стандартная ЭКГ в некоторых случаях не дает полной картины. Проведение исследования по Небу рекомендуется в таких ситуациях:
- для мониторинга состояния спортсменов;
- при подозрении на заднебазальный инфаркт миокарда;
- при ишемической болезни сердца.
Ценность данного исследовательского метода в том, что результаты кардиографии показывают состояние тех зон миокарда, которые не получается увидеть при выполнении классической ЭКГ. Отведение D подробно показывает, каким изменениям подверглась сама стенка левого желудочка, отведение А – какие патологии есть на передней стенке сердца, а отведение I помогает увидеть, в какой стадии находится ишемическая болезнь в нижней зоне переднебоковой стенки левого желудочка.
Очевидно, что в кардиологии нет лишних методов исследования. Применение разных методик и оборудования помогает ставить людям достоверные диагнозы и проводить качественное и эффективное лечение.
 Раннее обращение к грамотному врачу убережет от развития серьезных патологий сердца
Раннее обращение к грамотному врачу убережет от развития серьезных патологий сердца
Помимо классической кардиограммы по Небу в трех отведениях, практикуется проведение стресс-ЭКГ. В таком случае запись электрокардиограммы проводится после выполнения пациентом физических нагрузок. Иногда в организм пациента вводят препараты, провоцирующие спазм коронарной артерии. После этого проводится ЭКГ, которая помогает выявить скрытые атеросклеротические изменения.
Можно ли одной методикой заменить другую
Хотя результаты электрокардиограммы по Небу очень ценны для определения некоторых патологий, есть заболевания, которые невозможно диагностировать, лишь сняв показания с трех отведений. Поэтому для получения врачом полных сведений о состоянии сердечной мышцы и качестве ее работы, требуется и классическая ЭКГ в 12 отведениях, и по Небу.
Интерпретирует результаты кардиограммы только специалист. Правильная расшифровка полученных результатов и постановка диагноза становится главным условием успешного лечения.
Если внимательно следить самочувствием, не игнорировать появление тревожных симптомов, можно вовремя распознать проблему и провести обследование. Любые патологии успешнее лечатся на ранних стадиях развития, чем в запущенной стадии. Придерживаясь рекомендаций врачей, можно поддержать свое здоровье на должном уровне и избежать тяжелых осложнений.
Отведения по Небу
Отведения предложены Небом в 1938 г. и фиксируют разность потенциалов между двумя точками, расположенными на поверхности грудной клетки. Для их регистрации электроды с конечностей перемещают на определенные точки грудной клетки: красный электрод во II межреберье справа от грудины, зеленый на уровень отведения V4, желтый по задней подмышечной линии на уровень отведения V4. Различают отведения D (dorsalis), A (anterior) и I (inferior). Съемку указанных отведений осуществляют с помощью переключателя отведений, находящегося соответственно в положении I, II, III.
Оси отведений
Гипотетическая линия, соединяющая два электрода, участвующих в образовании электрокардиографического отведения, называется осью отведения.
Осями стандартных отведений являются стороны треугольника Эйнтховена. Перпендикуляры, проведенные к осям стандартных отведений из центра сердца, делят каждую ось на равные части — положительную (+) и отрицательную (–) (рис. 15).
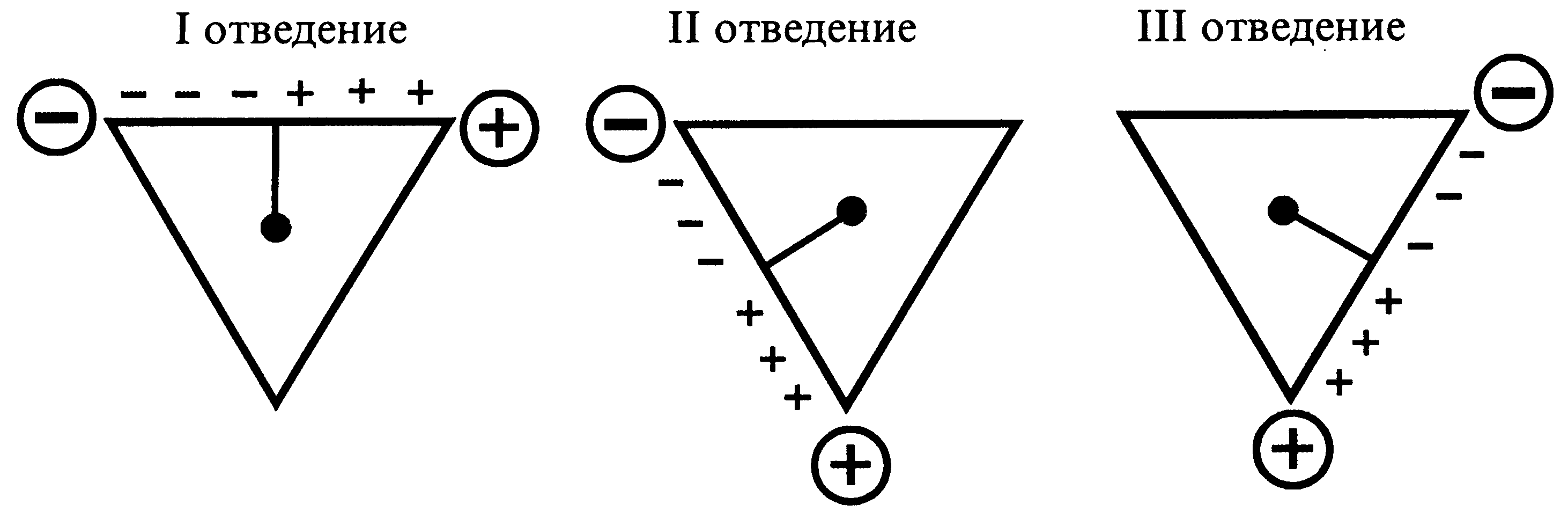
Рис. 15. Оси стандартных отведений.
Если переместить оси стандартных отведений в электрический центр сердца, то образуется трехосевая система координат стандартных отведений (рис. 16).
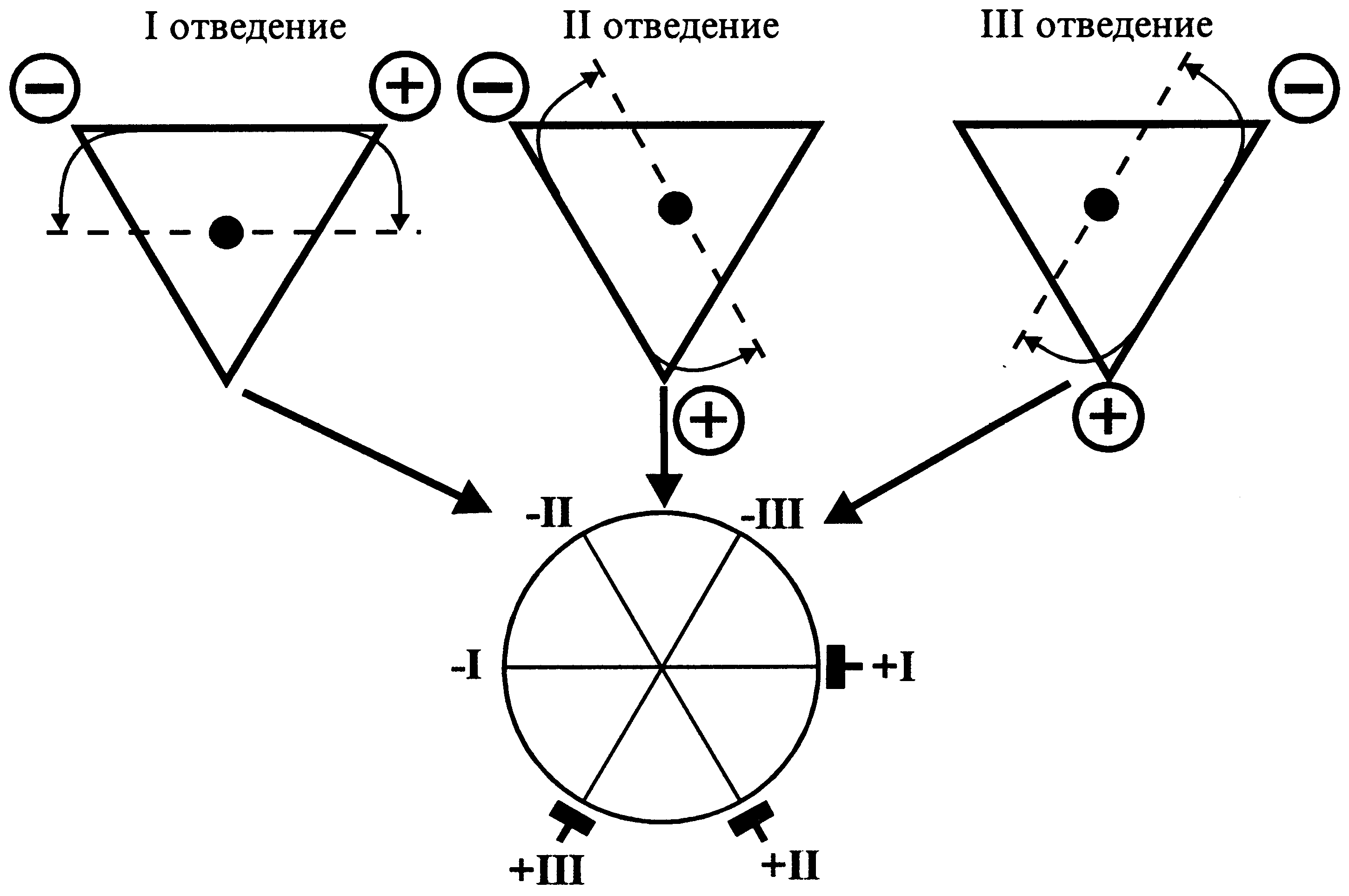
Рис. 16. Трехосевая система координат стандартных отведений.
Оси усиленных однополюсных отведений от конечностей соединяют место наложения активного электрода данного отведения, т. е. фактически одну из вершин треугольника Эйнтховена с серединой расстояния между двумя другими электродами на конечностях. При этом электрический центр сердца также делит эти оси на положительную и отрицательную части (рис. 17).

Рис. 17. Оси усиленных однополюсных отведений от конечностей.
Если совместить оси однополюсных отведений от конечностей в электрический центр сердца, то образуется трехосевая система координат этих отведений (рис. 18).

Рис. 18. Трехосевая система координат усиленных однополюсных отведений от конечностей.
Если совместить трехосевые системы стандартных и усиленных однополюсных отведений от конечностей, то образуется шестиосевая система координат, предложенная Бейли в 1943 г. (рис. 19).
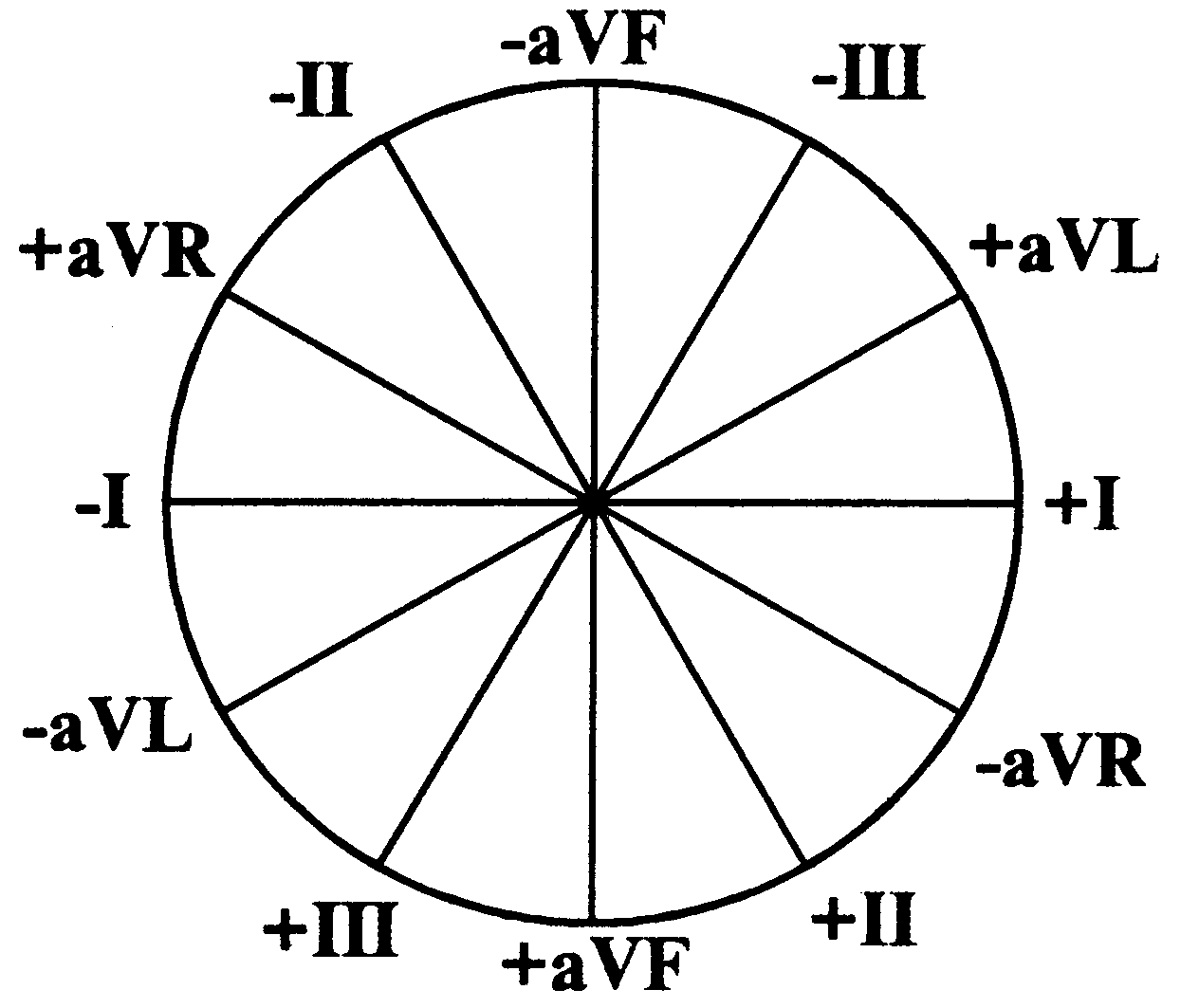
Рис. 19. Шестиосевая система координат Бейли.
Практическое значение шестиосевой системы координат заключается в том, что с ее помощью можно достаточно точно определять величину и направление вектора возбуждения различных отделов сердца во фронтальной плоскости. Это осуществляют путем сопоставления амплитуды и полярности электрокардиографических комплексов в отведениях от конечностей. При этом используют правила, согласно которым следует, что если вершина вектора возбуждения сердца (предсердия или желудочка) направлена в сторону активного (+) электрода, то на ЭКГ прописывается положительный зубец, если к пассивному (–), то отрицательный. При перпендикулярном направлении вектора к оси отведения на ЭКГ либо вообще не формируется зубец, либо отмечается двухфазный (эпифазный) комплекс (рис. 20).

Рис. 20. Различные варианты направления вектора возбуждения желудочков сердца по отношению к оси I стандартного отведения и формирование при них зубцов ЭКГ.
Направление осей отведений в шестиосевой системе координат принято определять в градусах. За начало отсчета (0) условно принимают радиус, проведенный строго горизонтально из электрического центра сердца влево по направлению к положительному полюсу I стандартного отведения. Следовательно, легко определить координаты и других отведений (рис. 21).
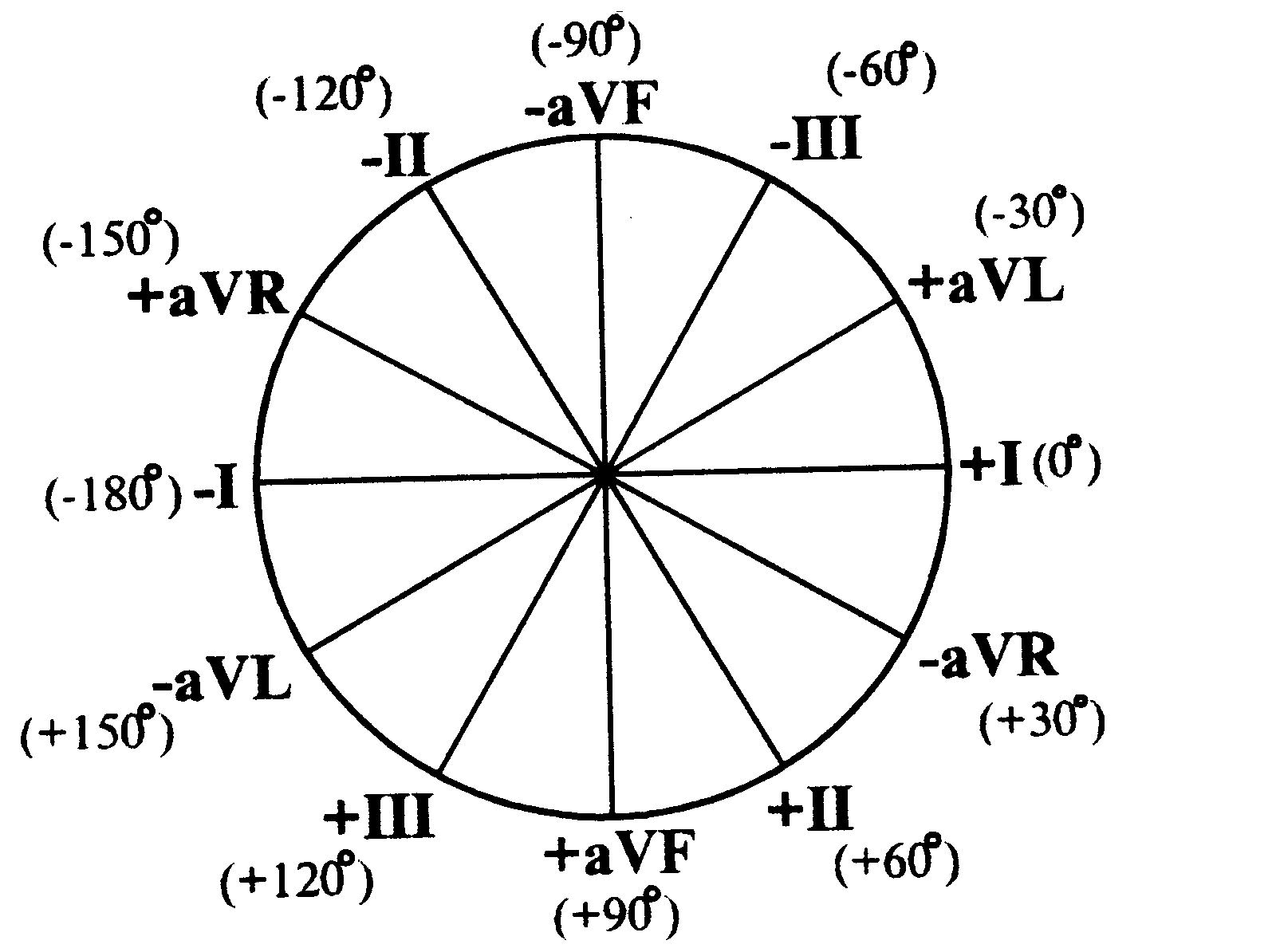
Рис. 21. Направление осей отведений (в градусах) в шестиосевой системе координат.
Как видно из представленного рис. 21, положительный полюс II стандартного отведения расположен под углом +60°, положительный полюс отведения aVF — под углом +90°, положительный полюс III стандартного отведения — под углом +120°, положительный полюс отведения aVL — под углом –30°, положительный полюс отведения aVR — под углом +150°.
Оси грудных отведений регистрируют изменения ЭДС в горизонтальной плоскости. Ось каждого грудного отведения образована линией, соединяющей электрический центр сердца с местом расположения активного электрода на грудной клетке. При этом электрический центр сердца также делит эти оси на положительную и отрицательную части (рис. 22).
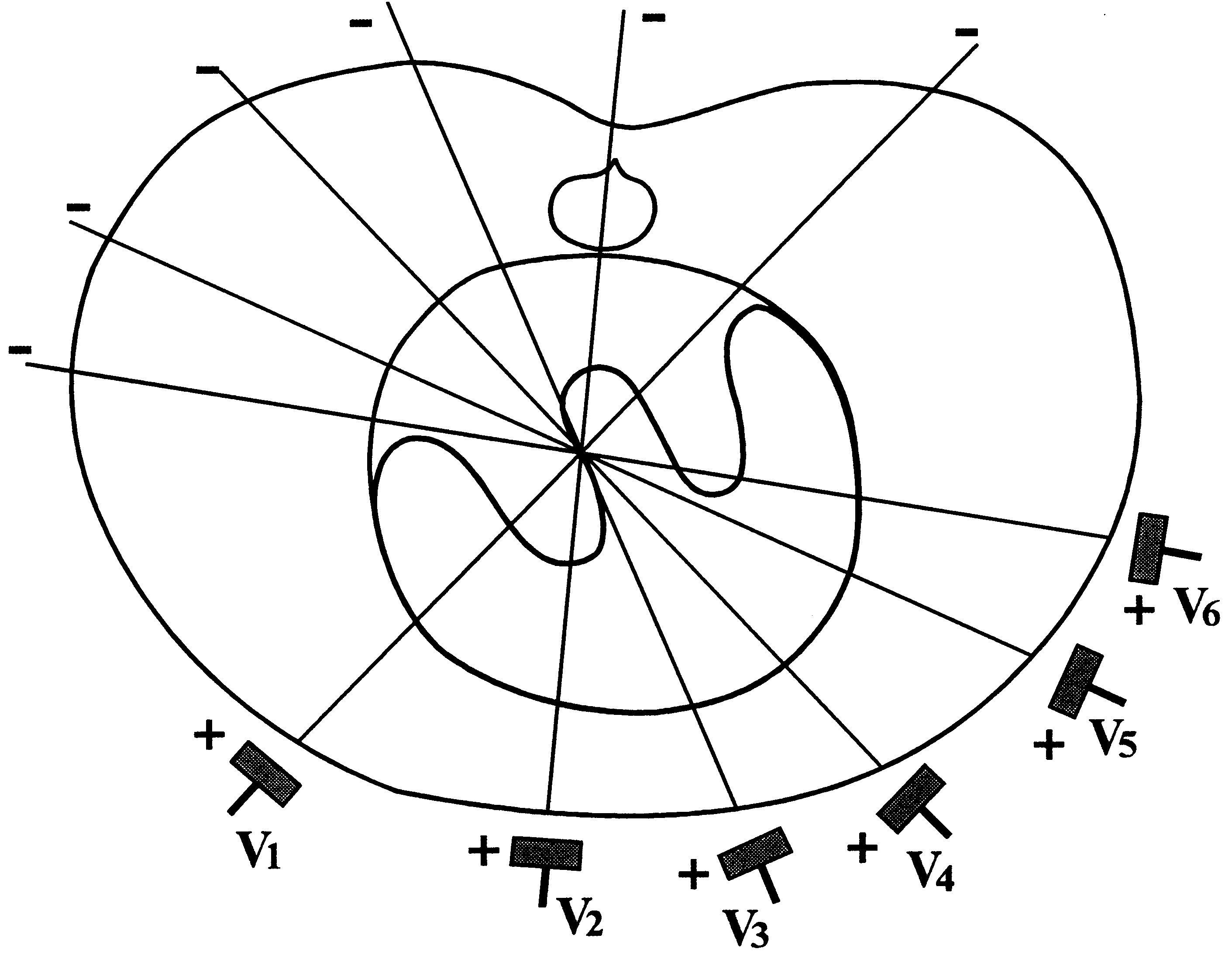
Анализ ЭКГ с использованием осей во фронтальной и горизонтальной плоскостях позволяет понять формирование ЭКГ в норме и патологии, оценить положение сердца в грудной клетке, диагностировать гипертрофию его отделов, а также нарушения проводимости.
Что такое кардиограмма сердца (ЭКГ)

Современный человек ежедневно подвергается стрессам и физическим нагрузкам, которые негативно сказываются на работе сердечной мышцы. На сегодняшний день патологические процессы в сосудистой и сердечной системах – это наиболее острая медико-социальная проблема здравоохранения Российской Федерации, для решения которой государством выделяются значительные средства.
Любой человек, почувствовав недомогание и боли в сердце, может обратиться в медицинское учреждение и пройти безболезненную диагностическую процедуру – электрокардиографию. Квалифицированный специалист проведет анализ ЭКГ и назначит соответствующий курс медикаментозной терапии.
Ранняя диагностика опасных сердечно-сосудистых патологий обеспечат выбор оптимальной тактики лечебно-профилактических мероприятий, которые позволят человеку и дальше вести привычный образ жизни. В этой статье мы хотим рассказать нашим читателям о том, что такое ЭКГ сердца, показаниях и противопоказаниях к ее назначению, подготовке к диагностике, методиках проведения электрокардиограммы и особенностях расшифровки ее результатов.
Основные задачи обследования
Процедура ЭКГ является способом определения электрической активности сердечной мышцы. Ее биологические потенциалы регистрируют специальные электроды. Итоговые данные отображаются в графическом виде на мониторе аппарата либо распечатываются на бумаге. Электрокардиография позволяет определить:
- Проводимость сердечной мышцы и частоту ее сокращений.
- Размеры предсердий (отделов, в которые из вен поступает кровь) и желудочков (отелов, получающих кровь из предсердий и перекачивающих ее в артерии).
- Наличие нарушений проведения электрического импульса – блокады.
- Уровень кровоснабжения миокарда.
Для проведения исследования ЭКГ специальная подготовка не требуется. С его помощью можно выявить не только нарушение функциональной деятельности сердца, но и патологические процессы в сосудах, легочной ткани и эндокринных железах.
Методики проведения электрокардиографического исследования
Для того, чтобы поставить точный диагноз, практикующие кардиологи используют комплексное обследование сердца, включающее несколько способов.
Классическая ЭКГ
Наиболее распространенный метод изучения направления электрических импульсов и их силы. Длится эта простая процедура не больше 5 минут, за это время ЭКГ может показать:
- нарушение сердечной проводимости;
- наличие воспалительного процесса в серозной оболочке – перикардита;
- состояние камер сердца и гипертрофию их стенок.
Недостатком этой методики является то, что выполняют ее в состоянии покоя пациента. Зафиксировать те патологические изменения, которые проявляются при физической и психоэмоциональной нагрузках, невозможно. В этом случае при диагностировании заболевания врач принимает во внимание основные клинические признаки и результаты других исследований.
Суточный мониторинг ЭКГ
Длительная регистрация показателей позволяет обнаружить нарушение функциональной деятельности сердца пациента во время сна, стресса, ходьбы, физической нагрузки, бега. Холтер-ЭКГ помогает опытному специалисту в изучении причин нерегулярного сердечного ритма и выявлении ранних стадий ишемии – недостаточного поступления крови к миокарду.
Стрессовый тест
Мониторирование работы сердечной мышцы при физическом напряжении (занятиях на беговой дорожке или велотренажере). Этот способ используют при наличии у пациента периодических нарушений сердечной деятельности, которые в состоянии покоя не показывает ЭКГ. Тест с нагрузкой предоставляет врачу возможность:
- найти причины ухудшения состояния пациента при физическом напряжении;
- обнаружить источник резких перепадов артериального давления и нарушений синусового ритма – важнейшего показателя нормального функционирования сердца;
- контролировать состояние пациента после сердечных приступов или хирургического вмешательства.
Показания к ЭКГ
Практикующие специалисты назначают проведение этой диагностической процедуры при наличии у пациента жалоб на:
- повышение параметров АД (артериального давления);
- затруднение дыхания;
- одышку даже в состоянии покоя;
- дискомфорт в грудной клетке в проекции сердца;
- частые потери сознания;
- беспричинное нарушение сердечного ритма.
Также процедура проводится при хронических заболеваниях опорно-двигательного аппарата, протекающих с поражением сердечно-сосудистой системы, восстановлении организма после очагового поражения головного мозга в результате нарушения его кровоснабжения – инсульта. Регистрация ЭКГ может быть выполнена в плановом или экстренном порядке.
В целях профилактики функциональную диагностику назначают для оценивания профессиональной пригодности (спортсменам, морякам, водителям, пилотам и пр.), лицам, перешагнувшим 40-летний рубеж, а также пациентам с артериальной гипертензией, ожирением, гиперхолестеринемией, ревматизмом, хроническими инфекционными заболеваниями. Плановую кардиограмму осуществляют для оценивания сердечной деятельности перед любой операцией, при беременности, после сложных медицинских манипуляций.
Срочное выполнение процедуры требуется при:
- болезненных ощущениях в сердце и за грудиной;
- резкой одышке;
- длительной боли в верхнем отделе живота и позвоночника;
- стойком повышении кровяного давления;
- травме грудной клетки;
- обмороке;
- появлении слабости неустановленной этиологии;
- аритмии;
- сильной боли в нижней челюсти и шее.
Противопоказания
Обычная кардиография не причиняет вред человеческому организму – оборудование фиксирует только сердечные импульсы и не оказывает влияние на остальные ткани и органы. Именно поэтому диагностическое исследование можно делать часто и взрослому человеку, и ребенку, и беременной женщине. А вот проведение стресс-ЭКГ не рекомендуется назначать при:
- гипертонической болезни III степени;
- тяжелых нарушениях коронарного кровообращения;
- обострении тромбофлебита;
- острой стадии инфаркта миокарда;
- утолщении сердечных стенок;
- сахарном диабете;
- тяжелых инфекционно-воспалительных заболеваниях.
Как подготовиться к процедуре?
Выполнение пациентом сложных подготовительных мероприятий не требуется. Для получения точных результатов исследования следует хорошо выспаться, ограничить курение, снизить физическую активность, избегать стрессовых ситуаций и пищевых нагрузок, исключить употребление спиртных напитков.
Выполнение ЭКГ
Регистрацию сердечных сокращений проводит квалифицированная медицинская сестра в кабинете функциональной диагностики. Процедура состоит из нескольких этапов:
- Пациент оголяет голени, предплечья, грудную клетку, запястья и ложится на кушетку, вытянув руки вдоль туловища и выпрямив в коленях ноги.
- Кожные покровы зон наложения электродов кардиографа обрабатываются специальным гелем.
- Закрепляются манжеты и присоски с проводками: красный – на правой руке, желтый – на левой руке, зеленый – на левой ноге, черный – на правой ноге, 6 электродов – на грудной клетке.
- Включается аппарат, принцип работы которого основан на считывании ритмичности сокращений сердечной мышцы и фиксации любых нарушений ее работы в виде графического изображения.
В случае необходимости дополнительного снятия ЭКГ медработник может попросить пациента на 10-15 секунд задержать дыхание. На полученной записи кардиограммы указывают данные пациента (Ф.И.О. и возраст), ее описание проводит опытный специалист-кардиолог.
Расшифровка итоговых данных
Результаты ЭКГ считаются основой диагностики сердечно-сосудистых патологий. При их интерпретации во внимание принимаются такие показатели, как систолический (ударный) объем крови, который нагнетается в желудочках и выбрасывается в магистральные сосуды, минутный объем кровообращения, частота сокращений сердечной мышцы за 1 минуту.
Алгоритм последовательности оценивания функциональной деятельности сердца и состоит из:
- Изучения ритма сокращений – оценивание длительности интервалов и выявление нарушения проведения электрических импульсов (блокады).
- Анализ сегментов ST и обнаружение патологических зубцов Q.
- Исследование зубцов Р, отражающих сокращение предсердий.
- Изучение стенок желудочков с целью выявления их уплотнения.
- Определение электрической оси сердца.
- Исследование зубцов Т, отражающих ре-поляризацию (восстановление) мышечной ткани после сокращений.
Проведя анализ характеристик кардиограммы, лечащий врач имеет представление о клинической картине сердечной деятельности, к примеру изменение ширины интервалов и формы всех выпуклых и вогнутых зубцов наблюдается при замедлении проведения сердечного импульса, зеркально-перевернутая кривая зубца Т и уменьшение сегмента ST указывает на повреждение клеток мышечного слоя сердца.
При интерпретации ЭКГ оцениваются сокращения мышцы сердца при изучении амплитуды и направления их электрических полей в 3-х стандартных отведениях, 3-х усиленных (однополюсных), 6-ти отведениях от области грудной клетки – I, II, III, avR, avL и avF. По результатам данных элементов дают оценку электрической оси сердца, судят о расположении сердца и наличии нарушений прохождения электрических импульсов по сердечной мышце (блокад).
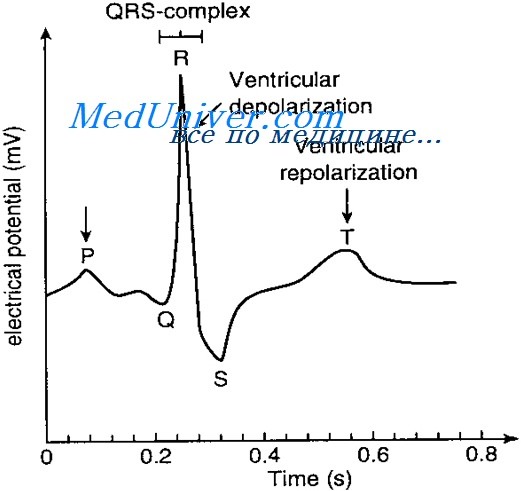
Нормальная кардиограмма взрослого человека
Правильно «прочитать» графическое изображение самому пациенту, не имея соответствующих знаний, не удается. Однако можно иметь общие сведения об основных параметрах исследования:
| Показатель | Норма | Описание |
| Желудочковый комплекс QRS | 0,06 – 0,1 секунд | Отражает деполяризацию желудочков |
| Зубец Р | 0,07″ – 0,12″ | Показывает возбуждение предсердий |
| Зубец Q | 0,04″ | Отображает завершение процессов, которые осуществляются в желудочках |
| Зубец Т | 0,12″ – 0,28″ | Характеризует процессы восстановления желудочков после их сокращения |
| Интервал PQ | 0,12″ – 0,2″ | Показывает время прохождения импульсов по предсердиям до среднего слоя стенок желудочков |
| ЧСС (частота сердечных сокращений) | 60 – 90 уд/мин | Отображает ритмичность сокращений сердечной мышцы |
Нормальная ЭКГ ребенка
Расположение и длительность сегментов соответствуют общепринятым нормам. Некоторые показатели исследования зависят от возраста:
- электрическая ось имеет угол от 45° до 70°, у новорожденного младенца она отклонена влево, до 14-ти лет – расположена вертикально;
- сердечный ритм – синусовый, у новорожденного до 135 уд/мин, у подростка – 75-85.
Патологические нарушения деятельности сердца
Если итоговые данные исследования содержат измененные параметры – это повод для более детального обследования пациента. Различают несколько видов отклонений результатов ЭКГ:
- пограничная – некоторые показатели незначительно не соответствуют норме;
- низкоамплитудная (снижение амплитуды зубцов во всех отведениях) – характеризует дистрофию миокарда;
- патологическая – нарушение сердечной деятельности требуют немедленного оказания врачебной помощи.
Однако не все измененные результаты стоит воспринимать как свидетельство серьезных проблем с функционированием сердечной мышцы. К примеру – сокращение горизонтального расстояния зубцов и сегментов, а также нарушение ритма могут фиксироваться после физического и психоэмоционального напряжения. В таких случаях диагностическую процедуру стоит повторить.
«Читать» ЭКГ и делать соответствующие выводы может только квалифицированный специалист! Неопытному пациенту не стоит самостоятельно диагностировать недуг и принимать медикаментозные препараты. В таблице мы укажем примерную расшифровку патологической электрокардиографии:
| Отклонения | Заболевание, патология | Интерпретация |
| Нарушение сердечного ритма | Брадикардия | Пульс менее 60 уд/мин, сегменты PQ> 0,12″, зубец Р в N (норме) |
| Тахикардия | ЧСС до 180 уд/мин, зубец Р направлен вверх, QRS> 0,12″ | |
| Изменение положения ЭОС (электрической оси сердца) | Блокада ножек пучка Гиса | Зубец S сильно завышен относительно R, ось отклонена вправо на >90° |
| Гипертрофия левого желудочка – наблюдается при отеке легкого и инфаркте | Зубцы R и S очень высокие, ось отклонена влево от 40° до 90° | |
| Нарушения сердечной проводимости | АВ I степени (атриовентрикулярная блокада) | Продолжительность интервала РQ >0,2″, зубец Т меняется с желудочковым комплексом |
| АВ II степени | РQ постоянно увеличен и полностью замещает ORS | |
| Полная АВ блокада | Изменение систолы предсердий, одинаковые размеры зубцов Р и R | |
| Другие патологические изменения | Пролапс (выпадение) митрального клапана | Зубец Т имеет направлен книзу, наблюдается удлинение сегмента QT и угнетение ST |
| Недостаточная функция щитовидной железы – гипотиреоз | Брадикардия, зубец Т плоский, сегмент PQ удлинен, QRS – низкий | |
| Ишемия | Угол Т острый и высокий | |
| Инфаркт | Сегмент ST и зубец Т куполовидной формы, высота R увеличена, Q – неглубокий |
Сколько раз в год делают процедуру?
Классическая методика просто фиксирует импульсы, которые передает сердечная мышца. Оборудование не имеет никакого негативного воздействия на человеческий организм. Именно поэтому контролировать деятельность сердца с помощью электрокардиографии можно и детям, и взрослым. Некоторую осторожность соблюдают только при назначении стресс-ЭКГ. Срок годности результатов обследования – 30 дней.
Благодаря этой безопасной методике можно своевременно обнаружить серьезные сердечно-сосудистые патологии и контролировать успешность лечебных мероприятий. В государственных медицинских учреждениях ЭКГ бесплатная, для ее проведения пациенту необходимо получить от лечащего врача направление. В частных клинико-диагностических центрах обследование платное – ее стоимость зависит от метода процедуры и уровня квалификации специалистов.
Сравнительная оценка информативности критериев выявления гипертрофии миокарда левого желудочка методом классической электрокардиографии у пациентов с артериальной гипертонией Текст научной статьи по специальности « Клиническая медицина»
Похожие темы научных работ по клинической медицине , автор научной работы — Комарова О. А., Атауллаханова Д. М., Клименко В. С., Черепенина Н. Л.
Текст научной работы на тему «Сравнительная оценка информативности критериев выявления гипертрофии миокарда левого желудочка методом классической электрокардиографии у пациентов с артериальной гипертонией»
Комарова О.А — Сравнительная оценка информативности критериев выявления гипертрофии миокарда
СРАВНИТЕЛЬНАЯ ОЦЕНКА ИНФОРМАТИВНОСТИ КРИТЕРИЕВ ВЫЯВЛЕНИЯ ГИПЕРТРОФИИ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА МЕТОДОМ КЛАССИЧЕСКОЙ ЭЛЕКТРОКАРДИОГРАФИИ У ПАЦИЕНТОВ С АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ
Комарова О.А *, Атауллаханова Д.М*., Клименко В.С. **, Черепенина Н.Л.**
Институт клинической кардиологии им.А.Л.Мясникова* — Российский кардиологический научнопроизводственный комплекс Росздрава; Российский научный центр хирургии РАМН**, Москва
Результаты эпидемиологических исследований свидетельствуют о том, что гипертрофия миокарда левого желудочка (ГЛЖ) является независимым фактором риска сердечно-сосудистых заболеваний у больных артериальной гипертонией. У больных с ГЛЖ риск сердечно-сосудистых осложнений, смертность от сердечно-сосудистых заболеваний и общая смертность в 2-4 раза выше, чем у больных, имеющих нормальную массу левого желудочка [1].
В настоящее время существует целый ряд инструментальных методов исследования, позволяющих диагностировать ГЛЖ: электрокардиография, рентгенография грудной клетки, эхокардиография (М— режим, двумерная или трехмерная ЭхоКГ), сцинтиграфия миокарда, радиоизотопная вентрикулография, компьютерная томография, магнитно-резонансная томография.
Электрокардиография — наиболее распространенный и недорогой метод диагностики. Первые электрокардиографические критерии ГЛЖ были предложены Соколовым и Лайоном (амплитуда зубца SV1 + амплитуда зубца RV5 > 35 мм). Впоследствии Корнел, Ромхильт, а также Эстес описали и другие ЭКГ— признаки гипертрофии левого желудочка. По данным отечественной и зарубежной литературы все эти признаки обладают высокой специфичностью — более 90%, но небольшой чувствительностью -максимально до 50%[1] .
За рубежом, кроме указанных , широко известны и используются другие электрокардиографические показатели : Cornell product (Корнельский амплитуд-но— временной показатель или Корнельское произведение) — произведение Корнельского показателя [RAVL+SV3] на продолжительность QRS— комплекса [2] — пограничное значение=244mikroV•sec [3]); sum of 12-lead voltage ( амплитудная сумма QRS-комплексов 12 отведений ) — сумма абсолютных амплитудных величин QRS— комплексов каждого из 12-ти отведений [4] — пограничное значение по данным литерату-ры= 175мм [5]; 12-lead voltage product ( амплитудновременной показатель суммы QRS- комплексов)-произведение амплитудной суммы QRS-комплексов 12 отведений на продолжительность QRS- комплекса [6]. В нашей стране эти показатели изучены недостаточно. В зарубежной литературе за период 19822003 годы имеются сообщения о чувствительности их до 68-75% [7,8].
Материал и методы
В отделе новых методов диагностики и исследований ИКК им. А.Л. Мясникова в период 2003— 2005 г.г. проводился сравнительный анализ этих показателей у 2 групп пациентов : 1 группа — пациенты с мягкой и умеренной артериальной гипертонией (АГ) при значениях АД в пределах 140/90-179/109 мм рт.ст. , как имеющие признаки умеренной ГЛЖ по данным эхо-кардиографии, так и без нее ( 117 обследованных ); 2 группа — пациенты, имеющие длительный анамнез заболевания и, по данным эхокардиографии, признаки гипертонического сердца — обследовано всего 23 больных.
В иссследование включены лица обоего пола (1 группа: 50 мужчин и 67 женщин; 2 группа: 11 женщина и 12 мужчин) в возрасте 25-75 лет. Средний возраст по группам составил соответственно 52,46+12,07 и 58,66+19,35. Причем, лица до 40 лет, не имеющие ГЛЖ по данным Эхо-КГ, исключались из анализа ,так как предельные значения нормы вольтажных показателей Соколова-Лайона имеют возрастные различия из-за влияния на них позиционно —конституциональных особенностей[9]. Также не включались в исследование пациенты с постинфарктным кардиосклерозом, блокадой ножек пучка Гиса, синдромом WPW, мерцательной аритмией.
Пол учитывался при определении значения нижней границы нормы ИММЛЖ
(>110 г/м2 — у женщин, >125 г/м2 — у мужчин) и в Корнельском критерии ЭКГ 12 отведений( пограничное значение показателя у женщин >20 мм, у мужчин >28мм) [10].
Эхокардиографический показатель ИММЛЖ использовался как верифицирующий стандарт в определении ГЛЖ. Средние значения ИММЛЖ при ГЛЖ составляли в 1 и 2 группах соответственно 155,49 + 38,08 г/м2 и 171,62+ 32.69г/м2.
Индексирование массы миокарда левого желудочка проводилось 3 способами на основе результатов исследований в одномерном и двумерном режимах эхокардиографии по определенным формулам: путем деления ММЛЖ на площадь поверхности тела; рост, возведенный в степень 2.7 или на площадь идеальной фигуры [9,10]. Наиболее информативным оказалось определение ИММЛЖ при пересчете ММЛЖ на площадь идеальной фигуры. В представляемом материа-
1 -Specificity 1-Specificity
Рис. 1. Мягкая и умеренная АГ Рис. 2. гипертоническое сердце
1 -Specificity . _
Рис. 3. Мягкая и умеренная АГ Рис. 4. гипертоническое сердце
ле оценка изучаемых критериев ЭКГ проводилась именно по сопоставлению с ИММЛЖ определяемым последним способом.
В 1 группе — число случаев норма/ ГЛЖ составили 26/91 обследованных, во 2 группе — 14/23 (для правильного подсчета специфичности во 2 группу с признаками гипертонического сердца были внесены 14 пациентов, не имеющих ГЛЖ по данным Эхо-КГ). Электрокардиографические измерения проводились по наиболее представительному кардиокомплексу ЭКГ 12 отведений , который отражает форму всех типичных для зарегистрированого фрагмента комплексов Р-РЯБ-Т и выделяется на восьмисекундной записи ЭКГ.
Эффективность диагностики ГЛЖ методом ЭКГ 12 отведений по анализу чувствительности и специфичности оценивалась с помощью построения характеристической кривой (ЯОС-анализ) при разных точках разделения значений показателей ГЛЖ [11]. ЯОС-кривые — кривые зависимости чувствительнос-
ти от вероятности ложно-положительных результатов — в качестве примера приведены на рис. 1, 2, 3, 4 .
Информативность критерия оценивалась по величине площади под кривой. Чем ближе кривая к диагонали, тем ниже диагностическая ценность критерия, чем ближе площадь под кривой к 1, тем эффективнее диагностический тест. За нулевую гипотезу принимается гипотеза равенства площади под ЯОС-кривой величине 0,5. Если эта площадь (Б) статистически не отличается от 0,5 (р>0.05), то изучаемый показатель не может быть использован для выявления ГЛЖ. Другими словами, диагональ (50% площади квадрата) свидетельствует об отсутствии различий между здоровыми лицами и больными при использовании изучаемого показателя. На характеристической кривой можно определить точку разделения (диагностический порог), соответствующую максимально возможным чувствительности и специфичности для исследуемого показателя, выявляющего ГЛЖ.
На рисунках применение метода ЯОС-ана-лиза представлено для показателя ЯАУЪ и индекса Соколова —Лайона. Ось У отражает чувствительность показателя, ось X — (1-специфичность). Критерий рассматривается как эффективный при нижней границе доверительного интервала площади >0,5, значения достоверности — р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
S Std. Error Р 95% ДИ S Std. Error Р 95% ДИ
0,783 0,053 0,0001 0,680-0,886 0,775 0,072 0,006 0,634-0,917
Показатель может быть использован в диагностике ГЛЖ (р 0,05),несмотря на то, что площадь под кривой > 0,5.
Данные ROC-анализа по информативности критериев ГЛЖ ЭКГ12 отведений
Критерии ГЛЖ ЭКГ 12 отведений I группа Мягкая и умеренная АГ II группа Гипертоническое сердце
Площадь Std ДИ Площадь Std ДИ
Соколова-Лайона (стандартное значение 35мм), р>0,05 0,610+0,06 0,088 0,493-0,727 0,638+0,08 0,170 0,468-0,809
Ravi (стандартное значение > 11мм) 0,783+0,05 0,000 0,680-0,886 0,775+0,07 0,006 0,634-0,917
Корнельский показатель женщины ст. значение >20мм 0,765+0,05 0,002 0,653-0,877 0,776+0,107 0,059 0,565-0,986
мужчины ст, значение >28мм 0,744+0,07 0,012 0,591-0,898 0,844+0,10 0,066 0,839-1,050
Корнельское произведение женщины 0,765+0,05 0,002 0,653-0,877 0,776+0,10 0,059 0,565-0,986
ст, значение >244mkv*sec мужчины 0,794+0,06 0,001 0,665-0,923 0,867+0,09 0,051 0,686-1,047
R I+S III ст, значение > 25мм 0,768+0,05 0,000 0,657-0,879 0,725+0,08 0,026 0,567-0,882
Romhilt-Estes ст, значение >4балла 0,670+0,05 0,008 0,562-0,778 0,750+0,07 0,013 0,601-0,899
Амплитудная сумма QRS-комплексов 12 отведений ст. значение >175мм 0,661+0,05 0,013 0,551-0,771 0,758+0,08 0,016 0,591-0,925
Произведение амплитудной суммы QRS-комплексов 12 отв. 0,688+0,05 0,004 0,584-0,792 0,741+0,07 0,017 0,589-0,894
Сравнительные данные информативности критериев ГЛЖ ЭКГ 12 отведений
Критерии ГЛЖ ЭКГ 12 отведений I группа Мягкая и умеренная АГ II группа Гипертоническое сердце Данные литера (международн исследования) туры ые
Чувствительность, % Специфичность, % Оптимальное значение, мм Чувствитель- ность,0/) Специфичность, % Оптимальное значение мм Чувствитель- ность,% Специфич- ность,/
Соколова-Лайона (стандартное значение >35мм), р>0,05 45 57 25,5мм 64 78 24 22-73 91-100
Ravi (стандартное значение > 11мм) 47 93 7,5мм 68 83 6.1 18 92-97
Корнельский показатель женщины ст значение >20мм мужчины ст. значение>28мм 59 93 15,5мм 70 р>0.05 100 15-55 91-96
38 92 19,5 мм 67 р>0,05 100
Женщины Корнельское произведение ст. значение >244mkv*sec мужчины 63 93 127 mkv*sec 77 100 123 15-55 91-96
53 93 166 mkv*sec 73 100 142
R I+S III ст. значение > 25мм 41 89 17,5мм 53 83 13,4
Romhilt-Estes ст. значение >4балла 26 97 2 балла 43 100 2 6-64 84-96
Амплитудная сумма QRS-комплексов 12 отведений ст. значение >175мм 42 85 165мм 65 92 170 4-74 27-42
Произведение амплитудной суммы QRS-комплексов 12 отв. 47 83 136 mkv*sec 63 93 149 45-76 95
Корнельского произведения y мужчин (при мягкой и умеренной АГ площадь под ROC-кривой равна 0,794, при гипертоническом сердце— 0,867). Затем, в порядке убывания по сравнению с ним, следуют показатель RAVL (при мягкой и умеренной АГ — S= 0,783 , при гипертоническом сердце — 0,775); показатель R1+S3 (при мягкой и умеренной АГ — 0,768, при гипертоническом сердце— 0,725 ); Корнельский показатель и Корнельское произведение у женщин 1 группы (соответственно — 0,765; 0,746).
При гипертоническом сердце значения результатов последних показателей недостаточно достоверны, по-видимому, из-за небольшого числа исследований.
Показатель амплитудной суммы QRS— комплексов 12 отведений (SA) и его произведение (ПА) также представляет определенный интерес, но уступает по степени информативности предыдущим (SA= 0,661 при мягкой и умеренной АГ и 0.758 при гипертоническом сердце; ПА = 0,688 при мягкой и умеренной АГ и 0,741 при гипертоническом сердце). Критерии Ромхильт-Эстеса достаточно информативны при гипертоническом сердце (S= 0,750), но малоценны при мягкой и умеренной АГ— 0,670), по-видимому из-за невысокой чувствительности — 26% .
Определить диагностическую ценность индекса Соколова-Лайона в исследуемой выборке не представляется возможным, так как в обеих группах полученные результаты недостоверны .
Разница в величинах средних значений ИММЛЖ между исследуемыми группами недостоверна , одна-
1. Esper R.J. Необходимы ли регулярные обследования больных для выявления гипертрофии левого желудочка?// Медикогра-фия 2000; №4,т-22; 50-52.
2. Okin P.M., Roman M.J., Devereux R.B. et al. Electrocardiographic identification of increased left ventricular mass by simple voltage-duration products// J. Am. Coll. Cardiol. 1995, Feb;25(2):417-23.
3. Sundstrom J., Lind L., Arnlov J. et al. Echocardiographic and electrocardiographic diagnoses of left ventricular hypertrophy predict mortality independently of each other in a population of elderly men// Circulation. 2001 May 15;103(19):2346-51. .
4. Robert J., Siegel M.D., and Wiliam C. Roberts et. al. Electrocardiographic obseryation in severe aortic valve stenosis: Correlative necropsy study to clinical, hemodynamic, and ECG variables demonstrating relation of 12- lead QRS amplitude to peak systolic transaortic pressure gradient// Am. Heart. J. 1982, 2, 210221.
5. Fragola P.V., De Nardo D., Calo L. et al. Use of the signal-averaged QRS duration for diagnosing left ventricular hypertrophy in hypertensive patients // Int. J. Cardiol. 1994 May; 44(3):261-70.
6. Okin P.M., Roman M.J., Devereux R.B. et al. Time-voltage QRS
ко во 2 группе этот показатель оказался несколько большим (ц ± 0=171,62 ±32,69г/м2 по сравнению с 155,49 ± 38,08 г/м2). Диагностическая эффективность большинства изучаемых критериев по оценке площади тоже оказалась недостоверно выше при гипертоническом сердце, чем при мягкой и умеренной гипертонии.
Следует отметить, что произведение Корнельского вольтажного показателя (SK) на продолжительность QRS-комплекса — Корнельское произведение (ПК) улучшает выявляемость ГЛЖ у мужчин (SK=0,744, ПК=0,794), но у женщин прослеживается противоположная тенденция.
В группе с гипертоническим сердцем достаточно информативным оказался показатель амплитудной суммы QRS — комплексов 12 отведений, но его произведение не повышает диагностической эффективности (SA=0,758, ПА=0,741).
1. Критерии Корнельского университета , а также отдельные показатели критериев Соколова-Лайона (RAVL и R1+S3), являются диагностически эффективными.
2. Данные критерии могут быть рекомендованы для использования в практической работе врача при диспансеризации населения.
3. Для повышения достоверности результатов и уточнения их значения в клинической практике необходима большая репрезентативность исследования.
area of the 12-lead electrocardiogram: detection of left ventricular hypertrophy // Hypertension. 1998 Apr;31(4):937-42
7. Koehler N.R., Velho FJ., Bodanese L.C. et al. Evaluation of QRS voltage in 12 derivations and Cornell criteria in the diagnosis of left ventricular hypertrophy // Arq. Bras. Cardiol. 1994 Sep;63(3):197-201.
8. Okin P.M., Devereux R.B., Jern S. et al. Baseline characteristics in relation to electrocardiographic left ventricular hypertrophy in hypertensive patients: the Losartan intervention for endpoint reduction (LIFE) in hypertension study. The Life Study Investigators// Hypertension. 2000 Nov; 36(5):766-73.
9. Дорофеева З.З. Регистрация и оценка электрических свойств сердца. Руководство по кардиологии/Под ред.Е.И.Чазова. 1982, том 2, стр 250.
10. Giovanni de Simone et al. Left Ventricular Mass and Body Size in Normotensive Childern and Adults: Assessment of Allometric Relations and Impact of Overweiu//Am. J. Cardiol. 1992 , Numer 5 November 1, (1251- 1259).
11. Реброва О.Ю. Статистический анализ медицинских данных // Москва, Медиа Сфера 2002 г.
Источники:
http://meduniver.com/Medical/cardiologia/735.html
http://organserdce.com/diagnostika/ekg/ekg-po-nebu.html
http://lechiserdce.ru/diagnostika/4537-ekg-po-neba.html
http://studfile.net/preview/4106463/page:8/
http://apkhleb.ru/funkcionalnaya/chto-takoe-kardiogramma-serdca-ekg
http://cyberleninka.ru/article/n/sravnitelnaya-otsenka-informativnosti-kriteriev-vyyavleniya-gipertrofii-miokarda-levogo-zheludochka-metodom-klassicheskoy
http://studfile.net/preview/6372202/page:28/


