Как убрать пигментные пятна
Веснушки, лентиго, мелазма — все, кто знает эти слова, наверняка уже искали ответ на вопрос, как убрать пигментные пятна. Даем список полезных рекомендаций для тех, кто мечтает как можно быстрее избавиться от пигментации.


Анастасия Зарипова Автор

Александр Прокофьев Дерматолог

Марина Андреева Эксперт
Что такое пигментные пятна?
Пигментные пятна — это участки кожи, окрашенные в цвета от светло- до темно-коричневого. Косметологи утверждают, что пигментные пятна на лице (или других участках кожи) — это участки скопления меланина. Научно доказано, что они могут располагаться в эпидермисе, дерме и на их границе, а также бывают врожденными или приобретенными.

«Все, что нарушает целостность эпидермального барьера: раны, ожоги, ссадины — нередко становится причиной пигментных пятен, ведь в ответ на повреждение усиливается синтез меланина».
Обычно к врачам обращаются со следующими видами гиперпигментации.
Веснушки
Их научное название — эфелиды. Обычно они округлой формы, однотонного рыжего или коричневого цвета. Величина таких пятен незначительная — всего 1-2 мм в диаметре. Веснушки чаще всего появляются у блондинов, шатенов и рыжеволосых людей на открытых участках кожи под активным воздействием солнечного излучения. Чем интенсивнее ультрафиолет, тем темнее веснушки. Без солнца они бледнеют, а в зимнее время могут вообще пропасть.

Лентиго
Представляет собой пигментированное плоское или слегка приподнятое пятно с четким краем. Есть несколько видов лентиго, в том числе — солнечное, вызываемое ультрафиолетовым излучением. Цвет пятен в основном однородный, пигментация стойкая, самостоятельно не исчезает.
Мелазма
Мелазма — это нарушение пигментации кожи, обычно развивается в области лица и шеи. Проявляется оно неравномерно в виде светлых и темных пятен на кожных покровах. Пятнышки достаточно четкие и расположены, как правило, на открытых участках кожи. Что важно? Пигментные пятна при мелазме не шелушатся. Осенью и зимой они обычно светлеют, а летом становятся ярче.
Фотостарение
Печально, но факт: пигментные пятна чаще всего появляются от нашей любви к солнцу и злоупотребления солнечными ваннами. К сожалению, многие женщины и мужчины до сих пор пренебрегают рекомендациями дерматологов защищаться от коварных солнечных лучей. Если обгореть на солнце хоть однажды, повышается риск появления пигментных пятен, в том числе через несколько лет.
Причины пигментных пятен на лице
Причин появления пигментных пятен несколько. Расскажем об основных.
Ультрафиолет
Солнце — один из главных (если не главный) провокаторов образования пигментных пятен. Ультрафиолет повреждает клетки, вызывая защитную реакцию в коже. На этом фоне активизируется деятельность меланоцитов, а значит, и меланина, который неравномерно откладывается в коже, особенно в местах наиболее подверженных солнечному облучению. В результате на носу и щеках появляются пигментные пятна.
Гормональные колебания
Еще одна из причин появления нежелательной пигментации — гормональные колебания. Обычно такое происходит во время беременности, в период лактации или из-за приема контрацептивов. Чаще всего, когда организм начинает работать в обычном режиме, проблема исчезает. Но, увы, всегда бывают исключения.
Различные заболевания
Гиперпигментация может свидетельствовать о том или ином заболевании. Например, проблемах с печенью, почками. Как убрать пигментные пятна на лице в этом случае, должен решать только врач.
Последствие косметологических процедур
Очень часто в стремлении быстро удалить пигментные пятна на лице мы прибегаем к разнообразным косметологическим процедурам. И после курса пилингов (лазерных и химических) или дермабразии пигментация не просто не исчезает, а, наоборот, усиливается. Происходит это потому, что люди не выполняют рекомендаций косметологов по специальному уходу, а именно — использованию крема с самым высоким фактором защиты от солнца даже в хмурую и мрачную погоду. После подобных процедур рекомендуется в принципе избегать пребывания на солнце.
Наш тест поможет узнать, какая косметологическая процедура вам нужна.
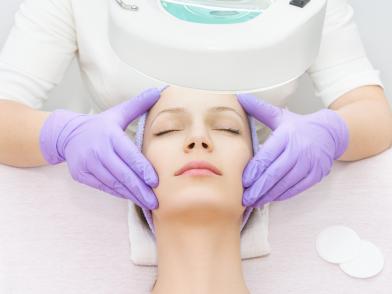
Как убрать пигментные пятна на лице у косметолога
Неважно, только что вы обнаружили пигментные пятна или давно с ними боретесь, первое и главное правило — использование крема с солнцезащитным фактором и умеренное пребывание на солнце.

«Ежегодно в мире проводится около 3,5 млн химических пилингов против пигментации и около 1,6 млн лазерных процедур».
Косметологи призывают беречься от солнца Ультрафиолетовые лучи снижают иммунитет кожи, сушат ее, провоцируют фотостарение и появление пигментных пятен.
Эффективное удаление гиперпигментации зависит от глубины ее залегания: чем глубже и больше скопление меланина, тем труднее от него избавиться. Расскажем об основных методах борьбы с пигментными пятнами.
Фототерапия
Советуем присмотреться к аппаратным методикам борьбы с пигментацией. Фототерапия — это лечение широкополосным импульсным светом. В отличие от лазера, он не «выжигает» верхний слой кожи, а нагревает его, активизируя процессы выработки нового коллагена и эластина.
Определенный температурный режим позволяет бороться и с пятнами — это не больно и не горячо. Чтобы получить видимый результат, достаточно 5–7 сеансов.
Лазерная шлифовка
Лазеры действительно помогают быстро вывести пигментные пятна на лице. Но не за одну процедуру. Лучи прогревают кожу достаточно глубоко и стимулируют активное обновление кожи. С отшелушенным поверхностным слоем нередко исчезает и пятно, при глубоком залегании оно становится значительно бледнее. После процедуры возможна стандартная реакция на аппаратные методики: покраснение и отек, которые исчезнут в течение пары дней при четком следовании рекомендациям косметолога.
Мезотерапия
Одним из самых щадящих методов, позволяющих убрать пигментацию на лице, является мезотерапия. Методика основана на введении специальных препаратов (мезококтейлей) в кожу, зачастую непосредственно в места скопления меланина. Все зависит от локализации пигментного пятна на лице и его глубины. Рецептура и курс подбираются индивидуально. Как правило, требуется 3-7 процедур.
Химический пилинг
Одна из самых популярных процедур по избавлению от пигментных пятен. Так же как при лазерной шлифовке, в ходе поверхностного пилинга (например, гликолевого или ретиноевого) происходит постепенное удаление верхнего слоя кожи, вместе с которым сходит и пигментное пятно (в идеале). Придется запастись терпением: чтобы «стереть» даже небольшое пигментное пятно, понадобится курс процедур.
При давней и глубокой пигментации могут быть рекомендованы срединные пилинги на основе трихлоруксусной кислоты. После них точно потребуется реабилитация в течение нескольких дней и особый уход за кожей.
Как вывести пигментацию на лице в домашних условиях с помощью косметики
Можно ли убрать пигментные пятна на лице с помощью косметических средств? Стереть их с лица словно ластиком не получится. Но сделать их менее заметными вполне под силу кремам и сывороткам, в состав которых входят ингредиенты, отшелушивающие кожу, а также блокирующие синтез меланина и воздействующие на фермент тирозиназу, участвующий в этом процессе.
Вот главные герои кремов от пигментации.
Койевая кислота — одна из АНА-кислот с отшелушивающим действием.
Арбутин — растительный компонент, который содержится в толокнянке и ежевике. В сочетании с койевой кислотой его действие усиливается.
Аскорбиновая кислота (витамин С) — антиоксидант, который также способен выравнивать тон кожи и стимулировать синтез коллагена.
Азелаиновая кислота также способна выравнивать тон кожи.
Гликолевая кислота обладает отшелушивающим действием.
Транексамовая кислота способствует уменьшению синтеза меланина.
Ниацинамид (витамин В3) не только успокаивает кожу, но и ограничивает распространение меланина.
Ночной микропилинг, ускоряющий обновление клеток Nightly Refining Micro-Peel Concentrate, Kiehl’s
В основе средства экстракт шелухи киноа, смесь фруктовых кислот, фитиновая кислота, экстракт кактуса. Ночной микропилинг помогает ускорению естественного процесса обновления клеток, а также смягчению и разглаживанию кожи. Хорошо выравнивает тон.
Ампулы Revitalift Лазер х3, L’Oréal Paris
Сыворотка в ампулах обладает пилинг-эффектом благодаря 10% гликолевой кислоты в составе. Кожа обновляется, пигментные пятна становятся менее выраженными.
Cыворотка-пилинг ночного действия LiftActiv Peptide-C, Vichy
Удаляет омертвевшие клетки кожи, стимулирует обновление кожи, улучшает цвет лица. Действие основано на отшелушивающем эффекте комплекса гликолевой и лимонной кислот. Среди других активных ингредиентов — выравнивающий тон витамин С и увлажняющая гиалуроновая кислота. Согласно исследованиям, через 7 дней ежевечернего применения ампул пигментные пятна становятся менее выраженными на 7%, через месяц — на 21%, через 2 месяца — на 38%.
Высокоэффективная сыворотка против пигментации и стойких пигментных пятен Discoloration Defense Serum, SkinCeuticals
Позволяет снизить выраженность пигментации, в том числе стойких пигментных пятен, благодаря активным ингредиентам с доказанной эффективностью:
транексамовая кислота (1,8%) делает пятна менее заметными;
ниацинамид (5%) также сокращает пигментацию;
HEPES (5%) способствует эксфолиации и обновлению кожи.
Антиоксидантная высокоэффективная сыворотка Phloretin CF, SkinCeuticals
Способствует заметному уменьшению пигментации, а также корректирует возрастные изменения и предупреждает преждевременное старение.
Сыворотка для ровного тона кожи Clearly Corrective Dark Spot Solution, Kiehl’s
В формуле сыворотки сконцентрированы витамин С, экстракт пиона и белой березы — мощные компоненты, способствующие уменьшению интенсивности пигментных пятен, появившихся вследствие возрастных изменений и воздействия УФ-лучей.
Можно ли убрать пигментные пятна на лице народными средствами

Домашние маски вряд ли избавят от пигментных пятен, но зато окажутся отличной расслабляющей процедурой. © Getty Images
Крем или сыворотку от пигментации действуют эффективнее. Но многие рассчитывают на народные методы и подручные средства, из которых можно приготовить маску, отвар или компресс. Считается, что осветляющим действием обладают:
Мы на Skin.ru уверены, что гораздо рациональнее использовать готовое средство со строго выверенной дозировкой тщательно подобранных и протестированных компонентов.
Совсем иначе обстоит дело с домашними масками, тониками, кремами, приготовленными собственными руками. Например, делая маску из лимона или киви, которые славятся в народе способностью убирать пигментные пятна, вы рискуете получить химический ожог кожи из-за концентрации кислот. Для любителей народного творчества мы дадим несколько безобидных рецептов, которые помогут бороться с пигментацией на лице, но все же призываем по возможности использовать готовые средства или обратиться к косметологу.
Маска из петрушки
Вам понадобится пучок зелени, который необходимо хорошо промыть. Мелко нарежьте петрушку и залейте стаканом кефира. Дайте настояться смеси около 4-х часов. Затем состав можно нанести на лицо в виде маски и оставить на 25-30 мин.
Дрожжевая маска с соком лимона
Смешайте в чашке около 20 г мягких дрожжей с 1 ст. л. сока лимона или грейпфрута. Все хорошенько смешайте и нанесите на очищенную кожу на 20-30 минут. Затем смойте теплой водой.
Маска с куркумой
Смешайте ч. л. куркумы и 2/3 ч. л. лимонного сока до консистенции жирной сметаны. Нанесите средство на очищенную кожу и оставьте на 15-20 минут. Смойте теплой водой.
Как предотвратить появление пигментных пятен
Едва ли не единственный способ профилактики — защита от солнца. Поэтому при склонности к образованию пигментных пятен крем с SPF должен стать рутинным средством.
Осенью и зимой необходим дневной или тональный крем с SPF 15-30. Для очень светлокожих должен быть еще выше.
Летом в средней полосе SPF-фактор может варьироваться от 30 до 50 единиц.
В тропическом климате не обойтись без SPF 50+.
Правило «пятидесятки» также распространяется на альпинистов и любителей кататься на горных лыжах и сноуборде. Солнце, отражающееся от снега, легко может спровоцировать ожог кожи и пигментные пятна.
Папилломы под мышками
Папилломы под мышками – неприятный недуг, который приносит человеку не только физический, но и моральный дискомфорт.
Все же подобные наросты негативно сказываются на эстетической привлекательности.
А также могут болеть, кровоточить и причинять другие неудобства.
Нет ничего удивительного в том, что пациенты хотят избавиться от неприятной патологии.
Как избавиться от папиллом под мышками, часто интересуются пациенты у врачей-дерматовенерологов, и в чем причина развития заболевания.
Каковы основные симптомы болезни, и факторы риска ее появления?

Причины появления папиллом под мышками
Многие пациенты интересуются вопросом о том, в чем причины появления заболевания.
Ведь не могут наросты на кожном покрове образовываться просто так, без каких-либо факторов воздействия.
В качестве основного виновника как врачи, так и ученые уже давно называют вирус папилломы человека или, сокращенно, ВПЧ.
Этот вирус способствует формированию новообразований на кожных покровах, которые и получили название папиллом.

Передается патоген в основном половым путем при незащищенном сексе.
Есть небольшая вероятность заразиться при защищенном сексе, но если пользоваться презервативами, он значительно ниже.
Также передаваться заболевание может контактно-бытовым путем при использовании общих средств гигиены.
Еще один распространенный вариант – вертикальная передача от матери к ребенку.
Как отмечают медики, вирусом заражено около 90% всего населения планеты.
Важно помнить, что инфицирование происходит легко, а вот симптомы могут появиться далеко не сразу.
Вирусным частицам необходимо будет сначала размножиться в организме (период инкубации), а потом заразить другие клетки и запустить патологические процессы.
Все это требует времени и снижения иммунитета.
Именно поэтому папилломы под мышками у женщин и мужчин могут располагаться как в изобилии, так и отсутствовать вовсе.
Папилломы под мышками: факторы риска
Папилломы на шее и под мышками можно встретить далеко не у всех людей, несмотря на повсеместную распространенность вируса.
Объясняется это индивидуальными особенностями каждого организма в отдельности и его способностью защищаться от инфекций различного происхождения.
Сегодня медицинские работники выделяют среди людей группы риска.
Среди которых риск не только заразиться болезнью, но и столкнуться с ее симптомами, гораздо выше, чем у обычных людей.
Среди факторов риска называют:
- склонность к ведению беспорядочной половой жизни;

- большое количество вредных привычек, объем которых никак не контролируется пациентом;
- наличие частых стрессовых воздействий, физического или умственного переутомления, что снижает защитные силы организма;
- наличие в анамнезе заболеваний хронического воспалительного типа (например, поражение ЖКТ гастритом, колитом, воспалительные процессы в малом тазу);
- использование в течение длительного времени препаратов на гормональной основе или наличие каких-либо эндокринных патологий;
- игнорирование правил личной гигиены или соблюдение их не в полном объеме.
Естественно наличие одного фактора риска повышает вероятность заражения с появлением симптомов гораздо меньше, чем наличие нескольких факторов.
Однако, чтобы защитить себя от появления папиллом под мышками, рекомендуется по возможности устранить все факторы риска.
Почему страдает область под мышкой
Многие пациенты задаются вопросом о том, почему именно под мышками много папиллом.
Есть же большое количество других участков тела, где наросты могли бы беспрепятственно распространяться.
Врачи называют три основных причины, по которым подмышечные впадины поражаются очень часто.
Подмышечная зона – зона, которая практически постоянно находится в тепле.
Температура во впадинах несколько выше, чем на других участках тела.
Это воспринимается вирусом, как благоприятные условия для размножения.
В подобных условиях вирусным частицам проще размножаться и мутировать.
Подмышечная зона – одна из зон человеческого тела, которые щедро снабжены потовыми железами.

Нет ничего удивительного в том, что там влажность часто несколько выше, нежели на иных участках тела.
А высокая влажность – одно из условий, которые так любят многие вирусы.
Более того, высокая влажность способствует не только размножению ВПЧ, но и размножению патогенных микробов.
Которые способны вызвать нагноение папилломы при ее повреждении.
Подмышечные впадины – довольно нежная зона человеческого тела.
Однако она часто подвергается различным травматическим воздействиям.
Кожа может страдать от бритья, трения об одежду, использования освежающих средств и др.
Наличие на коже раздражения способствует не только оседанию вируса, но и его проникновению в клетки.
Где он уже может свободно размножаться.
Папилломы под мышками: симптомы
Симптомы папилломы под мышкой должны быть известны любому человеку.
Ведь эта патология встречается довольно часто.
При ней рекомендуется обращаться к врачу, не теряя времени, чтобы избавиться от физического и эстетического дискомфорта.
В первую очередь человек обращает внимание на то, что на кожных покровах появилось новообразование.
Чаще всего иные жалобы отсутствуют.
Если папиллома не травмирована, не будет жалоб на боли, зуд и другой дискомфорт.
Однако как только на нарост будет произведено неблагоприятное воздействие, появятся дополнительные симптомы.
Размеры наростов варьируются, как и их количество.
Чаще всего определяются образования размером от 1 мм до 1 см.
Как количество папиллом, так и их размер полностью зависят от того, насколько силен иммунитет пациента, и насколько активен сам вирус.
Висячие папилломы под мышками, напоминающие грозди, могут говорить о том, что вирус чрезвычайно активен.

Что означают папилломы под мышками, интересуются нередко пациенты.
Откуда-то взялось мнение, что наросты связаны с таким заболеванием, как полипоз кишечника.
Подобный взгляд на вещи в корне ошибочен.
Причины болезней разные, и связи между ними нет.
Способы диагностики папиллом под мышками
Что делать, спрашивают пациенты.
В первую очередь рекомендуется обратиться к врачу.
Конечно, постановка диагноза даже по фото в этом случае возможна, но сдать ряд анализов все равно придется.
Главная задача врача – понять, насколько доброкачественен процесс в организме пациента.
И как лучше всего решить появившуюся эстетическую и физическую проблему.
После классического осмотра пораженной зоны врач направит пациента на ряд анализов.
Какие анализы сдать, чтобы убедиться в правильности диагноза, интересуются люди.
Это могут быть:
-
или полимеразная цепная реакция – подтверждающая первоначальный диагноз методика, с помощью которой точно определяют наличие вирусных частиц в организме;
- биопсия – методика, с помощью которой делают выводы о том, насколько процесс злокачественный;
- цитология – еще один анализ, помогающий установить степень злокачественности, с его помощью можно понять, насколько изменены эпителиальные клетки, и могут ли они полноценно выполнять свои функции;
- гистология – дополнительный способ определения злокачественности, который обычно сочетают с цитологией;
- digene-тест – специальное исследование, с помощью которого оценивают вирус папилломы человека, определяют его штамм, онкогенность и другие особенности.
Все исследования помогают врачу не только поставить диагноз, но и спланировать тактику лечения.
Пренебрегать рекомендациями относительно того или иного анализа ни в коем случае нельзя.
Гидраденит

Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:

- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно сахарный диабет;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Как проявляется гидраденит?

Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита

У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
- Первичная консультация – 3 500
- Повторная консультация – 2 300
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
- Первичная консультация – 3 000
- Повторная консультация – 2 000
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
Почему появились пятна под мышками и как их убрать? Народные, аптечные средства и салонные процедуры
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! Скорее всего раздражение после бритья, используйте крем бепантен 2-3раза в день в течении 7-10 дней.
Галина, спасибо
А декспантенол это не аналог бепантена? Вроде тоже смягчает кожу. Заживляет. И как снимать зуд? Иногда не выдерживаю и чешу сильно.

Нет, не аналог. Сменить бритвенный станок. Использовать детское гипоаллергенное мыло. Также носите свободную х/б одежду.




Акридерм ГК 3 компонента (гентамицин, бетаметазон, клотримазол) 2 раза в день тонким слоем 10 дней. Гигиена , исключение дезодорантов, гели, бритье, мыло детское или хозяйственное, исключите ношение бюстгальтера. Заменить бритву на новую.

Добрый день ! Это аллергический контактный дерматит, принимайте никсар по 1 таблетке в сутки, крем элаком или акридерм , 2 раза в день, 7-10 дней , исключить гель для душа , антиперспирант, использовать детское гипоаллергенное мыло, носите х/б белье,

Здравствуйте!
По фото аллергический контактный дерматит. Рекомендую Наружно крем Акридерм 2 р в день 10 дней. Одежда только хб. Своевременно меняйте станочки для бритья

Здравствуйте Марина.
Это Аллергический контактный дерматит.
Смените дезодорант.
Для лечения наружно крем Акридерм ГК или Тетрадерм 2 раза в день на 7-10 дней.
Михаил, здравствуйте
В том то и дело , что я вообще не пользуюсь дезодорантами. Только маслом чайного дерева. Но вроде оно не долго вызвать такой реакции. Спасибо

Ну почему же? Масло чайного дерева тоже способно давать аллергическую реакцию. Не пользуйтесь больше им.

Здравствуйте! У вас контактный дерматит. Причиной мог стать дезодорант, мыло, неаыстиранный стиральный порошок из одежды, который вместе с потом дал такую реакцию. Учитывая флору в этом месте, я бы рекомендовала пимафукорт 2 раза в день 5-7 дней, пока не пройдет краснота и зуд.

Здравствуйте, аллергический контактный дерматит.
Исключить гель для душа, уменьшить контакт с водой.
Ксизал по 1 табл 7 дней.
Наружно акридерм ГК или тридерм 2 раза в день 7 дней.

Здравствуйте, это дерматит складок. Используйте пожалуйста роме зодака крем акридерм ГК 2 раза в день до полного исчезновения.

Здравствуйте! Это раздражение после бритья. Применяйте Акридерм 2 раза в день. Наносить после промывания отваром ромашки.

Здравствуйте контактая реакция у вас, крем акридерм 2 раза в день 10 дней. исключить использование дезодорантов
Покраснение под мышками — причины и способы лечения

Покраснение под мышками чаще всего вызывается раздражением кожи химическими веществами и бритьем, но иногда это может быть и грибковая инфекция.
Подмышки часто бывают влажными. А поскольку это плотная складка кожи, нетрудно вызвать раздражение и скопление бактерий в этой области.
Помимо эстетической проблемы, покраснение часто сочетается со жжением и шелушением кожи, что неудобно и трудно устранить, как и все кожные проблемы в складках.
Покраснение подмышек после бритья
Покраснение подмышек чаще всего вызывается бритьем, особенно у людей с чувствительной кожей или некоторыми формами дерматита.
Удаление волос подмышками бритвой — это быстро и дешево. Лезвие бритвы может повредить кожу и облегчить проникновение бактерий, что может вызвать воспалительную реакцию. После бритья на кожу нужно нанести успокаивающий крем или гель, который снимает воспаление, смягчает кожу и оказывает противовоспалительное действие.
Если нет крема, то можно уменьшить покраснение, вызванное бритьем, с помощью таблетки аспирина. Необходимо растворить две таблетки в небольшом количестве воды, чтобы получить консистенцию пасты. Затем нужно аккуратно нанести ее на раздраженные участки подмышек, дать высохнуть, а потом смыть небольшим количеством воды.
Будьте предельно осторожны с этим и другими домашними средствами. Активным веществом в домашних препаратах часто является лекарство, точная концентрация которого неизвестна. В результате могут возникнуть многочисленные повреждения и раздражения кожи.
Раздражение после бритья можно уменьшить, охладив пораженную область прохладной водой или кубиком льда. Также есть специальные спреи с термальной водой, которые обладают противовоспалительным действием и помогают регенерировать кожу.
Если часто возникают проблемы с покраснением подмышек после бритья, необходимо рассмотреть другие методы удаления волос, такие как восковая эпиляция сахарной пастой или лазерная эпиляция.
В том случае, если покраснение на коже подмышечной впадины сопровождается болью, пальпируемыми шишками с гнойным кончиком или без него, необходимо обратиться к врачу. Чаще всего это воспаление корней волос, но также возможно, что воспаление железистых протоков кожи. Эти состояния обычно приводят к местной или системной антибактериальной терапии.
Чувствительность к дезодорантам и кремам для депиляции
Чувствительность к дезодорантам, цветной одежде, моющим средствам или кремам для депиляции из-за ряда содержащихся в них химических веществ может вызвать покраснение под мышками, чешуйчатую сыпь и перхоть, жжение и зуд. В худшем случае могут появиться красные выступы и волдыри, выделяющие секрет. Тогда необходимо как можно скорее обратиться к врачу.
Кожная реакция на дезодорант может возникнуть после первого применения, а также после нескольких месяцев воздействия. В случае кожной реакции врач может назначить антигистаминные препараты или кремы с кортикостероидами и направить сделать тест на аллергию.
Люди с атопическим дерматитом более склонны к реакциям на дезодоранты, кремы для депиляции и другие раздражители. Чтобы избежать воспалительных состояний, рекомендуется использовать дезодоранты без запаха и без спирта, а также дезодоранты на натуральной основе без химических соединений, вызывающих раздражение.
Избегайте использование кремов для депиляции, если чувствуете жжение после нанесения и замечаете покраснение после удаления крема.
Покраснение, вызванное грибками
Покраснение под мышками может быть результатом грибковой инфекции кожи — дерматомикоза. Чаще всего это кандидоз-дерматомикоз, вызываемый дрожжами рода Candida (чаще всего Candida albicans). Они неотъемлемая часть здорового организма, но могут вызывать проблемы при чрезмерном размножении. Это происходит при ослаблении иммунной защиты организма (стресс, истощение, антибиотики).
Важную роль в развитии этих кожных изменений играет ее локальное повреждение, к которому кандида легко «прикрепляется». Затем грибок проявляется как инфекция, которая поражает весь организм (системная инфекция) или его отдельные части, такие как ногти, кожа, кожа головы или слизистые оболочки (вагинальный кандидоз, кандидоз пищеварительной системы, кожная инфекция — дерматомикоз).
Чаще всего дерматомикоз возникает на складках кожи, под мышками, на груди и в паху. Он начинается с легкого зуда, затем можно появляется покраснение, растрескивание и краевое шелушение кожи. Лечится противогрибковыми кремами под наблюдением дерматолога.
Чтобы предотвратить развитие дерматомикоза, необходимо, чтобы участки кожных складок были чистыми и сухими, поскольку влага способствует размножению грибков. Грибковые инфекции также чаще встречаются в местах нахождения большого количества людей, таких как школы, детские сады и бассейны. Поэтому после посещения мест общего пользования рекомендуется принять душ и тщательно вытереться полотенцем, чтобы влага не попала в подмышки и другие складки кожи.
Как избавится от гипергидроза

О том, как вредно длительное время находиться под открытыми лучами солнца, было сказано уже очень.
Процесс старения рано или поздно затрагивает все живые организмы в мире и человек не исключение.
НЕОБХОДИМА КОНСУЛЬТАЦИЯ

Неприятный запах пота, мокрые подмышки и пятна на одежде — постоянный характер этих проблем имеет своё медицинское определение. «Локальный гипергидроз» и «бромгидроз» —эти заболевания усложняют жизнь примерно 70 миллионам людей в мире.
Занятия спортом, жара и стресс — обычно именно в этих условиях происходит нормальное потоотделение. Таким образом организм охлаждается и регулирует температуру тела. Однако если пот вырабатывается постоянно, даже в состоянии покоя и нормальной температуре воздуха, то здесь речь идёт об отклонении от нормы.
Как справиться с повышенной потливостью подмышек, ладоней и стоп? Какие методы гарантированно помогут в борьбе с заболеванием, а какие — нет?
Основные причины и симптомы гипергидроза
Первые симптомы повышенной потливости в подмышках проявляются в возрасте 5-8 лет
Среди провоцирующих факторов — эндокринные, нервные и сосудистые нарушения, будь они врождёнными или приобретёнными. По мнению специалистов, наибольшую роль в появлении гитпергидроза играет наследственность и вегетососудистая дистония(ВСД). Последняя — это сложное и ещё не до конца изученное состояние, характеризующееся нарушением регуляции активности нервных центров. В пользу ВСД говорит и тот факт, что любое нервное напряжение усиливает и без того повышенную потливость. А аутогенная тренировка, транквилизаторы и успокаивающие средства её заметно снижают.
В официальной науке не существует строгих критериев, по которым можно было отличить повышенную активность потовых желез от нормальной. Тем более, такое состояние не является угрозой здоровью. Необходимость лечения вызвана сложностями психологического плана, которые испытывают пациенты в социуме:
- первые симптомы гипергидроза в подмышках, как правило, проявляются в возрасте 5-8 лет. Ситуация усложняется во время пубертатного периода, когда у подростков меняется гормональный фон. Кроме того, неприятный запах пота усложняет общение со сверстниками.
- постоянно влажные ладони не дают своим обладателям возможности пожать кому-то руку или написать на бумаге ручкой. Прятать руки в карманы и носить огромное количество платков и салфеток — такова участь этих пациентов.
- в тяжёлых случаях, когда потеют стопы, людям приходится менять по несколько носков в день. К потливости добавляется неприятный запах, и визиты к друзьям или посещения общественных мест, где необходимо разуваться, становится очень затруднительно.
Но даже если подобных выраженных симптомов не наблюдается, не стоит забывать о риске возникновения инфекции. При повышенной потливости верхний роговой слой кожи становится более мягким, разрыхляется и удерживает в себе больше влаги, чем необходимо. Впоследствии возможно появление грибка и колоний бактерий. По той причине в кожных складках и местах постоянного трения могут появиться раздражение, покраснение, пятна, а иногда и гнойничковая сыпь.
Способы лечения гипергидроза
Как правило, люди, страдающие гипергидрозом, борются лишь с симптомами болезни. Они минимизируют физические нагрузки, пытаются устранить запах с помощью дезодорантов и парфюма или вовсе ограничивают общение с окружающими, чтобы снизить психологическое напряжение.
Но борьба с внешними симптомами не избавит от болезни. Медицинское лечение гипергидроза включает в себя следующие методики:
- с помощью средств наружного применения . Сюда входят мази и дезодоранты с лечебными компонентами, как салициловая кислота, хлористый алюминий и т.д.
- косметологические процедуры. Это инъекции ботулотоксина типа А в проблемную область и ионофорез.
- хирургическое вмешательство. Удаление потовых желез, липосакция подмышек или пресечение нервного ствола для блокировки импульсов от ЦНС к потовым железам.
Рассмотрим эти варианты более подробно.
Наружные средства от повышенной потливости
Следует подчеркнуть, что абсолютно все обычные дезодоранты предназначены для людей с нормальным потоотделением. Проанализируем препараты, разработанные специально для борьбы с гипергидрозом.
Паста Лассара (салицилово-цинковая)
В её составе — салициловая кислота, окись цинка, крахмал и вазелин. Первые два элемента активно сокращают количество микроорганизмов, присутствующих на сильно потеющих участках и вызывающих неприятный запах. Крахмал поглощает лишнюю влагу, нормализуя состояние кожи. Курс салицилово-цинковой мази даёт выраженный противовоспалительный эффект, уменьшает раздражение тканей и создаёт защитный барьер, предотвращающий появление грибка и инфекции.
Используют DryDry для устранения гипргидроза подмышек, больших кожных складок, ладоней и стоп
Наносить пасту следует на сухую чистую кожу равномерным тонким слоем. В зависимости от сложности проблемы, кратность применения варьируется с 2 до 4 раз в день. Длительность курса — до 1 месяца. Перед применением необходима консультация с лечащим врачом, поскольку паста Лассара имеет противопоказания и довольно серьезные побочные эффекты, вплоть до нарушений функций печени и почек.
Паста Теймурова (солидоловая мазь)
Основные составляющие компоненты: борная и салициловая кислоты, окись цинка, альдегид, ацетат свинца и тальк. Пасты действует как антимикробное, дезодорирующее и подсушивающее средство. Улучшает состояние кожи и снижает потливость, причем этот эффект длится и после окончания курса.
Пасту Теймурова наносят на чистую сухую кожу 1 или 2 раза в день. Необходимо помнить о побочных эффектах (почти одинаковых с пастой Лассара), поэтому следует обрабатывать только небольшие, наиболее проблемные участки кожи. Полный курс лечения не превышает 1 недели.
DryDry и другие препараты с гидратом хлористого алюминия
Хлористый алюминий взаимодействует с белками и образует нерастворимые комплексы, которые закрывают устья потовых желез, тем самым предотвращая выделение пота на поверхность кожи. Наиболее известное средство — дезодорант DryDry шведского концерна Эксельсиор. Кроме соединений алюминия, в его состав входит этиловый спирт. Он даёт подсушивающий и антисептический эффект.
Используют DryDry для устранения повышенной потливости подмышек, больших кожных складок, ладоней и стоп. Результат в подмышках рассчитан примерно на неделю, на остальных участках — поменьше, поскольку в таких местах кожа отшелушивается намного быстрее и заменяется новой. Средство наносится тонким слоем, как обычный дезодорант. Наиболее подходящее время — вечер, так как после применения необходимо на несколько часов обеспечить обработанной области полный покой. С утра уже можно наносить любой другой антиперспирант или духи. DryDry не вызывает проблем при постоянном использовании. Этот факт подтверждён клиническими исследованиями и отзывами покупателей (продаётся препарат больше 25 лет).
Косметологические процедуры в борьбе с гипегидрозом
Инъекции ботокса в подмышки
Ботулинический токсин типа А блокирует передачу нервных импульсов в обработанной области. Именно на этом принципе основано его действие против морщин: кожа становится гладкой из-за прекращения активности прилегающих к ней мышечных волокон. Таким же способом нейтрализуют активность клеток потовых желез: сеанс инъекций полностью подавляет потоотделение на 4-6 месяцев, а потом на протяжении ещё нескольких месяцев оно будет намного снижено. Благодаря этому, на процедуру можно приходить 1 раз в год. Предпочтительнее весной, чтобы пиковый эффект пришёлся на самый «проблемный» летний период.
Для инъекции подойдёт практически любой из препаратов на основе ботулотоксина: Ботокс, Диспорт, Лантокс, Релатокс. Исключение — Ксеомин, для лечения гипергидроза он не подходит из-за плохого распределения в тканях. Во время процедуры делают примерно 30-40 уколов, чтобы избежать болевых ощущений предварительно наносят крем-анестетик.
Чтобы обколоть всю проблемную зону, сначала проводят пробу Минора — на кожу наносят 1%-ный раствор йода, а потом крахмал. Участки кожи, где наблюдается гиперфункция потовых желез, приобретают коричневый цвет, помогая специалисту правильно нанести разметку. После процедуры вновь проводят пробу Минора, чтобы убедиться в качественной обработке железы и узнать, нужна ли дополнительная коррекция. Побочных реакций и осложнений почти не бывает. Единственный его минус — в дороговизне (так, на подмышки потребуется от 50 до 100 единиц Ботокса).
Кисти рук или стопы помещаются на 20-30 минут в воду, через которую пропускают электрический ток. Но он настолько слабый, что пациент не чувствует никаких болезненных ощущений. Ионофорез проводится как в косметологическом центре, так и дома (предварительно необходимо приобрести прибор-генератор тока). Обычно курс лечения состоит из 10 сеансов, проводимых с перерывом в 2-3 дня.
Как конкретно действует ионофорез на потовые железы, врачи не знают. Тем не менее, эффект от процедуры есть, и специалисты рекомендуют её в качестве первого этапа лечения. Единственный недостаток — почти нулевой результат при работе с подмышками.
Микроволновая терапия
В Америке и Японии лечат гипергидроз инновационной системой miraDry. Этот аппарат воздействует микроволновой энергией на потовые железы, что приводит к их уничтожению. Отзывы говорят о действенном результате, но в то же время немало сообщений о серьёзных побочных эффектах, в виде головных болей и частичного онемения конечностей.
Хирургическое вмешательство как способ избавиться от гипергидроза
Кюретаж (выскабливание) потовых желез
Эта операция проводится под местной анестезией. Сначала в целевую зону хирург вводит специальную жидкость, которая размягчает ткани и помогает отделить их отдельные фрагменты. Потом врач изолирует и удаляет потовые железы при помощи дренажных игл небольшого диаметра и компрессора.
Во время восстановительного периода пациент обрабатывает оставшиеся ранки антисептическими растворами для профилактики инфицирования. Заживление происходит очень быстро, без каких-либо рубцов.
Эффективность кюретажа очень высокая, так как во вреям операции удаляется до 90% потовых желез. Однако в некоторых случаях возможно проявление побочного эффекта в виде компенсаторной реакции, когда организм перенаправляет потоотделение на другие участки. Например, после операции подмышки не потеют, в то время как спина или ноги начинают становятся мокрыми, чего раньше не наблюдалось.
Эндоскопическая симпатэктомия
Это хирургическое вмешательство считается довольно сложным, выполняется под общим наркозом и длится примерно 1,5 — 2 часа. Хирург делает 3 прокола примерно по 0,5 см и вводит камеру с подсветкой и инструменты. Затем врач выделяет нужный участок симпатического ствола и пресекает его механически или пережимает специальной клипсой. После этого связь центральной нервной системы с потовыми железами нарушается, они не получают «команды к действию» и перестают функционировать уже на операционном столе.
Эффективность кюретажа очень высокая, так как во вреям операции удаляется до 90% потовых желез
Теоретически, полученный результат длится всю жизнь, но примерно в 5-10% случаев происходит компенсаторная реакция. Дополнительно, существует вероятность восстановления иннервации — человеческий организм имеет мощный регенеративный потенциал и может заново наладить передачу нервных импульсов.
Лечение гипергидроза лазером
Это менее травматичная разновидность кюретажа. Через небольшие проколы хирург под кожу вводит тонкую длинную трубку, на конце которой находится неодимовый лазерный излучатель, посредством которого доктор направленно воздействует на потовые железы. Они нагреваются и разрушаются. Дополнительно частично удаляются и волосяные фолликулы, поэтому как «побочный эффект» пациент получает еще и эпиляцию.
Основной недостаток этой операции — небольшая эффективность. Для окончательного результата потребуется не менее 3-4 сеансов, при условии, что реабилитационный период после каждого занимает примерно 1 неделю. Кроме того, в первые дни после процедуры надо носить специальную компрессионную повязку и ограничить физическую активность.
Липосакция подмышечных впадин
Некоторые специалисты предлагают эту операцию как один из методов справиться с локальным гипергидрозом в подмышках. Липосакция действительно может снизить потливость, так как в ходе удаления жировой ткани устраняются и расположенные в ней потовые железы, то есть происходит примерно то же, что и при кюретаже.
Проводя липосакцию, хирург в большей или меньшей мере повреждает нервные окончания. Как правило, это проявляется временным изменением чувствительности кожи и считается нормальным состоянием в постоперационном периоде. Если повреждены нервы, ответственные за активизацию потовых желез, то, соответственно, частично нарушается и потоотделение. Но на долговечность результата такой операции рассчитывать не приходится.
ВОЗМОЖНЫ ПРОТИВОПОКАЗАНИЯ НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА


