Электрокоагуляция: все о процедуре
Варикозная болезнь вен нижних конечностей сегодня лечится не только с помощью традиционной хирургической операции, но и менее травматичными методами.
Электрокоагуляция: все о процедуре
Варикозная болезнь вен нижних конечностей сегодня лечится не только с помощью традиционной хирургической операции, но и менее травматичными методами, которые эффективно останавливают кровоток в расширенном сосуде и при этом не требуют полного удаления вены. Самая известная среди подобных процедур — это, конечно, лазерная коагуляция, но помимо нее при варикозе также может назначаться электрокоагуляция сосудов, которая по эффективности ничуть не уступает лечению лазером.
Электрокоагуляция сосудов — что это?
Метод электрокоагуляции представляет собой процедуру, при которой на венозные сосуды воздействуют электрическим током, поступающим через специальный электрод [1]. В зависимости от диаметра вены электрокоагуляция может проводиться внутри сосуда или снаружи. В первом случае электрод диаметром 3–5 мм вводится внутрь сосуда с помощью специального проводника, во втором — электрод представляет собой тончайшую иглу, которая прижимается к коже над удаляемым сосудом.
Для проведения электрокоагуляции используют низкое напряжение и высокую силу тока, которые позволяют кратковременно нагреть стенки венозного сосуда до температуры выше 100 °С [1]. Проще говоря, при прямом контакте электрода с тканями сосуда возникает сильный ожог и внутренняя оболочка вены полностью разрушается, а кровь буквально испаряется без образования тромба. Сосуд в ходе такой процедуры сжимается, его диаметр уменьшается на 2/3, а внутренний просвет полностью исчезает [2]. Под действием ожоговой травмы внутренние стенки вены «склеиваются» между собой и она превращается в плотный болезненный тяж («тяж» — беспросветная трубка). Благодаря этому уже к концу операции кровоток в варикозно-расширенном сосуде полностью отсутствует, а со временем на месте бывшей вены постепенно развивается соединительная ткань [2].
Как проходит электрокоагуляция?
Техника проведения электрокоагуляции зависит от того, сосуд какого размера требуется удалить. Для прекращения кровотока по крупным варикозно-расширенным венам (с внутренним диаметром от 4 до 9 мм) используется коагуляция внутри сосуда [2]. Для устранения таких дефектов, как телеангиоэктазии (сосудистые звездочки) и венозные капилляры диаметром от 0,3 до 3 мм, может использоваться косметическая электрокоагуляция — с помощью игольчатого электрода [3].
- Электрокоагуляция крупных вен
Внутрисосудистая электрокоагуляция чаще всего используется при варикозном поражении большой подкожной вены. В этом случае процедура проводится под спинномозговой анестезией раствором лидокаина. В начале операции хирург делает небольшой (2–3 мм) разрез на поверхности бедра чуть ниже паховой складки, и через него перевязывает и рассекает большую подкожную вену у места ее впадения в глубокую бедренную вену [4]. Затем в просвет подкожной вены вводится гибкий проводник с электродом, который стараются провести до верхней или средней трети голени.
После включения электрода врач начинает плавно и равномерно вытягивать проводник, со скоростью 2–3 сантиметра в секунду [4]. При этом головка электрода прижигает сосуд изнутри, и как бы «заваривает» его за собой. Следующий этап операции — выполнение разреза в области внутренней поверхности лодыжки и введение проводника с электродом вверх по подкожной вене, расположенной на голени [4].
- Электрокоагуляция мелких вен и капилляров
Для удаления сосудистых звездочек и прекращения кровотока в расширенных подкожных венах небольшого диаметра, в узкий просвет которых невозможно ввести проводник, применяется электрокоагуляция, при которой электрод прижимается к сосуду снаружи. Проводится процедура под местной анестезией, кожа вокруг расширенных сосудов обрабатывается антисептиками, в некоторых случаях (при коагуляции относительно крупных сосудов) в подкожную клетчатку по ходу расширенной вены вводится охлажденный раствор новокаина [4].
Игольчатый электрод плотно прижимают к коже над сосудом, и под воздействием короткого электрического импульса этот участок вены «заваривается», после чего электрод точечно перемещают вдоль по сосуду, от самой узкой части к более широкой [5]. Как правило, за одну процедуру можно сделать около 25–30 точечных прижиганий, что позволяет полностью устранить даже большую по площади расширенную венозную сетку не более чем за 2–3 сеанса [5].
Электрокоагуляцию могут рекомендовать человеку с тяжелым течением варикозной болезни и высоким риском рецидивов.
Преимущества и недостатки электрокоагуляции
Электрокоагуляция относится к числу малотравматичных методов лечения варикозной болезни. По сравнению с обычным хирургическим удалением вен она требует минимального количества кожных разрезов и швов (в 2–3 раза меньше, чем при обычной операции) [2], [6]. Благодаря этому удается избежать кровотечений и более чем в 10 раз сократить площадь подкожных кровоизлияний; в 3–4 раза сократить применение антибиотиков после операции и на 40 % снизить риск возможных осложнений [2], [4].
Считается, что по сравнению с результатами лазерной терапии (эндовазальной лазерной коагуляции), после электрокоагуляции значительно реже остаются участки вены, в которых сохранился кровоток, и даже в отдаленном периоде (через 1–3 года) очень редко возникают рецидивы варикозной болезни [6]. Это связано с тем, что при электрокоагуляции не происходит образование тромба, который мог бы частично разрушиться в послеоперационном периоде. В отличие от лазера, который нагревает в основном жидкую часть крови и гемоглобин, электрическая энергия вызывает полное разрушение внутреннего слоя сосуда, в результате чего стенки вены «слипаются» и венозный просвет исчезает уже к концу процедуры [6].
Но у такого мощного разрушающего действия есть и недостатки, которые могут ограничить использование электрокоагуляции. Во-первых, это высокий риск ожогов (кожи, окружающих вену тканей), которые возникают, если были допущены ошибки в технике проведения процедуры [6]. Во-вторых, ожоговая травма нередко приводит к развитию воспаления в послеоперационном периоде, которое требует применения антибиотиков и замедляет восстановление [6]. К более редким осложнениям можно отнести ожоговое повреждение периферических нервов, которое сопровождается длительным (до нескольких месяцев) нарушением кожной чувствительности.
Противопоказания к электрокоагуляции вен [6]:
- расширение вены до 10 мм и более,
- наличие у пациента кардиостимулятора,
- тяжелая форма сахарного диабета,
- тяжелые формы аритмий,
- хроническая ишемия нижних конечностей,
- нарушение свертывания крови.
Электрокоагуляция или удаление лазером — что лучше?
Точно определить, какой из методов лучше — лазерная или электрокоагуляция, невозможно. У каждого из этих вариантов есть свои особенности и преимущества. И окончательный выбор в пользу какой-либо из процедур может сделать только квалифицированный врач-флеболог, который учитывает все индивидуальные особенности пациента, а также характер самого заболевания вен.
Так, например, электрокоагуляцию могут рекомендовать человеку с тяжелым течением варикозной болезни и высоким риском рецидивов — как альтернативу полному удалению большой и малой подкожной вены [6]. Очень часто электрокоагуляцию выбирают в тех случаях, когда пациенту требуется комбинированное лечение: хирургическое удаление основного ствола большой подкожной вены и коагуляция нескольких менее крупных вен. Также электрокоагуляция позволяет эффективно лечить различные формы геморроя.
Лазерная коагуляция будет наиболее предпочтительным выбором в тех случаях, когда нужен максимальный косметический эффект, например при удалении расширенных капилляров на лице или большой по площади венозной сетки на ногах [3], [5].
Лечение электрокоагуляцией
Методика проведения процедуры электрокоагуляции выбирается в зависимости от состояния пациента, характера и тяжести варикозного поражения вен.
- Электрокоагуляция сосудов на ногах
Для лечения варикозной болезни вен нижних конечностей электрокоагуляция используется на стадиях С2–С4 [6]. Если объем вмешательства, который требуется пациенту, относительно небольшой, например нужно удалить только основной ствол подкожной вены, процедуру электрокоагуляции можно за один сеанс провести на обеих ногах [6]. Если же планируется удалить большое количество варикозно-расширенных вен, электрокоагуляция проводится поэтапно — на левой и правой ноге, с промежутком от 3–4 месяцев до полугода. Швы с разрезов кожи снимают через 8–10 дней после вмешательства [7].
На 5-е сутки после процедуры проводится контрольное УЗИ сосудов — для подтверждения прекращения кровотока, которое в дальнейшем повторяется через 1 и через 12 месяцев [7].
- Электрокоагуляция при геморрое
Для лечения геморроя I-II стадии используется паравазальная электрокоагуляция, т. е. электрод размещается снаружи узла, у его основания, и подается электрический импульс [6]. На каждый узел требуется 2 точечных прижигания в течение 10–15 минут, всего за один сеанс рекомендуется удалять не более 1–2 узлов [6]. При большом количестве узлов процедуру повторяют после того, как исчезнут симптомы воспаления.
- Электрокоагуляция при беременности
При беременности проведение электрокоагуляции противопоказано, так же как использование любых других методов удаления варикозных вен (включая лазер, склеротерапию и т. д.). Если у женщины во время беременности выявлена варикозная болезнь, ей рекомендуется постоянное наблюдение у врача-флеболога, дозированная физическая активность и постоянное ношение (в дневное время) компрессионного трикотажа. Процедура электрокоагуляции по решению врача может быть назначена не позднее чем за 3–4 месяца до планируемой беременности, либо после завершения периода грудного вскармливания [6].
- Восстановление после электрокоагуляции
Так как электрокоагуляция является малотравматичным методом, длительного восстановительного периода после ее выполнения не требуется. Человек возвращается к привычному образу жизни уже через 8–10 дней после удаления швов и завершения приема антибиотиков. Есть всего несколько рекомендаций, которые необходимо выполнять, чтобы добиться максимального эффекта от проведенной процедуры [5], [7].
1. Непрерывное ношение компрессионного трикотажа в течение 10–14 дней после процедуры.
2. Использование компрессионного трикотажа в дневное время — от 2 месяцев до полугода после процедуры (по назначению врача).
3. Ежедневная физическая активность (ходьба, прогулки) 30–40 минут не менее 5 раз в неделю.
4. Отказ от посещения бани, сауны, пляжа в течение 2–3 месяцев после процедуры.
5. Ограничение на подъем тяжестей (не более 2 кг) и занятия силовыми видами спорта в первые 2–3 месяца после процедуры.
6. Во время работы в положении сидя и длительных поездок, каждые 1,5–2 часа следует вставать и несколько минут активно двигаться (ходить).
7. Регулярно принимать флеботонизирующие препараты, например Детралекс (повторными курсами, по назначению врача).
Как работают средства от синяков, на что обратить внимание при покупке — читайте в статье «Как вылечить синяки и гематомы».
1. Корчагина В. Ю., Седов Ю. И. Эндовазальная электрокоагуляция с подкожным пересечением варикозных и перфорантных вен. Материалы Международного хирургического конгресса «Новые технологии в хирургии». — Ростов-на-Дону, 2005. — С. 23–25.
2. Беляев А. Н., Махров В. И., Беляев С. А., Кузнецова О. А. Эндовазальная электрокоагуляция в лечении варикозной болезни: преимущества и недостатки. Материалы международного конгресса “Славянский венозный форум”. — Витебск, 2015. — С. 9–10.
3. Ахтямов С. Н. Электро- и радиохирургические методы в дерматологии и косметологии. — М. : ФГОБУ ВПО МТУСИ, 2014. — С. 16–25.
4. Беляев А. Н., Тазин В. Н. Обоснование использования эндовазальной электрокоагуляции в лечении варикозной болезни // Медицинский альманах. — 2008. — С. 154–156.
5. Российские клинические рекомендации по диагностике и лечению C1 клинического класса хронических заболеваний вен (ретикулярный варикоз и телеангиэктазии) // Амбулаторная хирургия. — 2020. — № 3-4. — С. 140–206.
6. Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен // Флебология. — 2018. — № 12 (3). — С. 191–194.
7. Беляев А. Н., Алагулов А. А. Применение электрокоагуляции у больных с варикозной болезнью // Медицинский альманах. — 2013. — № 5. — С. 148–150.
8. Инструкция по медицинскому применению лекарственного препарата Детралекс® ЛП-003635.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Электрокоагуляция

Электрокоагуляция — это удаление новообразований кожи путём термовоздействия на пораженные ткани.Процедура осуществляется с приминением электрического тока с высокой частотой. Вот так протекает электрокоагуляция. В результате воздействия происходит отмирание пораженных тканей.
Особенности электрокоагуляции
Мы рассмотрели суть такого метода, как электрокоагуляция. Что это такое, надеемся, вы разобрались. Осталось понять, как процедура проводится. Прежде всего, следует помнить, оказывают подобные услуги только специализированные клиники и салоны красоты. На дому подобные процедуры не проводятся. Для удаления новообразований подобным методом используют электроды.
Популярный сегодня метод электрокоагуляции проводится с применением неактивного электрода, изготовленного в виде свинцовой пластины. Также при такой процедуре может быть использована фольга. Подкладывается неактивный электрод под бедро, ягодицу и прочие участки тела, а активный используется для манипуляций. Последний может быть совершенно разной формы. Это бывает шарик, изогнутая или же прямая петля, игла, нож и так далее. Оба электрода соединены с прибором, который работает в нескольких режимах и в зависимости от генерируемых волн, а они бывают:
Длинные. Они оказывают, как правило, режущее действие. Чаще всего данный режим применяют для рассечения подкожных структур и кожных покровов. Помимо этого, врачебная косметология использует этот метод для отсечения и удаления новообразований, которые носят патологический характер. Чаще всего таки способом удаляются бородавки и родинки, которые выступают над поверхностью кожи и имеют ножку.
Короткие. Они оказывают прижигающее действие. Врачебная косметология использует такие волны для деструкции плоских родимых пятен, телеангиоэктазий, гемангиом, папиллом, татуировок и остроконечных кондилом.
Электрокоагуляция – это действенный метод воздействия на нежелательные тканевые образования, с целью из удаления. Метод пользуется предпочтениями у врачей и пациентов в связи с возможностью осуществлять воздействие на пораженную зону с контролируемой глубиной. Электрокоагуляция относится к оперативным методам лечения заболевания.
Методом электрокоагуляции производят лечение таких патологий и заболеваний как:
- телеангиоэктазия. расширение сети капилляров или «сосудистые звездочки»;
- расширение лицевых сосудов;
- кератомы и кератозы;
- киста сальной железы;
- тяжелые степени акне и угревой сыпи;
- вирусные папилломы, бородавки и кондиломы;

Принцип действия процедуры электрокоагуляция основан на термальном воздействии на определенные участки кожи. В процессе лечебной процедуры на пораженные участки оказывается воздействие переменного и постоянного тока. На обрабатываемом месте проявляется деструкция белка тканей, образуется корочка. Стойкость которой зависит от степени глубины прохождения тока. Влияние тока оказывает на организм следующие действие:
- термический ожог, в результате интенсивного нагрева;
- лимфа, кровь и межтканевая жидкость нагреваясь выделяют пар, который способствует шоковому разрыву клеток;
- под воздействием электрического тока разрушаются физико-химические связи;
- повреждение тканей провоцирует процессы регенерации тканей, что способствует лечению и пробуждению естественных защитных функций организма;
Плюсы и минусы электрокоагуляции.
В связи с тем, что данный процесс осуществляется при помощи чётко направленного тока имеется возможность максимального контролирования глубины вхождения оборудования и это означает, что последствия его проведения будет иметь минимальный шанс на наличие рубца или шрама.
Ещё одним преимуществом электрокоагуляции является то, что сам по себе способ достаточно прост и выполняется оперативно. При проведении одного сеанса возможно осуществить удаление около сотни новообразований.
Также существенным фактом электрокоагуляции является то, что ткани или частицы удалённые при помощи процедуры электрокоагуляции отправляются на гистологическое исследование. Что является важным с точки зрения онкологии: при получении результата с диагностики выявляется злокачественное образование. Если такое конечно же имеется. К тому же это значительно отличает данный способ от методики лазерной направленности.
Наибольшее преимущество электрокоагуляции в том, что данная процедура абсолютно безболезненна.
Показаниями к проведению электрокоагуляции являются:
- Доброкачественные образования на кожном эпителии.
- Келоидные, гипертрофические рубцы и татуировки.
- Сухие мозоли.
Условия проведение операции электрокоагуляции
Электрокоагуляция считается оперативным разрешением лечения, однако эта операция не требует предварительной и последующей госпитализации пациента в стационар. Операция может быть проведена в день обращения пациента и не требует особой подготовки организма.
После полного заживления крайне редко остаются шрамы, в зависимости от глубины кожного поражения.
Процедура проводится при помощи специального аппарата – электрокоагулятора, который передает длительные или короткие сигналы тока. При помощи электричества петля электрокоагулятора нагревается и производит прижигание. На месте поражения появляется корочка, которая проходит в течении 10 дней. Место проведения операции рекомендуется обрабатывать мазями на основе антибиотиков в домашних условиях.

Во время восстановления тканей после проведения операции необходимо избегать прямого солнечного света и не удалять механически образовавшуюся корочку. Некоторое время не следует пользоваться косметикой для тела в этом месте и использовать при принятии душа жесткие мочалки.
На месте заживленной раны может образоваться пигментное пятно, которое в скором времени пропадет.
Удаление родинок электрокоагуляцией
Люди разного возраста сталкиваются с проблемами, требующими вмешательства врача-специалиста по жизненным показаниям, либо, руководствуясь эстетическими соображениями. Один из поводов обращения в медицинскую клинику – это удаление родинок электрокоагуляцией. Данный метод используется в косметологии и медицине, так как имеет низкую травматичность и короткий реабилитационный период. Иначе его еще называют – удаление родинок электроножом. Процедура требует соблюдения стерильности, поэтому проводится только в медицинских учреждениях.
Суть удаления родинок коагулятором
Метод электрокоагуляции используется не только для выжигания невусов. Процедура удаления с использованием электрокоагуляции применяется при угревой сыпи, кератомах, для удаления бородавок, гемангиом, папиллом, сосудистых звездочек. Суть метода электрокоагуляции заключается в воздействии электрического тока на ткани новообразования. При этом происходит либо послойное воздействие электроножа на слои кожи, либо новообразование удаляется сразу целиком.
Удаление родинок электрокоагуляцией в нашей клинике
Наш медцентр наравне с другими применяет и данный способ лечения, поскольку прижигание родинок электроножом удобно и безболезненно для пациентов, а также имеет ряд других преимуществ:
- минимальный процент развития нежелательных последствий после удаления
- отсутствие потребности в стационарном режиме
- возможность провести гистологическое исследование новообразования
- короткий восстановительный период
- отсутствие необходимости использовать общую анестезию
- время выполнения процедуры не более 20 минут
- положительный эстетический результат
- доступная цена услуги
Удаление родинок методом электрокоагуляции показано большинству пациентов, обратившихся в нашу клинику для решения данной проблемы. Однако не всегда для таких целей возможно использование электроножа. С другими способами и показаниями к их применению вы можете ознакомиться здесь и здесь. Перед проведением электрокоагуляции необходимо выявить наличие противопоказаний.
Интересный факт! Родинки на протяжении всей жизни могут появляться и бесследно исчезать. В среднем на теле человека насчитывается от 25 до 100 невусов различной формы и размера.
Подготовка к удалению родинок электроножом
Правильная подготовка – залог успешного завершения каждой медицинской манипуляции. Прижигание невуса электроножом не исключение, но в большинстве случаев не требует специальной подготовки. Мы назначаем сдачу анализов перед процедурой удаления невуса электрокоагуляцией, если у вас в анамнезе обильные кровотечения или есть сомнения в доброкачественности родинки. В перечисленных ситуациях потребуется:
- Клинический анализ крови.
- Коагулограмма (определение показателей свертываемости крови).
- Исследование крови на онкомаркеры.
Поскольку удаление родинок электрокоагулятором не требует общей анестезии, отсутствует необходимость “голодного” режима накануне операции.
Как проходит выжигание родинки
Процедура удаления невуса электроножом включает в себя следующие этапы:
- Визуальный осмотр родимого пятна.
- Обработка операционного поля кожным антисептиком с целью предотвращения попадания инфекции в рану.
- Локальное нанесение местного обезболивающего средства.
- Процедура удаления невуса с помощью электроножа.
- Обработка послеоперационной раны.
Выжигание невуса электроножом проходит в одно движение, поэтому вы не почувствуете боли и жжения. Некоторые пациенты испытывают легкое покалывание в месте контакта прибора с кожей.
Важно! Самостоятельное удаление новообразования на коже категорически запрещено. Это может привести к развитию нежелательных последствий таких, как воспаление, сепсис (заражение крови), рак кожи. При необходимости следует обратиться к специалисту в медицинскую клинику.
Уход за ранкой после удаления родинки электрокоагуляцией
В первые 10 дней после удаления невуса электрокоагуляцией требуется уход за послеоперационной раной, который заключается в недопущении травматизации образовавшейся корочки. Также стоит защищать ранку от попадания влаги. В некоторых случаях специалист рекомендует обработку кожным антисептиком и антибактериальным средством. Если процедура проведена правильно, заживление ранки под корочкой проходит без образования рубца на коже.
Противопоказания к выжиганию родинок
Новообразования на коже могут носить доброкачественный или злокачественный характер. Удаление родинок коагулятором считается безопасным при условии, что невус не проявляет признаков развития раковой опухоли. Первичные признаки доктор определяет при визуальном осмотре. Нельзя удалять невус с использованием электроножа в случае подозрения на формирование злокачественного процесса. Также к противопоказаниям следует отнести:
- нарушения свертываемости крови
- непереносимость электропроцедур
- аллергические реакции на местные анестетики
- герпетическую инфекцию в фазе обострения
- кожное заболевание воспалительного характера в месте выжигания родинки электроножом
Любой подобный случай необходимо устранить перед проведением электрокоагуляции.
Когда надо обратиться к врачу
Показаниями к обращению за консультацией специалиста являются:
- изменение формы и размера родинки (особенно интенсивные)
- изменение цвета
- появление болезненности
- выпадение волос, растущих из невуса
Кроме вышеперечисленного, показанием является расположение новообразования в части тела с риском травматизации, а также на открытом и видимом участке тела, например лице. Узнать об удалении родинок на лице подробнее.
Анализ на гистологию
Исследование на гистологию проводят после проведения операции. Материалом для анализа выступают удаленные ткани. Гистологическому исследованию подлежат все новообразования, имеющие сомнительный статус. Если врач заподозрил развитие злокачественного процесса, материал отправляется в лабораторию. Согласие пациента на проведение анализа не требуется. Результат будет готов через несколько дней.
Отказ от прижигания родинки
Отказ от удаления новообразования в некоторых случаях приводит к нежелательным последствиям. Особенно это касается выступающих родимых пятен, расположенных в тех частях тела, которые можно легко травмировать. Это, в свою очередь, приводит к обильному кровотечению или перерождению невуса в раковую опухоль. Если родинка находиться на открытом участке тела, этому может также способствовать постоянное воздействие ультрафиолетовых лучей. Эти осложнения несут серьезную опасность для здоровья человека. Поэтому лучше вовремя обратиться за медицинской помощью к специалисту и пройти если не удаление, то хотя бы визуальный осмотр и получить заключение, что родинка не является злокачественным образованием. Но помните, что на 100% можно заявлять об этом только после гистологического анализа.
Интересный факт! Существует поверье, что родимое пятнышко располагается над больным органом и предупреждает человека о возможном заболевании. Официальная медицина не находит этому подтверждения. Скорее всего данное поверье пришло к нам из восточных практик.
Возможен ли рецидив после удаления родинки электроножом?
После проведения операции методом коагуляции в большинстве случаев не наблюдается развития рецидива. Возникновение осложнений возможно лишь при нарушении техники выполнения манипуляции. Такое случается, например, при недостаточном захвате тканей. В результате чего пигментированные клетки остаются в глубоких слоях кожи и на месте удаления появляется новая родинка. Этот момент зависит, как правило, от мастерства врача. У нас же работает сертифицированный доктор, с опытом работы которого вы можете ознакомиться здесь.
В нашей клинике вы получите профессиональную медицинскую услугу. Врач специалист проведет осмотр новообразования и даст рекомендации по лечению. Совместно с доктором можно определить тактику дальнейших действий и записаться на проведение необходимой медицинской манипуляции, либо сделать ее сразу.
Если у вас остались вопросы, можете задать их администратору по телефону указанному на сайте или заказать обратный звонок . Предупреждаем, что администраторы обладают общим медицинским образованием, и не всегда могут помочь с деталями и тонкостями определенных процедур. Для подробной консультации записывайтесь на прием к врачу.
Чем лучше удалять новообразования: лазером или электрокоагуляцией?

Кожные новообразования ― патология достаточно распространенная и требующая определенного внимания как со стороны пациента, так и со стороны врача-дерматолога или онколога. С одной стороны, доброкачественные опухоли, по большей части, являются безопасными для организма, но с другой ― риск их злокачественного перерождения достаточно высок, чтобы пациент озаботился возможностью их удаления.
Современная медицина, дерматология и онкология предлагают множество методов удаления доброкачественных кожных новообразований. Ниже мы расскажем о двух основных методах, применяемых при удалении родинок, папиллом, бородавок и других опухолей кожи, а также дадим им сравнительную характеристику.
Итак, что лучше лазерное удаление или электрокоагуляция?
Удаление новообразований электрокоагуляцией
Электрокоагуляция применяется в медицине более 50 лет. Она хорошо зарекомендовала себя в хирургии и гинекологии, а затем стала использоваться в дерматологии для удаления доброкачественных опухолей кожи. Процедура проводится с помощью переменного или постоянного электрического тока высокой частоты. Температурное воздействие поражает клетки новообразования и через микротравмы воздействует на воду в межклеточном пространстве. Вода испаряется. После процедуры на месте опухоли образуется корочка.Через несколько дней она отпадает, и на ее месте остается едва заметное белое пятнышко. Со временем цвет кожи выравнивается.
С помощью электрокоагуляции можно удалить такие патологии, как:
- родинки;
- бородавки;
- папилломы;
- гемангиомы;
- кондиломы;
- атеромы.
Как проходит процедура?
Перед началом удаления врач обрабатывает и очищает кожу и вводит обезболивающее. Сама процедура длится не более 15 минут. Выпуклые новообразования (например, бородавки, атеромы, папилломы) удаляются послойно с помощью электрода в виде ножа или петли. Плоские образования (например, родинки, гемангиомы, плоские бородавки) прижигаются в несколько этапов. Для этого используется уже другой электрод – в виде шарика. Каждый слой снимают предельно аккуратно, по возможности не задевая здоровые ткани. Если новообразование входило в глубокие слои кожи, то после удаления может остаться ямка.

После удаления пациенту очень важно следить за ранкой. Ни в коем случае не срывать корочку, поскольку может остаться шрам. Каждый день нужно обрабатывать место удаления специальным раствором, либо мазью, которые посоветует врач. Полное заживление можно наблюдать через 12-14 дней. За это время корочка должна самостоятельно отвалиться, на ее месте будет белое пятнышко, которое со временем сольется с цветом кожи.
В большинстве случаев для удаления небольших новообразований требуется одна процедура. Удаленный нарост отправляют на гистологическое исследование, чтобы определить, был ли он злокачественным.
- Безопасная и бескровная процедура;
- Удаление на любом участке кожи;
- Быстрота выполнения.
- Кожа около новообразования также будет подвержена электрокоагуляцией;
- После удаление возможны ямки и углубления на коже;
- Длительный период заживления;
- Существуют противопоказания: эпилепсия, сахарный диабет, инфекционные заболевания, заболевания крови.

Удаление новообразований лазером
Широкое применение в медицине лазер приобрел с 80-х г. ХХ века. В последние годы он активно используется как в хирургии, так и в косметологии. Удаление папиллом и родинок с помощью лазера стало настоящим открытием и спасением для многих. Суть метода в точечном лазерном воздействии на новообразование. Луч как бы испаряет ткани нароста и запаивает питающие его сосуды, при этом здоровые участки кожи вокруг не повреждаются.
Данный метод применяется для удаления:
- невусов;
- папиллом;
- бородавок;
- атером;
- фибром;
- кондилом;
- гемангиом;
- гигром;
- липом;
- кожного рога;
- ксантелазм;
- кератом.
Как проходит процедура?
Перед лазерной процедурой не нужна специальная подготовка, все проводится в амбулаторных условиях. Для начала врач обрабатывает кожу, затем вводит местную анестезию. Через несколько минут приступает к лазерной терапии. В среднем она длится от 10 до 15 минут, в зависимости от формы и размера опухоли. После лазерной обработки на месте новообразования образуется характерная корка.
В зависимости от размера новообразования, ранка может заживать от 7 до 10 дней. Лазерная процедура малоинвазивна и повреждение тканей минимальны, поэтому и заживление проходит быстрее. Риск инфицирования во время процедуры сведен к нулю, поскольку лазер испаряет ткани новообразования и при этом запаивает сосуды, тем самым обеззараживая ранку.
- нельзя подвергать ранку механическому воздействию;
- ни в коем случае нельзя сдирать корочку с ранки (она должна отвалиться самостоятельно);
- на период реабилитации лучше не наносить на место удаления косметические средства;
- лучше отказаться от посещения бани, сауны и бассейна;
- перед выходом на улицу место удаления необходимо смазать защитным кремом от солнца.
Преимущества лазерного удаления:
- Быстрота и безболезненность процедуры;
- Короткий восстановительный период;
- Точечное воздействие, ткани вокруг нароста не повреждаются;
- Безопасность процедуры;
- После удаления на коже не остается ни шрамов, ни рубцов.
- качественное проведение процедуры зависит от квалификации врача и хорошего оборудования;
- важно строго соблюдать все рекомендации врача после удаления;
- при больших или множественных новообразованиях может потребоваться проведения нескольких процедур.
Также существует ряд противопоказаний для лазерной терапии:
- Заболевания сердца;
- Сахарный диабет;
- Острая фаза хронических заболеваний;
- Беременность;
- Инфекционные высыпания на коже.

Чем лучше удалять родинки, папилломы и бородавки: лазером или электрокоагуляцией?
Если на теле появились новообразования, которые доставляют эстетический дискомфорт, либо вызывают опасения, для начала необходимо обратиться за консультацией к врачу, онкологу или дерматологу.
Учитывая форму, размер, расположение и другие особенности нароста, врач определит, необходимо ли удаление и что лучше назначить – лазерную терапию или электрокоагуляцию. Отметим еще раз, что электрокоагуляция подходит для новообразований небольших размеров, в свою очередь лазер может справиться с наростами 3-4 см. Период заживления ранки после электрокоагуляции может занимать до 14 дней, лазерное удаление менее травматично, поэтому ранки заживают максимум за 10 дней. После удаления электрокоагуляцией может остаться белое пятно или ямка на коже, со временем она зарастет и приобретет нормальный цвет кожи. После лазерного удаления редко остаются заметные пятна, и тем более не остается шрамов и рубцов, при правильном уходе за ранкой.
В любом случае метод удаления новообразований необходимо обсуждать с лечащим врачом.
До и после лазерной коагуляции сетчатки глаза – что можно и что нельзя делать
Лазерная коагуляция – «золотой» стандарт лечения заболеваний сетчатки (ретинопатологии), принятый во всем мире. Процедура проводится непосредственно на ткани сетчатки глаза – структуры, родственной органам головного мозга. Она выполняется посредством доставки лазерного луча сквозь прозрачные среды преломляющей системы без нарушения целостности глазного яблока, традиционного для полостной хирургии.

Задача процедуры — максимальное снижение рисков возникновения и патологического прогрессирования имеющихся заболеваний сетчатой оболочки. К ним относят: ишемию сетчатки при сосудистой патологии (диабетическая и посттромботическая ретинопатии, ретинопатия в следствие окклюзии артерий и вен сетчатки и пр.); отек макулярной области сетчатки; рост хрупких «неполноценных» сосудов, что чревато внутриглазными кровоизлияниями, иногда приводящими к слепоте; периферические витреохориоретинальные дистрофии, провоцирующие разрывы сетчатки и ее отслойку.
Лазеркоагуляция абсолютно безболезненна, так как выполняется под локальной капельной анестезией. Проводится она амбулаторно, в положении сидя и продолжается всего 10-15 минут. Однако выполнение процедуры требует от пациента некоторых предварительных действий и последующего соблюдения ряда обязательных мер.
Перед операцией
Накануне процедуры, стоит позаботиться о мытье головы, так как после вмешательства, делать это будет нельзя в течение 3-5 дней. На лазеркоагуляцию приходят без косметики на лице и без применения парфюма. Непосредственно перед вмешательством, пациент беседует с врачом, а затем внимательно читает и подписывает акт согласия на лечение.
Только после этого, приступают к обезболиванию глаза и расширению зрачка.
Во время операции
Эффективность процедуры лазерной коагуляции сетчатки во многом зависит от слаженности действий хирурга и пациента. Поэтому необходимо соблюдать следующие обязательные условия:
- Слушать хирурга и следовать его указаниям.
- Фиксировать взгляд в озвученных хирургом направлениях.
- Не обращать внимания (стараться) на яркие вспышки.
- Не двигаться (конечностями, головой, глазами, в том числе).
После операции
Процедура лазерной коагуляции не вызывает боли и неприятных ощущений, однако после ее окончания, пациент отмечает появление ощущения некого «засвета». Оно длиться несколько минут и объясняется нечетким зрением из-за расширенного зрачка. Пугаться не следует, так как через 2-3х часа действие препарата окончится и все вернется в норму.
После вмешательства обязательно соблюдать следующие рекомендации:
- Первые 20 минут не нужно прикасаться к глазам, тем более тереть их. Из-за действия местной капельной анестезии, существует риск не рассчитать силу воздействия и травмировать глаз.
- Несколько дней после процедуры нужно будет закапывать определенные глазные капли – это противовоспалительные препараты.
- Занятия спортом и физическим трудом будут разрешены только через 2-3 недели. В послеоперационный период, необходимо избегать резких наклонов и нахождения вниз головой. Любая деятельность, сопровождающаяся напряжением, должна быть ограничена.
- В течение двух недель нельзя посещать парные, принимать горячие ванны.
- На неделю исключить из рациона соленую или острую пищу, алкоголь.
- Строго следовать графику послеоперационных обследований.
- При появлении красноты и боли в глазу, немедленно связаться с лечащим врачом.
Заболевания сетчатки – серьезная патология, которая требует последующего динамического наблюдения, даже после успешного лазерного лечения. В противном случае, возможно возникновение новых очагов дистрофических изменений ретинальной ткани вне зон лечения лазером. Наличие сосудистой патологии (сахарный диабет, гипертоническая болезнь, атеросклероз сосудов шеи и головного мозга и пр.), в некоторых случаях снижает терапевтический эффект лазеркоагуляции из-за ухудшения системного кровотока. Вызываемые этими заболеваниями изменения на глазном дне также лечатся с применением лазерных технологий и назначением курсов медикаментозной терапии.

Ретинологи и лазерные хирурги нашей клиники имеют огромный клинический опыт успешного лечения патологий сетчатой оболочки и осложнений, вызванных сосудистыми заболеваниями. Наличие новейшей аппаратуры, позволяет применять самые передовые хирургические методы, а индивидуальный подход к каждому пациенту, гарантирует оказание медицинских услуг в соответствии с высокими мировыми и европейскими стандартами.
Электрокоагуляция: показания и противопоказания, уход после проведения, цена, отзывы
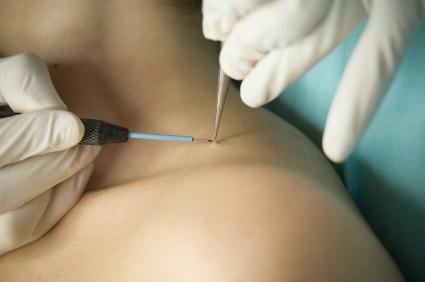
Удаление папиллом, родинок и бородавок электрокоагулятором
Бородавки и папилломы — довольно распространенная проблема. Подобные образования на коже в большинстве случаев доброкачественны и практически безопасны. Тем не менее в некоторых случаях возможно злокачественное перерождение клеток. Поэтому многие люди интересуются вопросами о том, почему возникает папиллома, что это такое и несет ли это образование угрозу для здоровья. Кроме того, интересен и вопрос о том, как избавиться от подобных кожных наростов.
Папиллома: что это такое?
Папиллома представляет собой доброкачественный кожный нарост, который образовался в результате быстрого роста размножения эпителиальных клеток. Подобные новообразования могут появляться практически на любом участке тела, включая кожу лица, шеи, груди и паха. Как правило, они мягкие на ощупь. Стоит отметить, что подобные образования могут довольно быстро увеличиваться в размерах.
В большинстве случаев подобные новообразования доброкачественны и не несут серьезной угрозы для человека. Но есть и исключения. Для начала следует отметить, что некоторые разновидности вируса (на сегодняшний день известно более ста форм) повышают вероятность злокачественного перерождения и, соответственно, риск развития онкологических заболеваний.
Кроме того, папилломы нередко расположены на тех участках тела, которые наиболее часто поддаются механическому воздействию и травмам, например, на лице, руках, подмышках, шее и т. д. На месте содранного нароста образуется ранка, которая может стать воротами для инфекции и причиной развития различных кожных заболеваний.
Папиллома человека: лечение
Если у вас на теле возникло подобное новообразование, ни в коем случае не стоит пытаться удалить его самостоятельно. В первую очередь нужно обратиться к врачу, так как только специалист скажет, действительно ли это папиллома, что это такое и как от нее можно избавиться.
Если результаты анализов и исследований показали, что кожный нарост действительно доброкачественен, то можно подбирать подходящие средства удаления.
Удаление папиллом электрокоагуляцией.
Электрокоагуляция представляет собой лечебную процедуру, при которой прижигаются мягкие ткани или удаляются доброкачественные новообразования с помощью воздействия на пораженный участок точно скоординированным (по частоте и силе) электрическим током.
Удаление папиллом электрокоагуляцией проводят специальными аппаратами, оснащенными электродом или петлей, которые нагреваются под воздействием электрического тока до высоких температур.
Преимущества при удалении папиллом электрокоагуляцией:
- безопасность и эффективность метода, возможность удаления небольших новообразований или папиллом на ножке за один сеанс, длительность которого составляет от 5 до 10 минут;
- используется при любом возрасте и типе кожи;
- возможность регулировать терапевтическое воздействие электрического тока по силе и частоте, в зависимости от размера, расположения и типа новообразования – точность настроек и постоянный визуальный контроль;
- предотвращает вероятность инфицирования (присоединения патогенной микрофлоры) и кровотечения;
- возможность проведения гистологическими исследованиями удаленного новообразования (в отличие от криодеструкции, лазерного удаления и радиоволновой хирургии), чтобы прогнозировать возможное рецидивирование папилломатоза и подтвердить доброкачественность образования;
- относительно дешевый способ, по сравнению с другими методиками (удаление лазером, радиоволновым способом).
Противопоказания к удалению папиллом электрокоагуляцией:
- индивидуальная непереносимость электропроцедур или аллергия на обезболивающие лекарственные средства;
- наследственное или приобретенное нарушение свертываемости крови (повышенная кровоточивость);
- острые инфекционные или соматические заболевания, обострение хронических болезней, наличие электрокардиостимулятора;
- злокачественный характер новообразования;
- герпес в активной фазе или другие воспалительные заболевания кожных покровов;
- беременность и кормление грудью.
С осторожностью эта процедура проводится при сахарном диабете и склонности к формированию келоидных рубцов.
Уход за раной после электрокоагуляции.
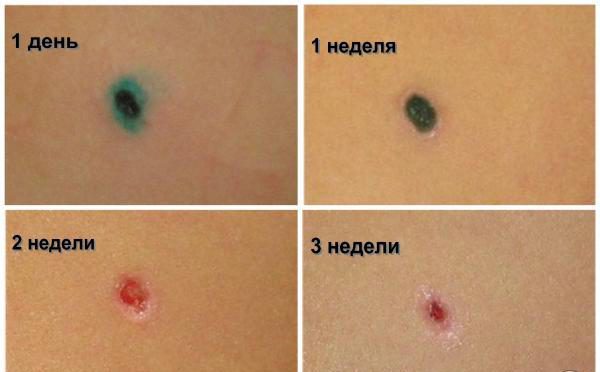
После удаления папилломы остается ранка с темной корочкой. Врач посоветует, какими средствами ее обрабатывать. Есть несколько общих советов, как ухаживать за раной:
- Рану не нужно бинтовать.
- Для хорошего заживления, необходима вентиляция.
- В первые сутки после процедуры возможен отек и покраснение кожи. Ничего делать не надо, это пройдет само.
- Рану нельзя мочить 4–5 дней, использовать крем, лосьон.
- Обрабатывают рану антисептическим средством (раствор перманганата калия, зеленка, спирт), лучше тем, которое назначит врач.
- Нельзя травмировать рану, срывать корочку. Это может привести к инфицированию, воспалению, образованию глубокого рубца. Корка должна отпасть сама, это произойдет в течение двух недель.
- После того как корка отпала, под ней остается нежная тонкая кожа. Желательно не пользоваться косметическими средствами в этой области, пока ее цвет не сравняется с цветом кожи.
- При проведении гигиенических процедур, не нужно усиленно тереть, делать массаж, это может привести к нарушению целостности и инфицированию.
- Предохраняйте это место от попадания солнечных лучей, это приведет к образованию пигментных пятен.
- Смазывайте открытые участки сильным солнцезащитным кремом.
Важно: Если корочка долго не отпадает, или у вас возникли неприятные ощущения, болезненность, покраснение кожи вокруг раны, обратитесь к врачу! Выбор метода воздействия при удалении бородавок и папиллом выбирает врач. Соблюдайте его рекомендации, тогда заживление будет быстрым и даст хороший косметический эффект.


