61.Биохимическая диагностика инфаркта миокарда. Креатинкиназа. Лактатдегидрогеназа. Другие биохимические показатели повреждения миокарда.
При инфаркте миокарда (ИМ) в результате некроза клеток сердечной мышцы в кровеносное русло попадают содержащиеся в них ферменты и белки. По их наличию, времени появления и концентрации в плазме крови можно оценить ущерб, нанесенный сердечной мышце. Эти сведения дополняют данные ЭКГ и помогают в ранней диагностике ИМ, что позволяет своевременно избрать правильную тактику лечения.
Идеальный биохимический маркер должен обладать наивысшей специфичностью и чувствительностью в отношении некроза миокарда, в течение короткого времени после начала симптомов ИМ достигать в крови диагностически значимого уровня, этот уровень должен сохраняться в течение многих дней. В настоящее время маркера, полностью отвечающего всем этим требованиям, не существует, поэтому для диагностики ИМ рекомендуется параллельно использовать два маркера — “ранний” и “поздний”. Содержание “раннего” маркера при ИМ диагностически значимо повышается в крови в первые часы заболевания, “поздний” —достигает диагностически значимого уровня только через 6—9 ч, но обладает высокой специфичностью в отношении некроза миокарда.
Ранние маркеры некроза миокарда:
МВ-КФК (сердечная форма креатинфосфокиназы — КФК)
Сердечная форма белка, связывающего жирные кислоты (сБСЖК)
Поздние маркеры некроза миокарда:
Сердечные тропонины I и Т
Среди множества биохимических маркеров, которые могут менять свою концентрацию в плазме крови при ИМ, наиболее кардиоспецифическими являются тропонины, МВ-фракция креатенинфосфокиназы (КФК-МВ) и миоглобулин, которые и представляют наибольшую диагностическую ценность.
Тропонин – является ферментом «быстрого реагирования», поскольку попадает в периферический кровоток из зоны некроза уже в первые часы повреждения миокарда. Тропонины Т и I присутствуют только в клетках миокарда, поэтому повышение их концентрации в крови является достоверным признаком ИМ и показателем его распространенности. Отрицательный тропониновый тест вначале сердечного приступа и через 12 часов позволяет исключить у больного ИМ и диагностировать нестабильную стенокардию. Даже незначительное повышение уровня тропонинов в периферической крови через 6-12 часов после болевого приступа расценивается как признак ишемии миокарда ведущей к некрозу и позволяет выявить ИМ без явных клинических симптомов и ЭКГ-признаков заболевания.
МВ-фракция креатенинфосфокиназы (МВ-КФК) содержится преимущественно в клетках миокарда, но в небольшом количестве присутствует и в скелетных мышцах, поэтому активность этого фермента в крови может повышаться при повреждении не только сердечной мышцы, но и других мышечных групп. Судить о повреждении миокарда на фоне сердечного приступа позволяет нарастание активности МВ-КФК в динамике. Для диагностики ИМ в первые сутки от начала сердечного приступа ее определяют 2-3 раза каждые 8 часов. Три отрицательных результата позволяют исключить ИМ, а нарастание концентрации этого фермента в крови с высокой долей вероятности свидетельствует об ИМ. Уровень активности MB – КФК позволяет определить величину инфаркта миокарда и тяжесть заболевания.
Миоглобин — очень ранний и чувствительный, но менее специфичный маркер ИМ, поскольку содержание этого мышечного белка в крови может увеличиваться и по другим причинам. Миоглобин при сердечном приступе появляется в крови еще до формирования очага некроза, на стадии выраженного ишемического повреждения сердечной мышцы. Повышение уровня миоглобина в 10 раз и больше указывает на некроз мышечных клеток.
Лактатдегидрогеназа (ЛДГ) — фермент, принимающий участие в реакциях гликолиза, катализируя превращение лактата в пируват, при этом образуется NADH. ЛДГ имеет пять изо-энзимов. В сердечной мышце содержится преимущественно изоэнзим ЛДГ-1. При ИМ концентрация ЛДГ начинает превышать нормальный уровень через 14—48 ч после начала симптомов, достигает максимального значения на 3—6-е сутки заболевания и возвращается к норме на 7—14-е сутки болезни. ЛДГ-1 была обнаружена также в эритроцитах, почках, мозге, желудке, повышение концентрации этого белка в крови больных далеко не всегда связано с некрозом миокарда. Отношение ЛДГ-1/ЛДГ-2, превышающее 0,76, обладает 90% специфичностью при выявлении некроза миокарда. Это соотношение может увеличиваться и в случае отсутствия ИМ, если у больного имеются массивный гемолиз, мегалобластическая анемия, распространенное повреждение скелетных мышц, тяжелое заболевание печени. Из-за позднего повышения концентрации ЛДГ в сыворотке крови этот маркер не применяется для ранней диагностики ИМ и суждения об успехе тромболитической терапии, однако ЛДГ длительно использовалась для диагностики ИМ в поздние сроки заболевания.
Аспартатаминотрансфераза (АсАТ) – фермент, который катализирует преобращение оксалоацетата в аспартат, перенося NH3 на первую молекулу. Вторым продуктом реакции является α-кетоглутарат. Реакция играет важную роль в высвобождении NH3 из аминокислот, который затем перерабатывается в цикле мочевины, так как аспартат, полученный в процессе реакции, нужен для образования аргининосукцината. У больных ИМ уровень АсАТ превышает норму через 8—12 ч после начала боли, достигает максимального значения к 24—З6-му часу и возвращается к норме за 3—4 дня. Большое количество этого фермента содержится в тканях печени, что сильно снижает его специфичность в отношении некроза миокарда. АсАТ неудобна как для ранней, так и для поздней диагностики ИМ, она используется только в сочетании с более чувствительными и специфичными маркерами. Низкая специфичность в отношении некроза миокарда послужила причиной того, что использование этого маркера, как и ЛДГ, для диагностики ИМ в настоящее время также признано нецелесообразным..
Повышение АСТ, превышающее повышение АЛТ, характерно для повреждения сердечной мышцы; если же показатель АЛТ выше, чем АСТ, то это, как правило, свидетельствует о разрушении клеток печени.
Неспецифическая реакция на повреждение миокарда включает нейтрофильный лейкоцитоз (появляется через несколько часов после окклюзии и длится 3-7 сут, число лейкоцитов достигает 12000-15000 в мкл). СОЭ повышается медленнее, достигает пика в 1-ю неделю и часто остается повышенной в течение 1-2 нед.
сБСЖК по последовательности аминокислот идентичен БСЖК, содержащемуся в поперечнополосатой мышечной ткани скелетных мышц, однако представлен в скелетной мускулатуре в минимальном количестве. Максимальное количество сБСЖК находится в ткани миокарда — 0,5 мг/г. Единственная мышца, в которой имеется относительно большое количество сБСЖК, — это диафрагма (примерно 25% от содержания в ткани миокарда). Некоторое количество сБСЖК содержится в тканях аорты, и можно предположить, что содержание его повышается, в крови при расслаивающей аневризме аорты. Так как сБСЖК в основном свободно расположен в цитоплазме клеток, в случае повреждения клеточной мембраны кардиомиоцита он быстро попадает в кровоток. В крови здоровых людей циркулирует небольшое количество сБСЖК.
Маркеры инфаркта миокарда — ранние и поздние показатели, ферменты, диагностика
Помимо клинических данных и ЭКГ, в диагностике инфаркта миокарда существенное значение имеет резорбционно-некротический синдром — неспецифическая реакция миокарда, возникающая вследствие асептического некроза, всасывания продуктов некроза и эндогенной интоксикации. Его критерии: лихорадка, гиперферментемия (ферменты выходят из погибших миоцитов при разрушении их мембран) и изменения общего анализа крови. Верификация инфаркта миокарда базируется на существенном росте уровня кардиоспецифических ферментов в плазме. Весьма важны сроки определения уровня ферментов у больного ИМ.
Ферменты «быстрого реагирования», которые выходят в периферический кровоток из зоны некроза:
• миоглобин — мышечный белок (норма в крови — до 40 нг/мл), при повреждении миокарда повышается уже через 1—2 ч в 10 раз и более (максимум повышения — через 4—8 ч). Нормализация происходит к концу первых суток ИМ. Специфичность этого фермента для патологии миокарда не столь высока;
• тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2—3 ч с максимумом через 8—10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). При мелкоочаговом инфаркте миокарда тропонин начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно (до 7—14 дней начального периода).
Поэтому тропонины не только высокоспецифичные, но и «поздние» диагностические маркеры, позволяющие выявить «пропущенный» ИМ, протекавший ранее без явных клинических и ЭКГ-признаков заболевания. У больных ИМ, доставленных через 48—72 ч от начала появления симптоматики, особенно при минимальных изменениях ЭКГ, предпочтительнее использовать тропониновый тест (он остается повышенным в течение 7—14 дней);
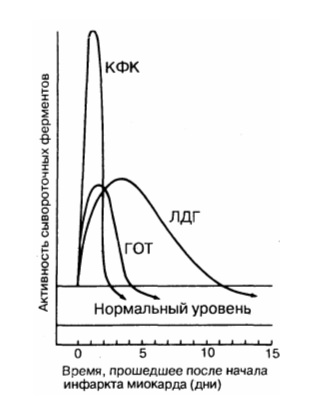 Динамика сывороточных ферментов после типичного инфаркта миокарда.
Динамика сывороточных ферментов после типичного инфаркта миокарда.
КФК – креатинфосфокиназа; ЛДГ – лактатдегидрогеназа; ГОТ – глутаматрксалоацетаттрансаминаза.
• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК);
• суммарная КФК (норма – 20-80 усл. ед., или до 1,2 ммоль/л, в СИ) повышается через 4—6 ч (пик через 1—2 суток), а нормализуется на 4-й день. КФК содержится не только в сердце, но и в скелете, мышцах, мозге, потому рост ее может быть обусловлен травмами или болезнями мышц (полимиозит, миопатия); катетеризацией сердца; ИЭ и миокардитом (при которых интервал ST может повышаться во многих отведениях); ЭИТ; длительной иммобилизацией; шоком или алкогольной интоксикацией. Необходимо определять КФК в динамике (3-4 раза). Уровень КФК ее возрастает в ходе первых, суток, сохраняется стабильным в течение 3—4 суток и снижается к 6-7-м суткам. Пиковый уровень КФК (и МВ-КФК) на 2-е сутки после ИМ в большей мере, чем другие сывороточные маркеры, указывает на размер некроза.
Ранняя диагностика инфаркта миокарда (6—8 ч от начала) с помощью этих кардиоспецифических тестов важна для «сортировки» больных с наличием боли в грудной клетке, для определения соответствующего лечения вследствие объективных трудностей разграничения кардиальной ишемии от ИМ на основе клинических данных.
В целом, исследование биохимических специфических маркеров некроза миокарда весьма важно (особенно, если данные ЭКГ позволяют сомневаться в диагнозе инфаркта миокарда). На основе их величин выделяют ОКС с некрозом (ИМ) и без некроза (НСт). Диагностика кардиоспецифических сывороточных ферментов (находившихся в миокардиоцитах и при их разрушении оказавшихся в кровяном русле) имеет большое значение для верификации ИМ без Q.
Иммунология и биохимия
Диагностика инфаркта миокарда (биохимические маркеры)
Диагностика инфаркта миокарда (острого коронарного синдрома) опирается на три критерия:
- клиническая картина
- данные ЭКГ
- повышение в сыворотке сердечных маркеров
Диагноз требует, по крайней мере, два из них. Статья посвящена биохимическим сердечным маркерам.
Диагностика инфаркта миокарда: требования к сердечному маркеру:
- Содержится в миокарде
- Освобождается в сыворотку при повреждении сердца:
– Инфаркт миокарда
– Инфаркт без зубца Q
– Нестабильная стенокардия
Другие состояния, влияющие на сердечную мышцу (травма, кардиохирургия, миокардит и т.д.)
- Может быть обнаружен и количественно измерен в образцах крови.
Идеальных сердечных маркеров пока нет! При лабораторной диагностике инфаркта миокарда используют тесты, которые отражают:
- повреждение мышцы сердца
- функцию миокарда
- факторы сердечно-сосудистого риска
- генетический анализ генов-кандидатов или факторов риска.
При ИМ повреждение мышцы сердца обусловлено ишемией и некрозом. Биохимические маркеры ишемии и некроза включают:
Традиционные биохимические тесты в диагностике инфаркта миокарда
- активность аланинаминотрансферазы (АСТ)
- активность ЛДГ (лактатдегидрогеназы)
- изоферментов ЛДГ
- общая активность креатинфосфокиназы (креатинкиназы, КК)
- активность КК-MB изофермента
- изоферменты КК
Сравнительно новые тесты в диагностике инфаркта миокарда
- КК-MB (масса)
- концентрация Тропонинов (I или T)
- миоглобин
Новейшие тесты в диагностике инфаркта миокарда
- Ишемией модифицированный альбумин
- Гликогенфосфорилаза BB
- Сердечный белок, связывающий жирные кислоты
- Высокочувствительный СРБ
Фермент катализирует перенос аминогруппы от аминокислот на кетокислоты. Продукт реакции альфа кетокислота важна для цикла трикарбоновых кислот (в энергетике) и в цикле образования мочевины (связывание аммиака).
АСТ содержится в сердце, печени, скелетных мышцах, почках и эритроцитах. Активность АСТ в сыворотке повышается при инфаркте миокарда, заболеваниях печени – гепатит, цирроз печени, рак; заболеваниях мышц – мышечная дистрофия и дерматомиозит.
Лактатдегидрогеназа (ЛДГ) в диагностике инфаркта миокарда
ЛДГ катализирует окисление молочной кислоты в пируват. Молекула ЛДГсостоит из 4-х субъединиц 2-х типов
тип М, кодируемый геном на 11 хромосоме
тип H, кодируемый геном на 12 хромосоме
Известно 5 изоферментов ЛДГ:
- ЛДГ-1 (4 H субъединиц)
- ЛДГ-2 (3 Н и 1 М субъединица)
- ЛДГ-3 (2 H и 2 M субъединица)
- ЛДГ-4 (1 H и 3 M субъединиы)
- ЛДГ-5 (4 M субъединиц)
Общая активность и изоферменты ЛДГ-1 и ЛДГ-2 повышаются при повреждении миокард. Уровень ЛДГ-1 повышен в течение 10 – 12 дней после острого инфаркта миокарда, пик наблюдается в течение первых 2 дней и постепенный возврат к норме в течение 7 -10 дней а. Обычно количество ЛДГ-2 в крови выше, чем количества ЛДГ-1. Пациенты с ИМ имеют выше ЛДГ-1, чем ЛДГ- 2 (соотношение> 1) – так называемый “перевернутый коэффициент”. При ИМ чувствительность и специфичность повышенного уровня ЛДГ-1 и перевернутого коэффициента приблизительно 75% – 90%
Креатинкиназа в диагностике инфаркта миокарда
КК димерный фермент (молекулу образуют две субъединицы), который регулирует использование высокоэнергетического фосфата в сократительных тканях.
КК образуют:
M-субъединица, кодируемая геном на 14 хромосоме
В-субъединица, кодируемый геном на хромосоме.
- КК1 (КK-BB): изофермент преобладает в головном мозге.
- КК2 (КК-MB): 20 – 30% общей активности КК сосредоточено в ткани сердца
- КК3 (КK-MM): 98% в скелетных мышцах и 1% в сердечных мышцах.
- КK-митохондриальная (КК-Мт): находится в митохондриях и кодируется геном на 15-й хромосоме.
- Макро-КК: комплекс КК с иммуноглобулинами.
Нормальные значения фермента зависят от:
- возраста
- пола
- расы
- физического состояния
- мышечной массы
Повышение КК
- Инфаркт миокарда или травмы сердца
- Травмы или заболевания скелетных мышц
- Гипотиреоз
- В/м инъекции
- Общие судороги
- Травмы головы
- Злокачественная гипертермия
- Длительная гипотермия
КК-MB изофермент
В норме КК-МВ составляет менее 6% от общей активности КК. Это чувствительный маркер ИМ с быстрым повышением и падением. Его уровень в сыворотке повышается в течение 2
8 часов после ИМ и возвращается к норме через 2
3 дня. Повышение уровня КК-МВ более специфично, чем общей активности фермента, но имеет ограничения.
- у оперированных пациентов без сердечной травм
- при травме скелетных мышц
- у бегунов- марафонцев
- при хронической почечной недостаточности
- при гипотиреоидизме (сниженной функции щитовидной железы)
Для исключения освобождения изофермента со скелетных мышц рассчитывают индекс MВ.
Индекс MB = (КK-MB / общая КК х 100
При значении индекса больше чем 2,5 – 3 велика вероятность поражения сердца.
KK-MB масса
Определение содержания белка изофермента KK-MB сэндвич вариантом иммуноферментного анализа с пределом обнаружения 2+ , которые инициируют сокращение.
ТнТ и Тн I скелетных и сердечной мышцы иммунологически различные. Их синтез кодируют разные гены. Таким образом, анализы на сердечные Тн, основанные на взаимодействии антиген – антитело, являются специфическими и могут быть использованы для различия между скелетными и сердечными Тн.
Уровень сердечных Тн не повышается при повреждении скелетных мышц без травмы миоцитов сердца. Это не так для изофермента КК-MB, который присутствует в какой – то степени в скелетных мышцах и некоторых других тканях, таких как кишечник, язык, диафрагма, матки и предстательной железе и может быть повышен при повреждении этих тканей, что потенциально приводит к ложно-положительным результатам. Поэтому тестирование Тн превосходит тестирование кретинкиназы MB.
Ишемическая болезнь сердца
Ишемическая болезнь сердца является ведущей причиной смерти во всем мире. Электрокардиография (ЭКГ) была одним из самых ранних диагностических методов оценки ишемического повреждения сердца. Несмотря на свою полезность, ЭКГ продолжает быть низко чувствительной в диагностике ишемических повреждений сердца – результаты ЭКГ у многих пациентов с ишемической травмой нормальные.
Различные маркеры сердечной травмы, такие как креатинкиназа MB, тропонины и миоглобин, произвели революцию в диагностике повреждения миокарда. Сердечные Тн в силу своей высокой чувствительности и специфичности стали предпочтительными биомаркерами для оценки пациентов с подозрением на ИМ.
Показания к определению
Диагностика инфаркта миокарда
Диагноз острый ИМ ставят тогда, когда есть доказательства некроза миокарда. Предпочтительным маркером для диагностики ИМ являются сердечные Тн. Сердечные Тн специфичны для сердечной мышцы, при сердечной травме повышаться довольно рано, и остаются повышенным дольше, чем некоторые другие сердечные биомаркеры, такие как CK-MB и миоглобин. Нормальные значения двух последовательных определений Тн надежно исключает острую ишемию миокарда.
Определение размера инфаркта
Пиковые значения сердечного ТнI позволяют дать оценку размера инфаркта и степени тяжести повреждения миокарда, особенно при трансмуральном инфаркте, в отличие от субэндокардиальных инфарктов. Соотношение справедливо и для сердечного ТнТ (пик через 72-96 часов). Более высокие значения коррелируют с более обширным инфарктом.
Значение степени повышения тропонина
Степень повышения Тн хорошо коррелирует как с 30-дневной, так и годичной смертностью. Более высокие исходные значения Тн и на пике связаны с худшими долгосрочным прогнозом. Абсолютные значения используют для принятия решений по лечению и для выявления пациентов с повышенным риском смерти.
Прогностическое значение сроков подъема
Пациенты с повышенными сердечными Тн на исходном уровне, как правило, имеют худший прогноз, чем те, у которых уровень Тн повышается через 8 часов. Исход ИМ лучше у тех пациентов, у которых уровень тропонина не изменялся (не повышался).
Как при трансмуральном, так и субэндокардиальном ИМ, повышенные исходные уровни сердечных ТнТ и Тн I связаны с худшим прогнозом с точки зрения как краткосрочной, так и долгосрочной смертности.
На рис.2 отражен вариант диагностики инфаркта миокарда с учетом свойств маркеров

Как часто выполнять тестирование тропонина и необходимость последовательного тестирования
У пациентов с ИМ сердечные Тн повышаются через определенный интервал времени. Поэтому при подозрении на острый коронарный синдром маркер необходимо отслеживать последовательно. Интервал времени определяется чувствительностью тест-систем для сердечных Тн. Первоначально рекомендовалось определение ТнI через каждые 6 часов до тех пор, пока не будет достигнут ожидаемый пик. Новые  технологии позволяют определять очень низкие концентрации кардиомаркеров. При их использовании проверку содержания Тн рекомендуется проводить через 3-4 часа после первого определения.
технологии позволяют определять очень низкие концентрации кардиомаркеров. При их использовании проверку содержания Тн рекомендуется проводить через 3-4 часа после первого определения.
Примечания
Некоторые из аналитических факторов, которые могут привести к завышению результатов Тн, включают следующее:
- Не полностью свернувшаяся кровь образца (например, у больных с коагулопатией (нарушение свертывания крови) или на антикоагулянтной терапии)
- Гетерофильные антитела,
- Ревматоидный фактор и аутоантитела
- Повышенные уровни билирубина
- Иммунокомплексные образования
- Заметно повышенные уровни щелочной фосфатазы
- Неисправности анализатора
Какие бывают виды маркеров инфаркта миокарда, и что означает каждый из них?

Инфаркт миокарда (ИМ) становится причиной отмирания клеток сердечной мышцы и развивается в результате острой коронарной недостаточности. Обусловлен процесс остановкой кровоснабжения сердца и, как следствие, возникновением кислородного голодания (гипоксии).
Почему начинается некроз тканей?
Инфаркт с последующим некрозом в сердце может наступить вследствие закупорки артерии тромбом, который отделяется от сосуда в районе сформировавшейся атеросклеротической бляшки. Когда миокард перестает получать кислород, жизнеспособность пораженной области сердца сокращается до получаса. Это время, за которое есть шанс спасти мышцу при помощи интенсивной терапии.
Если помощь не оказана своевременно, то дистрофические процессы и некроз становятся необратимыми, а спустя 5 часов после приступа пораженный участок миокарда погибает навсегда.
Часто даже врачам сложно быстро поставить правильный диагноз, так как инфаркт нередко имеет смешанные симптомы, а иногда и вообще проявляется непривычными признаками. Стандартная клиническая картина выглядит так:
- боль в груди слева разной интенсивности и характера;
- явные признаки инфаркта на кардиограмме;
- характерные изменения в показателях крови, которые может выявить биохимия.
К симптомам, помогающим поставить диагноз, относят:
- холодный пот;
- тахикардию;
- иррадиацию болевого синдрома в верхние конечности, плечи, шею;
- бледность кожи;
- затрудненность дыхания;
- спазматическую боль в животе;
- одышку.
Если первичная диагностика не полностью подтвердила предположение медиков, проводят анализ на биохимические маркеры инфаркта миокарда.
Исследование помогает понять степень и тяжесть процесса, быстро сориентироваться и подобрать правильную тактику лечения.
 Механизм наступления ИМ
Механизм наступления ИМ
Типы маркеров ИМ
Маркеры имеют некие требования к биохимическому фактору:
- высокая специфика;
- повышенная чувствительность к некрозу мышцы;
- достижение определенного уровня за короткий временной промежуток и его сохранение на протяжении 3-4 дней.
Из всех разновидностей маркеров до сих пор не разработан ни один, который идеально соответствовал бы всем требованиям диагностики. Поэтому в диагностических целях применяют маркеры некроза после инфаркта миокарда двух типов.
- Ранний делится на три вида:
- миоглобин: белковая составляющая мышечной ткани, обеспечивающая миокард кислородом, уровень возрастает спустя 2 часа после появления симптоматики инфаркта;
- креатинфосфокиназа: составляющая мышцы, при диагностике вычисляют массу вещества спустя 3-5 часов от начала приступа;
- сердечный белок: появляется сразу после начала некротических процессов в миокарде.
- Поздний маркер позволяет диагностировать ИМ спустя 7-8 часов после его наступления. Тоже делится на три вида:
- лактатдегидрогеназа: белковое вещество цитозольного типа с пятью изоэнзимами;
- аспартатаминотрансфераза: наибольшее содержание этого вещества в печени, редко применяется в диагностических целях, так как имеет низкую специфику;
- тропонины сердца I, Т: универсальный маркер, дающий самый достоверный результат биохимического анализа.
 Рост показателей разных маркеров и интервал проведения анализов для диагностики
Рост показателей разных маркеров и интервал проведения анализов для диагностики
Ферменты ИМ
При асептическом некрозе, в результате всасывания в кровь его продуктов возникает резорбционно-некрозный синдром, который проявляется:
- лихорадкой;
- выходом ферментов из отмерших миоцитов;
- изменением результатов биохимии крови.
Подтверждение ИМ обусловлено возрастанием уровня кардио-специфических ферментов в крови, важную роль при этом играют сроки их вычисления.
Быстрый ответ может дать:
- миоглобин: повышение уровня и максимальная его концентрация наблюдается спустя 1,5 часа после приступа:
- тропонин-Т: возрастает спустя 2-10 часов после начала некроза и сохраняется на высоком уровне до двух недель;
- изофермент МВ-КФК: при вычислении уровня можно понять обширность патологии – до 10 мкг/л свидетельствует о небольшом очаге поражения, свыше 10 – поражение обширное;
- суммарная КФК: возрастает спустя 5 часов после приступа, максимальная концентрация на вторые сутки.
Своевременное проведение диагностики на ранних этапах инфаркта позволяет отделить тяжелобольного человека от пациентов, доставленных в медучреждение с сердечной болью, вызванной рядом других причин. Ранняя постановка диагноза важна для скорейшего начала лечения.
Помните, что при любом дискомфорте в сердце, сопровождающемся обильным потоотделением, повышением частоты сердечных ударов, одышкой и прочими симптомами инфаркта нужно незамедлительно вызывать скорую помощь!
Маркеры ИМ – более достоверный метод диагностики, нежели кардиограмма.
 Динамика показателей маркеров инфаркта
Динамика показателей маркеров инфаркта
Сывороточные маркеры и их динамика
Отмирание миокардиальных клеток приводит к повреждению сарколеммы, вызывая ее разрыв, после чего следует попадание внутриклеточных молекул в систему кровообращения. Исследование биологической сыворотки в условиях лаборатории позволяют вовремя диагностировать инфаркт миокарда и начать соответствующую терапию.
Уровень креатинфосфокиназы возрастает через 2-4 часа после наступления ИМ. Самые высокие ее показатели достигают пика спустя сутки после приступа. Наряду с этим вырабатывается миоглобин, который имеет меньшую степень специфичности, поэтому редко берется во внимание при постановке окончательного диагноза.
Отметим, что кардиоспецифичные тропонины имеют самый высокий показатель чувствительности к последствиям ИМ, поэтому на их уровень при анализе крови врачи ориентируются чаще всего. Вследствие острого приступа уровень тропонинов в плазме повышен еще на протяжении 3-4 суток.
Лактатдегидрогеназа возрастает постепенно, достигая максимальной концентрации в крови спустя 5 дней после инфаркта.
Если имеющиеся симптомы и проведенные биохимические анализы так и не смогли окончательно подтвердить диагноз инфаркта, то больному назначаются дополнительное обследование при помощи:
- эхокардиографии: выявляет патологии сокращения мышцы на определенном ее участке;
- сцинтиграфии: путем ввода контрастного вещества врачи могут определить наличие некротических областей в мышце.
В любом случае при приступе ИМ больного госпитализируют, где проводят полное обследование и оставляют под наблюдением медицинского персонала. Лечение подбирается индивидуально, учитываются особенности здоровья каждого пациента, степень тяжести приступа и обширность поражения мышечной ткани.
Чтобы уберечься от возможного ИМ, каждому человеку стоит пересмотреть образ жизни. Нужно вычеркнуть из него все то вредное, что оказывает негативное влияние на здоровье. Обязательно стоит выполнять хотя бы минимальные кардиотренировки и питаться правильно, меньше волноваться и чаще выходить на неторопливые пешие прогулки по свежему воздуху.
Диагностика инфаркта миокарда — методы исследования
Вовремя диагностированный инфаркт миокарда – залог хороших результатов лечения и прогнозов заболевания. Не только пациент, но и в первую очередь специалист, заинтересованы в том, чтобы заболевание не было распознано, а лечение начато незамедлительно.

Диагностика инфаркта миокарда — это такой момент, к которому должны подойти ответственно обе стороны. Лечащему врачу необходимо внимательно соблюдать все диагностические моменты, а пациенту — дать ему как можно больше информации о состоянии своего здоровья.
Не стоит игнорировать на первый взгляд незначимыми симптомами. Как раз-таки они могут заставить врача заподозрить атипично протекающий инфаркт миокарда.
1 Основные этапы диагностики инфаркта миокарда
В диагностике инфаркта существует 4 группы диагностических методов, благодаря которым заболевание может быть выявлено.
2 Жалобы пациента

Это один из самых важных моментов, на которые стоит обратить внимание. Для болевого приступа при инфаркте миокарда характерно изменение симптомов, которые наблюдались у пациента при стенокардии.
- Боль — она принимает колющий, режущий, жгучий характер.
- Ее интенсивность превышает такую при обычном приступе стенокардии, а продолжительность составляет более 15-20 минут.
- Зона распространения боли шире, чем при обычном приступе стенокардии. Боли могут отдавать не только в левую половину грудной клетки, но и распростаняться на правые ее отделы.
- Характерна волнообразность болевых ощущений.
- Приступ не проходит после приема нитроглицерина.

Болевой приступ могут сопровождать следующие новые симптомы:
- одышка
- головокружение
- нарушение ритма сердца
- выраженная общая слабость, потливость
- сердцебиение, ощущение перебоев в работе сердца
- чувство страха смерти, возбуждение
- тошнота, рвота
- повышение артериального давления
- повышение температуры тела
Однако следует учитывать, что болевой приступ может быть нетипичным, локализоваться в области желудка, в левом плече или запястье по типу «браслета». Сам характер болей может быть неинтенсивным. Такой вариант приступа может наблюдаться у пожилых людей, при сахарном диабете, при повторном инфаркте.
3 Электрокардиографическое исследование — ЭКГ

ЭКГ — доступный метод диагностики, который позволяет выявить повреждение сердечной мышцы и определиться с тактикой лечения. ЭКГ при инфаркте всегда смотрится в динамике, т.е. это исследование повторяется через определенные промежутки времени с целью оценки течения заболевания. Метод позволяет оценить распространенность повреждения, выявить осложнения инфаркта в виде различных нарушений ритма, формирования аневризмы сердца.
4 Лабораторная диагностика
Лабораторная диагностика инфаркта миокарда включает исследование крови на маркеры инфаркта миокарда, а также общий и биохимический анализы крови. Диагностика инфаркта с целью определения ферментов является обязательной и важной в постановке диагноза.
Подробности про анализы крови, можно найти на сайте Гид по Анализам ( GidAnaliz.ru )
5 Определение кардиоспецифических маркеров

Исследование активности ферментов
Диагностика инфаркта методом определения кардиоспецифических маркеров получила в последнее время широкое распространение. Кардиоспецифичными эти вещества называются потому, что они входят в состав сердечной мышцы. Поэтому при ее разрушении наблюдается выход их в кровь. К специфическим ферментам сердечной мышцы относятся следующие соединения:
- Тропонины Т и I
- Миоглобин
- Креатинфосфокиназа-МВ (КФК-МВ)
- Лактатдегидрогеназа-1 (ЛДГ-1)
- АСТ
Анализы (тесты) на кардиоспецифические маркеры являются обязательными в диагностике инфаркта миокарда. В настоящее время применяются следующие лабораторные тесты:

Тест на тропонин
1. Тропониновый тест
В последнее время особое внимание уделяется именно этому тесту. Этот тест наиболее чувствительный в диагностике острого инфаркта, хотя его уровень может повышаться и при других патологических процессах в организме. Повышение уровня ферментов наблюдается через 3-4 часа от начала приступа и достигает максимальных величин к 2-м суткам. Повышенный уровень тропонинов держится до 10 (I) и 15 (Т) суток.
Уровень концентрации отражает размеры очага некроза. Чем обширнее инфаркт, тем выше содержание этих веществ в крови. Эти вещества могут иметь разные показатели нормы в зависимости от реактива, который используется в лаборатории.
2. Миоглобиновый тест — определение содержания миоглобина. Фермент начинает повышаться через 2-3 часа и достигает максимальной концентрации к 10-му часу от начала инфаркта. Повышенный уровень этого фермента может наблюдаться до 3 суток. Уровень миоглобина может повышаться в 10-20 раз в сравнении с нормой.
Нормальным содержанием миоглобина в крови у мужчин считается 22-66 мкг/л, у женщин — 21-49 мкг/л или 50-85 нг/мл.

3. Креатинфосфокиназный тест (КФК-МВ-тест) — определение МВ фракции этого фермента в крови. Повышение уровня фермента наблюдается через 4-8 часов от начала приступа и достигает максимума к 24-му часу. Уже к 3 суткам уровень возвращается к исходному.
Нормальные показатели МВ-КФК составляют 0-24 МЕ/л или 6% от общей активности КФК
4. Лактатдегидрогеназный тест — определение содержания в крови ЛДГ-1. Он начинает повышаться через 8 часов и достигает максимума на 2-3 сутки. Повышенный уровень фермента держится до 12 суток.
Содержание общей ЛДГ в крови в норме 240-480 МЕ/л, при этом ЛДГ-1 составляет 15-25% от общей активности ЛДГ
5. Аспартатаминотрансферазный тест (АСТ-тест). АСТ — фермент, который кроме миокарда, содержится и в других органах и тканях организма. Поэтому он не совсем является кардиоспецифичным. Однако его концентрация может быть определена с помощью биохимического анализа крови. При ИМ его уровень повышается через 6-8 часов, достигая макимальных значений к 36 часу. На таком повышенном уровне фермент может держаться до 6 дней. Его содержание в крови при остром инфаркте повышается в 5-20 раз.
В норме содержание АСТ в крови составляет 0,1-0,45 мкмоль/(ч*мл) или 28-190 нмоль/(с*л)
6 Общий и биохимический анализы крови

Общий и биохимический анализы дополняют диагностику инфаркта миокарда, подтверждая наличие в организме воспалительных процессов.
- Общий анализ крови:
- через 3-4 часа повышается содержание лейкоцитов, которое в таких значениях может сохраняться до недели. Количество лейкоцитов может достигать 12-15х109/л
- увеличение СОЭ наблюдается со 2-3 дня и достигает максимальных значений к концу 2-й недели. Затем постепенно этот показатель снижается, и через 3-4 недели уровень его возвращается к исходному
- Биохимический анализ крови:
- Повышаются показатели белков «острой фазы», отражающие наличие воспалительного процесса в организме: фибриногена, серомукоида, гаптоглобина, сиаловых кислот,а2-глобулина, гамма-глобулина, С-реактивного белка.
Общий и биохимический анализы крови не являются ведущими в постановке диагноза, однако они учитываются в отношении прогноза заболевания и качества проводимой терапии.
7 Эхокардиография или УЗИ сердца – метод, играющий важную роль в диагностике ИМ

Благодаря этому исследованию можно выявить нарушение сократимости сердечной мышцы в определенном участке, определиться с локализацией инфаркта. Этот метод также помогает отличить инфаркт от других неотложных состояний, которые проявляются подобными симптомами, но тактика ведения таких пациентов совсем другая.
Итак, жалобы пациента, результаты ЭКГ в динамике, УЗИ сердца, анализы на кардиомаркеры — основные составляющие в постановке диагноза острого инфаркта.
8 Другие методы исследования
Кроме этих основных исследований в диагностике инфаркта миокарда используются и другие дополнительные методы исследования:
- Сцинтиграфия миокарда — метод диагностики, при котором в организм поступает радиоизотопное вещество. Оно имеет свойство накапливаться в зоне повреждения.
- Позитронная эмиссионная томография — дополнительный метод диагностики, выявляющий участки сниженного кровоснабжения миокарда.
- Магниторезонансная томография позволяет оценить состояние сердечной мышцы на наличие гипертрофии, участков недостаточного кровоснабжения.
- Компьютерная томография — метод рентгенологической диагностики, с помощью которого оцениваются размеры сердца, его камер, наличие гипертрофии и тромбов.
Маркеры инфаркта миокарда
Причины некроза миокарда

Острый инфаркт миокарда способствует развитию некроза участка сердечной мышцы. Это происходит в результате острой коронарной недостаточности вызванной внезапным прекращением кровотока по коронарной артерии или недостаточным количеством кислорода и питательных веществ, потребляемых миокардом.
Инфаркт миокарда может спровоцировать закупорка одного из сосудов тромбом, который образуется в районе атеросклеротической бляшки. Необходимо понимать, что при сердечных недомоганиях нужна всегда экстренная помощь, при первых симптомах необходимо обращаться за помощью к доктору, потому, что такая коварная болезнь прогрессирует быстро.
Кода тромб перекрывает сосуд питающий сердце, запаса кислорода хватает на 10 секунд. Затем еще 30 минут сердечная мышца остается жизнеспособной и за этот короткий период еще можно спасти серце при помощи интенсивной терапии. Но если не оказать помощь, то начинаются необратимые изменения в клетках и через 3-6 часов от начала нарушения проходимости кровеносных сосудов мышца сердца на этом участке погибает.
Некроз может поражать всю толщу миокарда (трансмуральный) или захватывает небольшой участок, в зависимости от размера омертвевшие участки называют – крупно и мелкоочаговый инфаркт. Клиническая картина инфаркта миокарда сложна и многообразна, это затрудняет установление правильного диагноза в максимально короткий срок.
Выявление диагноза основано на трех характерных показателях:
· типичный болевой синдром
· изменения на электрокардиограмме
· изменения параметров биохимического анализа крови
Боль, самый первый симптом этого заболевания, она может быть разной по интенсивности и продолжительности. Человек может ощущать длительную сжимающую, давящую боль за грудиной в области сердца, с иррадиацией в руку, шею, спину область лопаток, но симптомы могут проявляться дискомфортом и перебоями сердца.
Бывает и так, что боль совсем отсутствует и только бледность кожи, холодный пот и обморочное состояние являются сигналом болезни. Трудны в диагностике случаи, корда заболевание проявляется затруднением дыхания с одышкой и болью в животе. Ежедневно врачи-кардиологи приемных отделений больниц проводят диагностику обратившихся пациентов с жалобами на ощущения боли в грудном отделе.
Если при обследовании возникают проблемы с диагнозом тогда необходимо произвести определение в крови маркеров некроза миокарда. Выявление уровня маркеров некроза миокарда помогает определить степень тяжести состояния и выбрать максимально благоприятное лечение.
 — Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Вам не понравилась статья или качество поданной информации? — напишите нам!
— Неточный рецепт? — напишите об этом нам, мы его обязательно уточним из первоисточника!
Виды маркеров некроза миокарда
Существуют критерии требований к биохимическому маркеру:
· высокая чуствительность к некрозу миокарда;
· достижение значимого уровня за короткое время от начала симптомов и сохранение его в течение нескольких дней;
К сожалению пока такого одного идеального маркера обладающего всеми этими критериями не существует.
Для диагностики инфаркта миокарда используют:
1. Ранний маркер:
· миоглобин – сложный белок мышц, связывающий переносимый гемоглобином кислород с образованием оксимиоглобина, обеспечивает работающую мышцу запасом кислорода. Это так называемый дыхательный пигмент мышечной ткани человека, его содержание в сыворотке крови повышается в пределах 2 ч после возникновения симптомов инфаркта. Как самостоятельный маркер не используется по причине низкой спецефичности.
· сердечная форма креатинфосфокиназы( КФК) — также присутствует в мышечной ткани человека, для диагностики ИМ определяют массу данного фермента а не его активность, поскольку он имеет низкую специфичность в отношении некроза миокарда. Появляется в сыворотке крови через 3-4 час после начала патологических процессов.
· сердечная форма белка, связывающего жирные кислоты – обладает чувствительностью при выявлении некроза миокарда;
2. Поздний маркер обладает высокой специфичностью и показывает диагностический результат через 6-9 часов.
· лактатдегидрогеназа (ЛДГ) – цитозольный белок с пятью изоэнзимами. Из-за позднего повышения концентрации в сыворотке крови маркер ЛДГ не применяется при ранней диагностике инфаркта миокарда.
· аспартатаминотрансфераза (АсАТ) – в большом количестве содержится в печени, имеет низкую специфичность в отношении некроза миокарда. Для диагностики применяется в сочетании с чуствительными и специфичными маркерами.
· сердечные тропонины I и Т- высокая специфичность и чувствительность позволяет называть данный маркер «золотым стандартом» при биохимических исследованиях. В настоящее время это наиболее убедительный маркер.
Длительность выявления маркера помогает уточнять диагноз инфаркта миокарда в поздние сроки. Для точного определения сроков болезни исследуют «короткоживущие» маркеры некроза. Биомаркеры некроза миокарда измеряются у всех больных с симптомами острого коронарного синдрома.
Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.
Помимо клинических данных и ЭКГ, в диагностике инфаркта миокарда существенное значение имеет резорбционно-некротический синдром — неспецифическая реакция миокарда, возникающая вследствие асептического некроза, всасывания продуктов некроза и эндогенной интоксикации. Его критерии: лихорадка, гиперферментемия (ферменты выходят из погибших миоцитов при разрушении их мембран) и изменения общего анализа крови. Верификация инфаркта миокарда базируется на существенном росте уровня кардиоспецифических ферментов в плазме. Весьма важны сроки определения уровня ферментов у больного ИМ.
Ферменты «быстрого реагирования », которые выходят в периферический кровоток из зоны некроза:
• миоглобин — мышечный белок (норма в крови — до 40 нг/мл), при повреждении миокарда повышается уже через 1—2 ч в 10 раз и более (максимум повышения — через 4—8 ч). Нормализация происходит к концу первых суток ИМ. Специфичность этого фермента для патологии миокарда не столь высока;
• тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2—3 ч с максимумом через 8—10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). При мелкоочаговом инфаркте миокарда тропонин начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно (до 7—14 дней начального периода).
Поэтому тропонины не только высокоспецифичные, но и «поздние» диагностические маркеры, позволяющие выявить «пропущенный» ИМ, протекавший ранее без явных клинических и ЭКГ-признаков заболевания. У больных ИМ, доставленных через 48—72 ч от начала появления симптоматики, особенно при минимальных изменениях ЭКГ, предпочтительнее использовать тропониновый тест (он остается повышенным в течение 7—14 дней);

• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК);
• суммарная КФК (норма — 20-80 усл. ед. или до 1,2 ммоль/л, в СИ) повышается через 4—6 ч (пик через 1—2 суток), а нормализуется на 4-й день. КФК содержится не только в сердце, но и в скелете, мышцах, мозге, потому рост ее может быть обусловлен травмами или болезнями мышц (полимиозит, миопатия); катетеризацией сердца; ИЭ и миокардитом (при которых интервал ST может повышаться во многих отведениях); ЭИТ; длительной иммобилизацией; шоком или алкогольной интоксикацией. Необходимо определять КФК в динамике (3-4 раза). Уровень КФК ее возрастает в ходе первых, суток, сохраняется стабильным в течение 3—4 суток и снижается к 6-7-м суткам. Пиковый уровень КФК (и МВ-КФК) на 2-е сутки после ИМ в большей мере, чем другие сывороточные маркеры, указывает на размер некроза.
Ранняя диагностика инфаркта миокарда (6—8 ч от начала) с помощью этих кардиоспецифических тестов важна для «сортировки» больных с наличием боли в грудной клетке, для определения соответствующего лечения вследствие объективных трудностей разграничения кардиальной ишемии от ИМ на основе клинических данных.
В целом, исследование биохимических специфических маркеров некроза миокарда весьма важно (особенно, если данные ЭКГ позволяют сомневаться в диагнозе инфаркта миокарда). На основе их величин выделяют ОКС с некрозом (ИМ) и без некроза (НСт). Диагностика кардиоспецифических сывороточных ферментов (находившихся в миокардиоцитах и при их разрушении оказавшихся в кровяном русле) имеет большое значение для верификации ИМ без Q.
Оглавление темы «Диагностика и лечение инфаркта миокарда.»:
Сывороточные маркеры инфаркта
Некроз миокардиальной ткани ведет к разрывам сарколеммы, и внутриклеточные макромолекулы попадают сначала в интерстициальное пространство, а затем в кровоток (рис. 7.8). Лабораторные методы выявления этих молекул в сыворотке крови играют важную роль в диагностике инфаркта миокарда.
Креатинфосфокиназа. Фермент креатинфосфокиназа (КФК) обратимо переносит фосфатную группу с креатинфосфата, эндогенной резервной формы макроэргических фосфатов, на АДФ, образуя таким образом АТФ. Поскольку креатинфосфокиназа содержится в сердце, скелетных мышцах, мозге и многих других органах, ее концентрация в сыворотке может повышаться после повреждения любой из этих тканей.
Однако КФК имеет три изофермента, что улучшает диагностическую специфичность в отношении миокарда: КФК-ММ (содержится в основном в скелетных мышцах), КФК-ВВ (доминирует в мозговой ткани) и КФК-МВ (характерна для миокарда). Оценка динамики КФК-МВ в сыворотке сейчас является золотым стандартом ферментной диагностики ИМ; современные моноклональные тест-системы для этого изофермента обладают высокой чувствительностью и специфичностью. Необходимо отметить, что сердце также содержит КФК-ММ, так что во время острого инфаркта миокарда уровень этого изофермента также повышается. Более того, небольшие количества КФК-МВ обнаруживаются в других тканях, включая матку, простату, кишечник, диафрагму и язык. В отсутствие

травм этих органов повышение КФК-МВ высоко специфично для повреждения миокарда. Поскольку КФК-МВ составляет 1%-3% от всей КФК скелетной мускулатуры, мышечная травма или внутримышечные инъекции также могут вызывать появление в крови этого изофермента. Поэтому для уточнения диагноза инфаркта миокарда принято вычислять отношение: КФК-МВ/общая КФК. При использовании чувствительного моноклонального тестового набора для КФК-МВ это отношение обычно составляет > 2,5% в случае повреждения миокарда и менее 2,5%, если источником является только скелетная мускулатура.
Уровень КФК-МВ в сыворотке начинает повышаться через 4—8 часов после инфаркта, достигает пика через 24 часа и возвращается к норме через 48—72 часа (рис. 7.8). Эта временная последовательность очень важна, так как КФК-МВ из других источников (например, поврежденых скелетных мышц) или при другой патологии сердца (например, при миокардите) обычно не подчиняется этому закону. Реперфузия (например, в результате тромболитической терапии) при инфаркте миокарда приводит к быстрому вымыванию фермента и более раннему пику КФК и КФК-МВ.
Поскольку уровень КФК-МВ в первые несколько часов от начала инфаркта повышается незначительно, нормальное его значение при однократном определении в приемном отделении больницы не исключает инфаркта миокарда. Поэтому уровень КФК-МВ не может использоваться для принятия решения, кого из пациентов с болью в грудной клетке следует госпитализировать для дальнейшего наблюдения, а кого можно отпустить домой. В настоящее время подобное решение принимается исходя из анамнеза, физикальных данных и ЭКГ.
Для лучшей диагностики инфаркта миокарда в критические первые часы после начала приступа было предложено определять несколько других сывороточных маркеров. Например, были описаны изоформы КФК-МВ. КФК-МВ2 высвобождается из зоны инфаркта миокарда и, поступая в кровь, подвергается ферментативному превращению в КФК-МВ 1,0 указывает на некроз миокарда. (ЛДГ2 содержится в эритроцитах, ЛДГ4 и ЛДГ5 обнаруживаются в печени и скелетных мышцах.) Поскольку ЛДГ достигает своего пика на 3—5 сутки после ИМ, определение этого фермента диагностически значимо для пациентов, поступающих в стационар в эти сроки, когда повышение КФК уже прошло.
Если симптоматика и результаты стандартного лабораторного обследования неоднозначны, для диагностики острого ИМ могут быть полезны некоторые другие методы. Эхокардиография может выявить появившиеся нарушения локальной сократимости в зоне инфаркта. Она может также помочь в диагностике механических осложнений инфаркта, таких как дефект межжелудочковой перегородки или митральная регургитация. Сцинтигра-фия миокарда с технецием-99т пирофосфатом может подтвердить наличие некротизированной ткани: пирофосфат накапливается в зонах с высокой концентрацией кальция, что в частности характерно для инфаркта миокарда. Через 12 часов после инфаркта миокарда очаг инфаркта выявляется как зона повышенной интенсивности радиоактивного излучения.
Маркеры инфаркта миокарда
 |
Кардиолог: “Чтобы сердце не остановилось из-за скачка давления, утром. “ |
 |
Мясников: Проблемы с сердцем? Вам может помочь только это. |

Анализ крови на биомаркеры
Бывают случаи, когда острый коронарный синдром, который может стать причиной инфаркта, явным образом не проявляется. Особенно часто такое бывает у людей с эндокринными заболеваниями, у женщин, стариков, у них отсутствуют болевые ощущения или являются нехарактерными. В тех ситуациях, когда диагностический процесс усложнен некоторыми обстоятельствами, на помощь приходит анализ крови, посредством которого определяются маркеры некроза миокарда.
Краткая характеристика показателей, их роль
Заболевания системы кровообращения являются самыми часто встречающимися. Главной причиной высокого уровня смертности при кардиальных патологиях являются:
- коронарные синдромы и сердечная недостаточность в острой форме;
- закупорка кровеносных сосудов;
- нехарактерный ритм сердца, угрожающий жизни.
В случае с инфарктом миокарда большую роль играет его ранняя диагностика, а главное — правильная. Чтобы снизить вероятность осложнений, необходим индивидуальный подход к терапии. И лучшим средством является анализ крови, который позволяет оценить ситуацию по биомаркерам. Этот термин в медицине означает белки крови, степень их концентрации отражает особенности патологического состояния.
В идеале, биохимические маркеры инфаркта миокарда обладают большим уровнем специфичности и чувствительности по отношению к некрозу внешнего слоя сердечной мышцы. Когда симптомы заболевания начинают проявляться за короткий период времени, биомаркеры в крови достигают уровня, который имеет диагностическое значение. Он сохраняется длительное время. На данный этап времени не существует универсального маркера, который будет в полной мере отвечать всем требованиям. Для точности результата используются ранний и поздний показатели. Значения, необходимые для диагностики в первом случае, достигают максимального уровня в первые часы патологического процесса, а во втором – спустя около 9 часов, но более точно отражает особенности некроза.
Разновидности маркеров
Как уже было сказано, маркеры инфаркта миокарда могут быть разного периода образования. К ранним относится миоглобулин.

Это особый дыхательный пигмент, который широко распространен в мягких тканях. Средняя масса его молекулы составляет 18 кДа. В период первых двух часов после появления признаков инфаркта увеличивается уровень содержания миоглобулина в крови. Спустя 24 часа он бесследно выходит из организма с мочой.
Интересно! Современные технологии позволяют определить уровень концентрации данного маркера за 10 минут.
Но из-за того, что миоглобулин в огромных количествах содержится в скелетной мышечной ткани, а также его концентрация в большей степени зависит от функционирования почек, по отношению к отмиранию миокарда он является недостаточно специфичным. Этим обусловлено его ограниченное использование.
Биомаркеры повреждения миокарда также включают в себя КФК. Креатинфосфокиназа – это фермент, имеющийся в существенных количествах в мышцах, поэтому тоже не подходит для диагностирования инфаркта. В сыворотке начинает проявляться через 4 часа после того, как патология начала свое развитие. И еще один представитель ранних маркеров, который активно используется для установления факта некроза — это сердечная форма белка, которая способна связывать жирные кислоты. В ткани миокарда содержится его максимальное количество, а также в диафрагме и аорте. У здорового человека в крови присутствует не слишком много БСЖК. Чувствительность данного биомаркера намного выше, чем у миоглобина.
Биохимические маркеры некроза миокарда, полученные через 6-9 часов, считаются поздними, но обладают высоким уровнем специфичности. Цитозольный белок с пятью изоэнзимами, называется лактатдегидрогеназа. В ранней диагностике не применяется, потому что поздно концентрируется в сыворотке крови. Этот фермент является показателем повреждения клеток. Диагностика инфаркта миокарда – его основное показание. Грамотное определение активности ЛДГ дает возможность отличить инфаркт от схожих с ним приступов стенокардии.
Аспартатаминотрансфераза в больших количествах содержится в печени, скелетной мускулатуре, почках, нервных тканях, в сердце и других органах. По отношению к некрозу имеет малую специфичность, отчего не нашел применение в диагностике. Маркеры повреждения миокарда имеют свой «золотой стандарт», им являются белки, которые включены в процесс регуляции сократительных процессов сердечной мышцы. Во время биохимических исследований основное внимание обращается на тропонины, причиной служит их высокая специфичность и чувствительность. С их помощью инфаркт миокарда можно выявить максимально быстро, что позволит выиграть время, от чего иногда зависит человеческая жизнь.
Важно! Даже при условии несвоевременного обращения к врачу, благодаря концентрации тропонина точная диагностика вполне возможна, даже на поздних сроках. Более того, это дает возможность спрогнозировать возможное развитие событий, вплоть до оценки шансов на жизнь.
Маркеры, не нашедшие широкого применения
Если врач правильно оценивает маркеры инфаркта миокарда в норме, то ему удается назначить эффективное лечение и спасти жизнь пациента. В медицине существуют еще одни показатели, которые предлагалось использовать для исследования патологических процессов, происходящих с сердечной мышцей. Когда-то раздумывали над тем, что есть смысл определять в крови содержание:
- легких цепей фибрилярного белка;
- ликогенфосфорилазы ВВ;
- белков, способных связывать кальций.

Но по степени воспринимаемости и специфичности ничто не превзошло уже известные исследования. Маркеры инфаркта миокарда по времени, такие как: тропонин, МБ-КФК, белок, связующий жирные кислоты являются самыми достоверными для правильного диагностирования и оценивания состояния пациентов, у которых есть подозрения на ИМ или он уже имеет место быть.


