Что такое стентирование при инфаркте миокарда?
Содержание
Методы лечения инфаркта
Что такое «стент» и его разновидности
Описание операции
Что такое рестеноз?
Последствия и послеоперационная реабилитация
Инвалидность после приступа
Инфаркт — серьёзная болезнь, которая нередко приводит и к летальному исходу. Каждый человек может обезопасить свою жизнь от подобной участи, нужно всего-то вести здоровый образ жизни, потреблять правильные продукты, заниматься спортом. Если уже произошел инфаркт, эффективный метод его лечения — это стентирование. И всё же, диета после инфаркта и стентирования для мужчин, как и для женщин, — обязательна. Правильно подобранные продукты способствуют скорейшему выздоровлению и восстановлению.
Сокращения миокарда чередуются с расслаблением, так происходит в течении всей жизни. Это мышца, которой необходимо постоянно работать, ведь именно она «перекачивает» кровь по организму. Даже кратковременное нарушение деятельности сердечной мышцы может привести к необратимым плачевным последствиям, а последующее восстановление артерий — длительный процесс.
Методы лечения инфаркта
Комплекс методов лечения направлен на избежание возможных осложнений, рестеноза и восстановление прежнего состояния миокарда. Во время инфаркта миокард поврежден и ослаблен, это большой стресс для всего организма. Врачам нужно действовать быстро и точно, чтобы снизить вероятность каких-либо последствий до минимума и ликвидировать уже имеющиеся повреждения. Применяются следующие методы:
- Восстановление кровотока. Самое важное, первое и основное — это восстановление поставки крови к миокарду в том количестве, в котором ему это необходимо. В этой отрасли учёными ведутся постоянные исследования и улучшения. Уже используются новые медикаменты, совершенствуются существующие. Успех этого метода в каждом отдельном случае зависит от стадии развития инфаркта.
- Тромболитическая терапия. Направлена на разрушение тромба внутри сосуда. Этот способ не просто замедляет развитие болезни, а полностью предотвращает первопричину — сгусток крови, закупоривший сосуд. Как и предыдущий метод, данная терапия эффективна лишь на первых стадиях развития инфаркта. Считается, что её проведение целесообразно в первые 6-10 часов, когда клетки миокарда ещё не начали отмирать.
- Внутрисосудистые методы. Данные методы основаны на механическом воздействии на сосуд изнутри. Для этого используется специальный раздуваемый баллон. Внутрисосудистые методы — это методы прямого действия, они могут использоваться без предварительной терапии или медикаментозной подготовки. Основные отличия от двух предыдущих — действие прямо в очаге болезни, внутри организма, проведение будет эффективным даже через сутки после начала приступа.
- Хирургическое вмешательство. Операции на сердце при инфаркте миокарда проводятся на последних его стадиях. Сюда относятся: шунтирование, стентирование коронарных артерий и другие. Достаточно дорогой, но очень эффективный метод.
Самое действенное среди названного — стентирование. Этот метод может быть проведен вне зависимости от стадии инфаркта. Однако, любая операция — рисковое дело, и люди с более лёгкими стадиями редко используют хирургическое вмешательство. Бывают случаи, когда это просто необходимо, а иногда может произойти и повторное сужение артерии.
Преимущества хирургического метода:
- эффективный — стент ставят в самом месте сужения. Расширение артерии улучшает кровообращение, и работа миокарда от этого значительно улучшится;
- быстрое выполнение — весь процесс стентирования занимает порядка 30 минут. Многое зависит от условий проведения хирургического вмешательства и степени тяжести повреждений сосуда;
- безболезненность — стентирование после инфаркта миокарда проходит без никаких разрезов, под полным наркозом. После вмешательства остается лишь один небольшой след, в месте разреза;
- низкий риск попадания в организм инфекции. Так как делается лишь один небольшой разрез, контакт с внешними раздражителями минимален;
- полностью уходят признаки инфаркта миокарда — стентирование влияет не только на улучшение тока крови по организму, но и улучшает общее состояние пациента;
- небольшой период восстановления — пары суток будет достаточно для минимального восстановления организма. В идеале, 1-2 недели нужно быть в покое. Согласитесь, это не сложное условие, но и пренебрегать им не стоит. Во время реабилитации категорически противопоказаны физические нагрузки, обязательно — правильно подобрать продукты питания, избегать стрессов.
Что такое «стент» и его разновидности
Стент — небольшая металлическая гибкая конструкция, которая вводится внутрь сосуда и держит его в правильной форме. Это нужно для нормализации движения крови по организму. У людей, страдающий атеросклерозом, на стенках сосудов оседают холестериновые бляшки. Они затрудняют проход крови к миокарду через просвет и нарушают принятый в организме порядок.Для эффективной борьбы с такими бляшками и существует стент. Его вводят в просвет коронарной артерии и устанавливают в области сужения или закупорки.
Врачи в своей практике довольно часто используют стентирование. Сегодня представлены разные виды стентов. Они бывают:
- Металлические.
- С покрытием.
- Рассасывающиеся.
Металлический стент без покрытия выполняется из специального медицинского сплава. Он очень быстро прирастает к стенкам сосуда и отличается небольшой стоимостью. Однако, именно из-за того, что стент быстро прирастает, удалить его невозможно. Существует большая вероятность рестеноза — повторного сужения сосуда.
Следующий вид — с покрытием. Выполняется из стандартного сплава, поверх которого наносятся специальные лекарственные вещества. Эти вещества используются для того, чтобы снизить до минимума вероятность возникновения рестеноза. Повторное сужение сосуда встречается лишь в 10% случаев. Такой стент достаточно медленно приживается к стенке сосуда. И в конце-концов тоже остаётся в артерии навсегда.
Разработка последних годов — это рассасывающийся био-каркас. Он выполняется из биологического материала, а сверху покрывается эверолимусом. Это самый эффективный метод борьбы с сужением сосудов. Био-каркас снижает возможность возникновения рестеноза до 2-3%. Ни один другой стент не может похвастаться такими показателями. Каркас полностью растворяется и не оставляет в артерии после себя следа, чем и обусловлена столь высокая цена. Всё же, это новая разработка и на сегодняшний день существует не много вариантов длины и диаметра стента.
Появление ишемических болезней сердца в 80% случаев связано с сужением сосудов, которые доставляют кровь к миокарду.
Описание операции
Стентирование после инфаркта миокарда — эффективный метод в короткие сроки устранить последствия инфаркта или тромбоза и восстановить нормальное кровообращение. Операция проходит под наркозом, абсолютно безболезненно. Весь процесс контролируется с помощью приборов. Пациенту нужно пройти обязательную подготовку в виде коронографии.
Стадии стентирования взаимозависимые, они постепенно сменяют друг-друга:
- Стент, одетый на баллон, устанавливают в месте наибольшего сужения.
- Баллон надувается, он раскрывает и растягивает стент, суженый участок сосуда распрямляется.
- Баллонный катетер удаляется, а металлический каркас остается внутри и помогает поддерживать артерии нужную форму постоянно.
Что такое рестеноз?
Стентирование может быть связано с последующим появлением рестеноза. Рестеноз — это повторное сужение артерии в том же месте, где уже был установлен стент. Такой процесс может быть вызван различными причинами, например, реакция организма на инородный предмет. В данном случае необходимо повторное проведение реваскуляризации.
Преимущественно рестеноз возникает в первые пол года после стентирования. Настоящим прорывом в этой области стало внедрение рассасывающихся каркасов из биоматериала. Их использование действительно снизило случаи возникновения рестеноза.
Последствия и послеоперационная реабилитация
После того, как поставили стент, следует длительный период восстановления. Первое время пациент находится на стационаре, при отсутствии осложнений и противопоказаний — направляется домой.
Эта процедура в 88% случаев проходит абсолютно безболезненно и не влечёт за собой негативных последствий. Всё же, могут быть некоторые осложнения, например:
- гематома в области прокола;
- закупорка артерии;
- аллергия из-за индивидуальной непереносимости обволакивающего вещества;
- повреждение стенки артерии.
В период после стентирования доктор прописывает определённый курс на эффективное восстановление. Чтобы предотвратить рестеноз может быть введено дополнительное лечение.
Особенности питания
Во время восстановления не последнюю роль играет правильный подбор продуктов питания. Диета после инфаркта миокарда поможет вернуть организму былую форму и самочувствие. Важный фактор эффективного восстановления — это коррекция рациона питания.
Базовые изменения, которые должны быть:
- Воздержаться от потребления жирной пищи. В особенности это продукты, содержащие жиры растительного происхождения — яйца, сливки и т.д.
- Добавить в рацион больше свежих фруктов и овощей. Это обеспечит насыщение организма клетчаткой и сложными углеводами. Готовить такие продукты тоже нужно правильно: варить, тушить или готовить на пару, а из фруктов делать фреш.
- Уменьшить количество продуктов с большим содержанием холестерина. Холестерин невероятно вреден для сосудов и для организма в целом. Сюда можно отнести майонез, маргарин, сливочное масло.
- Есть больше блюд с полиненасыщенными жирными кислотами, вроде мяса птицы, рыбы, нерафинированных растительных масел. Это способствует улучшению кровообращения и уменьшению количества липидов в крови.
- Сократить до минимума потребление соли. Речь идёт также о продуктах магазинного происхождения, в которых есть соль. В вашем случае, дневная норма не превышает 5 грамм.
- Не пейте слишком много воды, чтобы избежать отёков и «вымывания» полезных веществ из организма.
Основу питания должны составлять следующие продукты: растительное масло, орехи, бобовые, соевые, постное мясо и рыба, овощи и фрукты, нежирные молочные и кисломолочные продукты, укроп, петрушка, другая зелень. Обязателен отказ от всех сладостей, включая сладкие газированные напитки, шоколад, мороженное и сахаристые фрукты.
Следите за тем, чтобы ежедневно в вашем рационе были продукты с содержанием калия и магния. Это два наиважнейших микроэлемента, так как калий участвует в формировании каток, а магний отвечает за поддержание ритма сокращения миокарда. Правильно сформированный рацион продуктов способствует снижению случаев рестеноза.
Физические упражнения
Чтобы вновь вести привычную жизнь после инфаркта и стентирования, обязательно нужны физические упражнения, умеренная нагрузка и гимнастика. В первое время для эффективной реабилитации рекомендуется ходьба. Пешие прогулки на свежем воздухе улучшают кровообращение, приводят сосуды в тонус. Эффективное восстановление после сердечно-сосудистых болезней всегда неразрывно связано с физкультурой.
Если после каких-либо нагрузок появляется слабость или одышка, — это первая причина обратиться к врачу за консультацией. Если вы начали слишком рано перегружать свой организм, стент может не прижиться. Первые занятия обязательно должны проходить под наблюдением медиков, для контроля за реакцией организма, частотой сердечных сокращений и артериальным давлением.
Инвалидность
После перенесенного инфаркта человек может в течении длительного времени считаться неработоспособным. Действительно, не каждый сможет после подобного стресса полноценно приступить к выполнению рабочих обязанностей, содержать себя и семью. Поэтому возникает вопрос о присвоении инвалидности.
Это индивидуальная процедура, в каждом отдельно взятом случае комиссия взвешивает все факты и обстоятельства. Само по себе стентирование не является веским поводом к оформлению инвалидности. А вот осложнения, появившиеся после постановки стента, могут стать причиной для присвоения группы.
В зависимости от тяжести болезни, степени поражения миокарда, других факторов, решается вопрос о признании человека неработоспособным. Если вы перенесли тяжелую стадию инфаркта, группа инвалидности может быть назначена именно по этому признаку.
Эффективность стентирования сосудов сердца при инфаркте
Стентирование при инфаркте проводят довольно часто, чтобы вживить имплант, который расширит просвет артерий и восстановит кровоток.
По внешнему виду коронарный стент напоминает полую трубку, сделанную из сетки, которая может быть металлической или пластиковой. Стентирование сосудов сердца при инфаркте проводят с использованием рентгена, чтобы контролировать процесс. Прогноз после процедуры чаще положительный и позволяет избежать инвалидности.
Кому показана и противопоказана операция?
Врачи назначают эту процедуру пациентам с:
- заблокированными коронарными артериями как при инфаркте, так и после него;
- блокадой или сужением одного или нескольких сосудов, приводящими к сбоям в работе сердца;
- сужением сосудистой системы сердца, приводящим к сбоям в кровотоке с причинением боли в груди, которую нельзя убрать лекарствами;
- ОКС — острым коронарным синдромом.
Важно! Операция стентирования при инфаркте миокарда часто дает хороший прогноз, но если ишемическая болезнь является хронической, то прогнозирование будет прежним, но состояние больного улучшится, как и качество жизни.
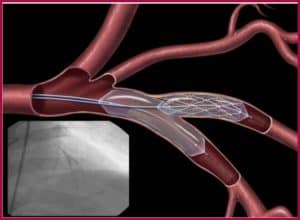 Стентирование при и после инфаркта миокарда не имеет абсолютных противопоказаний, но перед процедурой врач сопоставит ее эффективность с лекарственной терапией или другой операцией.
Стентирование при и после инфаркта миокарда не имеет абсолютных противопоказаний, но перед процедурой врач сопоставит ее эффективность с лекарственной терапией или другой операцией.
Особенно важно это, когда есть иные опасные болезни у пациента. Поэтому назначение стентирования невозможно без следующей информации:
- будут ли в скором времени еще операции, особенно связанные с кровотечениями, т. к. средства от тромбоцитов их часто провоцируют, а без них возможен тромбоз;
- нет ли запрета на антитромбоцитное лечение;
- возраст, т. к. для малышей и совсем престарелых людей ее проводят редко;
- хватит ли у пациента финансов на терапию, т. к. она дорогостоящая.
Разновидности
Операцию после инфаркта и при нем проводят одним из существующих ныне стентов:
- BMS, которые делают из металла. Это первые используемые стенты, которые чаще всего приводят к повторному сужению артерий. У каждого четвертного пациента в течение полугода это диагностируется.
- DES, пропитанные лекарствами, которые постепенно высвобождаются и не дают соединительной ткани срастаться. Повторное сужение для них редкость, но есть высокий риск развития тромбоза.
- Биоинженерные, которые покрывают специальными антителами. Они способны влиять на эндотелиальные клетки и тянуть их к себе, чтобы ускорить формирование нормального эндоэпитения в стенте, что снижает возможность возникновения тромбоза.
- Биодеградируемые, которые саморастворяются в организме и высвобождают лекарство, не дающее сужаться артериям.
- С двойным покрытием — самые последние разработки ученых. В них объединили плюсы DES и биоинженерных стентов. С ними врач не боится давать оптимистичные прогнозы, поэтому эта группа изделий самая эффектная, но и самая дорогая.
Подготовка
Каждая клиника тщательно подготавливает больного к стентированию. Врач даст такие рекомендации, чтобы избежать негативных последствий:
- Прекращение приема антикоагулянтов как минимум за 3 дня до процедуры, чтобы в зоне сосудистого доступа не возникло кровотечение.
- При приеме инсулина или таблеток для снижения сахара в крови у диабетиков, от них надо отказаться за двое суток до операции.
- Нужно скорректировать питание, а за 8 часов до операции, не есть и не пить.
- Выбрить зону паха с двух сторон.
А также больной пройдет электрокардиограф, эхокардиограф, другие исследования. Для определения места установки стента проводят коронарографию, когда вводится контраст и рентген покажет нужное место. Эту процедуру делают как сразу перед операцией, так и за несколько суток до нее.
Как проходит операция
Стентирование проводят в обычной операционной, в которой стоит ангиограф, показывающий ход процедуры в реальном времени. Положение пациента — лежа на спине. Грудную клетку, руки и ноги подключат к электрокардиографу. Чтобы был постоянный венозный доступ, на предплечье ставят катетер.
Даже если у больного обширный инфаркт, он будет в сознании во время всей процедуры. Ему введут в вену сильный седативный препарат, чтобы пациент был сонливым и спокойным, но мог общаться с врачом. Операцию проводят в зоне паха или предплечья, где проходят бедренная и лучевая артерии.
Стентирование делают так:
- Места разреза обеззараживают, надевают стерильное белье.
- Вводят местную анестезию, чтобы проникновение иглой было безболезненным.
- В просвет иглы вводят проводник, похожий на проволоку. Иглу убирают и вводят короткий катетер, через который вводят инструменты.
- Через него вводят катетер меньшего диаметра, в котором имеется сложенный стент. Его медленно вводят ближе к месту поражения сосуда.
- После того как он попадет в устье коронарной артерии, вводят контраст и включают рентген, чтобы доставить стент в нужное место.
- Движение стента по артерии медленное, когда он доходит до необходимого места, врач раздует его баллоном, чтобы он прижал атеросклеротическую бляшку стенкам сосуда.
- Сколько раз будут стентировать одну артерию зависит от ее повреждения. Процедура аналогичная.
- После установки стента, извлекают катетер. Место введения сильно сжимают на четверть часа, а потом накладывают тугую повязку. В более продвинутых клиниках заклеивают разрез в артерии, цена такой процедуры намного дороже, но зато потом не нужно следить за давлением.
Реабилитационный период и возможные осложнения
Выживаемость после такой операции высокая, как и качество жизни после нее. Ишемия отступает, острый период тоже, а боли в сердце проходят, как и другие негативные симптомы болезни. Из операционной пациента переводят в реанимацию, где будут следить за его состоянием, измерять артериальное давление, наблюдать как сокращается сердце, контролировать мочеиспускание.
 Если для стентирования использовалась бедренная артерия, то больной должен соблюдать постельный режим и не тревожить ногу как минимум 6 часов. В первый час после операции проводят поминутный контроль за состоянием больного. Если пациенту заклеили артерию, то лежать он будет на два часа меньше, чем при обычном сдавливании.
Если для стентирования использовалась бедренная артерия, то больной должен соблюдать постельный режим и не тревожить ногу как минимум 6 часов. В первый час после операции проводят поминутный контроль за состоянием больного. Если пациенту заклеили артерию, то лежать он будет на два часа меньше, чем при обычном сдавливании.
Если для стентирования использовалась лучевая артерия, то критерий для постельного режима индивидуален, но в большинстве случаев сидячее положение можно принимать сразу. А вот ходить разрешается через 3–4 часа.
Чтобы быстрее вывести контрастное вещество из организма, больной должен пить много жидкости. Мочеиспускание увеличится, и реагент выйдет быстро.
Чаще всего плановое стентирование проходит хорошо и в реанимации больной находится несколько часов, ночует в обычной палате, и уже на следующий день идет домой. Что делать дома и какие таблетки пить, расскажет врач. При необходимости проведут тромболизис.
История показала, что после и в процессе стентирования бывают некоторые осложнения. Самые возможные из них:
- у 5% больных возникают кровотечения и кровоизлияния в месте установки катетера;
- у 1% – травмируется артерия, чаще по передней стороне;
- у 1% – аллергия на контраст, даже если была проведена предварительная проба;
- в 1 случае на 350 операций травмируется артерия в сердце;
- у 1% открывается сильное кровотечение;
- менее, чем у 1% – остановка сердца, инфаркт миокарда, инсульт.
Нередко стенки прооперированных сосудов перфорируются, на месте проникновения в артерию и даже по пути следования стента возникают гематомы. Чаще всего осложнения появляются у людей преклонного возраста и тех, чье состояние здоровья оставляет желать лучшего.
 Именно поэтому врачи, чтобы не рисковать, проводят полную диагностику организма перед стентированием. После процедуры контроль за больным позволяет оперативно выявить проблемы и начать их устранять.
Именно поэтому врачи, чтобы не рисковать, проводят полную диагностику организма перед стентированием. После процедуры контроль за больным позволяет оперативно выявить проблемы и начать их устранять.
Например, аллергия на лекарства проявится тошнотой, рвотой и другими признаками интоксикации. Если возникнет рестеноз, то без повторной процедуры не обойтись, и как быстро ее проведут, зависит от состояния больного.
Развитие рестеноза
Лимитирование этой процедуры связано с рестенозом, который является повторным сужением просвета сосудов, нарушающим кровоток. Может такое произойти и в месте установки стента. В зоне риска находятся пациенты с:
- генетической предрасположенностью к повышенной пролиферации неоинтимы;
- сахарным диабетом;
- тем как пострадал сосуд: его общая длина, длина сужения, вид стеноза;
- тем, как прошла операция: есть ли диссекция, сколько стентов установили, их диаметр и соотношение к длине и поверхности сосуда.
Врачи начали искать методы профилактики рестеноза и самой патологии с момента изобретения процедуры французами. Лучшие показатели были достигнуты, когда оптимизировали характеристики стента и улучшили их имплантацию. Системная фармакология долгое время не могла достичь хороших результатов, пока на рынок не вышли стенты с лекарствами, которые угнетали рестеноз.
Насколько эффективно проведение стентирования при инфаркте миокарда

Заболевания сердечно-сосудистой системы нередко приводят к летальным последствиям. Своевременное адекватное лечение – условие сохранения жизни. Стентирование при инфаркте миокарда – процедура, которая способна остановить патологические процессы и предотвратить осложнения.
Общая информация об инфаркте
Сколько человек будет жить после инфаркта, зависит от того, насколько сильно повреждены ткани сердца, и какую площадь охватил процесс. Миокард – главная сердечная мышца, отвечающая за перекачку крови из желудочков в предсердия. При инфаркте происходит омертвение части этой мышцы. Это приводит к нарушениям в работе сердца вплоть до его остановки.
Инфаркт происходит из-за нехватки питания миокарда. Виной тому нередко служат холестериновые бляшки, которые перекрывают ток крови по коронарной артерии и другим сосудам. Дело в том, что обеспечение миокарда кислородом зависит от тонких сосудов, в которые разветвляется коронарная артерия. Недостаток питательных компонентов приводит к омертвению тканей или инфаркту.
Если жизнь удалось сохранить, на месте инфаркта образуется соединительная ткань. В итоге сердце не выполняет своих функций в полном объеме, а на органе образуется рубец, занимающий прежнее место мышц.
Что такое стентирование
Стентирование сосудов сердца – сложная процедура. Она особенно эффективна в первые часы после наступления инфаркта. Если случился инфаркт миокарда, провести стентирование должен опытный врач. Эта операция преграждает дальнейшее омертвение тканей и уменьшает осложнения.
Стент – тончайшая металлическая конструкция, своего рода пружина. Такое оборудование ставят в просвет коронарной артерии внутри сосуда. Расширяясь, оно обеспечивает нормальный просвет сосуда и способствует восстановлению полноценного кровообращения.
Чтобы установить стент, не требуется выполнять разрезы грудины. Его вводят через небольшое отверстие в бедренной артерии. Обычно операция не сопровождается кровопотерей или осложнениями. Длительность процедуры составляет от 15 минут до полутора часов.
 Стенд, установленный в просвет сосуда
Стенд, установленный в просвет сосуда
Когда оборудование установлено внутрь сосуда, состояние пациента постепенно стабилизируется. Буквально через 2-3 суток больного выписывают и наблюдают в рамках амбулаторного лечения.
После операции требуется принимать лекарства, назначенные врачом. Обычно это таблетки, разжижающие кровь. Их нужно пить столько, сколько рекомендовано.
Повод для стентирования сосудов
Чаще всего стент устанавливается при инфаркте для снижения рисков и постинфарктных осложнений. Но почему требуются такие крайние меры?
Заболевание проще предупредить, чем бороться с тяжелыми последствиями. Многие люди не знают, что недостаточное кровоснабжение миокарда приводит к ишемии. Ухудшение кровообращения происходит по разным причинам. Чаще всего нарушение в сосудах вызвано атеросклеротическими изменениями.
Холестериновые бляшки уменьшают просвет сосудов. Это изменение наблюдается в разных местах в организме. Однако сужение коронарной артерии наиболее опасно.
Когда возрастает нагрузка на органы и сосуды, например, при интенсивной ходьбе или физических упражнениях, организм нуждается в большем количестве кислорода. Это стимулирует сердце сокращаться быстрее. Из-за холестериновых отложений питание миокарда нарушается, и ускорение сокращений затрудняется. Возрастает риск инфаркта.
Важно! Если человек испытывает боли за грудиной или в области сердца, и они не проходят в течение 20 минут, состояние может закончиться инфарктом!
Проведение стентирования сосудов показано в таких случаях:
- неоднократные предынфарктные состояния;
- периодические приступы стенокардии;
- тяжелый инфаркт.
В вышеописанных случаях установка стента внутрь сосуда крайне желательна.
Применение ангиопластики
Некоторые считают, что установка стента должна проводиться уже при явных признаках ухудшения кровообращения. Однако есть процедура, которая, обеспечивая временный эффект, восстанавливает кровообращение в сосудах.
Увеличение просвета в артериях, заполненных холестериновыми бляшками, выполняется с помощью баллонной ангиопластики. Хирург вводит в полость закупоренного сосуда специальный баллон, который раздувается и вдавливает холестериновое отложение в стенку сосуда. В итоге восстанавливается кровообращение в артерии.
Недостаток этой процедуры в том, что результата хватает ненадолго. У большей половины прооперированных лиц наблюдалась повторная закупорка сосудов. Чаще всего нормальное кровообращение в коронарной артерии сохранялось не больше, чем на полгода.
Виды стендов
От правильно поставленного стента эффекта больше, чем от ангиопластики. Операция позволяет надолго сохранить нормальное кровообращение в сосудах.
Стенты различают по размерам и структуре. Они бывают:
Разработано более 400 видов стентов. Для их изготовления используются высококачественные металлы, которые не окисляются и не взаимодействуют с кровью. Стала возможной установка стента со специальным полимерным покрытием, которое в течение нескольких месяцев выделяет лекарственные вещества, препятствующие обрастанию конструкции гладкомышечной тканью внутри сосуда.
 Стенты могут отличаться типом металла и структурой
Стенты могут отличаться типом металла и структурой
Внимание! Хотя стоимость стентов, покрытых лекарством, в несколько раз дороже обычных, пациенту с таким оборудованием требуется принимать меньше медицинских препаратов. Стенты с полимерным покрытием служат намного дольше, обеспечивая качественное кровообращение.
Ход операции
Стентирование сосудов сердца проводится опытным хирургом. В зависимости от сложности состояния пациента операция длится до трех часов. Общий наркоз не требуется, что позволяет проводить процедуру тем, кому такой тип анестезии противопоказан.
Подготовка к операции
Хотя операция проводится с помощью высокоточного современного оборудования, организм пациента следует правильно подготовить.
- Проводится анестезия.
- Вводятся препараты для разжижения крови.
После подготовительного этапа врач приступает к самой процедуре.
Установка стента
Место введения катетера обрабатывается антисептиком. В отверстие вводится небольшое оборудование. Все манипуляции внутри кровеносной системы отражаются на мониторе.
Катетер-проводник подводится к месту суженного сосуда. Высвобождается надувной баллон, который раздвигает стенки сосуда, возвращая их нормальный просвет.
Через то же отверстие вводится другой катетер с подготовленным стентом на конце. Он располагается в нужном месте, раздувается до требуемого диаметра и прижимается к стенкам сосуда.
Катетер удаляется. Место разреза фиксируется тугой повязкой для предотвращения кровопотери. В ближайшие часы после проведения операции пациент должен лежать в обездвиженном состоянии. Необходим медицинский контроль.
Самочувствие во время операции
Так как процедура проводится только под местным наркозом, во время операции человек постоянно находится в сознании. По просьбе врача пациент может выполнять различные дыхательные манипуляции.
Нет каких-либо болевых ощущений. Место введения катетера обезболивается. Перемещение оборудования внутри сосудистой системы не ощущается, так как стенки сосудов лишены нервных окончаний.
Нет никаких болей и во время расширения сосуда. Процедура практически никак не ощущается. Буквально через несколько дней человек может продолжить полноценную жизнь.
Подробнее процедура описана на видео:
Возможные осложнения
От поставленного стента осложнений практически не возникает. Люди быстро восстанавливаются, так как операция очень щадящая.
 Важно регулярно посещать врача для консультации
Важно регулярно посещать врача для консультации
К наиболее вероятным осложнениям относятся:
Рестеноз – повторная закупорка сосуда. К счастью, после установления стентов такое состояние возникает крайне редко. Использование стентов с полимерным лекарственным покрытием значительно снижает риск данного осложнения.
Чтобы предотвратить образование тромбов в месте установки стента, необходимо строго по графику принимать все лекарства, назначенные хирургом. В частности, назначают аспирин.
Грамотная реабилитация
Многие, кому была проведена такая операция, говорят: «Мне поставили стент: как жить дальше?». На самом деле правильно проведенный этап реабилитации становится залогом долгой и счастливой жизни без потребности в проведении повторного стентирования.
Для полноценно восстановления необходимы такие мероприятия:
- лечебная физкультура;
- диета;
- правильный настрой.
Хорошее здоровье зависит от физической активности. Не стоит заниматься тяжелыми видами спорта и перегружать сердце. Это противопоказано. Нужно подобрать комплекс упражнений, которые будут эффективно поддерживать организм. Этот вопрос рекомендуется обсудить с врачом.
 Врач может рекомендовать комплекс упражнений на дому
Врач может рекомендовать комплекс упражнений на дому
Тренироваться лучше каждый день. Если трудно, допускаются однодневные перерывы 1-2 раза в неделю. Каждое занятие длится примерно полчаса. Избавившись от избыточного веса и жировых отложений, станет легче поддерживать состояние сосудов.
Грамотно подобранный комплекс упражнений стабилизирует артериальное давление. Это снижает риск инсультов и инфаркта и увеличивает продолжительность жизни.
Холестерин необходим нашему организму каждый день. Однако чаще человек употребляет намного больше, чем нужно. Это приводит к росту показателя липопротеинов пониженной плотности. Если следить за уровнем вредного холестерина, проще предотвратить нарастание бляшек на сосудах.
Поддерживать уровень холестерина в норме поможет диета. Рацион должен содержать жиры. Однако лучше увеличить количество жиров растительного происхождения и уменьшить животного. Важно включить в меню такие продукты:
- бобовые;
- свежие овощи и фрукты;
- нежирная рыба.
После проведения стентирования запрещены алкогольные напитки, соления, жирная и жареная пища. Это поможет поддерживать здоровье в норме.
Хотя после проведения стентирования люди испытывают определенные переживания, лучше сосредоточиться на положительном, соблюдать все рекомендации врача и принимать назначенные препараты. От этого зависит жизнь, ведь поставить стент – только начало. Жизненно важно вести правильный образ жизни.
Важно! Чтобы сохранить жизнь после проведения серьезных вмешательств на сердце, важно и дальше внимательно следить за состоянием организма. Регулярно измерять артериальное давление, пульс, если нужно, корректировать эти показатели.
Своевременное проведение грамотного хирургического вмешательства поможет сохранить жизнь и здоровье человека, избежав инвалидности. Полный отказ от вредных привычек и здоровое питание – не сложный процесс, а стиль жизни, приносящий настоящее удовлетворение и отличное самочувствие каждый день!
Экстренные операции при инфаркте миокарда
Кратко об экстренных операциях при инфаркте миокарда
Использование чрескожного коронарного вмешательства (ЧКВ)в качестве экстренной помощи при инфаркте миокарда является неотложным. Цель первичного ЧКВ заключается в том, чтобы как можно скорее открыть артерию, предпочтительно в течение 90 минут . Метод лечения очень эффективный, часто проходящий без осложнений, но ,к сожалению, не везде у пациентов предоставляется возможность вовремя обратиться за помощью или вовремя добраться до больницы.
Существует еще один вид экстренного хирургического вмешательства при инфаркте миокарда – это шунтирование коронарной артерии(аорто-коронарное шунтирование), которое обычно проводится для одновременного лечения механических осложнений, таких как разрыв папиллярной мышцы или дефект межжелудочковой перегородки, сопровождающийся кардиогенным шоком. При неосложненном ИМ смертность может быть высокой, когда операция выполняется сразу после инфаркта.
Преимущества экстренных операций при инфаркте миокарда в ИСЦ
Показания и противопоказания к проведению экстренных операций при инфаркте миокарда
Показанием к проведению стентирования является:
- Инфаркт миокарда с подъемом сегмента ST.
- Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST.
- Стабильная ИБС.
Абсолютных противопоказаний к стентированию коронарных артерий нет. Основное противопоказание – невозможность назначения антитромбоцитарной терапии.
Относительные противопоказания: острая почечная недостаточность, хроническая почечная недостаточность, продолжающееся желудочно-кишечное кровотечение, лихорадка неясного генеза возможно инфекционного, нелеченный активный инфекционный процесс, острый инсульт, тяжелая форма анемии, злокачественная неконтролируемая артериальная гипертензия, выраженные электролитные нарушения, отсутствие контакта с пациентом в связи с психологическим состоянием или тяжелым заболеванием, тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания, отказ пациента от необходимого дальнейшего лечения (коронарная ангиопластика, аорто-коронарное шунтирование, протезирование клапана), дигиталисная интоксикация, документированная анафилактическая реакция на контрастное вещество, тяжелые заболевания периферических сосудов, затрудняющие доступ в сосудистое русло, декомпенсированная застойная сердечная недостаточность или отек легких, тяжелая коагулопатия, эндокардит аортального клапана.
Подготовка к экстренным операциям при инфаркте миокарда
Обезболивание при экстренных операциях при инфаркте миокарда
Как проходят экстренные операции при инфаркте миокарда

Стентирование коронарной артерии при инфаркте миокарда включает в себя следующие этапы:
- Специальным баллонным катетером вводят стент к месту сужения коронарной артерии. Стент представляет собой трубочку из нержавеющего металла с множеством ячеек различной конфигурации.
- При раздувании баллона стент расширяется в диаметре и плотно вжимается в стенку артерии, увеличивая просвет суженного сосуда, что позволяет крови свободно течь к сердцу.
- Баллон сдувается и удаляется, в то время как стент остается в месте сужения или закупорки постоянно.
Аорто-коронарное шунтирование проводится на открытом сердце. Суть заключается в том, чтобы создать обходной путь (шунт) от аорты к коронарной артерии, обходя место закупорки или сужения. Обычно материалом для шунта служит собственная вена человека, иногда приходится использовать искусственный материал. Об этапах самого аорто-коронарного шунтирования Вам подробнее расскажет Ваш лечащий врач.
Инфаркт миокарда: особенности оперативного лечения
Операция при инфаркте миокарда необходима в большинстве случаев. Она помогает восстановить работоспособность сердца и наладить кровоток. Без хирургии высок риск летального исхода, поэтому при подозрениях на острый инфаркт пациента нужно срочно доставить в больницу и сделать необходимые обследования. В первую очередь осматривается стенка поврежденного сосуда.
Важность своевременной операции
На данный момент самая популярная процедура, которая проводится при инфаркте, – это АКШ (аортокоронарное шунтирование). В 13 больницах столицы делается другая операция – баллонная ангиопластика. Скоро к их числу прибавится еще 7 лечебных учреждений. Такой способ хирургии подразумевает не только устранение коронекротических тканей, но и предотвращение дальнейших проблем. Например, глиобластома головной вены в результате долгого кислородного голодания. Практика подобной инновации еще недостаточно обширная.
 При инфаркте миокарда операция на сердце не может делаться по желанию: она обязательна. Из-за приступа отмирает часть мышечной ткани. Вместе с ней выходит из строя одна из нескольких вен или артерий. Ее закупоривает тромбный элемент, в результате чего происходит либо прекращение циркуляции крови, либо разрыв сосудистого сообщения. При отсутствии хирургического вмешательства за таким явлением следует смерть.
При инфаркте миокарда операция на сердце не может делаться по желанию: она обязательна. Из-за приступа отмирает часть мышечной ткани. Вместе с ней выходит из строя одна из нескольких вен или артерий. Ее закупоривает тромбный элемент, в результате чего происходит либо прекращение циркуляции крови, либо разрыв сосудистого сообщения. При отсутствии хирургического вмешательства за таким явлением следует смерть.
Операции снижают риск летального исхода, но не устраняют недуг полностью. Важно помнить, что по вине врачей или пациента могут появиться осложнения, несовместимые с жизнью.
Правильно осуществленные действия устраняют последствия инфаркта, а нахождение в реанимации и стационаре снижает риск повторного возникновения проблемы. Но в дальнейшем сам пациент должен поддерживать свое здоровье путем приема медикаментов и соответствующего образа жизни.
Прогноз после операции
Эффективность хирургического вмешательства зависит от времени его проведения. При инфаркте миокарда существует необходимость сделать операцию не позднее 6 часов с момента появления проблемы. Если устранить тромб и пересадить вену в течение первого часа, то никаких отрицательных последствий для организма не возникнет.
Если хирурги вмешались уже после первого часа с момента инфаркта, возможны побочные проблемы:
- Повышается риск повторного приступа.
- Развивается аневризма.
- Увеличивается шанс развития инсульта.
- Соседствующие с сердцем органы могут оказаться поврежденными, этот процесс способен затронуть почки и желчный проход.
 Учитывая эти данные, при первых признаках острого некротического процесса пациента нужно доставить в больницу как можно скорее. Там определяется причина отклонения и варианты лечения.
Учитывая эти данные, при первых признаках острого некротического процесса пациента нужно доставить в больницу как можно скорее. Там определяется причина отклонения и варианты лечения.
Делают ли операцию при остром инфаркте тем, кто попадает в категорию безнадежных больных? Даже при отрицательных предположениях хирургические манипуляции начинают, но редко завершают успехом. Неутешительные прогнозы делаются в том случае, если операция после инфаркта началась уже спустя 6 часов с момента некроза. За это время клетки сердца могут полностью омертветь. Итогом станет прекращение биения главной мышцы тела и летальный исход. После поражения миокарда активируются дополнительные ресурсы организма, обеспечивающие кровообращение. Но их в очень редких случаях хватает больше, чем на 6 часов.
Предоперационные процедуры
При доставке пациента в больницу в обязательном порядке проводится коронарография. Она позволяет сделать предположения о размере пораженной области сердца. На основе этих данных выбираются инструменты для операции, определяется точный способ хирургического вмешательства.
В случае если пациент поступил с подозрением на тромб, но инфаркт еще не развился, и сердцебиение нормальное, его направляют на дополнительное обследование. Оно включает в себя коронарографию, эхо сердца. Собирается вторичная информация.
Поводом к отказу от операции могут послужить:
- сахарный диабет;
- сопутствующие сосудистые болезни или сердечная недостаточность;
- обширный некроз артерий или ряд заболеваний кровеносной системы.
Дополнительные хирургические манипуляции позволяют корректировать уровень наркоза, выбрать оптимальный вид вмешательства. В случае слабого организма проводятся только поддерживающие процедуры, а устранение тромба назначается уже тогда, когда произошел инфаркт.
До операции необходимо:
- Очистить грудь от волос, чтобы ничто не мешало сделать надрез.
- Рассчитать необходимую дозу наркоза;
 Подписать некоторые бумаги (согласие или отказ пациента по поводу используемых медикаментов и процедур).
Подписать некоторые бумаги (согласие или отказ пациента по поводу используемых медикаментов и процедур).
Если человек поступил в больницу с уже прогрессирующим инфарктом, то операция на сердце делается в срочном порядке. Ее проводят без предварительной подготовки. Единственной необходимой мерой считается коронарография, которая не отнимает много времени.
Этапы проведения операции
Перед началом операции задача хирургов – обеспечить пациенту максимально комфортные условия пребывания, качественный наркоз и систему поддержания жизни. На время вмешательства подключается аппарат искусственного кровообращения, который выполняет за сердце его работу. Также необходим прибор для обеспечения дыхания и тщательно подготовленная операционная со всеми инструментами и стопроцентной гигиеной.
Первый шаг непосредственно во время операции – это разрез, который делается на грудной клетке. Он нужен, чтобы хирурги могли добраться до сердца и провести с ним необходимые манипуляции. Нарушается целостность надкостницы. Все надрезы нужно делать очень осторожно, дабы не задеть крупные сосуды и не вызвать анемию или смерть от потери крови. Иногда найти вены вокруг сердца бывает слишком сложно, потому что их закрывают жировые отложения. Чтобы капилляры проступили, и было легче понять, сколько из них лежит в оперируемой области, при остром инфаркте предварительно делается массаж сердца.
Хирургия проводится в 2 этапа:
- Пересадка вены (так называемый сестринский сосуд) из бедренной части ноги пациента (может быть охвачена область, рядом с которой лежит тазобедренный сустав).
- Удаление некротических тканей.

Пересадка сосуда необходима, чтобы заменить поврежденный участок аорты сердца. Это срочный и главный элемент операции. Его особенность заключается в том, что для этой цели может понадобиться сосуд из любого места. Редко основой для извлечения материала становится рука.
Извлечь тромб применяющимися повсеместно методами очень сложно, поэтому предпочтение отдается именно такой процедуре. Она может быть бессмысленна, если кровоток нарушен слишком серьезно. Замена нескольких циркуляционных путей обычно не ведет к успеху.
Некротические ткани – это те части мышц, которые отмерли из-за кислородного голодания после блокировки кровообращения. Они не восстановятся, поскольку уже не обладают живыми клетками. Зато соседние участки ткани легко могут способствовать рубцеванию образовавшейся бреши. После удаления некротических элементов на это уходит около одного месяца. Нужный период проводится в стационаре.
Следующие действия направлены на устранение хирургических надрезов. Грудная клетка сшивается при помощи специальной проволоки. После нее соединяется надкостница, а третьими крепятся эпителиальные ткани. Далее происходит реабилитация.
Реабилитационный период
После хирургии пациент направляется в отделение интенсивной терапии (реанимацию), где его должны «поставить на ноги». Около недели он находится на искусственном жизнеобеспечении. Задача специалистов в этот период – постоянно отслеживать показатели датчиков, чтобы спрогнозировать вероятный повторный инфаркт. Медсестры обязаны ежедневно промывать рубцующийся участок на груди, иначе в ране образуется гной.
Риски при неправильном проведении операции и несоблюдении рекомендаций
Главным условием выздоровления человека после перенесенной операции является полноценный уход и выполнение всех назначений. Терапевты требуют от подопечных постельного режима, ограничения в резких движениях, соблюдение правильного питания. Если они не придерживаются этих рекомендаций (или же при халатном отношении персонала) могут развиться:
- воспалительные процессы грудины;
- проблемы почек;
- повторные проявления инфаркта;
- разрыв швов.
Если человек подключен к аппаратам, имеющим большую погрешность, вышедшим из строя устройствам, специалисты могут не заметить очередного приступа, что приведет к летальному исходу.
Баллонная ангиопластика
Какую еще операцию делают при инфаркте? В 13 клиниках Москвы на данный момент проводится инновационная процедура – ангиопластика. Такая манипуляция позволяет справиться с тромбом и восстановить кровоток без вскрытия грудины и тяжелых и длительных вмешательств.
Еще на этапе доставки пациента в клинику необходимо дать ему специальный препарат – тромболитик. Такой медикамент позволяет остановить рост тромба в сердце, который привел к инфаркту.

В медицинском учреждении человек обследуется при помощи эндоскопии. В пораженный сосуд вставляется катетер. Через него в кровоток выводится химический элемент, который выделяется отдельным цветом на снимках рентгена. При помощи излучения область сердца изучается, и в ней находят места с блокированным кровотоком. Точка, где нормальное течение крови (подсвечено химическим элементом) резко сменяется его отсутствием (нет свечения введенного маркера), считается тромбом.
Тромб удаляется посредством специальных инструментов. Обычно это остроконечный эндоскопический прибор. Далее сосуд, который подвергся закупорке, слегка надувается, благодаря чему даже при сохранении части тромба образуется достаточный для кровотока просвет. Затем в проблемный участок имплантируется небольшой стент, всегда удерживающий вену в «открытом» состоянии. Стентирование значительно сокращает риск повторных приступов.
Подобная практика осуществляется еще более чем в 10 крупных городах России, но задача специалистов – распространить ее так, чтобы она дошла до всех медцентров страны. Главная сложность заключается в стоимости оборудования и хирургии. Одни только тромболитики стоят более тысячи долларов. Внедрение таких операций – основная тема современных медицинских форумов.
Помощь при инфаркте миокарда должна осуществляться в кратчайшие сроки. Последствия промедления – в лучшем случае инвалидность, а в худшем – летальный исход. Чтобы предотвратить эти проблемы, человеку со склонностью к инфаркту или его близким нужно постоянно иметь под рукой телефон и знать номер скорой. Желательным условием является и наличие тромболитиков, но этот дорогостоящий препарат еще не скоро можно будет купить для оказания первой помощи. На российском фармакологическом рынке он слишком редкий и дорогой.
Главное, что требуется от окружающих при приступе инфаркта, – максимально быстро доставить человека в больницу или вызвать скорую помощь. Остальное лежит на плечах специалистов. Ни в коем случае нельзя заниматься самолечением, пытаться самостоятельно провести массаж сердца (вместо вызова «скорой»).
Экстренные операции при инфаркте миокарда
Кратко об экстренных операциях при инфаркте миокарда
Использование чрескожного коронарного вмешательства (ЧКВ)в качестве экстренной помощи при инфаркте миокарда является неотложным. Цель первичного ЧКВ заключается в том, чтобы как можно скорее открыть артерию, предпочтительно в течение 90 минут . Метод лечения очень эффективный, часто проходящий без осложнений, но ,к сожалению, не везде у пациентов предоставляется возможность вовремя обратиться за помощью или вовремя добраться до больницы.
Существует еще один вид экстренного хирургического вмешательства при инфаркте миокарда – это шунтирование коронарной артерии(аорто-коронарное шунтирование), которое обычно проводится для одновременного лечения механических осложнений, таких как разрыв папиллярной мышцы или дефект межжелудочковой перегородки, сопровождающийся кардиогенным шоком. При неосложненном ИМ смертность может быть высокой, когда операция выполняется сразу после инфаркта.
Преимущества экстренных операций при инфаркте миокарда в ИСЦ
Показания и противопоказания к проведению экстренных операций при инфаркте миокарда
Показанием к проведению стентирования является:
- Инфаркт миокарда с подъемом сегмента ST.
- Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST.
- Стабильная ИБС.
Абсолютных противопоказаний к стентированию коронарных артерий нет. Основное противопоказание – невозможность назначения антитромбоцитарной терапии.
Относительные противопоказания: острая почечная недостаточность, хроническая почечная недостаточность, продолжающееся желудочно-кишечное кровотечение, лихорадка неясного генеза возможно инфекционного, нелеченный активный инфекционный процесс, острый инсульт, тяжелая форма анемии, злокачественная неконтролируемая артериальная гипертензия, выраженные электролитные нарушения, отсутствие контакта с пациентом в связи с психологическим состоянием или тяжелым заболеванием, тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания, отказ пациента от необходимого дальнейшего лечения (коронарная ангиопластика, аорто-коронарное шунтирование, протезирование клапана), дигиталисная интоксикация, документированная анафилактическая реакция на контрастное вещество, тяжелые заболевания периферических сосудов, затрудняющие доступ в сосудистое русло, декомпенсированная застойная сердечная недостаточность или отек легких, тяжелая коагулопатия, эндокардит аортального клапана.
Подготовка к экстренным операциям при инфаркте миокарда
Обезболивание при экстренных операциях при инфаркте миокарда
Как проходят экстренные операции при инфаркте миокарда

Стентирование коронарной артерии при инфаркте миокарда включает в себя следующие этапы:
- Специальным баллонным катетером вводят стент к месту сужения коронарной артерии. Стент представляет собой трубочку из нержавеющего металла с множеством ячеек различной конфигурации.
- При раздувании баллона стент расширяется в диаметре и плотно вжимается в стенку артерии, увеличивая просвет суженного сосуда, что позволяет крови свободно течь к сердцу.
- Баллон сдувается и удаляется, в то время как стент остается в месте сужения или закупорки постоянно.
Аорто-коронарное шунтирование проводится на открытом сердце. Суть заключается в том, чтобы создать обходной путь (шунт) от аорты к коронарной артерии, обходя место закупорки или сужения. Обычно материалом для шунта служит собственная вена человека, иногда приходится использовать искусственный материал. Об этапах самого аорто-коронарного шунтирования Вам подробнее расскажет Ваш лечащий врач.
Источники:
http://kardiopuls.ru/bolezni/razryv/stentirovanie-pri-infarkte/
http://lechiserdce.ru/infarkt/158-stentirovaniya-infarkte-miokarda.html
http://angioclinic.ru/metodiki/extrennye-operatsii-pri-infarkte-miokarda/
http://mirkardio.ru/bolezni/razryv/infarkt-operaciya.html
http://angioclinic.ru/metodiki/extrennye-operatsii-pri-infarkte-miokarda/
http://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/myocardial_infarction

 Подписать некоторые бумаги (согласие или отказ пациента по поводу используемых медикаментов и процедур).
Подписать некоторые бумаги (согласие или отказ пациента по поводу используемых медикаментов и процедур).
