Дилатация боковых желудочков головного мозга — опасна ли асимметрия?
Желудочки головного мозга — это несколько взаимосвязанных между собой коллекторов, в которых происходит образование и распределение ликворной жидкости. Ликвором омывается головной и спинной мозг. В норме, когда в желудочках всегда находится определенное количество спинномозговой жидкости.
Два больших коллектора ликворной жидкости находятся по обеим сторонам мозолистого тела. Оба желудочка соединены между собой. С левой стороны находится первый желудочек, а с правой — второй. Они состоят из рогов и тела. Боковые желудочки соединяются через систему мелких отверстий с 3 желудочком.
В дистальном отделе головного мозга между мозжечком и продолговатым мозгом расположен 4 желудочек. Он довольно большой по размеру. Четвертый желудочек имеет ромбовидную форму. На самом дне располагается отверстие, которое называется ромбовидной ямкой.
Правильная работа желудочков обеспечивает проникновение спинномозговой жидкости в субарахноидальное пространство при необходимости. Эта зона находится между твердой и паутинной оболочками головного мозга. Такая способность позволяет сохранять необходимый объем ликвора при различных патологических состояниях.

У новорожденных малышей часто наблюдается дилатация боковых желудочков. При этом состоянии расширены рога желудочков, а также может наблюдаться повышенное скопление жидкости в области их тел. Такое состояние часто вызывает как увеличение левого, так и правого желудочка. При дифференциальной диагностике проводится исключение асимметрии в области основных мозговых коллекторов.

Показатели нормальных размеров
В организме людей желудочковая система – это сразу несколько анастомизирующих между собой полостей. Они сообщаются с субарахноидальным пространством, а также каналом спинного мозга.Непосредственно внутри полостей перемещается особая жидкость – ликвор. С ее помощью ткани получают питательные вещества и молекулы кислорода.

Наиболее крупными внутримозговыми полыми образованиями, безусловно,являются боковые желудочки. Они локализованы ниже мозолистого тела – по обе стороны от срединной мозговой линии, симметричны относительно друг друга. В каждом принято выделять несколько отделов – передний с нижним, а также задний рога и само тело. По форме напоминают английское S.
Оценивают размер желудочков в норме с учетом индивидуальных анатомических особенностей – единых стандартов не существует. Специалисты ориентируются на усредненные параметры. Важным представляется знание этих размеров для малышей до года – с целью ранней диагностики гидроцефалии.
Нормальные значения для детей:
| Анатомическая единица | Новорожденные, мм | 3 мес., мм | 6 мес. – 9 мес., мм | 12 мес., мм |
| Боковой желудочек | 23.5-/+ 6.8 | 36.2 -/+3.9 | 60.8-/+6.7 | 64.7-/+12.7 |
Для взрослых лиц параметры должны находиться в диапазоне – передний рог бокового желудочка менее 12 мм у людей до 40 лет, тогда как тело его 18–21 мм до 60 лет. Превышение возрастных размеров желудочков мозга более 10% требует дополнительных исследований – для установления и устранения первопричины.
Причины дилатации
Расширение или дилатация боковых желудочков головного мозга возникает из-за повышенной выработки спинномозговой жидкости. Это приводит к тому, что она не может нормально выводиться.
Это, в свою очередь, приводит к нарушению выхода ликвора. Данное заболевание чаще всего возникает у недоношенных детей, однако наблюдается у людей любого возраста.
Что провоцирует нарушение у новорожденных

Так схематично выглядит дилатация боковых желудочков
Дилатация боковых желудочков головного мозга у грудничка часто является признаком гидроцефалии, а также может быть вызвана рядом других причин.
У новорожденных асимметрия вызвана травмами или объемными образованиями головного мозга. Вне зависимости от возможной причины, требуется срочная консультация нейрохирурга.
Асимметрия в легкой форме может быть врожденной патологией, которая не вызывает симптомов. В таком случае требуется только постоянный контроль, чтобы разница между желудочками не изменялась.
К основным причинам дилатации следует отнести:
- вирусные и другие заболевания женщины во время беременности;
- кислородное голодание плода;
- преждевременные роды;
- родовые травмы;
- пороки развития ЦНС.
Асимметрия желудочков также может возникнуть в результате кровоизлияния. Данная патология возникает из-за компрессии одного из желудочков дополнительным объемом крови. Из-за кровоизлияния желудочки головного мозга у грудничка могут быть увеличены по следующим причинам:
- различные заболевания матери, к примеру, диабет I типа или пороки сердца;
- внутриутробные инфекции;
- длительное время между тем, как отошли воды и родился ребенок.
Чаще всего причиной дилатации является гипоксия. На другие причины приходится меньше 1% случаев. Именно гипоксия приводит к накоплению ликвора, который, в свою очередь, повышает внутричерепное давление. Это и приводит к расширению полости боковых желудочков.
Зона риска для взрослых пациентов
Изменение размера боковых желудочков приводит к нарушению циркуляции ликвора. Асимметрия боковых желудочков головного мозга у взрослых возникает по следующим причинам:
- затруднение оттока ликвора;
- чрезмерная продукция спинномозговой жидкости;
- нейроинфекции;
- кисты и новообразования;
- травмы черепа;
- гематомы;
- инсульт;
- гидроцефалия;
- тромбоз сосудов.
Диагностика
Если специалист наблюдает признаки сбоя в циркуляции ликвора по мозговым желудочкам, или у больного имеются жалобы на ухудшения самочувствия, то требуется инструментальное подтверждение дилатации полостей мозга.

Выявить признаки незначительной дилатации боковых желудочков удается с помощью такого современного метода диагностического обследования, как магнитно-резонансная томография. На получаемых изображениях мозговых структур можно детально увидеть область расширения,площадь поражения, вовлеченность в процесс соседних тканей мозга.
Повышенное внутричерепное давление будет диагностировано также с помощью процедур:
- эхоэнцефалоскопия;
- электроэнцефалография;
- офтальмоскопия;
- исследование ликвора – выявление перенесенных нейроинфекций;
- анализы крови – общий, биохимический, на аутоиммунные процессы.
Только после тщательного сопоставления всей информации от диагностических процедур, невропатолог сможет оценить тяжесть дилатации боковых желудочков,установить первопричину патологического состояния и подобрать оптимальные терапевтические мероприятия.
Латеральные отделы системы располагаются в больших полушариях. Каждый боковой желудочек головного мозга имеет сообщение с полостью третьего посредством специального отверстия Монро. В центре располагается третий отдел. Его стенками образуется гипоталамус и таламус. Третий и четвертый желудочки соединяются друг с другом посредством длинного канала. Он именуется Сильвиев проход. Посредством него осуществляется циркуляция цереброспинальной жидкости между спинным и головным мозгом.
Норма и патологии желудочков головного мозга у новорожденных и грудничков: расширение, увеличение, асимметрия
В первые сутки своей жизни ребенок подвергается тщательному осмотру и всестороннему обследованию со стороны докторов. Это необходимо, чтобы своевременно выявить все возможные врожденные патологии и пороки развития, угрожающие здоровью крохи.
Особенное внимание врачи уделяют состоянию внутренних органов младенца. Нередко после обязательного ультразвукового исследования молодой маме сообщают, что размер желудочков головного мозга у ее малыша не соответствует норме. Что это значит? Какие перспективы ожидают ребенка с подобным диагнозом?
Строение желудочковой системы головного мозга
Желудочковая система – это емкостная структура головного мозга. Ее предназначение состоит в синтезе и хранении ликвора. Эта жидкость, называемая спинномозговой, отвечает в организме за целый ряд функций. Она выполняет роль амортизатора, предохраняя мыслительный орган от внешних повреждений, и помогает стабилизировать внутричерепное давление. Без ликвора были бы невозможны обменные процессы между мозгом и кровяными клетками.

Как же представлена в человеческом организме структура, отвечающая за синтез этой незаменимой жидкости? Ответить на поставленный вопрос поможет таблица, иллюстрирующая нормальное четырехполостное строение желудочковой системы головного мозга у людей:
| Желудочек | Форма, расположение | Функция |
| 1 и 2 (левый и правый боковые) | Парные С-образные структуры, состоящие из тела и рогов (переднего лобного и нижнего височного) каждая, расположенные позади базальтовых ядер | Продуцирование спинномозговой жидкости |
| 3 (условно передний) | Структура в форме кольца, расположенная между зрительными буграми | Регуляция вегетативной системы |
| 4 (условно задний) | Ромбовидная структура, расположенная между мозжечком и продолговатым мозгом | Сообщение со спинномозговым каналом |
Нормальные размеры желудочков
Непосредственно от объема каждого из желудочков зависит, сколько именно ликвора в нем синтезируется или хранится. Если размер структуры превышает нормальный, существует риск переизбытка продуцирования спинномозговой жидкости либо возникновения проблем с ее выведением, что не может не привести к сбоям в работе мыслительного органа.

Какова обычная глубина желудочков у новорожденных? Согласно наблюдениям неонатологов, нормальные значения будут приблизительно следующими:
- 1 и 2 желудочки – около 3 мм в передних и от 10 до 15 мм в затылочных рогах, плюс – не более 4 мм в боковых телах;
- 3 желудочек – не более 5 мм;
- 4 желудочек – не более 4 мм.
С течением времени, когда мозг новорожденного начнет расти, постепенно увеличится и глубина его внутренних полостей. Если расширение желудочков происходит резко, а их пропорции перестают линейно согласовываться с размерами черепа – это, как и врожденное отклонение от нормальных значений, повод забить тревогу.
Причины увеличения желудочков головного мозга
Иногда небольшое расхождение размеров мозговых структур с показателями нормы обусловлено генетически. Такая особенность выявляется уже при первичном осмотре младенца и, как правило, не считается патологичной. В то же время, заметная дилатация или асимметрия желудочков может быть результатом серьезной хромосомной аномалии, возникшей в процессе внутриутробного формирования плода.
Выявлен медиками и ряд негенетических факторов, провоцирующих расширение мозговых полостей. К таковым относят:

- инфекции, перенесенные матерью ребенка в процессе беременности;
- патологии развития плода, вызванные хроническими заболеваниями родительницы;
- сепсис;
- попадание в ликворные пространства инородного тела;
- гидроцефалия неясной этиологии;
- возникновение опухолей и прочих новообразований в головном мозге;
- родовые травмы и осложнения.
Как проявляется расширение желудочков?
Какие признаки дилатации и асимметрии желудочков заставляют медиков заподозрить наличие проблемы? При патологических изменениях в строении мозговых структур у новорожденных наблюдаются следующие симптомы:
- плаксивость (в особенности по утрам);
- нарушения моторики;
- болезненная реакция на свет и резкие звуки;
- частое срыгивание;
- косоглазие.

В долгосрочной перспективе дети с расширенными желудочковыми полостями начинают ощутимо отставать от сверстников в развитии, как физическом, так и психоэмоциональном. При серьезных патологиях нарушения становятся заметны невооруженным глазом. Головка ребенка увеличивается как при гидроцефалии, черепные кости расходятся, начинает выпирать родничок (рекомендуем прочитать: у грудничка пульсирует родничок: почему это происходит и нормально ли это?).
Последствия патологии у детей
В зависимости от тяжести и локализации проблемы, различаются и последствия увеличения мозговых желудочков для ребенка. Как правило, сама по себе рассматриваемая патология совершенно неопасна. Перспективы ее развития неприятны, но не смертельны. Увеличение желудочков приводит к повышенной концентрации ликвора в мозговых пространствах, из-за чего давление на местные нервные окончания повышается. В результате возникают такие осложнения, как:
- расстройства дефекации;
- проблемы с мочеиспусканием;
- периодический отказ органов чувств (временные слепота или глухота);
- нарушения координации движений;
- задержки в умственном и физическом развитии.

Если ширина желудочков значительно отклоняется от показателей нормы в большую сторону, последствия патологии могут стать критическими. От внешних повреждений мозг защищен в основном костями черепа. Их расхождение, вызванное несоответствием размеров органов, повышает риск получения травмы (разрыва самих желудочков, сообщающихся с ними вен и т. д.).
Начавшееся в итоге кровоизлияние может привести к:
- эпилепсии;
- окончательной утрате слуха или зрения;
- параличу или коме;
- мгновенному летальному исходу.
Диагностика патологии
Чтобы не допустить вышеописанных печальных последствий, очень важно своевременно обнаружить отклонение. Какие современные средства позволяют наиболее точно диагностировать рассматриваемую патологию?
Обычно асимметрия или увеличение мозговых желудочков у грудничка обнаруживается на первом же плановом УЗИ, которое обязан пройти любой ребенок до года (рекомендуем прочитать: что показывает УЗИ головного мозга у новорождённых и как оно делается?). Для уточнения диагноза доктор может назначить малышу ряд дополнительных обследований:
- осмотр офтальмологом;
- МРТ под общим наркозом;
- КТ.
Методы лечения

Если подозрения диагноста на увеличенные или асимметричные мозговые желудочки подтверждается, ребенок получает направление к нейрохирургу либо невропатологу, который займется разработкой индивидуальной схемы лечения для своего маленького пациента. Обычно для нормализации состояния больного используют методы медикаментозной терапии. Для детей с явными невропатологическими отклонениями доктора рекомендуют:
- Препараты-диуретики. Ускоренное выведение жидкостей из организма позволяет убрать отек мозга.
- Витаминно-минеральные комплексы с высоким содержанием калия. Из-за учащенного мочеиспускания организм теряет много полезных веществ, дефицит которых необходимо своевременно компенсировать. Кроме того, регулярный прием витаминов помогает больному быстрее восстановиться.
- Лекарства-ноотропы. Улучшенное за счет повышения эластичности сосудов кровоснабжение облегчает нормальное функционирование мозговых структур.
- Седативные средства. Успокоительные препараты уменьшают проявление неврологических симптомов заболевания (плаксивости, раздражительности и т. п.).
Для малышей, страдающих рассматриваемой патологией в легкой форме, медикаментозное лечение показывает отличные результаты. Если же увеличенные ликворные пространства – результат полученной при родах механической травмы головы, проблема приобретает совсем иной размах. Решить ее без помощи квалифицированного хирурга, как правило, не удается.
Прогнозы для ребенка
Если небольшие отклонения в размерах первого и второго боковых, а также третьего или четвертого мозговых желудочков были выявлены у малыша сразу после рождения, прогнозы на его выздоровление довольно благоприятны. В большинстве случаев подобные аномалии вызваны особенностями анатомического строения грудничков, поэтому с возрастом проблема уходит сама собой. Для гарантии благоприятного исхода родителям нужно поставить ребенка на учет к невропатологу, который следующие несколько лет будет внимательно следить за изменениями в состоянии крохи и при необходимости назначать соответствующее лечение.
Для детей, чья патология была выявлена в старшем возрасте, перспективы не столь радужны. Чем позднее обнаружено отклонение, тем выше вероятность, что в отсутствии наблюдения и терапии заболевание успело способствовать формированию различных аномалий развития мозга, что чревато осложнениями. Конечно, и такой диагноз – не приговор. Однако родителям необходимо подготовить себя и ребенка к неизбежности предстоящего длительного и сложного лечения, а возможно, и к хирургической операции.

Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Расширение желудочков головного мозга у новорожденных
В первые часы после рождения, ребенок находится под наблюдением неонатологов, которые следят за его физиологическим состоянием и делают необходимые обследования организма. При этом оценка здоровья проводится поэтапно начиная с первой минуты жизни, а заканчивается перед выпиской.
Самый тщательный осмотр проводится в первые сутки и заключается в стандартной процедуре наблюдения за активностью и внешним видом новорожденного. Если у врача появились подозрения на врожденные пороки развития, то возможно применение ультразвукового исследования, позволяющее выявить отклонения в формировании не только внутренних органов, но и головного мозга. При этом особо тщательно измеряются размеры желудочков, которые в норме не должны превышать определенную величину.
На этом этапе неонатолог может диагностировать расширение желудочков головного мозга у новорожденных. Исходя из степени патологии и влияния на жизнедеятельность ребенка, будет поставлен вопрос о дальнейшем решении этой проблемы: например, при незначительных отклонениях от нормы, предписывается наблюдение у невропатолога и контроль состояния. Если же нарушения серьезны, а симптоматика ярко выражена, то ребенку необходимо специальное лечение и наблюдение в условиях стационара.

Желудочковая система головного мозга
Желудочковая система состоит из 4 полостей расположенных в отделах головного мозга. Основное их предназначение — синтез ликвора или спинномозговой жидкости, выполняющей большое количество задач, но основная его функция заключается в амортизации мозгового вещества от внешних воздействий, контроле внутричерепного давления и стабилизации обменных процессов между кровью и мозгом.
Перемещение ликвора происходит при помощи каналов, соединяющих общий 4 желудочек и подпаутинное пространство, образованное оболочками спинного и головного мозга. Причем основной объем его находится над значимыми щелями и извилинами коры.
Самые большие боковые желудочки расположены равноудаленно от срединной линии ниже мозолистого тела. Первым желудочком считается полость, находящаяся с левой стороны, а вторым — с правой. Они имеют С-образную форму и огибают спинные части базальных ядер. Именно они продуцируют спинномозговую жидкость, которая через межжелудочные отверстия попадает в III желудочек. Структурно I и II сегмент желудочковой системы включает в себя передние (лобные) рога, тело и нижние (височные) рога.
III желудочек находится между зрительными буграми и имеет форму кольца. При этом в его стенках расположено серое вещество, которое отвечает за регуляцию вегетативной системы. Этот отдел связан с водопроводом среднего мозга, а через межжелудочковое отверстие, расположенное сзади назальной спайки, с I и II желудочками.
Самый важный IV желудочек расположен между мозжечком и продолговатым мозгом, причем сверху него находится червь и мозговые паруса, а снизу — продолговатый мозг и варолиев мост. Эта полость образовалась из остатков заднего мозгового пузыря и является общей для ромбовидного отдела. На ее дне залегают ядра V-XII черепно-мозговых нервов. При этом задний нижний угол сообщается со спинным мозгом через центральный канал, а через верхнюю переднюю часть — с водопроводом.
Иногда при обследовании новорожденного обнаруживается V желудочек, который является особенностью строения мозга. Он располагается на передней средней линии, ниже мозолистого тела. Обычно его закрытие происходит к 6-месячному возрасту, если же щель составляет более 10 мм, то речь уже идет о патологии ликвородинамической системы.
Если у ребенка при УЗИ была обнаружена асимметрия боковых желудочков, то прогноз зависит от степени патологии и глубины поражения мозговых тканей, а также причин, спровоцировавших развитие заболевания. Так, значительное увеличение мешает нормальной циркуляции и производству ликвора, что влечёт за собой проблемы неврологического характера. А вот врожденная асимметрия, не отягченная нарушениями оттока, в большинстве случаев не требует лечения. Однако такой ребенок нуждается в наблюдении, с целью предупреждения рецидива заболевания и возможных последствий.
Размер желудочков в норме
У здорового новорожденного в норме присутствует 4 желудочка: два боковых, третий — условно передний и четвертый желудочковый компонент, который считается задним. Увеличение боковых желудочков влечет за собой продуцирование большого количества ликвора, который не сможет нормально циркулировать между оболочками мозга и соответственно выполнять свои функции по регулировке обменных процессов. Поэтому при оценке размеров желудочков новорожденных используют следующие нормы:
- боковые передние рога должны укладываться в диапазон 2—4 мм;
- боковые затылочные рога — 10—15 мм;
- тело боковых желудочков — не глубже 4 мм;
- III желудочек — не более 5 мм;
- IV — до 4 мм.
При обследовании мозга младенцев до года и старше, использование этих норм будет неверным, так как мозговое вещество и желудочки, будут расти, поэтому оценка проводится при помощи других показателей и соответствующих таблиц.

Причины увеличения желудочков
Если на первичном осмотре было выявлено, что незначительно увеличены желудочки головного мозга у новорожденного, то не стоит отчаиваться, так как в большинстве случаев такое состояние требует только наблюдение в течение первых лет жизни, а прогноз благоприятный.
Изначально небольшое расхождение показателей с нормами может быть обусловлено генетически, и являться особенностью строения мозга, тогда как патологические изменения происходят из-за хромосомного сбоя во время формирования плода.
Существует ряд факторов, провоцирующих асимметрию и дилатацию (увеличение) полости желудочков:
- инфекционные заболевания во время беременности (в частности, инфицирование плода цитомелаловирусом);
- заражение крови, сепсис;
- осложнения, вызванные хроническими заболеваниями матери;
- преждевременные роды;
- острая гипоксия во время внутриутробного развития, вызванная недостаточным кровоснабжением плаценты;
- варикозное расширение вен, питающих плод;
- длительный безводный период и затянувшаяся родовая деятельность;
- скоротечные роды;
- родовые травмы, гипоксия, вызванная обвитием пуповиной;
- деформация черепных костей;
- попадание посторонних предметов в мозговые структуры;
- кисты, новообразования различной природы;
- кровоизлияния;
- ишемический и геморрагический инсульт.
Также расширение желудочков может быть спровоцировано водянкой головного мозга неясной этиологии и другими врожденными болезнями.
Вот что говорит о расширении желудочков известный на постсоветском пространстве педиатр, врач высшей категории Евгений Комаровский.
Как проявляется
Основная функция желудочков заключается в секреции ликвора, а также обеспечении его нормальной циркуляции в субарахноидальном пространстве. Если баланс обмена и производства спинномозговой жидкости нарушается, то формируется застой и, как следствие, стенки полостей растягиваются. Одинаковое незначительное расширение боковых сегментов может быть вариантом нормы, а вот их асимметрия и увеличение отдельных частей (например, только рог), будет являться признаком развития патологии.
Увеличенные желудочки головного мозга у грудничка могут диагностироваться при таком врожденном заболевании, как вентрикуломегалия. Она быть разной степени тяжести:
- Незначительное расширение желудочков мозга до 11—12 мм, при этом выраженная симптоматика отсутствует. Проявляется в поведении ребенка: он становится более возбудимым и раздражительным.
- Увеличение глубины желудочков до 15 мм. Чаще всего патология сопровождается асимметрией и нарушением кровоснабжения пораженного участка, что влечет за собой появление судорог, увеличение размера головы и отставание в умственном и физическом развитии.
- Расширение желудочков до 20 мм, характеризуется необратимыми изменениями структур мозга, у младенцев часто сопровождается синдромом Дауна и ДЦП.
В более взрослом возрасте увеличение объема желудочков проявляется следующей симптоматикой:
- Нарушение походки, при этом ребенок ходит «нацыпочках» или наоборот, делает упор только на пятки.
- Появление зрительных расстройств, таких как косоглазие, недостаточная фокусировка взгляда, а также раздвоение изображения при попытке разглядеть мелкие детали.
- Тремор рук и ног.
- Поведенческие расстройства, которые проявляются в излишней вялости и сонливости, при этом ребенка трудно увлечь каким-либо занятием.
- Появление головных болей вследствие повышенного внутричерепного давления, иногда может наблюдаться тошнота, и даже рвота.
- Головокружение.
- Частые срыгивания, нарушение аппетита. Некоторые новорожденные способны отказываться от грудных кормлений.
Последствия
Позднее выявление патологии, в результате которой произошло расширение желудочка головного мозга у новорожденного, может привести к остановке в развитии и ухудшении физического состояния.
Основные симптомы заболевания чаще всего проявляются в первые 6 месяцев после рождения и выражаются в стойком повышенном внутричерепном давлении. Также может наблюдаться нарушение сознания, зрения,тугоухость, эпилептические приступы и припадки, расстройства периферической нервной системы.
Отсутствие должного внимания к ребенку и невыполнение назначений специалистов может спровоцировать переход заболевания из более легкой формы в тяжелую, лечение которой проводится только в условиях стационара и при необходимости с применением оперативных вмешательств.
Диагностика и лечение
Во время беременности расширение желудочков мозга плода чаще всего обнаруживается еще на плановом УЗ исследовании. Последующие обследования проводятся с целью наблюдения клиники заболевания, но окончательный диагноз может быть поставлен только после рождения ребенка и проведения нейросонографии — УЗИ головного мозга через еще не заросший большой родничок. При этом патология может развиться в любом возрасте, но чаще всего встречается в младенчестве.
Для постановки более точного диагноза малышу может понадобится консультация и осмотр у врача-офтальмолога, который оценит состояние сосудов глазного дна, отечность глазных дисков и другие проявления повышенного внутричерепного давления.
После срастания черепных костей возможно применение МРТ мозга: оно позволит отследить дилатацию стенок желудочков в динамике. Однако, при использовании этого метода, ребенку придется длительное время находиться без движения, поэтому перед процедурой его погружают в медикаментозный сон. Если наркоз противопоказан, то обследование проводят с помощью компьютерной томографии.
Также обязательна консультация врача-невролога, который поможет выявить проблемы в развитии еще на начальной стадии. В зависимости от степени патологии дальнейшее лечение может быть оперативным или консервативным медикаментозным.
При значительном отклонении от норм величины желудочков применяется только хирургическое лечение, соответственно ребенок также должен обследоваться врачом-нейрохирургом. При этом в ходе операции могут быть удалены очаги новообразований или осколки костей черепа, появившиеся в результате черепно-мозговых травм. Для уменьшения внутричерепного давления, нормализации кровообращения и обменных процессов применяется шунтирование головного мозга.
Консервативная терапия назначается при незначительном увеличении желудочков и включает употребление мочегонных средств, ноотропы, седативных препаратов и витаминных комплексов. Если нарушения вызваны инфекциями, то в таком случае назначаются антибиотики. Также улучшить отток ликвора и уменьшить его застой поможет применение лечебной гимнастики.
Прогноз
Если патология в развитии желудочков была выявлена в первые дни после рождения, то прогноз в большинстве случаев благоприятный и зависит от адекватного лечения и степени тяжести отклонений.
Обнаружение заболевания и терапия в старшем возрасте может осложняться ввиду формирования большого количества аномалий, возникших в результате развития патологии, ее причин и влияния на другие системы организма.
Расширение желудочков головного мозга: последствия увеличения и асимметрии у новорожденных и грудничков
Сразу после рождения у малыша начинается активная больничная жизнь: ему делают прививки и берут множество анализов, которые позволяют оценить состояние здоровья новорожденного. Среди них обязательная процедура – УЗИ головного мозга, важно проверить его на предмет отсутствия патологий, а также оценить, насколько он развит, ведь от этого зависит вся дальнейшая жизнь малыша.
Ультразвуковое исследование головного мозга у грудничка
Анатомия желудочковой системы головного мозга
Структура головного мозга человека неоднородна, он состоит из нескольких частей, каждая из которых отвечает за определенную функцию жизнедеятельности. У любого здорового человека мозг состоит из четырех желудочков, которые связаны между собой с помощью сосудов, каналов, отверстий и клапанов.
Мозг состоит из боковых желудочков, третьего и четвертого. Боковые имеют также свои номера: левый обозначается первым номером, а правый вторым. 3 и 4 имеют другое название – передний и задний соответственно. Боковые желудочки имеют рога – передние и задние, и тело желудочков. Вокруг всех желудочков постоянно циркулирует спинномозговая жидкость – ликвор.
Изменение размеров одного или всех желудочков влечет за собой ухудшение циркуляции ликвора. Это грозит серьезными последствиями: приводит к увеличению объема жидкости в спинном мозге и к ухудшению работы организма. Асимметричные желудочки не являются нормальным явлением у малышей и детей до года.
Таблица нормальных размеров

Размеры всей частей мозга имеют стандарты для каждого возраста. Отклонение от средних значений не всегда является патологией, однако врачи все-таки принимают во внимание показатели нормы и при выявлении значений, превышающих стандарты, назначают ряд дополнительных обследований.
Нормы размеров частей головного мозга у новорожденных и грудничков представлены в таблице.
| Параметры | Нормы для новорожденных | Нормы для 3-месячных |
| Боковые желудочки мозга | Передние рога – 2–4 мм, затылочные – 10–15 мм, тело – до 4 мм | Передние рога – до 4 мм, затылочные – до 15 мм, тело – 2–4 мм |
| 3 желудочек | 3–5 мм | ≤5 мм |
| 4 желудочек | ≤4 мм | ≤4 мм |
| Межполушарная щель | 3–4 мм | 3–4 мм |
| Большая цистерна | ≤10 мм | ≤6 мм |
| Субарахноидальное пространство | ≤3 мм | ≤3 мм |
Почему увеличиваются желудочки головного мозга у ребенка?
Боковые желудочки могут увеличиваться в размере из-за нарушения циркуляции ликвора. Причинами могут быть:
- затруднение ликворооттока;
- нарушение адсорбции цереброспинальной жидкости;
- гиперпродукция (излишнее образование) спинномозговой жидкости.
Кроме этого, дилатация (увеличение) боковых желудочков может привести к их асимметрии. Это состояние, при котором части головного мозга увеличены в размерах неодинаково. Чаще увеличение ширины боковых желудочков происходит по причине:
- инфекции;
- травмы головы;
- опухоли;
- гидроцефалии (рекомендуем прочитать: основные признаки гидроцефалии у детей);
- гематомы;
- тромбоза.
Ассиметричными желудочки могут быть из-за кровоизлияния. Патология возникает вследствие сдавливания одного из желудочков дополнительным потоком крови. У новорожденных состояние может быть спровоцировано длительным нахождением в утробе матери после прокола или разрыва пузыря и развившейся асфиксии.
Симптомы патологии
Асимметрия желудочков мозга сопровождается повышением внутричерепного давления, поэтому вызывает множество разнообразных симптомов. В связи с этим диагностика бывает затруднена, сложно связать их с каким-то заболеванием. У новорожденных отклонение от нормы выражается в следующих проявлениях:
- отсутствие аппетита;
- вялость конечностей;
- тремор;
- вздувшиеся вены на лбу, висках и затылке из-за затруднения оттока крови;
- отсутствие реакций, положенных по возрасту: снижен хватательных и двигательный рефлексы;
- зрачки глаз направлены в разные стороны;
- неровности черепа;
- частая отрыжка и тошнота, не связанная с приемом пищи.
Диагностические методы
Расширение ликворных пространств головного мозга у детей относится к тем патологиям, которые нельзя пускать на самотек. Для назначения грамотного лечения нужно сначала поставить диагноз. Современная медицина знает несколько методов диагностики состояния головного мозга. Наиболее информативной считается лучевая диагностика, однако она подходит детям после того, как зарастут костной тканью роднички (подробнее в статье: когда и как зарастает родничок у детей?). К другим методам относятся:
- МРТ – магнитно-резонансная томография. Она позволяет получить полную картину состояния мягких тканей, в том числе и мозга, но имеет множество противопоказаний. Маленьким детям она назначается только в крайних случаях, поскольку для достоверного результата нужно, чтобы пациент лежал неподвижно минимум 20 минут, чего груднички не умеют. Выход есть – это общий наркоз, но он негативно отражается на здоровье малыша.
- Альтернативой МРТ является диагностика при помощи компьютерного томографа – КТ. Она проводится гораздо быстрее и не требует наркоза, поэтому является наиболее предпочтительным способом диагностики состояния мозга у грудничка. Имеет существенный недостаток по сравнению с МРТ – более низкое качество снимков, особенно если речь идет о малых участках съемки. Лучше всего КТ показывает кровоизлияние в межоболочные пространства, в связи с чем можно быстро поставить диагноз и назначить лечение.
- НСГ, или нейросонография. Процедура позволяет оценить только размеры желудочков, но не дает визуальной картинки. Аппарат способен заснять размеры органа от 1 мм, не меньше.
- Дополнительным методом диагностики является оценка состояния глазного дна. В процессе можно увидеть расширенные сосуды, которые укажут на то, что у пациента повышено внутричерепное давление.
- Пункция спинномозговой жидкости, которая выполняется в поясничном отделе позвоночника. С помощью анализа взятого материала оценивают состояние ликвора.
Способы лечения
Легкое увеличение боковых желудочков лечится при помощи медикаментов. Более серьезные случаи, а также если пациенту еще нет 2 лет, подлежат лечению в стационаре. Дети старшего возраста направляются на амбулаторное лечение. Невролог назначает:
- Мочегонные средства, которые усиливают работу почек и способствуют выведению лишней жидкости. Благодаря этому снижается объем крови в сосудах и количество межклеточной жидкости. Соответственно, ликвор будет вырабатываться в меньших количествах и перестанет давить на желудочки, вызывая их увеличение.
- Ноотропные средства для стимуляции мозгового кровообращения. Их назначают для предотвращения сдавливания жидкостью сосудов головного мозга, способного привести к смерти. Данные средства в сочетании с диуретиками помогают справиться с гипоксией и выводят лишнюю жидкость из желудочков в кровь, а далее почками наружу, это позволяет облегчить состояние детей.
- Успокоительные. Ребенок может проявлять беспокойство и стресс, в результате чего происходит выработка адреналина, который повышает давление и сужает сосуды. В результате этого прогрессирует гидроцефалия. Успокоительные средства применяются только по назначению врача со строгим соблюдением дозировки.
- Препараты для улучшения тонуса мышц. Из-за повышенного внутричерепного давления он снижен, а поскольку мышцы не могут контролировать растяжение вен, последние набухают. Кроме лекарственных препаратов с этой целью применяют массаж, лечебную гимнастику. Начинать делать с малышом зарядку для снижения давления можно под наблюдением врача, не следует допускать резких движений.

Если причиной дилатации или асимметрии 3 и 4 желудочков стала инфекция, вызванная бактериями или вирусами, например менингит, гидроцефальный синдром может стать одним из осложнений. В этом случае сначала нужно вылечить основную причину увеличения желудочков.
Иногда отклонение размеров ликворных пространств от нормы является физиологическим, например, когда новорожденный крупный. Это состояние не требует специфического лечения, может потребоваться лишь курс массажа и занятия специальной лечебной физкультурой.
Официальная медицина не признает лечения дилатации желудочков при помощи иглоукалывания, приема гомеопатических средств и прочих методов нетрадиционного вмешательства. Люди, которые занимаются подобной практикой, вместо ожидаемого исцеления могут нанести ребенку непоправимый вред. Также неэффективным является прием витаминов, однако они могут быть назначены как сопутствующее общеукрепляющее средство параллельно с основным курсом лечения.
Осложнения и последствия для ребенка
Несмотря на то, что расширение желудочков мозга не является смертельно опасным заболеванием, оно может привести к различным осложнениям. Наиболее опасное состояние – разрыв стенки вены или желудочка. Эта патология приводит к мгновенному летальному исходу или к коме.

Расширение желудочков головного мозга может иметь тяжелые последствия, поэтому ребенок с таким диагнозом должен длительное время наблюдаться в медицинском учреждении
Расширенный желудочек может передавить зрительный или слуховой нерв, что ведет к частичной или полной слепоте или глухоте. Если сдавливание произошло из-за накопленной жидкости, состояние будет обратимым, зрение или слух вернется, когда лишняя жидкость покинет это место.
Состояние длительного расширения желудочков может привести к приступу эпилепсии у детей. Механизм возникновения припадков в настоящее время окончательно не изучен, однако известно, что они появляются при разных поражениях мозга.
Чем младше ребенок, у которого диагностировали расширение, тем больше шансов на полное выздоровление. К менее опасным, но все-таки неприятным осложнениям относятся:
- задержка развития речи, психического и умственного развития;
- недержание мочи и кала;
- слепота и глухота, возникающая эпизодами.

Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Ультразвуковое исследование мозга новорожденных детей (нормальная анатомия)

Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Показания для проведения эхографии мозга
- Недоношенность.
- Неврологическая симптоматика.
- Множественные стигмы дисэмбриогенеза.
- Указания на хроническую внутриутробную гипоксию в анамнезе.
- Асфиксия в родах.
- Синдром дыхательных расстройств в неонатальном периоде.
- Инфекционные заболевания у матери и ребенка.
Для оценки состояния мозга у детей с открытым передним родничком используют секторный или микроконвексный датчик с частотой 5-7,5 МГц. Если родничок закрыт, то можно использовать датчики с более низкой частотой – 1,75-3,5 МГц, однако разрешение будет невысоким, что дает худшее качество эхограмм. При исследовании недоношенных детей, а также для оценки поверхностных структур (борозд и извилин на конвекситальной поверхности мозга, экстрацеребрального пространства) используют датчики с частотой 7,5-10 МГц.
Акустическим окном для исследования мозга может служить любое естественное отверстие в черепе, но в большинстве случаев используют большой родничок, поскольку он наиболее крупный и закрывается последним. Маленький размер родничка значительно ограничивает поле зрения, особенно при оценке периферических отделов мозга.
Для проведения эхоэнцефалографического исследования датчик располагают над передним родничком, ориентируя его так, чтобы получить ряд корональных (фронтальных) срезов, после чего переворачивают на 90° для выполнения сагиттального и парасагиттального сканирования. К дополнительным подходам относят сканирование через височную кость над ушной раковиной (аксиальный срез), а также сканирование через открытые швы, задний родничок и область атланто-затылочного сочленения.
По своей эхогенности структуры мозга и черепа могут быть разделены на три категории:
- гиперэхогенные – кость, мозговые оболочки, щели, кровеносные сосуды, сосудистые сплетения, червь мозжечка;
- средней эхогенности – паренхима полушарий мозга и мозжечка;
- гипоэхогенные – мозолистое тело, мост, ножки мозга, продолговатый мозг;
- анэхогенные – ликворсодержащие полости желудочков, цистерны, полости прозрачной перегородки и Верге.
Нормальные варианты мозговых структур
Борозды и извилины. Борозды выглядят как эхогенные линейные структуры, разделяющие извилины. Активная дифференцировка извилин начинается с 28-й недели гестации; их анатомическое появление предшествует эхографической визуализации на 2-6 нед. Таким образом, по количеству и степени выраженности борозд можно судить о гестационном возрасте ребенка.
Визуализация структур островкового комплекса также зависит от зрелости новорожденного ребенка. У глубоко недоношенных детей он остается открытым и представлен в виде треугольника, флага – как структуры повышенной эхогенности без определения в нем борозд. Закрытие сильвиевой борозды происходит по мере формирования лобной, теменной, затылочной долей; полное закрытие рейлева островка с четкой сильвиевой бороздой и сосудистыми образованиями в ней заканчивается к 40-й неделе гестации.
Боковые желудочки. Боковые желудочки, ventriculi lateralis – это полости, заполненные цереброспинальной жидкостью, видимые как анэхогенные зоны. Каждый боковой желудочек состоит из переднего (лобного), заднего (затылочного), нижнего (височного) рогов, тела и атриума (треугольника) – рис. 1. Атриум расположен между телом, затылочным и теменным рогом. Затылочные рога визуализируются с трудом, их ширина вариабельна. Размер желудочков зависит от степени зрелости ребенка, с увеличением гестационного возраста их ширина снижается; у зрелых детей в норме они щелевидны. Легкая асимметрия боковых желудочков (различие размеров правого и левого бокового желудочка на корональном срезе на уровне отверстия Монро до 2 мм) встречается довольно часто и не является признаком патологии. Патологическое расширение боковых желудочков чаще начинается с затылочных рогов, поэтому отсутствие возможности их четкой визуализации – серьезный аргумент против расширения. О расширении боковых желудочков можно говорить, когда диагональный размер передних рогов на корональном срезе через отверстие Монро превышает 5 мм и исчезает вогнутость их дна.
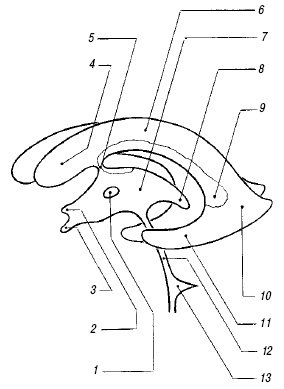
Рис. 1. Желудочковая система мозга.
1 – межталамическая связка;
2 – супраоптический карман III желудочка;
3 – воронкообразный карман III желудочка;
4 – передний рог бокового желудочка;
5 – отверстие Монро;
6 – тело бокового желудочка;
7 – III желудочек;
8 – шишковидный карман III желудочка;
9 – клубочек сосудистого сплетения;
10 – задний рог бокового желудочка;
11 – нижний рог бокового желудочка;
12 – сильвиев водопровод;
13 – IV желудочек.
Сосудистые сплетения. Сосудистые сплетения (plexus chorioideus) – это богато васкуляризованный орган, вырабатывающий цереброспинальную жидкость. Эхографически ткань сплетения выглядит как гиперэхогенная структура. Сплетения переходят с крыши III желудочка через отверстия Монро (межжелудочковые отверстия) на дно тел боковых желудочков и продолжаются на крышу височных рогов (см. рис. 1); также они имеются в крыше IV желудочка, но эхографически в этой области не определяются. Передние и затылочные рога боковых желудочков не содержат сосудистых сплетений.
Сплетения обычно имеют ровный гладкий контур, но могут быть и неровности, и легкая асимметрия. Наибольшей ширины сосудистые сплетения достигают на уровне тела и затылочного рога (5-14 мм), образуя в области атриума локальное уплотнение – сосудистый клубочек (glomus), который может иметь форму пальцеобразного выроста, быть слоистым или раздробленным. На корональных срезах сплетения в затылочных рогах выглядят как эллипсоидные плотности, практически полностью выполняющие просвет желудочков. У детей с меньшим гестационным возрастом размер сплетений относительно больше, чем у доношенных.
Сосудистые сплетения могут быть источником внутрижелудочковых кровоизлияний у доношенных детей, тогда на эхограммах видна их четкая асимметрия и локальные уплотнения, на месте которых затем образуются кисты.
III желудочек. III желудочек (ventriculus tertius) представляется тонкой щелевидной вертикальной полостью, заполненной ликвором, расположенной сагиттально между таламусами над турецким седлом. Он соединяется с боковыми желудочками через отверстия Монро (foramen interventriculare) и с IV желудочком через сильвиев водопровод (см. рис. 1). Супраоптический, воронкообразный и шишковидный отростки придают III желудочку на сагиттальном срезе треугольный вид. На корональном срезе он виден как узкая щель между эхогенными зрительными ядрами, которые взаимосоединяются межталамической спайкой (massa intermedia), проходящей через полость III желудочка. В неонатальном периоде ширина III желудочка на корональном срезе не должна превышать 3 мм, в грудном возрасте – 3-4 мм. Четкие очертания III желудочка на сагиттальном срезе говорят о его расширении.
Сильвиев водопровод и IV желудочек. Сильвиев водопровод (aquaeductus cerebri) представляет собой тонкий канал, соединяющий III и IV желудочки (см. рис. 1), редко видимый при УЗ исследовании в стандартных позициях. Его можно визуализировать на аксиальном срезе в виде двух эхогенных точек на фоне гипоэхогенных ножек мозга.
IV желудочек (ventriculus quartus) представляет собой небольшую полость ромбовидной формы. На эхограммах в строго сагиттальном срезе он выглядит малым анэхогенным треугольником посередине эхогенного медиального контура червя мозжечка (см. рис. 1). Передняя его граница отчетливо не видна из-за гипоэхогенности дорсальной части моста. Переднезадний размер IV желудочка в неонатальном периоде не превышает 4 мм.
Мозолистое тело. Мозолистое тело (corpus callosum) на сагиттальном срезе выглядит как тонкая горизонтальная дугообразная гипоэхогенная структура (рис. 2), ограниченная сверху и снизу тонкими эхогенными полосками, являющимися результатом отражения от околомозолистой борозды (сверху) и нижней поверхности мозолистого тела. Сразу под ним располагаются два листка прозрачной перегородки, ограничивающие ее полость. На фронтальном срезе мозолистое тело выглядит тонкой узкой гипоэхогенной полоской, образующей крышу боковых желудочков.
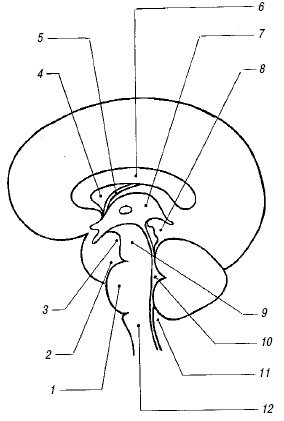
Рис. 2. Расположение основных мозговых структур на срединном сагиттальном срезе.
1 – варолиев мост;
2 – препонтинная цистерна;
3 – межножковая цистерна;
4 – прозрачная перегородка;
5 – ножки свода;
6 – мозолистое тело;
7 – III желудочек;
8 – цистерна четверохолмия;
9 – ножки мозга;
10 – IV желудочек;
11 – большая цистерна;
12 – продолговатый мозг.
Полость прозрачной перегородки и полость Верге. Эти полости расположены непосредственно под мозолистым телом между листками прозрачной перегородки (septum pellucidum) и ограничены глией, а не эпендимой; они содержат жидкость, но не соединяются ни с желудочковой системой, ни с субарахноидальным пространством. Полость прозрачной перегородки (cavum cepti pellucidi) находится кпереди от свода мозга между передними рогами боковых желудочков, полость Верге расположена под валиком мозолистого тела между телами боковых желудочков. Иногда в норме в листках прозрачной перегородки визуализируются точки и короткие линейные сигналы, происходящие от субэпендимальных срединных вен. На корональном срезе полость прозрачной перегородки выглядит как квадратное, треугольное или трапециевидное анэхогенное пространство с основанием под мозолистым телом. Ширина полости прозрачной перегородки не превышает 10-12 мм и у недоношенных детей шире, чем у доношенных. Полость Верге, как правило, уже полости прозрачной перегородки и у доношенных детей обнаруживается редко. Указанные полости начинают облитерироваться после 6 мес гестации в дорсовентральном направлении, но точных сроков их закрытия нет, и они обе могут обнаруживаться у зрелого ребенка в возрасте 2-3 мес.
Базальные ядра, таламусы и внутренняя капсула. Зрительные ядра (thalami) – сферические гипоэхогенные структуры, расположенные по бокам от полости прозрачной перегородки и формирующие боковые границы III желудочка на корональных срезах. Верхняя поверхность ганглиоталамического комплекса делится на две части каудоталамической выемкой – передняя относится к хвостатому ядру, задняя – к таламусу (рис. 3). Между собой зрительные ядра соединены межталамической спайкой, которая становится четко видимой лишь при расширении III желудочка как на фронтальном (в виде двойной эхогенной поперечной структуры), так и на сагиттальном срезах (в виде гиперэхогенной точечной структуры).
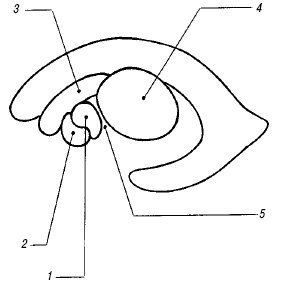
Рис. 3. Взаиморасположение структур базально-таламического комплекса на парасагиттальном срезе.
1 – скорлупа чечевицеобразного ядра;
2 – бледный шар чечевицеобразного ядра;
3 – хвостатое ядро;
4 – таламус;
5 – внутренняя капсула.
Базальные ядра – это подкорковые скопления серого вещества, расположенные между таламусом и рейлевым островком. Они имеют сходную эхогенность, что затрудняет их дифференцировку. Парасагиттальный срез через каудоталамическую выемку – самый оптимальный подход для обнаружения таламусов, чечевицеобразного ядра, состоящего из скорлупы, (putamen), и бледного шара, (globus pallidus), и хвостатого ядра, а также внутренней капсулы – тонкой прослойки белого вещества, отделяющей ядра полосатого тела от таламусов. Более четкая визуализация базальных ядер возможна при использовании датчика 10 МГц, а также при патологии (кровоизлиянии или ишемии) – в результате нейронального некроза ядра приобретают повышенную эхогенность.
Герминальный матрикс – это эмбриональная ткань с высокой метаболической и фибринолитической активностью, продуцирующая глиобласты. Эта субэпендимальная пластинка наиболее активна между 24-й и 34-й неделями гестации и представляет собой скопление хрупких сосудов, стенки которых лишены коллагеновых и эластичных волокон, легко подвержены разрыву и являются источником периинтравентрикулярных кровоизлияний у недоношенных детей. Герминальный матрикс залегает между хвостатым ядром и нижней стенкой бокового желудочка в каудоталамической выемке, на эхограммах выглядит гиперэхогенной полоской.
Цистерны мозга. Цистерны – это содержащие ликвор пространства между структурами мозга (см. рис. 2), в которых также могут находиться крупные сосуды и нервы. В норме они редко видны на эхограммах. При увеличении цистерны выглядят как неправильно очерченные полости, что свидетельствует о проксимально расположенной обструкции току цереброспинальной жидкости.
Большая цистерна (cisterna magna, c. cerebromedullaris) расположена под мозжечком и продолговатым мозгом над затылочной костью, в норме ее верхненижний размер на сагиттальном срезе не превышает 10 мм. Цистерна моста – эхогенная зона над мостом перед ножками мозга, под передним карманом III желудочка. Она содержит в себе бифуркацию базиллярной артерии, что обусловливает ее частичную эхоплотность и пульсацию.
Базальная (c. suprasellar) цистерна включает в себя межножковую, c. interpeduncularis (между ножками мозга) и хиазматическую, c. chiasmatis (между перекрестом зрительных нервов и лобными долями) цистерны. Цистерна перекреста выглядит пятиугольной эхоплотной зоной, углы которой соответствуют артериям Виллизиева круга.
Цистерна четверохолмия (c. quadrigeminalis) – эхогенная линия между сплетением III желудочка и червем мозжечка. Толщина этой эхогенной зоны (в норме не превышающая 3 мм) может увеличиваться при субарахноидальном кровоизлиянии. В области цистерны четверохолмия могут находиться также арахноидальные кисты.
Обводная (c. ambient) цистерна – осуществляет боковое сообщение между препонтинной и межножковой цистернами впереди и цистерной четверохолмия сзади.
Мозжечок (cerebellum) можно визуализировать как через передний, так и через задний родничок. При сканировании через большой родничок качество изображения самое плохое из-за дальности расстояния. Мозжечок состоит из двух полушарий, соединенных червем. Полушария слабосреднеэхогенны, червь частично гиперэхогенен. На сагиттальном срезе вентральная часть червя имеет вид гипоэхогенной буквы “Е”, содержащей цереброспинальную жидкость: вверху – квадригеминальная цистерна, в центре – IV желудочек, внизу – большая цистерна. Поперечный размер мозжечка прямо коррелирует с бипариетальным диаметром головы, что позволяет на основании его измерения определять гестационный возраст плода и новорожденного.
Ножки мозга (pedunculus cerebri), мост (pons) и продолговатый мозг (medulla oblongata) расположены продольно кпереди от мозжечка и выглядят гипоэхогенными структурами.
Паренхима. В норме отмечается различие эхогенности между корой мозга и подлежащим белым веществом. Белое вещество чуть более эхогенно, возможно, из-за относительно большего количества сосудов. В норме толщина коры не превышает нескольких миллиметров.
Вокруг боковых желудочков, преимущественно над затылочными и реже над передними рогами, у недоношенных детей и у некоторых доношенных детей имеется ореол повышенной эхогенности, размер и визуализация которого зависят от гестационного возраста. Он может сохраняться до 3- 4 нед жизни. В норме его интенсивность должна быть ниже, чем у сосудистого сплетения, края – нечеткими, расположение – симметричным. При асимметрии или повышении эхогенности в перивентрикулярной области следует проводить УЗ исследование мозга в динамике для исключения перивентрикулярной лейкомаляции.
Стандартные эхоэнцефалографические срезы
Корональные срезы (рис. 4). Первый срез проходит через лобные доли перед боковыми желудочками (рис. 5). Срединно определяется межполушарная щель в виде вертикальной эхогенной полоски, разделяющей полушария. При ее расширении в центре виден сигнал от серпа мозга (falx), не визуализируемый отдельно в норме (рис. 6). Ширина межполушарной щели между извилинами не превышает в норме 3-4 мм. На этом же срезе удобно измерять размер субарахноидального пространства – между латеральной стенкой верхнего сагиттального синуса и ближайшей извилиной (синокортикальная ширина). Для этого желательно использовать датчик с частотой 7,5-10 МГц, большое количество геля и очень осторожно прикасаться к большому родничку, не надавливая на него. Нормальный размер субарахноидального пространства у доношенных детей – до 3 мм, у недоношенных – до 4 мм.
Нейросонография — «спасательный круг» неонатологов
По статистике, роды во многих случаях идут с отклонениями от естественного сценария. При таком развитии событий нужно проконтролировать состояние главного органа центральной нервной системы ребёнка — головного мозга. Сделать это можно с помощью эффективной процедуры — нейросонографии (НСГ). О том, что она собой представляет, как проводится и какие результаты даёт, вы узнаете из этой статьи.

Суть процедуры
Нейросонографию называют ультразвуковым исследованием мозга. В ходе этой процедуры врач применяет ультразвук, позволяющий изучить состояние:
- головного мозга;
- костей черепа;
- сосудов, снабжающих мозг кровью;
- позвоночника новорождённого.
Датчик генерирует ультразвуковые волны. Они легко проникают сквозь органы и ткани младенца, не причиняя им ни малейшего вреда, и по-разному отражаются ими. Датчик улавливает отражённые волны, а затем на основе этого отклика программное обеспечение сканера строит изображение. Изучая его, врач делает выводы о состоянии мозговых и других тканей новорождённого и формулирует диагноз.
Кости черепа младенца подвижны, что облегчает его прохождение через родовые пути. После родов на головке остаются незакрытые роднички, и именно они позволяют просканировать головной мозг ультразвуком в ходе нейросонографии. В этом случае процедура называется чрезродничковой, и она применима только к новорождённым. Также существует транскраниальная НСГ, выполняемая через черепные кости, доступная взрослым пациентам.
Нейросонография пришла на смену небезопасной магнитно-резонансной томографии (МРТ) и стала настоящим «спасательным кругом» неонатологов.
ВАЖНО! Минздрав России включил НСГ в перечень комплексных обследований, выполняемых в рамках первого скрининга новорождённых в возрасте 1 месяц.
Полная безопасность
Ультразвуковые волны, лежащие в основе нейросонографии, не оказывают никакого влияния на органы и ткани. Вот почему НСГ совершенно безопасна для младенцев и не вызывает у них ни малейших болезненных ощущений.
Новорожденные при выполнении нейросонографии часто плачут, что иногда вызывает опасения у мам и побуждает их оставлять на форумах негативные отзывы о процедуре. Для беспокойства нет оснований — плач связан только с присутствием постороннего человека (врача), который настораживает и пугает младенца. Чтобы ребёнок был спокойнее, рекомендуем накормить его перед процедурой.
Техника проведения
Нейросонографияне требует никаких подготовительных мероприятий. Единственное исключение — упомянутое выше кормление.
Врач наносит на участок головы, через который будет проводиться процедура, безопасный для кожи гель. Он исключает появление воздуха между датчиком и головой, улучшает прохождение ультразвуковых волн и повышает точность исследования.

В течение непродолжительного времени (от 7 до 20 минут) врач двигает датчик по голове младенца, проводя исследование в разных срезах. Программное обеспечение сканера анализирует отражённые ультразвуковые волны и создаёт на экране монитора изображение. Врач изучает контуры головного мозга, выполняет необходимые измерения и фиксирует получаемые данные в медицинском протоколе. Собранные сведения позволяют ему сделать вывод об отсутствии патологий или поставить тот или иной диагноз, назначить лечение.
Ни в коем случае не нужно пытаться проанализировать результаты НСГ самостоятельно. Их расшифровка требует глубоких специальных познаний и должна выполняться только врачом. Пожалуй, единственная запись, которую может верно интерпретировать мама или папа малыша — «Патологий не обнаружено».
В каких случаях выполняется НСГ?
Чаще всего нейросонографию назначают младенцам. Есть ряд показаний к выполнению этой процедуры. В их числе:
- родовые травмы, которые получил ребёнок;
- затруднённая родовая деятельность матери;
- разрешение от бремени раньше и позже срока, то есть недоношенность и переношенность;
- внутриутробная инфекция;
- кесарево сечение;
- резус-конфликт во время беременности;
- генетическое заболевание, которым страдает мать;
- врождённые дефекты, выявленные у новорожденного (неодинаковые размеры глаз, расположение ушей на разной высоте и другие);
- воспалительные процессы, диагностированные у младенца;
- вирусная инфекция, которую тяжело перенёс ребёнок. В этом случае нейросонография позволяет исключить признаки менингита и энцефалита.
Есть симптомы, которые должны насторожить и побудить к проведению НСГ даже при отсутствии перечисленных выше показаний. Процедура рекомендована, если:
- младенец ведёт себя необычно — не проявляет активности, поверхностно спит, проявляет плохой аппетит, часто срыгивает, выгибает спинку, запрокидывает головку;
- у новорождённого плохая реакция на звуковые и визуальные раздражители — он не отзывается на голос взрослых, не в состоянии смотреть на лицо мамы, не отводя взгляд, не следит за движущейся игрушкой;
- у ребёнка появляются судороги и обмороки;
- он упал и сильно ударился головой.
ВАЖНО! Минздрав России рекомендует выполнять нейросонографию всем младенцам по достижении ими возраста 1 месяц.
Если по тем или иным причинам исследование в этом возрасте не проводилось, стоит выполнить его в 3 месяца. Это правило носит рекомендательный характер, окончательное решение принимают родители, однако пропускать срок и отказываться от процедуры не следует — в более старшем возрасте, когда родничок закроется, НСГ станет гораздо менее информативной.
Показатели, указывающие на норму
В первую очередь врач, выполняющий нейросонографию, оценивает форму и размеры полушарий головного мозга. Нормальной считается их симметричность.
В пространстве, расположенном между левым и правым полушарием мозга, не должно быть жидкости.
Борозды и извилины, покрывающие кору мозга, должны быть чётко выраженными.
В мозговых оболочках недопустимы патологические изменения.
Желудочки мозга — полости, содержащие спинномозговую жидкость — должны иметь чёткие границы и не быть расширенными, в них не должно находиться посторонних включений.
Мозговой водопровод на эхограмме в норме практически не различим.
Чётко видны ножки мозга, представляющие собой гипоэхогенные образования.
Хорошо различима пульсирующая базилярная артерия.
Размеры структур мозга должны лежать в определённых диапазонах:
- тела боковых желудочков — до 4 мм;
- щель между полушариями мозга — от 3 до 4 мм;
- передние рога боковых желудочков — до 2 мм (если исследование проводится в возрасте 1 месяц), задние рога — от 10 до 15 мм;
- большая цистерна мозга — до 10 мм;
- третий желудочек — от 3 до 5 мм;
- четвёртый желудочек — до 4 мм;
- субарахноидальное пространство — приблизительно 3 мм.
Это — далеко не полный перечень признаков нормальной анатомии головного мозга новорожденного. Врачам известен целый комплекс таких показателей. Кроме того, специалист, выполняющий НСГ, принимает во внимание вес, рост и другие характеристики ребёнка, констатируя нормальность анатомии или ставя диагноз. Именно поэтому родителям не нужно пытаться самостоятельно истолковать результаты ультразвукового исследования — это работа для профессионалов.
Патологии
Значительную долю всех нарушений, диагностируемых при нейросонографии, занимают расстройства гемодинамики (кровообращения). Врач может выявить геморрагическое или ишемическое поражение, которое станет поводом к немедленному медицинскому вмешательству.
Настораживающий признак — патологическое изменение геометрии мозговых структур. Считаются отклонением от нормы асимметрия полушарий головного мозга, сглаженность извилин, неоднородность и асимметричность желудочков, выход размеров мозговых структур из определённых диапазонов.
Является патологией наличие жидкости в области, расположенной между полушариями.
В некоторых случаях при нейросонографии обнаруживаются опухоли, размягчения вещества и кисты.

Так же, как в случае с показателями нормы, выше были перечислены далеко не все признаки патологических отклонений. Их полный комплекс известен врачам, и именно они должны анализировать результаты НСГ. Одни патологии становятся поводом к назначению дополнительных исследований, другие — к немедленному лечению, третьи — к регулярному наблюдению за состоянием здоровья малыша.
Прислушайтесь к мнению врачей и специалистов Минздрава России и не пренебрегайте нейросонографией. Эта безопасная процедура, выполненная своевременно, позволит убедиться в отсутствии патологий, а при их наличии — оперативно принять меры и вернуть ребёнку здоровье.


