Уреаплазмоз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Уреаплазмоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Уреаплазмоз – заболевание, вызываемое некоторыми видами уреаплазм (Ureaplasma urealyticum и Ureaplasma parvum) и поражающее мочеполовую систему.
ВОЗ ежегодно фиксирует по всему миру увеличение числа случаев доказанных инфекций, передающихся половым путем. Растет и число комбинированного инфицирования (когда в анализе выявляется несколько возбудителей), что значительно усложняет и диагностику, и течение самого заболевания, и его лечение. В случае с уреаплазмозом барьерная контрацепция (использование презервативов) – один из самых эффективных методов профилактики заболеваний, передающихся половым путем.
Причины появления уреаплазмоза
Уреаплазмы – микроорганизмы, склонные к внутриклеточному паразитированию, что обуславливает определенные нюансы в лечении вызываемого ими заболевания.
Из-за своих малых размеров уреаплазмы находятся в градации микроорганизмов между вирусами и бактериями, активно размножаются на слизистых оболочках, особенно половой системы.
- Беспорядочные половые связи и незащищенный секс.
- Несоблюдение правил личной гигиены.
- Использование чужих гигиенических принадлежностей.
- Состояния, ведущие к снижению иммунитета (как местного, так и общего): вирусные заболевания, переохлаждения, стрессовые ситуации, несбалансированное питание и неблагоприятные условия среды, вредные привычки, воздействие радиации, бесконтрольное применение гормональных препаратов или антибиотиков.
- Половой путь является самым распространенным способом передачи этой инфекции. В 20–40% случаев заболевание не проявляет себя никакими симптомами, в таких ситуациях человек является переносчиком и распространителем патогенных микроорганизмов.
- Вертикальный путь – от инфицированной матери к ребенку, в том числе при попадании микроорганизмов в околоплодные воды или при прохождении плода по родовым путям.
- Наименее доказанным является контактно-бытовой путь передачи инфекции: в бассейнах, через сиденья унитазов, через общие предметы гигиены.
По возбудителю:
- вызванный Ureaplasma urealyticum (условно-патогенным микроорганизмом), его присутствие в организме, не выходящее за пределы нормальных значений, лечения не требует;
- вызванный Ureaplasma parvum требует назначения терапии.
По длительности течения:
- острый;
- хронический.
У мужчин уреаплазмы вызывают появление следующих симптомов:
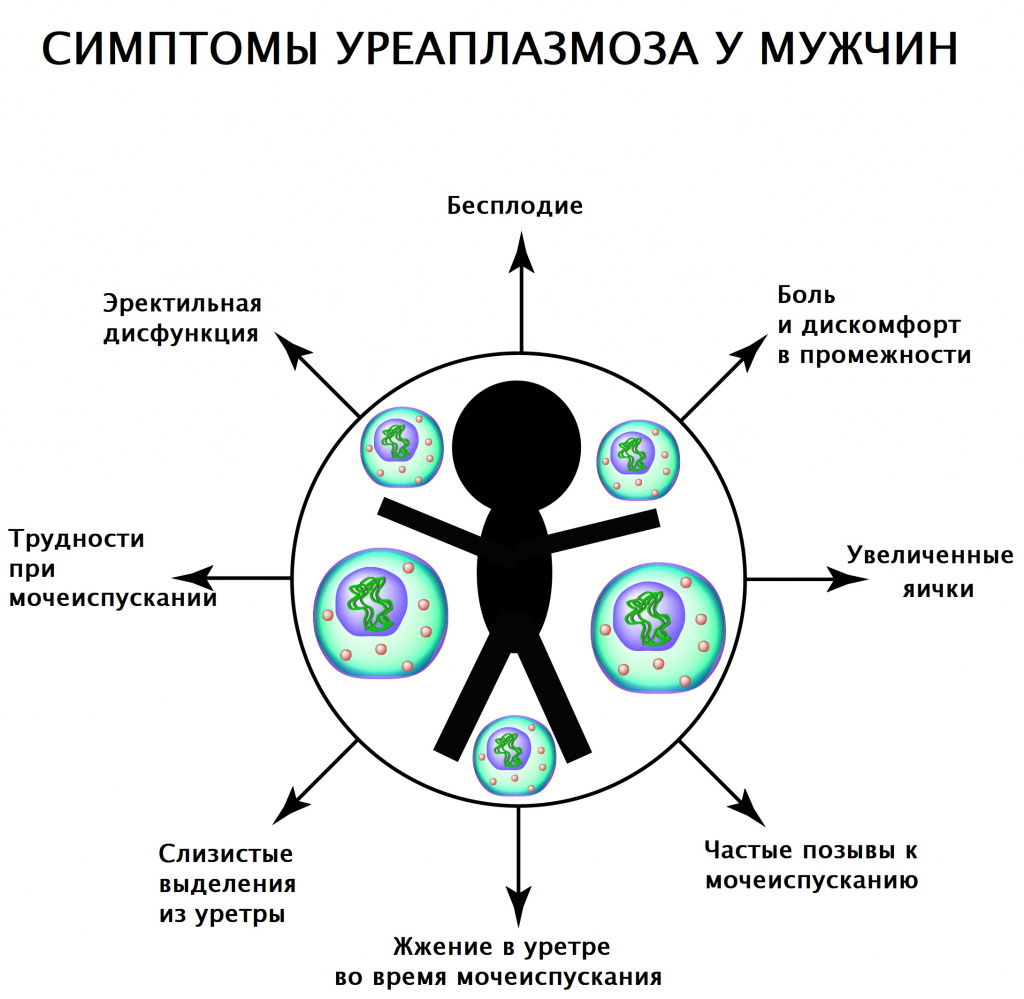
Воспаление мочеиспускательного канала (уретрит), проявляющееся дискомфортом и неприятными ощущениями в уретре, жжением и резью при мочеиспускании, а также во время полового акта и эякуляции.
Необильные слизистые выделения из уретры, более выраженные после ночного сна или долгого воздержания от мочеиспускания.
Орхит, эпидидимит – воспаление яичек, проявляющееся ощущением распирания и дискомфорта в них, развивается в случаях тяжелого течения инфекции.
Простатит возникает при склонности инфекции к хронизации и сигнализирует о том, что уреаплазмы активно распространяются по мочеполовой системе. Проявляется болезненностью в области промежности, снижением полового влечения, нарушением и ухудшением эрекции.
При отсутствии должного лечения вызывает образование спаек в мочеполовых путях, что приводит к нарушению мочеиспускания и бесплодию.
В редких случаях может наблюдаться клиническая картина ангины (боль в горле при глотании и в покое) в результате попадания уреаплазм на слизистую глотки при орально-генитальном сексе.
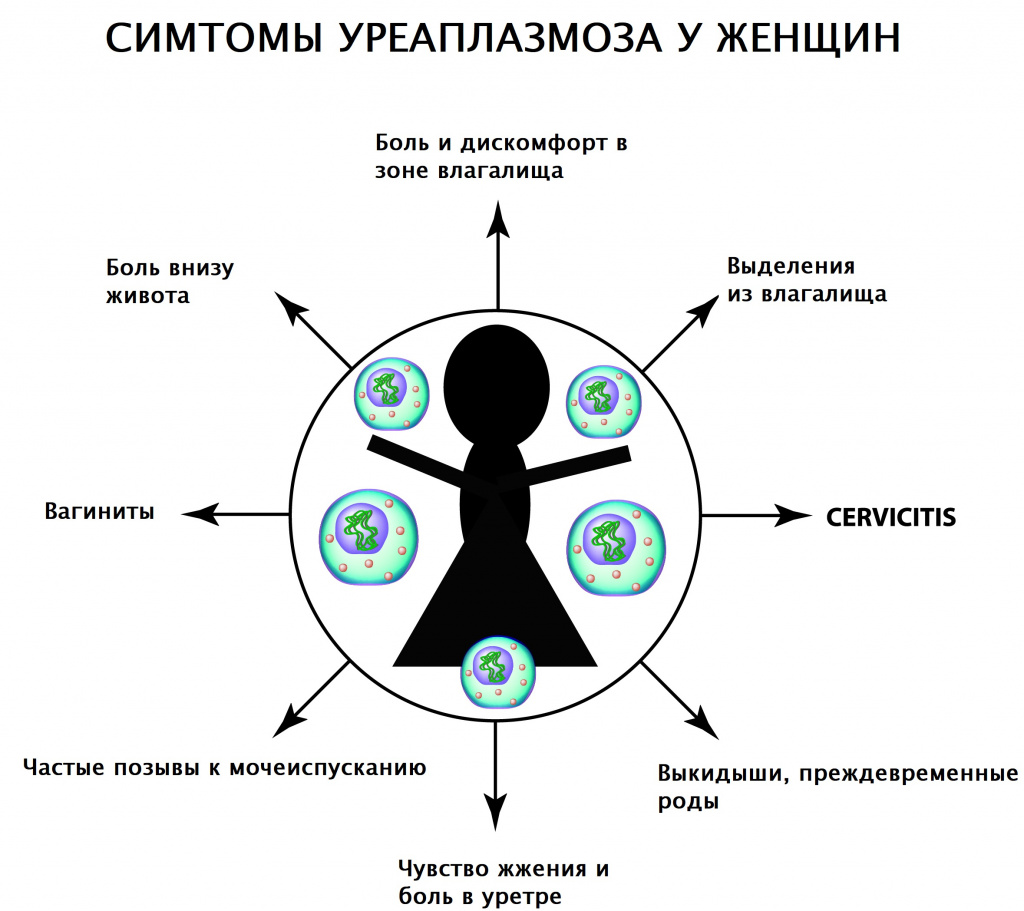
У женщин наблюдаются следующие симптомы заболевания:
Резь и жжение при мочеиспускании могут свидетельствовать о развитии уретрита.
Выделения из влагалища скудные, слизистые, частые позывы к мочеиспусканию.
Из-за механического раздражения воспаленной слизистой влагалища половой акт становится болезненным, возможно появление кровянистых выделений после него.
В случаях проникновения инфекции в матку и маточные трубы появляются болезненные ощущения внизу живота.
Боль в горле, напоминающая ангину, возникает в случае проникновения инфекции на слизистую горла при орально-генитальном контакте.
Диагностика уреаплазмоза
Для постановки диагноза необходимо определить ДНК уреаплазм в различных биосредах: в моче, секрете простаты.
Выявление ДНК Ureaplasma urealyticum в урогенитальном соскобе используется для подтверждения инфицированности при отсутствии других патогенных возбудителей, при стертой картине воспаления, при осложненном течении беременности. Может выявляться у клинически здоровых лиц.
Выявление ДНК Ureaplasma urealyticum в моче используется для подтверждения инфицированности при наличии клинических проявлений в нижних отделах мочеполового тракта (цистит, уретрит), при стертой картине воспаления. Может выявляться у клинически здоровых лиц.
Выявление ДНК Ureaplasma urealyticum в секрете простаты, эякуляте используется для подтверждения инфицированности при отсутствии других патогенных возбудителей, при стертой картине воспаления. Может выявляться у клинически здоровых лиц.
Уровень IgG является маркером перенесенной или текущей уреаплазменной инфекции.
Антитела класса IgG – маркер текущей или перенесенной инфекции Ureaplasma urealyticum. Тест выполняют при подозрении на уреаплазмоз, в комплексе с исследованиями, направленными на выявление других патогенов при негонококковых уретритах, воспалительных заболеваниях матки и придатков, сальпингитах, бесплодии и других патологических состояниях, ассоциируемых с Ureaplasma urealyticum.
Для своевременной диагностики изменения состава микрофлоры мочеполовой системы в патологическую сторону разработаны комплексы анализов.
При доказанном уреаплазмозе проводится не только лечение, но и дополнительная диагностика для предотвращения осложнений, самым частым из которых является бесплодие. В таких случаях врачи прибегают к компьютерной томографии или УЗИ органов малого таза, оценивают проходимость маточных труб, определяют гормональный фон женщины.
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
Гистеросальпингография представляет собой способ исследования матки и маточных труб после введения контрастного вещества. Исследование позволяет определить проходимость маточных труб и состояние слизистой оболочки матки, а также обнаружить патологические изменения, в том числе доброкачественные и злокачественные новообразования.
Комплекс тестов, помогающих в выявлении гормональных причин дисфункции репродуктивной системы у женщин (нарушения цикла, бесплодие).
У мужчин проводится УЗИ простаты, спермограмма, в случаях выявления аденомы – с определением остаточной мочи и уровня ПСА.
Спермограмма – макроскопическое, физико-химическое и микроскопическое исследование эякулята.
Исследование ткани предстательной железы и состояния мочевого пузыря с целью выявления патологий мочеполовой системы.
Довольно часто ревматологи диагностируют уретро-окуло-синовиальный синдром, проявляющийся одновременным поражением глаз, суставов и слизистой мочеиспускательного канала. При этом иммунитет активно вырабатывает антитела к патогенным бактериям, эти антитела начинают распознавать как патологические клетки нормальных тканей организма. В результате возникает аутоиммунное воспаление в суставах (в одном или в нескольких), конъюнктиве и т.д. Критериями верификации диагноза, помимо клинической картины, служат связь с недавно перенесенной инфекцией (кишечной, половой или мочевой), характерные изменения в крови и выявление ДНК возбудителя.
Тест используют в целях дифференциальной диагностики острых кишечных инфекций.
Комплексное обследование, позволяющее оценить качественный и количественный состав микрофлоры урогенитального тракта, определить состояние нормофлоры, выявить абсолютные патогены и условно-патогенные микроорганизмы.
Бактериологическое исследование мочи с целью выделения и идентификации возбудителей инфекций мочевыводящих путей с определением чувствительности выделенных патогенов к расширенному спектру антимикробных препаратов (антибиотиков) на автоматическом анализаторе.
В сложных случаях возможно проведение рентгенографии или УЗИ суставов.
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Ультразвуковое сканирование структуры крупных суставов и определение их функциональной активности.
К каким врачам обращаться
При появлении симптомов уреаплазмоза следует незамедлительно обратиться к гинекологу или урологу.
Согласно рекомендациям Министерства здравоохранения обследование репродуктивной системы, как и любой другой, должно осуществляться ежегодно, независимо от наличия или отсутствия жалоб со стороны пациента.
Лечение уреаплазмоза
Основной целью лечения является удаление возбудителя инфекции, купирование симптомов заболевания, профилактика осложнений. Для этого применяют антибиотики, противовоспалительные средства и препараты местного действия (глазные капли, вагинальные свечи и др.).
При развитии бесплодия с поражением проходимости половых путей врачи могут прибегнуть к оперативному лечению – рассечению спаек.
При неэффективности данных мероприятий назначают проведение протоколов ЭКО или рекомендуют суррогатное материнство.
Хронический простатит может привести к развитию аденомы (доброкачественной опухоли) простаты.
Схема лечения уретро-окуло-синовиального синдрома включает назначение максимально эффективных антибиотиков (выбор осуществляется на основании лабораторных данных), противовоспалительных, симптоматических лекарственных средств и иммунных препаратов, а также в ряде случаев физиотерапевтическое лечение.
Лечение должно проводиться только под контролем врача, с верификацией диагноза и определением чувствительности микроорганизма к действию препаратов, с последующим контролем эффективности лечения.
Осложнения
К серьезным осложнениям уреаплазмоза относятся невынашивание беременности, фетоплацентарная недостаточность плода, выкидыш на ранних сроках, инфицирование новорожденного, развитие внутриутробной пневмонии, являющееся угрозой для жизни ребенка, а также развитие бесплодия, как мужского, так и женского.
Развитие эндометриоза, сальпингита, сальпингоофорита относят к опасным для жизни осложнениям послеродового периода.
Присоединение другого возбудителя инфекции, усугубляющее течение настоящего заболевания и расширяющее спектр возможных осложнений.
Нарушение анатомической структуры мочевыводящих путей, развитие хронической задержки мочи и вовлечение в воспалительный процесс почек, мочеточников, мочевого пузыря.
Недостаточно полный или прерванный курс приема препаратов ведет к увеличению устойчивости возбудителей к лечению. Прием лекарственных средств, к которым данный микроорганизм нечувствителен, способствует его распространению по слизистым оболочкам.
Профилактика уреаплазмоза
Важным профилактическим условием является отсутствие беспорядочных половых связей, использование средств барьерной контрацепции, соблюдение правил личной гигиены.
Выявить заболевание на ранней стадии позволяет регулярное посещение врача, сдача мазков и соскобов на цитологию даже при отсутствии жалоб (особенно при наличии факторов риска).
При планировании беременности необходимо пройти комплексное обследование. В случае выявление инфекции (хронической, вялотекущей, латентной) проводится соответствующее лечение до момента оплодотворения, чтобы снизить риск негативного влияния на плод как самой инфекции, так и препаратов для ее лечения.
- Урология. Российские клинические рекомендации. Гэотар-Медиа, Москва. 2016. 496 с.
- Гависова А.А., Твердикова М.А., Тютюнник В.Л. Современный взгляд на проблему уреаплазменной инфекции. «Эффективная фармакотерапия. Акушерство и гинекология” №2 (18).
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Уреаплазмоз
Уреаплазмоз – это инфекционное поражение слизистых оболочек мочеполовых органов микобактериями рода уреаплазм. Заболевание характерно для обоих полов, однако среди женщин встречается чаще. Первичное заражение уреаплазмой происходит при прохождении ребенка по родовым путям или при внутриутробном развитии – через околоплодные воды. Статистика показывает, что чаще заражаются новорожденные девочки. По мере роста и развития ребенка инфекция может сходить на нет.
У взрослых инфицирование происходит через половые контакты, реже – через бытовые предметы (микроб сохраняет жизнеспособность во влажной среде до 2-х суток).
Лечением патологии у женщин занимается врач-гинеколог, у мужчин – уролог, андролог.
Заболевание уреаплазмоз и его возбудитель
Главная причина заболевания – микробактерия уреаплазма (Ureaplasma species), ближайший родственник микоплазм. Этот уникальный микроорганизм занимают промежуточное положение между бактериями и вирусами. Как и бактерия, он имеет клеточное строение с наличием внешней мембраны, но при этом лишен защитной клеточной стенки, поэтому, подобно вирусу, способен жить и размножаться только паразитируя на других клетках.
Область распространения бактерии – мочеполовая система. Обитает преимущественно в мочевыводящих путях, попутно проникая в половые органы.
На заметку! Всего насчитывают 7 видов уреаплазм (+14 серотипов). В инфицировании человека участвуют 2 вида: U. parvum и U. urealyticum. Первый вид встречается чаще и является более агрессивным, но в остальном существенной разницы между ними нет, поэтому в лабораторных анализах их могут прописать под общим определением Ureaplasma spp. (species – виды).
В прошлом веке уреаплазму считали непатогенным организмом. Это связано с тем, что в 70-80-х гг. для диагностики использовали уреазные тесты, которые определяют способности микроорганизма расщеплять мочевину. Результаты сильно искажались, так как, помимо уреаплазмы, этой способностью обладают и другие бактерии, которые в норме присутствуют на слизистой поверхности органов. В настоящее время, когда для диагностики стали применять высокоточный ПЦР-метод, уреаплазма из непатогенного микроорганизма перешла в разряд условно-патогенных. Это значит, что она становится опасной только по достижении определенной концентрации (для уреаплазмы – 104 клеток на 1 мл). При превышении этого порога она начинает подавлять здоровую микрофлору и неблагоприятно влияет на здоровье мочеполовой системы.
Условия для активизации уреаплазмы:
- слабая активность иммунной системы;
- длительные нервные стрессы;
- дисбактериоз, недостаток здоровой микрофлоры;
- наличие других мочеполовых инфекций;
- постоянные простуды и наличие хронических заболеваний;
- несоблюдение правил интимной гигиены;
- частая смена половых партнеров (особенно актуально для состояния слизистых оболочек влагалища у женщин);
- некачественное питание с высоким содержанием продуктов, стимулирующих развитие инфекций – сладостей, маринадов, копченостей, хлебобулочных изделий и т.п.;
- недостаток витаминов и микроэлементов;
- длительная терапия антибиотиками или прием гормональных средств;
- воздействие радиации;
- беременность у женщин – резкая перестройка гормонального фона способна выявить многие скрытые инфекции.
Уреаплазмоз: симптомы и признаки заболевания
Специфической симптоматики, свойственной именно уреаплазмозу, не существует. Список признаков включает лишь общие изменения, характерные для других мочеполовых инфекций. С учетом анатомии поражаемой зоны, проявление у мужчин и женщин несколько различно, однако общий набор симптомов остается одинаковым:
- болезненные ощущения в процессе мочеиспускания;
- выраженный дискомфорт во время сексуального контакта: у мужчин источником раздражения выступает головка полового члена, у женщин – стенки влагалища;
- постоянные или периодические тянущие боли внизу живота и промежности; у мужчин в процесс вовлекается область мошонки;
- выделения из половых органов: у мужчин слабые, у женщин – обильные, после секса могут содержать примесь крови;
- снижение полового влечения, вплоть до полного его исчезновения и/или различные половые расстройства (быстрое семяизвержение, эректильная дисфункция у мужчин).
Заболевание может протекать и вовсе бессимптомно. В таком случае оно быстро переходит в хроническую форму.
Уреаплазмоз у женщин нередко снижает способность забеременеть. Для мужчин в тяжелых случаях характерно изменение состава спермы.
Какие возможны осложнения
Здоровому человеку с крепким иммунитетом и нормальной микрофлорой уреаплазма навредить не способна. Если равновесие в организме нарушено, она может стать причиной и спутником различных заболеваний мочевыделительной системы (пиелонефрит, хронические цистит, уретрит) и половой сферы:
- у женщин – вагинит, цервицит, эндометрит (эндометриоз), аднексит (воспаление яичников и придатков), внематочная беременность, повреждение маточных труб;
- у мужчин – эпидидимит (воспаление семенных придатков), простатит.
В обоих случаях крайним проявлением нарушений является бесплодие.
При уже наступившей беременности бактерия может спровоцировать ее патологическое течение. Особенно опасен 1-й триместр. Возможные аномалии:
- выкидыш;
- внематочная беременность;
- замершая беременность;
- воспалительные процессы в матке и проблемы с плацентой;
- внутриутробная задержка роста плода;
- преждевременные роды;
- малый вес новорожденного;
- высокий риск внутриутробного или родового инфицирования ребенка.
В послеродовом периоде уреаплазмоз опасен активным развитием воспаления эндометрия, яичников и их придатков, нередко с гнойным течением.
При длительном хроническом процессе возможно подключение аутоиммунных реакций. В таком случае уреаплазмоз становится причиной развития ревматических заболеваний.
На заметку! В мужском организме уреаплазма имеет особенность прикрепляться к сперматозоидам, снижая их подвижность и вызывая повреждения генетического материала. Кроме того, такие сператозоид-уреаплазмальные комплексы иммунная система способна воспринять как единый организм и начать выработку антиспемральных антител против своих же собственных сперматозоидов. В дальнейшем, эти антитела долгое время остаются в организме, что может стать причиной иммунного бесплодия.
Диагностика
Внеплановую диагностику уреаплазмоза назначают в составе дифференциальной диагностики неспецифических мочеполовых инфекций. Плановое обследование проводят при наличии хронических патологий мочеполовой сферы, а также при планировании ребенка:
- при подготовке к беременности;
- при наличии выкидышей и патологий предыдущих беременностей;
- при подозрении на бесплодие.
Для лабораторных исследований используют:
- анализ мочи;
- соскоб из уретры;
- соскоб из влагалища, цервикального канала – для женщин;
- анализ секрета предстательной железы – для мужчин (при необходимости).
На заметку! Если результаты анализов показывают наличие уреаплазмы, это не значит, что у вас обнаружен уреаплазмоз. Согласно статистике, примерно 20-40% всех инфицированных становятся носителями без проявления патологических симптомов.
Для первичного диагноза «уреаплазмоз» необходимо сочетание всего 2 факторов – повышенный уровень лейкоцитов (признак воспаления) и наличие Ureaplasma spp.
Для этого используют различные методики лабораторных исследований:
- ИФА (иммуноферментный, или серологический анализ) – определяет уровень антител к данному микробу. Метод недостаточно ценный, так как выявляет антитела как при остром процессе, так и у недавно переболевшего человека.
- ПЦР (полимеразная цепная реакция) – в современной медицине это основной метод диагностики уреаплазмоза; определяет наличие и видовую принадлежность возбудителя.
- Бактериальный посев – дает дополнительную возможность оценить устойчивость микроорганизма к антибиотикам.
Внимание! Как самостоятельное заболевание уреаплазмоз рассматривают только в том случае, если при воспалении мочеполовых органов уреаплазмы составляют подавляющее большинство патогенно активной микрофлоры.
Особенности терапии уреаплазмоза
Сложность устранения уреаплазмы кроется в нюансах ее строения. Бактерия лишена типичной клеточной стенки, поэтому антибиотики, действие которых направлено на разрушение этой структуры, оказываются бесполезны. Для нее действенны только некоторые представители антибактериальных препаратов из групп тетрациклинов, макролидов и фторхинолонов.
Если диагностирован отягощенный сопутствующей инфекцией уреаплазмоз, лечение проводят препаратами, которые одинаково эффективны против всех возбудителей
Основное лечение – медикаментозное. Назначают:
- антибиотики;
- местные заживляющие и противовоспалительные средства;
- иммунологические препараты антител, а также иммуномодуляторы и иммуностимуляторы;
- витамины и минералы (по необходимости);
- пре- и пробиотики.
В этот период следует придерживаться щадящей диеты, полностью исключить сладости, рафинированные продукты, острые, жареные блюда, копчености.
При наличии полового партнера лечение проводят совместно.
Внимание! При беременности терапию уреаплазмоза начинают со 2 триместра (22-й недели), чтобы исключить риск развития аномалий плода и не спровоцировать выкидыш. Для медикаментозного лечения используют наиболее безопасные антибиотики из группы макролидов, а также методы иммунотерапии.
Как понять, произошло ли излечение
Эффективность лечебного курса оценивают спустя месяц после его проведения. Для этого используют стандартные диагностические методы – ПЦР и бактериологическое исследование. Контрольный тест должен демонстрировать отрицательный результат.
Профилактика уреаплазмоза

Профилактику уреаплазмоза можно проводить по двум направлениям. Тем, кто не заражен, следует принять меры, предупреждающие инфицирование уреаплазмой. Носителям уреаплазмы необходимо направить все силы на подавление активности микроорганизма. Общий комплекс рекомендаций для предотвращения уреаплазмоза:
- избегайте случайных половых контактов – в противном случае, используйте барьерные средства индивидуальной защиты;
- соблюдайте правила интимной гигиены;
- укрепляйте иммунную систему – сбалансированное питание, прием иммуномодуляторов и стимуляторов, витаминных препаратов.
Не запускайте уреаплазмоз – симптомы и лечение данного заболевания способны доставить много неприятностей в повседневной жизни. Дополнительно для собственного спокойствия старайтесь минимум 1 раз в год посещать уролога (для мужчин) или гинеколога (для женщин) для профилактического обследования.
Уреаплазма: мифы и реальность
Почему слово уреаплазма наводит такой ужас на большинство пациентов? Да потому, что сведения о ней настолько противоречивы и разнообразны, что даже среди коллег-врачей нет четкой и однозначной позиции.
Попробуем разобраться по порядку.
Что такое уреаплазма
Уреаплазма – это условно-патогенный микроорганизм, проявление болезнетворных свойств которого происходит при определенных условиях.
Особенность данного микроорганизма в том, что у него нет клеточной оболочки, поэтому вылечить уреаплазму с помощью антибактериальных препаратов сложно, так их действие основано на повреждении клеточной мембраны.

Так ли важно лечить уреаплазму
Уреаплазма обнаруживается в мочеполовом тракте у 75%-80% (по некоторым данным) здоровых женщин. Поэтому она однозначно относится к условно-патогенной флоре. Если при регулярном осмотре, проводимом вашим гинекологом, по результатам ПЦР у вас обнаружена уреаплазма, не стоит сразу начинать лечение. Повторюсь, уреаплазма – нормальная флора человеческого организма.
Когда стоит обратиться к врачу
В лечении нуждаются только те женщины, у которых носительство уреаплазмы сопровождается симптоматикой и жалобами, и в том случае, когда все другие, наиболее вероятные возбудители воспалительного процесса исключены (например, хламидия, трихомонада, гонорея, микоплазма).
Что может беспокоить женщину (симптомы):
- Слизисто-гнойные выделения из половых путей.
- Зуд, жжение, болезненность при мочеиспускании.
- Дискомфорт или боль в нижней части живота.
Оговорюсь сразу, что в таком случае недостаточно просто сдать ПЦР анализ (берут соскоб или мазок из шейки матки) на обнаружение уреаплазмы. При использовании такой качественной методики в результате мы получаем только 2 варианта ответа: отрицательный или положительный (обнаружено или не обнаружено). Положительный результат говорит о наличии выделяемого микроорганизма в образце, отрицательный – об отсутствии. Для дальнейшего индивидуального подхода может быть использован количественный анализ, благодаря которому врач сможет понять, сколько микроорганизмов находится в организме человека. В случае с уреалазмой, количество бактерий должно превышать показатель 10 в 4 степени. Но к сожалению, результаты применения методики количественного определения уреаплазмы и клинической значимости этих результатов до сих пор обсуждаемы. В любом случае, по результатам врачу необходимо провести анализ – посев уреаплазмы и определить чувствительность к антибактериальным препаратам. Только после этого и при наличии жалоб начинают лечение.
Уреаплазма и беременность
Несмотря на многочисленные споры о влиянии уреаплазмы на течение и исход беременности, до сих пор нет единого мнения относительно тактики лечения данной группы женщин. Ранее этот микроорганизм «обвиняли» в преждевременных родах, в самопроизвольных выкидышах. Исследования на сегодняшний день опровергли вышесказанное. Например, эксперты Центра по контролю и профилактике заболеваний США (CDC, 2010) не считают доказанной этиологическую роль и клиническое значение уреаплазм. При сочетании же уреаплазмы с другими инфекционными возбудителями (хламидия, трихомонада, гонорея, микоплазма) антибактериальное лечение необходимо! И проводить его нужно с учетом чувствительности вышеуказанных микроорганизмов к антибактериальным препаратам. Рутинное скрининговое обследование беременных женщин на уреаплазму не проводят.
В завершение хочу сказать, бояться уреаплазмы не нужно. Запомните, лечение ваш гинеколог должен проводить только с учетом всей клинической картины, а не на основании обычно проведенных анализов.
Материал подготовила Кузина Анастасия Вадимовна, врач акушер-гинеколог, врач ультразвуковой диагностики.
Для записи на консультацию к гинекологу позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66 , воспользуйтесь сервисом онлайн-записи к врачу или обратитесь в регистратуру клиники.
Опасность хронического уреаплазмоза

Хронический уреаплазмоз, как правило, является результатом запущенной болезни или неправильно проведенного курса лечения. Не стоит рисковать своим здоровьем и не бороться с заболеванием, т.к. это может привести к плачевным последствиям.
Немного о болезни
Уреаплазмоз вызывают условно-патогенные микроорганизмы Ureaplasma urealyticum, которые представляют собой нечто среднее между вирусами и бактериями. Уреаплазма, при попадании в организм женщины, вызывает воспалительные процессы в органах мочеполовой системы.
В первую очередь поражаются слизистые ткани половых органов, т.к. уреаплазма процветает в среде с мочевиной, что понятно даже из самого названия микроорганизма.
Острая стадия заболевания практически не заметна для заболевшей женщины, т.к. симптоматика сглаженная. В течение нескольких месяцев и даже лет представительница слабого пола может быть носительницей этого заболевания и ничего не знать об этом.
Невыраженность симптомов в острой стадии приводит к тому, что у женщин появляется хронический уреаплазмоз. Лечение этой болезни затруднено еще тем, что многие признаки аналогичны проявлениям других гинекологических заболеваний.
Каким образом уреаплазма попадает в организм человека? Наиболее вероятный способ заражения – сексуальный контакт без контрацепции с носителем болезни.
Хронический уреаплазмоз у женщин может стать причиной приобретения этой болезни новорожденным малышом, это возможно при прохождении через родовые пути больной матери. Поэтому обязательно нужно при планировании беременности или во время этого периода обращаться к гинекологам.
Бытовой способ передачи болезни – явление крайне редкое.

Проявления
О наличии болезни у женщин могут свидетельствовать такие моменты:
- нередкие позывы к мочеиспусканию;
- возникновение чувства жжения и зуда в половых органах (особенно при мочеиспускании и во время полового акта);
- болезненные ощущения в нижней части живота;
- появление влагалищных выделений (запах и цвет меняются по мере прогрессирования болезни – от прозрачных непахнущих до зеленовато-желтых с резким амбре);
- половые функциональные нарушения (дисменорея, бесплодие);
- негативные проявления общего характера – слабость, быстрая утомляемость, боли в голове, появление субфебрильной температуры).
Все перечисленные симптомы хронического уреаплазмоза являются скорее косвенными признаками болезни, т.к. подобные проявления могут быть и при других гинекологических (воспаление придатков, матки) и урологических заболеваний.
Например, частые позывы в туалет и болезненность испускания мочи могут быть при цистите, выделения из влагалища характерны для многих венерических болезней, поэтому для определения хронического уреаплазмоза лучше всего продиагностировать состояние здоровья в специализированной клинике.
Чтобы не спровоцировать прогрессирование болезни и появление новых проблем гинекологического характера, необходимо вовремя и квалифицированно провести диагностику и лечение хронического уреаплазмоза.
Неблагоприятные факторы
Почему же болезнь долгое время «спит» в женском организме и никак не проявляется?
Во-первых, довольно долгий период инкубации – около четырех недель. Во-вторых, как было сказано выше – похожая симптоматика с другими заболеваниями мочеполовой системы.
Как происходит активизация микроорганизмов?
Хронический уреаплазмоз – это заболевание, которое может прогрессировать, если в организме женщины или в ее жизни появились негативные факторы:
- Прием гормонов.
- Длительное лечение антибиотиками.
- Раннее начало сексуальной жизни.
- Пренебрегание защитными средствами при половых контактах.
- Ослабление иммунитета.
- Наличие гинекологических и других хронических заболеваний, влияющих на состояние здоровья в целом.
Любой из этих неблагополучных моментов или их комплекс может привести к тому, что симптоматика будет более выражена, а вероятность обращения женщин к врачу для лечения хронического уреаплазмоза увеличится в разы.
Лечение
Обнаруженная в анализах уреаплазма – серьезный повод для начала борьбы с возбудителем инфекции.
Схема лечения хронического уреаплазмоза обязательно должна прописываться врачом, самолечение в этом случае недопустимо.
Для успешной борьбы с заболеванием необходимо обоим сексуальным партнерам пройти все процедуры, назначенные медицинским специалистом.
Лечение хронического уреаплазмоза у женщин может включать:
- Антибактериальная терапия (препараты с антианаэробным действием, противогрибковые лекарства).
- Медицинские средства, повышающие иммунитет (иммуномодуляторы).
- Местное лечение (вагинальные средства с антисептическим действием, свечи, гели, кремы с антибиотиками).
Для улучшения общего состояния пациенткам могут назначать настойки женьшеня, эхинацеи, родиолы розовой.
После проведенного курса лечения необходимо сдать анализы и убедиться в том, что назначенное лечение правильное и дает свои положительные результаты. Если же эффект отрицательный, то нужно пересмотреть принимаемые лекарства и прибегнуть к помощи других антибиотиков, к которым уреаплазма не восприимчива.
Существует ряд «запретов», которые помогут быстрее справиться с заболеванием:
- воздержание от половой жизни;
- отказ от алкоголя;
- исключение из пищевого рациона жирных и острых блюд.
Правильное питание – немаловажный фактор в успешном лечении хронического уреаплазмоза. Пациентки с этим заболеванием должны есть побольше фруктов, овощей и кисломолочных продуктов
Как не заболеть
Чтобы вопрос «что это – хронический уреаплазмоз» не вставал остро и не стал насущной проблемой женщины, нужно постараться не допустить проникновение возбудителя болезни в организм. Для этого необходимо соблюдать профилактические меры:
- не вступать в половые отношения в раннем возрасте;
- отказаться от секса без контрацептивов;
- серьезно и избирательно выбирать полового партнера;
- при появлении первых неблагополучных симптомов пройти обследование в специализированной клинике;
- следить за своим здоровьем, не допуская снижение иммунных сил организма;
- принимать любые лекарственные средства под контролем медицинских специалистов (особенно антибиотиков и гормональных препаратов);
- не злоупотреблять приемом алкоголя и «неполезных» продуктов (жирное, копченое, консервированное и пр.)
Не забывайте о том, что здоровье ваше находится в вашей власти под контролем врачей, если вовремя к ним обратиться.
Уреаплазмоз — лечить или не лечить?

Уреаплазмоз — инфекционное заболевание мочеполовой системы мужчин и женщин. Возбудителем уреаплазмоза являются грамотрицательные бактерии семейства уреаплазма Ureaplasma spp.: Ureaplasma urealiticum, Ureaplasma parvum, Ureaplasma биовар T-960.
Уреаплазмоз как самостоятельное заболевание встречается достаточно редко, чаще всего выявляется смешанная инфекция, вызванная или трихомонадами, или хламидиями, или микоплазмами или всем сразу. Уреаплазмом относится к заболеваниям передающимся половым путем, в то же время зарегистрированы случаи инфицирования контакно-бытовым путем. Также уреаплазма передается от матери к ребенку при прохождении через родовые пути.

Бактерия уреаплазмы
Современная медицина не имеет единогласного мнения по поводу тактики лечения уреаплазмоза.
Дело в том, что примерно 70% здоровых людей, ведущих активную половую жизнь, являются носителями уреаплазмы. В большей мере это касается женщин. Поэтому уреаплазма относится к условно-патогенной флоре, способной вызвать воспалительные процессы в урогенитальном тракте только при определенных условиях: дисбактериозе влагалища, сбоях иммунной системы, сопутствующих инфекционных заболеваниях, неадекватной антибиотикотерапии.
В США диагноз уреаплазмоз уже практически не ставится, считается, что причиной воспаления могут какие либо другие организмы, только не уреаплазма. То есть американские врачи считают уреаплазму представителем нормофлоры урогенитального тракта. В странах Западной Европы лечение уреаплазмоза проводится только тогда, когда другие причины воспалительного процесса выявлены не были. В странах СНГ пока еще большинство гинекологов и урологов склоняется к тому, что пациент, у которого обнаружены уреаплазмы, должен пройти антибактериальное лечение.
Так что же все-таки делать, лечить или не лечить уреаплазмы? Такое решение принимает лечащий врач. Если клинических симптомов и жалоб нет, воспалительный процесс не выявлен, в таких случаях лечение не нужно — такой точки зрения придерживается современная западноевропейская медицина.
Уреаплазмы проявляют достаточно высокую устойчивость к широкому спектру антибиотиков, чувствительны только к антибиотикам современного поколения — макролидам. Курс должен быть достаточно длительным (около трех недель), поэтому врач, перед тем как назначить лечение, взвешивает риск и пользу от проведенного лечения, ведь все мы знаем, чем чревата длительная антибиотикотерапия.

Антибиотикотерапия
В ряде случаев уреаплазма может вызывать уретрит у мужчин, снижение их фертильности, осложнение беременности у женщин, в редких случаях — бесплодие.
Целесообразное лечение уреаплазмоза может назначить только лечащий врач на основании клинических симптомов, лабораторных и инструментальных исследований. Если пара планирует беременность, то конечно желательно избавиться и от уреаплазмы, но опять же, окончательное решение за доктором. Для диагностики уреаплазмоза может использоваться ряд исследований, прежде всего это анализ методом ПЦР на уреаплазму, относящуюся к определенному биовару (Ureaplasma urealiticum или Ureaplasma parvum или Ureaplasma биовар T-960). Этот метод обладает высокой специфичностью и чувствительностью, исследуется урогенитальный соскоб (у женщин — из цервикального канала, у мужчин — из уретры) на наличие ДНК уреаплазмы.
Положительный ответ ПЦР-анализа на уреаплазму не является однозначным поводом для прохождения лечения. Лучше сдать не просто ПЦР, а ПЦР Real-time, он позволяет определить количество уреаплазмы.
Врач также может назначить дополнительное культуральное исследование на уреаплазму — посев с определением количества уреаплазмы и чувствительности к антибиотикам. Считается, что рост уреаплазмы до 103 — является нормой без проявления клинических симптомов. Для посева можно сдать урогенитальный мазок, а мужчинам можно сдать мочу, секрет простаты или эякулят.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Уреаплазмоз

В последнее время наблюдается негативная тенденция к росту заболеваемости половыми инфекциями среди людей всех возрастов. Одной из самых распространенных болезней среди них является уреаплазмоз. Эта патология может протекать бессимптомно или иметь смазанную клиническую картину, из-за чего больные часто обращаются за врачебной помощью уже при присоединении осложнений. Однако посещение врача клиники МедАрт на ранних этапах позволяет полностью излечиться от этой патологии и предотвратить заражение окружающих. Поэтому крайне важно знать основные симптомы и лечение уреаплазмоза, так как эти знания помогут заподозрить наличие проблемы на ранней стадии.
Что это?
Данное заболевание имеет бактериальную этиологию. Оно развивается вследствие попадания и активного размножения в организме внутриклеточного паразита — уреаплазмы. Опасность для человека представляют следующие виды этого микроорганизма: Ureaplasma urealyticum и Ureaplasma parvum. Благодаря своим маленьким размерам эта бактерия с легкостью преодолевает клеточный барьер, проникая внутрь. Она охотно колонизирует слизистые оболочки половых органов, вызывая развитие местного патологического очага.
Важно знать как передается уреаплазмоз, так как эта информация позволит предотвратить заражение и обезопасить своих близких. Существует несколько возможных механизмом передачи этой болезни:
- Незащищенный сексуальный контакт. Это наиболее распространенный способ инфицирования. Как показывает официальная статистика, около 20-40% из общего количества зараженного не испытывают никаких проблем с самочувствием. Потому они являются носителями, способными заражать других людей. Но в случае наступления неблагоприятных условий внутренней среды или падения иммунной защиты, риск появления клинических симптомов существенно возрастает. Нужно отметить, что инфицирование уреаплазмой возможно не только половым путем, но и оральным, генитальным и во время поцелуя;
- Вертикальный механизм (от матери плоду). Такой способ заражения тесно связан с любимым местом обитания данного паразита – слизистые оболочки половых органов. Во время естественного родоразрешения ребенок проходит через половые пути женщины, обсеменяясь уреаплазмой;
- Контактно-бытовой путь. На данный момент не существует убедительной доказательной базы, позволяющей однозначно утверждать об этом способе инфицирования. Однако стоит осторожно обращаться с предметами обихода, крышкой унитаза и прочими объектами, с которыми контактирует потенциально больной человек.

Причины
Существует несколько факторов риска, наличие которых значительно увеличивает вероятность заражения данной патологией. Это:
- Беспорядочная сексуальная жизнь и отказ от использования барьерных средств контрацепции (особенно с незнакомыми или малознакомыми людьми);
- Несоблюдение элементарных правил личной гигиены;
- Использование чужих гигиенических принадлежностей (полотенце, постельное белье, ободок унитаза и прочее);
- Снижение иммунитета (недавно перенесенные болезни, стрессы, неправильное питание, приме некоторых лекарственных препаратов и многое другое).
Причины уреаплазмоза напрямую связаны с путями передачи этой инфекции. Важно отметить, что инкубационный период: при заражении: может составлять от 7 до 20 дней. Однако при сильной иммунной защите этот паразит может находиться в организме человека годами в спящем состоянии. Его активация возможно в следующих ситуациях:
- Обострение хронических болезней, имеющихся в анамнезе;
- Период восстановления после хирургического вмешательства или после перенесенного заболевания;
- Травмирование мочеполовых органов;
- Прием некоторых лекарственных средств (особенно при их употреблении без назначения доктора);
- Постоянное пребывание в стрессовой обстановке;
- Неправильное питание или голодание (суточный рацион должен состоять из продуктов с достаточным количеством белков, жиров, углеводов, витаминов, минералов и микроэлементов);
- Гормональные перепады, вызванные беременностью, абортом и прочими состояниями.
Симптомы
Как указывалось выше, уреаплазма может на протяжении нескольких лет находиться в вегетативном состоянии в организме, не проявляя никакой симптоматики. Однако носительство не может обезопасить здоровье инфицированного, так как при наступлении неблагоприятных внутренних фактором паразит начинает проявлять активность. Все чаще у больных наблюдается одновременное заражение несколькими инфекциями, передающимися половым путем. Из-за этого клиническая картина может быть смазанной и не характерной для классического случая. Проявление болезни варьируется от индивидуальных особенностей, сопутствующих нарушений, тяжести состояния и гендерных различий.
Уреаплазмоз у мужчин

- Уретрит. Он характеризуется сильным дискомфортом, болезненностью и жжением в области уретры. Боль приобретает более выраженный характер при мочеиспускании, становится практически невыносимой (больные отмечают ярко выраженные рези). Во время секса также возникает болезненность, усиливающаяся после эякуляции. Также присутствуют признаки общей интоксикации: общая слабость, недомогание, субфебрильная температура тела, лихорадка;
- Наличие выделений из мочеиспускательного канала. В большинстве случаев, они имеют слизистый характер, жидкую консистенцию, и выделяются в больших количествах;
- Воспаление придатков яичек. При отсутствии своевременного лечения симптомы уреаплазмоза у мужчин могут дополняться тяжестью и болью в яичках. Болезненность сильно усиливается при пальпации и любом тактильном контакте;
- Признаки простатита. В большинстве случаев, они возникают на поздних этапах и свидетельствуют об активном прогрессировании патологического процесса. Больные страдают от интенсивной боли в области промежности, усиливающейся в сидячем положении. Также возможно падение либидо и нарушение эрекции, а во время секса появляются дискомфортные и болезненные ощущения;
- Бесплодие. Продолжительное течение воспалительного процесса в предстательной железе и орхита наносит существенный вред спермообразованию и качеству спермы, что чревато развитием мужское бесплодие.
У женщин
- Уретрит. Проявляется в виде жжения мочеиспускательном канале. При визуальном осмотре врач обнаруживает признаки воспалительного процесса на слизистых оболочках наружного зева;
- Выделения из мочеполовых путей. Как правило, они имеют слизистый характер и выделяются в больших количествах;
- Боль во время секса. Это признак связан с дополнительным механическим контактом со слизистой оболочкой, на которой локализуется активное воспаление;
- Выделение крови после полового контакта. Вследствие наличия воспаления на слизистой и механического воздействия на нее, возможно нарушение целостности слизистой, что приводит к появлению небольших местных кровотечений;
- Частая болезненность и дискомфорт в нижней трети живота. Эти симптомы уреаплазмоза могут сигнализировать о прогрессировании инфекции и вовлечении в патологический процесс других органов половой системы (матка, маточные трубы);
- Бесплодие. Отсутствие своевременной терапии и игнорирование этой проблемы может привести к поражению матки. В результате этого женщина не может забеременеть и выносить ребенка. Даже при условии успешного зачатия, у нее возможны частые выкидыши на ранних сроках или преждевременные роды.
У беременных женщин
Клиническая картина уреаплазмоза во время беременности не обладает специфичностью. Наиболее распространенными симптомами болезни в период вынашивания ребенка являются:
Сильный зуд и жжение в области мочеполовых органов: усиливающийся при мочеиспускании.
- Вагинит: интенсивная болезненность, повышение температуры тела, наличие скудных выделений, общее недомогание;
- Воспаление слизистого слоя канала шейки матки.
Несмотря на минимальные различия в симптоматике этого заболевания у беременных и небеременных женщин, существует ряд особенностей, которые необходимо учитывать в период вынашивания ребенка. Это:
- При беременности происходит физиологическое падение иммунной защиты. Поэтому если раньше пациентка являлась носителем, то после формирования плода она может стать больной;
- В первом триместре запрещено назначать антибактериальные препараты. Антибиотики обладают большим количеством нежелательных и опасных побочных эффектов, которые могут губительно повлиять на рост и развитие ребенка в утробе;
- Из-за падения иммунной защиты уреаплазма способствует присоединению других инфекций, передающихся половым путем.
Существуют различные последствия уреаплазмоза при беременности. Если болезнь диагностирована на первом триместре, то возможно нарушение развития плода (врожденные аномалии), замершая беременность и выкидыш. На поздних сроках значительно возрастает риск развития фетоплацентарной недостаточности и внутриутробной гипоксии. Также возможны преждевременные роды, малыш может родиться слабым и с недостаточным весом. При продолжительной гипоксии плода допускается появление не только физических, но и психических нарушений. Также существуют доказательства того, что уреаплазма оказывает разрушающее действие на нервную систему. Поэтому раньше женщинам было показано прерывание беременности. Однако сегодня это не является показанием к аборту, поэтому при своевременном обращении к специалистам клиники МедАрт, можно выносить и родить здорового малыша.
Диагностика

Для постановки диагноза потребуется провести тщательный сбор жалоб и анамнестических данных. Однако описанных выше симптомов недостаточно для определения уреаплазмоза. Несмотря на то, что они являются косвенными признаками болезни, они появляются далеко не у всех пациентов и могут иметь разную степень выраженности. Поэтому следующим этапом является осмотр. Мужчин осматривает уролог или дерматовенеролог, а женщин — гинеколог на гинекологическом кресле. Во время врачебного осмотра можно обнаружить воспалительный процесс на слизистых оболочках и наличие обильных слизистых выделений. Однако для получения максимально достоверных данных, перед осмотром рекомендуется придерживаться следующих подготовительных мероприятий:
- За двое суток до врачебного приема воздержаться от любых сексуальных связей;
- За 3 дня до осмотра отказаться от использования вагинальных свечей, гелей и тампонов;
- Перед процедурой (если прием назначен на утреннее время, то вечером) принять душ или ванну, но без использования средств для интимной гигиены;
- Прекратить спринцевание.
Наиболее достоверным способом подтвердить этот диагноз является лабораторная диагностика. Анализ на уреаплазмоз может проводится с разными видами биологического материала больного (кровь и соскоб со слизистой оболочки). Возможно назначение:
- ПЦР. Для выявления этого паразита используют ПЦР-анализы, основанные на обнаружении специфических участков ДНК микроорганизма. В большинстве случаев для этого исследования берут мочу. Чувствительность и специфичность этого метода достигает 95%, благодаря чему вариант получения ложного ответа сведен к минимуму. Чувствительность с применением других вагинальных мазков немного ниже, она составляет 86%. ПЦР является главным способом выявления инфекции уреаплазмы.
- ИФА и ПИФ. С их помощью можно найти антитела к уреаплазме. Полученные результаты достаточно сложно интерпретировать, так как стойкой иммунной защиты к уреаплазмозу нет, а число носителей значительно превышает численность больных с активной симптоматикой.
На сегодняшний день, это единственные методы лабораторных исследований, которые целесообразно назначать. Остальные способы применяются только в научных целях. Микроскопия, например, не используется из-за маленьких размеров паразита. Его просто не удается увидеть под микроскопом, используя даже самые современные технические устройства. Помимо этого, данный микроорганизм не имеет клеточных стенок, вследствие чего невозможно провести окраску по Граму. Назначение микроскопии допускается исключительно для оценки состояния микрофлоры влагалища и степени лейкоцитоза.
Описанных выше методов, в большинстве случаев, достаточно для установки диагноза. Важно отметить, что обследоваться необходимо не только больному человеку, но и его половому партнеру. Это важная составляющая успешного излечения, так как скрывая факт заражения, можно инфицироваться повторно при дальнейших сексуальных контактах.
Лечение
Вне зависимости от клинического случая, лечение уреаплазмоза осуществляется с придерживанием следующих правил:
- Лечиться должен не только пациент, но и его сексуальный партнер. Имея постоянного полового партнера, необходимо прийти на обследование и получить терапию вместе. Это позволяет предотвратить повторное инфицирование и распространение болезни;
- При обнаружении сопутствующих инфекций терапия подбирается по индивидуальной схеме. Лечащий врач клиники МедАрт выбирает наиболее подходящие лекарства и их дозировку;
- В период получения терапии потребуется воздержаться от любых сексуальных связей (даже с использованием презервативов);
- Для закрепления терапевтического результата и профилактики рецидива проводится контрольное обследование.
Лечение уреаплазмоза у мужчин и женщин проводится по одинаковой схеме. Она подразумевает комплексный подход, одновременно воздействующий на разные системы организма. Для этого назначают:
- Курс антибактериальных препаратов. Антибиотики могут приниматься как в виде таблеток, так и в качестве вагинальных свечей. Возможно введение лекарств при помощи спринцевания. Для предотвращения нарушения микрофлоры кишечника пациентам показаны пробиотики, позволяющие не допустить расстройство работы пищеварительного тракта;
- Иммуностимуляторы. Они усиливают иммунную защиту, в результате чего организм усиленно борется с инфекцией с ее последствиями;
- Временный отказ от секса. Это вынужденная мера, которая дает возможность не допустить переход болезни в хроническую форму или носительство. Это также помогает предотвратить повторное инфицирование и заражение других людей;
- Диета. Так как лечить уреаплазмоз необходимо комплексно, стоит уделить особое внимание рациону питания. Потребуется ограничить потребление жареной, копченой и соленой пищи. Также рекомендуется отказаться от спиртных напитков (особенно в период приема антибиотиков).
Как указывалось выше, для устранения уреаплазмы необходимо обследовать и лечить не только больного, но и его половых партнеров. После завершения терапевтического курса потребуется первые 3-4 месяца контролировать наличие паразита, поэтому важно регулярно посещать врача в назначенные дни.
При отсутствии своевременного врачебного вмешательства эта болезнь может перейти в хроническую форму. В таком случае схема лечения уреаплазмоза меняется. Больному назначается длительный курс антибактериальных препаратов. При отсутствии желаемого терапевтического эффекта возможна смена группы антибиотика. Также применяются иммуномодуляторы для улучшения иммунитета. Для улучшения прогноза и самочувствия пациентам показано прохождение физиопроцедур.
Где лечить

Необходимо понимать, что справиться с уреаплазмозом самостоятельно практически невозможно. Более того, самолечение может нанести существенный вред здоровью и лишь усугубляет течение заболевания. Покупка и прием антибактериальных препаратов без врачебного назначения чревато нарушением микрофлоры кишечника, а также получением статуса носителя уреаплазмы. В таком случае пациент не будет страдать от симптомов патологии (до определенного момента), но сможет заражать других людей.
Поэтому настоятельно рекомендуется записаться на прием к врачу клиники МедАрт при выявлении первых признаков уреаплазмоза. Ранний визит к доктору поможет остановить прогрессирование патологического процесса и не допустить развитие тяжелых осложнений (в числе которых мужское и женское бесплодие). В медицинском центре МедАрт есть диагностическая лаборатория, оснащенная современных техническим оборудованием. Благодаря этому специалисты могут поставить правильный диагноз в кратчайшие сроки. Лечение назначается в индивидуальном порядке, в зависимости от особенностей организма и сопутствующих факторов.
Профилактика
Уреаплазмоз является заболеванием, инфицирование которым можно предотвратить. Для этого достаточно придерживаться простых правил, среди которых:


