Гломерулонефрит: причины, симптомы, диагностика, лечение
Гломерулонефрит занимает третье место среди заболеваний почек и чаще всего встречается у людей в возрасте 30-40 лет. Это иммуновоспалительное заболевание почечных клубочков протекает в острой, хронической или быстропрогрессирующей форме с поражением обеих почек.
Чаще всего причины гломерулонефрита и его патогенез неизвестны. Из-за поражения клубочков почки теряют способность фильтровать кровь, в организме задерживаются вода и токсины. На конечной стадии заболевания наступает почечная недостаточность, которая требует пожизненного диализа или пересадки почки, поэтому очень важно выявить гломерулонефрит на ранних стадиях.
Причины гломерулонефрита
Заболевание может быть первичным (поражаются только почечные клубочки, вызывая клинические симптомы) и вторичным (повреждения клубочков вызваны другим патологическим процессом в организме).
Причины острого гломерунефрита
Острый (постинфекционный) гломерулонефрит связан с перенесенной стрептококковой инфекцией, вызванной стрептококком группы A (крайне редко другими вирусами или бактериями), а также, в отдельных случаях, с приемом лекарственных препаратов и введением вакцин или ядов [1].
Причины хронического гломерунефрита
- генетическая предрасположенность;
- очаги хронического воспаления (кариес или пародонтит, фарингит, тонзиллит или гайморит);
- постоянно присутствующие в организме вирусы (цитомегаловирусы, грипп, гепатит В, герпес);
- аллергическая реакция на вакцину;
- интоксикация из-за злоупотребления алкоголем или избыточного приема препаратов;
- переохлаждение и общее снижение иммунитета.
Симптомы гломерулонефрита
- гипертоническая (повышение артериального давления);
- нефротическая (отеки из-за потери белка с мочой);
- гематурическая (появление крови в моче);
- скрытая, или латентная (протекает без выраженной симптоматики);
- смешанная (проявление гипертонической и нефротической формы в равной степени) [1, 2, 4].
- признаки интоксикации (общая слабость, озноб, снижение аппетита, высокая температура);
- снижение отделения мочи;
- боли в области поясницы;
- головную боль;
- тошноту;
- отклонения со стороны нервной системы (нарушение координации и походки, подергивание, онемение и паралич конечностей, неразборчивая речь);
- одышку [4].
Диагностика гломерулонефрита
Клинические признаки гломерулонефрита в большинстве случаев не позволяют определить характер изменений в клубочках, а при латентной форме у пациента нет никаких жалоб, и заболевание выявляется случайно при обращении в клинику по другим причинам. Также учитываются ранее перенесенные и хронические инфекции и системные заболевания.
Для определения степени поражения почек и оценки течения гломерулонефрита используют лабораторные анализы и инструментальные исследования.
Общий анализ мочи при гломерулонефрите проводится для обнаружения крови (эритроцитов), белка, цилиндров, которые указывают на поражение почечных клубочков, а также учитывается снижение удельного веса мочи [3].
Проба Зимницкого используется для оценки суточного объема мочеиспускания и концентрации мочи. Этот метод помогает определить способность почек концентрировать и выделять мочу.
Общий анализ крови помогает выявить наличие воспалительного процесса в организме.
Биохимический анализ крови показывает повышенный уровень мочевины, креатинина, электролитов. Эти параметры характеризуют фильтрационную способность почек и степень их поражения [4].
Иммунологическое исследование крови на наличие антистрептококковых антител выявляет перенесенную стрептококковую инфекцию и, следовательно, риск развития постинфекционного гломерулонефрита.
Биопсия (микроскопическое исследование образца почечной ткани) проводится, когда диагностика и классификация гломерулонефрита затруднены.
Ультразвуковое исследование почек выявляет участки воспаления, расширение и сужение почечных клубочков и сосудов, изменения положения и размеров почек. Также проводится доплерографическое исследование сосудов почек для оценки кровотока в органе.
Рентгенограмма и КТ почек (получение изображения тонких срезов почек) используются для выявления участков воспаления и других изменений структуры почек.
Нефросцинтиграфия за счет накопления в тканях почек специального препарата, введенного внутривенно, позволяет оценить состояние тканей почек, локализацию и особенности патологических процессов.
Экскреторная урография выявляет патологии почек и мочевыводящих путей. На рентгеновских снимках можно выявить нарушения при выведении почками контрастного вещества.
Измерение артериального давления систематически в течения дня имеет значение при гипертензивной форме гломерулонефрита.
ЭКГ и ЭхоКГ позволяют оценить работу сердца.
УЗИ грудной клетки (легкие и плевральные полости) проводят при одышке.
Дифференциальная диагностика проводится для исключения нефротического синдрома, пиелонефрита, почечно- и мочекаменной болезней, поликистоза почек, артериальной гипертензии [3].
Гломерулонефрит у детей часто протекает вяло или атипично и требует наблюдения у нефролога.
Лечение и профилактика гломерулонефрита
Из-за тяжести заболевания лечение проводится в условиях стационара. Это особенно касается случаев выраженной симптоматики или почечной недостаточности.
- антибактериальные или противогрибковые препараты, если причиной воспаления клубочков стала инфекция, вызванная стрептококками или грибками;
- противовоспалительные препараты, действие которых направлено на устранение воспаления в почках;
- симптоматическое лечение в зависимости от формы гломерулонефрита или особенностей пациента (мочегонные и гипотензивные препараты, антикоагулянты, иммуносупрессивные препараты).
Пациентам с гломерулонефритом противопоказаны физические нагрузки, в частности работа на открытом воздухе и в условиях низкой температуры или высокой влажности.
При почечной недостаточности назначают диализное лечение. С его помощью заменяют две основные функции почек: выведение избыточной воды из организма и удаление токсинов из крови. При тяжелом гломерулонефрите проводят пересадку почки.
Острая фаза гломерулонефрита купируется в течение 1-3 недель с возможными рецидивами. Показатели мочи нормализуются более года. Наблюдение пациентов, перенесших острый гломерулонефрит, ведется в течение 2 лет, а при хронической форме рекомендовано проходить регулярное обследование 2-3 раза в год.
Клинические рекомендации направлены на снижение риска гломерулонефрита, а также его рецидивов. Они включают обязательное полное излечение стрептококковых, бактериальных и других инфекций, избегание переохлаждения и высокой влажности, ограничение потребления соли, соблюдение здорового образа жизни, а также регулярное медицинское наблюдение у специалистов.
Острый нефритический синдром
Острый нефритический синдром характеризуется внезапным возникновением гематурии и протеинурии, признаков азотемии (снижением скорости клубочковой фильтрации), задержкой в организме солей и воды, артериальной гипертёнзией.
Что провоцирует / Причины Острого нефритического синдрома:
– Инфекции.
– Постстрептококковый гломерулонефрит.
– Непостстрептококковый гломерулонефрит.
– Бактериальный: инфекционный эндокардит, сепсис, пневмококковая пневмония, брюшной тиф, менингококковая инфекция.
– Вирусный: гепатит В, инфекционный мононуклеоз, эпидемический паротит, ветряная оспа, инфекции, вызванные вирусами Коксаки, ECHO.
– Другие формы постинфекционного гломерулонефита развиваются на фоне текущей инфекции, у них короче латентный период. Труден для диагностики нефрит при подостром инфекционном эндокардите: разнообразные поражения почек, системные проявления могут имитировать другие болезни (например, СКВ или узелковый полиартериит), кровь может быть стерильной.
– Системные заболевания: СКВ, васкулиты, болезнь Шёнлайна-Геноха, наследственный лёгочно-почечный синдром.
– Первичные заболевания почек: мезангиопролиферативный гломерулонефрит, болезнь Берже, мезангиокапиллярный гломерулонефрит.
– Смешанные причины: синдром Гиена-Барре, облучение, введение сывороток и вакцин.
Патогенез (что происходит?) во время Острого нефритического синдрома:
Модель острого нефритического синдрома – постстрептококковый гломерулонефрит. Необходимо наличие очага инфекции (верхние дыхательные пути, кожа, среднее ухо), вызванной бета-гемолитическим стрептококком группы А (штаммы 1, 4, 12, 29). Против Аг стрептококка (например, М-протеина клеточной стенки) вырабатываются AT, комплексы Аг-АТ откладываются в стенках капилляров клубочков, активируя систему комплемента, и приводят к иммунному воспалению и повреждению ткани почки.
Патоморфология
– Диффузный пролиферативный эндокапиллярный гломерулонефрит
– Инфильтрация клубочков нейтрофилами и моноцитами.
– Стенки капилляров клубочков истончены и хрупкие.
– Дискретные отложения белка (при электронной микроскопии – электронноплотные отложения), выступающие из наружной поверхности стенки капилляров в просвет капсулы и соответствующие наблюдаемым при электронной микроскопии. электронноплотным отложениям.
– Сегментную экстракапиллярную пролиферацию (полулуния) выявляют в нескольких клубочках, диффузное образование полулуний нехарактерно.
– В просветах дистальных канальцев обнаруживают эритроцитарные цилиндры.
– Зернистые отложения IgG в периферических петлях капилляров и в мезангии, сопровождающиеся отложениями компонента комплемента СЗ и пропердина и реже отложениями Clq и С4.
Симптомы Острого нефритического синдрома:
Заболевание манифестирует через 1-6 нед после стрептококковой инфекции.
Классические признаки острого нефрита:
– Гематурия (100%). Макрогематурия возникает в 30% случаев (моча цвета мясных помоев).
– Отёки (85%). Наиболее характерны отёки лица (особенно век) со второй половины дня, а также стоп и голеней вечером.
– Артериальная гипертёнзия (82%)
– Гипокомплементемия (содержание СЗ) – 83% случаев.
– Олигоанурия (52%) в сочетании с жаждой.
Другие признаки:
– Повышение температуры тела (редко).
– Анорексия, тошнота, рвота, головная боль, слабост.
– Боль в пояснице.
– Боль в животе.
– Прибавка массы тела.
– Признаки инфекционных заболеваний дыхательных путей (в т.ч. острого тонзиллита, фарингита).
– Признаки скарлатины.
– Признаки импетиго.
Диагностика Острого нефритического синдрома:
Лабораторные данные
– Олигурия
– Протеинурия от 0,5 до 2 г/м2/сут.
– Мочевой осадок содержит эритроциты, лейкоциты и клетки почечных канальцев, цилиндры.
– Увеличение титра AT (анти-стрептолизин О, антистрептокиназа, антигиалуронидаза, антидезоксирибонуклеаза В).
– Снижение гемолитической активности компонента комплемента СН50, а также его компонентов СЗ, С4 в сыворотке крови в активной фазе заболевания. При постстрептококковом гломерулонефрите они возвращаются к исходному уровню через 6-8 нед, при мембранозно-пролиферативном гломерулонефрите изменения остаются пожизненно.
– УЗИ определяет размеры почки (не изменены или увеличены) и скорость клубочковой фильтрации.
Лечение Острого нефритического синдрома:
– В большинстве случаев специфического лечения нет
– Диета № 7а – ограничение белков, соль ограничивают при отёках, артериальной гипертёнзии
– Иммунодепрессанты и глюкокортикоиды неэффективны, последние могут даже ухудшить состояние.
При бактериальной инфекции – антибиотики. Для снижения ОЦК – диуретические средства (тиазиды, петлевые диуретики). Лечение артериальной гипертёнзии – ингибиторы АПФ, блокаторы кальциевых каналов, диуретики. При почечной недостаточности – диализ и трансплантация почек.
Профилактика Острого нефритического синдрома:
Иммунокомплексный острый нефритический синдром (например, постстрептококковый гломерулонефрит) имеет хороший прогноз при незначительных повреждениях почек и устранении источника антигенемии. У 1% детей и 10% взрослых острый нефритический синдром переходит в быстропрогрессирующий гломерулонефрит.
Отклонения в анализах мочи (протеинурия и гематурия) выявляют в течение нескольких лет после заболевания, иногда заболевание медленно прогрессирует до ХПН. Гломерулонефрит при инфицировании сосудистого протеза имеет хороший прогноз при условии ликвидации инфекции (обычно Staphylococcus epidermidis) – антибиотикотерапия и удаление протеза.
К каким докторам следует обращаться если у Вас Острый нефритический синдром:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого нефритического синдрома, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Нефритический синдром
Нефритический синдром представляет собой комплекс признаков, проявляющихся на фоне воспалительного процесса в клубочках почек. Поражение данного почечного аппарата сопровождается рядом осложнений, таких как недостаточное выведение солей и повышение артериального давления, отёчность и появление в моче крови и белка. Отличительной особенностью нефритического синдрома является то, что он представляет собой совокупность признаков, указывающих на патологические изменения в почках.
Специалисты Юсуповской больницы внимательно изучают клиническо-лабораторные признаки, имеющиеся у пациентов, и проводят высокоточную диагностику. При нарушении функции почек может развиться почечная недостаточность, которая может представлять опасность для жизни пациента. Опытные специалисты Юсуповской больницы выбирают для пациентов методы, позволяющие не только устранить нефритический синдром, но и сопутствующие патологии, и возможные последствия.
Острый нефритический синдром
Нефритический синдром в острой форме развивается стремительно, у больного в моче обнаруживается белок и кровь, кроме этого, появляется отек, снижается скорость фильтрации, выполняемой клубочками. Острый нефритический синдром может развиваться на фоне системных заболеваний, для лечения которых следует обращаться к врачу-ревматологу, которые ежедневно принимает пациентов в Юсуповской больнице. Спровоцировать появление комплекса симптомов могут также возбудители инфекционных заболеваний.
Острый нефритический синдром проявляется неприятными и болезненными ощущениями, которые должны стать серьезным поводом для обращения к специалисту. Пациенты, которым необходима экстренная помощь, могут обратиться в Юсуповскую больницу в любое время суток. При выявлении у пациента серьезных проблем проводится экстренная госпитализация.
Симптомы нефритического синдрома
При нефритическом синдроме в Юсуповскую больницу обращаются пациенты с типичными жалобами. Признаками нефритического синдрома являются:
- появление в моче крови;
- изменение цвета мочи, приобретение багрового оттенка;
- образование отёков, наиболее выраженной является отечность лица, век, ног в вечернее время;
- чувство жажды и медленное образование мочи.
Патологический процесс в почках может вызывать у больных следующие симптомы:
- слабость тошнота;
- боли в области поясницы, появляющиеся в ночное время;
- головные боли, появляющиеся при ослаблении организма;
- признаки инфекционных заболеваний дыхательных путей;
- температура тела повышается крайне редко.
Острый нефритический синдром развивается через 7-10 дней после воздействия на организм провоцирующего фактора или инфицирования. При появлении первых признаков патологической работы почек следует воспользоваться услугами специалистов Юсуповской больницы и посетить диагностический центр.
Причины нефритического синдрома
Некоторые люди подменяют понятия нефротический и нефритический синдром. В медицине данные понятия разделяют, так, нефротический синдром характеризуется поражением почек. При нефритическом синдроме развивается воспалительный процесс и другие сопутствующие признаки.
Развитие нефритического синдрома связано с проникновением антигенов из крови в почечные структуры. После их проникновения в почки активизируются иммунные механизмы, происходит иммунный ответ на чужеродное тело. Нефритический синдром может развиваться вследствие следующих причин:
- вирусная или бактериальная инфекция;
- аутоиммунные заболевания;
- действие радиационного излучения;
- после введения вакцины или сыворотки;
- развитие опухоли;
- токсическое воздействие после употребления алкоголя или приема наркотических веществ;
- поражение сосудов вследствие диабета;
- интоксикация организма химическими веществами различных классов;
- хронические патологии мочевыводящих путей;
- повышенная физическая активность;
- резкие изменения температуры воздуха.
Нефритический синдром может развиваться как на фоне воспалительного процесса, так и неинфекционных нарушений в зависимости от чего разрабатывается тактика лечения. В многопрофильной Юсуповской больнице работают опытные специалисты, которые сопровождают пациента в процессе лечения. Так, при аутоиммунной природе данного синдрома необходима консультация врача-ревматолога.
Диагностика нефритического синдрома
Нефритический синдром при первичном осмотре может быть заподозрен специалистом при изучении жалоб пациента и внешних признаков. Результаты исследований и лабораторных анализов позволят опровергнуть или подтвердить предполагаемый диагноз:
- при биохимическом анализе крове в случае нефритического синдрома выявляется нарушение водно-солевого, липидного и белкового баланса;
- при анализе мочи могут выявляться лейкоциты, эритроциты и белок;
- при исследовании крови может быть установлено снижение активности комплимента и лейкоцитоз;
- для выявления патологических изменений в почках проводят УЗИ.
Вспомогательными методами при диагностике нефритического синдрома являются: КТ и МРТ, рентгенография и биопсия почки. Специалисты клиники терапии Юсуповской больницы обладают необходимыми знаниями и средствами для оказания пациенту медицинской помощи европейского уровня. Чтобы пройти обследование в Юсуповской больницы не нужно отказываться от запланированных дел и проводить время в очередях, связавшись с сотрудниками по телефону, возможно выбрать удобное время посещения диагностического центра.
Лечение острого нефритического синдрома в Юсуповской больнице
При лечении нефритического синдрома основной задачей специалистов является устранение первопричины, вызывавшей его развитие, а также сопутствующих симптомов. Пациентам при данном комплексе проявлений показано стационарное лечение, при котором используются лекарственные препараты, корректируется питании и питьевой режим, а также отмечается, какой объем мочи вырабатывается за определенный временной промежуток.
В случае, когда причиной нефритического синдрома стал воспалительный процесс, пациентам показан прием антибактериальных препаратов. Кроме этого, могут назначаться лекарственные средства, для поддержания функции почек и уменьшения объема циркулирующей крови. Специалисты Юсуповской больницы включают в план лечения только те средства, которые зарегистрированы на территории РФ.
Пациенты, проходящие лечение в Юсуповской больнице, не только получают качественные медицинские услуги, но и доброжелательное отношение персонала. Уют и комфорт, созданные с момента открытия медицинского учреждения, ежедневно сохраняются и поддерживаются сотрудниками. Пациенты, находящиеся в комфортной обстановке и испытывающие психологическое благополучие, быстрее достигают положительного результата при лечении нефритического синдрома.
Если Вас беспокоят проявления нарушений работы почек или другими специалистами был выявлен нефритический синдром, Вы можете обратиться за помощью к специалистам клиники терапии Юсуповской больницы, запись к которым осуществляется по телефону.
Нефритический синдром
Нефритический синдром – это комплекс признаков почечной патологии, который включает отеки, гематурию и артериальную гипертензию. Возникает при разных формах гломерулярных нарушений: постинфекционном и быстропрогрессирующем гломерулонефрите, IgA-нефропатии, наследственных и аутоиммунных нефропатиях. Синдром проявляется отеками лица и нижних конечностей, выделением мочи цвета «мясных помоев», сильными головными болями. Для диагностики назначается УЗИ и КТ почек, пункционная биопсия, лабораторные анализы крови и мочи. Лечение гломерулярной патологии включает глюкокортикоиды, иммуносупрессоры, гипотензивные и нефропротективные препараты.
МКБ-10


Общие сведения
Острый нефритический синдром (ОНС), ассоциированный с гломерулонефритами, занимает 3-4 место в структуре почечной патологии. Заболевание преимущественно возникает у детей и людей молодого возраста, мужчины болеют в 2 раза чаще женщин. ОНС признан одним из наиболее опасных состояний в практической нефрологии, поскольку он чреват быстрым снижением почечной функции, тяжелыми сердечно-сосудистыми осложнениями. Не теряет актуальности разработка новых методов лечения и эффективных мер профилактики болезни.

Причины
Синдром формируется при всех вариантах гломерулонефрита – первичного воспаления почечных клубочков, которое протекает с вовлечением в процесс интерстиция, имеет тенденцию к прогрессированию. Среди острых форм заболевания преобладает постстрептококковый гломерулонефрит, возбудителями болезни также выступают энтерококки, герпесвирусы, токсоплазмы и шистосомы. Другие причины гломерулярных нарушений:
- IgA-нефропатия. Самая распространенная форма нефритического синдрома, которая возникает при накоплении иммунных комплексов в клубочках. Для болезни характерно постепенное и неуклонно прогрессирующее развитие. В группу риска относят подростков и молодых мужчин, представителей европеоидной и азиатской рас.
- Быстропрогрессирующий гломерулонефрит. Заболевание развивается при поражении более 50-60% клубочков, образовании в их мембранах характерных полулуний. Типично быстрое формирование развернутого ОНС, его прогрессирование до терминальной стадии почечной недостаточности за несколько месяцев.
- Люпус-нефрит. Почечная патология ‒ типичное проявление системной красной волчанки, которое обусловлено неспецифическим аутоиммунным повреждением. Нефритические симптомы развиваются на фоне утолщения базальных мембран клубочков, отложений фибрина, появления гиалиновых тромбов.
- Наследственный нефрит. Патология развивается при мутации гена COL4A3, которая в основном наследуется по Х-сцепленному механизму. Проявления ОНС возникают в детском возрасте, к 20-30 годам большинство людей имеют признаки хронической болезни почек.
- Ревматологические болезни. Помимо красной волчанки, поражение почечных клубочков провоцируется ревматоидным артритом, системной склеродермией, дерматомиозитом. Причиной патологии также выступают васкулиты: узелковый полиартериит, неспецифический аортоартериит.
- Другие причины. ОНС является клиническим вариантом дебюта нефропатии в 29% случаев антифосфолипидного синдрома, у 25% пациентов с криоглобулинемией. Около 20% больных пурпурой Шенляйна-Геноха имеют рецидивирующие формы поражения почек. Иногда клинико-лабораторный синдром развивается при алкогольной нефропатии.
Нефритический синдром наблюдается при неинфекционном поражении почек химическими агентами. Нефротоксическое действие имеет пыльца ядовитых растений, яды насекомых, органические растворители. Иммунное воспаление клубочков в редких случаях развивается после вакцинации и введения лечебных сывороток. Токсическим влиянием также обладают эндогенные опухолевые антигены.
Патогенез
Ключевым звеном развития нефритического синдрома считается отложение иммунных комплексов в почечных клубочках в промежутке между базальными мембранами и отростками подоцитов. Возникает выраженная воспалительная реакция, снижается скорость клубочковой фильтрации, в организме задерживаются вода и соли. Повышенный уровень натрия и активация РААС провоцируют увеличение объема внеклеточной жидкости.
В условиях гипергидратации усиливается сердечный выброс, происходит отек сосудистых стенок и увеличивается их чувствительность к катехоламинам, уменьшается выработка простагландинов и кининов. Такие механизмы вызывают стойкую артериальную гипертензию. Перераспределение жидкости с преимущественным депонированием в рыхлой клетчатке становится причиной отеков.
Воспалительный процесс повреждает капилляры клубочков и нарушает процессы фильтрации, в результате чего эритроциты и крупномолекулярные белки плазмы попадают в первичную мочу. В мочевом осадке появляются цилиндры, возникает микро- или макрогематурия. При нефротическом синдроме возможна асептическая лейкоцитурия, умеренная протеинурия, степень которой коррелирует с тяжестью поражения мембран клубочков.

Симптомы
Бурый или розовато-серый цвет мочи – специфический признак нефритического синдрома, который заставляет пациентов немедленно обращаться к врачу. Он сопровождается ноющими болями в пояснице, общей слабостью и недомоганием, уменьшением диуреза. Одновременно с этим появляются плотные нефритические отеки, которые максимально выражены на лице в утренние часы. При поражении сердца отечность возникает также на ногах.
Поражение сердечно-сосудистой системы манифестирует сжимающими головными болями, одышкой, неприятными ощущениями в области сердца. При резком повышении давления пациенты испытывают шум в ушах, головокружение, тошноту. Повреждение глазного дна проявляется мельканием «мушек», затуманиванием зрения. Клиническая картина дополняется нарушениями сна, повышенной мышечной и психической возбудимостью.
Особенности течения нефритического синдрома зависят от его первопричины. При быстропрогрессирующем гломерулонефрите ухудшение наступает стремительно: развивается олигурия, тошнота и рвота, заторможенность и другие нарушения сознания. В тяжелых случаях присоединяется уремический гастроэнтероколит, который нередко вызывает профузные желудочно-кишечные кровотечения.
Осложнения
Закономерным последствием нелеченого нефритического синдрома является почечная недостаточность, которая в 15-20% случаев завершается летальным исходом. Поражение кардиоваскулярной системы чревато отеком легких, сердечной астмой. Критическое повышение артериального давления увеличивает риск геморрагических инсультов, слепоты вследствие отслойки сетчатки глаза.
При развитии нефритического синдрома на фоне нефропатии беременных существует риск эклампсии ‒ тяжелого гестоза, протекающего с судорогами, потерей сознания, нарушениями маточно-плацентарной гемодинамики. На фоне генерализованного судорожного синдрома возможно развитие отека мозга и коматозного состояния, которое с трудом поддается коррекции.
Диагностика
Выяснением первопричины нефритического синдрома занимается врач-нефролог. При первичном осмотре определяется бледность и пастозность кожи, выраженные отеки, аускультативные признаки сердечной патологии. Диагностическую ценность имеют недавно перенесенные острые инфекции, контакты с химическими веществами. План расширенного обследования пациента включает следующие методы:
- УЗИ почек. Сонография используется для оценки структурных особенностей органа, исключения полостных и объемных образований. Для изучения скорости кровотока в почечных сосудах проводится допплерография.
- Лучевая диагностика. По показаниям программа исследования дополняется обзорной и внутривенной урографией, КТ почек. Диагностика функциональной активности органа выполняется методом изотопной ренографии.
- ЭКГ. Результаты электрокардиограммы показывают признаки гипертрофии левого желудочка. Для уточнения степени снижения сердечного выброса проводится эхокардиография.
- Биопсия почки. Пункционные биоптаты исследуются с помощью световой и электронной микроскопии для морфологической диагностики гломерулонефрита. С целью уточнения диагноза используется иммунофлюоресцентный анализ клеток.
- Осмотр глазного дна. Поражение сосудов при артериальной гипертензии проявляется феноменом «перекреста», сужением артериол. В тяжелых случаях наблюдается отек диска зрительного нерва и кровоизлияния в сетчатку.
- Анализы мочи. Патогномоничный признак ОНС – гематурия с появлением гломерулярных выщелоченных эритроцитов. Также диагностируется лейкоцитурия, неселективная протеинурия, гиалиновые и эритроцитарные цилиндры. В пробе Зимницкого определяется снижение относительной плотности мочи.
- Анализы крови. При биохимическом исследовании обнаруживается диспротеинемия, гиперглобулинемия, повышение активности фибриногена и плазмина. Иммунологическая диагностика выявляет циркулирующие иммунные комплексы, увеличенную комплементарную активность сыворотки.

Дифференциальная диагностика
При обнаружении нефритического синдрома проводится дифференциальная диагностика между острым и хроническим гломерулонефритом, острым лекарственным нефритом, почечной патологией на фоне системных соединительнотканных заболеваний. Сомнительные лабораторные данные требуют исключения пиелонефрита, тубулоинтерстициальных патологий, туберкулеза и амилоидоза почек.
Лечение нефритического синдрома
Обратное развитие почечной патологии достигается при устранении этиологического фактора, если это возможно. При интоксикациях назначаются экстракорпоральные методы очищения крови, применяются антидоты, отменяются нефротоксические лекарства. При паранеопластическом синдроме проводится комплексное лечение онкопатологии. Однако этиологический подход реализуется у небольшой части пациентов.
Чаще всего в клинической нефрологии применяется патогенетическая и симптоматическая терапия. В остром периоде нефритического синдрома необходим постельный режим. Для уменьшения отеков рекомендовано сократить употребление поваренной соли и контролировать объем выпиваемой жидкости, количество белка в рационе не должно превышать 0,75-1 г/кг веса. Схема фармакотерапии включает в себя:
- Глюкокортикоиды. Гормоны подавляют иммунное воспаление, они признаны препаратами выбора при гломерулярных поражениях. При их недостаточной эффективности применяются цитостатики и другие виды иммуносупрессоров.
- Кроворазжижающие препараты. Для улучшения реологических свойств крови и профилактики тромбозов назначается комбинация прямых антикоагулянтов и антиагрегантов. Прием лекарств проводится под контролем показателей коагулограммы.
- Нефропротекторы. Хороший эффект оказывают гипотензивные препараты, которые воздействуют на РААС и сосудистый тонус. При нефритическом синдроме назначаются ингибиторы АПФ и их более современные аналоги – блокаторы рецепторов ангиотензина II. Реже используются антагонисты кальция.
- Антибиотики. Противомикробные препараты назначаются при доказанной стрептококковой этиологии заболевания и наличии микроорганизмов в крови. При почечном туберкулезе показана длительная специфическая химиотерапия.
Прогноз и профилактика
Исход болезни зависит от морфологического варианта поражения почек, своевременности терапии, развития хронической почечной недостаточности. Ввиду сложности этиопатогенеза нефритического синдрома большинству пациентов требуется длительная патогенетическая терапия, диспансерное наблюдение у нефролога, регулярный контроль функций почек. Профилактика заключается в раннем начале лечения нефропатологии, чтобы предупредить развитие ОПН и ХПН.
1. Методы исследования и клинические синдромы при поражении почек/ И.И. Шапошник, Н.А. Макарова, Д.В. Богданов, Л.В. Рябова. – 2019.
3. Нефритический синдром у детей: морфологические варианты и лечение/ А.Е. Наушабаева, Б.А. Абеуова, Г.Н. Чингаева// Педиатрическая нефрология. – 2012. – №2.
Гломерулонефрит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гломерулонефрит: причины появления, симптомы, диагностика и способы лечения.
Определение
Гломерулонефрит, который еще называют клубочковым нефритом, – двустороннее аутоиммунное воспалительное заболевание почек с преобладающим поражением почечных клубочков и включением в патологический процесс почечных канальцев, интерстициальной ткани и сосудов. Протекает остро или хронически (с повторными обострениями и ремиссиями), имеет прогрессивный характер и отличается постепенной, но неуклонной гибелью клубочков и сморщиванием почек.
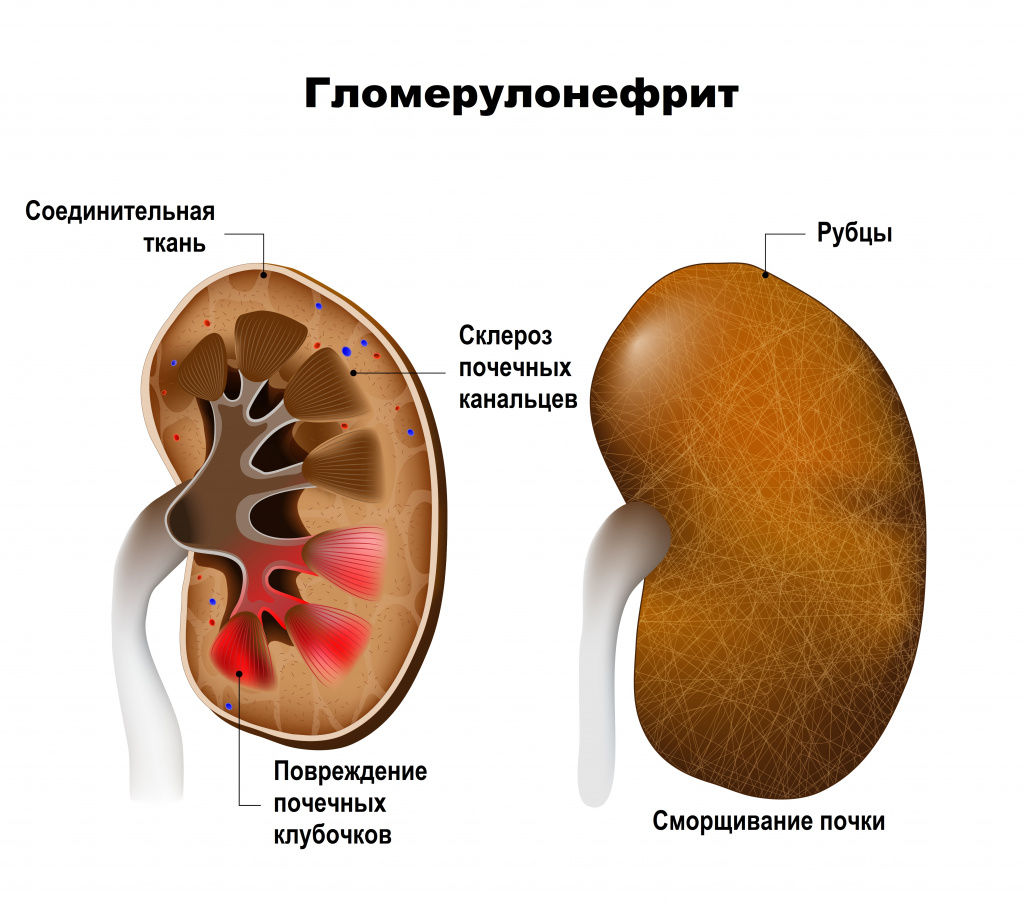
Обычно у человека две почки, которые напоминают по форме фасоль и прилегают к задней брюшной стенке под ребрами. В каждой из них находится около миллиона маленьких фильтров, которые называются клубочками, или гломерулами, играющими основную роль в фильтрации крови. Их поражение сопровождается задержкой в организме продуктов обмена, жидкости, солей и токсинов, что нередко приводит к возникновению тяжелой артериальной гипертензии и перегрузки жидкостью. При повреждении почечных клубочков, состоящих из множества кровеносных капилляров, в мочу попадают элементы крови, которые в норме должны в ней отсутствовать. По мере прогрессирования болезни развивается склероз почечных канальцев (нефросклероз).
Больные гломерулонефритом находятся в группе риска развития хронической болезни почек и почечной недостаточности.
Причины появления гломерулонефрита
Гломерулонефрит может быть первичным, возникающим вследствие непосредственного морфологического разрушения почек, или вторичным, вызываемым широким спектром заболеваний, которые помимо почек могут поражать и другие органы.
Многие ученые считают основной причиной развития гломерулонефрита инфекционные заболевания: бактериальные (туберкулез, сифилис, стрептококковые, стафилококковые (группы А) и пневмококковые инфекции), грибковые, паразитарные и вирусные инфекции (вызванные вирусами гепатита В и С, простого герпеса, Эпштейна-Барр, цитомегаловирусом, ВИЧ).
Нередкая причина гломерулонефрита – наличие у пациента системных заболеваний (ревматоидного артрита, системной красной волчанки, васкулита, амилоидоза).
Гломерулонефрит может развиться на фоне некоторых онкологических заболеваний (множественной миеломы, рака легких, хронического лимфоцитарного лейкоза).
К другим причинам клубочкового нефрита относят наследственный фактор, воздействие токсинов, поствакцинальные осложнения.
Острый гломерулонефрит чаще развивается у детей 3–7 лет или взрослых 20–40 лет. Мужчины болеют в 2–3 раза чаще, чем женщины.
Классификация заболевания
Клиническая классификация гломерулонефрита.
- Острый гломерулонефрит:
- с развернутой клинической картиной (циклическая форма),
- со стертыми клиническими проявлениями (латентная, ациклическая форма).
- Хронический гломерулонефрит:
- изолированный мочевой синдром (латентный нефрит),
- гипертоническая форма,
- гематурическая форма,
- нефротически-гипертоническая форма (смешанная форма),
- нефротический синдром.
- Быстропрогрессирующий (подострый).
- ремиссия;
- активная стадия (увеличение в 5-10 раз гематурии, протеинурии, нарастание артериального давления и отеков, появление нефротического синдрома или острой почечной недостаточности).
- выраженное недомогание, общая слабость, быстрая утомляемость, тошнота, потеря аппетита, рвота и другие симптомы интоксикации;
- повышение температуры тела до высоких значений;
- боль в поясничной области;
- боль в животе и суставах;
- выраженные отеки на лице, особенно периорбитальные;
- повышение артериального давления;
- олигурия (резкое снижение объема выделяемой мочи);
- потемнение мочи в результате гематурии (примеси крови в моче);
- нарушения со стороны центральной нервной системы.
- Первичным. Он сопровождает самостоятельные, отдельные заболевания почек. Развивается при таких болезнях, как гломерулонефрит, пиелонефрит, амилоидоз, опухолях почек, нефропатии беременных.
- Вторичным. Синдром является следствием тех заболеваний, которые вовлекают в процесс заражения почки. Развивается и сопровождает множество состояний, например, коллагенозы, узелковый периартериит, гемморагический васкулит, ревматизм, артрит, склеродермию, т.е. широкий спектр ревматических поражений. Кроме того, может сопровождать лимфому или лимфогранулематоз, инфекционные, паразитарные, лекарственные, аллергически болезни. Нередко появляется при отравлении тяжелыми металлами или укусах ядовитых змей.
- чистый нефротический синдром (без гематурии и гипертензии);
- смешанный нефротический синдром, протекающий в нефротически-гематурической или нефротически-гипертонической форме.
Хронический гломерулонефрит, как правило, вызывает только очень слабые или едва заметные симптомы. Происходит потеря белка с мочой, за счет чего нарастают отеки. Во многих случаях наблюдается повышение артериального давления. Заболевание чаще выявляют по результатам планового анализа мочи при обнаружении в ней белка и клеток крови.
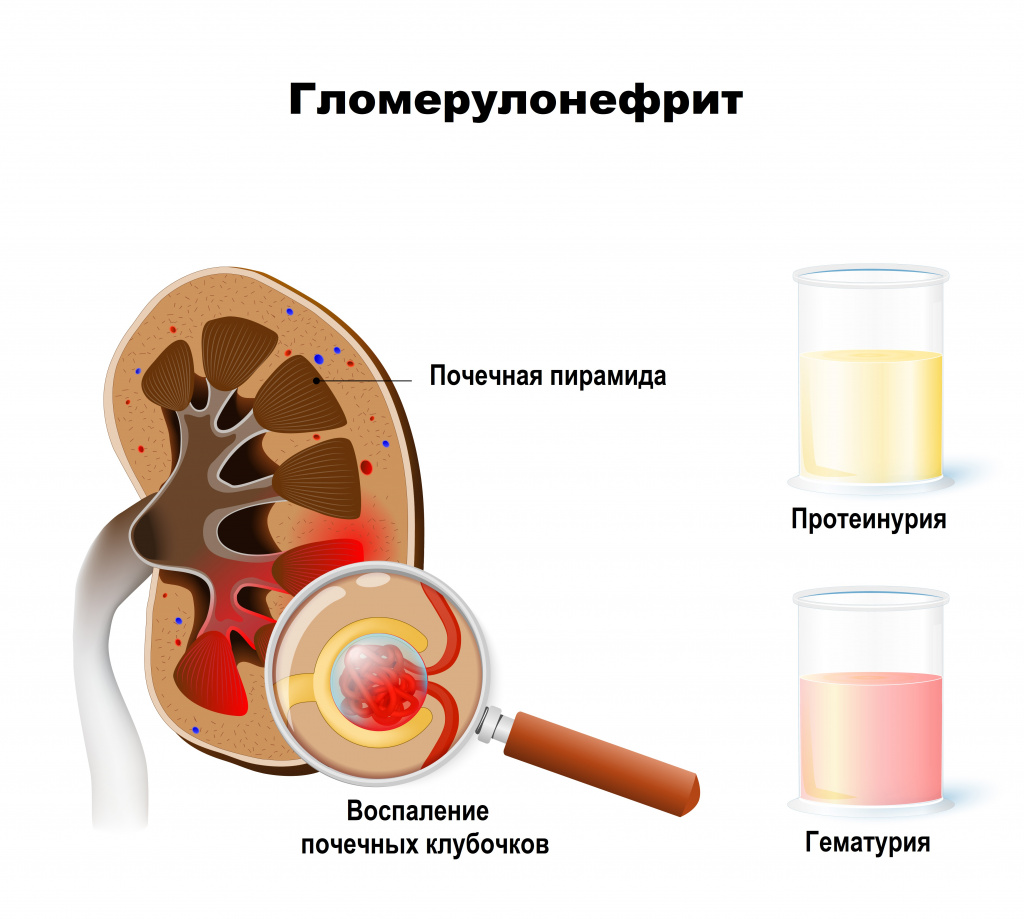
Диагностика гломерулонефрита
Диагноз ставится на основании анализов крови и мочи, иногда на основании визуализирующих методов обследования и/или биопсии почек.
-
общий анализ мочи – наличие эритроцитов, белка, уменьшение относительной плотности мочи говорит об ухудшении функции почек;
Общий анализ мочи – комплексная оценка ряда физических и химических параметров мочи, а также элементов мочевого осадка, нацеленное на выявление патологии почек и мочевыводящих путей.
Нефротический синдром

Он включает обширную протеинурию, нарушения процесса обмена белков и липидов, отеки. Отдельно отмечается рост гипоальбунемии и гиперлипидемии во время нефротического синдрома. Также наблюдаются массивные отеки, выражающиеся в распространении на самые разнообразные полости, включая анасарку и водянку серозных полостей. Таким образом, нередко при нефротическом синдроме проявляется дистрофия кожного покрова и слизистых оболочек. Если симптоматика нефротического синдрома не выявляет нескольких характерных признаков болезни, диагностируется неполный или редуцированный нефротический синдром.
Причинами для развития нефротического синдрома чаще всего являются заболевания урологии, а также — системные, нагноительные, воспалительные и хронические инфекции, на фоне которых проявляется и развивается нефротический синдром. Специалисты-урологи отмечают, что каждый пятый случай заболевания почек осложняется данным синдромом. Присутствует и возрастная подверженность данному заболеванию: чаще этот синдром сопровождает взрослых (в возрасте около 30-40 лет), намного реже он проявляется у детей или пожилых людей.
Диагностика нефротического синдрома должна проводиться с рассмотрением клинико-лабораторной картины больного. Отслеживаются изменения, происходящие в результатах биохимических анализов крови и мочи. Анализируется ренальная и экстраренальная симптоматика. Отдельно изучаются данные, полученные с помощью биопсии почек.
Лечение нефротического синдрома включает широкий спектр медицинских методов. Назначается диета, прием диуретиков, антибиотиков, стероидов и цитостатиков. Проводится инфузионная терапия.

Профилактика и прогноз нефротического синдрома
Как будет развиваться и протекать нефротический синдром, часто зависит от того, какое именно первичное заболевание присутствует у пациента. Если говорить о прогнозе нефротического синдрома в целом, то стоит отметить, что лечение, назначенное верно и вовремя, способно полностью восстановить функцию почек, а также добиться полноценной ремиссии, стабильной по состоянию.
Если причина развития нефротического синдрома не установлена, есть опасность того, что заболевание примет иной ход течения: персистирующий или рецидивирующий. В конечном итоге это приводит к появлению хронического заболевания почечной недостаточности.
Профилактика нефротического синдрома — это, прежде всего, ранняя диагностика заболевания, после которого наступает тщательное и усиленное лечение почечной и внепочечной патологии. Любое заболевание почек должно быть пролечено препаратами, прием которых ведется аккуратно и под контролем врача, особенно над теми, что вызывают побочное нефротоксическое и аллергическое действие. Запущенное течение заболевания почек, неверное назначение препаратов, несвоевременное обращение к врачу — все это способно привести к развитию нефротического синдрома.
Причины развития нефротического синдрома
Разделяют типы нефротического синдрома, поскольку берут во внимание происхождение заболевания. Таким образом, нефротический синдром может быть:
Отдельно выделяют идиопатический тип нефротического синдрома, который означает, что причину его появления выявить не удалось. Такая форма постановки диагноза чаще всего сопровождает заболевание нефротическим синдромом в детском возрасте.
Существует несколько теорий, рассматривающих, анализирующих и объясняющих причины появления и развития заболевания. Среди них наиболее вероятной является иммунологическая концепция патогенеза нефротического синдрома. Ее правильность подтверждает высокая частота проявления заболевания у тех пациентов, которые уже страдают от аллергических и аутоимунных болезней. Также иммунологическая теория подтверждается высоким количеством положительных реакций на лечение иммуносупрессорами. В процессе развития заболевания в крови пациента образуются иммунные комплексы. Они являются прямым результатом взаимодействия внутренних (белки, ДНК, криоглобулины) и внешних (вирусы, бактерии) антигенов с антителами.
Образованные иммунные комплексы могут оседать в почечных тканях, что приводит к ответной воспалительной реакции. Нарушается микроциркуляция крови в клубочковых капиллярах. Повышается внутрисосудистая коагуляция.
Клубочковый фильтр таким образом изменяет свою проницаемость. В свою очередь, это приводит к нарушениям в процессе обмена белка, и он попадает в мочу, что выводит его из организма. Большая потеря белка, как известно, приводит к развитию заболеваний гипопротеинемии, гиперлипидемии и т.д.
Нефротический синдром изменяет внешний вид почек. Она будет увеличена в размерах, иметь гладкую, ровную поверхность. На разрезе почки будет видно, что мозговой слой отличается красным оттенком, а корковый — серым.
Микроскопическое исследование почки служит не только для того, чтобы определить наличие и степень развития нефротического синдрома. Также оно показывает степень распространения патологии на ткани и организм человека. Патологии здесь включают амилоидоз, коллагенозы, туберкулез. Сам же по себе нефротический синдром характеризуется нарушениями в структуре клеток капсулы клубочков и базальных мембран кровеносных сосудов.
Симптомы нефротического синдрома
Нефротический синдром, симптомы которого относительно однотипны, проявляется примерно одинаково, независимо от причины, его вызвавшей.
Главным симптомом является протеинурия, которая означает выведение из организма большого объема белка. Достигать она может 3-3,5 грамма в сутки, 90% этой массы составляют альбумины. Соответственно, с процессом потери белка в организме пациента снижается общий уровень сывороточного белка: до 60-40 грамма/литр и меньше.
Задержка жидкости в организме пациента проявляется в периферических отеках, асците, генерализированном отеке подкожной клетчатки.
Дальнейшее развитие нефротического синдрома также характеризуется множеством симптомов: проявляется общая слабость организма, потеря аппетита, жажда и постоянное ощущение сухости во рту. Кроме того, пациент ощущает тяжесть в поянице и вздутие живота. Могут быть рвота и понос.
Возможны проявления нефротического синдрома в форме судорог, миалгии, парестезии. Развивается гидроперикард и гидроторакс, это сопровождается одышкой как в состоянии покоя, так и движения. Появление и развитие периферических отеков, безусловно, сковывает движения пациента, поэтому больные часто малоподвижные и бледные, неактивные и вялые. Появляется шелушение кожи, сухость покрова. Становятся ломкими волосы и ногти.
Развитие нефротического синдрома может быть постепенным, медленным или же бурным и активным. Симптоматика проявляется по-разному и не всегда выявляет себя в полном спектре.
По ходу клинического течения заболевания разделяют на:
Осложения заболевания включают вирусные, грибковые, бактериальные инфекции, а также отек мозга, сетчатки, гиповолемический шок.
Дигностика нефротического синдрома
Для диагностики нефротического синдрома используются методы лабораторного и клинического анализа.
Осмотр выявляет изменения кожного покрова, который становится бледным, холодным и сухим. Доктор может обнаружить обложенность языка, увеличенный живот, отеки.
Если присутствует гидроперикард, то это проявляется в расширении границ сердца, приглушении тонов. Присутствие гидроторакса выражается в слабом дыхании, мелкопузырчатых хрипах, укорочении перкуторного звука.
Общий клинический анализ мочи определяет повышенную плотность, наличие в осадке капель нейтрального жира и холестерина.
При исследовании периферической крови выявляют увеличенное значение СОЭ (60-80), количества тромбоцитов, сниженный уровень эритроцитов и гемоглобина. Проявляется ДВС-синдром, который обнаруживается во время проведения коагулограммы — проверки свертываемости крови.
Биохимия крови во время нефротического синдрома проявляет гипопротеинемию, а также гипоальбунемию.
При диагностике нефротического синдрома широко применяется ультразвуковая методика исследования, назначаемая для осмотра почек, сосудов. Также проводится нефросцинтиграфия.
Безусловно, из-за необходимости определить причину развития нефротического синдрома, проводится углубленное изучение заболевания. Для этого назначаются иммунологические и ангиографические анализы, биопсии почек, десны, прямой кишки. Материал, полученный после биопсии, подлежит морфологическому анализу.
Лечение нефротического синдрома
Лечение нефротического синдрома проводится под наблюдением врача в условиях стационара. Лечебные методики включают применение широкого спектра инструментов. На первом этапе назначается бессолевая диета, ограниченный прием жидкости, соблюдение постельного режима. Также проводится терапия медикаментами: прием диуретиков, калия, витаминов, антибиотиков, сердечных средств, антигистаминов, гепарина. Отдельно вводится альбумин и реополиглюкин – инфузионным способом.
Если причину развития болезни выявить не удалось, или же она состоит в поражении почек токсинами, аутоиммунным синдромом, тогда проводится лечение стероидами, например, преднизолоном. Такая иммуносупрессивная терапия нацелена на подавление процесса создания антител, улучшение кровообращения в почках, клубочковую фильтрацию.
Цитостатическая терапия, заключающаяся в приеме циклофосфамида и хлорамбуцила, проводящаяся специфическими пульс-курсами, показывает хороший результат при лечении устойчивого к гормонам нефротического синдрома.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.


