Уротелиальная карцинома – причины, симптомы, диагностика, лечение
а) Терминология:
1. Аббривиатура:
• Уротелиальная карцинома верхних отделов МПТ (УТК)
2. Синонимы:
• Переходноклеточный рак верхних мочевыводящих путей (ПерКР)
3. Определение:
• Злокачественная опухоль из переходного эпителия с ростом от чашечек до отверстия мочеточника
б) Визуализация:
1. Общая характеристика:
• Важнейшие диагностические критерии:
о Внутрипросветная опухоль или очаговое утолщение уротелия в любом из отделов собирательной системы
о Многоочаговая, с синхронными опухолями в верхних отделах МПТ и мочевом пузыре
о Опухоль почки с диффузным инфильтрированием, но сохранением контура почки
• Локализация:
о Почечная лоханка 8%, мочеточник 2%, (90-95% УТК развивается в мочевом пузыре)
о У 2-4% пациентов с раком мочевого пузыря развивается УТК; у 40% пациентов с УТК развивается рак мочевого пузыря
2. УЗИ при уротелиальной карциноме верхних отделов мочеполовых путей (МПТ):
• Серошкальное ультразвуковое исследование:
о Менее чувствительный, чем КТ, метод выявления или описания опухолей почек
о Опухоль из мягких тканей в гиперэхогенной почечной пазухе, может быть гипер-, изо- или гипоэхогенной относительно паренхимы почки:
– Значительно гиперэхогенная вследствие плоскоклеточной метаплазии с образованием эпителиальных жемчужин, без затенения
о Обычно осложняется гидронефрозом и расширением чашечек:
– Плохо визуализируется при маленьких размерах и отсутствии обструкции
о Возможен диффузно инфильтративный рост более агрессивных опухолей, но с сохранением контура почки:
– Бывает невозможно дифференцировать от почечноклеточного рака (ПКР), лимфомы или метастазов
о Очаговая гипоэхогенность коркового вещества почки указывает на местную инвазию
о УЗИ с контрастным усилением: медленное накопление контраста, быстрый смыв контраста, низкая степень контрастирования
о Верхний отдел мочеточника:
– Локальное утолщение уротелия со вторичным гидронефрозом
• Цветовая допплерография:
о В большинстве случаев гипо- или аваскулярные; отсутствие васкуляризации не исключает ПерКР
о Визуализация внутреннего цветового потока исключает тромб, мицетому, гной, конкременты
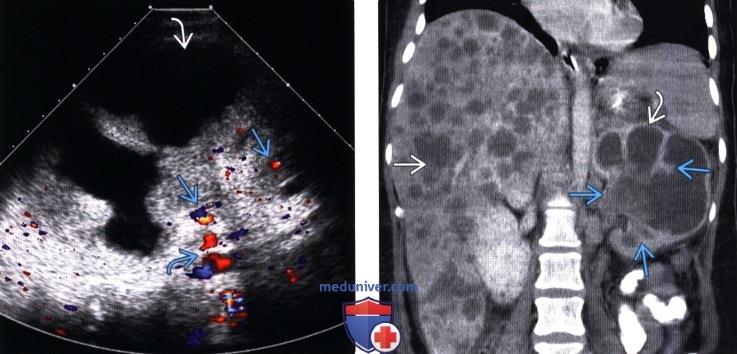
(Левый) На ультразвуковом срезе с цветовой допплерографией метастатической уротелиального рака визуализируется кровоток в новообразовании, подтверждающий диагноз опухоли. Обратите внимание на выраженный гидронефроз №7 и сосудистую ножку почки.
(Правый) На фронтальном КТ срезе в отсроченную фазу контрастирования визуализируется метастатический уротелиальный рак в лоханке левой почки. Опухоль распространяется из лоханки на чашечки. Имеется тяжелый гидронефроз и истончение коркового вещества, а также гепатомегалия и печеночные метастазы.
3. Пиелография:
• Экскреторная пиелография вытеснена компьютерной урографией (КТУ)
• Ретроградная пиелография, выполняемая посредством цистоскопии и уретероскопии
• Почечная лоханка:
о Одиночные или множественные дефекты наполнения без слияния; поверхность обычно неровная, рельефная, зубчатая или листовидная
о Симптом штриха: контрастирование между узлами опухоли
о Онкокаликс: заполненная опухолью, раздутая чашечка
о фантомная чашечка: отсутствие контрастирования чашечки вследствие обструкции ее воронки
• Мочеточник:
о Стриктура с гладкими или неровными контурами, эксцентрическая или концентрическая, без сужения краев, дефекты наполнения
о Симптом бокала для шампанского: дилатация дистальнее внутрипросветной опухоли, вызванная расширением просвета мочеточника медленно растущей опухолью
4. КТ при уротелиальной карциноме верхних отделов мочеполовых путей (МПТ):
• КТ с контрастированием:
о Гиповаскулярная инфильтративная опухоль с минимальным контрастированием; форма почки не изменена
о Фиксированная, плоская или полиповидная солидная опухоль + гидронефроз ± кальцификаты
о Инфильтрация паренхимы и почечной пазухи
о Мелкие кальцификаты, которые можно ошибочно принять за конкременты почки
• КТ-урография:
о Более точный метод по сравнению с экскреторной урографией или УЗИ
о Эксцентрическое или концентрическое утолщение стенки или опухолевый очаг в почечной лоханке или мочеточнике
о Локальные дефекты наполнения ± гидронефроз
о Корковидные края: контраст в криволинейных полостях чашечек по периферии опухоли
5. МРТ при уротелиальной карциноме верхних отделов мочеполовых путей (МПТ):
• Альтернативный КТУ метод исследования у пациентов с аллергией на йодированный контраст
• Сочетание Т2-режима и последовательностей с контрастным усилением для достижения повышенной чувствительности
• Изоинтенсивный паренхиме почки сигнал на Т1-ВИ и Т2-ВИ
• Контрастирование опухоли при вышеописанной характерной структуре на КТ
• Повысить ценность исследования при невозможности использования контраста можно при использовании диффузно-взвешенного режима
6. Рекомендации по визуализации:
• Важнейшие методы визуализации:
о Опухоли верхних отделов выявляются преимущественно с помощью КТУ
о КТ- предпочтительный метод для установки стадии или динамического наблюдения, однако МР/У является равноценной альтернативой
о Исследование органов грудной клетки требуется для установки стадии и динамического наблюдения, так как легкие – основное место распространения висцеральных метастазов
• Рекомендации по исследованию:
о Тщательный контроль метахронных опухолей и местных рецидивов УТК в динамике
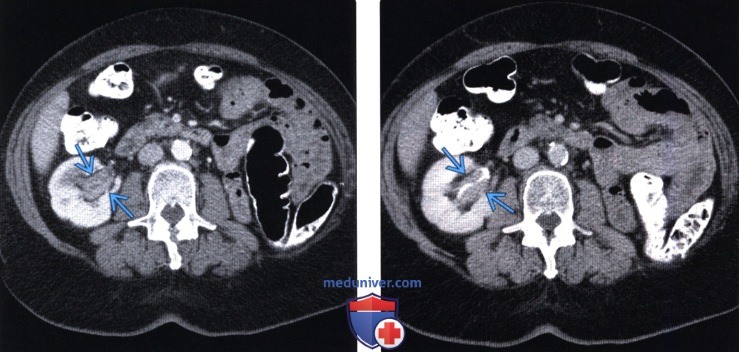
(Левый) На аксиальном КТ срезе в портальную фазу контрастирования визуализируется концентрическое утолщение стенки правой почечной лоханки, представляющее собой уротелиальную карциному. Обратите внимание на левостороннюю нефрэктомию по поводу уротелиаль-нойкарциномы.
(Правый) На аксиальной КТ-урограмме у этого же пациента визуализируется заполненный контрастом канал из опухоли в стенку почечной лоханки. Отсутствует инвазия в паренхиму почки.
в) Дифференциальная диагностика уротелиальной карциномы верхних отделов мочеполовых путей (МПТ):
1. Почечноклеточный рак (ПКР):
• Обычно гиперваскулярный и более гетерогенный (солидный/кистозный/ кальцинированный); чаще встречается инвазия в сосуды
• Трудно отличить инфильтративный ПКР от ПерКР
• Тем не менее, ПКР имеет более экзофитный рост и сопровождается масс-эффектом с нарушением контуров почки
2. Тромб или гемонефроз:
• Одной эхогенности с опухолью, однако подвижный, аваскулярный и проходит со временем
3. Утолщение уротелия:
• Развивается при отторжении почечного трансплантата, инфекциях мочеполового тракта, рефлюкса, хронической обструкции, других злокачественных новообразованиях
4. Пионефроз:
• Гиперхогенная взвесь в расширенных чашечках, признаки инфекции
5. Мицетома:
• Гиперэхогенные, аваскулярные очаги со слабым акустическим затенением
6. Спущенные сосочки:
• Дефекты наполнения в чашечках
• Деструкция верхушки пирамиды – образование полостей неправильной формы между сосочками и лоханкой
7. Лимфома:
• Также может инфильтрировать почечную пазуху; обычно диссеминированное поражение
8. Конкремент:
• Гиперэхогенный, с задним акустическим затенением
9. Другие доброкачественные поражения мочеполового тракта:
• Эндометриоз, малакоплакия, туберкулез, фиброэпителиальный полип, ксантогранулематозный пиелонефрит
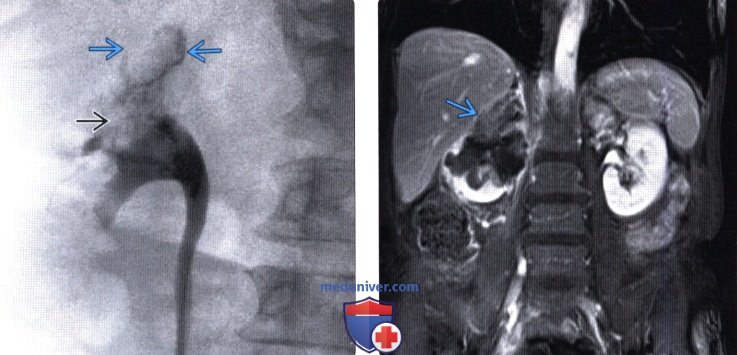
(Левый) На ретроградной пиелограмме УТК верхних отделов визуализируется расширенная чашечка верхнего полюса с дефектом наполнения в онкокаликсе. Опухоль прорастает в почечную лоханку с точечным накоплением контраста между узлами опухоли.
(Правый) На фронтальном Т1 МР-срезе в отсроченную фазу контрастирования визуализируется инфильтративная уротелиальная карцинома. Форма и контуры почки не изменены, слабое контрастирование опухоли.
г) Патология:
1. Общая характеристика:
• Этиология:
о Факторы риска: табакокурение, ароматические амины, употребление мышьяка, балканская нефропатия, употребление фенацетина, китайских трав, лечение циклофосфамидом, рецидивирующие инфекции, конкременты
• Генетические факторы:
о Связан с наследственным раком толстой кишки без полипоза (синдромом Линча) и другими генетическими полиморфизмами
2. Стадирование, степени и классификация уротелиальной карциномы верхних отделов мочеполового тракта (МПТ):
• Та: неинвазивный папиллярный рак, Tis: рак in situ
• Т1: Опухоль прорастает собственную пластинку слизистой
• Т2: опухоль прорастает в мышечный слой
• ТЗ: почечная лоханка: опухоль прорастает мышечный слой и перипельвикальную клетчатку или паренхиму почки:
о Мочеточник: опухоль прорастает мышечный слой до околомочеточниковой клетчатки
• Т4: Прорастание опухоли в соседние органы, стенку таза или живота или в околопочечную клетчатку
• N0: нет; N1: один узел 5 см
• М0: нет отдаленных метастазов;
М1: имеются отдаленные метастазы
3. Макроскопические и хирургические особенности:
• Характерный признак ПерКР-мультифокальность и крайне высокая частота рецидивов любых злокачественных опухолей
• Спектр варьирует от неинвазивного папиллярного рака (папиллярные уротелиальные опухоли с низким злокачественным потенциалом, низкодифференцированная папиллярная УТК, высокодифференцированная папиллярная УТК), до поверхностного (рак in situ [Tis]) и инвазивного рака
• 60% УТК верхних отделов являются инвазивными на момент диагностики в отличие от опухолей мочевого пузыря (только 15-25%)
• Распространение лимфогенным путем или прямой инвазией
4. Микроскопия:
• Три степени: папиллярная опухоль из уротелия с низким злокачественным потенциалом, низкодифференцированная и высокодифференцированная; в большинстве случаев высокодифференцированная
5. Цитологическое исследование мочи:
• Менее чувствительный метод, чем при УТК мочевого пузыря
д) Клинические особенности:
1. Проявления уротелиальной карциномы верхних отделов мочеполового тракта (МПТ):
• Основные симптомы:
о Макро- или микрогематурия (70-80%), боль в боку (20-40%), пальпируемое образование в пояснице (10-20%)
2. Демография:
• Возраст:
о Пик встречаемости: 70-80 лет (М: Ж = 3:1)
3. Эпидемиология:
о ПерКР составляет 90% от всех опухолей из уротелия, однако только 10% от всех опухолей почки
4. Течение и прогноз:
• Наиболее распространенной локализацией рецидивов УТК верхних отделов являются мочевой пузырь (22-47%) и чашечно-лоханочная система другой почки (2-6%)
• Пятилетняя выживаемость зависит от локализации опухоли: почечная лоханка – 83%, мочеточник – 72%
5. Лечение уротелиальной карциномы верхних отделов мочеполового тракта (МПТ):
• Радикальная нефроуретерэктомия с резекцией манжеты мочевого пузыря ± внутрипузырная химиотерапия
• Метастазы: химиотерапия + лучевая терапия
• Эндоскопическая абляция в тщательно отобранных случаях высокодифференцированного рака
е) Диагностическая памятка. Следует учесть:
• Мультифокальность УТК верхних и нижних отделов МПТ
• Важно определить локализацию опухоли (почечная лоханка, средний или дистальный отдел мочеточника), распространение опухоли (внутрипросветное или внепросветное), ± гидроуретеронефроз, ± прорастание в соседние органы
• Обследование всей выделительной системы на предмет синхронных опухолей
• Динамическое наблюдение по поводу метахронных опухолей
ж) Список использованной литературы:
1. Gayer G et al: The renal sinus-transitional cell carcinoma and its mimickerson computed tomography. Semin Ultrasound CTMR. 35(3):308-19, 2014
2. Roupret M et al: European guidelines on upper tract urothelial carcinomas: 2013 update. Eur Urol. 63(6):1059-71,2013
3. Xue LY et al: Evaluation of renal urothelial carcinoma by contrast-enhanced ultrasonography. EurJ Radiol. 82(4):e151-7, 2013
4. Lee EK et al: Imaging of urothelial cancers: what the urologist needs to know. AJR AmJ Roentgenol. 196(6):1249-54, 201 1
5. Vikram R et al: Imaging and staging of transitional cell carcinoma: part 2, upper urinary tract. AJR Am J Roentgenol. 192(6): 1488-93, 2009
6. Park Set al: The impact of tumor location on prognosis of transitional cell carcinoma of the upper urinary tract. J Urol. 171(2 Pt 1):621-5, 2004
Рак мочеточника
Рак мочеточника – злокачественное новообразование, происходящее из слизистой оболочки мочеточника или возникающее в результате распространения раковых клеток из другого органа (обычно – из почечной лоханки). Проявляется гематурией, болями в поясничной области и резким повышением температуры тела в вечернее время. В последующем развивается анемия, возможны нарушения мочеиспускания. При обтурации просвета мочеточника возникает гидронефроз. Диагноз «рак мочеточника» выставляется с учетом клинической картины, данных УЗИ, КТ, нефроскопии, цистоскопии, биопсии опухоли и других исследований. Лечение оперативное в сочетании с химиотерапией и радиотерапией.
Общие сведения
Рак мочеточника – редкая злокачественная опухоль, поражающая один или оба мочеточника. Бывает первичной или вторичной. В 68% случаев локализуется в нижних отделах, в 20% поражает среднюю треть органа, в 9% располагается в верхних отделах, в 2% распространяется на весь мочеточник. С одинаковой частотой диагностируется справа и слева, в 2-4% случаев обнаруживается в обоих мочеточниках. Страдают преимущественно мужчины. В 80% случаев рак мочеточника выявляется в возрасте 40-70 лет.
Первичные злокачественные новообразования мочеточника составляют от 1 до 4% от общего количества онкологических поражений верхних мочевых путей. Вторичный рак мочеточника обычно возникает в результате имплантационного метастазирования рака почечной лоханки. Наличие проксимально расположенной опухоли мочевых путей резко увеличивает вероятность злокачественного процесса в нижних отделах мочевыводящей системы. Почти у половины пациентов с раком мочеточника в последующем развивается рак мочевого пузыря. При мультифокальных поражениях риск возникновения злокачественного новообразования мочевого пузыря увеличивается до 70%. Лечение осуществляют специалисты в области онкологии и урологии.

Причины рака мочеточника
Эпителий мочевых путей очень чувствителен к разнообразным вредным воздействиям: химическим, механическим, застойным, воспалительным и т. д. В числе негативных химических факторов, увеличивающих риск развития рака мочеточников, – курение (является причиной образования продуктов триптофана, обладающих канцерогенной активностью), постоянный контакт с нитробифенилом, аминобифенилом, диаминодифенилом, нафтиламином, бензидином, мышьяком и некоторыми другими веществами.
Вероятность возникновения рака мочеточника у курящих напрямую коррелирует со стажем курильщика и количеством ежедневно выкуриваемых сигарет. Постоянный контакт с мышьяком и другими соединениями обычно относится к категории профессиональных вредностей, хотя возможны и исключения. В частности, мышьяк может содержаться в воде, некоторые другие вещества – в атмосфере экологически неблагоприятных районов. Специалисты считают, что высокий уровень загрязнения окружающей среды объясняет более высокую частоту рака мочеточников у горожан по сравнению с сельскими жителями.
В числе других факторов, провоцирующих развитие рака мочеточника, – мочекаменная болезнь и воспалительные заболевания мочевых путей. Продвигаясь по мочевым путям, конкременты вызывают постоянное раздражение слизистой оболочки, что со временем приводит к ее гиперплазии. Воспаленная или гиперплазированная слизистая становится более уязвимой к действию канцерогенов. Дополнительную негативную роль играет застой мочи, при котором увеличивается время контакта слизистой с вредными химическими соединениями.
Кроме того, в числе факторов риска развития рака мочеточника онкологи указывают артериальную гипертензию (как первичную, так и обусловленную другими заболеваниями) и длительный прием диуретиков. Установлено, что у пациентов, имеющих близких родственников с раком мочеточника и опухолями почечной лоханки, данная патология развивается чаще, чем в среднем по популяции, однако вероятность возникновения болезни в подобных случаях увеличивается незначительно.
Классификация рака мочеточника
Опухоль мочеточника может быть первичной или вторичной. Первичное новообразование развивается непосредственно из эпителия органа, вторичное возникает в результате имплантации злокачественных клеток, мигрирующих с током мочи из почечной лоханки. Вторичный рак мочеточника, развившийся в результате отдаленного метастазирования опухолей других локализаций, диагностируется редко. Рак мочеточников часто бывает мультифокальным (с одновременным или практически одновременным появлением нескольких очагов малигнизации). Если очаг один – новообразование считают единичным, если несколько – то множественным.
С учетом особенностей гистологического строения выделяют три вида рака мочеточника: плоскоклеточный, переходноклеточный и аденокарцинома. В подавляющем большинстве случаев (92-99%) специалисты диагностируют переходноклеточный рак. Плоскоклеточные опухоли выявляются у 1-8% больных. Аденокарциномы встречаются крайне редко. Кроме того, рак мочеточника различается по степени дифференцировки клеток. Существует четыре группы: высокодифференцированные, умеренно дифференцированные, низкодифференцированные и недифференцированные новообразования.
Еще одним показателем, определяющим лечебную тактику и прогноз при злокачественных поражениях мочеточника, является распространенность онкологического процесса. Рак мочеточника может быть локальным, регионарным или с метастазами. Локальное новообразование не выходит за пределы мочеточника, регионарный рак мочеточника прорастает близлежащие органы, периуретральную, периренальную либо перипельвикальную клетчатку, поражает лимфатические сосуды и регионарные лимфоузлы. При раке с метастазами выявляются вторичные опухоли в других органах.
Симптомы и диагностика рака мочеточника
Причиной первого обращения к врачу обычно становится гематурия. Кровь в моче и боли в поясничной области на стороне поражения на ранних стадиях наблюдаются примерно у половины пациентов с раком мочеточника. В последующем гематурия становится более выраженной, повторяющиеся кровопотери приводят к анемии. Обтурация просвета мочеточника растущей опухолью провоцирует гидронефроз и почечные колики. У некоторых больных выявляются нарушения мочеиспускания.
Еще одним характерным симптомом рака мочеточника является повышение температуры до фебрильных цифр в вечернее время. В остальном проявления заболевания сходны с другими онкологическими поражениями. Больные раком мочеточника теряют аппетит, страдают от слабости и быстрой утомляемости. В запущенных случаях присоединяются кахексия, резко выраженная анемия и симптомы поражения различных органов, обусловленные гематогенным метастазированием.
Рак мочеточника диагностируют на основании клинической симптоматики и данных дополнительного обследования. Программа обследования включает в себя КТ почки, УЗИ почки, почечную ангиографию, развернутый и цитологический анализ мочи и другие исследования. Наиболее информативными диагностическими методиками при раке мочеточника являются экскреторная урография и ретроградная уретеропиелография (при наличии противопоказаний назначают антеградную пиелографию) и цистоскопия.
При цистоскопии обнаруживают опухолевидное образование, выступающее из устья мочеточника. В некоторых случаях видны выделения крови. Рентгенологические исследования с контрастированием позволяют определить локализацию рака мочеточника, увидеть расширение лоханки и верхних отделов мочеточника, а также распознать гидроуретеронефроз (при его наличии). На ретроградных уретерограммах просматривается характерная картина «языка змеи», обусловленная затеканием контрастного вещества по обеим сторонам опухоли. Окончательный диагноз выставляют с учетом данных гистологического исследования материала.
Лечение и прогноз при раке мочеточника
Лечение оперативное. При небольшой, низко расположенной опухоли мочеточник удаляют вместе с частью мочевого пузыря, формируют уретероцистоанастомоз. При распространенном раке мочеточника выполняют нефроуретерэктомию в сочетании с удалением мочевого пузыря. В отдельных случаях (при тяжелой сочетанной патологии, двухстороннем поражении единственной почки и хронической почечной недостаточности) применяют менее радикальные эндоскопические методики. В послеоперационном периоде больным с раком мочеточника назначают радиотерапию, химиотерапию или внутримочеточниковую иммунохимиотерапию. При неоперабельных новообразованиях проводят консервативную паллиативную терапию.
Прогноз при раке мочеточника определяется стадией опухоли, уровнем дифференцировки клеток, состоянием второй почки, возрастом больного, сопутствующими соматическими заболеваниями и другими факторами. При неинвазивном переходноклеточном раке мочеточника выздоровления удается добиться у 80% больных, при инвазивном – всего у 15%. Химиотерапия не позволяет полностью устранить раковый процесс, но примерно в 40% случаев обеспечивает продолжительную стабилизацию заболевания, однако прогноз при метастатических опухолях и рецидивном раке мочеточника остается неблагоприятным.
Карцинома мочевого пузыря
Карцинома мочевого пузыря – что это такое и сколько проживёт человек? Карцинома является разновидностью рака мочевого пузыря. У мужчин рак злокачественная опухоль возникает чаще, чем у женщин. Преимущественно карцинома встречается в возрасте от 40 до 60 лет. Для лечения больных карциномой созданы все условия в Юсуповской больнице:
- Палаты любого типа и степени комфортности;
- Диагностическая аппаратура ведущих фирм США и западноевропейских стран;
- Высокая квалификация врачей;
- Профессионализм и внимательное отношение персонала к пожеланиям пациентов;
- Диетическое питание, которое по качеству не отличается от домашней кухни.
Пациенты Юсуповской больницы имеют возможность проходить сложные диагностические и лечебные процедуры в клиниках-партнёрах и на кафедрах медицинских институтов. Благодаря программам исследований, которые проводятся на базе Юсуповской больницы, пациенты могут получать лекарственные препараты, которые отсутствуют в других онкологических клиниках.
Прогноз пятилетней выживаемости улучшается при ранней диагностике заболевания. К неблагоприятным факторам прогноза инвазивных карцином относят множественность поражения, размеры опухоли более трёх сантиметров, наличие фоновых изменений в виде карциномы ин ситу мочевого пузыря, что повышает риск развития рецидива. Урогенитальный рак мочевого пузыря характеризуется инфильтративным ростом уже на стадии выявления заболевания. В таком случае прогноз особенно неблагоприятный.

Причины
Карцинома мочевого пузыря возникает под воздействием следующих повреждающих факторов:
- Канцерогенов (никотина, бензола или анилиновых красителей);
- Отягощённой наследственностью;
- Онкогенными вирусами.
У женщин происходит инфицирование мочевого пузыря вследствие короткой уретры, вследствие чего развивается урогенитальная карцинома мочевого пузыря.
Стадии и виды
Различают 4 стадии карциномы мочевого пузыря. О нулевой стадии онкологи говорят в том случае, когда в мочевом пузыре обнаруживаются раковые клетки, которые не фиксировались в слизистой оболочке органа. На первой стадии опухоль проникает в глубину слоёв стенки органа, но не затрагивает мышечный слой. При второй стадии новообразование поражает мышечный слой, но не прорастает в него. Третья стадия заболевания характеризуется прорастанием стенки мочевого пузыря. На четвёртой стадии карциномы опухоль прорастает все слои стенки мочевого пузыря, распространяется в окружающую орган жировую клетчатку, метастазирует в лимфатические узлы и внутренние органы.
Различают 3 степени карциномы мочевого пузыря:
- Уротелиальная карцинома мочевого пузыря g1 (прогноз оптимистичный) характеризируется тем, что клетки опухоли почти ничем не отличаются от здоровых. клеток, и именно поэтому она является уротелиальной карциномой мочевого пузыря. Опухоль низкой степени злокачественности. Она обладает небольшим уровнем роста и не имеет тенденции к распространению;
- Инвазивная уротелиальная карцинома мочевого пузыря g2 – клетки опухоли отличаются от здоровых, опухоль быстро растёт и распространяется по организму;
- Уротелиальная карцинома мочевого пузыря g3 является наиболее опасным видом злокачественной опухоли, быстро прогрессирует и даёт метастазы.
Папиллярная уротелиальная карцинома мочевого пузыря образуется из доброкачественных опухолей с высоким потенциалом малигнизации. Плоскоклеточная метаплазия часто встречается в карциномах высокой степени анаплазии. При веретеноклеточном варианте онкологи нередко выявляют регионарные и отдаленные метастазы. В случае превалирования лимфоэпителиомоподобного варианта прогноз относительно благоприятен. Такие варианты уротелиальной карциномы, как микропапиллярная, саркомоподобная, с железистой дифференцировкой, имеют худший прогноз.
Переходно-клеточная карцинома – наиболее часто встречающийся вид рака мочевого пузыря. Опухоль развивается из клеток переходного эпителия. Агрессивным клиническим течением отличаются мелкоклеточная, перстневидноклеточная, плоскоклеточная карциномы. Инвазивная уротелиальная карцинома мочевого пузыря буквально прорастает стенку органа.
Оценку степени распространённости опухоли онкологи Юсуповской больницы проводят в соответствии с классификацией по системе TNM. Чаще всего предварительную клиническую стадию устанавливают по данным цистоскопии, ультразвукового и гистологического исследования биопсийного материала.
При неинвазивных поражениях слизистой мочевого пузыря базальный слой уротелия сохраняет ровный чёткий контур. Под ним находится непрерывная базальная мембрана. В участках инвазии контур утрачивается. В области последней отмечаются явления фиброза и воспалительная инфильтрация.
Злокачественная опухоль, инфильтрирующая строму «широким фронтом», менее агрессивна, чем та, которая имеет «щупальцеобразный» рост. Выделяют и другие других формы инвазивного роста злокачественного новообразования:
- Микропапиллярный;
- Микрокистозный;
- Гнёздный.
Уротелиальная карцинома мочевого пузыря принципиально отличается от прогрессирующих поверхностных карцином по своим молекулярно-патогенетическим механизмам развития.
Симптомы и диагностика
Длительное время карцинома мочевого пузыря протекает бессимптомно. Типичными признаками рака мочевого пузыря являются появление крови в моче и боль при мочеиспускании. Если опухоль препятствует прохождению мочи из почек в мочевой пузырь, развивается дисфункция почек. Она выражается болью в поясничной области. Если новообразование блокирует уретру, процесс мочеиспускания становится весьма затруднительным.
Гематурия (появление крови в моче) бывает первой жалобой у 90% пациентов. Гематурия характеризуется наличием эритроцитов в моче. Микрогематурию обнаруживают только при проведении микроскопического исследования. Макрогематурию можно увидеть, поскольку моча приобретает красный или ржавый цвет.
Учащённое, болезненное мочеиспускание, затруднённое начало, неприятные ощущения после мочеиспускания встречаются у 25% пациентов. Отёк наружных половых органов, ног возникает при сдавливании вен лимфатических сосудов. Боль в тазу и животе наблюдается при запущенной опухоли.
Симптомы карциномы мочевого пузыря неспецифичные и встречаются при других болезнях мочевыводящих путей. Только опытный специалист определит настоящую причину присутствия крови в моче и назначит адекватное лечение. Юсуповская больница оснащена современной аппаратурой для проведения качественной диагностики. Чем раньше обнаружена болезнь, тем эффективнее будет лечение карциномы мочевого пузыря и тем лучше прогноз.
При подозрении на карциному мочевого пузыря онкологи проводят комплексное обследование пациента с помощью следующих методов:
- Цитологического исследования мочи;
- Компьютерной томографии брюшной полости;
- Ультразвукового исследования.
Для оценки распространения заболевания проводят дополнительные диагностические процедуры: остеосцинтиграфию, рентгенологическое исследование органов грудной клетки. В Юсуповской больнице существует возможность проведения всех диагностических исследований для достоверного выявления патологии мочевого пузыря с помощью новейшей аппаратуры с высокой разрешающей способностью.
Лечение
Онкологи Юсуповской больницы проводят комплексное лечение карциномы мочевого пузыря. Оно включает хирургические, медикаментозные и лучевые методы. Лечебную тактику определяют на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Основным оперативным вмешательством является трансуретральная резекция мочевого пузыря. Его выполняют на ранней стадии заболевания. В последующем проводят иммунотерапию или лучевое лечение.
Если опухоль прорастает в большую часть стенки мочевого пузыря, хирурги выполняют радикальную цистэктомию (удаление мочевого пузыря) с последующей пластикой (формированием искусственного мочевого пузыря из толстой или тонкой кишки). Пластическая операция позволяет восстановить мочеиспускание естественным путем. Лучевое и химиотерапевтическое лечение используют дополнительно к оперативному вмешательству для предотвращения возврата заболевания.
Внутрипузырная химиотерапия снижает риск возникновения местных рецидивов. Химиотерапевты назначают пациентам цитостатические препараты до и после оперативного вмешательства, что увеличивает безрецидивный период и является наиболее эффективным методом лечения распространённой карциномы мочевого пузыря. Стандартный индукционный курс БЦЖ состоит из 6 еженедельных инстилляций. У 40-60 % больных возникает необходимость в проведении повторного курса
Лучевая терапия помогает уменьшить размеры опухоли. Это облегчает оперативное вмешательство. Облучение опухоли выполняют при кровотечении. Радиотерапия заметно снижает боль при метастазах в костях.
По окончании лечения пациенты находятся под наблюдением онколога Юсуповской больницы. Это позволяет своевременного выявить возможный рецидив заболевания. После осмотра пациента онколог назначает общий анализ и цитологическое исследование мочи, анализ крови. При наличии показаний выполняет цистоскопию и применяет рентгенологические методы диагностики.
Профилактика
Профилактика рака мочевого пузыря включает:
- Устранение профессиональных вредностей;
- Защиту от промышленных канцерогенов (ношение защитной одежды, исключение непосредственного контакта с химикатами);
- Радикальное лечение всех доброкачественных папиллом мочевого пузыря;
- Адекватная терапия цистита;
- Отказ от курения;
- Употребление достаточного количества жидкости;
Получить ответы на вопросы, касающиеся диагностики и лечения карциномы мочевого пузыря, уточнить стоимость операции вы можете по телефону. Контакт центр Юсуповской больницы работает круглосуточно 7 дней в неделю.
Уротелиальный рак
Уротелиальный рак (карцинома) — это злокачественная опухоль, которая развивается из уротелия (эпителия, который покрывает мочевыводящие пути). Данное заболевание может развиваться на уровне чашечно-лоханочной системы почки, мочеточника, мочевого пузыря и уретры. Именно в этих отделах присутствует уротелий. Обычно опухоль возникает у людей от 50 до 80 лет. Мужчины заболевают чаще чем женщины. В 90-95% случаев поражается мочевой пузырь.
Этиология
Риск развития уротелиального рака возрастает в следующих случаях:
- Воздействие ароматических аминов. Данные вещества являются канцерогенными и образуются в различных производственных процессах. К ним относится нефтяная, лакокрасочная, химическая и угольная промышленность. Как правило, уротелиальный рак развивается при длительном контакте с данными канцерогенами.
- Курение. Сигаретный дым повышает риск развития опухоли по различным данным до семи раз.
- Прием некоторых лекарственных препаратов. Имеются основания полагать, что длительный прием некоторых обезболивающих средств и цитостатического препарата — циклофосфамида может вызвать уротелиаальный рак.
- Облучение мочевыделительной системы с целью лечения опухолей другой локализации. Заболевание развивается спустя много лет после воздействия на человека поражающего фактора.
В некоторых странах мира (Судан, Египет) распространены гельминты (шистосомы), которые проникают в мочевыделительную систему, вызывая ее повреждения. Это может способствовать онкологическому перерождению уротелия. Однако Россия не является страной, эндемичной по данному паразитическому заболеванию, поэтому этот механизм не актуален.
Клиническая картина
Чаще всего уротелиальный рак проявляется безболезненной макро- или микрогематурией, то есть кровью в моче в больших или малых количествах. В некоторых случаях может наблюдаться учащенное мочеиспускание, императивные (неотложные, сильные) позывы, боль и жжение при опорожнении мочевого пузыря. Если опухоль находится в области мочеточника или лоханки почки, может отмечаться пальпироваться одностороннее опухолевидное образование в области поясницы, сопровождающееся болью в боку.
Помимо местных симптомов, указывающих на поражение мочевыделительной системы, у пациентов могут возникать системные признаки, общие для многих онкологических заболеваний. К ним относят потерю массы тела, слабость вялость, тошноту, лихорадку. Данные проявления развиваются обычно на поздних стадиях рака.
Классификация
Существуют несколько основных подходов к классификации уротелиального рака. Всемирная организация здравоохранения разделяет данное заболевание на три степени, в зависимости от уровня злокачественности.
В клинической практике наиболее распространена система TNM, которая учитывает характеристики первичной опухоли, состояние лимфоузлов и отдаленные метастазы. На основании этой системы выделяют четыре стадии заболевания.
Также существует морфологическая классификация рака, в которой выделяют следующие формы:
- Высокодифференцированная папиллярная уротелиальная карцинома.
- Низкодифференцированная папиллярная уротелиальная карцинома.
- Плоская неинвазивная уротелиальная карцинома.
- Инвазивная уротелиальная карцинома.
Также существуют редкие морфологические типы уротелиального рака. К ним относятся: гнездный, лимфоэпителиомоподобный и микропапиллярный варианты.
Диагностика
Для диагностики уротелиального рака рекомендуется проводить следующие лабораторно-инструментальные методы исследования:
- Цистоскопия с биопсией.
- Цитологическое исследование мочи.
- Ультразвуковое исследование мочевого пузыря.
- Мультидетекторная компьютерная урография.
- Магниторезонансная томография (МРТ).
- Уретеропиелоскопия с биопсией — эндоскопическое исследование просвета мочеточника и лоханки почки с взятием образца тканей для гистологического исследования.
- Дополнительно выполняется общий анализ крови, мочи, биохимический анализ крови, коагулограмма.
При необходимости, в план обследования могут быть включены и другие методы, а также назначены консультации профильных специалистов. Диагностический этап является чрезвычайно важным, так как он позволяет определить точную форму рака, определить стадию и подобрать эффективное лечение.
Как лечить заболевание
Лечение уротелиального рака зависит от его расположения, стадии и вида. В случае небольших высокодифференцированных опухолей мочевого пузыря золотым стандартом является трансуретральная резекция. Это эндоскопическое вмешательство в полость органа с доступом через уретру. Операция малотравматична. Также возможно лазерное удаление опухолевой ткани. После проведения данных операций пациенту необходимо регулярно проводить цитологическое исследование мочи и цистоскопию. Низкодифференцированный инвазивный рак требует более радикального метода — резекции мочевого пузыря или цистэктомии. При частых рецидивах используется введение в полость органа бацилл Кальмета-Герена (БЦЖ), которые вызывают разрушение опухолевых клеток.

Если опухоль располагается в районе верхних мочевых путей, то выполняется радикальная нефруретерэктомия. Данная операция подразумевает резекцию мочеточника совместно с мочевым пузырем. Кроме того, как правило, хирург удаляет лимфатические узлы.
По показаниям назначается до- и послеоперационная терапия цитостатическими препаратами, содержащими платину. Лучевая терапия также может применяется в сочетании с хирургическим лечением.
Медицинское наблюдение после лечения и прогноз
После лечения уротелиального рака требуется контроль за состоянием пациента с целью раннего выявления возможного рецидива. Пациенту необходимо регулярно проводить цистоскопию и цитологическое исследование мочи. При необходимости назначают и другие методы диагностики, например, УЗИ мочевого пузыря. Точный план наблюдения составляет лечащий врач.
Выживаемость пациентов, в первую очередь, определяется стадией процесса и степенью дифференцировки клеток уротелиального рака. При инвазивной опухоли на последних стадиях пятилетняя выживаемость составляет около 10-50%. Еще одним фактором, влияющим на последующий прогноз, является возраст. Пожилые люди имеют худшие показатели выживаемости по сравнению с молодыми. Наилучших результатов можно добиться при выявлении начальной стадии уротелиальной карциномы и хорошем ответе на проводимое лечение. В такой ситуации зачастую удается достичь длительной ремиссии.
Уротелиальный рак

Уротелиальный рак мочевого пузыря (уротелиальная карцинома, переходно-клеточный рак мочевого пузыря) в структуре различных типов рака мочевого пузыря занимает ведущее место по частоте выявления. По сравнению с другими видами онкологических заболеваний уротелиальный рак мочевого пузыря — довольно распространенное и социально-значимое злокачественное заболевание, которым преимущественно заболевают мужчины среднего и старшего возраста.
Этот вид рака агрессивно развивается и быстро метастазирует в близлежащие органы и лимфатические узлы.
В большинстве случаев (до 80%) уротелиальный рак диагностируется на стадиях, когда раковая опухоль находится “на поверхности” и серьезный патологический процесс не успел распространиться в другие органы и системы.
При выявлении неинвазивного рака мочевого пузыря возможно полное излечение. Однако, согласно статистике, около 30% всех случаев неинвазивного рака мочевого пузыря вскоре рецидивируют, поэтому даже после успешной терапии рака рекомендуется регулярно контролировать возможное развитие рецидива болезни.
Лечение
Выбор тактики лечения рака и прогноз для пациента зависит от множества факторов, начиная от стадии, на которой злокачественное новообразование удалось обнаружить, заканчивая тем, насколько агрессивной является опухоль.
На ранних стадиях проводится хирургическое удаление опухоли методом лапароскопической хирургии. Если терапия уротелиального рака начинается на более поздних стадиях заболевания, помимо удаления опухоли хирургическим путем применяются другие методы лечения.
В составе комплексного лечения уротелиального рака также применяются:
- лучевая терапия (радиотерапия);
- химиотерапия (в частности, таргетная терапия);
- радиохирургия на системе КиберНож.
Лучевая терапия проводится в пределах, где ранее локализовалась опухоль. Преимущественно для радиотерапии используется линейный ускоритель с функцией IMRT. Это современный метод радиотерапи, который позволяет направлять высокие дозы ионизирующего излучения непосредственно в границы ложа опухоли и вероятных путей метастазирования (в т.ч. в лимфоузлы). При этом здоровые ткани вокруг зоны облучения остаются максимально защищенными.
При распространении заболевания за пределы мочевого пузыря актуальным становится применение радиохирургии на КиберНоже. Радиохирургия позволяет за несколько сеансов с высокой точностью удалить единичные и множественные метастазы уротелиального рака различного размера. Точность КиберНожа составляет до 0,04 мм.
Диагностика
При подозрении на уролеталиальный рак первым этапом проводится ультразвуковое исследование (УЗИ) почек и мочевого пузыря, а также цитоскопия — специальное визуальное диагностическое исследование слизистой оболочки мочевого пузыря.
Для постановления точного диагноза (типа злокачественного новообразования, инвазивности, наличия метастазов), от чего и зависит правильно подобранное лечение, проводится также компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), и в том числе разного рода лабораторные исследования мочи и крови.
Причины и факторы развития
Существует много причин, по которым может развиться рак мочевого пузыря. Одним из главных факторов, влияющих на возникновение опухоли в пределах мочевого пузыря является воздействие разного рода канцерогенов, в частности, никотина, сахарозаменителей, различных медикаментов и т.д.
Инфекционные заболевания мочевого пузыря, хронический цистит, а также воздействие на организм вирусов онкогенного типа, могут повлечь за собой развитие уротелиального рака.
Немаловажную роль в развитии рака мочевого пузыря играет наследственный фактор. Наличие уротелиального рака в семейной истории заболеваний существенно повышает предрасположенность к данному виду рака.
Симптомы
Рак мочевого пузыря на самой ранней стадии, когда заболевание носит неинвазивный характер (то есть, опухоль локализуется только лишь в тканях мочевого пузыря), удается диагностировать благодаря симптомам, которые могут побудить пациента обратиться за медицинской помощью.
Большинство симптомов рака мочевого пузыря связаны с проблемами при мочеиспускании, в частности:
- частые позывы
- боли и жжение во время мочеиспукания
- наличие примесей крови в моче
На более поздних стадиях уротелиального рака также могут присоединиться боли в костях и суставах, и тянущие боли в области почек.
Рак уретры
Рак уретры — редкая злокачественная опухоль, которая развивается в мочеиспускательном канале. Она составляет менее 1% от всех онкозаболеваний. 75% случаев приходится на людей старше 50 лет.


Уретра, или мочеиспускательный канал — орган, по которому моча выводится из мочевого пузыря наружу во время акта мочеиспускания. У женщин ее длина составляет в среднем 4 см, у мужчин — 20 см. Просвет мочеиспускательного канала у мужчин и женщин выстлан переходным эпителием в задней (проксимальной) части и плоским в передней (дистальной) части. Также в уретре есть железы, которые выделяют слизь и защищают эпителий от агрессивной среды мочи.
Гистологические типы рака уретры
В зависимости от того, из каких клеток развивается злокачественная опухоль, существуют три основные разновидности рака уретры:
- Уротелиальная карцинома, которая развивается из переходного эпителия, является наиболее распространенным типом рака уретры. На ее долю приходится 54–65% случаев заболевания.
- Плоскоклеточная карцинома развивается из плоского эпителия и составляет 16–22% случаев.
- Аденокарцинома — рак из железистых клеток — встречается в мочеиспускательном канале в 10–16% случаев.
Причины и факторы риска
Известно, что риск развития рака уретры повышен, если у пациента в анамнезе был рак мочевого пузыря. Некоторые исследования показали, что почти треть случаев злокачественных опухолей мочеиспускательного канала связана с папилломавирусной инфекцией.
Другие факторы риска развития заболевания:
У мужчин
- Стриктура (сужение) уретры (25–76%), сопровождающаяся ее полной или частичной непроходимостью.
- Венерические заболевания (24–50%).
- Травмы уретры (7%).
- Хроническое раздражение стенок мочеиспускательного канала.
- Хронический уретрит.
- Лучевая терапия в области таза, например, при раке предстательной железы.
У женщин
- Хроническое раздражение мочеиспускательного канала.
- Дивертикулы — выпячивания на стенке мочеиспускательного канала в виде мешочков.
- Половая активность, роды.
- Хронические инфекции.
- Применение уретральных — имплантатов, которые используют для лечения стрессового недержания мочи.
Стадии рака уретры
Стадию рака уретры определяют с помощью общепринятой международной системы TNM, в которой буква T обозначает характеристики первичной опухоли, N — наличие очагов в регионарных лимфоузлах, M -отдаленные метастазов.
Стадии рака мочеиспускательного канала:
- Стадия 0a — неинвазивная папиллярная, полипоидная, или веррукозная (бородавчатая) карцинома. Можно сказать, что это самая ранняя стадия, самое начало развития злокачественной опухоли.
- Стадия 0is — «рак на месте» (in situ). Раковые клетки находятся в том месте, где они возникли изначально, и не распространяются в окружающие ткани.
- Стадия I — злокачественные клетки распространяются не глубже соединительной ткани, которая находится под эпителием уретры. Отсутствуют очаги в регионарных лимфоузлах и отдаленные метастазы.
- Стадия II — злокачественная опухоль распространяется в предстательную железу, половой член, в мышцу, расположенную вокруг уретры.
- Стадия III — имеются опухолевые очаги в одном лимфатическом узле.
- Стадия IV — опухоль прорастает в соседние органы, либо имеются очаги в двух и более регионарных лимфоузлах, либо обнаружены отдаленные метастазы.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Симптомы рака мочеиспускательного канала
Проявления рака уретры зависят от того, на фоне какого заболевания он развился. Симптомы неспецифичны — аналогичные возникают при многих других болезнях, не связанных с онкологией. того, что рак скрывается под маской других патологий, пациенты зачастую поздно обращаются к врачам. Иногда злокачественную опухоль диагностируют лишь спустя 1–1,5 года с момента ее возникновения.
Обычно первыми симптомами заболевания у мужчин являются:
- Затрудненные мочеиспускания: во время них приходится напрягаться сильнее, чем обычно, струя мочи становится вялой.
- Боли во время мочеиспусканий, у мужчин — во время эрекции.
- Прозрачные слизистые выделения.
- Частые мочеиспускания, особенно по ночам (никтурия).
Симптомы рака уретры у мужчин на поздних стадиях:
- Выделения характера.
- Сильные боли, которые распространяются в область бедер и промежности.
- Уплотнение в области мочеиспускательного канала, которое определяется на ощупь.
- Отек мошонки, полового члена.
- Приапизм — болезненная эрекция, сохраняющаяся в течение длительного времени.

Ранние симптомы рака уретры у женщин:
- Небольшие затруднения во время мочеиспусканий.
- Узел, который заметен внешне, определяется на ощупь. Зачастую женщины обнаруживают его сами.
- Гнойные выделения.
Признаки запущенного рака уретры у женщин:
- Гнойно-кровянистые выделения, иногда кровотечения из влагалища.
- Сильная боль, которая распространяется в промежность.
- Недержание мочи.
- Выделение мочи из влагалища (при формировании свища).
Если у вас появились похожие симптомы, это еще не означает, что у вас рак. Чаще всего такие признаки свидетельствуют о других, доброкачественных, заболеваниях. Но обязательно нужно посетить врача и провериться. В международной клинике Медика24 вы можете получить консультацию высококвалифицированного специалиста, пройти необходимые виды диагностики на современном оборудовании.
Методы диагностики
Во время приема врач проводит пальцевое ректальное исследование, женщинам при подозрении на рак уретры показан осмотр гинеколога с применением зеркал.
Самый точный метод диагностики злокачественных опухолей в мочеиспускательном канале — уретроцистоскопия. Она представляет собой эндоскопическое исследование, во время которого в мочеиспускательный канал и мочевой пузырь вводят тонкий гибкий инструмент с видеокамерой на конце. Врач осматривает слизистую оболочку, злокачественную опухоль, оценивает характер ее поверхности, цвет, локализацию. Во время уретроцистоскопии можно провести биопсию: получить образец опухолевой ткани и отправить в лабораторию для исследования под микроскопом. Биопсия позволяет окончательно подтвердить или исключить диагноз злокачественного новообразования.
Чтобы оценить распространенность опухолевого процесса в организме, проводят МРТ органов таза с внутривенным контрастированием, компьютерную томографию органов грудной клетки, брюшной полости.
Также обследование при раке уретры включает лабораторные анализы:
- Цитология мочи — исследование под микроскопом на предмет наличия опухолевых клеток.
- Общий анализ мочи.
- Исследование мочи на инфекции.
- Общий и биохимический анализ крови.
В международной клинике Медика24 проводятся все необходимые инструментальные исследования и лабораторные анализы, которые помогают максимально оперативно и точно установить диагноз. Мы применяем современное оборудование от ведущих производителей, все диагностические процедуры выполняют врачи с большим опытом работы.
Терпеть боль опасно для жизни!
Лечение рака уретры в международной клинике Медика24
Выбор методов лечения рака уретры зависит от таких факторов, как локализация, размеры и стадия злокачественной опухоли, пол пациента, его общее состояние здоровья, возраст, наличие сопутствующих заболеваний. Врачи в международной клинике Медика24 руководствуются современными международными протоколами лечения, решения принимаются на консилиумах с участием онкологов, хирургов, лучевых терапевтов и других специалистов.
Хирургические методы лечения
Операция по удалению злокачественной опухоли является основным методом лечения рака мочеиспускательного канала. Вид и объем хирургического вмешательства зависят от стадии заболевания:
- Хирургическое удаление опухоли открытым (через разрез) способом.
- Трансуретральная резекция (ТУР) — удаление опухоли эндоскопически, с помощью специального инструмента, введенного в мочеиспускательный канал.
- Электроэксцизия — удаление опухоли с помощью специального инструмента в виде проволочной петли, к которой подведен электрический ток. Она одновременно рассекает и прижигает ткани.
- Применение лазерной хирургии.
- Цистоуретрэктомия — удаление уретры и мочевого пузыря.
- Цистопростатэктомия — удаление мочевого пузыря и простаты.
- Передняя эвисцерация таза — удаление уретры, мочевого пузыря и влагалища.
- Пенэктомия — удаление полового члена (полная) или его части (частичная), в которой находится злокачественное новообразование.
- Удаление регионарных лимфатических узлов, если имеются признаки того, что они поражены опухолевыми очагами.
- Реконструктивно-пластические операции выполняются после удаления органов таза, чтобы восстановить их функцию. После удаления мочеиспускательного канала накладывают цистостому — отверстие, которое соединяет мочевой пузырь с поверхностью кожи для оттока мочи. Если удален и мочевой пузырь, накладывают уростому для оттока мочи из мочеточников. Может быть сформирован новый «мочевой пузырь» из участка кишки — неоцистис.
Задача хирурга — обеспечить максимальный радикализм операции, в соответствии со стадией рака, выбрать такой объем вмешательства, при котором у конкретного пациента будет полностью удалена вся опухолевая ткань, при этом хирургическое вмешательство должно быть минимально калечащим, нужно постараться сохранить качество жизни пациента. В международной клинике Медика24 работают опытные врачи, которые умеют находить такую «золотую середину», в соответствии с современными подходами к хирургическому лечению рака уретры.
Лучевая терапия
Лучевая терапия и химиотерапия часто дополняют операции при раке уретры, но могут применяться и самостоятельно, в том числе в качестве альтернативы хирургическому лечению.
При злокачественных опухолях мочеиспускательного канала применяются два вида лучевой терапии:
- Внешнее облучение осуществляется с помощью аппарата, напоминающего рентгеновский.
- Внутриполостная и внутритканевая брахитерапия — процедура, во время которой источник излучения в виде иглы, катетера или небольших частиц помещается внутрь организма, максимально близко к злокачественной опухоли.
Противоопухолевые препараты
Химиотерапию при раке уретры зачастую применяют в качестве неоадъювантного лечения — перед операцией, чтобы максимально уменьшить злокачественную опухоль и упростить ее удаление. Используют различные схемы препаратов, в зависимости от гистологического типа опухоли:
- M-VAC: метотрексат + винбластин + доксорубицин (Адриамицин) + цисплатин.
- MCV: метотрексат + доксорубицин + цисплатин.
- GC: гемцитабин + цисплатин.
- CarboGem: гемцитабин + карбоплатин.
В международной клинике Медика24 доступны все современные виды химиопрепаратов.


