Ортезы при дисплазии тазобедренных суставов
Патологии нижних конечностей, являющиеся следствием нарушений формирования костно-мышечной системы во внутриутробном и постнатальном периодах развития ребенка, диагностируются у 2-12% малышей. Врожденная неполноценность подвижных сочленений ног — излечимый недуг, для купирования которого задействуются массаж, физиотерапия, гипсование и ортопедические устройства. Мягкие и жесткие распорки при дисплазии тазобедренных суставов восстанавливают функциональность соединений, позволяют избежать осложнений болезни.
Признаки дисплазии тазобедренного сустава у ребенка
Симптомы ДТС (указанной аббревиатурой заболевание обозначается сокращенно) крайне вариативны.
Условно признаки патологии дифференцируются на косвенные и прямые. К последним относятся:
- Несимметричное расположение, различная глубина и неодинаковое количество складок на ножках ребенка. Для выявления аномалии следует осматривать малыша, лежащего на животе.
- Укорочение пораженной болезнью конечности (встречается при сформированном вывихе бедра). Определяется при сопоставлении высоты коленных суставов младенца.
- Симптом соскальзывания (щелчка, Маркса-Ортолани). Признак выявляется у лежащего на спине малыша; применяется до 21-дневного возраста ребенка. Осматривающий маленького пациента ортопед, охватив внутреннюю поверхность бедер новорожденного большими пальцами, осторожно отводит его ноги до 80º и более. При ДТС по ходу манипуляции caput femoris — головка затронутого недугом сустава — вправляется, а изменение сопровождается характерным щелчком. Возвращению конечности в первоначальное положение сопутствует обратный вывих.
- Ограничение угла при разведении бедер. Диагностика симптома проводится в 2 этапа. Вначале ноги ребенка сгибаются в коленях, тазобедренных суставах с образованием прямого угла, затем отводятся в стороны. О развитии ДТС свидетельствует отсутствие возможности полностью опустить конечности на поверхность пеленального стола.
Перечень косвенных признаков недуга включает кривошею, угнетение поискового либо сосательного рефлексов, деформацию стопы (косолапость), атрофию мышечных тканей на пораженной заболеванием стороне. Латентное течение болезни встречается редко.

Обнаружение одного или нескольких перечисленных симптомов — сигнал о необходимости безотлагательного обращения за консультацией в отделение ортопедии. Диагностировать заболевание и назначить адекватное лечение может только специалист клиники.
Виды дисплазии ТБС
Врачи дифференцируют недуг на несколько групп. В основе классификаций — степень развития и область локализации болезни.
С учетом зоны поражения, в которой прогрессирует дисплазия, выделяют:
- Ацетабулярную ДТС, нарушающую формирование вертлужной впадины. Измененный сегмент сустава отличается более плоской (в сравнении с нормально развивающимися структурами) формой, меньшим размером. Прогрессирование рассматриваемого вида заболевания вызывает изнашивание хрящей, растяжение капсулы подвижного соединения.
- Ротационный тип патологии. Дисплазия затрагивает конфигурацию прерывистых сочленений в горизонтальной проекции. При проведении обследования врач выявляет нарушения естественного положения головки бедренной кости.
- Эпифизарную ДТС, характеризующуюся окостенением хрящевых тканей. Отсутствие должной гибкости у соединительной структуры приводит к ограничению движений, деформациям ног.
В зависимости от области локализации болезнь также дифференцируется на право-, лево- , двухстороннюю.
Этапы развития патологического состояния
Для указания тяжести заболевания ортопеды используют поэтапную систематизацию. Такая классификация выделяет 4 степени дисплазии; основные характеристики каждой приведены в таблице ниже.
| Стадии | Особенности |
| Нулевая — пограничное состояние, незрелость тканей сочленений | Неполноценность сустава при неизменной конфигурации. Выявляется путем задействования инструментальных методов обследования. |
| Первая — предвывих ТБС | Сопровождается растяжением капсулы прерывистого соединения. Характеризуется отсутствием болей, не влияет на активность ребенка. |
| Вторая — подвывих бедра | При осмотре диагностируется изменение положения головки самой большой трубчатой кости (смещение кверху, кнаружи) и напряженность связок. Присутствует симптом щелчка. |
| Третья — вывих соединения | Полное нарушение естественной конфигурации элемента. Головка ТБС сдвигается за пределы вертлужной впадины; часть хрящевого ободка последней загнута вовнутрь соединения. Связки напряжены. |
Чем раньше диагностировано заболевание, тем быстрее происходит выздоровление ребенка. Тяжелые стадии патологии купируются при помощи хирургического вмешательства и долгой — занимающей более года — терапии.
Основные методы лечения
Основная характеристика задействуемого лечения — комплексность используемых методов. В целях придания пораженным суставам естественной анатомической формы применяются ортопедические приспособления, варьирующийся перечень физиопроцедур и массаж.

При незрелости сочленений ребенка и для профилактики развития ДТС назначается широкое пеленание.
Алгоритм последнего из указанных способов лечения дисплазии тазобедренных соединений прост. Схема манипуляций состоит из 3 шагов:
- Двукратное складывание пеленки до получения треугольника. Сформированное указанным образом изделие помещается на столик прямым углом вниз. Поверх (по центру) накладывается 2 отрез ткани, свернутый узким прямоугольником.
- Пропускание полученного вышеуказанным способом валика между согнутых в коленях и разведенных на 90º ножек малыша, лежащего на пеленках.
- Фиксирование нижних конечностей свободными углами материала; подворачивание концов изделия под верхний край.
Правильное выполнение широкого пеленания позволяет установить нужное соотношение вертлужной впадины и caput femoris, пресечь возможное развитие болезни. Длительность терапии — от 30 суток до трех месяцев.
Допустимо ли использование в рассмотренном процессе иного количества отрезов ткани, является положительным. В жаркое время года рекомендуется ограничиться одним изделием; при повышенной активности ребенка — тремя.
Физиотерапия и массаж
Укрепляющий массаж — обязательный пункт схем лечения врожденного вывиха ТБС. Процедура должна проводиться только опытным специалистом.
Задействуемые манипуляции подразделяются на 2 группы:
- Подготовительные движения — скользящие (спиралевидные, прямолинейные) и поглаживающие касания, настраивающие малыша на интенсивные приемы воздействия в пораженных областях.
- Локальные растирания, затрагивающие заднюю поверхность бедер, поясницу, позвоночник, ягодицы, деформированный сустав.
Массаж при дисплазии тазобедренных сочленений также может включать упражнения, имитирующие передвижение на велосипеде, ползание, полет.

Длительность одной процедуры в среднем составляет 20-25 минут. Для достижения максимального эффекта врач назначает несколько (до 3) курсов лечения, состоящих из 10 и более сеансов. Промежуток между циклами равен 30 дням.
Запрещается использовать рассматриваемый вид манипуляций при выявлении у маленького пациента ОРВИ, грыжи, порока сердца, повышенной температуры тела.
Задействуемая физиотерапия улучшает трофику тканей и подвижность ТБС, снижает дискомфорт и купирует болевые ощущения.
Среди наиболее распространенных видов лечения:
- электрофорез, при выполнении которого пораженная область подвергается воздействию слабых импульсов электрического тока;
- парафинотерапия — прогревание суставов озокеритом либо искусственным воскоподобным веществом;
- магнитотерапия — метод, помогающий ускорить обменные процессы.
Перечень процедур, входящих в схему лечения, определяется врачом. Посещать сеансы без предварительной консультации со специалистом запрещено — они имеют ряд противопоказаний.
Ношение ортопедических конструкций
Ортопедические шины, используемые для купирования патологий тазобедренного сустава, являются специальными устройствами. Аппараты помогают фиксировать и удерживать в необходимом положении нижние конечности пациента на протяжении длительного периода. Конструкции варьируются по размерам, материалу изготовления и жесткости.
Вид применяемого приспособления и срок его ношения определяется ортопедом.
Шина Кошля
Изделие назначается малышу с 1 месяца после рождения. Состоит из лямок крепления (выполняются преимущественно из фланели), 2 полуколец и соединительной трубки, длина которой изменяется в пределах 12-23,5 см.

Характеризуется: обеспечением нужного угла разведения ножек ребенка в отсутствие ограничения активных фронтальных движений, минимальным количеством развивающихся осложнений (8%) по сравнению с другими устройствами. Имеет универсальный размер.
Надевать шину Кошля на младенца должен только врач. Применение изделия противопоказано при выявленных признаках невправимости бедра.
Стремена Павлика
Приспособление, изготавливаемое из натуральных мягких тканей. Отличается отсутствием элементов жесткой фиксации.
В конструкцию входят:
- Бандажи для груди и области голени.
- Наплечные лямки.
- Штрипки — 2 задние и аналогичное количество передних. Первые помогают разводить ножки в стороны, вторые способствуют сгибанию конечностей в коленях.
Применение конструкции не предусматривает ношения шорт, трусиков, но допускают использование подгузников (марлевых либо одноразовых). Кожные покровы защищаются распашонками, носочками.
Размеры приспособлений варьируются в зависимости от возраста и роста пациента.
При смене памперсов снимать изделие не нужно; поднимать малыша в ходе манипуляций за нижние конечности запрещено.
Коррекция устройства проводится после УЗ-обследования, проводимого каждые 14 дней. Успешность лечения недуга, выявленного в первые 1,5 месяца жизни новорожденного, достигает 95%.

Неправильная эксплуатация приспособления вызывает прогрессирование деформации тазовых костей, параличи нервов плечевого пояса, поясничного сплетения, верхних конечностей. Развитие осложнений диагностируют с частотой в 12%.
Перинка Фрейка
Синонимы названия ортопедической конструкции — шина, бандаж, абдукционная подушка Фрейка.
Представляет собой валик для широкого (от 80º) разведения ног при согнутых в суставах коленях. Крепится на груди пациента с помощью лямок. Типоразмеры устройства варьируются.
Перинка назначается для купирования ДТС I, II степени детям в возрасте 1-9 месяцев. Изделие неэффективно в лечении вывихов.
Относительно низкая (до 15%) частота развития осложнений у малышей, в терапии которых применялась перинка, обусловлена умеренной жесткостью приспособления.
Носить бандаж Фрейка необходимо 12-18 часов в сутки.
Шина Виленского
Шина, назначаемая при дисплазии тазобедренных суставов для ребенка от момента рождения до 1 года и старше. Состоит из 2 кожаных манжет, фиксируемых на нижней части голени шнуровкой, и металлической раздвижной штанги, оснащенной по центру винтом.
Требующийся угол разведения бедер достигается путем изменения размеров распорки.

Устройство выпускается в 3 вариантах:
- малом (с минимальной длиной штанги в 16 см, максимальной — в 23);
- среднем (210-330 миллиметров)
- большом (295-495 мм).
Курс терапии не прерывается; снимают изделие только при купании.
Одна из модификаций конструкции — шина ЦИТО. Функции приспособления Виленского и стремян Павлика совмещают распорки Тюбингера.
Шина Волкова
Малоиспользуемый аппарат, отличающийся существенным перечнем недостатков. Значительно ограничивает ребенка в движениях, не относится к категории бюджетных.
Состоит из следующих частей:
- кроватки под спинку;
- верхнего элемента, располагаемого на животе;
- боковых звеньев для фиксирования бедра, голени.
Выпускается в четырех типоразмерах; материал изготовления — полиэтилен.
Рассматриваемая шина при дисплазии назначается в схемах терапии пациентов, не достигших возраста 3 лет.

Длительность ношения ортеза
Средняя протяженность использования наиболее востребованных приспособлений — 6 месяцев. Точные сроки ношения ортезов зависят от степени выраженности дисплазии и возраста начала лечения. В идеале коррекция должна быть начата как можно раньше — сразу же после установки диагноза. Это улучшает прогноз и сокращает сроки использования фиксирующих приспособлений. Для решения вопроса о продолжении или завершении лечения выполняют контрольные рентгеновские снимки или УЗИ суставов для определения ацетабулярного угла (наклона вертлужной впадины, по которому оценивается степень дисплазии). Среднюю длительность применения различных ортезов можно уточнить в нижеследующей таблице.
| Наименование | Срок задействования (мес.) |
| Ортопедическая конструкция Кошля | 4-9 |
| Стремена Павлика | 3-4 |
| Перинка Фрейка | 1,5-2,5. |
| Шина Виленского | 4-6 |
При регрессе лечения возможна замена неэффективного аппарата на другое изделие.
Гипс при дисплазии. Положения Лоренца
Профессор А. Лоренц — австрийский ортопед, впервые применивший в терапии дисплазии суставов методику закрытого вправления вывиха ТБС с дальнейшей фиксацией ноги гипсовой повязкой.
Технология, поначалу признанная лучшим способом купирования недуга, при подробном исследовании разочаровала врачей.
Согласно статистике, стабилизация сочленений достигалась менее чем в четверти случаев. У большинства пациентов задействуемая тактика лечения вызывала:
- ишемию;
- дистрофию, атрофию мышц;;
- развитие дегенеративных процессов;
- повреждение тканей.;
Последнее из осложнений возникало в момент придания соединению правильного положения.
В ходе усовершенствования методики наряду с гипсом при дисплазии суставов стали применять ортопедические шины. Такое решение резко повысило эффективность терапии и минимизировало ее негативное влияние на здоровье больного.

Сегодня тактика купирования ДТС по Лоренцу, длящаяся от 1 до 6 мес., включает вправление бедра, фиксирование ног в одной из трех нижеперечисленных позиций при помощи ортезов, наложение повязки.
В перечне стационарных положений тела, предложенных профессором — 3 варианта:
- Поза лягушки — сгибание до образования угла в 90º ТБС и коленных сочленений, разведение конечностей с максимальным приближением к плоскости медицинского стола, находящегося под ребенком.
- Альтернативный способ, отличающийся от предыдущего расстоянием между условными лучами полученной при выполнении позиции фигуры. Проводится в 2 этапа. Вначале врач сгибает больному подвижные соединения на уровне от девяноста до 180º, затем отводит ноги на необходимую ширину.
- Положение III — разведение в стороны прямых конечностей.
Важность использования гипса при ДТС переоценить нельзя: запущенные, поздно диагностируемые, сложные случаи патологии пресекаются только при помощи методики Лоренца.
Различия тактик лечения дисплазии у грудничков и детей старшего возраста
Терапия заболеваний, выявленных у малышей до года, включает ношение шин, использование упражнений ЛФК, задействование услуг массажиста и физиотерапевта.
При несвоевременном выявлении аномалия активно прогрессирует; для купирования болезни требуются более сложные методы — гипсование, хирургическое вмешательство.

К последнему из перечисленных способов относится:
- Закрытая редукция. Техника операции заключается в принудительном возвращении головки бедра в естественное положение. Стабилизация элементов достигается при помощи гипсовых повязок.
- Тенотомия — удлинение концевых структур поперечно-полосатых мышц.
- Ротационная остеотомия. Осуществляется в несколько этапов. Среди них — обнажение костного сегмента, разрушение бедра, изменение позиции структур сустава до нужной конфигурации с дальнейшим закреплением металлическими пластинами.
- Открытая редукция — перемещение caput femoris с одновременным удлинением, разделением сухожилий.
- Остеотомия таза, или реконструкция затронутой патологией вертлужной впадины.
Длительное ограничение подвижности в старшем возрасте может сопровождаться нарушением психоэмоционального состояния пациента, развитием осложнений.
ДТС, выявленная у ребенка — не приговор. Своевременное проведение лечения и выполнение всех врачебных рекомендаций в реабилитационный период позволяют достичь полного выздоровления пациента.
Врожденный вывих бедра
Врожденный вывих бедра (ВВБ) — это анатомическая патология тазобедренного сустава, при которой отсутствует максимально полное вхождение головки бедренной кости в вертлужную впадину тазовой кости. ВВБ встречается достаточно часто: 1 случай на 7000 новорождённых для мальчиков и 5/7000 для девочек. Врождённый вывих сразу двух бёдер (двусторонний вывих) встречается вдвое реже одностороннего.
Несвоевременное выявление и позднее начало лечения ВВБ грозит хромотой и инвалидизацией ребёнка, зачастую неустранимой. В этой связи критически важным является обнаружение ВВБ на первом году жизни ребёнка (идеально — в первые 3-4 месяца), для чего родителям нужно иметь ясное представление, почему может возникнуть и какими внешними признаками проявляется данная патология.
Кратко об анатомии тазобедренного сустава
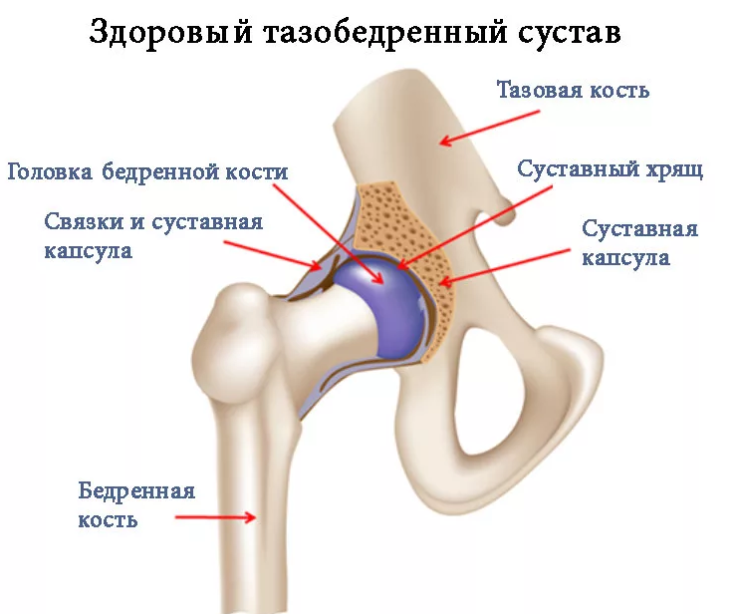
Тазобедренный сустав является точкой соединения тазовой и бедренной кости. Сустав образуется путём вхождения головки бедренной кости в чашеобразную вертлужную впадину тазовой кости, что делает его многоосным, то есть способным осуществлять движение сразу во многих направлениях, включая и возможность кругового вращения.
В человеческом теле главная функция тазобедренного сустава — это обеспечение такой двигательной активности, как ходьба, бег, прыжки и прочее. При врождённой неразвитости (неполноценности) этого сустава двигательная активность оказывается ограниченной вплоть до полной невозможности самостоятельного передвижения.
Причины врожденного вывиха бедра
Основной и, по сути, единственной причиной врождённого вывиха бедра является дисплазия тазобедренного сустава (ДТС) — врождённая неполноценность сустава, создающая предпосылки для возникновения вывиха. Важно понимать, что понятийно дисплазия тазобедренного сустава — это не вывих бедра, однако на практике эти два термина являются почти синонимами, потому что ДТС всегда ведёт к ВВБ той или иной степени, а ВВБ не наступает без ДТС.
Различают следующие формы дисплазии тазобедренного сустава:
- У суставной впадины слишком покатые края или слишком маленькая глубина, из-за чего головка бедренной кости не фиксируется в надлежащей степени.
- Нарушена геометрии сустава в горизонтальной плоскости, что делает невозможным его правильную работу, поскольку ось движений головки бедренной кости не совпадает с осью вертлужной впадины.
- Суставная капсула, обеспечивающая стабилизацию сустава, не выполняет свою стабилизирующую функцию.
Каждая из перечисленных форм ДТС приводит к тому, что тазобедренный сустав не справляется с возлагаемыми на него нагрузками, что приводит или к выпадению (вывиху) головки бедренной кости из вертлужной впадины, или к развитию коксартроза (артроз тазобедренного сустава) с медленным разрушением сустава из-за неравномерности нагрузки.
Признаки ВВБ у младенца
Несвоевременное обнаружение признаков ВВБ чревато постепенным разобщением сочленяющихся поверхностей сустава, что неотвратимо происходит по мере роста ребёнка в отсутствие адекватной терапии. Ситуация осложняется тем, что выявить эти признаки до проявления ребёнком двигательной активности (попытки сидеть, вставать или ходить) достаточно сложно, а лечение патологии с момента самостоятельной двигательной активности малыша уже далеко не так результативно из-за травматизации тканей сустава при вывихе.
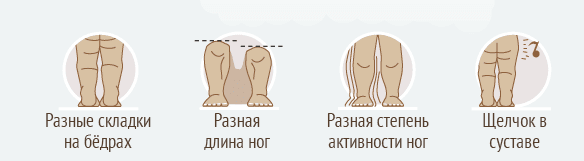
Именно поэтому так важно не пропустить мимо внимания те симптомы, которые указывают на наличие у детей дисплазии тазобедренного сустава и/или врождённого вывиха бедра:
- Асимметрия кожных складок. При укладывании ребёнка на живот наблюдается асимметрия расположения подколенных, паховых и/или ягодичных складок.
- Укорочение ноги. При укладывании ребёнка на спину с выпрямленными ножками заметно, что одна нога короче другой.
- Ограничение отведения ноги. При попытке отвести ногу ребёнка в сторону (во время купания или переодевания) ощущается заметное «сопротивление», в то время как другая нога (при одностороннем ВВБ) отводится свободно.
- Наружная ротация ноги. Стопа ребёнка повёрнута наружу, что особенно заметно во время сна.
- Симптом «щелчка». Более специфический признак, когда при попытках согнуть бёдра к животику ребёнка из тазобедренной области слышится характерный щелчок.
При наличии любого из перечисленных симптомов ребёнка нужно незамедлительно показать врачу, чтобы как можно скорее приступить к лечению.
Виды (стадии) врождённого вывиха бедра
Выраженность внешних признаков во многом зависит от формы (или стадии, если патология развивается постепенно), которую приобрёл ВВБ. Всего различают три степени врождённого вывиха бедра:
- Предвывих. Головка бедренной кости занимает правильное положение в вертлужной впадине, но дальнейшее правильное развитие сустава невозможно из-за имеющейся дисплазии.
- Подвывих. Головка бедренной кости всё ещё пребывает в области вертлужной впадины, но занимает неправильное положение, что осложняет двигательную активность и делает невозможным дальнейшее правильное формирование сустава.
- Вывих. Головка бедренной кости находится за пределами вертлужной впадины, иногда — с повреждением тканей сустава.
Способы лечения
Клинический диагноз ставится на основании результатов УЗИ, рентгенографии, МРТ и/или артрографии тазобедренного сустава. Исходя из сложности патологии назначается консервативное или хирургическое лечение.
Консервативная терапия
Основная задача консервативной терапии при ВВБ заключается в правильном сопоставлении и фиксации головки бедренной кости и вертлужной впадины, чтобы обеспечить таким образом правильное формирование сустава в дальнейшем. Для достижения этой цели применяются специальные бедренные ортопедические ортезы. В частности, на ранних стадиях ДТС применяется шина «Перинка Фрейка», иногда называемая подушкой Фрейка.

Перинка Фрейка — это специальное ортопедическое приспособление, напоминающее подушку, которая размещается и закрепляется между ног ребёнка, что позволяет зафиксировать бёдра в отведённом положении под требуемым углом (90⁰ и выше). Ношение перинки Фрейка показано детям в возрасте до 1 года при предвывихе или подвывихе бедра, чтобы обеспечить правильное формирование тазобедренного сустава при подтверждённой дисплазии. При полном вывихе тазобедренного сустава изделие противопоказано.
Размеры перинки Фрейка подбираются лечащим врачом индивидуально исходя из возраста и телосложения ребёнка. Длительность ношения шины тоже устанавливается лечащим врачом, но в основном ребёнка оставляют в перинке Фрейка на протяжении всего дня за исключением периода выполнения гигиенических, гимнастических или физиотерапевтических процедур.
Для детей в возрасте старше 1 года показано ношение отводящих ортезов по Джону и Корну: специальных устройств, которые не позволяют ребёнку свести ноги вместе, но одновременно оставляют возможность самостоятельной ходьбы. Такие ортезы тоже носят при предвывихе или подвывихе бедра, а также в послеоперационный период для корректной реабилитации.

Важно понимать, что оптимальный возраст для начала консервативного лечения ДТС — это первые дни жизни ребёнка. Если патология была обнаружена после достижения малышом 1-2 лет или при явном вывихе бедра, то эффективность бандажирования существенно снижается, а потому ребёнку рекомендуют оперативное вмешательство.
Хирургическое лечение
Хирургическое вмешательство при ДТС назначается детям старше 12-24 месяцев в случае безрезультатности или бесперспективности (по мнению лечащего врача) консервативной терапии, а также при наличии полного вывиха бедра.
Основные усилия при этом направляются на устранение первопричины проблемы, то есть дисплазии тазобедренного сустава: углубление вертлужной впадины и/или коррекция проксимального отдела бедренной кости (головки, шейки, малого и большого вертелов). В послеоперационный период ребёнку показано ношение отводящих ортезов, иногда на длительный срок — до 12 месяцев.
Вправление вывиха
В отдельных случаях решить проблему ВВБ помогает закрытое вправление вывиха с последующим длительным (не менее 6 месяцев) ношением отводящих ортезов. Этот метод наиболее результативен при возрасте ребёнка до 24 месяцев. В дальнейшем эффективность закрытого вправления снижается, а после 5-ти лет его применение становится даже противопоказано.
6 основных вопросов о врождённом вывихе бедра
1. Почему возникает дисплазия тазобедренного сустава?
Нарушения формирования тазобедренных суставов возникают ещё в период внутриутробного развития ребёнка, однако точные причины появления ДТС современной медицине пока не известны. Считается, что на вероятность развития ДТС влияют такие факторы, как наследственность, инфекционные болезни в период беременности, неблагоприятная экологическая обстановка, вредные привычки беременной женщины (наркомания и алкоголизм), а также тазовое предлежание плода.
2. Всегда ли дисплазия тазобедренного сустава ведёт к врождённому вывиху бедра?
Всегда, но иногда более заметная симптоматика патологии проявляется только в возрасте, когда ребёнок начинает самостоятельно вставать, ходить и пр.
3. Могут ли вылечить врождённый вывих бедра мануальные терапевты?
Нет, не могут. Нужно понимать, что ВВБ — это не простой травматический вывих, а следствие неполноценности самого тазобедренного сустава. Опытный мануальный терапевт может в некоторых случаях вправить сустав на место, но это не отменяет последующей необходимости ношения отводящих ортезов или даже хирургического вмешательства, поскольку без устранения первопричины (ДТС) проблема будет обнаруживаться снова и снова.
4. Не лучше ли сразу оперировать дисплазию тазобедренного сустава?
Хирургическое вмешательство в формирующийся сустав не принесёт никакого положительного результата, а потому ДТС у ребёнка всегда стараются устранить ношением отводящих ортезов, применяемых как часть комплексного лечения патологии.
5. Как своевременно обнаружить врождённый вывих бедра?
Диагностика вывиха бедра считается уже запоздалой. Оптимальный вариант — это выявление ДТС до наступления подвывиха или вывиха. Чтобы своевременно обнаружить ДТС, ребёнок должен быть осмотрен ортопедом в первые дни после рождения, причём с обязательным проведением УЗИ тазобедренных суставов, а потом ещё раз осмотрен аналогичным образом на 3-м месяце жизни или раньше при наличии подозрения на ВВБ.
6. Можно ли выявить дисплазию тазобедренного сустава на внутриутробной стадии?
К сожалению, пренатальная диагностика пока не располагает достаточным инструментарием, чтобы уверенно обнаруживать ДТС на внутриутробной стадии, а потому проверять ребёнка на наличие таких отклонений нужно сразу после рождения.
Клинические прогнозы
Ключевым фактором для формирования благоприятного прогноза является ранняя диагностика ДТС. При своевременно начатом лечении удаётся полностью устранить ВВБ или даже предупредить его развитие, если ДТС была обнаружена в младенческом возрасте. После первых 3-4 месяцев жизни ребёнка прогноз успешности консервативного лечения ухудшается, а необходимый курс терапии занимает гораздо больше времени.
В случае запоздалого обращения речь нередко уже идёт только об устранении болевого синдрома и восстановлении опороспособности ноги. Эндопротезирование тазобедренного сустава позволяет успешно решать обе названные проблемы, но проведение такой операции возможно лишь для взрослых пациентов с уже сформировавшимся скелетом.
Дисплазия тазобедренных суставов: диагностика и лечение

Иногда случается так, что мама, разглядывая своего новорожденного малыша, замечает странные признаки: одна ножка явно короче другой, складки бедер и ягодиц не симметричны. Если такого ребенка положить на стол, согнуть ему ножки в коленях и развести их в разные стороны – коснуться стола не удастся.
Первое, что нужно сделать в данной ситуации – как можно быстрее показать ребенка детскому ортопеду. Вероятнее всего у ребенка дисплазия – недоразвитие одного или обоих тазобедеренных суставов. В зависимости от тяжести процесса дисплазия может проявиться предвывихом, подвывихом и вывихом сустава, различающихся по степени смещения головки бедренной кости (“бедренный” компонент сустава) относительно вертлужной впадины (“тазовый” компонент сустава). Крайним проявлением дисплазии тазобедренного сустава является врожденный подвывих бедра.
Диагностика
В роддоме педиатры должны тщательно осмотреть ребенка на предмет врожденной патологии тазобедренного сустава. Кроме того, за состоянием суставов малыша внимательно следит педиатр, наблюдающий его с момента рождения. В случае, если у врача возникают какие-либо подозрения, ребенка направляют на дополнительное обследование – УЗИ тазобедренных суставов или на консультацию к детскому ортопеду.
Плановое посещение детского ортопеда обязательно проводится в 1 месяц, а затем – в 3, 6 и 12 месяцев (или когда ребенок начнет ходить).
Ортопед проводит клинический осмотр и при необходимости направляет ребенка на ультразвуковое исследовани е (УЗИ) тазобедренных суставов. Это безвредный метод обследования, который однако не дает полной картины патологических изменений в суставе. В большей степени УЗИ подходит для скрининга, то есть обследования всех новорожденных на предмет патологии тазобедренных суставов. Кроме того, УЗИ может быть полезно в качестве контроля за эффективностью лечения.
При наличии дисплазии или подозрении на нее врач может назначить рентгеновское исследование тазобедренных суставов. Рентгенография позволяет объективно оценить состояние суставов.
Лечение
Если детский ортопед подтверждает диагноз вывиха ( а также подвывиха и предвывиха) бедра,то лечение начинают немедленно. При недостаточности лечебных мероприятий с ростом ребенка наблюдается переход легкой степени дисплазии в подвывих, а подвывиха в вывих. Нобходимо помнить, что лечение врожденного вывиха бедра длительное (как правило, от одного месяца до одного года) и комплексное. Родителям придется быть терпеливыми: терапия дисплазии тазобедренных суставов длительная, непрерывная, и поначалу тяжело воспринимается ребенком.
В превый месяц после рождения применяется широкое пеленание ребенка. Принцип широкого пеленания сводится к следующему: обычная фланелевая пеленка складывается в виде прямоугольной распорки щириной 15-17 см и прокладывается между отведенными в стороны на 60-80 градусов ножками ребенка, согрутыми в тазобедренных и коленных суставах. Края свернутой пеленки должны доходить до колен. Если вы ребенка не пеленаете, можно прокладывать пеленку поверх паимерса и ползунков и при помощи завязок в виде ползунков зафиксировать на плечиках малыша. Ребенок быстро привыкает к широкому пеленанию, хорошо переносит и при пеленании самостоятельно удерживает ножки в положении отведения.
Также необходимо проведение лечебной гимнастики – разведение бедер при каждой смене памперса, переодевании ребенка. полезно плавание на животе.
В случае, если широкого пеленания и гимнастики окажется недостаточно, ортопед назначит одно из ортопедических пособий.
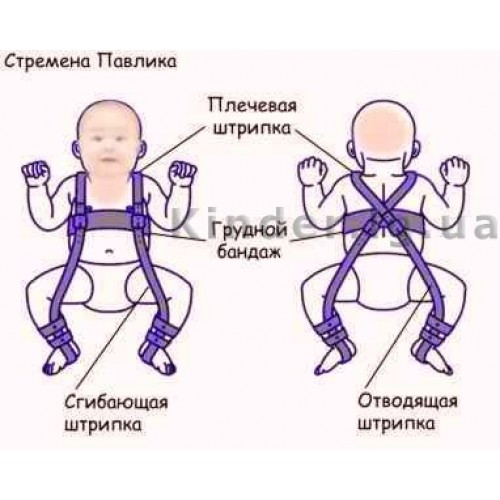
- стремена Павлика – являются самыми щадящими для тазобедренного сустава и самыми удобными для ребенка и родителей пособием. Назначаются детям с третьей недели до 9 месяцев.
- подушка Фрейка – пластиковые штанишки, которые поддерживают ножки в положении “лягушки”. Назначается детям с 1 месяца до 9 месяцев со сменой пособия по мере роста ребенка.

- шины-распорки (шину с бедренными туторами, шина для хождения, шина с подколенными туторами)
Лечение направлено на фиксацию тазобедренных суставов в функционально-выгодном положении – сгибания и отведения. Наиболее оптимальным устройством с 1 месяца до 6 – 8 месяцев считаются стремена Павлика или отводящая шина с подколенными туторами. С 6 – 8 месяцев назначают отводящую шину для хождения.
Что еще применяют для лечения ребенка
- физиотерапию, в частности, электрофорез на область тазобедренного сустава
- массаж
- лечебную физкультуру. Массаж и лечебную физкультуру должен проводить только специалист!
Самое главное – не прерывать лечения. Иногда случается, что родители снимают шины и другие фиксирующие устройства, не проконсультировавшись с ортопедом. Ни в коем случае не стоит этого делать, поскольку недолеченный врожденный вывих бедра может привести к развитию диспластического коксартроза. Это тяжелое инвалидизирующее заболевание тазобедренных суставов, проявляющееся болями, нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным.
При консервативном (то есть безоперационном лечении) врожденного вывиха бедра ребенок долго не ходит. Понятно желание родителей увидеть свое чадо на ножках к исходу первого года жизни. Но без разрешения ортопеда ребенка ставить на ноги нельзя, ведь можно лишиться всех с таким трудом достигнутых успехов в лечении врожденного вывиха бедра.
При неэффективности консервативного лечения проводится операция. Суть операции – вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. Объем операции определяется сугубо индивидуально (иногда в процессе лечения может потребоваться несколько операций). После операции проводится длительная фиксация, затем восстановительное лечение с использованием адекватной физической нагрузки на суставы, лечебной физкультуры, массажа и физиотерапии.
Важно тщательно соблюдать все рекомендации врача – это позволит избежать развития осложнений и, в большинстве случаев, к 1 – 2 годам снять диагноз.
Профилактика
Для того, чтобы суставы малыша развивались нормально, врачи рекомендуют делать широкое пеленание и вовсе не пеленать ребенка.
Ни в коем случае не следует делать так называемое тугое пеленание, когда ножки малыша выпрямляются и туго стягиваются пеленкой. Врожденный вывих бедра редко встречается в странах, где не принято тугое пеленание детей (Африка, Корея, Вьетнам). Для правильного развития суставов необходим адекватный объем движений в них, а в покое – так называемое физиологическое (или естественное, предусмотренное природой) их положение, когда ножки ребенка согнуты в коленях и разведены.
Шины при дисплазия тазобедренных суставов у детей
Один из эффективных методов лечения патологий суставов — правильная фиксация, именно такую функцию выполняет шина при дисплазии у ребенка. При этом двигательная активность не нарушается: конструкция не мешает развитию младенца. В зависимости от возраста и степени развития болезни подбирают вид фиксатора, размер, а также материал, из которого он изготовлен.

Эффективны ли шины для детей на тазобедренный сустав?
Одно из распространенных ортопедических заболеваний, с которым сталкиваются родители, — врожденный вывих бедра (дисплазия). Среди разных методов лечения эффективным является использование шин и распорок, способных длительное время удерживать ноги ребенка согнутыми и отведенными назад, что помогает выздоровлению. При этом активные движения детям все так же доступны, но не провоцируют усугубления патологии благодаря разумному ограничению амплитуды движений.
Что собой представляют?
Учитывая специфику применения в детском возрасте, ортопедические механизмы для фиксации бедер изготавливают с использованием натуральных, приятных на ощупь тканей, кожи и легкого, но прочного металла. Как правило, для новорожденных за основу берется бандаж с ремешками, удерживающими ножки на необходимом расстоянии. Еще один вариант — кожаные манжеты для голеней со шнуровкой, которые соединяет металлическая трубка.
Учитывая степень патологии, распорки при дисплазии тазобедренных суставов могут отличаться по конфигурации, однако принцип их работы не меняется: удерживать бедра, зафиксированные в согнутом разведенном положении. Это неудобно даже взрослому, а детям — вдвойне: мышцы быстро устают, расслабляются, колени разгибаются автоматически. Однако именно такая поза не дает патологии развиваться и способствует скорейшему выздоровлению, поэтому необходимо носить фиксаторы.
Виды шин и распорок
Нередко для устранения патологии суставов у детей используется подушка Фрейка.
Есть несколько наиболее распространенных ортопедических механизмов, которые помогают справляться с неполноценностью суставов:
- повязка Фрейка или же подушка Фрейка;
- стремена Павлика;
- шина Виленского, Волкова;
- ортез Тюбингера.
Врач назначает определенный вид фиксатора каждому маленькому пациенту индивидуально, учитывая степень развития патологии. Например, повязку Фрейка (на смену широкому пеленанию) рекомендуют малышам с диагнозом «дисплазия тазобедренных суставов» в возрасте от 3 месяцев. Это мягкий валик, лямки которого удерживают ножки в разведенном состоянии. У этой конструкции 6 размеров, подбирают ее по росту младенца.
Стремена Павлика стоит использовать на 1-й (предвывих) и 2-й (подвывих) стадиях болезни. Это удобное, эластичное приспособление не сковывает активность ребенка. Ношение стремян не мешает нормальному развитию младенцев, в том числе и полноценному сну. Составляющие механизма:
- эластичное крепление на груди с лямками через плечи;
- бандажи для голеней;
- ремни, скрепляющие всю конструкцию.
Свойства разных фиксаторов
Шина Виленского представляет собой манжеты для ног из кожи с распоркой, она делится на подвиды в зависимости от возраста ребенка, представленные в таблице:
| Возраст, мес. | Конструкция | Разведение ножек, см |
| До 3-х | Малая | 16—23 |
| От 3-х до 12-ти | Средняя | 21—33 |
| От 12-ти | Большая | 29,5—49,5 |
 Ортез Тюбингера – симбиоз двух популярных моделей шин, позволяющий так же эффективно лечить дисплазию.
Ортез Тюбингера – симбиоз двух популярных моделей шин, позволяющий так же эффективно лечить дисплазию.
Ортез Тюбингера — это фактически механизм Виленского, объединенный со стременами Павлика: седлообразные ножные распорки крепятся к наплечникам с помощью специальных ремней, регулирующих длину и меняющих уровень активности тазобедренных суставов у детей. Шина фиксируется липучкой. Существуют и современные модификации этого фиксатора, например, шина Орлетт, которая, по отзывам родителей, работает намного быстрее и сокращает выздоровления от года до нескольких месяцев. Размер для малыша следует подбирать, ориентируясь на возрастную категорию.
| Возраст младенца, мес. | Длина распорки в см |
| 1—6 | 9,5—13 |
| 6—12 | 11—16 |
Несколько отличается от других конструкций шина Волкова. Основной материал — полиэтилен. Нижнюю часть подкладывают младенцу под спину, верхнюю кладут на живот и соединяют с боковыми элементами для голеней и бедер. Этот метод постепенно теряет свою актуальность, так как не дает ребенку полноценно двигаться и не имеет регулирования степени фиксации тазобедренных суставов.
Как правильно надевать и носить шины?
Исходя из подвида ортопедических механизмов, выделяют особенности в их использовании, дабы малышу было комфортно. Для начала следует правильно подобрать размер распорки: ориентируйтесь на возраст детей и степень дисплазии. Все ремни нужно тщательно закреплять, зашнуровывать шину достаточно туго, но не пережимать кровеносные сосуды ребенка.
Шину Виленского нужно носить непрерывно около полугода.
Также обращайте внимание на периодичность ношения фиксаторов. К примеру, шину Виленского назначают на 4—6 месяцев. Снимать ее нельзя в течение всего курса, кроме времени, необходимого для купания. Также важно четко отрегулировать степень разведения бедер у малыша. Это можно сделать при помощи специального колесика. Во время детской активности оно может съехать, потому не забудьте зафиксировать его изолентой.
Первое надевание распорки доверьте лечащему врачу ребенка.
Для удобства примерки, уложите малыша на спинку, а бедра разведите в разные стороны. Поочередно проденьте ножки в ремни и хорошо закрепите. Не полагайтесь только на свои знания, зафиксируйте последовательность надевания на приеме у ортопеда. Главное — среди всего перечня шин выбрать ту, что соответствует возрасту и состоянию здоровья маленького пациента.
Шина Виленского: внешний вид, принцип действия, особенности применения и стоимость
Дисплазия бедренного сустава – серьезное врожденное заболевание, которое обычно диагностируется у грудничков. Если врач приходит к выводу, что вывих бедра не относится к невправимым, он прописывает ношение специальных ортопедических приспособлений. Суставы малышей еще не сформированы, благодаря особым бандажам и шинам им можно придать необходимое положение, тогда сочленение разовьется правильно, и хирургического вмешательства не потребуется.
Преимущества метода
Основным достоинством ортопедических устройств, позволяющих удерживать ножки ребенка согнутыми и отведенными, в том, что они не оказывают сдавливающего эффекта и не мешают двигаться. В этом их отличие от гипсования. Кожа дышит и не преет.
Правильное ношение шин, штанишек, стремян и особых валиков позволит избежать хирургического вмешательства и безболезненно выправит врожденную патологию.
Важно правильно выбрать приспособление, учитывая возраст и рост ребенка. Детский ортопед порекомендует устройство в зависимости от тяжести дисплазии.
Приспособления для младенцев с легкой степенью дисплазии
Если подвывих не слишком серьезный, врачи предлагают применять простые приспособления, не создающие особого дискомфорта. Некоторые из них разрешены даже новорожденным.
| Способ терапии | Как применяется | Подходящий возраст | Примерная стоимость |
| Пеленка для широкого пеленания | Обыкновенную мягкую пеленку 15–20 см шириной складывают в несколько раз и размещают между ножек младенца, согнутых под прямым углом, что помогает отводить бедра. | От рождения до 3 месяцев. | 200 рублей. |
| Подушка Фрейка | Усовершенствованная разновидность предыдущего метода – тканевый валик на лямочках. Также помогает разводить ножки ребенка. | От рождения до 3 месяцев. | 900 рублей. |
| Штанишки Беккера | Трусы с жесткой вставкой на ластовице из войлока или металла. Эта деталь не дает сомкнуть бедра. | От одного до девяти месяцев. | 1000 рублей. |
Еще одно популярное приспособление — стремена Павлика. Подходит детям 2–12 месяцев с дисплазией средней степени тяжести. Выглядит как бандаж из нежного текстиля с лямками, удерживающий в правильном положении ножки, но не мешающий движению. Такие стремена назначают для выправления и при реабилитации после вправления вывиха. Их нужно носить около шести месяцев. Цена приспособления от 1300 рублей.
Виды шин, применяемых при дисплазии
Шина Виленского
В серьезных случаях ДТС, если есть шанс обойтись без операции, используются сложные конструкции – фиксирующие приспособления Виленского, Волкова, Орлетта, ортез Тюбингера. Достоинства шин в сравнении с простыми ортопедическими устройствами заключается в том, что распорки при дисплазии тазобедренных суставов можно применять как для новорожденных, так и для детей до трехлетнего возраста. Продолжительное воздействие позволяет выправить состояние тазобедренного сочленения без операции в случаях диагностирования заболевания в возрасте 1 года и старше. Иногда шины в индивидуальном порядке назначают детям старше трех лет для восстановления после вправления вывиха.
Наиболее распространенным вариантом является шина Виленского. Ее устройство довольно простое: два ремешка со шнуровкой и распоркой из металла между ними. Выпускаются шины в трех размерах:
- малом – до трех месяцев;
- среднем – 3 – 12 месяцев;
- большом – старше года.
Ортопедическое приспособление носят постоянно, надевают под контролем детского ортопеда. Снимать распорку можно только на время водных процедур. Средний курс терапии – девять месяцев. Приобретают приспособление в магазинах медтехники, в том числе через Интернет. Цена шины Виленского стартует от 2000 рублей. В точках продажи ортопедических товаров цена будет выше, однако шину можно примерить и точно подобрать размер.
В продаже есть шины Виленского разных изготовителей: Московского ЦИТО, столичной больницы имени Зацепина, пушкинского ортопедического института имени Турнера и германских производителей. Различия в стоимости и дополнениях к приспособлению.

Ортез Тюбингера
Ортез Тюбингера – вставка в виде седла прикрепляется к плечевым конструкциям ремешками. Предусмотрена регулировка длины и разведения ножек, что является преимуществом для быстро растущего и активного ребенка. Вместо шнуровки используется липучка. Стоит приспособление от 6800 рублей.
Шина Орлетт при дисплазии – современная модификация вышеупомянутых ортезов. Представляет собой жесткий пояс муфтами, которые крепятся на бедра и не дают ребенку сводить ножки. Снаружи металлические вставки покрыты нежной и мягкой тканью, которая не натирает чувствительную кожу. Удобное устройство сокращает время вправления сустава. Стоит от 6000 рублей. В продаже есть варианты ортеза Орлетт разных размеров: для младенцев до шести месяцев и для детей до года.
Шина Волкова при дисплазии тазобедренных суставов для ребенка несколько отличается от предыдущих устройств. Состоит из двух полиэтиленовых частей: на спину и на живот. Между собой эти детали скрепляют специальными боковыми элементами для голени и бедренной части. Устройство держит ножки наиболее жестко, ребенку довольно трудно ими шевелить. Регулировки фиксации не предусмотрено, поэтому родители отдают предпочтение более современным и комфортным вариантам. Найти в продаже такое устройство сложно, его стоимость – от 1000 рублей.
Самые серьезные случаи предполагают наложение гипса. Это традиционный способ лечения дисплазии. Его используют при поздней диагностике, при неэффективности иной терапии, после оперативного вмешательства.
Выбор устройства и правила его использования
Шина Орлетт
Какое устройство подойдет в каждом конкретном случае, определяет только доктор. Он предложит несколько вариантов, учитывая стоимость каждого приспособления. Родители при покупке должны обращать внимание на следующие моменты:
- размерный ряд;
- качество внешнего слоя;
- наличие и прочность фиксирующих деталей.
При подборе конструкции рекомендуется провести рукой по всей поверхности устройства, чтобы проверить, нет ли жестких швов, стыков или других дефектов.
Как именно одевать ребенка в распорочное приспособление, обязательно должен показать доктор. В каждом конкретном случае шина крепится на разной высоте конечностей малыша.
В целом схема надевания схожа у всех шин:
- Положите малыша на спинку на жесткую поверхность, разведя ему ноги так, как показывал ортопед.
- Наденьте муфту для бедер на одну ножку на том уровне, который был указан врачом.
- Крепко зафиксируйте крепежные устройства так, чтобы манжеты не спадали.
- Повторите для второй ноги.

Необходимо следить за тем, чтобы приспособление хорошо держалось на конечностях ребенка и не соскальзывало во время движений, иначе смысла в его ношении не будет. Для этого можно соорудить жилет наподобие боди из прочной и нескользкой ткани.
Важно четко отрегулировать степень разведения бедер. Это можно сделать при помощи специального колесика (на шине Виленского) или иным способом, указанным в руководстве по применению.
Родители детей с дисплазией отмечают: чем раньше начать лечение, тем скорее можно снять шину и дать малышу возможность нормально развиваться, ползать и ходить.
Из рекомендаций стоит выделить необходимость индивидуального подбора распорки: кроме стандартных размеров, можно заказать индивидуальную шину. Важно подбирать удобную одежду, чтобы конструкция не скользила и плотно фиксировала ноги ребенка.
Даже если родителям кажется, что ребенок здоров и прошло достаточно времени, отменить ношение ортопедического устройства может только врач. Рекомендуется использовать конструкцию не меньше 4-х месяцев.
Возможные осложнения при использовании шин
Существенных противопоказаний к ношению шины нет, нельзя ее применять при неустранимых врожденных вывихах бедра. Также конструкция назначается только при наличии показаний и после обследования в лечебном учреждении. Самостоятельное лечение не допускается.
Ношение шины может вызывать определенный дискомфорт. Поскольку устройство используется долго, ребенок привыкает к такому состоянию.
Осложнения возможны только при неправильном надевании устройства – расположение сустава будет неверным, эффективность устройства снизится. Еще один момент – натирание кожи о жесткие детали. Важно выбрать приспособление по размеру, с мягкими и эластичными деталями.
Отзывы о применении ортопедических устройств
Перинка Фрейка
Шину Виленского врачи рекомендуют чаще всего в связи с оптимальным соотношением стоимости и эффективности. Это не самое удобное приспособление, но ради здоровья можно потерпеть. Родители отмечают, что малыши капризничают только первое время, а потом привыкают. Учатся ползать и стоять вместе с шиной. Важно самой маме или бабушке подавить жалость и не снимать устройство.
Некоторые женщины жалуются, что при легкой степени дисплазии им назначили дорогой ортез Орлетт, а другими в этой же ситуации – подушку Фрейка. Если есть сомнения в квалификации врача, проще посетить еще одного специалиста и сравнить рекомендации. Возможно именно высокоэффективная шина позволит ребенку быстро справиться с недугом.
Если шины не помогают, врачи рекомендуют закрытое вправление вывиха. Его можно провести детям до шести лет. До семи лет разрешено скелетное вытяжение.
Самые запущенные варианты при невозможности решить проблему консервативными способами лечатся хирургически. Операция бывает открытой или лапароскопической – это зависит от тяжести заболевания.
Если лечение дисплазии начинается своевременно, удается обойтись консервативными методами.
Шина Виленского – что такое и как правильно выбрать?

Шина Виленского – это ортопедическая конструкция для правильного отведения ног детей раннего возраста с врожденными и приобретенными аномалиями тазобедренного сустава. Аппарат фиксирует головку бедренной кости в центре вертлужной впадины тазовой кости. С его помощью регулируют угол наклона бедер, снижают нагрузку на суставы.
Шина Виленского представляет собой телескопическую стойку из алюминиевого сплава или нержавеющей стали с зажимным винтом посередине и манжетами из натуральной кожи для фиксации на голени или бедрах. Увеличивают или уменьшают длину трубки для отведения ног ребенка. Угол отведения определяет хирург-ортопед. Используемые материалы не вызывают аллергии и раздражений!
Применяют при данных заболеваниях:
- дисплазия тазобедренного сустава;
- врожденный вывих бедра;
- нарушение положения головки бедра;
- деформации шейки бедра вирусной этиологии.
Шина Виленского также используется при скрещивании ног, при болезни Пертеса и церебральном параличе. Хирург-ортопед назначает шину Виленского. Самолечение исключено, так как есть противопоказания к применению изделия.
Как правильно выбрать размер шин для Виленского?
Размер каркаса строго подбирается хирургом-ортопедом. Выпускаются они в 3-х размерах:
- Маленький – для новорожденных и детей до 4 месяцев. Ноги ребенка раздвинуты на 16-23 см, длина манжет 12-16 см.
- Средний – для детей до 1 года, с истончением 21-33 см и манжетами 16-22 см.
- Большой – для детей от года, с прореживанием 30-50 см и манжетами 22-28 см.
Для определения размера шины Виленского врач учитывает не только возраст, но и вид аномалии, выраженность костных изменений и общую активность ребенка. Неправильно наложенная шина не только не улучшает функциональное состояние, но и может ухудшить его.

Как правильно зафиксировать шину?
Для обеспечения правильного анатомического сочленения в тазобедренном суставе необходимо правильно надеть и носить шину Виленского. Поэтому делаем следующие действия:
- Отрегулируйте ширину манжет в соответствии с высотой конструкции, рассчитанной ортопедом.
- Положите ребенка на спину на твердую поверхность.
- Поместите регулируемую прокладку под его поясницу.
- Ноги развести в стороны и продеть манжеты.
- Зафиксируйте и плотно завяжите манжеты на желаемой высоте.
- Изделие надевается как на тело, так и на одежду.
- Для предотвращения соскальзывания может потребоваться дополнительное крепление со специальными приспособлениями. Ортопед учит родителей правильно надевать и снимать конструкцию.
Как и сколько по времени нужно носить шину Виленского?
Правильно носить шину Виленского нужно круглосуточно и снимать ее только тогда, когда ребенок купается. Продолжительность ношения определяет хирург-ортопед. В зависимости от степени поражения и характера патологических изменений это может составлять 3,5 – 9 месяцев и более. Ношение шины нельзя отменить самостоятельно.
Преимущества распорки Виленского:
- легка и проста в использовании;
- не влияет на стопы ребенка,их постановку;
- позволяет ребенку двигаться и тем самым поддерживать физиологический мышечный тонус;
- не доставляет дискомфорта ребенку.
При соблюдении всех врачебных рекомендаций терапевтические результаты ортопедического лечения с помощью шины Виленского можно закрепить навсегда. У ребенка нет воспоминаний о его ношении, а тазобедренные суставы с возрастом развиваются.
По выгодной цене, данную шину Виленского вы можете приобрести в наших салонах или на сайте.


