Одышка при сердечной недостаточности: причины, симптомы и лечение народными средствами в домашних условиях
Одышка – это затруднение дыхания, сопровождающиеся комплексом неприятных ощущений в виде мучительного чувства удушья и стеснения в груди. При несвоевременном оказании помощи приступы одышки могут привести к потемнению в глазах, шуму в ушах, обильному потоотделению, слабости, головокружению и падению в обморок.
Вызвать одышку могут разные причины, но чаще всего это болезни:
– легких: хронический обструктивный бронхит, бронхиальная астма, туберкулез, рак легких, плевриты и т.д.
– грудного отдела позвоночника: кифоз, сколиоз, метеоризм, грудной остеохондроз и радикулит.
– сердечно-сосудистой системы: порок сердца, анемия, сердечная недостаточность, полицитемия, тромбоэмболия легочной артерии и т.д.
– эндокринной системы: нарушение работы щитовидной железы, ожирение и истощение.
– нервной системы: истерические нервозы, опухоли мозга, инсульты и другие психические заболевания.
Как видно из вышеперечисленного списка, вылечить одышку в большинстве случаях невозможно, если она вызвана болезнью, длящейся на всю жизнь. Например, астмой, грудным сколиозом или другой патологией легких и сердца, не поддающихся лечению. Конечно, это не значит, что не нужно бороться с одышкой. Любое проявление одышки требуют обследования у врача и лечения, чтобы предотвратить прогрессирования болезни и учащения приступов. Например, при болезнях сердца врач для снятия одышки назначает принимать лекарства, улучшающие питание сердечной мышцы кислородом и улучшения кровообращения, при анемии необходимо принимать препараты железа, повышающие уровень гемоглобина – главного переносчика кислорода.
Лечение одышки для каждого больного индивидуальное, универсального лекарства от одышки для всех нет и не может быть. Однако всех людей, страдающих одышкой, объединяет одно, это боязнь начала приступов удушья при контакте с аллергенами, ходьбе или других видах физической нагрузки. Поэтому как “средство скорой помощи” для предотвращения приступов одышки рекомендуется всегда иметь с собой ингалятор с препаратом, который назначает врач.

Ингалятор – карманное устройство, с помощью которого удобно и быстро вводится лекарство, расширяющее просветы в бронхах. Наиболее популярны дозированные ингаляторы, представляющие собой небольшой аэрозольный флакон с насадкой-ингалятором. В отличие от лекарств, которые нужно принимать перорально или внутривенно, препараты аэрозольных ингаляторов попадают прямо в легкие через рот, после нажатия на насадку и вдыхании. Это помогает предотвратить развитие одышки быстрее и с меньшими побочными эффектами.
Тем, у кого одышка появляется при ходьбе или выполнении физических упражнений, надо использовать ингалятор за 20 минут до начала прогулки или занятий. Отказываться от мысли, прогуляться на свежем воздухе или делать утреннюю гимнастику, из-за боязни начала приступа одышки – крайне неправильно. Сделав пару вдохов через ингалятор с бронхорасширяющим препаратом, можно совершать прогулки на дальние расстояния и делать физические упражнения в течение 20-30 минут.
В ингаляторах, применяемых для устранения спазма бронхов и их расширения, могут содержаться следующие группы лекарств:
1. Препараты быстрого действия. По длительности действия лекарства от одышки могут быть быстрого и длительного действия. К препаратам быстрого действия относятся: сальбутомол, вентолин, тербуталин, фенотерол и беротек. В дозированных аэрозолях в одной дозе содержится 0,1-0,25 мг лекарства. Препараты быстрого действия применяются для быстрого снятия признаков удушья и предотвращения их начала. Ингаляторы с препаратами быстрого действия не рекомендуется применять чаще 4-х раз в сутки. Потребность в частом применении препарата свидетельствует об ухудшении течения заболевания.
2. Препараты длительного действия. Эти препараты чаще всего назначаются при необходимости постоянного контроля над приступами одышки, например, при хронических формах астмы. Они помогают не только предотвратить развитие бронхостеноза, но и не допустить дальнейшего развития воспалительных процессов в дыхательных путях. Препараты длительного действия надо применять ежедневно в течение периода, который назначает врач. К ним относятся сальтос, вольмакс, форматерол, оксис, форадил, клебутерол и сальметерол. В дозированных ингаляторах в одной дозе содержится 0,02- 0,09 мг лекарства, но некоторые препараты длительного действия выпускается только в виде таблеток.
3. Комбинированные препараты. В дозированных аэрозолях могут использоваться одновременно противовоспалительные препараты и лекарства, вызывающие расслабление мышц бронхов. Их называют комбинированными ингаляторами. Наиболее популярные среди них беродуал и дитек. Эти препараты в своем составе содержат препараты, предотвращающие бронхоспазмы и блокирующие выработку воспалительной слизи. За счет такого действия достигается эффективность препарата на более длительный срок, а назначаются они в основном для лечения одышки при обструктивном бронхите и астме.
Как лечить одышку при сердечной недостаточности?
Количество людей, страдающих сердечно-сосудистыми недомоганиями, постоянно растет. Синдромы сердечной недостаточности неуклонно молодеют. Это проявляется комплексом признаков: отеканием ног, синюшным оттенком кожи и слизистых оболочек. Но главный признак, на который жалуются пациенты, – субъективное чувство недостатка воздуха или затрудненное дыхание. Это одышка при сердечной недостаточности. Комплексное лечение сердца будет способствовать уменьшению ее проявления или даже исчезновению.

Механизм образования
Даже совершенно здоровый человек периодически чувствует недостаток воздуха. Обычно такое ощущение возникает в процессе длительных забегов и других кардионагрузок, а также на нервной почве. Это естественная реакция, бить тревогу в таком случае не нужно.
Но если нарушается норма глубины, частоты и ритма дыхания – подобное состояние нужно серьезно лечить.
Обусловлено такое осложнение утраченной работоспособностью сердца, оно перестает справляться с объемом нагрузки, необходимым для обеспечения нормального ритма жизни. До появления задышки появляются другие симптомы, на которых обычно не особо заостряют внимание. Например, человек не сразу может понять, почему у него увеличивается масса тела, хотя питание и объем нагрузок при том не изменились. Происходит это потому, что в мышечных тканях из-за застоев в кровообращении начинает скапливаться жидкость. Синюшность и отеки появляются, если в рационе остался неизменным высокий уровень потребления поваренной соли. Сама же одышка возникает в результате замедления тока крови из-за нарушенной работы сердца. Поэтому часть жидкости пропитывается сквозь стенки сосудов в легочные пузырьки. Способность легких к насыщению кислородом крови значительно уменьшается, делать вдох становится затруднительно. Кровь получает недостаточное количество кислорода, что компенсируется учащенным дыханием. Существует классификация, согласно которой есть 4 стадии одышки.
| Степень | Тяжесть | Описание |
|---|---|---|
| Нет | Одышка не беспокоит, за исключением очень интенсивной нагрузки | |
| 1 | Легкая | Одышка при быстрой ходьбе или при подъеме на небольшое возвышение |
| 2 | Средняя | Одышка приводит к более медленной ходьбе, по сравнению с другими людьми того же возраста, или заставляет делать остановки при ходьбе в своем привычном темпе по ровной поверхности |
| 3 | Тяжелая | Одышка заставляет делать остановки при ходьбе на расстояние до 100 метров или через несколько минут ходьбы по ровной поверхности |
| 4 | Очень тяжелая | Симптом делает невозможным выход из дома, проявляется при одевании и раздевании. |
Симптомы одышки на разных стадиях патологии усугубляются и проявляются более явно:
- первая стадия не рассматривается как патология и свойственна любому здоровому человеку – это результат интенсивной кардионагрузки;
- вторая характеризуется кислородным голоданием во время умеренной нагрузки;
- на третьей стадии болезни задышка появляется во время выполнения повседневной работы;
- четвертую стадию сопровождает учащенное дыхание даже в отсутствие физических действий.
Важно помнить, что в лежачем положении состояние может ухудшиться. В связи с этим наиболее опасны ночные приступы. Страдающим подобной одышкой назначают лекарства, и удобнее всего такие больные чувствуют себя полусидя.
Как избавиться от одышки?
Со временем симптомы кардиологического нарушения усугубляются, одышка нарастает. Причина этого – нежелание пациента скрупулезно и четко выполнять рекомендации доктора. Не стоит принимать самостоятельных мер, медикаментозное лечение может назначить только квалифицированный специалист.
Для установления причин нарушений дыхательной деятельности больному назначают обследование:
- R-графия грудной клетки;
- биохимическое исследование крови;
- ЭКГ;
- анализ функции внешнего дыхания;
- УЗИ сердца.
Людям, страдающим одышкой сердечного происхождения, назначают лекарственные препараты одной или нескольких групп:
Увеличение силы сокращений сердца, уменьшение их частоты. Назначают пациентам с сердечной недостаточностью и фибрилляцией предсердия.
Чтобы уменьшить подобные проявления, важно придерживаться некоторых рекомендаций для здорового образа жизни:
- Тщательно соблюдать все назначения специалиста, направленные на лечение основного заболевания.
- Бросить курить. Курение повреждает не только легкие, но и кровеносные сосуды, понижает в крови количество кислорода, что приводит к повышению артериального давления и учащению сердцебиения. Такие изменения значительно усугубляют отдышку.
- Уменьшить свой вес и поддерживать его на здоровом уровне.
- Ежедневно создавать умеренную физическую нагрузку. После обсуждения со специалистом программы реабилитации при кардиологическом нарушении, нужно обязательно учитывать этот фактор.
- Избегать стрессовых ситуаций, поскольку они способны обострить болезнь. Помогут научиться контролировать уровень стресса занятия медитацией и йогой.
- Не подниматься выше, чем на 1500 метров от уровня моря.
При лечении этого проявления доктора обычно назначают своим пациентам средиземноморскую диету. Она богата овощами, фруктами, цельнозерновыми продуктами, растительными маслами, обезжиренными молочными продуктами и умеренным количеством морепродуктов и рыбы. От еды с высоким содержанием холестерина и трансжиров нужно отказаться или хотя бы значительно сократить ее потребление.
Необходимо значительно уменьшить потребление поваренной соли, которая способствует задержанию жидкости. Негативно влияет на состояние здоровья человека и алкоголь, поскольку он приводит к ослаблению сердечной мышцы, а взаимодействуя с лекарственными препаратами, провоцирует развитие аритмии. При недостаточности в тяжелой форме, которая сопровождается существенным излишком жидкости, специалисты рекомендуют ограничить приемы воды.
Нужно тщательно наблюдать за проявлениями симптомов и во время восстановления вести спокойный, здоровый образ жизни. Необходимо перестать лениться и начать работать над собой, относясь серьезно к проявлениям нарушений. Поскольку причин развития у человека отдышки весьма много, то и лечение должно быть комплексным – только подобным образом можно рассчитывать на скорейшее выздоровление.
Также для улучшения вентиляции легких и лучшего обогащения крови кислородом можно выполнять несложную дыхательную гимнастику:
- выдохнув через рот весь воздух, вдохнуть его нужно через нос, после чего резко выдохнуть ртом и втянуть живот на десять секунд. Потом вдохнуть воздух «животом» через рот и, втянув живот, задержать дыхание еще на десять секунд. Это упражнение выполняют в любой удобной позе, даже во время прогулки или работы в офисном кресле.
Если вы обнаружили симптомы осложненного дыхания, важно понимать, что это только признак какого-либо недомогания.
Нужно немедленно вызвать скорую помощь при:
- возникновении сильного хрипа, который можно услышать даже на расстоянии;
- кашле с мокротой розового цвета пенистой консистенции;
- синюшности кожи;
- возникновении холодного, обильного пота;
- крайне трудно ощутимом пульсе;
- сильном снижении давления до 90/60 мм ртутного столба;
- невозможности дышать в лежачем положении.
До приезда врача осуществить такие меры:
- открыть окно или форточку для обеспечения поступления свежего воздуха в помещение;
- расстегнуть пуговицы воротниковой зоны, чтобы снабдить кислородом организм и обеспечить хорошую вентиляцию легких;
- помочь принять человеку удобную полусидячую или сидячую позу, при этом ноги обязательно должны быть спущены вниз, дабы освободить сердце от лишней нагрузки, создав отток крови в нижние конечности;
- использовать кислородную подушку, если она есть;
- под язык положить таблетку «Нитроглицерина».
Препараты
«Дигоксин» – относится к группе сердечных гликозидов. Он снижает частоту сердечных сокращений, вызываемую аритмией, таким образом облегчая работу сердца и увеличивая его переносимость к физическим нагрузкам. Однако, препарат имеет свойство накапливаться в организме, поэтому его не приписывают на длительное время.
«Карведилол» – средство из группы бета-блокаторов. Он, как и вышеописанный гликозид, способствует снижению частоты сокращений сердца, кроме того, снижает кислородное голодание мышцы, давление, выводит лишнюю жидкость из организма.
«Моноприл» – относится к ингибиторам. Он расширяет артерии, способствует легкому проходу крови по ним, а также незамедлительной доставке кислорода ко всем органам.
«Лазикс» – один из препаратов-диуретиков. Выводит излишнюю для организма жидкость, которая и становится одной из причин появления одышки. Вместе с ней организм активно покидает и калий. Поэтому нужно тщательно следить за его постоянным пополнением в виде продуктов (печеного картофеля, бананов).
Подробней о том, как избавиться от проявлений сердечной недостаточности, читайте здесь https://cardiograf.com/bolezni/dekompensatsiya/serdechnaya-nedostatochnost-lekarstva.html
Профилактические меры

Любые болезни лучше и проще предупреждать, чем избавляться от уже существующих симптомов. Ни одно средство, даже самое универсальное, не сможет помочь навсегда забыть сердечный дефицит. Проявления этого недомогания свидетельствует о стабильных изменениях. Единственный способ остановить прогрессирование болезни и застраховаться от ее осложнений – постоянный прием таблеток и здоровый образ жизни на протяжении долгих лет.
Для максимального обеспечения собственной безопасности, если появляется малейший кардиальный сигнал, важно своевременно обратиться за помощью к специалисту и не приниматься за самолечение. Необходимо ежегодно проходить плановый профилактический осмотр, даже если ничего не беспокоит. Во время терапии нужно следить за состоянием крови и постоянно снимать ее показания.
В целях профилактики рекомендуется заниматься посильной физкультурой, придерживаться сбалансированного питания и, по возможности, отказаться от жирных, острых и соленых, мучных и сдобных продуктов, перестать злоупотреблять черным кофе и крепким чаем. Для людей с избыточной массой тела рекомендуется снизить ее – это значительно облегчит работу сердца и улучшит кровоток всего организма. Чтобы уменьшить задышку, нужно тренировать все дыхательные мышцы. Делать это можно с помощью занятий плаваньем или дыхательными гимнастиками с использованием различных методик и ежедневными прогулками на свежем воздухе.
Избегать нужно даже пассивного курения.
Очень важно контролировать и отслеживать состояние печени и почек – работа этих органов также влияет на механизм возникновения одышки. Желательно избегать контактов с перьями, шерстью животных, пылью и другими активными аллергенами.
Соблюдая эти очевидные правила, можно сохранить свое здоровье на долгие годы и не допустить развития кардиологических проблем и симптомов в виде одышки. Это недомогание чаще всего развивается у людей пожилого возраста, потому родственникам необходимо проявлять внимание и контролировать лечебный процесс.
Для подготовки материала использовались следующие источники информации.
Сердечная одышка: причины развития и методы лечения
Сердечная одышка: причины развития и методы лечения

Одышка – признак сердечной недостаточности. Проявляются после подъема тяжестей, проведения физических занятий. У здоровых людей – временное явление, не патология. У пациентов при сердечной недостаточности одышка – частый, навязчивый, разный по видам, интенсивности и продолжительности симптом. Как правило, знак того, что нужно принимать меры, обращаться за помощью к врачам.
Сердечная одышка, виды
По классификатору сердечная одышка имеет 4-стадийное течение.
- 1 стадия – малоинтенсивная, незаметная.
- 2 стадия с появлением нарастающей одышки при усиленных физических занятиях.
- 3 стадия с появлением неприятных симптомов даже в состоянии покоя, при умеренных нагрузках.
- 4 – тяжелая стадия с беспокоящей одышкой в ночные часы в лежачем положении, когда усилен приток крови к сердцу, что явно указывает на сердечную недостаточность, застой крови в сосудах, легких.
Сердечная одышка бывает 2-х видов.
- Физиологическая одышка при нагрузке, излишней физической активности, но быстропроходящая, когда человек пребывает в состоянии покоя.
- Патологическая, как следствие заболеваний сердечно-сосудистой системы, видоизменений глубины и частоты дыхания. Пациент начинает учащенно дышать, заглатывая воздух, но полного удовлетворения не ощущает. Развивается гипоксия, кислородное голодание.
Одышка, слабость становятся навязчивыми явлениями при течении хронической формы сердечной недостаточности. Возникают спазмы мелких ореол, сбой функций сердца на фоне повышенного давления в легких. Состояние начинает негативно отражаться на периферическом кровообращении, приводя к снижению насыщаемости кислородом или полном прекращении его подачи в мозг.
Особенность ХСН у пациентов – появление одышки даже в состоянии покоя. Дополнительные признаки:
- посинение губ, нижних конечностей;
- кашель;
- отечность на лице.
Симптомы усиливаются в ночные часы на фоне перераспределения крови из полости брюшины и нижних конечностей в грудную клетку и создания излишней нагрузки на сердце, именно в лежачем положении.
Осложнения хронической сердечной недостаточности:
- отек легких, бронхоспазм, признаки удушья в случае скопления жидкости и застоя крови, перекрытия просвета дыхательных путей;
- полиорганная недостаточность или Чейна-Стокса, когда дыхание периодически нарастает или становится прерывистым.
4 степень сердечной одышки, боли в сердце – тяжелое состояние. Пациент вынужден принимать сидячее положение, чтобы снизить проявления приступов и нагрузку на сердце. Дыхание становится прерывистым, неравномерным. Кислородное голодание, асфиксия мозга – предвестники инсульта, инфаркта.
Факторы риска
В группу риска входят люди преклонного возраста, или с диагнозами врожденный порок сердца, пролапс митрального клапана.
Спровоцировать сердечную одышку могут:
- недостаточность левых отделов сердца;
- застойные явления в лёгких;
- снижение сердечных выбросов;
- психовегетативные факторы: страх, тревога, неврозы, депрессия, волнение;
- расстройства вегетативной системы.
Причины возникновения
Основные причины возникновения – физиологические или кардиологические:
- поднятие тяжестей;
- подъем по лестнице;
- изнурительные пробежки на длительные дистанции;
- излишняя потливость;
- ВСД, психовегетативный синдром при вегетативно-сосудистом кризе;
- ожирение с возникновением чувства удушья, нехватки кислорода;
- тахипноэ, поверхностное учащенное дыхание на фоне осложнений перенесенной накануне вирусной инфекции;
- деформация, искривление позвоночника;
- сколиоз грудной клетки;
- анемия;
- беременность (3 триместр) по мере увеличения нагрузки на сердце и организм в целом;
- кардиопатия;
- ишемия сердца;
- сужение митрального клапана (стеноз); ;
- приобретенный (врожденный) порок сердца; .
Симптомы
Сердечная одышка – признак недостаточности кровообращения, раздражения дыхательного центра, развития сердечной недостаточности. Если игнорировать и не обращаться к врачам, то ожидать можно:
- снижение поступающего кислорода в кровь;
- нарушение вентиляции легких;
- развитие тканевой гипоксии, кислородного голодания;
- приступы аритмии, тахикардии, стенокардии.
Основной симптом при сердечной одышке – затрудненность на вдохе сначала после физических нагрузок, со временем – в состоянии покоя, лежачем положении. Дополнительные признаки:
- хрипы в легких;
- зябкость рук;
- отечность ног с увеличением в вечернее время;
- учащение сердцебиения.
Сердечной недостаточности характерно артопноэ (одышка в положении «лежа») или пароксизмальная форма развития при тяжелом течении болезни с появлением признаков:
- приступообразный кашель с отхождением пенистой (прозрачной) мокроты и холодного пота;
- синюшность покровов кожи;
- слабость;
- разбитость.
Признаки указывают на застойные явления крови в малом круге кровообращения, опухание слизистой, выпот жидкости из сосуда в просвет легочных альвеол.
Диагностика
Распознать истинные причины одышки сердца может кардиолог, к которому и нужно обратиться за помощью, лечением.
Справка: Легочная и сердечная одышка – разные симптомы. При легочной – скапливается мокрота в легких, при сердечной – нарушается циркуляция крови в малом круге кровообращения.
Задача врачей – выявить первичные причины проявления и выслушать жалобы на одышку у пациентов. Диагностика – дифференциальная. Методы:
- ЭхоКГ;
- изотопная вентрикулография: исследование, выявляющее измерение фракций крови при выбросах в момент физической активности пациента или пребывания в покое;
- коронарная ангиография;
- рентген грудной клетки;
- электрокардиограмма.
Важно составить полную картину заболевания, выявить возможные повреждения сосуда для разработки правильной лечебной тактики.
Лечение на разных этапах

Если дыхание поверхностное на фоне ОРВИ, гриппа, что часто бывает у детей, то состояние нормализуется по мере прохождения инкубационного периода основного заболевания. Но коварство вирусных инфекций — осложнения, переход воспалительного процесса на бронхи, что и приводит к нарушению дыхания, бронхоспазмам, одышке, хрипам.
Если появилась одышка при ходьбе и вызвана дыхательной недостаточностью, то основная цель – снизить нагрузку на сердце, расширить протоки бронхов для выведения скопившейся мокроты.
- метилксантины (Эуфиллин);
- холинолитики (Платифиллин);
- антигистамины (Фенистил, Пипольфен, Кларитин);
- спазмолитики (Но-Шпа);
- холиноблокаторы (Беродуал, Атровент);
- адреномиметики (Кленбутерол, Сальбутамол);
- глюкокортикоиды в ингаляциях;
- гликозиды (Дигоксин, Коргликон);
- ингибиторы АПФ для профилактики сердечной недостаточности;
- мочегонные препараты (Фуросемид) для снижения нагрузки на сердечнососудистую систему.
Если выявлены ларингоспазмы у детей с появлением одышки, как осложнения гриппозной инфекции (бронхит), приведшей к нарушению дыхательных функций, то назначается щадящая терапия:
- горчичники;
- холинолитики (Платифиллин);
- препараты для разжижения мокроты (АЦЦ, Амброксол, Мукалтин, Бромгексин);
- диуретики (Гипотиазид, Верошпирон, Фуросемид, Диакарб) для снижения застойных явлений;
- антагонисты кальция (Нитросорбид, Каптоприл) при лечении легочной гипертензии;
- отхаркивающие средства для снижения нагрузки на сердце, расширение бронхов, снятия одышки.
Дополнительно проводится оксигенотерапия путем подачи увлажненного кислорода для урегулирования дыхательных функций. Пациентам рекомендована дыхательная гимнастика, физиопроцедуры.
Важно понимать, что сердечная одышка – симптом. Лечение нужно направить на устранение первопричин, приведших к состоянию. Если не удается купировать компенсировать сердечную недостаточность и устранить одышку медикаментозными средствами, то показана хирургическая операция по установке кардиостимулятора, пересадки желудочков сердца, устранение клапанных пороков.
Хирургические методы не применяются, если одышка – временное явление, а нарушения в сердечно-сосудистой системе после проведения диагностики – незначительные.
Осложнения
Опасность представляет хроническая сердечная недостаточность (ХСН), когда нарушен газообмен, обмен веществ. Если не лечить основное заболевание на раннем этапе, то одышка станет беспокоить постоянно, приведет к осложнениям:
- кардиальная сердечная астма с приступами удушья;
- чувство нехватки воздуха;
- спад АД;
- отечность в легких.
По мере увеличения давления в легочных сосудах и малом круге кровообращения наблюдаются:
- приступы удушья;
- клокотание в области сердца;
- набухание околосердечных вен;
- отхождение холодного пота;
- эмфизема легких при застойных явлениях в малом круге кровообращения;
- пневмосклероз из-за снижения эластичности сосудов, тканей в легких;
- цианоз;
- удушье, забивающий кашель по ночам;
- кровохарканье;
- закупорка просвета, тромбоэмболия легочных сосудов.
Прогноз
Одышка — не самостоятельное заболевание, но признак сердечной патологии, нарушения газообмена в легких. Избавиться от одышки невозможно, пока не будет вылечено основное заболевание. Сердечная патология приводит к смертности в случае дистрофических видоизменениях у 60% пациентов. Компенсировать недостаточность и продлить жизнь удается на начальных этапах развития.
Профилактика заболевания
Сердечная одышка связана с нарушением функций сердца. Избежать патологии можно, если:
- вести здоровый образ жизни;
- отказаться от вредных привычек;
- больше двигаться, гулять на свежем воздухе;
- устранить стрессы, нервозность, перенапряжение;
- дозировать физические нагрузки;
- ограничить прием поваренной соли;
- держать под контролем показатели артериального давления;
- чаще проветривать помещение;
- приподнять изголовье кровати на 5°, чтобы голова во сне немного возвышалась;
- не затягивать с диагностикой, походом к врачам, если одышка стала навязчивым явлением даже в состоянии покоя.
Сердечная недостаточность, отек легких – сложные заболевания с негативными последствиями. Если появилась одышка в состоянии покоя – сигнал, что бездействовать уже нельзя. Нужно записаться на прием к врачу и пройти полную диагностику, чтобы специалист составил эффективный план лечения.
Сердечная одышка: симптомы и лечение
Одышка — грозный симптом, часто возникающий при заболеваниях сердца. Что указывает на сердечную патологию, какие меры нужно принимать и как уберечь себя от одышки при хронических заболеваниях — рассказываем в нашей статье.
Одышка при сердечной недостаточности
Одышка признана одним из первых симптомов сердечной недостаточности. При этом состоянии сердце теряет способность перекачивать кровь с нужной силой. Кровь застаивается в легких, эластичность легочной ткани уменьшается, а участвующая в газообмене поверхность — сокращается. Органы и ткани ощущают нехватку кислорода, и дыхательный центр «отдает команду» дышать глубже и чаще.
Самое важное при сердечной недостаточности — найти причину и принять меры, чтобы вылечить это заболевание.
О чем говорят боли в сердце и одышка
У сердечной недостаточности всегда есть объективная причина. Чаще всего это заболевания сердца, при которых нарушается функция левого желудочка. Кроме того, сердечная недостаточность развивается из-за нарушения сердечного ритма, нарушения нормальной работы клапанного аппарата, развития воспалительных процессов околосердечной сумки (перикарда) или внутренней оболочки сердца (эндокарда).

Сердечная одышка — один из ключевых признаков, указывающих на застойное заболевание сердца
Чем серьезнее проблемы с сердцем, тем заметнее будет одышка. Она становится сильнее при физических нагрузках, причем не только при фитнесе или спринтерском беге, но и во время подъема в гору или по лестнице.
Важно учитывать субъективные ощущения в моменты приступов: в грудной клетке может возникать ощущение тесноты и нехватки воздуха. Нередко появляются боли в области сердца. Одышка может ослабевать в сидячем положении и усиливаться в горизонтальном. Это тоже указывает на сердечную недостаточность.
При постепенном развитии заболевания одышка может случаться эпизодически — например, только при быстрой ходьбе в гору. Если недуг прогрессирует, ощущение нехватки кислорода нарастает. На последних стадиях декомпенсации дыхание остается учащенным при спокойном отдыхе и даже во сне.
Главные симптомы сердечной недостаточности:
- появление одышки во время привычной физической нагрузки: полгода назад вы могли подняться на четвертый этаж без сбоев дыхания, а сейчас уже на втором этаже нужно остановиться, чтобы отдышаться;
- трудно сделать вдох — это характерно именно для одышки при сердечной недостаточности;
- ортопноэ, то есть одышка в горизонтальном положении с низко опущенным изголовьем; она прекращается, если поднять изголовье, сесть или приподняться полулежа;
- одышка и сердцебиение (тахикардия);
- боли в сердце и грудной клетке, нарастающие при физических усилиях, давящие, мешающие дышать;
- отеки;
- сочетание симптомов — одышка, головокружение и слабость.
Любое из этих состояний — объективный повод обратиться ко врачу!
При обследовании в сердце может прослушиваться III тон, означающий часто меняющийся сердечный ритм — врачи называют его «ритм галопа». Есть и другие второстепенные признаки. Они проявляются не у каждого больного, но в сочетании с одышкой должны насторожить врача:
- хрипы в легких;
- свистящее дыхание;
- ночной кашель, одышка и боли в грудной клетке — как одновременно, так и по отдельности;
- обмороки;
- неритмичный пульс;
- сердечные шумы.
Красные флаги при одышке
При усилении одышки в области сердца могут появиться режущие боли. Для подобных симптомов в медицине есть понятие «красные флаги» — тревожные признаки, когда решающими могут оказаться часы и даже минуты.
Что относится к «красным флагам» при одышке:
- цианоз — посинение ногтей, губ, носогубного треугольника всегда указывает на серьезную патологию сердца или легких;
- резкое снижение или, наоборот, повышение давления;
- дыхание с участием вспомогательной мускулатуры — кожа между ребрами западает на вдохе, живот при дыхании движется вверх-вниз;
- стридор — свистящий шум на вдохе, возникающий при ощутимом сужении гортани или трахеи;
- частота дыхательных движений свыше 24 в минуту.
Дыхательным движением считается полный цикл — вдох и выдох. Норма для взрослого человека — 16 дыхательных движений в минуту. При нехватке кислорода частота дыхания растет. 24-25 дыхательных движений в минуту считаются критическим показателем, 30-32 говорят о катастрофической нехватке кислорода (гипоксии);
В любом из этих случаев следует сразу обратиться к врачу. Они указывают на развитие острых состояний — инфаркт, закупорка крупных сосудов, поражение клапанов сердца.

При появлении «красных флагов» ожидание «до вечера» или «до завтра» может стоить жизни
Сердечная одышка — лечение
Гарантированный способ справиться с одышкой — лечение основного заболевания. Чем раньше поставлен диагноз и выбрана тактика, тем быстрее пройдут одышка, боли и другие неприятные симптомы.
Когда сердечная недостаточность будет компенсирована и нарушенные функции сердца восстановятся, самочувствие постепенно придет в норму. У организма не будет необходимости учащать дыхание, чтобы насытить кровь кислородом.
Если лечение сердечной недостаточности уже начато, но одышка еще сохраняется, повышайте спортивные нагрузки постепенно, под контролем врача. Не стоит пытаться сразу одолеть марафонскую дистанцию.
Обязательно контролируйте состояние сердца и сосудов. Помните: чем больше в вашей жизни факторов риска, тем выше вероятность повторных сердечно-сосудистых заболеваний.
Сердечная недостаточность: симптомы, причины, лечение

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
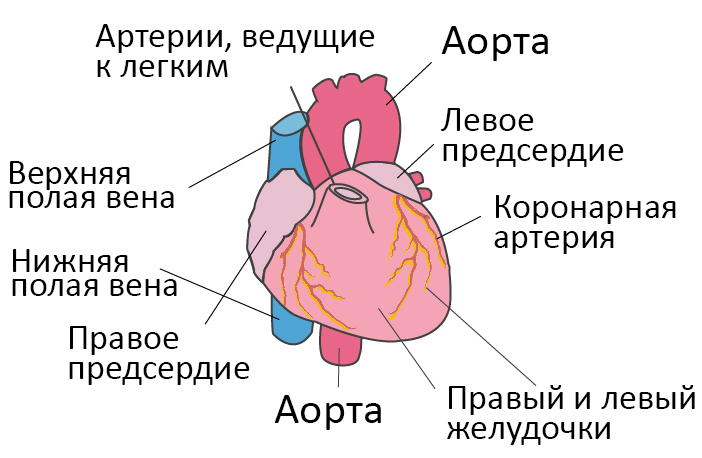
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
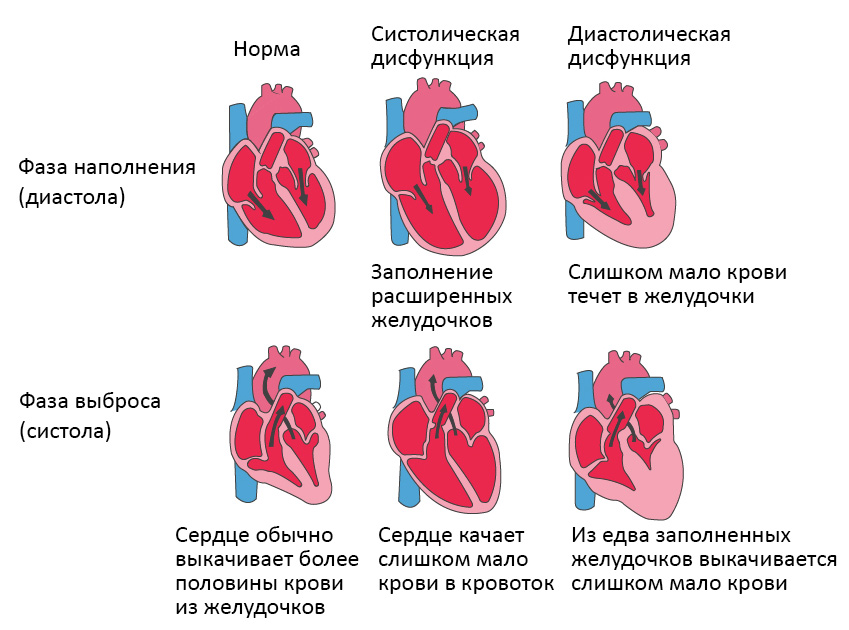
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Практические рекомендации по лечению одышки
Depositphotos.com
О методах устранения обратимых причин одышки, в том числе в последние дни и часы жизни пациента, а также — о том, что нужно объяснить родственникам пациента, страдающего одышкой
Время чтения: 9 мин.

Depositphotos.com
Одышка (диспное) — субъективное ощущение нехватки воздуха. Подобно боли, она обусловлена как объективным состоянием, так и индивидуальной реакцией пациента на этот симптом. Одышка ограничивает общую повседневную и социальную деятельность, что приводит к потере независимости, социальной роли, а позднее, при прогрессировании — к тревоге, страху, нарушению сна, депрессии и безнадежности. У некоторых пациентов одышка и связанное с ней беспокойство не коррелирует четко с ощущением нехватки воздуха. Так, при наличии выраженной одышки и визуальных признаках беспокойства пациент может не ощущать, что ему не хватает воздуха. И напротив, при нормальной частоте дыхания больные иногда жалуются на выраженное чувство нехватки воздуха. Именно тревожность по поводу нехватки воздуха — единственная черта, которая достоверно коррелирует с одышкой.
Публикуем текст гайда «Практические рекомендации по лечению одышки в паллиативной помощи».
Распространенность
ХОБЛ — 90-95%, онкология — 50-77%, ССН — 60-90%.
Прогностически одышку разделяют на следующие три группы:
- одышка при нагрузке (прогноз = месяцы-годы);
- одышка в состоянии покоя (прогноз = недели-месяцы);
- терминальная одышка (прогноз = дни-недели).
Причины
Обструктивные:
- сужение просвета мелких бронхов, особенно бронхиол спастического генеза (бронхиальная астма, астматический бронхит);
- сужение просвета дыхательных путей за счет утолщения стенок бронхов (воспалительный, аллергический, бактериальный отек, отек при гиперемии, сердечной недостаточности);
- наличие на слизистой бронхов вязкого секрета, при увеличении его продукции бокаловидными клетками бронхиального эпителия, или слизисто-гнойной мокроты, или крови;
- сужение дыхательных путей вследствие рубцовой деформации бронхов;
- развитие эндобронхиальной опухоли;
- сдавление бронхов извне, в том числе опухолью, замещающей паренхиму легких, распространение лимфангита на межальвеолярные перегородки;
- наличие бронхиолитов.
Тест для специалистов. Как лечить одышку? Проверьте свои знания о лечении одышки, выберите правильную тактику лечения в предложенных случаях
Рестриктивные (возникают вследствие нарушения альвеолярной вентиляции по причине ограничения растяжения легких, невозможности расправления легких):
- фиброз легких (интерстициальный фиброз, склеродермия, пневмокониозы и т. д.);
- большие плевральные и плевро-диафрагмальные сращения;
- экссудативный плеврит, гидроторакс, гемоторакс;
- пневмоторакс;
- обширные воспаления альвеол, пневмония;
- большие опухоли паренхимы легкого;
- хирургическое удаление части легкого.
Гемодинамические:
- обструкция верхней полой вены;
- сердечная недостаточность;
- тромбоэмболия легочной артерии.
Нейромышечные:
- слабость дыхательных мышц (неврологическое заболевание, инфекция (полиомиелит));
- астения;
- паралитические лекарственные препараты и др.
Другие органные: анемия.
Психогенные: беспокойство, страх, проблемы в семье, духовные и др. проблемы. Часто имеет место сочетание причин, что позволяет говорить о симптоме «тотальной одышки» по аналогии с симптомом «тотальной боли».
Оценка состояния
- Определение степени выраженности (интенсивности) одышки — со слов пациента, можно использовать Нумерологическую Оценочную Шкалу (НОШ) (рис.1) или Визуально-Аналоговую Шкалу (ВАШ); это важно как для первоначальной оценки, так и для оценки эффективности лечения;
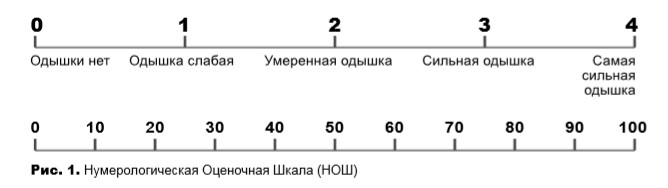
- Выявление факторов, облегчающих или усиливающих одышку, определение насыщения крови кислородом при наличии пульсоксиметра;
- Выявление психоэмоциональных (страхи, тревога и проч.) и социальных неблагоприятных факторов;
- Степень физической активности;
- Определение качества жизни в целом, прогноз и планирование (например, помощь в организации получения кислородного концентратора или — в случае нарастания одышки на фоне резкого ухудшения общего состояния — планирование управления одышкой в последние дни жизни с пациентом и семьей).
Общие принципы помощи
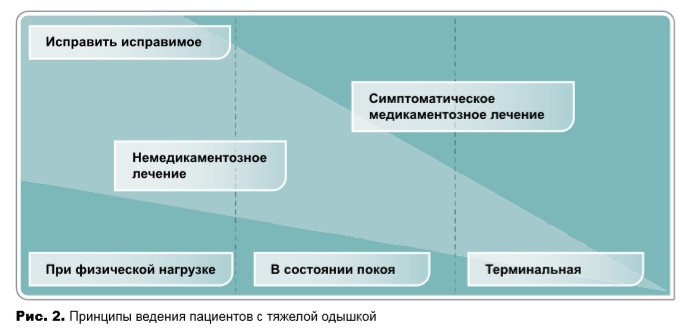
Устранение обратимых причин, если это возможно (рис. 2):
- обструкция верхней полой вены — срочный перевод в специализированное отделение (для больных с прогнозом жизни более 2-3 месяцев); назначение больших доз кортикостероидов (Дексаметазон 16 мг перорально или пк или Преднизолон 60 мг перорально; одновременно обеспечить защиту слизистой желудка);
- лечение бронхоспазма;
- лечение отека легких;
- лечение пневмонии;
- лечение плеврального выпота (торакоцентез);
- лечение выраженной анемии (гемотрансфузия);
- паллиативные вмешательства: радиотерапия, лечение лазером, стентирование (для больных с прогнозом жизни более 2-3 месяцев).

Немедикаментозные меры помощи с участием междисциплинарной команды:
- присутствие близких и медперсонала; важно: объяснить и успокоить, помочь в социальных проблемах;
- удобное положение в постели с приподнятым головным концом;
- прохладный воздух (открытое окно, вентилятор, ручной вентилятор на расстоянии 20-30 см от лица);
- релаксационная практика, дыхательная гимнастика;
- планирование двигательной активности в соответствии с состоянием;
- кислород (показан не всем пациентам): назначается при гипоксемии (снижение насыщения крови кислородом менее 90%) и тем, кто чувствует облегчение при его использовании (давать через маску, носовые катетеры 1-3 л/мин можно титровать до 6 л/мин). Контроль каждые 20-30 мин. При достижении нормоксемии (94-98%) — отменить.
Помнить, что неверное назначение кислорода может иметь серьезные, вплоть до фатальных, эффекты. Например, у пациентов с вентиляционной гиперкапнической недостаточностью (ХОБЛ и др.), активность дыхательного центра которых зависит от гипоксии, следует использовать более низкий целевой уровень насыщения крови кислородом: 88-92%.
Медикаментозное лечение
Даже при, казалось бы, отсутствующих клинических признаках бронхоспазма при одышке от их применения может быть достигнут положительный эффект.
- Сальбутамол/Вентолин 2,5-5 мг 4 раза в день небулайзером или 2 вдоха/нажатия 4 раза в день через спейсер;
- Ипратропиум/Атровент 250-500 мкг 3 раза в день небулайзером или 2 вдоха/нажатия 3-4 раза в день через спейсер;
- Физиологический раствор 5 мл через небулайзер может помочь в разжижении вязкой мокроты;
- Амброксол/Лазолван через небулайзер при вязкой мокроте.
Внимание! Сальбутамол может вызывать тахикардию, тремор и возбуждение при длительном применении!
Снижают околоопухолевый отек, уменьшают одышку при множественных легочных метастазах и при карциноматозном лимфангите. Положительный эффект должен проявиться в течении 7 дней их применения. Пробуйте 4-8 мг перорально ежедневно в течение 1 недели. При лимфангите или обструкции дыхательных путей — 8-16 мг в день. Назначать в утренние часы, обеспечить защиту слизистой желудка. Отменять постепенно, если нет эффекта после одной недели лечения.
Уменьшают респираторные усилия и восприятие одышки; эффективны при рефрактерной одышке, одышке в покое и в терминальной стадии; улучшение заметно при использовании низких доз, которые не вызывают угнетения дыхания, поэтому титрование опиоидов — обязательно. Одновременно следует назначать слабительные препараты для предотвращения запоров, и противорвотные — для предотвращения тошноты и рвоты.
Для пациентов, не принимавших морфин, используются следующие дозировки:
ЕСЛИ ПАЦИЕНТ МОЖЕТ ГЛОТАТЬ*
Начальная доза — 2,5-10 мг внутрь по мере необходимости, шаг титрации 5 мг.
Если более 2 приемов в сутки: назначать на регулярной основе (3-6 раз в день) с дальнейшим переходом на морфин с модифицированным высвобождением.
ЕСЛИ ПАЦИЕНТ НЕ МОЖЕТ ГЛОТАТЬ
Начальная доза – 2,5-5 мг подкожно, шаг титрации 5 мг.
Если более 2 введений в сутки: назначать на регулярной основе 3-6 раз в день с дальнейшим переходом на пролонгированные инфузии.
Для пациентов, принимающих морфин, используются следующие дозировки:
- Тяжелая одышка: 100-150% от «прорывной» дозировки морфина**
- Умеренная одышка: 50-100 % от «прорывной» дозировки морфина
- Легкая одышка: 25-50% от «прорывной» дозировки морфина
Максимально можно использовать 6 дополнительных доз за 24 часа для всех показаний — на прорывы боли, одышки и кашля. Нужно обязательно титровать дозировки. Если пациент не переносит морфин из-за побочных эффектов, то следует рассмотреть вторую линию опиоидов для купирования одышки или ротацию опиоидов.

* В январе 2020 года в Российской Федерации зарегистрирован Морфина раствор для приема внутрь в дозировках 2 мг/мл, 6 мг/мл, 20 мг/мл (по 5 мл в пластиковой ампуле), что дает возможность более точного и безопасного титрования.
** Дозировка для «прорывов» боли/«прорывная» — 1/5-1/6 от суточной дозировки морфина.
Снимают беспокойство и тревогу, связанные с выраженной одышкой, но менее эффективны при одышке, чем опиоиды, и должны быть третьей линией терапии в лечении для пациентов, не имеющих положительного эффекта от немедикаментозных методов и опиоидов:
- Лоразепам под язык 0,5 мг каждые 4-6 часов по необходимости;
- Диазепам/Реланиум перорально 2-5 мг на ночь, если имеет место продолжительное тревожное состояние
- Мидазолам/Дормикум п/к 2-5 мг каждые 4-6 часов по необходимости, если перорально или под язык дать медикамент невозможно.
При одышке, сопровождающейся выраженным беспокойством, тревогой, бессонницей, — применять весь комплекс перечисленных выше мероприятий и препаратов, сделав акцент на подборе (увеличении) дозы доступных бензодиазепинов и опиоидов. Пациентам, которые тревожны и бредят, показано назначение антипсихотиков (Галоперидол).
Необходима психоэмоциональная поддержка и постоянное присутствие кого-то из ухаживающих рядом с пациентом для успокоения и возможности оценки изменения состояния пациента. По мере необходимости вносить изменения в проводимые мероприятия.
Назначают при выраженных застойных явлениях в легких 20-40 мг Фуросемида п/к. Не следует назначать на постоянной основе при одышке на фоне гипоальбуминемических отеков.
Одышка в последние дни и часы жизни, рефрактерная одышка
В амбулаторных условиях, на дому возможно использование Диазепама. В условиях стационара — Мидазолам в зависимости от степени выраженности беспокойства, одышки, возраста и состояния:
- начальная доза 2,5-5 мг, п/к с постепенным увеличением при необходимости до 10-30 мг (начальная доза может достигать 0,4-0,8 мг/кг). Оценка состояния каждые 10-20 минут, состояние можно поддерживать в виде низкого уровня седации, если одышка купирована удовлетворительно;
- поддерживающая терапия: непрерывная подкожная инфузия (в российской практике используется все еще довольно редко), внутривенная инфузия (поддерживающая доза определяется индивидуально, максимально 0,2 мг/кг/час), обычно достаточно 10-60 мг/24 ч (средние значения) с постоянным контролем уровня одышки и сознания;
- гиосцина бутилбромид (Неоскапан, Спанил, Бускопан) п/к 20 мг каждый час при хрипах, шумном дыхании и секрете в дыхательных путях; если есть необходимость, до 120 мг/24 ч, либо атропин п/к 200-300 мкг (0,2-0,3 мл 0,1% раствора) каждые 4-6 ч.
Практические моменты
- Важны немедикаментозные меры купирования одышки. По мере прогрессирования заболевания медикаментозное лечение для облегчения одышки становится все более необходимым.
- Назначение опиоидов в малых дозах и тщательное титрование дозы — безопасно и не приводит к угнетению дыхания у онкологических больных, при обструкции дыхательных путей и у пациентов с сердечной недостаточностью.
- Планируйте меры по облегчению одышки в последние дни жизни с пациентом и семьей:
* обсудите возможность седации в случае неконтролируемого беспокойства;
* медикаменты для купирования симптома;
* решите вопрос консультаций в ночное время.
Поговорите с пациентом
Расскажите пациенту и тем, кто за ним ухаживает, что одышка сама по себе не угрожает жизни. Поясните: «Вы не задохнетесь и не умрете». Согласуйте реалистичные цели; помогите пациенту и его близким привыкнуть к мысли, что постепенное ухудшение неизбежно.
Помогите пациенту справиться с утратой социальной роли, способностей и т.д.
Помогите пациенту повысить функциональные возможности: поощряйте физические усилия при одышке, чтобы поддерживать или улучшить физическую форму. Используйте вспомогательные приспособления для ходьбы. Адекватные физические упражнения следует поощрять. Необходимая физическая нагрузка определяется индивидуально, в соответствии с целями пациента, его заболеванием, соматическим статусом и прогнозом.

Объясните пациенту и его близким
Как дышать эффективнее
Поверхностное быстрое дыхание неэффективно — этот тип дыхания приводит к развитию беспокойства и паники. При контролируемом дыхании пациентам рекомендуют делать полные вдохи-выдохи, расслаблять шею, плечевой пояс, верхнюю часть грудной клетки, чтобы содействовать спокойному и расслабленному дыханию. Желательно минимизировать работу дыхания и создать у пациента чувство контроля над дыханием. Цель — задействовать диафрагму, а не вспомогательные мышцы. Пациенты должны дышать носом и осуществлять пассивный выдох в 1,5-2 раза длиннее, чем вдох.
Как лучше дышать при ХОБЛ
Технику контроля дыхания можно сочетать с дыханием через плотно сжатые губы у пациентов с тяжелой ХОБЛ, страдающих динамическим перерастяжением. Техника включает в себя вдох через нос и выдох через частично сомкнутые губы. Некоторые пациенты выполняют это интуитивно. Данная техника не подходит пациентам с серьезным перерастяжением легочной ткани и уплощенной диафрагмой, так как дыхание в покое зависит у них от работы вспомогательных мышц.
Как влияет положение тела на эффективность дыхания
Конкретные позы в определенных обстоятельствах могут помочь при одышке. Пациентам можно их рекомендовать, если они еще интуитивно не освоили эти приемы. Например:
- при ХОБЛ: в положении сидя наклониться вперед, руки/локти положить на колени или на стол, это увеличит давление в брюшной полости, повышая эффективность работы уплощенной диафрагмы. Положение рук фиксирует плечевой пояс, что повышает эффективность сокращения вспомогательных мышц и дыхания в целом;
- при односторонней бронхо-легочной болезни (например: коллапс, уплотнение, плевральный выпот) следует лечь на сторону здорового легкого; это максимально повысит вентиляционно-перфузионное соотношение. К сожалению, данное преимущество теряется при выраженном плевральном выпоте.
Пациент, использующий вспомогательные мышцы для дыхания, может повысить его эффективность путем фиксации положения рук. Это может быть размещение рук за головой — в положении сидя или опора рук о стену, на бедра, на пояс — в положении стоя.
Как использовать вентилятор
Многие пациенты испытывают облегчение при обдувании лица прохладным воздухом, возможно за счет стимуляции холодовых лицевых и назо-фарингеальных рецепторов. В основном вентилятор применяют для облегчения одышки после нагрузки. Рекомендуется держать его на расстоянии 15-20 см от лица, направляя в область носа и рта.
Зачем назначают опиоиды при одышке?
Как правило, опиоиды больше помогают пациентам, которые испытывают одышку в покое, а не только при нагрузке. Даже при максимальной нагрузке дыхание самостоятельно восстанавливается в течение нескольких минут, то есть гораздо быстрее, чем того требует введение и начало действия опиоидов. Поэтому немедикаментозные способы имеют первостепенное значение при одышке от физической нагрузки.
Морфин и другие опиоиды снижают реакцию на гиперкапнию, гипоксию и физические упражнения, уменьшая респираторные усилия и одышку. Улучшения заметны при дозировках, не вызывающих угнетение дыхания.
Опиоиды также нужны пациентам с тяжелой ХОБЛ, которые страдают от одышки, не снимаемой обычными методами лечения. Исследования подтверждают эффективность использования опиоидов перорально и парентерально, но не через небулайзер.
Поможет ли пациенту кислород при одышке?
- пациенту может существенно помочь даже поток свежего воздуха от вентилятора или из открытого окна;
- недавние исследования показали, что морфин оказывает большее успокаивающее воздействие на одышку, чем кислород;
- в последние часы жизни при отсутствии расстройства дыхания не следует использовать кислород даже при серьезной гипоксемии;
- у большинства пациентов, получающих кислород, его можно отменить, не провоцируя ухудшения состояния.
Вам может быть интересно:
Перепечатка материала в сети интернет возможна только при наличии активной гиперссылки на оригинал материала на сайте pro-palliativ.ru
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.


