ЛФК при вальгусе: виды упражнений, рекомендации, восстановление
Рассмотрим лечебную физкультуру (ЛФК) при вальгусе, виды и комплексы упражнений, основные рекомендации при заболевании.
Описание заболевания
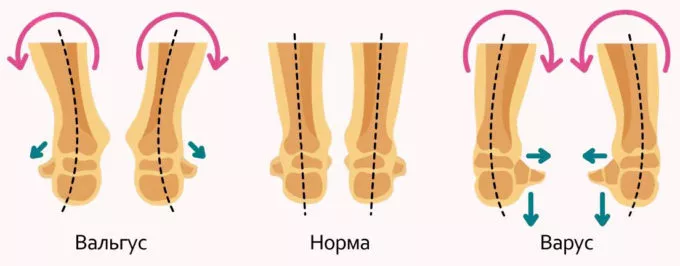
Вальгус представляет деформацию стопы, искривление которой происходит вовнутрь. Подобные нарушения обычно затрагивают маленьких пациентов и развиваются в процессе обучения ходьбе.
Основная причина патологии быстрый рост костей при слабом связочно-мышечном аппарате, по причине чего на ступни ложится серьезная нагрузка.
Многие виды деформации при вальгусе начинаются в коленном суставе. В дальнейшем изменение затрагивает стопы, формируется плосковальгусное устойчивое положение — пятки отклоняются наружу.
По мере развития недуга, движениям не хватает уверенности, ловкости. Передвижение сопровождается быстрой утомляемостью и присутствием болезненных ощущений. Вальгус стопы характеризуется отклонением большого пальца наружу и смещением сустава вовнутрь.

При вальгусной деформации стопы симптомы заболевания ярко выражены. Область поражения выворачивается наружу, что дает нагрузку на внешний край стопы. Походка претерпевает изменения, степень которой зависит от того, насколько силен процесс деформации. Передвижение при вальгусе может сопровождаться шаркающими звуками.
При врожденной патологии первые признаки болезни можно разглядеть в возрасте 3-4 месяцев жизни. При легком течении распознают недуг в возрасте одного года.
Врожденный вальгус отличает множество неопределенных причин. Приобретенное изменение происходит вследствие имеющегося плоскостопия, чему способствует лишний вес, тесная обувь и перенесенные травмы конечности. Кроме того, развитию болезни может способствовать повреждение голеностопного сустава, сбои в нервно-мышечной регуляции.
Рентгенограмма-исследование, назначаемое врачом, для получения информации о запущенности заболевания и определения степени смещения. Этот метод позволяет различить три степени деформации стопы:
- Большой палец отклонен менее чем на 25 градусов;
- Отклонение составляет 25-30 градусов;
- Более чем на 35 градусов.
Внимание! Заболеванию больше подвержена женская часть населения, у мужчин патология наблюдается гораздо реже, так как связки мужской ноги намного крепче. В связи с чем, согласно статистике, соотношение между ними составляет один к десяти случаям.
В чем заключается необходимость лечебной гимнастики при вальгусе
Для того, чтобы добиться положительного результата при лечении вальгусной деформации стопы, необходимо подойти к проблеме серьезно. Лечебная гимнастика производит терапевтическое воздействие на пораженный участок.
Процесс ЛФК при вальгусе должен быть комплексным и длительным. Не следует отказываться от назначенных врачом мероприятий при первых признаках улучшения.
Пациенты должны проявить не малое упорство, чтобы победить болезнь и исправить патологию нижних конечностей, ведь длительная деформация ведет к изменению в мышцах и кровообращении. Восстановление становится необратимым.
Базовый комплекс рекомендованных упражнений
Врачи рекомендуют лечебную физкультуру для профилактики и лечения вальгуса. Рассмотрим некоторые упражнения:
- Пациент должен лечь на спину и производить скольжение внешним краем стопы по голени соседней ноги. Повторять упражнение нужно 6-8 раз;
- Не меняя позы человеку нужно сымитировать езду на велосипеде, производя винтовые действия. При движении назад носок следует оттянуть вперед. При обратном действии наоборот. Необходимо выполнить 10-15 повторов;
- Присев на стул производится передвижение стоп вперед и назад, задействовав при этом пальцы ног. Такое упражнение называют «гусеница». Повторяйте его 6-8 раз туда-сюда.
- В позе сидя большие пальцы ступней располагают друг на друге, после чего производят нажатие под действием сопротивления, при этом пятки должны быть прижаты к поверхности пола. Требуется 6-8 подходов;
- Находясь в сидячем положении, на большие пальцы ног надевают эластичный бинт и связывают их вместе. Человек выполняет растягивающие движения, не отрывая пят от пола. Повторить действие необходимо 8-10 раз;
- По-прежнему, сидя на стуле ноги нужно соединить вместе и произвести сгибающие и разгибающие действия голеностопного сустава, скользя при этом ступнями по горизонтальной поверхности. Достаточно 8-10 приемов.
- В исходном положении сидя, катают мяч подошвами ног. Выполнять упражнение нужно на протяжении 2-3 минут для каждой ступни.
- Пациент должен присесть на пол, опираясь на руки не разводя ног. Нужно сгибать и разгибать голеностопный сустав. Применяют эти действия в количестве 8-10 раз;
- Не меняя позы, человек разводит пальцы ступней таким образом, чтобы они стали напоминать веер, застывая каждый раз в момент раскрытия на 3-5 секунд. Сделать нужно 6-8 повторов;
- Произведите похлопывающие движения поверхностью ног друг об друга. Потребуется выполнить действие 8-10 раз;
- Сидя на полу и опершись на руки, нужно сжать пальцы стоп так, чтобы они в этот момент напоминали кулак, после чего их следует расправить веером. Произведите 6-8 повторов;
- На протяжении 3-5 минут походите на внешних областях стоп, с протягиванием внутренней части стопы по ковровому покрытию.
Еще полезные упражнения
Перечислим ряд дополнительных полезных упражнений:
- Ходьба, предполагающая перенесение нагрузки на наружный край стопы («Мишка косолапый»).
- Передвижение по двускатной ребристой доске.
- Осуществление движения босыми ногами по поверхностям, имеющим различные рельефы (песок, земля, камни).
- Хватание малых предметов с применением пальцев ног. Такое упражнение позволяет развивать мелкие мышцы стопы и увеличить подвижность пальцев. Выполнять его можно как в стоячем, так и сидячем положении.
- Соберите расстеленный платочек пальцами стопы.
- Чаще садитесь «по-турецки». Упражнение хорошо корригирует положение ступней.
- Правильно выходите из позы по-турецки. Для этого проследите, чтобы стопы располагались крест-накрест. Их нужно менять поочередно, при этом впереди должна быть то правая, то левая нога.
- Приседайте на полную стопу. Контролируйте, чтобы конечность не отрывалась от поверхности пола, а ступни находились параллельно друг другу.
- Окажет положительный эффект при лечении частое хождение на носочках.
- При вальгусе у детей лазанье по шведской стенке также поможет быстрей справиться с имеющейся деформацией.
Положительные качества ходьбы для здоровья
Пешие прогулки осуществляются в условиях работы сложной мышечной деятельности туловища и конечностей. Ходьбу характеризуют биомеханические и нейрохимические процессы, благоприятно воздействующие на организм человека. При движении оказываются задействованными разные группы мышц, их активность приводит в тонус все тело.
Ходьба способствует перемещению ног в трех различных плоскостях:
Чем интенсивней ритм передвижения, тем сильнее амплитуда вертикальных перемещений, выше работоспособность связочно-мышечного аппарата, происходит значительное расходование энергии.
Деятельность ступней при ходьбе способствует активизации кровотока: кровь лучше насыщает внутренние органы кислородом, стимулирует процессы обмена.
Частые прогулки способны укрепить здоровье и оказать положительное влияние на общее самочувствие человека. Кроме того, ходьба является хорошей профилактикой заболеваний опорно-двигательного аппарата.
Каким образом заниматься гимнастикой
Леченая физкультура направлена на избавление от вальгуса. Обладает высокой эффективностью при терапии на начальной стадии заболевания, а также в качестве реабилитации после применения консервативного метода устранения проблемы.
При выполнении упражнений следует придерживаться простых правил:
- Занятия должны быть регулярными. Лечение не принесет пользы, если гимнастика проводится от случая к случаю;
- Максимальный результат ЛФК принесет при ежедневных занятиях в утренние и вечерние часы. Однако важно избегать переутомления;
- Нагрузка не следует делать слишком низкой. Мышцы при занятиях должны работать. Если упражнение дается слишком просто, нужно увеличить количество подходов.
Когда ожидать положительных результатов
При своевременном лечении вальгусной деформации стопы, прогноз на избавление от недуга крайне благоприятный. Вероятно полное излечение и восстановление нижних конечностей.
Средний курс применения лечебной гимнастики составляет от 14 до 30 дней. После чего, обычно следует перерыв, протяженностью в один месяц. Далее возобновляют занятия до полного исчезновения симптомов.
Использовать любые упражнения для коррекции вальгусной деформации стопы следует только после согласования с врачом-ортопедом. Специалист может рекомендовать и другие методы терапевтического воздействия, которые значительно увеличат эффективность применения лечебной физкультуры.
Применение ЛФК значительно помогает при вальгусе. Хоть это и длительный процесс, но необходимый и действенный. Лечебная гимнастка также способствует общему укреплению мышц и суставов организма. Для достижения наилучшего результата, обратитесь к специалисту, который подготовит максимально эффективный комплекс упражнений.
Упражнения, массаж и ЛФК при вальгусной деформации у взрослых

Вальгусная деформация стопы во взрослом возрасте — явление нередкое. О наличии проблем свидетельствует нефизиологичное положение большого пальца. Верхняя фаланга (с ногтевой пластиной) смещается к внешней стороне стопы, а плюсно-фаланговый сустав выворачивается к внутренней. Получается то, что в народе называют «косточка». Из-за вальгусной деформации стоп начинаются (или усиливаются) проблемы со связками, сухожилиями, суставами и костями нижних конечностей, а также с позвоночником. Пациенты страдают от боли. Консервативное лечение позвоночника и суставов при вальгусе стоп предполагает занятия ЛФК и массаж. Оптимальную схему составляет врач-ортопед.
Беговая
Отрадное
Пролетарская
Чертановская
Щёлковская
Юго-Западная
Беговая
Отрадное
Пролетарская
Щёлковская
Юго-Западная
Щёлковская
Эффективные упражнения при вальгусной деформации стоп у взрослых
Гимнастика при вальгусе стопы взрослых дает неплохой результат, если речь идет о начальной стадии заболевания. Рекомендуется заниматься по несколько раз в день. Эффективный комплекс упражнений при вальгусной деформации стопы следующий:
- «Велосипед» выполняется, лежа на спине на полу. Ноги имитируют движения, характерные для велопрогулок. В момент выпрямления ноги носок вытягивайте вперед, а при сгибании колена тяните на себя. Голени держите параллельно полу. Эти упражнения для вальгусных ног выполняют по 10 раз дважды в день.
- Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.
- Не меняя позу, разводите пальцы на ногах. Расставьте их как можно шире и постарайтесь удержать подольше. Потом расслабьте ноги. Необходимо 10–15 подходов.
- Следующее упражнение выполняется аналогично предыдущему, но пальцы следует просто сгибать. Повторяйте движения в течение 5 минут.
- «Гусеница» делается, сидя на стуле. Держите осанку. Поставьте ноги ровно перед собой. Согните пальцы, подтяните к ним пятку. Расслабьте ногу и повторите движение. Должны получиться шажки, имитирующие технику передвижения гусеницы.
- Сидя в той же позе, вставьте карандаш между большим и указательным пальцами ноги и рисуйте им что-нибудь в воздухе.
- Поднимите руки вверх и пройдитесь на носочках, а потом на пятках. Уприте руки в бока и походите сначала на внутренней стороне стопы, а затем — на внешней.
- Одно из самых действенных упражнений для исправления вальгуса предполагает потягивание голеностопа на себя из любого положения (встаньте, присядьте или прилягте). Носочки вытяните вперед и пошевелите большими пальцами сначала по очереди, а потом одновременно.
- Сядьте на пол, скрестив ноги по-турецки. Постарайтесь подняться. Если не получается, обопритесь на руки и приподнимайте таз с опорой на наружную сторону стоп. Меняйте ноги (сначала сверху будет одна, а потом другая).
- Присядьте и вытяните ноги. Пальцами постарайтесь собрать и поднять кусок ткани. Также можно перекладывать пальцами небольшие предметы.
- Наберите в ванну воду температурой около 30–40°. На дно положите массажный коврик. Походите по нему. Время процедуры максимум 10 минут.
На выполнение всех упражнений при вальгусной деформации стопы у взрослых достаточно 15–20 минут. Гимнастику делают утром и вечером. Некоторые из этих упражнений при вальгусе можно повторять в течение дня прямо на рабочем месте. Тогда обувь во время занятий снимают, а все движения выполняют на небольшом коврике.
Секреты массажной техники при вальгусе
Массаж при вальгусе стоп является неотъемлемой частью терапевтического комплекса. Курс длится 2 недели. Периодичность терапии определяется с учетом тяжести состояния для каждого пациента отдельно. Процедуры способствуют:
- расслаблению мышц;
- растягиванию и укреплению связок;
- улучшению кровообращения.
Для исправления ситуации бесполезно работать только со стопами. Их деформация влияет и на позвоночник. Медики рекомендуют начинать лечение вальгусной деформации с массажа спины (выше пояснично-крестцового отдела). Очень хороший результат достигается при I стадии вальгусной деформации стопы. При варикозе нижних конечностей массаж противопоказан.
Обычно врач назначает типичную для данного диагноза технику. Она же является наиболее эффективной. Порядок выполнения процедуры следующий:
- Сначала следует прогреть спину. Ее гладят, а потом слегка растирают кончиками пальцев. Позвоночник трогать нельзя.
- Затем переходят к воздействию на мышцы. Их следует прогреть и размять. Для этого используется гребнеобразная техника.
- Переходим на пояснично-крестцовую область. Тут применяется та же техника, что и на спине, но движения энергичнее и направлены от центра к бокам и вниз.
- В ягодичной области похлопывания чередуются с круговыми поглаживаниями. Направление движений совпадает с ходом тока лимфы и идет от подколенных впадин наверх и в стороны.
- Над голенями работают щипцеобразными движениями по направлению от ахиллова сухожилия до подколенной ямки.
- Стопу массируют начиная с кончиков пальцев. Внутреннюю ее часть интенсивно гладят. Затем идут поперечные движения. С их помощью как бы формируют физиологически правильный свод.
Массажист должен работать теплыми руками. По наружной стороне ног допускается применение растягивания и вибрации. На внутренних поверхностях следует работать интенсивнее: использовать обе руки, внедрять ударные приемы. С коленными чашечками обращаются аккуратно: сильное или резкое воздействия недопустимы. После обработки каждой зоны ее успокаивают поглаживанием.
ЛФК для профилактики вальгуса
Чтобы предупредить вальгусную деформацию стоп, желательно ходить босиком по гальке, песку или газону. В качестве домашней альтернативы можно перекатывать пальцами и всей стопой небольшой предмет. Желательно взять массажный мячик.
При вальгусе стопы гимнастика дает ощутимое облегчение уже через несколько недель. Спустя 2–3 месяца при начальной стадии заболевания боли уходят полностью.
Упражнения при вальгусной деформации: остановим болезнь!
Комплекс упражнений для стоп при вальгусной деформации у ребенка
ОГЛАВЛЕНИЕ
- Упражнения при вальгусной деформации стопы у детей — эффективная методика, способствующая восстановлению правильной формы стопы и успешной борьбе с данным заболеванием. Как действует ЛФК при вальгусе у маленьких пациентов? Какие именно упражнения будут наиболее действенными и результативными? характеристика заболевания
Вальгусная стопа представляет собой деформацию ступни, при которой область пятки и пальцев отклонена в наружную сторону. При этом само искривление носит внутренний характер, а свод стопы значительно уменьшен. Дети, страдающие вальгусной деформацией стопы, быстро устают в процессе ходьбы, имеют неправильную походку, их нижние конечности имеют х — образную форму. Кроме того, ребенок, страдающий данной патологией, особенно склонен к развитию плоскостопия, артрита, артрозу и разного рода суставных деформаций.
По мнению специалистов, стопа маленького пациента может деформироваться в результате ослабленности мышечных связок, травматических повреждений, рахита, полиомиелита и других неблагоприятных внешних факторов.
Кроме того, вальгусная деформация может носить и врожденный характер, при котором ступня малыша искривляется еще в период внутриутробного развития, что, как правило, связано с осложненным течением беременности.
Однако какими бы ни были причины, с вальгусной деформацией стоп у малышей необходимо бороться. В большинстве случаев доктора рекомендуют для этих целей такие методики, как массаж и занятия лечебной физкультурой.
В чем польза лечебной гимнастике при вальгусе?
Специально разработанные физические упражнения при вальгусной установке стоп являются неотъемлемым элементом комплексной терапии, направленной на борьбу с данным заболеванием.
Особенно эффективна лечебная физкультура именно при лечении вальгусной деформации у маленьких пациентов. Это обусловлено тем, что костные, хрящевые и суставные ткани ребенка отличаются мягкостью, эластичностью и очень хорошо поддаются коррекции. Отметим, что положительных результатов можно добиться при регулярном и систематическом подходе к занятиям.
Разумеется, чем младше будет пациент, тем проще будет исправить имеющуюся деформацию.
Лечебный курс физических, гимнастических упражнений при вальгусной деформации позволяет достичь следующих терапевтических результатов:
- устранение болевых ощущений;
- снятие чувства тяжести и дискомфорта, локализованного в районе нижних конечностей;
- исправление походки;
- предупреждение дальнейшего прогрессирования патологического процесса;
- профилактика развития плоскостопия и других характерных для вальгуса осложнений;
- укрепление связок и мышечных групп;
- исправление формы стопы и придание ей анатомической правильности;
- нормализация процессов кровообращения в мышечных тканевых структурах;
- устранение отечности.
Для максимального эффекта специалисты рекомендуют родителям посещать с ребенком кабинет лечебной физкультуры не реже двух раз на протяжении недели, а дома заниматься с чадом нужно каждый день. В таком случае положительные результаты гимнастики не заставят себя долго ждать и будут носить стабильный характер.
Базовый комплекс рекомендованных упражнений
Гимнастика при вальгусной деформации направлена в первую очередь на укрепление мышечных групп стопы. Для маленьких пациентов особенно рекомендуются следующие несложные, но при этом очень эффективные упражнения:
- Хождение поочередно то на пятках, то на носочках (особенно эффективно при деформации большого пальца стопы).
- Начертите мелом ровную линию и предложите ребенку несколько раз пройти по ней (для ребят постарше можно использовать и «воображаемую линию).
- Сгибание и разгибание пальцев.
- Приседания.
- Наклоны к ступне. При этом нога маленького пациента должна быть максимально ровной.
- Хождение на наружном ребре стопы. При этом ступня должна быть немного вывернута.
- Поглаживание одной ногой поверхности другой ноги.
Представленные выше упражнения составляют базовый, элементарный комплекс, который следует выполнять ежедневно, уделяя каждому упражнения по 1,5-2 минуты. Такая гимнастика может применяться не только в лечебных, но и в профилактических целях (в частности, для предупреждения развития плоскостопия).
Дополнительные упражнения
Следующий комплекс гимнастических упражнений при вальгусной деформации стоп несколько сложнее, однако при помощи родителей их осилит даже самый маленький пациент:
- Попросите ребенка сесть, скрестив ноги. Возьмите его за руки. Далее малыш должен, не спеша, подниматься и опускаться на пол. После нескольких заходов нужно будет повторить упражнение, при этом сменив ногу, лежащую снизу.
- Предложите малышу прилечь на спину и упереться руками в пол. Между стоп ребенка вложите небольшой мячик и попросите его кидать вам игрушку при помощи ног. Как правило, детям такая игра очень нравится.
- Положите на пол носовой платок и попросите ребенка собрать его при помощи одних лишь ножных пальчиков.
- Предложите ребенку прилечь на спину, а ногами выполнять движения, как при езде на велосипеде. Необходимо количество повторов — от 10 и до 15.
- Попросите маленького пациента изобразить «веер», максимально широко разведя для этого пальчики ног. Упражнение рекомендуется повторить около 10 раз.
- Усадите ребенка на стул, под ноги ему положите небольшой резиновый мячик и попросите малыша покатать игрушку ступней. Оптимальная продолжительность упражнения составляет 5 минут.
- Предложите ребенку поиграть в ладушки, но только хлопать при этом не ладошками, а ступнями.
- Посадить ребенка и попросить его свести стопы вместе. Повторять от 10 до 15 раз.
- Положить на пол широкую палку и попросить ребенка поприседать, стоя на этой палке. Рекомендованная продолжительность этого упражнения — от 3 до 5 минут.
- Попросите ребенка лечь на спину, вытянуть ноги вперед и поочередно сгибать их в области голеностопного сустава. Сделать нужно по 10 повторов каждой ногой.
Этот комплекс упражнений специалисты рекомендуют выполнять два раза на протяжении суток, причем для достижения максимального терапевтического эффекта желательно сделать маленькому пациенту массаж стоп .
О пользе ходьбы для здоровья
Спортивная ходьба — важный момент в борьбе с вальгусной деформацией стоп у детей. Причем ходить малышам рекомендуется по рельефным, неровным поверхностям. Для этих целей родителям маленьких пациентов нужно будет приобрести специальный ортопедический коврик. Но можно справиться с задачей и своими силами, просто нашив на ткань крупные пуговицы.
В летнее время старайтесь, чтобы малыш как можно больше ходил босиком по траве, песочку или гальке. Если вы отдыхаете на море, то насобирайте как можно больше камушков, они пригодятся для того, чтобы делать ребенку теплые ножные ванночки с эффектом дополнительной стимуляции.
Зимой можно просто рассыпать по полу квартиры горох или крупу и предложить малышу побегать по ним. Все это поспособствует максимальному укреплению мышечных групп стопы, повышает чувствительность ступней, кроме того, эффективность лечебной физкультуры поможет значительно ускорить процесс выздоровления.
Как необходимо заниматься гимнастикой
Главное правило в лечебной гимнастике — это регулярное и систематическое выполнение упражнений. Однако объяснить маленькому ребенку необходимость занятий порой бывает очень сложно. Поэтому постарайтесь увлечь маленького пациента процессом лечебной физкультуры, проводя занятия в увлекательной игровой форме. Многие детки подражают своим родителям, поэтому ребенок будет намного охотнее заниматься вместе с мамой или папой, повторяя за ними упражнения.
Старайтесь внести в занятии максимальное разнообразие, периодически меняя упражнения, это важно, чтобы маленькому больному гимнастика не наскучила. Если малыш действительно устал, будет целесообразно прекратить тренировку и продолжить ее несколько позже.
Дополнительные рекомендации
Несмотря на высокие показатели эффективности и результативности лечебной гимнастики, одних лишь упражнений для полной победы над вальгусной деформацией стоп у ребенка может быть недостаточно, особенно если болезнь находится в тяжелой, запущенной стадии. Ускорить процесс выздоровления поможет выполнение следующих предельно простых рекомендаций:
- Подберите ребенку качественную, удобную обувь с ортопедическими стельками.
- Делайте малышу теплые ножные ванночки с добавлением хвои или же морской соли. Такие терапевтические процедуры способствуют устранению напряжения в области мышечных групп и связок стопы.
- Совмещайте занятия лечебной физкультуры с массажем стоп, который рекомендуется делать регулярно.
- Составляя комплекс упражнений, обязательно проконсультируйтесь по этому поводу со специалистом.
- Хороший эффект дают занятия такими видами спорта, как плавание и упражнения на шведской стенке.
Что же касается профилактики данного заболевания, то предупредить развитие вальгусной деформации стопы у ребенка помогут грамотное планирование беременности и регулярное посещение специалиста в период ожидания малыша. Кроме того, не рекомендуется начинать ставить на ножки кроху, еще не достигшую восьмимесячного возраста. Следите за весом и развитием ребенка: лишние килограммы как и недостаточная масса тела, также выступают факторами, провоцирующими развитие вальгусной деформации.
Когда ожидать положительных результатов?
При систематическом подходе к занятиям лечебной физкультурой и строгом соблюдении рекомендации специалистов, первые результаты становятся заметны уже после недельного курса. Малышам легче ходить, устраняются болевые ощущения и чувство дискомфорта. Определить длительность лечения сложно, поскольку это зависит от стадии патологического процесса и индивидуальных особенностей малыша.
Наиболее ярко выраженные результаты лечебная гимнастика для стоп при вальгусе дает после года регулярных, систематических занятий.
Лечебная физкультура при вальгусе у детей — проверенная временем, эффективная методика, которая позволяет устранить признаки деформации и приостановить дальнейшее развитие патологического процесса. Для достижения предельно благоприятных результатов рекомендуется совмещать гимнастику с лечебным массажем и ношением ортопедической обуви.
Комплекс упражнений, разработанный специально для пациентов перенесших операцию по исправлению деформации стопы.
Выполнение этих несложных, о очень эффективных упражнений помогут Вам в максимально короткие сроки восстановиться после выполненной операции и вернуть себе радость лёгкость походки и забыть оболезни навсегда.
Максимальный клинический и эстетический результат достигается только при комплексном подходе к решению данной проблемы. Для достижения наилучшего результата настоятельно советуем Вам выполнять все наши рекомендации направленные восстановление всех функций прооперированной конечности, а не выполнение их может привести к повторной деформации стопы. Следует понимать, что возникновение деформаций происходит под воздействием многих факторов, в том числе из-за слабости мышечного тонуса в области стопы и голеностопного сустава и именно поэтому все упражнения направлены на его укрепление, для предупреждения возможных осложнений в послеоперационном периоде. Необходимо понимать, что операция – это только лишь один из этапов на пути к успеху. Процесс восстановления напрямую зависит от Вашего упорства и желания как можно быстрее вернуться к привычному для Вас образу жизни. Во время выполнения правильных движений ускоряется кровоток во всем организме, больше кислорода доставляется к тканям и органам, быстрее идет процесс заживление ран. Упражнения после операций на ногах — самая главная составляющая процесса восстановления.
Если в процессе реабилитации, при выполнении упражнений вы испытываете, какие-то трудности обязательно проконсультируйтесь с лечащим врачом.
В первые две недели, после перенесённой операции, можно перемещаться самостоятельно в специальной ортопедической послеоперационной обуви, не используя для ходьбы никаких дополнительных способов опоры, но не стоит давать чрезмерных физических нагрузок. Ваша стопа нуждается в покое, для скорейшего заживления послеоперационной раны, так же следует несколько раз в течение дня придавать возвышенное положение оперированной конечности, прикладывать лёд (для уменьшения тека и снижения болевого синдрома), пока Вам не будут удалены швы. А для профилактики послеоперационных осложнений, желательно ношение компрессионного трикотажа.
После того как швы будут сняты, следует приступить к выполнению упражнений направленных на укрепление мышц в области стопы и голеностопного сустава, а так же для того чтобы убрать тугоподвижность в области первого плюснефалангового сустава.
Упражнения нужно делать каждый день, это поможет вам разработать большой палец, укрепить мышцы, предотвратить образование спаек и ускорить процесс реабилитации. Перед выполнением упражнений необходимо разогреть оперированную конечность с помощью ходьбы,тёплых ножных ванн или при помощи самомассажа.
Гимнастика
Начинать выполнять гимнастику следует с умеренно интенсивных упражнений как указано на рисунке.
Все упражнения нужно выполнять пока не почувствуете дискомфорт и легкое сопротивление. В каждом положении удерживайте палец в течении десяти секунд. Каждое из этих упражнений необходимо повторять трижды. Повторять данный вид упражнений надо два-три раза в день.
Гимнастика для стопы
Упражнение «насос».
Двигайте ритмично, но не быстро стопой вверх- низ, сокращая мышцы голени. Выполняйте это упражнение в течение двух -трёх минут по 2-3 раза в час.

Упражнение «насос»
Скольжение полотенца.
Положите небольшое полотенце на пол, ипотащите его к себе, при этом выполняя движение пальцами как «гусеница». Данное упражнение можно усложнить, положив на полотенце любой тяжёлый предмет.
Отдохните и повторяйте это упражнение 5 раз.
Скольжение полотенца
Поднятие предметов с пола.
Поместите на пол любые, небольшие предметы (шарики, палочки) захватывайте предмет пальцами стопы, поднимите и переместите данный предмет в сторону и положите обратно на пол.
Поднятие предметов с пола
Подошвенное сгибание ноги, в области голеностопного сустава.
Накиньте небольшое полотенце на стопу, и потяните на себя до появления ощущения дискомфорта, и задержите стопу в этом положении на 20-30 секунд, затем отдохните и повторите ещё 10-15 раз.

Подошвенное сгибание стопы
Растяжка ахиллова сухожилия.
Вы стоите лицом к стене, здоровая нога спереди, чуть согнута в колене. Больная нога на полшага сзади, выпрямлена, стопа полностью касается пола и пятка, и пальцы. Носки должны слегка смотреть внутрь. Не отрывайте пятки от пола и делайте движение бедрами к стене. Задержите эту растяжку на 30 секунд, а потом отдохните еще полминуты. Повторите упражнение.
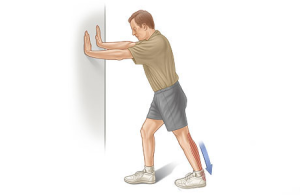
Растяжка ахиллова сухожилия
Катание шарика стопой.
Это упражнения очень полезно всем. Выполняйте его не только оперированной ногой, но и здоровой тоже. Оно улучшает кровообращение в ногах и формирует правильный свод стопы. Для его выполнения Вам понадобиться небольшой мячик, такой как изображён на картинке либо обычный теннисный мяч. Катать мячик необходимо всей стопой, а не только её передним отделом.
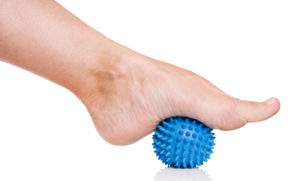
Катание шарика стопой
Не делайте упражнения через боль: вы не должны чувствовать боли при выполнении упражнений. В случае возникновения болевых ощущений проконсультируйтесь с врачом.
Не cтесняйтесь спрашивать: если вы не уверены в правильности выполнения упражнений или сомневаетесь, достаточно ли вам этой нагрузки — задайте вопрос вашему лечащему врачу.
Лечение пяточной шпоры и других болезней после операции, выполнение этих несложных, но очень эффективных упражнений помогут Вам в максимально короткие сроки восстановиться после выполненной операции и вернуть себе радость лёгкость походки и забыть о болезни навсегда.
Массаж при вальгусной деформации стопы у детей
У детей нередко встречается проблема плоско-вальгусной деформации стоп. Она может быть как врожденной, так и приобретенной. Независимо от причин развития патологии, она требует обязательного лечения, так как влияет на здоровье всей опорно-двигательной системы. В большинстве случаев возможно применение консервативных методик. Например, одной из наиболее действенных процедур при вальгусной стопе является массаж ног. Расскажем, какую пользу приносит манипуляция и как ее правильно выполнять, чтобы добиться положительного результата и предотвратить дальнейшее развитие заболевания.

Фото: Google Картинки

Особенности патологии
При плоско-вальгусной деформации опора стопы приходится на внутреннюю часть, то есть пятки и пальцы оказываются смещенными к внешним сторонам. А внутренняя часть стопы заваливается внутрь, в результате чего внутренние выпуклые косточки даже могут соприкасаться, если поставить ноги вместе. При этом может происходить и уплощение самой стопы, что говорит о развитии у ребенка плоскостопия.
В результате такой деформации опора приходится не на пятку и пространство под пальцами, а на значительную часть стопы. Это приводит к излишнему напряжению связок и суставов, особенно сильно страдает коленный сустав. В дальнейшем этом приводит к вальгусной деформации большого пальца и образованию характерных «шишек».
Основные симптомы вальгусной стопы:
- Практически полное отсутствие продольного внутреннего свода.
- При плотном сжатии и выпрямлении коленей внутреннее расстояние между лодыжками превышает 4–5 см.
- В положении стоя наблюдается Х-образное положение ступней. Внутренняя часть «заваливается».
Причины вальгусной стопы
Различают две формы плоско-вальгусной деформации – врожденную и приобретенную:
- Врожденная проблема связана с неправильным формирование костей при внутриутробном развитии.
- Приобретенная деформация развивается из-за нарушений в развитии связочного и сухожильного аппарата. К этому может привести неправильно подобранная обувь, рахит, травмы, детское ожирение и т. д.
Кроме этого, приобретенная форма может развиться даже у взрослого. Например, проблема часто встречается у женщин, которые предпочитают высокие каблуки или имеют проблемы с лишним весом.
Независимо от причин и формы заболевания потребуется его лечение. При отсутствии адекватной терапии вальгусная деформация может привести к нарушениям осанки, искривлению голеностопных и коленных суставов, а также развитию артроза и остеопороза.

Зачем выполняется массаж
Задача массажа при плоско-вальгусной стопе – расслабить группы мышц и связок, которые пребывают в напряжении, и укрепить мышцы, которые должны поддерживать правильное положение пальцев и пятки. Как правило, такую процедуру назначают при 1-й и 2-й стадии деформации, то есть изменениях, которые поддаются коррекции без операции.
Массаж проводится только после постановки диагноза врачом-ортопедом. Оптимальным является лечение деформации именно в детском возрасте – когда опорно-двигательная система не сформирована до конца и поддается коррекции. У взрослых легкая степень патологии также поддается терапии, но требует более тщательного подхода.
Методика позволяет регулировать тонус мышц ступней и голеней, устраняет излишнее напряжение, улучшает кровообращение и нормализует развитие опорно-двигательной системы. Именно поэтому массаж нередко назначают даже в качестве профилактической меры.
Показания для процедуры
Методика в обязательном порядке проводится при наличии следующих показаний:
- Визуально заметная деформация свода стопы.
- Х-образное положение голеностопа.
- Наличие плоскостопия.
- Боль и дискомфорт при ходьбе.
- Развитие воспалительных изменений в костных тканях.
Продолжение после рекламы
Найдите своего
массажиста на
МастерМассажа.Ру!

Техника и особенности массажа
Массаж детям при вальгусной стопе может выполнять дома, однако проводить процедуру должен только специалист с определенной квалификацией. Чаще всего деформация выявляется в 2–3 года, именно поэтому массаж во многом рассчитан на детей такого возраста. Для деток младше 2 лет манипуляция не подходит, для более взрослых пациентов – потребуется ряд дополнительных процедур.
Исходное положение малыша во время сеанса – на животе. Проводится массаж на специальном массажном столе, который имеет твердую поверхность. Это позволяет телу не «проваливаться». Под колени ребенка подкладывается подушка или валик – это делается для того, чтобы ноги были немного приподняты. Также важно, чтобы не было напряжения в плечевом поясе, а тело было полностью расслаблено.
Начинается процедура с массирования спины и крестцовой зоны, затем мастер переключается на ягодицы, голени и стопы. Используются поглаживания и легкие растирания, постепенно движения становятся более интенсивными.
После того как кожа становится теплой и немного краснеет, специалист приступает к более глубокому воздействию. Выполняются разминания кончиками пальцев. Во время сеанса не массируется область позвонков. Движения на спине и пояснице направлены от центра к бокам.
В области ягодиц используются более интенсивные движения. Например, возможно применение ударных и круговых разминаний. Особое внимание уделяется верхней задней части бедра, так как при вальгусной деформации мышцы этой зоны обычно напряжены.
Коленный сустав не нужно массировать ни в коем случае, так как при плоско-вальгусной стопе именно он является «слабым звеном» и его легко травмировать. Поэтому после массирования ягодиц и задней поверхности бедра специалист сразу переходит к голеням и стопам.
Голеностоп массируется снизу вверх, в соответствии с естественным током лимфы. Сначала мастер тщательно разогревает ткани, чтобы исключить неприятные ощущения во время дальнейшего массирования. Растирания выполняются от ахиллова сухожилия по направлению вверх. Постепенно к движениям добавляются щипки, которые помогают усилить кровообращение.
Следующий шаг массажа при вальгусной установке стоп – это ударная техника, которая выполняется ребрами ладоней. При помощи ударных движений удается устранить напряжение мышц и сухожилий и привести их в расслабленное состояние. Дополнительно стопы прорабатываются большими пальцами. Особое внимание уделяется плюсневым костям, которые разминаются круговыми движениями.
Для подготовки статьи использованы материалы YouTube-канала «МИСОиПК»
Вторая часть процедуры выполняется в положении ребенка на спине. Под ноги также подкладывается валик или подушка. Сначала выполняется легкий массаж передней поверхности бедра, направленный на устранение мышечного напряжения.
Коленная чашечка не массируется, поэтому специалист сразу переключается на боковые части голени. После этого особенно тщательно массируются стопы. Массирование выполняется большим пальцем по той же схеме, что и в первой части. После мастер может еще раз пройтись по всем областям и выполнить легкие поглаживания для завершения сеанса.
Массаж у взрослых проводится практически по аналогичной методике. Единственное, что движения более интенсивные и продолжительные, так как мышцы и связки находятся в большем напряжении.
Основные правила
При проведении массажа при вальгусной стопе необходимо придерживаться ряда правил и рекомендаций:
- Процедура должна быть ежедневной, по возможности не стоит пропускать сеансы.
- Продолжительность массажа должна постепенно увеличиваться, то же самое касается нагрузок на стопу.
- Во время манипуляции ребенок не должен ощущать боль и дискомфорт, поэтому движения должны быть аккуратными и легкими.
- При лечении деформации важно уделять внимание поддержанию здорового веса. Если вес ребенка превышает норму, то это может усилить патологию и привести к ряду дополнительных осложнений.
- Нужно не забывать о лечебной гимнастике и носить правильную обувь с ортопедической стелькой. Также следует отказаться от давящих носков и гольфов.
И, конечно, важно понимать, что массаж не способен творить чудеса и за несколько процедур проблема не исчезнет. Нужно подготовиться к тому, что лечение будет долгим и кропотливым и займет 1–2 года.
Продолжительность массажа
В среднем сеанс длится 15–25 минут. Однако первые сеансы длятся всего 5–10 минут, чтобы ребенок привык к процедуре и не испытывал неприятных ощущений во время ее проведения. Со временем продолжительность сеансов увеличивается, к ним добавляется гимнастика и теплые ванны.
Классическая схема массажа вальгусной стопы у детей – 2 недели ежедневного массирования с последующим перерывом на 3–4 недели. Количество курсов зависит от степени деформации ног и в среднем составляет 10–15.
Возможные противопоказания
Стоит помнить о том, что массаж имеет некоторые ограничения для проведения. Например, манипуляцию не стоит выполнять в следующих случаях:
- Деформация стопы 3 степени, требующая оперативного лечения.
- Наличие у ребенка онкологических заболеваний.
- Обострение хронических патологий.
- Повреждение или раздражение кожи в местах проведения.
- Наличие травм опорно-двигательного аппарата.
Процедура может проводиться только после консультации ортопеда. Доктор определит, можно ли выполнять манипуляцию малышу и какую технику необходимо выбрать.
Рекомендации
Одним только массажем исправить вальгусную деформацию стоп невозможно. Особенно, если речь идет о взрослом, а не о ребенке. Чтобы повысить эффективность процедуры, потребуется подойти к лечению комплексно.
Массаж рекомендовано дополнить специальными упражнениями и применением ортопедических ковриков.
В детском возрасте отличным средством для лечения и профилактики патологии является кручение педалей. Можно приобрести для ребенка специальный тренажер или обычный велосипед. Благодаря кручению педалей на свод стопы будет оказываться определенное давление, которое поспособствует правильному формированию стопы и всего опорно-двигательного аппарата.

Фото: Google Картинки
Также после каждого сеанса массажа рекомендуется перейти к выполнению комплекса упражнений. Например, можно 10–15 минут заниматься на ортопедическом коврике, который имеет жесткую поверхность и различные выпуклые элементы. За счет такого воздействия удастся улучшить кровообращение в тканях и разогреть мышцы и связки голеностопа.
После этого можно приступить к специальной гимнастике при вальгусной стопе – она отлично дополнит массаж и усилит его эффективность. Что выполнять:
- Круговые движения стопами в положении сидя. Потребуется сделать 10–12 повторений на каждую ногу по и против часовой стрелки.
- Зажимать пальцами ног небольшой мячик или любой предмет. Повторить на каждую ногу по 8–10 раз.
- Несколько минут посидеть в позе «по-турецки». Также очень эффективно выполнять вставания из такой позы. Повторять упражнение нужно по 5–10 раз.
- Выполнять подъемы на носках. Можно ходить на носочках из одного угла комнаты в другой.
- Выполнить по 10–12 приседаний с соблюдением техники. Колени во время приседа должны разводиться в стороны.
Завершить гимнастику лучше всего теплой ванной для ног. При желании можно добавить в воду отвары трав или аромамасла.
Отличным вариантом станет использование контрастных ванночек. Для этого наберите в две емкости прохладную и теплую воду. Ребенку потребуется опускать ноги в каждую ванну на 1–2 минуты.
Также в ряде случае ортопед может назначить дополнительные физиотерапевтические процедуры. Например, электростимуляцию мышц или парафинотерапию.
Самое важное при лечении вальгусной деформации не забывать о комплексности и регулярности процедур. Только в этом случае можно рассчитывать на положительный результат.
Популярные массажи:
Частые вопросы
Реально ли избавиться от вальгусной стопы?
Да, массаж поможет полностью устранить проблему. Лучше всего коррекции патология поддается у детей до 12–13 лет. В более позднем возрасте лечение также возможно, но займет больше времени.
Чем дополнить лечение массажем?
При вальгусной стопе обязательно потребуется ЛФК. Это может быть комплекс упражнений для голеностопа и хождение по ортопедическому коврику. Также стоит обратить внимание на специальную ортопедическую обувь и регулярные контрастные ванны для ног.
Как долго должен длиться массаж?
В среднем процедура длится около 15–25 минут без учета упражнений. У взрослых продолжительность сеанса может быть несколько дольше – до 30–40 минут.
Вальгусная деформация стопы – симптомы и лечение
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., ортопеда со стажем в 9 лет.
Над статьей доктора Сакович Н. В. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
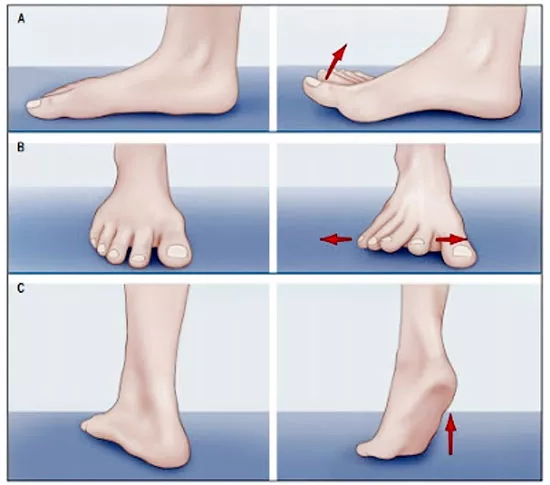
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
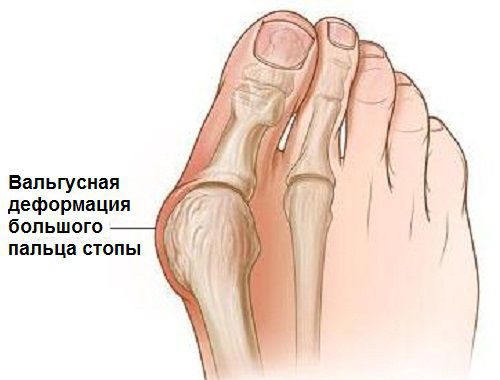
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность; [10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной. [15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца; [13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок; [9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
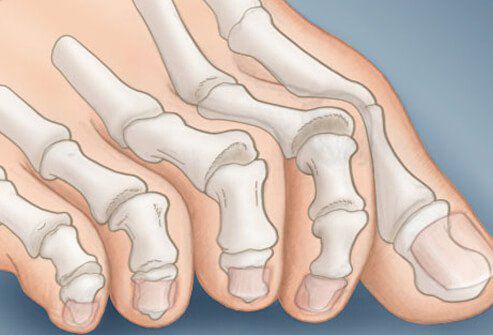
Боль усиливается, прежняя обувь становится узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
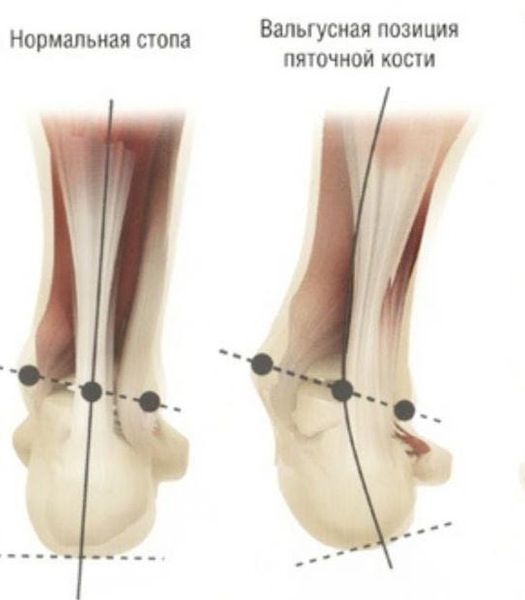
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
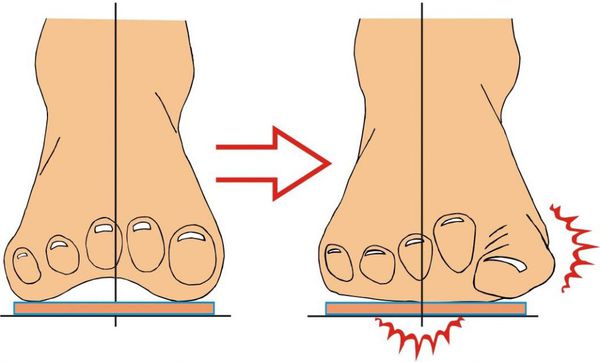
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
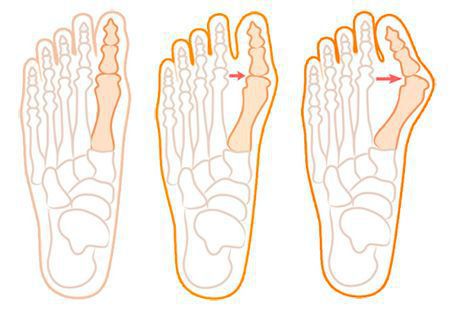
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм. [2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине. [7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
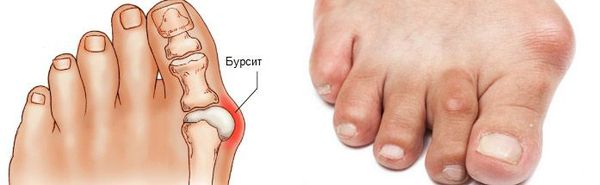
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
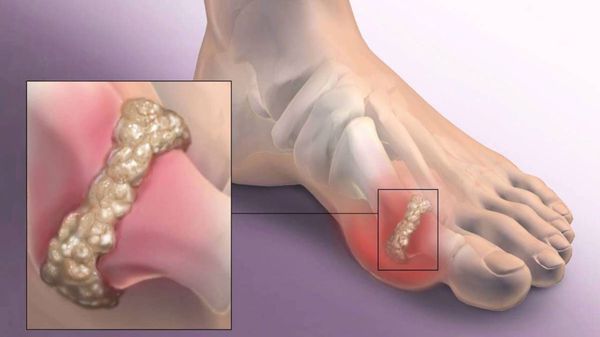
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
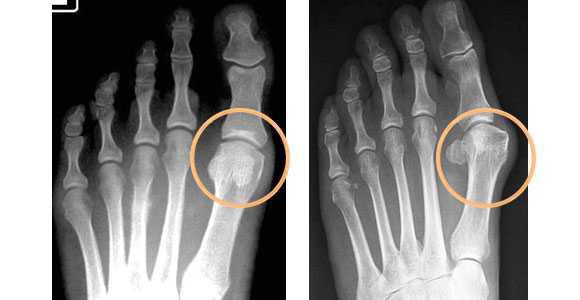
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
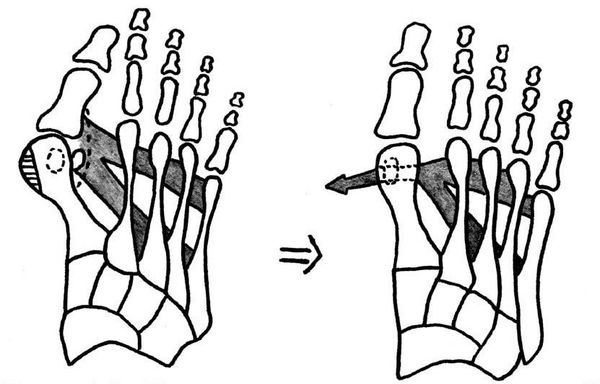
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
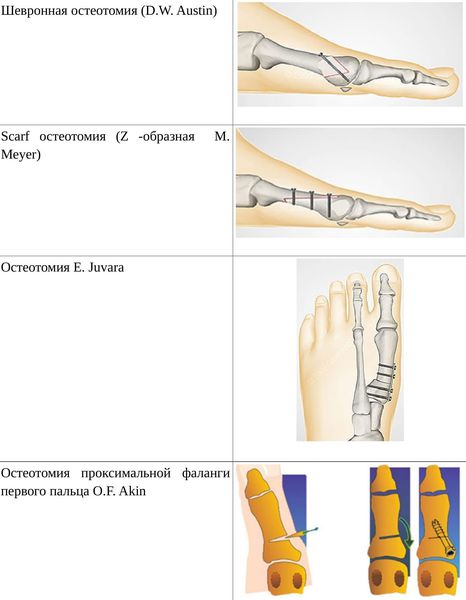
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез. [1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.


