8 мифов о холестерине: ответы на самые важные вопросы
Миф №1. Высокий уровень холестерина не передается по наследству
На самом деле: ДА
Семейная гиперхолестеринемия — генетическое заболевание, вызванное рядом мутаций в гене рецептора липопротеина низкой плотности на 19-й хромосоме. Этот генетический сбой влияет на способность печени эффективно регулировать уровень «плохого» холестерина, то есть липопротеинов низкой плотности (ЛПНП). Это приводит к повышенным общим показателям холестерина и может спровоцировать риск сердечно-сосудистой катастрофы (инфаркт, инсульт).
Наследуются разные формы заболевания. В случае аутосомно-рецессивного наследования заболеет ребенок, получивший два патологических гена от каждого родителя, и тогда гиперхолестеринемия проявится еще в детском возрасте. Такое состояние ребенка требует обязательного медикаментозного лечения.
При аутосомно-доминантном типе наследования заболевания может быть два варианта проявления болезни. Когда ребенок получает от родителя один патологический ген, заболевание протекает «мягче» и позже проявляется. Когда он наследует два патологических гена, заболевание возникает в раннем детском возрасте и протекает тяжелее.
Кроме этих форм, существуют формы первичной гиперхолестеринемии других типов наследования и приобретенная гиперхолестеринемия. Они легче поддаются лечению.
Миф №2. Холестерин поступает в организм только с пищей
На самом деле: НЕТ
80 % холестерина синтезируется в организме. Поэтому отказ от продуктов, содержащих холестерин, кроме проблем ничего не даст. Ежедневно тело синтезирует примерно 1000 мг холестерина, необходимого для пищеварения, развития клеток, производства витаминов и гормонов.
- наследственная предрасположенность;
- заболевания печени и почек;
- вирусные заболевания;
- сахарный диабет;
- прием лекарств;
- гормональный сбой;
- возраст.
Повышение уровня холестерина и развитие гиперхолестеринемии возможны при чрезмерном употреблении продуктов с повышенным содержанием насыщенных жиров (сливочное масло, жирное мясо, яйца, сыр) и транс-жиров (жареные продукты, весь фаст-фуд) на фоне нарушений в работе печени.
Миф №3. Холестерин выполняет второстепенную функцию в организме
На самом деле: НЕТ
Холестерин — важнейший компонент жирового обмена и структурная часть гормонов, например, эстрогена и тестостерона, витамина D, желчных кислот, необходимых для переваривания жиров; он используется для построения мембран клеток. В крови холестерин находится в свободном и связанном состоянии с белками. Липопротеины низкой плотности (ЛПНП) — комплексы холестерина с меньшим количеством белка («плохой» холестерин). Их уровень увеличивается в крови в случае нарушений обмена веществ, ведущих к атеросклерозу.
Липопротеины высокой плотности (ЛПВП) — высокобелковые комплексы холестерина («хороший» холестерин) — обладают защитными свойствами для сосудов.
Норма холестерина ЛПВП — 0,-9-1,9 мМ/л. Снижение показателей с 0,9 до 0,78 мМ/л в четыре раза повышает риск развития атеросклероза. Увеличение показателей в большую сторону наблюдается на фоне интенсивной физической активности, под влиянием лекарств, снижающих общий уровень содержания липидов.
Норма холестерина ЛПНП — менее 3,5 мМ/л. Повышение концентрации ЛПНП (выше 4,0 мМ/л) свидетельствует об ожирении, снижении функции щитовидной железы; может быть на фоне приема бета-блокаторов, мочегонных препаратов, контрацептивов. Снижение ниже 3,5 мМ/л возникает в результате голодания, заболеваний легких, анемии, злокачественных новообразований.
Миф № 4. Повышенное содержание холестерина в крови провоцирует атеросклероз
На самом деле: ДА
Увеличение концентрации холестерина — гиперхолестеринемия — достоверный факт развития атеросклероза. Высокие риски атеросклероза коронарных артерий наблюдаются уже при величинах свыше 5,2-6,5 ммоль/л (200-300 мг/дл) — это пограничная зона или зона риска. Показатели 6,5-8,0 ммоль/л свидетельствуют об умеренной, а свыше 8,0 ммоль/л о выраженной гиперхолестеринемии. Безопасным считается уровень менее 5,2 ммоль/л (200 мг/дл). В этом случае риск атеросклероза минимальный.
Миф №5. Гиперхолестеринемия не лечится
На самом деле: НЕТ
Гиперхолестеринемия лечится, в том числе семейная. Для этого применяют комплексные методы терапии. В первую очередь назначают статины, фибраты – специальные липидосодержащие препараты, которые уменьшают количество холестерина в крови, тем самым снижая риск осложнений, возможных при атеросклерозе. Из немедикаментозных методов применяют диету и физические нагрузки для нормализации веса и профилактики ожирения, отказ от вредных привычек (употребление алкоголя, курение).
Миф №6. Занятия спортом могут понизить уровень «плохого» холестерина
На самом деле: ДА
Если риск развития сердечно-сосудистых заболеваний и гиперхолестеринемии по семейной линии минимальный, то уменьшить показатели «плохого» холестерина помогут занятия фитнесом. Так, например, было доказано, что через три недели занятий у женщин с диабетом II типа уровень липопротеинов низкой плотности (ЛПНП) снизился на 21%, а уровень триглицеридов — на 18%.
Однако не стоит экспериментировать с физическими нагрузками, если у вас диагностированы стенокардия, заболевания периферических артерий, высокие уровни «плохого» холестерина. В этом случае в первую очередь рекомендован прием лекарственных препаратов, а потом уже зарядка.
Миф №7. Существуют продукты, снижающие уровень холестерина в крови
На самом деле: ДА
При повышенном риске развития гиперхолестеринемии разумно ограничить до физиологического минимума продукты, содержащие насыщенные жиры (жирные сорта мяса, сливочное масло, яйца, сыр). Это действительно может привести к снижению уровня общего холестерина в крови. Однако многие заменяют насыщенные жиры полиненасыщенными. Доказано, например, что омега-6 жирные кислоты понижают уровень «хорошего» холестерина (ЛПВП). Они содержатся в маслах: льняном, виноградных косточек, кунжутном, арахисовом, кукурузном. Многие считают эти виды масел более полезными, чем подсолнечное. На самом деле, здоровая альтернатива – это оливковое масло, которое помогает снизить уровень холестерина и ЛПНП, не снижая уровень «хороших» ЛПВП. Таким же эффектом обладают морская рыба жирных сортов и оливки.
Миф №8. До 40 лет анализы на холестерин можно не делать
На самом деле: НЕТ
Контролировать уровень холестерина, ЛПВП, ЛПНП, триглицеридов необходимо с 25 лет. Малоподвижный образ жизни, нездоровые перекусы, пристрастие к курению, алкоголю, который оказывает повреждающее действие на печень, могут приводить к повышению уровня холестерина. Важно понимать, что гиперхолестеринемия, уровень более 5,2 ммоль/л, в четыре раза повышает риск развития атеросклероза, ишемической болезни сердца, артериальной гипертензии.
Чтобы пройти обследование и узнать, в норме ли показатели липидов, в СИТИЛАБ можно выполнить комплексные профили тестов:
- Холестерин.
- Триглицериды.
- Холестерин ЛПВП.
- Холестерин ЛПНП (прямое определение).
- Индекс атерогенности.
Он рекомендуется всем, но особенно тем, у кого есть лишний вес.
В состав профиля входят 8 показателей, в том числе общий холестерин, ЛПВН, ЛПНП, а также триглицериды, липопротеин А, аполипротеин А1 и B и индекс атерогенности, который отражает баланс между «плохим» и «хорошим» холестерином.
Биологическая роль холестерина
Холестерин – загадка современной науки. О нем написаны тонны научной литературы. Загадочности поубавилось, но проблемы, связанные с холестерином, остались.
В 1769 г. Пулетье де ла Саль получил из желчных камней плотное белое вещество, обладавшее свойствами жиров. В чистом виде холестерин был выделен химиком, членом национального Конвента и министром просвещения Антуаном Фуркруа в 1789 г. В 1815 г. Мишель Шеврёль, так же выделивший это соединение, назвал его холестерином. В 1859 г. Марселен Бертло доказал, что холестерин принадлежит к классу спиртов, после чего французы переименовали его в «холестерол». В ряде языков сохранилось старое название – холестерин[1].
Особое же внимание к холестерину было привлечено, когда обнаружилось, что большая часть населения в той или иной степени больна атеросклерозом (поражением сосудов в результате отложения в них холестерина).
Так для чего и зачем нужен холестерин и какова его биологическая роль? Этот вопрос интересует не только научных работников, но и тех, кому врачи посоветовали следить за его уровнем и беречь здоровье.
Строение холестерина
Холестерин (холестерол)– органическое соединение, жирорастворимый спирт, относящийся к классу стероидов. Молекулярная формула С27Н46О.
Углеродный скелет холестерина состоит их четырех колец: три кольца содержат по 6 атомов углерода и одно пять. От него отходит длинная боковая цепь. Нерастворим в воде, но может образовывать с ней коллоидные растворы, растворим в жирах и органических растворителях.
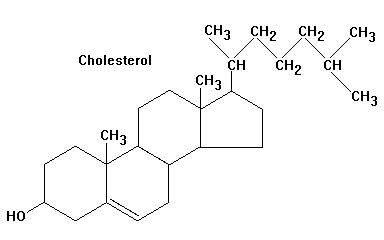
В чистом виде представляет собой мягкое белое вещество (жирные на ощупь жемчужные кристаллы в виде игл) без запаха и вкуса[2].
Это соединение обнаруживается в организме, как в виде свободного стерина, так и в форме сложного эфира с одной из длинноцепочечных жирных кислот. Свободный холестерин – компонент всех клеточных мембран и та основная форма, в которой холестерин присутствует в большинстве тканей. Исключение представляют кора надпочечников, плазма и атероматозные бляшки, где преобладают эфиры холестерина – холестериды.
Свободный холестерин – компонент всех клеточных мембран и та основная форма, в которой холестерин присутствует в большинстве тканей. Исключение представляют кора надпочечников, плазма и атероматозные бляшки, где преобладают эфиры холестерина.
Холестерин не растворим в воде, поэтому в организме его нельзя встретить в одиночестве, он передвигается с помощью различных белков. Комплексы, получающиеся в результате такого соединения, называются липопротеинами. Они имеют сферическую форму – внутри находится холестериновый эфир и триглицериды, а оболочка состоит из белка[3].
Биологическая роль холестерина
Около 80% холестерина вырабатывается самим организмом (печенью, кишечником, почками, надпочечниками, половыми железами), 20% поступает с пищей. В организме человека холестерин бывает в свободной форме- 80%, в связанной форме- 20%.
Холестерин необходим для выработки витамина D, который участвует в регуляции обмена кальция и фосфора в организме. Используется надпочечниками для синтеза адренокортикотропных гормонов, яичниками для образования эстрогенов и прогестерона (женские половые гормоны), семенниками для синтеза тестостерона (мужские половые гормоны). Играет важную роль в деятельности синапсов головного мозга и иммунной системы, включая защиту от раковых заболеваний.
Холестерин используется для синтеза холевой кислоты в печени даже в большем количестве, чем для образования клеточных мембран. Более 80% холестерина превращается в холевую кислоту. Ее синтез наряду с использованием некоторых других веществ, приводит к образованию солей желчных кислот, которые обеспечивают переваривание и всасывание жиров.
Так же холестерин служит строительным материалом для клеточных оболочек, делая их прочными и эластичными[4].
Гиперхолестеринемия
Гиперхолестеринемия– повышение уровня холестерина в крови. Является основным фактором риска развития атеросклероза. Так же может стать причиной таких заболеваний как ишемическая болезнь сердца, диабет, желчнокаменная болезнь, ожирение.
Распространенность в различных странах: Япония – 7%, Италия – 13%, Греция – 14%, США – 39%, Украина – 25%.
Выделяют первичную и вторичную формы гиперхолестеринемии.
Причиной возникновения первичной гиперхолестеринемии(не является следствием каких-либо заболеваний) получение по наследству от одного или обоих родителей аномального гена, который отвечает за синтез холестерина. Вторичные(развивается вследствие некоторых заболеваний) гиперхолестеринемии вызывают такие состояния как гипотиреоз (снижение функции щитовидной железы), сахарный диабет, обструктивные заболевания печени (заболевания, при которых нарушается отток из печени желчи), например, желчнокаменная болезнь (образование камней в желчном пузыре).
В развитии и прогрессировании гиперхолестеринемии являются те же факторы, что и при атеросклерозе, такие как малоподвижный образ жизни( гиподинамия), злоупотребление жирной, богатой холестерином пищей, злоупотребление алкоголем, курение.
В группу риска по гиперхолестеринемии входят лица мужского пола, мужчины старше 45 лет; люди, страдающие ожирением[5].
Гиперхолестеринемия чаще выявляется случайно, при лабораторных методах обследования, таких как биохимический анализ крови. В норме показатель холестерина в крови у женщин 1,92-4,51 ммоль/л; у мужчин 2,25-4,82 ммоль/л. Согласно официальным рекомендация Всемирной Организации Здравоохранения «нормальные» значения жировых фракций в крови должный быть таковы:
1. Общий холестерин- меньше 5,2 ммоль/л
2. Холестерин липопротеинов низкой плотности- меньше 3-3,5 ммоль/л
3. Холестерин липопротеинов высокой плотности- больше 1,0 ммоль/л
4. Триглицериды – 2,0 ммоль/л [6].
Внешние проявления гиперхолестеринемии являются ксантомы- плотные узелки, содержащие холестерин , над сухожилиями пациента, например, на кисти; ксантелазмы – отложение холестерина под кожей век в виде плоских узелков желтого цвета или не отличающихся по цвету от других участков кожи;липоидная дуга роговицы – белый либо серовато-белый ободок отложившегося холестерина по краям роговицы глаза. Появление липоидной дуги роговицы в возрасте до 50 лет свидетельствует о наличии наследственной гиперхолестеринемии[5].
Холестерол
Холестерол это органическое соединение, компонент мембран клеток. Его название происходит от греческих слов «chole» (желчь) и «stereo» (твердый). По химической структуре холестерол — полициклический липофильный спирт. Окончание «стерол» и «стерин» — это синонимы, означающие принадлежность к стероидам, поэтому холестерол и холестерин означают одно и то же соединение.
Особенно много холестерола содержится в мозговой ткани, нервной системе, жировой ткани и в желчи. Только пятая часть его попадает в организм с пищей (мясо и субпродукты, рыба, яйца, молочные продукты), а основное количество образуется в печени, почках, кишечнике, надпочечниках и половых железах.
Печень также получает и холестерол из пищи, она является главным хранилищем этого соединения. По крови холестерин переносится особыми транспортными комплексами — липопротеинами. При этом липопротеины низкой плотности транспортируют его из печени к тканям, а высокой — в обратном направлении, то есть в печень.
Принцип образования холестерола
Около 80% всего холестерина образуется клетками печени. В день его синтезируется около 2,5 г, а 0,5 г поступает из продуктов животного происхождения. Биосинтез проходит через 30 последовательных реакций. Сырье для образования — жиры, глюкоза и аминокислоты.
Регуляция скорости образования холестерина происходит по принципу обратной связи — чем больше холестерина в крови, тем меньше его образуется и наоборот. Также инсулин и гормоны щитовидной железы тормозят выработку холестерина, а глюкагон и гормоны коры надпочечников — стимулируют.
Биологическая роль холестерола в организме
Холестерол участвует во многих биологических процессах организма:
- придает прочность мембранам клеток;
- создает защитную оболочку для нервных волокон (входит в состав миелина);
- «ремонтирует» повреждения внутренней стенки сосудов («ставит заплатку»);
- участвует в образовании стероидных гормонов — коры надпочечников (кортикостероидов), мужских и женских половых ( эстрогенов, прогестерона, тестостерона);
- в коже из него образуется витамин Д под действием ультрафиолетовых лучей;
- в печени из холестерола синтезируются желчные кислоты.
Последствия избыточного количества холестерола в крови
Нарушения метаболизма (обмена) холестерола ранее считали главной причиной развития атеросклероза. Особое внимание врачей направлено на повышение общего холестерина крови, триглицеридов и липопротеинов низкой плотности. Учитывается также снижение липопротеинов высокой плотности. Для этого проводится анализ крови с определением показателей липидного обмена (общий холестерин, триглицериды, ЛПВП, ЛПНП, ЛПОНП).
В настоящее время избыток холестерина в крови, несомненно, относится к факторам риска, но есть случаи развития атеросклероза и при нормальном количестве этого липофильного спирта в крови. Важно учесть и другие провоцирующие патологии: диабет, ожирение, гипертонию, повреждение сосудистой стенки, а также гиподинамию (недостаток движений), курение, возраст, мужской пол, наследственность и др.
Под воздействием нескольких из этих факторов, холестерин откладывается в стенке сосудов, формируется атеросклеротическая бляшка. Из-за этого стенки сосудов уплотняются и теряют эластичность, просвет сосуда сужается, ток крови затруднен. Это становится причиной нарушения питания органов. При закупорке артерий сердца развивается инфаркт, мозговых артерий — ишемический инсульт, артерий конечностей — гангрена.
Биотрансформация холестерола
Биотрансформация (превращение) в желчные кислоты — это основной этап метаболизма и выведения холестерина из организма. Желчные кислоты необходимы для:
- переваривания жиров (эмульгируют, переводят в растворимое состояние);
- активизации пищеварительных ферментов поджелудочной железы;
- всасывания жиров в кишечнике.
Первичные жирные кислоты (холевая и хенодезоксихолевая) образуются в печени. Они поступают из гепатоцитов в желчные капилляры, накапливаются в желчном пузыре и выделяются в двенадцатиперстную кишку при приеме пищи. Ферменты полезных микрооганизмов кишечника превращают первичные желчные кислоты в дезоксихолевую и литохолевую.
Первичные и вторичные желчные кислоты участвуют в переваривании жиров, потом основное количество (около 98-99%) возвращается обратно в печень по системе воротной вены. Небольшое количество желчных кислот выводится с калом, это и является основным способом выведения холестерола из организма. На смену выведенным желчным кислотам образуются новые из запасов холестерина.
К менее значимым (по количеству) процессам биотранформации холестерола относится его превращение в гормоны и витамин Д.
Здоровый образ жизни: снижение избыточного веса, регулярные упражнения, диета с низким содержанием жиров ликвидируют нарушения обмена холестерина. Однако, если положительные изменения образа жизни не оказывают существенного влияния на уровни ЛПНП, ЛПОНП, врачом назначаются лечебные препараты, снижающие уровень холестерина.
Хороший, плохой, злой холестерин

Обзор
Нарушение жирового обмена является основным фактором развития атеросклероза и связанных с ним осложнений (ишемическая болезнь сердца, инфаркт, инсульт, облитерация сосудов нижних конечностей и пр.). При этом наиболее важным фактором повышенного риска атеросклероза является повышение содержания в крови атерогенных липопротеинов.
Автор
Редакторы
Статья на конкурс «био/мол/текст»: Вряд ли сейчас найдется человек, который не слышал, что высокий холестерин — это плохо. Однако столь же мала вероятность встретить человека, который знает, ПОЧЕМУ высокий холестерин — это плохо. И чем определяется высокий холестерин. И что такое высокий холестерин. И что такое холестерин вообще, зачем он нужен и откуда берется.

Конкурс «био/мол/текст»-2012
Эта статья представлена на конкурс научно-популярных работ «био/мол/текст»-2012 в номинации «Лучший обзор».
Спонсор конкурса — дальновидная компания Thermo Fisher Scientific.
Итак, история вопроса такова. Давным-давно, в одна тысяча девятьсот тринадцатом году, петербуржский физиолог Аничков Николай Александрович показал: не что иное, как холестерин, вызывает атеросклероз у экспериментальных кроликов, содержащихся на пище животного происхождения [1]. Вообще же, холестерин необходим для нормального функционирования животных клеток и является основной составляющей клеточных мембран , а также служит субстратом для синтеза стероидных гормонов и желчных кислот.
Довольно подробно о роли холестерина в работе биомембран рассказывается в статье «Липидный фундамент жизни» [12]. — Ред.
Главный липидный компонент пищевого жира и жировых отложений — это триглицериды, которые представляют собой эфиры глицерина и жирных кислот. Холестерин и триглицериды, будучи неполярными липидными веществами, транспортируются в плазме крови в составе липопротеиновых частиц. Частицы эти подразделяют по размеру, плотности, относительному содержанию холестерина, триглицеридов и белков на пять больших классов: хиломикроны, липопротеины очень низкой плотности (ЛПОНП), липопротеины промежуточной плотности (ЛППП), липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП) [2]. Традиционно ЛПНП считается «плохим» холестерином, а ЛПВП — «хорошим» (рис. 1).
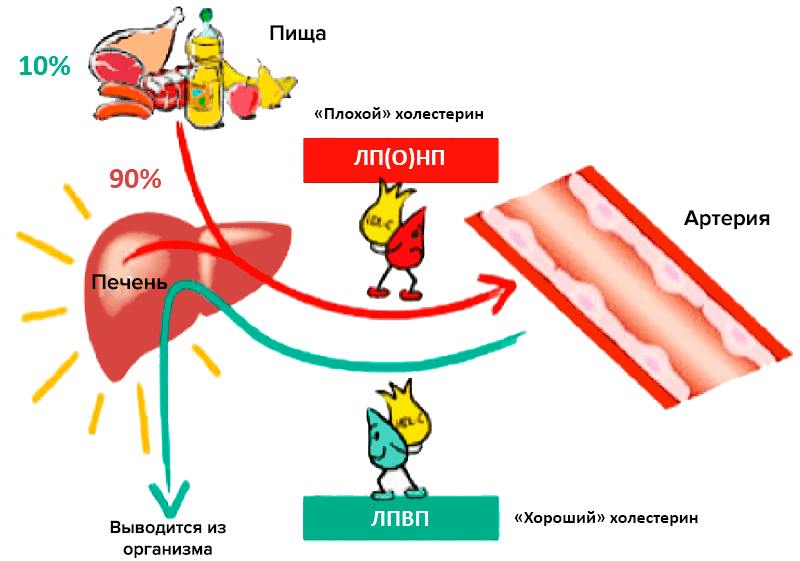
Рисунок 1. «Плохой» и «хороший» холестерины. Участие различных липопротеиновых частиц в транспорте липидов и холестерина.
Схематично структура липопротеина включает неполярное ядро, состоящее по большей части из холестерина и триглицеридов, и оболочку из фосфолипидов и апопротеинов (рис. 2). Ядро — функциональный груз, который доставляется до места назначения. Оболочка же участвует в распознавании клеточными рецепторами липопротеиновых частиц, а также в обмене липидными частями между различными липопротеинами [3].
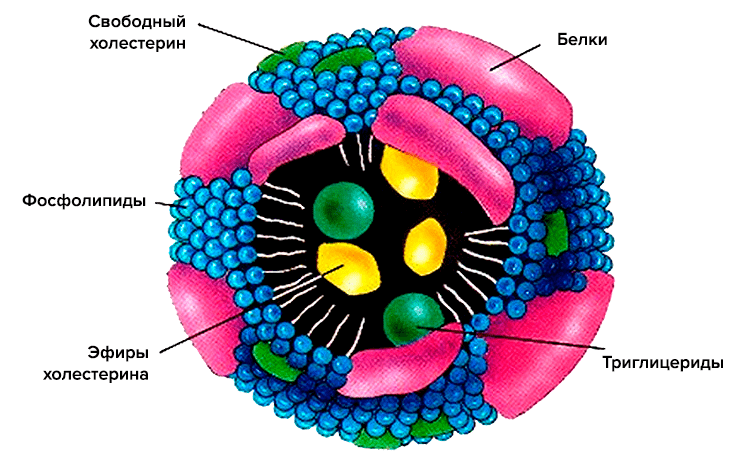
Рисунок 2. Схематическое строение липопротеиновой частицы
Баланс уровня холестерина в организме достигается следующими процессами: внутриклеточный синтез, захват из плазмы (главным образом из ЛПНП), выход из клетки в плазму (главным образом в составе ЛПВП). Предшественник синтеза стероидов — ацетил коэнзим А (CoA). Процесс синтеза включает, по крайней мере, 21 шаг, начиная с последовательного преобразования ацетоацетил CoA. Лимитирующая стадия синтеза холестерина в большой степени определяется количеством холестерина, абсорбируемого в кишечнике и транспортируемого в печень [4]. При недостатке холестерина происходит компенсаторное усиление его захвата и синтеза.
Транспорт холестерина
Систему транспорта липидов можно разделить на две большие части: внешнюю и внутреннюю.
Внешний путь начинается с всасывания в кишечнике холестерина и триглицеридов. Его конечный результат — доставка триглицеридов в жировую ткань и мышцы, а холестерина — в печень. В кишечнике пищевой холестерин и триглицериды связываются с апопротеинами и фосфолипидами, формируя хиломикроны, которые через лимфоток попадают в плазму, мышечную и жировую ткани. Здесь хиломикроны взаимодействуют с липопротеинлипазой — ферментом, который освобождает жирные кислоты. Эти жирные кислоты поступают в жировую и мышечную ткани для накопления и окисления соответственно. После изъятия триглицеридного ядра остаточные хиломикроны содержат большое количество холестерина и апопротеина Е. Апопротеин Е специфически связывается со своим рецептором в клетках печени, после чего остаточный хиломикрон захватывается и катаболизируется в лизосомах. В результате этого процесса освобождается холестерин, который затем преобразуется в желчные кислоты и выводится или участвует в формировании новых липопротеинов, образующихся в печени (ЛПОНП). При нормальных условиях хиломикроны находятся в плазме в течение 1–5 ч. после приема пищи [2], [3].
Внутренний путь. Печень постоянно синтезирует триглицериды, утилизируя свободные жирные кислоты и углеводы. В составе липидного ядра ЛПОНП они выходят в кровь. Внутриклеточный процесс формирования этих частиц схож с таковым для хиломикронов, за исключением различия в апопротеинах. Последующее взаимодействие ЛПОНП с липопротеинлипазой в тканевых капиллярах приводит к формированию остаточных ЛПОНП, богатых холестерином (ЛППП). Примерно половина этих частиц выводится из кровотока клетками печени в течение 2–6 ч. Остальные претерпевают модификацию с замещением оставшихся триглицеридов эфирами холестерина и освобождением от всех апопротеинов, за исключением апопротеина В. В результате формируются ЛПНП, которые содержат ¾ всего плазменного холестерина. Их главная функция — доставка холестерина в клетки надпочечников, скелетных мышц, лимфоцитов, гонад и почек [3]. Модифицированные ЛПНП (окисленные продукты, количество которых возрастает при повышенном содержании в организме активных форм кислорода, так называемом окислительном стрессе) могут распознаваться иммунной системой как нежелательные элементы. Тогда макрофаги их захватывают и выводят из организма в виде ЛПВП. При чрезмерно высоком уровне ЛПНП макрофаги становятся перегруженными липидными частицами и оседают в стенках артерий, образуя атеросклеротические бляшки.
Основные транспортные функции липопротеинов приведены в таблице.
| Класс | Размеры | Функция |
|---|---|---|
| ЛПВП | 4–14 нм | Транспорт холестерина от периферийных тканей к печени |
| ЛПНП | 20–22,5 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| ЛППП | 25–35 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| ЛПОНП | 30–80 нм | Транспорт холестерина, триглицеридов и фосфолипидов от печени к периферийным тканям |
| Хиломикроны | 75–1200 нм | Транспорт холестерина и жирных кислот, поступающих с пищей, из кишечника в периферические ткани и печень |
Регуляция уровня холестерина
Уровень холестерина в крови в большой степени определяется диетой. Пищевые волокна снижают уровень холестерина, а пища животного происхождения повышает его содержание в крови.
Один из основных регуляторов метаболизма холестерина — рецептор LXR (рис. 3). LXR α и β принадлежат к семейству ядерных рецепторов, которые образуют гетеродимеры с ретиноидным Х рецептором и активируют гены-мишени. Их естественные лиганды — оксистерины (окисленные производные холестерина). Обе изоформы идентичны на 80% по аминокислотной последовательности. LXR-α обнаружен в печени, кишечнике, почках, селезенке, жировой ткани; LXR-β в небольшом количестве обнаруживается повсеместно [6]. Метаболический путь оксистеринов быстрее, чем у холестерина, и поэтому их концентрация лучше отражает краткосрочный баланс холестерина в организме. Существует всего три источника оксистеринов: ферментативные реакции, неферментативное окисление холестерина и поступление с пищей. Неферментативные источники оксистеринов как правило минорные, но в патологических состояниях их вклад возрастает (окислительный стресс, атеросклероз), и оксистерины могут действовать наряду с другими продуктами перекисного окисления липидов [6]. Основное влияние LXR на метаболизм холестерина: обратный захват и транспорт в печень, вывод с желчью, снижение кишечного всасывания. Уровень продукции LXR различается на протяжении аорты; в дуге, зоне турбулентности, LXR в 5 раз меньше, чем в участках со стабильным течением. В здоровых артериях повышение экспрессии LXR в зоне сильного потока оказывает антиатерогенное действие [7].
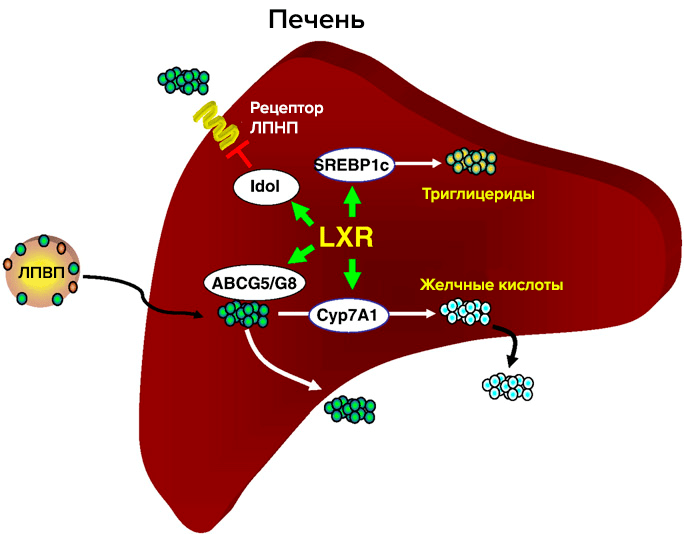
Рисунок 3. Участие рецептора LXR в метаболизме холестерина в печени
Важную роль в метаболизме холестерина и стероидов играет рецептор-«мусорщик» SR-BI (рис. 4). Он был обнаружен в 1996 году как рецептор для ЛПВП [8]. В печени SR-BI отвечает за избирательный захват холестерина из ЛПВП. В надпочечниках SR-BI опосредует избирательный захват этерифицированного холестерина из ЛПВП, который необходим для синтеза глюкокортикоидов. В макрофагах SR-BI связывает холестерин, что является первым этапом в обратном транспорте холестерина. SR-BI также захватывает холестерин из плазмы и опосредует его прямой выход в кишечник [9].
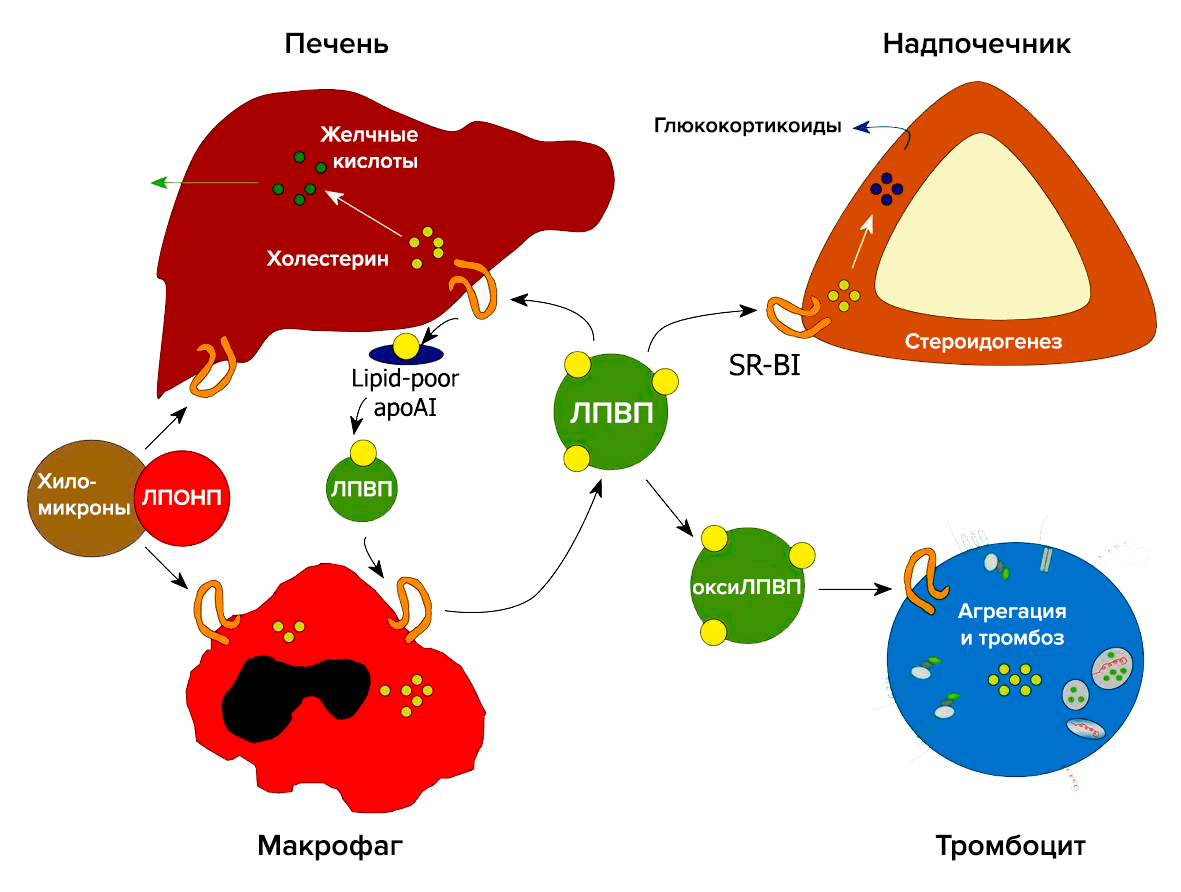
Рисунок 4. Участие рецептора SR-BI в метаболизме холестерина
Выведение холестерина из организма
Классический путь выведения холестерина: транспорт холестерина с периферии в печень (ЛПВП), захват клетками печени (SR-BI), экскреция в желчь и выведение через кишечник, где большая часть холестерина возвращается в кровь [10].
Основная функция ЛПВП — обратный транспорт холестерина в печень. Плазменные ЛПВП являются результатом комплекса различных метаболических событий. Состав ЛПВП очень различается по плотности, физико-химическим свойствам и биологической активности. Это сферические или дисковидные образования. Дисковидные ЛПВП в основном состоят из апопротеина A-I с вложенным слоем фосфолипидов и свободного холестерина. Сферические ЛПВП больше и дополнительно содержат гидрофобное ядро из эфиров холестерина и небольшого количества триглицеридов.
При метаболическом синдроме активируется обмен триглицеридов и эфиров холестерина между ЛПВП и триглицерид-богатыми липопротеинами. В результате содержание триглицеридов в ЛПВП повышается, а холестерина снижается (т.е. холестерин не выводится из организма) [11]. Отсутствие ЛПВП у людей встречается при болезни Tangier, главные клинические проявления которой — увеличенные оранжевые миндалины, роговичная дуга, инфильтрация костного мозга и мукозного слоя кишечника [3].
Если коротко обобщить, то страшен не сам холестерин, который является необходимым компонентом, обеспечивающим нормальную структуру клеточных мембран и транспорт липидов в крови, а кроме того он является сырьем для производства стероидных гормонов. Метаболические расстройства же проявляются при нарушении баланса ЛПНП и ЛПВП , что отражает нарушение системы транспорта липопротеинов, включающей работу печени, образование желчи и участие макрофагов. Поэтому любые заболевания печени, а также аутоиммунные процессы могут вызвать развитие атеросклероза даже при вегетарианской диете. Если мы вернемся к изначальным опытам Н.А. Аничкова по кормлению кроликов пищей, богатой холестерином, то увидим, что холестерин не встречается в естественном рационе кроликов и поэтому, как яд, нарушает работу печени, вызывает сильное воспаление сосудов и, как следствие, образование бляшек.
Восстановление этого баланса искусственным путем (например, на молекулярном уровне с использованием наночастиц) когда-нибудь станет основным способом лечения атеросклероза (см. «Наночастицами — по „плохому“ холестерину!» [13]). — Ред.
Холестерин и гомоцистеин – враги или друзья?

Как таковой холестерин – это водонерастворимый спирт и он так же необходим организму, как и углеводы, поскольку клетки используют холестерин для строительства мембран и производят из него гормоны, желчные кислоты и витамин Д3. Проблема возникает только тогда, когда образуется его избыток.
Каким образом холестерин попадает в наш организм?
Холестерин содержится в продуктах животного происхождения, поэтому рекламы, кричащие о том, что “в нашем подсолнечном масле нет холестерина” можно пропускать мимо ушей – его там не может быть априори. Но надо сказать, что усваивается организмом из того, что мы употребляем в пищу, дай бог 10%! Печень сама синтезирует холестерин, причем около 80%. Он ей нужен! Ведь с его помощью обновляются эритроциты, тромбоциты, соединительные ткани. Иногда по высокому уровню холестерина можно предположить опухолевидное образование, потому что при его росте организм начинает синтезировать очень большое количество холестерина, так как холестерин является строителем даже такой ткани.
А какой уровень холестерина приносит вред организму?
Все дело в том, что холестерин соединяется в крови с липопротеидами высокой и низкой плотности. Липопротеиды высокой плотности, соединяясь с холестерином, переносятся в печень и благополучно там перерабатываются, а вот липопротеиды низкой плотности вместе с холестерином переносятся в сосуды и оказывают повреждающее действие на эндотелий сосудистой стенки. Получается, что высокое содержание холестерина не полезно для организма.
Вообще у каждого свой индивидуальный уровень холестерина, нельзя классифицировать всех в группы, так как у всех разный метаболизм, поэтому лечение, при необходимости, назначается только после полного обследования. Ведь у человека могут существовать и врожденные проблемы. Приведу пример. Холестерин переносится транспортным белком, который находится в составе липопротеида низкой плотности, а в этом транспортном белке, допустим, существует какой-то генетический дефект, значит он не перенесется туда с той скоростью, которая необходима, значит он не построит эту мембрану так, как нужно, раз он не построит эту мембрану так как нужно, все это будет накапливаться в организме. В этом случае к определенному возрасту это может привести к самым плачевным результатам.
Каждый должен понимать, что к холестерину необходимо относиться очень настороженно, следить за его уровнем. Если у человека повышенный уровень холестерина, он не должен оставаться равнодушным к этому факту, не оставлять это без внимания. В случае его повышения доктора обычно прописывают статины. Что такое статины? Представим себе вещество, из которого начинает образовываться холестерин – пройдет 22 реакции прежде чем он окончательно сформируется, а статины действуют на фермент в самом начале, тем самым уничтожая холестерин.
А низкий уровень холестерина оказывает влияние на организм?
Хороший вопрос и одновременно непростой. Низкий уровень холестерина значительно повышает риск смерти пожилых людей. К такому выводу пришли ученые из Гавайского университета. Пока ученые не могут объяснить полученные данные. Однако уже сейчас понятно, что в борьбе с холестерином у пожилых людей следует проявлять осторожность.
Высокий уровень холестерина опасен для тех, кто молод?
Первые признаки атеросклероза уже могут быть обнаружены в 25-30 лет, Кроме того, нарушения обмена холестерина могут быть врожденными. И тогда необходим постоянный контроль за его уровнем. Поддержание нормального уровня холестерина является одним из главных путей профилактики болезней сердца. Это положение в кардиологии остается в силе и на сегодняшний день.
Светлана Филипповна, так каково же потенциальное оружие против холестерина?
Следить за массой тела. Чем вы полнее, тем больше холестерина производит организм. Прием витаминов С, Е, кальция значительно повышает уровень липидов высокой плотности. Не стоит забывать о чае, рисовых и овсяных отрубях.
Внимание! Гомоцистеин!
В последнее время стали много говорить о гомоцистеине и особенно о его роли
в развитии атеросклероза. Что это за гомоцистеин?
Можно сказать, что у холестерина появился конкурент – гомоцистеин. В отличие от холестерина он не содержится в продуктах, а образуется в нашем организме из незаменимой аминокислоты – метионина. Гомоцистеин повышается при недостатке витаминов группы В и фолиевой кислоты. А вот избыток его в организме создает проблемы: он первым внедряется в эндотелий (стенку) сосудов и повреждает ее и только потом “за дело” берется холестерин.
Какие факторы, помимо недостатка витаминов, способствуют повышению гомоцистеина?
Это генетические факторы, обусловленные патологией ферментов. В связи с этим нарушается метаболизм гомоцистеина и его уровень повышается. Нельзя забывать и пациентов, у которых с возрастом нарушена функция почек, так как гомоцистеин выводится в основном почками.
А какое влияние оказывает высокий уровень гомоцистеина на организм?
Помимо маркера витаминной недостаточности, высокий его уровень оказывает влияние на свертывающую систему, создавая предпосылки для возникновения тромботического состояния, тормозя работу противосвертывающей системы. Возникает порочный круг самых разнообразных взаимоотношений гомоцистеина со свертывающей системой, что в дальнейшем требует тщательного клинического и лабораторного обследования. Согласитесь с тем, что гомоцистеин не так уж прост!
Скажите, существуют ли какие-то нормы содержания гомоцистеина в крови?
Ввиду того, что даже маленькие количества гомоцистеина могут оказать достаточно сильное действие на сосуды, нормы практически не существует. Ведь концентрация его в крови в 1000 меньше, чем холестерина, а вреда больше почти во столько же раз Хотя, конечно, лабораторные нормы есть.
Задумаемся о диагностике
Поскольку речь шла о проблемах свертывающей системы, то на какие лабораторные параметры следует обратить внимание пациенту в первую очередь?
На протромбиновый индекс, тромбин и тромбоциты. Если эти показатели в пределах нормы, то можно спокойно жить дальше, а если нет, то вместе с клиницистом попытаться проанализировать, с чем это могло быть связано. У гомоцистеина есть одна особенность – угнетать действие естественного антикоагулянта (антитромбина – Ш), тем самым способствовать увеличению тромбина в крови и активации процессов свертывания. А вот приведет ли это к тромботическому состоянию, надо анализировать дальше.
Вообще любой пациент, особенно старше 45-50 лет, должен быть заинтересован в подробном лабораторном обследовании, а также своевременном определении уровня холестерина в крови.
В многопрофильной Клинике ЦЭЛТ вы всегда можете пройти все необходимые обследования. По самой современной расширенной схеме мы можем полностью представить вам полный спектр липидного профиля, который включает в себя: холестерин, липиды низкой плотности, высокой плотности, аполипротеиды, также вы всегда можете узнать уровень гомоцистеина. Напоминаю вам, что эти биохимические анализы следует сдавать натощак, желательно с утра, анализы вы получите уже на следующий день.
Желаю всем крепкого здоровья и хороших показателей крови. Не шутите с ними, проявите к ним внимание и проживете до 100 лет!
Холестерин – его норма, отклонения от нормы, причины отклонений

Сердечно-сосудистые заболевания – ведущая причина заболеваемости и смертности людей в современном мире. Развитие этих болезней у каждого человека определяется индивидуально несколькими факторами.
Основной риск сердечно-сосудистых заболеваний – гиперхолестеринемия.
Гиперхолестеринемия – нарушения липидного состава крови, сопровождающиеся повышением в ней концентрации холестерина.
Что нужно знать о холестерине?
Холестерин – это липопротеин. Липопротеин – это комбинация жиров и белков. Большая часть холестерина (80%) вырабатывается в печени, 20% его поступает в организм с продуктами питания. Человеку нужно не более 300 мг холестерина в сутки.
Холестерин выполняет несколько важных функций:
- отвечает за формирование мембран клеток, поддерживает их прочность и эластичность;
- участвует в производстве желчи печенью;
- участвует в синтезе витамина Д;
- участвует в синтезе половых гормонов;
- защищает нервную систему;
- участвует в процессах метаболизма.
Какой бывает холестерин?
Холестерин низкой плотности (ЛПНП) – это «плохой» холестерин. Он оседает на стенках кровеносных сосудов и образует бляшки. Они со временем разрастаются и сужают артерии, затрудняя или полностью блокируя кровоснабжение сердца и головного мозга. В результате нарушается снабжение этих органов кислородом и питательными веществами.
Высокие уровни ЛПНП – основная причина сердечно-сосудистых заболеваний, сердечного приступа, инфаркта и инсульта. ЛПНП имеет и положительное значение, например, он нейтрализует вредные токсины.
Источники «плохого» холестерина – продукты животного происхождения: свинина, говядина, бекон, куриный окорочок и обжаренная кожа, колбаса, яичные желтки, сметана, сливки, твердые сыры, творог, шоколад.
Холестерин высокой плотности (ЛПВП) – это «хороший» холестерин. Он выполняет структурную роль в клетках, принимает участие в синтезе гормонов и витамина D. Желчные кислоты, помогающие перерабатывать жир в тонком кишечнике, печень производит из «хорошего» холестерина.
«Хороший» холестерин связывает «плохой» холестерин и тяжелые триглицериды, удаляет их из клеток, транспортирует их в печень для переработки. Он помогает предотвратить сердечно-сосудистые заболевания.
Источники «хорошего» холестерина: дикий лосось, скумбрия, тунец, палтус, авокадо, оливковое масло, грецкие орехи.
Триглицериды входят в состав липопротеинов очень низкой плотности (ЛПОНП), участвующих в образовании холестериновых бляшек. Увеличения уровня этих жиров в крови может привести к сердечным заболеваниям и диабету. После еды организм превращает лишние калории в триглицериды. Они накапливаются в жировых клетках.
Проблемы возникают, если уровень холестерина превышает 5,0 ммоль / л.
Важно знать уровень в крови всех видов холестерина. Это:
- общий холестерин;
- холестерин низкой плотности (ЛПНП) или «плохой холестерин»;
- холестерин высокой плотности (ЛПВП) или «хороший» холестерин;
- триглицериды.
Причины высокого уровня холестерина
Причинами высокого холестерина могут быть:
- избыточный вес;
- употребление в пищу большого количества сладкого и жирного;
- курение;
- употребление алкоголя;
- малоподвижный образ жизни;
- беременность.
Высокий холестерин характерен для некоторых болезней:
- врожденная гиперлипидемия;
- патологии гепатобилиарной системы;
- рак поджелудочной железы;
- сахарный диабет;
- гипотиреоз;
- патологии почек.
Причины очень низкого холестерина
Причинами очень низкого холестерина могут быть:
- острые инфекции;
- сепсис;
- обширные ожоги;
- голодание и очень строгая диета;
- употребление слишком много жирных кислот (омега).
Очень низкий холестерин может быть признаком заболеваний:
- гиполипопротеинемия;
- гипертиреоз;
- рак печени и другие онкологические заболевания;
- цирроз печени, особенно на поздних стадиях;
- хроническая анемия;
- патологии костного мозга;
- хроническая легочная патология.
Как проверить уровень холестерина?
Анализ крови на холестерин можно сдать в медицинской лаборатории. Лучше планировать его заранее, так как для него требуется подготовка.
- анализ крови сдается натощак, поэтому последний прием пищи не менее чем за 12 часов до процедуры;
- исключить из меню все жареное и жирное, отказаться от алкоголя и курения за 2 – 3 дня до сдачи анализа;
- сообщите врачу о приеме лекарств, некоторые медикаменты оказывают существенное влияние на уровень холестерина: антибиотики, витамины, гормоны, фибраты, статины, мочегонные и гипотензивные препараты, нестероидные противовоспалительные средства.
Для домашнего использования в аптеке можно купить индивидуальные тест-системы для определения уровня холестерина. Но их точность несопоставима с результатами лабораторных исследований. На действие этих тестов могут повлиять факторы внешней среды – повышенная температура и влажность.


