Невус
Практически каждый человек имеет на своем теле родинки. У одних это могут быть единичные пятнышки небольших размеров, тело других бывает усеяно россыпью родинок. Невусы могут быть разными по размеру, форме и цвету, как в виде маленького пятна на коже, так и гигантскими по размеру образованиями. Хотя родинки и относятся к доброкачественным новообразованиям кожи, под воздействием неблагоприятных факторов, они могут перерождаться в опасную патологию – меланому или рак кожи, поэтому важно следить за их состоянием.
Виды родинок
Родинки на теле появляются как в течение жизни, так и имеются практически с рождения. Врожденные родинки дерматологи относят к патологиям эмбрионального развития ребенка, во время которого нарушаются процессы миграции клеток кожи. В момент рождения врожденные образования не видны, но они появляются в течение первых лет жизни.
По своему размеру родинки бываю:
- мелкими до 15 мм;
- средними до 10 см;
- крупными свыше 10 см.
Отдельную категорию составляют гигантские невусы, занимающие большие по площади участки тела, чаще отдельные (ягодицы, лицо).
Маленькие родинки не представляют опасности, они не малигнизируются и в эстетическом плане редко приносят дискомфорт.
Дело обстоит иначе со средними, большими и особенно гигантскими невусами. В этом случае риск озлокачествления составляет до 50%. Такие родинки требуют постоянного наблюдения у врача дерматолога или онколога.
Почему появляются родинки?
В течение жизни количество родинок может меняться, и имеющиеся родинки также могут изменять свой цвет размер, структуру, форму и контуры, поэтому важно следить за их состоянием регулярно обследовать образование у дерматолога.
К основным причинам появления новых родинок относятся.
- Наследственный фактор. При наличии родинок у родителей они практически всегда есть у детей.
- Эндокринная перестройка. В период полового созревания, а также во время беременности, когда в организме происходят серьезные гормональные изменения велик риск появления новых родинок.
- Дерматологические заболевания кожи воспалительного характера (прыщи, сыпь, ссадины) способные дать толчок появлению родинок.
- Избыток ультрафиолета. Повышенная инсоляция кожи является самым мощным катализатором роста количества родинок.
Как количество родинок изменяется в течение жизни?
- Среди детей 1-3 лет родинки есть у 5-10 %.
- В возрасте 15-16 лет количество людей с родинками доходит до 90 %.
- В 20-25 лет 40% людей имеют родинки.
- У людей старше 80 лет их практически нет.
Родинки могут появиться в разных слоях кожных покровов, как в наружном слое эпидермиса, так и в глубоких слоях дермы. Наибольшую опасность представляют родинки расположенные в пограничных слоях между дермой эпидермисом. Они имеют вид плоского пятна коричневого цвета, слегка выступающего над кожей.
Как проводится диагностика новообразования?
Дерматологическое обследование родинок имеет некоторые особенности по сравнению с другими новообразованиями кожи. Невус нельзя повреждать или травмировать, поэтому для дифференциальной диагностики характера новоообразования применяются другие методы.
В процессе осмотра врач уточнит основные вопросы, характеризующие родинку:
- время появления образования;
- как и когда изменялись её размеры, форма, цвет;
- были ли травмы или повреждения;
- проводилось ли лечение ранее и др.
Также врач определяет текущее состояние родинки: форму, цвет, структуру и размер. Наружный осмотр в полной мере не может дать врачу 100% достоверной информации о характере новообразования, поэтому используются инструментальные исследования.
- Дерматоскопия – это уникальный метод бесконтактной диагностики, который позволяет достоверно определить природу кожного образования. Исследование проводится с помощью оптического прибора с мощным источником света, дающего 10 кратное увеличение.
- Эпилюминесцентная микроскопия. Обследование выполняется с помощью дерматоскопа. На родинку наносится несколько капель растительного масла, чтобы образовалась масляная пленка. Затем врач проводит осмотр невуса под сильным увеличением.
- Цифровая дерматоскопия. Если в двух предыдущих исследованиях анализ состояние тканей проводился врачом, то при проведение цифрового исследования анализ характера тканей и их особенности выполняет компьютерная программа. Анализ проводится на основании снимков, произведенных электронным оптическим прибором. Специальная компьютерная программа отслеживает и выявляет изменения кожных покровов, оценивают не только локальные изменения в отдельно взятом образовании, но и проводит анализ общего состояния кожного покрова. Данные исследования сохраняются в памяти компьютера.
В процессе диагностики невусов нельзя делать биопсию тканей, так как любая травма может привести к малигнизации родинки. В некоторых случаях врач может взять мазок с поверхности родинки, если она кровоточит или на ней образовалась трещина.
Невус

Невус (пигментное пятно, пигментный невус, меланоцитарный невус) – доброкачественное новообразование, которое в большинстве случаев является врожденным пороком развития кожи.
На ограниченном участке образуется скопление особых клеток – невоцитов, которые содержат большое количество пигмента меланина.
Невоциты являются патологически измененными меланоцитами – клетками, которые в норме синтезируют меланин и придают окраску коже. Невоклеточный невус – синоним пигментного невуса. Родинка и невус – также идентичные понятия (сам термин происходит от латинского слова naevus – “родинка”).

Меланоцитарные невусы отличаются большим разнообразием форм, цветов и размеров. До настоящего времени среди врачей нет однозначного мнения по поводу того, какие образования следует обозначать словом “невус”.
Поэтому иногда невусами называют доброкачественные кожные опухоли, в которых не содержится пигмент меланин: Гемангиомы – сосудистые опухоли.
Особенно распространено понятие ” клубничный невус ” – гемангиома красного цвета, которая имеется у большинства новорожденных детей, и проходит в течение первого года жизни.
Также многие врачи оперируют таким понятием, как сосудистый невус .
Невусы сальных желез – в большинстве случаев расположены на голове, также не содержат меланина. Такое новообразование известно как сальный невус.
Иногда в рожденными невусами у детей также называют тератомы (гамартомы), которые, по сути, являются врожденными опухолями, состоящими не только из кожи, но и из всех остальных тканей.
Анемичный невус – разновидность сосудистого невуса. Это участок кожи, на котором недоразвиты сосуды, поэтому он имеет более светлую окраску.
Настоящий меланоформный невус – это образование, которое происходит из измененных клеток-меланоцитов – невоцитов.
Различают следующие виды невусов:
Невоклеточный пограничный невус – простое пятно, которое не возвышается на коже, или слегка выступает над ее поверхностью. Пограничный невус имеет четкие контуры и коричневую окраску. Он может иметь различные размеры и располагаться на разных частях тела. При данном виде меланоформного невуса скопление клеток с пигментом находится между верхним (эпидермис) и средним (дерма) слоем коже – такое расположение обозначается как внутриэпидермальный невус.
Интрадермальный невус – наиболее распространенная разновидность меланоформного невуса. Он так называется, потому что скопление пигментных клеток находится в толще среднего слоя кожи – дерме.
Пигментный сложный невус кожи. Такой невус имеет вид родинки: он возвышается на кожей и может иметь различную окраску, от светло-коричневой до практически черной. Часто на нем растут жесткие волосы. Смешанный невус имеет гладкую поверхность, и может находиться на любой части тела.

Внутридермальный невус . Также выступает над поверхностью кожи, но, в отличие от сложного невуса, имеет неровную, бугристую поверхность. Практически всегда расположен на голове или на шее, очень редко – на туловище. В большинстве случаев внутриэпидермальный невус появляется в возрасте 10 – 30 лет.
Со временем он как бы отделяется от кожи, и располагается на тонкой ножке. Часто затем он превращается в папилломатозный невус (бородавчатый невус). В нем образуется большое количество неровностей, складок и щелей, в которых скапливаются отмершие клетки верхнего слоя. Здесь могут скапливаться болезнетворные организмы, которые затем приводят к инфекционным процессам.
Голубой невус имеет характерную окраску, так как он связан с отложениями меланина под кожей. Голубые невусы характерны в основном для азиатских национальностей. Они немного возвышаются над кожей, плотные на ощупь, их поверхность всегда гладкая, на ней никогда не растут волосы. Голубой невус имеет небольшую величину, чаще всего не более пяти миллиметров.
Базальный невус также имеет вид родинки, но чаще всего он обладает обычным телесным цветом. Это – беспигментный невус.
Невус сетона (невус сеттона, невус саттона, гало невус) – особая разновидность дермального невуса, когда вокруг пигментного пятна находится участок кожи, полностью лишенный пигмента. Происхождение таких невусов пока до конца не изучено. Они часто сочетаются с витилиго (потерей кожей пигментов), меланомами. Чаще всего в области гало невуса имеется небольшое воспаление в коже.
Невус Ота . Располагается на лице, с одной стороны, в виде “грязных” пятен.
Невус Ита напоминает невус Ота, но он находится под ключицей, на груди, в области лопатки и шеи. Обе этих разновидности встречаются в основном у представителей азиатских народов.
Папилломатозный невус (бородавчатый невус) . Похожий на папиллому невус часто имеет большие размеры, находится на голове или сзади на шее, но может располагаться и в иных местах. Он имеет неровную поверхность, как бородавка. Часто на нем растут волосы.
Невус Беккера (волосяной эпидермальный невус) – чаще сего возникает у мальчиков и юношей 10 – 15 лет. Сначала на теле образуется несколько мелких пятен, которые имеют светло-коричневую или коричневую окраску, и находятся рядом. Затем они сливаются и образуют пятна с неровными контурами размерами до 20 см. После этого пятна приобретают неровную бородавчатую поверхность, покрываются волосами. Считается, что к росту невусов Беккера приводит выброс в кровь большого количества мужских половых гормонов – андрогенов.
Линейный невус – новообразование, которое появляется с рождения. Представляет собой множество мелких узелков, от светлого до практически черного цвета, которые расположены на коже в виде цепочки. Линейный невус может занимать всего пару сантиметров, а может и всю руку или ногу. Иногда на нем растут волосы.

Невус глаза – пигментный невус, который расположен на радужной оболочке. Он хорошо заметен в виде пятна, которое может иметь разные размеры и форму. Также невус глаза может находиться на сетчатке: в этом случае он выявляется только во время осмотра офтальмологом.
Все невусы кожи можно классифицировать по размерам:
- мелкие невусы, имеющие размеры 0,5 – 1,5 см;
- средние неводермальные невусы – 1,5 – 10 см;
- крупные пигментные невусы имеют размеры более 10 см;
- если невус располагается на целой области тела, занимая ее практически целиком, то он называется гигантским.
Со временем внешний вид пигментных невусов может изменяться. Меняется и их общее количество на теле: Далеко не всегда можно обнаружить невусы на теле новорожденного. Только у 4 – 10% детей грудного возраста можно выявить родинки. Если невусы с рождения имеют большие размеры, то они наиболее опасны в плане озлокачествления (перехода в меланому).
В подростковом возрасте (10–15 лет) дермальные невусы можно встретить у 90% лиц.
В среднем у человека в возрасте 20-25 лет на теле можно насчитать до 40 родинок.
После 30 лет на коже остается только 15 – 20 невусов.
У человека, достигшего 80 – 85 лет практически невозможно обнаружить невусы на теле. Такую динамику связывают с изменением гормонального фона в течение жизни человека.
Многие исследователи склоняются к мысли, что абсолютно все пигментные невусы, даже те, которые появляются с возрастом, являются врожденными пороками развития кожи.
Нарушения, которые приводят к образованию этой доброкачественной опухоли, возникают еще в эмбриональном состоянии организма. До настоящего времени пока не изучены все врожденные причины образования диспластических невусов.
В качестве основных факторов можно выделить:
Колебания уровня половых гормонов в организме беременной женщины:
- прогестинов и эстрогенов.
- Инфекции мочеполовой системы у беременных. Воздействие на организм беременной женщины неблагоприятных факторов: токсичных веществ, излучений.
- Генетические нарушения. Под действием всех этих факторов нарушается развитие меланобластов – клеток, из которых впоследствии образуются меланоциты. В итоге меланобласты скапливаются на определенных участках кожи и трансформируются в клетки-невоциты.
Невоциты отличаются от нормальных меланоцитов двумя особенностями:
- У них нет отростков, по которым пигмент мог бы распространяться в другие клетки кожи;
- Диспластические невусы хуже подчиняются общим регулирующим системам организма, но, в отличие от раковых клеток, утратили эту способность не полностью.
Считается, что с возрастом не появляются новые пигментные невусы, а проявляют себя лишь те, которые существовали с рождения, но не были заметны. Следующие причины могут инициировать проявление новых меланоцитарных невусов: Гормональные перестройки организма. Это очень ярко проявляется в подростковом возрасте, когда на теле появляется большая часть невусов. Действие на кожу ультрафиолетовых лучей. Частые солнечные ванны и солярии способствуют росту пигментных пятен. Беременность. Как уже отмечалось выше, это связано с колебанием уровня половых гормонов в организме женщины. Менопауза. Прием контрацептивов. Воспалительные и аллергические заболевания кожи (угри, дерматиты, различные сыпи).
Диагностика:
Перед врачом, который осуществляет диагностику невуса, стоит ряд важных задач:
- установить разновидность невуса и определить возможности его лечения;
- вовремя распознать начало процесса озлокачествления пигментного пятна;
- определить показания к проведению дополнительных методов диагностики.
Обследование пациента начинается классически с беседы и осмотра. Во время расспроса врач устанавливает важные подробности: когда появился неводермальный невус.
Особенно важно, имеется ли он с рождения, или возник с возрастом; как образование вело себя в течение последнего времени:
- увеличивалось ли в размерах,
- изменяло ли цвет, контуры, общий внешний вид;
- проводилась ли ранее диагностика и лечение, каков был результат
Непосредственный контакт с пациентом очень важен. Ни один профессиональный специалист не возьмется ставить диагноз и лечить невус по фото. После расспроса пациента следует осмотр. Доктор должен оценить форму, размер, расположение невуса, наличие на нем волос и иные особенности. После этого уже может быть поставлен точный диагноз и намечены определенные лечебные мероприятия.
При необходимости врачом назначаются дополнительные методы диагностики. Чаще всего применяются мазки с поверхности невуса. Абсолютными показаниями к данному исследованию является мокнутие, кровоточивость, трещины на поверхности пигментного пятна. Во время мазка получают материал, который затем изучают при помощи микроскопа.
Также сегодня все более распространенной становится современная компьютерная диагностика невусов у новорожденных и взрослых людей. При помощи этой методики получают изображение пигментного пятна, которое затем может быть сохранено на компьютере. Быстро сравнив его с имеющейся базой данных, врач может установить верный диагноз и назначить лечение.
Лабораторная диагностика применяется для установления процесса перерождения невуса в меланому. При озлокачествлении пигментного пятна в крови пациента появляются особые вещества – онкомаркеры. Их обнаружение позволяет точно установить диагноз, так как только при меланоме в крови определяются две молекулы, имеющие название TA90 и SU100. При других злокачественных опухолях выявляются другие онкомаркеры.
Для проведения анализа на онкомаркеры необходимы четкие показания: врач должен иметь веские основания подозревать переход невуса в меланому. Кроме того, само удаление дермального невуса может стать диагностической процедурой.
После того, как пигментное пятно удалено, врач обязательно должен отправить его на гистологическое исследование. Его осматривают под микроскопом и, в случае обнаружения злокачественного перерождения, пациента снова просят явиться в клинику.
В настоящее время существует несколько методов лечения пигментных невусов, как хирургическим путем, так и альтернативными способами.
Показания определяются только лечащим врачом с учетом двух факторов:
Особенности самого пигментного пятна: разновидность, размеры, риск перехода в меланому.
Наличие в больнице необходимого оборудования
Хирургический метод
Удаление пигментного невуса хирургическим путем (при помощи скальпеля) – наиболее распространенная методика, так как она не требует специального оборудования и отличается надежностью.
Криодеструкция
Криодеструкция – метод, предусматривающий лечение невуса при помощи заморозки. После обработки низкими температурами пигментное пятно отмирает и превращается в струп (корочку), под которой растет новая нормальная кожа.Лечение невуса низкой температурой может осуществляться только в том случае, если он имеет небольшие размеры, и расположен поверхностно, но не сильно выступая над кожей.
Электрокоагуляция
Это методика, которая противоположна криокоагуляции. Иссечение невуса осуществляется под действием высокой температуры.Процедура болезненная, поэтому требует применения местной анестезии, а у детей – только общего наркоза.
Лазерная терапия
Удаление невусов лазером – метод лечения, который широко распространен в современных косметологических салонах. Он отлично подходит для того, чтобы удалять небольшие родинки в области лица, шеи и на других частях тела. Лазерное излучение отличается тем, что оно способно проникать в кожу на большую глубину в пределах точно заданной площади. При этом не образуется шрамов, ожогов, рубцов и других осложнений. Процедура безболезненна.
Радиохирургические методы
В последние годы радиохирургия все активнее используется в мировой медицине. Суть этих методик состоит в том, что специальным прибором, – радионожом (сургитроном) генерируется пучок радиоактивного излучения, который концентрируется только в области патологического очага, не нанося вреда здоровым окружающим тканям. Таким образом могут быть удалены практически любые доброкачественные и злокачественные опухоли, в том числе и пигментные невусы.
Некоторые особые показания Если имеется подозрение на злокачественное перерождение невуса, то используется, как правило, только хирургическое иссечение.
При этом удаляются все окружающие ткани, для предотвращения дальнейшего роста опухоли. Некоторые разновидности невусов лечатся только хирургическим путем.
Консультацию специалиста можно получить по телефону: +7(495) 961-27-67
Какие родинки опасны?

Клетки, содержащие пигмент, отвечающие за цвет кожи и ее защиту от воздействия УФ-лучей называются меланоцитами. Ограниченное скопление нормальных клеток этой ткани в медицине называется невусом, от латинского «naevus», а в народе – родинкой.
Среднее количество – от 12 до 22 по всему телу. Наследственная предрасположенность может влиять на это «среднее» число. Считается, что эти выпуклые пятнышки даны человеку с рождения, однако это не всегда так. Родинки могут появляться и исчезать. Светлая кожа повышает вероятность появления приобретенных родинок.
Причины их возникновения:
- Наследственность (врожденные),
- Изменение гормонального фона (пубертатный период, прием гормональных препаратов, беременность, менопауза),
- Соляризация (воздействие ультрафиолетовых лучей).
Чем может угрожать родинка?
Рост перерожденных меланоцитов вызывает самую агрессивную злокачественная опухоль – меланому. Может появляться на коже и слизистой. Очень часто болеют молодые.

Основные факторы риска:
- Наследственная предрасположенность,
- Механическое травматическое повреждение,
- Солнечные ожоги,
- Величина пигментного пятна (6 и более мм).
Меланома способна развиться сама по себе, но наличие, количество, расположение родинок увеличивают эту вероятность.
Какие родинки опасны, а какие не должны вас беспокоить?
Невусы могут быть плоскими или выпуклыми, как горошинки. Цвет зависит от содержания меланина – чем больше, тем темнее. Бывает, что пигмента нет, в этом случае узелок белый или розоватый. Интенсивно окрашенные невусы, залегающие в глубоких кожных слоях, снаружи выглядят голубоватыми.
Невусы, имеющие признаки изменения – нечеткий контур, пятнистый, неравномерный окрас, неправильную форму – называют атипичными. Отвечая на вопрос, какие родинки опасны, надо отметить, что множественные атипичные новообразования требуют наблюдения. Особенно, если в анамнезе генетических родственников были какие-либо злокачественные кожные заболевания.
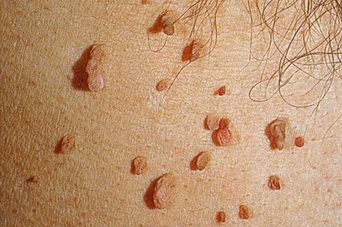
Иногда за невус принимают внешне очень похожую на него бородавку. Бородавки (папилломы) могут быть вирусного происхождения (ВПЧ). Сами по себе виды этого типа наростов не озлокачествляются. Исключения: перианальная область, половые органы, молочные железы. Появление бородавок не связано с наличием паразитов или наличием раковых клеток.
Специалисты делят невусы на неопасные и меланомоопасные
Меланомоопасные невусы
Какие родинки опасные и вызывают меланому?
- Пигментный пограничный невус
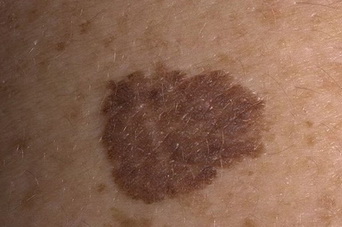
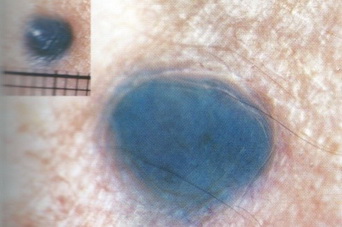

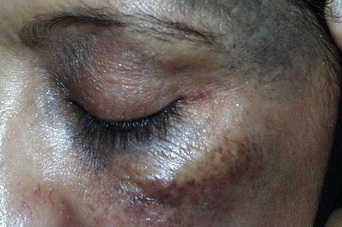
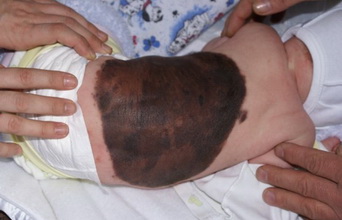
- Гигантский пигментный невус
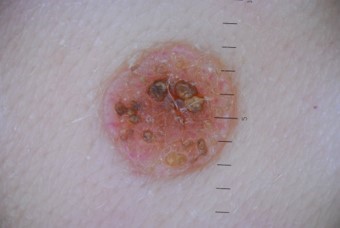
- Сложный атипичный невус
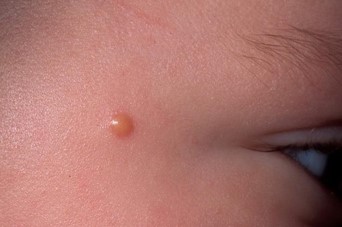
- Внутридермальный пигментный невус (озлокачествляется в 10% случаев)
- Ограниченный предраковый меланоз (Хатчинсона, Дюбрея)
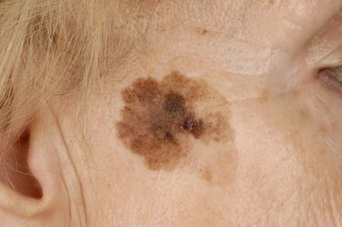
Неопасные невусы:
- Галоневус
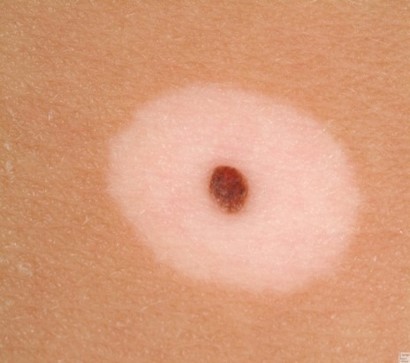
- Веретеноклеточный вирус (Шпиц)
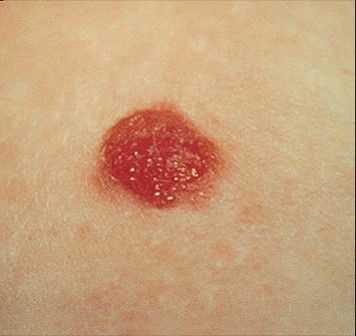
- Невус из баллонообразных клеток
- Фиброэпителиальный невус
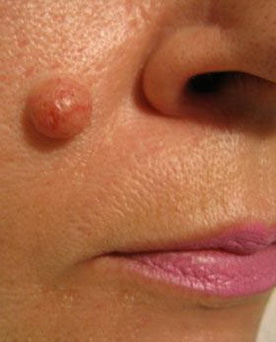
- Папилломатозный невус
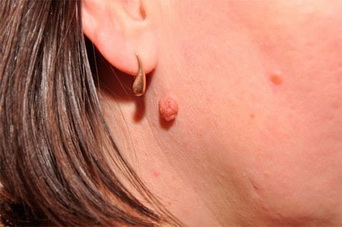
- Веррукозный невус
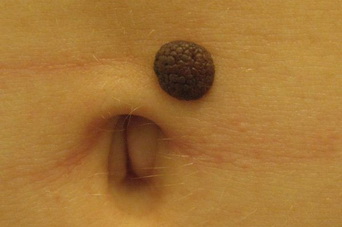
- «Монгольское пятно», так называемый Halo-невус (невус Сеттона)
За всеми новообразованиями необходимо наблюдать. Если родинка внезапно поменяла цвет, начала расти, изменились края или очертания, появился зуд – нужен врач-дерматолог.
Наличие меланомоопасных невусов, а также неудобное расположение невуса, делающее недоступным самоконтроль, постоянное повреждение (например, одеждой или украшениями) – показания к удалению.
Видео «Тайны родинок»
Какие родинки могут стать причиной рака кожи? Что опаснее: удалить невус или оставить? Лучше выжигать лазером или вырезать скальпелем?
Можно ли самостоятельно определить опасные родинки?
Для того, чтобы самостоятельно определить, какие родинки опасны, разработаны несколько методов самоосмотра (английское правило Фридмана ABCDE, русский вариант ФИГАРО). Наиболее известная диагностика на «озлокачествление», называется АКОРД.
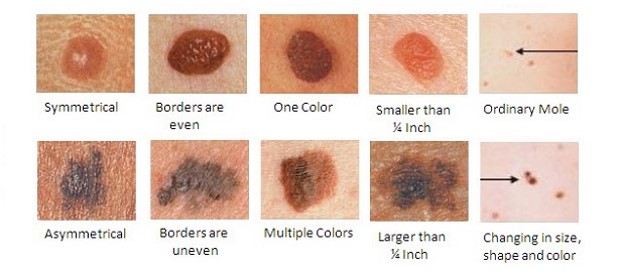
К – край, кайма. Должна быть ровной, четкой, без размытия
О – окрашенность. Равномерная, без вкраплений
Р – размер. Любое новообразование имеет риск перерождения, но у крупных он выше
Д – динамика. Любые изменения должны насторожить.
Что делать, если появились сомнения о «доброкачественности» новообразования?
При обнаружении любого из признаков, перечисленных выше необходимо обратиться к врачу. В клинических условиях, помимо внешнего осмотра, для диагностики используют аппаратные методы.


Авторская публикация:
НАЖМУДИНОВ РУСТАМ АСУЛЬДИНОВИЧ
кандидат наук, онколог НИИ онкологии им Н.Н. Петрова
Что вам необходимо сделать
- Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
- Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте, Instagram, Facebook, YouTube и Одноклассники.
- Если вам понравилась статья:
- оставьте комментарий ниже;
- поделитесь в социальных сетях через удобные кнопки:
Публикации по теме:
Месяца полтора назад на коже правой щеки в области верхней скулы и на левой в области нижней скулы одновременно образовались две 2-3-х мм родинки (или папилломки без ножки) светло-розовато-коричнего цвета, полупрозрачные. Недели две назад родинка справа вдруг закровила(возможно, я ее задела нечаянно), промокнула ваткой спиртовой, немного подержала и все восстановилось. Не беспокоит, выглядят так же, как и были, не беспокоят. Подскажите, пожалуйста, нужно ли врачу показать? Дерматологу, онкологу? Спасибо!
Меланомоопасные невусы
Меланомоопасные невусы – пигментные доброкачественные новообразования кожи, которые имеют наибольший риск малигнизации и перерождения в злокачественную меланому. Существует несколько разновидностей таких родинок, которые отличаются между собой внешним видом, возрастом появления, гистологическим строением и другими факторами. Диагностика меланомоопасных невусов осуществляется путем осмотра новообразования и гистологического изучения тканей, полученных в результате его удаления. Лечение образований в большинстве случаев хирургическое, степень и объемы вмешательства зависят от типа, структуры и размеров родинки. В дальнейшем требуется диспансерное наблюдение у дерматолога или онколога.
Общие сведения
Меланомоопасные невусы – несколько типов доброкачественных пигментных кожных образований, достаточно часто перерождающихся в меланому. Согласно данным медицинской статистики, подобные новообразования являются достаточно распространенным состоянием – их доля среди родинок всех типов составляет около 10%. При этом частота встречаемости меланомы намного ниже – примерно 2 случая на 100 000 населения, это свидетельствует о том, что меланомоопасные невусы далеко не всегда приводят к развитию злокачественной опухоли. Тем не менее, их наличие существенно повышает риск появления этого заболевания и значительно потенцирует влияние канцерогенных факторов различной природы. По этой причине в дерматологии наличие меланомоопасных невусов считается достаточно серьезным состоянием, требующим проведения лечебных мероприятий и наблюдения у специалиста для своевременного выявления меланомы.

Причины меланомоопасных невусов
Причины развития меланомоопасных невусов, как и других пигментных новообразований кожи, заключается в нарушении процессов деления меланоцитов – клеток кожи, содержащих в себе гранулы меланина. Обычно такие клетки более-менее равномерно распределяются в коже и защищают тело от воздействия ультрафиолетовых лучей. По ряду причин, таких, как наследственные и генетические факторы, влияние некоторых химических соединений, повреждение кожных покровов механическим путем, ультрафиолетом или радиацией, возникает нарушение клеточного деления меланоцитов. В результате этого нарушения на ограниченном участке кожи образуется скопление пигментных клеток, которое внешне выглядит как коричневое или почти черное пятно различных размеров.
Некоторые исследователи полагают, что появление меланомоопасных невусов и других подобных образований всегда имеет врожденную природу и обусловлено нарушениями процесса миграции меланоцитов в эпидермис из нейроэктодермы. Сторонники этой теории считают, что любые другие факторы, роль которых замечена в процессах развития родинок, лишь провоцируют дальнейшее усугубление данного нарушения. Таким образом, цикл развития меланомоопасных невусов с этой точки зрения выглядит как «нарушение эмбриогенеза – развитие собственно родинки под действием различных факторов – малигнизация и появление меланомы». В свете данной теории меланома рассматривается как состояние, обусловленное врожденными факторами. Родинки обнаруживаются либо сразу при рождении ребенка, либо через несколько лет или даже десятилетий – такая задержка не означает отсутствия «врожденности» меланомоопасного невуса, просто сначала дефект кожи настолько мал, что незаметен даже при самом тщательном осмотре.
Классификация и симптомы
Все родинки или невусы подразделяются на две большие разновидности – меланомоопасные и меланомонеопасные. Среди первых выделяют несколько основных типов, которые различаются между собой внешними проявлениями, возрастом появления, преимущественной локализацией на теле и другими характеристиками. Кроме того, меланомоопасные невусы отличаются между собой степенью онкогенного риска. К наиболее типичным представителям таких кожных новообразований относят следующие:
1. Диспластический меланомоопасный невус – наиболее тяжелая разновидность меланомоопасного образования. На протяжении жизни человека в 90% случаев перерождается в злокачественную меланому. Данный тип родинок зачастую имеет наследственный характер, иногда наблюдается их множественное образование на теле (50 и более неоплазий). Локализация диспластических невусов не имеет характерных особенностей, они могут возникать на различных участках тела. Цвет родинок варьирует от светло-коричневого до почти черного, размер – от 2 до 10 миллиметров. Обычно они регистрируются вскоре после рождения, в некоторых случаях наблюдается их спонтанное появление в период полового созревания. Меланомоопасные невусы такого типа плоские, обычно с нечеткими краями, до начала малигнизации их консистенция на ощупь не отличается от здоровой кожи.
2. Синий меланомоопасный невус (тип Ядассона-Тиче) – обычно возникает на протяжении жизни человека и представляет собой одиночное (реже могут встречаться по 2-5 родинок) новообразование кожи размером не более 10 миллиметров. Его поверхность выступает над кожей в виде полусферы, покровы невуса имеют характерный «напряженный» вид, цвет варьирует от светло-синего до темного или почти черного. Излюбленная локализация – волосистая часть головы, ладони, подошвы, ягодицы, но может возникать и на других участках тела. Малигнизация синего меланомоопасного невуса чаще всего происходит на фоне травматизации родинки, в том числе и при ее неполном удалении косметологическими методиками.
3. Пограничный пигментный невус – данная меланомоопасная разновидность родинки в подавляющем большинстве (80%) случаев является врожденным состоянием, у остальных 20% больных невус появляется в раннем детском возрасте. Размер образования обычно увеличивается с возрастом, как правило, составляет 8-15 миллиметров, в некоторых случаях больше. Этот тип меланомоопасного невуса имеет коричневую окраску, которая меняет свою интенсивность от центра к периферии новообразования, иногда с образованием концентрических колец. Перерождение в меланому чаще всего происходит под воздействием травм или ультрафиолетового излучения.
4. Гигантский пигментный невус – наиболее заметный тип подобных новообразований. Имеет исключительно врожденный характер. Эта разновидность меланомоопасных невусов увеличивается по мере роста человека, нередко достигает 5-7 сантиметров в диаметре. Известны случаи, когда новообразования подобного типа покрывали собой значительную часть тела больного и достигали размеров 30-40 сантиметров. При этом родинка выступает над поверхностью кожи и имеет коричневую или черную окраску, формируя собой выраженный косметический дефект. Малигнизация гигантского пигментного невуса регистрируется примерно у 10% больных.
5. Невус Ота – это меланомоопасное новообразование развивается исключительно на лице в области иннервации ветвей тройничного нерва (на коже скуловой или подглазничной области). Является врожденным состоянием, обусловленным нарушениями миграции и дифференцировки меланоцитов. Меланомоопасный невус Ота характерен для азиатских народов монголоидной расы, у остальных национальностей подобные образования не возникают. Со временем может достигать в диаметре нескольких сантиметров, перерождение в меланому наблюдается редко, в основном – под воздействием ультрафиолетового излучения.
6. Ограниченный предраковый меланоз Дюбрейля – это состояние неизвестной этиологии, которое одними дерматологами относится к меланомоопасным невусам, другими – к предраковому дерматозу. Чаще всего заболевание возникает у пожилых людей. Вначале на поверхности кожи лица и шеи, реже других участков тела образуется пигментное пятно, которое имеет неровные края, напоминающие контуры географических карт. Пятно постепенно увеличивается в размере, на его поверхности со временем возникают папулы, узелки и другие образования. Ограниченный предраковый меланоз Дюбрея является облигатным предраковым состоянием, при отсутствии лечения он практически всегда приводит к развитию злокачественной меланомы.
Диагностика меланомоопасных невусов
В большинстве случаев определение меланомоопасных невусов производится путем осмотра новообразования дерматологом. Врач обращает внимание на цвет, размеры, форму и характер контуров родинки (ровные или разорванные, нечеткие), путем пальпации определяет ее консистенцию и наличие уплотнений или других изменений относительно здоровой кожи. При расспросе специалист устанавливает возраст, в котором впервые был зафиксирован данный невус, выясняет, имелись ли в анамнезе факты его роста, насколько быстрым был рост, возникали ли какие-либо другие субъективные симптомы (зуд, жжение, боли) в месте расположения новообразования. Все это позволяет диагностировать меланомоопасный невус и предварительно определить признаки его малигнизации.
Более точные данные по поводу характера невуса может дать биопсия тканей с их последующим изучением. Однако, поскольку механическая травма может стать толчком к развитию злокачественного процесса, онкологи и дерматологи избегают использовать этот метод исследования меланомоопасных невусов. Гистологическое изучение возможно только после удаления новообразования хирургическим путем с соблюдением всех мер предосторожности. Строение тканей меланомоопасных невусов отличается большим количеством меланоцитов разной степени дифференцировки – чем она ниже, тем выше вероятность развития меланомы. В некоторых случаях для определения этого состояния используют дополнительные методы исследования – дерматоскопию, термографическое исследование пораженных участков кожи и ряд других.
Лечение меланомоопасных невусов
Единственным надежным методом лечения меланомоопасного невуса является хирургическое удаление новообразования с широким иссечением тканей кожи. Если родинка имеет очень большие размеры (гигантский пигментный невус), может потребоваться пересадка кожи от донора или с других участков тела больного. Во многих случаях кожная пластика выполняется не только с профилактическими, но и косметическими целями, особенно при значительном размере родинки и ее расположении на заметном участке тела. Удаление меланомоопасного невуса необходимо производить только при участии онколога – косметологические методики удаления (криодеструкция, электрокоагуляция и другие) могут не только не избавить больного от этого образования, но и стать причиной его перерождения в меланому.
Прогноз и профилактика меланомоопасных невусов
Прогноз при наличии меланомоопасных невусов зависит от огромного количества факторов: типа новообразования, его расположения, условий работы и образа жизни человека и даже климата, в котором он проживает (в южных районах кожа подвергается более интенсивному воздействию ультрафиолетовых лучей, что повышает риск развития меланомы). После хирургического иссечения невуса необходимо диспансерное наблюдение у онколога или дерматолога для своевременного выявления признаков малигнизации. Аналогичный подход используют и при других родинках с относительно низким онкогенным риском (например, при голубом невусе) – больные с не удаленными новообразованиями каждые 3-6 месяцев осматриваются специалистом.
За какими родинками нужно следить и как избежать развития меланомы, рассказал врач онколог-хирург
Родинки есть у 90% людей на планете. Эти уникальные скопления пигментных клеток могут передаваться по наследству, закладываться при эмбриональном развитии или появляться в течение жизни. В основном они не доставляют дискомфорта. Но иногда могут стать причиной тяжелых злокачественных заболеваний кожи.
Кому и какие родинки нужно держать на контроле и как избежать развития меланомы, объяснил врач онколог-хирург высшей категории Дмитрий Дятко.

Что такое родинка с медицинской точки зрения? Почему она появляется?
— Родинка или, по-медицински, невус — это доброкачественное пигментное новообразование на коже, которое состоит из скопления невусных клеток — невоцитов.
Есть две теории возникновения родинок. По одной из них все невусы являются врожденными. Их считают пороком эмбрионального развития. Порок возникает из-за влияния на организм беременной женщины разных факторов: изменения уровня половых гормонов, инфекций мочеполовых путей, воздействия ионизирующего излучения, химических агентов, а также из-за генетических нарушений. Такие родинки проявляются в самом раннем возрасте или в течение жизни.
По другой теории невусы делятся на:
- врожденные;
- приобретенные, которые появляются в течение жизни под воздействием определенных причин.

Появление родинок провоцируют:
- гормональная перестройка организма. В период полового созревания, климакса у многих появляются новые родинки;
- действие ультрафиолетового излучения;
- беременность;
- аллергические или инфекционные болезни кожи;
- снижение иммунитета.
Почему за родинками стоит присматривать?
Опасность, которая связана с родинками, – это развитие меланомы. Многие боятся, что обычный невус может переродится в меланому. Такое случается, но редко.
Большое количество родинок на теле свидетельствует о риске развития меланомы, но не обязательно из уже существующей родинки. Важно наблюдать все пигментные невусы, чтобы не пропустить злокачественное образование, если оно вдруг возникло.
Меланома – это злокачественная опухоль, которая развивается из меланоцитов – пигментных клеток, продуцирующих меланин и отвечающих за возможность загорать. Меланома может поразить кожу, а также распространиться на органы и кости.

В мире темп прироста заболеваемости – 3-5% ежегодно. В Беларуси, в среднем, заболевают 8 человек на каждые 100 тысяч. Больше подвержены развитию меланомы женщины. Средний возраст выявления заболевания – 50-55 лет.
Меланома в 5-14% случаев – это наследственное заболевание, которое обусловлено генетическими мутациями.
Важно как можно раньше обнаружить меланому: на ранней стадии ее можно удалить.
Какие родинки таят в себе опасность?
Родинки делят на:
- меланомоопасные;
- меланомонеопасные.
Особое внимание следует обращать на меланомоопасные невусы. У них большой риск малигнизации — перехода в злокачественные. Признаки такого перехода можно самостоятельно распознать по шкале «ФИГАРО»:
Ф – форма. Например, если родинка была плоская, а стала выпуклая.
И – изменение размеров и ускоренный рост. Если остальные невусы на теле растут равномерно, а какой-то растет быстрее всех, лучше показать его дерматологу.
Г – границы. Если границы размытые, неровные, в виде контурной карты.
А – асимметрия. Когда мы проводим условную линию, которая должна делить родинку пополам, нужно обратить внимание, одинаковые ли две половинки этой родинки.
Р – размер. Как правило, злокачественная больше 6 мм.
О – окраска. Неравномерный цвет родинки, беспорядочно расположенные коричневые, серые, розовые и белые участки могут говорить о том, что она опасна в плане малигнизации.
Даже если подходит 1 или 2 пункта из этого списка, лучше показаться специалисту.

Особое внимание нужно уделять и диспластическим невусам. Они являются атипичными, то есть такими, которые могут стать злокачественными. Их можно распознать по размеру – обычно от 5 мм до 1,5 см, светло-коричневому или розоватому цвету, размытым нечетким краям. Такие родинки лучше профилактически удалять хирургическим путем.
В 60-70% диспластические невусы переходят в меланому. Но чтобы это произошло, должны совпасть несколько факторов.
Какие факторы влияют на развитие меланомы?
Выделяют две группы факторов:
– солнечные ожоги . Особенно полученные в детском или юношеском возрасте. Поэтому настоятельно рекомендую использовать для ребенка солнцезащитные средства;
– механические повреждения невусов . При повреждении лучше обратиться к дерматологу, чтобы он удалил родинку. Пигментные невусы, которые находятся в зонах возможного травмирования, я рекомендую профилактически удалять. Любое образование, которое постоянно травмируется на коже, может привести к малигнизации, когда нормальные или патологически измененные клетки становятся злокачественными.
– генетический фактор. Если у кого-то из родственников была меланома, есть вероятность, что она перешла и к потомкам.
– фототип кожи. Люди с 1 и 2 фототипами болеют чаще, чем люди с 3 и 4. Большая часть белорусов имеют 2 и 3 тип.
– иммунные нарушения и гормональные перестройки: половое созревание, беременность, климакс.

Если человек проверил родинку, которая показалась ему подозрительной, и пока с ней всё в порядке, через какое время нужно проверить ее снова?
Это зависит от типа родинки. Их все можно проверять самостоятельно и по мере появления критериев по шкале «ФИГАРО» обращаться к специалистам.
Есть невусы, с которыми нужно раз в год приходить к дерматологу, чтобы сравнить снимки дерматоскопа, сделанные год назад, с тем, что есть на данный момент.

Кто находится в группе риска? Кому за родинками нужно следить особенно внимательно?
Существует несколько групп риска.
- К группе крайне высокого риска по меланоме, относятся пациенты, которые замечают изменения родинки, те, у кого есть один или несколько диспластических невусов и меланомы в анамнезе.
- К группе высокого риска относятся люди, у близких родственников которых была меланома. А также если у них есть спорадические диспластические невусы и врожденные пигментные невусы от гигантских до мелких.
- Группа умеренного риска – люди с фототипом кожи 1 и 2, с рыжими волосами, веснушками. Также люди, у которых были тяжелые солнечные ожоги в детстве. Им вообще не рекомендуется загорать. Во время активного солнца им нужно находиться под навесом, в тени. А перед выходом на улицу в солнечный день использовать средства с SPF.
- И группа низкого риска – дети младше 10 лет, азиаты, афроамериканцы со смуглой темной кожей.

Как защититься от развития меланомы?
В случае отягощенного семейного анамнеза пациенту нужно приходить к врачу минимум раз в год для осмотра всех родинок на теле. Даже если кажется, что ничего страшного и аномального нет, доктор может увидеть небольшой невус, который покажется ему подозрительным.
Также нужно пользоваться средствами с SPF, не злоупотреблять пребыванием на солнце. Шоколадный загар – это ожог кожи. А любой ожог может привести к перерождению клеток. И стараться избегать травматизаций невусов.
Невусы
Наблюдением невусов занимается дерматолог или дерматоонколог. Удалить невус может дерматолог, дерматоонколог, хирург. Если невус расположен на конъюнктиве глаза, необходимо наблюдение офтальмолога.
Что такое невусы
Невусы — это доброкачественные новообразования кожи.
Формы и осложнения невусов
Различают меланоцитарные (содержащие пигментные клетки-меланоциты) и немеланоцитарные невусы (образованы другими клетками, кроме меланоцитов), которые включают эпидермальный невус, невус сальных желез, невус Беккера и некоторые другие доброкачественные образования, сосудистые невусы кожи.
Меланоцитарные невусы
Выделяют приобретенные и врожденные меланоцитарные невусы.
Приобретенные меланоцитарные невусы (ПМН) являются доброкачественными опухолями кожи. Как правило, они не имеют склонности к злокачественной трансформации. К особым формам приобретенных меланоцитарных невусов относят невус Шпица, невус Рида, пятнистый невус (спилус), галоневус (Сеттона), залегающий в глубоких слоях кожи синий невус (Ядассона-Тиче).
В отдельную группу выделяют атипичные (диспластические) невусы (АН). В отличие от обыкновенных приобретенных меланоцитарных невусов, атипичные меланоцитарные невусы могут иметь некоторые клинические характеристики меланомы, такие как асимметрия, нечеткие границы, несколько цветов или размер более 6 мм. Основное их отличие от злокачественной опухоли — стабильность, отсутствие изменений на протяжении долгого времени и сходные характеристики у одного человека. Атипичные меланоцитарные невусы имеют относительно повышенный риск злокачественной трансформации и требуют тщательного наблюдения.
Врожденные меланоцитарные невусы возникают как порок развития (гемартома) и обычно имеются уже при рождении ребенка. Врожденные меланоцитарные невусы больших размеров также ассоциируются с повышенным (но все же невысоким) риском злокачественной трансформации. Крайне редко они могут быть ассоциированы с патологическим накоплением меланоцитов в центральной нервной системе (нейрокожный меланоз). Врожденные меланоцитарные невусы с ожидаемым размером у взрослого (в течение жизни они будут увеличиваться пропорционально росту ребенка) также требуют повышенного внимания и наблюдения врача.
Меланоцитарную структуру имеют также невусы Ота и Ито, но в их основе не избыточное деление клеток, а их накопление в глубоких слоях кожи.
Причины появления невусов
Основной причиной их появления считаются ультрафиолетовые лучи (лучи солнца), может играть роль наследственная предрасположенность, особенности пигментации кожи и волос.
Симптомы невусов
Невусы выглядят как пятна или узелки на коже. Одни из них едва заметны, другие имеют насыщенный коричневый (меланоцитарные или пигментные) или красный (сосудистые невусы) цвет.
Невусы могут менять свой вид, увеличиваться на протяжении жизни. Важно правильно оценивать эти изменения, такие проявления могут быть не только вариантом нормы, но и служить одним из признаков злокачественных образований кожи.
Стадии изменений невусов
Для меланоцитарных невусов — как приобретенных, так и врожденных — характерны стадийные изменения на протяжении жизни. Классический путь развития включает 3 стадии, которые отличаются глубиной расположения образования:
- простой невус или пограничный представляет собой поверхностное плоское коричневое пятно;
- сложный или комбинированный невус располагается глубже и выглядит как коричневое пятно или возвышающееся образование на коже;
- внутридермальный невус представляет собой светлое, возвышающееся и расположенное глубоко в коже образование.
Лечение невусов
В большинстве случаев лечение не проводится, требуется только наблюдение, поскольку невусы являются доброкачественными образованиями. При подозрении на злокачественный характер и выявлении образований с высоким риском злокачественной трансформации проводится хирургическое иссечение. Возможно проведение удаления невуса по желанию пациента из эстетических соображений или из-за дискомфорта (например, при локализации в зонах частой травматизации одеждой).
Особенности методики лечения
Оптимально проведение хирургического иссечения невуса. Этот метод позволяет осуществить радикальное удаление скальпелем с последующим ушиванием раневой поверхности. В некоторых случаях, когда невусы выступают над поверхностью кожи, может применяться радионож, электро- или лазерный нож. Во всех случаях хирургического лечения меланоцитарных невусов необходимо проведение гистологического исследования удаленных тканей.
Как происходит лечение невусов в клинке Рассвет
Врач проведет осмотр кожного покрова пациента полностью, для исключения риска пропустить меланому или другой рак кожи. Подозрительные образования дополнительно изучаются с помощью прибора, позволяющего осмотреть кожу с увеличение в 10 раз – дерматоскопа. В карте пациента описываются невусы, требующие наблюдения. Подозрительные невусы врач предложит удалить хирургическим способом с последующим гистологическим исследованием удаленного материала (направляется в экспертную лабораторию). Удаление невусов по эстетическим показаниям может выполняться по желанию пациента.


