Причины, стадии развития, симптомы и методы лечения гигромы колена
Хронические тендовагиниты или гигромы не часто наблюдаются на руке, поэтому каждый отдельный врач имеет мало опыта в их распознавании и лечении. Первый симптом — набухание области сухожильного влагалища, затем боль, чувствительность к давлению, ослабление сжимания рук и ограничение подвижности. Над больным сухожильным влагалищем кожа может быть немного отечной, при движении пальцев слышен хруст. Болезнь впервые описал Олаф Акрель в 1778 году.
Кауфман различает четыре формы: серозный, серофибринозный, фунгозный туберкулез сухожильного влагалища и холодный абсцесс. Серофибринозный туберкулез сухожильного влагалища соответствует чаще всего наполненной рисоподобными тельцами гигроме. При фунгозной форме поражение может прорываться через кожу, в результате чего могут возникнуть свищи. Ведется дискуссия по вопросу о том, всегда ли туберкулезна наполненная рисовыми тельцами гигрома?
Краузе, Гольдман и Ф. Кёниг указывают на то, что гигромы с рисовыми тельцами встречаются и без туберкулеза. По Карре и Хауку, рисовые тельца носят туберкулезный характер, хотя прививки морским свинкам чаще дают отрицательный результат, чем положительный. Алъбертини и Заттлер считают, что рисовые тельца встречаются также и при нетуберкулезных изменениях сухожильного влагалища, но в первую очередь характерны для туберкулезной гигромы.
Везе (Deutsches Gesundheitswesen) считает, что бывают и неспецифические гигромы сухожильного влагалища с образованием рисовых телец или без них. При гематогенном происхождении почти во всех случаях можно выявить возбудителя типа человеческого, в то время как при гигроме, возникшей после прямой травмы, чаще всего встречается возбудитель бычьего типа. Везе признает специфическую гигрому профессиональной болезнью, если она возникла в области сухожильного влагалища после повреждения, дошедшего до него, если локализация соответствует этому, туберкулез сухожильного влагалища гистологически подтвержден и выращенный возбудитель принадлежит к бычьему типу.
Такой инокуляционный туберкулез сухожильного влагалища возникает через 4 недели—6 месяцев после травмы. Современное лечение — радикальное хирургическое удаление больного сухожильного влагалища и, в случае положительного гистологического результата, — проведение курса лечения туберкулостатическими препаратами.
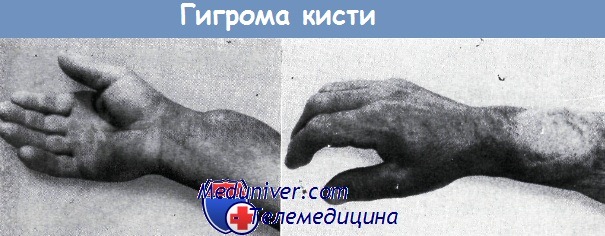
В области предплечья и кистевого сустава у 35-летнего крестьянина в течение 2-х лет развилась припухлость, временами открывались свищи, вследствие чего он не мог работать. Кареозная грануляционная ткань разрушила сухожилие лучевого разгибателя кисти.
Сухожилия отводящей мышцы и длинного разгибателя большого пальца при операции освобождены от грануляционной ткани.
В течение трех месяцев проводилась местная и общая антитуберкулезная терапия. Трудоспособность восстановлена.
Туберкулезное воспаление сухожильных влагалищ верхних конечностей не является редкостью. Оно обычно возникает гематогенным путем, но не исключена возможность первичного проникновения туберкулезной палочки на месте повреждения. Последний вид инфицирования встречается нередко у людей, имеющих дело с животными (доярки, мясники, ветеринары). В случае непосредственного инфицирования лятентный период заболевания составляет по крайней мере 6 недель.
Сухожильные влагалища сгибателей поражаются вдвое чаще, чем сухожилия разгибателей. Поражение наблюдается чаще на правой, чем на левой руке. Патологически различают две формы поражения: фибринозную и фунгозную. К эксудативной форме очень часто присоединяется образование рисового тельца (corpora orysoidea). Между отдельными формами имеются и переходные стадии. Туберкулезный процесс сначала поражает синовиальную оболочку и только потом переходит на сухожилия и окружающие ткани. Вследствие казеозного некроза образуются свищи. Казеозный процесс иногда может распространяться на сухожилия и полностью разрушать их. Туберкулезный процесс может поражать кости и суставы, особенно лучезапястный.
Клиническая картина сначала неясна. Течение заболевания хроническое. Заболевание начинается с малозаметной безболезненной припухлости. Движения пораженных сухожилий становятся ограниченными только позже, когда уже увеличивается припухлость над ними. Припухлость сначала обладает тестообразной консистенцией, а после наступления казеозного некроза выявляется флюктуация. Пораженная локтевая синовиальная сумка принимает форму песочных часов («hour glass»). Это поражение имеет и другое название – compoud ganglion, так как при надавливании содержимое его под ладонной карпальной связкой переходит с ладони на предплечье.
При наличии флюктуации или клинической картины, напоминающей гигрому, микроскопическое или бактериологическое исследования пунктата редко дают положительный результат. Ввиду хронического течения заболевания функциональные нарушения остаются незначительными в течение месяцев или лет. Однако инфильтрирование и контрактура сухожилий в конце концов приводит к потере работоспособности. После такого длительного процесса излечения обязательно наступает снижение трудоспособности больного. Поражение следует отличать от посттравматических набуханий, теносиновитов и от опухолей сухожильного влагалища.
Туберкулезные процессы сухожильных влагалищ раньше лечились рентгеновским облучением, иммобилизацией и переводом больных в горные санатории. В настоящее время к этим способам присоединяются химиотерапевтические средства и оперативные способы лечения. Никогда нельзя забывать о том, что лечить надо не местные изменения, а больного в целом. Санаторно-курортное лечение особенно важно в тех случаях, когда имеется активный туберкулезный очаг в легком и на кисти поражено не только сухожилие, но и сустав. Если имеет место изолированное поражение сухожилия, то показано оперативное лечение.
Операция заключается в удалении пораженного сухожилия и иммобилизации конечности. В послеоперационный период больному следует давать антитуберкулезные средства в течение по крайней мере шести недель. Облучение рентгеном не дает особенно хороших результатов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ганглий
Сухожильный ганглий (гигрома) представляет собой доброкачественное, опухолевое, кистообразное новообразование, возникает в области сухожильных влагалищ или суставов.
Чаще всего сухожильный ганглий образуется на тыльной стороне кисти, но также довольно часты случаи гигромы коленного сустава, реже на тыльной стороне стопы. Не зафиксировано ни одного случая перерождения ганглия в злокачественную опухоль.
Сухожильный ганглий не считается опасным, но он может вызывать боли при работе сухожилия и часто становится достаточно заметным визуально, а в запущенных стадиях начинается сдавливание сосудов, что приводит к застою крови в венах и болям. При пальпации ганглий определяется, как опухолевидное, округлое и малоподвижное образование, обладающее четкими границами. Возникает в районе сустава и отличается твердо-эластичной консистенцией.
В большинстве случаев причинами возникновения и развития сухожильного ганглия является постоянное воздействие (например, трение или давление) на определенную область, именно поэтому эту болезнь часто называют профессиональным заболеванием.
В сущности гигрома является дегенеративной синовиальной кистой. Итак, сухожильный ганглий симптомы, лечение и все что нужно знать об этой болезни.
Ганглий обладает соединительнотканной капсулой, нередко она многослойна. Внутри капсула состоит из полостей, которых может быть несколько или всего одна. В данных полостях находится загустевшая синовиальная жидкость.
- Клапан – в месте соединения капсулы гигромы и материнской оболочки образуется клапан. Когда давление в родительской полости увеличивается посредством нагрузок или травмы, синовиальная жидкость начинает затекать в полости ганглия, однако не отходит назад, так как блокируется клапаном.
- Соустье – полости сухожильного ганглия имеют соустье вместе соединения с сухожильным влагалищем или суставом. В таких случаях жидкость из гигромы, время от времени, изливается и наполняет материнскую полость.
- Изолированная – в этом случае полость ганглия полностью изолирована и отделена от материнской оболочки. Но все еще имеет с ней место сращения.
Обычно диагноз выставляется на основании анамнеза и характерных клинических проявлений. Для исключения костно-суставной патологии может быть назначена рентгенография. В сомнительных случаях выполняют УЗИ, магнитно-резонансную томографию или пункцию ганглия.
Консервативное лечение: Когда ганглий еще невелик, может применяться метод его механического раздавливания. Это очень болезненная процедура, которая к тому же щедра на рецидивы. Дело в том, что при раздавливании жидкость, находящаяся в полостях ганглия, может изливаться в окружающие ткани. Иногда могут начаться воспалительные реакции или даже нагноение. А поврежденная оболочка, через какой-то промежуток времени может восстановиться и тогда скорей всего возникнет новый ганглий. В официальной медицине данный метод почти не применяется с 80-х годов прошлого века из-за своей жестокости, болезненности и малоэффективности.
Еще один способ консервативного лечения это пункция ганглия, этот метод применяется не только в лечебных целях (когда по каким-то причинам нет возможности сделать операцию), так и для диагностики (содержимое ганглия берут на исследования).
Для лечения из ганглия откачивается жидкость, затем полость наполняется специализированными препаратами, которые способствуют склерозированию капсулы ганглия. После этого на место, где находится ганглий накладывают повязку и гипс для иммобилизации конечности на неделю. Иммобилизация важна, чтобы снизить выработку синовиальной жидкости.
Хирургическое лечение: когда консервативные методы оказываются неэффективны, а ганглий причиняет боль, растет или же слишком выделяется, то остается только хирургическое вмешательство – бурсэктомия.
При этой операции синовиальная сумка полностью разрезается, затем проводится удаление сухожильного ганглия и всех его оболочек. Операцию можно проводить под местной анестезией, амбулаторно. Обезболивающее средство вводится вокруг места образования ганглия и на всю операцию уходит не больше получаса.
Однако, к сожалению, невозможно провести полное и адекватное удаление ганглия при амбулаторной операции, так как внутри тканей сохраниться болевая чувствительность. Лучше всего, если операция будет проведена под общим наркозом, тогда произойдет полное выключение чувствительности тканей. После операции место, где был ганглий, скрепляется швами и в большинстве случаев заживает всего за 10 или 12 дней.
Очень важно чтобы после операции по удалению сухожильного ганглия, прооперированный участок конечности был твердо зафиксирован, с помощью гипсовой лонгеты, которую снимают через 2-3 недели. Пока рубец формируется, нельзя допускать движений конечности в области, где был ганглий, иначе возникнет риск рецидива.
Лечение гигромы суставов

Гигромой называется объемное образование в полости сустава, заполненное слизистым, серозным, геморрагическим или фибринозным секретом. В зависимости от того, где конкретно в суставной сумке диагностируется гигрома суставов, ее можно квалифицировать как:
- Поверхностная гигрома, у которой стенки утолщены, неровные и могут по плотности приравниваться к хрящу, спаиваясь с подлежащими тканями.
- Глубокая, в этом случае она располагается изолированно, так как ее стенки не достигают стенок суставной сумки.
Различают несколько фаз развития гигромы:
- Серозное воспаление, во время которого в экссудате преобладают лимфоидные и лимфоцитарные инфильтраты. Также может отмечаться разрастание соединительной ткани. Иногда образуются участки некроза и кровоизлияний.
- Пролиферативное воспаление, при котором по внутренней поверхности синовиальной сумки появляется грануляция, которая формирует тяжи и карманы по типу грозди винограда.
Если гигрома мелкая, то, как правило, внутри нее содержится густая масса. В случае образования крупной гигромы экссудат чаще серозный и геморрагический и содержит кристаллы холестерина. Такие гигромы еще носят название рисовых тел.
Гигрома коленного сустава
Гигрома коленного сустава чаще всего развивается у спортсменов при частых травмах колена. Внешне определяется шаровидное образование в подколенной ямке, которое ограничивает движение в суставе и дает боль при движении. Также пациент может жаловаться на парестезии в области колена.
Сначала появляется истончение суставной оболочки, в результате чего синовиальная капсула меняется и начинает выпячиваться наружу. После того как измененная сумка наполняется секретом, формируется гигрома коленного сустава. Обычно гигромы формируются годами, но в данном случае образование может развиться моментально, давая сильнейший болевой синдром.
При небольших гигромах коленного сустава можно начать консервативную терапию в виде электрофореза, УВЧ, аппликаций, пункций. В случае воспаления назначают антибиотики. Однако скорее всего потребуется хирургическое вмешательство, так как после него практически не бывает рецидива болезни.
Гигрома лучезапястного сустава

Гигрома лучезапястного сустава является самой распространенной среди гигром других локализаций. В результате частых травм, длительных нагрузок на кисть происходит истончение капсулы и формирование гигромы. Клиническая картина может появиться неожиданно, буквально за несколько дней. Сама по себе гигрома лучезапястного сустава не опасна, пациентов больше беспокоит косметический дефект и болевой синдром.
При диагностировании гигромы лучезапястного сустава на ранней стадии прибегают к консервативной терапии. Необходимо ограничить нагрузку на сустав, подобрать рациональную физиотерапию и провести пункцию образования. Достаточно эффективным является введение в полость гигромы кортикостероидов, которые могут замедлить процесс.
Однако чаще прибегают к хирургической операции по удалению образования. Кисть имеет сложное строение, поэтому операцию должен проводить квалифицированный хирург. После удаления гигромы рецидивов практически не наблюдается.
Гигрома голеностопного сустава
В отличие от коленной и лучезапястной гигромы гигрома голеностопного сустава встречается гораздо реже. Она образуется крайне медленно и длительное время не беспокоит пациента. Со временем образование может достигнуть 10 сантиметров и давать выраженный болевой синдром.
Образование мешает ношению обуви, нормальной ходьбе и может сдавливать окружающие ткани, вызывая воспаление. Именно поэтому опасна не сама гигрома голеностопного сустава, а возможные осложнения.
Лечение гигромы голеностопного сустава должно быть комплексным, включающим консервативные методы лечения, физиотерапию. Однако необходимо понимать, что при консервативном лечении очень часты рецидивы, поэтому специалисты рекомендуют хирургическое удаление гигромы.
Почему Вам стоит прийти именно к нам?
- Передовое оснащение нашего центра позволяет проводить операции любой сложности.
- Предпочтение отдается малоинвазивным вмешательствам.
- В своей работе мы берем за основу международные, европейские и российские стандарты.
- Основная концепция нашей клиники – проведения реконструктивных и восстановительных операций, позволяющих вернуть движение даже в самых сложных случаях.
- Услуги
- Консультации врачей
- Диагностика
- Лечебные отделения
- Статьи
- Годовое обслуживание
- Консультация хирурга
- Консультация нейрохирурга
- Удаление новообразований кожи
- Бужирование цервикального канала
- Флебэктомия

Для пациентов сети медицинских центров «Открытая клиника»
| Клиника соответствует стандартам качества ISO 9001:2008 | |
| Победитель премии 2017 – Права потребителей и качество обслуживания | |
 |
Победитель конкурса Клиника года 2016 |
 |
Победитель премии Спорт и Россия 2017 |
Скачайте наше мобильное приложение Panacea
- Подготовка к операции
- Дневной стационар
- Правила подготовки к диагностике
- Фотогалерея
- Лицензии центра
- Отзывы
- Годовое обслуживание
- Карта сайта
- Энциклопедия заболеваний
- Блог главного врача
- Наши партнеры
- Новости
- Статьи
- Обслуживание по ДМС
Наш адрес:
Москва, ул.1905года, д.7, стр.1
Режим работы центра:
пн-пт: 8.00 – 21.00
сб: 9.00 – 20.00
вс: 9.00 – 18.00
Информация, размещенная на сайте, не является публичной офертой. Актуальную информацию о ценах, акциях и предложениях уточняйте по телефону.
© 2010-2022 “Открытая Клиника”. Все права защищены
Наш сайт использует , данные и местоположении для того, чтобы предоставить максимально качественные услуги. Узнайте подробнее в соглашении.
Киста Бейкера коленного сустава

Киста Бейкера представляет собой доброкачественную опухоль, которая выпячивается наружу в области подколенной ямки. Иногда ее называют грыжей или бурситом подколенной ямки.
Эта патология дает о себе знать, когда достигает внушительных размеров и начинает воздействовать на окружающие нервные волокна, кровеносные сосуды и мягкие ткани. Сдавливание сопровождается болезненными ощущениями, нарушениями функции коленного сустава.
В ряде случаев киста Бейкера становится причиной появления неприятных ощущений в голени, стопе.
Киста формируется в оболочке, имеет жидкостное содержимое. По внешнему виду напоминает пузырь, который расположился под коленным суставом. Различают несколько видов кисты Бейкера, которые подлежат исключительно хирургическому лечению или могут рассасываться самостоятельно.
Причины развития заболевания
Факторы, способствующие формированию кисты Бейкера, изучаются много лет. Современные травматологи и ортопеды выделяют ряд причин, которые влекут за собой развитие новообразования:
Тяжелый физический труд.
Интенсивные спортивные занятия с нагрузкой на коленные суставы.
Воспалительные процессы в суставе. Двигательная активность коленного сочленения зависит от синовиальной жидкости, которая выполняет функцию амортизатора. Она омывает все структурные элементы сустава и, как бы смазывает их. Во время воспаления происходит вытекание синовиальной жидкости из сустава в сухожильную сумку. Вернуться обратно она не может, так как этому препятствует клапан. Так образуется киста. Причем, чем дольше длится воспаление, тем больше жидкости вырабатывается в коленном суставе и выводится из него, тем больше становится размер кисты Бейкера.
Дистрофические изменения, вызванные остеоартрозом, остеоартритом, ревматоидным артритом.
Травмы — разрыв коленных связок, повреждения хрящей, мениска.
Лишний вес, который оказывает чрезмерную нагрузку на коленные суставы.
Симптомы кисты Бейкера
Начальный этап формирования кисты Бейкера не приносит человеку каких-либо неприятных ощущений. Симптоматика нарастает по мере увеличения новообразования. Боль появляется при сдавливании близлежащих нервных волокон. Вовлечение в процесс нервных окончаний и окружающих мягких тканей влечет за собой ряд неприятных симптомов:
чувство покалывания в нижней части ноги;
ограничение в движении;
чувство распирания под коленом;
боль, которая усиливается при физической активности, ходьбе;
изменение пигментации кожи сначала над областью кисты, а затем на всей конечности.
Коварство кисты Бейкера в том, что за длительным бессимптомным течением следует быстрый рост и развитие осложнений.
Отсутствие медицинского лечения вызывает:
Атрофию мышц голени вследствие передавливания кровеносных сосудов и нервов. Больной испытывает постоянную боль, поэтому щадит ногу и ограничивает физические нагрузки. Мнимое спокойствие конечности дает менее выраженные неприятные ощущения.
Расстройство местной чувствительности, появление трофических язв. Воздействие на окружающие питающие сосуды, нарушение иннервации неизменно провоцирует развитие тромбофлебита, а в тяжелых случаях — гангрены, которая плохо поддается консервативному лечению.
Сдавливание коленной вены — приводит к застою венозной крови, в дальнейшем флебиту, тромбозу и варикозному расширению вен.
Разрыв оболочки кисты. Тяжелое состояние, которое сопровождается выраженным отеком голени, интенсивным болевым синдромом, повышением температуры тела.
Тромбоэмболия, ишемия — самые тяжелые осложнения, которые могут привести к летальному исходу.
При осмотре и пальпации кисты определяется несколько болезненное продолговатое новообразование под коленом, которое имеет упругую, плотную структуру. Размер опухоли может варьироваться от незначительного до большого. На ранних стадиях кисты кожа над ней не изменяет цвет.
Как лечить кисту Бейкера коленного сустава
Терапевтическая тактика при кисте Бейкера зависит от длительности развития патологии, размеров образования, клинической картины. Лечение может быть, как консервативным, так и хирургическим. К консервативным методам относят физиотерапевтические процедуры, назначение симптоматических лекарственных препаратов, пунктирование кисты.
Пункция заключается в эвакуации жидкого содержимого кисты шприцем и дальнейшем введении одного из глюкокортикоидных препаратов (дипроспан, флостерон). Все манипуляции выполняют под общим или местным обезболиванием и с обязательным контролем УЗИ.
Из медикаментозных препаратов назначают:
стероидные гормоны в виде инъекций;
Препараты прописываются только врачом, все инъекции выполняют в условиях лечебного учреждения.
Комплекс лечебной физкультуры
Лечебную физкультуру назначают пациентам, перенесшим хирургическую операцию по удалению кисты Бейкера, либо как дополнительный метод при консервативном лечении.
Занятия ЛФК преследуют несколько целей:
укрепить связки коленного сустава;
растянуть ягодичные, бедренные, икроножные и четырехглавые мышцы;
растянуть подколенные сухожилия.
Специально разработанные упражнения способствуют устранению усталости, снижению тонуса напряженных мышц, восстановлению кровоснабжения в конечности.
В комплекс ЛФК входят следующие упражнения:
поочередное сгибание и разгибание ног в коленях, сидя на стуле;
аналогичное упражнение, но с утяжелителями на лодыжках;
приседания на стул и подъемы на ноги;
подтягивание ног к груди, сидя на полу.
Для максимального лечебного эффекта необходимо выполнять упражнения под наблюдением специалиста – реабилитолога.
Пациент должен соблюдать определенные правила:
Разогревать мышцы перед началом занятий.
Не заниматься спортивными тренировками, во время которых на колени оказывается интенсивная нагрузка.
Не переутомлять мышцы ног, выполнять все упражнения размеренно. При усталости мышц тренировку останавливают.
Все упражнения выполняются на специальной поверхности.
Всем пациентам с кистой Бейкера в подколенной ямке рекомендованы длительные пешие прогулки (до 20 км в день), плавание в бассейне, занятия на велотренажере. Узнать о комплексе ЛФК можно по ссылке.
Физиотерапия
Физиотерапевтические процедуры назначают после купирования острого воспалительного процесса или в реабилитационном периоде после операции. Выраженный эффект получают при проведении ряда сеансов:
механической вытяжки — препятствует развитию атрофии;
массажа коленного сустава и нижних отделов ноги — для восстановления кровоснабжения и питания мягких тканей;
электрофореза — активизирует регенерацию тканей, нормализацию обменных процессов;
УВЧ, инфракрасной лазерной терапии — для облегчения боли, устранения очага воспаления и отёчности;
магнитотерапии — восстанавливает обменные процессы и восстанавливает поврежденные ткани на клеточном уровне;
сероводородных, радоновых ванн — для профилактики тромбофлебита, варикозного расширения вен, стимуляции местного кровообращения.
В процессе физиотерапии постоянно оценивается состояние поврежденного коленного сустава, степень его двигательной активности. Подробно о методах физиотерапии можно узнать здесь.
Оперативное вмешательство
Хирургическое удаление кисты Бейкера коленного сустава осуществляется по определенным показаниям:
неэффективность медикаментозного и физиотерапевтического лечения;
чрезмерно большой размер новообразования;
наличие признаков разрыва оболочки кисты;
признаки некротических изменений в области подколенной ямки;
нарушение двигательных функций в коленном суставе.
Хирургическое удаление новообразования выполняют одним из способов: традиционно, с помощью артроскопа или лазером.
Традиционное удаление проводят под местной анестезией. Врач делает разрез над кистой, выделяет ее и резецирует. После удаления проводят ревизию операционной раны, коагулируют кровеносные сосуды и послойно ушивают.
Артроскопия подразумевает малоинвазивное хирургическое удаление кисты Бейкера. В ходе операции практически не травмируются мягкие ткани, не повреждаются кровеносные сосуды. Удаление кисты происходит специальными инструментами. Весь процесс отображается на мониторе, так как в коленный сустав вводят микровидеокамеру.
Лазер обеспечивает высокую температуру — до 800 °С, с помощью которой выполняется коагуляция кисты. Жидкостное содержимое эвакуируют, в полость кисты вводят световод. Далее происходит его нагревание и склеивание стенок полости.
Особенности лечения заболевания у детей
Киста Бейкера чаще всего обнаруживается у детей в возрасте до 7 лет. Как правило, патология не появляется самостоятельно, а на фоне воспалительных заболеваний суставов или после травм. Симптомы заболевания практически ничем не отличаются от клинической картины, развивающейся у взрослых.
Если киста Бейкера не вызывает у ребенка неприятных ощущений и не отличается быстрым ростом, за ней наблюдают некоторое время. Хирургическое лечение назначают только при выраженном нарушении двигательной функции коленного сустава. У детей хорошего терапевтического результата удается получить систематическими физиотерапевтическими процедурами и занятиями ЛФК.
Лечение Кисты Бейкера в Набережных Челнах
Поставить верный диагноз, выявить первопричину патологического процесса и назначить адекватное лечение при кисте Бейкера может только опытный врач. В Центре восстановительной медицины в Набережных Челнах специалист в области ортопедии и травматологии без труда диагностирует и лечит любые патологии суставов.
Стоимость услуг клиники можно узнать по ссылке. Задать любые вопросы, касающиеся лечения кисты Бейкера и других патологий опорно-двигательного аппарата, записаться на прием к врачу можно по телефонам +7 (8552) 78-09-35, +7 (953) 482-66-62. Важно помнить, что своевременное обращение к специалисту ускоряет процесс выздоровления, поэтому не ждите, звоните прямо сейчас!

Многие даже не представляют, что выписка из больницы после травмы или инсульта – это только начало пути к выздоровлению. Вернуть человека в общество помогает современная реабилитация. Передовые технологии в этой сфере применяют специалисты Центра восстановительной медицины Набережных Челнов. Причем куратором этой работы в нашем городе стал академик РАН Константин Лядов – ведущий российский эксперт в реабилитации больных после инсультов, с поражением опорно-двигательного аппарата и с травмами. Поскольку он считается одним из пионеров внедрения новых современных технологий в реабилитацию, у челнинской клиники есть реальная возможность помочь людям скорее вернуться к нормальной жизни.

Межреберная невралгия – это патологическое состояние, которое является результатом поражения нервов, иннервирующих межреберные промежутки, и на практике проявляется появлением острой боли в области грудной клетки, жжения, онемения и тому подобное.
2017 — 2022 ©«Центр Восстановительной Медицины» Все права защищены. Полное или частичное копирование материала без разрешения запрещено!
Лицензия №: ЛО-16-01-006209 от 24.08.2017 г. на осуществление медицинской деятельности ООО “Бальзам +”.
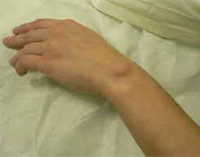
Гигрома ( Киста синовиальной сумки , Синовиальная киста , Сухожильный ганглий )
Гигрома – это осумкованное опухолевидное образование, наполненное серозно-фибринозной или серозно-слизистой жидкостью. Располагается рядом с суставами или сухожильными влагалищами. Небольшие гигромы обычно не причиняют никаких неудобств, кроме эстетических. При их увеличении или расположении рядом с нервами появляются боли; в некоторых случаях возможно нарушение чувствительности. Патология диагностируется с учетом данных анамнеза и физикального осмотра. Консервативная терапия малоэффективна, рекомендуется хирургическое лечение – удаление гигромы.
МКБ-10

Общие сведения
Гигрома (от греч. hygros – жидкий, oma – опухоль ) – доброкачественная кистозная опухоль, состоящая из плотной стенки, образованной соединительной тканью, и вязкого содержимого. Содержимое по виду напоминает прозрачное или желтоватое желе, а по характеру представляет собой серозную жидкость с примесью слизи или фибрина. Гигромы связаны с суставами или сухожильными влагалищами и располагаются поблизости от них. В зависимости от локализации могут быть либо мягкими, эластичными, либо твердыми, по плотности напоминающими кость или хрящ.
Гигромы составляют примерно 50% от всех доброкачественных опухолей лучезапястного сустава. Прогноз при гигромах благоприятный, однако, риск развития рецидивов достаточно высок по сравнению с другими видами доброкачественных опухолей. У женщин гигромы наблюдаются почти в три раза чаще, чем у мужчин. При этом подавляющая часть случаев их возникновения приходится на молодой возраст – от 20 до 30 лет. У детей и пожилых людей гигромы развиваются достаточно редко.

Причины гигромы
Причины развития патологии до конца не выяснены. В травматологии и ортопедии предполагается, что гигрома возникает под действием нескольких факторов. Установлено, что такие образования чаще появляются у кровных родственников, то есть, имеет место наследственная предрасположенность. Чуть более, чем в 30% случаев, возникновению гигромы предшествует однократная травма. Многие исследователи считают, что существует связь между развитием гигромы и повторной травматизацией или постоянной высокой нагрузкой на сустав или сухожилие.
Теоретически гигрома может появиться в любом месте, где есть соединительная ткань. Однако на практике гигромы обычно возникают в области дистальных отделов конечностей. Первое место по распространенности занимают гигромы на тыльной поверхности лучезапястного сустава. Реже встречаются гигромы на ладонной поверхности лучезапястного сустава, на кисти и пальцах, а также на стопе и голеностопном суставе.
Патанатомия
Широко распространена точка зрения, что гигрома представляет собой обычное выпячивание неизмененной суставной капсулы или сухожильного влагалища с последующим ущемлением перешейка и образованием отдельно расположенного опухолевидного образования. Это не совсем верно.
Гигромы действительно связаны с суставами и сухожильными влагалищами, а их капсула состоит из соединительной ткани. Но есть и различия: клетки капсулы гигромы дегенеративно изменены. Предполагается, что первопричиной развития такой кисты является метаплазия (перерождение) клеток соединительной ткани. При этом возникает два вида клеток: одни (веретенообразные) образуют капсулу, другие (сферические) наполняются жидкостью, которая затем опорожняется в межклеточное пространство.
Именно поэтому консервативное лечение гигромы не обеспечивает желаемого результата, а после операций наблюдается достаточно высокий процент рецидивов. Если в области поражения остается хотя бы небольшой участок дегенеративно измененной ткани, ее клетки начинают размножаться, и болезнь рецидивирует.
Симптомы гигромы
Вначале в области сустава или сухожильного влагалища возникает небольшая локализованная опухоль, как правило, четко заметная под кожей. Обычно гигромы бывают одиночными, но в отдельных случаях наблюдается одновременное или почти одновременное возникновение нескольких гигром. Встречаются как совсем мягкие, эластичные, так и твердые опухолевидные образования. Во всех случаях гигрома четко отграничена. Ее основание плотно связано с подлежащими тканями, а остальные поверхности подвижны и не спаяны с кожей и подкожной клетчаткой. Кожа над гигромой свободно смещается.
При давлении на область гигромы возникает острая боль. В отсутствие давления симптомы могут различаться и зависят от размера опухоли и ее расположения (например, соседства с нервами). Возможны постоянные тупые боли, иррадиирующие боли или боли, появляющиеся только после интенсивной нагрузки. Примерно в 35% случаев гигрома протекает бессимптомно. Достаточно редко, когда гигрома расположена под связкой, она может долгое время оставаться незамеченной. В таких случаях пациенты обращаются к врачу из-за болей и неприятных ощущений при сгибании кисти или попытке обхватить рукой какой-то предмет.
Кожа над гигромой может как оставаться неизмененной, так и грубеть, приобретать красноватый оттенок и шелушиться. После активных движений гигрома может немного увеличиваться, а затем в покое снова уменьшаться. Возможен как медленный, почти незаметный рост, так и быстрое увеличение. Обычно размер опухоли не превышает 3 см, однако в отдельных случаях гигромы достигают 6 см в диаметре. Самостоятельное рассасывание или самопроизвольное вскрытие невозможно. При этом гигромы никогда не перерождаются в рак, прогноз при них благоприятный.
Отдельные виды гигром
Гигромы в области лучезапястного сустава обычно возникают на тыльной стороне, по боковой или передней поверхности, в области тыльной поперечной связки. Как правило, они хорошо заметны под кожей. При расположении под связкой опухолевидное образование иногда становится видимым только при сильном сгибании кисти. Большинство таких гигром протекает бессимптомно и лишь у некоторых пациентов возникает незначительная боль или неприятные ощущения при движениях. Реже гигромы появляются на ладонной поверхности лучезапястного сустава, почти в центре, чуть ближе к лучевой стороне (стороне большого пальца). По консистенции могут быть мягкими или плотноэластичными.
На тыльной стороне пальцев гигромы обычно возникают в основании дистальной фаланги или межфалангового сустава. Кожа над ними натягивается и истончается. Под кожей определяется небольшое плотное, округлое, безболезненное образование. Боли появляются только в отдельных случаях (например, при ушибе).
На ладонной стороне пальцев гигромы образуются из сухожильных влагалищ сгибателей. Они крупнее гигром, расположенных на тыльной стороне, и нередко занимают одну или две фаланги. По мере роста гигрома начинает давить на многочисленные нервные волокна в тканях ладонной поверхности пальца и нервы, расположенные по его боковым поверхностям, поэтому при такой локализации часто наблюдаются сильные боли, по своему характеру напоминающие невралгию. Иногда при пальпации гигромы выявляется флюктуация. Реже гигромы возникают у основания пальцев. В этом отделе они мелкие, величиной с булавочную головку, болезненные при надавливании.
В дистальной (удаленной от центра) части ладони гигромы также возникают из сухожильных влагалищ сгибателей. Они отличаются небольшим размером и высокой плотностью, поэтому при осмотре их иногда путают с хрящевыми или костными образованиями. В покое обычно безболезненны. Боль появляется при попытке крепко обхватить твердый предмет, что может мешать профессиональной деятельности и доставлять неудобства в быту.
На нижней конечности гигромы обычно появляются в области стопы (на тыльной поверхности плюсны или пальцев) или на передне-наружной поверхности голеностопного сустава. Как правило, они безболезненны. Боли и воспаление могут возникать при натирании гигромы обувью. В отдельных случаях болевой синдром появляется из-за давления гигромы на расположенный поблизости нерв.
Диагностика
Обычно диагноз гигрома выставляется на основании анамнеза и характерных клинических проявлений. Для исключения костно-суставной патологии может быть назначена рентгенография. В сомнительных случаях выполняют УЗИ, магнитно-резонансную томографию или пункцию гигромы. Ультразвуковое исследование дает возможность не только увидеть кисту, но и оценить ее структуру (однородная или наполненная жидкостью), определить, есть ли в стенке гигромы кровеносные сосуды и т. д. При подозрении на узловые образования пациента могут направить на магнитно-резонансную томографию. Данное исследование позволяет точно определить структуру стенки опухоли и ее содержимого.
Дифференциальная диагностика гигромы проводится с другими доброкачественными опухолями и опухолевидными образованиями мягких тканей (липомами, атеромами, эпителиальными травматическими кистами и т. д.) с учетом характерного места расположения, консистенции опухоли и жалоб больного. Гигромы в области ладони иногда приходится дифференцировать с костными и хрящевыми опухолями.

Лечение гигромы
Консервативное лечение
Лечением патологии занимаются хирурги и травматологи-ортопеды. В прошлом гигрому пытались лечить раздавливанием или разминанием. Ряд врачей практиковали пункции, иногда – с одновременным введением энзимов или склерозирующих препаратов в полость гигромы. Применялось также физиолечение, лечебные грязи, повязки с различными мазями и пр. Некоторые клиники используют перечисленные методики до сих пор, однако эффективность такой терапии нельзя назвать удовлетворительной.
Хирургическое лечение
Процент рецидивов после консервативного лечения достигает 80-90%, в то время как после оперативного удаления гигромы рецидивируют всего в 8-20% случаев. Исходя из представленной статистики, единственным эффективным методом лечения на сегодняшний день является хирургическая операция. Показания для хирургического лечения:
- Боль при движениях или в покое.
- Ограничение объема движений в суставе.
- Неэстетичный внешний вид.
- Быстрый рост образования.
Особенно рекомендовано хирургическое вмешательство при быстром росте гигромы, поскольку иссечение крупного образования сопряжено с рядом трудностей. Гигромы нередко располагаются рядом с нервами, сосудами и связками. Из-за роста опухоли эти образования начинают смещаться, и ее выделение становится более трудоемким. Иногда хирургическое вмешательство выполняют в амбулаторных условиях. Однако во время операции возможно вскрытие сухожильного влагалища или сустава, поэтому пациентов лучше госпитализировать.
Операция обычно проводится под местным обезболиванием. Конечность обескровливают, накладывая резиновый жгут выше разреза. Обескровливание и введение анестетика в мягкие ткани вокруг гигромы позволяет четче обозначить границу между опухолевидным образованием и здоровыми тканями. При сложной локализации гигромы и образованиях большого размера возможно использование наркоза или проводниковой анестезии. В процессе операции очень важно выделить и иссечь гигрому так, чтобы в области разреза не осталось даже небольших участков измененной ткани. В противном случае гигрома может рецидивировать.
Опухолевидное образование иссекают, уделяя особое внимание его основанию. Внимательно осматривают окружающие ткани, при обнаружении выделяют и удаляют маленькие кисты. Полость промывают, ушивают и дренируют рану резиновым выпускником. На область раны накладывают давящую повязку. Конечность обычно фиксируют гипсовой лонгетой. Иммобилизация особенно показана при больших гигромах в области суставов, а также при гигромах в области пальцев и кисти. Выпускник удаляют через 1-2 суток с момента операции. Швы снимают на 7-10 сутки.
В последние годы наряду с классической хирургической методикой иссечения гигромы многие клиники практикуют ее эндоскопическое удаление. Преимуществами данного способа лечения являются небольшой разрез, меньшая травматизация тканей и более быстрое восстановление после операции.
2. Рецидивирующая гигрома (сухожильный ганглий) – диагностика и лечение/ Анохин А.А., Анохин П.А.// Медицинские и фармацевтические науки – 2013 – №3
Гигрома
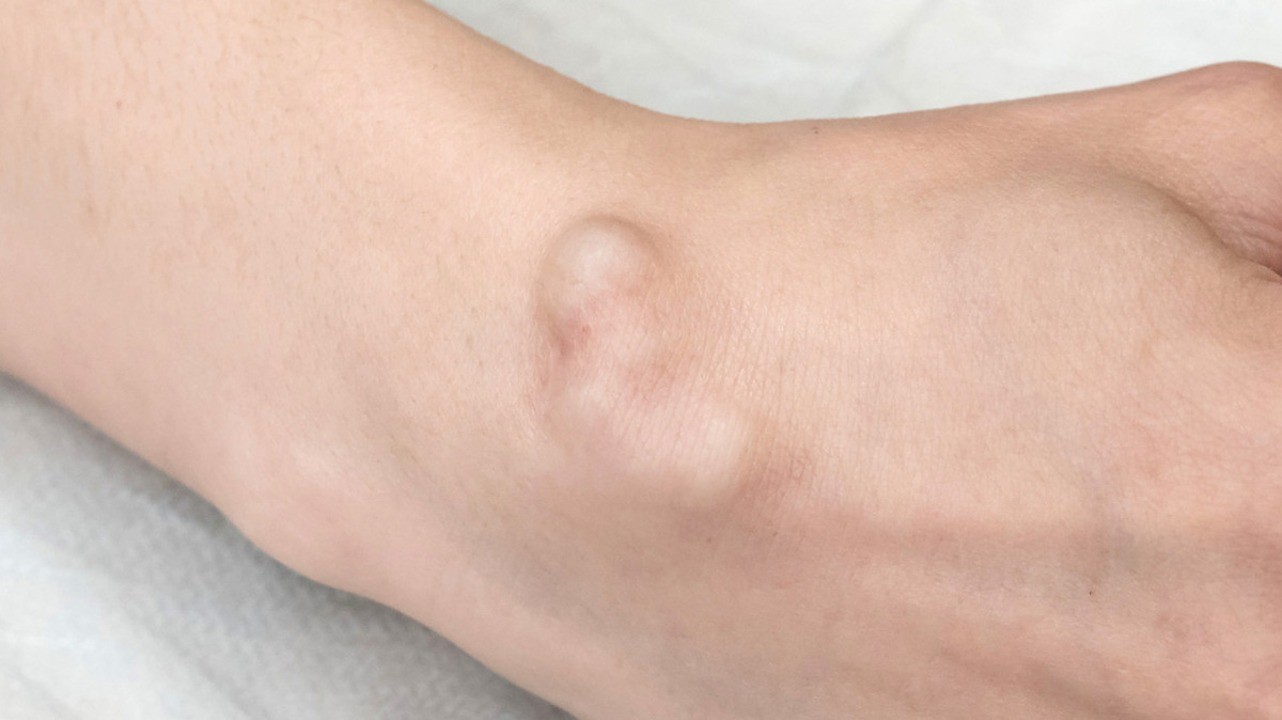
Гигрома может изрядно напугать человека. Это шишка, которая без видимых причин появляется возле сустава. Многие начинают паниковать, опасаясь рака. Однако гигрома, как и большинство других новообразований, не имеет к онкологии никакого отношения. И, тем не менее, вам обязательно нужно обратиться к врачу.
Что это такое
Гигрома (синовиальная киста или ганглион) – образование, представляющее собой капсулу, которая заполнена густой жидкостью. Это доброкачественная киста, которая преимущественно образуется в области суставов. Чаще всего эти опухоли появляются на руках. Более половины всех новообразований на руках приходится на гигромы.
Размер гигромы варьирует от 0,5 до 6 см в диаметре. Небольшие опухоли, как правило, не доставляют дискомфорта, кроме эстетического. С большими гигромами могут быть сложности. Связано это с давлением на близлежащие нервные волокна. Это приводит к болевым ощущениям, что требует скорейшего медицинского вмешательства. При этом примерно в 50% случаев гигромы проходят самостоятельно¹.
Согласно данным одного из эпидемиологических исследований, ежегодно гигромы образуются у 3-х людей на каждые 10 тысяч населения². В подавляющем большинстве случаев это лица в возрасте 20-30 лет. У пожилых людей и детей гигромы встречаются крайне редко. У женщин такие опухоли появляются в 2-3 раза чаще, чем у мужчин.
«Профессиональные» гигромы
Чаще всего гигромы образуются у спортсменов, пользующихся спортивными снарядами. Это теннисисты, хоккеисты, гольфисты, штангисты и другие. Музыканты, наборщики текстов, маляры и токари также часто сталкиваются с гигромой. Любая работа, связанная с высокой нагрузкой на сустав (или группу суставов), это повышенный риск появления синовиальных кист.
Симптомы гигромы
В 30-40% случаев гигромы протекают бессимптомно. Единственное проявление, которое беспокоит человека – уплотненная шишка возле сустава. Чаще всего это лучезапястный сустав или пальцы. В других местах синовиальные кисты появляются намного реже.
Гигромы редко бывают большими. Они очень медленно растут и просто не успевают достичь больших размеров.

Врач осматривает гигрому. Фото: familylifestyle / Depositphotos
Помимо шишковидного образования, при синовиальной кисте также наблюдаются и другие симптомы:
- ограниченная подвижность пораженного сустава;
- болевые ощущения в области кисты (как правило, это ноющие боли);
- снижение или повышение чувствительности кожи (возможно легкое онемение в области гигромы);
- чувство жжения, покалывания, ползания мурашек и другие ощущения (возникают из-за давления на нервные волокна).
Более выраженные симптомы наблюдаются, когда гигрома располагается под связкой сустава. В таком случае шишка над кожей может и не образоваться. При этом кожа над кистой становится грубой и шелушится. Подсвязочные гигромы часто приводят к тупой и давящей боли. Иногда боль распространяется на другие части конечности.

Сделать это может только врач, поэтому при появлении любых образований (шишек, бугорков и т.д.) нужно обратиться в клинику. В отличие от злокачественных опухолей, гигромы могут увеличиваться и уменьшаться в размерах. Как правило, синовиальная киста уменьшается в состоянии покоя. После нагрузок она заметно увеличивается в объеме.
Характерная особенность гигромы в том, что кожа над ней сохраняет все свои свойства (цвет, структуру, эластичность). Исключение составляет гигрома, растущая под связкой. В большинстве случаев гигромы на руке остаются безболезненными и при пальпации.
Когда обратиться к врачу
К врачу следует обратиться при появлении характерного бугорка или шишки.
Осложнения
Основная опасность гигромы заключается в том, что она может сдавливать нервные волокна, сосуды и мягкие ткани. Это происходит при увеличении размеров синовиальной кисты.
При сдавливании нервных окончаний возникает болевой синдром. В большинстве случаев это ноющая или давящая боль. Но бывают и случаи острой нестерпимой боли (все зависит от задетых нервных окончаний).
При сдавливании сосудов развиваются трофические нарушения. В таком случае ткани недополучают кислород и питательные вещества. В самых тяжелых вариантах это становится причиной некроза (отмирания) ткани.
В редких случаях синовиальная киста приводит к следующим серьезным осложнениям:
- Тромбофлебит – воспаление стенок вен с образованием тромбов. При этом возле гигромы образуется отек, а кожа приобретает синюшный оттенок.
- Поражение нервов с их дальнейшим замещением. При этом нарушается иннервация. У человека появляются различные ощущения, часто покалывание или онемение.
- Контрактуры – нарушение подвижности сустава.
- Воспалительные заболевания суставов – бурситы и тендовагиниты.
- Нагноение и сепсис. Такие осложнения возникают в случае, когда гигрома лопается.

Часто это происходит с кистами, расположенными на ладонной поверхности. При выполнении бытовых работ гигрома может повредиться. В таком случае не нужно выдавливать содержимое кисты. Обработайте пораженный участок антисептическим средством и наложите стерильную повязку. Постарайтесь в течение нескольких часов обратиться к хирургу.
Диагностика гигромы
Как правило, диагноз устанавливают на основании характерных симптомов. Для исключения костно-хрящевых опухолей и иных патологий пациенту могут провести рентгенографию, УЗИ или магнитно-резонансную томографию.
В редких случаях диагностика может включать в себя биопсию. Как правило, это аспирационная биопсия – взятие жидкости кисты при помощи шприца. Затем отобранную жидкость анализируют под микроскопом на предмет наличия атипичных клеток (например, злокачественных).
Лечение гигромы
Если гигрома небольших размеров и не доставляет проблем, то можно обойтись без специального лечения. Единственное, что нужно сделать человеку – пройти обследование. Следует убедиться, что это действительно гигрома, а не другая опухоль.
Как показывают статистические данные, примерно в 33% случаев гигрома проходит самостоятельно в течение нескольких месяцев или лет (как правило, до 6 лет). А в 50% случаев период самопроизвольного рассасывания кисты составляет 10 лет³.
Если у гигромы много камер, она сравнительно быстро растет или является источником боли и воспаления, то в таком случае ее нужно лечить. Самый эффективный способ лечения гигромы – операция. В 8-9 случаях из 10 после удаления гигромы не происходит рецидивов. При консервативном же лечении в 80-90% случаев гигромы появляются вновь.
Несмотря на очевидную эффективность хирургического лечения, от консервативной терапии врачи не отказались. Рассмотрим эти методы подробнее.
Консервативное лечение
Основным нехирургическим способ лечения гигромы является аспирационная пункция. В кисте делают небольшой прокол, откуда с помощью аспиратора или шприца высасывают содержимое. После такой процедуры в полость кисты вводят гормональные противовоспалительные препараты и склерозанты. Последние приводят к склеиванию стенок кисты и рубцеванию (вместо жидкости капсула заполняется соединительной тканью). Если гигрома содержит патогенные бактерии, то в полость также вводят антибиотики.
В некоторых клиниках практикуют физиотерапевтические способы лечения гигром. Это электрофорез, магнитотерапия, грязелечение, парафиновые аппликации и другие. Однако такие методы терапии неэффективны. Если вы решитесь на такое лечение, то будьте готовы к тому, что оно окажется нерезультативным.
Хирургическое лечение
Как правило, показаниями к хирургическому лечения гигромы являются:
- выраженный болевой синдром;
- контрактуры;
- быстрый рост новообразования;
- неэстетичный внешний вид.
Если вы заметили быстрый рост кисты, то как можно раньше обращайтесь к хирургу. Чем больше размер гигромы, тем сложнее ее удалять. Связано это со сдавливанием сосудов и нервных волокон – хирургу будет сложнее отделить кисту.
Удаление гигромы – несложная операция, которая проводится под местной анестезией. При сложных локализациях гигромы и/или больших ее размерах допускается общая или проводниковая анестезия (полное обезболивание нужного участка).

Хирургическое удаление гигромы. Фото: familylifestyle / Depositphotos
При удалении гигромы сустава важно убрать все клетки кисты. В противном случае высока вероятность рецидива заболевания. После удаления новообразования и промывания капсулы устанавливается дренажная трубка для оттока жидкости. Как правило, спустя 1-2 дня трубку снимают. На рану пациенту накладывают давящую повязку, а конечность фиксируют гипсовой лонгетой. Уже на 7-10 день послеоперационная рана заживает и пациенту снимают швы.
Народная медицина
При гигроме лечение народными средствами включают в себя компрессы с морской солью, мази на основе желтка и уксуса, а также натирание кисты спиртовыми настойками. Такое лечение малоэффективно. Так вы только потеряете время. Делать этого категорически нельзя, особенно, если гигрома увеличивается в размерах.
Виды гигром
Гигромы бывают единичными и множественными. Есть случаи, когда несколько синовиальных кист образуются на ограниченном участке тела, а потом срастаются.
Классифицируют гигромы по их расположению на теле. Чаще всего встречаются гигромы запястья, кисти и пальцев рук. На них приходится около 90% всех случаев. Значительно реже такие кисты образуются в коленном (киста Беккера) или голеностопном суставах. Рассмотрим подробнее эти разновидности гигром.
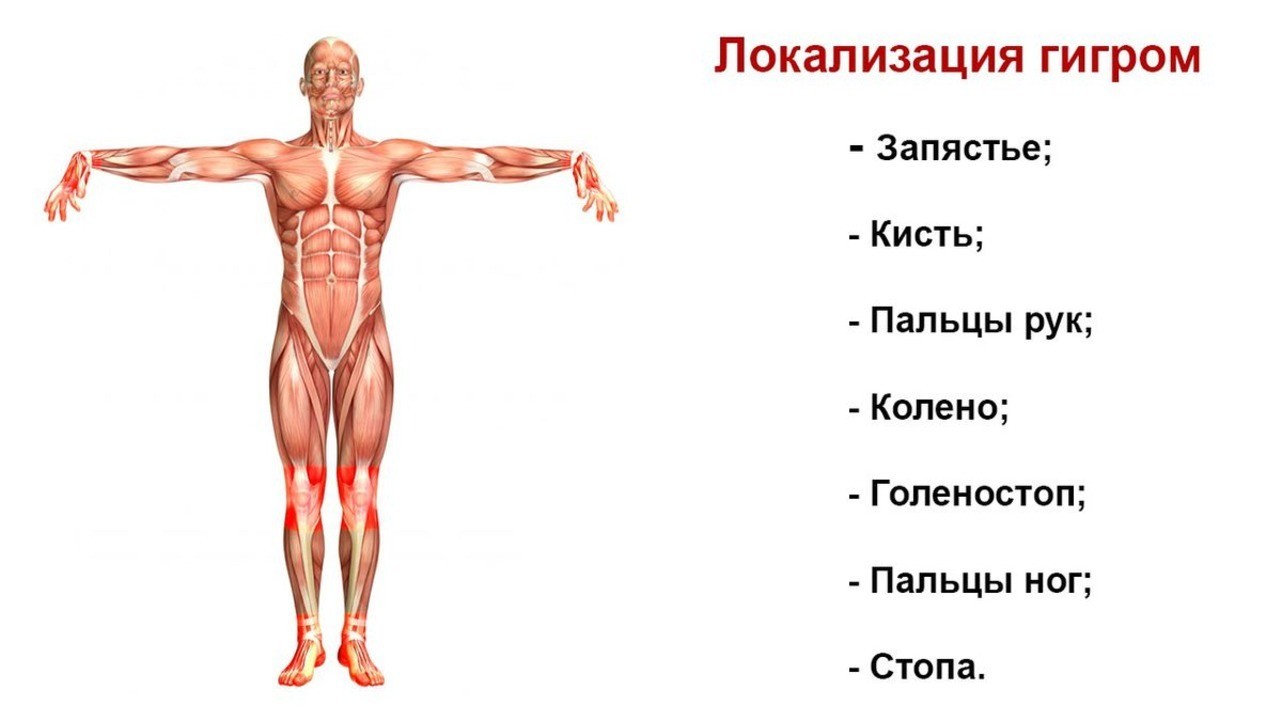
Рисунок 1. Локализация гигром. Изображение: kjpargeter / freepik.com
Гигрома запястья
Это самая распространенная локализация синовиальной кисты. Она особенно заметна, если согнуть лучезапястный сустав. В большинстве случаев такая киста появляется на тыльной стороне сустава. Но иногда гигрома образуется на боковой стороне или у основания ладони.
Наощупь такая шишка напоминает резину. При пальпации ощущается пружинящий эффект.
Гигрома кисти
Чаще всего такие новообразования возникают на пальце или ладони. Гигрома кисти редко доставляет беспокойство. В большинстве случаев она небольших размеров (до 1 см). Большие гигромы кисти могут дать о себе знать при выполнении бытовых работ.
Гигрома на пальце
В большинстве случаев такие гигромы образуются на тыльной стороне пальца возле ногтя. Подобные кисты отличаются твердостью, поэтому могут ошибочно восприниматься как костные или хрящевые разрастания.
Гигромы на ладонной стороне пальцев обычно крупнее тыльных. Поскольку на этой стороне пальца по бокам проходят нервные волокна, такие синовиальные кисты могут быть болезненными.
Гигромы нижних конечностей
На ногах гигромы возникают значительно реже. Чаще всего это происходит на тыльной стороне пальцев или стопы, а также в области голеностопного сустава. Если гигрома больших размеров или расположена рядом с нервными волокнами, то возникают серьезные проблемы с ношением обуви.
Причины
Точные причины появления гигромы неизвестны. Возможно, имеет место наследственный компонент, поскольку у кровных родственников кисты образуются чаще. Связано это с врожденной слабостью тканей, которые образуют суставную капсулу. Также отмечается, что причиной могут служить воспалительные заболевания суставов – тендовагинит, бурсит и другие.
Среди факторов, способствующих развитию гигром, выделяют следующие:
- Высокие физические нагрузки. Часто гигромы появляются у людей, занимающихся в тренажерном зале.
- Выполнение однообразных движений. Как правило, это высокие нагрузки на сустав, связанные с профессиональной деятельностью человека. Например, с заболеванием сталкиваются наборщики текстов, работники на конвейере и другие.
- Воспалительные заболевания. Помимо воспалительных заболеваний суставов, это нарушения обмена веществ, аутоиммунные и инфекционные патологии, при которых поражаются суставы.
- Травмы и перенесенные операции. Нередко гигромы образуются после травм или операций на кисти.
Прогноз и профилактика
От гигром не застрахован никто. Эта опухоль может появиться даже в отсутствии вышеперечисленных факторов. Специфических способов профилактики в отношении синовиальных кист не разработано. При этом некоторые рекомендации позволяет снизить вероятность появления гигромы. К таковым относятся:
- избегание травм и переохлаждений суставов;
- своевременное лечение воспалительных заболеваний опорно-двигательного аппарата (в частности, артритов, артрозов и других);
- соблюдение техники безопасности при занятиях спортом (никогда не пренебрегайте разминкой перед основной тренировкой);
- давайте отдых суставам во время работы;
- соблюдайте принципы здорового образа жизни.
Заключение
Гигрома (или синовиальная киста) представляет собой опухолевидное образование, заполненное жидкостью. В большинстве случаев синовиальная киста не представляет опасности здоровью человека. В 30-50% случаев гигрома проходит самостоятельно. При обнаружении гигромы важно провести дифференциальную диагностику. Нужно убедиться, что это действительно гигрома, а не другая опухоль. В случаях, когда синовиальная киста быстро растет или является источником боли, она подлежит хирургическому удалению. Консервативные методы лечения гигромы малоэффективны и часто приводят к рецидивам. Связано это с тем, что не удаленные дегенеративные клетки спустя время вновь формируют кисту. Поэтому единственным эффективным способом устранения кисты является операция. Это несложное вмешательство, которое проводят под местной анестезией.
Источники
1. Ferri, Fred F. (2014). Ferri’s Clinical Advisor 2015 E-Book: 5 Books in 1. Elsevier Health Sciences. p. 472. ISBN 9780323084307. Archived from the original on 2017-09-10.
2. Cooney, William P. (2011). The Wrist: Diagnosis and Operative Treatment. Lippincott Williams & Wilkins. p. 1089. ISBN 9781451148268. Archived from the original on 2017-09-10.
3. “Clinical treatments for wrist ganglia” (PDF). ROYAL AUSTRALASIAN COLLEGE OF SURGEONS. Archived from the original (PDF) on 27 March 2018.


