Ишемическая болезнь сердца
Ишемия сердца (ИБС) — нарушение кровоснабжения сердечной мышцы, связанное с поражением коронарных артерий. Состояние протекает в острой и хронической форме, от чего зависит клиническая картина заболевания.
Для такого раздела медицины, как кардиология ишемическая болезнь сердца — давно изученное состояние, поэтому лечение не вызывает затруднений. Квалифицированный медицинский персонал “Клиники АВС” окажет лучшую медицинскую помощь, специалисты укажут, какие клинические рекомендации при ишемической болезни сердца следует соблюдать, чтобы не допустить обострения болезни.
Общие сведения
Ишемическая болезнь сердца миокарда — распространенная причина летального исхода. Каждый год в России насчитывается более 700 тыс. смертей, которые вызваны разными формами патологии. Чаще возникает у мужчин после 55 лет. Связано заболевание с недостатком кровоснабжения миокарда. Продолжительная ишемия сердца приводит к развитию гипоксии тканей и различных дистрофических изменений в них.
Здесь мы видим средние цены в клиниках, которые размещаются в районе указанных станций метро, но в соответствии с Федеральным законом «О Рекламе», мы не указываем названия клиник.
Причины и факторы риска
Этиология болезни в 97 % случаев связана с атеросклерозом коронарный артерий. Из-за сужения просвета сосудистых стенок ткани сердца не получают необходимую порцию крови, развивается кислородная недостаточность, сопровождающаяся соответствующей симптоматикой.
Также ИБС ишемическая болезнь сердца возникает на фоне тромбоэмболии или спазма коронарных артерий, которые зачастую развиваются на фоне атеросклероза.
- гиперлипидемией (аномально высоким показателем липидов, липопротеинов в крови);
- гипертонией;
- лишним весом;
- вредными привычками (курение);
- наследственной предрасположенностью;
- погрешностями в питании;
- сахарным диабетом.
Классификация
- Асистолия (остановка сердца).
- Стенокардия (приступообразные боли, бывает стабильная и нестабильная).
- Безболевая ишемия.
- Инфаркт ишемической болезни сердца (миокарда).
- Постнекротический кардиосклероз (замещение соединительной тканью миокардиальных волокон).
- Сердечная недостаточность.
- Нарушение сердечной проводимости.
Симптомы ИБС
Клинические проявления во многом зависят от формы патологии. В целом хроническая ишемическая болезнь сердца отличается волнообразным протеканием: периодическое обострение и стихание симптоматики. Примерно треть пациентов не ощущают беспокоящих проявлений. Однако со временем патология прогрессирует и начинают беспокоить:
- тянущие, режущие, давящие боли, иррадирующие в верхние конечности, поясницу;
- ощущение нехватки воздуха при обострениях;
- потливость;
- головокружение;
- страх смерти;
- нарушение восприятия.
Если игнорировать симптомы ИБС, болезнь приобретает хроническую форму, при которой дополнительно возможна отечность ног.
Осложнения
Многие пациенты, которые страдают от ишемии, протекающей в легкой форме, со временем перестает воспринимать заболевание как угрозу, что очень зря. Вряд ли они догадываются, чем опасна ишемическая болезнь сердца. Патология склонна прогрессировать и без лечения приводит к тяжелым последствиям.
Хроническая ишемическая болезнь сердца вызывает инфаркт, при котором развивается отмирание тканей сердечной мышцы. Также болезнь грозит внезапной коронарной смертью, при которой происходит полная остановка сердца. Патология может спровоцировать ухудшение работы сердца и снижение его способности перекачивать кровь.
Диагностика
Диагностика включает комплекс мероприятий. Врач опрашивает пациента относительно беспокоящих симптомов и характера их протекания (с чем связаны обострения, как часто беспокоят), изучает анамнез (болел ли пациент ишемией ранее, проводилось ли лечение, какие хронические заболевания имеет и пр.).
Важное значение в диагностике патологии имеет ЭКГ. Методика позволяет обнаружить нарушения нормального функционирования сердца. ЭхоКГ помогает определить размеры органа, состояние клапанов, полостей, оценить сократительную способность, наличие акустических шумов. Иногда проводят эхокардиографию с физической нагрузкой. Метод позволяет выявить латентную форму ИБС.
Чтобы определить состояние сосудов назначается коронарография. Она помогает установить степень окклюзии, стеноза, проходимости сосудов. Визуализировать сердце в разных плоскостях позволяет МРТ.
Лечение ИБС
Терапия ИБС должна быть комплексной. Пациенту назначается немедикаментозное лечение с коррекцией образа жизни и питания. Больному следует уменьшить физическую активность, чтобы не повышать потребность миокарда в кислороде. Также необходима диета, которая улучшит показатели крови, снизит вероятность отложений на стенках сосудов и уменьшит нагрузку на сердечную мышцу. Пациенту нужно ограничить соль, жиры, быстрые углеводы. Важно следить за калорийностью потребляемой пищи.
Также может быть назначена лекарственная терапия: антиагреганты (повышают текучесть крови), бета-адреноблокаторы (для снижения частоты сокращений сердца) и гипохолестеринемические средства (снижают холестерин в крови). Если нет ограничений к применению, то могут назначить нитраты (для снижения болевого симптома), диуретики (для снижения АД, устранения отеков) и пр. Если терапевтический эффект отсутствует или недостаточно выражен, имеется высокий риск развития инфаркта при ишемической болезни сердца, то показана операция.
Процедуры, проводимые в лечении ИБС:
- Ангиопластика и имплантация стента. Это минимально инвазивная эндоваскулярная процедура, проводимая с целью расширить закупоренные или суженые сосуды. Стентирование предполагает установку специального каркаса в просвете сосудов.
- Аортокоронарное шунтирование — восстановление кровоснабжения участка ишемии.
Прогноз ишемической болезни сердца и профилактика
ИБС имеет благоприятный прогноз ишемической болезни сердца при раннем обращении к врачу и своевременном лечении. Каждый случай индивидуален и зависит от степени поражения миокарда, первопричины патологии (сахарный диабет, расстройства жирового обмена и пр.). Иногда достаточно приема медикаментов, ЗОЖ и ПП. В иных ситуациях требуется операция. Важно чтобы клинические рекомендации при ишемической болезни сердца относительно образа жизни соблюдал каждый пациент: не курил, не употреблял спиртное, следил за весом, питанием, психологическим здоровьем, контролировал АД и при беспокоящих симптомах обращался к врачу.
Если вас беспокоят боли в сердце, вы находитесь в зоне риска развития патологии, то не откладывайте поход к врачу. Кардиологи “Клиники АВС” окажут профессиональную помощь в лечении ИБС и помогут установить первопричину патологии, чтобы сделать лечение максимально эффективным.
Субэндокардиальная и субэпикардиальная ишемии: что это такое
Ишемия миокарда возникает, когда поток крови к сердцу снижается. Это не позволяет органу получать достаточное количество кислорода. Подобная ситуация случается из-за частичной или абсолютной блокировки венечных артерий.
В зависимости от того, какой слой сердца задействован, различают следующие виды патологии:
- субэндокардиальная;
- субэпикардиальная;
- трансмуральная ишемия.
Условия, которые могут вызывать болезнь, включают:
- Атеросклероз. Наиболее распространенная причина. Бляшки, сформированные из холестерина, растут на стенках артерий и ограничивают кровоток.
- Тромб. Сгусток крови блокирует сосуд, что впоследствии приводит к внезапным и тяжелым ишемическим повреждениям. Иногда он способен перемещаться в коронарную артерию из другого места в теле. — еще одна из возможных причин, но она встречается редко.
Процесс может развиваться медленно, если артерии блокируются с течением времени, или быстро, когда это происходит внезапно.
Субэндокардиальная ишемия
Данный термин обозначает состояние, которое возникает вследствие недостаточного кровоснабжения внутреннего слоя миокарда.
Жалобы, которые могут предъявлять пациенты:
- неприятные или болевые ощущения в области шеи или челюсти;
- парестезия, покалывание в плече или руке;
- быстрое сердцебиение;
- одышка, особенно во время физической активности, чувство нехватки воздуха;
- тошнота и рвота;
- обильное потоотделение;
- усталость, головокружение.
Стоит отметить, что у некоторых людей, страдающих ИБС, нет выраженных признаков или симптомов. Такое состояние называется тихой ишемией. Его опасность заключается в повышении риска внезапных сердечных катастроф, таких как:
- Инфаркт. Если коронарная артерия полностью заблокируется, недостаток крови и кислорода приведет к сердечному приступу. Последствия могут быть смертельными.
- Нерегулярный сердечный ритм (аритмия), который может ослабить сердце и угрожать жизни асистолией.
- Сердечная недостаточность. Уменьшается способность сердца эффективно перекачивать кровь в остальные органы и системы за счет снижения силы сокращений и фракции выброса.
ЭКГ-признаки
Проявлениями данной патологии на электрокардиограмме являются:
- модификация амплитуды, полярности и формы зубца Т;
- отношение сегмента RS — T к изолинии.
В зависимости от того, какая стенка поражена — передняя, верхушечная, задняя или боковая, — результаты ЭКГ будут отличаться.
Волна реполяризации движется внутри, следовательно, вектор быстрой реполяризации передней стенки ориентирован в сторону положительно заряженных электродов на груди, в которых мы регистрируем зубец Т, направленный вверх от изолинии.
При болезни этот процесс затягивается и вектор имеет большую, по сравнению с нормой, величину. Зубец Т становится высоким и широким, называясь коронарным.
ЭКГ-признак такого типа ишемии — депрессия (понижение) сегмента ST. Он является обратимым, если эпизод временный, но сохраняется, если он достаточно серьезный, чтобы вызвать инфаркт.

Ключевое отличие субэндокардиальной ишемии — сглаженный и сниженный зубец Т.
Совет специалиста
Известно, что субэндокардиальная ишемия затруднительна для диагностики и не так часто фиксируется на ЭКГ, поскольку возникает на ранних этапах нарушения кровоснабжения сердечной мышцы и пациент еще не предъявляет никаких жалоб. Более того, необходимо проводить дополнительные обследования, поскольку есть некоторые патологии с такими же признаками на кардиограмме:
- субэпикардиальная ишемия задней стенки миокарда (правые отведения);
- гиперкалиемия (калий в крови выше 6 мэкв/л) — зубцы T острые, укорочен интервал QT;
- алкоголизм (признаки алкогольной кардиомиопатии еще могут не проявляться);
- когда перегружен левый желудочек в диастолу, например при аортальной регургитации, на пленке нередко появляются высокие зубцы T в левых отведениях;
- вариант нормы при ваготонии — асимметричный, высокий T.
Субэпикардиальная ишемия
Патология является следствием нарушения тока крови к внешнему слою сердечной мышцы.
Эта зона страдает гораздо реже, поскольку наружные артерии имеют лучшие адаптационные возможности, чем внутренние. Тем не менее такое бывает, что подтверждает ситуация, изложенная ниже.
Клинический случай
74-летняя женщина, страдающая ожирением, была госпитализирована к нам в отделение с повторными эпизодами боли в груди на протяжении последних нескольких дней. Ниже на фото размещен результат ЭКГ, зарегистрированный после нагрузки. Во время записи пленки пациентка начала жаловаться на возникновение дискомфорта в груди.
После введения «Нитроглицерина» пациентке стало лучше, ей была повторно записана ЭКГ.
Коронарография, проведенная пациентке, показала наличие тяжелого стеноза правой венечной артерии.


Проявления на кардиограмме
Субэпикардиальная ишемия на ЭКГ будет видна отрицательными, симметричными и пиковыми Т-зубцами в отведениях, которые соответствуют расположению пораженной области миокарда.Т-волны могут быть динамическими, проявляющимися только во время боли, а также регрессирующими самостоятельно или после введения «Нитроглицерина».
О чем важно помнить
Лечение ишемии нужно проводить по стандартной схеме, независимо от того, в каком участке миокарда она произошла. Его цели — устранение причин, облегчение симптомов, а также предотвращение некроза. В своей практике мы применяем как медикаментозные, так и оперативные методы терапии.
Мы всегда делаем акцент на модификации образа жизни пациента: отказе от вредных привычек, коррекции рациона питания, аэробных физических упражнениях. Именно сокращение этих факторов риска поможет сохранять стенки артерий эластичными, сильными, гладкими и обеспечивать достаточный кровоток.
Для подготовки материала использовались следующие источники информации.
вероятность субэндокардиальной ишемии на экг что это
Проявление субэндокардиальной ишемии наблюдается в виде непродолжительных приступов. Причинами сердечных спазмов являются изменения в функционировании органа, затрагивая только пораженные его области. Все это может происходить без каких-либо видимых патологий, проявляясь лишь на результатах ЭКГ.
Чтобы понять, что такое субэндокардиальная ишемия, необходимо более подробно рассмотреть виды данного заболевания. В зависимости от глубины поражения сердечной мышцы, различают следующие типы недуга:
- Если речь идет о проблемах с кровообращением во внешнем слое миокарда, то у больного диагностируется субэпикардиальная ишемия.
- Когда недуг поражает внутренние слои сердечной мышцы, то это субэндокардиальная ишемия.
- Поражение всех слоев сердечной мышцы называется трансмуральной ишемией.
Развитие заболевания
Субэндокардиальная ишемия представляет собой недуг хронического характера, обострения которого проявляются время от времени. По мере сужения сосудов патология усиливается, изменяя полярность сердечных желудочков, в результате чего миокард приобретает отрицательный заряд.
Этот процесс наблюдается в одном из отделов сердца, называемым субэндокардиальной зоной. Данное место наиболее подвержено развитию заболевания по причине крайнего удаления от коронарной артерии, в связи с чем оно хуже других частей органа снабжается кровью.
Ишемическое поражение данного типа может возникать как у здоровых людей, так и у пациентов, ранее перенесших сердечные недуги. В первом случае приступы появляются лишь в результате переохлаждения или сильной боли, во втором спазмы имеют периодический характер.
Читайте также: Операция по стентированию сосудов сердца (коронарных артерий): когда нужна, проведение, результат
Причины, симптомы и лечение субэндокардиальной ишемической болезни
Недостаточное снабжение кислородом и кровью миокарда провоцирует развитие ишемии. Вначале это состояние можно назвать кратковременным и преходящим лишь периодами. Например, при этом нарушении сохраняется сама структура клетки, однако на нее влияют биохимические и электролитные патологии, из-за чего постепенно происходят дегенеративные разрушения в коронарных сосудах.
Субэндокардиальная ишемия приступообразна обычно и не имеет длительного течения. Спазмы развиваются лишь из-за функциональных изменений и затрагивают они, как правило, определенные участки сердца, влияя так же на процессы реполяризации желудочков. А вот субэпикардиальная ишемия, в отличие от предыдущего заболевания, затрагивает уже зону эпикарда и эндокарда.
Послужить причиной развития субэндкардиальной ишемии может спазм артерии или атеросклероз. Как правило, такие нарушения становятся заметными даже на ЭКГ, которое каждый человек должен проходить ежегодно, так как преходящий спазм иногда случается даже у здоровых людей. Его может спровоцировать, например:
- Боль;
- Подъем тяжестей;
- Гормональные нарушения;
- Холод;
- Сильный удар, а так же некоторые другие легкие, казалось бы, факторы.
Атеросклероз же имеет гораздо больше причин, и возникнуть может как в результате неправильного образа жизни, так и с возрастом. А так как это заболевание стало встречаться все чаще у представителей и более молодого поколения в том числе, ишемия тоже «молодеет» и развивается вместе с этим нарушением.
Важно! Нужно постараться ежегодно проверять состояние своего сердца, проходя ЭКГ и посещая кардиолога. Конечно, следить нужно и за состоянием других органов, однако сердечная мышца — это «мотор» всего организма и уделять ему нужно максимальное внимание.
Проявления у субэндкардиальной ишемии различные, но есть несколько признаков, которые можно наблюдать чаще всего:
- Тошнота;
- Нехватка воздуха (как правило, ложное ощущение);
- Боли переходящего типа, которые могут сосредотачиваться в шее, руке, которые имеют обычно давящий или жгучий характер;
- Слабость.

Зачастую первое, что ощущают пациенты, у которых проявилось заболевание — это тягостные ощущения, которые невозможно с какой-либо точностью охарактеризовать. Но нередко ишемия этого вида вообще не имеет никаких симптомов, что существенно затрудняет диагностирование болезни. Именно поэтому необходимы плановые посещения докторов, проведение анализов и ЭКГ, так как быстрое выявление патологии — это уже высокий процент успеха ее лечения.
Причины
Причиной развития недуга могут становиться артериальные спазмы или хронические формы атеросклероза. Возникновение данной патологии может быть внезапным, поражая совершенно здоровый организм, поэтому ежегодное прохождение ЭКГ является обязательным для каждого человека.
Существует несколько факторов, которые способны спровоцировать ишемию:
- сильное переохлаждение;
- поднятие тяжестей;
- преклонный возраст;
- сбои гормонального плана;
- ушиб сердечной области;
- неправильное питание;
- болевой синдром.
Если ранее недуг диагностировался преимущественно у людей преклонного возраста, то сегодня он молодеет. Нередки случаи выявления ишемии данного типа у лиц 30-40 лет.
Симптоматика
В зависимости от степени развития патологии, ее симптоматика может несколько отличаться. Чаще всего при этом встречаются следующие признаки:
- проблемы с дыханием, называемые ложной нехваткой воздуха, когда больной внезапно начинает задыхаться;
- тошнота;
- общая ослабленность, вялость;
- жжение и давящие ощущения в шее, руке.
Сложность постановки правильного диагноза упирается в практически полное отсутствие симптомов. На начальных стадиях недуг может проявляться общей тяжестью, которую большинство пациентов объясняют переутомлением.
Характерные симптомы
Эта болезнь проявляется множеством различных симптомов, но чаще всего больной во время приступа чувствует:
- тошноту;
- повышенное потоотделение;
- нехватку воздуха (зачастую это псевдо ощущение);
- общую слабость;
- сильные боли давящего характера в шейном отделе, в подбородке и левой конечности;
- изредка ощущается онемение тела, появляются боли в левой лопатке или в левом боку.
В основном первоначальные ощущения у пациента с таким заболеванием напоминают тяжесть в области груди, но известны случаи, когда болезнь протекает бессимптомно, что приводит к сложной постановке правильного диагноза.
Для диагностирования заболевания на ранних стадиях следует ежегодно обследоваться у кардиолога, это поможет выявить болезнь в самом начале развития и успешно излечить ее.
Также читают: Полное описание ишемической болезни сердца
Особенности диагностики
Для постановки точного диагноза в современной медицине применяется несколько методик обследования. Основной из них является электрокардиограмма. Она позволяет определить тоны сердца и провести анализ работы миокарда, учитывая частоту сердечных сокращений. Субэндокардиальная ишемия на ЭКГ проявляется следующими особенностями:
- существенное превышение нормы Т-зубцом;
- отрицательное значение Т-зубца или его понижение;
- в левом диапазоне T-S знижаються линии кардиограммы.
Самым важным показателем здесь выступает снижение зубца. При положительном результате его динамики, ишемия не диагностируется. Если же положение является отрицательным, то речь идет об остром приступе болезни.
Субэпикардиальная ишемия на ЭКГ проявляется отрицательным зубцом Т, имеющим расширенную форму. Это происходит вследствие замедленного процесса реполяризации. Электрокардиографический метод показывает смещение сегмента ST вверх.

Субэндокардиальный инфаркт миокарда
Субэндокардиальный инфаркт миокарда
При этом инфаркте величина вектора возбуждения миокарда не изменяется, поскольку он берет начало от проводящей системы желудочков, заложенной под эндокардом, и достигает неповрежденного эпикарда. Следовательно, первый и второй ЭКГ признаки инфаркта отсутствуют.
Ионы калия при некрозе миокардиоцитов изливаются под эндокард, формируя при этом токи повреждения, вектор которых направлен кнаружи от скопления электролита.
Сила токов повреждения в данном случае небольшая, и они регистрируются только электродом, расположенным над зоной инфаркта.
Противоположный зоне инфаркта электрод не фиксирует эти слабые токи повреждения, которые не преодолевают объем крови, циркулирующей в полостях сердца, и межжелудочковую перегородку.
В отведениях, расположенных над областью инфаркта, токи повреждения отображаются на ЭКГ ленте горизонтальным смещением сегмента S—Т ниже изоэлектрической линии более чем на 0,2 mV.
Это основной ЭКГ признак субэндокардиального инфаркта.
Следует акцентировать внимание на глубину депрессии сегмента S—Т — именно более 0,2 mV, поскольку менее выраженные смещения сегмента S—Т, например 0,1 mV, свойственны субэндокардиальной ишемии, а не инфаркту.
Лечение
При постановке данного диагноза необходим комплексный терапевтический подход. Лечение должно быть направлено на восстановление функции сердца путем нормализации кровотока и создания альтернативных каналов для нормального притока крови в пораженную зону. Для этого применяются следующие методики:
- Физиотерапевтические процедуры, позволяющие нормализовать сердечную функцию.
- Прием медикаментов, снижающих вязкость крови и спазмолитиков.
- Хирургическое вмешательство (расширение сосудов, шунтирование, создание обходных путей для кровотока).
- При острых приступах ишемии возможно принятие обезболивающих препаратов.
Что делать при субэндокардиальной и субэпикардиальной ишемии?
Диагностические процедуры
Для точного определения патологии чаще всего применяется комплексная кардиологическая диагностика. Стандартный перечень диагностических процедур включает:
- ЭКГ;
- холтеровское мониторирование.
Проводить анализ электрокардиограммы должен квалифицированный специалист.
Связано это в первую очередь с тем, что точно определить тип патологии и ее локализацию можно только при правильной интерпретации формы ЭКГ:
- так, острый симметричный зубец T со значительной высотой может свидетельствовать о том, что у пациента субэндокардиальная ишемия миокарда нижней области;
- о наличии субэпикардиальной ишемии миокарда передней области свидетельствует отрицательный, т. е. попускающийся ниже нулевой линии, зубец T симметричной формы;
- а вот наличие широкого положительного зубца T может свидетельствовать о субэпикардиальной ишемии миокарда нижней области.
Важно! Субэпикардиальная ишемия миокарда верхушечной области и другие варианты локализации патологии также могут быть диагностированы по ЭКГ.

Если развивается ишемия субэндокардиальных слоев передней стенки, замечается положительный зубец Т в низкой амплитуде
Эффективная терапия
При терапии ишемических заболеваний миокарда основными задачами будут:
- устранение причин, спровоцировавших ишемию;
- создание условий для развития компенсаторного потенциала (т. е. кровоснабжения от соседних, неповрежденных сосудов).
Наиболее эффективным признан комплексный подход, включающий:
- физиотерапевтические процедуры;
- медикаментозное лечение с применением антикоагулянтов, бета-адреноблокаторов, диуретиков и других средств;
- снятие болевых ощущений с применением обезболивающих препаратов;
- повышение естественного регенеративного потенциала с применением нормотоников и адаптогенов.
В ситуациях, когда дальнейшее развитие патологии несет серьезную угрозу здоровью, а медикаментозная терапия не приносит нужного результата, может осуществляться хирургическое вмешательство.
Профилактика заболевания
Как не допустить прогрессирования недуга? Для этого существует несколько советов специалистов:
- Отказаться от вредных привычек. Лицам, имеющим предрасположенность к развитию ишемии, курить категорически запрещено.
- Снизить физические нагрузки. По данному вопросу следует проконсультироваться со специалистом.
- Соблюдение диеты – важный шаг в борьбе с недугом. Необходимо снизить калорийность пищи.
Ишемия не обостряется и не прогрессирует сама по себе. Данный недуг выступает в качестве реакции организма на неблагоприятные факторы или другие заболевания. Поэтому болезнь можно предупредить, ведя правильный образ жизни. Если же она уже диагностирована, то лечить недуг следует незамедлительно, поскольку возможны осложнения, влекущие за собой серьезные последствия в виде ИБС.
Прогноз и осложнения
Прогноз для пациентов с ИБС не всегда отрицательный, но при этом очень серьезный. При вовремя выявленной патологии и грамотно проведенном лечении пациенты могут жить еще не один десяток лет. Но при условии бережного отношения к своему сердцу с соблюдением всех рекомендаций лечащего врача. После перенесенного инфаркта большинству пациентов присваивается инвалидность.
При этом всегда стоит помнить, что под воздействием провоцирующих факторов не исключены рецидивы патологии. Последствия таких рецидивов могут быть самыми серьезными вплоть до летального исхода.
Безболевая ишемия миокарда
Безболевая ишемия миокарда – особая форма ишемической болезни сердца с объективно выявляемыми признаками недостаточности кровоснабжения сердечной мышцы, не проявляющимися болью. Заболевание не сопровождается типичными для ИБС симптомами ‒ одышкой, аритмией, болевым синдромом. В это же время, объективные методы исследования (электрокардиография, холтеровское мониторирование, коронарография) фиксируют характерные для стенокардии изменения миокарда. Несмотря на бессимптомность, «немая» ишемия имеет неблагоприятные прогнозы и требует своевременного лечения ‒ коррекции образа жизни, медикаментозной терапии, а подчас кардиохирургического вмешательства.
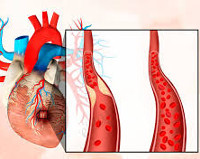
Общие сведения
Безболевая ишемия миокарда (ББИМ) ‒ один из вариантов ИБС, при котором имеются объективные данные ишемии миокарда, но отсутствуют ее клинические проявления. Наблюдается как у страдающих различными формами ишемической болезни, так и у лиц без диагностированных ранее коронарных патологий. Распространенность заболевания составляет 2-5% среди всего населения, 12-25% среди больных с факторами риска ИБС: отягощенной наследственностью, эссенциальной гипертензией, ожирением, вредными привычками, гиподинамией, сахарным диабетом. Признаки ББИМ выявляются на ЭКГ у каждого 8-го обследуемого старше 55 лет.

Причины
Эпизоды «немой» ишемии, как и типичные болевые приступы стенокардии, возникают под влиянием самых различных факторов: физической нагрузки, стресса, курения, холода, высокой температуры, приема алкоголя в больших количествах или высоких доз кофеина. При этом патофизиологическими причинами, лежащими в основе ББИМ и возникающими от воздействия вышеназванных факторов, являются:
- Стеноз коронарных сосудов. В большинстве случаев вызван атеросклеротическим поражением артерий сердца. С разной степенью выраженности это состояние диагностируется более чем у половины больных с эпизодами «немой» ишемии. Клинически важным считается уменьшение просвета венечных артерий на 30-70%. Кроме атеросклероза, стеноз может быть обусловлен системными васкулитами, опухолевыми процессами.
- Ангиоспазм венечных артерий. Возникает из-за снижения продукции эндотелием сосудов веществ с вазодилатирующими свойствами (NO, простациклины), увеличения выброса субстанций с вазоконстрикторными свойствами (ангиотензин 2, эндотелин, серотонин, тромбоксан 2А) и повышения активности симпато-адреналовой системы из-за стресса, нагрузки.
- Атеротромбоз коронарных артерий. Чаще всего вызван изъязвлением атеросклеротических бляшек в сосудах, попаданием тромба с кровотоком из других участков кровеносной системы, нарушением свертывающей функции тромбоцитов. Тромб может перекрывать просвет сосуда частично или полностью. В первом случае возникают эпизоды болевой или безболевой ишемии, во втором – безболевой инфаркт миокарда.
Существуют определенные группы риска, среди которых вероятность развития ББИМ особенно высока. Это лица, перенесшие инфаркт; пациенты, имеющие несколько факторов угрозы развития ИБС; больные с ИБС, сочетающейся с гипертонией или хроническими обструктивными болезнями легких. К этой же категории относятся представители профессий с высоким уровнем стресса: пилоты, авиадиспетчеры, водители, хирурги и т. д.
Патогенез
В основе безболевой ишемии лежит несоответствие между потребностью миокарда в кислороде и фактической перфузией сердечной мышцы. Под воздействием тех или иных причин (эмоциональное перенапряжение, физическая нагрузка и др.) кардиомиоциты начинают ощущать кислородное голодание и компенсаторно переходят на бескислородный тип синтеза энергии ‒ анаэробный гликолиз. Такой вид метаболизма глюкозы приводит к скорому энергетическому истощению клеток, накоплению соединений, в норме раздражающих нервные окончания, которые участвуют в формировании ощущения боли в коре головного мозга. При ББИМ это ощущение не возникает. Существует несколько патогенетических гипотез, однако ни одна из них до конца не объясняет механизм развития безболевых приступов.
Безболезненность эпизодов ишемии связывают со сниженной чувствительностью интракардиальных нервных окончаний вследствие диабетической нейропатии, частичной гибели нейронов при инфаркте, действия лекарственных препаратов, токсинов. Парадокс заключается в том, что безболевая ишемия встречается и у относительно здоровых лиц, не имеющих в анамнезе факторов, достоверно способных нарушить проводимость нервных волокон сердца (не имеющих инфаркта, других сердечно-сосудистых событий, диабета, хронических или острых интоксикаций).
Отсутствие болей также связывают с недостаточностью силы и длительности ишемии миокарда. Экспериментально доказано, что ишемия вызывает болевые ощущения лишь при достижении определенных пороговых значений ‒ при длительности не менее 3-х минут. Однако известно и о случаях возникновения ангинозной боли при минимальных проявлениях ишемии и, напротив, отсутствии каких-либо симптомов при обширных длительных нарушениях перфузии сердечной мышцы.
«Немую» ишемию также объясняют сбоем формирования болевых ощущений в связи с уменьшением количества внутримышечных рецепторов к аденозину (основной активатор болевых рецепторов, выделяющийся при кардиальной ишемии) или снижением чувствительности к нему этих самых рецепторов. Тем не менее, невозможно достоверно точно установить, как изменяется число рецепторов от начала болезни до момента обращения пациента за помощью. Непонятно также, почему при одинаковой концентрации аденозина в одних случаях ишемия «немая», а в других сопровождается болью.
Отсутствие боли связывают и с повышением активности антиболевой системы, имеющей нервно-гуморальный механизм регуляции. Уменьшение болевых ощущений из-за активации нервного компонента реализуется усилением активности ретикулярной формации и таламуса в головном мозге. Гуморальный компонент проявляется увеличением в плазме концентрации естественных опиоидов ‒ эндорфинов, снижающих восприимчивость к боли. Установлено, что больные с ББИМ имеют более высокий уровень эндорфинов в плазме крови как после физических нагрузок, так и в покое, чем пациенты с клиническими проявлениями ишемии.
Классификация
С целью правильной оценки тяжести состояния пациента на момент обращения или обследования и отслеживания динамики заболевания в кардиологии используется предложенная в 1985 г. классификация патологии, основанная на данных анамнеза, клинической картине, эпизодах ишемии. Согласно ей выделяют три типа безболевой ишемии:
- ТипI. ББИМ среди пациентов с доказанным посредством коронароангиографии гемодинамически явным стенозом сердечных артерий. У больных нет приступов стенокардии, инфаркта миокарда в прошлом. Отсутствуют патологии ритма сердца, нет застойной сердечной недостаточности.
- ТипII. Ишемия без сопутствующей стенокардии, но с инфарктом миокарда в истории болезни пациента.
- ТипIII. «Тихая» ишемия у больных ИБС со стенокардией, вазоспазмом. За сутки эти больные имеют случаи болевых и безболевых приступов ишемии.
В практической деятельности широко используется классификация, включающая 2 типа болезни: 1-й тип – ББИМ без явных симптомов, свойственных ишемии миокарда, 2-й – «немая» ишемия в сочетании с болевыми эпизодами стенокардии, другими формами ИБС.
Симптомы безболевой ишемии миокарда
Коварство безболевой ишемии заключается в абсолютной безболезненности ее эпизодов. Существует всего два показателя, по которым больной или врач может заподозрить наличие патологии: диагностированная стенокардия, ИБС или ИМ в анамнезе и прямое обнаружение ББИМ при профилактическом исследовании функции сердца с фиксацией характерных изменений на кардиограмме. В 70% случаев можно говорить о существовании безболевой ишемии у больных, перенесших инфаркт или имеющих ИБС. Практически все такие больные имеют 4 безболевых приступа на каждый приступ, сопровождающийся болью.
Осложнения
Наличие у пациента ББИМ ‒ неблагоприятный признак, говорящий о высоком риске развития осложнений. У таких больных частота внезапной сердечной смерти в 3 раза выше, чем у лиц с болевыми приступами ишемии. Инфаркт миокарда при безболевой ишемии имеет менее выраженные, неявные симптомы, интенсивности которых недостаточно, чтобы насторожить больного, заставив предпринять необходимые меры предосторожности: прекратить или снизить физическую нагрузку, принять медикаменты, обратиться за помощью. Явные клинические признаки в этом случае появляются уже тогда, когда наступило обширное поражение миокарда, и вероятность летального исхода выросла в разы.
Диагностика
Ввиду безболезненности течения ББИМ, в основе ее диагностики лежат инструментальные методы исследования, способные дать объективную информацию о наличии и степени ишемии сердечной мышцы. Наиболее значимыми маркерами такой ишемии считаются не имеющие клинических проявлений, но регистрируемые аппаратурой, изменения работы сердца. Также предположить наличие безболевой ишемии можно при оценке кровоснабжения миокарда. Эти и другие данные получают при помощи следующих методов диагностики:
- ЭКГ в покое. Один из самых распространенных, простых в исполнении и доступных методов диагностики. Позволяет получать информацию о характерных для ишемии миокарда изменениях в работе сердца. Недостатком ЭКГ является возможность регистрации данных лишь в состоянии физического покоя, тогда как безболевые приступы иногда могут проявляться лишь во время нагрузки.
- Холтеровское ЭКГ-мониторирование. Более информативно, чем рутинная ЭКГ. Дает значительно более полную информацию, так как проводится в естественной, привычной для пациента повседневной деятельности. Выявляет количество эпизодов ББИМ, определяет их продолжительность, зависимость от физической и эмоциональной активности в течение суток.
- Велоэргометрия. Суть метода ‒ в регистрации ЭКГ и уровня АД при дозированном увеличении физической нагрузки. При этом из-за нарастающей ЧСС возрастают потребности миокарда в кислороде. При безболевой ишемии увеличение кровоснабжения невозможно из-за патологии венечных сосудов, а значит, сердечная мышца начинает страдать от ишемии, что фиксируется с помощью электрокардиографии.
- Коронарография (КАГ). Считается одним из основных методов диагностики ББИМ из-за наличия доказанной прямой связи между заболеванием и стенозом коронарных артерий. Метод позволяет определить природу и степень сужения артерий сердца, установить, сколько и какие именно сосуды поражены, какова протяженность стеноза. Данные КАГ в значительной мере влияют на выбор метода лечения.
- Стресс-ЭХОКГ. В норме сердце сокращается ритмично, его мышечные волокна работают слаженно. Эта ритмичность и слаженность сохраняется даже при физической нагрузке, когда ЧСС увеличивается. Во время физической работы гипоперфузионный участок миокарда начинает работать асинхронно с остальной частью сердечной мышцы. Эти нарушения синергии сокращения фиксируются во время проведения стресс-ЭхоКГ.
- ОФЭКТ миокарда. Однофотонная эмиссионная компьютерная томография позволяет оценивать характер кровоснабжения миокарда на уровне микроциркуляторного русла, определять степень повреждения миоцитов, дает возможность отличить рубцовые изменения миокарда от ишемических. С помощью ОФЭКТ можно определить, насколько сильно сужение венечных артерий нарушает кровоснабжение и сократительную функцию миокарда.
- ПЭТ-КТ сердца. Дает возможность оценить площадь и глубину нарушения кровоснабжения миокарда. Преимущество ПЭТ ‒ в способности фиксировать мельчайшие изменения функции эндотелия, характерные для скрытого развития атеросклеротических бляшек, склонных к распаду. Таким образом, становится возможным раннее обнаружение коронарного атеросклероза и принятие превентивных мер по его лечению.
Лечение безболевой ишемии миокарда
Алгоритмы лечения ББИМ соответствуют таковым при других формах ИБС. Цель терапии ‒ устранение этиологических и патогенетических основ заболевания. Начинают лечение с исключения факторов риска – курения, гиподинамии, нерациональной диеты с большим количеством животных жиров, соли, красного мяса, алкоголя. Особую роль играет коррекция нарушений липидного и углеводного обмена, контроль АД, поддержание удовлетворительной гликемии при сахарном диабете. Медикаментозное лечение направлено на поддержку деятельности миокарда, увеличение его функциональной полноценности, нормализацию ритма. Предусматривает использование:
- β-адреноблокаторов (БАБ). Обладают способностью понижать ЧСС, оказывают выраженное антиангинальное действие, улучшают переносимость миокардом физических нагрузок. БАБ доказано снижают продолжительность и частоту болевых и безболевой эпизодов ишемии сердечной мышц. Благодаря выраженному антиаритмическому эффекту улучшают прогноз жизни.
- Антагонистов кальция (АК). Уменьшают ЧСС, расширяют коронарные и периферические артерии, нормализуют ритм сердца. За счет способности угнетать процессы метаболизма в кардиомиоцитах снижают их кислородные потребности и повышают толерантность к любым физическим нагрузкам. Менее эффективно предупреждают появление эпизодов заболевания в сравнении с БАБ.
- Нитратов. Уменьшают сопротивление в коронарных артериях, стимулируют коллатеральный кровоток, перераспределяют его в сторону ишемизированных участков миокарда, увеличивают количество активных коллатералей, межартериальных анастомозов. Расширяют просвет венечных сосудов в местах атеросклеротического поражения, проявляя кардиопротекторный эффект.
- Нитратоподобных вазодилататоров. Основной их эффект – стимуляция высвобождения эндотелиоцитами периферических и венечных артерий мощного сосудорасширяющего фактора – оксида азота. Благодаря ему улучшается кровоснабжение миокарда, снижается потребность миоцитов сердца в кислороде. Не устраняют причины безболевой ишемии, но снижают частоту ее эпизодов.
- Статинов. Действуют на одно из важнейших звеньев в патогенезе безболевой ишемии – на атеросклеротический процесс. Эффективно снижают уровень липопротеинов низкой плотности (ЛПНП) в крови, чем предотвращают формирование атеросклеротических бляшек на стенках венечных артерий, препятствуют сужению их просвета и нарушению перфузии мышцы сердца.
- Ингибиторов АПФ. Проявляют кардио- и вазопротекторные свойства. Кардиопротекция выражается в восстановлении и поддержании баланса между потребностями миокарда в кислороде и его обеспечением. В отношении сосудов оказывают антиатеросклеротическое действие, нормализуют функцию эндотелия, чем способствуют поддержанию тонуса и эластичности стенок артерий.
- Антитромбоцитарных препаратов. Снижают свертывающие способности тромбоцитов и уменьшают тромбообразование в участках поврежденных коронарных артерий. Показаны, в первую очередь, больным с безболевой ишемией и перенесенным инфарктом миокарда. Достоверно снижают риск повторных коронарных событий, в особенности, внезапной коронарной смерти.
Хирургическое лечение подразумевает восстановление нормальной или близкой к нормальной перфузии миокарда. Осуществляется путем проведения АКШ или стентирования коронарных артерий. Выбор метода зависит от исходного состояния больного, протяженности и степени поражения сердечных артерий, сопутствующих заболеваний, площади ишемизированного участка миокарда и др. Частота повторных приступов безболевой ишемии после операций составляет 33%, а вероятность летальных исходов снижается на 25%.
Прогноз и профилактика
Прогноз заболевания без подобающего лечения неблагоприятный. Около половины пациентов, имеющих стабильное течение ИБС и приступы безболевой ишемии, переносят коронарные события (нелетальный инфаркт, смерть, приступы стенокардии, требующие госпитализации) в течение 2,5 лет после постановки диагноза. Среди ранее перенесших инфаркт больных с ББИМ летальность составляет 20%. Ежегодное прохождение контрольных обследований у кардиолога, особенно после 50 лет (в том числе пациентами, не имеющими признаков ИБС), своевременное обнаружение ишемических эпизодов и терапия снижают частоту сердечных катастроф при ББИМ и летальность после их наступления.
Ишемическая болезнь сердца – симптомы и лечение

Ишемическая болезнь – это наиболее распространённое заболевание сердца, которое приводит к преждевременной смерти более 10 миллионов людей каждый год и проявляется загрудинными болями при физической нагрузке. ИБС развивается при снижении притока крови к сердечной мышце из-за разрастания атеросклеротических бляшек в артериях сердца, участвующих в кровоснабжении миокарда. Общий симптом ишемии сердца в большинстве случаев это боль в груди или дискомфорт, который может отдавать в плечо, руку, спину, шею или челюсть. Иногда стенокардия может ощущаться как изжога. Обычно симптомы возникают при физической нагрузке или эмоциональном стрессе, длятся менее нескольких минут и улучшаются с отдыхом. Одышка может быть единственным симптомом ИБС без боли. Нередко первым признаком ИБС является сердечный приступ.
Определение ИБС
Чтобы разобраться, как проявляется ишемическая болезнь сердца воспользуемся определением ВОЗ:
- Внезапная коронарная смерть (первичная остановка сердца)
- Внезапная коронарная смерть с успешной реанимацией
- Внезапная коронарная смерть (летальный исход)
- Стенокардия
- Стенокардия напряжения
- Впервые возникшая стенокардия напряжения
- Стабильная стенокардия напряжения с указанием функционального класса
- Нестабильная стенокардия
- Вазоспастическая стенокардия
- Инфаркт миокарда
- Постинфарктный кардиосклероз
- Нарушения сердечного ритма
- Сердечная недостаточность
Факторы риска
Ишемическая болезнь сердца имеет ряд чётко определённых факторов риска:
- Высокое кровяное давление.
- Курение – связано с 36% случаев поражений коронарных артерий, нужно знать, что курение даже одной сигареты в день удваивает риск инфаркта.
- Диабет – до 40% пациентов являются диабетиками.
- Ожирение – отмечено у 20% случаев ИБС
- Высокий уровень холестерина в крови — предиктор заболевания у 60% пациентов
- Семейный анамнез – около половины случаев связаны с генетикой.
- Чрезмерное употребление алкоголя – фактор риска острого коронарного синдрома.
Что такое ишемическая болезнь сердца (ИБС)?
Сердце – мышечный орган, который должен постоянно работать, чтобы обеспечивать организм кровью, без которой он погибает. Сердце не останавливается ни на минуту, на протяжении всей жизни. По этой причине сердце должно постоянно получать кислород и питательные вещества с кровью. Кровоснабжение сердца происходит через мощную сеть коронарных артерий. Если в этих артериях развиваются сужения или закупорки, то сердце не может справляться со своей работой. В острых случаях часть мышечной ткани сердца гибнет и развивается инфаркт миокарда.
С возрастом у многих людей начинают развиваться атеросклеротические бляшки в артериях. Бляшка постепенно суживает просвет артерии, вследствие чего уменьшается доставка кислорода к сердечной мышце и развивается боль в области сердца (стенокардия). Сужение просвета и воспаление вокруг бляшки может привести к тромбозу артерии и полному прекращению кровотока в определённой зоне миокарда. Мышечная ткань сердца может погибнуть. Это сопровождается болью и снижением сократительной функции сердца. Развивается инфаркт миокарда, который почти в 50% случаев сопровождается летальным исходом.
По мере развития бляшек в венечных сосудах повышается и степень сужения их просвета венечных артерий, во многом определяющая тяжесть клинических проявлений и прогноз. Сужение просвета артерии до 50 % часто протекает бессимптомно. Клинические проявления заболевания обычно возникают при сужении просвета до 70 % и более. Чем ближе к устью коронарной артерии расположен стеноз, тем большая масса миокарда подвергается ишемии в соответствии с зоной кровоснабжения. Наиболее тяжёлые проявления ишемии миокарда наблюдаются при сужении основного ствола или устья левой коронарной артерии.
В происхождении ишемии миокарда большую роль играет резкое повышение его потребности в кислороде, ангиоспазм или тромбоз артерий сердца. Предпосылки для тромбоза могут возникнуть уже на ранних стадиях развития атеросклеротической бляшки, из-за повышенной активности системы тромбообразования, поэтому важно своевременно назначить антитромбоцитарную терапию. Тромбоцитарные микротромбы и микроэмболии могут усугубить нарушения кровотока в поражённом сосуде.
Формы ишемической болезни сердца
Стабильная стенокардия – это классический симптом ИБС означающий боли в области сердца и за грудиной, развивающиеся после физической нагрузки. В зависимости от этой нагрузки определяют функциональный класс стенокардии.
Стабильная стенокардия развивается при:
- Физических упражнениях или других нагрузках
- Приёме пищи
- Волнении или стрессе
- Замерзании
Нестабильная стенокардия
Ишемическая болезнь сердца может развиться до такой степени, что боль в сердце возникает даже в полном покое. Это показание (нестабильная стенокардия) к неотложной медицинской помощи и может привести к инфаркту.
Инфаркт миокарда
Форма ишемической болезни сердца, при которой наступает внезапное прекращение кровотока по какой-либо венечной артерии с развитием ограниченного участка гибели сердечной мышцы. Инфаркт без срочной операции приводит к летальности у половины пациентов. Инфаркт и внезапная коронарная смерть являются главными аргументами в понимании чем опасна ишемическая болезнь сердца. Каждый пациент должен знать, что затянувшийся приступ стенокардии может быть признаком начала инфаркта.
Прогноз при ишемической болезни сердца
Без своевременной реваскуляризации миокарда ИБС имеет плохой прогноз. Внезапная коронарная смерть развивается у 10% пациентов, инфаркт миокарда почти у 50% больных. Ожидаемая продолжительность жизни у пациентов, которые не лечатся с диагностированной ИБС составляет не более 5 лет. Своевременная реваскуляризация (стентирование коронарных артерий или аортокоронарное шунтирование) значительно улучшает качество и продолжительность жизни у этих больных, снижая риск инфаркта и внезапной коронарной смерти в десятки раз.
Лечение ИБС в Инновационном сосудистом центре
В нашей клинике создана мощная кардиологическая служба, где используются современные методы диагностики и лечения. Наши специалисты каждый год оперируют не менее 1000 пациентов с ишемической болезнью сердца с помощью эндоваскулярной хирургии. Используются современные стенты и баллоны с лекарственным покрытием. Мы имеем лучшие результаты у пациентов с осложненной формой ИБС и минимальную летальность.
Преимущества лечения в клинике
Диагностика

Осмотр у грамотного кардиолога – самый важный метод диагностики поражения коронарных артерий. Доктор тщательно соберет анамнез, выслушает жалобы и определит план обследования.
Своевременная диагностика ишемической болезни сердца и правильная интерпретация симптомов позволяют назначить адекватное лечение.
Симптомы ишемической болезни сердца
Наиболее частым симптомом является стенокардия или боль в груди. По этому признаку определяются функциональные классы заболевания. Обычно больные описывают следующие симптомы:
- Тяжесть в груди
- Ощущение давления в сердце
- Ломота в груди
- Жжение
- Сжимание
- Болезненные ощущения
- Одышка
- Сердцебиение (нерегулярное сердцебиение, пропущенные удары)
- Быстрое сердцебиение
- Слабость или головокружение
- Тошнота
- Потливость
Стенокардия обычно ощущается как боль за грудиной, но может отдавать в левую руку, шею, под лопатку, в нижнюю челюсть.
Врач-кардиолог может определить диагноз после:
- Тщательного расспроса
- Физикального осмотра.
- Электрокардиографии
- Эхокардиография (УЗИ сердца)
- Суточного мониторирования ЭКГ (холтеровское исследование)
- Контрастной коронарографии (рентгеновского исследования сосудов сердца)
Каким пациентам проводится диагностика с нагрузочными тестами?
- С несколькими факторами риска атеросклероза и сердечно-сосудистых заболеваний
- С сахарным диабетом
- С полной блокадой правой ножки пучка Гиса неясного происхождения
- Со снижением сегмента ST менее 1 мм на ЭКГ покоя
- С подозрением на наличие вазоспастической стенокардии
Когда следует проводить нагрузочный тест в сочетании с визуализирующими методиками?
- при наличии изменений на ЭКГ покоя (блокада левой ножки пучка Гиса, феномен WPW, постоянный искусственный водитель ритма, нарушения внутрижелудочковой проводимости),
- при наличии на ЭКГ покоя снижения сегмента на 1 мм и более, вызванной любыми причинами,
- определить жизнеспособность поражённого участка сердечной мышцы с целью решения вопроса о целесообразности проведения оперативного вмешательства на коронарных сосудах (стентирование, аортокоронарное шунтирование).
 Кому следует проводить холтеровское мониторирование ЭКГ?
Кому следует проводить холтеровское мониторирование ЭКГ?
С развитием компактных записывающих устройств в 1970-е и 1980-е годы появилась возможность регистрации данных ЭКГ в течение длительного периода времени в условиях повседневной активности. Так появилось холтеровское мониторирование ЭКГ, названное так в честь его изобретателя доктора Норманна Д. Холтера.
Главное показание для его выполнения — обследование больных при обмороках и сердцебиении, особенно неритмичном, возможно также выявить ишемию миокарда, как при наличии, так и при отсутствии клинических проявлений ИБС, то есть называемую «немую ишемию» миокарда. Приступы стенокардии, возникающие один раз в день или не каждый день лучше всего выявлять с помощью изменений на холтере. Исследование можно проводить в стационаре и в домашних условиях.
 В каких случаях следует проводить ЭхоКГ у больных с ИБС?
В каких случаях следует проводить ЭхоКГ у больных с ИБС?
- У больных с перенесённым инфарктом миокарда
- С симптомами ухудшения работы сердца – периферические отёки, одышка
- Пациентам с подозрением на хроническую сердечную недостаточность
- Определить наличие патологии клапанного аппарата сердца
Показания к проведению коронароангиографии:
тяжёлая стабильная стенокардия (класс III или больше), несмотря на оптимальное лечение
больные, пережившие остановку сердца
опасные для жизни нарушениями желудочкового ритма
больные, ранее подвергшиеся хирургическому лечению ИБС (стентирование коронарных артерий, либо аортокоронарное шунтирование), у которых рано развивается рецидив средней или тяжёлой стенокардии
Лечение
 Общие принципы
Общие принципы
Изменение образа жизни: если вы курите, откажитесь от этого, чаще прогуливайтесь на свежем воздухе, снижайте избыточную массу тела. Избегайте опасности употребления жирных продуктов и придерживайтесь диеты с низким содержанием соли и сахара. Тщательно контролируйте уровень сахара, если страдаете диабетом. ИБС не лечится только приёмом нитроглицерина. Чтобы продолжать активную жизнь необходимо наладить контакт с кардиологом и следовать его указаниям.
Лекарства при ИБС
Кардиолог может посоветовать лекарственную терапию, если изменения образа жизни ему покажется недостаточным. Препараты назначает только лечащий врач. Чаще всего назначаются препараты, снижающие риск тромбозов (аспирин, плавикс). Для снижения уровня холестерина могут длительно назначаться статины. Сердечную недостаточность следует лечить препаратами, улучшающих функцию сердечной мышцы (сердечные гликозиды).
У тех, у кого в анамнезе не было сердечных заболеваний, аспирин снижает вероятность инфаркта миокарда, но не изменяет общий риск смерти. Он рекомендуется только для взрослых, которые подвергаются опасности образования тромбов, где повышенный риск определяется как “мужчины старше 60 лет, женщины в постменопаузе и молодые люди с фоном для развития ИБС (гипертония, диабет или курение).
- Антитромбоцитарная терапия
Клопидогрель плюс аспирин (двойная антитромбоцитарная терапия, DAAT) больше уменьшает вероятность сердечно-сосудистых событий, чем только приём аспирина. Данный препараты противопоказаны пациентам имеющим желудочно-кишечные язвы или желудочное кровотечение в анамнезе. Антитромбоцитарная терапия должна проводится пожизненно.
- β-адреноблокаторы
Адреноблокаторы снижают частоту сердечных сокращений и потребление миокардом кислорода. Исследования подтверждают увеличение продолжительности жизни при приёме β-адреноблокаторов и снижение частоты сердечно-сосудистых событий, в том числе и повторных. β-адреноблокаторы противопоказаны при сопутствующей лёгочной патологии, бронхиальной астме, ХОБЛ.
- β-адреноблокаторы с доказанными свойствами улучшения прогноза при ИБС:
- Карведилол (Дилатренд, Акридилол, Таллитон, Кориол).
- Метопролол (Беталок Зок, Беталок, Эгилок, Метокард, Вазокардин);
- бисопролол (Конкор, Нипертен, Коронал, Бисогамма, Бипрол, Кординорм);
Препараты этой группы, снижают уровень холестерина в крови за счёт уменьшения его синтеза в печени, либо угнетают усвоение холестерина, поступающего с пищей, влияя на причины возникновения атеросклероза. Медикаменты применяются с целью снижения скорости развития существующих атеросклеротических бляшек в стенке сосудов и профилактики возникновения новых. Отмечается положительное влияние на степень прогрессирования и развития симптомов ИБС, на продолжительность жизни, также эти препараты уменьшают частоту и тяжесть сердечно-сосудистых событий, возможно способствуя восстановлению просвета сосуда. Целевой уровень холестерина у больных с ИБС должен быть ниже, чем у лиц без ИБС, и равняется 4,5 ммоль/л. В анализах крови целевой уровень ЛПНП у больных ИБС должен составлять не более 2,5 ммоль/л. Определение уровня липидов необходимо проводить каждый месяц. Основные препараты: ловастатин, симвастатин, аторвастатин, розувастатин.
Относятся к классу препаратов, повышающих антиатерогенную фракцию липопротеидов — ЛПВП, при снижении которой возрастает смертность от ИБС. Применяются для лечения дислипидемии IIa, IIb, III, IV, V. Отличаются от статинов тем, что снижают триглицериды и могут повышать фракцию ЛПВП. Статины преимущественно снижают ЛПНП и не оказывают значимого влияния на ЛПОНП и ЛПВП. Поэтому максимальный эффект проявляется при комбинации статинов и фибратов.
- Препараты нитроглицерина
Нитроглицерин является основным препаратом, купирующим загрудинные боли в области сердца. Нитраты преимущественно действуют на венозную стенку, уменьшая преднагрузку на миокард (путём расширения сосудов венозного русла и депонирования крови). Неприятным эффектом нитратов является снижение артериального давления и головные боли. Нитраты не рекомендуется использовать при артериальном давлении ниже 100/60 мм рт. ст. Современными исследованиями доказано, что приём нитратов не улучшает прогноз пациентов с ИБС, то есть не ведёт к увеличению выживаемости, и поэтому используются как препарат для купирования симптомов ИБС. Внутривенное капельное введение нитроглицерина, позволяет эффективно бороться с явлениями стенокардии, преимущественно на фоне высоких цифр артериального давления. Каждый пациент с ИБС должен знать, что если приём нитроглицерина в домашних условиях не снял боль за грудиной, то необходимо вызывать скорую помощь, так как возможно развился инфаркт.
Коронарная ангиопластика и стентирование
Это современная технология восстановления проходимости коронарных артерий при ИБС. Смысл заключается в раздувании атеросклеротической бляшки специальным баллоном и укреплении сосудистой стенки металлическим каркасом – стентом. Коронарная ангиопластика проводится без разрезов у пациентов с тяжёлой стенокардией или инфарктом миокарда.
Аортокоронарное шунтирование
Открытая операция при сужениях коронарных артерий. Смысл заключается в создании обходного пути для крови. В качестве обхода применяются собственные вены или артерии пациента. Операция может проводиться с искусственным кровообращением или без него. Из-за развития технологии коронарной ангиопластики аортокоронарное шунтирование отступает на второй план, так как является более травматичным и используется только при обширных поражениях коронарного русла.
Профилактика
До 90% сердечно-сосудистых заболеваний можно предотвратить, если избежать установленных факторов риска. Профилактика включает в себя адекватные физические упражнения, снижение ожирения, лечение высокого кровяного давления, здоровое питание, снижение уровня холестерина и прекращение курения. Лекарства и физические упражнения примерно одинаково эффективны. Высокий уровень физической активности снижает вероятность ишемической болезни сердца примерно на 25%.
При сахарном диабете жёсткий контроль сахара в крови уменьшает сердечный риск и другие проблемы, такие как почечная недостаточность и слепота.
Всемирная организация здравоохранения (ВОЗ) рекомендует “низкое или умеренное употребление алкоголя” для снижения вероятности развития ишемической болезни сердца, в то время как злоупотребление является для сердца очень опасным.
Диета
Диета с высоким содержанием фруктов и овощей снижает опасность развития сердечно-сосудистых заболеваний и смерти. Вегетарианцы имеют более низкий риск сердечных заболеваний из-за их большего употребления фруктов и овощей. Было показано, что потребление трансжиров (обычно содержащихся в гидрогенизированных продуктах, таких как маргарин) вызывает атеросклероз и увеличивает риск развития ишемической болезни сердца.
Вторичная профилактика
Вторичная профилактика-это предотвращение дальнейших осложнений уже существующих болезней. Эффективные изменения образа жизни включают:
- Контроль веса в домашних условиях
- Отказ от вредных привычек – прекращение курения
- Избегать потребления трансжиров (в частично гидрогенизированных маслах)
- Уменьшение психосоциального стресса
- Регулярное определение уровня холестерина в крови
Физическая активность
Аэробные упражнения, такие как ходьба, бег трусцой или плавание, могут снизить риск смертности от ишемической болезни сердца. Они уменьшают кровяное давление и количество холестерина в крови (ЛПНП), а также увеличивают холестерин ЛПВП, который является “хорошим холестерином”. Лучше лечиться физкультурой, чем подвергать себя опасности хирургических вмешательств на сердце.
Ишемическая болезнь сердца (ИБС): причины, симптомы, лечение
Ишемическая болезнь сердца – хроническое или остро развивающееся заболевание, характеризующееся частичной или полной остановкой кровоснабжения сердечной мышцы.
Причиной этого явления служит спазм и тромбоз коронарных артерий, как правило, вследствие их атеросклеротических изменений.
Ишемия органа проявляется чаще всего приступообразной болью в груди – стенокардией, при резком и выраженном нарушении кровотока в сосудах развивается инфаркт миокарда.
Распространенность заболевания
В России ИБС страдает около 5,1-5,3% населения. При этом ишемическая болезнь сердца остается основной причиной смертности и инвалидизации населения. Во всем мире на долю смертей от патологий сердечно-сосудистой системы приходится треть диагностированных случаев. В России этот показатель выше и составляет 57%, из которых 29% – летальные исходы вследствие именно ишемии миокарда.
Страдают ишемией миокарда преимущественно лица старше 40 лет. В молодом и среднем возрасте ишемическую болезнь сердца чаще выявляют у мужчин, с повышением возраста соотношение заболевших выравнивается.
Факторы риска развития ишемии миокарда
Предрасполагающие к этому заболеванию факторы условно делятся на две группы – изменяемые и неизменяемые. При устранении или коррекции первых значительно уменьшается риск возникновения ишемической болезни сердца.
- малоподвижный образ жизни;
- лишний вес;
- неправильное питание – большое количество в рационе жирной и калорийной пищи;
- психоэмоциональный стресс;
- вредные привычки, особенно – курение;
- высокое содержание «вредного» холестерина и триглицеридов в крови;
- повышенное кровяное давление – артериальная гипертония;
- сахарный диабет;
- эндокардит и пороки сердца;
- снижение концентрации липопротеидов высокой плотности в крови.
- мужской пол;
- возраст старше 65 лет;
- ИБС, особенно инфаркт миокарда в прошлом у близких родственников больного;
- наступление менопаузы.
Симптомы и формы ИБС
При разной форме ишемической болезни сердца симптоматика может отличаться. Существует несколько форм заболевания.
Стенокардия
Состояние характеризуется приступами сдавливающей или жгучей боли за грудиной, которая появляется обычно при физическом и эмоциональном стрессе. Она может иррадиировать в левую руку, шею, плечо, нижнюю челюсть, подлопаточную область, верхнюю часть живота. За это стенокардию называют также «грудной жабой». Продолжительность боли обычно составляет несколько минут. В зависимости от стабильности течения заболевания выделяют стабильную и нестабильную формы стенокардии.
Первая возникает только после физической или психоэмоциональной нагрузки, при повышении артериального давления, тахикардии. По мере развития заболевания объем доступной человеку активности сокращается, и при четвертом классе патологии он уже не может совершать никакого движения без того, чтобы не развивались приступы загрудинной боли.
Нестабильная стенокардия может быть впервые возникшей – спустя месяц и меньше после появления симптомов, прогрессирующей и ранней постинфарктной. Для прогрессирующей стенокардии характерно снижение переносимой нагрузки, например – уменьшение расстояния, которое человек может пройти без появления симптомов.
Нестабильная стенокардия требует обследования и лечения в условиях больницы, высок риск инфаркта миокарда.
Инфаркт миокарда
Развивается остро. Вследствие продолжительного снижения кровотока или при его полном прекращении к отдельным участкам сердечной мышцы, происходит омертвение участка сердечной мышцы – некроз. Участок поражения может быть разных размеров в зависимости от диаметра пострадавшего сосуда, потому заболевание нередко называют крупноочаговым или мелкоочаговым инфарктом миокарда.
Болевые ощущения при этом состоянии интенсивные, давящего и сжимающего характера, нередки также приступы жгучей «кинжальной» боли. У многих больных она имеет типичную локализацию в загрудинной области, но может также захватывать и зону слева от грудины или распространиться на всю поверхность грудной клетки. При этом пациент испытывает «страх смерти», тоску, возникает чувство обреченности, может быть беспокоен и сильно возбужден.
Локализация болей при инфаркте миокарда может быть практически любой, например, иногда боли возникают даже в животе. Встречается и безболевая форма.
При мелкоочаговом поражении симптомы могут быть «смазаны», а диагностика по ЭКГ бывает затруднена.
Спонтанная ишемия «Принцметалла»
Загрудинная боль возникают на фоне спазма коронарных сосудов и не связана с нагрузкой. Чаще всего состояние развивается ночью, в промежутке времени между полуночью и восемью часами утра. Спастическая стенокардия отличается регулярностью и цикличностью, нередко повторяется несколько приступов подряд с небольшим промежутком.
Постинфарктный кардиосклероз
После перенесенного инфаркта происходит замещение погибших клеток мышечной ткани соединительной. При этом нарушается проводимость в миокарде, что может сопровождаться ощущениями перебоев в работе или длительной остановки сердца, периодическими обмороками и головокружениями. Могут быть также приступы учащенного сердцебиения, боль за грудиной, одышка, побледнение или посинение кожных покровов.
Сердечная недостаточность
Заболевание, при котором сердце не может полноценно выполнять свою функцию по обеспечению тканей различных органов достаточным количеством крови. Состояние проявляется одышкой, отеками, быстрой утомляемостью, плохой переносимостью физической нагрузки.
Нарушения ритма сердца
Аритмии носят разнообразный характер. Сопровождаются ощущением сердцебиения или снижением ЧСС. Больной может испытывать сильную слабость, головокружение, тошноту, возможны потери сознания. Существуют и бессимптомные формы патологии, которые становятся случайной находкой на ЭКГ.
Безболевая ишемия миокарда
Протекает без характерных приступов стенокардии. Выявляется обычно случайно на ЭКГ и после специальных диагностических проб с нагрузкой.
Внезапная сердечная смерть
- слабостью;
- головокружением;
- потерей сознания;
- шумным и частым дыханием;
- расширением зрачков;
- урежением частоты дыхательных движений;
- отсутствием сердечных сокращений.
Диагностика ишемической болезни сердца
Обычно заподозрить заболевание помогают жалобы и симптомы, характерные именно для ишемической болезни сердца. С целью подтверждения ишемии миокарда используют инструментальные и лабораторные методы диагностики.
- Лейкоцитоз и снижение гемоглобина в общем анализе крови.
- Повышение холестерина и глюкозы, сдвиги в липидном профиле по биохимическому анализу крови.
- Повышение специфических ферментов, образующихся при разрушении кардиомиоцитов – креатинфосфокиназы (ее особой фракции – МВ) в течение первых 3-4 часов инфаркта (сохраняется 48-72 часа), тропонина-I, тропонина-Т (их уровень повышается через 6 часов после инфаркта и остается повышенным 7-14 суток), аспартатаминотрансферазы (АсАТ) (превышает норму через 8-12 часов после начала боли, нормализуется за 3-4 дня), лактатдегидрогеназы (начинает превышать нормальный уровень через 14-48 часов после начала симптомов, возвращается к норме на 7-14-е сутки), миоглобина (повышается через 2 часа после возникновения симптомов и в течение суток нормализуется) в крови.
- Повышение уровня С-реактивного белка и гомоцистеина является риском развития внезапных сердечно-сосудистых событий.
- Повышенная свертываемость крови по результатам коагулограммы также может увеличивать риск развития некоторых форм ИБС.
- электрокардиографию;
- ультразвуковое исследование сердца – Эхо-КГ;
- холтеровское ЭКГ-мониторирование;
- нагрузочные ЭКГ-пробы: тредмил и велоэргометрия;
- ПЭТ/КТ сердца.
Позитронно-эмиссионная томография (ПЭТ) применяется для диагностики жизнеспособных клеток сердечной мышцы. Используются радиофармпрепараты, по накоплению которых в клетках сердца выявляют жизнеспособные и некротизированные участки.
Среди инвазивных методик применяется коронарография – рентгенологическое исследование сосудов с помощью контрастного вещества.
Лечение ИБС
Лечение ишемической болезни сердца включает изменение образа жизни, прием медикаментов и в ряде случаев хирургическое вмешательство. Всем больным рекомендуется отказаться от пагубных привычек, проводить больше времени на свежем воздухе, снизить избыточную массу тела. В питании необходимо избегать продуктов с высоким содержанием жира, очень соленых и сладких блюд. Категорически запрещены курение, самовольное прекращение приема назначенных лекарственных препаратов. Все это может привести к резкому ухудшению состояния пациента.
Для купирования приступа стенокардии нужно немедленно прекратить физическую нагрузку, обеспечить доступ свежего воздуха и принять нитроглицерин под язык либо использовать нитрат в виде спрея.
- дезагреганты – препараты, разжижающие кровь;
- бета-блокаторы;
- ингибиторы АПФ или сартаны;
- статины.
При наличии сопутствующих заболеваний, особенно сахарного диабета и гипертонической болезни, требуется их лечение, достижение целевых уровней давления и глюкозы крови.
- Аортокоронарное шунтирование – создание обхода для крови места сужения коронарных артерий с помощью сосудистых протезов.
- Коронарная ангиопластика и стентирование – восстановление диаметра сосуда, а соответственно и кровотока в нем, с помощью установки специального расширителя.
Меры по профилактике сердечно-сосудистой патологии
Чтобы избежать развития заболеваний сердца, нужно отказаться от курения и сократить употребление алкоголя.
Сильный стресс – также один из предрасполагающих факторов к возникновению ИБС. Стресс из жизни убрать невозможно, но можно правильно реагировать на него: человек эволюционно устроен так, что после любого стресса необходима мышечная работа. Поволновались или расстроились – после этого надо поприседать, пробежаться, пройтись – мышцы должны устать. При сильных волнениях может потребоваться использование успокоительных, для подбора которых нужно обратиться к врачу.
Полезны для профилактики ишемии регулярные занятия спортом с умеренной физической нагрузкой. Также нужно следить за своим весом и артериальным давлением. Всем лицам старше 40 лет необходимо ежегодно обследоваться – сдавать биохимический анализ крови для проверки уровня холестерина в крови, делать ЭКГ.

 Кому следует проводить холтеровское мониторирование ЭКГ?
Кому следует проводить холтеровское мониторирование ЭКГ? В каких случаях следует проводить ЭхоКГ у больных с ИБС?
В каких случаях следует проводить ЭхоКГ у больных с ИБС? Общие принципы
Общие принципы
