Почему обострился артрит и как справиться с болью? Ревматоидный артрит обострение лечение дома
Могут. Это так называемый серонегативный ревматоидный артрит.
Зачем и как часто надо делать общий и биохимический анализ крови?
Анализы крови выполняются для оценки активности ревматоидного артрита, а также позволяют выявить побочные эффекты проводимого лечения при их развитии. Если лечение базисными препаратами (метотрексатом, лефлуномидом, сульфасалазином, гидроксихлорохином) назначено впервые, анализы крови надо сделать в течение 2-3 недель, а далее ежемесячно в течение первых трех месяцев, затем 1 раз в 2 месяца в течение полугода и далее 1 раз в 3 месяца еще в течение 6-9 месяцев. Если терапия не меняется и нет признаков обострения болезни можно делать анализы крови 1 раз в 6 месяцев.
Лечение ревматоидного артрита Когда нужно начинать лечение ревматоидного артрита?
Лечение ревматоидного артрита необходимо начинать сразу же после установления диагноза, оптимально в первые 3 месяца от появления первых симптомов.
Кто назначает лечение ревматоидного артрита?
Лечение ревматоидного артрита назначается и контролируется ревматологом, который владеет полной информацией о болезни и ее рисках, методах оценки заболевания, терапевтической цели и возможных средствах ее достижения, разработке плана лечения и соотношении польза/риск для индивидуальной терапии.
Какова цель лечения ревматоидного артрита?
Лечение ревматоидного артрита направлено на достижение и поддержание ремиссии или низкой активности заболевания у каждого пациента.
Как часто нужно ходить к ревматологу, чтобы оценить эффективность лечения?
В первый год лечения требуется частый мониторинг (каждые 1-3 месяца). Ревматологом будет проведена коррекция лечения, если нет улучшения в течение 3 месяцев или цель лечения не достигнута через б месяцев после его начала.
Что такое базисная терапия?
Базисная терапия — основа медикаментозного лечения ревматоидного артрита. Она влияет на саму суть болезни, предотвращает прогрессирование заболевания и инвалидизацию. В настоящее время без применения базисных лекарственных средств лечение ревматоидного артрита невозможно.
Какие лекарственные средства используются для базисной терапии?
Золотым стандартом базисной терапии при ревматоидном артрите является метотрексат. При его непереносимости назначают лефлуномид, сульфасалазин, гидроксихлорохин. Это так называемые средства синтетической базисной терапии. Базисную терапию назначает и контролирует ревматолог.
На что надо обратить внимание при лечении базисными лекарственными средствами?
При назначении базисных лекарственных средств необходимо проводить клинический и лабораторный мониторинг каждого пациента для раннего выявления признаков реализации побочных эффектов проводимого лечения. Женщинам репродуктивного возраста на фоне приема базисных препаратов необходима контрацепция.

Что такое биологическая терапия?
Биологические лекарственные средства способны действовать избирательно на определенные компоненты воспалительного процесса. В большинстве случаев эти лекарственные средства представляют собой моноклональные антитела к провоспалительным цитокинам (веществам, вызывающим воспаление), таким какФНОа, интерлейкин-6.
Когда назначается биологическая терапия?
Показания к назначению биологической терапии определяет ревматолог, например, биологическая терапия назначается при недостаточной эффективности синтетической базисной терапии.
Какие лекарственные средства биологической терапии у нас есть? Как давно они применяются?
Биологические лекарственные средства начали применяться в ревматологии в 1998 году. С тех пор накоплен значительный опыт лечения данными препаратами. В настоящее время у нас зарегистрированы для лечения ревматоидного артрита: инфликсимаб, адали- мумаб, этанерцепт, ритуксимаб и тоцилизумаб. Эти лекарственные средства назначаются ревматологом и вводятся в специализированных отделениях, где врачи имеют соответствующий опыт.
Является ли биологическая терапия эффективной?
Биологическая терапия высоко эффективна. Большинство пациентов отмечают значительное улучшение самочувствия. Кроме сим- птом-модифицирующего действия, биологическая терапия обладает патогенетическим (базисным) действием, существенно улучшает прогноз заболевания.
Надо ли принимать метотрексат, если про-водится лечение биологическими лекар-ственными средствами?
Обычно синтетическая базисная терапия сохраняется. Чаще всего нет необходимости в приеме нестероидных противовоспалительных средств. Также на фоне биологической терапии вероятно снижение дозы глюкокортикоидов или их полная отмена.
При использовании тоцилизумаба допускается отказ от синтетических базисных препаратов (метотрексата, сульфасалазина и др.).
Какое значение имеют нестероидные про-тивовоспалительные средства в лечении ревматоидного артрита?
НПВС являются симптом-модифицирующими препаратами, они не влияют на процессы формирования и прогрессирования костно-хрящевой деструкции (разрушения кости и хряща). Их основное назначение — устранение субъективных болезненных ощущений, связанных с воспалением.
Как часто надо принимать нестероидные противовоспалительные средства и можно ли их вообще не использовать?
При ревматоидном артрите нестероидные противовоспалительные препараты (НПВС) принимают «по требованию», это значит, при болях. Чем реже пациент принимает эти лекарственные средства, тем меньше активность заболевания и, вероятно, базисная терапия подобрана верно. В случае постоянного болевого синдрома и необходимости принимать нестероидные противовоспалительные средства практически ежедневно необходимо обратиться к ревматологу для коррекции базисной терапии.
Как и для чего назначаются глюкокортикоиды?
Глкокортикостероиды назначаются с противовоспалительной целью. В начале заболевания они могут быть назначены до получения эффекта от базисной терапии. При длительном течении ревматоидного артрита они могут назначаться при высокой активности, при наличии системных проявлений (узелки, анемия и т.д.) как внутрь длительно, так и в виде пульс-тера- пии внутривенно в течение 1 -3 дней.
Можно ли отменять гормоны самостоятельно при улучшении самочувствия?
Самостоятельно изменять дозировки глюкокортикоидов и режим приема препаратов нельзя. Действительно, при достижении эффекта, обычно начинают снижать дозу глюкокортикоидов, иногда до полной отмены. Но схему снижения должен предложить врач. Следует знать, что чем меньше доза и чем длительнее время приема глюкокортикоидов, тем медленнее необходимо снижать дозировку. Нельзя пропускать прием препарата.
Для чего вводить глюкокортикоиды в сустав?
Глюкокортикоиды могут вводиться внутрисуставно или периартикулярно (в ткани, окружающие сустав). Преимущество этой терапии состоит во введении препаратов непосредственно в очаг воспаления. Показанием для локальной терапии является необходимость быстро подавить активный воспалительный процесс в суставах в начале заболевания или при выраженном обострении.
Однако вводить глюкокортикоиды в один и тот же сустав можно не чаще 3 раз в год. Также не вводят препараты в сустав, в котором нет воспаления (отсутствует повышение температуры над суставом, припухлость). Если возникает потребность в более частых введениях глко- кортикоидов в сустав, необходимо пересмотреть базисную терапию. Необходимо помнить, что локальная терапия ни в коем случае не является эквивалентом базисного лечения, а назначается и проводится ревматологом в качестве дополнения к системной базисной и противовоспалительной терапии по строгим показаниям.

Какой диеты следует придерживаться при ревматоидном артрите?
Необходимо придерживаться сбалансированной диеты с включением в пищу полинена- сыщенных жирных кислот, фруктов и овощей, а также достаточного количества белка и кальция (мясо, рыба, молочные продукты). При ожирении надо придерживаться гипокалорий- ной диеты. Целесообразно отказаться от приема алкоголя и курения.
Полезно ли движение при ревматоидном артрите?
Движение в рамках повседневной жизни, лечебной физкультуры и активного досуга является залогом хорошего функционального прогноза, предотвращает анкилоз суставов, а также потерю мышечной и костной ткани.
Полезна ли физиотерапия при ревматоидном артрите?
Физиотерапевтические процедуры не влияют на прогрессирование болезни, а являются лишь дополнением к медикаментозному лечению. В период обострения заболевания физиотерапия не рекомендуется, а тепловые процедуры (озокерит, парафинолечение и др.) могут вызвать обострение ревматоидного артрита.
Совместима ли синтетическая базисная терапия с беременностью?
Планирование беременности при ревматоидном артрите должно согласовываться с ревматологом и гинекологом. Оптимально планировать беременность при достижении ремиссии или низкой активности заболевания. Зачатие возможно через 12 месяцев после отмены метотрексата, через 24 месяца после отмены лефлуномида. Допускается прием сульфасалазина до и во время беременности.
Совместима ли беременность с лечением биологическими препаратами?
Во время лечения и мужчинам, и женщинам необходимо соблюдать контрацепцию. Зачатие возможно через б месяцев после отмены биологической терапии.
Почему обострился артрит и как справиться с болью? Ревматоидный артрит обострение лечение дома
На сегодняшний день ревматоидный артрит является не только одним из самых распространенных аутоиммунных заболеваний, но и считается болезнью, которая до недавнего времени грозила неминуемым поражением суставов и приводила к тяжелой инвалидности. Вопреки бытующему мнению, что артритом болеют только старики, поражением суставов в последние годы все чаще страдают люди в расцвете сил от 30 до 50 лет. В нашей стране диагноз “ревматоидный артрит” поставлен 850 тыс. человек, среди них женщин в несколько раз больше, чем мужчин. Связано это с тем, что женщины более склонны к ожирению, а люди с избыточной массой тела больше всех предрасположены к развитию ревматоидного артрита.
Симптомы ревмотоидного артрита всем известны – это постоянная боль в суставах, затруднение движения, особенно по утрам. Чем больше запущена болезнь, тем больше суставы деформируются и разрушаются. Но при артрите поражаются не только суставы, а еще и происходят необратимые изменения в позвоночнике, сосудах, легких, почках и даже в коже. Артрит – одно из самых коварных заболеваний, наряду с патологическими изменениями в суставах быстрыми темпами развивается и атеросклероз сосудов. Поэтому очень часто ревматоидный артрит сопровождают различные заболевания сердца и сосудов, которые намного повышают риск развития инсульта, инфаркта и сердечной недостаточности.
Данные медицинской статистике о судьбе больных ревматоидным артритом весьма печальные, около половины больных этим недугом ежегодно умирают от заболеваний сердечно-сосудистой системы, а в нашей стране каждый год около 80 тыс. человек с ревматоидными заболеваниями становятся инвалидами. Причина этого в том, что ревматоидный артрит – очень быстро прогрессирующая болезнь, при отсутствии правильного и своевременного лечения больной может стать инвалидом уже спустя 5 лет от начала развития заболевания. Поэтому очень важно при первых симптомах проявления болезни обратиться к врачу, ранняя диагностика и грамотное лечение ревматоидного артрита дает возможность приостановить развитие болезни и сохранить работоспособность на долгие годы.
Многие больные ошибочно считают, что диагноз “ревматоидный артрит” – это приговор, так как эта болезнь не поддается лечению. Действительно, многие годы врачи были бессильны перед этим недугом, и терапия артрита была направлена на смягчение состояния больного с помощью применения обезболивающих и противовоспалительных препаратов. За последние годы возможности ревматологов для диагностики и лечения артрита заметно улучшились. Сегодня с помощью иммунологической диагностики крови ревматоидный артрит возможно выявить на самой ранней стадии, а УЗИ и компьютерная томография суставов позволяет обнаружить изменения уже тогда, когда еще рентген их не показывает.
Ранняя диагностика артрита крайне важна, она позволяет врачу выигрывать драгоценное время и начать лечение в самом начале развития болезни. Но не менее важно и лечение, тут должна быть правильно выбрана терапия. Самыми эффективными современными препаратами для лечения ревматоидного артрита считаются генноинженерные биопрепараты, которых нередко называют “биологическими агентами”. В мире зарегистрировано только 10 таких биопрепаратов, из них 7 уже продаются в нашей стране. Биопрепараты представляют собой инновационные лекарства, которые действуют точечно и подавляют воспаление конкретной клетки, не нанося при этом вреда иммунной системе.
В связи с появлением эффективных препаратов для лечения ревматоидного артрита сегодня стало возможным контролировать это заболевание, сохранить нормальное функционирование суставов и работоспособность пациента. Биопрепараты назначаются только в виде инъекций и стоят они недешево. Их следует применять в сочетании с основными методами базисной терапии, которая заключается в применении нестероидных противовоспалительных препаратов и кортикостероидов.
К сожалению, все мы не заботимся о своем здоровье до тех пор, “пока гром не грянет”. Мало кто задумываются о профилактике артрита, пока на примере близкого человека воочию не убедится в том, насколько опасно и коварно это заболевание. А между тем, пройти раннюю диагностику артрита следует всем:
– у кого кто-то из родителей или родственников болен ревматоидным артритом;
– кто длительное время вынужден стоять на ногах из-за специфики работы;
– кто занимается профессиональными видами спорта;
– у кого имеется лишний вес;
– кто переболел ангиной и другими инфекционными заболеваниями, в том числе мочеполовой системы.
Если вам поставили диагноз “ревматоидный артрит“, то точно соблюдайте назначенную врачом терапию, увеличьте физическую активность, нормализуйте вес и откажитесь от вредных привычек. Например, нужно бросить курить и не пить много кофе. Основу профилактики артрита составляет правильное питание. С самого молодого возраста не потребляйте в большом количестве жирных, сладких, консервированных и других вредных для здоровья продуктов. Отдавайте больше предпочтения овощам, фруктам и ягодам. Ограничьте потребление сладостей, выпечки и соли. Для нашего здоровья полезны натуральные продукты, а не рафинированные и обработанные промышленным способом. Для предотвращения развития ревматоидного артрита ваше питание всегда должно быть полезным, а вес – постоянным.
– Вернуться в оглавление раздела “Профилактика заболеваний”
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Загадка ревматоидного артрита

РА принадлежит к классу аутоиммунных заболеваний – когда организм, вместо того, чтобы уничтожать естественных врагов (болезнетворные микробы, опухолевые клетки и т.д.), вдруг ополчается против собственных здоровых тканей и принимается их разрушать. При ревматоидном артрите страдают соединительные ткани суставов. Также могут воспаляться околосуставные ткани – связки и мышцы.
Вирус-невидимка
Несмотря на все успехи современной науки, причины ревматоидного артрита до сих пор не установлены. Некоторые исследователи считают, что развитие этого заболевания провоцируется неким вирусом, который исчезает к моменту появления заболевания. p>
Болезнь играет в прятки
Как и большинство аутоиммунных заболеваний, ревматоидный артрит идет «волнами», чередуя периоды обострения и ремиссии. Даже при тяжелых формах боль может уменьшиться или вовсе исчезнуть на длительный срок, даже на несколько лет. Иногда больным начинает казаться, что они совершенно исцелились. Увы. К сожалению, это не так. Ревматодидный артрит – хроническое заболевание, и в настоящее время излечить его полностью невозможно. Если кто-нибудь обещает средство, которое избавит вас от ревматоидного артрита, можете быть уверены, что перед вами обманщик.
Факторы риска
В России ревматоидным артритом, по различным данным, болеет от 1 до 2% населения. Чаще болеют люди после 30 лет. При этом женщин среди больных в 5 раз больше, чем мужчин.
- Наследственная предрасположенность.
- Инфекция (примерно в 50% случаев ревматоидному артриту предшествовало ОРЗ, грипп, ангина, другие инфекционные заболевания).
- Реактивный или инфекционный артрит.
- Сильное переохлаждение.
- Эмоциональный стресс (развод, смерть близких, экзменационная сессия)
- Некоторые черты характера: высокая степень ответственности, тревожность, склонность к депрессиям (такие люди предрасположены к психологическим травмам, что ведет к снижению иммунитета).
Симптомы

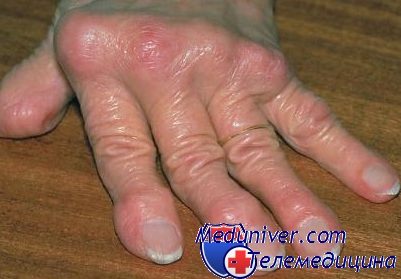
- Пястно-фаланговые суставы («костяшки») указательного и среднего пальцев рук воспаляются, припухают, становятся болезненными.
- Воспаляются и припухают лучезапястные суставы.
- Одновременно с воспалением суставов рук, как правило, поражаются и мелкие суставы стоп.
- Боль у основания пальцев ног. симметричное (в подавляющем большинстве случаев поражаются те же суставы на обеих руках, те же суставы на обеих ногах).
- Боли усиливаются ближе к утру и до полудня очень интенсивны.
- Боль спадает после полудня и возобновляется около 3-4 часов ночи.
- Утренняя скованность, ощущение затекшего тела.
- Чувство слабости.
- Ухудшение сна и аппетита.
- Повышение температуры до 37,2-38°С.
- Лихорадка.
- Потеря веса.
Если у вас появились хотя бы некоторые из этих симптомов, немедленно обратитесь к врачу. Чем раньше начать лечение ревматоидного артрита, тем больше шансов сохранить функции суставов и продолжить активную жизнь.
Диагноз
Существует несколько способов диагностировать ревматоидный артрит:
- Анализ на ревматоидный фактор (РФ, Rheumatoid factor, RF). Ревматоидным фактором называются особые белки, аутоантитела к иммуноглобулинам класса G (IgG). Эти белки нападают на «родные» для организма иммуноглобулины класса G, потому что те видоизменились под влиянием вируса или других воздействий. При ревматоидном артрите показатель РФ повышен. Однако при ювенильном ревматоидном артрите (встречается у детей и подростков) РФ часто бывает отрицательным, а у пожилых людей повышение РФ может определяться без клинических проявлений ревматоидного артрита. Поэтому один этот анализ не позволяет однозначно поставить диагноз. Он должен быть подтвержден другими клиническими и лабораторными исследованиями.
- Рентгенологическое исследование на ранней стадии заболевания может не показывать изменений. В дальнейшем на снимках становятся видны типичные для ревматоидного артрита изменения суставов.
- Артроцентез – пункция суставов. С помощью шприца берется проба суставной жидкости, которую затем исследуют. Артроцентез используют также в лечебных целях – чтобы удалить избыток жидкости при воспалении или ввести в сустав лекарственные препараты.
Протекание и результат
Ревматоидный артрит – не та болезнь, на которую можно не обращать внимания. По мере развития болезни к поражению суставов добавляются различные нарушения в работе внутренних органов. Может произойти ревматоидное поражение легких, сердца, печени, почек, кишечника, сосудов. Поэтому так важно начать терапию уже на ранней стадии заболевания.
Лекарственные препараты и лечение
Первую помощь оказывают противовоспалительные или быстродействующие препараты: нестероидные противовоспалительные препараты (НПВП) и гормоны (кортикостероиды).

1) НПВП: ацетилсалициловая кислота (аспирин), флексен, диклофенак, индометацин, пироксикам, бруфен и др. Они снимают боль и облегчают жизнь больного. Подбираются врачом индивидуально для каждого больного методом «проб и ошибок», поскольку для разных больных эффективны различные препараты.
- Действуют только в период их применения. К сожалению, длительный прием вызывает побочные эффекты. Чаще всего плохо влияют на желудок. Поэтому больным, у которых был гастрит или язва, НПВП назначают с осторожностью.
- Чтобы защитить слизистую оболочку желудка, врач может назначить гастропротекторы: мизопростол и препараты группы ранитидина. Если вы принимаете НПВП, помните, что их следует принимать после еды.
- В настоящее время разработана новая группа НПВП – селективные противовоспалительные средства (например, «Мовалис»). Они могут применяться более длительно. Риск развития побочных эффектов у них существенно снижен.
2) Кортикостеродные гормоны (преднизолон, метилпред, гидрокортизон и т. д.) уменьшают боль, утреннюю скованность, слабость и лихорадку. Их назначают в виде таблеток или инъекций, иногда вводят непосредственно в сустав.
- При длительном применении также имеют сильные побочные эффекты: повышение массы тела, ухудшение иммунитета, гипертония, разрушение костей.
- Короткие (до 10 дней) курсы стероидов практически не вызывают побочных эффектов.
- Важно помнить, что при длительном приеме (2 недели и больше) их отмену можно производить только постепенно и только под наблюдением врача.
Наружно для уменьшения боли и воспаления может применяться димексид. Его наносят на суставы в виде аппликаций. Улучшение отмечается после 6-7 дней и становится более выраженным после двух недель применения.
Болезнь-модифицирующие или базисные препараты – воздействуют на основу, «базис» болезни. Вызывают ремиссию и предотвращают разрушение суставов. Они не являются противовоспалительными и болеутоляющими. Не дают быстрого эффекта, рассчитаны на длительное применение. Результаты обычно начинают появляться через месяц после начала приема.
Чаще всего используют препараты пяти групп:
- Соли золота (кризанол, ауранофин) приносят существенное облегчение примерно 70% больных. Однако в последнее время их стали применять реже из-за побочных эффектов: кожная сыпь, воспаление слизистой рта, угнетение кроветворения, повреждение почек.
- Антималярийные средства (делагил и плаквенил). В прошлом ими лечили малярию (тропическую лихорадку). Но в 20-м веке ревматологи заметили, что при очень длительном применении делагил и плаквенил замедляют ревматоидный процесс. Увы, и здесь не обходится без побочных эффектов. Возможно расстройство желудка, кожная сыпь, мышечная слабость и нарушение зрения. Если вы принимаете Плаквенил, вам необходимо регулярно проходить обследование у офтальмолога.
- Д-пеницилламин (купренил) назначают, когда золототерапия не помогает или вызывает побочные эффекты. Но Д-пеницилламин тоже весьма токсичен. Осложнения могут проявляться кожной сыпью, расстройствами желудка и кишечника, воспалением почек, желтухой, возникающей из-за застоя желчи, а также изменением состава крови. Поэтому в случае применения Д-пеницилламина больной в первое время регулярно сдает анализы крови и мочи. Осложнения проявляются в первые два месяца применения лекарства, но при отмене препараты исчезают. Д-пеницилламин противопоказан беременным и пациентам с заболеваниями заболевания крови и почек. (антимикробный препарат) переносится лучше, чем препараты золота и Д-пеницилламин. Побочные эффекты (расстройство желудка и кожная сыпь) развиваются только у 10-20% больных. Это «долгоиграющий» препарат, улучшение состояния наблюдается обычно после трех месяцев его применения.
- Иммуносупрессоры. Это – «подарок» онкологов, которые применяют эти лекарства (метотрексант, азатиоприн, циклофосфан, хлорбутин, лейкеран) для подавления иммунной системы и торможения деления клеток, раковых в том числе. В ревматологии их используют в значительно меньших (в 3-10 раз) дозах, чем в онкологии, что уменьшает риск побочных эффектов. Однако у 15-20% больных все же наблюдается расстройство желудка и нарушения мочеиспускания. После отмены препарата осложнения проходят. Улучшения самочувствия можно ожидать в течение месяца после назначения препарата.
Ревматоидный артрит – не только загадочная, но и капризная болезнь, требующая «подхода». Разным больным помогают разные лекарства; на то, чтобы правильно подобрать их, иногда уходит довольно длительное время. Бывает, что через несколько месяцев после приема приходится менять препарат и снова ждать результатов. Если вы проходите лечение, проявляйте терпение. Не прекращайте прием лекарств, не посоветовавшись с врачом.
Помимо медикаментозного лечения используется:
- Лазерная терапия. Оказывает мягкий противовоспалительный эффект. Применяется как отдельный метод лечения и в сочетании с базисной терапией. Облучают не суставы, как можно было бы ждать, а локтевую вену. Излучение воздействует на кровь, циркулирующую внутри организма. В результате нормализуется иммунитет, улучшается кровоснабжение органов и тканей, уменьшается любое воспаление и подавляются очаги инфекции. Назначают 15-20 процедур через день. Лучшие результаты дает при мягкой форме заболевания. При тяжелых формах малоэффективна.
- Криотерапия (лечение местным замораживанием) – дорогостоящий, но эффективный метод лечения. Улучшение наблюдается у 60-70% пациентов. Не имеет противопоказаний. Применяется как в острой, так и в хронической фазе ревматоидного артрита.
- Массаж. Проводится в период ремиссии. . Укрепляет мышцы, поддерживает подвижность суставов. Лучший вид физической нагрузки – плавание, потому что оно устраняет гравитационную нагрузку на суставы.
- Хирургическое лечение. Применяется для устранения деформаций и восстановления функции суставов. Широко применяется малоинвазивная хирургия (артроскопия). В некоторых случаях проводят полную замену разрушенного сустава протезом.
Как предотвратить ревматоидный артрит?

Если у вас в семье есть больные ревматоидным артрозом, риск заболеть им существенно повышается. Это вовсе не обязательно должно произойти, но все-таки в этом случае лучше проходить регулярные обследования.
Ревматоидный артрит может развиться и у совершенно здорового человека и перейти в острую форму в течение нескольких суток.
Средство для полного излечения пока не найдено, хотя исследования в этом направлении продолжаются. Однако своевременно начало лечения способно существенно улучшить состояние пациента, сохранить суставы и продлить активную жизнь.
Почему обострился артрит и как справиться с болью? Ревматоидный артрит обострение лечение дома

Мешков Алексей Дмитриевич, врач‑ревматолог, старший научный сотрудник лаборатории заболеваний костно‑мышечной системы Российского геронтологического научно‑клинического центра РНИМУ им. Н.И. Пирогова, к.м.н.
Пациентка заболела ревматоидным артритом (РА) в возрасте 66 лет. Болезнь дебютировала с эпизодов припухания, болей в мелких суставах кистей рук. Лабораторные данные на момент начала болезни неизвестны. Проводилось лечение нестероидными противовоспалительными препаратами (НПВП), сульфасалазином в дозе 2 г в день. Видимо, эта терапия была недостаточной, поскольку артриты стали постоянными, присоединилась утренняя скованность. К этому времени (от момента дебюта болезни прошло уже более 1 года) относятся первые известные клинические и иммунологические показатели – повышение СОЭ, СРБ, высокие титры ревматоидного фактора и АЦЦП, что на сегодняшний день позволяет уверенно подтвердить диагноз ревматоидного артрита.
Было назначено лечение, не противоречащее современным клиническим рекомендациям, – метотрексат в дозе 10 мг в неделю и метилпреднизолон 8 мг в сутки. А вот логика терапевтического подхода, выбранная в качестве продолжения лечения, представляется не вполне понятной. Как и ожидалось, на рекомендованном лечении пациентке достаточно быстро стало лучше. Дважды предпринимались попытки снижения дозы глюкокортикостероидов (ГКС), оба раза безуспешно – при уменьшении дозы обострялся артрит. Неизвестно, являлось ли это следствием плохой комплаентности пациентки (имеются достаточно выраженные когнитивные нарушения) или это была осознанная врачебная тактика, но ни разу не предпринималось попыток увеличения дозы метотрексата.
Спустя 2 года терапии ГКС у пациентки происходит компрессионный перелом позвоночника (L5), в связи с чем она попадает к эндокринологам. Начинается терапия препаратами кальция, витамина Д3, назначается деносумаб. Эндокринологи рекомендуют пациентке обратиться к ревматологу.
Он постепенно увеличивает дозы метотрексата до 25 мг в неделю. Это позволяет за год отказаться от использования ГКС. Несмотря на кратковременные эпизоды ухудшения состояния после каждого снижения дозы ГКС, надпочечниковая недостаточность у пациентки не развилась, и удалось удержать ремиссию артрита. Компрессионных переломов за это время больше не произошло, и в целом прогноз в данном случае представляется достаточно благоприятным.
Treat to target
Среди пациентов достаточно часто встречается мнение, что метотрексат и другие цитостатики – это «химия» и что это лечение «погубит» иммунную систему или «разрушит» внутренние органы. Порой переубедить больного на приеме очень сложно, на это требуется время, силы, психологическая устойчивость и обширные знания. Не всегда у врача все эти ресурсы в достатке, и в результате пациенты получают минимальные (и поэтому неэффективные) дозы метотрексата или вообще отказываются от его использования. В дальнейшем не происходит эскалации терапии и не соблюдаются требования ключевой стратегии лечения ревматоидного артрита – treat to target.
Другая, не менее опасная ситуация кроется в гормональных препаратах (ГКС). По данным британского ретроспективного анализа, ГКС назначаются более чем половине амбулаторных больных с РА. Они разрешены при старте терапии или обострении заболевания (смене базисных препаратов), но с оговоркой, что большинство актуальных клинических рекомендаций требует их отмену после 3 месяцев лечения, реже – после 6. На мой взгляд, тут таится главная опасность – назначая ГКС, врачи не всегда предупреждают больных о необходимости их отмены. Или предупреждают, но пациенты недостаточно адекватно и внимательно воспринимают эту информацию. Более того, если удалось достигнуть ремиссии с помощью сочетания гормональных препаратов и метотрексата, проще, конечно, оставить все лечение «как есть» – увеличение дозы метотрексата, снижение дозы гормонов сопряжено с дополнительными действиями, необходимостью контроля анализов, повторных визитов к врачу, что может быть обременительно для пациента, а иногда даже для специалиста.
Со стороны пациентов ситуация тоже неоднозначная. Как и про метотрексат, большинство «начинающих» пациентов уже прочитали в интернете, узнали на форумах о побочных эффектах ГКС, и в этом, безусловно, много плюсов. Но в дебюте ревматоидного артрита боль может быть такой сильной, что не помогают НПВП, и тогда таблетка метилпреднизолона или преднизолона, пусть даже «страшная», но невероятно эффективная, впервые приносящая существенное облечение, начинает рассматриваться больным как единственно верное и возможное лечение. Самочувствие хорошее, побочных эффектов лечения в «медовый месяц» ГКС терапии нет, зачем в таком случае обращаться к врачу, если ничего не болит?
Таким образом, мы видим, что на первых (и самых важных) этапах встречи ревматолога и его пациента могут возникнуть сложности с обеих сторон, которые при неблагоприятном стечении обстоятельств способны привести к тому, что больные будут годами принимать ГКС при ревматоидном артрите.
В первые месяцы это действительно может оказаться win‑win решением, приносящим пользу и пациенту, и результат врачу, поэтому ГКС и присутствуют в современных клинических рекомендациях. Но основная сложность и уловка, как я писал выше, состоит в том, что у многих пациентов, начавших лечение ГКС, такая терапия может продолжаться годами. В конечном счете, спустя годы, а у некоторых пациентов, имеющих сопутствующие болезни, и месяцы все обернется во вред и пациенту, и врачам, которым придется справляться с этой, уже более сложной, ситуацией.
Осознанное назначение – от короткого до пожизненного приема
Очень важная оговорка – речь в данном случае идет о ревматоидном артрите, как наиболее частом и «классическом» артрите, и по большей части может быть экстраполирована на другие артриты. При лечении спондилоартритов, тем более с изолированным аксиальным поражением, места системным ГКС еще меньше. И принципиально важно отделять в данном случае системные заболевания, такие как системная красная волчанка, васкулиты и некоторые другие, при которых, несмотря на несомненные успехи по расширению стероид‑сберегающих схем лечения и дифференциальный подход с использованием минимально необходимых доз ГКС, именно эта группа препаратов остается ключевой и в большинстве случаев позволяет спасти орган или жизнь больного и, как правило, назначается для длительного приема, порой пожизненного.
В случае «осознанного» назначения ГКС при системных заболеваниях, как правило, и врач, и пациент знают, что это необходимый и единственно верный шаг, и заранее обсуждают все возможные побочные эффекты и пути их минимизации. Понимание того, что данное лечение будет долгим, позволяет сразу начинать профилактику осложнений. Фактически, в соответствии с современными схемами профилактики или лечения остеопороза, при приеме ГКС практически всем пациентам помимо препаратов витамина Д3 и кальция сразу необходимо назначать бисфосфонаты. В тех же ситуациях, когда назначение ГКС планируется ненадолго, как правило, внимания профилактике осложнений уделяется меньше, и поэтому неконтролируемый дальнейший прием ГКС без наблюдения врача может оказаться более разрушительным.
В случае ревматоидного артрита использование ГКС неблагоприятно в двух направлениях. Первое – это хорошо известные побочные эффекты стероидной терапии: остеопороз с компрессионными переломами, гликемические нарушения, катаракта, повышенный риск сердечно‑сосудистых катастроф и инфекций. Второе – остается открытым вопрос, одинакова ли скорость рентгенологического прогрессирования при достижении ремиссии только за счет базисных противовоспалительных препаратов (БПВП) или комбинации меньших доз БПВП в сочетании с ГКС. Хотя было показано, что добавление ГКС к базисным препаратам (БПВП) в случае активного РА позволяет замедлить рентгенологическое прогрессирование, прямых сравнений исходов при достижении ремиссии на БПВП или БПВП+ГКС не проводилось. Видимо, существенной необходимости в таких исследованиях и не будет: кроме ГКС сейчас в арсенале врачей есть большое число препаратов, достоверно замедляющих рентгенологическое прогрессирование ревматоидного артрита. Это стандартные синтетические препараты, которые можно использовать в том числе в комбинациях, генно‑инженерные биологические препараты и относительно новая группа – ингибиторы янус‑киназ. Трудно представить, что ни один вариант из этого множества препаратов не подойдет больному.
Конечно, есть и ограничения – редко удается полностью отменить ГКС у пациентов, получавших их десятилетиями, и иногда терапия с использованием ГКС является единственным возможным способом помощи у пациентов с активным хроническим инфекционным процессом. Также ГКС могут быть нужны в случае системных проявлений РА. Безусловно, каждый врач сможет найти в своей практике случаи, когда долгосрочное лечение без ГКС было невозможно. Но это скорее исключение, чем правило.
Своя ниша
Не хочу, чтобы сложилось впечатление, что я категорически против ГКС при РА. У этих препаратов есть своя и очень важная область использования, но, как многое в медицине, соотношение пользы и вреда зависит от нюансов: дозы, пути введения и, главное, продолжительности терапии. Возможно, нужно учитывать и комплаентность – в случае, когда пациент плохо выполняет рекомендации врача, вероятно, предпочтительнее выглядит инъекционная терапия, поскольку пациенту самостоятельно ее продолжать невозможно. Может быть, нужно настойчиво доносить до больных, что при данном заболевании это только временная мера и через 3 или максимум через 6 месяцев ГКС обязательно нужно будет отменить. С другой стороны, абсолютно понятны проблемы доступности специализированной помощи и препаратов, особенно на этапе перехода на терапию «второй линии» – генно‑инженерные и таргетные синтетические препараты.
Безусловно, у ГКС есть определенное и вполне заслуженное место в лечении ревматоидного артрита, но при этом важно минимизировать сроки их использования и не считать ремиссию на фоне их приема хорошим результатом. И мне сложно не назвать маленькими победами те случаи, когда удается полностью отменить ГКС у пациентов с РА.
Ревматоидный артрит: новые подходы к старой проблеме
Р. М. Балабанова, профессор, доктор медицинских наук, руководитель отдела изучения и коррекции аутоиммунных нарушений ГУ Института ревматологии РАМН
Е. В. Шекшина, кандидат медицинских наук, младший научный сотрудник
Хроническое системное иммуноопосредованное воспалительное заболевание с преимущественным поражением периферических (синовиальных) суставов по типу симметричного эрозивнодеструктивного полиартрита, сопровождающегося пролиферацией синовиоцитов и ангиогенезом (что сближает его с онкологическими заболеваниями), называют РЕВМАТОИДНЫМ АРТРИТОМ (РА).
Распространенность РА среди взрослого населения различных климато-географичеcких зон – в среднем 0,6–1,3%. Ежегодная заболеваемость за последние годы сохраняется на высоком уровне – 0,02%. Для РА характерен половой диморфизм: женщины болеют в 3–4 раза чаще, чем мужчины. Во время беременности нередко развивается ремиссия. У женщин пик заболеваемости РА приходится на 35–55 лет, у мужчин – на 40–60 лет.
Этиология и патогенез заболевания
До настоящего времени причина возникновения РА не уточнена. В его развитии равнозначна роль как генетических, так и внешнесредовых факторов, среди которых предполагается участие инфекции, иммунизации, питания, переливания крови, курения, УФО-облучения и др.
О генетической предрасположенности к заболеванию свидетельствует его высокая агрегация в семьях больных РА. Заболеваемость им в раннем возрастезначительно чаще встречается в семьях, где были родственники с РА. Роль генетической предрасположенности к этому заболеванию подтверждена и его более высокой частотой среди монозиготных близнецов (12–32%) по сравнению с дизиготными (3,5–9%).
Из эндогенных факторов в развитии РА определенную роль играют половые гормоны, что подтверждается большой частотой заболевания среди женщин, а также положительным влиянием беременности на течение РА и его обострением после родоразрешения или ее прерывания. У женщин, больных РА, выявлен дефицит андрогенов – тестостерона и дегидроэпиандростерона, у мужчин также низок уровень тестостерона.
Участие половых гормонов в развитии РА подтверждает влияние экзогенных эстрогенов (оральных контрацептивов), снижающих риск развития РА.
Среди внешнесредовых факторов возникновения этого заболевания в первую очередь предполагается роль инфекции. Классических эпидемиологических доказательств инфекционной этиологии РА нет, но это не исключает ее участия в генетически предрасположенном организме, о чем свидетельствуют результаты исследований на животных.
Специфический (инфекционный) триггер РА не установлен, но есть много претендентов: микоплазма, парвовирус В19, цитомегаловирус (ЦМВ), вирус простого герпеса 6-го типа, Эпстайна – Барр вирус (ЭБВ). Один из механизмов развития так называемых аутоиммунных заболеваний, к которым относится и РА, – “молекулярная мимикрия”. Микробы и вирусы могут содержать белковые структуры (аминокислотные последовательности), сходные с белками хозяина. Иммунный ответ на патоген с целью его элиминации может “изменить направление”, в результате чего возникает перекрестная реакция с собственными антигенами, структурно схожими с чужеродными.
В сыворотке больных РА содержатся в повышенных титрах антитела к латентному или репликативному антигену ЭБВ. Тлимфоциты периферической крови больных РА не способны контролировать ЭБВ-позитивные В-лимфобластоподобные линии, и это объясняет частоту ЭБВ-инфицированных периферических В-лимфоцитов при РА в сравнении с контролем. Длительная экспозиция одного или нескольких вирусов, что нередко имеет место при РА, может играть триггерную роль в инициации иммунного воспаления, так как антигены вируса не только перекрестно реагируют с антигенами хозяина, но и выполняют адъювантный эффект.
Патогенез
ЭФ РА(?) > Трансформация IgG в АутоАГ > IgM,A,G-ревматоидные факторы + АутоАГ = ЦИК > синовиальная ткань > повышение активности медиаторов воспаления, проницаемости микрососудов, хемотаксис лейкоцитов, фагоцитоз ЦИК > повреждение лизосом лейкоцитов и макрофагов > высвобождение лизосомальных ферментов > повреждение клеточных структур > образование новых АутоАГ > цепная реакция
Неизвестный этиологический фактор ревматоидного артрита вызывает первичную иммунную реакцию в виде образования антител в виде IgG. По неизвестной причине они трансформируются и превращаются в аутоантигены, которые в условиях иммунодефицита по Тсупрессорам инициируют выработку В-лимфоцитами антител групп Ig M, A, G (ревматоидные факторы). Они образуют с аутоантигеном циркулирующие иммунные комплексы (ЦИК), оседающие главным образом в синовиальной оболочке суставов и вызывающие повышение активности медиаторов воспаления, нарушение микроциркуляции, активацию хемотаксиса лейкоцитов.
В процессе фагоцитоза повреждаются лизосомы нейтрофилов и макрофагов, высвобождаются лизосомальные ферменты, повреждающие клеточные структуры. Образуются новые аутоантигены, новые аутоантитела, и патологический процесс приобретает характер цепной реакции. На какое-то время она может затихать, но затем вновь возобновляется под влиянием специфических и неспецифических факторов.
Исход воспалительного процесса характеризуется редукцией, а затем и прекращением миграции клеток в воспаленную ткань с последующим повышением апоптоза клеток и восстановлением тканей. Постоянная активация моноцитов и макрофагов приводит к неспособности их блокировать эти процессы, что способствует переходу острого воспаления в хроническое.
Важную роль в патогенезе РА играют простагландины.
Другой механизм, участвующий в воспалении и деструкции хряща, – усиление новообразования сосудов. Этот ангиогенез в синовии связывают с действием провоспалительных цитокинов, который приводит к усилению проникновения воспалительных клеток в ткани сустава, что обеспечивает поступление питательных веществ, необходимых для нормального функционирования воспалительных и пролиферирующих клеток. Важная роль отводится нейтрофилам, увеличение количества которых в синовиальной жидкости приводит к гиперпродукции хемоаттрактантов. Дегрануляция нейтрофилов сопровождается высвобождением протеиназ, реактивных форм кислорода, продуктов метаболизма арахидоновой кислоты.
Процессы, происходящие в синовии при РА, напоминают локальное злокачественное новообразование. Масса вновь образованных клеток и соединительной ткани во много раз превышает массу нормальной синовиальной оболочки. Образующийся при РА паннус обладает способностью к инвазии и деструкции хряща, субхондральной кости и связочного аппарата. Синовиоциты больных РА обладают фенотипическими свойствами трансформированных опухолевых клеток. В синовиальной жидкости и тканях обнаружено увеличение уровня факторов роста – тромбоцитарного и фибробластного. Сходство ревматоидного синовита и локализованного злокачественного новообразования проявляется и на молекулярном уровне. Ряд цитокинов обладает способностью вызвать длительно сохраняющиеся фенотипические изменения клеток.
Патологический процесс при РА в первую очередь развивается в суставах и околосуставных тканях и имеет свои особенности в зависимости от стадии заболевания.
Синовит выявляется рано, даже в клинически неизмененном суставе. Нарушения в синовиальной мембране обусловлены иммунологическими процессами. В начальных стадиях процесса строма скудно инфильтрирована лимфоцитами, плазматическими клетками, лаброцитами (тучными клетками) и макрофагами. Т-лимфоциты имеют морфологические и иммунологические характеристики антигензависимых клеток. В-лимфоциты как предшественники плазматических клеток и сами плазматические клетки синтезируют иммуноглобулины in situ.
На ранней стадии имеет место пролиферация кроющих синовиоцитов типа В, имеющих морфологическое сходство с фибробластами. Клетки формируют несколько слоев с очаговым “частоколом”. Встречаются капилляриты и продуктивные васкулиты. На этой стадии выявляется преобладание экссудативных и альтернативных процессов в синовиальной мембране – отек, полнокровие и очаги фибриноидных изменений.
Для развернутой стадии характерна картина хронического пролиферативного процесса. При этом отмечаются выраженная гиперплазия и гипертрофия ворсинок. Становится более очевидной пролиферация кроющих синовиоцитов с формированием нескольких слоев и наличием гигантских клеток.
В морфогенезе ревматоидного синовита важное место занимает поражение сосудов микроциркуляторного русла – васкулиты и ангиоматоз. В стенках сосудов выявляются отложения иммуноглобулинов. На этой стадии в синовиальной мембране могут формироваться ревматоидные узелки, а в случае присоединения амилоидоза – амилоидные массы.
Особенность позднего периода – выраженный ангиоматоз, сочетающийся с продуктивными васкулитами и тромбозами. Волнообразное течение болезни находит отражение и в морфологии синовиальной мембраны.
Под ней в перихондральной ее части формируется синовиальный паннус – сосудистая и фиброзная ткань. В процессе развития он врастает в хрящ, разрушая его.
Специфический морфологический признак при РА – ревматоидный узелок. Его можно увидеть в различных органах и тканях, но наиболее частая локализация – кожа и синовиальная мембрана. Узелок представлен очагом фибриноидного некроза, окруженного палисадообразно расположенными макрофагами, лимфоцитами и плазматическими клетками. Нередко в нем видны гигантские многоядерные клетки. С помощью моноклональных антител удалось подтвердить участие иммунопатологических реакций в развитии ревматоидных узелков.
Особое место в прогрессировании ревматоидного процесса занимают васкулиты, которые выявляютсяво всех органах, но не имеют специфических морфологических признаков. Исследование сосудов кожи у больных РА с признаками кожного васкулита показало, что изменения микроциркуляторного русла носят генерализованный характер.
При этом заболевании обнаруживают продуктивные, деструктивные и деструктивно-продуктивные васкулиты. Сосуды поражены генерализованно и полиморфно – от умеренной пролиферации эндотелия и инфильтрации наружной оболочки до некроза средней оболочки стенки сосуда. Преобладают поражения сосудов мелкого калибра – кожи, скелетной мускулатуры, внутренних органов. Наиболее типичны продуктивные васкулиты и тромбоваскулиты, реже встречается панваскулит типа узелкового полиартериита с очаговым или тотальным некрозом средней оболочки.
Изменения в сосудах крупного и среднего калибра могут быть обусловлены поражением vasa vasorum и развивающейся в связи с этим ишемией сосудистой стенки. Иногда наблюдается картина аортита с последующим склерозом и расширением устья аорты.
Поражение серозных оболочек проявляется чаще всего сухим плевритом с незначительным фибринозным выпотом, что ведет к образованию спаек. В легочной ткани процесс развивается по типу хронической межуточной пневмонии, очагового или диффузного пневмосклероза с образованием ревматоидных узелков.
Поражение почек обусловлено гломерулонефритом (мембранозным или мембранозно-пролиферативным), нефроангиосклерозом, хроническим интерстициальным нефритом, ангиитом. Часто нефропатия обусловлена отложением амилоидных масс. В латентной стадии амилоид обнаруживают периваскулярно в ткани пирамид и некоторых артериолах клубочков, в нефротической стадии в большинстве клубочков, стенках сосудов, пирамидах отложения амилоида массивные.
В желудочно-кишечном тракте выявляют признаки гастрита, энтерита, колита, которые достаточно часто обусловлены иммунокомплексным процессом, что подтверждается обнаружением в подслизистой основе иммуноглобулинов, фибрина. Наиболее тяжелые изменения желудочно-кишечного тракта связаны с отложением амилоидных масс в слизистой оболочке, стенке сосудов с развитием лимфоидно-плазмоцитарной инфильтрации, атрофией слизистой оболочки и подслизистой основы.
В биоптатах печени отмечают изменения в портальной соединительной ткани с продуктивными васкулитами, лимфоидно-гистиоцитарной или плазмоцитарной инфильтрацией, склеротические изменения, а также дистрофию, некроз гепатоцитов. При амилоидном поражении отложения амилоида наблюдают в ретикулярной строме долек печени по ходу внутридольковых капилляров, в стенке сосудов. Амилоид нередко замещает большую часть паренхимы.
В селезенке выявляют гиперплазию и плазматизацию лимфоидной ткани, пролиферацию эндотелия синусов, отложения белковых преципитатов.
При РА поражаются различные отделы нервной системы и ее элементы (сосуды, соединительная ткань, нервные волокна). Периферическая система в основном поражена за счет vasa nervorum. В соединительной ткани нервной системы выявляют фибриноидные изменения, лимфоидные и плазмоклеточные инфильтраты, а также отложения амилоида, микронекрозы.
Клиническая картина РА
Суставной синдром – ведущий в клинической картине РА. Начало заболевания чаще всего подострое (55–70%), как правило, спровоцированное перенесенной острой инфекцией или обострением хронической, охлаждением, травмой, стрессовой ситуацией.
Развитию артрита за несколько недель или месяцев предшествует продромальный период, признаки которого – усталость, похудание, периодически возникающая боль в суставах (часто на изменение атмосферного давления), снижение аппетита, повышенная потливость, субфебрильная температура, небольшая анемия, увеличение СОЭ.
По данным В. А. Насоновой и М. Г. Астапенко (1989), в продромальном периоде у 32% больных развивается утренняя скованность, особенно в суставах конечностей, которая при активном движении проходит. Среди причин возникновения этого симптома – нарушение нормального ритма выработки гормонов надпочечниками со смещением на более поздний период суток, а также аккумуляция цитокинов в отечной жидкости воспаленных суставов во время сна.
В начальном периоде РА у 1/3 больных отмечают артралгии, усиливающиеся при движении, у 2/3 – симметричный артрит мелких суставов кистей и стоп. Боль и скованность наибольшие в утренние часы, постепенно убывающие к вечеру. Интенсивность и длительность этих проявлений коррелирует с прогрессивностью болезни, сохраняясь при выраженной активности до обеда, а у отдельных больных проходит только к вечеру.
У 8–15% страдающих РА заболевание начинается остро в течение нескольких дней. При этом пациент может указать время и движение, спровоцировавшее боль. Артралгии могут сопровождаться такой же резкой болью в мышцах, длительной утренней скованностью, лихорадкой, что приводит больного к обездвиженности.
В 15–20% случаев РА начинается незаметно с медленным прогрессированием артрита без повышения температуры тела, ограничения движений.
Поражение суставов в ранней стадии РА может быть нестойким и самопроизвольно исчезать на несколько месяцев и даже лет. Стойкий полиартрит с прогрессированием воспалительного процесса отмечен у 70% больных. Первыми, как правило, при РА вовлекаются вторые-третьи пястно-фаланговые, проксимальные межфаланговые и суставы запястья, реже – плюсне-фаланговые. Затем по частоте поражения следуют коленные, локтевые, голеностопные. Позднее вовлечение крупных суставов некоторые авторы объясняют более высоким соотношением поверхности синовиальной мембраны к суставному хрящу. По нашим данным, у 87% заболевших все началось с поражения мелких суставов кистей, у 9,7% – крупных (коленные, плечевые). Стойкий прогрессирующий полиартрит имел место у 43%, у 57% больных он носил волнообразное течение с периодами ремиссии. У 20,4% пациентов развился ишемический некроз головок бедренных костей.
Некоторые суставы в дебюте болезни остаются интактными (“суставы исключения”) – дистальные межфаланговые, первый пястнофаланговый сустав большого пальца кисти, проксимальный межфаланговый мизинца.
Ранняя фаза РА характеризуется преобладанием экссудативных явлений симметрично пораженных суставов кистей с наличием выпота, определяемого по симптому флюктуации, воспалительному отеку периартикулярных тканей, резкой болезненности при пальпации, положительному симптому сжатиякисти.
Над мелкими суставами может быть слегка гиперемирована кожа, а над крупными – повышенная температура. Вследствие воспаления суставных тканей и рефлекторного спазма мышц резко ограничивается движение в пораженных суставах, что ведет к развитию мышечной атрофии. Артрит сопровождается воспалительным поражением влагалищ сухожилий, чаще разгибателей, реже – сгибателей кисти и стопы.
У 15–20% заболевших в первый год болезни может произойти спонтанное затухание симптомов артрита и развиться ремиссия болезни. Но у большей части больных процесс принимает прогрессирующий характер с переходом в экссудативно-пролиферативную фазу.
Наряду с общими симптомами (слабость, астения, похудание, ухудшение сна, аппетита, субфебрильная температура) прогрессирует суставной синдром. Преобладание пролиферативных процессов в суставных тканях приводит к их утолщению, стойкой плотной или пружинящей припухлости периартикулярных тканей, что вызывает изменение конфигурации суставов, в первую очередь мелких – кистей и стоп, запястья, лучезапястных, коленных, локтевых. Плечевые, тазобедренные суставы поражаются при РА редко, еще реже вовлекаются суставы позвоночника.
Классификация РА
Первая была предложена А. И. Нестеровым в 1961 году, после чего неоднократно уточнялась в связи с появлением новых данных о клинике и вариантах течения РА. Последний был одобрен на I Всероссийском конгрессе ревматологов в 2003 году.
Выделено 2 клинико-иммунологических варианта: серопозитивный и серонегативный РА. Полиартрит как основное проявление этого заболевания включает в себя оба варианта. Внесуставные проявления в основном отнесены к серопозитивному варианту и представлены лишь там, где ревматоидная принадлежность не вызывает сомнений. Сюда же отнесена особая форма РА – синдром Фелти. Серонегативный вариант РА имеет свои клинико-лабораторные особенности, к нему отнесен и синдром Стилла взрослых.
Характеризуя активность заболевания, выделяют 4 степени: 0 – ремиссия, 1 – низкая, 2 – средняя, 3 – высокая. Определение активности базируется на наиболее лабильных клинических и лабораторных признаках:
- выраженность боли по визуальной аналоговой шкале (ВАШ), где ее отсутствие приравнивается к нулевой отметке, а максимальное значение – к 10 см
- длительность утренней скованности в минутах
- показатели СОЭ и СРБ
Определение СРБ в нашей стране не стандартизировано, поэтому мы взяли за исходное значение норму, а далее – ее 2–3- и более кратное превышение.
Зарубежными ревматологами предложено для оценки активности РА применять DAS (счет активности болезни).
По МКБ Х принята такая классификация РА: Воспалительные полиартропатии
Как вылечить ревматоидный артрит
В современной медицине, несмотря на все прогрессивные достижения, остается большое количество заболеваний, имеющих недостаточно изученные причины и сложные многоступенчатые механизмы развития, формирующие разнообразную клиническую картину с поражением тканей и органов, что обуславливает сложности в лечении.

Например, системные заболевания соединительной ткани. К этой группе заболеваний относится ревматоидный артрит, отличительной чертой которого является эрозионно-деструктивное поражение суставов, преимущественно мелких.
Причина его до сих пор не установлена, в механизме развития основная роль принадлежит атаке иммунитета на собственные ткани организма.
Продолжаются исследования причин и механизмов развития указанной патологии, поиск новых, более эффективных и безопасных методик лечения, особенно комплексного.
Симптомы и лечение
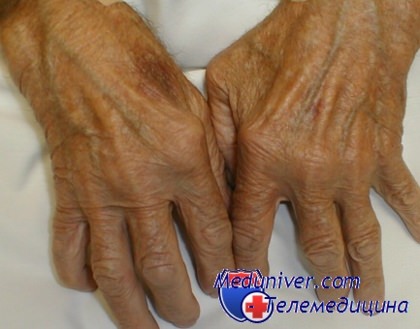
Ревматоидный артрит характеризуется прогрессирующим разрушением суставов, которые на поздних стадиях заболевания приобретают необратимый характер. Типичные признаки патологии:
- наличие эрозивно-деструктивных элементов в области суставных поверхностей;
- разрушение мелких суставов;
- симметричное поражение;
- развитие воспаления в области стоп и кистей;
- деформации, препятствующие нормальному функционированию суставов.
Помимо типичных суставных поражений характерны также и нарушения со стороны других тканей и систем, включающие наличие серозитов (воспалительный процесс в области оболочек сердца, брюшины, плевральной оболочки), формирование воспалительных узелков под кожей, поражение сосудов в виде васкулитов, увеличение лимфоузлов (лимфаденопатии) и периферические поражения нервных окончаний (нейропатии).

Методы лечения ревматоидного артрита определяет врач-ревматолог, специализирующийся на аутоиммунных, воспалительных заболеваний. Он проводит полноценную диагностику: внешний осмотр с анализом всех жалоб и их подробной фиксацией в карте, проведение целого ряда лабораторных анализов и инструментальных исследований (включая данные УЗИ, рентгенографии и иных дополнительных процедур).
Медицинская коррекция базируется на длительных курсах лекарственных препаратов в сочетании с физиотерапией и немедикаментозными методиками, диетической коррекцией и, в некоторых случаях, с оперативным вмешательством. Проводятся курсы противорецидивной терапии и реабилитации, при этом чем раньше будут назначены препараты и рекомендованы методы лекарственного воздействия, тем более благоприятным будет прогноз. В запущенных случаях заболевание грозит стойкой инвалидностью.
Чаще подобная проблема возникает у взрослых, для детей типична своеобразная форма отклонения в виде ЮРА (ювенильной), с особенностями клинической симптоматики, диагностики и терапевтических подходов.
Причины и диагностика патологии

Точные причины заболевания на сегодняшний день не установлены, хотя имеются теории о природе его развития. По мнению большинства исследователей, имеют место наследственная предрасположенность, перенесенные инфекции и действие провоцирующих факторов. Отмечено, что некоторые микроорганизмы (ретровирусы, вирусы герпеса, цитомегаловирус, Эпштейн-Барр, краснухи, а также микоплазмы) способствуют развитию воспалительных процессов в суставах. В результате перенесённой инфекции и неправильной работы иммунитета происходит запуск аутоиммунных реакций — агрессии собственного иммунитета против соединительной ткани суставов и других частей тела, что приводит к разрастанию соединительной ткани и разрушению хрящевых структур и их необратимой деформацией. Процесс приводит к контрактурам — ограничениям в движениях и необратимым деформациям суставов, подвывихам и нарушению их функциональной активности.
При обращении к специалисту с жалобами «у меня ревматоидный артрит, как и чем лечить», выявляются следующие симптомы:
- скованность в суставах по утрам, проходящая через некоторое время;
- деформация мелких суставов пальцев кистей и стоп (специфический симптом – деформация пальцев кисти по типу «пуговичной петли» или «ласт моржа»;
- симметричные изменения суставов конечностей;
- отёк области суставов.
В результатах лабораторных исследований обнаруживается увеличение СОЭ, щелочной фосфатазы и специфических показателей системных заболеваний – ревматоидного фактора, сиаловых кислот и серомукоида. При рентгенологическом исследовании появляются специфические симптомы поражения суставов.
Лечение в домашних условиях или стационарно?
Помещение пациента в стационар, когда возникают подозрения на развитие болезни или при уже установленном диагнозе, показано в следующих случаях:
- при необходимости подтверждения или опровержения диагноза, для уточнения особенностей течения, оценки прогноза в отношении дальнейшей жизни и трудоспособности, решения вопроса с инвалидностью;
- подбор базисной противовоспалительной терапии (БПВТ) препаратами на начальном этапе и затем на протяжении болезни;
- при резком обострении и развитии осложнений;
- когда имеют место тяжелые и системные проявления с вовлечением нервной системы и серозных оболочек;
- при формировании сопутствующих осложнений, признаков септического артрита или других, в том числе связанных с приемом лекарств.
Во всех остальных случаях допускается лечение в домашних условиях при строгом условии постоянного контроля врача с регулярным прохождением обследований.
Принципы терапии

Основу составляет комплексный подход и сочетание приема лекарств с немедикаментозными методиками, диетой, физионагрузками и реабилитационными мероприятиями. При необходимости к консультированию и разработке схемы терапии привлекается врач-ортопед, невролог, кардиолог, психотерапевт. При незначительной деформации суставов пациентам можно продолжать привычную деятельность с ограничением физических нагрузок и стрессов, при условии профилактики инфекционных заболеваний и отказа от вредных привычек.
Не менее важное условие для уменьшении симптомов, особенно в области нижних конечностей – это контроль за массой тела, что уменьшает нагрузки на пораженные суставные поверхности и кости, снижает риск остеопороза, переломов и деформаций. Правильно подобранная диета с высоким содержанием полиненасыщенных жирных кислот, качественных животных и растительных белков помогает в уменьшении интенсивности воспаления и стимулирует восстановление хрящевых тканей.
Врач подробно рассказывает пациенту как уменьшить проявление болезни за счет изменений физической активности, посредством занятий лечебной физкультурой и применения физиотерапевтических методик. В стадии минимальных проявлений или в период ремиссии показано санаторно-курортное оздоровление.
Стандарт лечения
В последние время наблюдается ощутимый прогресс в понимании основных механизмов формирования, патологию рассматривают как хроническое воспалительное заболевание иммунной природы, при котором наиболее эффективна терапия в начальный период. Сегодня разработан новый стандарт, включающий применение целого ряда препаратов различного действия:
- нестероидные противовоспалительные средства (НПВС);
- гормональные (глюкокортикостероиды, или ГКС);
- биологические;
- синтетические средства для купирования иммунных и воспалительных реакций.
Основа улучшения самочувствия – это базисная противовоспалительная терапия (БПВТ), которую важно начать в первые месяцы развития, причем прием лекарственных средств должен быть регулярным (перорально, инъекционно), с постоянным изменением схемы при малой эффективности. Исчезновение или уменьшение клинических симптомов и признаков воспаления по лабораторным данным свидетельствует о результативности проводимых мер. Применение БПВТ должно осуществляться с учетом возможных побочных эффектов.
Как вылечить ревматоидный артрит
В острой стадии или при обострении хронической патологии необходима медикаментозная коррекция, но как проходит лечение, определяет исключительно лечащий врач. Применяются стероидные средства, препараты фактора некроза опухоли (ФНО), нестероидные противовоспалительные средства (НПВС).
На первом этапе проводят подавление острых процессов, с последующим переходом на поддерживающую терапию в период затухания симптомов и ремиссии. Нестероидные лекарства применяются наиболее активно, обычно это группа неселективных ингибиторов ЦОГ (циклооксигеназа — фермент, ответственный за синтез веществ, способствующих развитию воспаления). Эффект при их приеме развивается быстро, после 3-5 суток приема, но сами лекарства обладают целым рядом побочных эффектов, ограничивающих их длительное применение и выбор для некоторых категорий пациентов. Активно применяют селективные ингибиторы ЦОГ, обладающие меньшим списком побочных эффектов, они относятся к средствам нового поколения, лучше переносятся и более эффективны.
Лечение ревматоидного артрита подразумевает также лекарства группы глюкокортикоидов. Они быстро и сильно подавляют иммунные и воспалительные реакции, влияют на обменные процессы и применимы при неэффективности нестероидных противовоспалительных лекарств. ГКС уменьшают воспаление в области суставов и снижают вероятность поражения внутренних органов, но также имеют внушительный список побочных эффектов и противопоказаний, в связи с чем их употребление строго контролируется и подбирается очень тщательно и индивидуально. При пульс-терапии, в комбинации с цитостатическими средствами применяются только на базе стационара. Домашний неконтролируемый прием этих препаратов запрещен, они могут быть опасными в плане серьезных осложнений.
Препараты нового поколения для лечения

На сегодняшний день для борьбы с данной патологией широко применяются препараты нового ряда – биологическая терапия. Специфические соединения, относящиеся к группе ингибиторов ФНО (факторы некроза опухоли), не позволяют разворачиваться клинической картине иммунного воспаления. Средства относительно недавно применяются, показали хорошие результаты, но значительно влияют на иммунитет, подавляя его на фоне длительного приема. Их назначают в сложных случаях, когда заболевание устойчиво к привычным средствам. Биопрепараты обладают одним существенным недостатком — высокой стоимостью, что ограничивает их широкое применение.
Местная терапия
Практикуется и наружный способ применения медикаментов, с этими целями назначаются лекарства для местного нанесения – гели, мази, кремы, пластыри с противовоспалительными компонентами. Основной эффект заключается в локальном воздействии на ткани сустава и околосуставные поверхности, лекарства используются с целью уменьшения боли и отека. Однако они обладают низкой эффективностью по сравнению с лекарствами, которые принимаются внутрь (таблетки), и рекомендуются только в комплексной терапии.
Часто наружные средства имеют многокомпонентный состав, могут содержать НПВС, гепарин (для улучшения микроциркуляции и проницаемости сосудов), местные анестетики (для уменьшения болезненности сустава).
Как лечиться при помощи физиотерапии
По мере стихания острого процесса всегда встает вопрос о том, что делать далее, в стадию затухания воспаления и при выходе в ремиссии. На этапе дополнительной коррекции, в том числе и в домашних условиях, показаны физионагрузки. Процедуры способствуют снижению болевых ощущений, устранению скованности по утрам, расширяют физическую активность пациента.
Применяются методики воздействия гальваническими токами и магнитными полями на область пораженных поверхностей, аппликации парафина или озокерита. Не менее эффективны и методики дозированного облучения инфракрасными лучами или ультразвуком определенной частоты.
Магнитотерапия при заболеваниях суставов оказывает наиболее выраженное положительное действие:
- уменьшает боли и отеки в области суставов;
- повышает объем движений;
- устраняет утреннюю скованность;
- позволяет уменьшить лекарственную нагрузку на организм, так как снижает необходимость приема препаратов с обезболивающим эффектом.
Хотя данные методики обладают достаточной активностью, они не могут применяться как единственное средство при решении вопроса как вылечить ревматоидный артрит и без назначения врача. Физиотерапия показана как дополнительная методика на фоне базисного лечения.


