Острый пиелонефрит
Острый пиелонефрит представляет собой острый воспалительный процесс в почечной паренхиме и чашечно-лоханочной системе. В большинстве случаев он протекает как тяжелое инфекционное заболевание, сопровождающееся выраженной интоксикацией. Острый пиелонефрит может быть первичным, если ему не предшествуют заболевания почек и мочевых путей, и вторичным, если он возникает на почве другого урологического заболевания, «приводящего к нарушению оттока мочи либо расстройству крово-и лимфообращения в почке. Заболевание встречается во всех возрастных группах, однако им чаще болеют дети, а также женщины молодого и среднего возраста.
Острый пиелонефрит составляет 10–15% всех заболеваний почек.В течении острого пиелонефрита различают две стадии: серозное и гнойное воспаление. Гнойные формы пиелонефрита развиваются у 25–30% больных.К тяжелым гнойным воспалительным процессам почки относят апостематозный (гнойничковый) пиелонефрит, карбункул и абсцесс почки. В ряде случаев заболевание может осложниться сосоч-ковым некрозом (некротический папиллит).
Первичный острый пиелонефрит.
Первичным условно называют пиелонефрит, возникающий без предшествовавшего заболевания почки или мочевых путей, хотя в большинстве случаев и первичному пиелонефриту предшествуют хотя бы кратковременные и неуловимые обычными методами исследования нарушения уродинамики. При первичном пиелонефрите микроорганизмы проникают в почку гематогенным путем из отдаленных очагов инфекции.
Симптомы Острого пиелонефрита:
Для первичного острого пиелонефрита характерна триада симптомов — высокая температура тела, боль в поясничной области, изменения в моче, характерные для воспалительного процесса (лейкоцитурия, бактериурия). В клинической картине различают общие и местные симптомы. Первичный острый пиелонефрит сначала проявляется общими симптомами: ознобом, повышением температуры тела до высоких цифр, обильным потоотделением и головной болью (преимущественно в лобных долях), болью в мышцах и суставах, тошнотой, рвотой, общим недомоганием. Язык сухой, обложен. Пульс частый.
Такие признаки наблюдаются при разнообразных инфекционных заболеваниях, поэтому возможны диагностические ошибки. Местные симптомы связаны с появлением болей в области почки, пораженной воспалительным процессом (т. е. в поясничной области, в подреберье).Боли могут быть интенсивными, но тупыми и носят постоянный, а не приступообразный характер.Температура тела по вечерам достигает 39–40 ° и снижается к утру до 37,5–38 °С. Симптом Пастернацкого положительный. Мочеиспускание, как правило, не нарушено, кроме тех случаев, когда острый пиелонефрит является осложнением острого цистита либо приводит к воспалительному процессу в мочевом пузыре. Количество мочи чаще уменьшено вследствие обильного потоотделения.
У детей, особенно раннего возраста, нередко острый пиелонефрит проявляется высокой температурой тела, рвотой, возбуждением, менингеальными симптомами, лейкоцитурией. Подобная клиническая картина наблюдается у детей при ряде других инфекционно-воспалительных заболеваний, поэтому распознавание острого пиелонефрита у них в начале заболевания особенно сложно. Наиболее ярко эти симптомы выражены у новорожденных и грудных детей.Старшие дети жалуются на головную боль, частые болезненные мочеиспускания.
Диагностика Острого пиелонефрита:
В диагностике острого первичного пиелонефрита основным критерием являются клиническая симптоматика и результаты лабораторных исследований. В ранней стадии острого первичного пиелонефрита, когда еще отсутствует лейкоцитурия, клиническая картина заболевания нередко ошибочно расценивается как проявление холецистита, аппендицита, гриппа, брюшного тифа и других инфекционных заболеваний. В связи с этим распознавание первичного острого пиелонефрита представляет весьма важную и ответственную задачу.
В анамнезе обращают внимание на наличие гнойных очагов в организме (фурункул, гайморит, пульпит, мастит, остеомиелит и др.), а также на перенесенные инфекционные заболевания (грипп, ангина, пневмония, холецистит, энтероколит и др.). В тех случаях, когда имеются характерные симптомы первичного острого пиелонефрита (повышение температуры тела, боли в поясничной области и изменения в моче, указывающие на воспалительный процесс), распознавание заболевания не вызывает трудностей.
Наибольшее значение в диагностике острого пиелонефрита имеют лабораторные методы исследования, в первую очередь выявление бактериурии и лейкоцитурии с определением их степени, активных лейкоцитов мочи и клеток Штернгеймера — Мальбина. Активные лейкоциты — это лейкоциты, попавшие в мочу из очага воспаления в мочевых путях, активно фагоцитирующие бактерии. При микроскопии осадка мочи отмечается броуновское движение протоплазмы. При добавлении к осадку мочи капли метиленового синего наряду с броуновским движением протоплазмы отмечается бледно-голубое окрашивание лейкоцитов в связи с поступлением красителя внутрь для выравнивания осмотической концентрации внутри и вне клетки (клетки Штернгеймера— Мальбина). Как активные лейкоциты, так и клетки Штернгеймера — Мальбина свидетельствуют о наличии активного воспаления в мочевых путях.
Бактериологическое исследование мочи имеет целью не только выяснение характера микрофлоры, но и количественное ее определение, т. е. подсчет количества микроорганизмов в 1 мл мочи. В настоящее время установлено, что в моче у здоровых людей нередко можно обнаружить микроорганизмы, в том числе и условно-патогенные (кишечная палочка и протей), так как в дистальном отделе мочеиспускательного канала и у женщин, и у мужчин постоянно вегетирует микрофлора. Однако если у здоровых лиц в свежевыпущенной моче, как правило, обнаруживают не более 2–10 микроорганизмов в 1 мл мочи, то при возникновении инфекционного процесса в почках или мочевых путях происходит существенное увеличение степени бактериурии — 10й и более микроорганизмов в 1 мл мочи.
Укоренившееся мнение о необходимости взятия мочи для бактериологического исследования у женщин путем катетеризации мочевого пузыря неверно, так как при проведении катетера по уретре происходит инфицирование мочевого пузыря. В связи с этим для исследования берут среднюю порцию мочи при самостоятельном мочеиспускании после предварительной тщательной обработки наружных половых органов в области наружного отверстия мочеиспукательного канала ватным шариком, смоченным антисептическим раствором (раствор фурацилина 1:5000, 2% раствор борной кислоты и др.). Посев мочи должен быть произведен при комнатной температуре или не позднее 4 ч при хранении в холодильнике (+4 °С).
Определение степени бактериурии в диагностике острого первичного (гематогенного) пиелонефрита играет исключительно важную роль, так как этот симптом появляется в первые дни заболевания, гораздо раньше лейкоцитурии, и в ряде случаев может быть единственным характерным его признаком. Это исследование может быть выполнено с использованием различных упрощенных методик посева мочи на плотную питательную среду (агар), методом химической реакции с ТТХ (трифенилтетразолий-хлорид), когда по интенсивности окраски можно судить о степени бактериурии, и с помощью микроскопии осадка мочи, предпочтительнее с ф аз ово контрастны ми устройствами ФК и МФА–2.
В последние годы появилась возможность определять степень бактериурии влечение 2–6 ч по изменению оптической плотности мочи или с помощью специальных пластин (урикульт). Одновременно производится определение чувствительности микроорганизмов к антибиотикам и химиопрепаратам различными методиками.
Важно сочетать бактериологические и бактериоскопические методы выявления бактериурии. У некоторых больных с острым первичным пиелонефритом после применения антибактериальных препаратов спустя 12–24 ч посев мочи уже не дает роста микроорганизмов, хотя микроскопия осадка мочи позволяет еще обнаружить 10 и более бактерий в 1 мл.
Существенным признаком острого пиелонефрита является лейкоцитурия, которая бывает значительной (более 30–40 лейкоцитов в поле зрения), активные лейкоциты выявляют у всех больных, клетки Штернгеймера — Мальбина — более чем у половины из них.Протеинурия наблюдается у большинства больных, но количество белка в моче не превышает 1 г/л. Реже отмечается небольшая цилиндрурия, которая указывает на вовлечение в воспалительный процесс клубочкового аппарата. Изменения со стороны крови выражаются в виде лейкоцитоза со сдвигом влево формулы белой крови и увеличения СОЭ.
Учитывая принципиальную разницу в лечебной тактике при первичном и вторичном остром пиелонефрите для их дифференциальной диагностики в первую очередь необходимо определить характер оттока мочи из почек. Если он не нарушен, то имеет место первичный пиелонефрит, если нарушен — вторичный.Для этих целей применяют ультразвуковое исследование почек (как менее инвазивный и малотравматичный метод), экскреторную урографию, радиоизотопную урографию и хромоцистоскопию.
Нормальное выделение индигокармина при хромоцистоскопии позволяет высказаться в пользу первичного воспалительного процесса в почке. Однако с большей уверенностью установить этот диагноз можно с помощью экскреторной урографии, которая выявляет нормальную или незначительно сниженную функцию пораженной почки и отсутствие препятствий оттоку мочи. Исследование необходимо начинать с обзорной рентгенографии мочевого тракта.
Дифференциальная диагностика.
Острый пиелонефрит чаще всего приходится дифференцировать с общими инфекционными заболеваниями (сепсис, грипп и др.), а также с острым аппендицитом и острым холециститом. Трудности в дифференциальной диагностике возникают обычно в первые дни заболевания, когда отсутствуют его характерные клинические симптомы.
Наиболее существенным признаком острого пиелонефрита в первые дни заболевания является бактериурия, еще не сопровождающаяся лейкоцитурией. В более поздние сроки трудности дифференциальной диагностики с общими инфекционными заболеваниями возникают при ограниченном воспалительном процессе в почке, когда он под воздействием назначенного антибактериального лечения постепенно идет на убыль и клинические симптомы заболевания становятся еще более неясными.В этих случаях умеренная лейкоцитурия и наличие активных лейкоцитов в моче свидетельствуют в пользу пиелонефрита.
Необходимость в дифференцировании острого пиелонефрита и острого аппендицита возникает при тазовом расположении червеобразного отростка, так как в этих случаях отмечается учащение мочеиспускания — поллакиурия. Однако постепенно нарастающие боли в пахово-подвздошной области и симптомы раздражения брюшины свидетельствуют о наличии острого аппендицита. Кроме того, при пальпации через прямую кишку определяется резкая болезненность.
При ретроцекальном расположении червеобразного отростка симптомы раздражения брюшины обычно отсутствуют, но при этом характер болей и локализация их специфичны для аппендицита. При остром аппендиците в отличие от острого пиелонефрита боли обычно возникают в эпигастральной области, сопровождаются тошнотой и рвотой, а затем локализуются в правой подвздошной области.Температура тела при остром аппендиците повышается постепенно и стойко держится на высоких цифрах, а при остром пиелонефрите внезапно повышается до 38,5–39 °С, сопровождаясь ознобом и проливным потом и резко, снижаясь по утрам до субнормальных цифр.
При дифференциальной диагностике острого пиелонефрита и острого холецистита следует учитывать, что для последнего характерны боли в правом подреберье с иррадиацией в лопатку и плечо, симптомы раздражения брюшины, горечь во рту.
Важное значение в дифференциальной диагностике острого пиелонефрита с перечисленными заболеваниями имеют результаты исследования мочи. Лейкоцитурия, значительная бактериурия и большое количество активных лейкоцитов в моче — патогномонич-ные признаки острого пиелонефрита.
Лечение Острого пиелонефрита:
При первичном остром пиелонефрите в большинстве случаев лечение консервативное, больной должен быть госпитализирован в стационар.Режим больного — постельный. Рекомендуют обильное питье (соки, морсы) по 2–2,5 л в сутки, пищу, богатую углеводами (пудинги, легкие мучные блюда, сырые и вареные фрукты и т.п.), и кисломолочные продукты (творог, кефир и т.п.). В связи с происходящим при остром пиелонефрите повышенным распадом белка больным назначают парентеральное введение белковых препаратов.При улучшении состояния больного диету расширяют за счет легкоусвояемых белков. Поваренную соль не ограничивают, если у больного нет тяжелого двустороннего поражения почек с повышением артериального давления.
Основной лечебной мерой является воздействие на возбудителя заболевания антибиотиками и химическими антибактериальными препаратами в соответствии с данными антибиограммы, дезинтоксикационная и иммуностимулирующая терапия при наличии иммунодефицита. При остром пиелонефрите лечение следует начинать с наиболее эффективных антибиотиков и химических антибактериальных препаратов, к которым чувствительна микрофлора мочи, чтобы возможно быстрее ликвидировать воспалительный процесс в почке, не допуская перехода его в гнойно-деструктивную форму.
В тех случаях, когда нельзя быстро определить чувствительность возбудителя к современным антибактериальным препаратам, приходится ориентировочно судить о чувствительности по тому виду, к которому относится данный микроорганизм, так как имеются сведения о примерной чувствительности основных возбудителей пиелонефрита к современным антибактериальным препаратам. Если у больного с острым пиелонефритом не удается выделить из мочи возбудителя заболевания, то скорее всего проведенное до поступления в стационар антибактериальное лечение оказалось эффективным и его следует продолжить.
Чтобы уменьшить вероятность рецидива пиелонефрита и перехода его в хроническую форму, антибактериальная терапия должна продолжаться непрерывно не менее 6 нед. Это связано с тем, что при благоприятном течении острого пиелонефрита от момента проникновения инфекции в почку до полной ликвидации воспалительного процесса проходит в среднем 5 нед.В последние годы антибактериальные препараты успешно комбинируют с лекарственными средствами, дающими иммуностимулирующий эффект.
У большинства больных при рано начатом лечении течение острого первичного пиелонефрита благоприятное. Спустя 3–5 сут температура тела снижается до нормальных цифр, улучшается общее состояние, уменьшаются, а затем проходят боли в поясничной области, нормализуется гемограмма, уменьшается токсичность крови по уровню средних молекул, р–2-микроглобулина и парамецийному тесту.
Бактериурия исчезает в течение 7 дней, лейкоцитурия — позже, спустя 7–10 дней после бактериурии. СОЭ уменьшается до нормальных цифр в ближайшие 3–4 нед. Более продолжительное время сохраняется общая слабость, но примерно через 3–4 нед от начала заболевания у большинства больных наступает клиническое выздоровление.У некоторых больных при неблагоприятных условиях (особо вирулентная инфекция, значительное ослабление иммунобиологических сил организма) первичный острый пиелонефрит может протекать бурно; через 2–3 сут развивается апостематозный пиелонефрит или возникают множественные карбункулы почки, вследствие чего необходимо прибегать к оперативному вмешательству — декапсуляции почки, вскрытию гнойников, а при тотальном поражении — нефрэктомии.
При благоприятном течении острого первичного пиелонефрита больные находятся на стационарном лечении в среднем 10— 12 дней, после чего продолжают непрерывный прием антибактериальных препаратов до 6 нед в амбулаторных условиях под систематическим наблюдением уролога и контроля анализов мочи.
При наличии у больного ремиссии заболевания проводят курсы противорецидивного антибактериального лечения продолжительностью 7–10 дней ежемесячно в течение 6 мес. Для лечения целесообразно использовать те препараты, к которым ранее была выявлена чувствительность возбудителя пиелонефрита. В последующем при отсутствии признаков обострения заболевания контрольные обследования больного проводят 1 раз в 3 мес на протяжении 2 лет.
Необходимость противорецидивного лечения и длительного контрольного диспансерного наблюдения за больными, перенесшими острый первичный пиелонефрит, обусловлена тем, что при обследовании этих больных в отдаленные сроки (через 2–2,5 года после атаки пиелонефрита) устанавливают хроническую форму заболевания у 20–25% из них.
К каким докторам следует обращаться если у Вас Острый пиелонефрит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого пиелонефрита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Пиелонефрит
Пиелонефрит — это острая болезнь почек, которая выражается в выраженном воспалительном процессе.
Пиелонефрит серьезное заболевание, которое при недостаточном лечении и запущенном состоянии перейти в хроническую форму. Тяжелое течение заболевания начинается с выраженной симптоматики, которая крайне слабо подвергается лечению антибактериальными препаратами.
Признаки пиелонефрита могут быть ожидаемы при наличии гнойного заболевания в организме. В почки бактерии попадают через мочу, что чаще происходит у женщин, так как анатомически близко расположены анус и уретра. Через кровь пиелонефрит распространяется в связи с гнойными заболеваниями других органов, поэтому у мужчин возможно появление пиелонефрита вследствие патологии простаты.

Пиелонефрит — классификация
Различают первичный и вторичный пиелонефрит. В первом случае, болезнь почек проходит без осложнений, а во втором — пиелонефрит развивается быстрее и нарушает отхождение мочи.
Пиелонефрит в зависимости от поражения бывает односторонний и двухсторонний.
По характеру заболевания пиелонефрит разделяют на хронический, рецидивирующий и гнойный пиелонефрит.
Заболевание может возникнуть, как у мужчин, так и у женщин. Также развитие пиелонефрита возможно у новорожденных, детей раннего возраста, взрослых и пожилых.
Течение болезни зависит также от сопутствующих заболеваний, пиелонефрит негативно сказывается и носит острый характер при патологиях спинного мозга и наличии сахарного диабета.
Причины возникновения пиелонефрита
Пиелонефрит — заболевание, возникающее в почках из-за развития возбудителя инфекции. Также у мужчин возникновение пиелонефрита связано с осложнением, который вызван аденомой простаты, а у женщин — циститом.
Возбудители причин пиелонефрита — кишечная палочка, стафилококк, рода Klebsiella, псевдомонас, реже энтерококк, стрептококк.
Заболевание может иметь осложненный характер, и проявиться как гнойный пиелонефрит, причиной возбудителя является кариес, воспаление легких, фурункулез, мастит и воспалительное заболевание в мочеполовой системе.
Пути проникновения патогенных бактерий пиелонефрита возможны через кровь и мочу. Гематогенный путь подразумевает попадание инфекции в общий ток крови и дальнейший его перенос по кругу кровообращения в почку.
Урогенный характер гнойного пиелонефрита чаще всего проявляется у женщин, как осложнение воспаления мочевого пузыря. Противоположно происходит у мужчин, у которых проявление гнойного пиелонефрита происходит гематогенным путем.
Симптомы пиелонефрита
Симптомы зависят от возбудителя пиелонефрита, возраста больного и его сопутствующих заболеваний.
Пиелонефрит проявляется ноющими болями в области поясницы, повышением температуры тела, которая тяжело сбивается лекарственными препаратами. Но лихорадка проходит крайне быстро до критически низкой температуры тела, что сопровождается обильным потоотделением. Симптомы пиелонефрита усиливается, и болезненные проявления переходят на лобковую часть и низ живота.
При вторичном пиелонефрите, нарушается динамика работы мочеточников, что усиливает болевой синдром, что быстро ухудшает общее состояние больного. Симптомы пиелонефрита также усугубляют проявление признаков других заболеваний организма.
К выраженным симптомам добавляется тошнота, рвота, одышка и потеря сознания. Пиелонефрит может вызвать бактериальный шок, который проявляется выраженной бледностью кожи, снижением артериального давления, спутанным сознанием.
Диагностика пиелонефрита
При постановке диагноза «пиелонефрит» учитывается клиническая картина и лабораторные и инструментальные исследования.
В анализе мочи диагностируется увеличение числа лейкоцитов. Также при гнойном пиелонефрите в анализе осадка мочи могут быть обнаружена гематурия (кровь в моче).
Диагностика такого заболевания, как пиелонефрит, достаточно проста из-за ярко выраженных симптомов. Болезненные ощущения в области поясницы, учащенное мочеиспускание, изменение цвета и запаха мочи — признаки болезни почек.
При назначение лабораторных исследований мочи проводится несколько специальных тест-программ, которые позволяют подтвердить или опровергнуть пиелонефрит.
Для подтверждения точного диагноза «пиелонефрит» врачом назначается диагностические мероприятия в виде ультразвукового исследования почек и компьютерной томографии.
Так же врачом-урологом назначается рентгенологическое исследование мочеполовой системы. Обзорная урография позволяет диагностировать нарушение работы почек и мочеточников.
Лечение пиелонефрита
Лечение пиелонефрита обязательно проводится с применением антибактериальных препаратов. При тяжелых формах пиелонефрита врачом назначается применение антибиотиков. Возможны и варианты назначения комплексного лечения, где дозировка антибиотика наиболее максимальна, и вместе с ним проводится антибактериальная терапия.
При диагностике пиелонефрита врачом назначаются внутривенные вливания изотонических растворов для поддержания водно-солевого баланса.
При бактериальном шоке, вызванным пиелонефритом, назначается введение гормонов, антигистаминных препаратов, которые помогают нормализовать состояние больного.
Если у пациента диагностируются признак непроходимости мочевых путей, то ему назначается обязательная катеризация. Если устранение симптомов пиелонефрита таким путем невозможно, и опустошение опустошение не происходит, назначается оперативное вмешательство. При выраженном урологическом сепсисе возможно удаление почки.
Особенностями терапии у мужчин является назначение антибиотиков и спазмолитиков. Для снятия симптомов острого пиелонефрита подбирается комплекс мочегонных препаратов.
Особенностями терапии у женщин является использование уросептиков. А также подбор специальной диеты с акцентом на кисломолочные продукты и легкие углеводы.
Прогноз лечения пиелонефрита зависит от действия антибактериального лечения, который помогает уничтожить возбудителя заболевания. Снизить возможность распространения заболевания, снять симптомы пиелонефрита и улучшить общее состояние больного.
Филиалы и отделения, в которых лечат пиелонефрит
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Амбулаторный гемодиализ (дневной стационар), заведующая, нефролог, Коробова Татьяна Анатольевна
Отделение уродинамики и нейроурологии, заведующая отделом, врач-уролог, детский уролог-андролог – Виктория Валерьевна Ромих
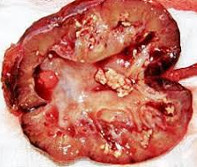
Пионефроз ( Гнойная почка )
Пионефроз — это гнойно-деструктивное заболевание почек, представляющее собой некроз почечной ткани на завершающей стадии острого воспалительного процесса мочевыводящих путей. Проявляется постоянной ноющей болью в области поясницы, повышенной температурой тела, выраженными симптомами общей интоксикации. При открытой форме пионефроза выделяется мутная моча с примесью гноя. Диагностика проводится с помощью физикальных методов, лабораторных тестов (общего анализа и посева мочи), инструментальных исследований (УЗИ и КТ почек, урографии, нефросцинтиграфии). Основной метод лечения ‒ хирургический, с полным удалением пораженной почки (нефрэктомией).
МКБ-10


Общие сведения
Пионефроз, или гнойная почка, — серьезная проблема современной урологии, связанная с высоким процентом инвалидизации (70%) и летального исхода (до 28%). Частота встречаемости пионефроза в России составляет 200 тыс. случаев в год или 2 больных на 100 тыс. населения, однако последние пять лет наблюдается рост заболеваемости. Пионефроз осложняет воспалительные заболевания почек в 20% случаев, имеет положительную корреляцию с полом и возрастом пациентов.
Женская выделительная система анатомически более предрасположена к инфекционным заболеваниям, поэтому пионефроз у женщин встречается в 5 раз чаще. У пациентов мужского пола патология развивается в основном в возрасте старше 40 лет на фоне простатита и хронического цистита.

Причины пионефроза
Главный этиологический фактор — условно-патогенная или патогенная микрофлора, вызывающая воспаление, а затем нагноение, повреждающее фильтрационный аппарат почек. Основные возбудители — стафилококк, стрептококк, микобактерии туберкулеза. На фоне иммунодефицита или неадекватной терапии инфекционных заболеваний мочевыделительной системы пионефроз быстро прогрессирует с образованием полостей, заполненных гноем, первичной мочой, продуктами некроза тканей. По данным клинических наблюдений, основными причинами гнойной почки являются:
- Инфекции мочевыводящей системы. Пионефроз завершает течение пиелонефрита, туберкулезного поражения почек, восходящего уретрита, цистита. Причинами прогрессирования гнойного процесса могут быть выбор неверной тактики антибактериальной терапии или неточное соблюдение пациентом врачебных назначений.
- Катетеризация мочевого пузыря. Инфекционный процесс часто манифестирует после использования нестерильного урологического катетера, особенно жесткого, или вследствие нарушения правил его постановки с повреждением стенок мочевыделительных путей.
- Аномалии мочеполовой системы. Удвоение почки и мочеточников, формирование подковообразной почки или ее опущение нарушают физиологическую динамику движения мочи. Застойные процессы — благоприятная среда для развития инфекции.
- Мочекаменная болезнь. Формирование камней в почечных лоханках или мочеточниках создает преграду для нормального прохождения мочи. Мочекаменная болезнь ухудшает уро- и гемодинамику, что осложняет местный иммунитет, увеличивает риск инфицирования.
Патогенез
Инфекционный агент вызывает развитие воспалительного процесса в почечной ткани. Усиливается приток крови, повышается проницаемость почечных сосудов, формируется отек. Появляются гнойные полости в паренхиме. Дальнейшее развитие воспаления приводит к формированию рубцов, расширению лоханок, нарушению притока крови и оттока постоянно продуцирующейся мочи, что ухудшает течение болезни. При пионефрозе почка доступна для пальпации, бугристая, увеличенная в размерах.
Если на данном этапе проводится хирургическое удаление органа, то на разрезе обнаруживаются полости с толстыми стенками, заполненные густым, зловонным гноем. Иногда в процессе течения пионефроза собственная ткань почки замещается плотной жировой. Жировая дистрофия — реакция нефральных структур на ухудшение кровоснабжения и кислородное голодание тканей. Пионефроз чаще развивается как односторонний процесс, но при выраженном иммунодефиците может носить двусторонний характер.
Классификация
В урологии различают две формы пионефроза: открытую и закрытую. Классификация строится на наличии либо отсутствии сообщения паренхиматозного гнойного очага с остальными частями мочевыводящих путей. При открытой форме продукты инфекционного нагноения поступают через мочеточник во внешнюю среду, определяясь в анализах мочи. Закрытая форма с односторонним течением процесса предполагает наличие вокруг очага прочной соединительнотканной капсулы, которая сдерживает гной, перекрывая отток мочи из поврежденного органа. Моча выделяется из здоровой почки, поэтому лабораторные тесты не обнаруживают признаки воспаления. При отсутствии адекватной терапии закрытая форма переходит в открытую.
Симптомы пионефроза
Клинические симптомы зависят от проходимости мочевыделительных путей. Наслаивание симптомов пионефроза на проявления основного заболевания представляет дополнительную диагностическую сложность. Общее состояние больных в первые 24 часа заболевания удовлетворительное. Отмечается постоянная боль в пояснице средней интенсивности с иррадиацией во внутреннюю часть бедра или половые органы. Температура тела нормальная или повышена до 37-38°С.
При развитии нагноения наступает острая фаза заболевания с усилением боли, изменением ее характера на приступообразный. Температура тела повышается до 40-41°С, появляются симптомы общей интоксикации: озноб, головная боль, слабость, рефлекторная тошнота и рвота. При двустороннем характере процесса развиваются симптомы почечной недостаточности и общего истощения организма. Снижаются функции иммунной системы, что часто приводит к присоединению вторичной инфекции — гриппа, пневмонии, стоматита.
Основной симптом открытой формы пионефроза — выделение мутной мочи, содержащей продукты распада и воспаления тканей (пиурия). Содержание гноя на общий объем мочи может достигать 10%. Степень пиурии и клиническая симптоматика зависят от формы пионефроза. При закрытом характере течения боли в поясничной области большей интенсивности, иногда по типу почечной колики. Моча прозрачная, но при переходе закрытой формы в открытую становится мутной. Вскрытие капсулы гнойного фокуса приводит к улучшению самочувствия, снижению температуры тела. Открытая форма, при которой в течение всего заболевания сохраняется нормальный отток гноя, лихорадка и общая интоксикация организма выражены слабее или вовсе отсутствуют.
Осложнения
Поздняя диагностика или отсутствие полноценной терапии гнойного процесса приводят к необратимым изменениям почечной ткани, повышая риск смертельно опасных осложнений. Односторонний пионефроз характеризуется повышенной нагрузкой на здоровую почку с постепенным нарушением метаболических процессов. Формируется амилоидоз почек с внутриклеточным накоплением особого белково-углеводного комплекса, что ведет к почечной недостаточности. К осложнениям также приводит формирование большого очага, повреждение капсулы которого с прорывом гноя в брюшную полость и забрюшинное пространство ведет к потенциально летальным состояниям: паранефриту, перитониту, сепсису.
Диагностика
При возникновении признаков заболевания необходимо обратиться к хирургу или урологу для прохождения обследования. Физикальная диагностика пионефроза складывается из сбора жалоб, проведения пальпации почек и мочевого пузыря. При нагноении орган болезненен, увеличен в размерах, имеет неоднородную поверхность и ограниченную подвижность в забрюшинном пространстве.

КТ ОБП/ЗП. Гнойное расплавление левой почки с формированием «мешка», заполненного гноем, с воспалительными изменениями прилежащей клетчатки.
Из методов диагностики используются:
- Общий анализ мочи. С помощью исследования диагностируется воспалительный процесс в почках, признаками которого является мутность мочи со значительным осадком, большое содержание лейкоцитов, выраженная протеинурия, бактериурия, специфические белковые цилиндры, слизь.
- Общий анализ крови. Показывает наличие воспаления и активацию иммунитета в организме, для которых характерны высокий уровень лейкоцитов, увеличенная скорость оседания эритроцитов.
- Биохимический анализ крови. Выявляет повышенный уровень мочевины, креатинина, электролитов — индикаторов снижения способности почек фильтровать кровь от токсинов.
- Посев мочи. Исследование позволяет идентифицировать микроорганизм, вызвавший инфекцию. При выборе схемы лечения это помогает назначить адекватную антибактериальную терапию, направленную на конкретного возбудителя.
- Рентгенодиагностика. При обзорной урографии на рентгенограмме видна тень увеличенной почки с четкими контурами. Часто обнаруживаются камни в почечной лоханке или мочеточнике, создающие механическую преграду для оттока гноя. Дополнительно используется ангиография почечных сосудов, оценивающая уровень кровоснабжения органа. КТ почек также определяет очаг, но позволяет отличить полость, заполненную гноем, от опухоли или кисты.
- УЗИ почек. Помогает локализовать воспалительный очаг, определить его форму, оценить качество уродинамики в лоханках и мочеточниках.
- Радиоизотопная ренография.Нефросцинтиграфия, назначается для оценки функции почек и степени почечной недостаточности.

Лечение пионефроза
Лечение патологии оперативное — нефрэктомия или нефроуретерэктомия, если нагноение возникло из-за сужения просвета нижнего отдела мочеточника. Способствует скорейшему заживлению, уменьшению риска осложнений удаление не только самой почки, но и околопочечной жировой клетчатки. В тяжелых случаях ткань органа и гнойные очаги удаляются малоинвазивными способами внутри капсулы. Подготовка к плановой нефрэктомии проходит в течение 1-1,5 недель в условиях стационара. Необходима комплексная оценка состояния пациента, консультации терапевта, нефролога, кардиолога, анестезиолога.
Больным с напряженной закрытой формой пионефроза проводится экстренное оперативное вмешательство для предупреждения развития перитонита и сепсиса. У пациентов с тяжелыми сопутствующими заболеваниями, нарушением работы второй здоровой почки или двусторонним пионефрозом первый этап операции заключается в наложении нефростомы, позволяющей дренировать гнойный очаг. Дополнительно назначается интенсивная антибактериальная, детоксикационная терапия, выполняется плазмаферез. При стабилизации состояния становится возможна радикальная операция.
Прогноз и профилактика
После грамотно проведенного радикального оперативного вмешательства и при правильном поведении пациента прогноз благоприятный, риск развития осложнений сводится к минимуму. Назначается пожизненная диета, сокращается прием жидкости до 1,5 литров в сутки, ограничиваются физические, эмоциональные нагрузки. Диспансерное наблюдение включает контроль за функцией оставшейся почки, регулярные анализы мочи и крови. При двусторонней нефрэктомии необходимо прохождение гемодиализа в течение всей жизни либо трансплантация почки.
Профилактика пионефроза направлена на предупреждение развития воспалительных заболеваний мочеполовой системы: следует избегать переохлаждения, вовремя и в полном объеме лечить возникшие очаги инфекции в организме. Адекватная терапия строится на применении антибактериальных препаратов узкого спектра после лабораторного определения конкретного возбудителя.
4. Диагностика и лечение острого гнойного пиелонефрита: Автореферат диссертации/ Донсков В.В. – 2004.
Абсцесс почки

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
- Запись опубликована: 22.01.2021
- Время чтения: 1 mins read
Почечный абсцесс – это ограниченное скопление гноя в почечной паренхиме.
Причина большинства случаев абсцессов почек – восходящие инфекции мочевыводящих путей, вызванные грамотрицательными микробами. У взрослых людей может быть другой способ септического посева – гематогенный. Кроме того, абсцесс почки может быть осложнением пиелонефрита у любого человека, но чаще всего он встречается у тех, у кого имеются значительные сопутствующие заболевания, например, диабет, иммуносупрессия или аномалии мочевыводящих путей.
Раньше, до появления визуальных способов обследования почек, диагноз абсцесса почки был отсроченным, связанным со значительной заболеваемостью и смертностью. Современные методы диагностики и интервенционные рентгенологические методы привели к раннему выявлению заболевания и изменили терапевтическое лечение. На сегодняшний день стандартная терапия абсцесса почки включает чрескожное дренирование в сочетании с антибиотикотерапией.
Характеристика абсцесса почки
Почечный абсцесс определяется как инкапсулированный гнойный очаг, ограниченный почечной паренхимой. Почечный абсцесс не следует путать с околопочечным абсцессом. Периренальный абсцесс представляет собой скопление гнойного материала, расположенного между фасцией Героты и почечной капсулой. Заболевания похожи по некоторым причинам развития.

Почечный абсцесс
Абсцесс почки подразделяется:
- по локализации: на почечный кортикальный и кортикомедуллярный абсцесс;
- по размеру: абсцессы ≤ 3 см определяются как мелкие, 3-5 см как средние и большие> 5 см.
Средний возраст заболевания определить трудно, оно встречается в различных возрастных категориях (диапазон от детского возраста до 75-80 лет).
В результате анатомического расположения и способности распространяться, абсцесс почки потенциально летален, и прогноз может быть плохим, особенно у пациентов с ослабленным иммунитетом и кахексией. К счастью, появление таких обследований как УЗИ почек, МРТ, более эффективных противомикробных препаратов и усовершенствованных малоинвазивных методов дренирования абсцессов привело к снижению смертности и заболеваемости. Однако диагноз во многих случаях остается относительно запоздалым.
Причины и механизм развития абсцесса почки
Почечный абсцесс развивается:
- От восходящих инфекций нижних мочевых путей;
- Путем гематогенного посева из первичных инфицированных участков.
В настоящее время восходящие инфекции составляют более 75% всех почечных абсцессов, обычно возбудителями являются грамотрицательные организмы и поражается при этом мозговое вещество почки. А вот абсцессы почек, развивающиеся при бактериальном гематогенном посеве, чаще всего вызывают кортикальные абсцессы и в основном ассоциируются со S.aureus.
Возбудителями абсцесса почки чаще всего являются:
Патогенная флора, попадая в ткань почки любым путем вызывает воспалительную реакцию, развивается патологический очаг. Внутри очага образуется гнойное расплавление или некроз тканей. Чтобы отграничить его от здоровых тканей включаются защитные механизмы и за счет отложения фибрина образуется своего рода капсула. Так образуется абсцесс почки.
При отсутствии лечения (антибиотики+дренаж) воспалительный очаг увеличивается, вовлекает соседние ткани. Абсцесс вскрывается через капсулу самой почки в окружающее ее пространство и переходит в периренальный или околопочечный абсцесс (между капсулой и фасцией Герота). Абсцесс также может вскрыться непосредственно в ткани почки.
При разрыве очага в брюшную полость возникает перитонит, при попадании содержимого в кровь – уросеспсис. Так развиваются осложнения абсцесса почки.
Факторы риска почечного абсцесса
К основным предрасполагающим факторам развития абсцесса почки относятся (количественные данные взяты из ретроспективного десятилетнего исследования):
- беременность;
- обструкция МВП;
- литиаз (48,0%), который включает камни в почках (32,7%), камни в мочеточнике (5,1%), камни в почках и мочеточнике (10,2%);
- сахарный диабет (33-47%) с последующими урологическими операциями в анамнезе (16,3%);
- инфекции мочевыводящих путей (14 %);
- нарушение функции почек (13 %);
- цирроз печени (2,0%);
- нейрогенный мочевой пузырь (1,0%);
- киста почек (1,0%);
- гидронефроз (1,0%);
- хронический гепатит B (1,0%);
- постдискэктомия (1. 0%);
- постколэктомии (1,0%).
Другие описанные факторы риска почечного абсцесса – анатомические пороки развития мочевыводящих путей, пузырно-мочеточниковый рефлюкс и обструктивные опухоли при почечной поликистозной болезни.
Симптомы абсцесса почки
Симптомы абсцесса почки часто неспецифические и неясные. Пациенты жалуются на:
Лихорадка не всегда сопровождается ознобом, во многих случаях температура не повышается до высоких цифр. Высокий процент отсутствия/субфебрильной температуры можно объяснить предшествующей антибактериальной терапией, например, по поводу пиелонефрита или других воспалительных процессов.
Осложнения абсцесса почки
Чем дольше абсцесс почки остается не диагностирован и чем дольше откладывается его лечение, тем выше риск тяжелых осложнений с высоким риском летального исхода.
В тяжелых случаях развивается сепсис (при прорыве абсцесса), который может перейти в бактериотоксический шок и закончиться смертью пациента. В тяжелых случаях также развивается полиорганная недостаточность (тоже может быть причиной смерти) и тяжелое поражение печени (токсический гепатит).
Во многих случаях после заболевания нарушается функция почек (по данным более чем у 40%).
Диагностика абсцесса почки
Диагностика абсцесса почки остается сложной задачей, поскольку симптомы могут быть незаметными и неясными. Диагностика включает осмотр уролога, лабораторные исследования и неинвазивные визуальные методы диагностики.
Консультация уролога. Уролог в первую очередь должен выяснить жалобы пациента. По результатам исследований, наиболее частыми начальными симптомами являются боль в пояснице (76,5%) и повышение температуры (53%). Гипертермия может быть различной степени: 38–39 °C примерно у 31%, 39,1–41 °C примерно у 20%, отсутствие или субфебрильная температура у 48,0%. Невысокая/отсутствие температуры вызвано в большинстве случаев самолечением (к сожалению, многие принимают антибактериальные препараты без назначения врача, что не только затрудняет диагностику, но и вызывает антибиотикорезистентность).
Следующие события у пациента позволяют заподозрить наличие абсцесса почки:
- Пиелонефрит. Симптомы пиелонефрита часто улучшаются в течение 4-5 дней соответствующей антимикробной терапии. Если у пациента наблюдаются стойкие или ухудшающиеся симптомы несмотря на лечение, это повышает вероятность наличия у него абсцесса почки;
- Цистит. Недавний эпизод цистита, особенно если сохраняются признаки воспалительного процесса, также может вызвать подозрение на развивающийся почечный абсцесс;
- инфекция в другом месте тела (например, кожная или внутрибрюшная инфекция, или абсцесс, бактериемия) сформировавшаяся за 1-8 недель до появления признаков поражения почек. Стафилококковые инфекции кожи и бактериемия описаны как предшественники кортикальных абсцессов почек, возникающих при гематогенном распространении;
- Заболевания ЖКТ. Пациенты с недавним анамнезом язвенной болезни с перфорацией, аппендицита или дивертикулита особенно подвержены риску развития почечного и периренального (околопочечного) абсцесса путем прямого попадания возбудителя в ткани почек.
При осмотре наиболее частым физическим признаком абсцесса почки является болезненная перкуссия реберно-позвоночного угла (примерно у 87% пациентов). Кроме того, во многих случаях выявляется увеличенная пораженная почка, болезненность при пальпации, положительный симптом Пастернацкого.
Лабораторная диагностика. При диагностике любых воспалительных процессов, в том числе абсцесса почки необходимо выполнить клинический анализ крови и общий мочи.

Клинический анализ крови и общий мочи
В моче гематурия и лейкоцитурия – наиболее частые отклонения, встречаются примерно в половине случаев (более 40%). Кроме того, пиурия выявляется примерно в 30% случаев, протеинурия – в около 20%, лейкоцитарная эстераза положительная примерно у 39%.
В крови обнаруживается:
- лейкоцитоз;
- снижение уровня гемоглобина;
- повышение СОЭ;
- мочевина повышена;
- креатинин повышен;
- С-реактивный белок выше нормы.
Кроме того, выполняется культуральное исследование – посев мочи, крови (если предполагается гематогенный путь распространения инфекции). По результатам достаточно крупного исследования, наиболее часто выделяемым патогеном являются:
- Escherichia coli (50%);
- Staphylococcus aureus (10,1%);
- Klebsiella pneumoniae (8,7%);
- Pseudomonas aeruginosa (4,3%);
- Candida spp. (10,1%);
- Enterobacteriaceae (8,7%);
- Enterococcus faecium (2,9%);
- Enterococcus faecalis (1,4%);
- Aspergillus spp. (2,9%).
Все чаще встречаются полимикробные абсцессы от 19,2% до 33,3%. Увеличивается частота абсцессов, вызванных грибами, особенно Candida, особенно у пациентов с ослабленным иммунитетом, диабетом.
Определение возбудителя инфекционного процесса очень важно, оно позволяет правильно подобрать антибактериальную терапию с учетом чувствительности к препаратам.
Кроме культуры, с помощью ПЦР можно точно и быстро определить возбудителя абсцесса почки.
Визуальные методы диагностики абсцесса почки . УЗИ, КТ и МРТ необходимы для установления надежного предоперационного диагноза.
Сонография. УЗИ почек в качестве начального и классического метода визуализации используется для:
- измерения размера почек;
- выявления очаговых поражений;
- определения истинной природы массы, содержащей жидкость;
- определения обструкции собирательной системы.
Сонография – один из самых безопасных методов диагностики. Процедура не влияет на нарушение функции почек, ее можно выполнять любому пациенту (в отличии, например, от МРТ с усилением, которая противопоказана, когда есть аллергия на контрастное вещество). Сообщается, что точность УЗИ в диагностике абсцесса почки составляет 70–93%, с чувствительностью и специфичностью 78,2% и 88,8% соответственно.
Признаки абсцесса почки на УЗИ . Как правило, абсцесс почки проявляется в виде четко выраженной гипоэхогенной зоны в коре или в кортикомедуллярной паренхиме. Кроме того, можно определить диффузно гипоэхогенную почку из-за острого пиелонефрита.

Абсцесс почки на УЗИ
КТ . Документально подтверждено, что компьютерная томография диагностирует почечный абсцесс (или периренальный абсцесс) с точностью 92–96,4% и специфичностью 88%. Некоторые специалисты проводили сравнение пользы этих двух методов. В одном исследовании точность УЗИ и КТ составила 23,7% и 38,1% соответственно. Кажется, что КТ информативнее. Однако, когда объединили результаты визуализации с клиническими и лабораторными данными, окончательная диагностическая точность составила 52,0%, а средняя продолжительность между поступлением и постановкой диагноза составила 2,16 дня. Сонографию почек сделать гораздо быстрее и проще. Благодаря удобству, точности, доступности и низкой стоимости, УЗИ внесло большой вклад в точную и раннюю диагностику абсцесса почки.
На КТ абсцесс выглядит как четко очерченная масса с толстой, неправильной стенкой или псевдокапсулой, которая может быть лучше визуализирована при контрастном усиленном сканировании. Газ в пределах низкой затухающей/кистозной массы указывает на образование абсцесса. Почечная паренхима вокруг полости абсцесса может казаться гиператтенуирующей на отсроченных изображениях. Связанное с этим фасциальное и септальное утолщение наблюдается при облитерации перинефрального жира.

Абсцесс почки на КТ
В некоторых случаях образованию дискретного абсцесса предшествует острая очаговая долевая нефрония, представляющая собой очаговое воспаление почки без разжижения. Она выглядит как твердая масса.
МРТ для диагностики проводится редко, назначается при сложности с определением заболевания и при подозрении на опухоли.
Дифференциальный диагноз абсцесса почки
Дифференциальная диагностика абсцесса почки проводится в отношении:
- околопочечного абсцесса;
- кисты почки;
- поликистоза почки;
- гематома почки;
- опухоли (доброкачественные и злокачественные);
- ксантогранулематозным пиелонефритом.
Лечение абсцесса почки
Способы лечения абсцесса почки разделяются на две группы: консервативное лечение и интервенционное лечение. Последнее включает пять категорий:
Пиелонефрит – симптомы, профилактика и лечение
Пиелонефрит – это бактериальное воспаление почек, а точнее ее лоханки и паренхимы. Эта патология может являться вторичной т. е. возникать из-за других заболеваний почек (например, мочекаменная болезнь, гламерулонефрит), а может быть и первичной (например, на фоне переохлаждения).
Чаще всего возбудителями данного заболевания являются стафилококки, стрептококки, энтерококки, протеи, кишечная палочка, клебсиелла.

Основные провоцирующие факторы возникновения пиелонефрита. Зная основные провоцирующие факторы появления болезни, можно предотвратить возникновение хронической формы воспаления и развитие осложнений:
- Переохлаждение.
- Пиелонефрит появлялся ранее.
- Заболевания мочеполовой системы (гламерулонефрит, уретрит, цистит, камни в почках.).
- Воспалительные заболевания (тонзиллит, синусит и т. д.).
- Недолеченный пиелонефрит.
- Частые стрессы, перенапряжения.
- Ослабление иммунитета.
- Сахарный диабет.
- Беременность.
- Травмы почек и мочевого пузыря.
- Длительный застой мочи в мочевом пузыре.
- Аномалии мочеполовой системы.
- Наличие гиповитаминоза (недостаток витаминов).
- ВИЧ-инфекция (провоцирует возникновение других заболеваний, в том числе и пиелонефрит). К пиелонефриту больше предрасположены женщины, нежели мужчины из-за анатомического строения мочеполовой системы женщин. Они имеют более широкую и короткую уретру, поэтому инфекция без труда может «добраться» до почек.
Признаки острого пиелонефрита. Данный недуг обычно дает о себе знать высокой температурой, рвотой, вялостью, неприятными ощущениями в мышцах, а также ознобом. Через двое-трое суток у вас могут возникнуть боли в пояснице. В таких случаях мочеиспускание обычно становится болезненным, а моча – мутной. До появления боли в пояснице у вас могут быть неприятные ощущения в паху.
Общие симптомы острого пиелонефрита:
1. Резкий озноб.
2. Фебрильная температура тела (39-40 градусов).
3. Мочеиспускание становится учащенным и болезненным.
4. Потливость.
5. Сильная жажда.
6. Диспептические расстройства (общее недомогание, боли в животе, тошнота, рвота, диарея).
7. Интоксикация организма (головные боли, резкая утомляемость, ухудшение самочувствия).
Местные симптомы:
1. Боли в области пораженной почки. (Тупая, ноющая, постоянная боль, усиливающаяся во время любых движений).
2. Выявление положительного симптома Пастернацкого (во время постукивания ребром ладони по почкам возникает боль).
3. Напряжение и болезненность мышц брюшной стенки с последующим возникновением инфильтрата почки.

Также существуют клинические формы острого пиелонефрита:
1. Острейшая. (Состояние пациента очень тяжелое, выявляется повышение температуры тела до 39-40 градусов и сильный озноб, повторяющийся несколько раз в день, примерно 2–3 раза).
2. Острая. (Симптомы также имеются, но в меньшей степени, чем в предыдущей форме, имеется интоксикация организма, сильное обезвоживание и озноб).
3. Подострая. (Здесь уже ярче проявляется местная симптоматика, нежели острая, которая либо слабо выражена, либо отсутствует совсем).
4. Латентная, иначе скрытая. Эта форма пиелонефрита не угрожает жизни пациента, но способна переходить в хроническую форму.
При обнаружении таких симптомов, следует немедля обратиться к врачу (урологу или нефрологу) для последующих диагностики и лечения! Не следует откладывать визит к специалисту и тем более заниматься самолечением!
Описываемое заболевание выявляют по анализу мочи. Иногда возникают симптомы перитонита. Пиелонефрит часто путают с недугами, связанными с брюшной полостью. Его можно принять за язву желудка, аппендицит или что-то еще.
Если речь идет о первичном пиелонефрите, то нарушение функции почек обычно не наблюдается.
Признаки хронического пиелонефрита
Данная форма отличается более спокойным течением. Симптомы не такие ярко выраженные, как в острой форме. Порой, симптомы могут отсутствовать, но через некоторое время хроническая форма проявляет себя. Чаще всего именно острая форма провоцирует возникновение хронической.
Всего выделяют следующие клинические формы хронического пиелонефрита:
1. Латентная (скрытая форма) – характеризуется минимальным проявлением симптомов. Пациенты могут ощущать лишь сильную слабость, утомляемость, повышение температуры до 37 градусов, головную боль, отеки, появление болей и дискомфорта в области поясницы. У некоторых людей может отмечаться положительный симптом Пастернацкого. В анализах мочи: незначительная протеинурия (белок в моче), лейкоцитурия (лейкоциты в моче) и бактериурия (бактерии в моче), иногда пациента может сопровождать гипертония.
2. Рецидивирующая – это форма, во время которой поочередно происходят обострения и ремиссии. Человек ощущает постоянный дискомфорт в области воспаленной почки, незначительное повышение температуры до субфебрильных показателей (37 – 38 градусов) и озноб. Во время обострения пиелонефрит проявляет себя в виде острой формы воспаления.
3. Гипертоническая – это форма, при которой проявляются симптомы гипертонической болезни. У больных появляется головокружение, головные боли, ухудшение общего самочувствия, бессонница, боли в области сердца, одышка, гипертонические кризы.
4. Анемическая форма – характеризуется выраженной симптоматикой анемии. Пациент чувствует быструю утомляемость, усталость, ухудшение работоспособности, слабость и т. д.
5. Азотермическая – это самая неожиданная, опасная и скрытая форма проявления болезни. Она проявляется лишь тогда, когда у человека уже началась ХПН (хроническая почечная недостаточность). Считается, что эта форма является дальнейшим продолжением несвоевременно выявленной латентной формы.
Отеки появляются редко. Иногда встречается учащенное мочеиспускание. Результатом служит сухость кожи и постоянная жажда. Данный недуг диагностируется посредством рентгенографии почек и исследования мочевины.
Пиелонефрит у малышей. Если данный недуг возникает у малыша, он, как правило, испытывает неприятные ощущения в животе. Это сопровождается расстройством пищеварения. Кроха может потерять несколько килограммов. Порой определить причину подобного состояния бывает достаточно трудно. В этом обычно помогает обследование.

Нарушение мочеиспускания дает о себе знать по-разному. У ребенка может быть ночное недержание мочи. Отметим, что оно может быть как редким, так и частым.
Лечение острой и хронической форм пиелонефрита:
Лечением занимается только врач-уролог либо врач-нефролог. В зависимости от тяжести течения заболевания и продолжительности врач может назначить следующие принципы лечения:
1. Консервативная этиотропная терапия (препараты). Для лечения всех форм пиелонефрита используют антибиотики различных групп (пенициллины, цефалоспорины, фторхинолоны и т. д.) такие как амоксициллин, ампициллин, гентамицин, цефаклор, ципрофлоксацин и т. д.; сульфаниламиды: Сульфадимезин, уросульфан и другие; нитрофураны: например, фуразолин, фурагин; налидиксовая кислота (налидикс, неграм.), нестероидные противовоспалительные средства (диклофенак, метамизол и др.), спазмалитики (нош-па, папаверин), энтеросорбенты (например, уголь активированный), антикоагулянты (препараты, разжижающие кровь): гепарин, троксевазин; мочегонные средства (фуросемид, лазикс и др.) При длительном лечении пиелонефрита, необходимо принимать пробиотики и противогрибковые препараты, так как антибиотики способны спровоцировать появление в организме бактерий грибковой природы. Если имеются противопоказания к антибактериальной терапии или желательно добавить дополнительное лечение, то используют фитопрепараты, которые включают в себя отдельные полезные травы, либо сложные сборы, включающие несколько трав. Обычные травы: лист брусники, цветки василька, толокнянка, шиповник, почки тополя черного и другие. Травяные сборы: фитолизин, урофлюкс и т. п.
Фитопрепараты также обладают противовоспалительным, мочегонным и антибактериальным эффектами. Существует самый распространенный растительный фитопрепарат – канефрон. Обладает всеми вышеперечисленными действиями.
2. Физиотерапия. Это скорее дополнительный метод, нежели основной. Физиотерапия помогает улучшить состояние, функции почек и ускорить эффект этиотропной терапии.
Виды физиотерапии: электрофорез фурадонина или кальция хлорида (можно использовать и другие препараты), ультразвук (если отсутствуют камни в почках), тепловое воздействие на почки (например, диатермия, лечебная грязь и т. д.), СВЧ – терапия и др.
3. Если все методы лечения оказываются бесполезными, а состояние пациента остается на прежнем уровне или ухудшается, то применяется хирургический метод. В основном хирургическое вмешательство проводится при гнойном пиелонефрите, карбункуле почки или абсцессе. В зависимости от состояния врач сам выбирает вид хирургической коррекции.
Осложнения пиелонефрита:
К сожалению, не всегда получается благополучно вылечиться и забыть об этой болезни. Если не посещать врача, не выполнять его назначения либо, вообще, не проверяться, то могут появиться следующие осложнения:
1. Нарушение фильтрационной функции почек.
2. Хроническая почечная недостаточность.
3. Сепсис.
4. Скопление гноя в почках. (Иначе, пионефроз).
5. Паранефрит. (Воспаление околопочечной клетчатки).
Профилактика пиелонефрита:
1. Одевайтесь по сезону. Старайтесь, чтобы поясничная зона находилась под слоем теплой одежды.
2. Лечите очаги воспаления в организме, ведь они также могут вызвать пиелонефрит.
3. Два раза в год посещайте поликлинику для прохождения профилактического осмотра.
4. Соблюдайте личную гигиену.
5. Старайтесь не переохлаждаться.
6. Если уже имеется пиелонефрит, то посещайте врача-уролога, врача-нефролога и выполняйте все его назначения.
7. В случае чего не занимайтесь самолечением.
8. Соблюдайте диету (исключить соленую, консервированную пищу и хлебобулочные изделия, если имеются отеки и повышение давления, то ограничить употребление воды и напитков, содержащих кофеин).
9. При ухудшении самочувствия — незамедлительно вызвать врача!
По вопросам лечения пиелонефрита Вы можете обратиться в нашу клинику “МЦ Для всей семьи”, расположенную по адресу г. Иркутск, ул. Железнодорожная, 2-я, 74. Телефон: +7 (3952) 390 – 292.
Гнойный пиелонефрит

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Гнойный пиелонефрит тяжёлое и опасное заболевание, которое, к счастью, встречается не слишком часто. Как и любой абсцесс, он представляет собой гнойник на почке, находящийся в специальной капсуле и защищающий здоровую ткань от гнойного очага (абсцесс почки).
Различные патогенные микроорганизмы – стафилококки, стрептококки, кишечные палочки становятся виновниками абсцессов. Гнойный инфекционный очаг может находиться в совсем другом органе, но с кровью и лимфой перенестись в почку и вызвать развитие гнойного пиелонефрита.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
В связи с тем, что заболевание трудно диагностируется и его симптомы сходны с проявлениями септических заболеваний, гнойный пиелонефрит устанавливается только у четверти-трети всех заболевших.

[7], [8], [9]
Причины гнойного пиелонефрита
Причины гнойного пиелонефрита могут быть различные, не связанные между собой, это заболевание относят к полиэтиологическим. Назовём самые распространённые среди возможных:
-
, при котором в корковом слое паренхимы почки возникают апостемы — маленькие гнойные очаги. Это реакция организма на появление микробов в виде повышения лейкоцитов, иногда по контуру гнойничков образуется капсула — появляется абсцесс;
- хронические очаги инфекции других органов, чаще деструктивная пневмония и септический эндокардит;
- механическое повреждение почки в результате ранения или операции;
- осложнение после уриногенного пиелонефрита (инфекционные агенты попадают поднимаясь по просвету мочеточника).
Гнойный пиелонефрит после операции
Одной из причин возникновения гнойного пиелонефрита после операции, например, по удалению камней, является попадание в неё болезнетворных бактерий, которые расплавляют ткани в месте воспалительного уплотнения – инфильтрата.

[10], [11], [12], [13], [14]
Факторы риска
К факторам риска возникновения гнойного пиелонефрита относится:
- сниженный иммунитет: организм не в состоянии противостоять болезнетворным микробам и вирусам;
- травмы и хирургическое вмешательство: занесение инфекции в результате колотой или резаной раны, несоблюдение стерильности при операции;
- гемодинамические нарушения в почке: коллапс, шок и др.

[15], [16]
Патогенез
Патогенез патологического процесса протекает по-разному, но общим для всех алгоритмов развития болезни является расплавление паренхимы в местах снижения кровоснабжения – ишемии и образование гнойничков, полостей, заполненной гноем. Если омертвевшие ткани окружены грануляционным валом, то такой вид абсцесса менее опасен и легче устраняется оперативным способом. Возможен самостоятельный прорыв гнойной капсулы в жировую клетчатку, сосредоточенную вокруг почки, вследствие чего происходит гнойный паранефрит. Проникновение гноя в почечную лоханку влечёт за собой более благоприятные последствия, чем выход его в брюшную полость, т.к. не требует хирургической операции. Перетекание патологии в хроническую форму напоминает опухолевые процессы.

[17], [18], [19], [20], [21]
Симптомы гнойного пиелонефрита
Симптомы гнойного пиелонефрита во многом зависят от расположения гнойников и наличия отягчающих патологий органа. Если нет факторов, затрудняющих отток мочи, то первые признаки болезни обычны для любого воспаления: высокая температура, озноб, слабость, потливость, плохой аппетит, пониженное артериальное давление, учащённое сердцебиение. На причастность к такому состоянию патологии почек может указывать лишь боль в пояснице. Если же перекрывается мочеточник, то усиливается интоксикация организма, симптомы напоминают проявления сепсиса: самочувствие резко ухудшается, усиливается тахикардия, дыхание становится шумным, резко падает давление. Чаще всего возникает гнойный пиелонефрит левой или правой почки, крайне редко, но всё же встречается и двусторонний. В этом случае налицо симптомы почечной или печёночной недостаточности: склеры глаз и кожа желтеют, появляется отёчность, моча содержит примеси крови, замедляется её образование.
При пальпации живота могут быть напряжены и болезненны мышцы.
Гнойный пиелонефрит у детей
Дети младшего возраста могут отставать в своём развитии от сверстников из-за патологических процессов в почках. У детей постарше возникает ночной энурез и недержание мочи.
Где болит?
Стадии
Различают острую и хроническую стадию гнойного пиелонефрита. Острый развивается как восходящая инфекция, возникшая при попадании патогенных бактерий в мочевой пузырь. Хроническая форма по своим симптомам напоминает течение опухолевого процесса, для неё характерна быстрая утомляемость, температура 37-38°, анемия, повышенная СОЭ.

[22], [23], [24], [25], [26], [27]
Формы
По видам гнойный пиелонефрит делится на почечный и околопочечный, солитарный и метастатический. В первом случае инфекционный процесс, спровоцированный стафилококковой бактериемией, поражает внешнюю оболочку почки — периферийный корковый слой почки, но может проникать и глубже, в мозговое вещество. Из абсцессов может возникать карбункул и прорываться в почечную лоханку, образуя околопочечный абсцесс. Его течение более медленное, вялое и продолжительное. Чаще всего этой патологии подвержены диабетики и люди с мочекаменной болезнью. Солитарные абсцессы единичны и возникают, как правило, на одной почке, метастатические — множественные и двусторонние.

[28], [29], [30], [31], [32], [33], [34]
Осложнения и последствия
Последствия и осложнения гнойного пиелонефрита сопряжены с возможностью самопроизвольного вскрытия гнойника, что может повлечь за собой перитонит, а затем и сепсис — заражение крови. Происходят и случаи сморщивания органа. Такие последствия дают основания находиться на учёте у нефролога до конца жизни.

[35], [36], [37], [38]
Диагностика гнойного пиелонефрита
Диагностика гнойного пиелонефрита включает в себя лабораторное исследование мочи и крови, инструментальные методы определения патологии. Диагноз уточняется с помощью микро- и макропрепаратов. Для этого берутся на исследование фрагменты повреждённой ткани и сравниваются с пограничной. Микропрепарат 0/20 соответствует абсцессу почки: гнойный экссудат напоминает сливкообразную массу, полость абсцесса ограничивает пиогенная капсула, внутренний слой которой грануляции, наружного может и не быть. Эндоскопические исследования не применяются из-за возможности повторного заражения.

[39], [40], [41], [42], [43], [44], [45]
Анализы
Общие анализы мочи и крови укажут на наличие воспалительного очага в организме. Анализ крови выявит увеличение лейкоцитов и повышение СОЭ. Моча может содержать лейкоциты, эритроциты и следы альбумина — белковой фракции, выполняющей важные для организма функции. Повышенные показатели свидетельствуют о наличии инфекции. Также в специально окрашенном осадке мочи выявляют много микроорганизмов.

[46], [47], [48], [49], [50]
Инструментальная диагностика
Самой информативной диагностикой при является инструментальная, хотя и она не даёт стопроцентной точности. Наиболее безопасное исследование — выявление гнойного пиелонефрита на УЗИ. На экране видны гнойнички, неровные контуры их стенок, округлые образования с подкапсульными гнойными полостями со сниженной эхогенностью. Если такие признаки абсцесса выявлены, то для уточнения локализации поражений применяют компьютерную томографию с использованием контрастного вещества. В местах его сниженного содержания и находятся гнойники. Изотопная сцинтиграмма и ретроградная пиелограмма — уточняющие методы, позволяющие убедиться в наличии абсцесса и есть ли прорыв гнойного очага в лоханку. Для получения общей картины состояния мочевыводящей системы прибегают к рентгенологическому исследованию — обзорной урограмме и экскреторной урографии. Это особенно важно в случае необходимости хирургического вмешательства для определения тактики проведения операции.
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
Дифференциальная диагностика
Дифференциальная диагностика чаще всего проводится с острым и хроническим негнойным пиелонефритом, т.к. симптоматика их очень похожа. Сложность правильной постановки диагноза заключается в том, что на первых порах развития болезни анализ мочи не показывает изменений. Если проходимость мочевого пути не нарушена, то в моче присутствует лейкоцитоз, повышенная СОЭ. При затруднении оттока мочи — гиперлейкоцитоз, анемия, увеличение содержания белка. Проявления двустороннего гнойного пиелонефрита напоминает симптомы сепсиса и недостаточности почек или печени.

[51], [52], [53], [54]
К кому обратиться?
Лечение гнойного пиелонефрита
Лечение гнойного пиелонефрита в большинстве случаев требует оперативного вмешательства, исключение составляют те, когда происходит прорыв содержимого гнойной капсулы в почечную лоханку, тогда гной выводится наружу с мочой через мочевыводящие пути. После операции возникает необходимость прибегать к антибактериальной терапии и снимать интоксикацию организма.
Лекарства
К лекарствам для лечения гнойного пиелонефрита относятся антибиотики, которые назначаются после определения на чувствительность бактерий к нему. Это могут быть антибиотики группы аминопенициллинов, которые хорошо переносятся больными: амоксициллин и пенициллин; цефалоспориновые препараты широкого спектра действия: цефтазидим, еврозидим, фортазим, бестум; аминогликозидные — амикацин, гентамицин; фторхинолоны — левофлонсацин, флобоцин, офлоксацин.
Амоксициллин — выпускается в таблетках, суспензии, растворе для перорального приёма, сухом веществе для приготовления инъекций. Доза назначается индивидуально: детям до 2 лет 20мг на килограмм веса в 3 приёма, 2-5 лет — 0,125г, 5-10 лет — 0,25г с такой же периодичностью, старше 10 и взрослым — 0,5г трижды в сутки. Возможны побочные реакции: крапивница, ринит, конъюнктивит. Не рекомендован для приёма людям с повышенной чувствительностью к препарату, с осторожностью подходить к лечению беременных.
Цефтазидим — антибактериальный препарат, форма выпуска — раствор для внутривенных и внутримышечных инъекций. При нарушениях почек начальная доза составляет 1г, но после операции можно наполовину увеличить и контролировать, чтобы концентрация лекарства в сыворотке крови не превышала 40мг/л. Интервал между инъекциями должен составлять 10-12 часов. Препарат может вызывать аллергические реакции, головокружение, головную боль, тошноту, диарею, колит. Противопоказан при почечной недостаточности, в первом триместре беременности, новорождённым до двух месяцев, повышенной чувствительности к пенициллинам.
Гентамицин — производится в растворе для инъекций. Суточная доза для взрослых составляет 3-5мг на кг за 2-4 введения, детям после двух лет рекомендована такая же доза 2-3 раза в день. Лечение препаратом может вызвать аллергию, сонливость, тошноту, изменение показателей, характеризующих состояние печени. С осторожностью назначать младенцам и недоношенным детям.
Офлоксацин — таблетки, влияет на грамотрицательные бактерии. Приём осуществляется по 0,3-0,4г дважды в день, курс лечения 7-10 дней. Не назначают при эпилепсии, беременным и кормящим женщинам, детям до 15 лет. Переносимость препарата хорошая, редко возникает аллергия, тошнота, чувство беспокойства, головные боли.
Хирургическое лечение
Хирургическое лечение гнойного пиелонефрита практически неизбежно. Последовательность действий хирурга следующая: разрезается фиброзная капсула, в которой находится почка, при этом становится видны гнойные полости. Абсцессы разрезают, расчищают и дезинфицируют антисептическими средствами, захватывая окружающие ткани. После этого в полость и забрюшинное пространство ставят дренаж для того, чтобы выводился появляющийся в процессе заживления гной. Его образцы исследуют на чувствительность к бактерицидным препаратам и таким образом находят подходящий для лечения антибиотик. Специальная трубка — нефростома устанавливается для отвода мочи, после выздоровления свищ залечивают. Одновременно со вскрытием абсцесса могут удалить и камень при мочекаменной болезни. Современные методики дают возможность избежать полостную операцию, как альтернатива — чрескожная пункция с дренированием.
Восстановительный период после операции при гнойном пиелонефрите
Восстановительный период после операции гнойного пиелонефрита длится не менее двух недель. Сразу же после операции применяются терапевтические методы лечения, направленные на восстановление нормального функционирования органа. К ним относятся антибактериальные, противовоспалительные медикаментозные средства, препараты, улучшающие микроциркуляцию крови, а также антиоксидантная терапия: витамины А, Е, С, b-каротин, ликопин. Прибегают и к инфузионной терапии – капельным вливаниям (внутривенно или подкожно) лекарств и биологических жидкостей для восстановления водно-электролитного и кислотно-щелочного баланса в организме.


