Констриктивный перикардит
Констриктивный (слипчивый) перикардит чаще диагностируют у мужчин в возрасте 20-50 лет, чем у женщин (2-51). Зачастую он служит исходом выпотного перикардита. Нередко констриктивный перикардит возникает без фазы накопления жидкого выпота или после его рассасывания. Наиболее выраженные рубцовые изменения перикарда с последующим отложением извести развиваются как исход гнойного или туберкулезного перикардита, а также гемоперикарда или геморрагического перикардита любой этиологии. Менее выраженные изменения перикарда наблюдают при ревматических панкардитах. Утолщение перикарда (часто до 1 см) с отложением извести формирует ригидную оболочку вокруг сердца, препятствующую диастолическому расслаблению желудочков. Рубцовые процессы могут также распространяться на устья полых вен и фиброзную оболочку печени. В начале диастолы желудочки быстро наполняются кровью, но к концу ее приток крови в правый желудочек резко нарушается. Все это ведет к падению давления в яремных венах во время быстрого наполнения желудочков и значительному его подъему в конце диастолы. Давление в венах большого круга резко повышается, что способствует увеличению печени, асциту и отекам.
На первом этапе диагностического поиска при незначительных изменениях перикарда жалобы больных могут быть неспецифическими (слабость, повышенная утомляемость); иногда отмечают тяжесть в области правого подреберья за счет застоя крови в печени. Обычно не представляется возможным при расспросе выявить ранее перенесенный острый перикардит. При длительном течении болезни этиологию процесса не удается установить, при длительности до года этиология определяется более точно.
При выраженной констрикции и повышении венозного давления жалобы больных становятся более определенными:
• возникновение асцита (характерно, что отеки появляются вслед за асцитом, а не предшествуют ему, как при правожелудочковой недостаточности);
• одутловатость и чувство набухания лица в горизонтальном положении тела;
• уменьшение выделения мочи.
На втором этапе диагностического поиска наиболее существенным признаком считают обнаружение застойных явлений в большом круге кровообращения:
• набухание яремных вен, особенно выраженное в горизонтальном положении больного, при этом отмечается резкое спадение вен в начальный период диастолы желудочков;
• асцит различной степени выраженности;
• увеличение печени, а при длительном течении болезни – увеличение селезенки;
• желтушность кожного покрова вследствие выраженного венозного застоя в печени (иногда с формированием циркуляторного цирроза печени);
• при длительном течении болезни развивается кахексия верхней половины тела, контрастирующая с асцитом и отеками нижних конечностей.
Кроме этих диагностически важных симптомов, можно обнаружить другие, которые не считают обязательными, но их существование также обусловлено поражением сердца и особенностями гемодинамики:
• парадоксальный пульс (при вдохе наполнение пульса на лучевой артерии уменьшается);
• МА (распространение склеротического процесса на субэпикардиальные слои миокарда и особенно на область синусно-предсердного узла, лежащего возле устья верхней полой вены);
• трехчленный ритм (за счет возникновения дополнительного тона в диастоле).
Размеры сердца обычно не увеличены, шумы отсутствуют, но это не считают обязательным, так как при констриктивном перикардите, развивающемся у больных ревматизмом или хроническими диффузными заболеваниями соединительной ткани, могут формироваться клапанные пороки с увеличением полостей сердца и измененной звуковой картиной.
При быстром развитии констрикции асцит и гепатомегалия развиваются быстро, однако асцит менее выражен и не сопровождается кахексией.
На третьем этапе диагностического поиска можно получить большое количество данных, подтверждающих первоначальную диагностическую концепцию.
Рентгенологическое исследование является наиболее значимым. Оно помогает выявить обызвествление перикарда и отсутствие застойных явлений в легких, что весьма существенно для дифференциации причин, обусловливающих выраженные застойные явления в большом круге кровообращения. Однако надо помнить, что изолированная кальцификация перикарда может не сопровождаться констриктивным синдромом, а констриктивный синдром может быть и без признаков кальцификации перикарда.
Размеры сердца у больных с констриктивным перикардитом, как правило, не увеличены, что имеет значение при дифференциальной диагностике констриктивного перикардита и других заболеваний сердца, ведущих к выраженной правожелудочковой недостаточности.
У пожилых пациентов размеры сердца могут быть увеличены (вследствие, например, АГ или в случаях развития констриктивного перикардита на фоне ревматического порока сердца; однако последнее сочетание считают редким).
Сердце может быть увеличено также в случае сочетания перикардита с тяжелым миокардитом (естественно, что такое заключение делается ретроспективно, так как с момента острого перикардита и миокардита до выявления констриктивного синдрома проходит много времени). Существенным фактором надо признать, что сердце у таких больных увеличено тотально в отличие от больных с пороками сердца, у которых отмечается изолированное (или преимущественное) увеличение отдельных камер сердца.
ЭКГ отражает неспецифические признаки, во многом сходные с наблюдаемыми у больных с выпотом в полость перикарда.
• Снижение вольтажа комплекса QRS и признаки нарушения внутрижелудочковой проводимости.
• Увеличение и зазубренность зубца Рп. ЗубецPv, сходен сP-mitrale, так как присутствует увеличенная вторая негативная фаза зубца.
• Уплощение или инверсия зубца Т в различных отведениях.Лабораторные исследования при констриктивном перикардите проводят с целью:
• установления этиологии заболевания, что оказывается возможным нечасто;
• определения вовлечения в патологический процесс печени (вследствие хронического застоя крови или утолщения фиброзной оболочки) и существования, а также выраженности ее функциональных изменений (прежде всего, следует обращать внимание на степень снижения концентрации альбумина в крови, повышение активности сывороточных ферментов ACT и АЛТ, снижение содержания протромбина и активности холинэстеразы, а также повышение концентрации билирубина).
Диагностика. Констриктивный перикардит распознают на основании следующих признаков .
• Повышение венозного давления (обычно более 240 мм вод.ст.) при отсутствии признаков поражения сердца (в виде кардиомегалии, органических шумов, ИБС, АГ).
• Асцит и увеличение печени.
• Отсутствие пульсации по контуру сердца.
• Обнаружение обызвествления перикарда.
• Недостаточное диастолическое расслабление желудочков. Развернутый клинический диагноз перикардита формулируют с учетом следующих компонентов:
• этиологии перикардита (если имеются точные сведения);
• клинико-морфологической формы (сухой, выпотной, слипчивый);
• характера течения (острый, рецидивирующий, хронический);
• наличия осложнений или синдромов, определяющих тяжесть заболевания (МА, асцит, отеки, гепатомегалия, псевдоцирроз печени Пика и др.).
При обследовании больного прежде всего следует определить форму поражения перикарда, а затем на основании тех или иных симптомов установить этиологию заболевания. В ряде случаев установить этиологию не удается при самом тщательном анализе клинической картины. В таких случаях говорят об идиопатическом перикардите (все же можно предположить вирусную или туберкулезную природу, хотя это трудно доказать определенно).
Лечение. Лечебные мероприятия при перикардитах проводят с учетом:
• этиологии процесса (если ее удается установить);
• клинико-морфологической формы (сухой, выпотной, слипчивый);
• выраженности тех или иных синдромов, определяющих тяжесть заболевания.
Воздействие на этиологические факторы предусматривает следующие мероприятия.
• Лечение основного заболевания, на фоне которого развился перикардит. Учитывая, что перикардит может явиться частью какого-либо другого заболевания, необходимо проводить терапию, направленную на борьбу с этим заболеванием (например, глюкокортикоидная терапия СКВ, терапия коллоидным золотом или цитостатиками ревматоидного артрита, цитостатические препараты при распространении лимфогранулематозного процесса на листки перикарда). В то же время при перикардите в остром периоде ИМ (эпистенокардитический перикардит), равно как при перикардите в терминальной стадии хронической почечной недостаточности, не требуется каких-то специальных мер.
• Воздействие на инфекцию, грибковые и паразитарные патогенные факторы. Если в происхождении перикардита отчетливо доказана роль инфекции (например, при пневмонии, экссудативном плеврите), необходим курс антибиотикотерапии. При неспецифических перикардитах, в частности пара- и постпневмонических, целесообразно назначать антибиотики из группы пенициллина (бензилпенициллин по 2-3 млн ЕД/сут в сочетании со стрептомицином в дозе 0,5 г или полусинтетическими пенициллинами (оксациллин, ампициллин). При перикардитах туберкулезной этиологии следует длительно проводить антибактериальную терапию стрептомицином в сочетании со фтивазидом и другими противотуберкулезными препаратами (аминосалициловая кислота, метазид и др.). Недостаточный эффект антибиотиков служит основанием для перехода к другим препаратам – из группы цефалоспоринов, а также к рифампицину и др. Препараты назначают в адекватных дозах и на достаточный срок. Если доказана роль грибковых или паразитарных агентов в происхождении заболевания, то следует использовать соответствующие препараты.
• Устранение профессиональных и прочих внешних патогенных факторов предусматривает также и профилактику обострений болезни при наклонности к хронизации.
Воздействие на механизмы патогенеза предусматривает, прежде всего, иммуносупрессивную терапию.
• Учитывая, что в большинстве случаев перикардиты имеют аллергический патогенез, особенно при экссудативных формах любой этиологии (естественно, кроме опухолевых и протекающих с нагноением), целесообразно проводить иммуносупрессивную терапию глюкокортикоидами (преднизолон в дозе 20-30 мг/сут).
• Преднизолон показан и при перикардитах туберкулезной этиологии в обязательном сочетании с противотуберкулезными препаратами (если обратное развитие процесса задерживается). Преднизолон служит и средством лечения основного заболевания (СКВ, склеродермия, дерматомиозит и пр.).
• Целесообразно использование преднизолона (в дозе 15-20 мг) в сочетании с НПВС (индометацин, диклофенак). При перикардите, служащем составной частью постинфарктного синдрома, применение преднизолона в сочетании с НПВС считают наиболее оптимальной комбинацией.
• В сочетании с НПВС преднизолон применяют при идиопатических рецидивирующих (обычно доброкачественно текущих) перикардитах. При каждом рецидиве курс сочетанной терапии дает положительный эффект.
Состояние больного может определять выраженность отдельных синдромов: болевого, отечно-асцитического, тампонады сердца выраженными сращениями листков перикарда. В связи с этим необходимо проведение специальных мероприятий:
• при сильных болях в области сердца – прием ненаркотических анальгетиков;
• отечно-асцитический синдром при развитии констриктивного перикардита или выпота в полость перикарда лечат мочегонными средствами (фуросемид, этакриновая кислота) и конкурентами альдостерона (спиронолактон);
• рекомендовано ограничение приема поваренной соли (не более 2 г/сут);
• при симптомах тампонады сердца рекомендованы срочное проведение пункции полости перикарда и извлечение жидкости;
• развитие симптомов констрикции (повышение венозного давления в яремных венах более 70-78 мм вод.ст.) служит показанием к операции перикардэктомии.
После операции также необходимо проведение этиотропного и патогенетического лечения. Учитывая, что в большинстве случаев констрикция развивается при перикардите туберкулезной этиологии, целесообразно длительное применение противотуберкулезных препаратов, иногда – в сочетании с малыми дозами глюкокортикоидов.
Констриктивный перикардит
Констриктивный перикардит – фиброзное утолщение листков перикарда и облитерация перикардиальной полости, приводящие к сдавлению сердца и нарушению диастолического наполнения желудочков. Констриктивный перикардит проявляется слабостью, одышкой при физических нагрузках, одутловатостью и цианозом лица, набуханием шейных вен, гепатомегалией, асцитом, отеками. Диагноз констриктивного перикардита подтверждается данными лабораторного исследования, ЭКГ, ЭхоКГ, рентгенографии, КТ и МРТ сердца, биопсии миокарда, зондирования полостей сердца. При констриктивном перикардите показано хирургическое лечение – перикардэктомия.
Общие сведения
Констриктивный перикардит относится к числу адгезивных перикардитов и является наиболее тяжелой формой перикардиальной патологии. Распространенность констриктивного перикардита не превышает 1 % от всех заболеваний сердечно-сосудистой системы. У мужчин констриктивный перикардит встречается в 3-5 раз чаще, обычно заболевание развивается в возрасте 20 – 50 лет. Синонимами констриктивного перикардита в кардиологии служат понятия «сдавливающий перикардит», «панцирное сердце».

Причины констриктивного перикардита
Констриктивный перикардит может быть вызван недавно перенесенным острым или хроническим экссудативным перикардитом различного генеза. Самым распространенным этиологическим фактором констриктивного перикардита (в 30% случаев) является туберкулез, реже бактериальная, вирусная и грибковая инфекции.
Возникновение констриктивного перикардита может быть связано с ранениями, травмами грудной клетки, облучением средостения, новообразованиями (лимфогрануломатозом, раком молочной железы). Констриктивный перикардит может развиться спустя несколько недель или месяцев после кардиохирургического вмешательства. В ярде случаев констриктивный перикардит выступает как осложнение диффузных заболеваний соединительной ткани (ревматоидного артрита, системной красной волчанки) и терминальной почечной недостаточности (у больных на хроническом гемодиализе).
В настоящее время растет число случаев идиопатического констриктивного перикардита, причина которого остается неизвестной.
Патогенез констриктивного перикардита
Образование грубой рубцовой ткани при констриктивном перикардите приводит к уплотнению и уменьшению размеров перикарда, сдавливающего сердце и мешающего нормальному расширению и наполнению желудочков во время диастолы. Отложение кальция в перикарде встречается при длительном течении констриктивного перикардита и может быть сплошным («панцирное сердце») и ограниченным, в виде фиброзно-известковой полосы по атриовентрикулярной борозде, вокруг полых или легочных вен.
При констриктивном перикардите склеротическому поражению подвергается также сердечная мышца и окружающие органы: плевра, диафрагма, субдиафрагмальная брюшина, печеночная и селезеночная капсулы, стволы венечных артерий с развитием диффузного миофиброза и коронарной недостаточности. Утолщенный обызвествленный перикард при констриктивном перикардите может прирастать диафрагме, плевре и тканям средостения, сдавливать верхнюю и нижнюю полые вены, портальную вену.
Ограничение наполнение правого желудочка во время диастолы и венозного возврата в правое предсердие способствует повышению давления в системных венах и развитию правожелудочковой недостаточности. Частичное наполнение левого желудочка при констриктивном перикардите приводит к снижению ударного объема, сердечного выброса и артериального давления. Вследствие снижения рабочей нагрузки на мышечные волокна наблюдается атрофия миокарда и уменьшение массы сердца.
Симптомы констриктивного перикардита
В большинстве случаев констриктивный перикардит имеет постепенно прогрессирующее течение, включающее 4 периода: скрытый, начальный, выраженных клинических проявлений и дистрофический. Во время скрытого периода констриктивного перикардита (продолжительностью от нескольких месяцев до нескольких лет) отмечаются остаточные явления перенесенного острого или первично хронического перикардита, формирование в перикардиальной полости легких спаек, не оказывающих негативного влияния на работу сердца и общую гемодинамику.
Фиброзное сдавление сердца с постепенным нарушением гемодинамики в начальном периоде констриктивного перикардита характеризуется появлением общей слабости, стабильной непереносимости физических нагрузок; развитием утомляемости и одышки при ходьбе и физическом напряжении. Наблюдаются одутловатость и цианоз кожных покровов лица, шеи, ушных раковин, набухание шейных вен, повышение центрального венозного давления (ЦВД), тахикардия, пульс малого наполнения и приглушенные тоны сердца. Начальный период заболевания сопровождается гепатомегалией, тяжестью в правом подреберье, вздутием живота, потерей аппетита, диспепсией, похуданием.
В период выраженных клинических проявлений констриктивного перикардита отмечается сильная слабость, резкий и стойкий подъем ЦВД (более 250-300 мм вод. ст.), усиление отечности и цианоза лица и шеи («консульская голова»), развитие значительного асцита. При констриктивном перикардите ортопноэ обычно отсутствует, его развитие возможно при сопутствующем гидротораксе или высоком стоянии диафрагмы вследствие асцита.
В дистрофической стадии у больных констриктивным перикардитом отмечается крайнее ухудшение общего состояния с резким истощением, дегенеративными изменениями в органах и тяжелыми функциональными нарушениями печени, выраженным астеническим синдромом, отеками нижних и верхних конечностей, лица и тела. Развиваются атрофия скелетных мышц, контрактуры крупных суставов и трофические язвы, у большинства больных наблюдается нарушение сердечного ритма.
Возможными осложнениями констриктивного перикардита являются мерцательная аритмия (у 70% больных), миокардиальная недостаточность, кардиальный цирроз печени, нефротический синдром, экссудативная энтеропатия, при длительном течении заболевания – «панцирное сердце».
Диагностика констриктивного перикардита
Диагностике констриктивного перикардита помогает изучение анамнеза, проведение физикального осмотра, лабораторного исследования, ЭКГ, ЭхоКГ, рентгенографии, КТ и МРТ сердца, биопсии миокарда, зондирования полостей сердца.
Физикальное обследование больного констриктивным перикардитом выявляет гепатомегалию, выраженный асцит, периферические отеки, одутловатое лицо с цианотичным оттенком (синдром верхней полой вены), резкое набухание шейных вен, усиливающееся на вдохе (признак Куссмауля). Характерно высокое ЦВД, стойкая тахикардия, снижение пульсового давления, малый мягкий (иногда парадоксальный) пульс, отсутствие верхушечного толчка, добавочный перикард-тон.
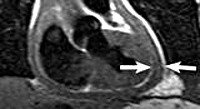
Изменения при констриктивном перикардите, выявляемые во время ЭКГ, подтверждают вовлечение миокарда в воспалительный и рубцовый процессы, развитие атрофии сердечной мышцы и гипертрофии предсердий. Результаты ЭхоКГ, полученные у больных констриктивным перикардитом, демонстрируют утолщение перикарда, наличие перикардиальных сращений, отсутствие увеличения размеров сердца, парадоксальное движение межжелудочковой перегородки.
Рентгенография сердца позволяет определить уменьшение размера сердца, обеднение рисунка корней легких, наличие отложения в перикарде очагов кальция, расширение верхней полой вены, экстракардиальные сращения, плевральный выпот. Биохимическое исследование крови у значительной части больных констриктивным перикардитом обнаруживает признаки функциональных нарушений печени: гипоальбуминемию, протеинурию, повышение уровня билирубина и мочевины, увеличение бромсульфолеиновой пробы.
С целью уточнения диагноза констриктивного перикардита выполняют МСКТ и МРТ, вентрикулографию, биопсию миокарда, зондирование полостей сердца; в наиболее сложных случаях прибегают к диагностической торакотомии для непосредственного осмотра перикарда.
Лечение констриктивного перикардита
При констриктивном перикардите консервативная терапия неэффективна, единственный радикальный метод лечения – перикардэктомия, заключающаяся в как можно более полном удалении околосердечной сумки и освобождении сердца и сосудов от сдавления. Перед проведением операции показаны низкосолевая диета и прием диуретиков. Полное хирургическое иссечение обызвествленного и припаянного к сердцу перикарда связано с риском перфорации стенок сердца, травмы коронарных артерий и полых вен, опасностью кровотечения. Летальность при перикардэктомии составляет 5%.
При констриктивном перикардите туберкулезного генеза противотуберкулезные препараты показаны до и после перикардэктомии. После операции проводится медикаментозная и физическая реабилитация больных для ликвидации застойных процессов и улучшения функционального состояния миокарда.
Улучшение самочувствия после перикардэктомии может наступить сразу или спустя некоторое время, необходимое для стойкого восстановления нормальной сердечной деятельности. Перикардэктомия недостаточно эффективна при развитии необратимых изменений в миокарде и печени.
Прогноз констриктивного перикардита
При неоперированном констриктивном перикардите или отсутствии эффекта от перикардэктомии отдаленный прогноз в целом неблагоприятный. Хирургическое лечение констриктивного перикардита может обеспечить 10-15 летнюю выживаемость: при отсутствии декомпенсации – с возможностью заниматься физическим трудом, при наличии остаточных явлений сердечной недостаточности – с получением группы инвалидности.
Какие причины развития констриктивного перикардита, его этиология и диагностика

Сам по себе констриктивный перикардит представляет фиброзное утолщение листков перикарда. В это же время происходит облитерация полости органа, что в итоге провоцирует сдавливание сердца. При этом может наблюдаться активное нарушение диастолической работы желудочков кровяного насоса.
Проявляется заболевание общей слабостью, возникновением одышки во время физической работы. Также могут разбухать шейные вены, появляются гепатомегалия, асцит. Подтверждается констриктивный перикардит при помощи ЭКГ или ЭхоКГ. Более подробно про заболевание, причины его возникновения, диагностику недуга и лечение читайте далее.
Почему возникает заболевание?
Перикардит констриктивного типа чаще всего возникает вследствие других заболеваний. Иными словами, он является осложнением инфекций или других недугов. К списку основных причин воспаления следует отнести следующие:
- Инфекции. Они могут иметь бактериальную, грибковую или вирусную природу. К числу провокаторов относятся туберкулез, ревматизмы, ангина или скарлатина.
- Травмы непосредственно перикарда. В их число входят ножевые и огнестрельные ранения. Перикардит может возникнуть и при сильном давлении в результате падений или ударов при автоаварии.
- Аллергии. Они влияют на общее состояние организма, ослабляя иммунитет. Аутоиммунные заболевания тоже не следует исключать как фактор, который может вызвать перикардит.
- Системные болезни. Это заболевания крови, соединительных тканей. В их число входит развитие злокачественных образований.
- Все процессы, влияющие на нормальное функционирование кровяного насоса. Это могут быть: инфаркт миокарда, неудачные операции и прочее.
Последний пункт может быть вызван несколькими заболеваниями:
- подагра – нарушает обмен пуринов, которые содержатся в ядрах клеток;
- гипотиреоз – возникает при дисфункции щитовидки;
- почечная недостаточность – когда один из органов может не справляться со своими функциями.
Обратите внимание! Если врач не может найти причину перикардита, то речь идет об идиопатической форме недуга. В этом случае считается, что перикардит возникает без влияния видимых факторов.
Однако если изучать тематику глубже, можно узнать, что идиопатическая форма носит вирусную этиологию. В этом случае современные технологии просто не позволяют выявить первопричину.
Констриктивный перикардит: патогенез
Изначально образуется грубая рубцовая ткань, что приводит к уменьшению габаритов околосердечной мышцы. Она создает давление на сердце, мешая его нормальному расширению. Это же нарушает процесс работы желудочков при диастоле.
 Общая характеристика перикардита
Общая характеристика перикардита
Иногда встречается выпад кальция в течение констриктивного длительного перикардита. Это приводит к панцирному сердцу, что мы рассмотрим немного позже. Отложения могут быть сплошными или ограниченными. Последний тип выглядит как фиброзно-известковая полоса. Наблюдается она у полых или легочных сосудов.
При констриктивном типе перикардита склеропатия может коснуться сердца или окружающих органов. Поражение затрагивает:
- плевру;
- диафрагму;
- субдиафрагмальную брюшину;
- стволы венечных сосудов;
- капсулу селезенки или печени.
Все это может вызвать диффузный миофиброз или коронарную недостаточность. Если при перикардите имеются утолщения листков, то сама мышца может прирасти к диафрагме или плевре, сдавливая сосуды – 2 полые и портальную вены.
Давление в системных венах может вырасти и привести к правожелудочковой недостаточности, когда у больного наблюдается ограниченное наполнение правого желудочка в процессе диастолы. Если же сбои происходят в работе противоположного желудочка, то при констриктивном или другом перикардите снизится ударный объем сердечной мышцы.
Атрофия миокарда и снижение веса кровяного насоса могут произойти при перикардите в результате уменьшения рабочей нагрузки на мышцу.
Симптоматика недуга
Пришло время детально рассмотреть констриктивный перикардит, вернее его симптомы. Как правило, недуг характеризуется постепенно прогрессирующим течением. Перикардит развивается в 4 периода:
- скрытый;
- начальная стадия;
- выраженная клиническая;
- дистрофический этап.
Первый период перикардита может продолжаться в течение пары месяцев или даже лет. В это же время наблюдается наличие острого или первичного перикардита, формируются спайки листков перикарда, что не оказывает негативного влияния на общее функционирование мышцы.
На начальном этапе наблюдается цианоз кожи лица, может возникнуть одутловатость шеи и ушных раковин. В этот же период набухают шейные вены, повышается давление в венах.
На стадии выраженных клинических проявлений перикардита больные жалуются на потерю сил, подъем ЦВД и усиление отеков и цианоза. А вот присутствие одышки здесь не наблюдается.
Обратите внимание! Дистрофический период у группы больных людей вызывает ухудшение общего состояния: проявляется истощение, изменения в жизненно важных органах, нарушается работа печени, наблюдаются отеки конечностей. Все это приводит к атрофии скелетной группы мышц, влияет на работу суставов и сердечный ритм.
Как диагностировать заболевание?
Корректное заключение может быть вынесено на основании следующего:
- Анализ поступивших жалоб. Сюда же входит сбор анамнеза, выяснение следующих фактов: когда проявились первые симптомы, какова эффективность предыдущего лечения, если оно имело место.
- Общий осмотр пациента. Он включает ознакомление с работой сердца, цветом кожи, наличием шумов со стороны перикарда.
- Кровь и урина берутся для общего и биохимического анализа. Это предоставляет возможность оценить само воспаление, выяснить его этиологию.
- Иммунологическое обследование. Дает возможность изучить плазму крови, наличие в ней антител и белков, которые являются индикаторами аутоиммунных процессов.
- ЭКГ. Данные могут помочь выяснить специфику болезни и воспалительных процессов.
- УЗИ сердца. Позволяет найти скопления жидкости, если таковые имеются.
Во внимание берутся также результаты проведения рентгенографии. Так врач выявит возможные изменения сердца. Инвазивные способы диагностики используются для выявления инфекций, вызвавших заболевание перикарда. Применяются при возникновении сомнений в других методах диагностики.
 Проведение электрокардиограммы сердца
Проведение электрокардиограммы сердца
В результате пункции можно провести анализ полученного выпота. Проводится такая процедура по строгим показаниям. Это может быть развивающаяся тампонада, констриктивный перикардит, природа которого неизвестна лечащему врачу.
Лечение заболевания
На практике в большинстве случаев врачи советуют провести процедуру перикардэктомии. Показанием к данной процедуре является увеличение давления в венах, но при условии, что имеются хоть какие-то подозрения на активный туберкулезный процесс. Неблагоприятные прогнозы могут наблюдаться, если у больного низкий выброс из-за развития заражений в области миокарда. Результаты подобного вмешательства достаточно хороши – 90% заканчиваются успешно, и может наблюдаться улучшение состояния пациента.
Терапия может включать в себя следующее:
- Общеукрепляющие процедуры. Сюда входит прием препаратов, стимулирующих выработку гормонов, отвечающих за активный обмен веществ, витаминных комплексов, средств, отвечающих за нормальное функционирование иммунной системы.
- Прием медикаментов. Это могут быть гормональные и негормональные средства, направленные на удаление локального воспаления. Могут назначаться антибиотики, а также препараты, стимулирующие работу сердца.
- Оперативное вмешательство. Делается лишь в случаях острой необходимости – при образовании рубцов и спаек между листками перикарда, низкой эффективности медикаментозного лечения или его отсутствии. В таком случае может проводиться рассечение образований. Могут также полностью удалить внешнюю оболочку сердца больного.
Обратите внимание! Констриктивный перикардит, который прогрессировал продолжительный срок, лучше всего лечить диуретиками или гликозидами. Лечение может включать и прием каптоприла, но только в случаях, когда у пациента не наблюдается артериальная гипотензия.
Прогнозирование, осложнения и последствия
Как правило, больных ждут неприятные новости, если они не проходят своевременную терапию, не позволяют проводить хирургическое вмешательство, или у них не наблюдается эффект от перикардэктомии. Чаще всего операции продляют жизнь пациентов на срок от 10 до 15 лет. При определенных условиях можно придерживаться некоторых вольностей в это время:
- Если отсутствует декомпенсация – можно в этот период давать физическую нагрузку на организм.
- Если наблюдаются остаточные нюансы в виде сердечной недостаточности, следует получить группу инвалидности.
Если же не произвести своевременную диагностику и терапию, больного ждут следующие осложнения:
- Проявляется аритмия. Чем она чревата, мы уже рассматривали в одной из предыдущих статей.
- Синдром «панцирного сердца». Такое нарушение происходит в результате скопления и отложения кальция в месте, где воспаляется перикард. Таким образом, вокруг главной мышцы образуется налет в виде панциря, что затрудняет ее работу.
- Асцит. Представляет собой скопление жидкости в области брюха. Ее количество в полости может достигать 25 л.
 Как выглядит «панцирное сердце» в разрезе
Как выглядит «панцирное сердце» в разрезе
- Тампонада сердца. В этом случае сердце сжимается жидкостью, находящейся вокруг него в результате проблемы с перикардом.
- Сердечная недостаточность. Она развивается достаточно часто, если не соблюдать элементарных правил заботы о здоровье. При недостаточности мышца не может полноценно выполнять свои функции.
Итоги
При своевременном лечении наблюдаются хорошие результаты операций. Смертность при этом незначительная для хирургического вмешательства подобного рода. Практически все пациенты за оптимальный срок поправляются.
Профилактика перикардита включает следующее:
- своевременное выявление и терапия инфекций;
- предотвращение травм области грудной клетки;
- обращение к доктору при возникновении симптоматики или подозрении на заболевание.
В этом случае риск появления перикардита может минимизироваться.


