1.Миокардиты: этиология, патогенез. Классификация.
Миокардит – очаговое или диффузное воспалительное заболевание миокарда с классическими морфологическими признаками воспаления. Выделяют 1) первичные миокардиты – самостоятельная нозологическая форма и 2) вторичные миокардиты – например, у больных брюшным тифом и т.д. В настоящее время часто применяют термин «неревматический миокардит» с целью показать принципиальное отличия между миокардитами ревматического и неревматического генеза.
1) инфекционные агенты (вирусы: Коксаки А и В, гриппа, ECHO, гепатита В, ЦМВ, герпеса и др., бактерии: стафилококк, пневмококк, спирохеты, хламидии, миокаплазмы, грибки: актиномицеты, аспергиллы, простейшие: лейшмании, трипаносомы, гельминты: эхинококк, трихинелла)
2) аллергические или иммунологические факторы (при лечении различными сыворотками, вакцинами, при аллергических заболеваниях – БА, пищевая аллергия и др.)
3) токсические вещества и воздействия (уремия, ожоговая болезнь, ряд ЛС: цитостатики, новокаинамид, противотуберкулезные ЛС при многомесячной химиотерапии, лучевая терапия органов грудной клетки)
4) системные заболевания соединительной ткани и системные васкулиты (СКВ, первичный дерматомиозит, ревматоидный артрит, неспецифический аортоартериит и др.)
5) идиопатические миокардиты (Абрамова-Фидлера).
Цитопатическое действие возбудителя на кардиомиоцит, воздействие его токсинов инфекционно-токсическое повреждение миокарда (неиммунное воспаление) высвобождение АГ («демаскирование») образование противомиокардиальных АТ, иммунных комплексов (ГНТ), пролиферация Т-лимфоцитов, бластная трансформация (ГЗТ) иммунное воспаление миокарда.
Патоморфология: воспалительный процесс миокарда с преобладанием экссудативного, пролиферативного или продуктивного компонента; инфильтраты миокарда, дистрофия миофибрилл, васкулиты.
Классификация неревматических миокардитов:
а) по этиологии: инфекционные, аллергические, токсические, радиационные, идиопатический
б) по распространенности: очаговый и диффузный
в) по патогенезу: инфекционно-токсический, аллергический, токсико-аллергический
г) по течению: острое, подострое, рецидивирующее
д) по степени тяжести: легкая (размеры сердца не изменены, субъективные ощущения у пациента не выражены, нет дилатации полостей и признаков застойной СН, выздоровление через 1-2 месяца выздоровление, может остаться очаг кардиосклероза), средняя (увеличены размеры сердца, нет застойной СН в покое, длительность заболевания – 2 и более месяца, исход – кардиосклероз), тяжелая (увеличены размеры сердца, застойная СН, неблагоприятный прогноз).
2. Миокардиты: клиника, диагностические критерии, дифференциальная диагностика и лечение.
Боли в грудной клетке колющего, ноющего или неопределенного характера. Иногда боли носят ангинозный характер, напоминая таковые при стенокардии и инфаркте миокарда.
Нарастающая слабость, утомляемость.
Одышка и ортопноэ могут встречаться у больных с дисфункцией левого желудочка. Отмечается тяжесть в правом подреберье и периферические отеки.
Сердцебиения, перебои, головокружения и синкопальные состояния вследствие различных нарушений ритма и проводимости. Тяжелые желудочковые аритмии и полная атриовентикулярная блокада могут приводить к внезапной смерти.
Данные объективного обследования
Общий осмотр: бледность кожных покровов, цианоз губ, акроцианоз. При выраженной сердечной недостаточности положение ортопноэ, отеки голеней и стоп.
Осмотр, пальпация и перкуссия сердца: смещение кнаружи верхушечного толчка выявляется только при тяжелом течении миокардита. Он разлитой, низкий, не резистентный. Пульс мягкий, слабого наполнения, характерна стойкая тахикардия в покое и незначительной физической нагрузке. Выраженность тахикардии не соответствует степени повышения температуры. Пульс обычно аритмичен. Систолическое артериальное давление при тяжелом миокардите снижено.
Аускультация сердца: ослабление I тона, характерен ритм галопа, который предшествует появлению клинических признаков сердечной недостаточности и служит важным диагностическим признаком миокардита. При развитии легочной гипертензии II тон усилен над легочной артерией, а при полной блокаде левой ножки пучка Гиса может быть расщеплен. У значительной части больных отмечается систолический шум за счет относительной недостаточности митрального и (или) трехстворчатого клапанов. При сопутствующем перикардите определяется шум трения перикарда. В тяжелых случаях отмечаются признаки выраженной застойной бивентрикулярной сердечной недостаточности: набухание шейных вен, альтернирующий пульс, резко выраженная кардиомегалия, застойные хрипы в легких и выпот в плевральные полости, увеличение печени, анасарка.ЭКГ:
Уплощенные, двухфазные или отрицательные зубцы Т, депрессия сегмента ST. В тяжелых случаях регистрируются глубокие «коронарные зубцы Т и патологические зубцы Q и QS, что часто затрудняет дифференциальную диагностику с инфарктом миокарда;
Частыми находками являются нарушения проводимости. Особенно характерна блокада левой ножки пучка Гиса (20%) и предсердно-желудочковые блокады, включая полную с приступами Морганьи-Адамса-Стокса;
Среди нарушений ритма наиболее часто встречаются желудочковая экстрасистолия, пароксизмальная желудочковая тахикардия.
Рентгенография грудной клетки
У значительной части больных изменения отсутствуют. В тяжелых случаях отмечается разной степени выраженности кардиомегалия, признаки венозного застоя в легких;
При сопутствующем экссудативном перикардите сердце приобретает шаровидную форму.
Дисфункция левого желудочка (ЛЖ);
Нормальный или увеличенный размер камеры ЛЖ;
Сегментарные нарушения подвижности стенки;
Пристеночные тромбы в полостях сердца, чаще в ЛЖ.
Лабораторные методы (анализ крови).Повышенная СОЭ (60%); лейкоцитоз (25%); повышение уровня МВ-изофермента КФК (12%); повышение концентрации тропонина J. По некоторым источникам чувствительность теста с сердечным тропонином J достигает 34%, специфичность – 89%, положительная диагностическая значимость – 82%.
Диагностические критерии острого миокардита
1. Кардиомегалия 2. СН 3. Кардиогенный шок 4. Синдром Морганьи-Адамса-Стокса 5. Патологические изменения на ЭКГ, в том числе сердечные аритмии 6. Повышение активности кардиоспецифических ферментов (МВ-КФК, тропонин Т)
1.Лабораторное подтверждение перенесенной инфекции (высокие титры противовирусных антител)
2.Ослабление I тона
3.Протодиастолический ритм галопа
Принципы лечения миокардитов:
1. Режим только постельный, даже при лёгких формах (лёгкое течение – до 1 мес, среднетяжёлое течение – 1,5-2 мес, тяжёлое течение – 4-6 мес или до нормализации температуры), физическая нагрузка ограничена, при наличии признаков застойной СН – диета с малым количеством соли, ограничение приема жидкости
2. Этиотропная терапия: противовирусные препараты не используются; при инфекционных заболеваниях – антибактериальная терапия до 2 недель (в зависимости от предполагаемого агента)
3. Противовоспалительные препараты:
а) НПВС (диклофенак по 50-150 мг/сут, индометацин по 25 мг 3-4 раза/сутки – до 4-5 нед.)
б) ГКС (преднизолон 20-40 мг/сут) – показаны: пациентам с выраженной дилатацией миокарда (тяжёлое и среднетяжёлое течение); больным с экссудативным перикардитом (миоперикардитом), с аутоиммунными знаками (кожный синдром,суставной синдром); при неэффективности НПВС
в) аминохинолиновые препараты (делагил, плаквенил по 0,5 г в течение 6-8 мес.) – показаны при тяжелом течении; оказывают противовоспалительное, слабое иммуносупрессивное, антиаритмическое действия
4. Симптоматическая терапия: СГ – очень осторожно, даже обычные дозы могут вызвать гликозидную интоксикацию; показаны только при мерцательной аритмии и очень низкой ФВ; антикоагулянты непрямого действия; метаболическая терапия (милдронат, предуктал) – при наличии дистрофических изменений и в конце лечения; антиаритмические средства; антигистаминные препараты
Миокардит
Миокардит – воспаление мышечной оболочки сердца (миокарда), чаще ревматического, инфекционного или инфекционно-аллергического характера. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется одышкой, цианозом, отеками на ногах, набуханием вен на шее, болями в сердце, сердцебиением, аритмиями. Часто развитию миокардита предшествует перенесенная инфекция (дифтерия, ангина, скарлатина, грипп и др.). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболий сосудов различных органов.
Общие сведения
Миокардит – воспаление мышечной оболочки сердца (миокарда), чаще ревматического, инфекционного или инфекционно-аллергического характера. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется одышкой, цианозом, отеками на ногах, набуханием вен на шее, болями в сердце, сердцебиением, аритмиями. Часто развитию миокардита предшествует перенесенная инфекция (дифтерия, ангина, скарлатина, грипп и др.). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболий сосудов различных органов.
Частота заболеваемости миокардитом намного выше статистической из-за поздней диагностики и латентных форм, когда заболевание протекает стерто или в легкой форме. Признаки воспалительного процесса в миокарде в 4–9% случаев обнаруживаются только на аутопсии (по результатам патологоанатомических исследований). От острого миокардита умирает от 1 до 7% больных, у людей молодого возраста в 17-21% случаев он становится причиной внезапной смерти. Миокардит приводит к развитию сердечной недостаточности и нарушению ритма сердца, что является ведущими причинами летального исхода. Миокардиты встречаются чаще у молодых людей (средний возраст пациентов 30 – 40 лет), хотя заболевание может возникнуть в любом возрасте. Мужчины заболевают миокардитом несколько реже женщин, но у них чаще развиваются тяжелые формы заболевания.

Причины миокардита
Миокардиты включают большую группу заболеваний сердечной мышцы воспалительного генеза, проявляющихся поражением и нарушением функции миокарда. Частой причиной миокардита являются различные инфекционные заболевания:
Тяжелая форма миокардита может возникать при дифтерии, скарлатине, сепсисе. Высокой кардиотропностью обладают вирусы, вызывающие миокардит в 50 % случаев. Иногда миокардит развивается при системных заболеваниях соединительной ткани: системной красной волчанке, ревматизме, васкулитах, ревматоидном артрите, при аллергических заболеваниях. Также причиной миокардита может служить токсическое воздействие некоторых лекарственных препаратов, алкоголя, ионизирующее излучение. Тяжелое прогрессирующее течение отличает идиопатический миокардит невыясненной этиологии.
Миокардит в большинстве случаев сопровождается эндокардитом и перикардитом, реже воспалительный процесс затрагивает только миокард. Повреждение миокарда может возникать при прямом миокардиоцитолитическом действии инфекционного агента; под влиянием токсинов, циркулирующих в крови (в случае системной инфекции); и как результат аллергической или аутоиммунной реакции. Нередко встречаются инфекционно-аллергические миокардиты.
Провоцирующими моментами возникновения миокардита являются острые инфекции (чаще вирусные), очаги хронической инфекции; аллергозы, нарушенные иммунологические реакции; токсическое воздействие на организм (лекарств, алкоголя, наркотиков, ионизирующего излучения, при тиреотоксикозе, уремии и др.).
Иммунные нарушения, наблюдаемые при миокардите, проявляются расстройством всех звеньев иммунитета (клеточного, гуморального, фагоцитоза). Инфекционный антиген запускает механизм аутоиммунного повреждения кардиомиоцитов, приводящий к значительным изменениям миокарда: дистрофическим изменениям мышечных волокон, развитию экссудативных или пролиферативных реакций в интерстициальной ткани. Следствием воспалительных процессов при миокардите является разрастание соединительной ткани и развитие кардиосклероза. При миокардите заметно снижается насосная функция сердечной мышцы, что часто носит необратимый характер и приводит к тяжелому состоянию недостаточности кровообращения, нарушениям сердечного ритма и проводимости, служит причиной инвалидности и летального исхода в молодом возрасте.
Классификация миокардитов
В зависимости от механизма возникновения и развития миокардита выделяют следующие формы:
- инфекционные и инфекционно-токсические (при гриппе, вирусах группы Коксаки, дифтерии, скарлатине и др.);
- аллергические (иммунные) (сывороточный, инфекционно-аллергический, трансплантационный, лекарственный, миокардиты при системных заболеваниях);
- токсико-аллергические (при тиреотоксикозе, уремии и алкогольном поражении сердца);
- идиопатические (невыясненной природы).
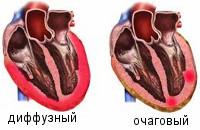
По распространенности воспалительного поражения миокардиты делятся на диффузные и очаговые.
По течению различают острые, подострые, хронические (прогрессирующие, рецидивирующие) миокардиты. По степени тяжести – легкий, миокардит средней тяжести, тяжелый.
По характеру воспаления выделяют экссудативно-пролиферативный (воспалительно-инфильтративный, васкулярный, дистрофический, смешанный) и альтернативный (дистрофически-некробиотический) миокардиты.
В развитии инфекционного миокардита (как наиболее часто встречающегося) выделяют 4 патогенетические стадии:
- Инфекционно-токсическая
- Иммунологическая
- Дистрофическая
- Миокардиосклеротическая
По клиническим вариантам (по преобладающим клиническим симптомам) различают миокардиты:
- малосимптомный
- болевой или псевдокоронарный
- декомпенсационный (с нарушением кровообращения)
- аритмический
- тромбоэмболический
- псевдоклапанный
- смешанный
Симптомы миокардита
Клиническая симптоматика миокардита зависит от степени поражения миокарда, локализации, остроты и прогрессирования воспалительного процесса в сердечной мышце. Она включает проявления недостаточности сократительной функции миокарда и нарушения ритма сердца. Инфекционно-аллергический миокардит в отличие от ревматического начинается обычно на фоне инфекции или сразу после нее. Начало заболевания может протекать малосимптомно или латентно.
Основные жалобы пациентов – на сильную слабость и утомляемость, одышку при физической нагрузке, боли в области сердца (ноющие или приступообразные), нарушения ритма (сердцебиение, перебои), повышенную потливость, иногда боль в суставах. Температура тела обычно субфебрильная или нормальная. Характерными проявлениями миокардита являются увеличение размеров сердца, понижение артериального давления, недостаточность кровообращения.
Кожные покровы у больных миокардитом бледные, иногда с синюшным оттенком. Пульс учащенный (иногда уреженный), может быть аритмичным. При выраженной сердечной недостаточности наблюдается набухание шейных вен. Возникает нарушение внутрисердечной проводимости, которое даже при небольших очагах поражения может стать причиной аритмии и привести к летальному исходу. Нарушение сердечного ритма проявляется суправентрикулярной (наджелудочковой) экстрасистолией, реже приступами мерцательной аритмии, что заметно ухудшает гемодинамику, усиливает симптомы сердечной недостаточности.
В большинстве случаев в клинической картине миокардита преобладают лишь отдельные из перечисленных выше симптомов. Примерно у трети пациентов миокардит может протекать малосимптомно. При миокардитах, возникающих на фоне коллагеновых заболеваний, а также вирусной инфекции часто возникает сопутствующий перикардит. Идиопатический миокардит имеет тяжелое, иногда злокачественное течение, приводящее к кардиомегалии, тяжелым нарушениям ритма и проводимости сердца и сердечной недостаточности.
Осложнения миокардита
При длительно текущем миокардите развиваются склеротические поражения сердечной мышцы, возникает миокардитический кардиосклероз. В случае острого миокардита при тяжелых нарушениях работы сердца быстро прогрессирует сердечная недостаточность, аритмия, становящиеся причиной внезапной смерти.
Диагностика миокардита
Существенные трудности в диагностике миокардитов вызывает отсутствие специфических диагностических критериев. Мероприятия по выявлению воспалительного процесса в миокарде включают:
- Сбор анамнеза
- Физикальное обследование пациента – симптомы варьируют от умеренной тахикардии до декомпенсированной желудочковой недостаточности: отеки, набухание шейных вен, нарушение ритма сердца, застойный процесс в легких.
- ЭКГ – нарушение сердечного ритма, возбудимости и проводимости. ЭКГ-изменения при миокардите не являются специфичными, так как сходны с изменениями при различных заболеваниях сердца.
- ЭхоКГ – выявляется патология миокарда (расширение полостей сердца, снижение сократительной способности, нарушение диастолической функции) в разной степени в зависимости от тяжести заболевания.
- Общий, биохимический, иммунологический анализы крови не являются столь специфичными при миокардите и показывают увеличение содержания α2 и γ – глобулинов, повышение титра антител к сердечной мышце, положительную РТМЛ (реакцию торможения миграции лимфоцитов), положительную пробу на С-реактивный белок, повышение сиаловых кислот, активности кардиоспецифичных ферментов. Исследование иммунологических показателей должно проводиться в динамике.
- Рентгенография легких помогает обнаружить увеличение размеров сердца (кардиомегалию) и застойные процессы в легких.
- Бакпосев крови для выявления возбудителя, или ПЦР диагностика.
- Эндомиокардиальная биопсия при помощи зондирования полостей сердца, включающая гистологическое исследование биоптатов миокарда, подтверждает диагноз миокардита не более чем в 37% случаев в связи с тем, что может иметь место очаговое поражение миокарда. Результаты повторной биопсии миокарда дают возможность оценить динамику и исход воспалительного процесса.
- Сцинтиграфия (радиоизотопное исследование) миокарда является физиологичным исследованием (прослеживается естественная миграция лейкоцитов в очаг воспаления и нагноения).
- Магнитно-резонансная томография (МРТ сердца) с контрастированием дает визуализацию воспалительного процесса, отека в миокарде. Чувствительность данного метода составляет 70-75%.
- Радиоизотопное исследование сердца, магнитно-резонансная томография позволяют определить зоны повреждения и некроза сердечной мышцы.
Лечение миокардита
Острая стадия миокардита требует госпитализации в отделение кардиологии, ограничения физической активности, строгого постельного режима на 4 – 8 недель до достижения компенсации кровообращения и восстановления нормальных размеров сердца. Диета при миокардите предполагает ограниченное употребление поваренной соли и жидкости, обогащенное белковое и витаминизированное питание для нормализации метаболических процессов в миокарде.
Терапию миокардита проводят одновременно по четырем направлениям, осуществляя этиологическое, патогенетическое, метаболическое симптоматическое лечение. Этиологическое лечение направлено на подавление инфекционного процесса в организме. Терапию бактериальных инфекций проводят антибиотиками после выделения и определения чувствительности патогенного микроорганизма. При миокардитах вирусного генеза показано назначение противовирусных препаратов.
Необходимым условием успешного лечения миокардитов служит выявление и санация инфекционных очагов, поддерживающих патологический процесс: тонзиллита, отита, гайморита, периодонтита, аднексита, простатита и др. После осуществления санации очагов (хирургической или терапевтической), курса противовирусной или антибактериальной терапии необходимо проведение микробиологического контроля излеченности.
В патогенетическую терапию миокардитов включают противовоспалительные, антигистаминные и иммуносупрессивные препараты. Назначение нестероидных противовоспалительных средств осуществляется индивидуально, с подбором дозировок и длительности курса лечения; критерием отмены служит исчезновение лабораторных и клинических признаков воспаления в миокарде. При тяжелом, прогрессирующем течении миокардита назначаются глюкокортикоидные гормоны. Антигистаминные средства способствуют блокированию медиаторов воспаления.
Для улучшения метаболизма сердечной мышцы при миокардитах применяют препараты калия, инозин, витамины, АТФ, кокарбоксилазу. Симптоматическое лечение миокардитов направлено на устранение аритмий, артериальной гипертензии, симптомов сердечной недостаточности, профилактику тромбоэмболий. Длительность лечения миокардита определяется тяжестью заболевания и эффективностью комплексной терапии и составляет в среднем около полугода, а иногда и дольше.
Прогноз при миокардите
При латентном малосимптомном течение миокардита возможно самопроизвольное клиническое излечение без отдаленных последствий. В более тяжелых случаях прогноз миокардитов определяется распространенностью поражения миокарда, особенностями воспалительного процесса и тяжестью фонового заболевания.
При развитии сердечной недостаточности у 50% пациентов отмечается улучшение по результатам лечения, у четверти наблюдается стабилизация сердечной деятельности, у оставшихся 25% состояние прогрессирующе ухудшается. Прогноз при миокардитах, осложненных сердечной недостаточностью, зависит от выраженности дисфункции левого желудочка.
Неудовлетворительный прогноз отмечается при некоторых формах миокардитов: гигантоклеточном (100%-ая смертность при консервативной терапии), дифтерийном (смертность составляет до 50–60%), миокардите, вызванном болезнью Шагаса (американским трипаносомозом) и др. У этих пациентов решается вопрос о трансплантации сердца, хотя и не исключается риск развития повторного миокардита и отторжения трансплантата.
Профилактика миокардита
Для снижения риска заболеваемости миокардитом рекомендуется соблюдать меры предосторожности при контакте с инфекционными больными, санировать очаги инфекции в организме, избегать укусов клещей, осуществлять вакцинацию против кори, краснухи, гриппа, свинки, полиомиелита.
Пациенты, перенесшие миокардит, проходят диспансерное наблюдение у кардиолога 1 раз в 3 месяца с постепенным восстановлением режима и активности.
Миокардит – этиология, патогенез, диагностика, лечение, профилактика.

Миокардит — поражение миокарда преимущественно воспалительного характера, обусловленное непосредственным или опосредованным влиянием инфекции, паразитарной или протозойной инвазии, а также химическими и другими факторами, которые способны вызывать иммуновоспалительные изменения в миокарде.
Этиология.

Миокардит может быть осложнением каждого инфекционного заболевания независимо от особенностей возбудителя. Различают миокардит ревматический и неревматический (инфекционно аллергический).
К ревматическому миокардиту принадлежат поражения миокарда, обусловленные β-гемолитическим стрептококком группы А. Группа неревматических миокардитов включает вирусный и все другие типы миокардита известной и неизвестной этиологии. Среди кардиологических больных количество пациентов с миокардитом составляет 9%. Согласно данным скрытые, признаки перенесенного миокардита обнаруживают в 1,2-3% случаев.
Чаще всего диагностируют вирусный миокардит, особенно у лиц в возрасте от 20 до 39 лет. Мужчины болеют несколько чаще, чем женщины. Могут наблюдаться как легкие (латентные), так и тяжелые формы вирусного миокардита. Он вызывает появление от 7 до 63% случаев дилатационной кардиомиопатии.
Патогенез.

В течении миокардита различают две фазы. В первую (острую) фазу миокардита в крови циркулируют вирусы или микробы, активируют систему свертывания крови, поражают микроциркуляторное русло миокарда и разрушают кровеносные капилляры. Оказавшись вне сосудистом русле, возбудители (преимущественно вирусы) проникают в кардиомиоциты (клетки) и вызывают их апоптоз или некроз.
В дальнейшем (вторая фаза заболевания) в ответ на некроз возникает воспалительная реакция и аутоиммунные изменения в миокарде, которые могут приобрести генерализованный характер с развитием вторичного иммунодефицита (уменьшение количества Т-супрессоров) и гиперпродукции иммуноглобулинов (антимиокардиальных антител). Этот процесс может принять хроническое течение с обострениями и ремиссиями и завершиться развитием кардиофиброзом или дилатационной кардиомиопатией.
Класификация.

Миокардит классифицируют на следующие формы:
- Острый миокардит.
- Инфекционный миокардит.
- Изолированный миокардит.
- Другие формы острого миокардита.
- Острый миокардит неуточненный.
По клинической классификации различают следующие формы миокардита:
— Вирусный (Коксаки, ECHO, аденовирусы, вирус краснухи и т.д.);
— Бактериальный (дифтерийный, туберкулезный, стафилококковый);
— Рикетсийный (сыпной тиф);
— Иаразитарный (токсоплазмоз, трихинеллез);
— Обусловлен грибами (кандидоз, аспергиллез, актиномикоз);
— При системных болезнях соединительной ткани;
- По анатомическим признакам.
- интерстициальный (очаговый);
- паренхиматозный (диффузный).
- По течению:
- латентный;
- острый;
- подострый;
- хронический.
- По тяжести:
- легкий;
- средней тяжести;
- тяжелое.
- За клиническими проявлениями:
- аритмичный;
- с расстройствами проводимости;
- с расстройствами реполяризации.
Клиника.
По клиническим проявлениям можно выделить следующие характерные синдромы миокардита:
- неспецифический (кардиалгия — 80-100% больных, общая слабость, быстрая утомляемость, потливость — 50%; субфебрилитет — 50%);
- сердечной недостаточности(одышка — 50% больных, тахикардия или сердцебиение — 50%, артериальная гипотензия — 30%; ритм галопа, цианоз, отеки нижних конечностей, опухание шейных вен);
- воспаление (лейкоцитоз, эозинофилия, гипергаммаглобулинемия, титра антимиокардиальных антител);
- электрокардиографических изменений(расстройства процессов реполяризации — 80%; аритмии — 50%; блокады — 40%);
- рентгенологические изменения (увеличение размеров сердца, перикардит);
- эхокардиографические изменения (дилатация камер сердца, гипертрофия миокарда, гипо- или акинезия миокарда, систолическая или диастолическая дисфункция левого желудочка, перикардит).
Диагностика.

Для установления диагноза миокардита необходимы два условия:
- доказательства (клинические или лабораторные) перенесенной инфекции, которые обнаруживают лишь в 60- 80% больных;
- наличие одного из следующих симптомов:
— Синусовой тахикардии или брадикардии;
— Ослабление I тона или ритма галопа;
— Расстройств ритма сердца;
— Расстройств внутрижелудочковой или предсердно-желудочковой проводимости;
— Расстройств реполяризации в миокарде;
— Повышение активности кардиоспецифических ферментов.
При условиях и наличии одного из указанных симптомов диагноз миокардита считают достоверным. Признаки перикардита (миоперикардит) делают диагноз миокардита убедительным.
Дифференциальную диагностику проводят с ревмокардитом, пороками сердца, кардиомиопатиями (в том числе эндокринной), ИБС, нейроциркуляторной дистонией.
Лечение.

Лечение включает следующие мероприятия:
- Постельный или полупостельный режим в течение 2-4 недель (в зависимости от тяжести заболевания).
- Лечебное питание (стол № 10 с ограниченным потреблением натрия хлорида и жидкости).

Этиологическое лечения: противовирусные препараты (интерферон, ремантадин, ацикловир) или антибиотики в зависимости от вида возбудителя основного заболевания и наличия лейкоцитоза.
- нестероидные противовоспалительные препараты (диклофенак — 25 мг 4 раза в день, ибупрофен — 200 мг 3 раза в день или индометацин- 25 мг 3 раза в день) при заболевании средней тяжести;
- глюкокортикоиды (преднизолон — 15-30 мг или 60-80 мг в сутки) при миокардите средней тяжести или тяжелом миокардите (или миоперикардите) в течение 2-5 нед;

аминохинолоновые препараты (делагил — 250 мг 1 раз в день в течении 4-8 мес) в случае затяжного течения миокардита;
- Метаболическая терапия (рибоксин, триметазидин, милдронат, анаболические гормоны) для улучшения обмена веществ в миокарде.
- Симптоматическая терапия:

- мочегонные средства (фуросемид, альдактон);
- сердечные гликозиды при мерцательной тахиаритмии и наджелудочковой тахикардии;
- антиаритмические препараты (лидокаин, кордарон, пропафенон) при опасных для жизни аритмиях;
- нитраты в случае возникновения острой или хронической сердечной недостаточности (СН) для уменьшения пред- и постнагрузки сердца;
- ингибиторы АПФ (каптоприл, эналаприл, лизиноприл, периндоприл) или блокаторы рецепторов ангиотензина 2, предотвращающие ремоделирование миокарда и сосудов и увеличивают продолжительность жизни больных с СН.
Профилактика.
Профилактика миокардита заключается в своевременной лечении вирусных и инфекционных заболеваний, санации хронических очагов инфекции.
Прогноз при легкой форме миокардита (около 80% случаев) благоприятный — полное выздоровление. При процессе средней тяжести (около 16% случаев) наступает выздоровление, но имеющиеся остаточные изменения в миокарде (блокады, аритмии, СН). При тяжелой форме миокардита (около 4% случаев) существует угроза смерти от отека легких или фибрилляции желудочков. Прогностически неблагоприятным считается фракция выброса левого желудочка до 30% в течение первых 2-3 мес заболевания. Этих больных необходимо госпитализировать в отделение с блоком интенсивного наблюдения.
Поделиться “Миокардит – этиология, патогенез, диагностика, лечение, профилактика.”
Миокардит сердца: симптомы и лечение у взрослых
Миокард – это средний мышечный слой сердца, расположенный между наружным слоем соединительной ткани и внутренним слоем эндотелия. По массе и по объему миокард – самая большая составляющая сердца. Поражение миокарда называют миокардитом. Он может быть спровоцирован многими причинами, но часто имеет воспалительный характер.
Согласно статистике, миокардит – одна из самых распространенных причин внезапной смерти. Общей статистики по этому показателю не существует, но по результатам отдельных исследований поражение миокарда было причиной в 9-25 процентах случаев. А это очень высокий показатель.
Виды миокардита
В медицине заболевание классифицируют по нескольким показателям.
По причинам возникновения оно бывает:
По характеру распространения:
По протеканию заболевания:
Рассмотрим все виды поражения миокарда подробнее.
Инфекционный миокардит
Инфекционный тип вызывается инфекциями:
- вирусными,
- бактериальными,
- паразитическими,
- грибковыми.
Наиболее распространенные среди них:
| Тип инфекции | Распространенные возбудители |
| Вирусная | Вирус Коксаки, аденовирус, вирус гриппа А, вирус краснухи, вирус простого герпеса, вирус иммунодефицита человека, эховирус Эпштейн-Барр. |
| Бактериальная | Дифтерийные палочки, стрептококки, стафилококки, боррелии. |
| Паразитическая | Токсоплазмы, трипаносомы. |
| Грибковая | Криптококк, кандида, гистоплазмоза, аспергиллеза. |
Неинфекционный миокардит
Неинфекционный миокардит может быть трех типов:
- ревматический,
- аллергический,
- идиопатический.
Причины, вызывающие заболевание каждого из этих типов, приведем в таблице:
| Тип неинфекционного миокардита | Причины развития |
| Ревматический | Болезнь, развивающаяся на фоне ревматизма – системной воспалительной патологии соединительной ткани, локализирующейся в оболочках сердца. |
| Аллергический | Аллергический тип болезни возникает при чрезмерном иммунном ответе организма на сторонние факторы. Причиной аллергического миокардита могут быть прием лекарств, вакцинация, трансплантация органов. |
| Идиопатический | Этот тип без точной этиологии, характеризуется тяжелым протеканием и высоким риском летального исхода. |
В медицине также выделяют миокардиты при травмах с широкой локализацией поражения, при лучевом поражении и при диффузных патологиях соединительной ткани. Из-за отличий с классическими типами неинфекционного миокардита, эти формы выносят в отдельную группу.
Диффузный миокардит
Диффузная форма поражения миокарда диагностируется при воспалительном поражении всей сердечной мышцы. Болезнь протекает сложно, проявляется яркая симптоматика.
Диффузный миокардит – «молодая» болезнь. Чаще диагностируется в возрасте до сорока лет.
Развиваться диффузная форма может и при инфекционном, и при неинфекционном типе заболевания.
Очаговый миокардит
Очаговая форма протекает легче и проще лечится. Воспалительный процесс локализуется на отдельных участках межуточной ткани миокарда. Очаговое распространение – доброкачественный признак патологии. При необходимой терапии высокие шансы сохранности полноценной работы сердечной мышцы.
Молниеносный миокардит
Молниеносная форма определяется внезапным началом и четкой хронологической взаимосвязью с острой вирусной инфекцией, перенесенной ранее. Между инфекцией и развитием болезни проходит две недели.
Молниеносный миокардит диагностируется по значительному снижению сократительной функции сердца, множественных очагах инфильтрации воспалительного характера, очагам некроза.
При необходимой терапии молниеносную форму можно полностью вылечить. Но при недостаточном лечении возможно стремительное развитие гипотонии и сердечной недостаточности.
Острый миокардит
Менее стремительная форма, по сравнению с молниеносной. Проявляется сердечной недостаточностью. Признаки острой формы:
- расширение сердечных полостей,
- снижение сократительной функции миокарда.
Хронический миокардит
Хроническая форма поражения миокарда может быть:
Хронический активный процесс поражения миокарда проявляется размыто. Назвать точный срок начала заболевания пациент не может.
Умеренный темп снижения сократительной функции миокарда провоцирует хроническую сердечную недостаточность.
В гистологии этой формы заболевания, наряду с воспалительными инфильтратами, часто проявляются выраженные фиброзные изменения. Следствие хронического активного миокардита – дилатационная кардиомиопатия (растяжение полостей сердца с сопутствующей систолической дисфункцией).
Персистирующая форма хронического миокардита по течению практически аналогична активной. Отличия в менее значимой дилатации (увеличение объема без изменения толщины стенки) сердечных камер и низкой фракции выброса левого желудочка сердца. Прогноз лечения персистирующей формы болезни более благоприятный, чем активной.
Признаки и клинические симптомы миокардита
Количество и выраженность симптомов зависят от формы болезни. При легком протекании патология может быть бессимптомной, из-за чего ее диагностика усложняется.
В классических же случаях болезнь проявляется следующим набором симптомов:
- болью в области сердца,
- нарушениями сердечного ритма,
- одышкой даже в состоянии покоя,
- отеками конечностей,
- подавленным эмоциональным состоянием,
- головной болью,
- постоянным физическим недомоганием.
Кроме общей симптоматики, отдельные проявления зависят от типа болезни и ее этиологии. Приведем их в таблице:
| Причина миокардита | Характерная симптоматика |
| Инфекционные болезни | Комплекс симптомов инфекции. |
| Аллергия | Боль в суставах, субфебрильная температура. |
| Вирусы | Перикардит. |
| Идиопатическая форма заболевания | Увеличение размеров и массы сердца – кардиомегалия и сопутствующие тяжелые нарушения сердечного ритма, пристеночные тромбы. |
Симптомы миокардита у детей
Отдельно рассматривают симптоматику поражения сердечной мышцы у детей. Связано это с тем, что в этой возрастной категории проявления размываются из-за физиологических особенностей пациента.
Определить проблему у ребенка и направить его на обследование можно при следующих симптомах:
- эмоциональном беспокойстве и вялости на протяжении нескольких дней;
- холодных конечностях, которые сложно согреть;
- неритмичном или учащенном пульсе;
- учащенном дыхании;
- бледности;
- недостаточном наборе веса.
Эти симптомы неспецифические, они не диагностируют поражение миокарда. Но их комплекс может быть проявлением этой болезни и требует углубленного обследования.
У детей в возрасте более двух лет миокардит может проявляться:
- отеками нижних конечностей и век;
- хронической усталостью;
- кашлем;
- болями в грудной клетке.
В этом возрасте болезнь проявляется более явно. На проявления ребенок может пожаловаться. Любой из этих симптомов или их комплекс – повод для углубленного обследования работы сердечной мышцы.
Диагностика миокардита
Единственный способ подтвердить предполагаемый диагноз — эндомиокардиальная биопсия (ЭМБ). Только она – достаточно достоверная процедура для точной диагностики.
ЭМБ диагностирует миокардит, определяет тип заболевания и базовую этиологию. Процедура, номинально, сложная, но при достаточном опыте специалиста, который ее проводит, риск осложнений после биопсии не превышает 0,8 процента.
Но назначают ЭМБ редко из-за сложности процедуры. Проведение ЭМБ рекомендовано при таких проявлениях:
- острая боль в груди;
- перикардитический синдром;
- псевдоишемический синдром:
- сердечная недостаточность менее двух недель, которая сопровождается нарушением гемодинамики и увеличением левого желудочка сердца;
- сердечная недостаточность с подозрением на кардиомиопатию;
- кардиомиопатия неопределенного происхождения у детей;
- желудочковая аритмия неизвестного происхождения.
Также есть критерии в результатах лабораторных тестов, при которых рекомендована ЭМБ.
При первых подозрениях на миокардит и при отсутствии этих проявлений, назначаются лабораторные исследования, которые могут указать на поражение миокарда. Исследования и возможные выявленные проявления болезни приведем в таблице:
| Исследование | Результат – симптом миокардита |
| Физикальное обследование | Выраженная тахикардия, сердечная недостаточность, застойные явления в легких, отечность. |
| Рентгенография | Расширение границ сердца, застойные явления в легких. |
| Электрокардиография | Множественные изменения кардиограммы, по которым специалист определяет проблемы с миокардом. |
| Эхокардиография | Нарушение функции миокарда различной степени развития, сегментарное нарушение сократительной функции сердечной мышцы, диастолическая дисфункция. |
| Клинический анализ крови | Рост скорости оседания эритроцитов, увеличение количества эозинофилов. |
| Вирусная серология | Вирусы – косвенный признак миокардита при других проявлениях. |
| Анализ крови на тропонины | Сердечные тропонины – неспецифический признак. Является биомаркером многих сердечных патологий. |
По результатам перечисленных лабораторных исследований назначается эндомиокардиальная биопсия, по которой диагностируется миокардит.
Лечение миокардита
Терапия воспалительного поражения миокарда строится по двум направлениям:
- устранению причин развития болезни (этиотропное лечение);
- профилактике и купированию осложнений.
Качество лечения зависит от правильного определения этиологии заболевания. А это самый сложный вопрос. До того момента, пока этиологический фактор остается не верифицированным, лечение может быть только симптоматическим. Без устранения причин развития болезни, борьба с ней не может быть достаточно эффективной, а выздоровление пациента невозможно.
Этиотропное лечение
В зависимости от этиологии, лечащим врачом назначается соответствующее лечение. Из-за множества возможных причин, классические схемы лечения для каждой из них нужно рассматривать отдельно.
Все приведенные названия препаратов и схемы приема – ознакомительные. Решение о назначении лекарства и его дозировке, принимает врач, на основании особенностей протекания заболевания и анамнеза пациента.
| Причина развития миокардита | Схема лечения |
| Вирусы | Противовирусное и поддерживающее лечение. При вирусах гриппа назначается римантадин, при вирусе герпеса – ацикловир, при ВИЧ-инфекции – зидовудин. Эффективность противовирусной терапии – достаточно дискуссионный момент. Но других медикаментозных методов лечения не существует. |
| Микоплазма | Основной лекарственный препарат – эритромицин, который назначают внутривенно. Эритромицин – это антибиотик, который стал основоположником антибактериальных препаратов класса макролиды. |
| Хламидия, риккетсия | Основа терапии – доксициклин – полусинтетический антибиотик широкого спектра действия (группа тетрациклинов). |
| Грибки | Комплексная противогрибковая терапия амфотерицином и фторцитозином. |
| Аллергия | Устранение воздействия аллергена. |
| Ревматизм | Препараты группы салицилатов, в сложных случаях – глюкокортикостероиды. |
| Облучение | Глюкокортикостероиды. |
| Отторжение трансплантированного органа | Миокардит на фоне отторжения трансплантата развивается при пересадке сердца. В случае такого развития болезни терапия строится на высоких дозах глюкокортикостероидов, а при их недостаточной эффективности подключается антитимоцитарный глобулин. |
Осложнения миокардита
Количество и степень развития осложнений при поражении миокарда зависят от тяжести протекания болезни и от эффекта используемой терапии.
Миокардит часто протекает бессимптомно и устранив причину его возникновения, полностью проходит. Больной может даже не знать, что переболел.
В тех же случаях, когда патология проявляется внешне, возможно развитие опасных осложнений.
Снижение способности сердечной мышцы перекачивать кровь приводит к сердечной недостаточности. При неблагоприятном развитии это осложнение может стать причиной необходимости пересадки сердца.
Пристеночные тромбы, которые могут развиваться при поражении миокарда – частая причина инсультов или инфарктов миокарда. Они редко, но развиваются в качестве осложнений при заболевании.
Аритмии – яркое проявление миокардита. Может вызывать внезапную смерть.
Прогноз лечения
Благоприятность прогноза лечения зависит от нескольких факторов:
- причины, которой вызвано заболевание;
- возраста пациента;
- характера протекания болезни.
Если причина, которая спровоцировала поражение миокарда, легко устраняется, то патология проходит практически бесследно. При бессимптомном протекании прогноз благоприятный, риски осложнений – минимальные.
Если же болезнь возникла на фоне системных заболеваний, вирусов, которые плохо поддаются лечению и других причин, не поддающихся терапии, то прогноз пропорционально ухудшается. Эффект лечения зависит от своевременности терапии и ее соответствия этиологии.
Худший прогноз миокардита у новорожденных. Из-за физиологических особенностей усложняется диагностика болезни, а организм неспособен бороться с причинами болезни. У этой категории больных самый высокий риск возникновения осложнений.
Профилактика миокардита
Достоверного способа уберечься от поражения миокарда не существует. Задача профилактики – снижение вероятности попадания в организм возбудителей миокардита. Чтобы добиться этого, достаточно придерживаться простых правил:
- вакцинирование против многих инфекционных заболеваний, которые становятся причиной миокардита;
- личная гигиена уберегает от поражения грибками, вирусными и бактериальными инфекциями;
- меры предосторожности от клещей (репелленты, защитная одежда) исключают причины болезни, которые переносят эти насекомые;
- закаливание и здоровый образ жизни – эффективные профилактические меры против острых респираторных вирусных инфекций.
Никто не может себя полностью оградить от всех причин миокардита. Но при должном подходе можно снизить риск, что будет достаточным для эффективной профилактики.


