Диагностика и лечение тромбоза (Сергиев Посад)
Тромбоз – симптомы, причины, профилактика, диагностика и лечение в клинике “Парацельс”, Сергиев Посад
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Процесс тромбообразования полезен для остановки кровотечений, но кровяные сгустки могут формироваться прямо в сосудах и закупоривать их. Тромбозом называется частичное или полное перекрытие просвета артерии или вены сгустком из белков плазмы крови и форменных элементов. Частичный блок приводит к кислородному и энергетическому голоданию тканей, а полный ー к их отмиранию.
Общие сведения о тромбозе
Тромбоз ー процесс прижизненного свертывания крови в полости сосудов и сердца. Этот процесс опасен еще и тем, что часть тромба может оторваться и занестись током крови в другие органы. Например, при тромбозе глубоких вен нижних конечностей часто развивается тромбоэмболия легочной артерии или сосудов головного мозга.

Классификация тромбозов
В зависимости от локализации патологического процесса:
Артериальный:
- артерий головного мозга;
- сердца;
- кишечника (мезентериальный тромбоз);
- печени;
- бедренной артерии и других.
Венозный (флеботромбоз):
- вен нижней конечности;
- геморроидального сплетения;
- бедренной и подвздошной вен;
- кавернозного синуса (внутричерепного коллектора венозной крови);
- вен сетчатки глаза.
По тяжести течения заболевания выделяют острый ー резкая блокада тока крови, и хронический ー тромб растет постепенно, ткани успевают приспособиться к этому и компенсировать патологические изменения.
Механизм развития и причины тромбоза
В процессе образования внутрисосудистого тромба есть три патологических звена:
- Нарушение целостности сосудистой стенки. При повреждении внутренней выстилки сосудов активируются ферментные системы, которые запускают процесс свертывания крови.
- Замедление тока крови. Это происходит при нарушении оттока (сдавливании вен, варикозном расширении), длительном отсутствии движения конечностей, сердечной недостаточности.
- Сгущение крови. Обусловлено обезвоживанием, аутоиммунными заболеваниями, химиотерапией, приемом оральных контрацептивов.
Тромб часто образуется на фоне таких болезней:
-
; ; сосудов и сердца; ; ;
- переломы костей;
- гормональные нарушения;
- онкологические заболевания.
Тромбозы у детей
Возможные причины образования тромба у детей:
- тромбофилия ー врожденный дефицит антикоагулянтных факторов крови;
- лейкозы, другие онкологические заболевания;
- кожная фульминантная пурпура, синдром диссеминированного внутрисосудистого свертывания (развивается при тяжелых интоксикациях, воспалительных заболеваниях: панкреатит, перитонит и др.);
- наличие антифосфолипидных антител, волчаночного антикоагулянта, других аутоантител (антител к собственным клеткам).
Эпизоды появления тромбов у ребенка должны стать поводом к серьезному обследованию для определения причины.
Факторы риска развития тромбоза
Вероятность развития заболевания повышают такие факторы:
- возраст старше 50 лет; ;
- курение, алкоголизм, наркомания;
- неправильное питание;
- малоподвижный образ жизни;
- травмы;
- потребность в частых внутривенных инъекциях и процедурах, связанных с нарушением целостности сосудов (забор крови, гемодиализ, установка венозного катетера) ー повышают риск развития флебита, воспаления венозной стенки.
Симптомы тромбоза
Клинические проявления этой патологии разнятся в зависимости от локализации.
Симптомы венозных тромбозов
Когда перекрывается вена, затрудняется отток крови, поэтому ткани дальше места закупорки отекают, синеют. Скапливаются продукты жизнедеятельности клеток, потому развивается интоксикация тканей, это сопровождается болью, нарушением чувствительности (ощущение “ползания мурашек”). Если вовремя не вмешаться ткани начинают отмирать.
Симптомы тромбоза вен нижних конечностей:
- отечность ноги, резкое увеличение в размерах, синюшность;
- судороги икроножных мышц;
- постоянная боль в ноге, которая усиливается при ходьбе;
- усиление венозного рисунка на бедре.
Тромбоз кавернозного синуса:
В твердой мозговой оболочке есть каналы, в которые стекается венозная кровь от головного мозга. Закупорка одного из этих синусов ー кавернозного несет опасность, поскольку через него проходит несколько черепно-мозговых нервов и внутренняя сонная артерия. Наиболее частые причины образования тромба кавернозного синуса ー воспалительные заболевания носа, приносовых пазух, кожи лица и головы. Признаки:
- головная боль;
- снижение остроты зрения, двоение в глазах;
- спутанность сознания;
- жар, лихорадка;
- отек век и окологлазной области;
- боль в шее при поворотах и наклонах головы;
- нарушение чувствительности кожи лица.
Среди последствия такого тромбоза: инсульт, потеря зрения, кома.
Геморроидальный тромбоз
Развивается на фоне геморроя. Ему способствуют хронические запоры, физическое перенапряжение, беременность и роды, злоупотребление алкоголем. Признаки:
- боль, жжение и зуд в области анального сфинктера;
- выделение крови с калом и независимо от акта дефекации;
- выпадение геморроидальных узлов.
Тромбоз сосудов сетчатки глаза
Патология является типичным осложнением сахарного диабета и гипертонической болезни, но может развиваться и по другим причинам. Симптомы:
- ухудшение зрения, вплоть до полной потери (чаще одностороннее);
- появление пятен, сетки, пелены перед глазами.
Симптомы артериальных тромбозов
Закупорка артерии приводит к кислородному и энергетическому голоданию тканей, что быстро приводит к их отмиранию. Артериальные формы заболевания чаще бывают острыми.
Тромбоз артерий головного мозга
Этот процесс ведет к некрозу участка мозга, который кровоснабжает пораженная артерия ー ишемическому инсульту. Признаки:
- гемипарез ー отсутствие движений в правой или левой половине тела (противоположной зоне поражения);
- асимметрия улыбки ー один угол рта опущен, не принимает участие в разговоре и улыбке;
- неясность речи;
- когда больной высовывает язык, он отклоняется в сторону.
Тромбоз коронарных артерий сердца
Частичная закупорка этих сосудов приводит к приступам стенокардических болей, полная ー к инфаркту миокарда. Симптомы:
- давящая, жгучая боль за грудиной, отдает в левую лопатку, руку, плечо, половину лица и шеи;
- одышка;
- при стенокардии помогает покой и нитроглицерин, при инфаркте улучшения не наступает, необходима срочная медицинская помощь.
Тромбоз легочной артерии
Является осложнением тромбоза вен нижних конечностей, эндокардита, инфаркта миокарда. Развивается стремительно, имеет высокую летальность. Признаки:
- острая колющая боль в груди;
- набухание вен шеи;
- одышка, ощущение нехватки воздуха;
- кровохарканье;
- учащение сердечных сокращений.
Тромбоз печеночной артерии
Отмирание (инфаркт) тканей печени является осложнением эндокардита, инфаркта миокарда или пересадки печени, проявляется так:
- сильная боль под правым ребром;
- тошнота, рвота, горечь во рту;
- желтушность кожных покровов и белков глаз.
Тромбоз бедренной артерии
Эта форма патологии проявляется болью при ходьбе, похолоданием, побледнением конечности. Пульс в подколенной ямке и на стопе прощупывается слабо или не определяется вовсе.
Диагностика тромбозов
Для постановки диагноза врач назначает такие исследования:
- общий анализ крови;
- коагулограмма;
- допплерография (ультразвуковое исследование тока крови в сосудах);
- ангиография ー рентгенологическое исследование с предварительным введением контрастного вещества в сосуды.
Профилактика тромбозов
Основные меры предотвращения образования тромбов:
- регулярная физическая активность;
- контроль массы тела;
- ношение компрессионного белья по показаниям врача;
- отказ от курения, алкоголя, наркотиков;
- контрастный душ;
- своевременная диагностика и лечение заболеваний сердца, эндокринной системы.
Диагностика и лечение тромбозов в Медицинском центре “Парацельс”
Специалисты медицинского центра “Парацельс” помогут в диагностике и устранении этой патологии, обеспечат поддержку в реабилитационном периоде, дадут рекомендации по дальнейшей профилактике.
В нашем центре для диагностики и лечения применяется оборудование экспертного класса ведущих мировых производителей. Приём ведут практикующие хирурги-флебологи.
На базе «Операционной №1» проводятся флебологические операции при заболевании вен. Ключевое преимущество сети Медицинских центров “Парацельс”— это высококвалифицированные профессионалы-хирурги с огромным практическим опытом.
Медикаментозное лечение
Основу лекарственной терапии составляют антикоагулянты (разжижают кровь, препятствуют увеличению тромба), фибринолитики и тромболитики (растворяют уже имеющиеся сгустки), антиатеросклеротические препараты (снижают уровень холестерина). При необходимости как симптоматическая терапия могут понадобиться анальгетики, противовоспалительные, кардиотонические средства, витамины, минералы и прочее.
Хирургическое лечение
Существуют такие способы оперативного лечения заболевания:
- тромбэктомия ー удаление тромба;
- стентирование (расширение при помощи каркаса) и шунтирование (создание обходного пути кровотока) при атеросклеротическом поражении артерий;
- артериовенозное шунтирование.
Прогноз жизни при диагнозе – тромбоз
Наиболее благоприятным вариантом является закупорка мелких сосудов, кровеносная система имеет коллатерали ー обходные пути кровоснабжения и оттока. Поэтому при микротромбозах выживаемость практически 100%.
При образовании тромба в сосудах сердца, головного мозга, легких, кишечника, печени прогноз неблагоприятен, шанс выжить и сохранить достаточное качество жизни зависит от скорости и качества оказания медицинской помощи.
В медицинском центре «Парацельс» работают терапевты, кардиологи, неврологи, хирурги и другие специалисты с большим опытом работы. Команда наши врачей обеспечивает комплексный подход к лечению осложнений тромбоза и реабилитации после основного лечения.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Окклюзия сонных артерий
Окклюзия сонных артерий — частичная или полная обтурация просвета каротидных артерий, кровоснабжающих головной мозг. Может иметь бессимптомное течение, но чаще проявляется повторными ТИА, клиникой хронической церебральной ишемии, ишемическими инсультами в бассейне средней и передней мозговых артерий. Диагностический поиск при окклюзии сонных артерий направлен на установление места, генеза и степени обтурации. Он включает УЗДГ каротидных сосудов, церебральную ангиографию, магнитно-резонансную ангиографию, КТ или МРТ головного мозга. Наиболее эффективно хирургическое лечение, заключающееся в эндартерэктомии, стентировании пораженного участка артерии или создании обходного сосудистого шунта.

Общие сведения
Современные исследования в области неврологии показали, что у большинства пациентов, страдающих ишемией головного мозга, поражены экстракраниальные (внечерепные) отделы кровоснабжающих мозг сосудов. Интракраниальные (внутричерепные) изменения сосудов выявляются в 4 раза реже. При этом окклюзия сонных артерий составляет около 56% случаев церебральной ишемии и обуславливает до 30% инсультов.
Окклюзия сонных артерий может носить частичный характер, когда происходит лишь сужение просвета сосуда. В таких случаях чаще применяется термин «стеноз». Полная окклюзия представляет собой обтурацию всего поперечника артерии и при остром развитии зачастую приводит к возникновению ишемического инсульта, а в некоторых случаях — к внезапной смерти.
Анатомия системы сонных артерий
Левая общая сонная артерия (ОСА) начинается от дуги аорты, а правая — от брахиоцефального ствола. Обе они поднимаются вертикально вверх и в области шеи локализуются впереди поперечных отростков шейных позвонков. На уровне щитовидного хряща каждая ОСА разделяется на внутреннюю (ВСА) и наружную (НСА) сонные артерии. НСА отвечает за кровоснабжение тканей лица и головы, прочих эстракраниальных структур и части твердой мозговой оболочки. ВСА через канал в височной кости проходит в полость черепа и обеспечивает интракраниальное кровоснабжение. Она питает гипофиз, лобную, височную и теменные доли мозга одноименной стороны. От ВСА отходит глазная артерия, дающая кровоснабжение различным структурам глазного яблока и глазницы. В области кавернозного синуса ВСА дает ветвь, анастомозирующую с ветвью НСА, проходящей к внутренней поверхности основания черепа через отверстие клиновидной кости. По этому анастомозу происходит коллатеральное кровообращения при обтурации ВСА.
Причины окклюзии сонных артерий
Наиболее часто встречающимся этиологическим фактором окклюзии каротидных артерий выступает атеросклероз. Атеросклеротическая бляшка располагается внутри на сосудистой стенке и состоит из холестерина, жиров, клеток крови (преимущественно тромбоцитов). По мере роста атеросклеротическая бляшка может вызвать полную окклюзию каротидной артерии. На поверхности бляшки возможно образование тромба, которой с током крови продвигается дальше по сосудистому руслу и становиться причиной тромбоза интракраниальных сосудов. При неполной окклюзии оторваться от сосудистой стенки может сама бляшка. Тогда она превращается в эмбол, способный привести к тромбоэмболии церебральных сосудов более мелкого калибра.
Обтурацию сонных артерий могут вызвать и другие патологические процессы сосудистой стенки, например, при фибромышечной дисплазии, болезни Хортона, артериите Такаясу, болезни мойя-мойя. Травматическая окклюзия каротидных артерий развивается в результате ЧМТ и обусловлена образованием субинтимальной гематомы. К прочим этиофакторам относят гиперкоагуляционные состояния (тромбоцитоз, серповидно-клеточную анемию, антифосфолипидный синдром), гомоцистинурию, кардиогенную эмболию (при клапанных приобретенных и врожденных пороках сердца, бактериальном эндокардите, инфаркте миокарда, мерцательной аритмии с образованием тромбов), опухоли.
Способствующими стенозу и обтурации каротидных артерий факторами выступают: особенности анатомии данных сосудов (гипоплазия, извилистость, кинкинг), сахарный диабет, курение, неправильное питание с повышенным содержанием животных жиров в рационе, ожирение и пр.
Симптомы окклюзии сонных артерий
Клиника обтурации сонных артерий зависит от локализации поражения, скорости развития окклюзии (внезапно или постепенно) и степени развития сосудистых коллатералей, обеспечивающих альтернативное кровоснабжение тех же участков головного мозга. При постепенном развитии окклюзии происходит перестройка кровоснабжения за счет коллатеральных сосудов и некоторая адаптация мозговых клеток к сложившимся условиям (пониженному поступлению питательных веществ и кислорода); формируется клиника хронической ишемии головного мозга. Двусторонний характер обтурации имеет более тяжелое течение и менее благоприятный прогноз. Внезапная окклюзия каротидных артерий как правило приводит к ишемическому инсульту.
В большинстве случаев окклюзия сонных артерий манифестирует транзиторной ишемической атакой (ТИА) — преходящим расстройством церебрального кровообращения, длительность которого, в первую очередь, зависит от степени развития сосудистых коллатералей пораженной зоны головного мозга. Наиболее типичными симптомами ТИА в каротидной системе являются моно- или гемипарезы и нарушения чувствительности на противоположной стороне (гетеролатерально) в сочетании с монокулярными расстройствами зрения на стороне поражения (гомолатерально).
Обычно началом атаки служит возникновение онемения или парестезии половины лица и пальцев кисти, развитие мышечной слабости во всей руке или только в ее дистальных отделах. Зрительные нарушения варьируют от ощущения пятен перед глазами до значительного снижения остроты зрения. В отдельных случаях возможен инфаркт сетчатки, запускающий развитие атрофии зрительного нерва. К более редким проявлениям ТИА при обтурации сонных артерий относятся: дизартрия, афазия, лицевой парез, головная боль. Отдельные пациенты указывают на головокружение, дурноту, нарушения глотания, зрительные галлюцинации. В 3% случаев наблюдаются локальные судороги или большие эпиприступы.
По различным данным риск ишемического инсульта в течение 1-го года после появления ТИА составляет от 12 до 25%. Примерно у 1/3 пациентов с окклюзией сонных артерий инсульт происходит после одной или нескольких ТИА, у 1/3 он развивается без предшествующих ТИА. Еще 1/3 составляют пациенты, у которых ишемический инсульт не наблюдается, а продолжают происходить ТИА. Клиническая картина ишемического инсульта сходна с симптомами ТИА, однако она имеет непреходящее течение, т. е. неврологический дефицит (парез, гипестезия, зрительные расстройства) не проходит со временем и может уменьшится только в результате своевременного адекватного лечения.
В некоторых случаях проявления окклюзии не имеют резкого начала и являются настолько невыраженными, что очень трудно предположить сосудистый генез возникших проблем. Состояние пациента при этом зачастую трактуется как клиника церебральной опухоли или деменции. Отдельные авторы указывают на то, что раздражительность, депрессия, спутанность сознания, гиперсомния, эмоциональная лабильность и деменция могут развиться в результате окклюзии или микроэмболии ВСА на доминантной стороне или с обеих сторон.
Обтурация общей сонной артерии встречается лишь в 1% случаев. Если она развивается на фоне нормальной проходимости НСА и ВСА, то коллатерального кровотока, идущего через НСА в ВСА оказывается достаточно, чтобы избежать ишемического поражения мозга. Однако, как правило, атеросклеротические изменения сонных артерий имеют многоуровневый характер, что приводит к возникновению описанных выше симптомов окклюзии.
Двусторонний тип окклюзии сонных артерий при хорошо развитых коллатералях может иметь малосимптомное течение. Но чаще он приводит к двусторонним инсультам мозговых полушарий, проявляющимся спастической тетраплегией и комой.
Диагностика окклюзии сонных артерий
В диагностике, наряду с неврологическим обследованием пациента и изучением данных анамнеза, основополагающее значение имеют инструментальные методы исследования сонных артерий. К наиболее доступному, безопасному и достаточно информативному методу относится УЗДГ сосудов головы и шеи. При окклюзии каротидных артерий УЗДГ экстракраниальных сосудов обычно выявляет ускоренный ретроградный кровоток по поверхностным ветвям НСА. В условиях окклюзии кровь по ним движется к глазной артерии, а через нее к ВСА. В ходе УЗДГ проводят пробу со сдавлением одной из поверхностных ветвей НСА (чаще височной артерии). Уменьшение кровотока по глазной артерии при пальцевом сдавлении височной артерии указывает на окклюзию ВСА.
Ангиография церебральных сосудов позволяет точно определить уровень окклюзии сонных артерий. Однако из-за опасности осложнений она может проводиться только в затруднительных диагностических случаях или непосредственно перед осуществлением хирургического лечения. Отличной и безопасной заменой ангиографии стала МРА — магнитно-резонансная ангиография. На сегодняшний день во многих клиниках МРА в сочетании с МРТ головного мозга являются «золотым стандартом» диагностики окклюзии сонных артерий.

КТ-ангиография сонных артерий. Тотальная окклюзия просвета правой внутренней сонной артерии вблизи бифуркации общей сонной артерии
Ишемическое поражение церебральных структур визуализируется при помощи МРТ или КТ головного мозга. При этом наличие «белой» ишемии указывает на постепенный атеросклеротический характер обтурации каротидных артерий, а ишемия с геморрагическим пропитыванием — на эмболический тип поражения. Следует также учитывать, что примерно у 30% пациентов с ишемическим инсультом в первые дни очаговые изменения в тканях мозга не визуализируются.
Лечение окклюзии сонных артерий
В отношении окклюзии сонных артерий возможно применение различных хирургических тактик, выбор которых зависит от вида, уровня и степени обтурации, состояния коллатерального кровообращения. В случаях, когда операцию выполняют спустя 6-8ч от начала прогрессирующего ишемического инсульта, летальность пациентов доходит до 40%. В связи с этим оперативное лечение целесообразно до развития инсульта и имеет профилактическое значение. Как правило, оно проводится в промежутках между ТИА при стабилизации состояния пациента. Хирургическое лечение осуществляется преимущественно при экстракраниальном типе окклюзии.
Среди показаний к хирургическому лечению стенозирования и обтурации каротидных артерий выделяют: недавно перенесенную ТИА, завершившийся ишемический инсульт с минимальными неврологическими нарушениями, бессимптомную окклюзию шейного участка ВСА более 70%, существование источников эмболии в экстракраниальных артериях, синдром недостаточного артериального кровоснабжения головного мозга.
При частичной окклюзии сонных артерий операциями выбора являются: стентирование и каротидная эндартерэктомия (эверсионная или классическая). Полная обтурация сосудистого просвета является показанием для создания экстра-интракраниального анастомоза — нового пути кровоснабжения, в обход окклюзированного участка. При сохранности просвета ВСА рекомендовано подключично-общесонное протезирование, при ее обтурации — подключично-наружнесонное протезирование.
Прогноз и профилактика
По обобщенным данным бессимптомная частичная окклюзия каротидных артерий до 60% в 11 случаях из 100 сопровождается развитием инсульта в течение 5 лет. При сужении просвета артерии до 75% риск ишемического инсульта — 5,5% в год. У 40% пациентов с полной окклюзией ВСА ишемический инсульт развивается в первый же год ее возникновения. Проведение профилактического хирургического лечения позволяет минимизировать риск развития ОНМК.
Мероприятия, направленные на профилактику артериальной окклюзии, включают избавление от вредных привычек, правильное питание, борьбу с лишним весом, коррекцию липидного профиля крови, своевременное лечение сердечно-сосудистых заболеваний, васкулитов и наследственной патологии (например, различных коагулопатий).
Атеросклероз сонных артерий и ишемический инсульт
Атеросклероз сонных артерий, являющийся причиной инсульта, в настоящее время хорошо поддается лечению. Своевременное выявление и лечение атеросклероза сонных артерий позволяет предотвратить прогрессирование заболевания и обеспечить профилактику опасного для жизни осложнения — инсульта.
- Ишемический инсульт и преходящее нарушение мозгового кровообращения ↓
- Симптомы предвестники ишемического инсульта ↓
- Признаки и симптомы инсульта и транзиторных ишемических атак ↓
- Выявление атеросклероза сосудов головного мозга и сонных артерий ↓
- Лечение атеросклероза сосудов головного мозга и сонных артерий ↓
- Хирургическая профилактика ишемического инсульта ↓
Ишемический инсульт и преходящее нарушение мозгового кровообращения
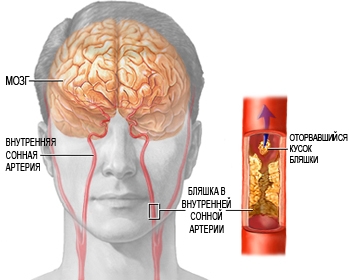
По мере прогрессирования атеросклероза происходит увеличение атеросклеротической бляшки на внутренней стенке сонной артерии. Соответственно возрастает риск развития инсульта. Прогрессирование атеросклеротического поражения (стеноза) сонных артерий приводит к развитию хронической ишемии головного мозга. При отрыве части атеросклеротической бляшки, ее частица (эмбол), с током крови по сонным артериям попадает в головной мозг, блокируя поступление крови к определенному участку мозга (эмболия), вследствие чего развивается инфаркт мозга.
В зависимости от размера частицы, и того куда, в конечном счете, попадает эмбол, эмболия может не проявляться никакими признаками вообще или вызывает преходящее нарушение мозгового кровообращения (транзиторная ишемическая атака), или инсульт.
Если функция поврежденного участка мозга восстанавливается полностью в течение 24 часов, эпизод называют преходящим нарушением мозгового кровообращения или транзиторной ишемической атакой (малым инсультом). Если признаки повреждения головного мозга не проходят через 24 часа это состояние называют инсультом.
Симптомы предвестники ишемического инсульта
Предвестниками инсульта являются симптомы, характерные для хронической ишемии головного мозга:

- Головная боль.
- Головокружение.
- Нарушение сна.
- Повышенная утомляемость при физических и умственных нагрузках.
- Трудность концентрации внимания и забывчивость.
- Шум в ушах или тяжесть в голове.
Необходимо отметить, что при отсутствии адекватного лечения, ишемия мозга прогрессирует и приводит к острому нарушению мозгового кровообращения (инсульт) или способствует развитию сосудистой деменции (слабоумие). Поскольку к вышеуказанным проявлениям может приводить как атеросклероз сосудов головного мозга так и атеросклероз сосудов шеи, единственным способом выяснить причину, назначить правильное лечение атеросклероза. Это значит обеспечить надежную профилактику инсульта, является проведение современного обследования.
Признаки и симптомы инсульта и транзиторных ишемических атак
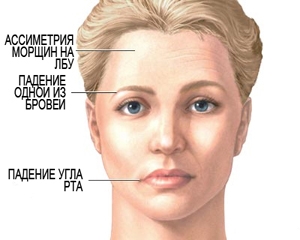
- Нарушения (затруднение) речи.
- Нечувствительность, слабость, паралич одной стороны тела или лица.
- Потеря зрения в одном глазу.
- Проблемы с равновесием или координацией.
Как уже отмечалось выше, если данные изменения полностью регрессируют в течение суток, у пациента диагностируется ТИА, если более 24 часов — ишемический инсульт.
Существует также понятие «микроинсульт», которое не является медицинским термином, а используется для описания инсульта, приведшего к инфаркту небольшой зоны мозга и, как следствие этого, проявляющегося «стертой» симптоматикой с быстрой реабилитацией. Однако, микроинсульт можно расценивать как предвестник ишемического инсульта. Примерно у половины больных в течение последующего года развивается «большой» инсульт.
Выявление атеросклероза сосудов головного мозга и сонных артерий
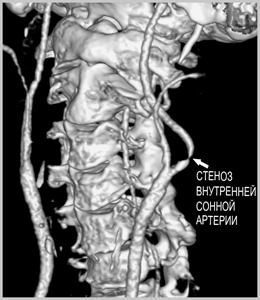
Некоторые из нижеприведенных исследований позволяют выявить заболевание сонных артерий до развития инсульта, что позволяет вовремя осуществить профилактику этого грозного состояния.
На уровне осмотра можно выявить «Каротидный шум» — это неправильный звук (систолический шум) выслушиваемый стетоскопом на шее в проекции сонных артерий из-за сужения сонной артерии, или различие в пульсе между двумя сторонами шеи. Он говорит о высоком вероятности поражения сонной артерии.
- Компьютерная томография или МРТ головного мозга. . . . .
Лечение атеросклероза сосудов головного мозга и сонных артерий
При выявлении выраженного, но не проявляющегося атеросклероза сонных артерий лечение становится необходимым. Лечение направленно на предотвращение прогрессирования атеросклероза и профилактику инсульта. Основными направлениями терапии у пациентов с атеросклерозом церебральных сосудов и магистральных сосудов шеи является:
- коррекция нарушения функции органов эндокринной системы (в первую очередь, сахарного диабета),
- нормализация уровня холестерина крови (достигается соблюдением диеты и приемом лекарственных препаратов статинов),
- нормализация уровня артериального давления,
- отказ от курения.
Обязательно назначаются препараты для уменьшения вероятности формирования сгустка крови (тромба). Чаще всего назначаются препараты типа аспирина (тромбоАСС, кардиомагнил), или Плавикс.
Хирургическая профилактика ишемического инсульта
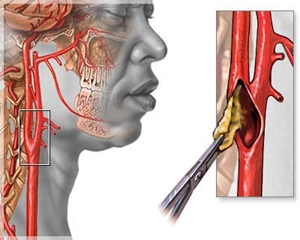
При значительном сужении сонной артерии атеросклеротической бляшкой обычно применяется эндартерэктомия сонной артерии . Хирургическая операция, которая включает в себя вскрытие просвета пораженной сонной артерии и удаление из неё атеросклеротической бляшки. Эта процедура хорошо отработана, обеспечивает длительный положительный результат в виде профилактики ишемического инсульта на многие годы. Несет минимальный риск у большинства пациентов. Пребывание в клинике — обычно 24-48 часов.
Большинство пациентов испытывает небольшой дискомфорт и способно возвратиться к обычным действиям после лечения через короткий период выздоровления (7-14 дней).
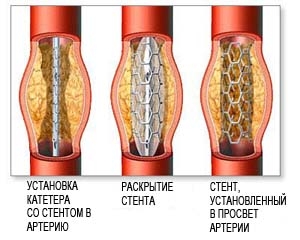
Как альтернатива оперативному лечению используется внутрисосудистая (эндоваскулярная) методика . Баллоная ангиопластика со стентированием. В настоящее время в международных исследованиях проводится оценка эффективности данной методики для лечения атеросклероза сонной артерии. Эта процедура выполняется вместе с ангиографией под местной анестезией через прокол в паху.
Суть процедуры во внутрисосудистом подведении к месту сужения сонной артерии специального катетера с баллоном. При раздувании баллона в просвете сонной артерии проводится расширение суженного участка. Для закрепления эффекта выполняется стентирование расширенной сонной артерии путем установки внутреннего стента (каркаса) сосуда. Период восстановления после ангиопластики со стентированием также очень мал.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Для того, чтобы попасть на прием к сосудистому хирургу или пройти обследование просто позвоните по телефону +7 (812) 962-92-91 и согласуйте удобное для вас время.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.
Симптомы и лечение тромбоза внутренней сонной артерии
Наиболее часто сонные артерии поражаются атеросклерозом (90% от числа всех заболеваний сонных артерий в западных странах). Сонные артерии также подвержены фиброзно-мышечной дисплазии, воспалительным артериопатиям (например, артерииту Такаясу), внешним сдавлениям (например, опухолью) или травмам.
2. Каковы основные симптомы облитерирующего заболевания сонных артерий?
• Преходящая ишемическая атака
• Обратимые неврологические расстройства но ишемическому типу
• Инсульт
• Преходящая слепота (amaurosis fugax)
3. Что такое преходящая ишемическая атака, обратимые неврологические расстройства по ишемическому типу и инсульт.
Этими клиническими терминами описываются разнообразные синдромы ишемии головного мозга. Под преходящей ишемической атакой понимают неврологические нарушения продолжительностью менее 24 часов. Большинство преходящих ишемических атак продолжаются всего 15-30 секунд.
Обратимыми неврологическими расстройствами по ишемическому типу называются неврологические нарушения продолжительностью свыше 24 часов, которые полностью исчезают в течение 1 недели (обычно в течение 3 дней). При остром нарушении мозгового кровообращения или острым инсульте развиваются стойкие неврологические нарушения, которые могут постепенно разрешаться на протяжении длительного периода времени.
4. Что такое преходящая слепота (amaurosis fugax)?
Преходящая слепота — это эпизод слепоты на один глаз продолжительностью от нескольких минут до нескольких часов, которая субъективно ощущается как нелепа перед глазом. Преходящая слепота возникает из-за ослабления местного кровотока или эмболии глазной артерии.
5. Что такое бляшки Холленхорста (Hollenhorst)?
Бляшки Холленхорста представляют собой ярко-желтые эмболы холестерина в разветвлениях сосудов сетчатки, попадающие туда из бифуркации сонной артерии. С клинической точки зрения, эти эмболы свидетельствуют о том, что атероматозные бляшки в сонной артерии нестабильны. Повторная эмболия может произойти от ручных манипуляций во время операции.
6. Каковы причины неврологических нарушений?
а) Эмболизация из артерий, пораженных атеросклерозом, или сердца.
б) Ослабление кровотока.
в) Тромбоз.
г) Внутримозговое кровоизлияние.
7. Каково естественное течение преходящей ишемической атаки?
Естественное течение преходящей ишемической атаки обусловлено патологией сонной артерии. При выраженном стенозе (> 70%) риск развития инсульта на ипсилатеральной стороне головного мозга составляет 26% в течение 2 лет. При умеренном стенозе (50-69%) риск инсульта в течение 5 лет составляет 22%. При минимальной степени стеноза (< 30%) риск инсульта в течение 3 лет равен 1%.
8. Каково действие аспирина при преходящей ишемической атаке?
Ацетилсалициловая кислота является ингибитором циклооксигеназы, воздействующей на тромбоциты, и снижает вероятность возникновения преходящей ишемической атаки и инсульта.
9. Что означает каротидный шум?
Каротидный шум — симптом атеросклероза. Он скорее является прогностическим признаком инфаркта миокарда, нежели инсульта. Хотя каротидный шум и указывает на повышенный риск развития инсульта, последний может произойти как на стороне каротидного шума, так и на противоположной стороне головного мозга.
Учебное видео анатомии наружной сонной артерии и ее ветвей (a. carotis externa)
10. Есть ли взаимосвязь между интенсивностью шума и степенью стеноза?
Нет. По мере прогрессирования стеноза шум может уменьшиться или даже полностью исчезнуть.
11. Какое диагностическое исследование показано при каротидном шуме?
12. Когда показана операция при симптоматичном поражении сонной артерии?
Операция абсолютно показана при симптоматичном стенозе сонной артерии более 70% и снижает риск развития инсульта до 17% в течение 2 лет. Последние данные подтверждают эффект от операции у отдельных больных при умеренном симптоматичном стенозе от 50 до 69% (риск развития инсульта 6,5% в течение 5 лет). Больным со стенозами менее 50% операция не показана.
13. Показана ли операция при асимптоматичном каротидном стенозе?
После каротидной эндартерэктомии по поводу асимптоматичного стеноза сонной артерии более 60% и лечении аспирином риск развития инсульта в течение 5 лет снизился до 5,1% по сравнению 11% при ионотерапии аспирином.
При асимптоматичном стенозе сонной артерии каротидная эндартерэктомия показана только при наличии следующих условий:
(1) предполагаемая продолжительность жизни больного составляет не менее 3 лет;
(2) общий операционный риск развития инсульта и смертности составляет менее 3%.
14. Каковы осложнения каротидной эндартерэктомии?
Интраоперационные осложнения включают неврологические нарушения и ишемию мозга. Новые нарушения или обострения старых могут возникать вследствие эмболии фрагментами атеросклеротических бляшек при манипуляциях па сосудах или промывании артерии. Причиной ишемии мозга могут стать артериальная гипотензия или недостаточная защита мозга во время пережатия артерии.
Клинически ишемия проявляется преходящей ишемической атакой или инсультом. В целом риск развития неврологических нарушений во время каротидной эндартерэктомии составляет около 2%. К другим осложнениям относятся развитие гематомы, образование ложной аневризмы, артериальная гипер- и гипотензия, а также повреждение черепно-мозговых нервов.
15. Какие черепно-мозговые нервы (ЧМН) могут быть повреждены во время каротидной эндартерэктомии? Каковы клинические симптомы повреждения?
– Лицевой нерв (ЧМН VII): повреждение нижнечелюстной ветви приводит к опущению угла рта на ипсилатеральной стороне.
– Языкоглоточный нерв (ЧМН IX): затруднения при глотании твердой и жидкой нищи.
– Блуждающий нерв (ЧМН X): охриплость голоса, неэффективный кашель.
– Верхний гортанный нерв (ветвь блуждающего нерва): парез голосовой связки, исчезновение высокочастотной фонации.
– Подъязычный нерв (ЧМН XII): отклонение языка в сторону повреждения, затруднения речи и жевания.
16. В чем опасность образования послеоперационной гематомы в ране?
Основная опасность заключается в сдавлении гематомой дыхательных путей, при котором может потребоваться срочное открытие раны для декомпрессии. Вопрос, предупреждает ли вакуумный дренаж эго осложнение, остается спорным.
17. Каковы основные причины полеоперационной артериальной гипертензии?
• Денервация каротидного синуса
• Выработка мозговыми клетками репина и/или норадреналина
• Наличие артериальной гипертензии в анамнезе
• Неврологические нарушения по центральному типу
18. На каких этапах каротидной эндартерэктомии возникают неврологические нарушения?
а) Выделение сонной артерии: отрыв фрагмента атеросклеротической бляшки с последующей эмболизацией.
б) Пережатие сонной артерии: ишемический инсульт.
в) Послеоперационный этап: отслойка интимы, гиперперфузия, тромбоз наружной сонной артерии.
19. Что такое шунт? Когда он используется?
Шунт представляет собой пластиковую трубку, направляющую кровоток в обход вскрытой сонной артерии во время эндартерэктомии. Шунт используется для защиты мозга от ишемии во время операции. Многие хирурги накладывают шунты во всех случаях, в то время как другие используют их избирательно или вообще не прибегают к ним.
Решение о наложении шунта принимается во время интраоперационного исследования, включающего временное пережатие сонной артерии под местной анестезией, измерение ретроградного давления в сонной артерии, интраоперационную электроэнцефалографию или транскраниальное допплеровское исследование. Ни один из этих методов не дает 100% точности.
Учебное видео анатомии внутренней сонной артерии и ее ветвей (a. carotis interna)
20. Что такое ретроградное давление в сонной артерии?
Ретроградное давление — это давление во внутренней сонной артерии после пережатия. Оно используется для оценки адекватности мозгового кровообращения. По данным различных авторов, уровень “безопасного” ретроградного давления варьирует, составляя в среднем около 40 мм рт. ст.
21. Может ли произойти рестеноз сонной артерии после каротидной эндартерэктомии?
22. Каковы наиболее распространенные осложнения повторных эндартерэктомий?
Чаще всего это повреждения черепно-мозговых нервов (согласно сообщениям, их частота составляет от 2,4% до 18,9%) Тем не менее большинство таких повреждений преходящи.
23. В каком слое артерии выполняется каротидная эндартерэктомия?
В наружных слоях средней оболочки.
24. Что является анатомическим ориентиром бифуркации сонной артерии?
25. Проходят ли ветви внутренней сонной артерии на шее?
26. Какие ветви наружной сонной артерии образуют коллатерали и восстанавливают кровообращение в виллизиевом круге при облитерации внутренней сонной артерии?
Периорбитальные ветви наружной сонной артерии формируют сообщение с глазничной артерией, являющейся ветвью внутренней сонной артерии.
27. В чем заключаются функции каротидного синуса и каротидного гломуса?
Оба расположены в месте бифуркации сонной артерии и иннервируются языкоглоточным и блуждающим нервами, соответственно. Функция каротидного синуса заключается в регуляции артериального давления. Артериальная гипертензия стимулирует эфферентные импульсы в вазомоторный центр продолговатого мозга, подавляя тонус симпатической нервной системы и повышая тонус блуждающего нерва.
Каротидный гломус посредством хеморецепторов регулирует дыхательные движения и кислотно-щелочное равновесие. При манипуляциях на сонной артерии может развиться брадикардия.
28. Когда впервые была проведена первая успешная операция на наружной сонной артерии? Кому она приписывается?
Впервые ее выполнил Исткотт (Eastcott) в 1954 году.
29. Применяется ли при поражении сонных артерий ангиопластика?
Хотя каротидная эндартерэктомия остается стандартным методом лечения стенозов сонных артерий, в качестве альтернативного метода применяется чрескожная ангиопластика с применением стентов. Таким способом пытались уменьшить количество осложнений, стоимость лечения, анестезиологический риск и улучшить отдаленные результаты.
Если совокупные показатели успешных исходов операций, осложнений и смертности после ангиопластики сонных артерий сравнимы с аналогичными показателями при каротидной эндартерэктомии (2,4%), то стоимость лечения и риск неврологических расстройств при ангиопластике значительно выше (8,8% инсультов).
В настоящее время одно рандомизированное испытание ангиопластики проводится в Великобритании, и идет подготовка к проведению 2 исследований в США. По сравнению с каротидной эндартерэктомией ангиопластика сонных артерий особых преимуществ не имеет.
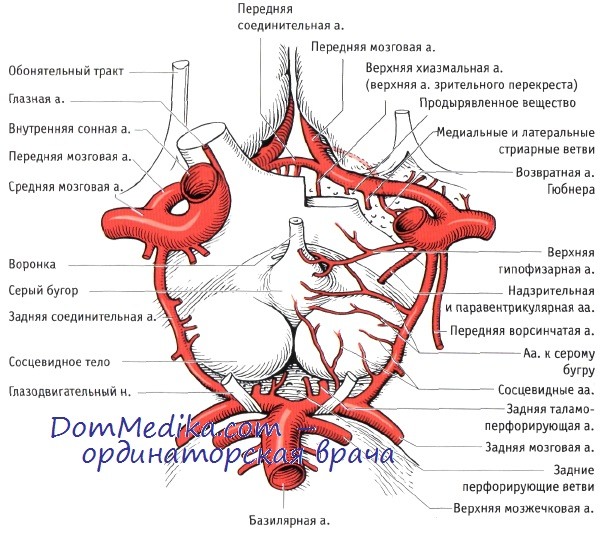
Учебное видео анатомии сосудов Виллизиева круга
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Синдромы тромбоза сонной артерии её ветвей
Ветви средней мозговой артерии в коре головного мозга снабжают артериальной кровью боковую поверхность полушария мозга, за исключением лобного полюса, полосы, располагающейся вдоль верхневнутренней границы лобной доли, которые снабжаются артериальной кровью передней мозговой артерией, и нижних височных извилин, относящихся к бассейну задней мозговой артерии.
Средняя мозговая артерия снабжает артериальной кровью следующие участки головного мозга:
- кору и белое вещество головного мозга с боковой и нижней сторон лобной доли
- моторную кору головного мозга (поля 4 и 6, корковые центры взора, моторный речевой центр Брока в доминантном полушарии)
- кору и белое вещество головного мозга боковой поверхности теменной доли (сенсорная кора, угловая и надкраевая извилины)
- боковую и верхнюю части височной доли и островок головного мозга

Средняя мозговая артерия чаще всего подвержена тромбозу и эмболии, которые приводят к ишемическому инсульту.
Прободающие ветви средней мозговой артерии снабжают артериальной кровью следующие участки головного мозга:
- скорлупу головного мозга
- наружный отдел бледного шара головного мозга
- заднее бедро внутренней капсулы головного мозга под плоскостью, пересекающей верхнюю границу бледного шара
- прилежащую часть лучистого венца головного мозга
- тело хвостатого ядра головного мозга
- верхний и боковой сегменты головки хвостатого ядра головного мозга
Эмболии и тромбозу наиболее часто подвергается сосуды бассейна средней мозговой артерии. При полной закупорке просвета (окклюзии) ствола артерии блокируются как прободающие ветви к глубинному белому и серому веществу головного мозга, так и крупные ветви к поверхности мозговой коры. Классическая картина данного поражения характеризуется гемиплегией (паралич мышц половины тела) и гемианестезией (утрата чувствительности половины тела) с противоположной стороны тела.
При вовлечении в патологический процесс при инсульте доминантного полушария головного мозга пациента наблюдается также тотальная сенсомоторная афазия (нарушение восприятия и воспроизведения речи). В случаях поражения недоминантного полушария головного мозга клинический комплекс симптомов дополняется апрактоагнозией и анозогнозией (неспособность понимать или узнавать предметы). Если у больного имеется дизартрия (расстройство правильного движения речевого аппарата при воспроизведении речи), то дисфазии (нарушение восприятия и воспроизведения речи) не наблюдается.
Выраженную неврологическую картину поражения бассейна средней мозговой артерии чаще отмечают при закупорке (окклюзии) просвета ствола этой артерии эмболом. Для установления эффективного коллатерального артериального кровоснабжения коры головного мозга необходимо определённое время, но оно обусловливает развитие частичных синдромов при закупорке просвета ствола средней мозговой артерии на фоне его атеросклероза с дальнейшим тромбозом.
Частичные неврологические синдромы поражения бассейна средней мозговой артерии встречаются также при эмболиях. Эмбол может попасть в ствол артерии, распространяться дальше вверх (в дистальном направлении), проникать в вышележащие (дистальные) ветви и подвергаться дальнейшему растворению (лизису). В соответствии с этим процессом объективная и субъективная неврологическая симптоматика меняется. Отдельные синдромы болезни, возникающие в результате эмболической закупорки (окклюзии) одной из ветвей, включают в себя:
- слабость в кисти
- слабость только верхней конечности (плечевой синдром)
- поражение мимической мускулатуры с моторной афазией и слабостью в руке или без таковой (лобный оперкулярный синдром)
Нарушение чувствительности, слабость в конечностях и моторная афазия позволяют предположить эмболию в месте выхода ветви из верхнего деления. При повторной афазии без парезов, вероятно, имеется поражение в области нижнего деления средней мозговой артерии, поскольку выходящие из него ветви снабжают кровью заднюю сенсорную зону доминантного полушария коры головного мозга. Внезапное появление затруднений, обусловленных игнорированием половины тела и пространственной агнозией, при отсутствии паралича свидетельствует о поражении нижнего деления средней мозговой артерии недоминантного полушария головного мозга у больного.
Неврологические симптомы поражения средней мозговой артерии:
Клинические проявления
Поражённые структуры мозга
Синдромы тромбоза передней мозговой артерии
Передняя мозговая артерия головного мозга имеет два сегмента:
- прекоммунальный (А1) сегмент виллизиева круга, или стволовой, сегмент, который соединяет внутреннюю сонную артерию с передней соединительной артерией
- посткоммунальный (А2) сегмент, берущий начало от соединения сегмента A1 с передней соединительной артерией
Сегмент А2 передней мозговой артерии через свои кортикальные ветви снабжает кровью передние 2/3медиальной поверхности орбитальной части лобной доли, полюс лобной доли, полосу коры вдоль верхнесрединной границы и передние 2/3мозолистого тела. С другой стороны, сегмент А1 передней мозговой артерии отдаёт много глубоких пенетрирующих ветвей, идущих главным образом к переднему бедру внутренней капсулы, переднему продырявленному веществу, миндалевидному телу, переднему гипоталамусу и нижней части головки хвостатого ядра головного мозга.
Инфаркты головного мозга (инсульты) в бассейне передней мозговой артерии встречаются редко. Закупорка (окклюзия) ствола или сегмента А1 передней мозговой артерии обычно хорошо компенсируется благодаря возможности коллатерального кровотока от противоположной стороны. Самые тяжёлые расстройства возникают в тех случаях, когда обе передние мозговые артерии берут начало из единого ствола (в случае врождённой анатомической особенности её строения у пациента), закупорка (окклюзия) которого приводит к возникновению обширного инфаркта в бассейнах передних мозговых артерий обоих полушарий головного мозга.
Клинические проявления закупорки (окклюзии) в бассейн обеих передних мозговых артерий включают двусторонние пирамидные нарушения с параплегией (паралич мышц левой и правой половины тела) и выраженные изменения со стороны психики в связи с двусторонним поражением лобных долей головного мозга.
Компоненты типичного синдрома, развивающегося при закупорке передней мозговой артерии:
Клинические проявления
Поражённые структуры мозга
Синдромы тромбоза передней артерии сосудистого сплетения
Передняя артерия сосудистого сплетения головного мозга начинается от внутренней сонной артерии и снабжает кровью заднее бедро внутренней капсулы, а также белое вещество головного мозга сбоку и позади от неё, через которое проходит часть зрительных волокон от наружного коленчатого тела к шпорной борозде. Эта область головного мозга снабжается кровью также:
- пенетрирующими сосудами, идущими из ствола средней мозговой артерии (артерии чечевицеобразного ядра и полосатого тела)
- пенетрирующими ветвями задней соединительной артерии
- задней артерии сосудистого сплетения
Поэтому полный клинический синдром в виде контралатеральной гемиплегии (паралича мышц тела с противоположной стороны), гемианестезии (гипестезии) и гомонимной гемианопсии (утрата половины поля зрения на стороне поражения мозга) может не развиться. Вместо него наблюдаются синдромы с минимальной выраженностью неврологических очаговых нарушений.
Действительно, в случаях хирургической окклюзии передней артерии сосудистого сплетения с целью лечения симптомов болезни Паркинсона у некоторых больных не обнаруживается признаков дефицита кровообращения в области её бассейна. Больные, у которых первоначально наблюдался развёрнутые клинические симптомы, нередко выздоравливают полностью или частично, по-видимому, благодаря достаточному уровню коллатерального артериального кровотока в этой части головного мозга.
Синдромы тромбоза внутренней сонной артерии
Клиническая картина окклюзии внутренней сонной артерии головного мозга варьирует в зависимости от того, что служит причиной ишемии: распространяющийся тромбоз, эмболия или низкий кровоток. Окклюзия (закупорка) внутренней сонной артерии может протекать бессимптомно. Обширные инфаркты головного мозга (инсульт) с вовлечением глубокого серого и белого вещества, кортикальной поверхности развиваются реже, если закупоривающий просвет тромб распространяется до внутренней сонной артерии и проникает в ствол средней мозговой артерии и переднюю мозговую артерию либо если отделяющийся фрагмент тромба влечёт за собой эмболию средней или передней мозговой артерии.
Симптоматика идентична таковой при закупорке ствола средней мозговой артерии. При одновременном вовлечении в патологический процесс передней и средней мозговых артерий гемиплегии, гемианестезии и афазии или анозогнозии часто сопутствует ступор. Когда задняя мозговая артерия исходит из внутренней сонной артерии (фетальная задняя мозговая артерия), она также может подвергаться закупорке посредством охарактеризованных выше механизмов, что сопровождается симптомами поражения её бассейна.

Атеросклероз с тромбозом внутренней сорнной артерии может вызывать транзиторную ишемическую атаку (ТИА, микроинсульт) или инсульт (инфаркт мозга).
При клинически проявляющемся поражении атеросклерозом с тромбозом внутренней сонной артерии независимо от причины ишемии головного мозга в её бассейне чаще всего страдает лишь область, кровоснабжаемая средней мозговой артерией. Инфаркт головного мозга (инсульт), обусловленный низким кровотоком, нередко локализуется в бассейне дистальных кортикальных ветвей средней мозговой артерии, приводя к развитию преходящей или постепенно нарастающей слабости в мышцах тазового и плечевого поясов и верхней конечности. Иногда наблюдаются транзиторные эпизоды ишемии головного мозга, сопровождающиеся дисфазией (нарушение понимания или воспроизведения речи) или гемипарезом (мышечная слабость половины тела) длительностью 10-15 мин с последующим регрессом этих неврологических симптомов. Максимальное число подобных эпизодов транзиторных ишемических атак (ТИА) у пациентов в сутки достигает 5-10.
При вовлечении доминантного полушария головного мозга в транзиторные ишемические атаки (ТИА) можно наблюдать преходящую афазию или дискалькулию (нарушение счёта). При вовлечении в процесс недоминантного полушария головного мозга может наступать транзиторное игнорирование половины тела. При поражении в области нижнего деления средней мозговой артерии доминантного полушария отмечаются выраженные афатические расстройства с беглым жаргоном, при этом письменную и устную речь больного понять невозможно (афазия Вернике). Даже при артериоартериальных эмболиях неврологическая симптоматика часто носит преходящий характер в связи с тем, что эмболы способны вызывать неполную окклюзию ствола или ветвей средней мозговой артерии или подвергаться лизису (растворению) и переноситься в дистальном (выше места закупорки просвета) направлении.
Стентирование сонной артерии – это малоинвазивная процедура, которая восстанавливает надлежащий кровоток к мозгу при наличии области сужения (стеноза) в одной из сонных артерий. Через область стеноза проводят небольшую металлическую трубку (стент), чтобы артерия оставалась открытой.
В большинстве случаев оказывается, что если неврологическая симптоматика при ишемии мозга удерживается достаточно долго, но менее 24 ч, то она обусловлена эмболией артерии. В тех же случаях, когда неврологический симптом ишемии головного мозга носит транзиторный (преходящий) характер и сохраняется лишь несколько секунд или минут, обычно сложно провести разграничение между эмболической и гемодинамической его природой.
Помимо головного мозга, внутренняя сонная артерия снабжает кровью зрительный нерв и сетчатку посредством глазной артерии. Примерно в 25% случаев клинически проявляющейся окклюзии (закупорки просвета) внутренней сонной артерии эпизодически возникает преходящая слепота на одни глаз. В дальнейшем высока вероятность возникновения слепоты постоянного характера. Описывая подобный эпизод, больной может сообщить врачу об ощущении опускающейся и исчезающей либо пересекающей поле зрения тени или о выпадении периферических отделов полей зрения. Возможны также жалобы на нечёткость, смазанность зрения на поражённый глаз или на отсутствие верхней или нижней половины поля зрения. Чаще эти симптомы сохраняются лишь несколько минут. Реже одновременно с инсультом отмечают окклюзию (закупорка просвета) глазной артерии или центральной артерии сетчатки.
Синдромы тромбоза общей сонной артерии
При закупорке общей сонной артерии можно наблюдать всю неврологическую симптоматику окклюзии внутренней сонной артерии. При «болезни отсутствия пульса» или синдроме дуги аорты возможна окклюзия обеих общих сонных артерий в местах их выхода.

Анатомия общей сонной и внутренней сонной артерии даёт понять механизм возникновения ишемического инсульта.
В диагностике данного состояния при закупорке обеих общих сонных артерий ведущими являются следующие симптомы:
- отсутствие пульсации на сонных и лучевых артериях
- обмороки при подъёме из горизонтального положения
- повторные эпизоды потери сознания
- головные боли
- боли в шее
- преходящая слепота (одно- или двусторонняя)
- нечёткость зрения при физической нагрузке
- ранние катаракты
- атрофия и пигментация сетчатки
- атрофия радужки
- лейкомы
- перипапиллярные артериовенозные анастомозы
- атрофия зрительных нервов
- перемежающаяся слабость жевательной мускулатуры
Нередко наблюдается неполный синдром дуги аорты, состоящий из различных сочетаний стенозов и окклюзии сонных, подключичных и безымянных артерий.
Атеросклероз (стеноз и окклюзия) сонных артерий

Основной причиной нарушений мозгового кровообращения является атеросклероз сонных артерий. Атеросклеротические бляшки вызывают сужение сонных артерий, которое является препятствием для нормального кровообращения в головном мозге. Постепенно развивается полная закупорка сонной артерии, которая называется окклюзией. Нарушение проходимости сонной артерии является основной причиной ишемического инсульта в современном мире. Вероятность развития инсульта при симптомном сужении сонной артерии на 70% и более составляет около 15% в год.
От инсульта ежегодно погибают или становятся инвалидами множество людей, хотя современная сосудистая хирургия позволяет предотвратить его у большинства пациентов. Только регулярная диагностика и доверие врачам позволит значительно снизить риск инсульта. Значительно проще лечить атеросклероз сонной артерии, чем ишемический инсульт и его последствия.
Причины и факторы риска
Сонные артерии парные крупные артериальные сосуды, которые кровоснабжают головной мозг в тех отделах, где расположены центры мышления, речи, личности, чувствительной и двигательной функции. Сонные артерии проходят по шее и через отверстия в черепе проникают в головной мозг.
При накоплении жировых веществ и холестерина образуется атеросклеротическая бляшка, которая сужает сонные артерии. Это уменьшает поток крови к мозгу и увеличивает риск ишемического инсульта. Инсульт происходит, когда поток крови не поступает в какие-либо отделы головного мозга. При инсульте внезапно выпадают некоторые функции мозга. Если отсутствие кровотока длится более трех-шести часов, то эти нарушения становятся необратимыми.
Почему при сужении сонной артерии развивается инсульт?
- Значительное сужение сонной артерии снижает кровообращение в мозге, а при внезапном падении давления (резко встать с постели, перелеты, перегрев на солнце или большая хирургическая операция) кровоток внезапно прекращается, что приводит к гибели нервных клеток.
- Отрыв кусочка атеросклеротической бляшки с переносом его кровотоком в мелкие артерии головного мозга, что приводит к их закупорке.
- Острый тромбоз (образование кровяного сгустка) на фоне сужения сонной артерии с полным прекращением кровотока в определенных областях мозга.
Факторы риска атеросклероза сонных артерий
Факторы риска для заболевания сонной артерии сходны с таковыми при других видах сердечно-сосудистых заболеваний. Они включают в себя:
- Возраст
- Курение
- Гипертония (высокое артериальное давление) – самый важный фактор риска развития инсульта
- Высокий уровень холестерина
- Сахарный диабет
- Ожирение
- Малоподвижный образ жизни
- Отягощенная наследственность по атеросклерозу
Мужчины моложе 75 лет имеют больший риск развития стеноза сонной артерии, чем женщины в той же возрастной группе. В группе старше 75 лет женщины имеют больший риск инсульта . У пациентов страдающих ИБС нередко выявляются сужения сонной артерии.
 Клинические формы
Клинические формы
Атеросклеротические поражения сонных артерий чаще всего различаются по локализации основного процесса:
- Атеросклероз общих сонных артерий – редко способствует ишемическому инсульту, даже при полной закупорке общей сонной артерии кровоток по внутренней сонной может быть сохранен. Однако могут быть общемозговые нарушения – плохая память, общая слабость, головные боли.
- Атеросклероз бифуркации общей сонной артерии – атеросклеротические бляшки суживают вход в внутреннюю сонную артерию и могут полностью ее закупорить. Это наиболее распространенная форма поражения. При такой локализации чаще всего развиваются транзиторные ишемические атаки и ишемические инсульты.
- Атеросклероз внутримозговых отделов сонной артерии – бляшки расположены в сонных артериях и их основных ветвях. Часто развивается ишемический инсульт, связанный с тромбозом суженных артерий.
По УЗИ выделяется два основных типа атеросклеротических бляшек:
- Стабильная бляшка – сужение артерии имеет ровные контуры, без подрытых краев, с небольшим ускорением кровотока на бляшке.
- Нестабильная бляшка – чаще кальцинированная бляшка с рваными контурами, могут отмечаться подвижные элементы, значительная турбулентность кровотока при допплерографии.
По степени сужения сонной артерии выделяют:
- Гемодинамически незначимый стеноз (сужение артерии менее чем на 70%, без локального ускорения кровотока)
- Гемодинамически значимый стеноз (сужение артерии более чем на 70%, с ускорением кровотока)
- Окклюзию – полную закупорку сонной артерии
Жалобы и симптомы
Атеросклероз сонных артерий может протекать бессимптомно или вызывать жалобы, связанные с нарушением мозгового кровотока. Чаще всего пациенты могут жаловаться на временные нарушения функций мозга (транзиторная ишемическая атака) или стойкое их выпадение (ишемический инсульт).
Транзиторная ишемическая атака (ТИА)
ТИА происходит, когда кратковременно нарушается мозговой кровоток . Это начальная фаза острого нарушения мозгового кровообращения, которая является обратимой. Она имеет такие же симптомы как инсульт, но эти симптомы проходят через несколько минут или часов.
При ТИА необходима неотложная медицинская помощь, поскольку невозможно предугадать, будет ли она прогрессировать в инсульт. Немедленное лечение может спасти жизнь и увеличить шансы на полное выздоровление.
Современные исследования показали, что пациенты, перенесшие ТИА имеют в 10 раз больше вероятность пострадать от обширного инсульта, чем человек, который не имел ТИА.
Ишемический инсульт имеет следующие признаки:
- Внезапная потеря зрения, нечеткость зрения, затруднение в том, что один или оба глаза.
- Слабость, покалывание или онемение на одной стороне лица, с одной стороны тела, или в одной руке или ноге.
- Внезапные трудности при ходьбе, потеря равновесия, отсутствие координации.
- Внезапное головокружение.
- Трудно говорить (афазия).
- Внезапная сильная головная боль.
- Внезапные проблемы с памятью
- Затруднение глотания (дисфагия)
Ишемический инсульт и транзиторная ишемическая атака начинаются одинаково, поэтому любой ишемический инсульт можно назвать ишемической атакой, если симптомы полностью регрессируют в течение 24 часов от начала заболевания. Наличие временного промежутка между появлением симптомов инсульта и гибелью участков мозга позволяет выполнять срочную операцию по восстановлению мозгового кровотока.
Течение заболевания
Появившись, атеросклеротические бляшки уже не смогут рассосаться, но только постепенно прогрессируют. Скорость роста атерсклеротической бляшки зависит от многих факторов риска, от уровня холестерина. Всем людям старше 50 лет рекомендуется ежегодно выполнять УЗИ сонных артерий, для того, чтобы исключить развитие атеросклеротических бляшек и возникновение риска ишемического инсульта.
При развитии осложнений атеросклероза сонных артерий быстро прогрессирует дисциркуляторная энцефалопатия. Частые ТИА, а тем более ишемический инсульт, способствуют гибели части мозговой ткани и нарушению функций головного мозга. У пациентов с атеросклерозом сонных артерий нередко развивается сосудистая деменция (слабоумие).
После восстановления проходимости сонной артерии явления сосудисто-мозговой недостаточности купируются, вероятность повторных нарушений мозгового кровообращения значительно уменьшается.
Прогноз
Атеросклероз сонных артерий имеет значительный риск ишемического инсульта. При бессимптомном сужении внутренней сонной артерии более 70% риск ишемического инсульта превышает 5% в год. Если у пациента отмечались эпизоды нарушений мозгового кровообращения, то такой риск составляет уже 25% в год.
Риск ишемического инсульта при асимптомных атеросклеротических бляшках с сужением менее 70% не превышает такового у пациентов без атеросклероза.
После адекватного восстановления кровообращения по сонным артериям риск ишемического инсульта снижается более чем в 3 раза.
Преимущества лечения в клинике
Диагностика
Диагностика атеросклеротического поражения сонных артерий очень важна для профилактики ишемического инсульта. Своевременное выявление гемодинамически значимых стенозов позволяет снизить риск ишемического инсульта в 3 раза.
При осмотре сосудистым хирургом обязательно проводится выслушивание (аускультация) с обеих сторон шеи. Если при этом выслушивается грубый шум, то это свидетельствует о значимом поражении внутренних сонных артерий и требует дополнительных методов диагностики.
В обязательном порядке всем больным с подозрением на атеросклероз сонных артерий должен проводиться неврологический осмотр, чтобы исключить предшествующие поражения головного мозга.
Цели диагностики сужений сонных артерий:
- Установление степени сужения
- Оценка внутримозговых артерий
- Оценка состояния головного мозга
- Оценка мозговых функций
- Оценка степени риска вмешательства на сонной артерии
- Оценка прогноза после восстановления сонной артерии
Ультразвуковое исследование сонной артерии
Это неинвазивное, безболезненное исследование использует ультразвуковые волны для просмотра сонных артерий. Оно позволяет выявить атеросклеротические бляшки и тромбы и определяет степень их сужения. Доплеровское УЗИ показывает скорость потока крови по кровеносным сосудам.
Магнитно-резонансная ангиография (МРА)
Этот метод визуализации использует мощный магнит, чтобы собрать точную информацию о работе мозга и артерий. Затем компьютер использует эту информацию для создания изображения с высоким разрешением. МРА часто можно обнаружить даже небольшие бляшки в сосудах головного мозга и постинсультные очаги.
 Компьютерная томография в ангиорежиме (КТА)
Компьютерная томография в ангиорежиме (КТА)
Компьютерное томография с использованием контрастного вещества позволяет получить отчетливое изображение просвета сонных и мозговых артерий в трехмерном режиме. На компьютерной ангиографии хорошо видны атеросклеротические бляшки, тромбозы артерий, участки повреждения головного мозга. Доза рентгеновского излучения значительно меньше, чем при обычной рентгенографии.
Церебральная ангиография (каротидная ангиография)
Эта процедура считается “золотым стандартом” для визуализации сонных артерий. Эта процедура проводится через прокол в артерии, с подведением к интересующим сосудам специального катетера и введением контрастного вещества, которое хорошо видно при рентгеновском просвечивании. Ангиография позволяет точно определить показания к вмешательству на сонных артериях и выбрать необходимый метод лечения.
Подробнее о методах диагностики:
Лечение
Инновационный сосудистый центр применяет современные подходы к лечению атеросклероза сонных артерий. Мы внедрили в рутинную клиническую практику новые технологии лечения, делая профилактику инсульта максимально безопасной. В настоящее время мы отдаем предпочтение малоинвазивным методикам лечения, таким как стентирование сонных артерий и отходим от открытых операций.
Лечение атеросклероза сонных артерий в нашей клинике является безопасной процедурой. За последние годы мы не имели ни одного осложнения при стентировании и каротидной эндартерэктомии. Из важных технологий, внедренных в нашей клинике, можно назвать стентирование внутримозговых артерий при тандем – стенозе (атеросклерозе устья внутренней сонной артерии и ее мозговой части). Для лечения внутримозговых сегментов мы используем стенты с лекарственными покрытием.
Основной целью лечения при неосложненном атеросклерозе сонных артерий является профилактика дальнейшего прогрессирования атеросклеротической бляшки и сужения артерии. Для этого применяются медикаментозные препараты, снижающие уровень холестерина. Кроме того, назначаются препараты препятствующие образованию тромбов. Дозировка подбирается сосудистым хирургом, с учетом данных лабораторного обследования.
Для предупреждения развития ишемического инсульта пациент со стенозом сонных артерий должен выполнять несложные правила:
- Бросить курить
- Контролировать артериальное давление.
- Контролировать сахарный диабет.
- Дважды в год выполнять УЗИ сонных артерий.
- Каждые 3 месяца контролировать уровень холестерина в крови.
- Придерживаться антихолестериновой диеты.
- Поддерживать здоровый вес.
- Ежедневные прогулки хотя бы по 30 минут.
- Ограничить употребление алкоголя.
Какие препараты могут снизить риск инсульта?
Ваш врач может порекомендовать антиагрегантные препараты, такие как аспирин и клопидогрель (Плавикс), чтобы уменьшить риск инсульта, вызванного образованием тромбов. Ваш врач также может прописать лекарства для снижения уровня холестерина и артериального давления. При мерцательной аритмии может быть рекомендован препарат варфарин, чтобы уменьшить вероятность образования сгустков крови.
Хирургические вмешательства при стенозе сонных артерий
В случае значительного сужения сонной артерии, необходимо вмешательство, чтобы восстановить поток крови к головному мозгу. Это позволит предотвратить будущий инсульт. Основным методом лечения значимых стенозов сонных артерий является хирургический. Он может выполняться либо открыто в виде удаления бляшки – каротидная эндартерэктомия, либо через прокол эндоваскулярно – ангиопластика и стентирование сонной артерии.

 Клинические формы
Клинические формы Компьютерная томография в ангиорежиме (КТА)
Компьютерная томография в ангиорежиме (КТА)
