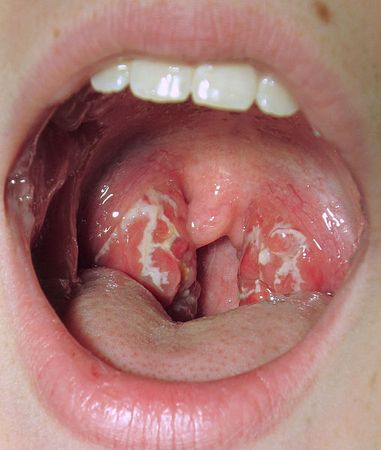
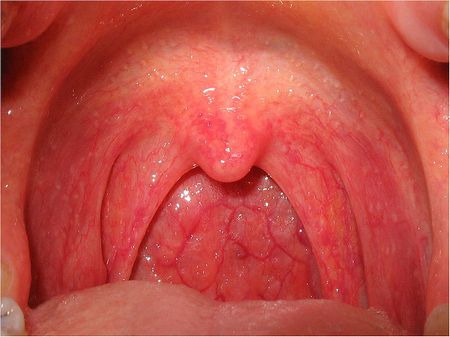
Воспаление горла
Воспаление горла — этот неприятный симптом знаком если не каждому, то, по крайней мере, каждому второму человеку. Он сигнализирует о том, что развивается заболевание верхних дыхательных путей. Как правило, воспаление слизистой горла протекает параллельно с другими неприятными симптомами: острой болью в горле или повышенной температурой.
У многих людей воспалённое горло ассоциируется с простудой. Заболевший человек первым делом лечит горло пастилками и спреями, купленными в аптеке, принимает противовирусные препараты, пробует на себе народные средства… И в итоге не понимает, почему такое лечение заболевания не срабатывает, а симптомы болезни не уходят.
Нужно понимать, что простуда — это не единственная причина воспаления. И не всегда воспаление слизистой оболочки горла связано с лор-заболеваниями.
Прежде чем приступить к лечению слизистой горла, необходимо провести качественную диагностику у лор-врача, чтобы определить реальные причины воспаления горла. Только после этого возможно приступить к лечению.
Из нашей новой статьи вы узнаете, какие существуют признаки воспаления слизистой горла, какие бывают основные причины воспаления и как лечить воспаление слизистой горла.
Основные причины воспаления слизистой горла
Прежде чем лечить воспаление горла, врач — оториноларинголог выясняет природу воспалительного процесса.
Все причины воспаления горла можно условно разделить на две группы: это инфекционные причины и неинфекционные.
В медицинской практике чаще приходится иметь дело с инфекционными заболеваниями. В этом случае воспалительный процесс связан с активизацией болезнетворных микроорганизмов, которые оседают на слизистой оболочке гортани. К таким патогенным возбудителям относятся стафилококки, стрептококки, грибы, вирусы герпеса, аденовирусы и т.п.
Основные способы проникновения в гортань болезнетворной микрофлоры — воздушно-капельный и контактно-бытовой. При первом способе заражение происходит при общении с заболевшим человеком (в процессе разговора, при чихании и т.п.). При втором способе заражение происходит при пользовании с больным человеком одними и теми же предметами быта (например, одной посудой или полотенцем).
Нельзя также не брать во внимание защитные свойства организма. Бактерии и грибы присутствуют на слизистых оболочках каждого человека, но с большей долей вероятности симптомы заболевания проявятся у человека со сниженным иммунитетом.
Инфекционные причины воспаления: симптомы и лечение
Воспалительный процесс слизистой глотки может свидетельствовать о развитии таких заболеваний, как:
- ОРВИ;
- тонзиллит;
- фарингит;
- фарингомикоз;
- ларингит;
- кандидоз.
Острая респираторная вирусная инфекция — наиболее распространённая причина появления неприятных симптомов. Заболевание протекает с характерными признаками: сухостью и першением в горле, заложенностью носа, насморком, повышенной температурой тела. Лечение антибиотиками в данной ситуации неэффективно, поскольку возбудителем заболевания являются вирусы, а не бактерии. Это ещё одна распространённая ошибка любителей самолечения. При ОРВИ необходимо принимать противовирусные препараты. Воспалённое горло можно полоскать отварами трав, например, ромашки, орошать спреями. Можно рассасывать специальные леденцы, которые временно снимают болевые ощущения в глотке.
Тонзиллит — это всем известная ангина, при которой воспаляются нёбные миндалины, или по-другому, гланды. Гланды расположены по бокам глотки и являются органами иммунной системы человека. Болезнь протекает с очень высокой температурой (под 40 градусов). Основные признаки ангины: покрасневшие стенки глотки, сильнейшая боль в ней, больному трудно глотать, воспалённые лимфоузлы. Характерный симптом тонзиллита — белый налёт на миндалинах. Возбудителем ангины являются бактерии, поэтому лечение болезни проводится с помощью антибиотиков. Препарат и оптимальную дозировку для лечения назначает только лор-врач. Самолечением заниматься категорически запрещено! При неправильном лечении ангины могут появиться опасные осложнения со стороны почек, сердца и суставов. Больному требуется строгий постельный режим и обильное питьё. Также полезно проводить орошение глотки антисептиками и полоскания.
Фарингит — основные симптомы фарингита: сухой кашель, першение в глотке, постоянная сухость во рту, боль в процессе глотания. Ещё один характерный признак заболевания — ощущение присутствия кома в глотке. Что делать при воспалении горла в этом случае? Избегать слишком горячую, холодную или острую пищу, пить побольше жидкости, проводить полоскания. Эффективное лечение горла назначается только лор-врачом. В противном случае воспалительный процесс может стать хроническим.
Фарингомикоз — это одна из разновидностей фарингита. Различие лишь в типе возбудителя. При фарингомикозе воспаление вызывают грибки. Лечение заключается в приёме антимикотических препаратов.
Ларингитом называют воспалительный процесс гортани и голосовых связок. Главные признаки заболевания — сильный «лающий» кашель, охрипший голос, ощущения царапания в гортани. В некоторых случаях голос может пропасть полностью. Лечебная терапия включает ингаляции, полоскания и полный голосовой покой.
При кандидозе слизистая оболочка ротоглотки поражается грибковой инфекцией. Очень часто болезнь проявляется на фоне других заболеваний в организме, например, при сахарном диабете.
Неинфекционные причины воспаления
С неинфекционными причинами воспаления пациенты сталкиваются гораздо реже, но и про них не стоит забывать. К таким причинам относят:
- курение сигарет — длительное табакокурение становится причиной постоянного термического воздействия на слизистую глотки, и как следствие поддержания постоянного воспаления;
- употребление алкоголя — по аналогии с табакокурением злоупотребление алкоголем вызывает раздражение слизистой глотки и снижает защитные силы организма;
- условия труда с повышенной «вредностью», когда работнику приходится постоянно контактировать с вредными веществами и вдыхать их пары;
- перенапряжение голосовых связок — эта проблема касается преимущественно представителей речевых профессий (певцов, ораторов, учителей, гидов, специалистов колл-центра и т.п.);
- неблагоприятные экологические факторы;
- аллергические реакции;
- механические травмы и повреждения глотки (например, при попадании в неё инородного предмета);
- заболевания желудочно-кишечного тракта;
- доброкачественные и злокачественные новообразования гортани.
Причин дискомфорта в глотке, как мы видим, достаточно много, поэтому самостоятельно разобраться с диагнозом невозможно. При появлении первых признаков проблем с глоткой необходимо провести полноценную диагностику, чтобы определить причину болезни.
Установить верный диагноз помогут следующие виды исследований: эндоскопия, ларингоскопия, забор мазка с поверхности слизистых оболочек, могут потребоваться консультации смежных специалистов (например, гастроэнтеролога или аллерголога).
В любом случае, чтобы не было сомнений в вопросе, что делать при воспалении горла, обязательно обращайтесь к оториноларингологу!
Не затягивайте с лечением и приходите, пожалуйста, на приём. Телефоны для записи: +7 (495) 642-45-25 и +7 (926) 384-40-04.
Красное горло

Редактор и медицинский эксперт – Арутюнян Мариам Арутюновна.
По статистике, каждое третье обращение к ЛОР-врачам связано с жалобами на неприятные ощущения в горле 1 , и практически во всех этих случаях врачи при осмотре обнаруживают «рыхлую воспаленную глотку» 2 или, проще говоря, «красное горло». Давайте разберемся с возможными причинами и методами лечения этого состояния.

Немного анатомии
Глотка является частью дыхательных путей и пищеварительного тракта. В ней располагается целый комплекс лимфоидных образований, называемых глоточным кольцом Пирогова-Вальдейера. В состав кольца входят небные, глоточная, язычная, трубные миндалины, а также лимфоидные гранулы и валики, которые находятся на боковых стенках глотки.
Ткани глотки пронизаны огромным количеством кровеносных сосудов. Их поверхностное расположение обеспечивает согревание или охлаждение вдыхаемого через рот и нос воздуха. Соприкасаясь со слизистой, воздух очищается от пыли, химических примесей и различных микроорганизмов. Осевшие на слизистой пылинки, вещества и микробы раздражают ее, это иногда вызывает воспаление и покраснение горла 1 .
Причины покраснения горла
Покраснение горла может объясняться факторами, не связанными с инфекцией 2 :
- Механические травмы слизистой оболочки глотки твердой пищей и костями.
- Употребление горячей пищи, которая может вызвать термический ожог 2 .
- Раздражение или ожог глотки химическими веществами (кислотами, щелочами, спиртосодержащими жидкостями) 2 .
- Употребление чрезмерно острой пищи (раздражение слизистой могут вызвать острый перец, имбирь, хрен, горчица).
- Вдыхание табачного дыма, пыли или загрязненного механическими и химическими примесями воздуха.
Прием пищи, содержащей красные пищевые красители. В этом случае горло красное, но не болит.

При каких заболеваниях краснеет горло
Фарингит, или воспаление глотки, – одна из самых частых причин покраснения горла. Заболевание может протекать остро или в хронической форме 1 .
Острый фарингит
В 70% случаев он сопутствует ОРВИ и чаще связан с риновирусной инфекцией, особенно распространенной в осенний период 2 . Кроме этого, причиной воспаления могут быть вирусы гриппа, парагриппа, аденовирусы, респираторно-синцитиальный вирус.
При вирусном фарингите горло выглядит красным, «сухим», а основные жалобы — першение, сухость и боль в глотке, вызывающие навязчивый поверхностный кашель. Общее состояние зависит от характера ОРВИ.
Вирусное воспаление зачастую прокладывает путь бактериальной инфекции 2 , вызванной стафилококками, стрептококками, нейссериями, хламидиями, микоплазмами 1 . Бактериальные фарингиты обычно бывают гнойными и характеризуются повышением температуры до 38°C и выше, появлением гнойной мокроты.

Внимание! Фарингит может быть одним из первых проявлений «детских» инфекций: кори, скарлатины, краснухи 2 . У взрослых эти инфекции нередко протекают тяжело и приводят к осложнениям 2 . Поставить правильный диагноз может только врач.
Кроме вирусов и бактерий причиной возникновения острого фарингита могут быть:
- аллергические реакции 1,2 ;
- заболевания пищеварительной системы, при которых кислое содержимое желудка забрасывается в пищевод и глотку (сюда входят недостаточность кардии и рефлюкс-эзофагит) 1,2 ;
- опухолевые образования глотки, в том числе злокачественные 1 ;
- специфические инфекционно-воспалительные заболевания (сифилис, туберкулез, кандидоз) 1 .
Хронический фарингит
К его развитию могут приводить 3 :
рецидивирующие (повторяющиеся) острые респираторные заболевания, при которых поражаются верхние дыхательные пути и нарушается носовое дыхание: риниты, гаймориты, аденоидиты
периодический заброс содержимого желудка в пищевод и глотку
сахарный диабет, почечная и печеночная недостаточность, иммунодефицитные состояния 3
Хронический фарингит может протекать в трех формах: катаральной, гипертрофической и атрофической 3 .
При катаральном воспалении горло красное, отечное, беспокоит дискомфорт: резь, першение, щекотание, ощущение инородного тела в глотке 3 .
Гипертрофический фарингит приводит к утолщению слизистой оболочки и разрастанию лимфоидных образований. Стенки глотки становятся красными, влажными, покрываются сетью расширенных кровеносных сосудов. К дискомфорту в горле могут присоединяться чувство инородного тела в глотке, заложенность ушей 3 .
Атрофические процессы, связанные с нарушением питания тканей, сопровождаются истончением слизистой оболочки глотки. При осмотре она выглядит «сухой», «натянутой», над общей поверхностью возвышаются «гранулы» лимфоидной ткани. Основными жалобами являются сухость в горле и сухой поверхностный кашель, возникающий при малейшем раздражении дыхательных путей 3 .
К слову, развитие атрофического фарингита иногда связано с частым и длительным закапыванием в нос сосудосуживающих препаратов. Затекая в носоглотку, эти лекарства вызывают спазм кровеносных сосудов, ухудшают питание слизистой и провоцируют ее атрофию 3 .
У детей хронический фарингит встречается не часто. Его развитию способствует постназальный синдром – затекание слизи в глотку из полости носа и околоносовых пазух. При этом могут появляться свистящие хрипы, напоминающие бронхиальную астму. Специальное обследование помогает исключить заболевание 2 .
Хронический воспалительный процесс в глотке ослабляет ее защитные функции и предрасполагает к частым ОРВИ. Обострению фарингита способствуют переохлаждение горла в зимнее время, вдыхание горячего пара и воздуха при ингаляциях, в бане или сауне, употребление твердой, острой и пряной, чрезмерно сладкой и соленой пищи, спиртных напитков и т.д 3 .
Лечение «красного горла»
Лечение фарингита, как основной причины покраснения горла, обычно подразумевает:
- облегчение боли в горле, которая не только вызывает дискомфорт, но и не позволяет нормально принимать пищу;
- устранение першения и рези в горле, а также связанного с ними кашля;
- устранение возбудителя инфекции;
- ликвидацию воспаления 1,2 .
В большинстве случаев, когда заболевание вызвано вирусной инфекцией, бывает достаточно местной терапии 2 : орошения спреями, полоскания горла растворами и рассасывания таблеток с антисептиками.
Выбор препаратов для общего лечения фарингита зависит от причин, вызвавших заболевание. Врач может назначить антибиотики, противовоспалительные, жаропонижающие и другие лекарства 1,2 .
В качестве препарата для местного лечения фарингита может быть использован ГЕКСОРАЛ ® в форме аэрозоля, обеспечивающего равномерное распределение препарата по всей поверхности глотки 5 . Действующее вещество препарата – гексэтидин – обладает широким спектром противомикробного действия, активен в отношении бактерий, вирусов простого герпеса 1-го типа, гриппа А, респираторно-синцитиального вируса (PC-вируса) и грибков 9 . Также средство оказывает легкий обезболивающий эффект 5 . Препарат разрешен к применению у взрослых и детей, начиная с трехлетнего возраста 5 .

Для классической процедуры полоскания горла подойдет раствор ГЕКСОРАЛ ® 4 .
Для использования в течение дня удобна форма таблеток для рассасывания ГЕКСОРАЛ ® 6,7,8 .
- «Мятный» ГЕКСОРАЛ ® ТАБС на основе антисептика хлоргексидина и местного анестетика бензокаина можно использовать при фарингите у детей от 4 лет и взрослых 6 .
- Апельсиновые, лимонные, медово-лимонные и черносмородиновые таблетки для рассасывания ГЕКСОРАЛ ® КЛАССИК содержат ароматические эфирные масла и подходят для детей старше 6 лет 7 . разрешен к использованию, начиная с возраста 12 лет. Благодаря наличию в составе анестетика лидокаина оказывает местноанестезирующее действие и помогает справиться даже с сильной болью в горле 8 .
Фарингит – заболевание, которое может приводить к осложнениям. Поэтому, если горло стало красным и начало болеть, нужно обращаться к врачу. Комплексное лечение поможет быстрее справиться с болезнью.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Симптомы болезни горла и гортани, фото воспаления у взрослых
Гортань расположена от верхушки надгортанника сверху до основания перстневидного хряща. Как правило, инфекционные заболевания, поражающие слизистые оболочки полости рта и ротоглотки (например, кандидоз, мукозит, вирус герпеса), могут распространяться и на слизистую гортани. Несколько заболеваний гортани заслуживают отдельного рассмотрения.
а) Эпиглоттит. Эпиглоттит представляет собой инфекционное воспаление надгортанника, вызывающее отек надголосового пространства с быстрым развитием стеноза дыхательных путей. Заболеваемость снизилась после внедрения вакцины против гемофильной палочки типа В, которая являлась патогеном более чем в 90% случаев. В наши дни наиболее часто эпиглоттит вызывается β-гемолитическим стрептококком группы А, в литературе имеются данные о других микроорганизмах.
Особого внимания эпиглоттит заслуживает по той причине, что он может приводить к обструкции дыхательных путей в течение нескольких часов, поэтому постановка диагноза и лечение ни в коем случае не должны откладываться.
Чаще всего больные с эпиглоттитом предъявляют жалобы на высокую лихорадку и затруднения при глотании. Классическим примером является ребенок с инспираторной одышкой, втянутыми межреберными промежутками, жалующийся на сильные боли в горле, слюноотделение и затруднения при глотании, который сидит в позе треножника или «позе нюхателя», пытаясь облегчить поступление воздуха в дыхательные пути.
Диагноз ставится на основе визуализации надголосового пространства, которое следует проводить в контролируемых условиях, например, в операционной, чтобы иметь возможность быстрого восстановления полной непроходимости дыхательных путей, вызванной нарастанием отека или ларнигоспазмом.
И хотя диагноз может быть подтвержден при наличии классического признака «отпечатка большого пальца» на боковой рентгенограмме шеи, исследование не рекомендуется проводить у пациентов с высоким риском развития дыхательной недостаточности, то же самое касается осмотра ротоглотки и других манипуляций, которые могут повлечь за собой утяжеление обструкции. В условиях операционной следует взять кровь на посев и мазок с надгортанника.
В качестве стартового антибиотика обычно используется цефтриаксон, цефотаксим или ампициллин/сульбактам, после получения результатов посевов антибактериальную терапию следует скорректировать. Экстубация трахеи проводится при спадении отека надгортанника, подтвержденном при фиброларингоскопии или прямой ларингоскопии. Возможно использование теста на утечку при спущенной манжете эндотрахеальной трубки. Обычно экстубацию можно проводить спустя 48 часов после начала лечения. После того как становится возможным пероральный прием антибиотиков, его следует продолжать до 7-10 дней.
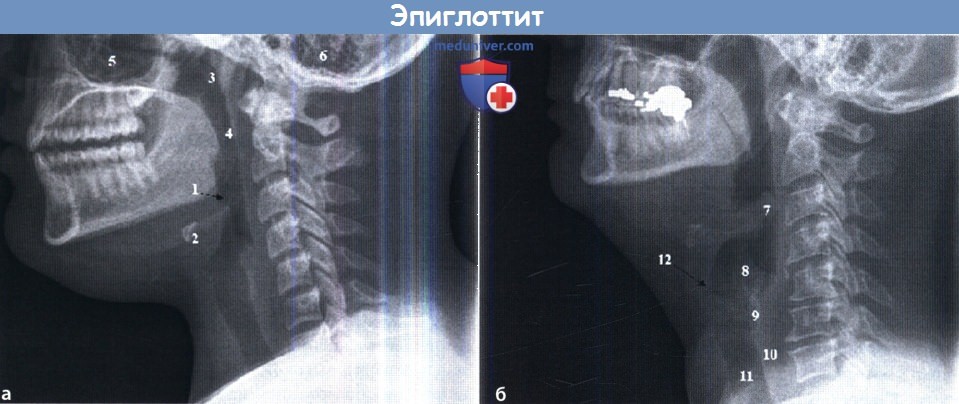
(а) Рентгенограмма глотки в боковой проекции, норма:
1 – надгортанник. 2 – подъязычная кость. 3 – носоглотка. 4 – ротоглотка. 5 – верхнечелюстная пазуха. 6 – клетки сосцевидного отростка.
(б) Рентгенограмма глотки в боковой проекции у пациента с эпиглоттитом: 7 – увеличенный надгортанник. 8 – утолщенные черпало-надгортанные складки.
9 – перстневидный хрящ. 10 – пищевод. 11 – трахея. 12 – гортанный желудочек.
б) Рецидивирующий респираторный папилломатоз. Рецидивирующий респираторный папилломатоз характеризуется разрастанием рецидивирующих доброкачественных плоскоклеточных папиллом в верхних дыхательных путях. Причиной папилломатоза является вирус папилломы человека 6 и 11 типов. Он является самым частым доброкачественным опухолевым поражением дыхательных путей в детском возрасте и второй по частоте причиной охриплости у детей.
Известно две формы заболевания: агрессивная ювенильная форма и менее агрессивная форма с началом во взрослом возрасте, хотя встречаются агрессивные формы и у взрослых. В большинстве случаев происходит поражение гортани, которое может привести к развитию стеноза гортани и необходимости проведения трахеотомии. Также могут поражаться полость рта, трахея и бронхи. Заболеванием страдают лица все возрастов, оно известно своей резистентностью к лечению, т. к. папилломы могут поражать весь дыхательный тракт, а для их удаления порой требуются неоднократные операции. Течение заболевания непредсказуемое: кто-то из пациентов достигает полной ремиссии, кто-то нуждается в пожизненном лечении.
Вирус папилломы человека представляет собой двухцепочечный ДНК-вирус, поражающий эпителиальные клетки с возможным развитием доброкачественных или злокачественных опухолей. На сегодняшний момент известно более 100 типов ВПЧ. Вирус поражает стволовые клетки базального слоя, где он может или пребывать в латентном состоянии, или начать активно вырабатывать белки, вызывающие пролиферацию клеток. Гистологически папилломы представляют собой пальцевидное разрастание плоскоклеточного эпителия над сосудисто-волокнистым пучком. Макроскопически папилломы напоминают цветную капусту, они могут расти на белой или розовой ножке или на широком основании. Риск малигнизации низкий.
Механизм передачи вируса окончательно неизвестен. Наиболее вероятна вертикальная передача от матери, страдающей генитальными кондиломами, во время прохождения ребенка через родовые пути. Наиболее часто заболевание проявляется одышкой, второе по частоте проявление — инспираторный или смешанный стридор. Диагноз становится на основе анамнеза, а также фиброларингоскопии или прямой ларингоскопии. Было предложено множество способов хирургического лечения.
Наиболее распространенными методами является микрохирургическое удаление при помощи холодного микрохирургического инструментария, использование углекислотного лазера, микродебридера. Дополнительные лечебные мероприятия показаны пациентам с быстрым ростом папиллом, поражением нескольких областей или лицам, которым требуется более четырех операций в год. Используются такие системные препараты, как интерферон-а, рибавирин, ацикловир и ретиноиды. Возможно введение препаратов в ткань папиллом, с этой целью используется цидофовир.
Также перспективным направлением в лечении является фотодинамическая терапия: пациенту вводится фотосенсибилизатор, накапливающийся в тканях папиллом, после этого ткани папилломы разрушаются аргонным лазером.
Папилломатоз гортани. Интраоперационная фотография.
Гортань интубирована, папилломами поражены обе голосовые складки.
Видео этиология, патогенез, диагностика ВПЧ инфекции
в) Острый и хронический инфекционный ларингит. В большинстве случаев причиной острого ларингита является вирусная инфекция верхних дыхательных путей, а его основными симптомами являются дисфония и/или охриплость. Возможно наличие других симптомов, встречающихся при вирусных инфекциях: боли в горле, боли при глотании, стекания слизи по задней стенке глотки, утомляемости, кашля и прочих. Основными возбудителями острого ларингита являются риновирусы, вирусы парагриппа, респираторный синцитиальный вирус, аденовирусы и вирус гриппа. Лечение поддерживающее: ингаляции увлажненного воздуха и голосовой покой.
Вызывать хронический инфекционный ларингит способен целый ряд бактерий и грибов. Типичными проявлениями болезни являются осиплость, дисфония, постоянное желание «прочистить» горло, ощущение капель в носоглотке или рецидивирующие эпизоды воспалений продолжительностью не менее трех месяцев. Туберкулез гортани, когда-то бывший обычным последствием тяжелой формы легочного туберкулеза, теперь встречается и изолированно.
При осмотре гортани определяются неспецифические воспалительные изменения, поверхностные изъязвления или экзофиты, поражающие любую область гортани. Туберкулиновая проба обычно положительная, а на рентгенограмме грудной клетки признаков легочной инфекции нет. Диагноз ставится после посева мокроты или отделяемого из гортани, лечение консервативное. В основе грибкового поражения гортани может лежать кандидоз, гистоплазмоз, бластомикоз, криптококкоз и кокцидиоидомикоз. Диагноз ставится на основе анамнеза, а также биопсии или посева с пораженных участков гортани. Лечение консервативное, проводится в соответствии с результатами посева.
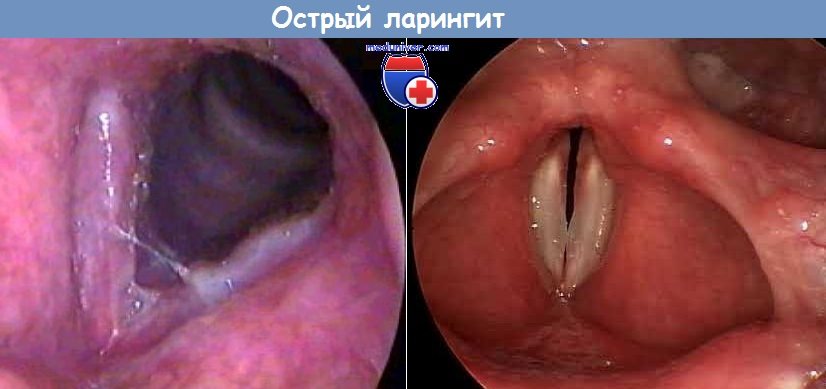
Острый ларингит с фибринозным экссудатом на передней половине перепончатой части голосовых складок.
Ключевые моменты:
• Одонтогенная инфекция в большинстве своем вызвана условно-патогенной флорой полости рта. Кроме того, инфекционные заболевания полости рта могут также вызывать вирус простого герпеса, Candida albicans, вирус папилломы человека.
• Клетки Тцанка являются патогномоничным признаком герпесвирусной инфекции.
• У взрослых лишь 5-10% случаев острого фарингита имеют бактериальную природу.
• В связи с внедрением вакцинации наиболее распространенным возбудителем, вызывающим эпиглоттит, является β-гемолитический стрептококк группы А.
Симптомы болезни горла и гортани, фото воспаления у взрослых
Тел. для юр. лиц (организаций)
Фарингит — воспаление слизистой оболочки глотки и миндалин, чаще вирусной или бактериальной природы. Лечение фарингита в начальных стадиях гарантирует полное исчезновение проблемы, но при запущенном состоянии болезнь может стать хронической и спровоцировать развитие проблем с другими органами.
Причины развития болезни
Естественный процесс для человека — носовое дыхание. Носовые ходы устроены так, чтобы вдыхаемый воздух поступал с небольшой задержкой. За эти паузы он согревается, фильтруется и в таком виде подается в организм. Когда нос заложен, а дыхание происходит через рот, возрастает риск заболевания фарингитом — ведь воздух не проходит через «фильтры» и поступает через рот с бактериями, вирусами, пылью и пр. Неестественный процесс заставляет глотку пересыхать, она становится благоприятной средой для развития патогенной флоры.
Вторая частая причина заболевания фарингитом — насморк на фоне ОРВИ. При этом очаг воспаления находится в горле, развиваясь постепенно. Частая обработка носовых ходов сосудосужающими каплями негативно отражается на состоянии глотки, что также вызывает развитие болезни.
Среди других причин называют:
- авитаминоз и неполноценное питание;
- вредные привычки;
- травмы;
- индивидуальные особенности в строении носоглотки;
- длительное лечение антибиотиками;
- химические испарения;
- попадание аллергенов.
Нередко фарингиту способствуют перенесенные заболевания, например, сахарный диабет, зубной кариес, сердечная, почечная недостаточность, синусит, гайморит и другие.

Стадии и симптоматика болезни
Симптомы фарингита часто путают с обычными проявлениями ОРВИ и ангины. Пациент начинает самостоятельное лечение, которое оказывается малоэффективным и ведет к осложнениям.
Специалисты выделяют четыре стадии болезни, для каждой их которых присущи свои видимые признаки и симптомы:
- Катаральный — сопровождается покашливанием и першением в горле.
- Гранулезный — появляется чувство «щекотки» в горле. Небольшие бугорки на слизистой горла увеличиваются в размерах.
- Гнойный — бугорки воспалены, наблюдается отечность, гнойный налет и язвы.
- Атрофический — приводит к атрофированию тканей горла, глотательные функции почти невозможны.
При первых признаках болезни стоит не медлить. Обращайтесь к лечащему врачу за помощью как можно скорее. Фарингит может быть острым и хроническим. Для первого типа характерны следующие симптомы:
- першение и сухость горла;
- севший голос;
- повышение температуры тела;
- увеличение лимфоузлов.
В глотке присутствует ощущение инородного предмета, наблюдаются проблемы со сглатыванием, общие недомогания, как при вирусных болезнях (головная боль, ломота, жар). Еще один признак — в горле чувствуются слизистые скопления, от которых невозможно избавиться.
При хроническом фарингите пациенты жалуются на сухость и першение в горле, часто наблюдается сухой кашель, сильные гнойные выделения, постоянное желание сглотнуть комок, откашлять. Часто такие позывы сопровождает рвотный позыв. Кашель усиливается по утрам и сопровождается тошнотой. Еще один симптом — отечность и боль в горле, усиливающаяся при глотании.

Диагностика и лечение
Диагностикой и лечением фарингита занимается профильный специалист отоларинголог (ЛОР). Для постановки диагноза используется ряд лабораторных исследований (анализы крови, мазок из зева и другие). По результатам анализов и осмотра пациента подбирается схема лечения фарингита.
Выбор терапии зависит и от возраста пациента. При лечении детей методы значительно отличаются. К обязательным рекомендациям относится обильное теплое питье, проветривание и влажная уборка в помещении. Ингаляции и спреи — только с разрешения врача и под присмотром взрослых. Такой же осторожный подход к процедурам требуется и для беременных. Прием медикаментов может стать опасным для ребенка, поэтому профильным специалистом составляется щадящая схема.
Выбор курса зависит от причин возникновения и возбудителей заболевания. Среди эффективных методов лечения фарингита называют:
- Медикаментозное лечение — антибиотики, противовирусные, противовоспалительные препараты.
- Комплексы витаминов и минералов.
- Физиотерапию (электрофорез, УВЧ, ингаляции).
В некоторых случаях для лечения фарингита в острой форме требуется инструментальное вмешательство.
К общим рекомендациям при лечении фарингитов разного происхождения относится: обильное теплое питье, диета, отказ от вредных привычек. Лечение может включать таблетки и леденцы для рассасывания, аэрозольные и масляные средства.
Хорошо при лечении фарингитов зарекомендовали себя и народные средства. Это могут быть травяные полоскания, ножные ванны, содовые ингаляции. Чтобы лечение народными методами не стало причиной осложнений, помните: назначения должен давать врач.

Осложнения болезни
Лечить фарингит необходимо своевременно и с соблюдением всех предписаний. Казалась бы, безобидная болезнь может вызвать серьезные последствия для организма.
В зависимости от природы возбудителя фарингит дает разные осложнения. К ним относится:
- Снижение иммунитета и, как следствие, повышенная чувствительность к вирусным заболеваниям.
- Воспаление лимфоузлов и слюнных желез.
- Воспалительные процессы среднего уха и слуховой трубы, ведет к потере слуха.
- Трахеиты и хронические бронхиты.
При не долеченном фарингите всегда есть шанс, что он перейдет в хроническую форму.

Профилактические меры
В целях профилактики специалисты рекомендуют придерживаться следующих рекомендаций. Вести здоровый образ жизни, отказавшись от табака, алкоголя и чрезмерно острой еды. Больше гулять на свежем воздухе и не забывать о физкультуре. Не вдыхать вредные пары и испарения, холодный воздух и дышать правильно носом.
Своевременное лечение органов дыхания также снизит риск развития фарингитов любой природы. Противостоять болезни бактериального происхождения помогут простые правила гигиены: регулярная смена зубной щетки, полоскание горла, лечение зубного кариеса.
Болезни горла

80% заболеваний горла сопровождаются болевыми ощущениями. Боль – защитная реакция нервной системы, сигнализирующая о функциональном нарушении органа, слизистой оболочки и мягких тканей. Она бывает режущей, колющей, пульсирующей, саднящей, ноющей, давящей, острой, тупой, смешанной; постоянной и усиливающейся в определённое время или под воздействием внешних факторов (холод, глотание).
Причинами болевых ощущений являются бактерии, вирусы, грибковые микроорганизмы, аллергены, чрезмерные нагрузки на голосовой аппарат, травмы, злоупотребление алкоголем и курением.
Заболевания, которые протекают с болью в горле
Многие задаются вопросом: «Как лечить болезни горла?». Самостоятельное лечение чревато рядом осложнений. Только специалист сможет собрать анамнез и составить курс лечения, который устранит первопричину.
Чтобы избежать осложнений и не откладывать визит к ЛОРу, нужно знать симптомы самых распространённых болезней:
- ОРВИ – комплексное заболевание, которое может быть спровоцировано одним из 200 возбудителей. Основной – вирус гриппа, особенно активный в период октябрь-апрель. Пути заражения: воздушно-капельный, через продукты питания и контакты. Болезнь сопровождается саднящей болью в горле, ломотой суставов, лёгкими мышечными спазмами, головокружением от температуры.
- Острый фарингит и обострение хроники – воспаление слизистой оболочки и лимфатической ткани глотки. Как правило, острая форма заболевания протекает совместно с ОРВИ.
- вдыхание холодного воздуха, проглатывание холодных продуктов питания (неинфекционная природа – разрыв капилляров);
- раздражение слизистой алкоголем, табачным дымом, фенолами, смолами;
- воспалительные заболевания ротовой полости.
Симптомы: сухость и першение в горле, тупая боль усиливается при глотании, температура тела не превышает 37,5, заметно покраснение задней стенки глотки.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Лечение болезней горла проводится антисептическими, нестероидными противовоспалительными препаратами (НВП). Поскольку фарингит вирусное заболевание, приём антибиотиков может повлечь дисбактериоз кишечника 2-4 степени, фарингомикоз, снижение иммунитета. Курс лечения назначается после проведения диагностики. Если не лечить, заболевание может перейти в хроническую форму с возможными осложнениями, самое опасное из которых ревматоидное поражение сосудов и сердца.
- Ангина (острый тонзиллит). Очаг инфекции распространяется с миндалин на слизистую. Поскольку возбудителями болезни, как правило, являются кокковые бактерии, основа комплексной терапии – антибиотики широкого спектра действия. Если возбудители микобактерии или грибковые микроорганизмы, ЛОР комбинирует противомикробные и антигрибковые препараты.
Первичные симптомы ангины:
- слабость;
- острая боль при глотании, а в состоянии покоя ноющая;
- температура выше 38,5 вечером, до 38 утром.
Тошнота, потеря аппетита, головные боли – производные симптомы, вызванные высокой температурой. Взрослые переносят ангину легче благодаря сформировавшейся иммунной системе.
Средняя длительность лечения – 2 недели. При медикаментозной терапии взрослые чувствуют себя лучше через 2-3 суток, при гнойной ангине в острой форме улучшение наступает через несколько часов. Если не начать лечить вовремя или преждевременно прекратить курс, возможны следующие осложнения:
- паратонзиллит – воспаление паратонзиллярной клетчатки;
- паратонзиллярный абсцесс – нагноение в паратонзиллярной области в сочетании с воспалением;
- ревматоидные поражения сердца;
- абсцесс при прорыве гнойника внутрь;
- инфекционные болезни почек.
Если нагноение затронуло нервное окончание, возможна частичная или полная потеря чувствительности на участке нагноения. При попадании гноя в лимфу – заболевания ЦНС.
- Боль в горле при аллергической реакции и воздействии раздражающих веществ.
Аллерген растительного и животного происхождения часто вызывает жжение, першение, в большинстве случаев боль в горле сочетается с ринитом, слезоточивостью. При аллергии на медпрепараты ощущается давление в области гортани, при глотании лёгкая тошнота, сопровождается расстройствами ЖКТ. При химических поражениях горла ощущается жжение, першение, тянущая и пульсирующая боль. Температура повышается вследствие интоксикации. При реакции на аллерген возможно проявление и других симптомов – покраснения и отёков кожных покровов, слизистых.
Самый опасный аллерген для взрослых и детей – яд перепончатокрылых насекомых. Укус осы, пчелы или шмеля из сильного жжения переходит в интенсивную давящую боль. Это ощущение свидетельствует о вспухании гортани. Необходимо срочно обратиться к терапевту, аллергологу или ЛОРу.
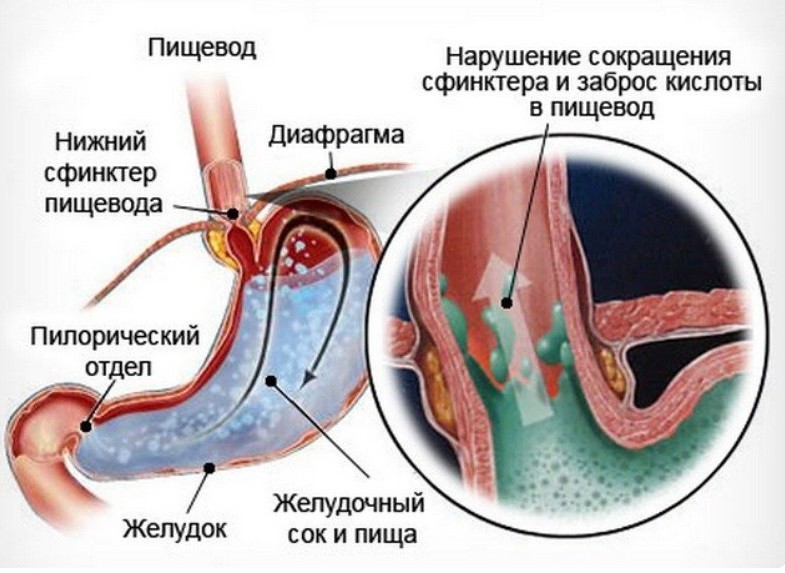
- Желудочно-пищеводный рефлюкс.
Болевые ощущения провоцирует гастро-энтестинально-рефлюксная болезнь, при которой происходит попадание желудочного сока, желчи в глотку и гортань. На начальной стадии – горечь, жжение. При отсутствии лечения возникают осложнения:
- обострение тонзиллита, фарингита;
- острый катаральный ларингит;
- эрозия;
- рак горла.
Часто сопровождается кровотечениями из-за истончения слизистой. Попадание кишечной микрофлоры приводит к дисбактериозу глотки, который сопровождается воспалениями: при низком иммунитете или эрозиях нагноением, при высоком – тошной, периодической рвотой, затруднением дыхания.
- Другие факторы боли в горле.
Пересушивание носоглотки происходит из-за вдыхания сухого воздуха, особенно в осенне-зимний период при работе отопительных приборов. Похожее ощущение лёгкого першения возникает и при длительном дыхании через рот. ЛОР может порекомендовать использование увлажнителей воздуха или препарат для восстановления слизистой, предназначенный специально для взрослых или детей.
Перенапряжение голосового аппарата также является причиной неприятных ощущений в области гортани. Для нормализации состояния необходимо обеспечить себе покой, а при отсутствии улучшений обратиться к врачу.
При травмировании горла острота болезненных ощущений зависит от особенностей повреждения и близости нервных рецепторов к раздражителю:
- удары – тянущая, пульсирующая боль усиливается при движении нижней челюсти;
- порезы – незначительное жжение, если есть пульсация, то присутствует воспаление;
- длительный кашель – смешанная, в зависимости от состояния слизистой и глубины повреждения тканей;
инородное тело – возникает неестественное ощущение сдавленности и удушья.
Как лечить боль в горле?
Лечение ЛОР-заболевания горла независимо от этиологии не стоит начинать без обследования. Зачастую симптомы различных заболеваний схожи. В большинстве случаев общую картину ЛОР может составить, уточнив симптомы и по результатам общего анализа крови.
- полоскание полости рта;
- обработку поражённого участка – аэрозоли, бальзамы, гели, мази для восстановления слизистой;
- при надобности – антибиотики;
- жаропонижающие;
- антигистамины;
- иммуномодуляторы;
- НВП;
- обезболивающие;
- витамины;
- гомеопатические средства.
Если боль спровоцирована возбудителем бактериальной природы, ЛОР назначает антибиотики. Курс лечения составляется с учётом чувствительности микроорганизмов данного вида, наличия противопоказаний и возраста пациента. Большинство антибактериальных медпрепаратов показаны взрослым. Для детей – суспензии с низкой концентрацией активного вещества. Максимальная эффективность определяется по результатам бактериального посева. Максимальная эффективность для кокковых бактерий у макролидов, реже назначают пенициллины. Аминогликозиды, несмотря на высокую эффективность, высокотоксичны. Максимальная длительность лечения – 7 дней. Макролиды назначают со сменной дозировкой в сторону её уменьшения.
Жаропонижающие эффективны при бактериальных инфекциях. При ОРВИ повышенная температура справится с возбудителем. ЛОР даёт рекомендации о целесообразности приёма жаропонижающих исходя из вида возбудителя, состояния иммунитета пациента. Чаще назначают «Нурофен»: сочетание эффективности и безопасности для взрослых и детей.
Нестероидные противовоспалительные направлены на симптоматическое лечение и эффективно снимают воспаление. Побочные действия: нагрузка на печень, почки, задержка жидкости в организме. Взрослым ЛОР назначает ЛС в таблетках, капсулах. 90% таких препаратов предназначены только для взрослых, детям рекомендуются суспензии.
Антигистамины устраняют симптомы аллергии. Препараты 3 поколения нетоксичны, обладают эффектом пролонгированного действия. Но при бурных протеканиях аллергических реакций эффективнее антигистамины 2 поколения из-за их быстродействия. Лечиться антигистаминами необходимо до устранения симптомов аллергии. Препараты не устраняют пагубное воздействие аллергена в дальнейшем.
Самостоятельный приём иммуномодуляторов чреват аутоиммунными проявлениями. Препараты данного класса может назначить только врач, основываясь на результатах диагностики. Самый безопасный препарат «Имудон». Суточная дозировка для взрослых – 4 таблетки. Курс лечения – 10 дней. Витамин C природный иммуномодулятор, но в больших количествах разрушает слизистую из-за повышения кислотности. ЛОР назначает его в комплексе с витаминами A, E для поддержания баланса обменных процессов.
Обезболивающие часто вызывают аллергию, токсичны, создают нагрузку на сердечно-сосудистую систему: для взрослых подойдет «Кетанол» и его производные, для детей – «Нурофен». Привычный «Анальгин» менее эффективен, высокие дозировки приводят к разрушению зубной эмали.
Для ополаскивания горла рекомендуется использовать 0,01% раствор «Мирамистина», 1% «Диоксидина» и «Октенисепта» (1:5). По назначению ЛОРа можно применять 3% раствор перекиси водорода. В качестве народных средств для полоскания и ингаляций рекомендуются настои из шалфея, ромашки, мяты и других трав. Спиртосодержащие растворы для ополаскивания, обработки – только по назначению ЛОРа.
Лечение гомеопатическими средствами назначают только при вялотекущей симптоматики болезни или при наличии противопоказаний к медпрепаратам. Самые распространённые средства: «Тонзилгон», «Тонзилотрен».
Перед первым приёмом любого медпрепарата и народного средства нужно провести аллергопробу. Как правило, принимается ¼ от разовой дозы. Аллергическая реакция должна проявиться в течение 30 минут.
При боли в горле нужно исключить из рациона:
- острые блюда;
- твёрдое и жесткое;
- кислое и слишком солёное;
- слишком горячее и слишком холодное;
- при высокой температуре важно избегать жирного – тошнота станет следствием повышения и так высокой кислотности.
В период выздоровления рекомендуется добавить в рацион малиновый чай, свекольные салаты, отварную рыбу, мясные бульоны, натуральные соки и фрукты. Воздержаться от алкоголя.
Физиотерапевтическое лечение
Физиотерапевтические процедуры повышают эффективность действия препаратов.
- фонофорез миндалин и очага боли – ускорение абсорбции, пролонгация действия лекарства;
- ультрафиолетовое облучение слизистой уничтожает большинство штаммов вредоносной микрофлоры;
- гидроакустическое воздействие – ликвидация застойных явлений, устранение симптомов воспаления из-за ускорения притока лейкоцитов;
- лазерная терапия – быстрое снятие воспаления, антисептическое и обезболивающее действие;
- магнитотерапия – улучшение кровообращения, регенерация тканей.
Лечить горло физиопроцедурами не рекомендуется при обострениях, нагноениях. Возможны реактивные воспалительные процессы или сепсис крови из-за внутреннего прорыва гнойника.
Заключение
Перед началом лечения боли в горле нужно знать первопричину её возникновения – заболевания, последствия натруженности или механических повреждений, повышение кислотности, аллергические реакции. Болевые ощущения в горле могут быть симптомами иных заболеваний, не связанных с носоглоткой.
Без диагностики невозможно назначить эффективную терапию. Симптоматика многих ЛОР-заболеваний разной этиологии схожа. Для лечения боли в горле необходима комплексная терапия, которая включает прием препаратов по рекомендации врача. Самостоятельный выбор лекарственных средств может усугубить проблему.
Герпетическая ангина у детей и взрослых – симптомы и лечение

Редактор и медицинский эксперт – Арутюнян Мариам Арутюновна.
Содержание:
Герпетическая ангина – острое инфекционное заболевание, которое вызывают энтеровирусы. Герпангина не имеет отношения к вирусу герпеса. Название связано с тем, что высыпания в горле при болезни похожи на герпетические пузырьки 3 .
Пик заболеваемости в России приходится на август-сентябрь. Сезонность связана с купанием в водоемах в летние месяцы и началом работы детских садов и школ в начале осени 2 .

Причины герпангины
Герпетическую ангину могут вызывать около 70 серотипов энтеровирусов. Чаще всего это вирусы Коксаки В, Коксаки А17 и энтеровирус 71 1 .
Поскольку единственный переносчик энтеровирусов – человек, заразиться можно при контакте с больным или с вирусоносителем, у которого нет симптомов болезни 1 . По данным литературы количество вирусоносителей может составлять до 46% людей 2 .
Вирус выделяется во внешнюю среду с калом и с капельками слюны. Также он содержится в пузырьках, которые появляются в горле у больного. Энтеровирусными инфекциями чаще болеют дети, хотя заболевание встречается и у взрослых 5 .
Больной или вирусоноситель выделяет вирусы из верхних дыхательных путей в течение 3 недель после заражения, а с калом – до 8 недель. В первые две недели герпетическая ангина наиболее заразна 1 .
Заразиться можно следующим образом 3 :
- через грязные руки, предметы и еду, если на них попал вирус;
- выпив зараженную воду из водоема;
- при контакте с больным или вирусоносителем.

Вирус герпетической ангины также передается трансплацентарно – от матери плоду 3 .
Симптомы герпетической ангины
Начинается заболевание остро. С момента инфицирования до первых симптомов проходит от 2 до 14 дней 3 . Температура повышается до 38-39°С. Больной ощущает слабость, головную боль, озноб, реже тошноту, возможна рвота и увеличение подчелюстных лимфатических узлов, 1,2,3 .

Герпангина проходит несколько стадий 2 :
- За день до появления высыпаний в горле больной ощущает нерезкую боль. При осмотре можно заметить покраснение небных дужек и задней стенки глотки.
- Затем на слизистой оболочке мягкого неба, небных дужек, миндалин и язычка появляются высыпания – мелкие папулы (узелки) размером до 5 мм в диаметре с красным венчиком.
- Узелки превращаются в пузырьки, которые через 1-2 дня вскрываются.
- На их месте образуются болезненные эрозии с серо-белым налетом.
Герпетическая ангина у детей
Дети, как правило, заражаются в школе или детских садах 2,3 . Из-за боли и жара они бывают беспокойны, плаксивы, часто отказываются от еды и питья, потому что пища раздражает эрозии на слизистой и вызывает дискомфорт. Но из-за отказа пить воду или соки у детей часто развивается обезвоживание. При этом язык у ребенка становится сухим, уменьшается эластичность кожи 1 . На фоне высокой температуры могут возникнуть судороги 1 .
Пузырьковые высыпания у детей могут появляться не только на слизистой горла, но и на кистях и стопах, и даже на ягодицах и предплечьях. Это проявление энтеровирусной инфекции получило название вирусная пузырчатка полости рта и конечностей или синдром рот-кисть-стопа. Заболевание заразно в 100% случаев, протекает чаще легко, может поражать ногти 3 .

Течение герпетической ангины
Диагноз герпетической ангины могут поставить оториноларинголог, терапевт или педиатр, осмотрев пациента и уточнив его жалобы. Чтобы отследить изменения, характерные для вирусной инфекции, врач может назначить общий анализ крови, а для подтверждения энтеровирусной ангины специалист – анализ мазка из глотки и исследование крови на специфические антитела. Также можно обнаружить возбудитель в кале или воспалительной жидкости, которая выделяется из пузырьков 1,4 .
Проявления герпетической ангины могут самостоятельно пройти меньше, чем за 10 дней. Но в любом случае при первых симптомах болезни нужно обязательно обратиться к врачу. Заниматься самолечением нельзя 2,3 .
В некоторых случаях герпетическая ангина может вызвать осложнения со стороны нервной системы. При этом появляются 1 :
- выраженный спазм затылочных мышц, из-за которого ребенок не может согнуть голову;
- слабость мышц конечностей;
- нарушение сознания.
Тяжелое осложнение герпетической ангины – поражение мягких оболочек мозга, головного и спинного мозга 1,3 .
Самый высокий риск развития осложнений у новорожденных, поэтому они нуждаются в тщательном лечении и уходе 3 . Важно поддерживать водный баланс и давать ребенку достаточно жидкости 1 .
Лечение герпетической ангины
Больным с осложнениями необходима госпитализация в инфекционный стационар и лечение под контролем узких специалистов – невролога и кардиолога. Если врач рекомендовал лечение на дому, необходимо внимательно следить за состоянием больного 2 .
Заболевший должен быть изолирован и находиться в чистом, хорошо проветриваемом помещении, чтобы не заразить других членов семьи. Карантин нужно соблюдать до стихания симптомов 1 .

При герпангине следует 1,3,4 :
- Как можно чаще мыть руки, в том числе после кормления и смены подгузника больному ребенку.
- Дезинфицировать поверхности и предметы, с которыми контактировал больной.
- Пить достаточное количество жидкости, чтобы избежать обезвоживания. При этом обращайте внимание на температуру напитка: горячие, теплые напитки раздражают слизистую и вызывают дополнительный дискомфорт. Можно пить прохладные напитки.
- Употреблять пищу в жидком или кашицеобразном виде. Острое, соленое, кислое, в том числе свежие фрукты даже в виде пюре, не подходит для больного герпетической ангиной. после каждого приема пищи, чтобы поддерживать гигиену полости рта и не провоцировать инфицирования эрозий бактериями.
- Использовать мягкую зубную щетку, чтобы меньше травмировать слизистую.
В настоящее время не существует проверенного противовирусного препарата, чтобы лечить герпетическую ангину, воздействуя на ее возбудителя. Иногда врач может назначить средства, поддерживающие местный иммунитет слизистой глотки 1 . Антибиотики при герпангине не назначаются 6 .
Цель лечения при герпангине – облегчение симптомов болезни 4 .
Если температура тела превышает 38,5°С, могут быть использованы физические методы, например, холодные компрессы и пакеты со льдом. Врач также может порекомендовать противовоспалительные и жаропонижающие препараты 1 . Местное лечение включает средства с противовоспалительным, обезболивающим, обволакивающим и антисептическим действием 1 .
Для симптоматического лечения герпетической ангины врач может назначить препараты ГЕКСОРАЛ ® 7,8,9,10,11 . Для орошения слизистой глотки удобно использовать спрей ГЕКСОРАЛ ® . Активное вещество спрея — гексэтидин. Он действует против основных бактерий, обитающих в полости рта и на слизистой оболочке глотки 8 . Также препарат активен в отношении некоторых вирусов и грибков рода Candida 8 . Благодаря местноанестезирующему действию гексэтидина спрей ГЕКСОРАЛ ® способствует уменьшению боли 8 . Для полосканий подходит раствор ГЕКСОРАЛ ® 7 . Допускается применение спрея и раствора ГЕКСОРАЛ ® у детей с 3 лет 7,8 .
Если герпетическая ангина вызывает сильную боль и дискомфорт, подросткам старше 12 лет и взрослым могут помочь таблетки для рассасывания ГЕКСОРАЛ ® ТАБС ЭКСТРА, в которых есть анестетик лидокаин 10 . Детям старше 4 лет могут подойти таблетки для рассасывания ГЕКСОРАЛ ® ТАБС. Анестетик бензокаин в их составе помогает уменьшить боль в глотке и ротовой полости 9 .
Все препараты при герпетической ангине следует использовать только после консультации с врачом. При выраженных эрозиях раствор и спрей ГЕКСОРАЛ ® противопоказаны 7,8 , а таблетки для рассасывания может назначить только специалист после осмотра глотки 9,10 .
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.