Ишемическая болезнь сердца (ИБС): причины, симптомы, лечение
Ишемическая болезнь сердца – хроническое или остро развивающееся заболевание, характеризующееся частичной или полной остановкой кровоснабжения сердечной мышцы.
Причиной этого явления служит спазм и тромбоз коронарных артерий, как правило, вследствие их атеросклеротических изменений.
Ишемия органа проявляется чаще всего приступообразной болью в груди – стенокардией, при резком и выраженном нарушении кровотока в сосудах развивается инфаркт миокарда.
Распространенность заболевания
В России ИБС страдает около 5,1-5,3% населения. При этом ишемическая болезнь сердца остается основной причиной смертности и инвалидизации населения. Во всем мире на долю смертей от патологий сердечно-сосудистой системы приходится треть диагностированных случаев. В России этот показатель выше и составляет 57%, из которых 29% – летальные исходы вследствие именно ишемии миокарда.
Страдают ишемией миокарда преимущественно лица старше 40 лет. В молодом и среднем возрасте ишемическую болезнь сердца чаще выявляют у мужчин, с повышением возраста соотношение заболевших выравнивается.
Факторы риска развития ишемии миокарда
Предрасполагающие к этому заболеванию факторы условно делятся на две группы – изменяемые и неизменяемые. При устранении или коррекции первых значительно уменьшается риск возникновения ишемической болезни сердца.
- малоподвижный образ жизни;
- лишний вес;
- неправильное питание – большое количество в рационе жирной и калорийной пищи;
- психоэмоциональный стресс;
- вредные привычки, особенно – курение;
- высокое содержание «вредного» холестерина и триглицеридов в крови;
- повышенное кровяное давление – артериальная гипертония;
- сахарный диабет;
- эндокардит и пороки сердца;
- снижение концентрации липопротеидов высокой плотности в крови.
- мужской пол;
- возраст старше 65 лет;
- ИБС, особенно инфаркт миокарда в прошлом у близких родственников больного;
- наступление менопаузы.
Симптомы и формы ИБС
При разной форме ишемической болезни сердца симптоматика может отличаться. Существует несколько форм заболевания.
Стенокардия
Состояние характеризуется приступами сдавливающей или жгучей боли за грудиной, которая появляется обычно при физическом и эмоциональном стрессе. Она может иррадиировать в левую руку, шею, плечо, нижнюю челюсть, подлопаточную область, верхнюю часть живота. За это стенокардию называют также «грудной жабой». Продолжительность боли обычно составляет несколько минут. В зависимости от стабильности течения заболевания выделяют стабильную и нестабильную формы стенокардии.
Первая возникает только после физической или психоэмоциональной нагрузки, при повышении артериального давления, тахикардии. По мере развития заболевания объем доступной человеку активности сокращается, и при четвертом классе патологии он уже не может совершать никакого движения без того, чтобы не развивались приступы загрудинной боли.
Нестабильная стенокардия может быть впервые возникшей – спустя месяц и меньше после появления симптомов, прогрессирующей и ранней постинфарктной. Для прогрессирующей стенокардии характерно снижение переносимой нагрузки, например – уменьшение расстояния, которое человек может пройти без появления симптомов.
Нестабильная стенокардия требует обследования и лечения в условиях больницы, высок риск инфаркта миокарда.
Инфаркт миокарда
Развивается остро. Вследствие продолжительного снижения кровотока или при его полном прекращении к отдельным участкам сердечной мышцы, происходит омертвение участка сердечной мышцы – некроз. Участок поражения может быть разных размеров в зависимости от диаметра пострадавшего сосуда, потому заболевание нередко называют крупноочаговым или мелкоочаговым инфарктом миокарда.
Болевые ощущения при этом состоянии интенсивные, давящего и сжимающего характера, нередки также приступы жгучей «кинжальной» боли. У многих больных она имеет типичную локализацию в загрудинной области, но может также захватывать и зону слева от грудины или распространиться на всю поверхность грудной клетки. При этом пациент испытывает «страх смерти», тоску, возникает чувство обреченности, может быть беспокоен и сильно возбужден.
Локализация болей при инфаркте миокарда может быть практически любой, например, иногда боли возникают даже в животе. Встречается и безболевая форма.
При мелкоочаговом поражении симптомы могут быть «смазаны», а диагностика по ЭКГ бывает затруднена.
Спонтанная ишемия «Принцметалла»
Загрудинная боль возникают на фоне спазма коронарных сосудов и не связана с нагрузкой. Чаще всего состояние развивается ночью, в промежутке времени между полуночью и восемью часами утра. Спастическая стенокардия отличается регулярностью и цикличностью, нередко повторяется несколько приступов подряд с небольшим промежутком.
Постинфарктный кардиосклероз
После перенесенного инфаркта происходит замещение погибших клеток мышечной ткани соединительной. При этом нарушается проводимость в миокарде, что может сопровождаться ощущениями перебоев в работе или длительной остановки сердца, периодическими обмороками и головокружениями. Могут быть также приступы учащенного сердцебиения, боль за грудиной, одышка, побледнение или посинение кожных покровов.
Сердечная недостаточность
Заболевание, при котором сердце не может полноценно выполнять свою функцию по обеспечению тканей различных органов достаточным количеством крови. Состояние проявляется одышкой, отеками, быстрой утомляемостью, плохой переносимостью физической нагрузки.
Нарушения ритма сердца
Аритмии носят разнообразный характер. Сопровождаются ощущением сердцебиения или снижением ЧСС. Больной может испытывать сильную слабость, головокружение, тошноту, возможны потери сознания. Существуют и бессимптомные формы патологии, которые становятся случайной находкой на ЭКГ.
Безболевая ишемия миокарда
Протекает без характерных приступов стенокардии. Выявляется обычно случайно на ЭКГ и после специальных диагностических проб с нагрузкой.
Внезапная сердечная смерть
- слабостью;
- головокружением;
- потерей сознания;
- шумным и частым дыханием;
- расширением зрачков;
- урежением частоты дыхательных движений;
- отсутствием сердечных сокращений.
Диагностика ишемической болезни сердца
Обычно заподозрить заболевание помогают жалобы и симптомы, характерные именно для ишемической болезни сердца. С целью подтверждения ишемии миокарда используют инструментальные и лабораторные методы диагностики.
- Лейкоцитоз и снижение гемоглобина в общем анализе крови.
- Повышение холестерина и глюкозы, сдвиги в липидном профиле по биохимическому анализу крови.
- Повышение специфических ферментов, образующихся при разрушении кардиомиоцитов – креатинфосфокиназы (ее особой фракции – МВ) в течение первых 3-4 часов инфаркта (сохраняется 48-72 часа), тропонина-I, тропонина-Т (их уровень повышается через 6 часов после инфаркта и остается повышенным 7-14 суток), аспартатаминотрансферазы (АсАТ) (превышает норму через 8-12 часов после начала боли, нормализуется за 3-4 дня), лактатдегидрогеназы (начинает превышать нормальный уровень через 14-48 часов после начала симптомов, возвращается к норме на 7-14-е сутки), миоглобина (повышается через 2 часа после возникновения симптомов и в течение суток нормализуется) в крови.
- Повышение уровня С-реактивного белка и гомоцистеина является риском развития внезапных сердечно-сосудистых событий.
- Повышенная свертываемость крови по результатам коагулограммы также может увеличивать риск развития некоторых форм ИБС.
- электрокардиографию;
- ультразвуковое исследование сердца – Эхо-КГ;
- холтеровское ЭКГ-мониторирование;
- нагрузочные ЭКГ-пробы: тредмил и велоэргометрия;
- ПЭТ/КТ сердца.
Позитронно-эмиссионная томография (ПЭТ) применяется для диагностики жизнеспособных клеток сердечной мышцы. Используются радиофармпрепараты, по накоплению которых в клетках сердца выявляют жизнеспособные и некротизированные участки.
Среди инвазивных методик применяется коронарография – рентгенологическое исследование сосудов с помощью контрастного вещества.
Лечение ИБС
Лечение ишемической болезни сердца включает изменение образа жизни, прием медикаментов и в ряде случаев хирургическое вмешательство. Всем больным рекомендуется отказаться от пагубных привычек, проводить больше времени на свежем воздухе, снизить избыточную массу тела. В питании необходимо избегать продуктов с высоким содержанием жира, очень соленых и сладких блюд. Категорически запрещены курение, самовольное прекращение приема назначенных лекарственных препаратов. Все это может привести к резкому ухудшению состояния пациента.
Для купирования приступа стенокардии нужно немедленно прекратить физическую нагрузку, обеспечить доступ свежего воздуха и принять нитроглицерин под язык либо использовать нитрат в виде спрея.
- дезагреганты – препараты, разжижающие кровь;
- бета-блокаторы;
- ингибиторы АПФ или сартаны;
- статины.
При наличии сопутствующих заболеваний, особенно сахарного диабета и гипертонической болезни, требуется их лечение, достижение целевых уровней давления и глюкозы крови.
- Аортокоронарное шунтирование – создание обхода для крови места сужения коронарных артерий с помощью сосудистых протезов.
- Коронарная ангиопластика и стентирование – восстановление диаметра сосуда, а соответственно и кровотока в нем, с помощью установки специального расширителя.
Меры по профилактике сердечно-сосудистой патологии
Чтобы избежать развития заболеваний сердца, нужно отказаться от курения и сократить употребление алкоголя.
Сильный стресс – также один из предрасполагающих факторов к возникновению ИБС. Стресс из жизни убрать невозможно, но можно правильно реагировать на него: человек эволюционно устроен так, что после любого стресса необходима мышечная работа. Поволновались или расстроились – после этого надо поприседать, пробежаться, пройтись – мышцы должны устать. При сильных волнениях может потребоваться использование успокоительных, для подбора которых нужно обратиться к врачу.
Полезны для профилактики ишемии регулярные занятия спортом с умеренной физической нагрузкой. Также нужно следить за своим весом и артериальным давлением. Всем лицам старше 40 лет необходимо ежегодно обследоваться – сдавать биохимический анализ крови для проверки уровня холестерина в крови, делать ЭКГ.
Инфаркт миокарда и нестабильная стенокардия
Инфаркт миокарда (некроз или гибель сердечной мышцы) является грозным осложнением ИБС, подчас смертельным. По статистическим данным в США острый инфаркт миокарда приводит к смерти в среднем каждого третьего мужчины в возрасте 35-50 лет [9]. Причем больше половины этих смертельных случаев имеют место в течение первых 3-4 часов от начала инфаркта по вине опасной для жизни аритмии (фибрилляции желудочков сердца), которая без лечения всегда приводит к смерти. Можно сказать, что инфаркт миокарда является частным случаем ИБС. Инфаркт миокарда происходит вследствие закупорки (тромбоза) артерии, кровоснабжающей тот или иной участок сердечной мышцы. Как правило, инфаркту предшествует разрыв атеросклеротической бляшки, отложение на поверхности такой измененной бляшки тромбоцитов. Все это способствует тому, что просвет артерии начинает закрываться, а это приводит к острой ишемии миокарда. Инфаркту миокарда, как правило, предшествует повышение вязкости крови. Если в ходе инфаркта миокарда возникает спазм коронарной артерии в месте все той же бляшки, то это вызывает еще большее сужение артерии, вплоть до полной ее закупорки.
Иногда возможно развитие инфаркта миокарда только вследствие длительного спазма атеросклеротически неизменененных коронарных артерий [9], например, в результате вазоспастической стенокардии (см. ниже). В результате инфаркта миокарда происходит гибель участка сердечной мышцы. Со временем этот участок замещается на другую ткань, рубцовую (или так называемую соединительную ткань), не содержащую мышечных волокон. Такое состояние называется постинфарктным кардиосклерозом, в отличие от атеросклеротического кардиосклероза, когда мышечная ткань замещается соединительной без предшествующего инфаркта миокарда. Во время инфаркта миокарда может погибнуть как участок сердечной мышцы целиком, во всю его толщину (трансмуральный инфаркт миокарда), так и только один из ее слоев: внутренний (субэндокардиальный инфаркт), средний (интрамуральный инфаркт) или наружный (субэпикардиальный инфаркт). В том случае, если произошел инфаркт только в одном из слоев сердечной мышцы, то это не исключает того, что в остальных слоях впоследствии не разовьется трансмуральный инфаркт. Прогноз для жизни и сохранности достаточной сократительной функции миокарда в результате случившегося инфаркта миокарда зависит, прежде всего, от площади погибшего миокарда (крупноочаговый или мелкоочаговый инфаркт). А это, в свою очередь, определяется количеством пораженных артерий и месторасположением закупорки в самой артерии. Если закупорка произошла в устье артерии, кровоснабжающей большой по площади участок миокарда, то прогноз может быть самым печальным. Таким образом, чем более удаленный от устья участок артерии поражен, тем безопаснее прогноз. В среднем рубец формируется в сроки до 1,5-2 месяцев, после чего трудоспособность пациента может восстановиться.
Проявления инфаркта миокарда
Заболевание может начинаться по-разному: как на фоне общего благополучия, так и как утяжеление приступов стенокардии. Иногда инфаркт миокарда является первым проявлением ИБС. Больной беспокоен, потлив, бледен, могут отмечаться тошнота и рвота. Болевой приступ значительно тяжелее и продолжительнее обычных приступов стенокардии. Ранее помогавшие лекарства перестают действовать. Боль может быть настолько невыносимой, что может привести к болевому шоку с потерей сознания и резким падением АД. Если болевой приступ не снимается 3 таблетками нитроглицерина, нужно срочно вызывать «скорую медицинскую помощь». Иногда инфаркт миокарда никак себя не проявляет. Именно о таких случаях говорят, что больной перенес инфаркт миокарда «на ногах».
Диагностика инфаркта миокарда
Для диагностики инфаркта миокарда используют те же методы, что и для диагностики ИБС в целом. Пробы с дозированной физической нагрузкой категорически противопоказаны из-за высокого риска развития различных осложнений и смерти больного. В большинстве случаев инфаркта миокарда появляются характерные изменения на ЭКГ. Дополнительным методом диагностики инфаркта миокарда является выявление его биохимических маркеров – биологических субстанций (ферментов), которые появляются или значительно повышаются только при этом заболевании. Биохимическими маркерами инфаркта миокарда являются креатинфосфокиназа (КФК) и ее компоненты (фракции), а также тропонин и некоторые другие. Уже спустя 4 часа от начала заболевания, особенно при нечетких проявлениях заболевания и сомнительной ЭКГ, с помощью маркеров можно разрешить еще остающиеся сомнения.
Лечение инфаркта миокарда
Инфаркт миокарда – абсолютное показание к госпитализации больного в кардиологический стационар для лечения и круглосуточного врачебного наблюдения. Только своевременное медицинское вмешательство может снизить риск тяжелых последствий инфаркта. В больнице обычно проводят лечение, способствующее ограничению зоны инфаркта (внутривенное введение нитроглицерина, -адреноблокаторов, антагонистов ионов кальция), увеличению сердечного выброса (добутамин, допамин, адреналин), снижению вязкости и свертываемости крови (гепарин), нормализации АД, ликвидации аритмии. Обезболивающие средства, в том числе наркотические, обычно вводятся еще врачами бригады «скорой медицинской помощи». При необходимости их введение продолжают и в больнице. Идеальной считается госпитализация в кардиологический стационар, где специалисты владеют методами интервенционной диагностики и лечения. При поступлении больного в такой стационар ему может быть предписана коронароангиография, что позволит с высокой точностью установить, какая именно артерия стала причиной инфаркта. Затем больному может быть выполнены ТЛБАП и/или стентирование этой инфаркт-зависимой артерии с целью восстановления кровотока по ней. При такой последовательности событий можно свести к минимуму последствия даже тяжелого инфаркта миокарда.
Но, к сожалению, отделения интервенционной кардиологии имеются пока далеко не во всех медицинских стационарах нашей страны. В ряде кардиологических стационаров, а в идеальном варианте еще на дому, врачами кардиологической бригады «скорой медицинской помощи» выполняется так называемый системный тромболизис. Этот метод заключается во внутривенном введении препаратов, способных устранить («растворить») тромбы в коронарных артериях. Системный тромболизис более распространен, чем ТЛБАП и стентирование коронарных артерий. В отделениях интервенционной кардиологии, в свою очередь, имеется возможность для выполнения внутрикоронарного тромболизиса, т.е. введения растворяющего тромб препарата (тромболитика) непосредственно в коронарные артерии. Тромболизис является альтернативой ТЛБАП и стентирования коронарных артерий, однако он не устраняет стенозы. Обычно операция коронарного шунтирования во время острого инфаркта миокарда не выполняется, что связано с повышенным операционным риском смерти больного. Как исключение операцию проводят в тех случаях, когда необходимо устранить осложнения инфаркта миокарда, угрожающие его жизни, например, разрыв межжелудочковой перегородки и др. В последнее время предпринимаются попытки, направленные на восстановление количества утраченных в результате инфаркта миокарда мышечных клеток. Для этого в миокард вводят донорские «прародители» мышечных клеток, так называемые стволовые клетки. Эти клетки внедряют либо во время операции на сердце, обкалывая ими рубцовую зону, либо вводят в коронарные артерии при выполнении коронароангиографии. В настоящее время идет накопление такого научного материала.
Осложнения инфаркта миокарда
Как и при любом другом заболевании, в результате инфаркта миокарда наблюдаются осложнения. Развитие осложнений определяется площадью инфаркта и тем, какой именно участок миокарда пострадал. Смертельными осложнениями являются наружные разрывы сердца, то есть разрыв его наружных стенок. Если произошел разрыв одной из внутренних стенок (перегородок) сердца, то это состояние является потенциально опасным для жизни. Многое зависит опять же от размеров образовавшегося дефекта и от того, как сердце справляется с последствиями, обусловленными наличием этого дефекта. Иногда для спасения жизни больного в таких случаях требуется выполнение срочной операции на сердце. Основной метод диагностики разрывов сердца – ЭхоКГ. В результате перенесенного инфаркта могут образовываться аневризмы сердца. Аневризма представляет собой выпуклое образование на поверхности сердца, которое во время сердечных сокращений пассивно выбухает наружу. Аневризмы могут состоять из рубцовой ткани (истинная аневризма) или окружающих сердце тканей (ложная аневризма). Опасность аневризмы состоит в том, что в ее полости могут образовываться тромбы. Фрагменты этих тромбов могут разноситься с током крови, вызывая инфаркты уже других внутренних органов (мозга, почек, печени, легких и т.д.). Такое распространение фрагментов тромбов по организму называется тромбоэмболией. Поэтому всем больным с аневризмой сердца показан прием антикоагулянтов – медикаментов, препятствующих образованию тромбов. Кроме того, зона аневризмы может быть источником устойчивых и опасных для жизни нарушений ритма сердца. Диагностика аневризм сердца осуществляется при помощи ЭКГ, ЭхоКГ и рентгенографии органов грудной клетки. Лечение аневризм сердца только хирургическое. На операции аневризма иссекается, а окружающий ее миокард сшивается между собой. Также может быть выполнена пластика аневризмы: после иссечения аневризмы на ее место подшивается биологическая или синтетическая заплата. Иссечение или пластика аневризм выполняется одновременно с коронарным шунтированием. Еще одним грозным осложнением инфаркта миокарда является кардиогенный шок – состояние, при котором сердце не может справиться со своей насосной (сократительной) функцией. Это состояние возникает, когда в результате инфаркта погибает не менее 50% массы сократительного миокарда. Только в небольшом проценте случаев, по некоторым данным до 20%, можно спасти больному жизнь [9].
Кардиогенный шок – это частный случай постинфарктной сердечной недостаточности, то есть снижения насосной функции сердца вследствие инфаркта миокарда. В результате гибели какого-либо участка миокарда, как говорилось выше, формируется рубец, который в отличие от остального миокарда не может полноценно сокращаться и вносить свой вклад в насосную функцию сердца. Рубец – это как большая заплатка на воздушном шаре: с одной стороны и шар вроде бы цел, а с другой – вовсе необязательно, что этот шар теперь можно полноценно надуть. Создается ситуация, когда миокард, не пострадавший от инфаркта, вынужден взять на себя функцию погибшего миокарда, при этом какая-то зона сердца будет сокращаться более интенсивно, а другая – менее. Со временем и здоровый миокард начнет сдавать свои «сократительные» позиции, особенно при выполнении физической нагрузки. В конечном итоге возникнет и будет постепенно прогрессировать сердечная недостаточность – неспособность сердца в полной мере справляться со своей насосной функцией. Кровь начнет задерживаться в венах легочного (малого), а затем и большого круга кровообращения. В результате появится одышка как следствие застоя крови в сосудах легких, а также отеки, гепатомегалия (увеличение печени, проявляющееся тяжестью в правом подреберье), асцит (увеличение объема живота за счет застоявшейся жидкой части крови). Все эти признаки (симптомы) сердечной недостаточности становятся обычно заметными к вечеру, когда организм максимально «устанет» после всего того, что он проделывал в течение дня. К сожалению, постинфарктная сердечная недостаточность наряду с прогрессированием атеросклероза коронарных артерий и последующими инфарктами миокарда не увеличивает продолжительность жизни больных ИБС.
Несмертельными осложнениями инфаркта миокарда являются различные нарушения проводимости сердечного импульса (блокады), что иногда требует постановки временного электрокардиостимулятора. Иногда, наоборот, после инфаркта миокарда появляются различные аритмии, нуждающиеся в соответствующей антиаритмической терапии (лечении). У больных, перенесших трансмуральный инфаркт миокарда, примерно в 30% случаев [9] отмечается неинфекционное воспаление сердечной сумки или оболочки (перикарда) – перикардит. Проявляется он кратковременными болями в области сердца, обычно при глубоком вдохе. Продолжительность перикардита при инфаркте миокарда обычно составляет 3-5 дней.
Существует еще одно редкое осложнение инфаркта миокарда – так называемый синдром Дресслера. (Синдром – это совокупность симптомов или признаков какого-либо заболевания). Возникает он спустя дни, недели и даже месяцы после перенесенного инфаркта миокарда. Синдром Дресслера – это ответная реакция иммунной системы организма на измененные в результате инфаркта миокарда ткани собственного же сердца. Проявляется это осложнение неинфекционным перикардитом, а также неинфекционным воспалением наружной оболочки легких (плевритом) и других тканей. Лечение синдрома Дресслера – медикаментозное.
Нестабильная стенокардия
Нестабильная стенокардия (синонимы: прогрессирующая, вариантная) – пограничное состояние между обычной (стабильной) стенокардией напряжения и инфарктом миокарда. Оно характеризуется учащением и утяжелением приступов стенокардии. Иногда нестабильную стенокардию также называют предынфарктным состоянием. Приступы стенокардии при этой разновидности ИБС возникают уже при меньших, чем ранее, нагрузках, в покое или ночью. В основе нестабильной стенокардии, как правило, лежит все тот же тромбоз коронарных артерий, что и при инфаркте миокарда, только обратимый. В отличие от инфаркта миокарда, при нестабильной стенокардии в пораженной артерии остается небольшой просвет и кровь через него все-таки поступает дальше места тромбоза. Но этого количества крови все равно недостаточно для кровоснабжаемого данной артерией миокарда, что приводит к учащению и утяжелению болевых приступов. Нестабильная стенокардия обязательно разрешится либо в сторону стабильной стенокардии напряжения, либо в сторону инфаркта миокарда. По данным американских ученых, примерно у трети больных нестабильной стенокардией в течение 3 месяцев от момента ее появления при отсутствии соответствующего лечения разовьется инфаркт миокарда [9]. Именно поэтому нестабильная стенокардия нуждается в активном стационарном лечении, как медикаментозном, так и хирургическом. Диагностика заболевания такая же, как и инфаркта миокарда.
Вазоспастическая стенокардия
Вазоспастическая стенокардия (синонимы: стенокардия Принцметала, спонтанная стенокардия) – состояние, обусловленное непроизвольным сокращением (спазмом), чаще крупных, неизмененных атеросклерозом коронарных артерий. Спазм коронарных артерий приводит к ишемии миокарда, что проявляется стенокардией. Обычно вазоспастической стенокардией страдают люди молодого возраста. Болевой приступ чаще возникает в предутренние часы, иногда он сопровождается нарушениями ритма сердца и обычно проходит после приема нитроглицерина или нифедипина. Вне приступа ЭКГ у таких лиц не отличается от ЭКГ здоровых людей. Помощь в диагностике заболевания может оказать холтеровское мониторирование ЭКГ. Надежно диагностировать данное заболевание можно только при помощи лекарственной провокации (эргоновиновая проба). Для профилактики приступов вазоспастической стенокардии назначают медикаменты, расширяющие коронарные артерии, например, нифедипин. Длительный приступ вазоспастической стенокардии может закончиться инфарктом миокарда. СИНДРОМ Х Синдром Х (икс) – это состояние, проявляющееся стенокардией напряжения. Жалобы больных и результаты инструментальных методов диагностики такие же, как и при типичной стенокардии напряжения. Отличает эти два заболевания то, что при синдроме Х коронароангиография никаких изменений в коронарных артериях не выявляет. Это объясняется тем, что синдром Х обусловлен спазмом мелких, не видимых на коронароангиограмме коронарных артерий. Окончательный диагноз устанавливается методом исключения.
Внезапная кардиогенная смерть
Под этим термином понимают внезапно наступившую смерть, причиной которой послужило заболевание сердца (от греческих слов kardia – «сердце» и genesis – «происхождение, возникновение» [2]). Примерно в 20% случаев внезапная кардиогенная (сердечная) смерть является первым и единственным проявлением ИБС [9]. Обычно погибают больные с тяжелым поражением коронарных артерий и грубым нарушением сердечной деятельности. Непосредственной причиной смерти является внезапная закупорка коронарных артерий, сопровождающаяся жизнеугрожающей аритмией (фибрилляцией желудочков). Как говорилось выше, при отсутствии своевременного лечения фибрилляция желудочков всегда заканчивается смертью. Диагноз ИБС у погибших больных может быть заподозрен по расспросам родственников, а подтвержден в ходе патологоанатомического исследования.
Стенокардия: причины, классификация и лечение
Стенокардия, как явление, часто сопровождает ишемическую болезнь сердца и различные патологии, напрямую связанные с нарушением кровоснабжения миокарда. В старину заболевание часто именовали “грудной жабой” за характерные болезненные ощущения и невозможность нормально вдохнуть во время приступа.
Признаки стенокардии
Вне зависимости от причин, проявления стенокардии всегда очень четко выражены – резкие боли в грудной клетке, ощущение сдавливания ребер, невозможность вдохнуть. Многие рефлекторно подносят сжатую в кулак руку к груди – как бы копируя ощущения и уточняя локализацию болевого приступа.
Иногда болевые ощущения более размыты – помимо грудной клетки возможна четко выраженная боль в левой руке, под левой лопаткой, в районе эпигастрия. Такая картина приступа более характерна для женщин и является одной из причин неправильной постановки диагноза.
Определить приступ стенокардии можно по:
- внезапной бледности кожи;
- замедлению дыхания;
- частому неровному пульсу;
- потере чувствительности пальцев.
Чаще всего приступ развивается при высоких физических нагрузках или сильном эмоциональном потрясении, и в стабильной форме болезни проходит самостоятельно, как только нагрузки прекращаются.
Почему возникает стенокардия?
Среди причин стенокардии первое место занимает сужение просвета коронарных артерий, вызванное спазмом стенок сосудов на фоне различных патологий. В 90% случаев такой патологией выступает атеросклероз, иногда в сочетании с тромбозом. Небольшой процент случаев приходится на функциональные нарушения в эндотелии артерии.
Причины коронарного стеноза и атеросклероза можно разделить на три логически обоснованные подгруппы:
- Не модифицируемые факторы риска: наследственный атеросклероз, мужской пол, возраст от 45 лет.
- Физиологические факторы риска, подлежащие частичной коррекции: ожирение, сахарный диабет, гипертония, высокие показатели триглицеридов в плазме крови, сниженный “хороший” холестерин при повышенном “плохом”.
- Образ жизни, или факторы, подлежащие полной коррекции: гиподинамия, злоупотребление алкоголем, курение, рацион с большим количеством животных жиров и плохого холестерина.
Чем больше факторов соединяется, тем выше риск развития атеросклероза и стенокардии, а также ишемической болезни сердца.
Взаимосвязь стенокардии и инфаркта
С технической точки зрения и стенокардия, и инфаркт миокарда по сути являются симптомами ишемической болезни сердца. Миокард испытывает гипоксию вследствие недостаточного кровоснабжения по трем основным причинам:
- стеноз коронарных артерий;
- атеросклероз и тромбоз;
- повышенная потребность тканей миокарда в кислороде при перегрузках или высокой температуре при лихорадке.
В целом, к ишемии может привести любой фактор. способствующий сужению артерий – травма, сильный удар, у космонавтов и аквалангистов – внешнее давление, многократно превышающее атмосферное, у спортсменов – сочетание повышенного расхода кислорода и высокой нагрузки.
В некоторых случаях спазму сосудов с дополнительным понижением давления способствует прием транквилизаторов и наркотических препаратов. Известны случаи, когда ишемический инфаркт вызывало сочетание нескольких безопасных по отдельности лекарственных средств, образующих в сочетании вызывающие сильный спазм соединения.
Стенокардия появляется при хроническом течении ишемической болезни сердца, например, у гипотоников или бегунов. Зачастую инфаркту миокарда предшествует длительный приступ стенокардии, который не снимается стандартными средствами – отдыхом, приемом нитроглицерина, дыхательными упражнениями для снятия спазма.
Статистически, 10% пациентов со стенокардией в первый год сталкиваются с инфарктом миокарда, причем после прохождения реабилитации частота и длительность приступов стенокардии нарастает – заболевание прогрессирует. Вместе с тем, наличие стенокардии не равно прединфарктному состоянию, хотя явно указывает на возросший риск смертельного приступа.
Классификация стенокардии
Врачи разделяют две формы протекания стенокардии – стабильную и нестабильную, причем оба варианта имеют дополнительную внутреннюю классификацию по функциональным классам.
Стабильная стенокардия
Клинический синдром, возникающий в ответ на физические и психические нагрузки, сопровождаемый болями за грудиной, иррадиирущими в спину и левую руку называют стабильной стенокардией. Основной характеристикой состояния выступает отсутствие некроза кардиомиоцитов в результате гипоксии, хотя сам факт нарушения кровообращения в миокарде фиксируется. Выделяют четыре функциональных класса стабильной стенокардии – прогрессируя. заболевание постепенно повышает класс.
- Первый класс стабильной стенокардии сопровождается болевым синдромом в области сердца после интенсивных физических тренировок или сильнейших стрессов.
- Второй функциональный класс вызывает те же болевые симптомы при относительно малых нагрузках – 5-6 сотен метров по морозной погоде быстрым шагом, подъем пешком на 2-3 этаж, преодоление невысокого пологого холма.
- При третьем классе стабильной стенокардии пациент сталкивается с болевым синдромом уже через пару десятков метров прогулочным шагом, такие бытовые действия, как переодевание, приготовление пищи или легкая уборка требуют делать несколько перерывов. Третий функциональный класс значительно ограничивает подвижность больного. фактически инвалидизируя его.
- Приступ стенокардии четвертого функционального класса может возникнуть даже в состоянии покоя или сна, малейшая активность приводит к болям. Фактически, пациент привязан к постели или креслу, с трудом может совершать элементарные действия.
Без своевременного лечения стабильная стенокардия приводит к медленному и довольно болезненному угасанию человека с сохранным интеллектом и относительно здоровым телом.
Нестабильная стенокардия
Диагностика нестабильной стенокардии требует значительно большего количества данных, поскольку никакая связь между перегрузками и болевым синдромом не наблюдается, и болезнь может никак не проявлять себя на марафонском забеге, но возникнуть. например, во время сна.
Большинство специалистов склонны считать нестабильную стенокардию переходным периодом между стабильной стенокардией первого класса и инфарктом миокарда, но такой подход не совсем верен, поскольку первый приступ может развиться без любых внешних предпосылок.
Больные с нестабильной формой патологии должны наблюдаться у кардиолога. поскольку отсутствие явных предпосылок и триггеров заболевания повышает риск внезапного инфаркта миокарда и гибели.
Нестабильную стенокардию классифицируют по разным параметрам:
Острота возникновения
- Недавняя стенокардия, связанная с напряжением, тяжелой и прогрессирующей форм. Пациент отмечает, что Ишемическая болезнь обострена менее двух месяцев.
- Подострая форма, характерны приступы и в напряжении, и в покое. В анамнезе фиксируются приступы ангинозной боли в течение последнего месяца, с момента зафиксированного болевого симптома прошло более 48 часов.
- Острая форма – за последние 48 часов пациент перенес несколько приступов стенокардии в состоянии покоя или сна.
Условия развития
- Вторичная нестабильная стенокардия – развивается на фоне анемии, артериальной гипотензии, гипертонического криза.
- Первичная нестабильная стенокардия – развивается в отсутствие любых факторов, усугубляющих кислородное голодание тканей миокарда.
- Ранняя постинфарктная – появляется в течение двух недель после инфаркта миокарда. выступает серьезным осложнением.
Лекарственная терапия и реакция на нее
- Никакого специального лечения не проводилось, возможно – разовый прием каких-либо препаратов.
- Присутствует лекарственная терапия в соответствии с протоколом.
- Пациент получает лекарственную терапию по всем трем группам антиангинальных препаратов, включая внутривенное введение нитроглицерина.
Диагностика стенокардии
Для точной диагностики стенокардии применяется большой спектр анализов и обследований, позволяющих не только установить факт заболевания, но и определить степень тяжести.
В диагностике применяют ряд нагрузочных тестов:
- ЭКГ в состоянии покоя и при физической активности;
- суточный ЭКГ мониторинг в условиях стационара и обычной жизни;
- ЭхоКГ в состоянии покоя;
- сцинтиграфия при физической активности или с фармакологической нагрузкой;
- ЭхоКГ при физической активности или под фармакологической нагрузкой.
Нагрузочные тесты не применяют при нестабильной острой стенокардии, а также на 3 и 4 функциональной степени стабильной стенокардии, поскольку исследование может спровоцировать инфаркт миокарда.
Одновременно с подробной диагностикой стенокардии пациент проходит подробное обследование для выявления причин ишемической болезни сердца, а также для определения скрытых патологий, осложнений и влияющих на здоровье сосудов заболеваний.
Лечение стенокардии
Полное исцеление стенокардии невозможно. однако даже на поздних стадиях есть вероятность добиться частичной или полной компенсации, выровнять работу сердечно-сосудистой системы и восстановить нормальное качество жизни пациента.
- значительно уменьшить риск перехода приступа стенокардии в инфаркт миокарда;
- снизить частоту приступов стенокардии;
- устранить такие проявления болезни, как внезапные спазмы сосудов, развитие приступа в ответ на незначительную нагрузку и пр.
Лечебные процедуры можно разделить на четыре параллельных блока:
- снятие симптоматики;
- изменение образа жизни;
- лекарственная терапия для снижения вероятности развития приступа;
- хирургическая коррекция (показана при тромбозе и остром стенозе коронарных артерий).
Симптоматическое лечение
Снять симптомы приступа – важная задача. Для быстрого купирования применяют препараты из группы нитратов с коротким сроком действия, которые расширяют просвет коронарных артерий и вен.
Введение нитроглицерина и производных позволяет экстренно улучшить кровоснабжение пораженных ишемией участках миокарда, регулирует коронарный кровоток. За счет гемодинамической разгрузки миокарда уменьшается и потребность клеток в кислороде, что снижает болевой синдром.
Таким образом, применение нитратов никак не улучшает снабжение миокарда кислородом, весь обезболивающий эффект связан с понижением потребности кардиомицетов в кислороде. Именно поэтому нитраты не используются для терапии, их применение ограничено купированием острой фазы заболевания.
Медикаментозное лечение
Подбор препаратов для снижения риска новых приступов стенокардии ведется индивидуальное. Существует семь больших групп с препаратами разного действия, и назначение лекарственных средств в разных комбинациях обеспечивает наилучший эффект для разных ситуаций.
- Обязательным пунктом в назначениях выступают антитромбоцитарные. или противотромбозные препараты на основе ацетилсалициловой кислоты, например, Фазостабил, уменьшающий образование тромбов и улучшающий фибринолитические свойства плазмы крови.
- Второй обязательный препарат относится к группе гиполипидемиков – лекарств, препятствующих формированию липидных атеросклеротических бляшек.
- Бета-адреноблокаторы и ингибиторы LF-каналов назначают для нормализации частоты сердечных сокращений, исключения аритмии и экстрасистол при приступе.
- Антогонистами кальция обеспечивают расширение сосудов за счет понижения концентрации ионов кальция в мышечной ткани.
- Нитраты назначают для непосредственного купирования приступа, а также в качестве сосудорасширяющего средства. Существует три класса нитратных препаратов, помимо кратковременного действия для купирования симптомов, существуют нитраты продленного и значительного действия.
При отсутствии реакции на нитраты необходимо провести повторную диагностику ввиду ошибочного диагноза.
Ишемическая болезнь сердца: атеросклеротический кардиосклероз, инфаркт миокарда, стенокардия.
Стенокардия (как наиболее частое проявление ишемической болезни сердца) вызвана острой недостаточностью коронарного кровоснабжения, возникающей при несоответствии между притоком крови к сердцу и потребностью его в крови. Результат острой коронарной недостаточности – ишемия миокарда, вызывающая оглушение (обратимый процесс), а затем и гибель кардиомиоцитов (инфаркт миокарда).
Основная причина развития стенокардии — атеросклероз коронарных артерий. Редко стенокардия возникает от других причин (анемия, клапанные пороки, врожденные пороки развития коронарных артерий).
Провокаторами приступов стенокардии могут быть как эмоциональное так и физическое напряжение, повышение АД, тахикардия – всё, что вызывает увеличение потребности миокарда в кислороде.
Дискомфорт или жгучая, сжимающая, давящая боль в области грудины. Боль может отдавать во внутреннюю поверхность левой руки и левое плечо, шею; редко — в челюсть, зубы с левой стороны, правую руку или плечо, между лопатками, а также в область выше пупка, что может сопровождаться коликами,изжогой, тошнотой. Длительность приступа стенокардии от 1 до 15 минут. Приступ пропадает при прекращении нагрузки или приёме нитратов короткого действия (например, нитроглицерина или нитроспрея под язык). Если боли имеют длительный или постоянный характер – вероятность стенокардии крайне низка.
Клинический анализ крови. Изменения результатов клинического анализа крови (снижения уровня гемоглобина, сдвиги лейкоцитарной формулы и др.) дают возможность выявить сопутствующие заболевания (лейкоз,анемию, эритремию, и др.), провоцирующие ишемию миокарда.
Определение биохимических маркеров повреждения миокарда. При наличии симптомов , необходимо определить уровень сердечного тропонина или МВ-фракции креатинфосфокиназы в крови. Повышение уровня этих показателей указывает на наличие острого коронарного синдрома (предынфарктное состояние).
Биохимический анализ крови. Как минимум нужно исследовать липидный профиль (показатели общего холестерина, ЛПВП, ЛПНП и уровень триглицеридов), уровень креатинина, калия, мочевой кислоты, ферментов печени (АлТ, АсТ, КФК).
Оценка гликемии. Для обнаружения сахарного диабета оценивается уровень глюкозы натощак, гликозилированного гемоглобина или проводится тест толерантности к глюкозе.
ЭКГ в покое. Всем пациентам с подозрением на стенокардию нужно обязательно зарегистрировать ЭКГ в состоянии покоя в 12 стандартных отведениях. Хотя результаты этого метода соответствуют норме примерно в 50 % случаев наблюдения больных стенокардией, могут быть выявлены признаки перенесённого инфаркта миокарда или нарушения реполяризации, соответствующие хронической ишемии, а также другие изменения (гипертрофия левого желудочка, различные аритмии). Это позволяет определить дальнейший план обследования и лечения.
ЭКГ с физической нагрузкой. Применяют тредмил-тест или велоэргометрию с ЭКГ-мониторингом в 12 стандартных отведениях.
Суточное мониторирование ЭКГ (Холтер). Этот метод дает возможность диагностировать ишемию миокарда во время обычной повседневной деятельности. Особенная ценность данного метода в диагностике вазоспастической стенокардии (которая чаще регистрируется у женщин).
Эхокардиография (УЗИ сердца) — позволяет найти или исключить другие расстройства (например, клапанные пороки сердца или гипертрофическую кардиомиопатию) как причины возникновения симптомов, а также оценить работу желудочков, размеры полостей сердца и т. д.
Коронарография. С учётом возможных осложнений данной инвазивной процедуры и высокой стоимости, коронарография показана в следующих случаях:
Цель лечения стенокардии: улучшение прогноза заболевания путём предотвращения развития инфаркта миокарда и смерти; уменьшение или устранение симптомов.
- Отказ от курения
- Ежедневная умеренная физическая активность
- Диета и нормализация веса тела: ограничение потребления соли и насыщенных жиров, белковых (мясных) продуктов, регулярное употребление фруктов, овощей и рыбы.
Гиполипидемические препараты — ингибиторы ГМГ-КоА-редуктазы (статины). Назначение обязательно у всех пациентов с доказанной ишемией. Увеличение дозы до снижения уровня общего холестерина ниже 4,0 ммоль/л и снижения уровня холестерина ЛПНП ниже 1,8 ммоль/л.
Антиагреганты. Всем больным стенокардией при отсутствии противопоказаний пожизненно назначают препараты ацетилсалициловой кислоты в дозе 75-100 мг/сут. В некоторых случаях дополнительно или при наличии противопоказаний к ацетилсалициловой кислоте возможно назначение клопидогрела.
β-адреноблокаторы. Их антиангинальный эффект обусловлен снижением потребности миокарда в кислороде за счёт снижения частоты сердечных сокращений (ЧСС) и артериального давления. Об эффективности приёма β-адреноблокатора судят по следующим клиническим параметрам: ЧСС в покое
Блокаторы кальциевых каналов. Недигидропиридиновыми блокаторами кальциевых каналов (верапамил и дилтиазем) можно заменить β-адреноблокаторы при наличии противопоказаний назначения последних (например, бронхиальная астма, ХОБЛ, выраженный атеросклероз нижних конечностей) при отсутствии тяжелой сердечной недостаточности.
Нитраты. Чаще назначают нитраты короткого действия (таблетки, капсулы, аэрозоли нитроглицерина или изосорбида динитрата), которые принимают за 5-10 мин до предполагаемой физической нагрузки, чтобы предупредить развитие приступа стенокардии. Если приступ стенокардии не купируется приёмом нитратов короткого действия, необходимо заподозрить инфаркт миокарда или боли несердечного характера. Толерантность к нитратам развивается чаще при приёме продлённых форм. Существует препарат молсидомин, механизм действия которого похож на нитраты, но толерантность к нему не развивается.
Триметазидин. Метаболический препарат, который поддерживает энергетический баланс и предупреждает развитие ионных нарушений при ишемии. Триметазидин также стимулирует окисление глюкозы и выступает в качестве ингибитора окисления жирных кислот. Доказанная эффективность крайне низкая.
Ранолазин повышая толерантность к физическим нагрузкам и уменьшая приступы стенокардии и ишемии миокарда, дополняет симптоматическое лечение.
Хирургическое лечение – аортокоронарное шунтирование (АКШ), баллонная ангиопластика, стентирование коронарных артерий.
При выполнении АКШ накладывается обходной шунт между аортой и коронарной артерией. В качестве шунта используются аутотрансплантаты (собственные вены и артерии пациента). Наиболее «надежным» шунтом считается шунт из внутренней грудной артерии (маммаро-коронарное шунтирование).
Менее травматичным способом хирургического лечения является баллонная ангиопластика и стентирование, смысл которого заключается в расширении пораженного участка коронарной артерии специальным баллоном и имплантации особой металлической конструкции в виде сетчатого цилиндра — стента. Ввиду низкой эффективности баллонная вазодилатация в чистом виде (без последующей имплантации стента) на сегодняшний день практически не применяется. Имплантируемый стент может быть «голым», либо нести на своей поверхности специальное лекарственное вещество — цитостатик. Показания к тому или иному методу хирургического лечения определяются индивидуально в каждом конкретном случае после обязательного выполнения коронарографии.
Стенокардия: симптомы, лечение ИБС стенокардии напряжения
Стенокардия — одна из самых распространенных сердечно-сосудистых патологий. Болезнь развивается на фоне недостаточного поступления кислорода к сердечной мышце. Заболевания чаще диагностируют у мужчин старше 50 лет, женщины болеют в 2–3 раза реже.

Стенокардия — что это?
Стенокардия — сердечно-сосудистое нарушение, при котором сердечная мышца страдает от дефицита кислорода. Это одна из клинических форм ишемической болезни сердца (ИБС). Патология возникает на фоне сужения просвета в сосудах, атеросклероза.
Классификация ВОЗ:
Стенокардия напряжения — преходящие приступы ишемии миокарда, которые возникают при физическом или эмоциональном напряжении. Подразделяется на несколько видов. Первичная — приступы кратковременные, проходят самостоятельно. Стабильная стенокардия напряжения — возникает при однотипных физических нагрузках. Прогрессирующая — опасное патологическое состояние, приводит к инфаркту или внезапной остановке сердца.
Стенокардия покоя (нестабильная стенокардия). Приступы возникают внезапно, вне зависимости от физических нагрузок, часто во время сна. Заболевание протекает в острой и подострой форме.
В зависимости от выраженности симптомов, выделяют 4 класса стенокардии напряжения:
- Первый. Симптомы болезни возникают только при чрезмерных физических нагрузках.
- Второй. Боль в области сердца возникает при подъеме по лестнице выше второго этажа, при прохождении более 1 км.
- Третий. Дискомфорт возникает при прохождении небольших расстояний.
- Четвертый. Сердечные боли беспокоят даже при незначительном передвижении.
Первые 2 класса болезни не опасны для здоровья. Но если боль в сердце беспокоит часто, необходимо проконсультироваться с кардиологом.
Физиологическая стенокардия напряжения связана с индивидуальными особенностями организма. Но чаще диагностируют вторичную форму, которая возникает на фоне возрастных изменений, вредных привычек, психологических факторов.
Причины стенокардии
Основная причина развития стенокардии напряжения — атеросклероз венечных артерий.
Другие причины и провоцирующие факторы:
- гипертрофическая кардиомиопатия;
- первичная легочная гипертензия;
- тяжелые формы гипертонической болезни, гипотонии;
- стеноз устья аорты;
- тромбозы;
- камни в желчном, мочевом пузыре;
- коронароспазм, коронарит;
- наследственный фактор.
В группу риска входят курильщики, люди с ожирением, сахарным диабетом, ведущие малоподвижный образ жизни. Стенокардия напряжения нередко развивается у женщин после менопаузы. Анемия и гипоксия усугубляют течение болезни.
Периодические приступы стенокардии могут быть вызваны чрезмерными физическими нагрузками, эмоциональным волнением, перееданием, резкими перепадами температуры и сменой погодных условий.
Как проявляется стенокардия напряжения?
Основной симптом — боль в области сердца. Выраженность болевого синдрома зависит от причин развития болезни и индивидуальных особенностей организма. Чаще всего пациенты жалуются на резкую, острую, приступообразную боль, которая сопровождается ощущением сдавливания груди. Реже боль тянущая или жгучая.

При стенокардии боль локализуется за грудиной, в области левой лопатки. Редко может отдавать в поясницу, левую ногу или руку, челюсть, шею, область эпигастрия. Приступ длится 2–5 минут, можно четко отследить момент начала и окончания.
Другие симптомы:
- одышка;
- внезапная слабость;
- обильный холодный липкий пот;
- бледность кожных покровов;
- учащенный пульс и сердцебиение;
- повышение или снижение артериального давления;
- иногда наблюдается учащенное мочеиспускание, сухость во рту.
Редко приступ стенокардии протекает атипично, сопровождается неприятными ощущениями в животе, тошнотой, отрыжкой, рвотой, метеоризмом.
Приступ стенокардии или инфаркт миокарда — как отличить?
Инфаркт миокарда — опасное состояние, при котором требуется срочная медицинская помощь. Симптомы стенокардии и инфаркта миокарда во многом схожи, но есть и некоторые различия.
Типичный инфаркт миокарда
Боль возникает в центре грудной клетки, может распространяться на левую руку, лопатку, верхнюю часть живота или нижнюю челюсть.
Локализация боли такая же, как и при стенокардии, но более интенсивная, нестерпимая, охватывает всю левую часть грудной клетки.
Удовлетворительное, дискомфорт выражен умеренно или слабо.
Плохое, дискомфорт выражен сильно. Обильно выделяется пот, кружится голова, тошнит. У человека возникает ощущение нехватки воздуха, страх смерти.
Чаще всего возникает на фоне физической активности, эмоционального возбуждения.
Приступ может начаться в любое время, даже в состоянии покоя.
Не более 15 минут.
Боль, дискомфорт и удушье длится не менее 15-30 минут, симптомы нарастают.
Особенности болевого синдрома
В состоянии покоя боль становится меньше или проходит.
В состоянии покоя боль уменьшается незначительно, усиливается при глубоком дыхании и разговоре.
Диагностика
Врач-кардиолог ставит диагноз стенокардия на основе сбора анамнеза, результатов анализов и инструментального обследования.
Методы диагностики:
- ЭКГ. Кардиограмму делают во время приступа. Для провокации ишемии применяют нагрузочные пробы.
- ЭхоЭГ. Оценка сократительной способности миокарда, помогает исключить другие сердечные заболевания.
- Стресс-ЭхоЭГ. Оценка ишемического ответа миокарда на стрессовое воздействие, подвижности левого желудочка.
- Коронография. Проводят для выявления локализации и степени тяжести сужения артерий. Исследование помогает выбрать эффективный метод терапии — консервативный или хирургический.
- ПЭТ сердца. Исследование помогает выявить нежизнеспособные участки миокарда.
- Биохимический анализ крови. Показатели уровня липопротеидов, холестерина помогают выявить или исключить атеросклероз.

Проводят дифференциальную диагностику для исключения гастроэзофагеального рефлюкса, язвенной болезни желудка, пневмоторакса, долевой пневмонии, тромбоэмболии легочной артерии, перикардита.
Методы лечения стенокардии напряжения
Для устранения причины и симптомов стенокардии напряжения применяют медикаментозные и хирургические методы терапии.
Группы препаратов для лечения стенокардии:
- нитраты;
- медикаменты с противосклеротическим действием;
- антиагреганты;
- бета-адреноблокаторы;
- блокаторы кальциевых каналов;
- препараты для улучшения метаболизма.
Чтобы лечение было эффективным, необходимо устранить все провоцирующие факторы, избавиться от вредных привычек и лишнего веса.
При тяжелых формах стенокардии напряжения назначают хирургическое вмешательство — пластика коронарных артерий, аортокоронарное шунтирование, стентирование коронарных артерий.
При своевременном лечении стенокардии напряжения прогноз благоприятный. Фатальный инфаркт миокарда развивается у 2–3% пациентов.
Приступ стенокардии напряжения — что делать?
При приступе необходимо прекратить любую физическую активность, лучше сесть на ровную поверхность. Отметить время начала приступа, измерить артериальное давление и частоту сердечных сокращений.
Следует расслабить все давящие элементы одежды, обеспечить доступ свежего воздуха, вызвать скорую помощь, если симптомы усиливаются, приступ длится более 15 минут.
Даже если приступы стенокардии беспокоят редко, болезнь необходимо лечить. Без правильной терапии могут возникнуть опасные осложнения — выраженная аритмия, острый инфаркт, внезапная остановка сердца, хроническая сердечная недостаточность. Для предотвращения развития стенокардии необходимо отказаться от алкоголя, жирной пищи, включить в рацион больше фруктов и овощей. Регулярные умеренные физические нагрузки помогут укрепить сердечную мышцу, насытить ткани кислородом, нормализовать вес.
Постинфарктная стенокардия
Постинфарктная стенокардия – синдром, характеризующийся возникновением ангинозных приступов в период от 24 часов до 2-х недель после развития инфаркта миокарда. Постинфарктная стенокардия сопровождается ощущением давления, тяжести, жжения за грудиной; болью в сердце с иррадиацией в руку, под левую лопатку, в шею. Диагноз постинфарктной стенокардии может быть установлен на основании клинических данных (наличие недавнего инфаркта миокарда), ЭКГ, холтеровского ЭКГ-мониторирования, нагрузочных проб, коронарной ангиографии. В лечении постинфарктной стенокардии используется медикаментозная терапия (β-адреноблокаторы, нитраты, антагонисты кальция, антикоагулянты) и кардиохирургические методы (коронарное шунтирование, баллонная ангиопластика, стентирование).
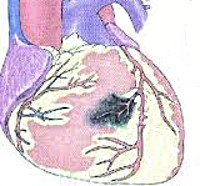
Общие сведения
Постинфарктная (возвратная) стенокардия характеризуется возобновлением или прогрессированием приступов стенокардии в ранние сроки после перенесенного инфаркта миокарда. Согласно критериям Нью-Йоркской Ассоциации Сердца, сроки возникновения постинфарктной стенокардии составляют от одних суток до двух недель от момента развития инфаркта миокарда; в отечественной кардиологии за соответствующий временной промежуток принят интервал от трех суток до четырех недель включительно.
Постинфарктная стенокардия (наряду с другими клиническими формами стенокардии: впервые возникшей, прогрессирующей и стенокардией Принцметала) относится к нестабильной стенокардии и является ее самым тяжелым вариантом (функциональный класс С по классификации Е.Браунвальда). Постинфарктная стенокардия развивается у 25% больных, госпитализированных по поводу инфаркта миокарда и является значимым риск-фактором возникновения повторного инфаркта, который может стать фатальным.
Постинфарктную стенокардию разделяют на раннюю (возникает в первые 2 недели после инфаркта миокарда) и позднюю (возникает в боле поздний период). Развитие ранней постинфарктной стенокардии увеличивает летальность в течение ближайшего года с 2% до 17-50%.

Причины
В развитии постинфарктной стенокардии играют роль, как общие для любых других типов стенокардии причины, так и специфические факторы. К общим причинам относятся коронарный атеросклероз, гиперлипидемия, стрессы, ожирение, артериальная гипертония, сахарный диабет, повышенная склонность к тромбообразованию.
Специфическими факторами постинфарктной стенокардии выступают: наличие остаточного стеноза венечных артерий после спонтанного или медикаментозного тромболизиса; множественное поражение сосудов сердца; постинфарктная дилатация полости левого желудочка, его систолическая дисфункция; повышение диастолического давления. Постинфарктная стенокардия чаще возникает после инфарктов без подъема ST-сегмента.
Патогенетические механизмы ранней постинфарктной стенокардии включают тяжелое атеросклеротическое поражение венечных артерий, нарушение целостности (расслоение, геморрагии) атеросклеротических бляшек, прогрессирующий стеноз сосудов, которые сопровождаются функциональными сдвигами – коронарным спазмом, нарушением и фибринолиза и гемокоагуляции, повреждением сосудистого эндотелия.
Симптомы постинфарктной стенокардии
Признаком постинфарктной стенокардии служит возобновление приступов ангинозных болей в сроки от 1-3 суток до 2-4 недель после развития острого инфаркта миокарда.
Боль имеет типичную для стенокардии локализацию (за грудиной) и иррадиацию (в шею, левую руку, под лопатку, в нижнюю челюсть); плохо купируется нитроглицерином, нередко для ее снятия требуется введение анальгетиков, в т. ч. наркотических. Болевые приступы при постинфарктной стенокардии могут возникать как в условиях абсолютного покоя, так и при незначительных психоэмоциональных и физических нагрузках.
Постинфарктная стенокардия характеризуется низким порогом нагрузок, провоцирующих приступ. Иногда приступы стенокардии покоя и напряжения чередуются у одного и того же пациента. Стенокардия напряжения может сопровождаться повышением АД или артериальной гипотонией.
Атипичные случаи постинфарктной стенокардии протекают со слабо выраженным болевым синдромом или полным отсутствием такового. В этом случае ишемии миокарда обычно сопутствуют аритмии и сердечная недостаточность, что является неблагоприятными прогностическими признаками. Постинфарктная стенокардия может осложниться рецидивом инфаркта миокарда.
Диагностика
Диагноз постинфарктной стенокардии подтверждается клинико-лабораторными и инструментальными методами: ЭКГ, УЗИ сердца, суточным мониторированием ЭКГ, коронарографией и др. На электрокардиограмме может регистрироваться депрессия ST-сегмента на 1 и более мм, инверсия зубца Т во время болевого приступа. Однако элевация ST-сегмента может свидетельствовать как об острой ишемии, так и об изменениях, связанных с недавним инфарктом, что снижает чувствительность электрокардиографической диагностики постинфарктной стенокардии. Дифференциально-диагностическим признаком рецидива инфаркта миокарда может служить увеличение активности миокардиальной фракции креатинкиназы и тропонина.
С разной степенью чувствительности постинфарктную стенокардию удается выявить с помощью нагрузочных тестов (58%), холтеровского мониторирования (27%), пробы с гипервентиляцией (11%). Для оценки общей и регионарной сократительной функции миокарда левого желудочка проводятся ЭхоКГ и левая вентрикулография.
При проведении коронарографии (КТ-коронарографии, МСКТ-коронарографии) в большинстве случаев обнаруживают стенозы межжелудочковой (передней нисходящей) коронарной артерии; в 8-12% поражение ствола левой венечной артерии. При постинфарктной стенокардии также могут поражаться огибающая и диагональная ветви левой коронарной артерии, правая коронарная артерия; часто встречаются мультисосудистые поражения.
Лечение постинфарктной стенокардии
Консервативная терапия при постинфарктной стенокардии направлена на купирование и предупреждение ангинозных приступов, профилактику повторного инфаркта миокарда и его осложнений. Больным назначается постельный или полупостельный режим, полный физический и психический покой, гипокалорийное питание, мониторный контроль.
Медикаментозное лечение постинфарктной стенокардии включает назначение бета-адреноблокаторов (метопролол, пропранолол, атенолол), нитратов (нитросорбид) и антагонистов кальция (нифедипин). Некоторые кардиологи при выраженном боевом синдроме одновременно назначают внутривенное капельное введение нитроглицерина. В комплексном лечении постинфарктной стенокардии применяются антитромботические препараты (ацетилсалициловая к-та, тиклопидин), прямые антикоагулянты (гепарин подкожно).
Поскольку постинфарктная стенокардия значительно повышает риск повторной катастрофы, при повторяющихся приступах после выполнения коронарографии решается вопрос о проведении аорто-коронарного шунтирования, чрезкожной тринслюминальной коронарной ангиопластики и стентирования пораженной коронарной артерии. Кардиохирургическое вмешательство позволяет улучшить клиническое состояние и увеличить выживаемость пациентов с постинфарктной стенокардией по сравнению с медикаментозной терапией. Плановое хирургическое лечение обычно проводится через 3–4 недели после инфаркта миокарда.
Прогноз
Ранняя постинфарктная стенокардия является неблагоприятным прогностическим признаком, в несколько раз повышающим риск развития повторного инфаркта и внезапной смерти. Постинфарктная стенокардия плохо поддается медикаментозной терапии, поэтому около 60% пациентов являются кандидатами на операции по реваскуляризации миокарда.
Хирургическое вмешательство позволяет добиться улучшения клинического состояния у 80-90% и исчезновения синдрома постинфарктной стенокардии у 60% больных. Периоперационные инфаркты миокарда развиваются в 5-7% случав, летальность составляет около 1%. В до- и послеоперационном периоде пациентам необходимо динамическое наблюдение кардиохирурга.


