Вальвулопластика клапанов глубоких вен: методика, показания, противопоказания
Ранее для хирургического лечения варикозного расширения вен могло выполняться только удаление поврежденного сосуда. Однако благодаря работе сосудистых хирургов были созданы методы менее травматичных операций, которые в некоторых клинических случаях позволяют восстанавливать функции вены благодаря реконструкции ее клапанов. Эта хирургическая техника получила название вальвулопластика. Она может выполняться по различным методиками и каждая из них имеет свои показания. Главная цель этих операций — улучшение венозного оттока из пораженных варикозом вен. В результате функциональность клапанов в вене восстанавливается, венозный отток улучшается, у больного уменьшаются отеки и заживают трофические язвы.
Операции по восстановлению клапанного аппарата глубоких вен могут выполняться прямым и наружным методом, путем транспозиции бедренной артерии, создания нового клапана или пересадки нормальной вены с клапаном. Для проведения вальвулопластики больной должен пройти всестороннее обследование, которое поможет хирургу выбрать наиболее оптимальный вариант для восстановления нормального кровообращения.
Как готовится больной к проведению вальвулопластики? Какие методы применяются для восстановления клапанов глубоких вен? Бывают ли осложнения после таких операций? Ответы на эти вопросы вы сможете получить, прочитав эту статью.
Обследование перед операцией
Для выявления несостоятельности клапанов глубоких вен могут применяться следующие диагностические методики:
- УЗДГ. Дуплексное УЗ-сканирование может выявлять присутствие и продолжительность обратного заброса крови в глубоких венах ног. Рефлюкс может обнаруживаться в бедренных, подколенных и берцовых венах. Специалист во время исследования оценивает направления кровотока, состояние и функциональность клапанов (во время пробы Вальсальвы). В целом этот метод диагностики позволяет планировать выполнение вальвулопластики, но он дает ограниченные данные о состоянии глубокой вены бедра, и поэтому обследование больного дополняется и другими исследованиями.
- Нисходящая флебография. Благодаря введению в вены контрастного препарата и проведению пробы Вальсальвы удается получать максимально точную информацию о состоянии сосудов и их клапанов. Именно поэтому флебография является золотым стандартом диагностики при подготовке больного к вальвулопластике. Для оценки проходимости сосудов может выполняться восходящая флебография.
- МРТ и МСКТ флебография. Эти современные методики, как и флебография, дают максимально точную информацию о состоянии венозных стенок и проходимости глубоких вен, но не отражают состояние клапанов.
На основании данных исследований врач выбирает наиболее подходящий вариант вальвулопластики.
Подготовка к операции
Накануне перед операцией больному проводится клизма для очищения кишечника. Он принимает душ и сбривает волосы в области доступа к сосудам. Перед сном пациент принимает легкий седативный препарат.
В день выполнения вальвулопластики нельзя принимать пищу и пить. Утром перед операцией больному для снижения волнения, секреции желез и усиления действия препаратов для обезболивания выполняется премедикация. В операционной в мочевой пузырь вводится катетер и выполняется пункция вены для введения препаратов во время вмешательства. Для обезболивания операции используется эпидуральная анестезия. При невозможности ее выполнения может проводиться наркоз.
Варианты вальвулопластики глубоких вен
Доступ к венам зависит от места поражения клапанов. Обычно вальвулопластика выполняется на венах бедра. Для ее проведения в области паха хирург проводит разрез около 10 см, отделяет клетчатку и выделяет бедренную вену. При необходимости коррекции клапанов подколенной вены доступ к сосудам осуществляется по верхней трети голени и внутренней поверхности нижней трети бедра.
Прямая вальвулопластика
При этом наиболее эффективном методе вальвулопластики, проводящемся под микроскопом, над пораженным клапаном выполняется разрез венозной стенки, через который под контролем зрения устраняется клапанный дефект. Эта операция позволяет точно восстанавливать клапанные створки, но сложна в выполнении, так как требует высокой точности. Риск этого вмешательства связан с вероятностью повреждения клапана при рассечении венозного сосуда.
Наружная вальвулопластика
При этом методе коррекции венозных клапанов разрез вены не выполняется. Восстановление клапанного аппарата достигается при помощи сужения вены возле клапана, которое обеспечивает смыкание клапанных створок.
Непрямая вальвулопластика может выполняться разными способами:
- экстравазальная коррекция – над клапаном выполняется обвивной шов;
- метод Веденского – на вену устанавливается наружное приспособление (спираль или кольцо), которое сужает ее над клапаном;
- обвитие вены лоскутом сосудистого протеза или бычьим перикардом.
Непрямой метод коррекции клапан более простой в выполнении, но по эффективности уступает прямой методике вальвулопластики. Основным недостатком этого способа является возможное стойкое сужение вены.
Создание нового клапана
Суть этого метода вальвулопластики заключается в построении венозного клапана из тканей вены больного. Тактика его создания определяется состоянием венозной стенки:
- при утолщенной вене стенка расслаивается и из полученного лоскута формируется парусообразный клапан;
- создается наиболее физиологичный двухстворчатый клапан;
- из имеющихся фиброзных тканей, формирующихся при тромбозе, создаются стенки клапана;
- стенки клапана делаются из собственной погружаемой в просвет вены стенки сосуда.
Имплантация нормального сегмента вены
Для воссоздания клапанного аппарата берется трансплантат из плечевой или подмышечной вены с клапаном, который вшивается в бедренную вену. Недостатком этой методики является возможность последующего сужения или варикозного расширения пересаженного участка. Такие последствия операции происходят из-за того, что структура трансплантирующихся вен несколько отличается от строения бедренной вены.
Транспозиция бедренной вены
Суть этого вмешательства заключается в переводе кровотока бедренной вены в сосуд с сохраненным клапанным аппаратом (глубокую бедренную или большую подкожную вену). Транспозиция считается эффективной методикой устранения венозного сброса, но не всегда может выполняться из-за того, что нередко поражаются клапанные аппараты всех вен.
Осложнения
Как и любая другая операция, вальвулопластика может осложняться типичными для хирургического вмешательства последствиями:
- инфицирование и нагноение раны;
- кровотечение;
- повреждение нервов;
- повреждение лимфатических сосудов, приводящее к ликворее.
При соблюдении всех правил асептики и техники вмешательства подобные осложнения наблюдаются редко.
Специфическими осложнениями вальвулопластики могут становиться следующие последствия:
- ТЭЛА;
- восходящий тромбоз;
- тромбоз откорректированного участка.
Эти последствия вальвулопластики наблюдаются крайне редко – всего у 1% пациентов.
После операции
Перед выпиской из стационара пациенту проводится УЗДГ для проверки проходимости вен и состоятельности откорректированного участка. Больному рекомендуется прием антикоагулянтов (Продакса, Варфарин) для предупреждения тромообразования. Эти препараты принимаются под обязательным контролем МНО и могут отменяться только врачом.
После выписки пациенту следует находиться на диспансерном учете у сосудистого хирурга. При обследованиях один раз в полгода проводится УЗДГ. В конце года рекомендуется выполнение МР-флебографии.
Баллонная вальвулопластика. Отдаленные результаты
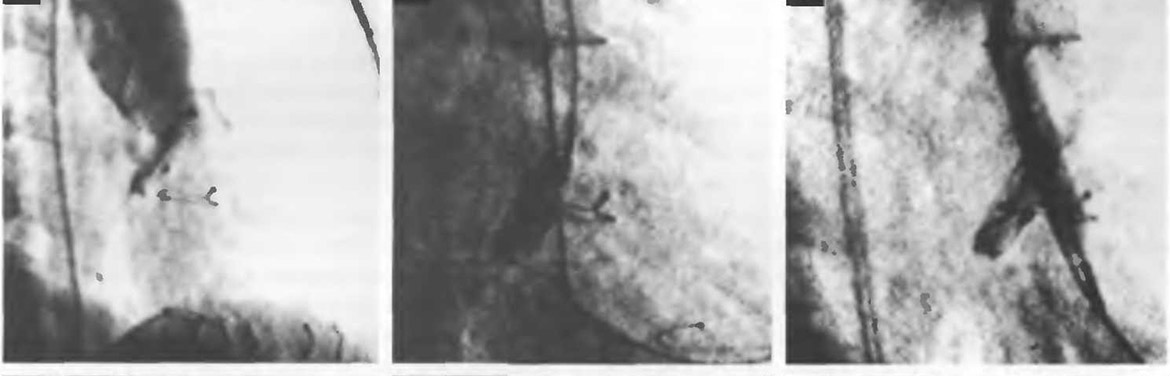
Ряд авторов, подвергших больных повторной катетеризации после баллонной вальвулопластики КСЛА, отмечают наличие остаточного ГСД между правым желудочком и легочной артерией более 30 мм рт.ст. (у 70-100% пациентов). Однако, по данным P. Rao с соавт., наличие высокого остаточного ГСД между правым желудочком и легочной артерией в отдаленные сроки (через 11 мес) наблюдалось у 9 (20%) из 45 обследованных больных. 6 из них были подвергнуты повторной баллонной вальвулопластике, и ГСД у них снизился с 96 до 40 мм рт.ст.
Нами в отдаленные сроки (от 3 мес до 9 лет) было обследовано 182 больных. В общей группе градиент систолического давления составил 34±10 мм рт.ст. Однако у 33 (18,3%) пациентов он был значительным, в среднем составляя 81 ±12 мм рт.ст. Всем им была выполнена повторная баллонная вальвулопластика. Градиент систолического давления между правым желудочком и легочной артерией у 15 из этих больных снизился в среднем до 30,5±6,7 мм рт.ст. У 5 пациентов значительного снижения ГСД достичь не удалось вследствие наличия у них выраженного инфундибулярного стеноза. Этим пациентам было рекомендовано хирургическое лечение.
Наряду со снижением градиента систолического давления между правым желудочком и легочной артерией после баллонной вальвулопластики практически у всех пациентов отмечалось клиническое улучшение, характеризующееся исчезновением сброса крови справа налево, улучшением функционального состояния правого и левого желудочков, а также улучшением электрокардиографических и рентгенологических показателей и уменьшением недостаточности трикуспидального клапана.

Динамика изменения ГСД между ПЖ и ЛА у 182 больных со стенозом ЛА до и в различные сроки после ТЛБВП

Динамика изменения ГСД между ПЖ и ЛА у 33 больных со стенозом ЛА, перенесших повторные ТЛБВП
Таким образом, в отдаленные сроки у большинства пациентов с КСЛА при выборе правильной тактики баллонной вальвулопластики отмечаются стойкие хорошие гемодинамические результаты. У пациентов с высоким остаточным ГСД в отдаленные сроки выполненная повторная баллонная вальвулопластика в большинстве случаев позволяет достичь хороших гемодинамических результатов и избежать хирургической коррекции. В таблице представлены отдаленные результаты ТЛБВП стеноза легочной артерии по данным других исследователей.
Отдаленные результаты ТЛБВП стеноза легочной артерии (по данным литературы)

Осложнения
К частым осложнениям, сопровождающим практически каждую баллонную вальвулопластику, относятся различные нарушения ритма сердца (брадикардия, пароксизмальная тахикардия, фибрилляция) и падение артериального давления. Все они развиваются преимущественно при проведении баллонного катетера в легочную артерию или в момент его раздувания.
Ряд авторов рекомендуют для избежания этих осложнений применение двухбаллонной методики, которая, по их мнению, позволяет сохранить кровоток в легочной артерии. Однако данную методику невозможно применить у пациентов с критическим клапанным стенозом легочной артерии. У таких тяжелых пациентов единственный выход – это кратковременная дилатация клапана (в течение 5 сек).
Иногда при использовании баллонного катетера, диаметр которого превышает диаметр клапанного кольца легочной артерии, у пациентов с критическим КСЛА возможно развитие предотечного состояния легкого. Мы наблюдали такое осложнение у 4 пациентов. Ретроспективный анализ позволил нам установить у них резкую гипоплазию левого желудочка, что и явилось причиной предотечного состояния, так как маленький левый желудочек не мог справиться с увеличенным после вальвулопластики легочным кровотоком.
Данного осложнения можно избежать, если придерживаться двухэтапной коррекции порока: первым этапом у этой тяжелой категории больных необходимо выполнить вальвулопластику баллонным катетером меньшего, чем клапанное кольцо легочной артерии, диаметра (на 20-30%), а затем спустя 3-6 мес – баллонным катетером необходимого диаметра.
Наиболее редкими, но тяжелыми осложнениями, возникающими во время дилатации, являются: полная блокада правой ножки пучка Гиса, остановка сердца, отрыв папиллярных мышц трикуспидального клапана, разрыв легочной артерии, разрыв и перфорация выходного отдела правого желудочка. Эти осложнения преимущественно обусловлены неадекватным подбором баллонного катетера. Использование баллонных катетеров диаметром, превышающим диаметр клапанного кольца легочной артерии от 20 до 40%, позволяет избежать этих грозных осложнений.
По данным Международного регистра по вальвулопластике и ангиопластике врожденных пороков сердца (VACA Registry) на 822 баллонные вальвулопластики, выполненные в 26 ведущих центрах мира, приходится 0,24% смертности и 0,35% тяжелых осложнений. По нашим данным летальность при выполнении баллонной вальвулопластики у 533 больных с клапанным стенозом легочной артерии составила 0,56% (умерло 2 пациента от разрыва легочной артерии и 1 больной – от перфорации проводником миокарда выходного отдела правого желудочка и тампонады сердца).
К наиболее частым осложнениям в отдаленном периоде после баллонной вальвулопластики относятся: рестенозы, недостаточность клапана легочной артерии и илеофеморальный тромбоз. Частота рестенозов, по данным рядов авторов, колеблется от 20 до 50%. Однако необходимо отметить, что высокая частота рестенозов обусловлена тем, что эти авторы считают развитие рестенозов у пациентов, у которых в отдаленные сроки ГСД составляет более 30 мм рт.ст. независимо от эффективности первичной баллонной вальвулопластики. С нашей точки зрения, развитие рестеноза можно считать только в том случае, если высокий остаточный ГСД развился у пациентов, у которых после баллонной вальвулопластики он составлял менее 30 мм рт.ст.
По мнению ряда исследователей, основной причиной развития рестеноза является наличие исходного инфундибулярного стеноза. В последнее время у пациентов с высоким риском развития рестеноза применение β-адреноблокаторов позволяет во многих случаях избежать рестенозирования.
Частота недостаточности клапана легочной артерии после баллонной вальвулопластики колеблется от 60 до 93%. В большинстве случаев это умеренная недостаточность клапана легочной артерии, не требующая хирургической коррекции. В отдаленные сроки, по данным ряда авторов, развившаяся недостаточность клапана легочной артерии после баллонной вальвулопластики не вызывает каких-либо серьезных изменений в клиническом состоянии больных.
Илеофеморальный тромбоз часто развивается у новорожденных и грудных детей вследствие использования баллонных катетеров больших размеров. Частота его составляет от 5 до 10%. Использование двухбаллонной техники у данной категории больных позволяет избежать этого осложнения.
В последние годы в связи с совершенствованием методики и техники выполнения баллонной вальвулопластики, использованием высококачественных баллонных катетеров удалось значительно снизить количество осложнений при данной патологии сердца.
Выводы
1. Транслюминальная баллонная вальвулопластика у пациентов с клапанным стенозом легочной артерии является альтернативой хирургическому методу лечения. В отдаленном периоде после ТЛБВП клапанного стеноза легочной артерии с учетом повторных вмешательств хорошие и удовлетворительные результаты отмечались у 93,8% больных, неудовлетворительные – у 6,2%.
2. Основной причиной повторных ТЛБВП клапанного стеноза легочной артерии является неадекватно выполненная первичная баллонная дилатация.
3. Открытые хирургические вмешательства на путях оттока из правого желудочка в отдаленные сроки после ТЛБВП выполнялись у больных с выраженным инфундибулярным стенозом 3 типа, гипоплазией правого желудочка, дисплазией клапана и выраженной гипоплазией клапанного кольца легочной артерии.
Б.Г. Алекян, М.Х. Дадабаев, М.М. Зуфаров
Вальвулопластика вен
Лечение варикозного расширения вен, принявшего опасную форму, нередко сводится к хирургическому удалению пораженного сосуда. В этом «правиле» есть исключения: в Германии проводят щадящие операции, с применением реконструктивной техники. Опасность варикоза устраняют хирургическим путем, но вена при этом сохраняется, ее восстанавливают в здоровом и функциональном виде.
Эта хирургическая техника называется вальвулопластика (Valvuloplastie), то есть восстановление клапанов (вальвул). Широко известная область применения – восстановление сердечных клапанов.
Однако в случае с венами ног речь идет о совершенно новой методике, разработанной немецкими хирургами, – так называемой экстралюминальной вальвулопластике, или EVP. Экстралюминальная – значит «вне внутреннего объема». Трудно поверить, но венозные клапаны восстанавливают без проникновения внутрь сосуда. Лечение варикозного расширения вен проводится в данном случае хоть и хирургически, но почти не инвазивно.
Вальвулопластика вен – на чем основан эффект?
Вены ног или, шире говоря, нижних анатомических зон (ниже пояса) имеют внутренние клапаны: лепестки на сосудистых стенках, направленные по току крови вверх. На массу крови, поднимаемой по венозным каналам к сердцу, действует сила тяжести, поэтому «естественным» был бы обратный кровоток, к земле. Но при давлении сверху венозные лепестки плотно примыкают к стенке сосуда и перекрывают просвет, препятствуя обратному кровотоку.
Варикозное расширение вен возникает от того, что клапаны не справляются с запорной функцией. Кровь скапливается в венах, образуя мешковидные, неприглядные расширения.
Различают два вида функциональной недостаточности венозных клапанов: физическая и патологическая. Патологическая недостаточность – это болезнетворное изменение клапанов, их ткань теряет прочность и эластичность, клапаны уже не могут противостоять обратному кровотоку.
Физическая недостаточность – это неплотное примыкание клапанных лепестков к станкам сосуда. При том, что клапаны остаются функциональными, их размер не соответствует диаметру внутреннего просвета вены, из-за чего образуются зазоры, пропускающие кровь в обратном направлении.
Несоответствие размера клапанов диаметру вены – это начальная стадия варикозного расширения. Она характерна для стволовых сосудов – большой и малой подкожных вен на ногах (Vena saphena magna, Vena saphena parva). Нормальный средний диаметр этих сосудов – около семи миллиметров. Этому соответствует размер клапанов. На начальной стадии варикозного заболевания образуется незаметное глазу расширение на верхнем участке большой подкожной вены. Отсюда идет сброс крови вниз. Из-за нарастающего обратного кровотока расширяются нижняя часть вены и впадающие в нее малые вены. Это еще не варикозные «мешки» – но диаметр сосуда уже превышает здоровые семь миллиметров.
Ликвидация верхнего сброса крови – на этом построено новое лечение варикозного расширения вен. Экстремально расширенный верхний участок обжимают пластиковым «хомутом». Немецкие врачи называют его «искусственной кожей» (Kunsthaut). Обратный напор крови значительно уменьшается, вена сужается до нормального диаметра, клапаны вновь плотно примыкают к стенкам вены.
Как проходит операция вальвулопластики ?
Верхний участок расширения устанавливают в ходе специальной диагностики (магнитно-резонансная томография, ангиография).
Под местным наркозом делают небольшой разрез в паху, через который проникают к вене. На ней делают прямой бандаж, оборачивая расширенный фрагмент «искусственной кожей». Операция длится от силы полчаса, пациент может в тот же день вернуться домой.
Ясно, что экстралюминальная вальвулопластика – способ функционального восстановления венозных клапанов, но не их пластической реконструкции. Этим ключевым обстоятельством определены показания и противопоказания к данному лечению.
Показания к вальвулопластике
Они вполне обозримы:
- начальная стадия варикозной болезни;
- здоровые венозные клапаны;
- расширение вены не более 1,2 см в диаметре.
Следует также подчеркнуть, что лечение варикозного расширения вен методом экстралюминальной вальвулопластики в целом показано молодым пациентам или людям среднего возраста.
Противопоказания к вальвулопластике
Они тоже очевидны:
- пожилой возраст;
- диаметр вен более 1,2 см;
- продвинутая стадия варикозной болезни (наличие мешковидных образований на венах и т.п.);
- больные венозные клапаны;
- венозные воспаления;
- инфекция или повышенная склонность к инфекционным заболеваниям.
Восстановление клапанов глубоких вен (вальвулопластика)
 Разрушение венозных клапанов после тромбозов является основной причиной развития недостаточности кровообращения и трофических язв при посттромботической болезни. Вальвулопластика (операция по восстановлению клапанов) при несостоятельности клапанов глубоких вен является эффективным методом улучшения венозного оттока. Восстановление клапанного аппарата глубоких вен возможно различными способами, каждый из них имеет свои показания. Это может быть замена пораженного венозного сегмента другим участком вены с сохраненными клапанами, либо переключение венозного оттока через ветви с сохранными клапанами.
Разрушение венозных клапанов после тромбозов является основной причиной развития недостаточности кровообращения и трофических язв при посттромботической болезни. Вальвулопластика (операция по восстановлению клапанов) при несостоятельности клапанов глубоких вен является эффективным методом улучшения венозного оттока. Восстановление клапанного аппарата глубоких вен возможно различными способами, каждый из них имеет свои показания. Это может быть замена пораженного венозного сегмента другим участком вены с сохраненными клапанами, либо переключение венозного оттока через ветви с сохранными клапанами.
Лучшие результаты достигаются посредством прямого восстановления клапанного аппарата с помощью микрохирургической вальвулопластики. Вальвулопластика позволяет добиться хорошей компенсации венозного оттока, что приводит к уменьшению отеков и заживлению трофических язв. Вальвулопластика глубоких вен должна проводится опытными сосудистыми хирургами, владеющими микрохирургической техникой и разбирающимися в патологии венозного оттока.
Подготовка к операции и анестезия
Подготовка к вмешательству на клапанах глубоких вен включает в себя очищение кишечника, бритье волос в области хирургического доступа. В ночь перед операцией пациенту вводится легкий седативный препарат. Непосредственно перед подачей в операционную проводится премедикация легким снотворным и анальгетиком.
В операционной устанавливается катетер в мочевой пузырь и подключичный внутривенный катетер для инфузии растворов во время операции. С целью анестезии мы обычно применяем эпидуральный катетер – укол в область позвоночника и продленное введение обезболивающих препаратов.
Для контроля за показателями артериального давления и ЭКГ к пациенту подключается специальный монитор.
Ход вмешательства
Доступ к венам
Чаще всего проводится вмешательство на клапанах бедренных вен. В этом случае разрез длиной около 10 см проводится в паховой области. После отделения клетчатки и выделения бедренной артерии открывается доступ к бедренным венам.
Для доступа к подколенной вене может использоваться подход с положением больного на животе, либо применяется доступ по внутренней поверхности нижней трети бедра и верхней трети голени.
 Вальвулопластика
Вальвулопластика
Оптимальным методом лечения рефлюкса по глубоким венам является прямое восстановление клапана – вальвулопластика. Целью вальвулопластики является восстановление функции клапана, устраняя существующий анатомический дефект. В зависимости от подхода вальвулопластики разделяются на несколько видов:
Прямая вальвулопластика
Подразумевает рассечение венозной стенки над клапаном и прямое устранение анатомического и функционального дефекта. Преимуществом метода является четкое выявление дефекта, идеальные возможности для восстановления створок венозных клапанов под контролем зрения.
Недостатками являются риски повреждения клапанного аппарата во время рассечения вены, которые могут быть устранены предварительной поперечной венотомией с последующим рассечением вены над клапаном под контролем зрения. Прямая вальвулопластика является сложным ювелирным вмешательством, что препятствует ее широкому распространению и должна выполняться под микроскопом.
Наружная вальвулопластика
Подразумевает собой сужение вены вокруг клапана с целью добиться смыкания створок. Эта операция имеет только два преимущества, это отсутствие необходимости рассекать вену и легкость в выполнении. По эффективности она значительно уступает прямому вмешательству.
Техника подобной операции может быть различной:
- Использование наружного кольца или спирали на вену (метод Введенского)
- Обвивной шов вены над клапаном без вскрытия просвета (экстравазальная коррекция клапана)
- Окутывание вены бычьим перикардом или лоскутом из сосудистого протеза
Основным недостатком такой методики является неконтролируемый эффект, и возможность стойкого сужения вены.
 Транспозиция бедренной вены
Транспозиция бедренной вены
Смысл этой операции заключается в переводе потока крови из бедренной вены в вену с сохраненными клапанами. Это может быть сохраненная большая подкожная вена или глубокая вена бедра. Тогда обратный ток крови из подвздошной вены упирается в эти сохраненные клапаны, а отток из конечности не страдает.
Подобная операция является очень эффективной в лечении патологического венозного сброса, однако нечасто встречаются условия для ее выполнения. Чаще всего клапанные аппараты большой подкожной или глубокой вены бывают поражены, что делает их малопригодными для использования.
Создание нового венозного клапана
Принцип заключается в построении нового клапана с помощью венозной ткани пациента. Техника создания клапана зависит от ситуации с венозной стенкой. Если она утолщена, то можно ее расслоить, затем полученный лоскут фиксируется в виде паруса направленного выпуклой стороной в дистальном направлении. Можно сделать двустворчатый клапан, что является наиболее физиологичным и эффективным. Если в просвете вены имеются фиброзные тяжи после перенесенного тромбоза, то можно использовать их в качестве створок создаваемого клапана. При отсутствии таких условий можно создать клапан с помощью собственной венозной стенки, погруженной в просвет.
 Трансплантация (пересадка) нормального венозного сегмента
Трансплантация (пересадка) нормального венозного сегмента
С целью восстановления клапанного аппарата в венах, не подходящих для прямой вальвулопластики может быть использована замена венозного сегмента участком подмышечной или плечевой вены с клапанами. С помощью разреза на плече забирается участок здоровой вены с клапанами, который вшивается в бедренную вену. Таким образом, восстанавливается полноценный клапанный аппарат.
Недостатком данной технологии является возможность развития вторичного расширения или наоборот рубцевания пересаженного сегмента, так как вены несколько отличаются по своей структуре.
Возможные осложнения после вальвулопластики
Как после любой большой хирургической операции после вальвулопластики встречаются осложнения связанные с самим вмешательством:
- Кровотечение
- Повреждение лимфатических протоков (лимфоррея)
- Повреждения кожных и глубоких нервов
- Нагноение послеоперационной раны
В нашей клинике подобные осложнения являются исключительной редкостью.
Специфическими осложнениями данного вмешательства являются:
- Тромбоз реконструированного сегмента
- Восходящий венозный тромбоз
- Легочная тромбоэмболия
К счастью эти осложнения являются редкими, их частота не превышает 1% от всех выполненных операций.
Прогноз после вальвулопластики
Основной целью вмешательства является улучшение венозной гемодинамики в конечности, что в конечном итоге должно привести к заживлению трофических язв, уменьшению отеков и затвердения тканей.
Результат лечения зависит прежде всего от правильного определения показаний к операции. Такое сложное вмешательство, как вальвулопластика, должно выполняться только после исчерпания всех менее сложных методов коррекции венозного оттока – устранения рефлюкса по подкожным венам и перфорантам, неэффективности компрессионного трикотажа и венотонических препаратов.
Наблюдение после операции
Проходимость восстановленного венозного сегмента обязательно контролируется после операции перед выпиской из стационара с помощью УЗИ вен.
В последующем, осмотры сосудистого хирурга с выполнением УЗИ должны проводится не реже чем один раз в 6 месяцев. По истечении года желательно выполнить МРТ флебографию.
Пациенту будут назначены препараты снижающие вероятность образования тромбов. Чаще всего это будет варфарин (под контролем анализа МНО), иногда мы назначаем продаксу. Самому, без согласования с врачом, отменять эти препараты недопустимо.
Преимущества Инновационного сосудистого центра
Инновационный сосудистый центр является одним из немногих медицинских учреждений в России в котором с успехом практикуются реконструктивные операции на глубокой венозной системе. Мы обладаем технологиями и опытом микрохирургических операций на клапанах вен нижних конечностей при посттромботической болезни, методами эндоваскулярной коррекции венозного оттока (ангиопластика и стентирование подвздошных вен), шунтирующих операций на глубоких венах.
В клинике детально отработана диагностика при нарушениях венозного оттока и показания к реконструктивным операциям на глубоких венах.
Предварительное обследование и диагностика
Ультразвуковое дуплексное сканирование вен предоставляет сведения, касающиеся анатомии и гемодинамики глубокой венозной системы. С помощью ультразвука можно выявить наличие и продолжительность рефлюкса (обратного тока крови) по глубоким венам. Рефлюкс может быть выявлен на уровне бедренных, подколенных или берцовых вен. Определяется направление кровотока по перфорантным венам на голени. С помощью УЗИ можно выявить створки венозных клапанов и их функцию во время проб с напряжением живота на вдохе (проба Вальсальвы). УЗИ вен позволяет планировать вмешательство на венозных клапанах, но достаточно сложно оценить состояние глубокой вены бедра, так как ее достаточно сложно идентифицировать.
Контрастное исследование вен является финальным методом диагностики перед принятием решения о реконструкции венозных клапанов. Флебография дает исчерпывающую информацию по анатомии венозного сосуда и состоянии венозных клапанов, если она проводится сверху вниз (нисходящая флебография). Для оценки проходимости вен может использоваться восходящая флебография с пункцией низлежащих отделов глубоких вен. Оценка клапанов может проводится только при нисходящей флебографии с помощью пробы Вальсальвы.
Для оценки проходимости глубоких вен может использоваться современная технология визуализации как с контрастом (МСКТ), так и без контраста (МРТ). Получаемые данные позволяют оценить проходимость и анатомическую структуру глубокой венозной системы, но не позволяют оценить функцию венозных клапанов.
Основной целью операции по восстановлению клапанов является улучшение клинического состояния пациента с хронической венозной недостаточностью посредством устранения рефлюкса крови и венозной гипертензии. До решения вопроса о выполнении операции на глубоких венах необходимо устранить патологические сбросы по поверхностным венам и перфорантам. С этой целью оптимально применить эндовенозную лазерную коагуляцию.
В случае, если клинический эффект не достигается после этих более простых вмешательств, то возникают показания для исправления рефлюкса по глубоким венам. Чтобы операция имела успех необходимо точно локализовать рефлюкс и несостоятельные клапаны.
Показанием для операции на клапанах глубоких вен нижних конечностей является тяжелая хроническая венозная недостаточность класса C4b–С6, которая не контролируется консервативным лечением (компрессия) у пациентов с рефлюксом по глубоким венам при устранении возможного рефлюкса по поверхностным венам и перфорантам.
Если прямая вальвулопластика не представляется возможной, то мы рассматриваем следующие варианты хирургической коррекции:
- Транспозиция некомпетентной бедренной вены в вены с сохраненными клапанами (глубокая бедренная вена или большая подкожная вена.
- Создание искусственного клапана
- Пересадка вены с сохраненными клапанами
При сочетании клапанной недостаточности с непроходимостью или сужением глубоких вен требует в первую очередь устранить нарушения проходимости и лишь потом заниматься клапанами. Чаще всего для этого подходит венозное стентирование.
Эффективность проведения вальвулопластики, необходимость повторных процедур

Вальвуопластикой называются любые оперативные вмешательства, которые проводятся с целью восстановления нормальной работы сердечных клапанов, пораженных стенозом. Однако часто термин применяется для конкретного вида вмешательств – баллонной вальвулопластики. Во время процедуры в область патологически суженного клапана вводится раздуваемый баллон, призванный обеспечить восстановление размера прохода до адекватных параметров.
 Установка баллона в левом желудочке
Установка баллона в левом желудочке
Операция проходит малоинвазивным способом и, как правило, нормально переносится пациентами. Такое вмешательство обычно проводят для исправления нарушений митрального клапана (находится между левым желудочком и предсердием), поскольку его поражения встречаются чаще всего. В некоторых случаях вальвулопластику назначают для лечения стеноза клапана легочной артерии и других.
Показания к вальвулопластике
Баллонная вальвулопластика назначается пациентам со стенозом какого-либо сердечного клапана, вызывающим нарушение тока крови в сердце, что связано с общими сбоями кровоснабжения и соответствующими клиническими признаками.
Например, двустворчатый клапан (митральный) находится между желудочком и предсердием с левой стороны. Его сужение часто становится последствием ревматизма. В нормальном состоянии атриовентрикулярный просвет должен соответствовать 4-6 сантиметрам. Когда он сжимается до 2 сантиметров, появляются симптомы стеноза митрального клапана.
Данная патология препятствует полноценному прохождению крови из левого предсердия в соответствующий желудочек. На предсердный отдел ложится увеличенная нагрузка, он начинает деформироваться – увеличиваться в размерах. В легочных венах, из которых поступает кровь в данное предсердие, формируется застойное образование. У пациента начинаются симптомы недостаточности кровоснабжения: кашель, одышка, бледность и посинение кожи и пр.
Признаки заболевания значительно ухудшают качество жизни, а патология с течением времени может перерасти в опасные необратимые осложнения. Поэтому больной, страдающий стенозом митрального клапана, нуждается в срочном лечении.
Вальвулопластика клапана аорты является лучшим способом терапии аортального стеноза. Данная процедура характеризуется низкой летальностью, высокой результативностью, но может привести к легкой степени аортальной недостаточности. Применяется чаще, чем протезирование.
Проводят вальвулопластику и при стенозе клапана легочной артерии ,в том случае, если он поражен изолировано, без признаков гипоплазии ствола ЛА и фиброза створок.
Возможные осложнения
Среди возможных негативных последствий баллонной вальвулопластики можно назвать такие явления:
- эмболия сосудов;
- аритмические явления;
- прокол стенки сердца при неправильных манипуляциях;
- механическое повреждение створок;
- появление повреждений на катетеризированных артериях.
Внимание! После операции пациенту обязательно нужно пройти кардиореабилитацию. Комплекс восстановительных мероприятий снижает риск возникновения отдаленных осложнений.
При этом одна процедура вальвулопластики не всегда дает возможность полностью излечить пациента, как правило, операции приходится делать повторно. Известно, что в ближайшие девять лет после проведенной пластики лечение недостаточности либо вторичного стеноза показано половине пациентов.
Однако баллонная вальвулопластика дает возможность отодвинуть сроки протезирования клапана в левом желудочке, аорте или легочной артерии при вторичном стенозе после ранее проведенной пластики. Это особенно важно для пациентов детского возраста, которым в ином случае могло бы потребоваться неоднократная установка протезов клапана.
Баллонная вальвулопластика в клиниках Израиля
Баллонная вальвулопластика — один из новейших малоинвазивных методов лечения клапанных дефектов сердца. Чаще всего эта инновационная технология используется в лечении стенозов (сужений) митрального и аортального клапанов.
Стеноз клапана — митрального или аортального — состояние, при котором створки клапана в той или иной степени сращены друг с другом. В результате происходит сужение отверстия между левыми предсердием и желудочком или желудочком и аортой. Это ведет к затруднению перекачивания крови, что сопровождается перегрузкой левых отделов сердца с соответствующей симптоматикой. Стеноз митрального или аортального клапанов может быть как врожденным, так и приобретенным. Диагностика таких пороков сердца, чаще всего, основана на данных эхокардиографии.
До недавнего времени единственным оперативным методом лечения митрального или аортального стеноза являлось открытое вмешательство на сердце, с кардиоплегией (остановкой сердца) и подключением пациента к аппарату искусственного кровообращения. Сегодня в арсенале кардиохирургов израильских клиник появился новый малоинвазивный метод лечения такой патологии сердца из разряда катетерных технологий.
Данную операцию проводят в Израиле под рентген-контролем. Суть баллонной вальвулопластики заключается в том, что хирург вводит с помощью доступа через бедренные сосуды тонкий длинный катетер под контролем рентгеноскопии в полость сердца. При помощи эхокардиографии определяется точная локализация кончика такого катетера в сердце. Когда кончик катетера расположен в просвете стенозированного клапана, врач наполняет физрастовром специальный баллочник на конце катетера. По мере его расширения он как бы разрывает спайки между створками клапана. Данное вмешательство не требует общей анестезии, так как совершенно безболезненно. Всё вмешательство проходит под легкой седацией. После проведения манипуляции с расширением баллончика врач сразу же определяет состояние клапана с помощью эхокардиографии и при необходимости манипуляцию можно повторить.
Баллонная вальвулопластика в Израиле показана пациентам с митральным стенозом и стенозом аортального клапана различной этиологии. Операция может применяться как у детей, так и взрослых.
После операции пациенту назначаются препараты, разжижающие кровь — антикоагулянты или аспирин с целью профилактики тромбообразования. Поэтому, в послеоперационном периоде может потребоваться постоянный контроль за свертываемостью крови.
Также, после проведения баллонной вальвулопластики требуется регулярный контроль у врача кардиолога чтобы выявить развившийся повторный стеноз клапана. В некоторых случаях возможно проведение повторного вмешательства, в иных случаях могут быть рекомендованы другие оперативные методы лечения, например, открытая или закрытая коммисуротомия или протезирование клапана.
Операция баллонной вальвулопластика в Израиле — весьма эффективная и безопасная процедура у большинства пациентов со стенозом митрального или аортального клапана, при соответствующих показаниях. По сравнению с операциями на открытом сердце, данное малоинвазивное вмешательство характеризуется гораздо низким риском осложнений, более легко переносится. Также после нее пациент может быть выписан домой уже на следующий день, т. к. послеоперационный период очень короткий. Так как такая операция не требует общего наркоза, также нет риска осложнений, связанных с анестезией. Одно из важных преимуществ баллонной вальвулопластики перед традиционным открытым вмешательством на клапанах сердца является отсутствие необходимости использования искусственного кровообращения, что заметно снижает риск многих послеоперационных осложнений.
Баллонная вальвулопластика также проводится при стенозе других клапанов сердца — двустворчатого и клапана легочной артерии — пульмонального клапана.
Наиболее эффективна процедура баллонной вальвулопластики у детей. У взрослых такое вмешательство дает, обычно, временный эффект, так как у них в результате различной сопутствующей патологии сердца есть риск повторного стеноза клапана, что может потребовать в дальнейшем протезирование клапана.
Если Вы ищете клинику, где проводят подобные вмешательства на уровне мировых стандартов, то рекомендуем обратить внимание на ведущие кардиохирургические центры Израиля. Не секрет, что уровень оснащенности современным оборудованием в зарубежных клиниках на порядок выше, чем в отечественных больницах. Зарубежные кардиохирурги имеют богатый опыт проведения малоинвазивных операций, высокую квалификацию, активно внедряют инновационные методы лечения. На нашем сайте можно заполнить форму либо получить консультацию онлайн по вопросу выбора клиники для проведения баллонной вальвулопластики.
Баллонная вальвулопластика сердца
 Малоинвазивные вмешательства постепенно занимают лидирующие позиции в современной медицине. То, что еще совсем недавно считалось маленьким разрезом, в настоящее время не выдерживает конкуренции со стороны таких методик, что позволяют выполнить все через один прокол.
Малоинвазивные вмешательства постепенно занимают лидирующие позиции в современной медицине. То, что еще совсем недавно считалось маленьким разрезом, в настоящее время не выдерживает конкуренции со стороны таких методик, что позволяют выполнить все через один прокол.
Кардиохирургия и кардиология не отстают от общих тенденций. Более того, они являются одними из лидеров данного движения. Объяснить это можно высокой актуальностью кардиологической патологии и большим объемом исследований, посвященных решению этих проблем.
После успешного применения баллонной дилатации при лечении заболеваний, связанных с сужением коронарных артерий, медики задумались о возможности использования данной методики при лечении других заболеваний сердца. Результатом явилось внедрение в практику нового способа коррекции патологии клапанов, связанной с уменьшением их пропускной способности. Метод этот называется баллонной вальвулопластикой.
Таким способом можно корректировать патологию митрального клапана, клапана аорты и легочного ствола. Однако методика не отличается кардинальным образом, поэтому будет описано процедура в общем.
Показания к проведению вальвулопластики
Показанием к проведению данных манипуляций являются случаи сужения просвета между камерами в сердце самого разного генеза. Наиболее часто клапаны могут поразиться в результате ревматического процесса, инфекционных поражений. Одним из показаний является врожденное сужение отверстий клапанов. Иногда возникает обызвествление створок клапанов, также ведущее к его стенозу.
Техника проведения баллонной вальвулопластики
Последовательность действий такая же, как и при всех подобных эндоваскулярных вмешательствах.
- Прежде, чем принимается решение о проведении вальвулопластики, пациент проходит ряд обследований, которые помогают установить тяжесть поражения клапана, состояние организма пациента и целесообразность вмешательства. Сюда относятся следующие исследования:
- общий анализ крови;
- электрокардиография;
- эхо-кардиография;
- ультразвуковое исследование сердца;
- рентгенологическое исследование органов грудной клетки.
Если после прохождения всех тестов у пациента не выявлены серьезные противопоказания, то разрешается проведение вмешательства.
- Пациент приходит на процедуру натощак. Все вмешательства и манипуляции выполняются в кабинете рентгенэдоваскулярной хирургии.
- Выполняется местное обезболивание в области будущего прокола. После этого в бедренный сосуд (артерию или вену в зависимости от того, какой клапан подвергается пластике) вводится катетер. Под контролем рентгенологического аппарата катетер подводится к нужному месту.
- При коррекции аортального стеноза катетер проводится по бедренной артерии до аорты, затем в ее дугу и попадает к ее устью, где и будет выполнена вальвулопластика.
- При расширении отверстия легочного ствола катетер к сердцу подводится через прокол в бедренной вене, после чего устанавливается в нужном месте.
- Наиболее сложным является лечение подобным образом митрального стеноза. Дело в том, что при таком методе для доступа к митральному отверстию необходимо проколоть межпредсердную перегородку.
- После доступа к нужному месту баллон, находящийся на конце катетера, раздувается. Происходит это в результате нагнетания в него жидкости (нагнетание газа недопустимо в связи с риском развития эмболии). При расширении баллона происходит расширение и отверстия, в котором он находится. При этом может происходить разрыв спаек между створками клапана, что увеличивает их подвижность.
- После баллон сдувается и извлекается из кровеносного русла тем же путем, что и был туда введен.
- На место прокола накладывается стерильная тугая повязка.
- Некоторое время пациент находится под пристальным наблюдением специалистов.
Осложнения
Насколько бы ни было малотравматичным вмешательство, всегда есть риск развития осложнений.
- Кровотечение из места прокола сосуда на бедре, именно для его предотвращения накладывается повязка.
- Инфицирование места прокола – риск его развития сводится к минимуму при правильном уходе за ранкой.
- Осложнение, связанное с усугублением уже имеющейся патологии сердца.
- Перфорация сердца – возможна при проведении митральной баллонной вальвулопластики.
Однако следует помнить, что в настоящее время израильские специалисты имеют высочайшую квалификацию и огромный опыт, что позволяет им свести к минимуму вероятность развития осложнения.
Источники:
http://medbe.ru/materials/khirurgiya-serdtsa-i-sosudov-u-detey/ballonnaya-valvuloplastika-otdalennye-rezultaty/
http://www.wp-german-med.ru/angiologia/1079-valvuloplastika-ven-novyj-metod-lecheniya-varikoza.html
http://angioclinic.ru/metodiki/valvuloplastika-vosstanovlenie-klapanov-glubokih-ven/
http://lechiserdce.ru/lechenie/3418-valvuloplastiki.html
http://mednavigator.ru/articles/ballonnaya-valvuloplastika-v-klinikah-izrailya.html
http://hospital-israel.ru/kardiologia/procedury/ballonnaya-valvuloplastika-serdca/
http://studfile.net/preview/2285370/page:5/

 Вальвулопластика
Вальвулопластика Транспозиция бедренной вены
Транспозиция бедренной вены Трансплантация (пересадка) нормального венозного сегмента
Трансплантация (пересадка) нормального венозного сегмента

