Хронический панкреатит
Хронический панкреатит – это воспаление тканей поджелудочной железы, которое сопровождается нарушением внутренней структуры органа, болью в животе и проблемами с пищеварением.
Среди всех заболеваний органов желудочно-кишечного тракта (ЖКТ) частота хронического панкреатита составляет от 5,1 до 9%, а в последние несколько десятилетий статистика заболеваемости панкреатитом в нашей стране выросла в два раза 1 .
Хронический панкреатит – коварная болезнь, во многом из-за своего рецидивирующего характера. Пациентов часто беспокоят периоды обострения, сопровождающиеся сильной болью, тошнотой, рвотой.
Откуда берется хронический панкреатит? Что вызывает болезнь и можно ли с ним бороться? Давайте попробуем разобраться.
Симптомы хронического панкреатита
Симптомы хронического панкреатита могут различаться в зависимости от стадии (ремиссия или обострение), формы течения и физического состояния пациента. Основные признаки болезни следующие:
- острая боль без четкой локализации. Болевой синдром может ощущаться в правом подреберье, верхней или средней части живота и распространяться на спину. У многих пациентов боль возникает сразу после приема пищи, особенно, если в рационе содержались жирные, копченые или острые блюда;
- учащенный жидкий стул – один из главных признаков расстройства пищеварения. Проблемы с пищеварением при хроническом панкреатите вызваны нехваткой ферментов;
- тяжесть в животе, тошнота, которые также указывают на недостаток пищеварительных ферментов;
- нарастающее чувство голода, мышечная дрожь, слабость, холодный пот;
- интоксикация, проявляющая себя в лихорадке, хронической усталости, чувстве общего недомогания.
Причины хронического панкреатита
Одна из самых распространенных причин хронического панкреатита – неправильное питание и нездоровый образ жизни. Постоянные переедания, злоупотребление жирной пищей и алкоголем вызывают закупорку выводных протоков поджелудочной железы.

Суженные выводные протоки провоцируют скопление и преждевременную активацию пищеварительных ферментов. В результате поджелудочная начинает фактически переваривать сама себя, формируется
воспаление 1 .
Кроме того, к хроническому панкреатиту могут привести следующие факторы 3 :
- язва двенадцатиперстной кишки, желудка и энтерит. Хроническое воспаление слизистой оболочки желудочно-кишечного тракта затрудняет выделение поджелудочного сока, что часто служит причиной хронического панкреатита;
- желчнокаменная болезнь. Камень после выхода из желчного пузыря вызывает закупорку общего протока и развивается воспаление поджелудочной железы;
- генетическая предрасположенность;
- токсическое воздействие лекарственных препаратов.
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать 2,3 :
- внешний смотр больного. О хроническом панкреатите могут свидетельствовать посиневшие участки кожного покрова на передней и боковой стенке живота. У некоторых пациентов становятся заметными ярко-красные пятна кожных покровов на груди и спине. Прощупывание может выявить болезненность в левом подреберье и верхней трети живота;
- общий и развернутый анализ крови, который показывает наличие воспалительного процесса, исходя из увеличения концентрации лейкоцитов;
- лабораторный анализ крови на предмет выявления маркеров нутритивного статуса;
- анализ на фекальную эластазу кала;
- ультразвуковое исследование. В некоторых случаях ультразвуковое исследование (УЗИ) может выполняться через стенки желудка и двенадцатиперстной кишки, что существенно увеличивает точность обследования. Подобный метод носит название эндоУЗИ и сочетает в себе возможность эндоскопической и ультразвуковой диагностики желудочно-кишечного тракта (ЖКТ);
- компьютерная томография: применяется для определения осложнений панкреатита, связанных с уплотнением поджелудочных тканей.
Обострение хронического панкреатита
Хронический панкреатит может почти не проявлять себя буквально до периода обострения. Рецидив болезни, как правило, связан с двумя основными причинами 3 :
- употребление алкоголя. Даже небольшое количество употребленного спиртного может спровоцировать переход болезни в острую фазу;
- нарушение режима питания, переедание, большое количество жирных, жареных, острых блюд в меню.
Спровоцировать обострение хронического панкреатита у взрослых могут и другие факторы, например, хронический стресс, физическое переутомление, отравление или токсическое воздействие некоторых медицинских препаратов 3 .
Обострение болезни проявляется такими симптомами 3 :
- приступ острой или тупой боли в области подреберья. Болезненные ощущения распространяются на подлопаточную область или всю спину;
- прогрессирующая диарея. В таком случае кал имеет характерный жирноватый блеск. В каловых массах часто наблюдаются непереваренные остатки пищи;
- возникновение специфической горечи в полости рта, тошноты и снижение аппетита;
- белесоватый налет на поверхности языка;
- потеря массы тела.
Обострение хронического панкреатита у взрослых может затянуться на одну-две недели. Самостоятельно бороться с болезнью в этот период нельзя: лучшим решением является госпитализация и постоянное наблюдение специалистов.
Лечение хронического панкреатита
Ответ на вопрос “как вылечить хронический панкреатит” даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает 2,3,4 :
- немедленный отказ от вредных привычек. Курение и злоупотребление крепкими алкогольными напитками обостряют течение воспалительного процесса и способствует последующему развитию заболевания;
- строгое соблюдение диеты. Повседневный рацион должен содержать высококалорийную пищу, без острых блюд, соли и сахара в чистом виде. Принимать пищу следует часто, небольшими порциями. При обострении хронического панкреатита назначается лечебное голодание, которое поможет остановить секрецию поджелудочной железы и ослабить боль. После 1-3 “голодных” дней пациента переводят на специальную диету;
- основная терапия. В данном случае речь идет о приеме препаратов следующего типа: спазмолитики и анальгетики, антисекреторные и дезинтоксикационные лекарственные средства. Лечение проводят под наблюдением врача с точным соблюдением указаний;
- прием ферментных препаратов, задача которых – компенсировать нарушенную работу поджелудочной железы. Дело в том, что поджелудочная железа не восстанавливается (это не печень), и потому работать в полную силу при хроническом панкреатите уже не сможет. Именно поэтому первой линией терапии являются ферментные препараты, которые должны приниматься пожизненно. Примером ферментного препарата, назначаемого при хроническом панкреатите, является Креон ® ;
- комплексную терапию. Может включать прием спазмолитиков или анальгетиков, антисекреторных и дезинтоксикационных лекарственных средств. Терапию проводят под наблюдением врача с точным соблюдением указаний;
- прием противовоспалительных и болеутоляющих средств, облегающих самочувствие пациента;
- фитотерапия, которая может назначаться в период ремиссии только по назначению врача.
Что делать, если обострение панкреатита застигло внезапно, а скорая помощь еще не прибыла? До приезда врачей нужно лечь, постараться максимально расслабить мышцы живота и приложить к больному месту грелку с холодной водой. Не стоит принимать обезболивающие препараты и любые другие медикаменты – это помешает правильной диагностике. И, конечно же, под строгим запретом любая еда и напитки, даже простая вода, ведь любая пища или жидкость могут спровоцировать усиление боли 3 .
Препарат Креон ® 25000 при хроническом панкреатите
Снижение функции поджелудочной железы неминуемо приводит к нехватке пищеварительных ферментов в организме, так называемой ферментной недостаточности. В результате страдает качество пищеварения, и организм недополучает необходимую энергию и питательные вещества для полноценной жизнедеятельности. Креон ® разработан специально для восполнения нехватки собственных ферментов через доставку их извне и относится к группе ферментных препаратов. В состав препарата входят ферменты, идентичные тем, что вырабатывает поджелудочная железа. Ключевой особенностью является то, что действующее вещество Креон ® представляет собой маленькие частицы – минимикросферы, которые собраны в капсулу. Дело в том, что наука более 100 лет изучает ферментные препараты с целью повышения их эффективности. На сегодняшний момент научные достижения говорят о том, что наиболее точно воссоздавать естественный процесс пищеварения могут препараты с частицами, размер которых не превышает 2мм 4,5 . Более того, научно доказано, что чем мельче частицы препарата, тем он может быть эффективнее 4,6 .
Креон ® – единственный препарат, капсула которого содержит сотни мелких частиц – минимикросфер 7 . Их размер не превышает 2мм, который зафиксирован как рекомендованный в мировых и российских научных работах 4,5,6 .
Что еще важно знать о ферментных препаратах?
Минимальной стартовой дозировкой считается Креон ® 25000 ЕД, что зафиксировано в российских рекомендациях по лечению хронического панкреатита и экзокринной недостаточности поджелудочной железы 2,5 . Цифра обозначает количество фермента липазы, которая помогает переваривать жиры. При необходимости врач может увеличить дозировку, в европейской практике необходимая доза на разовый прием может доходить до 80000 ЕД 8 . Для сравнения: поджелудочная железа здорового человека вырабатывает до 720 000 таких единиц во время каждого приема
пищи 9 .
К терапии стоит относиться серьезно, поскольку качественное «питание» организма – залог его функционирования. Сколько человек может прожить без энергии, получаемой из пищи? При хроническом панкреатите организм необходимо снабжать ферментами при каждом приеме пищи, даже при перекусе. Таким образом, в соответствии с инструкцией препарата Креон ® на основой прием пищи необходима полная доза (например, 25000 ЕД), и половина на перекус. Капсулы Креон ® удобны для применения: их можно открывать и добавлять минимикросферы к пище, тем самым подбирая нужную дозу 10 . Подробнее о правилах приема можно узнать здесь.
Панкреатит: симптомы и лечение
Панкреатит – воспалительный процесс в области поджелудочной железы (ПЖ). Может иметь острое и хроническое течение. Острый форма болезни возникает молниеносно и исчезает при своевременном и эффективном лечении. Хронический панкреатит – это длительное воспаление, протекающее с периодическими обострениями.
Заболевание является довольно распространенным.

В России хроническим панкреатитом страдают от 27 до 50 человек на 100 тыс. населения, а острая форма диагностируется примерно у 390 человек из 1 млн.
Воспаление ПЖ диагностируется у людей всех возрастов и полов. Чаще всего обе формы возникают у мужчин. Большая часть пациентов на момент первичной диагностики находятся в возрасте от 30 до 40 лет. Удалось выяснить, что предрасположенность передается по наследству.
Строение и функции поджелудочной железы
Поджелудочная железа представляет собой небольшой орган, весом около 80 г, длиной от 14 до 18 см. Находится в верхней части живота между селезенкой и тонкой кишкой. Располагается не внутри брюшной полости, а далеко сзади, прямо перед позвоночником.
Делится на три основные части: голова, тело и хвост. Большое тело ПЖ проходит через верхнюю часть живота, пересекая позвоночный столб в области второго поясничного позвонка. Хвост поджелудочной железы находится в левой верхней части живота, входя в соседство с селезенкой и левой почкой.
- Выработка пищеварительных ферментов. Белки активно расщепляют продукты и подготавливают их для приема пищи через слизистую оболочку кишечника.
- Синтез пищеварительных гормонов. Выделяются непосредственно в кровь (так называемая эндокринная секреция).
Экзокринная функция ПЖ
Через специальный, продольный проток, вырабатываемые ферменты попадают в тонкий кишечник, где начинают действовать. Поскольку образующиеся ферменты являются достаточно агрессивными веществами, поджелудочная железа обладает эффективными механизмами защиты от самопереваривания: белковые расщепляющие ферменты (пептидазы), такие как трипсин и химотрипсин, образуются в виде неактивных предшественников.
Превращение в «биологически активные ножницы» происходит в тонком кишечнике (с помощью фермента, называемого энтерокиназой). Он отсекает небольшие фрагменты от предшественника трипсина трипсиногена, создавая функциональный трипсин. Это в то же время активатор для других гормонов. Кроме того, поджелудочная железа образует ферменты, расщепляющие крахмал (амилазы), жир (липазы) и нуклеиновую кислоту (нуклеазы).
Все упомянутые ферменты будут оптимально функционировать только в том случае, если в их среде не слишком высокая кислотность (= pH 8). Но поскольку пища поступает из желудка, предварительно переваривающего ее, желудочная кислота должна быть предварительно обезврежена (нейтрализована). Для этого ферменты выпускаются в тонкую кишку с 1-2 л нейтрализующей (богатой бикарбонатом) жидкости. Это и есть экзокринная функция, за которую отвечает наибольшая доля поджелудочной железы.
Под экзокринной функцией понимается выработка ферментов для пищеварительной системы. Вся ткань поджелудочной железы разделена на доли, которые отделены друг от друга с помощью соединительной ткани. Внутри соединительнотканных путей находятся нервные окончания и сосуды, которые снабжают поджелудочную железу кровью.
Эндокринная функция
С другой стороны, гормональная (эндокринная) доля ПЖ невелика. Ее еще называют островной: расположение этих клеток в группах, диффузно разбросанных по всей железе, под микроскопом напоминает островки. Чаще всего около 1 млн островков встречаются в задней части (так называемом хвосте).
Самым важным гормоном является инсулин. Его задача заключается в расщеплении сахара (глюкозы). Функция – снижение уровня сахара в крови. При отсутствии или недостатке этого гормона возникает сахарный диабет.
Клетки, продуцирующие инсулин, называются B-клетками. A-клетки, с другой стороны, производят гормон противоположного действия, глюкагон. Он обеспечивает доставку сахара из запасов печени, если прием пищи был пропущен. Таким образом, в любое время обеспечивается достаточный запас внутренних органов (в частности, мозга). Благодаря этому сложному взаимодействию различных механизмов регуляции все пищеварение и сахарный баланс организма регулируются.
Понос при остром и хроническом панкреатите: симптомы и лечение
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте!
Начните прием энтерофурил 200х 2ир в день- 7 дн
По окончании
Энтерол по 2х 2 р в день- 7 дн
По окончании
Бифиформипо 2х 2 р в день- 7 дн
Елена, спасибо вам огромное,что не прошли мимо.А то уже на фоне этого всего у меня сильный стресс.Спасибо

Елена, добрый день,я загрузила анализы,посмотрите пожалуйста.Начала принимать энтерфурил,состояние стало намного лучше и стул почти нормализовался.Спасибо.Продолжаю лечение.

Здравствуйте. Принимайте энтерофурил 200 мг 4 раза в день 7 дней, затем энтерол по 2 капсулы 2 раза в день 7 дней, максилак по 1 капсуле 1 раз в день 10 дней. Строго щд.

Здравствуйте помимо диеты стоит наверное ферменты подключить креон дюспатолин продолжать. От стрессов стоит седативные препараты попить типа тенотен. И по возможности их избегать. Будьте здоровы
Данил, спасибо за консультацию.Ферменты принимаю эрмиталь 25т.,а вот дюспатадин уже перестала,но начну снова.


Здравствуйте! Водянистая диарея нехарактерна для панкреатита. Выполняйте сначала назначения доктора Самокиш. Если результат не устроит, – кал на дисбактериоз, копрология, посев на диз-группу, 3-х кратно- на простейшие в теплом виде. И при следующем вопросе загрузите ФГС и УЗИ, имеющиеся обследования.

Здравствуйте , Наталья !
На основании чего Ваш доктор установил Вам такой диагноз ?
Диарея не является характерным симптомом ни для острого панкреатита, ни для обострения хронического !
С Вашим доктором можно было бы согласиться , если бы у Вас отсутствовал стул, были бы сильные опоясывающие боли в животе , повышение амилазы в крови, количества лейкоцитов, была бы рвота !
А так , если диарею по чётным дням называть колитом , а по нечётным , – панкреатитом , – никуда не годится !
Яков, совершенно с вами согласна.Мой врач даже не назначила мне никаких анализов.Я сегодня сделала УЗИ,там сказали ничего особенного нет.Поджелудочная железа головка-16,тело-15,хвост-17мм.

Если я Вас правильно понял , то боли у Вас нет , имеется только диарея !
На инфекцию не похоже и по срокам и по отсутствию боли и патологических примесей в кале (кровь, слизь) !
Наверное правильнее определить флору кишечника (кал на дисбактериоз) !
А пока Вам правильнее включить в рацион питания фрукты в содержащие танины (гранат, сок гранатовый , айва , хурма )!
Рис так же имеет значимо вяжущий эффект !
Вполне возможно , что всё перечисленное поможет и анализ на флору будет носить формальный характер, после получения результата лечение не потребуется !

При панкреатогенных поносах снижение панкреатической диастазы менее 200.. сдайте данный анализ кала.Если будет исключена причина хр.панкреатита-то колоноскопия+пошаговая биопсия

Здравствуйте!
Сколько вам лет?
На основании чего поставлен диагноз?
Что из обследований проходили?
С чем связываете появление диареи?
Температура?
Татьяна, добрый вечер мне 45 лет.В первый день когда это все началось были схваткообразные опоясывающие боли и темп.37 но это только было 1 день а потом началась диарея.Болей больше небыло,а диарея до сих пор.Анализы мне никакие не назначали.Я сегодня сама сходила сделала УЗИ и сдала кровь общий анализ и биохимию,результатов пока нет
Панкреатит: причины, симптомы, лечение
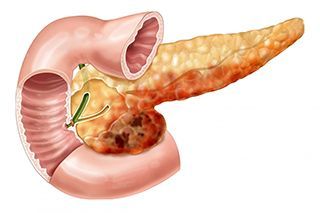
Панкреатит представляет собой воспалительный процесс в поджелудочной железе. По данным ВОЗ ежегодно в мире число случаев заболевания панкреатитом только растёт. В числе жертв, в основном, люди, ведущие нездоровый образ жизни: употребляющие в большом количестве жирную пищу, спиртные напитки, а также курильщики. Привычка переедать также повышает риск развития этого заболевания.
Симптомы заболевания и эффективность лечения панкреатита зависят от того, насколько сильно разрушены ткани железы, и какой степени уже успело достичь воспаление.
Причины возникновения панкреатита
Как правило, признаки панкреатита, как у женщин, так и у мужчин в большинстве случаев возникают из-за чрезмерного употребления спиртосодержащей продукции. В 20% случаев установить причины болезни не удаётся вовсе.
- Первичная консультация – 4 200
- Повторная консультация – 3 000
Медицинская статистика сурова: риск получить воспаление в поджелудочной железе возрастает у пациентов, страдающих:
- нарушением обмена веществ – в первую очередь, липидного обмена;
- сахарным диабетом;
- нарушением гормонального фона;
- заболеваниями органов желчевыводящей системы (в частности – желчнокаменной болезнью);
- сосудистыми заболеваниями;
- язвенной болезнью;
- инфекционными заболеваниями (паротит, вирусные гепатиты);
- аутоиммунными заболеваниями (в том числе первичным билиарным циррозом, воспалительными заболеваниями кишечника, аутоиммунным тиреоидитом и другими).
Спровоцировать панкреатит у детей и взрослых могут травмы и ранения в области живота, хирургические вмешательства на желудке и желчевыводящих путях, а также приём ряда лекарств (в т.ч. гормональных препаратов). С панкреатитом ассоциированы некоторые генетические нарушения – семейная гиперлипидемия, семейный гиперпаратиреоидизм.
Симптомы панкреатита у мужчин и женщин
С физиологической точки зрения, поджелудочная железа – это весьма важный орган нашего тела, отвечающий за нормальное пищеварение, а также выработку гормона инсулина. Нехватка последнего может вызвать сахарный диабет.
При остром панкреатите симптомы схожи с сильным отравлением. Это случается потому, что при воспалении ферменты задерживаются внутри поджелудочной, вызывая последующее её разрушение. Погибшие клетки поступают в кровь в большом количестве, что проявляется симптомами интоксикации.
Наиболее часто признаки острого панкреатита описываются следующим образом:
- Интенсивная постоянная режущая или тупая боль, не проходящая долгое время (вплоть до болевого шока). Ощущается боль под рёбрами с обеих сторон (вместе или отдельно), иногда боли чувствуются по всей площади живота и иррадиируют в область поясницы.
- Резкое снижение или повышение АД.
- Изменения цвета лица: при панкреатите у детей и взрослых бледнеет кожа, постепенно приближаясь к сероватым оттенкам.
- Повышение температуры организма до высоких показателей.
- Тошнота, икота, отрыжка, а также ощущение сухости во рту. Рвота с выделением желчи.
- Понос (диарея) при панкреатите – явление распространенное. Причем кал выходит с пеной, с резким неприятным запахом, в нём заметны непереваренные кусочки пищи. Могут быть и запоры.
- Напряжение мышц живота.
- Появление одышки, характерного желтушного налёта на языке, а также липкого пота: всё это – результат недостатка электролитов из-за рвоты и диареи.
- Вздутие живота.
Острый панкреатит: лечение и первая помощь
При появлении начальных симптомов болезни необходимо вызвать бригаду скорой помощи. Лечение острого панкреатита проходит исключительно в больничных условиях под постоянным наблюдением специалистов.
В ожидании врачей для облегчения состояния больного можно положить ему на живот холод. Из лекарственных средств можно принять любые спазмолитики – папаверин, но-шпу, смазмалгон и т.п. С момента появления первых симптомов следует прекратить любой приём пищи (в том числе соков) и лечь в постель. Врачи говорят, что никакие медикаменты не лечат панкреатит лучше, чем холод, голод и покой.
Лечение в стационаре проводится с учетом клиники. Применяются спазмолитики, прокинетики, противовоспалительные препараты, антисекреторные, антибактериальные препараты (для профилактики или лечения бактериальных осложнений). Лечение проводится инфузионно(через капельницу). Большое значение имеет диетотерапия (когда пациенту разрешают возобновить прием пищи). Во время еды применяются ферментные препараты.
Операция при остром панкреатите
Деструктивный панкреатит (панкреонекроз) признаётся показанием к оперативному вмешательству. Хирургическое вмешательство начинается с диагностической лапароскопии, при которой уточняется диагноз и объективно оценивается степень повреждения железы и развития осложнений. Дальнейшее вмешательство может быть осуществлено также лапароскопическим методом с применением специальных манипуляторов.
Симптомы хронического панкреатита у взрослых и детей
Хронический панкреатит развивается на фоне длительного воспаления поджелудочной железы, что вызывает боль и снижение функции железы.
Медики выделяют два периода: на начальном этапе симптомы то появляются, то исчезают, а на конечном – беспокоят человека на постоянной основе. Начальный этап может длиться годы и десятилетия, отзываясь болями в верхней части живота, в области сердца и левой части грудной клетки. Как правило, подобные ощущения появляются после обильных застолий, злоупотребления вредной пищей, газированными и спиртосодержащими напитками. Нередко боль сопровождается рвотой и диареей, тошнотой, вздутием живота и общей потерей массы тела.
Длительно текущий хронический панкреатит оборачивается серьезными нарушениями функции поджелудочной железы. Постепенно боли сходят на нет, зато усиливается диспепсия, может появляться желтушность кожных покровов. Развивается экзокринная и эндокринная недостаточность поджелудочной железы.
Как лечить воспаление поджелудочной железы

Панкреатит может возникать как патологическая реакция организма на неправильное питание, осложнение системных заболеваний или холецистита. Хронический процесс развивается бессимптомно, острый чреват некрозом и опасен для жизни.
Причины панкреатита
Факторы, которые провоцируют начало воспалительного процесса и стойкое нарушение ферментативной функции поджелудочной:
пороки строения пищеварительной системы;
дискинезия желчевыводящих путей и желчного пузыря;
инфекционные и воспалительные заболевания органов ЖКТ;
интоксикации химическими веществами;
механические травмы органов брюшной полости в результате сдавливания, ударов, падений;
длительный прием лекарственных средств: антибиотиков, глюкокортикостероидов.
Повлиять на здоровье поджелудочной железы может проживание в экологически неблагополучных регионах, погрешности в питании. Риск панкреатита увеличивает употребление алкоголя, рафинированной, жирной пищи, жареных блюд, консервированных, копченых продуктов, переедание.
Формы патологии
Выделяют несколько форм течения воспаления поджелудочной. Страдать ими могут люди любого возраста: дети, взрослые и пожилые.
Острый панкреатит. Развивается в течение нескольких часов, обычно после приема большого количества пищи. У больных появляется резкая тошнота с рвотой, возникает боль в верхней части живота, сопровождаемая диареей, вздутием и отрыжкой. Вероятна сильная лихорадка: проливной пот, высокая температура тела, слабость. При деструктивном процессе возникают абсцессы и очаги некроза, требующие немедленного хирургического вмешательства.
Реактивный интерстициальный панкреатит является разновидностью острой формы воспаления, более характерен для детского возраста. Проявляется высокой тревожности температурой с резкими болями в животе, сопровождается отеком железы и выбросом фермента трипсина, который разрушает ее ткани. Этот процесс обратим в отличие от некротизирующего, но также требует срочного врачебного вмешательства.
Хронический панкреатит. Может не давать о себе знать в течение десятков лет, а период ремиссии бессимптомен. При обострениях провляется резкой диспепсией, болями в животе, снижением аппетита, общей интоксикацией, лихорадкой. Часто сопровождается хроническим холециститом или гастритом, требует регулярной поддерживающей терапии, коррекции образа жизни.
Панкреатит вызывает нарушения в работе печени, желудочно-кишечного тракта, сосудистой системы, почек. В большинстве случаев воспалительный процесс не влияет на эндокринные функции железы и не связан с развитием сахарного диабета.
Методы диагностики панкреатита
У большинства больных поводом к обращению в клинику становятся регулярные боли в животе, нарушение аппетита, тяжесть в желудке и другие явные признаки патологии. Хроническое воспаление может быть обнаружено случайно при диспансеризации. Методы диагностики панкреатита:
Биохимический анализ крови. Классические признаки неполадок со здоровьем: высокая СОЭ, лейкоцитоз. При панкреатите повышается уровень трипсина, амилазы и липазы.
Исследование проб мочи и кала. В них обнаруживают повышение амилазы, изменение уровня других ферментов. Копрограмма показывает наличие непереваренных остатков пищи.
УЗИ органов брюшной полости. Информативный метод, определяющий изменение размеров и структуры поджелудочной железы, сопутствующее воспаление близлежащих желчных путей и печени.
МРТ. Назначается для дифференциальной диагностики панкреатита в сложных или спорных случаях, при тяжелом течении процесса.
Препараты, применяемые в лечении панкреатита
При острых формах заболевания терапию проводят в госпитальных условиях. Хронический процесс лечат амбулаторно, при обострениях назначая посещение дневного стационара. Применяют медикаменты, устраняющие основные симптомы и восстанавливающие ферментативные функции пораженного органа.
Спазмолитики. Их назначают при острой форме для расслабления гладких мышц протоков и удаления застоев панкреатического сока. Популярные средства: Дротаверин, Спазган, Спазмалгон, Папаверин, Бускопан, Баралгетас. При необходимости их действие дополняют анальгетиками, нестероидными противовоспалительными средствами. Курс продолжают до полного устранения болевого синдрома.
Антихолинергические препараты: уменьшают выделение сока железы, снижая нагрузку на орган и побуждая к купированию воспалительного процесса. Применяют Платифиллин и Атропин.
Антацидные средства. Уменьшают содержание соляной кислоты в желудочном соке, рефлекторно снижая выделение панкреатического сока и общую нагрузку на органы ЖКТ. Используют Маалокс, Гастал, Секрепат, Алмагель, Фосфалюгель и другие препараты.
Ингибиторы протонной помпы. Эти средства снижают синтез соляной кислоты функциональными клетками слизистой желудка, предотвращая избыточную кислотность. Применяют Пантопразол, Омепразол, Рабепразол, Нольпазу. Кроме таблетированных форм при остром процессе назначают также инъекции этих препаратов. Курс помогает железе отдохнуть и восстановиться, уменьшая агрессию ферментов.
Ингибиторы протеолитических ферментов. Они способствуют уменьшению отека тканей и защищают железу от повреждающего воздействия ферментов. Популярные препараты: Гордокс, Контрикал.
Гипоталамические гормоны Октреотид и Октрестатин, снижающие выработку всех ферментов поджелудочной, желудка и кишечника. Необходимы при остром панкреатите для уменьшения общей нагрузки на пораженный орган. Средства вводятся инъекционно курсом до 5 дней.
Симптоматические препараты: для устранения рвоты, восполнения водно-солевого дефицита: Церукал, Мосид, Регидрон.
При воспалении, вызванном инфекционными агентами, применяют антибиотики: Цефтриаксон, Ципрофлоксацин, Аугментин, Метронидазол и другие.
Курсы медикаментозных средств при панкреатите обычно короткие, длятся не более 5 суток. При хронической форме болезни для профилактики обострений и улучшения пищеварения больным назначают ферментативные средства: Мезим, Панкреатин, Креон, Эрмиталь. Их рекомендуют применять длительно: до 6–8 месяцев подряд.
Лекарственную терапию дополняют диетой. Пищу готовят без обжарки, с минимальным содержанием животных жиров, сахара, соли и специй. В рацион включают свежие, тушеные овощи, некислые фрукты, отварное мясо, молочные продукты.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Панкреатит

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Понос при панкреатите
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Панкреатитом называют воспаление поджелудочной железы. Несмотря на свои малые размеры, этот орган выполняет важные функции в процессе пищеварения. За сутки железа вырабатывает около 1,5 литров панкреатического сока. При патологиях выводящие каналы перекрываются, и фермент начинает скапливаться в самом органе и окружающих тканях. Он очень активен, поэтому разрушает не только поджелудочную железу, но и кровеносные сосуды. Отсутствие секрета приводит к нарушению пищеварения, появлению диареи. Этот симптом считается одним из основных при постановке диагноза. Понос причиняет сильные неудобства пациенту, провоцирует быстрое снижение веса и другие болезни.
Симптомы, на которые стоит обратить внимание
Еще совсем недавно панкреатит считался болезнью людей, злоупотребляющих алкоголем. Но в последние десятилетия он все чаще диагностируется и у полностью непьющих. Это связывают с резким ухудшением экологической обстановки, увеличением канцерогенов в продуктах. Заболевание считается опасным и требующим обязательного лечения. В противном случае возникают осложнения, которые могут привести даже к летальному исходу. Различают две формы недуга: острую и хроническую. Первая является настолько опасной, что главной рекомендацией является срочный вызов скорой помощи. Симптомами болезни являются:
- Сильная боль. Она может локализоваться в правом или левом подреберье, под ложечкой, а в случае полного поражения органа становится опоясывающей.
- Понос при панкреатите. Диарея возникает сразу после приема пищи. Каловые массы имеют пенную структуру и неприятный запах.
- Рвота. Сначала выходят кусочки пищи, за ними — желудочный сок.
- Повышение температуры и сбой артериального давления. Таким способом организм пытается бороться с воспалительным процессом.
Болевые ощущения могут быть настолько сильны, что вполне вероятно шоковое состояние. Любое движение вызывает отрицательные реакции, пропадает аппетит, возможна лихорадка. При этих симптомах необходимо уложить больного в удобную позу и незамедлительно вызвать помощь. Запрещаются любые приемы пищи и физические нагрузки. Для снижения боли допускается прикладывать лед на места ее локализации.

Причины диареи при панкреатите
Специалисты считают, что при остром приступе больные чаще всего страдают от запоров. Понос больше характерен при хроническом течении недуга. Диарея легко объяснима при панкреатите — нарушается процесс пищеварения из-за неправильной работы поджелудочной железы. Причинами поноса при панкреатите становятся:
- нарушения функций тонкой кишки;
- отсутствие необходимых для пищеварения ферментов;
- дисбаланс кишечного биоценоза;
- алкогольная природа панкреатита;
- заболевания желчевыводящих путей.
По мере развития панкреатита диарея начинает приобретать угрожающий характер. Она становится постоянной, очень тяжело поддается лечению. Из-за нарушений в питании возможна анемия. При поносе выводятся не только части пищи, но и некоторые элементы кишечника, что осложняет ситуацию. Больной начинает сильно терять вес, ухудшается общее состояние, возникает одышка и быстрая утомляемость. Нужно отметить, что вылечить диарею возможно, но от пациента потребуется терпение.
К какому врачу обратиться?
Как уже отмечалось, панкреатит является опасным заболеванием, которое может привести к очень серьезным осложнениям. Поэтому даже при подозрениях на патологию необходимо обратиться в медицинское учреждение для диагностики, а если наблюдается понос при панкреатите — за квалифицированным лечением. Вам будет необходим:


