Профилактика остеохондроза
Профилактика остеохондроза – актуальный вопрос для большинства современных людей ввиду чрезвычайно широкого распространения этой патологии.
Остеохондроз позвоночника – это дегенеративно-дистрофическое хроническое заболевание, которое связано с постепенным разрушением межпозвоночного диска и сдавлением окружающих структур. Поскольку заболевание относится к полиэтиологическим, т. е. имеет множество причин возникновения, специфической его профилактики нет, однако есть меры, способные снизить риск его возникновения, а если болезнь развилась – замедлить ее прогрессирование.
Особенности заболевания, влияющие на направленность профилактических мероприятий
Некоторые общие особенности:
- Возникает в любом отделе позвоночного столба (шейный, грудной, поясничный, крестцовый).
- Характерный и главный симптом заболевания – боль в спине. На начальных этапах носит неспецифический и не интенсивный характер (по этой причине малый процент населения обращается за помощью на начальной стадии хондроза).
- В момент обращения человек уже имеет выраженные дистрофические изменения элементов диска, хрящевой поверхности позвонков. Возможны клинические проявления сдавления сосудисто-нервных структур.
- К группе риска относятся лица старше 40-50 лет, поскольку развитие остеохондроза в этом периоде имеет прямую взаимосвязь с естественными дистрофическими изменениями костной ткани и возникает значительно чаще.
Принципы профилактики
Все мероприятия по предотвращению возникновения болезни связаны с общеукрепляющими общими рекомендациями (правила здорового образа жизни).
Профилактика остеохондроза может осуществляться на трех уровнях:
- Комплекс мероприятий, направленный на недопущение возникновения болезни. Подходит для людей имеющих предпосылки к развитию остеохондроза, но без явных признаков самой болезни.
- Мероприятия по уменьшению длительности и сглаживанию клинических проявлений патологии. Подходит для лиц перенесших один или несколько курсов консервативного медикаментозного лечения после установления остеохондроза.
- Мероприятия в послеоперационном периоде. В данном случае процесс реабилитации плавно переходит в профилактические рекомендации для дальнейшей жизнедеятельности.
Профилактика осуществляется на амбулаторном этапе и включает ряд мероприятий:
Помимо этого, некоторое время с профилактической целью показано ношение корсета или бандажа для снижения нагрузки (не внесены в общий список, поскольку назначается строго индивидуально и не более чем в 20 % случаев).
Физические упражнения
ЛФК входит как в общую схему лечения остеохондроза, так и в профилактику заболевания. Общие рекомендации для выполнения упражнений:
- Показана предварительная консультация со специалистом. В отсутствие диагностированного остеохондроза допустимо выполнять упражнения самостоятельно.
- Необходима регулярная физическая нагрузка для поддержания мышц в тонусе, недопустимо выполнение упражнений в периодическом режиме, т. е. от случая к случаю.
- Выполнять упражнения следует без боли или других неприятных ощущений. Необходимо тщательно следить за состоянием тела и при их возникновении снизить степень напряжения.
- Адаптация к нагрузкам должна проходить медленно (не стараться за одно занятие достичь 100% результата).
- Обязательное соблюдение дыхательной гимнастики при выполнении упражнений (на вдохе выполнение необходимого действия, а на выдохе возвращение в первоначальное положение).
- Выполнять комплекс только после предварительной разминки.
На данный момент существует множество обучающих видео с четкой последовательной инструкцией, учитывающий тяжесть заболевания. Некоторые примеры специфических упражнений для различных уровней поражения приведены в таблице (упражнения подобраны с учетом подтвержденного диагноза).
При выполнении упражнений, направленных на данную анатомическую область, требуется наибольшая осторожность, поскольку отдел является наиболее уязвимым.
1. Совершать сгибательные/разгибательные движения головой в количестве не менее 5 для каждой стороны.
2. Совершать максимальные наклоны головы вправо/влево. Каждое упражнение выполняется не менее 5 раз.
3. Осуществлять поворот головы в левую и в правую сторону с фиксацией в каждом положении 10 сек. Количество упражнений 5-7.
4. Совершать круговые движения головой по 7 раз в каждую сторону.
5. Опускать подбородок к шее как можно ниже с возвращением в первоначальное состояние порядка 5 раз.
6. В положении лежа на животе совершать прогиб в грудном и шейном отделе с отведением головы назад. Фиксация в таком положении 10 сек. Количество выполнений 5-8.
7. При надавливании ладонью на лоб пытаться сгибать шейный отдел позвоночника, оказывая некоторое сопротивление (напрягая мышцы спины на данном уровне позвоночного столба). Количество подходов 5-7.
Чаще выполняется в положении сидя. Варианты упражнений:
1. В положении сидя совершать максимальное сгибание и разгибание позвоночника в грудном отделе с фиксацией в каждом положении 5-15 сек. Делать не менее 5 раз.
2. В положении лежа на животе совершать максимальный прогиб в грудном отделе с фиксацией в этом положении на 10 сек. Количество выполнений 5-7.
3. В положении сидя совершать наклон корпуса вперед с последующим прогибом назад. Количество упражнений 5-8.
4. В положении сидя на полу при помощи гимнастической палки, заведенной за ступни, совершать максимальное вытяжение туловища кпереди.
Важным моментом является отсутствие болезненности в грудном отделе.
Выполнять можно в любом положении (лежа, стоя, сидя):
1. В положении стоя совершать поочередные сгибательные движения нижними конечностями (согнуть ногу в коленном суставе, далее поднять ее до угла 90 градусов, выпрямить и вернуть в первоначальное положение). Количество выполнений – 5 раз.
2. В положении лежа делать упражнение «велосипед» в количестве 5-7 раз для каждой конечности.
3. В положении лежа совершать махи выпрямленными ногами порядка 5-7 раз.
4. В положении стоя совершать поочередные махи нижними конечностями (5-7 раз каждой).
5. В положении сидя совершать наклоны корпуса вправо/влево и вперед/назад с фиксацией в каждом положении на 10 сек. Количество наклонов 5 в каждую сторону.
6. В положении стоя совершать круговые движения тазом в правую и левую сторону порядка 5-7 раз.
В каждом отдельном случае допустимо менять количество выполнений.
К специфическим методам профилактики на рабочем месте относится выполнение мини-упражнений каждые 2-3 часа. Приблизительный перечень (допустимо дополнить):
- наклоны вперед/назад, вправо/влево;
- поднимание плеч вверх/вниз;
- круговые вращения плечевыми суставами;
- вращение головой вправо/влево и вперед/назад.
Выполняется в положении сидя и не занимает более 10 минут.
Упражнения допускается делать при помощи специальных гимнастических приспособлений (гимнастические палки, гири).
Массаж
Массаж вынесен в отдельную категорию, поскольку в профилактических целях имеет выраженную укрепляющую функцию, а также позволяет поддерживать мышечный тонус на должном уровне. Выполнение возможно как в домашнем режиме, так и на базе лечебного учреждения. Техники:
- классический массаж – связан с типичными элементами в виде растирания, разминания, скручивания;
- точечный массаж – связан с воздействием исключительно на проекции нервных сплетений на кожу;
- сегментарно-рефлекторный массаж – связан с воздействием только на определенную зону;
- лимфодренажный массаж – связан с усилением лимфоотока и восстановлением метаболических процессов;
- лечебный массаж – зачастую связан с использованием лекарственных масел, кремов, гелей;
- самомассаж.
Массаж бывает трех различных видов в зависимости от техники выполнения: ручной, аппаратный или комбинированный.
В отсутствие патологии допустимо подбирать длительность и вид терапии самостоятельно, но в случае наличия остеохондроза, в том числе в анамнезе, требуется предварительная консультация лечащего врача.
Не допускается выполнение массажа в острой фазе болезни и при выраженном болевом синдроме.
Санаторно-курортное лечение
Программа санаторно-курортного лечения несколько различается в разных учреждениях, но в основе, как правило, лежат различные методы физиотерапии, грязелечение, мануальная терапия и лечебные ванны. Помимо этого показано соблюдение сбалансированной диеты.
В санаториях профильного типа (для лиц, проходящих лечение в отношении заболеваний костно-мышечной системы и опорно-двигательного аппарата) общеукрепляющие процедуры могут быть дополнены курсом классической медикаментозной терапии.
Памятка
Профилактические мероприятия при остеохондрозе носят неспецифический характер, памятка включает следующие общие положения:
- Соблюдать правила здорового образа жизни. Сюда входят два основных момента: правильное питание [достаточное количество микро и макроэлементов; достаточный водный режим; правильное соотношение белков, жиров и углеводов (1:1:4); преобладание растительной пищи] и умеренные физические нагрузки. Обязательный контроль веса.
- Правильно подбирать обувь для сохранения амортизирующей функции позвоночного столба. Не рекомендуется к ношению обувь на высоком каблуке, а также обувь без каблука или с низкой подошвой. Оптимальным является уровень подошвы от 4 до 6 см.
- Делать перерывы в течение рабочего дня на 5-10 минут с выполнением легкого гимнастического комплекса упражнений для расслабления мышц. К этому же пункту допустимо отнести правильный выбор стульев и их положения относительно рабочего стола.
- При подъеме тяжелых вещей разгибать позвоночник за счет мышц ног. Не рекомендуется носить тяжелые вещи перед собой и поднимать их рывком.
- Для сна выбирать матрасы средней или высокой жесткости, поскольку они обеспечивают максимальную поддержку тела в физиологическом положении без излишних прогибов. Подушка должна иметь небольшие размеры и не вызывать сгибание шейного отдела позвоночника под большим углом.
- Выполнять на протяжении курса лечения все необходимые упражнения или под контролем специалиста, или самостоятельно после консультации с врачом. Не использовать дополнительные гимнастические приспособления и не изменять заданные упражнения.
- Избегать переохлаждения и перегревания во избежание возникновения миозита, который лишь усилит болевой синдром при остеохондрозе.
- Отказаться от вредных привычек (алкоголь, курение).
- При наличии сопутствующих заболеваний своевременно их диагностировать и лечить.
Представленный перечень рекомендаций оптимально выполнять в стадии ремиссии для ее максимального продления и предотвращения возникновения рецидивов. Обязателен контроль один раз в год у лечащего врача (невролог, травматолог, нейрохирург в зависимости от тяжести процесса).
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Строение и заболевания пояснично-крестцового отдела позвоночника
 Боль в области поясницы – частое явление у лиц трудоспособного возраста и обусловлено особенностью строения поясничного отдела.
Боль в области поясницы – частое явление у лиц трудоспособного возраста и обусловлено особенностью строения поясничного отдела.
Боли, локализованные в поясничном отделе, бывают механическими, инфекционными (туберкулез), метаболическими (остеопороз), воспалительными (анкилозирующий спондилит), висцеральными (вызванные болезнями внутренних органов) и неопластическими (онкология).
Они могут свидетельствовать о развитии серьезных заболеваний, способных привести ко временной нетрудоспособности и даже инвалидности.
Поэтому при появлении неприятных ощущений в области поясницы нужно немедленно обращаться к врачу.
Своевременно назначенное лечение поможет избавиться от болезни консервативным путем и избежать развития осложнений.
Особенности строения поясничного отдела позвоночника
Поясничный отдел позвоночника служит для соединения грудного отдела и крестца. Он состоит из пяти позвонков, которые в медицинских документах обозначены буквой L (L1-L5).
Позвонки данного отдела являются самыми массивными и, в отличие от позвонков грудного и шейного отделов, редко подвергаются дегенеративно-дистрофическим изменениям. Величина позвонков увеличивается от первого к пятому, т.к. на нижний отдел позвоночного столба приходится максимальная нагрузка.
Строение и функции позвонков поясничного отдела
Позвонки – это кости, которые участвуют в формировании позвоночника. Тело позвонка имеет цилиндрическую форму и отличается повышенной прочностью, т.к. на него приходится наибольшая нагрузка. Позади находится дужка позвонка – полукольцо с отходящими от него отростками.

Тело и дужка образуют позвонковое отверстие. Отверстия позвонков, расположенные друг над другом, формируют позвоночный канал – вместилище спинного мозга, кровеносных сосудов и нервных корешков. Начиная со 2 поясничного позвонка отверстия постепенно сужаются, что обусловлено анатомией спинного мозга.
Также в образовании позвоночного канала участвуют связки, наиболее значимыми из которых являются продольная задняя и желтая. Первая объединяет тела позвонков сзади, а вторая соединяет ближние дуги позвонков. Дужка каждого позвонка имеет 7 отростков. К поперечным и остистым отросткам крепятся связки и мышцы, а нижние и верхние суставные отростки участвуют в формировании фасеточных суставов.
Функции позвонков поясницы:
- Двигательная. Позвонки крестца и грудного отдела малоподвижны, что компенсируется за счет позвонков поясницы. Крестец и позвонки поясничного отдела образуют 5 позвоночно-двигательных сегментов, позволяя человеку совершать повороты и наклоны.
- Амортизирующая. За выполнение данной функции отвечает поясничный лордоз, который формируется в детстве. Чем старше человек, тем менее выраженной является амортизирующая функция.
Видео: “Строение поясничных позвонков”
Околопозвоночные мышцы поясничного отдела позвоночника
 Мышцы, расположенные по соседству с позвоночником, называются околопозвоночными. Они действуют как слаженный механизм и приводят тело в движение.
Мышцы, расположенные по соседству с позвоночником, называются околопозвоночными. Они действуют как слаженный механизм и приводят тело в движение.
Если с околопозвоночными мышцами все в порядке, движения получаются естественными. Совокупность мышц и связок образует вокруг позвоночника так называемый корсет.
Околопозвоночные мышцы делятся на две группы, каждая из которых отвечает за выполнение определенных функций.
Мышцы бывают:
- Двигательными. Позволяют совершать повороты и наклоны. Причем, мышцы живота наклоняют тело вперед, а мышцы спины отклоняют его назад.
- Стабилизирующими. Поддерживают позвоночный столб, сохраняют его в устойчивом положении во время движения.
Резкое растяжение мышц либо связок, накопление усталости из-за повторяющейся или длительной нагрузки, – все это может привести к появлению боли в области поясницы.
Видео: “Особенности строения каждого из отделов позвоночника”
Физиологические изгибы поясничного отдела позвоночника
Позвоночный столб не является прямым. Он имеет несколько физиологических изгибов, одним из которых является поясничный лордоз. Точно такой же изгиб расположен в шейном отделе позвоночника (шейный лордоз).
Физиологический изгиб поясничного отдела формируется в возрасте 5-6 месяцев, когда малыш учится садиться. Таким образом тело приспосабливается к возрастающим нагрузкам на позвоночник. Наличие выпуклостей (кифозов и лордозов) обеспечивает разгрузку опорно-двигательного аппарата.
Распространенные патологии поясничного отдела позвоночника
Заболевания поясничного отдела позвоночника являются платой за прямохождение. Большую часть времени человек проводит, нагружая спину в целом и поясницу в частности, что приводит к ухудшению кровообращения и дефициту питательных веществ. Ниже описаны самые распространенные патологии поясничного отдела.
Поясничный остеохондроз
Нарушения обменных процессов, возникающие при остеохондрозе, запускают процесс дегенерации хрящевой ткани межпозвонковых дисков. Поясничный диск уменьшается в высоте, становится неспособным восстанавливать свое нормальное положение, т.е. играть роль пружины. В результате позвонки поясничного отдела соприкасаются друг с другом. Иногда диск выпячивается и трескается, что приводит к развитию таких осложнений, как грыжа и протрузия.
Типичными признаками поясничного остеохондроза являются боли и скованность.
Если в ходе болезни зажимаются нервные корешки, ситуация осложняется:
- чувствительность ног нарушается: возникает чувство онемения, «бегающих мурашек»;
- боли становятся более интенсивными, отдают в бедренную и тазовую области;
- ухудшается работа мочевого пузыря и прямой кишки.
Протрузия поясницы
При остеохондрозе межпозвонковые диски теряют влагу и перестают быть упругими. Иногда они выпячиваются в сторону, образуя протрузии. В таких случаях симптомы дегенеративно-дистрофических процессов усиливаются: скованность и боль становятся более интенсивными, ухудшается иннервация рук и внутренних органов, возрастает риск зажима нервных корешков. В запущенных случаях протрузия перерастает межпозвоночную грыжу.
Грыжа поясничного отдела
Межпозвоночный диск состоит из двух элементов: мягкого пульпозного ядра и окружающей его плотной фиброзной оболочки.
Когда хрящевая ткань оболочки высыхает и выпячивается, вероятность ее разрыва повышается. Если происходит разрыв, пульпозное ядро покидает пределы оболочки и частично выходит наружу.
Иногда пульпа пережимает нервные корешки, что провоцирует появление сильной резкой боли, а также нарушение иннервации внутренних органов или мышц, за функционирование которых отвечал поврежденный нерв. Это может вызвать появление отечности, недержание кала или мочи, нарушение чувствительности ног и другие неприятные симптомы.
Наиболее опасной считается разновидность заболевания, при которой пульпозная ткань выходит в сторону спинномозгового канала. В таком случае повышается риск развития стеноза спинномозгового канала. Осложняется ситуация тем, что дорзальная (задняя) грыжа находится в труднодоступном месте.

Остеофиты позвонков
При спондилезе образуются остеофиты – патологические наросты, возникающие на поверхности позвонков или их суставных отростков. Эти костные образования могут принимать вид крючков или шипов, иметь разное происхождение и сопровождаться разными симптомами.
Остеофиты считаются опасными, т.к. их острые края могут деформировать хрящевые ткани, задевать кровеносные сосуды и нервные корешки. В подавляющем большинстве случаев симптоматика отсутствует, поэтому больной может не догадываться о существовании заболевания.
Наиболее серьезным осложнением спондилеза является стеноз спинномозгового канала. В этом случае остеофиты оказывают давление на спинной мозг, что может приводить к инвалидизации и полной потере чувствительности ниже поясницы.
Люмбаго
Люмбаго или так называемый прострел поясницы – заболевание, к развитию которого приводит компрессия нервных корешков поясницы. Обычно прострел наступает после резкого движения.
Человек, столкнувшийся с этим неприятным явлением, застывает в одной позе и не может пошевелиться из-за сильной боли и скованности. Причиной люмбаго становится спазм мышц, который не позволяет совершать какие-либо действия. Данную реакцию организма называют защитной: спазм препятствует повреждению нервной ткани, которое может произойти при выполнении дальнейших движений.
Стоит отметить, что люмбаго не является самостоятельным заболеванием. Оно сообщает о наличии другого патологического процесса в организме, например, спондилеза, остеохондроза или межпозвоночной грыжи.
Совершать какие-либо движения во время прострела противопоказано. Лучшее, что можно сделать – постараться успокоиться, принять удобную позу и записаться на прием к неврологу. Чтобы избавиться от боли, можно принять анальгетик.
Поясничный артроз
Поясничным артрозом называют болезнь, при которой происходит разрушение фасеточных суставов поясничного отдела. Воспалительных процессов и риска зажать нервную ткань при этом не возникает. В то же время артроз часть развивается на фоне остеохондроза и сопровождается рядом неприятных симптомов.

Типичными проявлениями заболевания являются боль и ощущение скованности. Фасеточные суставы трутся друг от друга, в результате чего каждое движение корпуса дается больному с трудом. Поясница теряет подвижность, появляются сильные боли по утрам и вечерам.
В первом случае причиной является долгое пребывание в одном положении, во втором – нагрузки, которые позвоночник испытывал на протяжении дня. Чтобы избавиться от боли утром, достаточно активно подвигаться или сделать специальную зарядку. Чтобы устранить болевой синдром, возникший после рабочего дня, нужно прилечь и полностью расслабиться, исключив все возможные стрессовые факторы.
Поясничный лордоз
Когда физиологические изгибы позвоночника отклоняются от нормы (становятся слишком выраженными или, напротив, сглаживаются) говорят о наличии патологии, требующей медицинского вмешательства.
Обычно нарушения возникают в детском возрасте, когда костная ткань является недостаточно пластичной и деформируется под воздействием сильных нагрузок. Так, например, данной патологии подвержены дети с избыточной массой тела.

В зависимости от своего происхождения поясничный лордоз может быть:
- Первичным. Является заболеванием нетравматического характера. Развивается на фоне воспалительных процессов, опухолей, болезней мышц и позвоночного столба.
- Вторичным. Возникает при повреждениях механического характера, то есть вследствие вывихов и травм.
Причин, по которым может развиваться заболевание, достаточно много. Факторами, оказывающими влияние на развитие патологического лордоза поясницы, являются ожирение, нарушения связочного и костно-мышечного аппарата. В детском возрасте лордоз может возникать по причине родовой травмы, рахита, дисплазии тазобедренного сустава и т.д.
Заключение
- Поясничный отдел позвоночника является самым массивным и имеет наименьшее количество позвонков.
- На поясницу воздействует наибольшая нагрузка, в отличии от других отделов позвоночника.
- Физиологический изгиб в пояснице называется лордоз.
- Самые распространенные заболевания: остеохондроз, протрузия, грыжа, артроз, патологический лордоз.
Пройдите тест и оцените свои знания, насколько хорошо Вы усвоили материал: Строение поясничного отдела позвоночника. Особенности и заболевания поясничного отдела.
Профилактика остеохондроза позвоночника в поясничном отделе, причины патологии и ее лечение

Заболевания, связанные с патологическими изменениями в межпозвоночных дисках, традиционно, считались связанными с пожилым возрастом. В современном мире изменился образ жизни и условия труда человека, изменив возрастную структуру всех заболеваний, в том числе и остеохондроза.
Суть патологии
Профилактика остеохондроза поясничного отдела позвоночника стала актуальным вопросом, после того как первые признаки заболевания, всё чаще, стали проявляться в молодом и юношеском возрасте.
Остеохондроз является заболеванием, имеющие течение с тенденцией к прогрессированию, когда при каждом последующем обострении, реабилитационный потенциал больного уменьшается. Поэтому для практического здравоохранения важен такой вопрос, как профилактика обострений и укрепление общего состояния организма.
 Морфологическое строение межпозвонкового сочленения
Морфологическое строение межпозвонкового сочленения
Остеохондроз – заболевание, характеризующееся острым болевым синдромом в проекции позвоночного столба, связанным с нарушением трофики нервных окончаний, с иррадиацией в области иннервации ущемлённых спинномозговых нервных корешков.
При варианте физиологической нормы диски имеют достаточную толщину и упругость при сжатии. При развитии дистрофических процессов в волокнистой хрящевой ткани, уменьшается количество коллагеновых и эластичных волокон в соединительной ткани фиброзного кольца, удерживающего студенистое ядро в пределах межпозвоночного диска. В результате происходит процесс, получивший название, протрузия, в результате которой вещество ядра прорывается через фиброзную капсулу кольца, ущемляя ткани межпозвоночных нервных корешков, имеющих двигательные, чувствительные и висцеральные (иннервирующие внутренние органы) ветви.
Доминирующие факторы риска остеохондроза:
- Деструктивные изменения соединительной ткани в пожилом возрасте.
- Повышенная масса тела при ожирении, беременности.
- Воздействие повышенной силы тяжести и невесомости у людей, занимающимися профессиями, связанными с авиацией и космонавтикой.
- Спортивные травмы, связанные с чрезмерными торсионными нагрузками на ось тела.
- Длительная запредельная нагрузка у грузчиков, спортсменов-тяжелоатлетов.
- Обменные заболевания эндокринной системы.
- Аутоиммунные процессы, такие как: ревматоидный артрит и системная красная волчанка.
- Длительное нахождение в неблагоприятных условиях климата с повышенной влажностью окружающей среды и крайне низкими температурами.
 Ущемление нерва в межпозвоночном отверстии при протрузии
Ущемление нерва в межпозвоночном отверстии при протрузии
Остеохондроз имеет свои закономерности развития и стадийность патологических изменений. Процесс протекает в 4 стадии:
- Период биохимический изменений в соединительной ткани, без выраженных клинических симптомов. Изменяется состав клеточного матрикса. Пациенты предъявляют жалобы на дискомфорт в спине, проявляющийся после длительной статической позы или повышенной нагрузки. Изменения носят обратимый характер. Лечения не требуется. Достаточно сменить образ жизни или характер питания, для предотвращения перехода в клиническую форму.
- Стадия изменений конфигурации и состава ядра, характеризуется нарушением питания клеток, некрозом и лизисом. Значительно снижаются амортизационные свойства МПД и снижается плотность фиброзного кольца. Пациенты жалуются на быструю утомляемость и болезненные ощущения в позвоночнике, с преимущественной локализацией в очаге поражения. Отмечается утренняя скованность в спине и конечностях.
- Стадия разрыва кольца и протрузии ядра, изменённого по физико-химическим свойствам. Сопровождается значительным снижением межпозвонкового диска и ярким корешковым синдромом. Способному к самостоятельному передвижению и самообслуживанию резко снижается.
Важно! При тяжелых клинических случаях, показана новокаиновая блокада корешков нервов с добавлением в раствор анестетика этилового спирта, для дистрофии проводящих нервных волокон.
- Терминальная стадия болезни характеризуется полным разрушением упругих структур в диске и замещением волокнистой хрящевой ткани на плотную фиброзную. Лечение носит паллиативный характер, направленный на частичное улучшение качества жизни пациента.
 Конечная стадия – спондилоартроз
Конечная стадия – спондилоартроз
Виды остеохондроза
Ущемление возможно в подвижных отделах позвоночника, что исключает остеохондроз крестцового отдела. Крестец представляет собой синостоз (неподвижное сращение) 5 позвонков, обладающих подвижностью в начальных периодах внутриутробного развития.
Важно! Копчиковый отдел имеет подвижное сочленение костей, но у человека, в норме не имеющего хвоста, являясь рудиментарной частью, не имеющей каналов выхода корешков нервов.
Различают изолированные формы болезни, поражающие преимущественно один отдел (шейный, грудной, поясничный) и комбинированные формы (шейно-грудной, грудопоясничный и пояснично-крестцовый).
Основы профилактики шейного остеохондроза
Главная причина развитие шейного остеохондроза– длительное статическое положение головы во время работы. Искусство правильно удерживать голову при работе с документами и чтением служит залогом достаточного кровоснабжения тел шейных позвонков, из которых путём диффузии поступают питательные вещества в межпозвонковые диски.
Важно! Умение правильно держать голову, привитое ребёнку с ранних лет, избавить его от проблем, связанных с синдромом позвоночной артерии, остеохондрозом и нестабильности в шейном отделе позвоночника.
Основные правила при работе за столом:
- Спина должна находиться в положении – максимально прямо.
- Свет должны подать на рабочую поверхность с левой стороны, чтобы не напрягать зрение и мышцы шеи.
- Текст должен находиться на одном уровне с глазами. Желательно, чтобы книга или текстовый документ располагались на поставки, а не лежали на поверхности стола, создавая неудобный угол обзора.
Важно! Необходимо, делать регулярные перерывы в работе, чтобы предотвращать застойные явления в мышцах шеи. Продолжительность перерыва должна составлять не менее 15 минут, с интервалом в 1-2 часа.
В чем заключается профилактика поясничного остеохондроза?
Поясничный отдел испытывает постоянную повышенную физическую нагрузку. Мышцы и суставы, относящийся к поясничной области, принимаю участие при ходьбе, наклонах, поворотах, подъёме тяжестей и подтягивании. Разнообразные движения, не являющиеся запредельными нагрузками, благотворно влияют на трофические процессы. Наряду с этим, монотонное движение, сопровождающиеся чрезмерным утомлением, вызывает застойные явления в структурах позвоночника. Дополнительным фактором риска может служить холодная и влажная атмосфера, в которой человек вынужден находиться в силу требований профессии. Применение теплых вязанных поясов и коленных накладок на суставы, связанных из собачьей или верблюжьей шерсти, при работе в суровых климатических условиях Крайнего Севера и приравненных к нему территориях, позволяет как а предотвратить, так и останавливать развитие обострений и рецидивов заболеваний опорно-двигательного аппарата.
Роль физических нагрузок в профилактике остеохондроза
Питание тканей студенистого ядра и плотного кольца осуществляется методом диффузии из мышц и тел позвонков. При длительном положении без смены позы, малоподвижном образе жизни и привычке спать на очень мягкой постели, нарушаются обменные процессы в хрящевой ткани. Профилактическая гимнастика, включающая простые упражнения, умение грамотно находиться на рабочем месте и предосторожность при работе на холоде, помогает избегать огромных проблем в будущей жизни.
Питание и профилактика
Роль лечебного питания в остром периоде различных болезней сложно переоценить. Разработаны специализированные диеты, способные облегчить состояние пациента во время лечения, ускорить процесс выздоровления или уменьшить негативное влияние лекарственных препаратов на организм.
Питание должно быть полноценным и богатым по содержанию витаминов и микроэлементов. Из рациона должны быть исключены продукты, насыщенные солями, трансжирами и углеводами. Категорически запрещены продукты из ресторанов и кафе, относящихся к «быстрому питанию».
 Продукты, употребление которых категорически запрещено
Продукты, употребление которых категорически запрещено
Эффект от массажа
Неплохой эффект при первичном выявлении заболевания даёт комплекс общеукрепляющего и рефлекторно-сегментарного массажа на область позвоночника. Значительно улучшается общее самочувствие пациента и сокращаются сроки временной нетрудоспособности.
Комплекс упражнений для профилактики остеохондроза
Стандартные приемы ЛФК возможно проводить на дому или рабочем месте в короткие перерывы. Это позволит разгрузить позвоночник и улучшить кровоснабжение тканей спины и шеи.
 Самостоятельные физические упражнения
Самостоятельные физические упражнения
Профилактические мероприятия, направленные на предупреждение развития остеохондроза и его осложнений разработаны ещё во времена Советского Союза, чтобы устранять заболевания поясницы. Производственная гимнастика до сих пор входит в распорядок рабочего дня на крупных предприятиях и организациях, для которых случаи временной нетрудоспособности высококвалифицированных сотрудников несут серьезные экономические потери.
Остеохондроз поясничного отдела позвоночника: симптомы и лечение

Остеохондрозом называется дегенеративно-дистрофическое заболевание позвоночного столба, суть которого заключается в поражении межпозвонкового диска, его разрушении с последующим вовлечением в патологический процесс и разрушением смежных позвонков. В ходе патологического процесса происходит деструкция межпозвонковых связок, в каналах позвоночника ущемляются сосуды и нервные окончания.
Течение заболевание хроническое, периоды обострений сменяются ремиссиями, однако при воздействии даже незначительных провоцирующих факторов (стрессов, травмы, местного переохлаждения, подъёма тяжестей) болезнь снова обостряется. Остеохондроз поясничного отдела позвоночника, (пояснично-крестцовый остеохондроз) — одна из наиболее распространенных форм остеохондроза, частая причина временной, а со временем и полной утраты больным трудоспособности.
Поясничный остеохондроз: причины возникновения
Остеохондроз считается мультифакторным заболеванием, среди причин которого выделяют длительное нефизиологичное мышечное напряжение или напротив, снижение тонуса мышц. Такой дисбаланс приводит к нарушению равномерного распределению нагрузки вдоль позвоночного столба, результатом чего является ухудшение кровоснабжения межпозвонковых дисков, их дегенерация и разрушение.
Кроме того, предпосылками к развитию поясничного остеохондроза могут быть разнообразные нарушения обмена веществ, травмы (как острые, так и хроническая микротравматизация при спортивных нагрузках или выполнении тяжелой физической работы), анатомические аномалии развития позвоночника, наследственная предрасположенность к патологиям костной и хрящевой ткани, неправильная осанка, малоподвижный образ жизни и специфика профессиональной деятельности.
Симптомы поясничного остеохондроза
Основной симптом при поясничном остеохондрозе — боль. Как правило, она ноющего характера, возникает после длительного нахождения в одной и той же позе, после сна. Однако нередко имеет место и резкая, стреляющая, интенсивная боль, возникающая без видимой причины или при перемене позы. Разный характер болевого синдрома объясняется разными механизмами возникновения боли. Болевой синдром может являться следствием как нарушения кровообращения в тканях, окружающих позвоночник, отека мышц и связок, мышечного спазма так и сдавления нервных окончаний, проходящих в каналах позвоночника.
Кроме того, в клинической практике принято выделять ряд синдромов (совокупностей симптомов), сопровождающих поясничный остеохондроз.
Вертебральный синдром — характеризуется следующими симптомами:
- нарушением анатомической структуры поясничного отдела позвоночника, уплощением или углублением его изгибов, искривлением позвоночного столба;
- снижением подвижности позвоночника в области поясницы, изменением мышечного тонуса вследствие спазма или дистонии мышц;
- болью при любых движениях в поясничном отделе позвоночника (активных или пассивных) вследствие мышечного спазма;снижением амортизирующих свойств межпозвонковых дисков;
- локальным вертебральным болевым синдромом — местным повышением чувствительности костно-мышечных структур при пальпации в поясничной области позвоночника.
Также при поясничном остеохондрозе выделяют ряд экстравертебральных синдромов, которые в клинической практике принято делить на рефлекторные и компрессионные.
Рефлекторные синдромы обусловлены раздражением нервных окончаний при сдавлении корешков спинномозговых нервов, проходящих сквозь межпозвоночные отверстия. Сдавление провоцирует отек окружающих позвоночник мышц, их спазм и воспаление. Как правило, рефлекторный синдром сопровождается интенсивной болью в области сдавления корешка нерва, а также по ходу нервного волокна. Боль может быть острой, резкой или продолжительной, нередко болезненность сопровождается парестезиями (покалывание, жжение, ощущение ползания мурашек, снижение чувствительности) на участке кожи, которая иннервируется пораженным нервом.
Вслед за рефлекторными синдромами развиваются компрессионные — они возникают вследствие сдавливания спинного мозга, сосудов и нервов при деструкции тел позвонков и развитии грыж межпозвонковых дисков. При этом выделяют корешковые синдромы (вследствие ущемления корешков нервов), сосудисто-корешковые (при сдавлении одновременно с нервом сосудов) и миелопатии — синдромы, сопровождающие ущемление спинного мозга. Помимо боли компрессионный синдром сопровождается парезом или параличом мышц нижних конечностей (при этом боль ослабевает). Клинически это проявляется усталостью в ногах, парестезиями, нарушением походки, онемением ног.
Степени поясничного остеохондроза

В зависимости от объёма поражения межпозвонковых дисков выделяют четыре клинических степени остеохондроза поясничного отдела позвоночника.
Поясничный остеохондроз 1 степени — характеризуется снижением упругости межпозвонковых дисков. В фиброзном кольце при резких движениях могут появиться трещины, что сопровождается резкой болью, напоминающей прохождение электрического разряда. Отмечается рефлекторный спазм мышц, окружающих позвоночник.
Поясничный остеохондроз 2 степени — характеризуется нестабильностью позвоночника в поясничном отделе, возможно развитие протрузий межпозвонковых дисков. Беспокоит хроническая боль в пояснице, ногах, которая усиливается при длительном нахождении в одной и той же позе или после физических нагрузок. К боли могут присоединяться парестезии, ощущение усталости ног.
Поясничный остеохондроз 3 степени — характеризуется проявлениями межпозвонковой грыжи (боли по ходу ущемленного нерва, онемение ног, нарушения походки). Кроме того, могут появиться так называемые «отдаленные» симптомы — признаки заболевания почек и других органов урогенитальной системы, кишечника, в частности, нарушения стула.
Поясничный остеохондроз 4 степени — соответствует полной утрате межпозвоночным диском своих свойств. Тела позвонков сближаются, разрушаются, позвоночник утрачивает подвижность, состояние сопровождается выраженным компрессионным синдромом, миелопатией. Неврологические симптомы со стороны ног становятся стойкими, вплоть до утраты возможности самостоятельно передвигаться. Стойких характер приобретает и «отдаленная» симптоматика со стороны урогенитальной и пищеварительной систем.
Диагностика поясничного остеохондроза
Диагноз «поясничный остеохондроз» ставит врач, после полноценного обследования больного. Нужно помнить, что симптомы остеохондроза поясничного отдела позвоночника неспецифичны — соответственно, нужно в обязательном порядке получить консультацию специалиста, который исключит прочие патологии, например, новообразования спинного мозга или тел позвонков, способные спровоцировать подобную остеохондрозу клиническую картину.
Для того, чтобы определить точное место поражения позвоночника, проводят рентгенологическое обследование. Для уточнения диагноза делается магнитно-резонансная томография, позволяющая получить послойные снимки высокой четкости.
Особое внимание следует уделить отдаленным симптомам остеохондроза. Они нередко становятся причиной ложной диагностики и неверного лечения больного, поэтому очень важно комплексное обследование не только у вертебролога и невролога, но и у нефроуролога, гастроэнтеролога, хирурга, которые помогут постановке точного диагноза и выявлению первичной причины нарушений со стороны почек или ЖКТ.
Остеохондроз поясничного отдела позвоночника: лечение
При поясничном остеохондрозе основные деструктивные процессы протекают в хрящевой ткани межпозвонковых дисков. Полноценная регенерация разрушенного хряща невозможна, поэтому важно начать лечение с самых первых симптомов заболевания — умеренной боли, дискомфорта в поясничном отделе позвоночника. То есть тогда, когда структура хряща еще не нарушена и патологический процесс можно если не остановить, то хотя бы существенно замедлить.

Для устранения болевого синдрома на первых стадиях остеохондроза из медикаментозных методов хорошо себя зарекомендовал прием нестероидных противовоспалительных средств (НПВС). Их можно применять как местно, в виде мазей, гелей, так и в виде инъекций. Помимо противовоспалительных компонентов в мази для устранения боли в пояснице нередко входят охлаждающие компоненты (ментол) или разогревающие (капсаицин, пчелиный, змеиный яд) — они помогают снять спазм мышц и тем самым также облегчают болевой синдром. НПВС в свою очередь устраняют воспаление и как следствие этого — боль. При интенсивном болевом синдроме врач может рекомендовать новокаиновые блокады, позволяющие надолго ликвидировать болевой синдром.
Тем не менее, на первых стадиях остеохондроза важно основной упор сделать на патогенетическое лечение — то есть нормализацию обменных процессов в хрящевой ткани межпозвоночных дисков путем приема хондропротекторов. Это группа лекарственных препаратов, восстанавливающая обмен веществ в хряще, нормализующая его структурно-функциональнеое состояние, предотвращающая деструкцию хрящевой ткани. Например, в лечении поясничного остеохондроза хорошо себя проявил хондропротектор Дона®. Действующее вещество препарата — глюкозамина сульфат кристаллический. Он является субстратом естественных компонентов здоровой хрящевой ткани, без которых невозможен нормальный обмен веществ в ней. В составе хондропротектора глюкозамина сульфат способствует синтезу структурных белков (протеогликанов) хряща.
При прогрессирующем поясничном остеохондрозе позвоночника лечения НПВС и хондропротекторами становится недостаточно. В таком случае врач может рекомендовать добавить к программе лечения глюкокортикостероидные препараты, позволяющие эффективно ликвидировать воспалительный синдром. Для снятия отека в окружающих позвоночник мышцах и ущемленных корешках нервов применяются мочегонные препараты, для ликвидации мышечного спазма — спазмолитики.
В том случае, если развилась грыжа межпозвоночного диска, или же в результате запущенной патологии развилась деструкция позвонков, единственным способом лечения становится хирургическое.
Грудной остеохондроз: физиотерапевтическое лечение
В том случае, если патологический процесс находится в стадии ремиссии, больному показано физиотерапевтическое лечение. В период обострения его применять запрещено: физиотерапевтические методики могут спровоцировать усугубление патологического процесса, однако в ремиссии действие таких методов исключительно благотворное, они помогают стимулировать кровообращение в тканях позвоночника, питание хряща, нормализацию обменных процессов в нем. Тем самым длительность периода ремиссии значительно увеличивается. При регулярном, не реже двух раз в год, проведении индивидуально подобранных курсов физиотерапии можно добиться стойкой, многолетней ремиссии поясничного остеохондроза.
Среди эффективных методов физиотерапии можно выделить магнито- и лазеротерапию, электрофорез, дарсонвализацию, иглоукалывание, ультразвуковую терапию, тракционную терапию (вытяжение) позвоночника, грязелечение, парафинотерапию, массаж, мануальную терапию. Любые манипуляции при этом должны быть максимально щадящими и бережными, дабы не спровоцировать дополнительное повреждение ткани межпозвонковых дисков.
В качестве профилактики врач может рекомендовать ношение корсета. Он позволяет на время разгрузить мышцы и позвоночник, предотвратить его искривление. Однако ношение корсета не должно быть постоянным, иначе вслед за разгрузкой мышц наступит их ослабление.
Лечебная физкультура при поясничном остеохондрозе
Лечебная физкультура (ЛФК) — важный компонент лечения поясничного остеохондроза. Тщательно подобранные в индивидуальном порядке физические упражнения помогают устранить спазм окружающих позвоночник мышц, укрепить их, стимулировать кровообращение в мышцах, связках, суставах позвоночника. Умеренная физическая активность исключительно полезна в целом — она способствует общей стимуляции кровообращения, нормализации обмена веществ и положительному эмоциональному настрою пациента, что также немаловажно.
Физическим упражнениям всегда должна предшествовать разминка или горячий душ — они позволяют разогреть мышцы, что важно для предотвращения их травмирования. Важное условие: любые движения при выполнении упражнений, особенно на скручивание позвоночника, его сгибание, должны быть бережными.
Поясничный остеохондроз — тяжелое хроническое заболевание, которое значительно снижает качество жизни больного. Однако лечение, начатое своевременно, с первых симптомов патологии, позволяет существенно замедлить течение патологического процесса и избежать развития опасных осложнений.
Лечение и симптомы остеохондроза поясничного отдела позвоночника
Остеохондроз — дистрофическое изменение в хрящевой ткани, которое возникает из-за процессов старения и неблагоприятного внешнего воздействия. Чаще всего он появляется в межпозвоночных дисках, поэтому наиболее распространенными видами остеохондроза являются поясничный, шейный и грудной. Остеохондроз поясничного отдела приводит к появлению болей и искривлению позвоночника, поэтому нужно как можно раньше начать качественное и квалифицированное лечение. В статье мы рассмотрим основные симптомы и способы лечения остеохондроза поясничного отдела.
Описание заболевания
Остеохондроз поясничного отдела характеризуется дистрофическими изменениями в межпозвоночных дисках (истончение, деформация, потеря эластичности). В итоге возникают боли, теряется работоспособность и подвижность. От заболевания не защищен ни один человек. Человеческий позвоночник постоянно испытывает вертикальную нагрузку. Неблагоприятные факторы (малоподвижный образ жизни, чрезмерная физическая нагрузка) только усугубляют положение. Определенный процент людей после 30-35 лет начинает испытывать дискомфорт в поясничном отделе.

Причины развития
Существует множество факторов, которые могут стать причиной появления остеохондроза. Чаще всего болезнь возникает из-за предрасположенности и неравномерной нагрузки на позвоночник. Помимо этого, причинами появления дистрофических изменений в хрящевой ткани становятся:
- малоподвижный образ жизни;
- присутствие сколиоза;
- слабый мышечный тонус;
- постоянные стрессы;
- недостаток микро- и макроэлементов в питании;
- профессиональное занятие тяжелыми видами спорта.
Присутствие вышеперечисленных факторов в жизни человека значительно увеличивает вероятность возникновения остеохондроза даже в сравнительно молодом возрасте.
Симптомы
Основным симптомом заболевания является боль в поясничной области. В зависимости от стадии поражения возникают следующие проявления:
- первая стадия — практически полное отсутствие каких-либо признаков, может возникать быстрая утомляемость;
- вторая стадия — периодические боли в пояснице;
- третья стадия — постоянные боли, искривление и появление горба;
- четвертая стадия — выраженный болевой синдром при любом движении, смещение позвонков.
Остеохондроз достаточно легко определить по основному симптому. Если человек периодически сталкивается с болью в пояснице, необходимо посетить врача.

На четвертой стадии заболевания человек может полностью потерять работоспособность и стать инвалидом.
Диагностика
Для выявления болезни используются аппаратные обследования и диагностические тесты. В первую очередь врач проводит визуальный осмотр и тестирование. Важно исключить заболевания со схожими симптомами. Чтобы определить степень поражения используются:
После осмотра и проведения различных тестов ставится предварительный диагноз. При помощи аппаратного обследования удается точно установить причину недомогания. Остеохондроз на первой стадии может быть обнаружен только при помощи компьютерной или магнитно-резонансной томографии.
Рефлекс Ласега
Рефлекс Ласега представляет собой симптом, который выявляется только при неврологических и дистрофических патологиях позвоночника. Присутствие рефлекса Лагеса определяет невропатолог. Происходит это следующим образом: человек принимает положение лежа; врач поднимает выпрямленную ногу вверх. Если у человека при поднятии ноги более чем на 30 градусов, возникает боль, то проба считается положительной. Для проведения теста не требуется специальных приспособлений, поэтому его проводят даже при первичном осмотре.

Правильно провести тест на выявление симптома Ласега сможет только врач. При помощи данного теста можно почти точно определить область поражения.
Рефлекс Бехтерева
Данную пробу практически всегда проводят при первичном осмотре. Суть рефлекса Бехтерева заключается в том, что, если человек прижимается выпрямленными коленями к плоской поверхности, у него возникает болевой синдром. Стоит отметить, что данный тест не всегда положителен при дистрофических изменениях межпозвоночных дисков, однако он не требует много времени для проведения. При положительном результате врач может поставить предварительный диагноз остеохондроз.
Аппаратные методы
 Аппаратные обследования являются наиболее эффективными в диагностировании остеохондроза. Используется компьютерная или магнитно-резонансная томография. Также в постановке диагноза поможет рентгенологическое обследование поясничной области. Эти методы позволят оценить степень поражения и расстояние между позвонками. Помимо этого, с их помощью могут диагностироваться осложнения, которые часто возникают во время болезни (грыжи, искривления).
Аппаратные обследования являются наиболее эффективными в диагностировании остеохондроза. Используется компьютерная или магнитно-резонансная томография. Также в постановке диагноза поможет рентгенологическое обследование поясничной области. Эти методы позволят оценить степень поражения и расстояние между позвонками. Помимо этого, с их помощью могут диагностироваться осложнения, которые часто возникают во время болезни (грыжи, искривления).
Лечение
Лечение остеохондроза должно быть комплексным. При терапии нужно придерживаться следующих принципов:
- исключение провоцирующих факторов;
- устранение сопутствующих патологий;
- снятие воспаления;
- стимулирование восстановления хрящевой ткани.
Успешность лечения зависит не только от врача, но и от человека. Потребуется соблюдать режим, заниматься лечебной физкультурой, ходить на физиопроцедуры. Часть медикаментов используется лишь в острый период.
На протяжении всей терапии необходимо исключить вертикальные нагрузки на позвоночник, так как это может усугубить патологию.
Медикаментозное
Медикаменты используются в острый период течения заболевания. Основной задачей становится избавление от боли и воспаления. Для этого могут применять препараты в форме мазей, инъекций и таблеток. Применяются следующие классы лекарств:
- анальгетики;
- нестероидные противовоспалительные;
- хондропротекторы;
- мышечные релаксанты;
- сосудорасширяющие.
Конкретные лекарства подбирает врач. Быстро снять боль помогут инъекции НПВС в пораженную область. Хондропротекторы поспособствуют в остановке дистрофических изменений и запустят процесс восстановления. При помощи медикаментов можно эффективно бороться с остеохондрозом только первой и второй стадии, для более сложных случаев применяют более сложные методы лечения.

Физиотерапевтические процедуры
Физиотерапия помогает избавиться от незначительных болей и закрепить результат от медикаментозного лечения. Применяются следующие процедуры:
- фонофорез;
- магнитотерапия;
- воздействие вибрацией;
- детензор-терапия.
Большинство процедур могут проводиться только в период ремиссии. Момент, когда использовать физиотерапию целесообразнее всего, определяет врач. Чтобы достичь терапевтического эффекта, потребуется посещать физиотерапевтический кабинет регулярно. Требуется как минимум 7-10 процедур для получения стойкого улучшения.
Мануальная терапия
 При помощи мануальной терапии удается избавиться от скованности, мышечных спазмов и болей. Прямое воздействие на пораженную область руками позволяет создать условия для скорейшего восстановления позвоночника. При остеохондрозе удается снять нагрузку, которая может возникать из-за неправильной осанки. Мануальный специалист воздействует на поясничный отдел и всю спину массажными движениями. Эффект от мануальной терапии заметен уже через несколько процедур.
При помощи мануальной терапии удается избавиться от скованности, мышечных спазмов и болей. Прямое воздействие на пораженную область руками позволяет создать условия для скорейшего восстановления позвоночника. При остеохондрозе удается снять нагрузку, которая может возникать из-за неправильной осанки. Мануальный специалист воздействует на поясничный отдел и всю спину массажными движениями. Эффект от мануальной терапии заметен уже через несколько процедур.
Мануальная терапия должна осуществляться только квалифицированным специалистом, который имеет все необходимые сертификаты. Неправильное воздействие на позвоночник усугубит ситуацию.
Лечебная физкультура
Человек с остеохондрозом должен стремиться исправить осанку и укрепить мышечный корсет. Комплекс ЛФК может использоваться в период ремиссии. Могут выполняться следующие упражнения:
- Встать на колени и принять упор лежа. Выполнить подъем головы и прогнуть поясницу, после опустить голову, вернувшись в исходное положение. Повторять 8-10 раз.
- Лечь на спину. Попеременно сгибать ноги в коленном суставе. Повторить 10-12 раз.
По мере укрепления мышц нагрузка может увеличиваться. Для укрепления поясничных мышц могут использоваться статические упражнения. Конкретный комплекс подбирается, исходя из индивидуальных особенностей человека и степени поражения остеохондрозом. После достижения стойкой ремиссии нужно продолжать заниматься физкультурой. Это одна из лучших профилактик заболевания.

Народные рецепты
Для снятия болей и воспаления могут использоваться различные натуральные компрессы. Среди наиболее эффективных рецептов выделяют:
- Компресс из горчицы и водки. Потребуется 50 г сухой горчицы, 100 мл водки и 50 мл камфарного спирта. Компоненты смешиваются и настаиваются в течение 10 часов. В полученной жидкости смачивают тряпку и накладывают на пораженную область на 20-25 минут 2 раза в день. Курс лечения — 7-10 дней.
- Компресс из сырого картофеля и меда. Очистить и измельчить картофелину, после смешать ее с медом. Полученную консистенцию наложить на поясничную область, накрыть полиэтиленом и зафиксировать. Компресс держат в течение 30-45 минут.
Прогревающие компрессы помогут избавиться от болевого синдрома. Стойкое улучшение возможно при комбинировании с другими методами лечения.
Про необходимость физиотерапии при синовите голеностопного сустава можно прочесть в данном материале.
Хирургическое вмешательство
Хирургическое вмешательство — крайняя мера, которая используется при возникновении необратимых изменений в тканях. При помощи операции устраняется причина появления болей. Чаще всего проводится дискэктомия, в ходе которой частично или полностью устраняется межпозвоночный диск, сдавливающий нерв. Конкретный вид хирургического вмешательства подбирается индивидуально. Стоит отметить, что провести любую операцию на позвоночнике достаточно сложно.

Терапевтический эффект от единичного хирургического вмешательства достигается не всегда. Если человек длительное время тянул с лечением, может потребоваться несколько операций.
Профилактика
Человек легко может предотвратить или остановить развитие остеохондроза при помощи профилактики. Потребуется выполнять следующие действия:
- использовать ортопедические матрасы и подушки;
- следить за осанкой, особенно при малоподвижном образе жизни;
- использовать ЛФК;
- заниматься плаванием;
- сбалансировано питаться;
- посещать массажиста.
Также потребуется регулярно проходить профилактические обследования с использованием современных аппаратных методов. А при предрасположенности к остеохондрозу желательно не заниматься тяжелыми видами спорта. Это касается профилактики не только остеохондроза поясничного отдела позвоночника, но и межпозвоночного остеохондроза грудного отдела.
Возможные осложнения
В первую очередь остеохондроз усугубляется сильными болями. В ходе развития болезни уменьшается расстояние между позвонками. В конченом итоге это приводит к защемлению нерва и острому болевому синдрому. Помимо этого, могут появиться следующие осложнения:
- протрузии;
- межпозвоночные грыжи;
- нарушение кровоснабжения спинного мозга;
- паралич.
Чем раньше человек начнет лечение, тем меньше вероятность столкнуться с каким-либо осложнением остеохондроза. Самыми опасными являются протрузии шейного остеохондроза, но это не значит, что в поясничном отделе они менее опасны.
Видео
В этом видео рассказывают про симптомы и способы лечения остеохондроза поясничного отдела позвоночника.
Выводы
- Остеохондроз — дегенеративное заболевание, при котором теряется эластичность и подвижность дисков позвоночника.
- Болезнь запускается на фоне низкой активности, сколиоза тяжелой формы или из-за несбалансированного питания.
- При грамотном терапевтическом подходе можно полностью остановить развитие дистрофических изменений. Однако тяжелые формы заболевания лечатся посредством хирургического вмешательства.
- Для профилактики необходимо вести здоровый образ жизни, следить за осанкой и избегать тяжелых нагрузок.
- Если запустить течение болезни, есть риск развития серьезных осложнений вплоть до паралича.
Также рекомендуем Вам прочитать про применение бициллина при синовите в данной статье.

Что это такое – спондилез грудного отдела позвоночника

Можно ли вылечить поясничный спондилез

Причины развития и симптомы унковертебрального артроза позвоночника
Почему возникает межпозвонковый остеохондроз: причины, симптомы, лечение болезни

Межпозвонковый остеохондроз — дегенеративная патология, которая первично поражает межпозвонковые диски. Затем в деструктивный процесс постепенно вовлекаются позвонки, связочно-сухожильный аппарат, нервная система. Остеохондроз является полифакториальным заболеванием, то есть причинами его развития могут стать различные внешние и внутренние факторы. Это естественное старение организма, предшествующие травмы, системные патологии, повышенные физические нагрузки. Ведущие симптомы поражения межпозвонковых дисков — боль и ограничение подвижности.
При выставлении диагноза учитываются результаты рентгенографии, МРТ или КТ. В консервативной терапии применяются фармакологические препараты (уколы, таблетки, мази), проводятся физиотерапевтические, массажные процедуры. Пациентам показано ношение корсетов, бандажей, воротников, регулярные занятия лечебной физкультурой, гимнастикой.

Характеристика заболевания
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. ” Читать далее.
Межпозвонковые диски задействованы при выполнении движений, они препятствуют возникновению травмоопасных перегрузок позвоночника. Их основная функция в организме — амортизирующая. У здорового человека диски эластичные, упругие, способные быстро восстанавливаться после повреждения. Если регенеративные процессы замедляются, то через несколько лет диагностируется межпозвоночный остеохондроз. Лечением патологии занимаются ортопеды, вертебрологи и невропатологи. Но относительно недавно остеохондроз внесен в перечень ревматологических заболеваний. Причина — его схожесть с остеоартрозом периферических суставов. Развитие патологии только начинается с поражения дисков, а при прогрессировании наблюдается деструкция и других структур позвоночника:
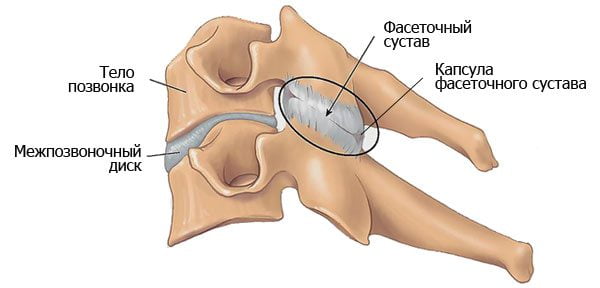
Обычно дегенеративное поражение позвоночного столба сочетается с остеоартрозом. Если повреждаются тела смежных позвонков, то диагностируется спондилез, а межпозвонковые суставы — спондилоартроз.
На механизм развития межпозвонкового остеохондроза и выраженность его симптоматики оказывают влияние анатомические взаимоотношения позвоночника, спинного мозга. Патогенез зависит и от особенностей иннервации, расположения нервных окончаний и кровеносных сосудов.
Патогенез
Остеохондроз межпозвоночных дисков начинает развиваться с утратой пульпозным ядром гидрофильных свойств. Оно не может удерживать влагу из-за расстройства метаболизма и дефицита питательных веществ. Фиброзное кольцо покрывается трещинами, а диск становится менее эластичным и упругим. Его уплощение приводит к тому, что расстояние между телами позвонков уменьшается. При этом смещаются не только они, но дугоотростчатые суставы.
Иммунная система реагирует на распад тканей развитием асептического воспаления. Фасеточные суставы, окружающие их мягкие ткани отекают. Одновременно наблюдается растяжение суставных капсул, спровоцированное смещением позвонков. Итогом деструктивного процесса становится формирование нестабильности позвоночного сегмента. В свою очередь, это приводит к возникновению таких патологических состояний:
- ущемлению спинномозговых корешков;
- формированию функционального блока за счет компенсаторного сокращения позвоночных мышц.
При смещении диска назад и выпячивания его части, разрыва продольной связки образуется межпозвоночная грыжа.
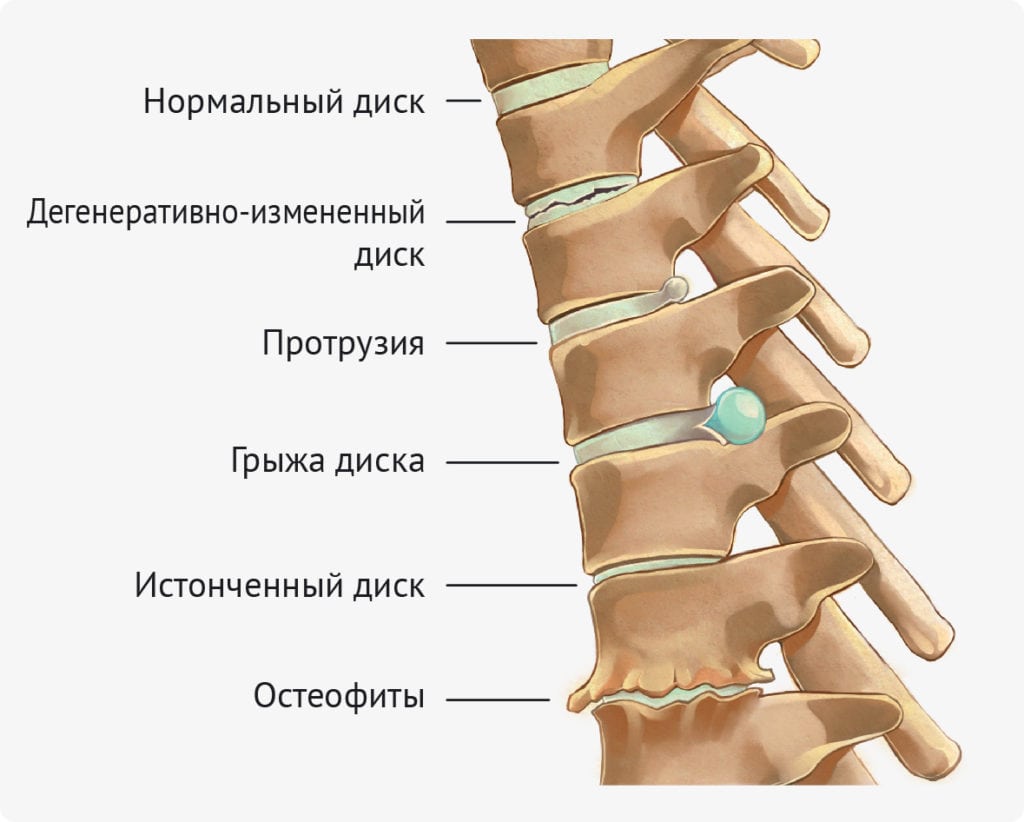
Разорвавшейся считается грыжа, если пульпозное ядро выдавилось в спинномозговой канал. Для стабилизации позвоночных структур начинают уплощаться, разрастаться края тел и отростков позвонков. Формируются наросты (остеофиты), способные сдавливать спинной мозг и провоцировать развитие корешкового синдрома.
| Стадии межпозвонкового остеохондроза | Характерные особенности |
| Первая | Снижение функциональной активности дисков, появление первых болезненных ощущений в области поврежденных позвоночных структур |
| Вторая | Пораженный деструктивными изменениями отдел позвоночника утрачивает стабильность, боли возникают чаще и становятся более интенсивными |
| Третья | Частично восстанавливается стабильность сегментов позвоночника за счет формирования остеофитов, приступы боли происходят реже |
Причины и провоцирующие факторы
Дегенеративный процесс развивается из-за постоянных микротравм дисков при подъеме тяжестей или в результате интенсивных спортивных тренировок. Толчком к их повреждению может стать любая врожденная или приобретенная аномалия опорно-двигательного аппарата. Иногда причиной возникновения патологии является комбинация внешних и внутренних негативных факторов. У молодых людей диски начинают разрушаться из-за длительного нахождения за компьютером со склоненной головой.
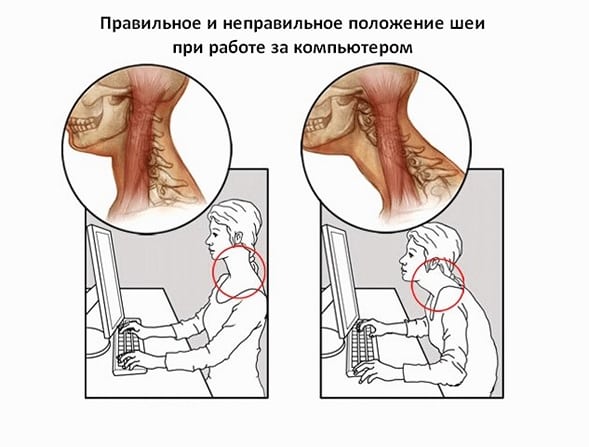
Профессия человека также нередко приводит к развитию деструктивно-дегенеративного процесса. Например, шейный остеохондроз часто диагностируется у работников умственного труда, проводящих большую часть дня за лабораторным столом или печатной машинкой.
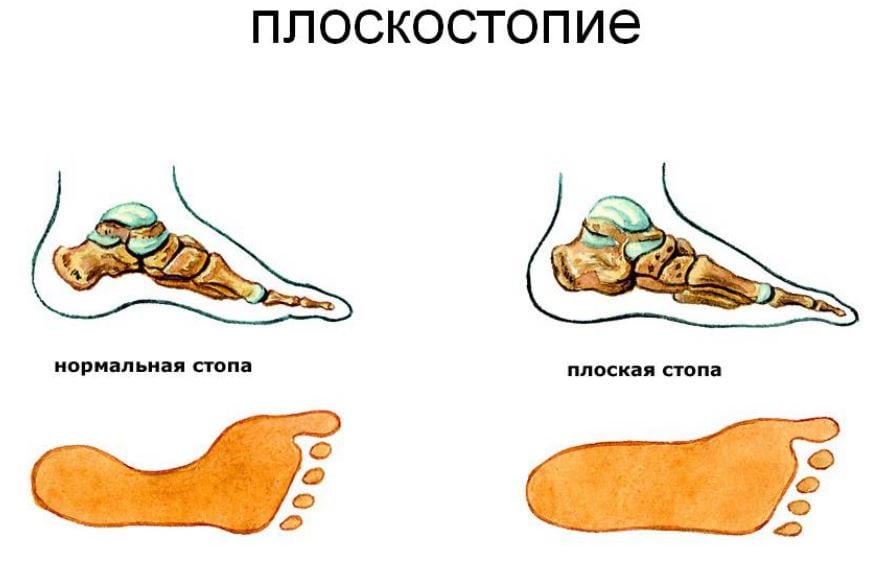
Предпосылкой становится плоскостопие. Оно выявляется в детском возрасте, но при отсутствии лечения прогрессирует с годами. Неправильная постановка стоп во время ходьбы приводит к избыточным нагрузкам на диски и их микротравмированию.
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Но чаще всего межпозвоночный остеохондроз поясничного, шейного, грудного отдела обнаруживается у пожилых людей и стариков. Основными причинами деструкции становятся:
- выраженное обезвоживание тканей и потеря студенистым ядром около 30% воды;
- снижение выработки коллагена в организме;
- преобладание скорости деструктивных процессов;
- изменения в кровеносных сосудах.
К предрасполагающим факторам развития остеохондроза относятся алкоголизм, курение, недостаток в рационе продуктов с высоким содержанием витаминов и микроэлементов. У людей с различными видами артритов, артрозами, эндокринными и метаболическими патологиями вероятность повреждения дисков значительно выше.
Клиническая картина
Для межпозвонкового остеохондроза любой локализации характерно бессимптомное течение на начальной стадии. Затем появляются боли в области поражения: шее и затылке, грудном отделе, пояснице. Их интенсивность значительно повышается после физических нагрузок, переохлаждения, обострения хронических патологий. Самый сильный болевой синдром наблюдается при межпозвонковом остеохондрозе 2 степени. Затем его выраженность постепенно снижается, что может быть воспринято человеком, как выздоровление. На самом деле дегенеративные изменения прогрессируют. Причиной ослабления болей становится стабилизация дисков и позвонков костными наростами.
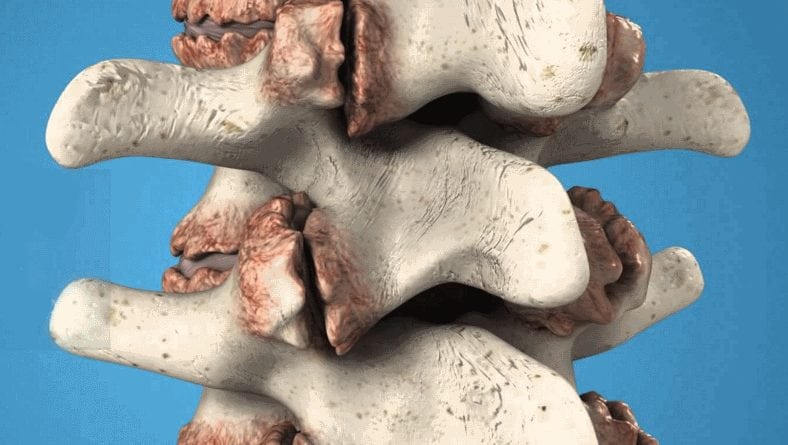
Наиболее яркая клиническая картина у шейного межпозвонкового остеохондроза. Остеофиты и сместившиеся диски сдавливают позвоночную артерию и нервные корешки. Это приводит к возникновению весьма специфических симптомов:
- ухудшение слуха, снижение остроты зрения;
- головокружения, головные боли, нарушение координации движения;
- психоэмоциональные расстройства, ухудшение памяти, бессонница или сонливость.
Люди с грудной патологией часто записываются на прием к кардиологу из-за периодически возникающих болей в области сердца. Нередко они обращаются к гастроэнтерологу, так как болезненные ощущения возникают в правом подреберье и (или) эпигастрии. Такое разнообразие симптомов объясняется расстройством иннервации, наиболее характерным именно для грудного остеохондроза.

Повреждение пояснично-крестцовых позвонков сигнализирует тянущими, ноющими болями в нижней части спины. Они иррадиируют в ягодицы, бедра, а иногда и голени. При значительном поражении дисков наблюдаются сглаженность поясничного лордоза, развитие антальгического сколиоза, парестезии, мышечная слабость. Сухожильные рефлексы могут полностью исчезнуть.
Основные методы лечения
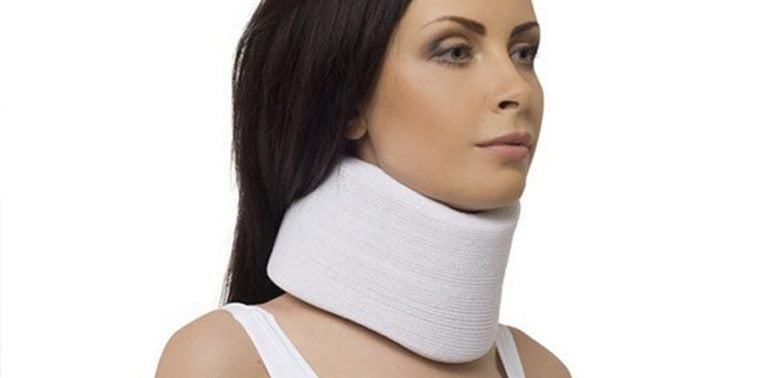
Если больной обращается за медицинской помощью в период рецидива, то ему рекомендован покой в области повреждения. При межпозвонковом остеохондрозе грудного отдела позвоночника снизить нагрузку на диски позволит ношение ортопедических эластичных корсетов с жесткими вставками. Устранить острые боли в шее помогает воротник Шанца, который надевают на 2-3 часа и обязательно снимают перед сном. Приступ поясничного остеохондроза можно купировать с помощью плотного бандажа средней фиксации.
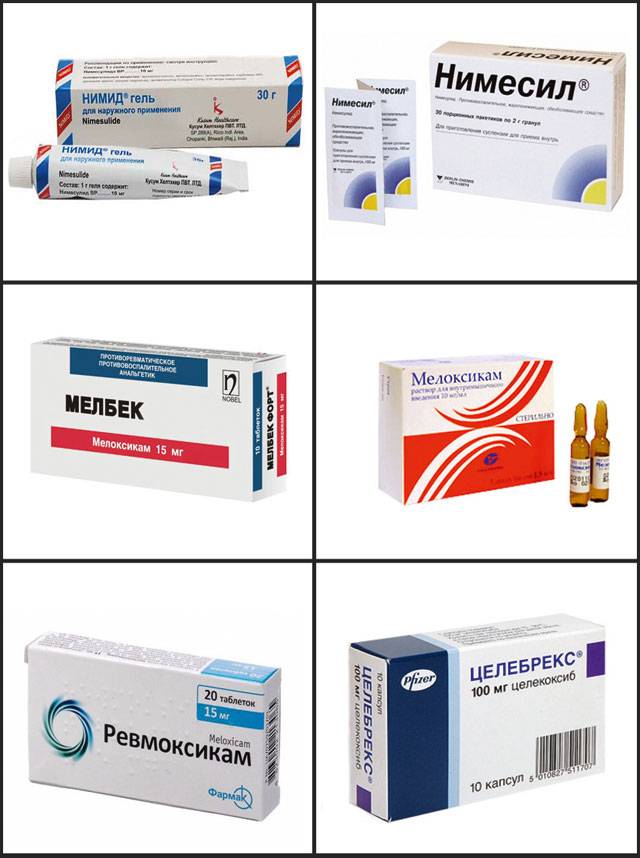
В терапии используются препараты различных клинико-фармакологических групп в виде мазей, таблеток, растворов для парентерального введения:
- нестероидные противовоспалительные средства с активными ингредиентами ибупрофеном, кетопрофеном, мелоксикамом, диклофенаком, нимесулидом;
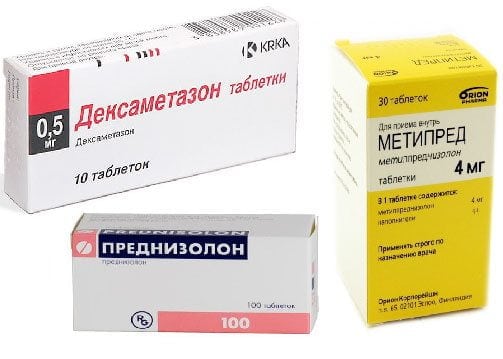
- глюкокортикостероиды Дипроспан, Триамцинолон, Преднизолон в комбинациях с анестетиками для проведения медикаментозных блокад;
- миорелаксанты Мидокалм, Сирдалуд, Баклосан для устранения мышечных спазмов и ущемления нервных корешков;
- средства с витаминами группы B (Мильгамма, Комбилипен, Нейромультивит) для улучшения иннервации;

- хондропротекторы Артра, Терафлекс, Структум, Алфлутоп для профилактики дальнейшего разрушения хрящевых тканей дисков.

В лечении межпозвоночного остеохондроза грудного, шейного, поясничного отделов используются физиотерапевтические методы. УВЧ-терапия, электрофорез, магнитотерапия, лазеротерапия применяются для нормализации трофики позвоночных структур за счет улучшения кровообращения. На стадии ремиссии проводится вытяжение позвоночного столба, способствующее увеличению расстояния между позвонками.
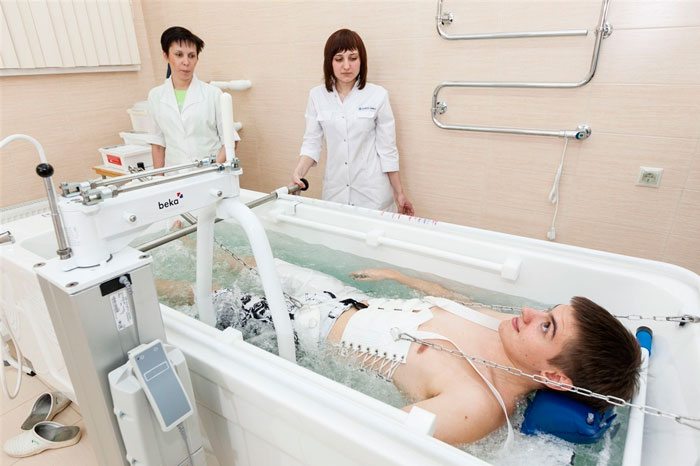
При неэффективности консервативного лечения пациента готовят к операции. Показанием к хирургическому вмешательству также становится значительное сдавление спинного мозга. Обычно проводится микродискэктомия, валоризация диска с помощью пункции, а также замена поврежденного диска имплантатом.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>


