Желудочковая тахикардия
Желудочковая тахикардия – приступ учащенного сердцебиения желудочков до 180 ударов и более. Правильность ритма обычно сохранена. При желудочковой тахикардии так же, как и при суправентрикулярной (наджелудочковой), приступ обычно начинается остро. Купирование пароксизма часто происходит самостоятельно.
Пароксизмальная желудочковая тахикардия – самый опасный вид нарушения ритма. Это связано с тем, что, во-первых, этот вид аритмии сопровождается нарушением насосной функции сердца, приводя к недостаточности кровообращения. И, во-вторых, высока вероятность перехода в трепетание или фибрилляцию желудочков. При таких осложнениях прекращается координированная работа миокарда, а значит, происходит полная остановка кровообращения. Если в данном случае не оказать реанимационные мероприятия, то последует асистолия (остановка сердца) и смерть.
Классификация желудочковых тахикардий
Согласно клинической классификации выделяют 2 вида тахикардий:
- Пароксизмальные устойчивые:
- продолжительность более 30 секунд;
- выраженные гемодинамические нарушения;
- высокий риск развития остановки сердца.
- Пароксизмальные неустойчивые желудочковые тахикардии:
- небольшая продолжительность (менее 30 секунд);
- гемодинамические нарушения отсутствуют;
- риск развития фибрилляции или остановки сердца по-прежнему велик.
Особое внимание следует уделить, так называемым, особым формам желудочковых тахикардий. Они имеют одну общую особенность. При возникновении таковых резко повышается готовность сердечной мышцы к развитию фибрилляции желудочков. Среди них выделяют:
- Рецидивирующая желудочковая тахикардия:
- возобновление пароксизмов после периодов нормального сердцебиения с источником ритма из синусового узла.
- Полиморфная тахикардия:
- такая форма может возникнуть при одновременном наличии нескольких патологических очагов источника ритма.
- Двунаправленная желудочковая тахикардия:
- характеризуется либо разными путями проведения нервного импульса из одного эктопического очага, либо правильным чередованием двух источников нервного импульса.
- Тахикардия типа «Пируэт»:
- ритм неправильный;
- по своему типу является двунаправленной;
- очень высокая ЧСС (частота сердечных сокращений) до 300 ударов в минуту;
- на ЭКГ — волнообразное нарастание с последующим снижением амплитуды желудочковых QRS-комплексов;
- склонность к рецидивам;
- в дебюте пароксизма определяется удлинение интервала Q-T (по ЭКГ) и возникновение ранних экстрасистол (преждевременных сокращений миокарда).
Этиология и распространенность патологии
Согласно мировым данным, порядка 85% случаев желудочковых тахикардий приходится на лиц, страдающих ишемической болезнью сердца (ИБС). У двух пациентов из ста, страдающих этим заболеванием, причину найти вообще не удается. В этом случае говорят об идиопатической форме. Мужчины в 2 раза больше подвергнуты таким пароксизмам.
Существует 4 основные группы причин возникновения пароксизмальных желудочковых тахикардий:
- Нарушение циркуляции крови по коронарным артериям:
- инфаркт миокарда;
- постинфарктная аневризма;
- реперфузионные аритмии (возникают при обратном восстановлении нарушенного кровотока коронарной артерии).
- Генетические нарушения в организме:
- дисплазия левого желудочка;
- удлинение или укорочение интервала Q-T;
- WPW-синдром;
- катехоламининдуцированная триггерная полиморфная желудочковая тахикардия.
- Заболевания и состояния, не связанные с коронарным кровообращением:
- миокардиты, кардиосклероз и кардиомиопатии;
- врожденные и ревматические пороки сердца, последствия оперативных вмешательств;
- амилоидоз и саркоидоз;
- тиреотоксикоз;
- передозировка лекарственными препаратами (к примеру, сердечными гликозидами);
- «сердце спортсмена» (измененная структура миокарда, развивающаяся вследствие высоких нагрузок на сердечную мышцу).
- Иные неустановленные факторы:
- случаи возникновения желудочковой тахикардии при отсутствии всех вышеописанных состояний.
Механизм развития желудочковой тахикардии
Науке известны три механизма развития желудочковых пароксизмов:
- Механизм re-entry. Это наиболее часто встречающийся вариант возникновения нарушения ритма. В основе лежит повторный вход волны возбуждения участка миокарда.
- Патологический очаг повышенной активности (автоматизма). В определенном участке сердечной мышцы под действием различных внутренних и внешних факторов формируется эктопический источник ритма, вызывающий тахикардию. В данном случае речь идет о расположении такого очага в миокарде желудочков.
- Триггерный механизм. При нем происходит ранее возбуждение клеток миокарда, которое способствует возникновению нового импульса «раньше положенного срока».
Клинические проявления заболевания
- чувство учащенного сердцебиения;
- ощущение «кома в горле»;
- резкое головокружение и немотивированная слабость;
- чувство страха;
- побледнение кожи;
- боль и жжение за грудиной;
- часто наблюдаются потери сознания (в основе лежит недостаточность кровоснабжения головного мозга);
- при нарушении координированного сокращения миокарда происходит острая сердечно-сосудистая недостаточность (начиная от одышки или отека легких и заканчивая летальным исходом).
Диагностика патологии
Для того, чтобы определить тип пароксизмальной тахикардии и удостовериться в том, что имеет место быть именно желудочковая форма, достаточно нескольких методов диагностики. Основным из них является электрокардиография (ЭКГ).
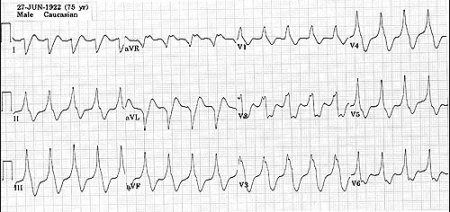 ЭКГ при желудочковой тахикардии Существует также ряд косвенных симптомов, по которым можно предположить наличие желудочкового типа пароксизмальной тахикардии. К таковым относятся все вышеописанные симптомы, плюс некоторые простейшие физикальные исследования и их результаты:
ЭКГ при желудочковой тахикардии Существует также ряд косвенных симптомов, по которым можно предположить наличие желудочкового типа пароксизмальной тахикардии. К таковым относятся все вышеописанные симптомы, плюс некоторые простейшие физикальные исследования и их результаты:
- при прослушивании работы сердца (аускультации) – учащенное сердцебиение с глухими сердечными тонами, которые невозможно подсчитать;
- слабый пульс на лучевой артерии (определяется на запястье) или его отсутствие (если невозможно «прощупать»);
- резкое снижение артериального давления (АД). Часто АД вообще не удается определить, во-первых, из-за его очень низкого уровня и, во-вторых, из-за слишком высокой ЧСС.
При отсутствии ЭКГ-признаков желудочковой тахикардии, но наличии подобных симптомов, целесообразно проведение Холтеровского мониторирования. Одна из основных задач этих обоих инструментальных исследований – определение наличия желудочковой тахикардии и ее дифференциальная диагностика от наджелудочковой формы с аберрантным проведением (при расширенном QRS-комплексе).
Дифференциальная диагностика желудочковой тахикардии
Первостепенное значение в определении желудочковой тахикардии имеет ее дифференцировка с суправентрикулярной формой с аберрантным проведением импульса (т.к. при обоих видах комплекс QRS расширен). Такая необходимость обусловлена различиями в купировании приступа и возможными осложнениями. Это связано с тем, что желудочковый пароксизм тахикардии значительно опаснее.
Признаки желудочковой тахикардии:
- Продолжительность QRS комплексов более 0,12 секунд (на ЭКГ в сравнении с наджелудочковой тахикардией комплекс более широкий).
- АВ-диссоциация (несинхронность сокращений предсердий и желудочков на ЭКГ или при электрофизиологическом внутрисердечном исследовании).
- QRS-комплексы монофазны (типа rs или qr).
Признаки наджелудочковой тахикардии с аберрантным проведением:
- Трехфазный (rSR) комплекс QRS в первом грудном (V1) отведении.
- Продолжительность QRS не более 0,12 секунд.
- Дискордантность (расположение по разные стороны от изоэлектрической линии на ЭКГ) зубца T относительно QRS.
- Зубцы P ассоциированы с желудочковыми QRS-комплексами.
Лечение пароксизмальной желудочковой тахикардии
Неустойчивая желудочковая тахикардия обычно не требует никакого лечения, однако, ее прогноз на порядок ухудшается при наличии сопутствующих поражений сердца. При классической устойчивой тахикардии обязательно экстренное купирование пароксизмального приступа.
Перед проведением медицинских манипуляций по восстановлению нормального сердечного ритма при данной патологии важно учесть следующие факторы:
- Отмечались ли ранее аритмии; болеет ли пациент заболеваниями щитовидной железы, сердечно-сосудистой системы.
- Были ли ранее необъяснимые потери сознания.
- Страдают ли родственники от подобных заболеваний, встречались ли среди них случаи внезапной сердечной смерти.
- Принимал ли пациент какие-либо лекарственные препараты (необходимо учесть, что некоторые лекарственные средства (антиаритмики, мочегонные и др.) могут провоцировать нарушение ритма). Важно помнить о несовместимости многих противоаритмических препаратов (особенно в течение 6 часов после приема).
- Какими лекарственными веществами восстанавливался ритм ранее (является одним из показаний к выбору именно этого препарата).
- Были ли осложнения аритмий.
Этапы купирования приступа пароксизмальной желудочковой тахикардии:
При любой тахикардии с расширенный QRS-комплексом (в том числе и наджелудочковой с аберрантным проведением) и выраженными нарушениями гемодинамических показателей показана электрическая кардиоверсия (электроимпульсная терапия). Для этого используется разряд 100 – 360 Дж. При отсутствии эффекта внутривенно одновременно вводится раствор Адреналина с одним из антиаритмических препаратов (Лидокаин, Амиодарон).
Если желудочковая тахикардия не сопровождается нарушением кровообращения и выраженным снижением артериального давления (АД), то сначала применяют Лидокаин. При отсутствии эффекта показана электроимпульсная терапия (ЭИТ).
В случае улучшения общего состояния больного и повышения АД, но при все еще нарушенном сердечном ритме, целесообразно использование Новокаинамида. Если состояние не улучшилось после ЭИТ, внутривенно вводят раствор Амиодарона. В случае успешного купирования приступа желудочковой тахикардии обязательным является введение одного из вышеописанных антиаритмических препаратов в течение суток.
Важно помнить:
- при полной атриовентрикулярной блокаде введение раствора Лидокаина недопустимо;
- при желудочковой тахикардии типа «Пируэт» купирование пароксизма необходимо начать с внутривенного введения раствора Магния сульфата.
Прогноз
Если желудочковая тахикардия не сопровождается нарушением функции левого желудочка (нет снижения АД и признаков дефицита кровообращения), прогноз благоприятный и риск повторного приступа и внезапной сердечной смерти минимальный. В противном случае наоборот.
Пароксизм тахикардии типа «Пируэт» при любом варианте течения имеет неблагоприятный прогноз. В этом случая высока вероятность развития фибрилляции желудочков и внезапной сердечной смерти.
Профилактика желудочковой тахикардии
В основе профилактики заболевания лежит постоянный прием антиаритмических противорецидивных препаратов. Индивидуальный эффективный подбор лекарств возможен лишь у половины больных. В настоящее время применяют либо Соталол, либо Амиодарон. При перенесенном инфаркте миокарда в качестве профилактики желудочковых тахикардий выступают такие препараты, как:
- статины – снижают уровень холестерина в крови (Аторвастатин, Ловастатин);
- антиагреганты – препятствуют образованию тромбов (Аспирин, Полокард, Аспирин-кардио);
- ингибиторы АПФ – снижают АД и расслабляют сосудистую стенку, тем самым снижая нагрузку на сердечную мышцу (Эналаприл, Лизиноприл);
- бета-блокаторы (Бисопролол, Метопролол).
При повторяющихся приступах на фоне приема вышеописанных препаратов для предупреждения последующих пароксизмов используют:
- имплантацию кардиовертера-дефибриллятора, который в случае нарушения ритма в автоматическом режиме выдает определенный разряд для восстановления нормальной сердечной деятельности;
- радиочастотную аблацию – физическое удаление патологических путей проведения нервных импульсов внутри сердца;
- пересадка сердца (в крайнем случае, при невозможности иного лечения).
Таким образом, желудочковая тахикардия – наихудший вариант пароксизмальной тахикардии, нередко сопровождающийся серьезными осложнениями. При таком нарушении сердечного ритма высока вероятность летального исхода.
Желудочковая тахикардия
Все виды тахикардии проявляются учащенным сердцебиением, когда ЧСС насчитывается более 90 раз в минуту. В зависимости от локализации очага, ставшего причиной развития аритмии, выделяют суправентрикулярные (предсердные), вентрикулярные (желудочковые) и узловые тахикардии. При подобных приступах частота сердцебиения составляет от 150 до 300 раз в минуту.
Самой неблагоприятной из всех видов пароксизмальной тахикардии является желудочковая форма, поэтому при ее возникновении медицинская помощь должна быть оказана без замедлений.
Заболевание развивается чаще всего на фоне сердечно-сосудистой патологии и приводит к серьезным гемодинамическим нарушениям. Также страдает сердечная мышца – миокард, поэтому сопровождается, в основном, тяжелыми клиническими признаками. В некоторых случаях даже незначительные заболевания сердца могут осложниться желудочковой тахикардией, опасно ли это заболевание? Однозначно, что да, так как за один год умирает порядка 300 тыс. людей именно от этой патологии сердца. Это примерно половина случаев от общей сердечной смертности.
Видео: Профессор Обрезан А.Г.: Проблема желудочковых нарушений сердечного ритма
Описание желудочковой тахикардии
Сердечная мышца в нормальном состоянии проводит электрические импульсы регулярно и упорядоченно, с частотой 60-90 раз в минуту. При этом сначала сокращаются предсердия, а затем импульс поступает по атриовентрикулярному узлу в желудочки, которые на несколько миллисекунд позже также сокращаются. Этот процесс проходит настолько быстро, что человеком практически не ощущается, а в медицине определяется как синусовый ритм.
При желудочковой тахикардии синусовый узел не является основным водителем ритма, поскольку он не способен контролировать сократительную способность сердца.
Желудочковая тахикардия (ЖТ) – нарушение нормального (синусового) ритма сердца, характеризующееся увеличением числа сокращений желудочков. Подобное возникает из-за нарушенной структуры миокарда, в результате чего по волокнам не может нормально передаваться электрический импульс. Если по предсердиям и через АВ-узел он проходит нормально, то в желудочках начинает прерываться и циркулировать по замкнутому кругу. Или же в самих желудочках формируются эктопические очаги, которые становятся дополнительными и внеочередными генераторами сигнала возбуждения. В результате их деятельности начинается хаотичное сокращение миокарда желудочков в сумасшедшем темпе.

При ЖТ нарушается гемодинамика. Это связано с влиянием двух факторов:
- при увеличении частоты желудочковых сокращений снижается выброс крови в малый и большой круг кровообращения, что негативно отражается на общем состоянии больного.
- дискоординация работы сердца снижает его функциональные возможности, что также сказывается на гемодинамике.
Симптомы желудочковой тахикардии
Клиническая картина напрямую зависит от сложности гемодинамических нарушений. Как правило, к основным проявлениям аритмии добавляются симптомы заболевания, на фоне которого развилась ЖТ.
Признаки, характерные для всех пароксизмальных тахикардий:
- внезапное развитие приступа;
- увеличенное количество сердечных сокращений (при желудочковой форме ЦСС составляет, как правило, 150-180 раз в минуту);
- может ощущаться сильная пульсация сосудов, расположенных на шее.
Работа желудочков тесно связана с центральным кровообращением, поэтому при ЖТ нередко появляются симптомы нарушения гемодинамики: слабость, головокружение, боль в сердце, пониженное артериальное давление. В особо сложных случаях развиваются отеки, появляется одышка, становится трудно дышать, что указывает на острую сердечную недостаточность.
Заболевание в 2% случаев протекает бессимптомно и с минимальными органическими поражениями сердца.
Причины появления желудочковой тахикардии
ЖТ напрямую связана с кардиальной патологией, но практический опыт показывает, что риск возникновения патологии возрастает у пациентов со следующими заболеваниями:
- Ишемическая болезнь сердца приводит к развитию ЖТ в 90-95% случаев. В основном патология связана с инфарктными изменениями, которые приводят к тахикардии в 1-2% случаев и развивающиеся в первые часы после органического поражения. Отмечено, что постинфарктная ЖТ длится недолго и самостоятельно проходит. Также могут сыграть негативную роль в появлении ЖТ миокардиты, в значительной степени меняющие структуру сердечной мышцы.
- Пороки сердца, обусловленные врожденными и ревматическими факторами. Нарушение структуры клапанов не позволяет крови выбрасываться из сердца должным образом. Особенно тяжело протекают приступы на фоне длительно нелеченных стенозов и недостаточностей клапанов, вызвавших декомпенсацию работы левого желудочка.
- Лекарственное воздействие может негативно сказаться на деятельности сердца. В 20% случаев вызывают желудочковую тахикардию сердечные гликозиды. ЖТ может являться осложнением лечения такими препаратами, как изадрин, хинидин, адреналин. психотропные средства, некоторые анестетики.

В этиопатогенезе заболевания отмечаются провоцирующие факторы, способствующие развитию ЖТ. Это могут быть частые стрессовые и психоэмоциональные напряжения, повышенная физическая нагрузка, хирургические вмешательства на сердце и гормональный дисбаланс в организме, возникающий при феохромоцитоме.
Виды желудочковой тахикардии
Ввиду различных факторов ЖТ может протекать в нескольких видах: неустойчивой и устойчивой. Также различают типы желудочковой тахикардии потенциально опасные из-за высокого риска развития фибрилляции желудочков.
В небольшом количестве, порядка 2%, тахикардия желудочковой формы развивается у молодых людей. При этом в их здоровье не отмечается особых нарушений. В подобных случаях говорят об идиопатической ЖТ.
Устойчивая и неустойчивая желудочковая тахикардия
Неустойчивый тип ЖТ характеризуется нестабильным протеканием. На ЭКГ фиксируются пароксизмы с периодичностью в полминуты. Их количество составляет более трех за определенный период. Происходят гемодинамические нарушения, но при этом прогноз летального исхода незначительный. Неустойчивая желудочковая тахикардия является частым осложнением желудочковой экстрасистолии, поэтому при их сочетании выставляют диагноз в виде “экстрасистолия с пробежками желудочковой тахикардии”.

Устойчивый тип ЖТ прогностически более не благоприятен. Возникший пароксизм длится не менее 30 секунд, определяемых по ЭКГ. Желудочковые комплексы в этом случае сильно изменены. Из-за повышения риска внезапной сердечной смерти на фоне развившейся фибрилляции тахикардия этого типа считается опасной для жизни.
Классификация желудочковой тахикардии
Соответственно этому разделению определяют типы ЖТ, потенциально опасные из-за возможного развития фибрилляции.
- Мономорфные ЖТ, которые зачастую возникают вследствие органического поражения сердца.

- Полиморфные, или мультиформные, ЖТ – это различные по амплитуде и направлениям желудочковые комплексы., образующиеся в результате действия двух и более эктопических очагов. Возникают в основном без структурных изменений сердца, хотя в некоторых случаях определяются органические изменения. Различают двунаправленные-веретенообразные полиморфные ЖТ и политопные, или мультифокусные.

Иногда возникает тахикардия по типу “пируэт”, когда комплексы QRS прогрессивно изменяются и повторяются на фоне удлиненного интервала QT.

Осложнения при желудочковой тахикардии
Самое опасное осложнение – аритмия с полным прекращением работы сердца. Подобное возникает из-за развившейся фибрилляции сердца.

Если пароксизмы возникают периодически на протяжении длительного времени возможно образование тромбов, которые затем переходят в крупные сосуды. Поэтому у больных ЖТ повышается риск развития тромбоэмболии артерий головного мозга, легких, желудочно-кишечного тракта и конечностей.
Без лечения прогноз ЖТ с органическими изменениями является неблагоприятным. При своевременном назначении терапии и восстановлении нормальной работы сердца меняется в положительную сторону.
Хорошим считается прогноз при определении ЖТ у детей до одного года. В некоторых случаях тахикардия, появившаяся в грудном возрасте, держится у детей от месяца-двух до 10 лет.
Диагностика желудочковой тахикардии
При первых появлениях резкого и учащенного сердцебиения следует обратиться к врачу, поскольку только с помощью ЭКГ можно будет установить точный диагноз. В некоторых случаях больные переносят заболевание на ногах, тогда более целесообразно использовать суточный мониторинг ЭКГ. При отсутствии результата от этого метода исследования назначается нагрузочная проба, в ходе которой в большинстве случаев, выявляется патология сердца.
Характерные признаки желудочковой тахикардии на ЭКГ:
- Комплексы QRS расширяются и могут деформироваться, изменяться по амплитуде и направлениям.
- ЧСС от 100 ударов в минуту.
- Электрическая ось сердца (ЭОС) отклоняется влево.
В качестве дополнительных способов диагностики используют:
- Электрофизиологическое исследование, которое выявляет различные типы и формы тахикардии. Хорошо подходит для точной диагностики изменений, происходящих в пучках Гиса.
- Эхокардиография – исследует различные области сердца, помогает определить местонахождение патологического очага и его распространенность в миокарде.
- Коронарография – по большей части назначается для уточнения диагноза при ишемической болезни сердца.
Важное значение имеют лабораторные анализы (общие, биохимия), которые помогают выявить сопутствующую патологию, а также определить электролитный состав, уровень сахара, холестерина в крови.
Лечение желудочковой тахикардии
На сегодня нет методик, которые бы давали 100% улучшение клинической картины. Как правило, лечение ЖТ начинается с введения медикаментов. В первую очередь лидокаина или новокаинамида. Препараты способны резко снизить давление, что необходимо учитывать при введении больным, склонным к гипотензии. При наличии противопоказаний к выше приведенным препаратам используют соталол.
В некоторых случаях показано использование антиаритмических препаратов:
- приступы возникают часто или плохо переносятся больным;
- из-за приступов ЖТ сильно страдает циркуляция крови;
- прогноз заболевания определяется как неблагополучный или аритмия протекает злокачественно.
Неэффективность медикаментозной терапии является показанием к проведению кардиоверсии. Начальную дозу определяют из расчета 1 Вт на кг.
Лечение желудочковой тахикардии злокачественного течения и устойчивой к медикаментозной терапии проводится амиодароном. При отсутствии эффекта к предложенной монотерапии добавляют пропанолол. Комбинация из двух препаратов оказывается успешной в 80% случаев. Назначаются лекарства как взрослым, так и детям, в том числе новорожденным, у которых определяется жизнеугрожающая ЖТ.
Оперативное лечение заключается в улучшении качества жизни больного при стойких формах ЖТ, развившихся на фоне ИБС. Также могут наблюдаться другие органические нарушения. Во время оперативного вмешательства имплантируется кардиологическое устройство, предотвращающее остановку сердца. Подобная операция является дорогостоящей, поэтому ее редко практикуют. Существует несколько техник ее выполнения:
- проводится имплантация дефибриллятора;
- некоторые пути, проводящие электрический импульс и считающиеся патологическими, пересекаются;
- устанавливается электрический кардиостимулятор.
Неотложная помощь при ЖТ
Должна быть оказана до того времени, когда к больному подойдет врач или медицинская бригада. Случиться приступ может в любом месте и при любых обстоятельствах, поэтому желательно каждому осознанному гражданину знать те меры первой помощи, которые помогут сохранить больному жизнь:
- Если человек схватился за сердце, стал шататься, резко наклонился вперед или упал, его нужно по возможности усадить или уложить на ровную поверхность.
- Если человек в сознании, нужно его попросить сжимать и разжимать мышцы живота, рук и ног.
- Попросить больного сделать резкий выдох.
- Массажными движениями растирать область сонных артерий на шее с одной и другой стороны по очереди.
- При возможности приложить ко лбу и вискам что-то холодное, можно намочить полотенце или носовой платок.
Самое важное при оказании первой помощи позвонить в скорую, ведь только медперсонал с нужными лекарствами и оборудованием сможет купировать приступ желудочковой тахикардии.
Вторичная профилактика желудочковой тахикардии
При возникновении приступов в первый раз нужно в кратчайшие сроки провести диагностику и лечение заболевания, вызвавшего ЖТ. После подбирается в индивидуальном порядке терапия, которая является по сути вторичной профилактикой желудочковой тахикардии.
При развитии частых пароксизмов, которые сложно купируются и заметно сказываются на качестве жизни больного, врачом может быть дано направление на имплантацию дефибриллятора.
В целях профилактики рецидивов ЖТ полезно придерживаться общих рекомендаций по корректировке привычного образа жизни:
- Регулярно контролировать уровень артериального давления, глюкозы в крови, массу тела.
- Правильно питаться, с включением продуктов, полезных для сердца.
- Вредные привычки в обязательном порядке нужно исключить.
- Заниматься лечебной физкультурой и выполнять допустимую физическую деятельность.
Видео: Новые возможности лечения желудочковой тахикардии
Желудочковая тахикардия (I47.2)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Желудочковая пароксизмальная тахикардия (ЖТ) – чаще всего внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сокращений желудочков до 150-180 ударов в минуту (реже – более 200 ударов в минуту или в пределах 100-120 ударов в минуту), как правило, с сохранением правильного регулярного сердечного ритма.
Желудочковая пароксизмальная тахикардия находится на первом месте среди всех аритмий, угрожающих жизни больного (как желудочковых, так и наджелудочковых), так как не только опасна для гемодинамики сама по себе, но и серьезно угрожает переходом в трепетание и фибрилляцию желудочков. В этом случае координированное сокращение желудочков прекращается, что означает остановку кровообращения и переход в асистолию («аритмическая смерть»), если не будут проведены своевременные реанимационные мероприятия.
Классификация
Этиология и патогенез
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 2
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Как правило, приступ пароксизмальной тахикардии (ПТ) имеет внезапное начало и заканчивается так же неожиданно. Больной испытывает толчок в области сердца (начальная экстрасистола), после чего начинается сильное сердцебиение. Крайне редко больные жалуются только на чувство дискомфорта в области сердца, легкое сердцебиение или вообще не испытывают неприятных ощущений. Иногда перед приступом удается зафиксировать экстрасистолию . Очень редко некоторые больные ощущают перед приближением приступа ауру – легкое головокружение, шум в голове, чувство сжатия в области сердца.
При наступлении приступа ПТ кожа и видимые слизистые оболочки становятся бледными; яремные вены иногда набухают, пульсируют синхронно артериальному пульсу; учащается дыхание; отмечается ритмичный резко учащенный пульс слабого наполнения, подсчет пульса затруднен.
В начале приступа размеры сердца не изменены или соответствуют таковым при основном заболевании.
Аускультативно выявляется маятникообразный ритм с частотой сердечных сокращений 150-160 до 200-220 в 1 минуту. При желудочковой форме пароксизмальной тахикардии частота гетеротопного ритма может быть до 130 в 1 минуту.
Диагностика
Дифференциальный диагноз
Дифференциальная диагностика желудочковой пароксизмальной тахикардии и суправентрикулярной предсердной тахикардии с широкими комплексами QRS (аберрантное проведение) имеет первостепенное значение. Это связано с тем, что лечение этих двух нарушений ритма основано на разных принципах, и прогноз желудочковых пароксизмальных тахикардий гораздо более серьезен, чем наджелудочковой предсердной тахикардии.
Осложнения
Выявлено, что при пароксизмальной тахикардии (ПТ), когда регистрируется 180 и более сокращений в 1 минуту, значительно снижается коронарный кровоток. Это может вызвать инфаркт миокарда у больных ишемической болезнью сердца.
Желудочковая тахикардия: возникновение, формы, проявления, диагностика, лечение

Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
© При использовании материалов ссылка или указание названия источника обязательны.
Автор: Сазыкина Оксана Юрьевна, кардиолог
Желудочковая тахикардия – это один из видов нарушений сердечного ритма, возникающий почти всегда вследствие серьезного поражения сердечной мышцы, характеризующийся значительным нарушением внутрисердечной и общей гемодинамики, и способный стать причиной летального исхода.
Вообще тахикардией принято называть учащенный ритм сердечных сокращений – более 80 ударов в минуту. Но если синусовая тахикардия, возникающая в силу нагрузок, волнения, употребления кофеина и т.п., является более физиологичной, то некоторые виды тахикардий являются патологическими. Так, например, наджелудочковая, или суправентрикулярная тахикардия, тахикардия из АВ-соединения (реципрокная, узловая тахикардия) уже требуют оказания немедленной медицинской помощи. В том случае, когда речь идет об учащенном сердечном ритме, источником которого является миокард желудочков сердца, помощь должна быть оказана незамедлительно.

работа проводящей системы сердца в норме
В норме электрическое возбуждение, которое и приводит к нормальному сокращению сердечной мышцы, начинается в синусовом узле, постепенно “опускаясь” ниже и охватывая сначала предсердия, а затем и желудочки. Между предсердиями и желудочками располагается атриовентрикулярный узел, своеобразный “переключатель”, обладающий пропускной способностью для импульсов около 40-80 в минуту. Именно поэтому сердце у здорового человека бьется ритмично, с регулярностью 50-80 ударов в минуту.
При поражении миокарда часть импульсов не может пройти дальше, так как для них существует препятствие в виде электрически интактной в данном месте ткани желудочков, и импульсы возвращаются обратно, как бы циркулируя по кругу в одном микроочаге. Эти очаги по всему миокарду желудочков приводят к более частому их сокращению, при этом частота сокращений сердца может достигать 150-200 ударов в минуту и более. Такой тип тахикардии является пароксизмальным и может быть устойчивым и неустойчивым.

Устойчивая желудочковая тахикардия характеризуется появлением пароксизма (внезапно и резко возникшего приступа учащенного сердцебиения) продолжительностью более 30 секунд по кардиограмме с наличием множественных измененных желудочковых комплексов. Устойчивая желудочковая тахикардия с большой долей вероятности может трансформироваться в фибрилляцию желудочков и свидетельствует об очень высоком риске развития внезапной сердечной смертности.
Неустойчивая пароксизмальная желудочковая тахикардия характеризуется наличием трех и более измененных желудочковых комплексов и повышает риск развития внезапной сердечной смерти, но не так значительно, ка устойчивая. Неустойчивая желудочковая тахикардия обычно может наблюдаться при частой желудочковой экстрасистолии, и тогда говорят об экстрасистолии с пробежками желудочковой тахикардии.
Распространенность желудочковой тахикардии
Данный вид нарушения ритма сердца встречается не так уж и редко – практически у 85% пациентов, имеющих ишемическую болезнь сердца. Пароксизмы тахикардии отмечаются в два раза чаще у лиц мужского пола, нежели женского.
Причины желудочковой тахикардии
Желудочковая тахикардия в подавляющем большинстве случаев свидетельствует о наличии у пациента какой-либо патологии сердца. Однако, в 2% всех случаев тахикардии выявить причину ее возникновения не удается, и тогда желудочковая тахикардия называется идиопатической.

Из основных причин следует отметить следующие:
- Острый инфаркт миокарда. Около 90% из всех случаев желудочковой тахикардии вызваны инфарктными изменениями в миокарде желудочков (как правило, левого, в связи с особенностями кровоснабжения сердца).
- Врожденные синдромы, характеризующиеся нарушениями в работе генов, которые ответственны за микроструктуры в клетках сердечной мышцы – за работу калиевых и натриевых каналов. Нарушения работы этих каналов приводит к неконтролируемым процессам реполяризации и деполяризации, вследствие чего и возникает учащенное сокращение желудочков. В настоящее время описаны два подобных синдрома – синдром Джервелла-Ланге-Нильсена, сочетающийся с врожденной глухотой, и синдром Романо-Уорда, не сочетающийся с глухотой. Эти синдромы сопровождают желудочковую тахикардию по типу “пируэт”, когда в сердце образуется настолько много очагов возбуждения, что на кардиограмме эти полиморфные и политопные желудочковые комплексы выглядят как волнообразные изменения повторяющихся комплексов вверх и вниз относительно изолинии. Часто подобный тип тахикардии называют “сердечным балетом”.
Кроме этих двух синдромов, к пароксизму желудочковой тахикардии и внезапной сердечной смерти могут привести синдром Бругада (также обусловленный нарушенным синтезом калиевых и натриевых каналов); ВПВ-синдром, или синдром Вольфа-Паркинсона-Уайта, для которого характерна склонность желудочков к преждевременным очень частым сокращениям в связи с наличием дополнительных проводящих пучков между предсердиями и желудочками (Кента и Махейма); и синдром Клерка-Леви-Кристеско (CLC-синдром), также с дополнительным пучком Джеймса. Последние два синдрома предвозбуждения желудочков отличаются тем, что от предсердий к желудочкам идет не только физиологическая импульсация в ритме 60-80 в минуту, но и дополнительный “сброс” импульсов через дополнительные пучки проведения, в результате желудочки получают как бы “двойную” стимуляцию и способны дать пароксизм тахикардии. - Чрезмерное употребление антиаритмических препаратов – хинидина, соталола, амиодарона и др, а также бета-агонистами (сальбутамолом, формотеролом) диуретиками (фуросемидом).
- Любые изменения в миокарде желудочков, вызванные воспалением (острый миокардит и постмиокардитический кардиосклероз), нарушением архитектоники (пороки сердца, кардиомиопатия) или постинфарктными изменениями (постинфарктный кардиосклероз).
- Интоксикации, например, отравления алкоголем и его суррогатами, а также передозировка наркотиками, особенно кокаином.
Кроме основных причин, которые задают предрасположенность к возникновению желудочковой тахикардии, следует отметить провоцирующие факторы, способные послужить пусковым механизмом развития пароксизма. К ним относят интенсивную, неприемлемую для данного пациента физическую нагрузку, избыточное потребление пищи, сильную психоэмоциональную нагрузку и стресс, резкую смену температур окружающего воздуха (сауна, баня, парилка).
Клинические признаки
Симптомы желудочковой тахикардии могут проявиться как у молодых лиц (врожденные генетические синдромы, пороки сердца, миокардиты, отравления), так и в возрасте старше 50 лет (ИБС и инфаркты).
Клинические проявления могут сильно различаться у одного и того же больного в разное время. Желудочковая тахикардия может проявляться только неприятными ощущениями учащенного или неритмичного сердцебиения, и может быть выявлена лишь на ЭКГ.

Однако, часто приступ желудочковой тахикардии проявляется бурно с общим тяжелым состоянием пациента, с потерей сознания, болевым синдромом в грудной клетке, одышкой, и даже может сразу привести к фибрилляции желудочков и к асистолии (остановке сердца). Другими словами, у больного может наступить клиническая смерть с прекращением сердечной и дыхательной деятельности. Предсказать, как будет проявлять и вести себя желудочковая тахикардия у того или иного пациента в зависимости от основного заболевания, невозможно.
Диагностика желудочковой тахикардии
Диагноз устанавливается на основании ЭКГ, зарегистрированной в момент пароксизма. Критерии желудочковой тахикардии – наличие на ЭКГ трех и более измененных, деформированных желудочковых комплексов QRST, с частотой 150-300 в минуту, с сохраненным синусовым ритмом, исходящим из синусового узла.

пример пароксизма ЖТ на ЭКГ
Тахикардия по типу пируэт проявляется волнообразным увеличением и снижением амплитуды частых комплексов QRST с частотой 200-300 в минуту.

Полиморфная желудочковая тахикардия характеризуется наличием измененных комплексов, но отличающихся между собой по форме и размерам. Это свидетельствует о том, что в ткани желудочков находятся несколько очагов патологического возбуждения, из которых исходят полиморфные комплексы.
Если пароксизм тахикардии у пациента клинически прекратился, а на кардиограмме не зафиксировано его признаков, пациенту следует установить суточный Холтеровский монитор АД и ЭКГ с целью регистрации пробежек желудочковой тахикардии.
Если же и по результатам мониторинга не удалось зарегистрировать и уточнить тип пароксизмальной тахикардии, следует эту тахикардию спровоцировать – то есть применить нагрузочные пробы (с физической нагрузкой – тредмил-тест) или внутрисердечное электрофизиологическое исследование (ЭФИ). Чаще подобные методы нужны для того, чтобы вызвать пробежку тахикардии, зафиксировать ее, а потом уже детально изучить, оценить клиническую значимость и прогноз в зависимости от подтипа тахикардии. Также с целью оценки прогноза проводится и УЗИ сердца (Эхо-КС) – оценивается фракция выброса и сократимость желудочков сердца.
В любом случае, критерии отбора пациентов для проведения ЭФИ с подозрением на желудочковую тахикардию или с уже зарегистрированным пароксизмом тахикардии, определяются строго индивидуально.
Лечение желудочковой тахикардии
Терапия данного вида тахикардии складывается из двух составляющих – купирование пароксизма и профилактика возникновения пароксизмов в дальнейшем. Пациент с желудочковой тахикардией, даже неустойчивой, всегда требует экстренной госпитализации. В связи с возможностью возникновения желудочковой тахикардии на фоне частой желудочковой экстрасистолии пациенты с последним видом аритмии также требуют госпитализации.
Купирование пароксизма желудочковой тахикардии возможно осуществить с помощью введения медикаментозных средств и/или с помощью электрической кардиоверсии – дефибрилляции.

Обычно дефибрилляция проводится у пациентов с устойчивой желудочковой тахикардией, а также с неустойчивой тахикардией, сопровождающейся выраженными нарушениями гемодинамики (потеря сознания, артериальная гипотензия, коллапс, аритмогенный шок). Согласно всем правилам проведения дефибрилляции на сердце пациента через переднюю грудную стенку подается электрический разряд в 100, 200 или 360 Дж. Параллельно осуществляется искусственная вентиляция легких (при остановке дыхания), возможно чередование кардиоверсии с непрямым массажем сердца. Также осуществляется введение препаратов в подключичную или периферическую вену. При остановке сердца используется внутрисердечное введение адреналина.

Из медикаментозных препаратов наиболее эффективны раствор лидокаина (1-1.5 мг/кг массы тела) и амиодарона (300-450 мг).
Для профилактики пароксизмов в дальнейшем пациенту показан прием амиодарона в таблетках, доза подбирается индивидуально.
При частых пароксизмах (более двух раз в месяц) пациенту может быть рекомендована имплантация электрокардиостимулятора (ЭКС), но именно кардиовертера-дефибриллятора. Кроме последнего, ЭКС может выполнять функции искусственного водителя ритма, но этот тип используется при других нарушениях ритма, например, при синдроме слабости синусового узла и при блокадах. При пароксизмальных тахикардиях имплантируется кардиовертер-дефибриллятор, который при возникновении желудочковой тахикардии моментально “перезагружает” сердце, и оно начинает сокращаться в правильном ритме.
При тяжелой застойной сердечной недостаточности в терминальных стадиях, когда имплантация ЭКС противопоказана, пациенту может быть предложена пересадка сердца.
Осложнения
Самым грозным осложнением является фибрилляция желудочков, переходящая в асистолию и приводящая к развитию сначала клинической, а без лечения и биологической смерти больного.

Фибрилляция желудочков – терминальная стадия, следующая за ЖТ. Опасна летальным исходом
Кроме этого, неправильный сердечный ритм, когда сердце взбивает кровь, как в миксере, способен привести к образованию тромбов в полости сердца и к распространению их в другие крупные сосуды. Таким образом, у больного вероятны тромбоэмболические осложнения в системе легочных артерий, артерий головного мозга, конечностей и кишечника. Все это само по себе уже может привести к плачевному исходу, с лечением или без такового.
Прогноз
Прогноз желудочковой тахикардии без лечения крайне неблагоприятен. Однако, сохранная сократительная способность желудочков, отсутствие сердечной недостаточности и вовремя начатое лечение значительно меняют прогноз в лучшую сторону. Поэтому, как и при любом сердечном заболевании, для пациента жизненно важно вовремя обратиться к врачу и сразу же начать рекомендованное им лечение.
Видео: желудочковая тахикардия – советский учебный фильм
Видео: мнение о ЖТ современных аритмологов
Видео: лекция по желудочковым нарушениям ритма
Причины развития желудочковой тахикардии, чем она опасна, как правильно лечить и предотвратить необратимые осложнения

Желудочковая тахикардия (ЖТ) резко развивающееся патологическое состояние, когда сердцебиение сокращение желудочков может усиливаться до 180 ударов за минуту, реже до 200. На этом фоне обычно сохраняется правильный сердечный ритм. Данное нарушение занимает первые позиции среди разных форм аритмий по риску летального исхода. Она угрожает не только самостоятельно, но также при преобразовании в опасное состояние фибрилляции желудочков. При этом происходит прекращение сокращения, остановка кровотока, переход в состояние «аритмической смерти» при отсутствии неотложной помощи. Нужно обязательно обращать внимание на симптомы и лечение при развитии описываемого состояния.
 Отличия ЭКГ с нормой и ЖТ
Отличия ЭКГ с нормой и ЖТ
Распространенность заболевания
Тахикардией называется, увеличение количества сокращений сердца больше 80 ударов за минуту. Учащение пульса бывает разновидностью нормы – в стрессовых ситуациях, после нагрузки, во время лихорадки, бега, при употреблении крепкого кофе и т.д. В перечисленных ситуациях электрические импульсы возникают в синусовом узле, затем переходят от предсердий к желудочкам. Это физиологический процесс, а ритм восстанавливается за короткий промежуток времени.
ЖТ не может являться нормальной – она всегда угрожающий сигнал, свидетельствующий о патологии миокарда и необходимости срочного лечения. Желудочки начинают сокращаться произвольно, порядок импульса возбуждения нарушается – то есть сократимость усиливается без исходящих от синуса импульсов. Клетки сердечной мышцы склонны к автоматическому развитию возбуждения. Благодаря этому сердце в критические моменты бьется до последнего, пытаясь сохранить человеку жизнь.
При частом сокращении желудочки не могут наполниться кровью полноценно, поэтому ухудшается ее выброс, падает давление, органы остаются без кровоснабжения, теряют питание и кислород, резко меняется выведение токсинов.
Обычно эктопический очаг сокращений поражает левый желудочек.
Причины
Вызвать развитие патологии могут разные этиологические факторы. Основными причинами становятся такие:
- кардиомиопатия;
- ишемия сердца;
- миокардит;
- инфаркт;
- врожденные сердечные пороки;
- операция на сердце;
- электролитные изменения;
- аритмогенная дисплазия в правом желудочке.
 Причины патологии
Причины патологии
Инфаркт чаще всего провоцирует болезнь у людей в преклонном возрасте. У молодых ЖТ обычно вызвана другими нарушениями, например, наследственностью, приемом некоторых медикаментов в больших дозах – гликозидов, бета-адреноблокаторов. Изменение сокращений может развиваться при отравлении хлороформом.
Если ускоренное внутрижелудочковое сокращение спровоцировано несколькими причинами – то такое состояние является полиморфным видом, одной причиной – мономорфным. Одно из распространенных состояний полиморфная тахикардия по типу пируэт. Частота сокращений доходит до 200 – 300, а именуют приступ так за особый рисунок, получаемый на ЭКГ.
Клинические признаки
Проявления ЖТ различны. Они зависят от длительности приступа, здоровья сердечной мышцы. Если пароксизм кратковременный, отмечается отсутствие симптоматики. А вот при длительном он сопровождается такой клиникой:
- ощущение собственного частого сердцебиения;
- чувство «кома в горле»;
- неожиданное головокружение, беспричинная резкая слабость;
- ощущение страха;
- бледность кожного покрова;
- жжение, боль в области сердца;
- обмороки – из-за недостатка крови с кислородом в головном мозге;
- острая сердечно-сосудистая недостаточность – проявляется одышкой, отеком легких и вероятностью смерти.
 Клиника тахикардии
Клиника тахикардии
Диагностика тахикардии
При развитии первых симптомов резкого частого сердцебиения нужно вызвать доктора или по возможности самостоятельно отправиться в больницу, не затягивая с этим. Исследование пароксизмальной желудочковой тахикардии на ЭКГ позволит поставить правильный диагноз. Иногда пациенты переносят болезнь на ногах, тогда может реализовываться суточный мониторинг работы сердца также при помощи электрокардиографии. Если точные результаты обследования получить не удалось, то организуется нагрузочная проба, в ходе которой обязательно выявляется проблема с сердцем при наличии таковой.
При ЖТ ЭКГ признаки будут такими:
- ЧСС от 100 ударов за минуту;
- комплексы QRS меняют свою амплитуду, получаются деформированными с различными направлениями;
- электрическая сердечная ось отклонена влево.
В качестве дополнения к ЭКГ могут организовываться такие методы:
- ЭхоКГ – помогает обследовать разные отделы сердца, установить расположение очага патологии и его площадь;
- электрофизиологическая диагностика – диагностирует разные типы тахикардии, помогает провести точные измерения;
- коронарография – требуется для подтверждения диагноза.
 ЭКГ
ЭКГ
Большая роль отводится лабораторным тестам – общий анализ и биохимическое исследование крови. Они позволяют выявить сопутствующие заболевания, уточнить содержание сахара, электролитный состав, уровень холестерина.
Лечение желудочковой тахикардии
После постановки диагноза ЖТ требуется срочная терапия. Полностью вылечить заболевание не получится. Терапия предполагает проведение восстановления нормальной сократимости после приступа, снижение вероятность рецидивов. Обязательно организуется лечение основной болезни, на фоне которой и развилась тахикардия.
Лекарственные средства индивидуально для каждого пациента подбирает кардиолог. План лечения зависит от множества факторов – в первую очередь от причины и основной болезни.
Для предотвращения и купирования пароксизмальной тахикардии могут назначаться такие медикаменты:
- Бета-адреноблокаторы – их применение помогает ослаблять сердечные сокращения, восстанавливая их частоту, нормализуя давление. На фоне сопутствующей недостаточности сердца, как правило, показан «Бисопролол», который эффективно подавляет аритмию и уменьшает риски смертельных исходов.
- Блокаторы кальциевых каналов – нормализуют сократимость, уменьшает их силу. Лечение также помогает расширить просвет сосудов, нормализовать давление. Самые частые лекарства группы – «Соталол», «Амиодарон».
- Антиаритмические медикаменты – помогают восстановить и поддержать впоследствии сердцебиение. Но назначает их только врач и с осторожностью, так как при неправильном выборе состояние при ЖТ только ухудшается. Самые популярные препараты группы – «Хинидин», «Мексилетин».
- Омега-3-полиненасыщенные жирные кислоты – используют для нормализации содержания холестерина в крови, уменьшения вероятности тромбоза.
Приступ тахикардии, как правило, купируется при помощи введения «Лидокаина» или «Прокаинамида», затем внутривенно – «Амиодарона».
Если уже началась фибрилляция, то требуется дефибрилляция посредством электрического разряда.
Если лекарства не помогают достигнуть ожидаемого положительного результата, врач назначает операцию. Обычно при ЖТ реализуются:
- имплантация электрокардиостимулятора – аппарата, помогающего сердцу правильно работать;
- вживление кардиовертера – он контролирует ритм сокращений сердца;
- операция с радиочастотным импульсом – разрушает очаги неправильной подачи импульсов.
Экстренная помощь при приступе
Ее требуется оказать сразу при проявлении симптомов ухудшения состояния, до момента приезда бригады скорой помощи. Приступ может произойти в любом месте, поэтому каждый человек должен знать меры оказания первой помощи, сохраняющие человеку жизнь:
- Если человек схватился за сердце и закачался, резко наклонился, упал – его требуется посадить или положить на ровную поверхность.
- Если пострадавший не потерял сознание – попросить его напрягать и расслаблять мышцы живота, ног и рук.
- Попросить резко выдохнуть.
- Массажировать в зоне сонных артерий с обеих сторон поочередно.
- Приложить к вискам, лбу что-нибудь холодное, достаточно даже намочить в холодной воде платок или полотенце.
 Оказание первой помощи
Оказание первой помощи
При оказании неотложной помощи крайне важно срочно вызвать скорую, только медицинские работники располагают необходимыми лекарствами, позволяющими окончательно остановить приступ тахикардии.
Осложнения
При ЖТ и регистрации сокращений больше 180 в минуту сильно ухудшается кровоток в коронарной артерии. Это может привести к инфаркту у пациентов с ишемией сердца.
Иногда приступ заканчивается осложнениями, связанными с тромбоэмболией. При тромбозе предсердий изменяется внутрисердечная гемодинамика, а из-за застоя крови образуются тромбы в ушках предсердий. На стадии восстановления ритма рыхлые тромбы в ушках могут оторваться, приводя к тромбоэмболии.
При продолжительном приступе увеличивается температура тела до 38 – 39 градусов, в крови отмечается лейкоцитоз, повышение содержания эозинофилов. Такие признаки связаны с сильной вегетативной реакцией, в связи с чем может произойти приступ стенокардии, инфаркт.
ЖТ – опасное нарушение сократительной способности сердца, так как часто осложняется фибрилляцией желудочков. Очень опасно повышение ритма до 250 сокращений за минуту. Это аритмия является неотложным состоянием.
После завершения приступа также возможно проявления посттахикардиального синдрома – чаще возникает у пациентов с атеросклеротическими бляшками в коронарных артериях. В сложившейся ситуации важно динамическое наблюдение кардиолога и проведение лабораторной диагностики, чтобы исключить состояние инфаркта.
Прогноз
Общие прогнозы тахикардии в желудочках сохраняются благоприятными, несмотря на опасность состояния. Но так происходит только при отсутствии дополнительных органических патологий сердца.
Если ЖТ произошла у ребенка в возрасте младше 1 года, то прогнозы тоже хорошие. Благоприятный исход обычно сопровождается состояния, когда учащение сокращений возникает в правом желудочке.
 Прогнозы после приступа
Прогнозы после приступа
Опасность заболевания заключается в угрожающих здоровью и жизни пациента гемодинамических сдвигах. ЖТ может повлечь за собой такие состояния, ухудшающие прогнозы:
- недостаточность сердца;
- фибрилляция желудочков;
- внезапная смерть.
К группам риска по развитию фибрилляции относятся пациенты с такими нарушениями:
- сердечные патологии;
- перенесение инфаркта миокарда;
- нарушение электролитного баланса.
При отсутствии перечисленных состояний фибрилляция развивается очень редко.
Резкая остановка сердца – крайне опасное состояние, когда пациенту нужна срочная профессиональная медицинская помощь. Но и это осложнение развивается только на фоне дополнительных болезней сердца.
Для профилактики последующих рецидивов ЖТ нужно следовать несложным рекомендациям, корректируя образ жизни:
- постоянно контролировать показатели АД, уровень глюкозы в крови, вес;
- рационально питаться, включать в меню продукты, полезные для функционирования сердца;
- отказаться от всех вредных привычек;
- заниматься ЛФК, упражнения выбираются вместе с врачом.
 Рекомендации по профилактики рецидива
Рекомендации по профилактики рецидива
Заключение
Тахикардия желудочков – форма аритмии, которая относится к серьезным отклонениям от нормы в работе сердца. При этом активно увеличивается сократимость желудочков. Такое изменение прохождения электрического импульса может спровоцировать летальный исход. При постановке диагноза ЖТ нужна срочная организация лечения в соответствии с первопричиной и развивающейся клинической картиной.
Желудочковая тахикардия
Желудочковая тахикардия – приступ учащенного сердцебиения желудочков до 180 ударов и более. Правильность ритма обычно сохранена. При желудочковой тахикардии так же, как и при суправентрикулярной (наджелудочковой), приступ обычно начинается остро. Купирование пароксизма часто происходит самостоятельно.
Пароксизмальная желудочковая тахикардия – самый опасный вид нарушения ритма. Это связано с тем, что, во-первых, этот вид аритмии сопровождается нарушением насосной функции сердца, приводя к недостаточности кровообращения. И, во-вторых, высока вероятность перехода в трепетание или фибрилляцию желудочков. При таких осложнениях прекращается координированная работа миокарда, а значит, происходит полная остановка кровообращения. Если в данном случае не оказать реанимационные мероприятия, то последует асистолия (остановка сердца) и смерть.
Классификация желудочковых тахикардий
Согласно клинической классификации выделяют 2 вида тахикардий:
- Пароксизмальные устойчивые:
- продолжительность более 30 секунд;
- выраженные гемодинамические нарушения;
- высокий риск развития остановки сердца.
- Пароксизмальные неустойчивые желудочковые тахикардии:
- небольшая продолжительность (менее 30 секунд);
- гемодинамические нарушения отсутствуют;
- риск развития фибрилляции или остановки сердца по-прежнему велик.
Особое внимание следует уделить, так называемым, особым формам желудочковых тахикардий. Они имеют одну общую особенность. При возникновении таковых резко повышается готовность сердечной мышцы к развитию фибрилляции желудочков. Среди них выделяют:
- Рецидивирующая желудочковая тахикардия:
- возобновление пароксизмов после периодов нормального сердцебиения с источником ритма из синусового узла.
- Полиморфная тахикардия:
- такая форма может возникнуть при одновременном наличии нескольких патологических очагов источника ритма.
- Двунаправленная желудочковая тахикардия:
- характеризуется либо разными путями проведения нервного импульса из одного эктопического очага, либо правильным чередованием двух источников нервного импульса.
- Тахикардия типа «Пируэт»:
- ритм неправильный;
- по своему типу является двунаправленной;
- очень высокая ЧСС (частота сердечных сокращений) до 300 ударов в минуту;
- на ЭКГ — волнообразное нарастание с последующим снижением амплитуды желудочковых QRS-комплексов;
- склонность к рецидивам;
- в дебюте пароксизма определяется удлинение интервала Q-T (по ЭКГ) и возникновение ранних экстрасистол (преждевременных сокращений миокарда).
Этиология и распространенность патологии
Согласно мировым данным, порядка 85% случаев желудочковых тахикардий приходится на лиц, страдающих ишемической болезнью сердца (ИБС). У двух пациентов из ста, страдающих этим заболеванием, причину найти вообще не удается. В этом случае говорят об идиопатической форме. Мужчины в 2 раза больше подвергнуты таким пароксизмам.
Существует 4 основные группы причин возникновения пароксизмальных желудочковых тахикардий:
- Нарушение циркуляции крови по коронарным артериям:
- инфаркт миокарда;
- постинфарктная аневризма;
- реперфузионные аритмии (возникают при обратном восстановлении нарушенного кровотока коронарной артерии).
- Генетические нарушения в организме:
- дисплазия левого желудочка;
- удлинение или укорочение интервала Q-T;
- WPW-синдром;
- катехоламининдуцированная триггерная полиморфная желудочковая тахикардия.
- Заболевания и состояния, не связанные с коронарным кровообращением:
- миокардиты, кардиосклероз и кардиомиопатии;
- врожденные и ревматические пороки сердца, последствия оперативных вмешательств;
- амилоидоз и саркоидоз;
- тиреотоксикоз;
- передозировка лекарственными препаратами (к примеру, сердечными гликозидами);
- «сердце спортсмена» (измененная структура миокарда, развивающаяся вследствие высоких нагрузок на сердечную мышцу).
- Иные неустановленные факторы:
- случаи возникновения желудочковой тахикардии при отсутствии всех вышеописанных состояний.
Механизм развития желудочковой тахикардии
Науке известны три механизма развития желудочковых пароксизмов:
- Механизм re-entry. Это наиболее часто встречающийся вариант возникновения нарушения ритма. В основе лежит повторный вход волны возбуждения участка миокарда.
- Патологический очаг повышенной активности (автоматизма). В определенном участке сердечной мышцы под действием различных внутренних и внешних факторов формируется эктопический источник ритма, вызывающий тахикардию. В данном случае речь идет о расположении такого очага в миокарде желудочков.
- Триггерный механизм. При нем происходит ранее возбуждение клеток миокарда, которое способствует возникновению нового импульса «раньше положенного срока».
Клинические проявления заболевания
- чувство учащенного сердцебиения;
- ощущение «кома в горле»;
- резкое головокружение и немотивированная слабость;
- чувство страха;
- побледнение кожи;
- боль и жжение за грудиной;
- часто наблюдаются потери сознания (в основе лежит недостаточность кровоснабжения головного мозга);
- при нарушении координированного сокращения миокарда происходит острая сердечно-сосудистая недостаточность (начиная от одышки или отека легких и заканчивая летальным исходом).
Диагностика патологии
Для того, чтобы определить тип пароксизмальной тахикардии и удостовериться в том, что имеет место быть именно желудочковая форма, достаточно нескольких методов диагностики. Основным из них является электрокардиография (ЭКГ).
 ЭКГ при желудочковой тахикардии Существует также ряд косвенных симптомов, по которым можно предположить наличие желудочкового типа пароксизмальной тахикардии. К таковым относятся все вышеописанные симптомы, плюс некоторые простейшие физикальные исследования и их результаты:
ЭКГ при желудочковой тахикардии Существует также ряд косвенных симптомов, по которым можно предположить наличие желудочкового типа пароксизмальной тахикардии. К таковым относятся все вышеописанные симптомы, плюс некоторые простейшие физикальные исследования и их результаты:
- при прослушивании работы сердца (аускультации) – учащенное сердцебиение с глухими сердечными тонами, которые невозможно подсчитать;
- слабый пульс на лучевой артерии (определяется на запястье) или его отсутствие (если невозможно «прощупать»);
- резкое снижение артериального давления (АД). Часто АД вообще не удается определить, во-первых, из-за его очень низкого уровня и, во-вторых, из-за слишком высокой ЧСС.
При отсутствии ЭКГ-признаков желудочковой тахикардии, но наличии подобных симптомов, целесообразно проведение Холтеровского мониторирования. Одна из основных задач этих обоих инструментальных исследований – определение наличия желудочковой тахикардии и ее дифференциальная диагностика от наджелудочковой формы с аберрантным проведением (при расширенном QRS-комплексе).
Дифференциальная диагностика желудочковой тахикардии
Первостепенное значение в определении желудочковой тахикардии имеет ее дифференцировка с суправентрикулярной формой с аберрантным проведением импульса (т.к. при обоих видах комплекс QRS расширен). Такая необходимость обусловлена различиями в купировании приступа и возможными осложнениями. Это связано с тем, что желудочковый пароксизм тахикардии значительно опаснее.
Признаки желудочковой тахикардии:
- Продолжительность QRS комплексов более 0,12 секунд (на ЭКГ в сравнении с наджелудочковой тахикардией комплекс более широкий).
- АВ-диссоциация (несинхронность сокращений предсердий и желудочков на ЭКГ или при электрофизиологическом внутрисердечном исследовании).
- QRS-комплексы монофазны (типа rs или qr).
Признаки наджелудочковой тахикардии с аберрантным проведением:
- Трехфазный (rSR) комплекс QRS в первом грудном (V1) отведении.
- Продолжительность QRS не более 0,12 секунд.
- Дискордантность (расположение по разные стороны от изоэлектрической линии на ЭКГ) зубца T относительно QRS.
- Зубцы P ассоциированы с желудочковыми QRS-комплексами.
Лечение пароксизмальной желудочковой тахикардии
Неустойчивая желудочковая тахикардия обычно не требует никакого лечения, однако, ее прогноз на порядок ухудшается при наличии сопутствующих поражений сердца. При классической устойчивой тахикардии обязательно экстренное купирование пароксизмального приступа.
Перед проведением медицинских манипуляций по восстановлению нормального сердечного ритма при данной патологии важно учесть следующие факторы:
- Отмечались ли ранее аритмии; болеет ли пациент заболеваниями щитовидной железы, сердечно-сосудистой системы.
- Были ли ранее необъяснимые потери сознания.
- Страдают ли родственники от подобных заболеваний, встречались ли среди них случаи внезапной сердечной смерти.
- Принимал ли пациент какие-либо лекарственные препараты (необходимо учесть, что некоторые лекарственные средства (антиаритмики, мочегонные и др.) могут провоцировать нарушение ритма). Важно помнить о несовместимости многих противоаритмических препаратов (особенно в течение 6 часов после приема).
- Какими лекарственными веществами восстанавливался ритм ранее (является одним из показаний к выбору именно этого препарата).
- Были ли осложнения аритмий.
Этапы купирования приступа пароксизмальной желудочковой тахикардии:
При любой тахикардии с расширенный QRS-комплексом (в том числе и наджелудочковой с аберрантным проведением) и выраженными нарушениями гемодинамических показателей показана электрическая кардиоверсия (электроимпульсная терапия). Для этого используется разряд 100 – 360 Дж. При отсутствии эффекта внутривенно одновременно вводится раствор Адреналина с одним из антиаритмических препаратов (Лидокаин, Амиодарон).
Если желудочковая тахикардия не сопровождается нарушением кровообращения и выраженным снижением артериального давления (АД), то сначала применяют Лидокаин. При отсутствии эффекта показана электроимпульсная терапия (ЭИТ).
В случае улучшения общего состояния больного и повышения АД, но при все еще нарушенном сердечном ритме, целесообразно использование Новокаинамида. Если состояние не улучшилось после ЭИТ, внутривенно вводят раствор Амиодарона. В случае успешного купирования приступа желудочковой тахикардии обязательным является введение одного из вышеописанных антиаритмических препаратов в течение суток.
Важно помнить:
- при полной атриовентрикулярной блокаде введение раствора Лидокаина недопустимо;
- при желудочковой тахикардии типа «Пируэт» купирование пароксизма необходимо начать с внутривенного введения раствора Магния сульфата.
Прогноз
Если желудочковая тахикардия не сопровождается нарушением функции левого желудочка (нет снижения АД и признаков дефицита кровообращения), прогноз благоприятный и риск повторного приступа и внезапной сердечной смерти минимальный. В противном случае наоборот.
Пароксизм тахикардии типа «Пируэт» при любом варианте течения имеет неблагоприятный прогноз. В этом случая высока вероятность развития фибрилляции желудочков и внезапной сердечной смерти.
Профилактика желудочковой тахикардии
В основе профилактики заболевания лежит постоянный прием антиаритмических противорецидивных препаратов. Индивидуальный эффективный подбор лекарств возможен лишь у половины больных. В настоящее время применяют либо Соталол, либо Амиодарон. При перенесенном инфаркте миокарда в качестве профилактики желудочковых тахикардий выступают такие препараты, как:
- статины – снижают уровень холестерина в крови (Аторвастатин, Ловастатин);
- антиагреганты – препятствуют образованию тромбов (Аспирин, Полокард, Аспирин-кардио);
- ингибиторы АПФ – снижают АД и расслабляют сосудистую стенку, тем самым снижая нагрузку на сердечную мышцу (Эналаприл, Лизиноприл);
- бета-блокаторы (Бисопролол, Метопролол).
При повторяющихся приступах на фоне приема вышеописанных препаратов для предупреждения последующих пароксизмов используют:
- имплантацию кардиовертера-дефибриллятора, который в случае нарушения ритма в автоматическом режиме выдает определенный разряд для восстановления нормальной сердечной деятельности;
- радиочастотную аблацию – физическое удаление патологических путей проведения нервных импульсов внутри сердца;
- пересадка сердца (в крайнем случае, при невозможности иного лечения).
Таким образом, желудочковая тахикардия – наихудший вариант пароксизмальной тахикардии, нередко сопровождающийся серьезными осложнениями. При таком нарушении сердечного ритма высока вероятность летального исхода.
Виды желудочковой тахикардии

Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Желудочковая тахикардия проявляется учащенным (больше 100 уд/мин) сокращением соответствующего отдела сердца, которое возникает и прекращается внезапно. При этом диагностируется нормальная периодичность сердечного ритма.
Медицинские показания
Под желудочной тахикардией (ЖК) понимают аритмию, возникшую, когда очаг возбуждения находится в желудочках либо перегородке сердца. Это тяжелое нарушение ритма может наблюдаться при остром инфаркте миокарда. Одновременно нарушается насосная функция главного органа. У некоторых пациентов ЖТ краткая и не сопровождается симптомами, у других — более длительная, провоцирующая такие признаки, как тошнота, потеря сознания, головокружение. Иногда приступ вызывает внезапную остановку сердца.

При желудочковой тахикардии развивается фибрилляция правого или левого желудочка. При этом наблюдается несинхронное их сокращение. Фибрилляция — частая причина остановки сердца. Если реанимационные мероприятия были начаты несвоевременно, констатируется клиническая смерть.
К причинам ЖТ относят нарушение процесса распространения импульсов по проводящей системе главного органа, на которую влияют следующие факторы:
- нехватка кислорода;
- врожденный порок;
- кардиомиопатия;
- саркоидоз;
- наркотики;
- нарушенный баланс электролитов.
Иногда точная причина приступа не может быть определена (идиопатическая желудочковая тахикардия). Патология бывает поли- и мономорфной формы. Первое состояние развивается на фоне нескольких источников и при передозировке медикаментов. Вторая форма чаще возникает из-за поражения главного органа. По течению бывает:
- Пароксизмальная желудочковая тахикардия — приступ длится 30 секунд. Гемодинамика не изменяется, но может возникнуть фибрилляция правого или левого желудочка.
- Устойчивый пароксизм желудочковой тахикардии — длится больше 30 секунд. При этом нарушается гемодинамика.
- Хроническая ЖТ — короткие приступы на протяжении нескольких месяцев.
- Фасцикулярная желудочковая тахикардия — чаще выявляется у молодых людей, у которых отсутствуют признаки органической болезни сердца. Реже диагностируется у пожилых лиц.
- Неустойчивая желудочковая тахикардия — проявляется возбуждением с последующим сокращением главного органа с частотой 130 уд/мин. При этом наблюдается пароксизм, который уловить клинически и зарегистрировать на ЭКГ невозможно.
- Катехоламинергическая полиморфная желудочковая тахикардия — генетическая патология, связанная с мутацией генов, которые способствуют повышению уровня высвобождения Са2+. Это провоцирует аритмию.

Клиническая картина
При желудочковой тахикардии симптомы могут быть следующими:
- стенокардия;
- одышка;
- головокружение;
- частое сердцебиение.
В группу риска входят лица с семейным анамнезом ЖТ либо прочих нарушений сердечного ритма. Осложнения рассматриваемого состояния бывают нескольких степеней с учетом длительности эпизода приступа, частоты сокращений и наличия сопутствующих заболеваний сердца. Среди них:
- сердечная недостаточность;
- частые обмороки;
- состояние «без пульса» — внезапная смерть.
Для диагностики ЖПТ врач изучает признаки, семейный и индивидуальный анамнез, историю болезни. Затем проводится осмотр пациента. Назначаются различные методы исследования:
Для выявления желудочковой тахикардии ЭКГ — самый распространенный метод диагностики. Обследование регистрирует электрическую активность сердца при помощи электродов, зафиксированных на грудной клетке и нижних конечностях. ЭКГ учитывает силу и частоту импульсов, которые распространяются по проводящей системе главного органа. Оценивая полученные кривые, врач определяет тип ЖТ.

Применение мини-устройств
При необходимости пациенту назначают ношение переносных мини-устройств, которые регистрируют ЭКГ при желудочковых тахикардиях в домашних условиях. Подобные устройства включают:
- Суточный мониторинг ЭКГ — мини-устройство носится на поясе, плече либо в кармане. Активность сердца записывается на протяжении 1-3 суток. Это позволяет врачу максимально точно и полно оценить работу главного органа. При необходимости пациент ведет дневник, в котором записывает проявляемые симптомы.
- Еvent-рекордер — устройство применяется для мониторинга деятельности сердца. Запись длится несколько минут. Прибор активируется в момент проявления симптомов ЖТ. Некоторые рекордеры автоматически распознают нарушения в работе сердца, начиная запись.
- Транстелефонная цифровая аппаратура — проводится непрерывный мониторинг сердечного ритма. Устройство носится постоянно. Оно может быть беспроводным либо проводным.
- Петлевой регистратор-имплант — в устройстве не предусмотрены провода. Оно вводится под кожу на 3 года.
Проведение томографии
Как развивается вентрикулярная ЖТ, есть ли структурные аномалии, влияющие на кровоток, можно выяснить с помощью томографии. Другие методы диагностики:
- Эхо — предоставляет изображение сердца в динамике при помощи звуковых волн. Их излучает и принимает датчик, установленный на грудной клетке. Эхо выявляет различные патологии сердечных клапанов и сердечной мышцы, которые нарушают кровоток.
- МРТ — предоставляет подвижные и неподвижные изображения тока крови.
- КТ — комбинация нескольких рентгеновских изображений с целью получения детального изображения поперечного сечения главного органа.
- Коронарография — оценка тока крови через КС и сердце. Методика диагностики предусматривает применение рентгеноконтрастного вещества и лучей, которые оценивают проходимость артерий.
- Рентген грудной клетки — предоставляет изображение легких и сердца, выявляя увеличение размеров главного органа.
Чтобы выяснить, как работает сердце при выполнении физической нагрузки либо после приема медикамента, на фоне которого учащаются сокращения органа, проводится стресс-тест. Для этого на грудь устанавливают электроды. Дополнительно может быть назначен электрофизиологический тест. Он определяет аритмогенный очаг.

Методы терапии
Лечение желудочковой тахикардии направлено на восстановление нормальной работы сердца и нормализацию его ритма. Одновременно проводится профилактика повторных приступов. Первичный ЖТ лечится с учетом причины, спровоцировавшей аритмию. Устойчивая тахикардия правого или левого желудочка требует неотложной медицинской помощи, которая включает:
- нормализацию ритма сердца путем кардиоверсии либо дефибрилляции;
- введение препарата внутривенно либо перорально.
Первая манипуляция проводится автоматическим внешним дефибриллятором (если остановилось сердце, пациент без пульса) либо плоскими электродами. Кардиоманипуляция проводится в стационаре с помощью дефибриллятора с монитором. Чтобы купировать эпизод устойчивой ЖТ, восстановив сердечный ритм, применяют антиаритмические препараты (Лидокаин).
Чтобы предотвратить повторные эпизоды ЖТ, проводится:
- Катетерная абляция (после электрофизиологии) — для повреждения дополнительного пути проведения электрического импульса.
- Медикаментозное лечение.
- ИКД — устройство имплантируется в области грудной клетки с целью отслеживания ритма сердца. При увеличении частоты сокращений наносится разряд тока определенной мощности.
- Хирургическое вмешательство — при желудочковой пароксизмальной тахикардии, которая сопровождается тромбозом, показана операция на открытом сердце.
Терапия для ПЖТ
При узловой и предсердной пароксизмальной тахикардии (ПТ) пациент госпитализируется только при нарастании симптомов НС. Плановая госпитализация при частом пароксизме — больше 2 раз в месяц. Лечение пароксизмальной желудочковой тахикардии зависит от вида и длительности недуга, характера осложнений.
При пароксизме требуется неотложная медицинская помощь, которая включает:
- вагусные пробы;
- электрическую кардиоверсию;
- медикаментозную терапию.
Если приступ начался, рекомендуется усадить больного поудобнее, ослабив воротник, обеспечив доступ свежего воздуха. Если болит сердце, принимается Нитроглицерин. Кардиотерапия проводится при наджелудочковой и желудочковой ПТ. Эти явления сопровождаются коллапсом, отеком легких, острой КН. В первом случае применяется разряд до 50 Дж, а во втором — 75 Дж.
Чтобы снять боль, вводится Седуксен. Если поставлен диагноз «реципрокная ПТ», тогда проводится чреспищеводная электрокардиостимуляция. С помощью вагусных проб купируются приступы предсердной ПТ, связанные с вегетативной иннервацией. Их действие направлено на стимуляцию блуждающего нерва, который нормализует сердечный ритм. Если пробу провести после восстановления ритма, возможна остановка сердца. У пациента без пульса констатируется клиническая смерть.
Желудочковая пароксизмальная тахикардия требует применения таких антиаритмических средств, как АТФ, Верапамил, Кордарон, Новокаинамид. С помощью АТФ восстанавливается ритм у многих пациентов. При ЖПТ терапия начинается с введения Лидокаина, затем — Новокаинамида и Кордарона. Медикаменты используют внутривенно.

Противорецидивная терапия
Если приступ диагностировался дважды в месяц либо реже, но продолжительнее, и при этом проявлялась клиника сердечной недостаточности, то терапия в межприступный период считается необходимостью. Она включает в себя прием антиаритмических средств и гликозидов (Целанид).
При употреблении бета-блокаторов (Анаприлин) уменьшается дозировка других противоаритмических средств. Оперативное вмешательство проводится, если консервативное лечение не привело к восстановлению сердечного ритма. Чаще используется радиочастотная абляция, имплантация кардиостимулятора.
Заболевание, сопутствующее приступу, лечится с помощью следующих препаратов:
- бета-адреноблокаторы способствуют ослаблению сердечных сокращений;
- БКК восстанавливают сердечный ритм, расширяя сосуды, снижая АД;
- Омега-3 предотвращают образование сгустков крови, оказывая противовоспалительное воздействие.
Лечение ЖТ у ребенка осуществляется детским кардиологом. При синусовой аритмии терапия не требуется. Ребенку разрешают заниматься физкультурой. Если приступ сопровождается миокардитом, принимается Элькар, Милдронат, Мексидол и витамины.
Осложнения и профилактика
Если своевременное лечение не проводится, развиваются следующие осложнения:
- ишемия;
- аритмогенный шок;
- тромбоэмболия;
- инфаркт.
ТЭЛА сопровождается удушьем, одышкой, посинением кожного покрова в области шеи и лица. Аритмогенный шок характеризуется коллапсом, который парализует конечности. Тяжелое течение ЖТ может привести к состоянию без пульса — к внезапной «смерти сердца». Можно предотвратить осложнения, своевременно устранив симптомы тахикаритмии.
Прогноз синусовой ЖТ, пароксизма и постоянной мерцательной аритмии благоприятный при отсутствии осложнений. У пациентов с ЖТ, особенно у тех, кто пережил «состояние без пульса», прогноз отрицательный. В первый год после клинической смерти развивается фатальное нарушение ритма сердца. Такое состояние наблюдается у более 50% пациентов.
Эффективная профилактика ЖТ — снижение риска развития сердечных и сосудистых патологий. При сердечных недугах рекомендуется контролировать болезнь, придерживаясь назначенной схемы терапии.
Чтобы вылечить либо устранить факторы риска, провоцирующие болезни сердца, необходимо выполнять регулярно физические упражнения, придерживаясь рациона с низким количеством жиров. Одновременно рекомендуется контролировать АД и холестерин.
Врачи советуют отказаться от курения и наркотиков, употребляя спиртные напитки в умеренных количествах. Нельзя использовать стимуляторы (кокаин). Особое внимание уделяется составу медикаментов от кашля и простуды, так как они содержат стимуляторы. Это провоцирует быстрое биение сердца. Одновременно ограничивается потребление кофеина. Необходимо снимать напряжения здоровыми способами.
Источники:
http://arrhythmia.center/zheludochkovaya-tahikardiya/
http://diseases.medelement.com/disease/3930
http://sosudinfo.ru/serdce/zheludochkovaya-taxikardiya/
http://lechiserdce.ru/aritmiya/21409-zheludochkovoy-tahikardii.html
http://www.webmedinfo.ru/zheludochkovaya-tahikardiya.html
http://cardioplanet.ru/zabolevaniya/aritmiya/zheludochkovaya-tahikardiya
http://oserdce.com/serdce/aritmii/sinusovaya.html


