Глава 13. Протезированные клапаны сердца
Типы протезов
В течение последних 30 лет протезирование клапанов сердца стало одним из самых распространенных кардиохирургических вмешательств. Идеальный протезированный сердечный клапан должен удовлетворять следующим требованиям: 1) эффективно функционировать подобно нормальному естественному клапану; 2) сохраняться в неизмененном виде на протяжении всей жизни пациента; 3) не оказывать негативного воздействия на клеточные и молекулярные компоненты крови, в частности не стимулировать тромбообразование. К сожалению, ни один из имплантируемых в настоящее время клапанов не может удовлетворить всем перечисленным требованиям. Два типа протезированных клапанов сердца, используемых в настоящее время, — механические и биологические, имеют свои достоинства и недостатки (табл. 18).
Таблица 18. Достоинства и недостатки механических и биологических протезированных сердечных клапанов
Высокая прочность в течение длительного времени
Необходимость постоянного приема антикоагулянтов
Недолговечность некоторых моделей
Меньшая необходимость в приеме антикоагулянтов
Центральный кровоток через клапан
Долговечность до конца не выяснена
Относительно высокий трансклапанный градиент давления
Все механические протезы имеют запирательный элемент [occluder], вокруг которого должна протекать кровь. Открываясь, запирательный элемент должен создавать возможность максимального кровотока в антероградном направлении и, закрываясь, препятствовать регургитации через клапан. Однако даже при нормальном функционировании любой механический протезированный клапан создает гемодинамически незначимый стеноз, а клапаны небольших размеров могут создавать значительные препятствия для антероградного кровотока. Кроме того, каждый нормально функционирующий протез имеет небольшую клапанную недостаточность. [162, 166, 169, 170]. Различают два вида клапанной регургитации: 1) при закрытии клапана [closing regurgitation]; 2) при закрытом клапане [leakage regurgitation].
Существуют три вида механических протезированных клапанов, различающихся запирательными элементами: шаровой [caged-ball], дисковый [tilting disk] и двустворчатый низкопрофильный [bileaflet, или hinged low-profile] (табл. 19).
Таблица 19. Виды механических протезированных сердечных клапанов
Кровоток через клапан
Наиболее распространенный протез
На рис. 13.1 изображен кровоток через механические протезированные клапаны каждого типа. В протезе Старра—Эдвардса [Starr-Edwards] запирательным элементом является силиконовый шарик, который находится в центре отверстия клапана и перемещается в рамках металлической клетки. В антероградном направлении кровь течет по периферии клапана. Недостатком этой конструкции является относительно большой вертикальный размер клапана. Из-за этого клапан в митральной позиции может соприкасаться в систолу со стенкой левого желудочка, особенно при небольших размерах последнего; в результате могут возникать нарушения ритма и внутрижелудочковой проводимости, возможен разрыв миокарда левого желудочка. Протезирование аортального клапана шаровым протезом может приводить к клапанному стенозу. Кроме того, металлическая клетка протеза создает помехи нормальному кровотоку через него.

Рисунок 13.1. Схема кровотока через механические протезы: а — кровоток через шаровой протез, b — кровоток через дисковый протез, c — кровоток через двустворчатый низкопрофильный протез. Replacement Cardiac Valves, ed. E. Bodnar, R. Frater, Pergamon Press, 1991.
Преимущество дискового протеза Бьерка—Шайли [Bjork-Shiley] — меньший вертикальный размер и квазицентральный кровоток через клапан. Диск поворачивается на 60—85°, разделяя отверстие клапана на две неравные части: большое и малое полуотверстия, через которые течет кровь в антероградном направлении.
Двустворчатый низкопрофильный протез Сент-Джуд Медикл [St. Jude Medical] — наиболее совершенный механический протез. Запирательный элемент клапана состоит из двух дисков, разделяющих клапанное отверстие на три части. Большой угол раскрытия клапана делает обструкцию нормальному кровотоку минимальной. Регургитация при закрытии тоже минимальна, но центральная щель между дисками оставляет возможность регургитации через закрытый клапан.
Среди биопротезов наиболее распространен клапан Карпентье—Эдвардса [Carpentier-Edwards], изготовляемый из аортального клапана свиньи. В последнее время для создания биопротезов все шире используется перикард быка. Схема кровотока через биопротезы представлена на рис. 13.2. Основной недостаток биопротезов в том, что они достаточно надежны только в первые 5—7 лет после протезирования, а в дальнейшем почти неизбежно подвергаются дегенерации [171, 172].

Рисунок 13.2. Схема кровотока через биопротезы: а — кровоток через биопротез, сделанный из аортального клапана свиньи, b — кровоток через биопротез, сделанный из перикарда быка. Replacement Cardiac Valves, ed. E. Bodnar, R. Frater, Pergamon Press, 1991.
Протезирование клапанов сердца: признаки, особенности, физиология
Биопротезные клапаны, используемые при замене клапанов сердца, обычно предлагают функциональные свойства (например, гемодинамику, устойчивость к тромбозам), которые больше похожи на свойства нативных клапанов. Имплантация протезов клапанов сердца для лечения гемодинамически значимой болезни аорты или митрального клапана становится все более распространенным явлением.
Имплантация протезов клапанов сердца для лечения гемодинамически значимых заболеваний клапанов становится все более распространенной процедурой.

Замена поврежденных клапанов протезами клапанов сердца понижает заболеваемость и смертность, связанные с нативным заболеванием клапанов, однако это происходит за счет риска осложнений, связанных с имплантированным протезом. Врачи скорой медицинской помощи должны быть в состоянии быстро идентифицировать пациентов, подвергающихся риску, и начать соответствующее диагностическое исследование, стабилизацию и лечение. Даже при своевременном выявлении и лечении острая недостаточность протезированного клапана связана с высоким уровнем смертности.
В ретроспективном клиническом исследовании 4253 пациентов, которые перенесли первичную изолированную замену аортального клапана, 15-летняя выживаемость и частота инсультов были эквивалентны биопротезным и механическим клапанам. Для биопротезных клапанов риск повторной операции более высок, но частота серьезных кровотечений была снижена.
С 1950 года было введено более 80 моделей искусственных клапанов. Однако в повседневной неотложной практике необходимо знать несколько основных типов. Протезы клапанов либо создаются из синтетического материала (механический протез), либо изготавливаются из биологической ткани (биопротез). Выбор протеза определяется ожидаемой продолжительностью жизни пациента и его способностью переносить антикоагуляцию.
Признаки и симптомы
Признаки и симптомы нарушения работы протеза клапана сердца зависят от типа клапана, его расположения и характера осложнения. Презентации могут включать следующее:
- Острая недостаточность протезного клапана: внезапное появление одышки, обморока или прекордиальной боли
- Острая недостаточность аортального клапана: внезапная смерть; у выживших острая тяжелая одышка, иногда сопровождаемая болью в грудной клетке или обмороки
- Подострая клапанная недостаточность: симптомы постепенного обострения застойной сердечной недостаточности; они также могут иметь нестабильную стенокардию или иногда могут быть совершенно бессимптомными
- Эмболические осложнения: симптомы, связанные с местом эмболизации (например, инсульт, инфаркт миокарда [ИМ], внезапная смерть или симптомы висцеральной или периферической эмболизации)
- Связанное с антикоагулянтом кровоизлияние: симптомы, связанные с местом кровоизлияния
История лихорадки должна поднять вероятность эндокардита протеза клапан.
Показания к применению биопротезных клапанов
У большинства больных с тяжелой симптоматикой стеноза аортального клапана замена аортального клапана является предпочтительным хирургическим лечением. При наличии сопутствующей ишемической болезни одновременно следует проводить операцию замены аортального клапана и шунтирование коронарной артерии.
Успешная замена аортального клапана приводит к значительному клиническому и гемодинамическому улучшению у пациентов со стенозом аортального клапана. Замену аортального клапана следует проводить в отношении всех больных с симптомами с тяжелой формы аортального стеноза, независимо от функции левого желудочка, поскольку выживаемость лучше при хирургическом лечении, чем при медицинском лечении.
Кандидаты на чрескожное размещение аортального клапана должны иметь тяжелый симптоматический аортальный стеноз с формальными противопоказаниями для обычной операции на аортальном клапане или другими характеристиками, которые могут ограничить кандидатуру больного вследствие чрезмерной заболеваемости или смертности. Процедура должна быть предложена лицам, которые получат функциональное улучшение от процедуры, а не потому, что они отказываются от обычной операции.
Аортальная регургитация
Операция на аортальном клапане рекомендуется для пациентов с хронической, тяжелой аортальной регургитацией, когда у больного имеются симптомы. Операция также рекомендуется лицам с бессимптомным течением хронической тяжелой формы аортальной регургитации, фракция выброса в состоянии покоя у которого 50% или менее или имеется дилатация левого желудочка. Дополнительные обстоятельства, при которых может быть целесообразна операция на аортальном клапане. Хирургическое лечение аортальной регургитации обычно требует замены больного клапана протезным клапаном, несмотря на то, что восстановление клапана становится все более успешным в хирургической практике.
Митральный стеноз
Замена клапана при митральном стенозе может применяться для больных, которые являются кандидатами на хирургическое лечение, когда клапан не позволяет выполнить вальвотомию (хирургическую или чрескожную).
Хирургическое вмешательство на митральном клапане (по возможности восстановление) назначается пациентам с симптомами при любом из следующих обстоятельств:
Чрескожная митральная баллонная вальвотомия недоступна
Чрескожная митральная баллонная вальвотомия противопоказана из-за тромба левого предсердия, несмотря на антикоагуляцию, или из-за сопутствующей митральной регургитации (МР) средней и тяжелой степени.
Морфология клапана не благоприятна для чрескожной митральной баллонной вальвотомии у пациента с приемлемым операционным риском
Пациентам с симптомами от умеренной до тяжелой степени, которые также имеют МР от средней до тяжелой степени, следует заменить митральный клапан если восстановление клапана невозможно во время операции.
Замена митрального клапана целесообразна в отношении больных с тяжелым МС и тяжелой легочной гипертензией (систолическое давление в легочной артерии> 60 мм рт. ст.), которые имеют функциональные симптомы и которые не рассматриваются в качестве кандидатов для чрескожной баллонной вальвотомии или хирургического восстановления митрального клапана.
Митральная регургитация
Хотя это более технически требовательно, восстановление митрального клапана рекомендуется по сравнению с заменой клапана у большинства лиц с тяжелой хронической митральной регургитацией (МР), которым требуется хирургическое вмешательство. Больные должны быть направлены в хирургические центры с опытом восстановления митрального клапана. Если восстановление митрального клапана невозможно, предпочтительнее замена митрального клапана с сохранением хордового аппарата, так как это сохраняет функцию ЛЖ и увеличивает выживаемость после операции.
Рекомендации по выбору протеза аортального клапана включают в себя следующее:
Механический протез рекомендуется при замене аортального клапана для лиц с механическим клапаном в митральном или трикуспидальном положении
Биопротез рекомендуется при замене аортального клапана у больных любого возраста, которые не будут принимать варфарин или у которых есть серьезные медицинские противопоказания к терапии варфарином
Биопротез является обоснованным при замене аортального клапана у лиц в возрасте 65 лет и старше без факторов риска тромбоэмболии
Повторная замена аортального клапана гомографтом целесообразна для пациентов с активным эндокардитом протеза клапана
Биопротез может быть рассмотрен при замене аортального клапана у женщины детородного возраста
Кроме того, согласно рекомендациям, предпочтение пациента является разумным соображением при выборе операции на аортальном клапане и протезирования клапана. Механический протез целесообразен в отношении лиц моложе 65 лет, у которых не имеется противопоказаний к антикоагуляции. Биопротез является обоснованным выбором для больных моложе 65 лет, которые выбирают этот клапан по соображениям образа жизни после подробного обсуждения рисков антикоагуляции в сравнении с вероятностью того, что в будущем может потребоваться повторная процедура.
Диагностика
Лабораторные исследования, которые могут быть эффективны, включают в себя следующее:
Общий анализ крови
Содержание азота, мочевины и креатинина в крови
Посев гемокультуры крови
Диагностические исследования визуализации, которые могут быть эффективны, включают в ссебя следующее:
Рентгенография грудной клетки: она позволяет определить морфологию клапанов и определить, не повреждены ли клапан и окклюдер; Каждый из наиболее часто используемых типов клапанов имеет свой характерный рентгенографический вид.
Эхокардиография (двумерная, допплеровская, чреспищеводная [возможное исследование при подозрении на осложнение протезного клапана), трансторакальная)
Флюорография: она может обнаружить нарушение движения окклюдера, однако зачастую не может определить этиологию
Компьютерная томография. КТ следует проводить как часть обследования всех лиц, рассматриваемых для транскатетерной имплантации аортального клапана/ транскатетерной замены аортального клапана, за исключением тем, кому противопоказана КТ.
Лечение
У больных с острой клапанной недостаточностью диагностические исследования должны проводиться одновременно с реанимационными усилиями.
Методы лечения первичной недостаточности клапана включают следующее:
- Эксренная замена клапана
- Сопутствующая дополнительная терапия
- Снижение постнагрузки и инотропная поддержка
- В отдельных случаях внутриаортальная баллонная контрпульсация
Подходы к лечению эндокардита протеза клапана включают в себя следующее:
- Внутривенные антибиотики назначаются сразу после взятия двух наборов культур крови.
- Прекращение приема варфарина до тех пор, пока не будет исключено вмешательство центральной нервной системы и не будут определены инвазивные процедуры.
- Рассмотрение антикоагуляции
- Рассмотрение неотложной хирургии у пациентов с сердечной недостаточностью от умеренной до тяжелой степени или с нестабильным протезом, отмеченным на эхокардиографии или рентгеноскопии
Подходы к лечению тромбоэмболических осложнений включают следующее:
- Антикоагуляция (если она еще не была начата или если у пациента субтерапевтическая МНО)
- Оценка работы клапана
Подходы к лечению тромбоза протеза клапана включают в себя следующее:
- Хирургия (исторически основа лечения, но связанная с высокой смертностью)
- Тромболитическая терапия (подходит для отдельных пациентов с тромбированными протезными клапанами): всегда должна проводиться в сочетании с сердечно-сосудистой хирургической консультацией
- В случаях сильного кровоизлияния, связанного с антикоагулянтами, отмены антикоагуляции
Патофизиология
Неисправность клапана
Первичная поломка клапана может происходить внезапно из-за разрыва или поломки компонентов или из-за тромба, внезапно влияющего на подвижность створки. Чаще всего отказ клапана происходит постепенно из-за кальцификации или образования тромба. Биопротезы являются менее тромбогенными, чем механические клапаны, но это преимущество уравновешивается их уменьшенной прочностью по сравнению с механическими клапанами. Хотя 30–35% биопротезов выйдут из строя в течение 10–15 лет, можно ожидать, что большинство механических клапанов будут функционировать в течение 20–30 лет.
Происходит стеноз или некомпетентность протезных клапанов, которые могут быть вызваны разрывом или перфорацией створки клапана, тромбозом клапанов, образованием паннуса, кальцификацией клапана или усилением листочков.
Первичная неисправность механических клапанов может быть вызвана потерей линии шва, образованием тромба или поломкой или разделением компонентов клапана. Может возникнуть острая клапанная регургитация или эмболизация отломков клапана.
Когда митральный клапан резко выходит из строя, быстрая перегрузка объема левого предсердия вызывает повышение давления в левом предсердии. Возникают легочные венозные застойные явления и, в конечном итоге, отек легких. Сердечный выброс снижается, потому что часть левого желудочка срыгивается в левое предсердие. Компенсаторный механизм повышения симпатического тонуса повышает частоту сердечных сокращений и системное сосудистое сопротивление. Это может ухудшать ситуацию, уменьшив время диастолического наполнения и затрудняя отток левого желудочка, увеличивая тем самым регургитацию.
Острая недостаточность протеза аортального клапана вызывает быстро прогрессирующую перегрузку объема левого желудочка. Повышение диастолического давления в левом желудочке приводит к застою в легких и отеку. Сердечный выброс существенно снижается. Компенсаторный механизм повышения частоты сердечных сокращений и положительного инотропного состояния, опосредованный повышением симпатического тонуса, частично помогает поддерживать выработку. Однако этому мешает увеличение системного сосудистого сопротивления, которое препятствует прямому потоку. Повышенное систолическое натяжение стенки вызывает увеличение потребления кислорода миокардом. Ишемия миокарда при острой аортальной регургитации может возникать даже при отсутствии ишемической болезни сердца.
Биологические протезы клапанов часто медленно дегенерируют, кальцифицируются или страдают от образования тромба. Данные явления приводят к медленно прогрессирующему отказу клапана. Обычно речь идет о постепенном обострении застойной сердечной недостаточности с увеличением одышки. При этом, у пациентов может быть нестабильная стенокардия или системная эмболизация, или они могут быть полностью бессимптомными.
Эндокардит протез клапана
Эндокардит протеза клапана, возникающий в течение 1 года после имплантации, как правило, обусловлен периоперационным отторжением или гематогенным распространением. Эндокардит протеза клапана, возникающий через 1 год, обычно вызван гематогенным распространением.
Патологическая отличительная черта эндокардита протеза клапана в механических клапанах – кольцевые абсцессы. Кольцевой абсцесс может привести к распуханию клапана и утечке периваскулярного клапана. Локальное расширение приводит к образованию абсцессов миокарда. Дальнейшее расширение системы проводимости часто приводит к новому атриовентрикулярному блоку. Стеноз клапана и гнойный перикардит встречаются реже.
Биопротез клапана обычно вызывает разрывы листов или перфорации. Стеноз клапана чаще встречается у биопротезных клапанов, чем у механических клапанов. Кольцевой абсцесс, гнойный перикардит и абсцессы миокарда гораздо реже встречаются при биопротезировании клапана.
Кроме того, гломерулонефрит, микотические аневризмы, системная эмболизация и метастатические абсцессы также могут осложнять эндокардит протеза клапана.
Типы искусственных клапанов сердца, возможные улучшения и негативные последствия протезирования

В случае нарушения функций какого-то из четырех клапанов сердца из-за стеноза (уменьшения размера отверстия) или избыточного расширения (недостаточности), есть шанс его заменить или реконструировать с помощью искусственных заменителей. Искусственный клапан сердца представляет собой протез, способный обеспечивать нужное направление потока крови посредством регулярного перекрывания устьев сосудов. Главным показанием к установке протеза становятся серьезные патологии створок клапана, которые приводят к явным нарушениям кровообращения.
 Виды клапанов
Виды клапанов
Типы искусственных клапанов
Технология изготовления искусственных клапанов предлагает два типа таких протезов: биологический и механический. И тот, и другой вид обладает своими достоинствами и недостатками.
Какой вид протеза лучше?
Механический клапан весьма надежен, долго служит, не требует замены, однако нуждается при этом в постоянной поддержке – больному приходится регулярно употреблять специальные лекарственные средства, сокращающие свертываемость крови.
Клапаны биологического типа со временем могут разрушиться. Длительность их службы в большей степени определяется возрастной категорией пациентов и наличием сопутствующих болезней. Скорость разрушения протезов биологического типа с течением времени становится все ниже.
Чтобы решить, какой вид протеза подойдет для конкретного случая, требуется консультация хирурга и кардиолога перед оперативным вмешательством.
Функциональные особенности
Любой вид искусственного клапана характеризуется тем, что он издает звук. Нарушение функции можно обнаружить по характеру данного звука и его изменениям, появлению шумов. Способом визуализации для оценки движений клапанных створок при прохождении тока крови является рентгеноскопия – она подходит для обследования механического протезирования.
Показания к протезированию
Одно из главных показаний к установке искусственного сердечного клапана – стеноз:
- Больные с гемодинамическим стенозом, у которых отмечена такая клиническая симптоматика: обмороки, стенокардия, сердечная недостаточность. При этом не имеет значения степень выраженности, так как наличие симптомов у пациентов с аортальным стенозом – это уже большой фактор риска сокращения продолжительности жизни в дальнейшем и внезапного летального исхода.
- Пациенты с гемодинамическим стенозом, которые раньше перенесли коронарное аортальное шунтирование;
- Больные без клинических симптомов, страдающие тяжелой формой аортального стеноза.
Еще одним показанием к оперативному протезированию становится аортальная недостаточность у пациентов с уменьшенной сократительной функцией левого желудочка. Выраженная гемодинамическая аортальная недостаточность проявляется в качестве явного и четкого протодиастолического шума в левом желудочке.
 Внешний вид протеза
Внешний вид протеза
Еще операция проводится больным со стенокардией и митральным стенозом. В большинстве случаев выполняется транслюминальная вальвуопластическая операция или комиссуротомия открытого типа.
Какова жизнь с искусственным клапаном сердца?
Люди, которым установили протезированные сердечные клапаны, считаются пациентами с высоким риском возникновения тромбозных и эмболических осложнений. Главная стратегия терапии и наблюдений таких больных – борьба с появлением тромбов. От нее во многом зависит прогноз дальнейшей жизни человека.
Вероятность тромбозных осложнений сокращается при применении протезов биологического происхождения. Однако у них есть и свои отрицательные стороны. Данный тип заменителей применяется нечасто и в основном для пожилых пациентов.
Жизнь с искусственным клапаном сердца непроста, ведь человек должен себя во многом ограничивать. Большая часть пациентов носит механические клапанные протезы. Эти люди попадают под категорию повышенного риска появления негативных тромботических последствий. Поэтому пациентам приходится постоянно употреблять антитромботические средства, в большей части случаев они являются косвенными антикоагулянтами, к примеру, варфарин, разжижающий кровь. Такие препараты назначаются всем больным, у которых установлены механические сердечные клапаны.
Важно! При установке заменителя биологического типа тоже существует потребность в приеме варфарина, больше всего это относится к больным с фибрилляцией предсердий. Чтобы не допустить опасных кровоизлияний, людям, которые постоянно принимают варфарин, рекомендуется отказаться от активного отдыха и работ, связанных с высоким риском травм. Это могут быть командные виды спорта, взаимодействие с острыми предметами, работа с риском падений даже с небольшой высоты.
Ведение пациента, носящего искусственный сердечный клапан, в настоящее время должно основываться на следующих принципах:
- регулярных анализах крови на свертываемость;
- постоянной профилактике тромботических осложнений при помощи антикоагулянтов.
 Боли в сердце
Боли в сердце
Антитромботическая терапия и профилактика
Современные западные медицинские эксперты называют слишком интенсивными те мероприятия по предотвращению тромбозов, которые ранее прописывались для многих пациентов с искусственным клапанным протезом. Нынешние методы оценки риска дают возможность классифицировать группы пациентов с повышенным риском развития последствий тромбоэмболического характера и активной противотромботической терапией. Для остальных больных с протезированным клапаном сердца эффективна умеренная терапия против тормбозов в крови. Интенсивность лечения варфарином определяется местом расположения протеза и его видом.
Сроки жизни пациентов с искусственным клапаном
Установка протеза сердечного клапана значительно продлевает срок жизни больного и улучшает ее качество. Искусственный клапан в сердце отличается от родного своими гемодинамическими показателями. По этой причине больные с такими протезами считаются пациентами с аномальными сердечными клапанами. После установки протезов в сердце больным приходится постоянно наблюдаться у кардиолога, терапевта ввиду регулярного употребления антикоагулянтов, риска появления дисфункции протеза, наличия недостаточности сердца и пр.
Имплантация искусственного типа клапана существенно увеличивает продолжительность жизни пациента с пороком сердца. После установления протеза митрального клапана у 73 процентов больных жизнь продлевается на 9 лет, а на 18 лет – у 65 процентов. Если же клапанный порок не лечить методом протезирования, то уже в течение пяти лет умирает 53 процента пациентов.
В случае с аортальным протезированием можно увеличить жизнь на 9 лет в 85 процентах случаев. При этом терапия без хирургического вмешательства позволяет выжить на такой срок только 10 процентам пациентов.
Совершенствование способов изготовления протезов в дальнейшем, создание низкопрофильных биологических и механических видов клапанов искусственного происхождение позволит составить еще более утешительный прогноз.
Читайте также: Операция на сердце по замене клапана – показания к проведению, этапы, послеоперационный период, прогноз
Типы искусственных клапанов сердца, возможные улучшения и негативные последствия протезирования
В случае нарушения функций какого-то из четырех клапанов сердца из-за стеноза (уменьшения размера отверстия) или избыточного расширения (недостаточности), есть шанс его заменить или реконструировать с помощью искусственных заменителей. Искусственный клапан сердца представляет собой протез, способный обеспечивать нужное направление потока крови посредством регулярного перекрывания устьев сосудов. Главным показанием к установке протеза становятся серьезные патологии створок клапана, которые приводят к явным нарушениям кровообращения.
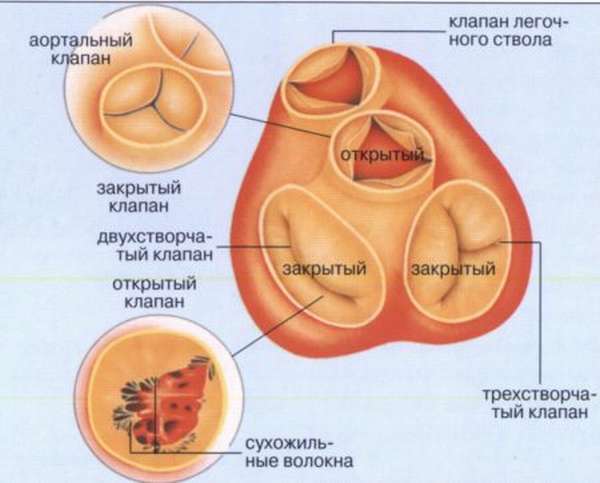
Типы искусственных клапанов
Технология изготовления искусственных клапанов предлагает два типа таких протезов: биологический и механический. И тот, и другой вид обладает своими достоинствами и недостатками.
Какой вид протеза лучше?
Механический клапан весьма надежен, долго служит, не требует замены, однако нуждается при этом в постоянной поддержке – больному приходится регулярно употреблять специальные лекарственные средства, сокращающие свертываемость крови.
Клапаны биологического типа со временем могут разрушиться. Длительность их службы в большей степени определяется возрастной категорией пациентов и наличием сопутствующих болезней. Скорость разрушения протезов биологического типа с течением времени становится все ниже.
Чтобы решить, какой вид протеза подойдет для конкретного случая, требуется консультация хирурга и кардиолога перед оперативным вмешательством.
Функциональные особенности
Любой вид искусственного клапана характеризуется тем, что он издает звук. Нарушение функции можно обнаружить по характеру данного звука и его изменениям, появлению шумов. Способом визуализации для оценки движений клапанных створок при прохождении тока крови является рентгеноскопия – она подходит для обследования механического протезирования.
Показания к протезированию
Одно из главных показаний к установке искусственного сердечного клапана – стеноз:
- Больные с гемодинамическим стенозом, у которых отмечена такая клиническая симптоматика: обмороки, стенокардия, сердечная недостаточность. При этом не имеет значения степень выраженности, так как наличие симптомов у пациентов с аортальным стенозом – это уже большой фактор риска сокращения продолжительности жизни в дальнейшем и внезапного летального исхода.
- Пациенты с гемодинамическим стенозом, которые раньше перенесли коронарное аортальное шунтирование,
- Больные без клинических симптомов, страдающие тяжелой формой аортального стеноза.
Еще одним показанием к оперативному протезированию становится аортальная недостаточность у пациентов с уменьшенной сократительной функцией левого желудочка. Выраженная гемодинамическая аортальная недостаточность проявляется в качестве явного и четкого протодиастолического шума в левом желудочке.
Еще операция проводится больным со стенокардией и митральным стенозом. В большинстве случаев выполняется транслюминальная вальвуопластическая операция или комиссуротомия открытого типа.
Какова жизнь с искусственным клапаном сердца?
Люди, которым установили протезированные сердечные клапаны, считаются пациентами с высоким риском возникновения тромбозных и эмболических осложнений. Главная стратегия терапии и наблюдений таких больных – борьба с появлением тромбов. От нее во многом зависит прогноз дальнейшей жизни человека.
Вероятность тромбозных осложнений сокращается при применении протезов биологического происхождения. Однако у них есть и свои отрицательные стороны. Данный тип заменителей применяется нечасто и в основном для пожилых пациентов.
Жизнь с искусственным клапаном сердца непроста, ведь человек должен себя во многом ограничивать. Большая часть пациентов носит механические клапанные протезы. Эти люди попадают под категорию повышенного риска появления негативных тромботических последствий. Поэтому пациентам приходится постоянно употреблять антитромботические средства, в большей части случаев они являются косвенными антикоагулянтами, к примеру, варфарин, разжижающий кровь. Такие препараты назначаются всем больным, у которых установлены механические сердечные клапаны.
Важно! При установке заменителя биологического типа тоже существует потребность в приеме варфарина, больше всего это относится к больным с фибрилляцией предсердий. Чтобы не допустить опасных кровоизлияний, людям, которые постоянно принимают варфарин, рекомендуется отказаться от активного отдыха и работ, связанных с высоким риском травм. Это могут быть командные виды спорта, взаимодействие с острыми предметами, работа с риском падений даже с небольшой высоты.
Ведение пациента, носящего искусственный сердечный клапан, в настоящее время должно основываться на следующих принципах:
- регулярных анализах крови на свертываемость,
- постоянной профилактике тромботических осложнений при помощи антикоагулянтов.

Антитромботическая терапия и профилактика
Современные западные медицинские эксперты называют слишком интенсивными те мероприятия по предотвращению тромбозов, которые ранее прописывались для многих пациентов с искусственным клапанным протезом. Нынешние методы оценки риска дают возможность классифицировать группы пациентов с повышенным риском развития последствий тромбоэмболического характера и активной противотромботической терапией. Для остальных больных с протезированным клапаном сердца эффективна умеренная терапия против тормбозов в крови. Интенсивность лечения варфарином определяется местом расположения протеза и его видом.
Сроки жизни пациентов с искусственным клапаном
Установка протеза сердечного клапана значительно продлевает срок жизни больного и улучшает ее качество. Искусственный клапан в сердце отличается от родного своими гемодинамическими показателями. По этой причине больные с такими протезами считаются пациентами с аномальными сердечными клапанами. После установки протезов в сердце больным приходится постоянно наблюдаться у кардиолога, терапевта ввиду регулярного употребления антикоагулянтов, риска появления дисфункции протеза, наличия недостаточности сердца и пр.
Имплантация искусственного типа клапана существенно увеличивает продолжительность жизни пациента с пороком сердца. После установления протеза митрального клапана у 73 процентов больных жизнь продлевается на 9 лет, а на 18 лет – у 65 процентов. Если же клапанный порок не лечить методом протезирования, то уже в течение пяти лет умирает 53 процента пациентов.
В случае с аортальным протезированием можно увеличить жизнь на 9 лет в 85 процентах случаев. При этом терапия без хирургического вмешательства позволяет выжить на такой срок только 10 процентам пациентов.
Совершенствование способов изготовления протезов в дальнейшем, создание низкопрофильных биологических и механических видов клапанов искусственного происхождение позволит составить еще более утешительный прогноз.
Читайте также: Операция на сердце по замене клапана – показания к проведению, этапы, послеоперационный период, прогноз
Коронарография
+7(925) 005 13 27
Клапан сердца — это часть сердца, образованная складками его внутренней оболочки, обеспечивает однонаправленный ток крови за счет перекрывания венозных и артериальных проходов.
Предназначение клапанов сердца – обеспечить беспрепятственный ток крови через сердце по малому и большому кругу кровообращения к органам и тканям.
Различные патологические процессы, как приобретенные, так и врожденные, могут вызывать нарушение работы клапанов (одного или нескольких), что проявляется стенозом клапана или его недостаточностью. Оба этих процесса могут привести к постепенному развитию сердечной недостаточности.
Сегодня в кардиохирургии используются механические и биологические искусственные клапаны сердца. И те, и другие имеют свои характерные особенности, преимущества и, к сожалению, не лишены недостатков.
МЕХАНИЧЕСКИЕ КЛАПАНЫ
Механические клапаны признаны очень надёжными, они способны прослужить всю жизнь, не требуя замены. Однако в случае их установки, пациенту необходимо постоянно принимать специальные лекарственные средства, снижающие вязкость крови и препятствующие тромбообразованию (антикоагулянты, антиагреганты), и добросовестно контролировать показатели коагулограммы.
В распоряжении кардиохирургов имеется три типа механических клапанов сердца в различных модификациях.
Типы механических клапанов сердца:
Шариковый клапан был самым первым из них. Его имплантировали человеку в 1960 году и состоял он из металлического каркаса и заключённого в нём шарика, изготовленного из силиконового эластомера.
Суть работы подобной конструкции заключается в том, что при превышении давления крови в камере сердца относительно уровня данного показателя снаружи камеры шарик, выталкиваясь против каркаса, открывает путь для тока крови. По завершении сокращения сердечной мышцы (систолы) давление в камере становится ниже, чем за пределами клапана, и поэтому шарик начинает движение в обратную сторону и закрывает собой проход крови из одной в другую камеру сердца.
Дисковые искусственные клапаны сердца были созданы вторыми (в 1969 году), которые с момента их изобретения претерпели значительные изменения. Состоят они из металлического, покрытого пористым политетрафторэтиленом кольца с подшитыми к нему нитями, предназначенными для удержания клапана на месте.
В этом кольце при помощи двух металлических опор закреплён диск, открывающийся и закрывающийся во время выполнения сердцем его насосной функции. Диск такого клапана в большинстве случаев изготавливается из пиролитического углерода, отличающегося чрезвычайной твёрдостью, что защищает клапан от изнашивания на протяжении долгих лет. В некоторых современных моделях механических клапанов диск разделен на две части, работающие как двери.
Двустворчатые модели искусственных клапанов сердца – состоят из двух полукружных вращающихся вокруг распорки клапанов. Предложен такой дизайн был в 1979 году. Недостаток их заключается в том, что они подвержены наличию регургитации, то есть обратного тока крови и поэтому не могут считаться идеальными, хотя и имеют ряд преимуществ перед другими.
Двустворчатые клапаны, в отличие от шариковых и дисковых, обеспечивают более естественный ток крови, благодаря чему хорошо переносятся пациентами, так как позволяют снизить дозу антикоагулянтов.
В настоящее время именно механические клапаны сердца являются наиболее востребованными, большинство из них служит минимум в течение двух-трёх десятков лет, чего нельзя ожидать от биологических (тканевых).
БИОЛОГИЧЕСКИЕ КЛАПАНЫ
Биологические (тканевые), будучи изготовленными из материалов животного происхождения (алло-, изо- или ксенотрансплантат), со временем разрушаются, и при этом срок их службы существенно зависит от возраста пациента и имеющейся у него сопутствующей патологии.
Биологическое клапаны – это клапаны, которые создаются из животных тканей, например, из ткани клапанов сердца свиньи, при этом они проходят предварительно некоторую химическую обработку для того, чтобы они были пригодны для имплантации в сердце человека.
Дело в том, что свиное сердце больше других схоже с сердцем человека, и поэтому лучше всего подходит для использования в замене клапанов сердца.
Имплантация свиных клапанов сердца – это тип т.н. ксенотрансплантации. При этом имеется риск отторжения пересаженного клапана. Для профилактики этого осложнения могут применяться определенные препараты, но они не всегда эффективны.
В другом типе биологических клапанов применяется биологическая ткань, которая подшивается к металлическому каркасу. Ткань для таких клапанов берется из бычьего или лошадиного перикарда. Ткань перикарда очень подходит для клапанов ввиду своих чрезвычайных физических свойств. Этот тип биологических клапанов очень эффективен для замены. Ткань для таких клапанов стерилизуется, ввиду чего они перестают быть чужеродными для организма, и реакции отторжения не отмечается. Такие клапаны гибкие и прочные, и при этом пациенту не требуется принимать антикоагулянты.
Биологические клапаны могут быть каркасными, снабжёнными пластиковой либо металлической рамкой (стентом), покрытой тканью, находящейся внутри протеза, и бескаркасными, более похожими на естественные клапаны сердца.
Чаще всего при протезировании поврежденных клапанов используются каркасные биопротезы.
Какой именно клапан лучше имплантировать в конкретной ситуации, решает врач перед оперативным вмешательством строго в индивидуальном порядке.
+7(925) 005 13 27 – информация о коронарографии
Медицинская энциклопедия (сводная)
Протезирование клапанов сердца
Протезирование клапанов сердца
Протезирование клапанов сердца – хирургическая операция замены протезом одного или нескольких клапанов сердца, функция которых необратимо нарушена.
Необходимость замены пораженного клапана протезом возникает у больных с приобретенными или врожденными изменениями структуры и функции клапанного аппарата сердца, не подлежащими пластической коррекции (см. Пороки сердца приобретенные (Пороки сердца приобретённые), Сердце). Наиболее часто выполняют протезирование митрального и (или) аортального клапанов. Благодаря современным возможностям сердечной хирургии операция протезирования клапанов сердца стала обычной для специализированных кардиохирургических центров. При этом ведущее значение в достижении хороших отдаленных результатов у больных, являющихся носителями клапанных протезов, приобретает квалифицированный контроль и лечение этих пациентов у врача поликлиники по месту жительства.
При относительной сохранности клапанного аппарата (отсутствии грубых фиброзных изменений и кальцификации створок) хирурги стремятся выполнить клапаносохраняющую операцию. Протезирование клапанов сердца проводят с использованием механических (искусственных) или биологических (тканевых) протезов.
Механические клапаны сердца имеют запирательный элемент вентильного или лепесткового типа, изготовленный из искусственного материала (силикон, соединения графита) помещенный в металлический каркас. Широкое клиническое применение имеют шаровые клапаны, отличающиеся высокой надежностью. У ряда больных использование шаровых клапанов невозможно из-за относительно больших размеров каркаса протеза. В этих ситуациях предпочтительны низкопрофильные дисковые или створчатые протезы, имеющие небольшие габариты и массу, меньшую инерционность запирательного элемента и обеспечивающие близкий к центральному поток крови. Общим недостатком механических протезов клапанов сердца является необходимость для пациента пожизненного приема антикоагулянтов и ежемесячного контроля за показателями свертывающей системы крови из-за опасности тромбоэмболических осложнений.
У больных с высоким риском тромбоэмболических осложнений (тромбоз левого предсердия, тромбоэмболии в анамнезе, значительные размеры полостей сердца и мерцательная аритмия, склонность к ускоренному тромбообразованию), при противопоказаниях к проведению антикоагулянтной терапии (язвенная болезнь желудка и двенадцатиперстной кишки, гипертоническая болезнь IIБ стадии, мочекаменная болезнь, метроррагии), а также у лиц пожилого возраста предпочтительнее использовать биологические протезы клапанов сердца. Эти протезы имеют естественный трехстворчатый запирательный элемент биологической природы (ксенаортальный клапан, ксеноклапан из перикарда, аллоклапан из твердой мозговой оболочки, консервированные в растворе глутаральдегида), фиксированный на полимерном или металлическом опорном каркасе. Для биологических протезов клапанов сердца характерны близкие к естественным гемодинамические свойства, небольшие размеры и вес, отсутствие гемолиза. Однако в отдаленные периоды отмечается биодегенерация клапанов в виде кальциноза и разрыва створок. Основным преимуществом биологических протезов перед механическими клапанами является отсутствие или небольшой риск тромбоза и тромбоэмболий.
Операции по протезированию клапанов сердца выполняют на остановленном сердце в условиях искусственного кровообращения (Искусственное кровообращение) и холодовой кардиоплегии.
При определении лечебной тактики (хирургической или терапевтической) у пациента с пороком сердца необходимо оценить выраженность клапанной дисфункции и состояние сократительной функции миокарда, что в большинстве случаев можно сделать на основании результатов неинвазивных методов исследованияния – электрокардиографии, фонокардиографии, рентгенографии, эхокардиографии.
Показанием к протезированию служат грубые изменения клапанного аппарата сердца с выраженным кальцинозом и фиброзом створок, приводящие к нарушению кровообращения. При бактериальном септическом эндокардите показаниями к П. к. с. являются прогрессирующая сердечная недостаточность, неэффективность антибактериальной терапии, эмболические осложнения, эхокардиографические признаки наличия вегетаций и разрушения клапанов.
Противопоказания к операции связаны общим тяжелым состоянием пациента и в значительной степени зависят от поражений легких, печени и почек, развившихся в результате застойной сердечной недостаточности и сопутствующей патологии этих органов. Искусственное кровообращение при сердечной недостаточности нередко приводит к развитию необратимой дыхательной и печеночно-почечной недостаточности. Поэтому своевременность направления больных с клапанными пороками в кардиохирургический стационар приобретает первостепенное значение в достижении хороших ближайших и отдаленных результатов протезирования. Протезирование клапанов сердца противопоказано также при наличии в организме очага инфекции любой локализации (гайморит, тонзиллит, холецистит, пиелонефрит, эндометрит, кариес зубов и т.д.) из-за опасности развития инфекционных эндокардитов после операции. Поэтому при отборе больных для хирургического лечения порока сердца необходимо провести всестороннее обследование с целью выявления очагов инфекции и санацию полости рта, лечение всех хронических заболеваний. Госпитализация в кардиохирургический стационар должна проводиться не ранее чем через месяц после экстракции зуба и через три месяца к любой полостной операции. В первые 6 мес. после П. к. с. все пациенты нуждаются в ограничении физической нагрузки и соблюдении водно-солевого режима с уменьшением употребления поваренной соли и жидкости и достаточным содержанием солей калия и магния в пище. В этот период показано применение небольших доз сердечных гликозидов (Сердечные гликозиды), калийсберегающих препаратов (см. Мочегонные средства), анаболических средств. Более тщательный контроль за водно-солевым режимом, дополнительное назначение вазодилататоров, гепатопротекторов следует рекомендовать пациентам с недостаточностью кровообращения IIБ стадии.
Пациенты с ревматическими пороками и различной степенью активности ревматизма должны получать противовоспалительную терапию с учетом степени активности ревматического процесса (по данным клинического течения и гистологического исследования удаленного на операции клапана). Длительность противоревматической терапии определяется при динамическом наблюдении за больными и условиях терапевтического отделения. Пациентам, имеющим хронические очаги стрептококковой инфекции в носоглотке, при отсутствии дисбактериоза и аллергии на пенициллин показано назначение бициллина круглогодично. Наиболее грозным осложнением П. к. с. является Тромбоэмболия, возникновению которой способствует Мерцательная аритмия, неадекватная антикоагулянтная терапия или ее внезапная отмена, обострение ревматического процесса (см. Ревматизм), поздний септический Эндокардит, дисфункция протеза клапана.
Профилактика тромбоэмболии требует жизненной антикоагулянтной терапии у больных с искусственными клапанами сердца. При неосложненном течении операции начиная со вторых суток послеоперационного периода пациентам назначают гепарин 4-6 раз в сутки. Разовую дозу препарата подбирают индивидуально под контролем тромбоэластограммы с целью достижения умеренной гипокоагуляции, препятствующей тромбообразованию. С 5-х суток после операции назначают непрямые антикоагулянты на фоне постепенного снижения дозы гепарина, который отменяют при достижении необходимого уровня протромбинового индекса. В дальнейшем пациент получает непрямые антикоагулянты постоянно, с еженедельным контролем уровня протромбинового индекса. Однако следует помнить, что суточная доза препарата может варьироваться в зависимости от содержания в пище витамина К, что требует более тщательного контроля за протромбиновым индексом весной (тенденция к гипокоагуляции) и в конце лета и осенью (тенденция гиперкоагуляции). Необходимо также учитывать усиление эффекта непрямых антикоагулянтов при применении нестероидных противовоспалительных препаратов, трентала и компламина. С другой стороны, следует помнить об ослаблении их действия при одновременном назначении глюкокортикоидных гормонов, мочегонных, противозачаточных средств, эссенциале. Дополнительное назначение одного из перечисленных препаратов требует более частого контроля за протромбиновым индексом с последующей коррекцией дозы непрямых антикоагулянтов. При появлении симптомов гипокоагуляции (гематурии, кровоточивости десен или слизистой оболочки носа) необходимо уменьшить дозу препарата без резкой отмены и исследовать протромбиновый индекс в динамике. Неконтролируемая гипокоагуляция, признаки внутриполостного кровотечения, мелена являются показанием для срочной госпитализации в стационар по месту жительства. Необходимо также помнить, что внезапное снижение толерантности к непрямым антикоагулянтам с появлением геморрагического синдрома может быть клиническим проявлением развивающегося гепатита.
Специального контроля требует антикоагулянтная терапия при проведении различных экстренных и плановых хирургических вмешательств у пациентов с искусственными клапанами сердца. При проведении экстренной операции необходимо немедленно прекратить прием непрямых антикоагулянтов, а со 2-х суток послеоперационного периода начать введение гепарина подкожно не реже 4 раз в сутки под контролем тромбоэластограммы. При неосложненном послеоперационном периоде с 5-х суток следует начать перевод больного на непрямые антикоагулянты.
При подготовке больного с искусственным клапаном сердца к плановой операции необходимо за 3 суток до ее выполнения отменить непрямые антикоагулянты и назначить 2,5-5 тыс. ед. гепарина 4 раза в сутки. Последнюю инъекцию гепарина следует делать накануне вечером за 12 ч до операции. При гладком послеоперационном периоде со 2-х суток вновь назначают гепарин, а с 5-х суток начинают перевод на непрямые антикоагулянты. В случае проведения амбулаторной операции и при невозможности контроля за тромбоэластограммой за 1 день до операции отменяют непрямые антикоагулянты и уже со 2-х суток назначают их вновь.
Грозным послеоперационным осложнением как в ранний, так и в отдаленный период после операции является инфекционный протезный эндокардит. При его возникновении пациентов следует незамедлительно госпитализировать в кардиохирургический стационар.
Профилактика инфекционного эндокардита после П. к с. представляет собой одну из актуальнейших проблем современной кардиохирургии. В настоящее время наибольшее внимание уделяется ликвидации источников бактериемии путем санации любых очагов инфекции в организме больного. Важное значение имеет назначение антибактериальных препаратов с лечебной целью при острых гнойных и воспалительных заболеваниях, сопровождающихся преходящей бактериемией; профилактическое назначение антибиотиков на период бактериемии, связанной с оперативными вмешательствами (в т.ч. экстракцией зуба) и манипуляциями (зондированием сердца, цистоскопией). Профилактическое введение антибактериальных препаратов начинают за час до операции или манипуляции и продолжают не более 3 суток.
Выбор антибактериальных препаратов для лечения воспалительных и гнойных заболеваний должен основываться на индивидуальной чувствительности выделенного микроорганизма к имеющимся средствам. При невозможности провести идентификацию возбудителя инфекции назначают антибиотики широкого спектра действия или препараты, подавляющие наиболее часто выделяемые виды микроорганизмов с учетом их видовой чувствительности.
При профилактическом назначении антибиотиков на период инструментальной манипуляции или операции выбор препарата зависит также от видовой чувствительности к нему наиболее часто встречающихся возбудителей инфекции при данной локализации возможного воспалительного процесса.
Длительная лихорадка, возникающая у пациента с искусственным клапаном сердца, должна служить сигналом к интенсивной антибактериальной терапии препаратами широкого спектра действия, перед началом которой проводят повторные (не менее 3 раз в сутки) посевы крови. Одновременно уточняют возможную локализацию внесердечного очага инфекции и проводят его санацию на фоне продолжающейся интенсивной антибактериальной терапии. Выделение гемокультуры заканчивают определением чувствительности микроорганизмов к антибиотикам для подбора адекватной антибактериальной терапии. Длительная немотивированная лихорадка у больного с искусственным клапаном сердца является показанием для лечения в стационаре с тщательным бактериологическим обследованием в связи с подозрением на инфекционный эндокардит.
Одним из редких, но типичных осложнений после протезирования клапана сердца является развитие парапротезной фистулы. При этом возникают патологические шумы (диастолический на аортальном и систолический на митральном клапанном протезе) и в зависимости от степени регургитации крови нарушение гемодинамики. Если сброс крови через парапротезную фистулу приводит к стойким нарушениям центрального и периферического кровообращения, необходимо ставить вопрос о повторной операции – ушивании фистулы или репротезировании. Наиболее частыми причинами возникновения парапротезных фистул являются грубый кальциноз при замене клапана, а также активность ревматического процесса или инфекционный эндокардит, приводящие к прорезыванию швов, фиксирующих клапанный протез.
При благоприятном течении послеоперационного периода первый и обязательный осмотр кардиохирургом должен быть проведен через 6 мес. При отчетливом положительном результате (уменьшение размеров сердца, компенсированное кровообращение, (отсутствие признаков текущего ревматического процесса и инфекционного эндокардита) следует решить вопрос о расширении уровня физических нагрузок, а при возможности о восстановлении синусового ритма у больных с мерцательной аритмией при пороках митрального клапана.
Примерно у 1 /3 беременных женщин с искусственными механическими клапанами сердца наблюдаются тромбогеморрагические осложнения, самопроизвольные аборты, а также эмбриопатии. Наименее опасными в этом отношении являются биологические клапаны сердца.
Более чем 30-летний опыт протезирования клапанов сердца свидетельствует о том, что продолжительность и качество жизни оперированных значительно превышает таковые у больных без операции с естественным течением болезни. Большинство оперированных пациентов способны иметь семью и возвратиться к своей профессиональной деятельности.
Библиогр.: Малиновский Н.Н. и Константинов Б.А. Повторные операции на сердце, с. 37, М., 1980; Малиновский Н.Н., Константинов Б.А. и Дземешкевич С.Л. Биологические протезы клапанов сердца. М., 1988, библиогр.; Сердечно-сосудистая хирургия, под ред. В.И. Бураковского и Л.А. Бокерия, с. 419, М., 1989.
Искусственные клапаны сердца
 Рекомендации пациентам с протезированным клапаном сердца 1.6 Мб
Рекомендации пациентам с протезированным клапаном сердца 1.6 Мб
Искусственный клапан сердца: 2 основных типа
При нарушении работы какого-либо из 4 клапанов сердца — их сужении (стеноз) или чрезмерном расширении (недостаточности) — существует возможность их замены или реконструкции при помощи искусственных аналогов. Искусственный клапан сердца — это протез, который обеспечивает требуемое направление тока крови за счет прерывистого перекрывания устьев венозных и артериальных сосудов. Основным показанием к протезированию служат грубые изменения створок клапана, приводящие к выраженному нарушению кровообращения.
Применяются два основных типа искусственных клапанов сердца: механические и биологические модели, каждая из которых имеют свои особенности, преимущества и недостатки 1 .

Рисунок 1. Два основных типа искусственных клапанов
Механический клапан сердца или биологический протез?
Механический клапан сердца надежен, служит долго и не нуждается в замене, но требует постоянного приема специальных медикаментов, снижающих свертываемость крови.
Биологические клапаны постепенно могут разрушаться. Срок их службы в значительной степени зависит от возраста больного и сопутствующих заболеваний. С возрастом процесс разрушения биологических клапанов существенно замедляется.
Решение о том, какой клапан наиболее оптимален, должно приниматься перед хирургическим вмешательством в ходе обязательной беседы между хирургом и пациентом 2 .
Жизнь с искусственным клапаном сердца
Люди с протезами сердечных клапанов относятся к категории пациентов с очень высоким риском тромбоэмболических осложнений. Борьба с тромбозами — основа стратегии ведения таких пациентов, и именно ее успешность во многом определяет прогноз для больного.
Риск тромбоэмболических осложнений уменьшается при использовании биологических протезов клапанов, но они имеют свои недостатки. Их имплантируют нечасто и преимущественно пожилым людям 3 .
Жизнь с искусственным клапаном сердца требует ряда ограничений. Большинство пациентов с протезированными клапанами — это лица с механическими протезами, которые принадлежат к группе высокого риска развития тромботических осложнений. Пациент вынужден постоянно принимать антитромботические препараты, в абсолютном большинстве случаев – непрямые антикоагулянты (варфарин). Их должны принимать практически все пациенты с механическими клапанами сердца. Выбор биопротеза также не исключает необходимость приема варфарина, особенно у больных с фибрилляцией предсердий. Во избежание опасных кровотечений, постоянно принимающим варфарин пациентам лучше отказаться от повседневной деятельности и развлечений, связанных с повышенным риском получения травм (контактные виды спорта, работа с режущими предметами или с высоким риском падений даже с высоты собственного роста).
К наиболее важным аспектам врачебного наблюдения за пациентом с искусственным клапаном сердца на сегодняшний день относятся 4 :
- контроль свертываемости крови;
- активная профилактика тромбоэмболических осложнений с помощью антикоагулянтов (чаще всего варфарина).
Важно отметить, что в настоящее время европейские и американские эксперты считают слишком интенсивными те уровни антитромботической терапии, которые раньше рекомендовались для большинства пациентов. Современные подходы к оценке риска позволяют выделить подгруппы лиц с наиболее высоким риском тромбоэмболических осложнений и активной антитромботической терапией. Для других пациентов с протезированными сердечными клапанами достаточно эффективной будет менее агрессивная антитромботическая терапия 4 .
Профилактика тромбозов у пациентов с механическими клапанами сердца
Профилактика тромбоза у пациентов с механическим клапаном сердца требует пожизненной антитромботической терапии.
Интенсивность терапии варфарином зависит от локализации протеза и его типа. Например, в соответствии с рекомендациям ACC/AHA (2008) механический протез аортального клапана требует поддержания МНО в пределах 2,0-3,0 при использования двухлепестковых (двустворчатых) протезов, а также клапана Medtronic Hall (один из самых популярных в мире одностворчатых искусственных клапанов), или в дипазоне 2,5-3,5 для всех остальных дисковых клапанов, а также для шарового клапана Starr–Edwards.
Механический протез митрального клапана требует удержания МНО в рамках 2,5-3,5 для всех типов клапанов 3 .
Таблица 1. Рекомендуемое значение МНО при механических клапанах сердца 5
| Позиция клапана сердца | Факторы риска ТЭ-осложнений | |
| отсутствуют | присутствуют | |
| Аортальная | 2,0-3,0 | 2,5-3,5 |
| Митральная | 2,5-3,5 | 3,0-4,0 |
Однако даже на фоне рекомендованной антитромботической терапии риск тромбоэмболических осложнений у пациентов, перенесших протезирование клапанов сердца, остается на уровне 1-2 %. Результаты большинства клинических исследований свидетельствуют о том, что риск тромбоза выше у пациентов с протезами митральных клапанов (по сравнению с протезами аортальных). Если для пациентов с искусственными аортальными клапанами возможен менее интенсивный режим антикоагулянтной терапии (с целевым МНО 2,0-3,0), то в случае с механическим протезом митрального клапана режим антикоагулянтной терапии должен быть достаточно интенсивным (с целевым МНО 2,5-3,5) 6 .
Вне зависимости от типа используемого искусственного клапана риск тромбоза наиболее высок в первые несколько месяцев после операции – до завершения процессов эпителизации в месте имплантации протеза. Американские эксперты считают целесообразным удерживать МНО в рамках 2,5-3,5 в первые 3 мес. после операции даже для больных с искусственным аортальным клапаном 3 .
Кроме того, удержание МНО в более жестких рамках (2,5-3,5) рекомендуется ACC/AHA при наличии факторов высокого риска тромбоэмболизма вне зависимости от типа протеза и его локализации. К таким факторам относятся мерцательная аритмия, тромбоэмболия в анамнезе, дисфункция левого желудочка (ЛЖ), состояние гиперкоагуляции 7 .
В настоящее время существуют портативные аппараты для самостоятельного определения МНО (по типу систем для контроля уровня сахара у больных диабетом), которые помогают удерживать уровень МНО в необходимом диапазоне. Среди них зарекомендовал себя Coagucheck XS для самостоятельного проведения анализов и немедленного получения результатов ПТВ/МНО. Прибор позволяет получить точные результаты менее чем за минуту, используя при этом всего 8 мкл (одну каплю крови).
Тем не менее, независимо от выбранной стратегии антитромботического лечения после протезирования сердечных клапанов, принципиально важным остается регулярное наблюдение за пациентом, его обучение и тесное сотрудничество с лечащим врачом.
Это позволяет своевременно корректировать дозы препаратов, а также изменения их тромболитической активности в зависимости от особенностей питания, состояния функции печени и почек пациента.
Профилактика тромбоза у пациентов с биопротезами клапанов
Пациентам с биопротезами клапанов показана менее агрессивная антикоагулянтная терапия, поскольку в большинстве исследований риск тромбоэмболических осложнений у таких больных даже при отсутствии терпи антикоагулянтами составлял в среднем всего 0,7 %.
По мнению американских экспертов добавление варфарина может быть полезным при повышенном риске тромбоэмболий, но не рекомендуется рутинно всем пациентам. При использовании варфарина следует удерживать МНО в рамках 2,0-3,0, если протезирован аортальный клапан, и 2,5-3,5 — если митральный 3 .
Применение варфарина с целевым МНО 2,0-3,0 также может быть целесообразно в первые 3 мес. после операции и у больных с протезом митрального или аортального клапана без факторов риска, учитывая повышенную склонность к тромбообразованию в ранние сроки после протезирования клапана. Особые преимущества от такой стратегии получают пациенты с протезом митрального клапана 3 .
Таблица 2. Рекомендуемое значение МНО при биологических клапанах сердца
| Позиция клапана сердца | Факторы риска ТЭ-осложнений | |
| отсутствуют | присутствуют | |
| Аортальная | 2,0-2,5 | 2,5-3,0 |
| Митральная | 2,5-3,0 | 3,0-3,5 |
| Трикуспидальная | 2,5-3,0 | 3,0-3,5 |
Однако европейские эксперты ESC полагают, что в настоящее время нет достаточно убедительных данных, подтверждающих необходимость длительной антитромботической терапии у пациентов с биопротезами сердечных клапанов, если у этих пациентов нет каких-либо дополнительных факторов риска 7 .
В европейском руководстве использовать варфарин у таких больных рекомендуется только на протяжении первых 3 мес. после операции (целевое МНО — 2,5).
Длительная (пожизненная) антикоагулянтная терапия у пациентов с биопротезами клапанов может быть целесообразной только при наличии факторов высокого риска (например, мерцательной аритмии; в меньшей мере таким фактором риска может выступать сердечная недостаточность с ФВ ЛЖ
Одной из наиболее существенных проблем ведения таких пациентов в условиях отечественного здравоохранения является невозможность адекватного контроля показателей свертывания крови на фоне постоянного приема антикоагулянтов.
Именно показатель МНО рекомендован всеми международными руководствами как необходимый для обеспечения безопасности и эффективности терапии 7 .
 Рекомендации пациентам с протезированным клапаном сердца 1.6 Мб
Рекомендации пациентам с протезированным клапаном сердца 1.6 Мб


